ﺍﻮﹸﻟﺎﹶﻗ
ﻚﻧﺎﺤﺒﺳ
ﺎﹶﻟ
ﻋ
ﻢﹾﻠ
ﺎﻨﹶﻟ
ﺎﱠﻟﹺﺇ
ﺎﻣ
ﺎﻨﺘﻤﱠﻠﻋ
ﻚﻧﹺﺇ
ﺖﻧﹶﺃ
ﻢﻴﻠﻌﹾﻟﺍ
ﻢﻴﻜﺤﹾﻟﺍ
)
32
(
MOHAMMED V DE RABAT
FACULTE DE MEDECINE ET DE PHARMACIE - RABAT
DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH 1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI 2003 - 2013 : Professeur Najia HAJJAJ – HASSOUNI
ADMINISTRATION :
Doyen
Professeur Mohamed ADNAOUI
Vice-Doyen chargé des Affaires Académiques et estudiantines Professeur Brahim LEKEHAL
Vice-Doyen chargé de la Recherche et de la Coopération Professeur Toufiq DAKKA
Vice-Doyen chargé des Affaires Spécifiques à la Pharmacie Professeur Jamal TAOUFIK
Secrétaire Général
1 - ENSEIGNANTS-CHERCHEURS MEDECINS ET PHARMACIENS
PROFESSEURS :
DECEMBRE 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale
Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. SETTAF Abdellatif Pathologie Chirurgicale
NOVEMBRE ET DECEMBRE 1985
Pr. BENSAID Younes Pathologie Chirurgicale
JANVIER, FEVRIER ET DECEMBRE 1987
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
DECEMBRE 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
JANVIER ET NOVEMBRE 1990
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. TAZI Saoud Anas Anesthésie Réanimation
FEVRIER AVRIL JUILLET ET DECEMBRE 1991
Pr. AZZOUZI Abderrahim Anesthésie Réanimation- Doyen de FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale
Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZAD Rachid Gynécologie Obstétrique Méd. Chef Maternité des
Orangers
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie- Dir. du Centre National PV Rabat Pr. TAOUFIK Jamal
Chimie thérapeutique V.D à la pharmacie+Dir. du CEDOC +
Directeur du Médicament
DECEMBRE 1992
Pr. AHALLAT Mohamed Chirurgie Générale Doyen de FMPT
Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. CHRAIBI Chafiq Gynécologie Obstétrique
Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. FELLAT Rokaya Cardiologie
Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
MARS 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid
Endocrinologie et Maladies Métaboliques Doyen de la FMPA
Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie
Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale – Directeur du CHIS-Rabat
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
MARS 1994
Pr. ABBAR Mohamed* Urologie Directeur Hôpital My Ismail Meknès
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. LAKHDAR Amina Gynécologie Obstétrique
Pr. MOUANE Nezha Pédiatrie
MARS 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation
Pr. EL MESNAOUI Abbes Chirurgie Générale
Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
DECEMBRE 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie
Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie DirecteurHôp.Mil. d’Instruction Med V Rabat
NOVEMBRE 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique
Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. TOUFIQ Jallal Psychiatrie Directeur Hôp.Ar-razi Salé
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique
NOVEMBRE 1998
Pr. BENOMAR ALI Neurologie Doyen de la FMP Abulcassis
Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale
Pr. BENKIRANE Majid* Hématologie
JANVIER 2000
Pr. ABID Ahmed* Pneumo-phtisiologie
Pr. AIT OUAMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Directeur Hôp. My Youssef Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale
Pr. EL FTOUH Mustapha Pneumo-phtisiologie
Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation
Pr. TACHINANTE Rajae Anesthésie-Réanimation
NOVEMBRE 2000
Pr. AIDI Saadia Neurologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie - Directeur Hôp.Cheikh Zaid
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Pr. ROUIMI Abdelhadi* Neurologie
DECEMBRE 2000
Pr.ZOHAIR ABDELLAH * ORL
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie
Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation
Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique
Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie - Directeur Hôp. d’EnfantsRabat
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique
Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique
Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie - Directeur Hôpital Ibn Sina
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique
Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
DECEMBRE 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie
Pr. BERNOUSSI Zakiya Anatomie Pathologique
Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL Fellous Sidi Zouhair Chirurgie Pédiatrique
Pr. EL HAOURI Mohamed * Dermatologie
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie
Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumo-phtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
JANVIER 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique
Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie
Pr. BENKIRANE Ahmed* Gastro-Entérologie
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique
Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHARMAZ Mohamed Traumatologie Orthopédie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire
Pr. OUBAAZ Abdelbarre * Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
JANVIER 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique
Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie Directeur Hôp. Al Ayachi Salé
Pr. BARKAT Amina Pédiatrie
Pr. BENYASS Aatif Cardiologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. EL HAMZAOUI Sakina * Microbiologie
Pr. HAJJI Leila Cardiologie (mise en disponibilité
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire
Pr. LYAGOUBI Mohammed Parasitologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique
Pr. ZERAIDI Najia Gynécologie Obstétrique
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique
Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire. Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation
Pr. HARMOUCHE Hicham Médecine Interne
Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation
Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique
Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
DECEMBRE 2006
Pr SAIR Khalid Chirurgie générale Dir. Hôp.Av.Marrakech
OCTOBRE 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi * Chirurgie cardio vasculaire
Pr. AMHAJJI Larbi * Traumatologie orthopédie
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed * Anesthésie réanimation Directeur ERSSM
Pr. BALOUCH Lhousaine * Biochimie-chimie
Pr. BENZIANE Hamid * Pharmacie clinique
Pr. BOUTIMZINE Nourdine Ophtalmologie
Pr. EHIRCHIOU Abdelkader * Chirurgie générale
Pr. EL BEKKALI Youssef * Chirurgie cardio-vasculaire
Pr. EL ABSI Mohamed Chirurgie générale
Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid * Radiothérapie
Pr. ICHOU Mohamed * Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar * Anesthésie réanimation
Pr. LOUZI Lhoussain * Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed * Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologie biologique
Pr. MRANI Saad * Virologie
Pr. OUZZIF Ez zohra * Biochimie-chimie
Pr. RABHI Monsef * Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine * Microbiologie
Pr. SIFAT Hassan * Radiothérapie
Pr. TABERKANET Mustafa * Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour * Traumatologie-orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
DECEMBRE 2008
Pr TAHIRI My El Hassan* Chirurgie Générale
MARS 2009
Pr. ABOUZAHIR Ali * Médecine interne
Pr. AGADR Aomar * Pédiatrie
Pr. AIT ALI Abdelmounaim * Chirurgie Générale
Pr. AIT BENHADDOU El Hachmia Neurologie
Pr. AKHADDAR Ali * Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMINE Bouchra Rhumatologie
Pr. ARKHA Yassir Neuro-chirurgie Directeur Hôp.des Spécialités Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUI Mohammed * Dermatologie
Pr. BOUNAIM Ahmed * Chirurgie Générale
Pr. BOUSSOUGA Mostapha * Traumatologie-orthopédie
Pr. CHTATA Hassan Toufik * Chirurgie Vasculaire Périphérique
Pr. DOGHMI Kamal * Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale
Pr. EL OUENNASS Mostapha* Microbiologie
Pr. ENNIBI Khalid * Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. LAMSAOURI Jamal * Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-Phtisiologie
OCTOBRE 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine Interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine Aéronautique
Pr. DAMI Abdellah* Biochimie- Chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie Pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie Plastique et Réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro-Entérologie
Pr. LAMALMI Najat Anatomie Pathologique
Pr. MOSADIK Ahlam Anesthésie Réanimation
Pr. MOUJAHID Mountassir* Chirurgie Générale
Pr. NAZIH Mouna* Hématologie
Pr. ZOUAIDIA Fouad Anatomie Pathologique
DECEMBRE 2010
Pr.ZNATI Kaoutar Anatomie Pathologique
MAI 2012
Pr. AMRANI Abdelouahed Chirurgie pédiatrique
Pr. BENCHEBBA Driss * Traumatologie-orthopédie
Pr. DRISSI Mohamed * Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale
Pr. EL KHATTABI Abdessadek * Médecine Interne
Pr. EL OUAZZANI Hanane * Pneumophtisiologie
Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie Pathologique
Pr. MEHSSANI Jamal * Psychiatrie
Pr. RAISSOUNI Maha * Cardiologie
* Enseignants Militaires FEVRIER 2013
Pr.AHID Samir Pharmacologie
Pr.AIT EL CADI Mina Toxicologie
Pr.AMRANI HANCHI Laila Gastro-Entérologie
Pr.AMOR Mourad Anesthésie Réanimation
Pr.AWAB Almahdi Anesthésie Réanimation
Pr.BELAYACHI Jihane Réanimation Médicale
Pr.BELKHADIR Zakaria Houssain Anesthésie Réanimation
Pr.BENCHEKROUN Laila Biochimie-Chimie
Pr.BENKIRANE Souad Hématologie
Pr.BENNANA Ahmed* Informatique Pharmaceutique
Pr.BENSGHIR Mustapha * Anesthésie Réanimation
Pr.BENYAHIA Mohammed * Néphrologie
Pr.BOUATIA Mustapha Chimie Analytique et Bromatologie
Pr.BOUABID Ahmed Salim* Traumatologie orthopédie
Pr BOUTARBOUCH Mahjouba Anatomie
Pr.CHAIB Ali * Cardiologie
Pr.DENDANE Tarek Réanimation Médicale
Pr.DINI Nouzha * Pédiatrie
Pr.ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation Pr.ECH-CHERIF EL KETTANI Najwa Radiologie
Pr.EL FATEMI NIZARE Neuro-chirurgie
Pr.EL GUERROUJ Hasnae Médecine Nucléaire
Pr.EL HARTI Jaouad Chimie Thérapeutique
Pr.EL JAOUDI Rachid * Toxicologie
Pr.EL KABABRI Maria Pédiatrie
Pr.EL KHANNOUSSI Basma Anatomie Pathologique
Pr.EL KHLOUFI Samir Anatomie
Pr.EL KORAICHI Alae Anesthésie Réanimation
Pr.EN-NOUALI Hassane * Radiologie
Pr.ERRGUIG Laila Physiologie
Pr.GHFIR Imade Médecine Nucléaire
Pr.IMANE Zineb Pédiatrie
Pr.IRAQI Hind Endocrinologie et maladies métaboliques
Pr.KABBAJ Hakima Microbiologie
Pr.KADIRI Mohamed * Psychiatrie
Pr.MAAMAR Mouna Fatima Zahra Médecine Interne
Pr.MEDDAH Bouchra Pharmacologie
Pr.MELHAOUI Adyl Neuro-chirurgie
Pr.MRABTI Hind Oncologie Médicale
Pr.NEJJARI Rachid Pharmacognosie
Pr.OUBEJJA Houda Chirugie Pédiatrique
Pr.OUKABLI Mohamed * Anatomie Pathologique
Pr.RAHALI Younes Pharmacie Galénique
Pr.RATBI Ilham Génétique
Pr.RAHMANI Mounia Neurologie
Pr.REDA Karim * Ophtalmologie
Pr.REGRAGUI Wafa Neurologie
Pr.RKAIN Hanan Physiologie
Pr.ROSTOM Samira Rhumatologie
Pr.ROUAS Lamiaa Anatomie Pathologique
Pr.ROUIBAA Fedoua * Gastro-Entérologie
Pr SALIHOUN Mouna Gastro-Entérologie
Pr.SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr.SEDDIK Hassan * Gastro-Entérologie
Pr.ZERHOUNI Hicham Chirurgie Pédiatrique
Pr.ZINE Ali* Traumatologie Orthopédie
AVRIL 2013
Pr.EL KHATIB MOHAMED KARIM * Stomatologie et Chirurgie Maxillo-faciale
MAI 2013
Pr.BOUSLIMAN Yassir Toxicologie
MARS 2014
Pr. ACHIR Abdellah Chirurgie Thoracique
Pr.BENCHAKROUN Mohammed * Traumatologie- Orthopédie
Pr.BOUCHIKH Mohammed Chirurgie Thoracique
Pr. EL KABBAJ Driss * Néphrologie
Pr. EL MACHTANI IDRISSI Samira * Biochimie-Chimie
Pr. HARDIZI Houyam Histologie- Embryologie-Cytogénétique
Pr. HASSANI Amale * Pédiatrie
Pr. HERRAK Laila Pneumologie
Pr. JANANE Abdellah * Urologie
PROFESSEURS AGREGES : DECEMBRE 2014
Pr. ABILKASSEM Rachid* Pédiatrie
Pr. AIT BOUGHIMA Fadila Médecine Légale
Pr. BEKKALI Hicham * Anesthésie-Réanimation
Pr. BENAZZOU Salma Chirurgie Maxillo-Faciale
Pr. BOUABDELLAH Mounya Biochimie-Chimie
Pr. BOUCHRIK Mourad* Parasitologie
Pr. DERRAJI Soufiane* Pharmacie Clinique
Pr. DOBLALI Taoufik* Microbiologie
Pr. EL AYOUBI EL IDRISSI Ali Anatomie
Pr. EL GHADBANE Abdedaim Hatim* Anesthésie-Réanimation
Pr. EL MARJANY Mohammed* Radiothérapie
Pr. FEJJAL Nawfal Chirurgie Réparatrice et Plastique
Pr. JAHIDI Mohamed* O.R.L
Pr. LAKHAL Zouhair* Cardiologie
Pr. OUDGHIRI NEZHA Anesthésie-Réanimation
Pr. RAMI Mohamed Chirurgie Pédiatrique
Pr. SABIR Maria Psychiatrie
Pr. SBAI IDRISSI Karim* Médecine préventive, santé publique et Hyg.
AOUT 2015
Pr. MEZIANE Meryem Dermatologie
Pr. TAHRI Latifa Rhumatologie
JANVIER 2016
Pr. BENKABBOU Amine Chirurgie Générale
Pr. EL ASRI Fouad* Ophtalmologie
Pr. ERRAMI Noureddine* O.R.L
Pr. NITASSI Sophia O.R.L
JUIN 2017
Pr. ABI Rachid* Microbiologie
Pr. ASFALOU Ilyasse* Cardiologie
Pr. KOUACH Jaouad* Gynécologie-Obstétrique
Pr. LEMNOUER Abdelhay* Microbiologie
Pr. MAKRAM Sanaa * Pharmacologie
Pr. OULAHYANE Rachid* Chirurgie Pédiatrique
Pr. RHISSASSI Mohamed Jaafar CCV
Pr. SABRY Mohamed* Cardiologie
Pr. SEKKACH Youssef* Médecine Interne
Pr. TAZI MOUKHA Zakia Gynécologie-Obstétrique
AVRIL 2014
Pr. BOUAYTI El Arbi* Médecine préventive, santé publique et Hyg.
Pr. BOUTAYEB Saber Oncologie Médicale
Pr. EL GHISSASSI Ibrahim Oncologie Médicale
Pr. OURAINI Saloua* O.R.L
Pr. RAZINE Rachid Médecine préventive, santé publique et Hyg.
Pr. ZRARA Abdelhamid* Immunologie
* Enseignants Militaires
2 - ENSEIGNANTS-CHERCHEURS SCIENTIFIQUES PROFESSEURS/Prs. HABILITES
Pr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie-chimie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr .BARKIYOU Malika Histologie-Embryologie
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie-chimie
Pr. DAKKA Taoufiq Physiologie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. IBRAHIMI Azeddine Biologie moléculaire/Biotechnologie
Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Mise à jour le 10/10/2018 Khaled Abdellah
Pour ceux qui ont su croire en moi et en mon grain de folie ,
mes sauts d'humour et d'humeur, je ne saurais jamais
vous remercier assez ,Salem et Radhia, pas pour être
les parents que vous êtes mais pour être cette lueur dans ma vie,à
quoi j'aspire être , cette chose qui nous tient en vie
et qui nous pousse à faire encore mieux que le meilleur
de nous même
Cette maman qui ne cesse de me surprendre, ce super héros
d'enfance et cet exemple d'adulte, cette battante de toujours
et encore, cet amour inconditionnel et cette complicité ô combien unique.
Ce papa, ce manège d'émotions, ce cœur pur qui aura sa part au paradis
comme je le dis souvent. Ce grand enfant et extraordinaire monsieur
qui m'a rendu autant les rêves que les rêveries possible , qui nous procure
cette vie suave , simple et tellement riche ,charades,
blagues nos défis de toujours et encore ,cette personne
qui illumine toute une vie, cette personne qui te marque une vie
Pour mes frères,Jazil et Rayen pour nos éternelles
bagarres et pagailles, pour notre complicité incorruptible
(Tass je sais que tu ne comprendras pas, ni Djo d'ailleurs )
Pour tout l'amour inconditionnel que je porte
pour vous deux, pour tout ce qu'on fera et encore plus
À la mémoire de Baba , cette mémoire de bonheur qui hante.
Même si tu ne le voulais pas spécialement,Hop aujourd'hui
je suis médecin, je sais que tu en ris là où tu es , et à côté du grand et
plus puissant , je sais que tu veilles sur ma petite personne
Pour Ommi , ma meilleure amie,qui attend toujours
que je la guérisse de je ne sais quoi, je ne le ferais toujours
pas mais là ce n'est plus légitime. Je serais toujours, là à partager
tout et n'importe quoi, à rire de tes petits coup de cœur
et à amasser les anecdotes à ton égard .
Pour kouka, ben j'imagine que c'est ta piété qui m'a rendu
le chemin si facile , j'ai pas eu le temps d'être là pour toi autant
que je ne le voulais mais tu seras pour toujours cette mamie gâteau ,
ô tant de gâteaux .
Pour Baba Bechir, toi que je ne connais
point mais qui m'emmenait les Ftayir,mon mythe.
Pour Ommi Najia et Baba Ammar,
les grands parents de coeur, pour tout votre bienveillance.
Pour mes khalous , Offi , Anouar, on ne vous oublie point ,
toujours autant de lointaines anecdotes, même si souhaitais que vous
étiez là vous êtes sûrement quelque part de meilleur
Pour Bibi , Tatina , mamma,ida,dada, mes concurrentes
et complices de toujours (maman est à moi).
Pour Saadouna ,Ma Halloula,Ammoula,Tassouma ,khallouda
Pour mes oncles,Samir ,Mohamed ,Nabil,Riadh,Noureddine
Pour mes tantes ,Habiba ,Mongia et Fatma ,une part entière
Pour la famille que le destin choisit pour nous (merci Destin) ,
pour tonton Omar et tata Mounia , pour Z'hirou et Ilyas ,
pour mamie Zahra pour tout le monde.
Pour Abir,la découverte de ma vie, la sœur de mon cœur,
pour cette âme extraordinairement tienne, pour ton soutien
inconditionnel( et non je ne râle pas),pour ce grain de folie que j'aime.
Pour le grand Chou, pour le support et l'amour,
pour le QI et la maladresse pour le coeur grand comme ça.
Pour le bon dieu ,pour une famille merveilleuse et extravagante
Pour les amis, cette chose qui t'illumine toute une vie ,
querelles et amour, de loin ou de près.Mes marocains et tunisiens à moi,
mes nouvelles rencontres et celles beaucoup plus anciennes ,
je peux pas tout énumérer, mais si si, je le fais, Emna , Amna , Faten ,
Asma ,Hela,Hiba, Dorra ,fatma ,amina , salma , Karim ,Hassan,
Hicham,Adam,yassine,Anas,Asma,Amira,ma Ghizou,Wijdane
,Sanae,Ghita,Omar,Anas,Emna,Haykel,Amine Krichen,Amine,
Aymen ,Khalil,Mohamed,Mahmoud,
Syrine,Lobna,Lina,Maysa,Mouna, Khaoula, Jlayid, Beji,Hsan..
j'en oublie sûrement
Pour toute personne qui a croisé mon chemin,
avec tant de bien que de mal .
Pour Choufli Hal,mon emblème, le sponsor de mes études
et le garant de ma réussite, je te dédie solennellement
mon diplôme, tu le mérites.
A notre maître Président de thèse,
Monsieur
Abdelouahed BAITE
Professeur d’anesthésie Réanimation
Vous nous avez accordé un grand honneur en nous
confiant la réalisation de ce travail, et en acceptant
de présider le jury de notre thèse.
Qu'il me soit permis de vous témoigner toute ma gratitude
et mon profond respect d’avoir bien voulu assurer la direction
de ce travail qui, grâce à votre esprit didactique et rigoureux,
et vos précieux conseils, a pu être mené à bien.
Je vous prie de trouver ici, le témoignage de ma reconnaissance
éternelle, de mon profond respect et ma haute considération.
Puisse Dieu le tout puissant vous accorder bonne santé,
prospérité et bonheur.
A Notre maître et Rapporteur de thèse
Monsieur le Professeur
Khalil ABOUELALAA
Professure
d’anesthésie Réanimation
Je suis très sensible à l’honneur que vous m’avez fait
en me confiant ce sujet. Votre modestie et votre simplicité
font de vous en plus de vos qualités professionnelles,
une référence de bon sens de compétence.
La gentillesse et la bienveillance avec lesquelles vous avez
guidé mes pas dans ce travail ont suscité ma bonne
volonté de donner de mon mieux.
Veuillez trouver dans ce travail l’expression de ma haute
considération, ma profonde reconnaissance et ma sincère gratitude.
A notre maître et Juge de thèse
Mahjouba Boutarboucha
Professure de Neurochirurgie
Sa présence parmi le jury de cette thèse m'a honoré.
Je la remercie pour sa disponibilité, sa modestie et sa gentillesse,
qui sont de grands atouts à côté de sa rigueur scientifique.
Je lui dédie ce travail en témoignage de ma profonde
reconnaissance et de mes respectueux sentiments.
Notre Maître et Membre du jury,
Monsieur le Professeur Mohammed BENCHEKROUN
Professeur de traumatologie orthopédie
C’est pour nous un honneur et un grand privilège
de vous avoir dans notre jury de thèse. Merci pour la simplicité que
vous avez témoigné en acceptant de siéger parmi notre jury de thèse.
Veuillez trouver dans ce travail, l’expression
de notre gratitude et de notre grande estime
A notre maitre et juge de thèse
Madame AZIZA BENTALHA,
Professeure en Réanimation pédiatrique
Je vous remercie pour le privilège
que vous nous avez accordé en siégeant parmi ce jury.
Veuillez trouver dans ce travail, l’expression
LISTE DES ABRÉVIATIONS
:% : Pourcentage
AC : Arrêt cardiaque
ACA : Arrêt Cardiaque lié à l’Anesthésique ACLS : Advanced Cardiac Life Support
ACNA : Arrêt Cardiaque Non lié à l’Anesthésie ACT : Arrêt Cardiaque Traumatique
AG : Anesthésie générale
AL : Anesthésie locale
ALR : Anesthésie loco – régionale ALS : Advanced Life Support
ASA : American Society of Anesthesiology ATCD : Antecedent
BLS : Basic Life Support CEE : Choc Electrique Externe
CHU : Centre Hospitalier Universitaire CO2 : Gaz carbonique
DCR : damage control reanimation DEM : Dissociation Electro-Mécanique
ECG : Electrocardiogramme ERC: European Resuscitation Council EP Embolie Pulmonaire
ETO : Echographie trans-oesophagienne FC : Fréquence cardiaque
FF : Facteur de risque
FV : Fibrillation ventriculaire
HRP : Hématome rétroplacentaire
HTA : Hypertension artérielle
hypoTA : Hypotension artérielle
i.e. C'est-à-dire
IC : Insuffisance cardiaque
ILCOR : International Liaison Committee On Resuscitation
IOT : Intubation oro-trachéale
L4-5 : 4 et 5e vertèbre lombaire
MAC : Menace d’arrêt cardiaque
MCE : Massage cardiaque externe
NHYA : New York Heart Association
O2 : Oxygène
OMS : Organisation Mondiale de la Santé
PAS : Pression artérielle systolique
PD : Pression diastolique
PNI : Pression non invasive
PP : Placenta praevia
PPR : pression de perfusion coronarienne
PVC : Pression veineuse centrale
PVC : Pression veineuse Centrale
RA : Rachianesthésie
RACS : Retour à la Circulation Spontannée
RCP : Réanimation cardio-pulmonaire
RU : Rupture utérine
SFAR : Société Française d’Anesthésie Réanimation
SPO2 : Saturation partielle en oxygène
TA : Tension artérielle
TCA : Temps de Céphaline Activée
TP : Taux de prothrombine
TR : thoracotomie réanimative
TSAL : Toxicité systémique de l’anesthésique local
TV : Tachycardie ventriculaire
TVP : Thrombose veineuse Profonde
USA : United States of America
VNI : ventilation non invasive
VPP : ventilation à pression positive
LISTE DES FIGURES
Figure 1 ... 29 Figure2 ... 29 Figure 3 : ... 41 Figure 4. Les causes les plus fréquentes de détérioration du patient sous ... 67 Figure 5. Les causes les plus fréquentes de l’ AC au bloc opératoire du patient sous
Anesthésie ... 70
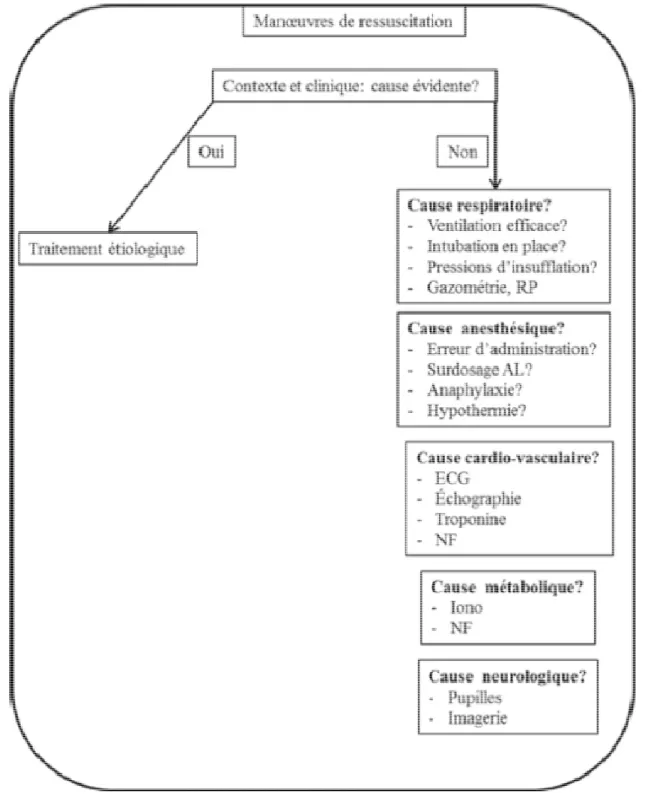
Figure 6 : Recherche étiologique selon l’origine ... 76 Figure 7 : Algorithme de recherche étiologique et diagnostique ... 77 Figure 8 : Cette figure illustre les étapes appropriées de l'évaluation et de la prise en charge
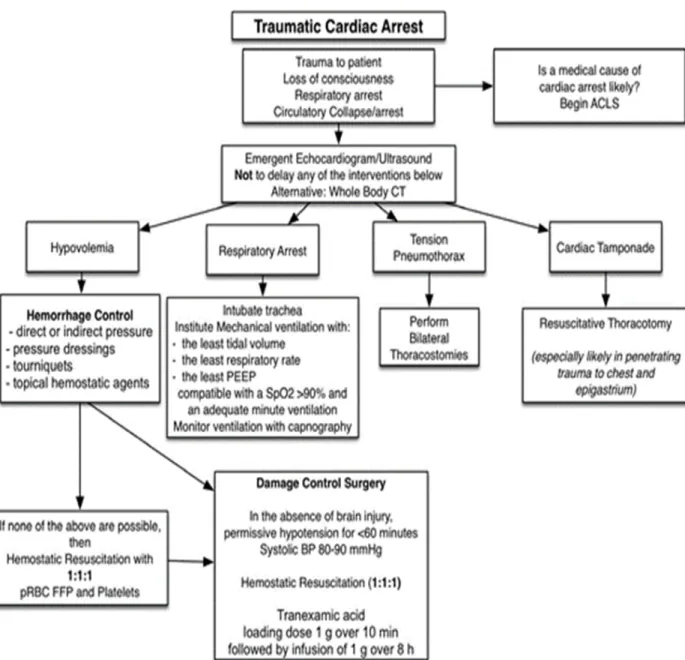
d'un patient victime d'un arrêt cardiaque traumatique du Conseil européen de réanimation, qui est basé sur l'algorithme universel ALS. ... 122
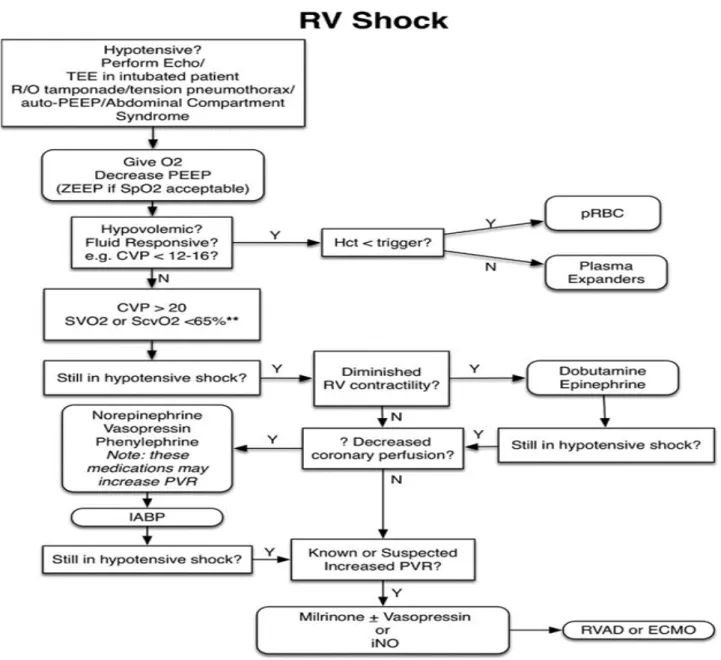
Figure 9 : CVP indique la pression veineuse centrale ; ECMO, oxygénation de la membrane
extracorporelle ; Hct, hématocrite ; IABP, pompe à ballonnet intra-aortique ; iNO, oxyde nitrique inhalé ; PEEP, pression expiratoire finale positive ; pRBC, culot globulaire ; PVR, résistance vasculaire pulmonaire ; RV, ventricule droit ; RVAD, dispositif d'assistance ventriculaire droit ; cvo2, saturation en oxygène de la veine centrale ; Spo2, saturation en oxygène du sang périphérique ; SVO2, saturation en oxygène veineux ; ... 130
LISTE DES TABLEAUX
Tableau 1 . Facteurs de risque d’AC au Bloc opératoire ...58
Tableau 2: facteurs predictifs de survenue d’ AC au bloc opératoire ...62
Tableau 3 : Etiologies de l’ AC au bloc opératoire ...66
Tableau 4 : Causes de l’AC au bloc opératoire selon leurs origines ...69
Tablau 5 : Profil des rythmes d'Arrêt Cardiaque en ...74
Tableau 6: Mesures correctives pour l'évaluation clinique de l'état de choc et une approche
progressive modifiée pour l'arrêt cardiaque en salle d'opération basée sur les lignes directrices 2010 et 2015 de l'American Heart Association et sur la déclaration de consensus du Comité international de liaison en réanimation sur le syndrome d'arrêt postcardiaque de 2008. ...85
SOMMAIRE
INTRODUCTION ...1 OBJECTIFS DE L’ETUDE ...6 OBSERVATIONS ...8 DISCUSSION ... 43 I. HISTORIQUE : ... 44 II. DEFINITIONS : ... 52 A- Arrêt Cardiaque Péri Opératoire : Perioperative Cardiac Arrest ... 52 B- Définir un arrêt cardiaque en salle d'opération (ACSO) : Cardiac Arrest In Operating Room ... 52 III. IDENTIFICATION/DIAGNOSTICDEL’ARRETCARDIAQUEENENSALLE D'OPERATION ... 53 IV. EPIDEMIOLOGIEINCIDENCEDEL’ARRETCARDIAQUEENSALLED’OPERATIONARREST : ... 55 A. Incidence : ... 55 B. Risque d’AC au bloc opératoire : ... 58 V. PRONOSTICETRÉSULTATSD'UNARRETCARDIAQUEAUCOURSD'UNE ANESTHÉSIEETD'UNECHIRURGIE ... 59 VI. FACTEURSPREDICTIFS ... 61 VII. PHYSIOPATHOLOGIE: ... 63 VIII.CAUSESD’ARRETCARDIAQUEAUBLOCOPERATOIRE : ... 66 1. Les facteurs humains : ... 71 2. Anesthésie générale vs Anesthésie locorégionale ... 72 IX. DIAGNOSTICDEL’ARRETCARDIAQUEAUBLOCOPERATOIRE ... 73 1. Diagnostic positif ... 73 X. PHYSIOPATHOLOGIEDUSYNDROMEPOSTACR: ... 78 1. Syndrome d’ischémie-reperfusion: ... 78 2. Souffrance cérébrale post-anoxique: ... 79 XI. REANIMATIONETPRISEENCHARGEDEL’ACPARL’ANESTHESISTE:[88] 82 1. Les considérations relatives aux arrêts précardiaques : ... 82 2. L’escalade Des Soins : ... 83
3. Progression vers l’état de choc :] ... 84 4. Insuffisance ventriculaire gauche : ... 86 5. Defaillance ventriculaire droite : ... 86 6. Hypovolémie et variation de la pression systolique et du pouls : ... 87 7. Ventilation en cas de choc ou d'arret cardiaque grave :... 88 8. Auto Peep : ... 90 9. Tachycardie symptomatique évoluant vers un arrêt brusque et sans pouls (tachycardie ventriculaire, fibrillation ventriculaire et torsades de pointes) : [ 88] ... 91 10. Séquence De Sauvetage En Cas D'arrêt Cardiaque En Salle D'opération : [ 88] ... 92 11. Algorithmes de salle d'opération acls : [ 88] ... 93 XII.SITUATIONSPARTICULIERESENCAUSEDEL’AC ,EVALUATIONETPRISE ENCHARGE : ... 103
1. Anaphylaxie : ... 104 2. Pneumothorax Sous Tension ... 108 3. Toxicite systemique de l'anesthesique local : ... 110 4. Hyperthermie Maligne : ... 113 5. Hyperkaliemie grave :... 116 6. Arrêt cardiaque traumatique :... 120 7. Embolie Pulmonaire ... 126 8. Maladie De TAKO-TSUBO : ... 131 9. Stimulation Du Nerf Vague ... 131 10. Le reflexe des barorecepteurs ... 132 11. Hypoxie et hypoxemie : ... 134 12. Hypotension et perte de sang : ... 134 13. Surcharge liquidienne : ... 135 14. IatrogeniE : ... 135 15. La particularite de l’arret cardiaque en neurochirurgie : ... 136 16. La Particularité en Orthopédie et Traumatologie : ... 143
CONCLUSION ... 148 RESUMES ... 150 REFERENCES ... 154
L’arrêt cardiaque péri opératoire est beaucoup moins susceptible de se produire aujourd’hui en raison des progrès contemporains en anesthésie, la bonne préparation préopératoire des patients, utilisation detechniques anesthésiques modernes, du matériel et des anesthésiques sûrs, ainsi que de meilleures techniques chirurgicales. Par ailleurs, l’introduction de nouvelles méthodes diagnostiques et thérapeutiques invasives et les procédures chez les patients vieillissants et ceux présentant des comorbidités comportent de nouveaux risques et défis.
L'aqrrêt cardiaque (AC) est la situation la plus dramatique et la plus urgente pour un médecin en salle d'opération. Une équipe formée de personnel de bloc opératoire et organisation du travail spécifique, surveillance obligatoire, disponibilitédes équipements et des médicaments pour la réanimation cardiopulmonaire (RCP), la sécurité des voies respiratoires et la poseles canules intraveineuses facilitent la RCP périopératoire et augmentent les taux de survie [1].
En raison de la diversité des préjugés moraux et éthiques, un arrêt cardiaque péri opératoire est fréquemment considéré comme si cela s’était passé dans la période postopératoire immédiate, après une intervention chirurgicale et une anesthésie. Lorsque l’AC survient en salle d'opération, de nombreux médecins se sentent coupables de se justifierpendant l’anesthésie ou la chirurgie peuvent avoir contribué à l’AC, de sorte qu’ils se sentent responsables etobligés de pratiquer la réanimation cardio-pulmonaire (RCP), même dans les situations où il est tout à fait clair qu’il ne faut pas effectuer (c.-à-d. maladies en phase terminale, protocole signé "Ne pas réanimer"). C’est pour cette raison que
L’équipedu bloc opératoire commence la RCP afin d’obtenir unereprise d’une activité cardiaque spontanée (RACS) ou « return of spontaneous circulation »(ROSC), de terminer la chirurgie et transporter le patient hors de la salle d'opération, même si l’équipe est pleinement consciente du fait que dans la période postopératoire immédiate
ce fameux RACS aboutira brièvement à une issue fatale. Par conséquent, la majorité des données épidémiologiquesen ce qui concerne la fréquence de l’AC dans la salle d'opération devrait être soigneusement considérée.
William r. Berry avait écrit dans l’éditorial paru dans le Canadian Journal of anesthesia de 2012 «Jamais aucun patient dont le décès pourrait être évitable ne devrait mourir dans une salle d'opération ou dans un hôpital -» [2]
Cet éditorial était accompagné dans le même numéro de deux articles, l'un sur la réanimation cardio-pulmonaire RCP en salle d'opération et l'autre sur les algorithmes avancés de secours en per-opératoire à la fois la prévention et le traitement de l’arrêt cardiaque imprévisible en per opératoire. [3]
Les deux articles ont servi de base à un appel pour la publication par les sociétés savants lignes directrices relatives aux dispositifs de survie avancés en salle d’operation,(Advenced Life Support in Operating Room) (OR -ALS). [4].
Bien qu'un AC subit soit considéré comme rare lors d'une anesthésie générale ou régionale, il s'agit d'un événement potentiellement catastrophique.[5]les Données collectées auprès de 250 hôpitaux américains (1,3 million interventions ) ont montré que sur 203 patients opérés ayant subi t une RCP (1 sur 33 en chirurgie cardiaque contre 1 sur 258 en chirurgie générale) entraînant une mortalité de 70% au cours des 30 jours postopératoires.[6]
Le risque d'AC peropératoire et postopératoire précoce (y compris les soins postanesthésiques) ) il reste de 5,6% sur 10 000 cas.[7]. Seulement 45% des survivants d'un arrêt cardiaque peropératoire ont un bon pronostic fonctionnel au 90e jour.
Malgré le fait qu'un arrêt cardiaque imprévisible soit considéré comme rare lors d'une anesthésie générale ou régionale, il s'agit d'un événement potentiellement catastrophique.
L’arrêt cardiaque Per-opératoire est un accident grave d’évolution souvent fatale. Bien que responsable d’une mortalité et d’une morbidité importante jusqu’à ces dernières années, les récentes données indiquent que la mortalité per-opératoire est en constante baisse.
Les causes principales de celle-ci restent liées à la pathologie présentée par le patient ainsi qu’à l’intervention chirurgicale elle-même.
Classiquement, l’arrêt cardiaque (AC) se définit comme une absence d’activité cardiaque spontanément efficace aboutissant à brève échéance à l’arrêt de la perfusion des organes vitaux. C’est la forme la plus aigüe, la plus grave et la plus démonstrative d’une détresse vitale.
En règle générale, l’AC se manifeste sous trois formes principales : l’asystolie, la fibrillation ou la tachycardie ventriculaire (FV, TV), la dissociation électromécanique (DEM).
Au bloc opératoire (BO), la perte brutale de connaissance peut cependant être totalement masquée par l’anesthésie, de même que l’AC peut survenir chez un patient intubé et ventilé artificiellement. Ceci modifie l’algorithme classique de la réanimation cardio-pulmonaire (RCP).
Le groupe d'experts de la Société Française d'Anesthésie-Réanimation (SFAR) réuni pour proposer un guide de bonnes pratiques de la RCP retient un faisceau d'arguments pour définir l'AC. Celui-ci n'est, en effet, établi de façon formelle que par l'absence de battements artériels carotidiens (ou fémoraux) pendant 5 à 10 secondes (s) chez un patient inconscient, aréactif et qui ne respire pas (ou ayant une respiration agonique) d'emblée ou dans la minute suivant la perte de connaissance.
Si la fréquence des AC au bloc opératoire n’est pas connue avec précision, les innovations apportées tant sur le plan anesthésique que chirurgical pour offrir une bonne sécurité au patient, ont permis, dans les pays développés, une importante baisse
des accidents peropératoires durant ces dernières décades.La plupart des études s’accordent sur les principales causes d’AC lié à l’anesthésie (ACA), sachant que l’étiologie de l’AC per opératoire n’est pas retrouvée dans 10 à 30% des cas.
De ce fait, tout patient candidat à une intervention chirurgicale encourt un risque dit opératoire .
Ce risque est de 3 ordres, liés au terrain du patient (facteur de morbidité, car risque de décompensation des pathologies préexistantes notamment le diabète, l’hypertension artérielle(HTA), les pathologies broncho-pulmonaires), liés au type de chirurgie et d’anesthésie.
Contrairement aux idées reçues, cette mortalité n’est pas attribuable uniquement aux AG.
Selon certains auteurs, les techniques d’ALR sont également à risques voire même dans certains cas, plus à risque que les AG. De plus, il ne faut pas négliger les complications non mortelles mais dont les séquelles peuvent avoir, pour le patient, des répercussions fonctionnelles et/ou psychologiques importantes au long cours
Seule l'absence de pouls pourra affirmer cliniquement l'AC au bloc opératoire (ACBO). Le monitorage peri opératoire devient alors l'élément principal pour le dépistage précoce dont doit bénéficier l'ACBO.
Au cours de ce travail nous allons essayer a travers 6 observations d’arrêt cardiaque survenu au bloc opératoire de faire une analyse de cette complication gravissime voire dramatique et de discuter à travers une revue de la littérature l’incidence les facteurs de risques de survenue, les mécanismes physiopathologiques propres enfin une mise au point sur la réanimation cardio-pulmonaire au bloc opératoire avec ses spécificités
Objectif Général :
Analyser les causes et les facteurs de risques de l’arrêt cardiaque au bloc opératoireà travers un rapport de 6 observations d’AC survenu au Bloc opératoire de l’HMIMed V de Rabat
Objectifs spécifiques :
Déterminer la fréquence des arrêts cardiaques au bloc opératoire Identifier les principales causes de l’arrêt cardiaque au bloc opéraoire.
Déterminer les facteurs pronostiques de ces arrêts cardiaques au bloc opératoire. Déterminer les principes de prise en charge pré et post opératoire et de
OBSERVATION N° 1
Le premier cas d'une jeune dame, sans antécédents pathologiques notables qui a présenté une bradycardie brutale suivie d’unarrêt cardiaque en per opératoire d'une chirurgie de la thyroïde sous anesthésiegénérale lors du positionnement de la tête en hyper extension pour une bonne exposition chirurgicale.
Il s’agit d’une femme de 34 ans, mariée, mère de 2 enfants, sans antécédents particuliers suivie pour un Goitre multi hétéro nodulaire (GMHN) en euthyroïdie clinique et biologique. Elle était programmée pour une thyroïdectomie totale.
La consultation pré-anesthésique a trouvé une patiente, sans antécédents pathologiques notables en bon étatgénéral, sans atteinte organique et ou physiologique. Le bilan n’a pas objectivé d’anomalie ni à la Radiographie thoracique, ni au tracé éléctrocardiographique (ECG), le bilan thyroïdien a confirmé une euthyroïdie biologique le reste du bilan biologique est correcte. Elle étaitclassée ASA I (Americain Society of Anesthesiology)
La patiente était admise au bloc opératoire, La prémédication consistait en la prise de l'hydroxyzine 1mg/kg par voie orale le matin de l'intervention. Les constantes à l’admission ont objectivé un : un étathémodynamique stable (Pression artérielle systolique (PAS) : 120 mg, Pression artérielle diastolique (TAD) : 60 mg, Pouls : 96 Battements par minute (BPM)), une saturation en O2 (SpO2) est de 100% à l’oxymétrie du pouls à l’air ambiant.
L’anesthésieétait classique ( Propofol , Fentanyl , Rocuronium), l’induction a été réalisé par du Propofol 3mg/kg, du Fentanyl 3μg/kg et du Bromure de Rocuronium 0,5mg/kg. L’intubation orotrachéaleétait sans incidents
L'anesthésieétait entretenue avec de l'isofluranevéhiculé par un mélangeéquimolaire d'oxygène et de protoxyde d'azote et par Fentanyl en injections discontinues.
Une minute environ après la mise de la patiente en position classique de la chirurgie thyroïdienne avec hyper extension du cou, installation d’une bradycardie à 25 BPM ayant nécessité l’administration intra veineuse de l’Atropine ce qui a permis la reprise d’un rythme cardiaque sinusal à 110 BPM, mais 2 min après, apparition d’une nouvelle bradycardie réfractairemalgré l’administration de l’atropine puis asystolie. La patiente a été immédiatement mise sous 100% d'oxygène en ventilation manuelle aprèsrevérification de la bonne position de la sonde orotrachéale, arrêt de l'Isoflurane. Simultanément un massage cardiaque externe a été pratiqué avec administration de l’adrénaline. Reprise d’une activité électrique cardiaque avec un rythme cardiaque sinusal et une instabilité hémodynamique initiale avec une TAS à 70 mg et TAD à 50 mg, SpO2 à 97% au bout de 5 minutes puis reprise d’une TAS à 120 mg et une TAD à 50 mg et donc arrêt de la chirurgie.En post opératoire, la patiente a été gardéesédatée et ventilée. Aucun autre événementhémodynamique significative n'a été notée dans l'unité de soins intensifs (USI). A l’arrêt de la sédation absence de signes de réveil : les pupilles étaient en myosis un GCS (score de Score de Glasgow à 3 avec absence des réflexes du tronc cérébral. Absence d’anomalie au bilan biologique réalisé alors ni de perturbation du tracé de l’ECG, une tomodensitométrie (TDM) cérébrale initiale était sans anomalie.
Elle a été transférée au service de Réanimation Chirurgicale de l’HMIMedV pour prise en charge d’un état de coma profond dans les suites d’un arrêt cardiaque per opératoire.
A l’admission en réanimation, patiente GCS à 3, absence des reflexes du tronc, pupilles en myosis, intubée et ventilée la sédationarrêté depuis 24h.
Un électroencéphalographe a montré́ une souffrance cérébrale diffuse. L’ECG n’objectivait pas de trouble de conduction ou de repolarisation de même que l’échocardiographieréalisé qui a objective une bonne contractilité segmentaire et globale avec une bonne Fraction d’éjection systolique. Le reste du bilan biologique était sans anomalie.
L’imagerie par résonnancemagnétique (IRM) cérébralecérébrale a conclu en : - Absence d’anomalie morphologique ou de signal en sus ou sous tentoriel -Systèmeciterno-ventriculaire normal
- Ptose des amygdales cérébelleuses
- Aspect IRM en faveur d’une anomalie d’Arnold Chiari type I Discussion
Des cas d'arrêt cardiaque brutal inattendu chez des enfants et des adultes porteurs de la malformation d’AC I ont été bien rapportés, conduisant à la mort chez certains cas. Il ya également eu des exemples rares de mort subite chez les adultes avec malformation d’AC I suite à des traumatismes mineurs ou des mouvements brusque de la tête et du cou. Cette observation est un exemple très rare d'un arrêt cardiaque d’évolution fatale chez une patiente non diagnostiquée au paravent porteuse de cette malformation survenu au décours d'une anesthésie classique pour chirurgie de la thyroïde. Un événement dramatique lors d’une anesthésie classique pour une chirurgie thyroïdienne de routine a suscité initialement plusieurs hypothèses à l’origine de l’arrêt cardiaque avant que l’imagerie par IRM porte un élément jusqu’au la méconnu et asymptomatique qui est la malformation congénitale d’Arnold Chiari Type I en dehors de tout autre élément qui peut expliquer la hernie des tonsilles cérébelleuses (Absence d’œdème diffus initialement, présence d’un processus cérébrale ou cérébelleux expansif ) . Restait alors la question: par quel mécanisme cette malformation congénitale jusqu’au là asymptomatique peut se décompenser par un arrêt cardiaque et qui était son mode révélateur ? Chez cette patiente l’arrêt cardiaque est survenu lors de l'anesthésie. En général, les causes les plus fréquentes d'un arrêt cardiaque pendant l'anesthésie générale sont un surdosage de médicaments, une hypovolémie ou une hypoxémie, mais l'erreur humaine est associée dans 91% à un tel événement. Dans le cas de cette patiente les paramètresde SpO2 et hémodynamiques ont été stables à
l’induction anesthésique y avait pas de signe en faveur d’une réaction allergique ou de signes annonçant la défaillance cardiaque mais une bradycardie initiale ayant rétrocédé à l’atropine suivie d’une plus sévère et réfractaire suivie d'un arrêt cardiaque. L’équipe anesthésique qui a pris en charge la patiente nous a confirmé qu’il n’y avait pas d’erreur dans les produits anesthésiques utilisés ni dans leur posologie. On n’a pas pu retenir un arrêt cardiaque secondaire à un reflexe vagal avec bradycardie neurogénique alors qu’il n’avait aucun stimuli après l’induction et l’intubation de la patiente. L’induction par inhalation spontanée peut causer une rétention du CO2 provoquant davantage une augmentation de la pression intracrânienne (PIC). Ce qui aurait pu augmenter le gradient de la pression crânio-spinale causant une compression du tronc cérébral conduisant ainsi à une bradycardie puis arrêt cardiaque. Mais dans ce cas l’induction était par voie intraveineuse. Les radiologues ont confirmé la présence d’une anomalie d’Arnold Chiari type I associé à une dépression de la base. Dans ce cas, le rôle de la compression directe du tronc cérébral associée à l'anomalie d’AC ne peut pas être exclu et reste le diagnostic retenu du mécanisme de l’arrêt. Déjà au cours de l'induction de l’anesthésie, la manipulation de l'articulation atlanto-occipitale est toujours possible pour l’exposition laryngée. Surtout la position hyper extension de la tête, comme Des arrêts cardiaques en per opératoires chez des patients connu ou méconnu porteurs de cette malformation ont été décrits dans la littérature. Bouvard et C., ont publié en 2012 [8]. des observations de 3 patients pour lesquels une évaluation d’aptitude à pratiquer du sport a été demandée, vu qu’ils présentaient des troubles neurosensoriels lors des efforts physiques. Les bilans ont été normaux mais dans les 3 cas l’examen IRM a révélé la présence de la malformation d’AC. La première observation est intéressante à décrire. Il concerne un patient de 22 ans, adressé par son médecin traitant pour statuer sur son aptitude à reprendre la pratique du rugby autant qu’amateur. Il est chauffeur-livreur. L’interrogatoire retrouve un antécédent « cardiologique » insolite. À 19 ans, à l’abord d’une intervention chirurgicale bénigne, le patient a présenté une brutale asystolie après son induction anesthésique en décubitus
dorsal, alors qu’il était manipulé pour être positionné en décubitus ventral. Après réanimation, le patient retrouve rapidement une fonction cardiaque normale et bénéficie d’un bilan cardiologique et allergologique poussé qui s’avère négatif. Il reprend son travail et le rugby sans aucun symptôme. Il ressent des vertiges fugaces lorsqu’il s’allonge ou relève la tête rapidement mais ne s’en plaint à personne. Il y a un mois, lors d’un match de rugby, alors qu’il plaque un adversaire, il subit un coup de genou dans la tempe et perd connaissance deux minutes. Il est ramené au vestiaire et garde une amnésie de l’épisode. Il ne consulte pas et après deux semaines de repos sportif, il participe de nouveau à un match de rugby. Dès la première action du match, de nouveau lors d’un plaquage, il perd connaissance pendant quelques secondes. Cette fois-ci, le contact a lieu au niveau des épaules; il n’y a aucun traumatisme crânien. Il sort du terrain en marchant et ne présente pas d’amnésie marquante. Il consulte son médecin traitant qui demande une imagerie cérébrale et l’adresse à la consultation. L’examen clinique, une semaine après le dernier épisode, est normal, notamment sur le plan cognitif. Une TDM cérébrale est réalisée rapidement en première intention qui met en évidence une malformation d’AC I. Une IRM complète le bilan d’imagerie. En T1 sagittal, la malformation d’AC I est confirmée. Les amygdales cérébelleuses sont anormalement basses (28mm) dans la partie haute du canal cervical et prennent un aspect effilé. Enfin, un examen IRM complet de la moelle épinière termine le bilan à la recherche de syringomyélie dont ce patient n’est pas atteint. Le patient est informé qu’il présente une contre-indication formelle et définitive à toute activité physique comportant des risques de chute, de collision, de choc, de mouvements brusques du rachis. Il est adressé à une équipe neurochirurgicale de référence dans cette pathologie. Un autre cas d’arrêt cardiaque en per opératoire a été rapporté en 2006 par Rath [9] il s’agit d’un nourrisson de 1 mois à terme pesant 3 kg. Admis pour prise en charge d’une tuméfaction au niveau du bras dos, présente depuis sa naissance ainsi qu’une diminution des mouvements des membres inférieurs. L’enfant n’était ni déshydraté et ne présentait pas de tableau clinique d’une hypertension intracrânienne. Une IRM a
révélé l'existence d’un myéloméningocèle (Spina bifida), une malformation d’AC II et l'hydrocéphalie. Le nourrisson a été programmé pour la mise en place d’un shunt ventriculo- péritonéal suivie de l'excision et la réparation de la masse du bras. L’anesthésie a été induite avec de l'halothane à 100% de O 2. Un veineux de sécurité a été réalisé. Le nourrisson a présenté une bradycardie (fréquence cardiaque a chuté de 124 à 57 BPM), et qui n'a pas été corrigé par l'atropine (0,6 mg IV en doses fractionnées), suivi d’une asystolie. Le patient a été intubé avec réanimation cardiorespiratoire en urgence. L’halothane a été interrompu, l’adrénaline a été administrer par VI et répétée toutes les 5 minutes, mais sans effet immédiat. Enfin, le patient a été récupérer après 30 min de réanimation cardiorespiratoire efficace. Il a été décidé de procéder à l'insertion de la dérivation. La période per opératoire était sans incidents. En post opératoire le patient a été transférer à l’USI, 24 h plus tard l’enfant s’est amélioré neurologiquement, avec des mouvements normaux des quatre membres et ouverture des yeux spontanée. Il a été extubé et deux jours plus tard, la suite de la chirurgie a été réalisée secondairement sans incident. En 2015, Miyoshi et coll [10] ont rapporté un cas d’asystolie suite à la mise en place d’un clameau crânien chez une patiente porteuse d’AC I. Plusieurs complications liées à l’utilisation du clameau crânien ont été rapporté mais aucun cas d’arythmie grave n’a été décrit. Dans ce cas, il s’agit d’une fille de 17ans porteuse de la malformation d’AC I, a été programmé pour une opération suite à l’aggravation d’une syringomyélie. Après l'induction d’une anesthésie générale, la tête a été fixer avec un clameau crânien type Mayfield TM (Ohio Instrument médical, Cincinnati, OH, ETATS-UNIS), quelques secondes après, une asystolie cardiaque est survenue pendant environ 10 secondes, suivie par une activité électrique unique, même après le retrait immédiat du clameau. La fréquence cardiaque a été spontanément récupérée à 30 battements par minute avec un rythme d'échappement, puis progressivement augmentée à 60 battements par minute avec un rythme sinusal. Après l'administration de l’atropine, la fréquence cardiaque a augmenté à 120 battements par minute avec un rythme sinusal et devenu stable sur le
plan hémodynamique. On pensait que l’asystolie cardiaque a été causée par un reflexe vagal dû au clameau crânien parce que l’état hémodynamique a soudainement changé et n’a revenu stable qu’après l'administration de l’atropine. Finalement on considère que soit c’est la stimulation du nerf trijumeau périphérique, soit la compression du tronc cérébral par la malformation d’AC I secondaire à la manipulation du clameau crânien, qui ont été la cause du déclenchement de l’arrêt cardiaque.
OBSERVATION N° 2 :
À la suite d'un accident de la voie publique, un homme de 48 ans a été hospitalisé pour une fracture du plateau tibial droit et de la rotule. Il n'y a pas eu d'autres blessures importantes. Le membre était immobilisé dans une atelle plâtrée postérieure pendant six jours et il était prévu pour une réduction ouverte et une fixation interne de la fracture. En raison de l’œdème des membres, la chirurgie n'a pu être effectuée que le sixième jour après le traumatisme
L’évaluation. Préopératoire était sans particularité il était classé ASA I. IL a été programmé au bloc des urgences pour une ostéosynthèse sous rachianesthésie.
Une surveillance systématique comprenant la mesure de la pression artérielle non invasive, un électrocardioscope (ECS) et une oxymétrie de pouls ont été mise en place une fois admis en salle opératoire.
A l’installation les paramètres vitaux relevaient une fréquence cardiaque de 70 BPM , une pression artérielle non invasive (PNI) de 118/72 mmHg, une saturation (SPO2) de 97%. à l'air ambiant et au rythme sinusal normal de l'ECS.
L'anesthésie rachidienne a été réalisée en position latérale gauche avec une aiguille de calibre 25 entre les L3 et L4. Après écoulement clair du LCR et aspiration négative du sang, 3,5 mL de bupivacaïne hyperbare à 0,5% et 25 µg de Fentanyl ont été injectés par voie intrathécale. Le niveau sensoriel de bloc de T6 a été atteint et 5 l / min d'oxygène ont été administrés à travers un masque d’Oxygène .
Le membre a été ex sanguine avec un garrot de taille appropriée qui a été placé sur le membre à opérer. La pression a été fixée à 220 mmHg. Mais comme le champ chirurgical exsangue n’a pas été atteint avec la pression ci-dessus, la pression a été progressivement augmentée à 300 mmHG. En peropératoire, le patient a eu deux épisodes d’hypotension qui ont été traités efficacement par l’administration intraveineuse de l’Ephédrine.
Le garrot a été dégonflé à la fin de la chirurgie, après 2 heures et 15 minutes de temps d'inflation. Après 2 min de dégonflage du garrot, le patient est devenu inconscient, l'ECS a montré une bradycardie conduisant à une asystolie et la PNI était non mesurable. Une réanimation cardio-pulmonaire immédiate a été instaurée avec massage cardiaque, l’adrénaline a été administrée par voie intraveineuse et une intubation et une ventilation avec 100% d'oxygène ont été réalisées.
Au bout de 3 minutes, le rythme cardiaque est revenu au rythme sinusal avec une FC de 48 / min qui a augmenté progressivement pour atteindre 100 BPM
Peu de temps après, le patient a développé une bradycardie grave et un arrêt cardiaque réfractaire Le patient est décédé malgré une réanimation cardio-respiratoire immédiate et vigoureuse
Discussion
La survenue d'un arrêt cardiaque après dégonflement du garrot est une complication rare, décrite principalement en chirurgie du membre inférieur [11]. Notre revue de littérature a relevé deuxobservation d’arrêt cardiaque, après dégonflement du garrot du membre supérieur, liée à un spasme coronaire [12] Cela dit, dans notre observation, le mécanisme de l’arrêt cardiaque n’est pas clair. Mais, selon les données disponibles, la cause la plus probable est l’embolie pulmonaire.
Les traumatismes, l'immobilité et la chirurgie sont connus pour prédisposer à la Thrombose veineuse profonde TVP. Une immobilité supérieure à trois jours prédispose une personne à la TVP et la possibilité augmente avec le temps. Les fractures des membres inférieurs sont des facteurs de risque connus du développement de la TVP. Bien que le thrombus puisse s'emboliser spontanément à tout moment, les contraintes mécaniques causées par le bandage et le garrot d'Esmarch sont supposées provoquer une augmentation soudaine de la vitesse du flux veineux et déloger le


![Figure 4 . Les causes les plus fréquentes de détérioration du patient sous Anesthésie[ 88]](https://thumb-eu.123doks.com/thumbv2/123doknet/15038545.691012/105.892.107.813.439.957/figure-causes-fréquentes-détérioration-patient-anesthésie.webp)

![Figure 5 . Les causes les plus fréquentes de l’ AC au bloc opératoire du patient sous Anesthésie[96]](https://thumb-eu.123doks.com/thumbv2/123doknet/15038545.691012/108.892.117.810.160.841/figure-causes-fréquentes-ac-bloc-opératoire-patient-anesthésie.webp)