LES MÉCANISMES D'ACTION DANS LE TRAITEMENT
PSYCHOLOGIQUE DES CAUCHEMARS POST-TRAUMATIQUES
Thèse
Andréanne Rousseau
Doctorat en psychologie - Recherche et intervention
Philosophiæ doctor (Ph. D.)
Québec, Canada
LES MÉCANISMES D'ACTION DANS LE TRAITEMENT
PSYCHOLOGIQUE DES CAUCHEMARS POST-TRAUMATIQUES
Thèse
Andréanne Rousseau
Sous la direction de :
Résumé
Malgré l'efficacité démontrée des traitements psychologiques des cauchemars, en particulier la Révision et Répétition par Imagerie Mentale (RRIM), il n'existe aucun consensus sur un modèle théorique expliquant leur efficacité, menant à une duplicité des protocoles. L'objectif général de cette thèse vise à répertorier et synthétiser les mécanismes d'action (MA) des traitements psychologiques des cauchemars, pour ensuite tester empiriquement l'hypothèse la plus rapportée, l'augmentation du sentiment de contrôle. Dans un premier temps, une revue systématique a permis de recenser les citations référant à une hypothèse sur un MA dans les publications scientifiques portant sur une psychothérapie des cauchemars. Une analyse thématique a permis de catégoriser ces citations en six catégories de MA, qui sont par ordre d'importance : une augmentation du sentiment de contrôle, le traitement émotionnel du souvenir menant à la modification de la structure de peur, la modification des croyances, la restauration des fonctions du sommeil, une diminution de la vigilance et la prévention de l'évitement. Un modèle théorique incluant ces six mécanismes a été élaboré selon les forces et critiques de chaque catégorie; des recommandations pour les opérationnaliser et les étudier ont été avancées. Notamment, la perception d'efficacité personnelle (PEP) serait une mesure pertinente pour rendre compte du MA de sentiment de contrôle. Ainsi, un deuxième objectif visait à démontrer comment une mesure de PEP pourrait être un médiateur de l'effet de la RRIM sur l'amélioration des cauchemars et symptômes nocturnes associés. Trente-cinq victimes d'agression sexuelle souffrant d'un trouble de stress post-traumatique et de cauchemars récurrents souhaitant prendre part à une thérapie ont été assignées aléatoirement à suivre la RRIM ou à une condition d'attente. Des analyses de régression montrent qu'avoir suivi la RRIM prédit une plus grande PEP par rapport aux rêves et aux cauchemars, laquelle serait à son tour un prédicteur de l'amélioration de l'insomnie et de la qualité du sommeil. La PEP ne serait pas un médiateur de l'efficacité de la RRIM sur les comportements nocturnes dérangeants associés au TSPT et la détresse associée aux cauchemars. Dans l'ensemble, ces résultats suggèrent que plusieurs MAs seraient à l'œuvre dans le traitement des cauchemars, lesquels semblent s'imbriquer dans celui plus global de traitement émotionnel de la structure de peur liée au phénomène des cauchemars. En effet, la contribution modérée de la PEP à l'explication de l'efficacité de la RRIM ne permet pas de la considérer comme un MA central. Néanmoins, une mesure de PEP spécifique aux rêves et cauchemars s'est avérée prometteuse pour expliquer une partie de l'efficacité de la RRIM; pour bien attester de sa contribution, ce MA nécessite d'être mieux opérationnalisé, évalué sur plusieurs temps de mesure et en relation avec d'autres MAs pour notamment valider comment il participe au traitement émotionnel de la structure de peur.
Table des Matières
Résumé ... iii
Table des Matières ... iv
Liste des Tableaux ... vi
Liste des Figures ... vii
Liste des Abréviations ... viii
Remerciements ... ix
Avant-Propos ... xi
CHAPITRE 1 : INTRODUCTION GÉNÉRALE ... 1
1.1 Le Trouble de Stress Post-Traumatique ... 2
1.1.1 Facteurs intervenant dans le développement du TSPT... 4
1.1.2 Modèle du traitement émotionnel de l'information. ... 6
1.1.3 Traitements psychologiques du TSPT. ... 7
1.1.4 Les difficultés de sommeil dans le TSPT. ... 9
1.2 Les Cauchemars ... 10
1.2.1 Définitions. ... 11
1.2.2 Théories explicatives des rêves et cauchemars. ... 12
1.2.3 Répercussions des cauchemars. ... 19
1.3 La Thérapie de Révision et Répétition par Imagerie Mentale ... 20
1.3.1 Appuis empiriques. ... 21
1.3.2 Limites des connaissances actuelles. ... 21
1.3.3 Mécanismes d'action de la RRIM. ... 22
1.4 La Perception d'Efficacité Personnelle ... 27
1.4.1 Le rôle de la PEP dans le TSPT et les cauchemars. ... 28
1.5 Justification de la Thèse ... 29
1.6 Les Objectifs et le Contenu de la Thèse ... 30
CHAPITRE II : ÉTUDE 1 ... 32 Résumé ... 33 Abstract ... 34 Introduction ... 35 Method ... 38 Results ... 41 Discussion ... 43 Conclusion... 53 References ... 60
CHAPITRE III : ÉTUDE 2 ... 66 Résumé ... 67 Abstract ... 68 Introduction ... 69 Method ... 71 Results ... 76 Discussion ... 78 Conclusion... 82 References ... 88
CHAPITRE IV : CONCLUSION GÉNÉRALE ... 91
4.1 Synthèse des Résultats ... 92
4.1.1 Revue systématique et analyse thématique des MAs proposés dans la littérature. ... 92
4.1.2 La PEP comme médiateur de l'efficacité de la RRIM. ... 97
4.2 Implications Théoriques ... 99
4.2.1 Comparaison du modèle explicatif de l'efficacité des traitements des cauchemars avec les théories existantes. ... 100
4.2.2 Critiques sur le concept de sentiment de contrôle. ... 102
4.3 Implications Cliniques... 105
4.3.1 Favoriser le traitement émotionnel. ... 105
4.4 Considérations Méthodologiques ... 110
4.4.1 Limites de la thèse. ... 110
4.4.2 Forces de la thèse. ... 112
4.5 Pistes de Recherches Futures ... 113
4.6 Conclusion Générale ... 114
RÉRÉRENCES ... 115
ANNEXE I : MESURES CLINIQUES DE L'ÉTUDE 2 ... 123
ANNEXE II : JOURNAL DES CAUCHEMARS UTILISÉ DANS LA RRIM ... 133
ANNEXE III : MODÈLE DE NOTES ÉVOLUTIVES DES SÉANCES DE RRIM ... 135
ANNEXE IV : FORMULAIRE DE CONSENTEMENT ... 141
Liste des Tableaux
CHAPITRE IITable 1 Included Articles in the Systematic Review that Refers to at Least One MA ... 55 Table 2 Mechanisms of Actions, Theoretical Implications and Examples of Supporting Citations 58 CHAPITRE III
Table 3 Characteristics of Participants ... 84 Table 4 Means (Standard Deviations) and Effect Size of Nocturnal Symptoms and SE Measures... 85 Table 5 Regression Models Coefficients of Significant Mediation Effects of SE ... 86
Liste des Figures
CHAPITRE IFigure 1. Exemple d'une structure de peur post-traumatique ... 7
Figure 2. Modèle cognitif de Spoormaker (2008) ... 14
Figure 3. Modèle à trois facteurs de Davis (2009) ... 15
Figure 4. Modèle neurocognitif de Levin et Nielsen (2007)... 18
CHAPITRE II Figure 5. Flow Chart of Included Studies ... 54
Figure 6. Proposed Illustration of the Different Variables involved in Efficacy of Nightmares Therapies ... 59
CHAPITRE III Figure 7. Flow Chart of Recruitment ... 83
Figure 8. Simple Mediation Models of SE Scores on Nocturnal Symptoms ... 87
CHAPITRE IV Figure 9. Modèle explicatif de l'efficacité des traitements des cauchemars ... 96
Liste des Abréviations
Abréviations françaises.
DSM Manuel diagnostique et statistique des troubles mentaux
MA Mécanisme d'action
PEP Perception d'efficacité personnelle
RRIM Révision et répétition par imagerie mentale
SM Scénario modifié
TSPT Trouble de stress post-traumatique
Abréviations anglaises.
CAPS The Clinician-administered PTSD scale CBT Cognitive behavior therapy
DSM Diagnostic and statistical manual of mental disorders ERRT Exposure, relaxation, and rescripting therapy
IRT Imagery rehearsal therapy ISI Insomnia severity index
MA Mechanism of action
NDQ Nightmare distress questionnaire PSQI The Pittsburgh sleep quality index PSQI-A The PSQI addendum for PTSD SAV Sexual assault victims
SCID-I The structured clinical interview for DSM-IV
Remerciements
Mon premier remerciement va naturellement à ma directrice de thèse, Geneviève. Cette thèse est le résultat d'un travail d'équipe extraordinaire que j'ai pu accomplir avec toi : loin de nous nuire, nos façons différentes de travailler ont permis de développer un projet original ayant des portées au-delà de ce que j'aurais pu imaginer. Je cherchais une directrice de thèse rigoureuse et je n'ai pas été déçue à ce niveau! Mais surtout, je tenais à te remercier de m'avoir acceptée telle que je suis, d'avoir cru en mes capacités, d'avoir écouté mes idées parfois étranges, d'avoir pris le temps de "brainstormer" avec moi, bref d'avoir travaillé à partir de qui j'étais. C'est pour ces raisons que ce projet me ressemble, ce qui m'a permis d'avoir du plaisir (intellectuel!) à le réaliser et de persévérer durant toutes ces années. Je tenais aussi à te remercier pour tous ces moments qui sortent du rôle traditionnel de professeur, soit ton écoute, ta sensibilité et tes encouragements dans les moments plus difficiles. Derrière la Geneviève travaillante et studieuse, il y a une personne humaine remplie de bonté avec qui j'ai eu l'honneur de travailler.
Je remercie également les membres de mon comité de thèse, Charles Morin et Martin Provencher; vous avez assisté à chacune des étapes de ce projet et vos commentaires ont permis notamment plusieurs ajustements à la méthodologie en cours de route qui ont su améliorer la qualité de mes résultats. De plus, je vous suis reconnaissante pour vos précieux conseils qui faciliteront la publication de mes articles!
Pendant mon doctorat, j'ai reçu l'aide de plusieurs personnes dans la réalisation du projet de recherche dans lequel s'insérait ma thèse. Un merci tout particulier à Mylène Dubé-Frenette avec qui j'ai partagé la gestion de ce projet; malgré l'ampleur de la tâche, travailler avec toi s'est fait si facilement. Nous nous sommes suivies tout au long des étapes de nos thèses, ce qui a été l'occasion de vivre avec toi une belle entraide qui a facilité mon travail. Merci à toutes les filles du laboratoire de recherche qui ont contribué de près ou de loin au projet : Leslie-Ann, Flore, Alenka, Alexandra, Pascale, pour les évaluations, les suivis de thérapie et les co-supervisions. Merci à mes bénévoles, Laura Thériault et Amélie Beaudoin, pour les suivis téléphoniques, la saisie de données et l'aide dans l'analyse thématique de mon premier article. Merci aussi à Thomas, mon collègue et très cher ami, pour tes conseils sur la recherche qualitative. De manière plus générale, je tiens à dire que je suis choyée d'avoir travailler avec toutes les filles du laboratoire; nous sommes une belle équipe! Notre labo est définitivement un endroit "studieux" où on travaille fort et se soutient les unes les autres, mais heureusement, il y avait de nombreux moments pour parler de tout et de rien, décrocher et créer de beaux liens. Le labo va me manquer!
Je tiens finalement à souligner la collaboration de l'organisme Viol-Secours : votre confiance dans ce projet a été d'une aide inestimable pour encourager des femmes à oser demander de l'aide dans la thérapie que nous offrions. Et bien sûr, merci à tous les participants de l'étude : au-delà du projet de recherche, la thérapie que vous avez suivi demande des efforts et du courage. Pour ceux avec qui j'ai eu le privilège d'être la thérapeute, votre confiance et votre vécu m'ont touché droit au cœur. Les expériences que j'ai vécues avec vous marqueront le reste de ma carrière de clinicienne.
Avant-Propos
La présente thèse comporte quatre chapitres. L'auteure principale est la candidate au doctorat en psychologie (Ph.D.) Andréanne Rousseau, laquelle a été supervisée par sa directrice de thèse, Geneviève Belleville, Ph.D. Le chapitre I et IV constituent une introduction et une conclusion, alors que les chapitres II et III présentent le résumé des études 1 et 2 de la thèse, rédigés sous forme d'articles en langue anglaise.
Le premier article, intitulé The Mechanisms of Action Underlying the Efficacy of Psychological Nightmare Treatments: A Systematic Review and Thematic Analysis of Discussed Hypotheses, a pour co-auteure Geneviève Belleville. La candidate est responsable de la revue systématique, de l'analyse thématique et d'avoir élaboré le modèle théorique. Une version abrégée de l'article a été publiée en 2017 dans la revue Sleep Medicine Reviews.
Le deuxième article s'intitule Self-Efficacy as a Mechanism of Action of Imagery Rehearsal Therapy’s Efficacy : An Exploratory Mediation Analysis; les co-auteurs sont Mylène Dubé-Frenette et Geneviève Belleville. Geneviève Belleville a créé le projet de recherche dans lequel s'insère cette deuxième étude. La candidate et sa collègue ont assumé la gestion de la partie du projet portant sur les victimes d'agression sexuelle : recrutement des participants, évaluations cliniques et passation des questionnaires, séances de thérapie et suivi téléphonique, tâches administratives. La présente candidate est responsable de l'ajout d'une mesure de perception d'efficacité personnelle à ce projet, ainsi que des analyses et des interprétations contenues dans l'article retrouvé au chapitre III. Cet article a été soumis pour publication à la revue Journal of Nervous and Mental Disease.
En plus des articles, les résultats de l'étude 1 ont été présentés dans le cadre du symposium Les rêves et les cauchemars : de la théorie à la pratique au congrès annuel de la Société Québécoise pour la Recherche en Psychologie à Montréal, en mars 2017; la présentation orale avait pour titre : Les mécanismes d'action sous-jacents à l'efficacité des psychothérapies des cauchemars : Une revue systématique et analyse thématique des hypothèses proposées. L'affiche Self-efficacy as a mediator of imagery rehearsal therapy’s efficacy a pour sa part présenté les résultats de l'étude 2 au congrès annuel de la Canadian Association of Cognitive Behavioral Therapies en mai 2017 à Ottawa.
Depuis quelques décennies, les traitements des cauchemars ont fait l'objet de nombreuses études. Il en résulte aujourd'hui qu'il existe des traitements psychologiques brefs démontrés efficaces pour traiter les cauchemars récurrents et recommandés comme traitements de première ligne. Ceux-ci seraient efficaces auprès de diverses populations, notamment les personnes ayant vécu un traumatisme chez qui les cauchemars s'avèrent plus fréquents et persistants. Néanmoins, il n'existe à l'heure actuelle aucun consensus sur un modèle théorique expliquant l'efficacité de ces traitements, menant à une duplicité des protocoles. C'est dans ce contexte que la présente thèse vise à synthétiser les hypothèses explicatives de l'efficacité des traitements psychologiques des cauchemars et fournir un appui empirique à l'une d'elles.
1.1 Le Trouble de Stress Post-Traumatique
Un traumatisme est un événement impliquant une menace pour la vie d'une personne ou son intégrité. La majorité de la population (21,4 à 89,6%) serait exposée au cours de sa vie à au moins un événement traumatique (Breslau, Davis, Andreski, & Peterson, 1991; Breslau et al., 1998; Perkonigg, Kessler, Storz, & Wittchen, 2000; Stein, Walker, & Forde, 2000). Un tel événement dans la vie d'un individu a plusieurs répercussions psychologiques et nécessite une adaptation, mais dans certains cas, les atteintes persistent et se développent en un trouble de stress post-traumatique (TSPT), un trouble des plus handicapants pour ceux qui en souffrent. Le pourcentage de la population qui aura le trouble à un moment de sa vie varie entre 1,3 et 12,3% selon les études (Breslau et al., 1991; Davidson, Hughes, Blazer, & George, 1991; Kessler, Sonnega, Bromet, Hughes, & et al., 1995; Ohayon & Shapiro, 2000; Perkonigg et al., 2000; Resnick, Kilpatrick, Dansky, Saunders, & Best, 1993). Qui plus est, de ceux ayant développé un TSPT, c’est près de la moitié qui le développeront de façon chronique (Davidson et al., 1991). Au Canada, les chiffres sont similaires: des 75,9% de la population ayant été exposée à au moins un trauma au cours de sa vie, 9,2% auront développé un TSPT, parmi lesquels 68,5% de façon chronique (Van Ameringen, Mancini, Patterson, & Boyle, 2008). Ces proportions montrent que le phénomène n’est pas rare et justifient la pertinence de s’y intéresser.
Le diagnostic de TSPT fait partie de la catégorie des troubles liés aux traumatismes et au stress du manuel diagnostique et statistique des troubles mentaux (DSM-5; American Psychiatric Association, 2013). En effet, pour être diagnostiqué, (A) le trouble doit se développer après une exposition à un événement traumatique impliquant la mort d'une personne, une menace de mort, une blessure grave ou des violences sexuelles; la personne peut avoir vécu elle-même l'événement, en avoir été témoin, avoir appris qu'un proche en a été victime ou être exposée régulièrement à des stimuli d'un tel genre d'événement. Le diagnostic se caractérise par (B) des symptômes de
reviviscence (souvenirs envahissants, rêves dont le contenu est lié à l'événement, dissociation, détresse psychologique et réaction physiologique à des stimuli rappelant le traumatisme); (C) d’évitement des pensées et des stimuli rappelant l'événement; (D) d'altération négative des cognitions et de l'humeur (incapacité à se rappeler d'un aspect important de l'événement, distorsions cognitives, état émotionnel négatif, réduction de l'intérêt pour les activités importantes, sentiment de détachement d'autrui, incapacité à éprouver des émotions positives); et (E) des altérations marquées de l'éveil et de la réactivité (irritabilité, impulsivité ou comportements autodestructeurs, hypervigilance, réactions de sursaut exagérés, difficultés de concentration, perturbation du sommeil). Pour poser le diagnostic, ces symptômes (F) doivent être présents minimalement un mois; (G) causer une souffrance significative ou l’altération du fonctionnement de la personne; et (H) ne doivent pas être imputables à l’utilisation d’une substance ou d'une condition médicale. Malgré la sévérité des symptômes énumérés ci-dessus, l'impact psychologique et physique du TSPT se remarque au-delà des critères diagnostiques.
Les gens souffrant d'un TSPT seraient plus à risque d’avoir des affections psychiatriques comorbides, d’être moins fonctionnels au quotidien, par exemple, par le fait de ne plus pouvoir travailler, d’avoir une condition physique diminuée et un état de bien-être général moindre (Zatzick et al., 1997). Plus spécifiquement, plus les symptômes du trouble sont sévères, plus l'état de santé et les symptômes physiques se détériorent (Zoellner, Goodwin, & Foa, 2000). En ce qui concerne la comorbidité, 87,5% des gens souffrant de TSPT présentent au moins un autre diagnostic et 77,5% auraient deux diagnostics comorbides ou plus (Perkonigg et al., 2000). Ces diagnostics sont majoritairement des troubles somatoformes, anxieux, dépressif majeur et l’abus/dépendance à une substance (Perkonigg et al., 2000), ces deux derniers étant les plus fréquents (Breslau et al., 1991).
Sans grande surprise, le TSPT est l'un des deux troubles psychiatriques, avec le trouble panique, générant le plus de coûts au système de santé aux États-Unis (Greenberg et al., 1999), les gens avec ce trouble rapportant significativement plus de consultations et d’hospitalisations (Ohayon & Shapiro, 2000). Une étude menée au Québec auprès de personne ayant subi un vol à main armée montre que le fait d'avoir développé un TSPT est corrélé au nombre de jours d'absentéisme au travail et de visites médicales (Belleville, Marchand, St‐Hilaire, Martin, & Silva, 2012).
L’atteinte à la qualité de vie de ces patients et de leur entourage est grande, et à plus large échelle, le coût que ce trouble engendre pour la société l’est tout autant, démontrant l'importance de le traiter. Néanmoins, certaines populations seraient plus vulnérables au développement du trouble; identifier les prédicteurs du développement du TSPT est à même de nous permettre de mieux comprendre le trouble et d'identifier les populations nécessitant le plus une aide précoce et adaptée.
1.1.1 Facteurs intervenant dans le développement du TSPT.
Les chercheurs ont tenté de comprendre les raisons qui expliquent pourquoi certaines personnes développent le trouble et d’autres pas, bien qu’exposés à des événements similaires. Les facteurs influençant l’apparition, le cours, la sévérité et la nature du TSPT sont généralement répartis dans la littérature en trois catégories : les facteurs pré, péri et post-traumatiques (Dalgleish, 2004).
1.1.1.1 Facteurs pré-traumatiques.
Parmi les éléments pré-traumatiques prédisant le mieux le TSPT, on note les traumas antérieurs, l'ajustement psychologique antérieur et l'historique de psychopathologie familiale (Ozer, Best, Lipsey, & Weiss, 2008). Il a été constaté que les gens ayant développé un TSPT avaient environ trois fois plus de chances d’avoir vécu, étant jeune, dans une famille avec des problèmes d’argent où les parents se sont séparés tôt, d’avoir une histoire d’abus et un historique de trouble psychiatrique dans la famille (Davidson et al., 1991). Cela pourrait notamment s'expliquer par le développement d'un style d'attachement insécure et une difficulté à établir des relations de confiance, menant à une difficulté d'adaptation lorsque ces individus vivent un traumatisme (Markowitz, Milrod, Bleiberg, & Marshall, 2009). De plus, la présence d’un trouble panique, obsessif-compulsif ou dépressif majeur avant l’exposition au traumatisme augmenterait considérablement le risque de développer un TSPT (Breslau et al., 1991).
Le genre de l'individu paraît un autre facteur pré-traumatique important associé au TSPT : les études semblent proposer que les femmes sont plus susceptibles de développer le trouble ou des symptômes sous-cliniques (Breslau et al., 1991; Kessler et al., 1995; Ohayon & Shapiro, 2000; Perkonigg et al., 2000; Stein et al., 2000), auraient des symptômes de TSPT plus envahissants (Chung & Breslau, 2008) et auraient une chronicité du trouble plus grande que les hommes (Breslau et al., 1998; Perkonigg et al., 2000). L'association entre le genre de l'individu et le TSPT reste cependant mitigée; comme il sera vu dans la prochaine section, il reste difficile de départager si le développement du TSPT est attribuable au fait d'être une femme ou aux particularités des traumatismes vécues par ces dernières. Qui plus est, les données d'une méta-analyse semblent démontrer que les facteurs péri- et post-traumatiques prédiraient davantage le trouble que ceux pré-traumatiques (Ozer et al., 2008).
1.1.1.2 Facteurs péri-traumatiques.
Les facteurs péri-traumatiques intervenant dans le développement de la maladie comprennent le moment où survient un trauma et le type de trauma (Perkonigg et al., 2000). Dans
leur méta-analyse, Ozer et son équipe (2008) ont trouvé que le fait de dissocier pendant ou après le trauma prédisait le plus le développement d'un TSPT. La menace perçue à sa vie paraissait un autre prédicteur significatif lors de traumas impliquant une violence interpersonnelle autre que militaire, telles que les agressions sexuelles (Ozer et al., 2008). Le viol et toute autre forme d’attaque sexuelle sont considérés, autant chez les hommes que chez les femmes, comme les événements traumatiques étant les plus susceptibles d’être suivis d’un TSPT (Breslau et al., 1991; Kessler et al., 1995; Perkonigg et al., 2000; Resnick et al., 1993). De plus, les patients traumatisés au lit dans le cadre d'un abus sexuel sont plus susceptibles de rapporter de l’insomnie réfractaire à la psychothérapie cognitivo-comportementale (Zayfert & DeViva, 2004).
Statistiquement, on remarque que les femmes plus que les hommes rapportent avoir vécu un viol ou une autre forme d’attaque sexuelle (Breslau et al., 1998). Parmi les participantes ayant vécu au moins un trauma dans l’étude de Resnick et ses collaborateurs (1993), 40% en avaient vécu un de nature sexuelle. Au Canada, 32,8% des femmes rapportent avoir vécu une agression sexuelle (Van Ameringen et al., 2008). Ainsi, une hypothèse serait que la prévalence plus élevée du TSPT chez les femmes serait en partie attribuable au grand nombre de traumas sexuels chez celles-ci (Seedat & Stein, 2001). En effet, il a été démontré que c'est le plus grand nombre de facteurs de risque que les femmes ont par rapport aux hommes qui les rendent vulnérables au développement d'un TSPT, e.g., la présence d'un trouble anxieux et le fait d'être plus nombreuses à vivre un trauma de nature sexuelle (Hapke, Schumann, Rumpf, John, & Meyer, 2006). D'un autre côté, en contrôlant le fait que les femmes sont plus nombreuses à avoir vécu un abus sexuel, celles-ci seraient toujours plus à risque de développer un TSPT que les hommes (Stein et al., 2000).
1.1.1.3 Facteurs post-traumatiques.
Les facteurs post-traumatiques regroupent le type de soutien social dont dispose l’individu de même que sa façon d’interpréter son expérience à la suite du traumatisme (Dalgleish, 2004). Le soutien social apparaît un prédicteur très important, particulièrement lorsqu'il s'agit de soutien émotionnel. L'aide émotionnelle apportée par un réseau social serait un facteur de protection en aidant les individus à trouver un sens au trauma et à mieux gérer leurs réactions émotionnelles; à l'inverse, un moindre soutien social serait un facteur de risque du TSPT (Ozer et al., 2008), ce qui se remarquerait notamment chez les personnes célibataires, séparées ou divorcées (Van Ameringen et al., 2008).
Un locus de contrôle interne, c'est-à-dire lorsque l'individu attribue le cours des événements à ses propres actions (en opposition à un locus de contrôle externe où les facteurs responsables des événements sont perçus comme hors de son contrôle), serait associé à une meilleure adaptation
post-trauma. La perception d'être changé définitivement par l'événement, ainsi qu'une perception négative de ses symptômes et des réactions d'autrui seraient pour leur part associés à une pauvre pronostic de TSPT (Dalgleish, 2004).
Les facteurs de risque rapportés ci-dessus permettent de constater que les femmes victimes d'agression sexuelle constituent une population d’intérêt dans l’étude du trouble. Les réactions adoptées à la suite d'un trauma suggèrent des pistes d'intervention intéressantes pour intervenir auprès de ces personnes. Pour compléter notre compréhension du TPST, il convient de s'appuyer sur un modèle théorique validé expliquant les mécanismes à l'œuvre dans le développement et le maintien du trouble.
1.1.2 Modèle du traitement émotionnel de l'information.
Il existe plusieurs modèles pour expliquer le TSPT; la présente thèse s'attardera uniquement sur le modèle du traitement émotionnel de l'information de Foa et Rothbaum (1998), un modèle à la fois comportemental et cognitif qui a eu des répercussions dans le développement des traitements offerts à cette population. Ce modèle suggère que le développement d'un TSPT à la suite d'un trauma dépendrait de la capacité de l'individu à interpréter et intégrer l'événement à sa structure de peur. La structure de peur serait un réseau cognitif en mémoire qui contiendrait des informations sur les stimuli menaçants, la réaction à adopter lorsque ceux-ci sont présents (verbal, comportemental et physiologique), ainsi que l'interprétation que l'individu en fait. Il s'agit d'informations qui peuvent être conscientes ou non et qui visent la survie de l'individu en le menant à des comportements pour se mettre en sécurité lors de la présence d'un danger (Foa & Kozak, 1986).
Suivant la survenue d'un traumatisme, la victime revivrait normalement les souvenirs et émotions de l'événement de sorte à traiter cette information et l'intégrer en mémoire, ce que Foa a appelé le traitement émotionnel. L'association créée entre la peur ressentie et les caractéristiques inoffensives présentes du trauma s'estomperait graduellement en l'absence de répétition de cette association dans le quotidien de la personne; les expériences de reviviscence diminuerait ainsi au fur et à mesure de la consolidation de la structure de peur (Foa & Rothbaum, 1998).
Le TSPT s'expliquerait par une structure de peur pathologique représentant des stimuli présents lors du trauma suscitant de la peur et interprétés comme dangereux; cette structure serait activée facilement et pourrait se généraliser à d'autres éléments non-présents lors du trauma. Cela aurait comme conséquence que la personne réagirait avec peur à des stimuli non objectivement dangereux, réaction qui déclencherait à son tour des symptômes de reviviscence. D'un autre côté, étant donné la grande détresse vécue lors de cette reviviscence, la personne éviterait les pensées et stimuli qui activent cette structure de peur, empêchant le traitement émotionnel du souvenir du
Figure 1. Exemple d'une structure de peur post-traumatique
traumatisme et créant un cercle vicieux dans lequel la personne se trouve en état d'hypervigilance (Foa & Rothbaum, 1998). La Figure 1 illustre, dans une version francophone tirée de Brillon (2007), comment un même traumatisme peut mener à une structure de peur s'étant normalement résorbée ou à une structure pathologique.
1.1.3 Traitements psychologiques du TSPT.
Le traitement ou la composante de traitement qui découle du modèle de Foa présenté précédemment est l'exposition. Son principal objectif vise à permettre le traitement émotionnel qui n'a pu s'opérer normalement chez l'individu souffrant de TSPT; s'exposer en imagination au
souvenir du traumatisme et in vivo aux stimuli rappelant le trauma permettrait de reconsidérer l'aspect dangereux des informations de la structure de peur et de rectifier les associations pour de plus adaptées (Foa & Rothbaum, 1998).
Les traitements cognitivo-comportementaux comprenant l'exposition en imagination ou in vivo, la thérapie cognitive et l'entraînement par l'inoculation au stress sont recommandés comme traitements de première ligne pour le TSPT (Foa, 2009). Une revue de littérature et méta-analyse montre que les traitements les plus appuyés empiriquement (thérapies cognitivo-comportementales et l’intégration neuro-émotionnelle par les mouvements oculaires) ont en commun de cibler le trauma et de permettre de donner un sens à l'événement et de ses conséquences (Bisson et al., 2007). En effet, la composante d'exposition seule a particulièrement démontré son efficacité dans le traitement du TSPT (Powers, Halpern, Ferenschak, Gillihan, & Foa, 2010). Ces traitements permettent une importante diminution des symptômes et en moyenne 67% des participants ayant complété le traitement auraient une rémission complète (Bradley, Greene, Russ, Dutra, & Westen, 2005).
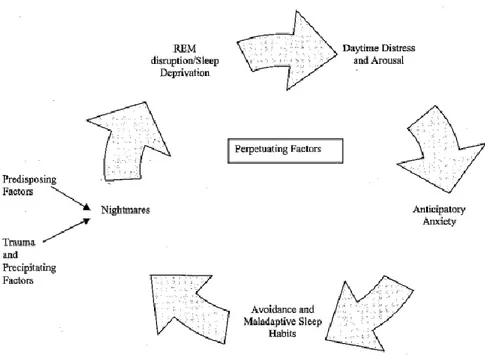
Le traitement d'exposition pour le TSPT a cependant quelques lacunes. Les symptômes nocturnes ne suivraient pas une aussi grande évolution que les diurnes (Spoormaker & Montgomery, 2008). Les participants ayant suivi une psychothérapie pour le TSPT ne reviendraient pas à un sommeil normal (Galovski, Monson, Bruce, & Resick, 2009) ou ne maintiendraient pas leurs acquis sur les symptômes nocturnes six mois après la fin de la thérapie (Belleville, Guay, & Marchand, 2011). Jusqu'à 70% des patients ayant des difficultés de sommeil avant le traitement en rapportaient toujours après (Belleville et al., 2011).
Une autre lacune concerne les forts taux d'attrition dans les études de traitement du TSPT, situés entre 2 et 32% (Matthieu & Ivanoff, 2006). Bien qu'il soit difficile de tirer des conclusions claires sur les raisons d'abandon, les personnes les plus vulnérables (i.e., sévérité plus élevée au pré-traitement) (Matthieu & Ivanoff, 2006), ayant des cognitions catastrophiques et ayant tendance à éviter (Bryant et al., 2007) seraient celles qui ont le plus tendance à abandonner. Cela pourrait s'expliquer par le fait que s'exposer au souvenir du traumatisme leur paraît insurmontable et qu'ils recourent à leur mécanisme d'adaptation en réaction à cette demande (Bryant et al., 2007). C’est pour cette raison que certains auteurs ont remarqué qu’il était plus facile pour les patients d’aborder en premier lieu les troubles du sommeil, ce qui a contribué à les mettre en confiance pour la suite du traitement (Krakow, Schrader, et al., 2002). Une autre hypothèse avancée serait que l’amélioration des symptômes nocturnes permettrait de procurer plus d’énergie aux patients pour composer avec les symptômes diurnes du TSPT, ce qui favoriserait la réponse à la suite du traitement (Krakow, Hollifield, et al., 2001; Spoormaker & Montgomery, 2008).
Étant donné les symptômes nocturnes résiduels à la suite des traitements conventionnels du TSPT, la prochaine section abordera les particularités des symptômes nocturnes dans le TSPT. En effet, les symptômes nocturnes apparaissent une avenue de recherche pertinente dans l'amélioration du traitement du TSPT.
1.1.4 Les difficultés de sommeil dans le TSPT.
Plusieurs données montrent que les symptômes nocturnes représentent une plainte centrale des gens souffrant de TSPT. Les cauchemars, l’insomnie, les mouvements périodiques des jambes et l’apnée du sommeil seraient des troubles du sommeil fréquents auprès des patients ayant un TSPT par rapport à la population générale (Maher, Rego, & Asnis, 2006). Le Supplément de l’Index de Qualité de Sommeil pour l’étude du TSPT est un instrument de mesure des symptômes nocturnes associés au TSPT ayant démontré sa capacité à discriminer les personnes souffrant ou non d'un TSPT (Germain, Hall, Krakow, Shear, & Buysse, 2005), comme quoi les problématiques nocturnes font partie intégrante de la maladie. Qui plus est, ces troubles du sommeil ont des répercussions dans plusieurs sphères de la vie, notamment la santé et le fonctionnement quotidien, en plus d'accentuer la sévérité des symptômes de TSPT, dépressifs et anxieux lorsque présents (Maher et al., 2006).
Le plus souvent, les difficultés de sommeil sont considérées comme des symptômes secondaires au TSPT (Spoormaker & Montgomery, 2008) et les études sur l'efficacité du TSPT incluant des mesures des symptômes nocturnes sont rares (Bisson et al., 2007). Pourtant, le relevé de littérature de Spoormaker et Montgomery (2008) met en lumière que les troubles du sommeil sont centraux dans le TSPT : ils pourraient être un prédicteur et un facteur de maintien du TSPT, en plus d'avoir la possibilité de se développer comme un trouble distinct au fil du temps.
En effet, des difficultés de sommeil suivant un événement traumatique prédiraient le développement du TSPT (Germain, 2013; Koren, Arnon, Lavie, & Klein, 2002). Babson, Badour, Feldner et Bunaciu (2012) ont montré qu'une mauvaise qualité du sommeil serait un facteur de risque de la réactivité anxieuse lors de l'exposition à des stimuli rappelant un trauma passé, un des symptômes du TSPT. Certaines études permettent de croire que les difficultés de sommeil seraient un facteur de risque pré-traumatique dans le développement du TSPT. Une étude rétrospective de Mellman, David et ses collaborateurs (1995) stipule que les personnes ayant développé un TSPT à la suite d’un événement traumatique avaient aussi plus de cauchemars et de difficultés de sommeil un mois avant le trauma. Il serait donc possible que les gens faisant régulièrement des cauchemars soient plus susceptibles d’en faire à propos de l’événement traumatique, ce qui pourrait être l'une des causes du développement du TSPT (Spoormaker & Montgomery, 2008). Ces résultats sont
toutefois nuancés par l’étude de Krakow et son équipe (2002) dans laquelle 68% des patients avec des cauchemars ont dit que ceux-ci étaient apparus après le trauma, contre 32% ayant rapporté rétrospectivement des cauchemars avant, lesquels auraient empiré après l’événement.
Les troubles du sommeil seraient aussi un facteur médiateur du TSPT en contribuant à son maintien (Spoormaker & Montgomery, 2008). En effet, les difficultés de sommeil avant et après un traitement du TSPT ont été associées à une moins bonne santé, à des symptômes anxieux, dépressifs et de TSPT plus sévères (Belleville et al., 2011). Lorsqu'on traite les difficultés de sommeil dans un traitement psychologique des cauchemars, on observe un impact positif sur les symptômes du TSPT (Krakow, Hollifield, et al., 2001).
Finalement, les troubles du sommeil se développeraient en un trouble distinct et ils auraient leurs facteurs de maintien propres; effectivement, comme il a été vu plus tôt, ils sont des symptômes résiduels aux traitements psychologiques du TSPT (Spoormaker & Montgomery, 2008). Plus spécifiquement, Moore et Krakow (2010) ont noté que 80% de leurs patients avaient reçu un traitement psychologique ou pharmacologique pour le TSPT avant de venir les consulter pour leurs cauchemars, suggérant que les traitements conventionnels du TSPT ne traitent pas convenablement les cauchemars. Dans une étude récente de Levrier, Marchand, Belleville et Guay (2016), ces résultats sont corroborés par le fait que 23% des participants présentaient encore des cauchemars après avoir suivi une thérapie pour le TSPT.
Ainsi, les difficultés de sommeil apparaissent être au cœur du TSPT : ils sont à la fois des critères diagnostiques, des symptômes qui se maintiennent dans le temps de manière indépendante des autres symptômes et des facteurs associés à l'évolution du TSPT. Pour ces raisons, il importe de les évaluer et de les traiter spécifiquement (Spoormaker & Montgomery, 2008). Dans le cadre de cette thèse, un intérêt particulier sera porté sur l'une de ces problématiques nocturnes, les cauchemars.
1.2 Les Cauchemars
Parmi les symptômes nocturnes, on note les cauchemars fréquents et répétitifs, l’une des principales plaintes des gens avec un TSPT (Spoormaker, Schredl, & van den Bout, 2006). Les cauchemars ou les rêves rappelant l’événement traumatique sont catégorisés comme l'un des symptômes de reviviscence du TSPT. Le fait d’avoir de nombreux cauchemars serait spécifique aux patients ayant un diagnostic de TSPT, comparativement à des personnes traumatisées n’ayant pas développé le trouble (Neylan et al., 1998). Selon le relevé de littérature de Spoormaker et Montgomery (2008), entre 50 et 70% des patients avec un TSPT feraient des cauchemars. Leur fréquence peut être d’en moyenne six par semaine chez des femmes victimes d'agression sexuelle
avec un TSPT consultant à cet effet, affectant environ quatre nuits de sommeil par semaine (Krakow et al., 2000). Les cauchemars seraient les premières manifestations nocturnes du TSPT; leur fréquence amènerait les gens qui en souffrent à craindre le sommeil (Neylan et al., 1998) et à se plaindre d’insomnie (DeViva, Zayfert, & Mellman, 2004; Maher et al., 2006; Spoormaker & Montgomery, 2008).
1.2.1 Définitions.
La définition des cauchemars n'est pas consensuelle selon les ouvrages auxquels on se réfère; les instruments de mesure varient selon les études et l'inclusion des mauvais rêves ne suscitant pas l'éveil parmi les cauchemars est souvent ambiguë (Levin & Nielsen, 2007). Selon le DSM-5 (American Psychiatric Association, 2013), un cauchemar se caractérise par un contenu onirique dysphorique bien remémoré à l'éveil, impliquant des efforts pour éviter une menace à sa vie, à sa sécurité ou à son intégrité physique. S'il se réveille d'un cauchemar, l’individu est rapidement orienté et éveillé, contrairement aux terreurs nocturnes. Il importe de mentionner que le rêve dysphorique, ou le mauvais rêve, n'a pas besoin de causer l'éveil pour être considéré un cauchemar, alors que c'était le cas dans le DSM-IV-TR (American Psychiatric Association, 2000). Pour parler d'un trouble des cauchemars, ceux-ci doivent être répétitifs, causer une souffrance cliniquement significative et/ou affecter une sphère importante de la vie; ils ne doivent pas être expliqués par l'effet d'une substance ou d'un autre trouble mental, comme le TSPT.
En effet, les cauchemars se trouvent déjà à être un critère diagnostique de TSPT où ils se définissent comme « des rêves répétitifs provoquant un sentiment de détresse dans lesquels le contenu et/ou l'affect du rêve sont liés à l'événement. » (American Psychological Association, 2013, p.271, traduction libre). En ce sens, les individus qui souffrent de TSPT faisant régulièrement des cauchemars ne reçoivent pas un diagnostic distinct de trouble des cauchemars. Or, cette logique contraste avec ce qui a été vu plus tôt, à savoir que les troubles du sommeil semblent se développer comme un trouble distinct du TSPT au fil du temps.
Levin et Nielsen (2007) proposent une définition des cauchemars à travers un continuum des rêves selon la détresse qu'ils occasionnent. Dans la première partie du continuum, on retrouve les rêves ne suscitant pas l'éveil : rêve normal, rêve dysphorique normal et mauvais rêve. La suite du continuum décrit les cauchemars, c'est-à-dire les rêves causant l'éveil : les cauchemars idiopathiques, de détresse faible et élevée, et les cauchemars post-traumatiques, dont le contenu est lié au trauma ou une réplique exacte du trauma. La définition de Levin et Nielsen (2007) a l'avantage d'être plus précise que celle du DSM-5, puisqu'elle permet une distinction entre les types de mauvais rêves et cauchemars tout en reconnaissant que ces derniers représentent un même
phénomène. Cependant, leur conception positionne les cauchemars post-traumatiques comme suscitant nécessairement l'éveil, ce qui diffère du critère diagnostique des mauvais rêves du TSPT qui inclut les mauvais rêves liés au trauma ne suscitant pas l'éveil (American Psychiatric Association, 2013).
1.2.2 Théories explicatives des rêves et cauchemars.
L'explication des cauchemars post-traumatiques diffère selon les domaines de recherche (Phelps, Forbes, & Creamer, 2008) : Dans le domaine du TSPT, les cauchemars post-traumatiques sont souvent conceptualisés comme un symptôme de reviviscence et leur résolution passerait par le traitement du TSPT. Le modèle de Foa et Rothbaum (1998) décrit plus tôt en est un exemple. Dans le domaine de l'étude des rêves, on observe un courant de recherche fondamentale s'intéressant aux fonctions des rêves de tous genres, dans lequel les cauchemars suivant un trauma auraient une fonction adaptative en permettant de réguler les émotions (Phelps et al., 2008). Finalement, le domaine de recherche sur le traitement des cauchemars semble évoluer de façon isolée du domaine de l'étude des rêves duquel il est issu. La conception des cauchemars sous l'angle de la psychopathologie diffère de celle du TSPT au sens où les cauchemars, autant idiopathiques et post-traumatiques, sont perçus comme un trouble du sommeil indépendant nécessitant un traitement spécifique (Krakow, 2015; Phelps et al., 2008). Néanmoins, la conception des cauchemars proposée se limite surtout aux facteurs expliquant leur récurrence.
Pour s'y retrouver, Phelps et ses collègues (2008) ont réalisé une revue de littérature sur l'état des connaissances de ces domaines de recherche; cela les a menés à proposer les trois grandes hypothèses explicatives ayant des appuis empiriques sur l'origine des cauchemars post-traumatiques récurrents. Selon la première explication, la nature du cauchemar suivant un événement traumatique serait susceptible de prédire le développement du TSPT : un rêve associé au trauma devrait normalement mener à la résolution du cauchemar au fil du temps, alors qu'un rêve sous forme de reviviscence aurait des particularités (e.g., une différence de nature sensorielle) qui entravent sa résolution, d'où le développement de cauchemars répétitifs. La deuxième hypothèse conçoit que c'est plutôt le type de stratégies d'adaptation utilisé par l'individu suivant un cauchemar post-traumatique qui influencerait sa résolution ou sa chronicité (e.g., évitement). Finalement, la troisième suggestion met de l'avant que la résolution d'un cauchemar post-traumatique dépend de la présence ou de l'absence de difficultés de sommeil (e.g., difficultés de respiration, mouvements, cris, anormalités du sommeil paradoxal, etc.), lesquelles interrompraient les rêves et empêcheraient leur fonction adaptative (Phelps et al., 2008). Ces auteurs croient que chacune de ces hypothèses se vaut et qu'elles pourraient s'influencer et interagir ensemble; toutefois, aucun modèle combinant ces
différentes explications n'est proposé. Finalement, ces explications concernent uniquement le développement des cauchemars post-traumatiques.
Sont présentés dans cette section trois modèles théoriques expliquant les cauchemars récurrents, qu'ils soient post-traumatiques ou non. Le modèle de Spoormaker s'inscrit dans le courant de recherche sur le traitement des cauchemars. Celui de Davis en est un faisant le pont entre le domaine de recherche sur le TSPT et le traitement des cauchemars. Finalement, le modèle de Nielsen et Levin est un modèle issu de la recherche fondamentale sur les rêves qui s'attarde à la fonction et l'origine des rêves et cauchemars mais ne s'intéresse pas au traitement de ces derniers. Ces modèles feront l'objet de critiques d'après leurs forces et limites.
1.2.2.1 Modèle cognitif de Spoormaker.
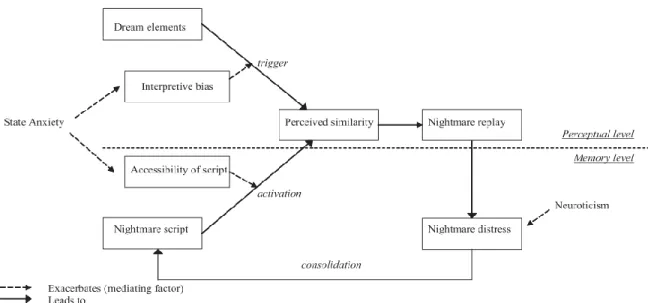
Le modèle de Spoormaker (2008) est un modèle cognitif qui conçoit les cauchemars répétitifs comme un script plus ou moins accessible en mémoire, c'est-à-dire une succession de scènes qui décrivent le contenu du cauchemar, tel un film. Ce script serait activé par un état d'anxiété ou lorsque des éléments oniriques ressemblent à des éléments du script, d'autant plus si la personne a un biais d'interprétation négatif envers les stimuli ambigus. Une fois un élément du script activé, la suite de son contenu se déroulerait, faisant ainsi rêver l'individu à son cauchemar. La détresse induite par le cauchemar pourrait être augmentée par les appréhensions négatives de l'individu. Se réveiller d'un cauchemar et/ou éviter d'y repenser une fois éveillé renforcerait le lien entre la détresse et le script du cauchemar, augmentant d'autant plus les chances que le script soit réactivé dans le futur. Ainsi, d'une fois à l'autre, le script du cauchemar en mémoire deviendrait toujours plus accessible et facilement activé, d'où les cauchemars répétitifs. L'illustration de ce modèle est présentée à la Figure 2.
Un des intérêts de ce modèle est que ses composantes représentent des facteurs de maintien identifiables qu'il est aisé d'aborder dans un cadre clinique; Spoormaker (2008) propose d'ailleurs des recommandations cliniques indépendantes d'un protocole de traitement des cauchemars particulier. Une lacune de son modèle est toutefois qu'il limite sa conception des cauchemars répétitifs à des cauchemars dont le contenu serait identique ou à tout le moins très similaire, ce qui semble exclure les personnes pour qui les mauvais rêves ou cauchemars sont différents d'une fois à l'autre. Qui plus est, le concept de script demeure non prouvé et aucune explication n'est fournie sur la façon dont ce dernier se crée initialement.
Figure 2. Modèle cognitif de Spoormaker (2008)
1.2.2.2 Modèle à trois facteurs du développement et maintien des cauchemars.
Le modèle à
trois facteurs (prédisposants, précipitants et de maintien) des cauchemars post-traumatiques de Davis (2009) combine à la fois la conception des cauchemars comme un symptôme de reviviscence du TSPT et celle des cauchemars comme étant un trouble distinct. La Figure 3 offre un support visuel de ce modèle. La cause initiale de l'apparition des cauchemars post-traumatiques s'expliquerait par les facteurs prédisposants (gènes, sexe féminin, personnalité, psychopathologie, tendance à l'évitement) et précipitants (type de traumatisme, réaction au traumatique, nature des premiers cauchemars et difficultés de sommeil). Tout comme les autres symptômes de reviviscence, ces cauchemars auraient pour fonction de permettre à la personne de réfléchir au sens du trauma et d'intégrer dans sa mémoire les informations relatives au traumatisme (traitement émotionnel de la structure de peur). Un des facteurs de maintien des cauchemars serait donc l'évitement cognitif de leur contenu.Lorsque ce traitement émotionnel n'arriverait pas à s'opérer dans les temps suivant un traumatisme, les cauchemars deviendraient eux-mêmes un stimulus de peur, puisqu'ils seraient constamment présentés en association avec des émotions de peur et de détresse. Les paramètres du sommeil dans lesquels les cauchemars surviennent régulièrement (e.g., chambre, sommeil) deviendraient des signaux d'anticipation des cauchemars menant à un état d'hypervigilance. Cet état de détresse psychologique amènerait la personne à développer des cognitions erronées, un sentiment d'impuissance et des habitudes de sommeil mésadaptées, augmentant d'autant plus les chances d'affecter négativement le sommeil et de vivre d'autres cauchemars (Davis, 2009).
Figure 3. Modèle à trois facteurs de Davis (2009)
L'avantage de ce modèle est qu'il réussit à intégrer la conception des cauchemars des traitements psychologiques du TSPT (symptôme de reviviscence) au modèle explicatif des cauchemars de Spoormaker (2008) (trouble indépendant). Ce modèle réunit les trois hypothèses explicatives des cauchemars post-traumatiques issus du relevé de littérature de Phelps et ses collègues (2008). Toutefois, une lacune considérable est qu'il ne permet pas d'expliquer les cauchemars idiopathiques ou les cauchemars récurrents qui ne suivent pas un traumatisme. De plus, il importe d'interpréter ce modèle avec précaution, puisqu'il est utilisé avant tout pour justifier un protocole de traitement des cauchemars, soit la thérapie d'exposition, relaxation et révision.
1.2.2.3 Modèle neurocognitif de la production de rêves et de cauchemars.
Bien qu'il existe plusieurs modèles théoriques issus du domaine de l'étude des rêves, celui de Nielsen et Levin (Levin & Nielsen, 2007; Nielsen & Levin, 2007) fut sélectionné, puisqu'il s'appuie sur une revue de la littérature et est une tentative d'intégrer ensemble plusieurs théories existantes dans le domaine. Ce modèle est présenté à la Figure 4. On peut y constater que les auteurs ont lié chaque composante de leur modèle à des structures neuropsychologiques assumant les fonctions supposées, notamment l'amygdale, l'hippocampe, le cortex cingulaire antérieur et le cortex préfrontal médial (voir l'article de Levin et Nielsen (2007), pour plus de détails sur l'explication neurologique de leur modèle). Cette théorie propose d'expliquer la fonction des rêves normaux, les cauchemars épisodiques, la façon dont les cauchemars deviennent récurrents et aussi, les cauchemars post-traumatiques. Rappelons que Levin et Nielsen (2007) conçoivent tous ces types
de rêves sur un continuum, représentant un même phénomène se distinguant par son niveau de sévérité.
Selon eux, la fonction des rêves serait l'extinction de la peur. Tout individu vit au jour le jour des émotions négatives et des facteurs de stress qui, cumulés, forment une charge affective (affect load). Celle-ci activerait en rêves une mémoire/structure de peur semblable à celle suggérée par Foa et Kozak (1986); en parallèle, l'acte de rêver activerait des éléments non-menaçants et incompatibles avec cette structure qui, par association, mèneraient à l'extinction de la peur. Les émotions découlant d'un rêve, témoignant du succès de l'extinction de la peur, pourraient être de plus ou moins grande amplitude, selon la charge affective initiale et le succès du processus de recombinaison. Néanmoins, la façon dont seront vécues ces émotions demeure subjective; Levin et Nielsen (2007) ont désigné par détresse affective (affect distress) la prédisposition des individus à réagir à des situations déplaisantes avec des émotions négatives, un concept s'apparentant au névrosisme. Ainsi, un même rêve pourrait être considéré plus intense sur le continuum de sévérité lorsqu'une personne présente une forte détresse affective.
Selon cette théorie, les cauchemars épisodiques représentent un échec au processus de recombinaison à plusieurs niveaux. D'abord, une charge affective très sollicitée durant le jour est à même d'activer davantage la structure de peur. Deuxièmement, la structure de peur peut se montrer résistante à la recombinaison : soit parce qu'il n'y a pas de place pour intégrer de nouveaux éléments d'informations incompatibles (activation complète de la structure de peur), soit parce que le processus de recombinaison se trouve empêché par l'évitement (e.g., réveil, refus de réfléchir au cauchemar ou au trauma lorsqu'éveillé). L'échec de l'extinction de la peur mènerait l'individu à vivre des émotions de détresse, avec d'autant plus d'intensité s'il présente une détresse affective élevée (Levin & Nielsen, 2007; Nielsen & Levin, 2007).
Cet échec de l'extinction de peur serait normalement épisodique, mais la présence de certains facteurs de maintien serait à même de créer une répétition de cet échec, menant à des cauchemars récurrents. Ces facteurs de maintien pourraient rendre la structure de peur rigide en mémoire et donc résistante au processus de recombinaison : plus les émotions d'un cauchemar seraient intenses, plus le contenu serait mémorisé dans la structure de peur. De la même manière, en évitant de se remémorer le contenu de son cauchemar, un individu se prive de reconsidérer l'aspect effrayant de son cauchemar et garde sa structure de peur intacte. D'un autre côté, d'autres facteurs de maintien augmenteraient la probabilité d'activation de la structure de peur en rêve : des cognitions erronées sur les cauchemars, de l'anticipation négative ainsi que des problèmes psychiatriques au long cours seraient responsables d'une plus grande charge affective (Levin & Nielsen, 2007).
Dans ce modèle, les individus souffrants d'un TSPT ont une charge affective très élevée, expliquant l'activation de la structure de peur en rêve; cette structure de peur (du trauma) est considérée comme étant très résistante au changement. Cela expliquerait pourquoi leurs cauchemars ont un contenu très similaire, parfois identique au trauma. Qui plus est, ils auraient recours à l'évitement pour gérer leur détresse.
En appui à cette théorie et ses concepts, il a été démontré que l'augmentation d'événements de vie négatifs (charge affective plus élevée) augmentait la fréquence de mauvais rêves et cauchemars, alors que la détresse affective, mesurée par un score de pathologie, prédisait une plus grande détresse des rêves et cauchemars (Levin, Fireman, Spendlove, & Pope, 2011). Hartmann (1998) a observé quant à lui une modification graduelle de l'intensité et du contenu des cauchemars au fil du temps suivant un traumatisme, un appui à la fonction des rêves de résolution émotionnelle et à la conception des rêves et cauchemars post-traumatiques sur un même continuum de sévérité; les personnes souffrant d'un TSPT seraient bloquées dans ce processus de résolution.
Le modèle de Nielsen et Levin (2007) est basé sur un énorme travail de recherche empirique dans le domaine d'étude des rêves. Cette conception des cauchemars post-traumatiques est cohérente avec les trois hypothèses explicatives de Phelps et son équipe (2008) ayant des appuis empiriques dans la littérature. Le modèle partage des points en commun avec les modèles du TSPT (structure de peur de Foa (1986)) et du traitement des cauchemars (facteurs de maintien suggérés par Spoormaker (2008) et Davis (2009)), qu'il complète par son élaboration sur la fonction des rêves, laquelle a l'avantage de permettre d'expliquer tous les types de rêves et cauchemars. Sa lacune principale réside donc dans le fait de ne pas suggérer de recommandations de traitement.
Pour conclure, la compréhension du phénomène des cauchemars ne fait pas consensus; il existe un décalage entre le domaine d'étude des rêves et celui du traitement des cauchemars. Par leurs sources d'informations différentes, ces deux domaines se recoupent à certains niveaux et se complètent bien. D'un côté, les modèles du domaine du traitement des cauchemars semblent être des déductions faites à partir de l'efficacité des traitements existants. Le domaine de l'étude des rêves quant à lui s'appuie sur des données de recherche fondamentale mais ne suggère aucune recommandation thérapeutique. Or, si leur compréhension du phénomène diffère, ces deux domaines d'étude s'entendent généralement sur les conséquences des cauchemars pathologiques dans la vie des individus qui en souffrent, lesquelles feront l'objet de la prochaine section.
1.2.3 Répercussions des cauchemars.
Les répercussions des cauchemars récurrents sont nombreuses. Le fait de présenter des cauchemars idiopathiques, c’est-à-dire pour lesquels on ne connaît pas la cause, a été associé à une moins bonne qualité de sommeil, à des problèmes de santé (Krakow, 2006), à des symptômes anxieux (Krakow, Kellner, Pathak, & Lambert, 1995; Spoormaker et al., 2006), à des symptômes dépressifs, à des terreurs nocturnes, à l’insomnie chronique et serait un prédicteur du suicide (Spoormaker et al., 2006). Ces relations seraient accentuées plus les cauchemars sont évalués sévères par les participants (Krakow, 2006). Les cauchemars seraient associés à un pauvre bien-être général, notamment par le fait qu'ils sont observés dans plusieurs troubles psychiatriques, incluant le TSPT (Levin & Nielsen, 2007).
Les cauchemars des gens souffrant d'un TSPT se différencient des cauchemars idiopathiques par leur contenu répétitif, en survenant généralement plus d’une fois par semaine, en s’accompagnant de mouvements dans le sommeil (Van der Kolk & et al., 1984) et d’apnée du sommeil (Spoormaker et al., 2006). D’après une étude de Germain et Nielsen (2003), les cauchemars des gens souffrant de TSPT affectent davantage l’efficacité de leur sommeil, comparativement à des gens des cauchemars idiopathiques récurrents et à un groupe contrôle sain. Chez des victimes d'agression sexuelle avec un TSPT, faire de nombreux cauchemars a été associé à de hauts niveaux d’anxiété, de dépression et de symptômes de TSPT (Krakow, Schrader, et al., 2002). La détresse associée aux cauchemars serait toujours présente après avoir contrôlé pour les autres symptômes de TSPT (Davis et al., 2007) et s’ils ne sont pas traités, les cauchemars peuvent persister jusqu’à 40 ans après la survenue du traumatisme (Schreuder, Kleijn, & Rooijmans, 2000).
On distingue les cauchemars post-traumatiques selon qu’ils soient dissimilaires, semblables ou identiques au trauma; les personne souffrant de TSPT sont plus nombreuses à vivre des cauchemars identiques (33%) ou similaires (52%) au trauma que les personnes ayant vécu un traumatisme sans avoir développé le trouble (Davis, Byrd, Rhudy, & Wright, 2007). Bien que tous soient associés à de la détresse et à des problèmes de sommeil, le type de cauchemar est associé à la sévérité de plusieurs symptômes. Les gens faisant des cauchemars similaires ou répliquant le trauma feraient plus de cauchemars par semaine, vivraient plus de nuits avec des cauchemars par semaine, auraient un nombre et une sévérité plus élevées de symptômes de TSPT (Davis et al., 2007), davantage de réveils la nuit (Woodward, Arsenault, Murray, & Bliwise, 2000), des symptômes dépressifs (Krakow, Johnston, et al., 2001), un TSPT chronique et des cauchemars avec plus d’éléments de menace (Esposito, Benitez, Barza, & Mellman, 1999). Les cauchemars répliquant le trauma sont en plus associés à une plus grande sévérité des symptômes de reviviscence (Esposito et
al., 1999), un moins grand nombre d’heures de sommeil, la peur du sommeil, une moins bonne qualité du sommeil et la dépression (Davis et al., 2007).
En résumé, les cauchemars font partie, parmi les autres difficultés de sommeil, des symptômes pouvant prédire le développement et le maintien du TSPT. Ils se distinguent des problématiques nocturnes du TSPT : ils sont parmi les premiers symptômes nocturnes à apparaître après un traumatisme et sont associés à la sévérité du trouble, à de nombreux symptômes psychologiques comorbides et à la qualité de vie. Pour ces raisons, les cauchemars paraissent un symptôme nécessitant une attention particulière lorsque l'on souhaite traiter le TSPT. En réaction aux résultats mitigés des traitements du TSPT sur ce symptôme, des traitements psychologiques cilbant directement les cauchemars ont vu le jour et font l’objet de plus en plus de recherches aux résultats prometteurs. Dans le cadre de cette thèse, celui ayant démontré le plus d'appuis empiriques sera détaillé dans la prochaine section.
1.3 La Thérapie de Révision et Répétition par Imagerie Mentale
La thérapie de révision et répétition par imagerie mentale (RRIM; en anglais Imagery rehearsal therapy) est une thérapie cognitivo-comportementale ciblant les cauchemars. Elle comprend une composante éducative et de restructuration cognitive, qui a pour but de mener le patient à considérer les cauchemars comme un comportement appris qui peut être modifié et non comme un phénomène incontrôlable. La deuxième composante expose les principes de l’imagerie mentale, la met en pratique et l’applique aux rêves. Le patient apprend que son imagerie mentale diurne peut influencer le contenu de son imagerie mentale nocturne, c'est-à-dire ses rêves, et qu'il s'agit donc d'un outil pour travailler ses cauchemars. La troisième et principale composante de la thérapie mène le patient à choisir un cauchemar et à en rédiger un scénario modifié (SM) qui se termine bien, lequel sera imaginé mentalement quelques minutes par jour à la maison. Les dernières séances prévoit des ajustements au SM, l'évaluation des améliorations des symptômes nocturnes et la prévention de la rechute (Krakow & Zadra, 2010).
Il existe plusieurs variantes à la RRIM ajoutant des techniques de relaxation et de respiration, de traitement par le rêve lucide, d'exposition au scénario de cauchemar, d'hygiène du sommeil, etc. Dans certains cas, ces variantes ont donné naissance à de nouveaux protocoles : thérapie d'exposition, relaxation et révision (Exposure, relaxation and rescripting therapy; Davis, 2009), ou encore la thérapie d'intervention sur le sommeil pour le TSPT (Sleep intervention for PTSD; Ulmer, Edinger, & Calhoun, 2011). Les modalités d'administration se multiplient (biblio-thérapie, suivi en individuel ou de groupe) ainsi que les adaptations à diverses clientèles (enfants,
gens avec une déficience intellectuelle, militaires). Ces thérapies ont toutes en commun de posséder comme composante thérapeutique principale la révision du scénario d'un cauchemar.
1.3.1 Appuis empiriques.
La RRIM est la thérapie recommandée comme traitement de première ligne pour les cauchemars chroniques (Aurora et al., 2010). Quatre méta-analyses ont démontré l'efficacité de la RRIM et de ses variantes dans l'amélioration de la fréquence des cauchemars, leur intensité, la qualité du sommeil, l'insomnie, des symptômes diurnes du TSPT, ainsi que des symptômes dépressifs et anxieux (Augedal, Hansen, Kronhaug, Harvey, & Pallesen, 2013; Casement & Swanson, 2012; Hansen, Höfling, Kröner-Borowik, Stangier, & Steil, 2013; Ho, Chan, & Tang, 2016). Ces effets seraient observés auprès de la population générale, de victimes d'agression sexuelle, de militaires ou vétérans, et ce, autant chez les patients avec ou sans diagnostic de TSPT. Plus récemment, son efficacité a été démontrée auprès de populations atteintes de divers troubles mentaux (van Schagen, Lancee, Spoormaker, & van den Bout, 2016). La méta-analyse de Casement et Swanson (2012) portait quant à elle uniquement sur la RRIM auprès de populations ayant vécu un trauma, regroupant 13 études, dont cinq essais contrôlés randomisés, pour un total de 511 participants. Leurs résultats montrent des tailles d'effet larges sur la fréquence des cauchemars, la qualité du sommeil et les symptômes du TSPT, des gains qui étaient maintenus jusqu’à 12 mois post-traitement.
La RRIM est courte d'administration et permet des résultats rapides, la diminution des cauchemars survenant dans un intervalle de deux à huit semaines suivant le début du traitement (Krakow et al., 2000). Chez des participants n’ayant pas terminé le traitement, on observait tout de même une réduction de la fréquence des cauchemars après au moins trois séances complétées (Nappi et al., 2010). Les taux de réponse (diminution de la fréquence des cauchemars) à travers les études sont élevés, allant de 70 à 90% (Krakow & Zadra, 2010). Dans une étude, on observait une réduction de 50% des cauchemars chez des femmes qui en avaient depuis plus de 20 ans (Krakow et al., 2000); une réponse complète au traitement (fréquence nulle de cauchemars) aurait été notée chez 23% des participants d'une autre étude (Nappi, Drummond, Thorp, & McQuaid, 2010).
1.3.2 Limites des connaissances actuelles.
Malgré son efficacité démontrée, le traitement de RRIM nécessite encore d'être amélioré. Dans une étude, seuls les cauchemars dont le contenu était relié au trauma avaient diminué (Lu, Wagner, Van Male, Whitehead, & Boehnlein, 2009). Qui plus est, certaines études montrent que les améliorations sur les symptômes autres que les cauchemars ne sont pas toujours présentes : la