UNIVERSITE MOHAMMED V DE RABAT FACULTE DE MEDECINE ET DE PHARMACIE - RABAT
DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH 1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI 2003 - 2013 : Professeur Najia HAJJAJ – HASSOUNI
ADMINISTRATION :
Doyen
Professeur Mohamed ADNAOUI
Vice-Doyen chargé des Affaires Académiques et estudiantines Professeur Brahim LEKEHAL
Vice-Doyen chargé de la Recherche et de la Coopération
Professeur Toufiq DAKKA
Vice-Doyen chargé des Affaires Spécifiques à la Pharmacie
Professeur Jamal TAOUFIK
Secrétaire Général
1 - ENSEIGNANTS-CHERCHEURS MEDECINS ET PHARMACIENS
PROFESSEURS :
Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale
Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. SETTAF Abdellatif Pathologie Chirurgicale
Novembre et Décembre 1985
Pr. BENSAID Younes Pathologie Chirurgicale
Janvier, Février et Décembre 1987
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
Janvier et Novembre 1990
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AZZOUZI Abderrahim Anesthésie Réanimation- Doyen de FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale
Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZAD Rachid
Gynécologie Obstétrique Méd. Chef Maternité des
Orangers
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie- Dir. du Centre National PV Rabat
Pr. TAOUFIK Jamal Chimie thérapeutique V.D à la pharmacie+Dir. du CEDOC +
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale Doyen de FMPT
Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie
Pr. CHRAIBI Chafiq Gynécologie Obstétrique
Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. FELLAT Rokaya Cardiologie
Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid
Endocrinologie et Maladies Métaboliques Doyen de la
FMPA
Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie
Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale – Directeur du CHIS-Rabat
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie Directeur Hôpital My Ismail Meknès
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. LAKHDAR Amina Gynécologie Obstétrique
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation
Pr. EL MESNAOUI Abbes Chirurgie Générale
Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie Inspecteur du Service de Santé des FAR Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie
Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie DirecteurHôp.Mil. d’Instruction Med V Rabat Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique
Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. TOUFIQ Jallal Psychiatrie Directeur Hôp.Ar-razi Salé
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique
Novembre 1998
Pr. BENOMAR ALI Neurologie Doyen de la FMP Abulcassis
Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. BENKIRANE Majid* Hématologie
Janvier 2000
Pr. ABID Ahmed* Pneumo-phtisiologie
Pr. AIT OUAMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Directeur Hôp. My Youssef Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale
Pr. EL FTOUH Mustapha Pneumo-phtisiologie
Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation
Pr. TACHINANTE Rajae Anesthésie-Réanimation
Pr. TAZI MEZALEK Zoubida Médecine Interne
Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie - Directeur Hôp.Cheikh Zaid
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Pr. ROUIMI Abdelhadi* Neurologie
Décembre 2000
Pr.ZOHAIR ABDELLAH * ORL
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie
Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation
Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique
Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie - Directeur Hôp. d’EnfantsRabat
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique
Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie - Directeur Hôpital Ibn Sina
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie
Pr. BERNOUSSI Zakiya Anatomie Pathologique
Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL Fellous Sidi Zouhair Chirurgie Pédiatrique
Pr. EL HAOURI Mohamed * Dermatologie
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. KRIOUILE Yamina Pédiatrie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie
Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumo-phtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique
Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie
Pr. BENKIRANE Ahmed* Gastro-Entérologie
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique
Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHARMAZ Mohamed Traumatologie Orthopédie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire
Pr. OUBAAZ Abdelbarre * Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BARKAT Amina Pédiatrie
Pr. BENYASS Aatif Cardiologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. EL HAMZAOUI Sakina * Microbiologie
Pr. HAJJI Leila Cardiologie(mise en disponibilité)
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire
Pr. LYAGOUBI Mohammed Parasitologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique
Pr. ZERAIDI Najia Gynécologie Obstétrique
AVRIL 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique
Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire. Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation
Pr. HARMOUCHE Hicham Médecine Interne
Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation
Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Décembre 2006
Pr SAIR Khalid Chirurgie générale Dir. Hôp.Av.Marrakech
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi * Chirurgie cardio vasculaire
Pr. AMHAJJI Larbi * Traumatologie orthopédie
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed * Anesthésie réanimation Directeur ERSSM
Pr. BALOUCH Lhousaine * Biochimie-chimie
Pr. BENZIANE Hamid * Pharmacie clinique
Pr. BOUTIMZINE Nourdine Ophtalmologie
Pr. CHERKAOUI Naoual * Pharmacie galénique Pr. EHIRCHIOU Abdelkader * Chirurgie générale
Pr. EL BEKKALI Youssef * Chirurgie cardio-vasculaire
Pr. EL ABSI Mohamed Chirurgie générale
Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid * Radiothérapie
Pr. ICHOU Mohamed * Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar * Anesthésie réanimation
Pr. LOUZI Lhoussain * Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed * Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologie biologique
Pr. MRANI Saad * Virologie
Pr. OUZZIF Ez zohra * Biochimie-chimie
Pr. RABHI Monsef * Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine * Microbiologie
Pr. SIFAT Hassan * Radiothérapie
Pr. TABERKANET Mustafa * Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale Pr. TANANE Mansour * Traumatologie-orthopédie
Pr. TOUATI Zakia Cardiologie Décembre 2008
Pr TAHIRI My El Hassan* Chirurgie Générale Mars 2009
Pr. ABOUZAHIR Ali * Médecine interne
Pr. AGADR Aomar * Pédiatrie
Pr. AIT ALI Abdelmounaim * Chirurgie Générale Pr. AIT BENHADDOU El Hachmia Neurologie
Pr. AKHADDAR Ali * Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMINE Bouchra Rhumatologie
Pr. ARKHA Yassir Neuro-chirurgie Directeur Hôp.des Spécialités
Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae * Biochimie-chimie
Pr. BOUI Mohammed * Dermatologie
Pr. BOUNAIM Ahmed * Chirurgie Générale
Pr. BOUSSOUGA Mostapha * Traumatologie-orthopédie
Pr. CHTATA Hassan Toufik * Chirurgie Vasculaire Périphérique
Pr. DOGHMI Kamal * Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale Pr. EL OUENNASS Mostapha* Microbiologie
Pr. ENNIBI Khalid * Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. LAMSAOURI Jamal * Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-Phtisiologie Octobre 2010
Pr. AMEZIANE Taoufiq* Médecine Interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine Aéronautique
Pr. DAMI Abdellah* Biochimie- Chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie Pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie Plastique et Réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro-Entérologie
Pr. LAMALMI Najat Anatomie Pathologique
Pr. MOSADIK Ahlam Anesthésie Réanimation
Pr. MOUJAHID Mountassir* Chirurgie Générale
Pr. NAZIH Mouna* Hématologie
Pr. ZOUAIDIA Fouad Anatomie Pathologique
Décembre 2010
Pr.ZNATI Kaoutar Anatomie Pathologique
Mai 2012
Pr. AMRANI Abdelouahed Chirurgie pédiatrique Pr. ABOUELALAA Khalil * Anesthésie Réanimation Pr. BENCHEBBA Driss * Traumatologie-orthopédie
Pr. DRISSI Mohamed * Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale Pr. EL KHATTABI Abdessadek * Médecine Interne Pr. EL OUAZZANI Hanane * Pneumophtisiologie
Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie Pathologique
Pr. MEHSSANI Jamal * Psychiatrie
Pr. RAISSOUNI Maha * Cardiologie
* Enseignants Militaires Février 2013
Pr.AHID Samir Pharmacologie
Pr.AIT EL CADI Mina Toxicologie
Pr.AMRANI HANCHI Laila Gastro-Entérologie
Pr.AMOR Mourad Anesthésie Réanimation
Pr.AWAB Almahdi Anesthésie Réanimation
Pr.BELAYACHI Jihane Réanimation Médicale
Pr.BENCHEKROUN Laila Biochimie-Chimie
Pr.BENKIRANE Souad Hématologie
Pr.BENNANA Ahmed* Informatique Pharmaceutique
Pr.BENSGHIR Mustapha * Anesthésie Réanimation
Pr.BENYAHIA Mohammed * Néphrologie
Pr.BOUATIA Mustapha Chimie Analytique et Bromatologie Pr.BOUABID Ahmed Salim* Traumatologie orthopédie
Pr BOUTARBOUCH Mahjouba Anatomie
Pr.CHAIB Ali * Cardiologie
Pr.DENDANE Tarek Réanimation Médicale
Pr.DINI Nouzha * Pédiatrie
Pr.ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation Pr.ECH-CHERIF EL KETTANI Najwa Radiologie
Pr.EL FATEMI NIZARE Neuro-chirurgie
Pr.EL GUERROUJ Hasnae Médecine Nucléaire
Pr.EL HARTI Jaouad Chimie Thérapeutique
Pr.EL JAOUDI Rachid * Toxicologie
Pr.EL KABABRI Maria Pédiatrie
Pr.EL KHANNOUSSI Basma Anatomie Pathologique
Pr.EL KHLOUFI Samir Anatomie
Pr.EL KORAICHI Alae Anesthésie Réanimation
Pr.EN-NOUALI Hassane * Radiologie
Pr.ERRGUIG Laila Physiologie
Pr.FIKRI Meryem Radiologie
Pr.GHFIR Imade Médecine Nucléaire
Pr.IMANE Zineb Pédiatrie
Pr.IRAQI Hind Endocrinologie et maladies métaboliques
Pr.KABBAJ Hakima Microbiologie
Pr.KADIRI Mohamed * Psychiatrie
Pr.MAAMAR Mouna Fatima Zahra Médecine Interne
Pr.MEDDAH Bouchra Pharmacologie
Pr.MELHAOUI Adyl Neuro-chirurgie
Pr.MRABTI Hind Oncologie Médicale
Pr.NEJJARI Rachid Pharmacognosie
Pr.OUBEJJA Houda Chirugie Pédiatrique
Pr.OUKABLI Mohamed * Anatomie Pathologique
Pr.RAHALI Younes Pharmacie Galénique
Pr.RATBI Ilham Génétique
Pr.RAHMANI Mounia Neurologie
Pr.REDA Karim * Ophtalmologie
Pr.REGRAGUI Wafa Neurologie
Pr.RKAIN Hanan Physiologie
PROFESSEURS AGREGES :
DECEMBRE 2014
Pr. ABILKASSEM Rachid* Pédiatrie
Pr. AIT BOUGHIMA Fadila Médecine Légale
Pr. BEKKALI Hicham * Anesthésie-Réanimation
Pr. BENAZZOU Salma Chirurgie Maxillo-Faciale
Pr. BOUABDELLAH Mounya Biochimie-Chimie
Pr.ROUAS Lamiaa Anatomie Pathologique
Pr.ROUIBAA Fedoua * Gastro-Entérologie
Pr SALIHOUN Mouna Gastro-Entérologie
Pr.SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr.SEDDIK Hassan * Gastro-Entérologie
Pr.ZERHOUNI Hicham Chirurgie Pédiatrique
Pr.ZINE Ali* Traumatologie Orthopédie
AVRIL 2013
Pr.EL KHATIB MOHAMED KARIM * Stomatologie et Chirurgie Maxillo-faciale MAI 2013
Pr.BOUSLIMAN Yassir Toxicologie
MARS 2014
Pr. ACHIR Abdellah Chirurgie Thoracique
Pr.BENCHAKROUN Mohammed * Traumatologie- Orthopédie
Pr.BOUCHIKH Mohammed Chirurgie Thoracique
Pr. EL KABBAJ Driss * Néphrologie
Pr. EL MACHTANI IDRISSI Samira * Biochimie-Chimie
Pr. HARDIZI Houyam Histologie- Embryologie-Cytogénétique
Pr. HASSANI Amale * Pédiatrie
Pr. HERRAK Laila Pneumologie
Pr. JANANE Abdellah * Urologie
Pr. JEAIDI Anass * Hématologie Biologique
Pr. KOUACH Jaouad* Génycologie-Obstétrique
Pr. LEMNOUER Abdelhay* Microbiologie
Pr. MAKRAM Sanaa * Pharmacologie
Pr. OULAHYANE Rachid* Chirurgie Pédiatrique
Pr. RHISSASSI Mohamed Jaafar CCV
Pr. SABRY Mohamed* Cardiologie
Pr. SEKKACH Youssef* Médecine Interne
Pr. TAZI MOUKHA Zakia Génécologie-Obstétrique
AVRIL 2014
Pr. BOUCHRIK Mourad* Parasitologie
Pr. DERRAJI Soufiane* Pharmacie Clinique
Pr. DOBLALI Taoufik* Microbiologie
Pr. EL AYOUBI EL IDRISSI Ali Anatomie
Pr. EL GHADBANE Abdedaim Hatim* Anesthésie-Réanimation
Pr. EL MARJANY Mohammed* Radiothérapie
Pr. FEJJAL Nawfal Chirurgie Réparatrice et Plastique
Pr. JAHIDI Mohamed* O.R.L
Pr. LAKHAL Zouhair* Cardiologie
Pr. OUDGHIRI NEZHA Anesthésie-Réanimation
Pr. RAMI Mohamed Chirurgie Pédiatrique
Pr. SABIR Maria Psychiatrie
Pr. SBAI IDRISSI Karim* Médecine préventive, santé publique et Hyg. AOUT 2015
Pr. MEZIANE Meryem Dermatologie
Pr. TAHRI Latifa Rhumatologie
JANVIER 2016
Pr. BENKABBOU Amine Chirurgie Générale
Pr. EL ASRI Fouad* Ophtalmologie
Pr. ERRAMI Noureddine* O.R.L
Pr. NITASSI Sophia O.R.L
JUIN 2017
Pr. ABI Rachid* Microbiologie
Pr. ASFALOU Ilyasse* Cardiologie
Pr. BOUAYTI El Arbi* Médecine préventive, santé publique et Hyg.
Pr. BOUTAYEB Saber Oncologie Médicale
Pr. EL GHISSASSI Ibrahim Oncologie Médicale
Pr. OURAINI Saloua* O.R.L
Pr. RAZINE Rachid Médecine préventive, santé publique et Hyg.
Pr. ZRARA Abdelhamid* Immunologie
2 - ENSEIGNANTS-CHERCHEURS SCIENTIFIQUES
PROFESSEURS/Prs. HABILITES
Pr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie-chimie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr .BARKIYOU Malika Histologie-Embryologie
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques Pr. CHAHED OUAZZANI Lalla Chadia Biochimie-chimie
Pr. DAKKA Taoufiq Physiologie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. IBRAHIMI Azeddine Biologie moléculaire/Biotechnologie
Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Mise à jour le 10/10/2018 Khaled Abdellah
Dédicaces
Je dédie ce mémoire à … :
Le tout puissant
Qui m’a inspiré
Qui m'a guidé dans le bon chemin
Je vous dois ce que je suis devenue
Louanges et remerciements
Pour votre clémence et miséricorde
A ma très chère mère
Je ne trouverai jamais de mots pour t’exprimer mon profond
attachement et ma reconnaissance pour l’amour, la tendresse et
surtout pour ta présence dans mes moments les plus difficiles, et si
j'en suis arrivée là ce n’est que grâce à toi ma maman adorée. Tu
m’as toujours conseillé et orienté dans la voie du travail et de
l’honneur, ta droiture, conscience et amour pour ta famille me
serviront d’exemple dans la vie.
Pour moi tu étais la mère l’amie et la sœur, tes prières, ta
générosité et ton dévouement m’ont été d’un grand soutien au cours
de tout mon cursus.
Ce modeste travail parait bien dérisoire pour traduire une
reconnaissance infinie envers une mère aussi merveilleuse dont j’ai
la fierté d’être la fille Puisse ce jour être la récompense de tous les
efforts et l’exaucement de tes prières tant formulées.
J’adresse au ciel les vœux les plus ardents pour la conservation de
ta santé et de ta vie pour que je puisse te rendre ne serait-ce qu’un
tout petit peu de ce que tu m’as donnée et que notre vie soit
illuminée pour toujours.
A mes tantes Saadia et Amina
Avec toute mon affection, je vous dédie mon travail comme
témoignage de mon grand amour et reconnaissance.
A mes cousins Imane, Kawtar e, bilal et Youssef
Cette humble dédicace ne saurait exprimer mon grand respect et
ma profonde estime. Que dieu vous protège.
A la mémoire de mes grands-parents
J’aurais tant aimé que vous soyez présents aujourd’hui
Que Dieu ait vos âmes et vous accueille dans son paradis en vous
entourant de sa sainte miséricorde.
A toute ma famille
Veiller percevoir à travers ce travail, l’expression de ma profonde
affection et énorme respect. Avec tout l’amour que je vous porte, je
vous souhaite beaucoup de bonheur dans votre vie.
A mes chères amies
Je ne peux trouver les mots justes et sincères pour vous exprimer
mon affection et mes pensées, vous êtes pour moi des frères, sœurs
et des amis sur qui je peux compter.
En témoignage de l’amitié qui nous uni et des souvenirs de tous les
moments que nous avons passé ensemble, je vous dédie ce travail et
je vous souhaite à toute longue vie pleine de santé et de bonheur et
de prospérité.
Que notre amitié demeure pour toujours.
A tous ceux ou celles qui me sont chers et que j’ai omis
involontairement de citer.
A Tous Mes enseignants tous au long de mes études.
A tous ceux qui ont participé de près ou de loin à la réalisation de
ce travail témoignage de mon amour et de ma reconnaissance.
Remerciements
A notre maître et président du jury
MadameTHIMOU IZGUA Amal
Professeur de Pédiatrie
Je vous remercie infiniment, cher maître, pour l’honneur que
vous me faites en acceptant de juger et présider le jury de cette
thèse. Votre gentillesse extrême, votre compétence pratique, vos
qualités humaines et professionnelles, ainsi que votre
compréhension à l'égard des étudiants nous inspirent une grande
admiration et un profond respect.
Veuillez trouver ici, cher maître, le témoignage de notre grande
gratitude.
A notre maître et rapporteur de thèse
Madame BENJELLOUN DAKHAMA Badr Sououd
Professeur de Pédiatrie
Les mots ne suffisent certainement pas pour exprimer le
grand honneur et l’immense plaisir que j’ai eu à travailler sous
votre direction pour vous témoigner ma profonde reconnaissance de
m’avoir confié ce travail, pour tout ce que vous m’avez appris,
pour le précieux temps que vous avez consacré à diriger chacune
des étapes de ce travail. J’ai toujours admiré votre rigueur
scientifique, votre dynamisme et votre disponibilité. Je garderai
toujours en mémoire votre gentillesse et votre modestie.
A notre maître et juge de thèse
Madame HASSANI Amal
Professeur de Pédiatrie
Vous nous faites un grand honneur en acceptant de juger
notre travail. Vous nous avez reçu avec beaucoup d'amabilité,
nous en sommes très touchées.
Veuillez trouver ici, chère maître, l'expression de notre
reconnaissance et de nos sincères remerciements.
A notre maître et juge de thèse
Monsieur BENOUACHANE Thami
Professeur de Pédiatrie
Nous vous sommes très reconnaissants de l’honneur que vous
nous faites en acceptant de juger ce travail. Vos qualités
humaines et professionnelles jointes à votre compétence et votre
disponibilité seront pour nous un exemple à suivre dans l’exercice
de notre profession.
Qu’il nous soit permis de vous exprimer notre reconnaissance
et notre grand estime.
A notre maître et juge de thèse
Madame KILI Amina
Professeur de Pédiartie
Nous sommes très honorés de voir parmi nos juges un
professeur dont les mots ne sauraient exprimer ses merveilleuses
qualités. Nous vous remercions pour votre aide précieuse à
l’élaboration de notre travail.
Veuillez trouver ici l’expression de notre grande
considération.
Liste des tableaux
Tableau 1 : classification selon l’ISSVA des angiomes . ... 6
Tableau 2 : Facteurs prédisposants de l’hémangiomes infantiles ... 14
Tableau 3 : Description et exploration du syndrome PHACES . ... 40
Tableau 4 : Critères diagnostiques du syndrome PHACES . ... 41
Tableau 5 : Les HI à haut risque . ... 47
Tableau 6 : Place des angiographies . ... 51
Tableau 7 : Hiérarchie des examens dans les cas difficiles . ... 51
Tableau 8 : Stratégie d’exploration des anomalies vasculaires superficielles . .. 52
Tableau 9 : Les bilans à demander devant les différentes situations . ... 57
Tableau 10 : Principales indications de traitement des hémangiomes infantiles .
... 81
INTRODUCTION ... 1
HISTORIQUE ... 3
CLASSIFICATION ET DEFINITIONS ... 5
NOTIONS PHYSIOPATHOLOGIQUES RECENTES DES HEMANGIOMES
INFANTILES ... 7 A- ANGIOGENESE ... 7 B-CARACTERISTIQUES CELLULAIRES ... 8 C-HYPOTHESES PHYSIOPATHOLOGIQUES ... 9 a- La phase de prolifération : ... 9 b- La phase d’involution : ... 10 EPIDEMIOLOGIE ... 12 1- Incidence ... 12 2-Sexe ... 12 3- Race ... 13
ASPECTS CLINIQUES DES HEMANGIOMES INFANTILES ... 14
A- ASPECTS HISTOLOGIQUES ... 15 B- Etude clinique ... 17 1- Types ... 18 2- Le siège ... 20 3- Le nombre ... 22 4- taille ... 22 5- consistance ... 23 6- Aspects évolutifs ... 23 7-Complications ... 26
C- Formes cliniques ... 30 1-Aspects cliniques particuliers ... 30 2-Forme atypique ... 36 D- Formes associées ... 37 E-Pronostics ... 44 F- Bilan diagnostique ... 47 1-Bilan initial ... 53 2-Bilan d‟extension ... 57
LES DIAGNOSTICS DIFFERENTIELS DES HEMANGIOMES INFANTILES ... 58
A-Malformations vasculaires ... 58 1-Malformations capillaires ... 58 2-Malformations veineuses ... 65 3-Malformations lymphatique ... 67 4-Malformations artério-veineuses ... 68 5-Syndrome malformation capillaire-malformation artérioveineuse (MC-MAV) ... 69 B-Hémangiomes congénitaux ... 69 C- L‟angiome en touffe et l‟hémangioendothéliome kaposiforme ... 71 D-Syndrome de Kasabach-Merritt ... 73 E-Tumeurs vasculaires bénignes cutanées ... 74 F-Tumeurs malignes du nourrisson ... 74 G- Myofibromatose infantile ... 75 H- Hernie du tissu cérébral ou méningée ... 75 I- Hémangiopéricytome ... 75
TRAITEMENT ... 78
Moyens thérapeutiques des hémangiomes infantiles ... 79
1-Non chirurgicaux ... 79 a-abstention thérapeutique ... 79 b-Traitement médicamenteux ... 79 b-1- Traitement des complications locales... 80 b-2- traitement des formes graves ... 81 c-traitement non médicamenteux ... 103 d-Quelques indications ... 108 2-Traitement chirurgical ... 109
CONCLUSION ... 116
ANNEXES ... 122
1
INTRODUCTION
Le terme d'angiomes, créé par Virchow en 1863, était classiquement réservé aux dysplasies vasculaires ou angiodysplasies qui intéressent les vaisseaux sanguins. De nombreuses dénominations descriptives leur ont été appliquées. Ceci du fait de la distinction souvent malaisée entre anomalie hamartomateuse et authentique processus tumoral. Cette confusion nosologique, a entraîné pendant longtemps, une difficulté diagnostique et une imprécision thérapeutique. On lui préfère actuellement le terme d'anomalies vasculaires
superficielles. Elles représentent une pathologie rare et fréquemment méconnue du monde
médical [1] ; le plus souvent congénitales ou de survenue précoce. Ils peuvent intéresser tous les organes, mais l’atteinte cutanée est la plus fréquente.
Ces anomalies vasculaires sont caractérisées par leur polymorphisme clinique, évolutif et structural. Et elles sont le plus souvent diagnostiquées chez l’enfant ou le nourrisson.
Leur classification est actuellement fondée sur des critères cliniques, radiologiques, biologiques et histologiques selon l'International Society for the Study of Vascular Anomalies (ISSVA), séparant ainsi les anomalies vasculaires en deux grandes catégories : les tumeurs vasculaires qui présentent une prolifération cellulaire bénigne dans la majorité des cas et les malformations vasculaires qui se caractérisent par une anomalie du développement des vaisseaux. En fonction du type de vaisseau atteint, ces malformations se subdivisent en malformations capillaires, lymphatiques, veineuses, artérielles ou combinées.
La majorité des cas semble être sporadique. Cependant, des études génétiques sur quelques cas familiaux rares ont permis l’identification de certaines mutations génétiques responsables des anomalies vasculaires et donc participant au développement de nouvelles thérapies.
Leur diagnostic est souvent difficile pour les non-initiés de par leur grande variété aussi bien dans leur présentation clinique que dans leur localisation. Et dans la majorité des cas, il est obtenu par une anamnèse complète et d’une bonne étude sémiologique de la lésion. Les
2
examens complémentaires ont néanmoins leur place devant toute ambiguïté clinique et avant toute prise en charge, qu’elle soit chirurgicale ou non.
Le pronostic étant esthétique, psychologique, fonctionnel ou vital est très hétérogène, ce qui conditionne leur prise en charge fréquemment multidisciplinaire.
Les malformations vasculaires sont rares. Les hémangiomes infantiles qui sont des tumeurs vasculaires bénignes, sont les plus fréquentes chez l’enfant. Ils sont surtout ressentis par les patients et leurs familles selon un mode émotionnel du fait du préjudice esthétique.
Toutes ces raisons, nous ont conduit à élaborer dans ce travail, une approche multidisciplinaire diagnostique et thérapeutique des hémangiomes infantiles, en abordant dans un chapitre le diagnostic différentiel de ces anomalies angiomateuses cutanées, afin de faciliter leur identification et spécifier une conduite bien codifiée. Une riche iconographie illustre ces anomalies cutanées.
3
HISTORIQUE
L’histoire des anomalies vasculaires superficielles est une longue saga terminologique au cours de laquelle ont longtemps prévalu les termes d’« angiomes » pour désigner cette succession de maladies, bénignes, ce qui n’exclut pas une possible gravité.
De l’Antiquité au XVIIIe siècle on ne parle pas d’angiome. On utilise des mots, semblables dans toutes les langues, tels que : envie, voglia, estigma, birthmark. . . autant de termes qui stigmatisent des mères qui auraient eu, durant leur grossesse, des pensées malsaines, véritables pensées tératogènes capables de marquer leur enfant de tâche ou de déformations.
Au XIXe siècle, on désigne les lésions vasculaires superficielles des termes nævus maternus (toujours cette idée d’impliquer ces malheureuses génitrices !), nævus sanguineus, nævus vascularis, nævus veineux.
Virchow était le créateur du mot « angiome » ; il échoue dans une tentative de classification alors qu’il avait bien distingué des lésions dues à des proliférations cellulaires et d’autres résultant de dilatations vasculaires.
Au début du xxe siècle, l’idée de différencier les tumeurs vasculaires et les malformations vasculaires fait son chemin. Malan consacre sa vie à ce qu’il nomme des « angiodysplasies ». Weiss et Enzinger favorisent le terme hémangiome, mais ils y placent aussi bien des tumeurs bénignes que des lésions malignes ou des malformations vasculaires [2].
En 1982, Mulliken a proposé une classification basée sur des données évolutives, histologiques et hémodynamiques. Elle différencie deux grands groupes : les hémangiomes
4
En 1992, L’International Society for the Study of Vascular Anomalies (ISSVA) est née dans la prolongation de l’ International Workshop on Vascular Anomalies.
En 1996, la classification actuelle, dite binaire, en tumeurs vasculaires et malformations vasculaires, dérivée de celle de Mulliken et Glowacki, a été adoptée par l’ISSVA et est mise à jour régulièrement (dernière mise à jour en 2014). Elle est basée sur des caractéristiques cliniques, radiologiques, hémodynamiques et histologiques.
5
CLASSIFICATION ET DEFINITIONS
Selon la ISSVA, les anomalies vasculaires peuvent être réparties en deux groupes : d’une part les tumeurs vasculaires et, d’autre part, les malformations vasculaires superficielles. Les malformations, qui correspondent aux angiomes matures dans l’ancienne terminologie, sont faites de vaisseaux dysplasiques et malformés sans accélération du turnover cellulaire. Les tumeurs sont caractérisées par une hyperplasie cellulaire et par l’implication possible de certains facteurs d’angiogenèse [4].
Les tumeurs vasculaires sont représentées essentiellement par l’hémangiome classique, qui apparait peu après la naissance et évolue le plus souvent vers la régression. C’est le plus important en fréquence, mais il existe, à côté de cet hémangiome, l’hémangiome congénital, l’hémangiome en touffe ou l’hémangioendothéliome kaposiforme [5].
Les malformations vasculaires, selon leur hémodynamique, sont dites à flux lent (et selon le type de vaisseau altéré de façon prédominante, elles sont capillaires, veineuses ou lymphatiques) ou à flux rapide (ce sont les malformations artérioveineuses [MAV] avec fistules artérioveineuses). Elles sont présentes dès la naissance et n’ont pas tendance à disparaitre. La plupart de ces lésions sont isolées et sporadiques. Quelques-unes sont familiales et d’autres s’insèrent dans des syndromes très complexes.
De rares exceptions montrent la coexistence possible de malformations vasculaires et de tumeurs vasculaires (exemples : association chez un même enfant d’hémangiome infantile et de malformation veineuse [MV] ou de malformation lymphatique [ML]) [6], posant ainsi de difficiles problèmes de prise en charge.
6
Tableau 1 : classification selon l‟ISSVA des angiomes [7].
Hémangiomes infantiles : • Cutané • Sous-cutané Tumeurs vasculaires • mixte Hémangiome congénital • non involutif (NICH) • à involution rapide (RICH) Hémangiome en « touffe »
Hémangioendothéliome kaposiforme Malformations capillaires à flux lent
• Angiome plan • Télangiectasies
Malformations vasculaires Malformations veineuses à flux lent • Angiokératome Malformations lymphatiques à flux lent
• Macrokystiques • Microkystiques
Malformations artérioveineuses à flux rapide Malformations multiples
7
NOTIONS PHYSIOPATHOLOGIQUES RECENTES
DES HEMANGIOMES INFANTILES
A-
ANGIOGENESEFacteurs de croissance et d‟inhibition :
Les facteurs qui régulent la croissance et l’involution des hémangiomes sont encore mal connus.
Pendant la phase de croissance, deux facteurs pro-angiogéniques majeurs sont impliqués[8] :
FGF2 ou bFGF (basic fibroblast growth factor),
VEGF (vascular endothelial growth factor).
Ils sont présents in situ (ARNm et protéines), mais également dans le sang et les urines. De plus, la technique d’hybridation in situ dans les hémangiomes en phase proliférative a montré que les récepteurs au VEGF (VEGF-R2) sont présents de façon diffuse dans la tumeur et pas encore regroupés dans les vaisseaux.
Les facteurs anti-angiogéniques sont les suivants :
TGF b (Transforming growth factor b),
L’interféron b
Ils sont retrouvés à des taux bas, que l’hémangiome soit en phase proliférative ou d’involution.
Les différentes phases de l‟angiogenèse : [9]
8
A. Activation des cellules endothéliales avec dégradation de la lame basale et extension de filaments cytoplasmiques en direction du stimulus.
B. Migration des cellules endothéliales et formation d’un bourgeon capillaire, prolifération cellulaire et formation d’une lumière.
C. Maturation du bourgeon capillaire avec reconstruction de la lame basale. Au final, ce processus conduit à la formation d’un réseau capillaire fonctionnel.
B-CARACTERISTIQUES CELLULAIRES : [10]
L’hémangiome infantile est un mélange complexe de cellules, comprenant une faible proportion de cellules souches multipotentes (CD133+), une majorité de cellules endothéliales immatures (CD31+), des péricytes (SMA+), des cellules dendritiques (facteur XIIIa+), des mastocytes, des cellules myéloïdes et des cellules mésenchymateuses à potentiel adipogène. Les cellules endothéliales des hémangiomes CD31+ en phase proliférative, sont issues d’un même clone et in vitro, elles présentent une vitesse de prolifération et de migration différente de celles des cellules endothéliales normales [11]. Elles expriment un phénotype particulier : IDO, LYVE-1, GLUT-1, antigène Lewis Y (LeY), antigène FcRgII, mérosine, CCR6 et CD15 :
* IDO et LYVE-1 sont positifs dans la phase précoce des hémangiomes infantiles, puis disparaissent au cours de la maturation en vaisseaux sanguins.
* GLUT-1, LeY, FcRgII et mérosine (marqueurs également exprimés par l’endothélium placentaire) sont positifs au cours des trois phases de l’hémangiome. Ces marqueurs sont
absents dans les autres tumeurs et malformations vasculaires. GLUT-1 (positif in vivo et
négatif en culture) est positif dans 100% des hémangiomes infantiles.
Pendant la phase de croissance de l’hémangiome infantile, les cellules endothéliales et interstitielles expriment fortement un marqueur de prolifération : MIB 1.
Pendant la phase d‟involution, les cellules endothéliales expriment des marqueurs d’apoptose : les caspases. Le TIMP-1, inhibiteur de la formation de néovaisseaux, est fortement exprimé. Il a également été mis en évidence un infiltrat lymphocytaire diffus T
9
CD8+ avec des marqueurs d’activité cytotoxique : granzyme B+. Ce stade correspond à une augmentation de l’expression des marqueurs de maturation et d’activation des cellules endothéliales : HLA-DR et ICAM-1 (CD54).
Yu et al ont montré récemment que l’hémangiome en phase proliférative contient également des cellules mésenchymateuses à potentiel adipogène. La différenciation en adipocytes se fait lors de la phase d’involution, avec expression du marqueur PPARg2.
C-HYPOTHESES PHYSIOPATHOLOGIQUES :
Les processus à l’origine des HI et les stimuli angiogéniques impliqués sont encore mal connus. Cependant il existe actuellement plusieurs hypothèses.
a- La phase de prolifération : [12]
*Théorie de l’angiogenèse :
1. Il y aurait au sein d’un précurseur cellulaire endothélial, une mutation somatique touchant un
gène ayant un rôle dans l’angiogenèse. Cette mutation entraînerait une colonisation du derme par des angioblastes se différenciant de façon aberrante. Cette première hypothèse est soutenue par plusieurs arguments notamment par la mise en évidence d’une clonalité des cellules endothéliales de l’HI et d’une réponse paradoxale des cellules endothéliales à l’endostatine, qui présente normalement une activité anti-angiogénique.
2. Il y aurait une embolisation des cellules endothéliales placentaires dans la circulation fœtale puis dans le derme. Cette hypothèse est soutenue par : l’apparition fréquente des HI chez les enfants de mère ayant subi une biopsie des villosités choriales et l’immunophénotypage des cellules endothéliales de l’HI semblable à celui de l’endothélium placentaire par l’expression de marqueurs communs à savoir : le transporteur du glucose (GLUT-1), l’antigène FcyRII (CD32), la mérosine et l’antigène Lewis Y (LeY).
10 *Théorie hormonale :
Des recherches ont montré qu’il y aurait des taux élevés en 17-bêta-estradiol et en récepteurs de l’estradiol au niveau du tissu de l’hémangiome en phase proliférative chez les enfants développant cette pathologie.
* Théorie virale :
Une infection par papillomavirus serait à l’origine d’une dysrégulation des cellules endothéliales impliquées dans la formation de l’hémangiome.
* Hypoxie anténatale :
Récemment il a été montré qu’une hypoxie anténatale ou un stress néonatal pourrait être à l’origine d’HI. L’hypoxie déclencherait l’activation de HIF ou « facteur de transcription induit par l’hypoxie » par stabilisation de ses sous-unités HIF-1a et 2a, entraînant ainsi une surexpression de VEGF et conduisant à la prolifération excessive des cellules endothéliales. L’hémangiome se développe par hyperplasie cellulaire : prolifération de cellules endothéliales (M1B1+) [13], probablement stimulées par les facteurs pro-angiogéniques bFGF et VEGF, les voies d’activation restent pour l’instant non élucidées.
A ce stade, l’IDO est exprimée à un taux élevé [14]. Or, cette protéine qui est aussi exprimée par les tumeurs malignes, est connue pour catalyser la dégradation du tryptophane et inhiber la fonction des lymphocytes T. Certains ont donc supposé qu’elle joue un rôle pour ralentir l’involution des hémangiomes en ralentissant la réponse cytotoxique T par diminution du taux de tryptophane.
b- La phase d‟involution :
Secondairement, l’involution de l’hémangiome se fait par apoptose des cellules endothéliales (caspases positives) [15].
Deux hypothèses pourraient expliquer l’induction de cette apoptose :
- L’augmentation de l’expression de ICAM-1, marqueur de maturation de la cellule endothéliale.
11
Dans les deux cas, les mécanismes intermédiaires permettant le passage de la phase proliférative à la phase apoptotique restent, pour l’instant, inconnus.
La découverte des cellules souches mésenchymateuses à potentiel adipogène, en nombre variable parmi les progéniteurs des cellules endothéliales des hémangiomes en prolifération, éclaire la compréhension des résidus adipeux parfois observés en fin de régression.
12
EPIDEMIOLOGIE
1- Incidence
Dans le monde :
Les angiomes sont les tumeurs les plus fréquentes chez l’enfant [40]. Leur incidence est estimée de 1,1 % à 2,6 % chez le nouveau-né [16,17] et s’élève de 10 à 12 % en l’âge d’un an [18,19].
L’angiome représente environ 79 % de l’ensemble des anomalies vasculaires dans la série de Finn [20], 73 % dans la série Maleville les 80 % dans celle de William [21]. Eschewege [22], dans une étude prospective avait estimé l’incidence des angiomes par méthodes actuarielles à 8 % tous sexes confondus, à 11 % chez les filles et 4 % chez les garçons.
Maghreb :
En raison de la rareté des études menées sur les tumeurs vasculaires, l’incidence réelle des angiomes restent difficiles à évaluer au Maroc, en Algérie et en Mauritanie. Quelques études ont été réalisées sur le sujet notamment une thèse de doctorat en médecine sur les hémangiomes infantiles à Sfax, portant sur 108 cas sur six ans, ou encore la thèse de doctorat en médecine sur le profil épidémio-clinique et thérapeutiques des angiomes infantiles à la faculté de médecine de Sousse en 2006 qui retrouve par ailleurs une incidence de 13 nouveaux cas /ans.
2-Sexe
Une prédominance féminine est retrouvée dans toutes les séries avec un sexe ratio F/H de 2/1 à 5/1 selon les travaux de Samet [18] 1995, Eschwerge [22], Maleville [23] 1985 , Orlow [24] 1997, Camman [25] 1999, Chiller [26] 2002, Hoornweg [27] 2005, Saidi Wafaa 2006 (thèse Sousse).
Ce fait pourrait être expliqué par l’augmentation du taux sérique de l’œstradiol et du nombre de récepteurs cytosoliques oestrogéniques des cellules angiomateuses en phase de croissance comme l’a démontré Sasaki [28] sur les biopsies. Certains auteurs pensent que cette prépondérance féminine est due au fait que les consultations des parents de nourrissons féminins sont plus fréquentes, vu qu’ils attachent plus d’importance à leur devenir esthétique [29], et ce qui reste plausible dans notre contexte socio-culturel.
13
3- Race
L’angiome touche toutes les races, toutefois il touche beaucoup plus la race blanche avec une incidence de 10 à 12 % [18]. Il survient plus rarement chez les enfants afro-américain et les asiatiques
avec une incidence respective de 1,4 % et 0,8 % [16, 30].
Cette différence d’incidence serait expliquée par un biais de recrutement et de sémiologie compte tenu de la difficulté de distinguer les petits angiomes sur une peau noire.
Une étude menée aux États-Unis par le groupe d’investigation des angiomes entre septembre 2002 octobre 2003 ayant colligé 1058 angiomes, avait retrouvé une plus grande fréquence des angiomes pour la race caucasienne. Plusieurs facteurs prédisposant ont été mis en évidence : - Le sexe féminin ;
- La peau blanche ;
- Un contexte d’hypoxie anténale ou périnatale : nouveau-né de petit poids de naissance (prématurité, grossesses multiples), présence fréquente d’anomalies placentaires, pré-éclampsie maternelle [31,32].
14
ASPECTS CLINIQUES DES HEMANGIOMES
INFANTILES
Les hémangiomes du nourrisson sont aussi appelés angiomes immatures. Il s’agit d’une tumeur bénigne qui partage avec les microvaisseaux du placenta, un phénotype particulier, que n'ont ni les autres tumeurs vasculaires infantiles, ni les malformations vasculaires. Elle est répartie en hémangiome cutané, sous-cutané et mixte.
C’est la variété la plus fréquente, son incidence est estimée entre 3 et 10% des nouveaux nés.
Cette tumeur, résultat d’une vasculogénèse et d’une angiogenèse post-natales réactionnelles, limitées dans le temps et auto-résolutives, touche 5 à 10% des nourrissons de moins de 1 an et jusqu’à 30% des prématurés de moins de 1,8 kg. Elle est plus fréquente chez les filles que chez les garçons à raison de 2,5 à 4 filles pour 1 garçon. Chez les prématurés, le sexe ratio a tendance à diminuer (1,4 fille pour 1 garçon). Cette prédominance est encore plus importante dans le cas des formes compliquées ou associées à des anomalies structurales telles que des anomalies cérébrales, vasculaires, oculaires, sternales comme observées dans le syndrome PHACES. Dans ce cas, elle touche 9 filles pour 1garçon [10]. L’incidence est plus grande chez l’enfant blanc (1,7%) que chez l’enfant noir (0,6%) [12].
Tableau 2 : Facteurs prédisposants de l‟hémangiomes infantiles [14, 33]
sexe féminin grossesses multiples
peau blanche biopsies de la villosité choriale
stress hypoxique anomalies placentaires
traitements de la fertilité prématurité (<37 semaines d’aménorrhées) antécédents familiaux de lésions vasculaires pré-éclampsie, placenta prævia et
15 petit poids de naissance (Une étude a montré une relation inverse entre le poids de naissance et l’incidence de l’hémangiome)
âge maternel avancé
Enfin, il ne semble pas avoir des facteurs héréditaires [12].
Une étude chinoise a montré des facteurs de risque différents, notamment le faible niveau d’éducation des parents et le travail manuel chez la mère [34].
Dans la littérature, la consommation d’alcool, de tabac chez les parents, les antécédents familiaux (hormis les lésions vasculaires) n’étaient pas identifiés comme facteurs de risque [33].
A- ASPECTSHISTOLOGIQUE:
L’hémangiome infantile est caractérisé par des amas cellulaires, faits de capillaires aux lumières souvent virtuelles, juxtaposés entre eux et séparés par des cloisons conjonctives minces, sont à l’origine du terme histologique : « Hémangiome capillaire ».
La lésion est située dans le derme et/ou l'hypoderme expliquant les aspects cliniques différents tubéreux, mixte et profond [35]. Trois phases caractéristiques se succèdent [36] : *A la phase précoce :
Histologiquement très cellulaire. On observe un tissu vasculaire immature constitué d'une prolifération de cellules endothéliales et péricytaires exprimant l'alpha actine de muscle lisse, disposées en nappe et de cavités vasculaires virtuelles, pouvant passer totalement inaperçues sur certaines zones, visibles en microscopie électronique ou après coloration des fibres de réticuline. Les cellules interstitielles ont souvent un noyau volumineux, parfois en mitose. On observe de nombreux mastocytes. Une invasion péri-neurale peut être observée.
16
Figure 2 : Hémangiome infantile à la phase de croissance [36]. * A la phase d'état et de stabilisation :
Elle est plus différenciée, lobulée, centrée par des artérioles et veinules de drainage et est constituée par des capillaires bien différenciés à lumière visible, béante et endothélium aplati. A ce stade il n’y a plus de cellules interstitielles et la cellularité de la lésion diminue.
Figure 3 : Hémangiome infantile à la phase de stabilisation [36]. * A la phase de régression :
17
La prolifération vasculaire disparait progressivement laissant place à un tissu fibreux avec foyers de métaplasie adipeuse réalisant l'aspect d'un angiolipome. Lorsque des capillaires persistent, ils ont une paroi souvent épaisse et hyaline.
Figure 4 : Hémangiome infantile à un stade régressif [36]. B- Etude clinique
La clinique peut le plus souvent poser le diagnostic. Les étapes de discussion clinique sont : * L‟histoire évolutive de la lésion :
Elle est déterminée par l’anamnèse ; on cherche : • la présente à la naissance ou non ;
• le développement rapide ou lent ; • les poussées évolutives ;
• les facteurs déclenchants.
* La sémiologie des lésions : Elle permet de noter :
• La couleur qui peut être de peau normale, rouge vif, bleutée...
• L’infiltration qui peut être superficielle et dermique et/ou profonde et hypodermique. • La chaleur locale qui peut être normale ou augmentée.
• La présence ou non d’un thrill, d’un battement et d’un souffle, ces signes sont retrouvés par la palpation et l’auscultation.
18
Dans 90 % des cas, cet examen clinique détermine le type d’angiome [18].
L’hémangiome infantile se présente alors sous la forme d’une masse ou d’une tâche
cutanée rouge framboise, non soufflantes à l’auscultation, sans battement ni frémissement à la palpation et qui se caractérise par un développement rapide durant les premières semaines de vie.
Les hémangiomes dits tumoraux sont arrondis, bien délimités et souvent proéminents et les hémangiomes dits segmentaires sont constitués de papules érythémateuses coalescentes sur fond télangiectasique distribuées sur un territoire de développement cutané [37].
1- Types :
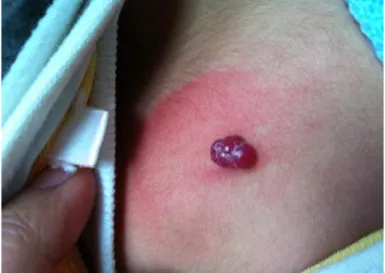
A la phase d’état, on distingue 3 types majeurs : *Hémangiome cutané (Hémangiome superficiel) :
Il représente 85% des HI [38]. C’est la « fraise » tubéreuse, de couleur rouge vif, plus ou moins saillant et étendu, brillant, en relief sur la peau saine, à surface tendue ou mamelonnée irrégulière et qui pâlissent à la vitropression sans vidange ni disparition complète. Il est dermique et il peut être localisé, arrondi ou segmentaire, parfois très diffus.
Figure 5 : Hémangiome cutané (collection du service des urgences médicales pédiatriques Hôpital d‟Enfant de Rabat (SUMP HER)).
19
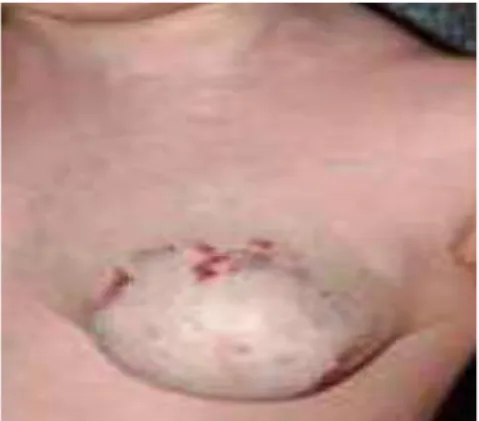
*Hémangiome sous-cutané (ou profond) :
Il représente 2% des HI [38], de diagnostic plus difficile. Il est dermique profond et hypodermique et se présente sous la forme d’une masse dense et chaude, plus ou moins saillante, située en profondeur sous une peau qui est normale ou plus souvent discrètement bleutée et/ou le siège de télangiectasies [39].
Figure 6 : Hémangiome sous-cutané (collection du SUMP HER). *Hémangiome mixte :
Il représente 13% des HI [38]. Il occupe tout le derme et en général l’hypoderme. Il associe les deux aspects ; la nappe tubéreuse apparaît dans un premier temps, puis l’hémangiome tubéreux est soulevé par la composante sous-cutanée ; ce n’est que lorsque l’hémangiome est froid qu’il n’involuera plus [5].
20
Figure 7 : Hémangiome mixte (collection du SUMP HER).
2- Le siège :
La localisation des hémangiomes est ubiquitaire, mais, elle reste préférentielle (60 %) au
niveau de la tête et du cou.
Les formes focales (67,5%) seraient le résultat de phénomènes extrinsèques locaux et limités, ce qui expliquerait pourquoi ils sont presque toujours sur des proéminences (zones cutanées subissant des phénomènes de pression en anté- et périnatal : front, nez, lèvres. . .). Les formes diffuses seraient plutôt consécutives à une souffrance tissulaire d’origine intrinsèque comme un défaut de vascularisation d’un territoire cutané, parfois visible à la naissance sous la forme d’une macule anémique, phénomène précurseur bien connu d’un HI [40]. Ce stress hypoxique créerait une libération de facteurs angiogéniques stimulant ainsi la prolifération d’un clone cellulaire endothélial, à l’origine de la formation de l’HI [41].
Les formes diffuses sont réparties en hémangiome infantile segmentaire (13%) ou
multifocal (3,6%). Les hémangiomes segmentaires sont volontiers associés à des
malformations sous-jacentes (syndromes PHACES, syndrome PELVIS/SACRAL) et s’ulcèrent fréquemment. Des localisations viscérales peuvent être associées ; leur fréquence est plus importante au cours d’hémangiomatose miliaire disséminée et des hémangiomes segmentaires de la face de grande taille [42].
21
Une classification topographique de ces formes segmentaires faciales en quatre aires a été proposée : S1, S2, S3 (reproduisant grossièrement ce qui était jusque-là décrit comme V1, V2, V3, par référence à la distribution de la branche sensitive du nerf trijumeau) et S4 (un segment médian, en triangle à sommet en lisière frontale, couvrant la glabelle, le nez, atteignant le milieu de la lèvre supérieure) [43].
Figure 8 : Segmentation S1 à S4 des hémangiomes infantiles de localisation faciale [44].
Les aires sont définies ainsi : - S1 : segment fronto-temporal ; - S2 : segment maxillaire ; - S3 : segment mandibulaire ; - S4 : segment fronto-nasal.
La forme indéterminée (16,5 %), désigne l’hémangiome infantile qui n’est ni localisé ni segmentaire.
22
Figure 9 : Hémangiome segmentaire de la face (collection du SUMP HER).
3- Le nombre :
L'hémangiome est souvent unique, peut-être multiples 2 à 3 éléments voir plus [45]. Parfois l'hémangiome est profus réalisant le tableau d'hémangiomatose miliaire diffuse du nouveau-né, caractérisée par des dizaines voir des centaines de petites lésions angiomateuses éruptives inquiétantes, car associées à une localisation viscérale [26, 28].
Figure 10 : Hémangiomatose miliaire [46].
4- taille :
Elle est variable, allant de l’allure d’un point jusqu’à l’atteinte complète d’un membre voir de l’hémi- tronc. 80% des HI sont de taille modérée, c’est-à-dire inférieure à 3 cm [47]. Les
23
formes étendues sont rares. Quant aux formes géantes, il y en a 2 types : étalées en surface ou proliférant en surface et en volume.
La taille de l’HI dépendrait de l’intensité et la rapidité de la prolifération cellulaire qui pourrait varier en fonction du contexte : susceptibilité génétique individuelle, territoire cutané intéressé, maintien ou non de conditions d’hypoxie locale [40]
5- consistance :
Ils sont de consistance ferme et élastique, légèrement chauds à la palpation, indolores (sauf cas d’ulcération) et ne se vident pas à la vitropression.
6- Aspects évolutifs :
Les hémangiomes sont présents dès la naissance dans 20 à 50 % des cas, sinon ils apparaissent souvent quelques jours à quelques semaines après la naissance [5] et cela constitue un très bon facteur diagnostique. Ils sont toujours présents avant l’âge d’un an. *A la naissance :
Il est rare qu’à la naissance un hémangiome présente déjà son aspect typique. La moitié des patients montrent de petites modifications non spécifiques de la peau (halo anémique, dyscolorations bleutées livides, modifications télangiectasiques) [38].
Figure 11 : Hémangiome du nourrisson à la période néonatale. Aspect pseudo-plan trompeur [48].
24
*La phase de croissance :
S’étendant de 3 à 12 mois ; elle est rapide dans les 3 premiers mois, elle peut se prolonger
jusqu'au 6e ou 8e mois pour les hémangiomes cutanés, ou jusqu'au 9e, 12e mois pour les lésions à participation sous-cutanée. Durant cette période, 80 % des hémangiomes doublent leur taille initiale, 5 % la triplent et moins de 5 % se développent en mettant en jeu le pronostic esthétique, fonctionnel ou vital. À la fin de sa phase d'expansion, soit d'emblée, soit après un temps de latence variable, débute la régression spontanée [48]. Dans de rares cas, en particulier pour les HI segmentaires, cela peut aller jusqu’au 24e mois [40].
Figure 12 : Hémangiome infantile en phase de prolifération [49].
*La phase de stabilisation :
Elle est spontanée. La lésion se stabilise quelque soit la taille ou la localisation de l’hémangiome jusqu’au 18e
ou 20e mois. Puis la régression commence et se fait de manière lente et progressive.
*La phase de régression :
Dans la plupart des cas, lorsque l’enfant atteint l’âge d’environ un an, l’hémangiome
amorce une phase d’involution, à un rythme de 10% par année. Les hémangiomes profonds peuvent avoir une période de croissance et d’involution plus longue. De 85% à 90 %, environ, des hémangiomes infantiles seront entièrement rentrés dans l’ordre lorsque l’enfant aura atteint l’âge de 10 ans [50].
25
Les premiers signes d’involution, notamment pour les formes superficielles, se traduisent par une couleur fanée, passant d’un rouge vif à un rouge terni avec apparition de zones grisâtres/blanchies au centre de la lésion. Ce changement de couleur s’accompagne d’un ramollissement et d’un affaissement de la lésion [51]. Les phases de croissance et de régression peuvent se chevaucher ; parfois on observe un blanchiment superficiel de l’HI, alors que la composante sous-cutanée continue à se développer [40].
La majorité des hémangiomes régresse spontanément et ne nécessite aucun traitement, mais, l’enfant peut garder des séquelles en fonction de la taille et de la localisation de la lésion, dont les plus fréquentes sont la présence de télangiectasies pour la composante cutanée, d’une peau « fripée » pour la composante sous-cutanée ou d’un excès cutanéograisseux [52], voir d’une déformation des cartilages sous-jacents. Un traitement correcteur des cicatrices par laser vasculaire et/ou geste chirurgical peut être envisagé quand l’HI a complètement régressé [51]. Un tiers des hémangiomes va régresser complètement sans laisser de séquelle [53].
À l’inverse, certains hémangiomes (10 à 20 % environ) mettent en jeu le pronostic esthétique, fonctionnel ou vital de l’enfant par leur localisation et/ou leurs complications. Ces hémangiomes potentiellement graves nécessitent une prise en charge thérapeutique active [54].
![Tableau 1 : classification selon l‟ISSVA des angiomes [7].](https://thumb-eu.123doks.com/thumbv2/123doknet/15037721.690741/35.892.108.760.189.638/tableau-classification-selon-l-issva-des-angiomes.webp)

![Figure 2 : Hémangiome infantile à la phase de croissance [36].](https://thumb-eu.123doks.com/thumbv2/123doknet/15037721.690741/45.892.147.716.151.411/figure-hémangiome-infantile-phase-croissance.webp)
![Figure 4 : Hémangiome infantile à un stade régressif [36].](https://thumb-eu.123doks.com/thumbv2/123doknet/15037721.690741/46.892.144.721.211.471/figure-hémangiome-infantile-stade-régressif.webp)

![Figure 8 : Segmentation S1 à S4 des hémangiomes infantiles de localisation faciale [44]](https://thumb-eu.123doks.com/thumbv2/123doknet/15037721.690741/50.892.275.521.304.536/figure-segmentation-s-s-hémangiomes-infantiles-localisation-faciale.webp)
![Figure 11 : Hémangiome du nourrisson à la période néonatale. Aspect pseudo-plan trompeur [48]](https://thumb-eu.123doks.com/thumbv2/123doknet/15037721.690741/52.892.255.569.660.880/figure-hémangiome-nourrisson-période-néonatale-aspect-pseudo-trompeur.webp)