Développement d’un questionnaire sur les déterminants
de l’observance du traitement antidiabétique oral
Mémoire
Gabriel Giguère
Maitrise en sciences pharmaceutiques
Maitre ès Sciences (M.Sc.)
Québec, Canada
Résumé
Contexte : L’observance du traitement antidiabétique oral (TADO) est sous-optimale. Les
variables associées à l’observance du TADO restent peu connues. L’objectif de cette étude était de développer un questionnaire portant sur les déterminants psychosociaux de l’observance du TADO. Méthode : Six groupes de discussion ont été réalisés pour développer la première version du questionnaire. Elle a été administrée à 13 personnes pour en vérifier la validité apparente. Une seconde version a été envoyée à 46 participants pour en évaluer les qualités psychométriques. Résultats : Au terme du développement de ce questionnaire, 9 construits sur 15 avaient un α Cronbach ou un coefficient de Spearman ≥ 0,70 ; 15 construits sur 16 avaient un coefficient de corrélation intra-classe ≥ 0,51 ; un construit sur deux avait un coefficient Kappa ≥ 0,70. Conclusion : Ces résultats ont été utiles dans la conception d’une grande enquête auprès des personnes atteintes de diabète.
Table des matières
Résumé ... iii
Table des matières ... v
Liste des tableaux ... vii
Liste des figures ... ix
Liste des annexes ... xi
Liste des sigles ... xiii
Remerciements ... xvii
Introduction ... 1
Chapitre 1. État des connaissances ... 5
1.1. Le diabète ... 5
1.1.1. Le diabète de type 2 ... 5
1.1.2. Les complications liées au diabète ... 5
1.1.3. Le fardeau économique du diabète ... 6
1.1.4. Les médicaments antidiabétiques oraux et leurs mécanismes d’action ... 7
1.1.5. L’efficacité des médicaments antidiabétiques oraux ... 8
1.2. L’adhésion au TADO ... 9
1.2.1. La définition et les composantes de l’adhésion au traitement médicamenteux .... 9
1.2.2. Les mesures de l’adhésion au traitement médicamenteux ... 10
1.2.3. Ampleur du problème de l’adhésion au TADO ... 11
1.2.4. Les variables associées à l’adhésion aux traitements dans les maladies chroniques ... 13
1.2.5. Les variables associées à l’adhésion au TADO ... 13
Chapitre 2. Cadre théorique de l’étude ... 17
2.1. Projet d’intervention de la Chaire sur l’adhésion aux traitements ... 17
2.2. Les théories des comportements de santé : définition et types ... 17
2.3. La théorie du comportement planifié et l’approche des processus d’action en faveur de la santé ... 18
2.3.1. Modèle intégrateur ... 20
Chapitre 3. Objectifs et déroulement de l’étude ... 23
3.1. Objectifs ... 23
Chapitre 4. Population à l’étude ... 25
4.1. Population à l’étude ... 25
4.1.1. Recrutement dans la communauté universitaire de l’Université Laval ... 25
4.1.2. Recrutement à l’ALDQ ... 25
4.1.3. Assignation des participants à l’étude ... 27
vi
Chapitre 5. Étape 1 : Développement du contenu de la première version du questionnaire.29
5.1. Mesure des variables du questionnaire . ... 29
5.1.1. Démarche pour l’élaboration des items sur les variables psychosociales ... 29
5.1.1.1. Mesure des variables psychosociales ... 31
5.1.2. Mesure des variables externes ... 32
5.1.3. Mesure du comportement ... 33
5.1.4. Mesure de l’appréciation du questionnaire ... 35
Chapitre 6. Étape 2 : Évaluation de la validité apparente de la première version du questionnaire ... 37
6.1. Participants ... 37
6.2. Modifications apportées ... 37
Chapitre 7. Étape 3 : Évaluation des qualités psychométriques de la deuxième version du questionnaire ... 39
7.1. Participants ... 39
7.2. Collecte de données ... 39
7.3. Préparation des données ... 39
7.3.1. Analyses ... 41
7.3.2. Résultats ... 43
Chapitre 8. Discussion ... 45
8.1. Interprétation des résultats ... 45
8.2. Limites de l’étude ... 45 8.3. Forces de l’étude ... 47 8.4. Perspective future ... 48 Conclusion ... 49 Bibliographie ... 51 Annexes ... 57
Liste des tableaux
Tableau 1. Croyances de l’observance du TADO classées selon les variables
psychosociales (n = 45) ... 98
Tableau 2. Caractéristiques sociodémographiques et cliniques des participants à la troisième étape (n = 42) ... 165
Tableau 3. Appréciation du questionnaire pour les participants à la troisième étape (n = 42) ... 168
Tableau 4. Qualités psychométriques des mesures du comportement ... 169
Tableau 5. Qualités psychométriques de l’intention (INT) ... 171
Tableau 6. Qualités psychométriques de la norme subjective (NS) ... 172
Tableau 7. Qualités psychométriques des croyances normatives (CN) ... 173
Tableau 8. Qualités psychométriques des croyances de contrôle (CC) et de la présence de barrières (PB) ... 174
Tableau 9. Qualités psychométriques des facteurs facilitants (FF) et de présence de facteurs facilitants (PFF) ... 177
Tableau 10. Qualités psychométriques des avantages perçus (AV), désavantages perçus (DES), et des croyances comportementales (CC) ... 180
Tableau 11. Qualités psychométriques de l’attitude (ATT) ... 184
Tableau 12. Qualités psychométriques du contrôle comportemental perçu (PBC) ... 186
Tableau 13. Qualités psychométriques de la perception du risque (PR) ... 187
Tableau 14. Qualités psychométriques de la planification de l’action (PA) ... 189
Tableau 15. Qualités psychométriques de la planification de stratégies d’adaptation (PSA) ... 190
Tableau 16. Qualités psychométriques du contrôle de l’action (CA) ... 191
Tableau 17. Qualités psychométriques de comportement passé (CP) ... 192
Tableau 18. Comparaison des qualités psychométriques des variables psychosociales avant et après la sélection des items ... 193
Liste des figures
Figure 1. Étapes pour la réalisation du projet d’intervention de la Chaire sur l’adhésion
aux traitements. ... 17
Figure 2. La théorie du comportement planifié ... 19
Figure 3. L’approche des processus d’action en faveur de la santé ... 20
Figure 4. Le modèle intégrateur ... 21
Figure 6. Distribution du MMAS-8R-item et ses items... 170
Figure 7. Distribution de l’intention et ses items. ... 171
Figure 8. Distribution de la norme subjective ... 172
Figure 9. Distribution des croyances normatives et ses items ... 173
Figure 10. Distribution de la présence de barrières et ses items ... 175
Figure 11. Distribution des croyances de contrôle et ses items ... 176
Figure 12. Distribution des facteurs facilitants et ses items ... 178
Figure 13. Distribution de la présence de facteurs facilitants et ses items ... 179
Figure 14. Distribution des avantages perçus et ses items ... 181
Figure 15. Distribution des désavantages perçus et ses items ... 182
Figure 16. Distribution des croyances comportementales ... 183
Figure 17. Distribution de l’attitude et ses items ... 185
Figure 18. Distribution du contrôle comportemental perçu et ses items ... 186
Figure 19. Distribution de la perception du risque et ses items ... 188
Figure 20. Distribution de la planification de l’action et ses items ... 189
Figure 21. Distribution de la planification de stratégies d’adaptation et ses items ... 190
Figure 22. Distribution de contrôle de l’action et ses items ... 191
Liste des annexes
Annexe 1 : Annonce à la communauté universitaire de l’Université Laval ... 59
Annexe 2 : Lettre d’appui pour le projet de recherche ... 61
Annexe 3 : Lettre explicative pour les membres de l’ALDQ ... 63
Annexe 4 : Guide d’entretien pour le recrutement ... 67
Annexe 5 : Traduction d’échelles psychosociales ... 73
Annexe 6 : Formulaire de consentement des groupes de discussion ... 83
Annexe 7 : Questionnaire profil des participants aux groupes de discussion ... 89
Annexe 8 : Guide d’entretien pour les groupes de discussion ... 93
Annexe 9 : Résultats des croyances saillantes modales aux groupes de discussion ... 97
Annexe 10 : Première version du questionnaire ... 101
Annexe 11 : Formulaire de consentement pour la validité apparente ... 121
Annexe 12 : Guide d’entretien pour la validité apparente ... 127
Annexe 13 : Deuxième version du questionnaire ... 131
Annexe 14 : Lettre d’accompagnement pour l’évaluation des qualités psychométriques ... 153
Annexe 15 : Formulaire de consentement pour l’évaluation des qualités psychométriques ... 155
Liste des sigles
ADO Antidiabétiques oraux
ALDQ Association les diabétiques de Québec ATC Anatomique thérapeutique chimique CCI Coefficient de corrélation intra-classe
EHCT Enquête sur les horaires et les conditions de travail EQSP Enquête québécoise de la santé des populations HAPA Approche des processus d’action en faveur de la santé HbA1c Hémoglobine glycosylée
IC Intervalle de confiance
MMAS-4-item Questionnaire de Morisky sur le respect du traitement (4 items) MMAS-8-item Questionnaire de Morisky sur le respect du traitement (8 items) MMAS-8R-item MMAS-8-item révisé
PAM-D Perception about medications for diabetes
PCPS Proportion de comprimés pris par semaine PHQ-2 Questionnaire sur la santé du patient (2 items)
RR Risque relatif
TADO Traitement antidiabétique oral TCP Théorie du comportement planifié UKPDS UK Prospective Diabetes Study
Puisses-tu, un jour, réaliser la puissance des évidences scientifiques. Puisses-tu, un jour,
mettre un terme à la souffrance.
Remerciements
Je tiens à remercier du fond du cœur les collaborateurs de ce projet sans qui cela n’aurait été possible. D’abord, Jocelyne et Sophie, merci d’avoir partagé avec moi vos connaissances tant théoriques que pratiques. Je ne saurais vous remercier assez pour tout ce que vous avez fait pour moi. Laurence, je te remercie aussi grandement pour ton aide et ton expertise. Tu as grandement contribué à la réalisation de ce questionnaire. Finalement, Line et Jean-Pierre, ce fût un grand plaisir pour moi d’avoir vos conseils tout au long du projet. Je remercie aussi la Chaire sur l’adhésion aux traitements, le réseau FORMSAV et la Faculté de pharmacie de l’Université Laval pour l’octroi de bourses qui m’ont grandement permis de compléter ce projet.
Merci aux professionnels de recherche Marie-Claude, Norma et Marjolaine pour leur aide et leur soutien.
Merci à vous fidèles collègues et amis de la Chaire sur l’adhésion aux traitements et de l’URESP. Tout particulièrement, Amine, Catherine, Haythem, Hervé, Geneviève, Simon-Olivier. Je garderai en mémoire tous nos souvenirs urespiens.
Merci à Hélène et Sonia de l’association Les Diabétiques de Québec, aux participants de la même association ainsi qu’à ceux de la communauté universitaire de l’Université Laval pour avoir contribué à faire de ce projet une réalité.
J’aimerais remercier des parents dévoués corps et âmes à l’éducation de leurs enfants : mon père, Réjean, et ma mère Andrée.
Merci à Frédéric et Nicolas, frères pour la vie.
Merci tout spécial à Julie qui, par sa persévérance, sa confiance en moi et son talent m’a démontré le pouvoir des connaissances sur la vie.
Merci aux adultes qui encouragent les jeunes à dépasser les limites et à penser autrement. Merci d’encourager des hommes et des femmes en devenir. Ce mémoire vous est dédié.
Introduction
Le diabète sucré est un trouble métabolique caractérisé par la présence d’une hyperglycémie attribuable à un défaut de la sécrétion d’insuline ou de l’action de l’insuline (1). On distingue quatre types de diabète : le diabète de type 1, le diabète de type 2, le diabète gestationnel et les autres types particuliers.
Le diabète représente un lourd fardeau pour la société. On estime que le nombre de personnes diabétiques dans le monde était de 285 millions en 2010 (2). On prévoit que ce nombre atteindra 438 millions en 2030 (2). Au Canada, la prévalence du diabète était de 6,8 % en 2008-2009 soit 2 400 000 personnes (3). Au Québec, la prévalence du diabète en 2008-2009 était de 5,1 % (3). Par ailleurs, on prévoit une augmentation de 56 % de la prévalence en 2018-2019 comparativement à l’année 2008-2009 (3). En somme, le diabète est une maladie qui prend de l’ampleur dans le monde et le Canada affiche aussi la même tendance.
Le diabète peut avoir des conséquences importantes pour la santé. Le diabète est la principale cause d’amputation non traumatique, d’insuffisance rénale terminale et de cécité chez les adultes canadiens (1). Selon une récente méta-analyse portant sur 102 études prospectives (4), les personnes souffrant de diabète ont un risque deux fois plus élevé de développer une maladie cardiovasculaire que la population générale et ce, en tenant compte des autres facteurs de risque de maladies cardiovasculaires.
Le diabète est une maladie chronique pour laquelle une prise en charge quotidienne est nécessaire afin de réduire les symptômes d’hyperglycémie et pour prévenir les complications. Les modalités de traitement sont différentes selon le type. Lorsqu’un diagnostic de diabète de type 2 est posé, les lignes directrices de l’Association Canadienne du Diabète (1) indiquent, en premier lieu et au besoin, de modifier ses habitudes de vie. Plusieurs comportements de santé doivent être considérés pour contrôler la maladie : une saine alimentation, la pratique d’activités physiques, l’auto-surveillance de la glycémie et l’abstention du tabagisme. Si le contrôle de la glycémie n’est pas optimal à l’intérieur de deux à trois mois, et ce après avoir adopté ces quatre comportements de santé, une pharmacothérapie antidiabétique est requise.
2
Il a été démontré que les médicaments antidiabétiques oraux (ADO) sont efficaces pour contrôler la glycémie des personnes atteintes de diabète de type 2 (5, 6 , 7). Les ADO ne peuvent toutefois être efficaces que si les patients prennent leur traitement. Chez les personnes atteintes d’une maladie chronique, il semble que l’adhésion au traitement médicamenteux soit sous-optimale : on estime qu’environ 50 % des gens ne prennent pas de façon optimale leur traitement pour les maladies chroniques dans les pays développés et cette proportion serait encore plus élevée dans les pays en voie de développement (8). Les résultats d’une étude récente de Grégoire et ses collaborateurs (9) réalisée au Québec indiquent en effet que seulement 65 % des personnes qui débutent un traitement antidiabétique avec de la metformine, un ADO, persisteraient à prendre ce médicament pendant au moins un an. Cette proportion serait de 56 % chez les personnes qui entreprennent le traitement antidiabétique avec une sulfonylurée.
Devant l’ampleur du phénomène de non-adhésion, il devient important de développer et d’évaluer des interventions visant à améliorer l’adhésion au traitement antidiabétique oral (TADO). Pour que ces interventions soient efficaces, il est nécessaire d’identifier les variables influençant l’adhésion au TADO. Selon l’OMS, il y a cinq dimensions ou catégories de variables influençant l’adhésion : 1) les caractéristiques du système de santé et des professionnels, 2) les caractéristiques sociales et économiques, 3) les caractéristiques liées à la thérapie, 4) les caractéristiques de l’état de santé et 5) les caractéristiques du patient (8). Plusieurs chercheurs ont tenté de décrire ces dimensions. Les caractéristiques du patient peuvent aussi être qualifiées de «variables psychosociales», c’est-à-dire des variables prédictrices du comportement de l’adhésion au traitement. Très peu d’auteurs se sont intéressés à ce type de variables. Encore moins de chercheurs ont utilisé les théories de comportements de santé pour identifier les variables psychosociales potentiellement associées à l’adhésion, et cela quel que soit la pathologie et le type de traitement. Ces théories sont pourtant utiles pour guider l’identification des variables psychosociales de l’adhésion au TADO et pour cibler celles qui doivent être ciblées par des interventions (10). Dans ce contexte, le programme de la Chaire sur l’adhésion aux traitements vise notamment à développer et évaluer des interventions pour améliorer l’adhésion au TADO. Afin de guider le développement et l’évaluation de ces interventions, il est nécessaire
d’identifier les variables associées à l’adhésion au TADO chez les personnes diabétiques de type 2. La première étape de ce programme, qui est l’objet de ce mémoire, visait le développement et la validation d’un questionnaire qui pourra servir par la suite à mesurer les variables potentiellement associées à l’adhésion au TADO. Le développement de ce questionnaire a été guidé par la théorie du comportement planifié (TCP) ainsi que par l’approche des processus d’action en faveur de la santé (HAPA). Ce questionnaire sera ensuite utilisé dans une étude visant à identifier les variables associées à l’adhésion. Les résultats de cette étude serviront ensuite à développer des interventions psychosociales visant la modification des principales variables psychosociales de l’adhésion au TADO. Pour le développement et la validation du questionnaire, trois étapes ont été nécessaires. La première étape avait pour objectif de développer le contenu du questionnaire. La seconde avait pour objectif d’évaluer la validité apparente de cette première version du questionnaire. La troisième avait pour objectif d’évaluer certaines qualités psychométriques d’une seconde version du questionnaire, version qui tenait compte des informations recueillies à la deuxième étape. Enfin, une troisième version du questionnaire a été réalisée à partir des résultats de la troisième étape.
Dans le chapitre 1 de ce mémoire, il sera question du diabète de type 2, de son traitement et de l’adhésion au TADO ; dans le chapitre 2, du cadre théorique de l’étude, dans le chapitre 3, de l’objectif et du déroulement de l’étude; dans le chapitre 4, de la population à l’étude; dans le chapitre 5, du développement du contenu de la première version du questionnaire (étape 1) ; dans le chapitre 6, de l’évaluation de la validité apparente de la première version du questionnaire (étape 2) ; dans le chapitre 7, de l’évaluation des qualités psychométriques de la deuxième version du questionnaire (étape 3) ; dans le chapitre 8, de la discussion, et en dernier lieu, de la conclusion.
Les résultats de cette étude ont été présentés oralement à cinq reprises durant l’année 2012 : à la conférence midi des étudiants de l’Unité de recherche en santé des populations du Centre de recherche du CHA de Québec le 3 avril, à la Journée recherche de la Faculté de pharmacie de l’Université Laval à Québec le 12 avril, au congrès de l’ACTP à Montréal le
4
6 mai, à la journée hospitalo-universitaire du CHA à Québec le 17 mai, et au congrès du RQRUM à Québec le 30 mai.
Chapitre 1. État des connaissances
1.1. Le diabète
1.1.1. Le diabète de type 2
Le diabète sucré est « un trouble métabolique d’étiologies multiples caractérisé par la présence d’une hyperglycémie chronique avec un déséquilibre de glucides, de lipides et de protéines résultant d’un défaut de la sécrétion d’insuline ou de l’action de l’insuline ou d’une combinaison des deux » (11). Trois critères permettent de diagnostiquer le diabète. Le premier est une glycémie à jeun supérieure ou égale à 7 mmol/L ; le deuxième est une glycémie aléatoire supérieure ou égale à 11 mmol/L avec des symptômes de diabète ; et le troisième, une glycémie deux heures après l’ingestion de 75g de glucose supérieure ou égale à 11,1 mmol/L. Suite à un diagnostic de diabète, la mesure utilisée pour vérifier le contrôle de la glycémie est le taux d’hémoglobine glycosylée (HbA1c), une mesure de la
glycémie relative aux trois derniers mois. Les valeurs visées pour la glycémie sont : HbA1c
de moins de 7,0 %, une glycémie à jeun entre 4,0 et 7,0 mmol/L, et une glycémie postprandiale, c’est-à-dire deux heures après le repas, entre 5,0 et 10,0 mmol/L.
1.1.2. Les complications liées au diabète
Le diabète est associé à une augmentation du risque de développer des complications macrovasculaires et microvasculaires. Parmi les complications macrovasculaires, les personnes atteintes de diabète présentent un risque plus élevé de maladie cardiaque mortelle comparativement à la population générale : chez les femmes, ce risque est 3,5 fois plus élevé (RR=3,50 [IC 95 % : 2,70-4,53]) tandis qu’il est deux fois plus élevé (RR=2,06 [IC 95 % : 1,81-2,34]) chez les hommes (12). Les résultats d’une méta-analyse de 102 études prospectives de l’Emerging Risk Factors Collaboration (2010) indiquent un risque plus élevé pour une maladie coronarienne (RR=2,0 [IC 95 % : 1,83–2,19]), pour un accident ischémique cérébral (RR= 2,27 [IC 95 % : 1,95–2,65], pour une hémorragie cardiaque (RR= 1,56 [IC 95 % : 1,19–2,05]), pour un accident vasculaire cérébral (RR= 1,84 [IC 95 % : 1,59–2,13]) et pour les décès liés aux maladies cardiovasculaires (RR= 1,73 [IC 95 % : 1,51–1,98]) (4). Le diabète est aussi associé à plusieurs complications microvasculaires : la
6
rétinopathie diabétique, la néphropathie, des lésions neurologiques ou neuropathies périphériques, et amputations des membres inférieurs (3). La rétinopathie diabétique est la cause la plus fréquente de nouveaux cas de cécité parmi les adultes de 20 à 74 ans (13). Au cours des 20 premières années suivant un diagnostic de diabète de type 2, 60 % des personnes développent une forme de rétinopathie (13). Au cours de l’année 2008 à 2009, le risque d’être hospitalisé pour une néphropathie était de 6 fois plus élevé, tandis que le risque d’insuffisance rénale terminale était 12 fois plus élevé chez les personnes atteintes de diabète par rapport aux personnes sans diabète (3). En 2009, le diabète a été signalé comme la cause principale de 34 % des nouveaux cas d’insuffisance rénale terminale au Canada (3). Le diabète est aussi associé à un risque accru de neuropathie périphérique caractérisée par des symptômes de douleur, de picotements et d’engourdissement. Les personnes diabétiques ayant une neuropathie périphérique ont un risque 20 fois plus élevé d’être hospitalisé pour un diagnostic d’amputation non traumatique par rapport à la population générale (3).
1.1.3. Le fardeau économique du diabète
Les complications liées au diabète imposent un fardeau financier important sur l’économie. Aux États-Unis en 2002, les coûts directs et indirects s’élevaient à 132 milliards$ (14). Les hospitalisations contribuaient à 44 % de la facture totale des coûts directs. Sur le budget total de 865 milliards$ alloués aux soins de santé aux États-Unis, 160 milliard$ étaient attribués au diabète. De plus, en ajustant pour l’âge, le sexe et l’ethnicité, on constate que les coûts qu’entrainent les dépenses en soins de santé des personnes ayant un diabète sont 2,4 fois plus élevés que les coûts associés aux personnes sans diabète. Au Canada, les résultats d’une étude d’Ohinmaa et ses collaborateurs (15) indiquent qu’en 2016, les coûts de soins de santé liés au diabète seront 75 % plus élevés par rapport à l’année 2000, c’est-à-dire 8,14 milliards$ en comparaison à 4,66 milliards$ (15). Il a été montré qu’une réduction de la concentration d’HbA1c est associée à une réduction significative des coûts en soins de
santé (14). L’un des traitements importants pour réduire la concentration de l’HbA1c est
1.1.4. Les médicaments antidiabétiques oraux et leurs mécanismes d’action
Au Canada, cinq classes de médicaments antidiabétiques oraux sont recommandées dans le traitement du diabète de type 2 pour améliorer le contrôle de la glycémie : les biguanides, les sécrétagogues de l’insuline, les inhibiteurs des alpha-glucosidases, les thiazolidinediones et les inhibiteurs de la dipeptidyl peptidase-4 (1). La classe des biguanides, dont le seul médicament approuvé au Canada est la metformine, est le traitement de première intention lorsque l’HbA1c est inférieure à 9 % (1). La metformine
agit en augmentant la sensibilité du foie et du système musculo-squelettique à l’insuline et elle diminuerait aussi la production de glucose hépatique (16). Quant aux sécrétagogues de l’insuline, elles agissent en augmentant la sécrétion d’insuline au niveau du pancréas (16). Les sulfonylurées et les méglitinides représentent deux sous-catégories de cette classe d’antidiabétiques oraux. Les sulfonylurées disponibles au Canada sont : le gliclazide, le glimépiride, le glyburide, le chlorpropramide et le tolbutamide. Quant aux méglitinides, le seul médicament approuvé au Canada est le répaglinide. Pour les inhibiteurs des alpha-glucosidases, l’acarbose est le seul médicament approuvé au Canada. Les inhibiteurs des alpha-glucosidases agissent au niveau de l’absorption intestinale. Ils inhibent une enzyme responsable de la dégradation des oligosaccharides et des disaccharides en monosaccharides prêts pour l’absorption. L’absorption des hydrates de carbone est donc retardée à une partie plus distale du petit intestin et du côlon. Quant aux thiazolidinediones, elles incluent la pioglitazone et la rosiglitazone. Elles agissent sur l’augmentation de la sensibilité à l’insuline, plus particulièrement dans les tissus périphériques. On pense que les thiazolidinediones ont un effet sur les adipocytes et que cela résulte en l’augmentation de la sensibilité à l’insuline (16). Les inhibiteurs de la dipeptidyl peptidase-4 (DPP-4) constituent la dernière catégorie d’antidiabétiques oraux. Deux sont disponibles au Canada : la sitagliptine et la saxagliptine. En inhibant la DPP-4, cela résulte en un plus bas niveau postprandial de glucagon dans le plasma (17). En terminant, il existe aussi des associations de médicaments dont deux sont approuvées au Canada. La première association est composée de la rosiglitazone et de la metformine et la deuxième est composée de la sitagliptine et de la metformine.
8
1.1.5. L’efficacité des médicaments antidiabétiques oraux
La UK Prospective Diabetes Study (UKPDS), un essai clinique à répartition aléatoire multicentrique, a permis de démontrer de façon concluante que les complications associées au diabète peuvent être évitées. Les résultats de cette étude démontrent qu’après un suivi médian de 10,7 années, les personnes atteintes de diabète de type 2 utilisant la metformine (n=342) avaient une réduction du risque d’événements liés au diabète de 32 % [IC 95 % : 13–47 %, p=0,002], une réduction du risque de mortalité liée au diabète de 42 % [IC 95 % : 9–63 %, p=0,017] et une réduction du risque de mortalité de toutes causes de 36 % [IC 95 % : 9-55 %, p=0,011] comparativement aux personnes diabétiques de type 2 suivant seulement une diète (5). Toujours dans la UKPDS, on a observé chez les personnes assignées au groupe intensif de contrôle glycémique avec une sulfonylurée (chlorpropamide, glyburide, ou glipizide) (n=2729) une réduction médiane significative de la concentration d’HbA1c de 11 % en comparaison au groupe suivant une diète seulement (n
= 1138) (concentration d’HbA1c de 7,9 % pour le groupe intensif et 7,0 % pour le groupe
diète seulement)) (p < 0,0001). De plus, les auteurs ont observé une réduction du risque d’événements liés au diabète de 12 % [IC 95 % : 1-21 %, p=0,029] en comparaison au groupe suivant une diète seulement (5).
Devant l’accumulation d’évidences scientifiques depuis la dernière décennie, Sherifali et ses collaborateurs (2010) ont réalisé une méta-analyse sur l’efficacité des ADO (7). Pour la classe des biguanides, sept études comparant la metformine à un placebo et cinq études comparant la metformine à action prolongée à un placebo ont été recensées avec des doses variant de 550 à 2550 mg par jour. Une dose de 1500 mg par jour de la classe des biguanides réduisait la concentration d’HbA1c en moyenne de 1 % en absolue par rapport
au placebo. Pour les sécrétagogues de l’insuline, l’efficacité variait selon la catégorie de sécrétagogue : sulfonylurée ou méglitinide (non-sulfonylurée). Pour l’efficacité des sulfonylurées, deux comparaisons entre le glimépiride et un placebo et une entre le glyburide et un placebo ont été recensées. Une dose de 8 mg et plus par jour de glimépiride entrainait une baisse absolue de 1,25 % dans la concentration d’HbA1c par rapport au
placebo. Du même ordre, les essais cliniques dont les patients recevaient le traitement au glyburide suggèrent que ce traitement est associé à une diminution absolue de l’ HbA1c de
1,25 % et cet effet pouvant aller jusqu’à deux ans. Pour les méglitinides, huit études entre le natéglinide et un placebo, et une entre le répaglinide et un placebo ont été recensées. Cependant, seulement le répaglinide est disponible au Canada. Il a été associé à une baisse absolue de 1 % dans la concentration de l’HbA1c par rapport au placebo. Pour les
inhibiteurs des alpha-glucosidases, 15 études qui comparaient l’acarbose et un placebo ont été recensées. Une dose de 150 mg par jour ou plus entrainait une réduction absolue de la concentration de l’HbA1c de 1 % par rapport au placebo. Pour les thiazolidinediones, 17
études sur la rosiglitazone et 10 études sur la pioglitazone comparaient ces médicaments au placebo. Une dose de 4 à 8 mg pour la rosiglitazone et de 15 à 45 mg pour la pioglitazone avait un effet significatif sur la réduction de la concentration de l’HbA1c en comparaison au
placebo. La rosiglitazone à 8 mg par jour réduisait de 1,25 % en absolue la concentration de l’HbA1c tandis que la pioglitazone à 30 mg réduisait de 1 % la concentration de l’HbA1c.
Pour les inhibiteurs de la DPP-4, 19 études ont comparé la sitagliptine au placebo. Une dose de 100 mg par jour et plus entrainait une réduction absolue d’environ 0,75 % en comparaison au placebo. En résumé, les résultats de cette méta-analyse démontrent qu’en fonction des antidiabétiques oraux à l’étude, l’usage des antidiabétiques oraux est associé à une diminution de la concentration d’HbA1c de 0,75 % à 1,25 %.
L’efficacité des antidiabétiques oraux a été démontrée dans plusieurs études ; cependant, pour qu’ils réduisent le risque de complications, les médicaments doivent être pris selon les recommandations des professionnels de la santé.
1.2. L’adhésion au TADO
1.2.1. La définition et les composantes de l’adhésion au traitement médicamenteux
L’adhésion au traitement est le respect par le patient de l’ensemble des conseils thérapeutiques ou recommandations fournis par un professionnel de la santé. Cela comprend trois processus impliqués dans la prise du médicament. Ces trois processus sont : l’acceptation, la persistance et l’observance. L’acceptation est la décision initiale du patient à s’engager dans son traitement. On considère qu’un patient accepte son traitement s’il se procure sa première ordonnance et obtient ensuite le premier renouvellement (18). La persistance est l’acte de continuer le traitement pendant la durée prescrite (19).
10
L’observance se définit comme le degré de conformité du comportement avec les recommandations du traitement par le professionnel de la santé par rapport au moment, au dosage et à la fréquence d’administration (19). Tous les auteurs ne s’entendent sur les définitions et les termes associés à l’adhésion au traitement. Dans la littérature, les études font état de l’adhésion sans bien distinguer la persistance de l’observance et le concept de l’acceptation y est très peu étudié.
1.2.2. Les mesures de l’adhésion au traitement médicamenteux
Il existe différentes sources de données pour la mesure de l’adhésion au traitement médicamenteux : les bases de données administratives, les mesures auto-rapportées, les mesures biochimiques, la mesure d’usage (pill count) et les dispositifs de monitorage des événements de prises de médicaments.
Chacune des sources de données utilisées pour la mesure de l’adhésion présente des avantages et inconvénients liés à la mesure. Vitolins et ses collaborateurs en ont fait un résumé (20) :
- Les bases de données administratives permettent de mesurer l’usage des médicaments en fonction du renouvellement de la prescription. Elles permettent de faire des études populationnelles et représentent une méthode qui influence peu la prise de médicaments, car les patients ne savent pas qu’ils sont observés. L’inconvénient de cette source de données est qu’elle ne permet pas de confirmer si le médicament est pris réellement par le participant. Les bases de données peuvent servir à mesurer la couverture par un médicament, c’est-à-dire la proportion de jours où le patient a en sa possession des médicaments.
- Les mesures auto-rapportées incluent l’entretien avec le participant, le questionnaire, et le journal de bord. Les mesures auto-rapportées peuvent être importantes pour recueillir des données sur l’utilisation et sur les causes de la non-adhésion.
- Les mesures biochimiques de l’adhésion peuvent confirmer l’usage des médicaments et peuvent fournir de l’information sur la relation dose-réponse. Les
mesures biochimiques peuvent être influencées par la nutrition, l’absorption, la prise d’autres médicaments et la vitesse d’élimination. Elles sont invasives, dispendieuses et ne sont pas pratiques pour l’évaluation de l’usage des médicaments sur une longue période de temps.
- La mesure d’usage (pill count) est une autre façon d’évaluer l’adhésion. Cette mesure se fait généralement par un professionnel de la santé qui calcule le nombre de comprimés pris par le participant. Elle est peu valide et ne confirme pas la prise réelle du médicament. En effet, le participant peut enlever les doses avant l’évaluation. La validité de la mesure dépend de la volonté du patient à apporter les comprimés qui n’ont pas été pris.
- Les dispositifs de monitorage des événements de prises de médicaments fournissent de l’information sur les moments des prises des médicaments. Ces dispositifs consistent en un contenant comprenant une puce électronique à l’intérieur enregistrant la date et le moment de l’ouverture du contenant. Comme avantages, ils fournissent une information détaillée sur l’utilisation des médicaments. Cette mesure pourrait comporter cependant un biais de réactivité, car les participants ont connaissance d’être sous observation. Or, ce biais s’appliquerait surtout dans les premières semaines d’utilisation. En ce sens, Cramer et ses collaborateurs ont montré que les participants retournent à leur habitude après un mois d’utilisation (21). Comme inconvénients, les dispositifs peuvent être coûteux à utiliser, ils sont vulnérables aux problèmes liés à l’utilisation de la technologie. De plus, l’ouverture du contenant ne confirme pas nécessairement la prise de comprimés. Ces dispositifs ne permettent pas d’étudier les médicaments de forme pharmaceutique autre qu’en comprimé et d’étudier plusieurs médicaments à la fois.
1.2.3. Ampleur du problème de l’adhésion au TADO
Une proportion importante de personnes atteintes de diabète de type 2 n’ont pas en leur possession une médication antidiabétique orale suffisante pour traiter leur diabète et en ajout à cela, ne les prennent pas conformément à leur prescription. Dans une revue systématique de la littérature sur l’adhésion au traitement, Cramer a identifié 11 études dans
12
lesquelles l’adhésion était mesurée dans des bases de données administratives. Ces études avaient été publiées entre 1996 et 2003 (22). Dans ces 11 études, l’adhésion, opérationnalisée selon la proportion moyenne de jours couverts par un TADO, variait de 36 à 93 %. Cette variabilité s’explique entre autres par les échantillons sélectionnés, la médication antidiabétique orale utilisée et par le régime thérapeutique. Les résultats d’une récente étude effectuée au Québec vont dans le même sens. Grégoire et ses collaborateurs rapportent que 20 % des personnes atteintes du diabète de type 2 cesse leur TADO au cours de la première année suivant l’initiation (9). De plus, parmi celles qui persistent à prendre leurs médicaments pour l’année, 20 % n’ont pas en leur possession un ADO pour 80 % des jours. Ces résultats montrent que le problème de l’adhésion a été observé dans plusieurs populations et que le Québec n’y fait pas exception. Avoir en sa possession les antidiabétiques oraux n’indique pas nécessairement une prise de médicaments selon les recommandations des professionnels de la santé, c’est-à-dire une observance du traitement optimale. Dans la revue systématique de Cramer mentionnée précédemment, les résultats de cinq études à devis prospectif indiquent que l’observance variait entre 61 et 85 % (22). La mesure de l’observance du traitement était un dispositif électronique de monitorage des événements de prises de médicaments. L’observance était opérationnalisée comme la proportion de doses correctement prises dans un certain intervalle de temps : 24 heures plus 12 heures pour les médicaments à une prise quotidienne ou 12 heures plus six heures pour les médicaments à deux prises quotidiennes. De ces cinq études, une étude était d’une durée de quatre semaines ; deux de trois mois ; et deux de six mois.
En résumé, les évidences scientifiques recueillies à ce jour montrent un problème d’une ampleur importante par rapport à l’adhésion. Une proportion importante de personnes n’a pas en sa possession ses ADO et plusieurs ne prendraient pas convenablement leur ADO. Pour contrer ce phénomène, il est nécessaire de cibler les variables associées à l’adhésion au traitement médicamenteux et qui sont potentiellement modifiables par une intervention.
1.2.4. Les variables associées à l’adhésion aux traitements dans les maladies chroniques
Conceptuellement, l’OMS catégorise les variables potentiellement associées à l’adhésion aux traitements en cinq dimensions. Il y a les caractéristiques du système de santé et des professionnels (ex. : relation entre le patient et le professionnel de la santé, le remboursement des médicaments par une assurance, les composantes des systèmes de santé liées à la culture, etc.), les caractéristiques sociales et économiques (ex. : l’âge, le sexe, le statut marital, le niveau de scolarité, etc.), les caractéristiques liées à la thérapie (ex. : la complexité du traitement, la durée du traitement, les effets indésirables, etc.), les caractéristiques de l’état de santé (ex. : la sévérité de la maladie, la disponibilité d’un traitement efficace, les comorbidités, etc.) et les caractéristiques du patient aussi appelées variables psychosociales (ex. : les croyances, la motivation par rapport au traitement, le sentiment d’efficacité personnelle, les attentes de résultats face au traitement, et le stress) (8).
1.2.5. Les variables associées à l’adhésion au TADO
En ce qui concerne le diabète de type 2, l’identification des variables associées à l’adhésion est limitée pour quatre raisons : 1) la mesure de l’adhésion varie selon le devis utilisé dans les différentes études, 2) la définition du comportement varie selon les études, 3) la population à l’étude diffère en fonction du contexte socioéconomique et 4) les médicaments étudiés varient en fonction des études.
Une revue systématique de la littérature a été conduite par Sirois et ses collaborateurs (2010) afin d’identifier les variables associées à l’adhésion au traitement médicamenteux du diabète. Les médicaments inclus dans la revue étaient les antidiabétiques oraux, les antihypertenseurs, les hypolipémiants et les antiplaquettaires (23). Un total de 54 études a été identifié présentant des méthodes de collecte de données variées : 31 ont été conduites avec des bases de données administratives, 12 avec des questionnaires, 2 avec des dispositifs de monitorage des événements de prises de médicaments et 9 avec un devis combinant ces méthodes. Dans ces études, plusieurs variables étaient significativement associées à l’adhésion au traitement médicamenteux du diabète. Tout d’abord, parmi les
14
variables sociodémographiques, ce sont l’âge et l’origine ethnique qui sont apparus les plus fréquemment associés. L’adhésion était plus élevée chez les personnes les plus avancées en âge (24-27) et chez les personnes de type caucasien (25, 26, 28, 29). Il importe aussi de noter que le genre (30-33), le niveau de scolarité (34-36) et le revenu (34-37) n’étaient pas associés à l’adhésion au traitement médicamenteux du diabète dans la plupart des études. Ensuite, la complexité du traitement et la présence d’effets indésirables étaient associées à l’adhésion au traitement médicamenteux du diabète. Plus spécifiquement, les personnes prenant une monothérapie (25, 38-40), prenant leurs médicaments en une seule prise quotidienne (24, 25, 41-43) et présentant le moins d’effets indésirables (37, 44-46) avaient une plus grande probabilité d’adhérer à leur traitement. La classe de médicament antidiabétique avait aussi une influence (25, 32, 43, 47-49). Cependant, cette association n’était pas constante dans toutes les études (50, 51). Une meilleure prise en charge du coût des médicaments (28, 52, 53) et une présence de comorbidités telle qu’indiquée par un nombre plus élevé de médicaments (25, 27, 28, 33, 42, 51) étaient associées à une meilleure adhésion au traitement. Enfin, Gonzalez et ses collaborateurs (2008) rapportent dans une méta-analyse que la présence de symptômes dépressifs était associée à la non-adhésion au TADO (54).
Plus spécifiquement pour l’adhésion au traitement antidiabétique oral, Peeters et ses collaborateurs ont conduit une revue systématique de la littérature (55). Dans cette revue, les variables généralement associées à la non-adhésion étaient : un plus jeune âge ; le manque de couverture d’assurance ; la présence de dépression ; un sentiment d’efficacité personnelle moins élevé ; une évaluation négative de sa santé en générale ; une plus forte dose de médicament antidiabétique et être un nouveau patient. Les variables qui n’étaient généralement pas associées étaient : le genre, le statut marital, le revenu et le nombre de médicaments utilisés au total. Cependant, il importe de noter que l’association entre les variables mentionnées précédemment et l’adhésion diffère selon les études. En effet, on retrouve une grande variabilité au niveau de la population à l’étude, de la mesure de l’adhésion, et des médicaments utilisés. De plus, ces variables ne sont généralement pas insérées à l’intérieur d’un cadre théorique qui pourrait permettre une meilleure structure et ainsi une meilleure compréhension des déterminants de l’adhésion au TADO.
À notre connaissance, un cadre théorique a été utilisé pour connaître le rôle des variables psychosociales dans l’adhésion au TADO dans seulement deux études. Park et ses collaborateurs, dans une étude basée sur le modèle des croyances liées à la santé (health
belief model), ont mis en évidence que les patients ayant un sentiment d’efficacité
personnelle élevé avaient une adhésion au TADO significativement plus élevée (56). Farmer et ses collaborateurs, dans une étude basée sur la théorie du comportement planifié, ont observé que deux croyances qui étaient significativement associées à une plus faible adhésion au TADO : la première consistait à croire qu’un changement dans la routine quotidienne rendait plus difficile la prise de médicaments et la deuxième consistait à croire que la prise de médicaments était associée à une augmentation de poids (57).
Conclusion de l’état des connaissances
En résumé, le diabète est une maladie entraînant plusieurs complications et un coût élevé pour la société. Les antidiabétiques oraux sont efficaces pour prévenir les complications en améliorant le contrôle de la glycémie. Cependant, l’adhésion au TADO est sous-optimale. Des études précédentes ont permis d’identifier plusieurs variables qui influencent l’adhésion au TADO. Cependant, peu d’études se sont penchées sur le rôle des variables psychosociales dans l’adhésion au traitement et rares sont celles qui étaient basées sur des théories de comportements de santé. Dans ce contexte, notre connaissance du rôle relatif des variables psychosociales par rapport à d’autres catégories de variable reste limitée. De plus, les études font souvent état de l’adhésion au traitement indistinctement du comportement à l’étude. Le comportement d’avoir en sa possession ses médicaments n’est pas semblable à celui de la prise réelle du médicament, soit l’observance du traitement. L’observance du traitement étant central dans le phénomène de l’adhésion au traitement, c’est cet aspect dont il sera traité dans ce mémoire. Nous avons donc développé un questionnaire mesurant les déterminants de l’observance du TADO, et cela, à partir des théories de comportements de santé. D’autres variables seront aussi étudiées : les variables externes (sociodémographiques et cliniques) et comportementales.
Chapitre 2. Cadre théorique de l’étude
2.1. Projet d’intervention de la Chaire sur l’adhésion aux traitements
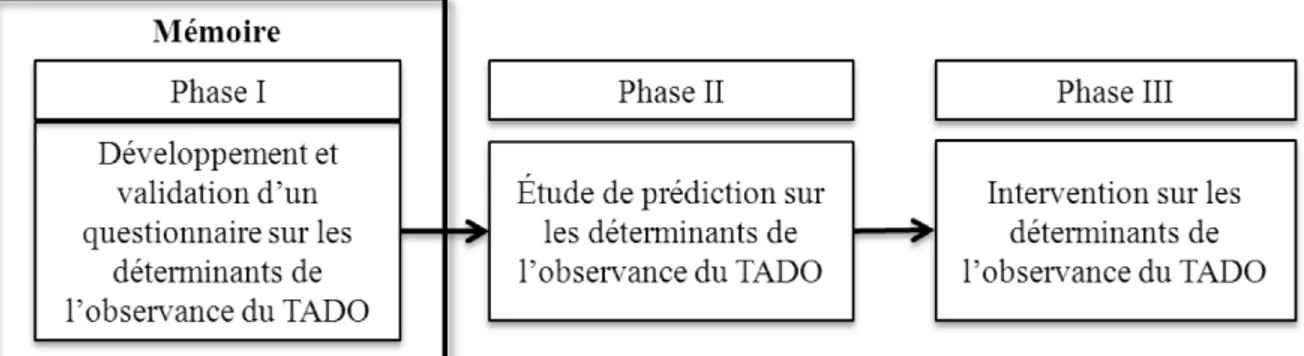
Notre étude a été faite dans le cadre d’un programme de recherche plus vaste. Cette grande étude comporte trois phases (voir figure 1), et elle est financée par la Chaire sur l’adhésion aux traitements. La phase I, laquelle constitue l’ensemble de ce mémoire, avait pour but de développer un questionnaire sur les variables potentiellement associées à l’observance du TADO. La phase II consistera en l’utilisation de ce questionnaire pour la réalisation d’une étude de prédiction des variables psychosociales de l’observance du TADO. L’objectif à terme de la Chaire sur l’adhésion aux traitements, représenté par la phase III, sera d’implanter une intervention auprès de la communauté pour en améliorer l’observance du TADO.
Figure 1. Étapes pour la réalisation du projet d’intervention de la Chaire sur l’adhésion aux traitements.
2.2. Les théories des comportements de santé : définition et types
Il a été démontré que les interventions ont une meilleure probabilité d’augmenter l’adoption d’un comportement favorable à la santé lorsqu’elles sont basées sur des théories des comportements de santé (58). Parmi ces théories, on distingue habituellement les théories de prédiction des comportements de santé et les théories de changement des comportements de santé. Les théories de prédiction permettent d’identifier les principales variables psychosociales qui prédisent l’adoption d’un comportement de santé et qui devraient donc être ciblées par des interventions. Les théories de changement de comportements de santé permettent de sélectionner les méthodes les plus efficaces afin de modifier ces variables.
18
2.3. La théorie du comportement planifié et l’approche des processus d’action en faveur de la santé
Deux méta-analyses ont permis de constater que la théorie du comportement planifié (TCP) était l’une des théories les plus efficaces pour prédire les comportements de santé (59 , 60). Le pourcentage de variance expliquée était de 39 % pour la prédiction de l’intention d’adopter le comportement et de 27 % pour la prédiction du comportement (59). La TCP, développée par Ajzen & Fishbein (61) permet d’identifier les principales variables psychosociales qui prédisent l’intention et l’adoption d’un comportement de santé (voir figure 2). Dans le cadre de cette théorie, l’intention d’une personne d’adopter un comportement de santé est prédite par trois variables psychosociales : l’attitude envers le comportement (attitude toward the behavior) qui concerne l’évaluation plus ou moins favorable de l’adoption du comportement ; la norme subjective (subjective norm) qui concerne la perception que des personnes ou groupes de personnes importantes pour l’individu approuveraient ou désapprouveraient l’adoption du comportement ; et le contrôle comportemental perçu (perceived behavioral control) soit le degré de facilité ou de difficulté perçu par un individu concernant l’adoption du comportement. Le contrôle comportemental perçu, en plus de prédire l’intention, est aussi un prédicteur du comportement. L’intention, quant à elle, désigne la motivation ou la volonté du sujet à adopter un comportement de santé. L’attitude, la norme subjective et le contrôle comportemental perçu sont elles-mêmes déterminés par des croyances. Les croyances comportementales prédisent l’attitude et désignent les avantages et les désavantages perçus à réaliser un comportement de santé. Les croyances normatives prédisent la norme subjective et concernent la perception par rapport aux attentes des personnes significatives d’un individu concernant l’adoption du comportement de santé. Les croyances liées au contrôle prédisent le contrôle comportemental perçu et réfèrent à l’importance perçue selon laquelle des facteurs peuvent faciliter ou empêcher la réalisation d’un comportement de santé.
Figure 2. La théorie du comportement planifié
Bien qu’elle ne fasse pas partie de la TCP, la variable psychosociale comportement passé est généralement mesurée avec la TCP. Elle représente une indication de la stabilité d’un comportement de santé (62).
Malgré l’efficacité de la TCP à prédire l’intention d’adopter un comportement de santé, il a été constaté qu’elle était moins performante dans la prédiction de l’adoption du comportement. Ainsi, l’hypothèse a été émise que des variables psychosociales additionnelles seraient nécessaires pour améliorer la prédiction du comportement de santé (63-66). C’est dans ce contexte que l’approche des processus d’action en faveur de la santé (HAPA) a été développée plus récemment (67).
L’approche des processus d’action en faveur de la santé (HAPA) est une théorie plus récente pour l’identification des variables psychosociales associées à l’adoption comportementale. Elle présente une structure semblable à la TCP : trois variables psychosociales prédisent l’intention et l’intention est une variable psychosociale qui prédit l’adoption comportementale (voir figure 3). Les trois variables psychosociales associées à l’intention sont: 1) le sentiment d’efficacité personnelle (self-efficacy) qui se caractérise par la capacité perçue d’une personne à exécuter un comportement, cette variable est l’équivalent des croyances de contrôle de la TCP ; 2) les attentes de résultats (outcome
20
attendus de l’adoption comportementale, elles sont l’équivalent des croyances comportementales de la TCP ; et 3) la perception du risque (risk perception) qui réfère à la susceptibilité perçue par un individu d’une menace à sa santé. La particularité de la théorie HAPA est qu’elle présente, en plus de l’intention, des variables psychosociales additionnelles associées à l’adoption comportementale. Trois variables psychosociales seraient prédictrices du comportement de santé en plus de l’intention 1) la planification de stratégies d’adaptation (coping planning) qui renvoie au degré de planification sur les façons de surmonter et de faire face aux difficultés en anticipant les situations à risque (les situations mettant en danger la performance d’un comportement de santé prévu) (68) ; 2) la planification de l’action (action planning) qui renvoie au degré de planification quant au moment et au lieu de l’adoption du comportement de santé (68) ; et 3) le contrôle de l’action (action control) qui mesure le degré de contrôle de la personne dans l’adoption comportementale (ex.: évaluer régulièrement sa performance, garder à l’esprit ses objectifs, fournir un effort soutenu) (64).
Figure 3. L’approche des processus d’action en faveur de la santé
2.3.1. Modèle intégrateur
Cette étude repose sur un modèle théorique basé sur la théorie du comportement planifié (62) intégrant des variables psychosociales de l’approche des processus d’action en faveur de la santé (67) et des variables externes.
Les variables externes sont considérées externes parce qu'elles ne permettent pas de prédire directement l'intention et le comportement. Elles sont composées des variables sociodémographiques et des variables cliniques. Les variables sociodémographiques et cliniques ont été choisies puisque la littérature indique qu’elles peuvent être associées à
l’adhésion aux ADO ou au traitement d’autres maladies chroniques (24 , 25, 26, 38 , 69). De plus, des groupes de discussion avec des personnes utilisant des ADO ont permis d’identifier d’autres variables potentiellement associées à ce phénomène. Le modèle théorique de l’étude est illustré à la figure 4.
* Variables externes : 1) variables sociodémographiques : âge, sexe, lieu de naissance,
langue, scolarité, emploi, composition du ménage, revenu familial, satisfaction concernant la vie sociale, horaire de travail ; 2) variables cliniques : fréquence d’effets secondaires, dépression, classes d’ADO prescrits, nombre de comprimés ADO prescrits, nombres d’ADO prescrits, médicaments associés au diabète prescrits actuellement, nombre de prises quotidiennes prescrites pour tous les médicaments excluant les ADO, nombre de médicaments au total excluant les ADO, temps depuis le diagnostic, utilisation du glucomètre, utilisation d’un pilulier, préparation du pilulier, antécédents familiaux de diabète, participation à une formation sur le diabète, perception du coût des ADO.
Chapitre 3. Objectifs et déroulement de l’étude
3.1. Objectifs
L’objectif principal de l’étude était de développer et valider un questionnaire mesurant les déterminants psychosociaux de l’observance du TADO. Le processus de développement est présenté à la figure 5, il a nécessité trois étapes. La première étape avait pour objectif de développer le contenu d’une première version du questionnaire. Pour cette première étape, dû à l’utilisation d’un modèle théorique, un recrutement de participants a été nécessaire pour recueillir les croyances de la population cible. La seconde avait pour objectif d’évaluer la validité apparente de cette première version du questionnaire. La troisième avait pour objectif d’évaluer les qualités psychométriques d’une seconde version du questionnaire. Enfin, une troisième version du questionnaire sera réalisée à partir des résultats de la troisième étape, mais dans une étude ultérieure.
Chapitre 4. Population à l’étude
4.1. Population à l’étude
Cette étude visait une population composée d’adultes atteints de diabète de type 2 de la région de Québec et qui avaient une certaine expérience avec le TADO. À partir de cette population, un échantillon de convenance pour les trois étapes de l’étude a été formé. Deux stratégies de recrutement ont été utilisées : 1) un envoi courriel aux étudiant(e)s et employé(e)s de l’Université Laval et 2) un envoi postal d’une lettre à un échantillon de membres de l’association Les Diabétiques de Québec (ALDQ). Les critères suivants ont été retenus pour la sélection de l’échantillon :
- avoir 18 ans ou plus ;
- avoir eu un diagnostic de diabète de type 2 posé par un médecin ; - ne jamais avoir utilisé d’insuline ;
- avoir eu une première prescription pour un médicament antidiabétique oral plus de trois mois avant la participation à l’étude.
4.1.1. Recrutement dans la communauté universitaire de l’Université Laval
Après avoir obtenu l’autorisation de la direction des technologies de l’information de l’Université Laval, l’invitation à participer à l’étude, présentée à l’annexe 1, a été lancée par courriel aux étudiant(e)s et employé(e)s de la communauté universitaire de l’Université Laval. Le courriel incluait un bref résumé de l’étude et les critères de sélection. Les personnes intéressées à participer ont contacté le coordonnateur de l’étude (GG) par courriel ou par téléphone. Les proches ou connaissances des membres de la communauté universitaire pouvaient aussi participer.
4.1.2. Recrutement à l’ALDQ
L’ALDQ est un organisme régional à but non lucratif ayant comme mission l’amélioration des conditions de vie des personnes atteintes de diabète. Elle organise des activités d’information et de soutien auprès de ses membres et compte un peu plus de 3000 membres diabétiques habitant la région de Québec et ses environs.
26
Le recrutement des participants a nécessité plusieurs étapes et a été fait en collaboration avec l’ALDQ qui s’était préalablement engagée à aider l’équipe de recherche pour plusieurs tâches (voir annexe 2). Un envoi postal à 425 parmi les 3000 membres de l’association a été effectué en fonction de certaines caractéristiques pour assurer une représentativité des opinions. Les participants devaient être adultes et atteints du diabète de type 2. Ils ont été sélectionnés en tenant compte de l’âge, du sexe et de la durée de leur maladie. À partir de la liste de membres actifs de l’ALDQ, la directrice de l’association a sélectionné les personnes ayant un diabète de type 2 âgées entre 18 et 90 ans. Un classement par année de naissance, selon le sexe et selon l’année du diagnostic a été effectué pour assurer une représentativité dans chacune des sous-catégories. Lorsque les sous-catégories comportaient peu de sujets admissibles, tous ont été sélectionnés. Lorsqu’une catégorie comportait plus de sujets que le nombre demandé par l’équipe de recherche, une sélection aléatoire parmi les participants potentiels a été effectuée. L’ensemble des personnes qui ont été invitées à participer à l’étude possédaient les caractéristiques suivantes :
- 13 hommes, de 18 à 44 ans, de 3 mois à < 5 ans depuis le diagnostic - 2 hommes, de 18 à 44 ans, de 5 ans ou plus depuis le diagnostic - 11 femmes, de 18 à 44 ans, de 3 mois à < 5 ans depuis le diagnostic - 6 femmes, de 18 à 44 ans, de 5 ans ou plus depuis le diagnostic - 44 hommes, de 45 à 64 ans, de 3 mois à < 5 ans depuis le diagnostic - 44 hommes, de 45 à 64 ans, de 5 ans ou plus depuis le diagnostic - 44 femmes, de 45 à 64 ans, de 3 mois à < 5 ans depuis le diagnostic - 44 femmes, de 45 à 64 ans, de 5 ans ou plus depuis le diagnostic
- 35 hommes, de 65 ans ou plus, de 3 mois à < 5 ans depuis le diagnostic - 62 hommes, de 65 ans ou plus, de 5 ans ou plus depuis le diagnostic - 58 femmes, de 65 ans ou plus, de 3 mois à < 5 ans depuis le diagnostic - 62 femmes, de 65 ans ou plus, de 5 ans ou plus depuis le diagnostic
Après la sélection des membres, une lettre les invitant à participer à l’étude leur a été envoyée (Annexe 3). Cette lettre incluait un bref résumé du motif de l’étude et des critères d’admissibilité des participants. Quatre cent vingt-cinq lettres ont été
imprimées et signées par la chercheuse responsable du projet et le coordonnateur de l’étude. Elles ont été transférées par la suite à la directrice de l’association qui y a apposé sa signature. Les noms et adresses des participants potentiels ont été ajoutés par la suite. Après cette étape, des bénévoles membres de l’association ont fait la mise sous pli des lettres et la directrice a envoyé le tout par la poste. Les participants étaient invités à retourner un coupon-réponse avec leur numéro de téléphone ou à contacter directement le coordonnateur de l’étude.
4.1.3. Assignation des participants à l’étude
Un guide a été élaboré pour bien expliquer, par entretien téléphonique, l’étude aux participants potentiels (Annexe 4). Lorsque le coordonnateur prenait contact avec les participants, un bref résumé de l’étude était présenté puis les critères d’admissibilité étaient vérifiés. Dans le cas où les participants étaient admissibles à l’étude, ils étaient assignés à l’une ou l’autre des activités suivantes : développement du contenu de la 1ère version du
questionnaire (inclus dans la première étape), évaluation de la validité apparente de la 1ère
version du questionnaire (deuxième étape) ou évaluation des qualités psychométriques de la 2e version du questionnaire (troisième étape). La répartition des participants a été faite en
considérant le nombre de participants recrutés préalablement à l’une ou l’autre des étapes et l’intérêt manifesté des participants à l’égard de l’activité.
4.1.4. Considérations éthiques
Les membres de l’équipe de recherche se sont assurés de respecter les normes d’éthique en recherche lors des envois aux participants potentiels. Pour l’envoi électronique, l’équipe de recherche n’a pas eu accès à la liste des membres de la communauté universitaire (voir le processus à la section 4.1.1). Par ailleurs pour l’envoi postal, l’équipe de recherche n’a pas eu accès directement à la base de données des membres de l’ALDQ (voir le processus à la section 4.1.2). De plus, c’est la directrice de l’association qui a fait la sélection des participants potentiels et l’envoi des invitations par courrier.
Lors du recrutement des participants, une base de données a été conçue par l’équipe de recherche afin de rejoindre par courrier ou par téléphone les participants durant l’étude. Les
28
informations consignées étaient : le nom, l’adresse du domicile, le code postal et le numéro de téléphone. Cette base de données a été stockée sur un serveur sécurisé. Chacun des participants avait un code numérique lié à son nom.
Chapitre 5. Étape 1 : Développement du contenu de la première
version du questionnaire
5.1. Mesure des variables du questionnaire
Le développement du contenu de la première version du questionnaire a été effectué en quatre parties : 1) celle sur les variables psychosociales, 2) celle sur les variables externes (variables sociodémographiques et cliniques), 3) celle sur la mesure du comportement de santé et 4) celle sur les variables liées à l’appréciation du questionnaire.
5.1.1. Démarche pour l’élaboration des items sur les variables psychosociales
Pour le développement des items des variables psychosociales, l’opérationnalisation d’un comportement de santé est requise. Selon les recommandations d’Ajzen & Fishbein (70), le comportement à l’étude est opérationnalisé selon l’action, l’objet, le contexte et le temps. Dans notre étude, le comportement à l’étude a été défini comme : prendre (l’action) tous mes médicaments antidiabétiques (l’objet) comme ils m’ont été prescrits (le contexte) au cours du prochain mois (le temps).
Pour les items de la HAPA sur la planification de l’action et la planification de stratégies d’adaptation, nous avons effectué une traduction selon une méthode reconnue (71), car les items n’étaient pas disponibles en français. Le processus de traduction est présenté en détails à l’annexe 5. Une première version anglaise a été soumise à trois traductrices indépendantes pour faire la traduction vers le français. Un comité composé de chercheurs et d’une des traductrices a évalué les trois versions de cette traduction. Ce comité s’est entendu sur une version à soumettre à la rétro-traduction par une traductrice. La version issue de la rétro-traduction a été comparée à la version originale des items pour assurer la préservation de leur sens original. Les versions françaises de planification de l’action et de la planification de stratégies d’adaptation ont été ensuite incluses dans la première version du questionnaire utilisé lors des entrevues individuelles.
Pour élaborer les items sur les croyances comportementales, les croyances normatives, les croyances de contrôle et la perception du risque, des groupes de discussion ont été tenus afin de recueillir les croyances saillantes de la population cible, c’est-à-dire les croyances qui sont présentes dans une population spécifique. Les croyances saillantes diffèrent d’une
30
population à l’autre et varient selon la culture, voilà pourquoi il est important de faire une étude en fonction de la population cible. Pour ce faire, nous avons réalisé six groupes de discussion. La directrice de l’association ainsi que deux membres de l’équipe de recherche étaient présents aux locaux de l’association les Diabétiques de Québec pour accueillir les participants. Au début de la rencontre, les participants ont été invités à compléter un formulaire de consentement (Annexe 6) et un bref questionnaire sur le profil des participants (Annexe 7). Trois thèmes ont été abordés dans les groupes de discussion tel que recommandé par Ajzen (72) (Annexe 8) : 1) les avantages et les désavantages de prendre tous les médicaments antidiabétiques comme ils ont été prescrits au cours du prochain mois (croyances comportementales) ; 2) les personnes qui approuveraient ou désapprouveraient ce comportement de santé au cours du prochain mois (croyances normatives) ; 3) les conditions facilitantes et les barrières associées à ce comportement de santé au cours du prochain mois (croyances de contrôle). Chacune des rencontres a duré 1h30 et une compensation de 50$ a été offerte à chaque participant.
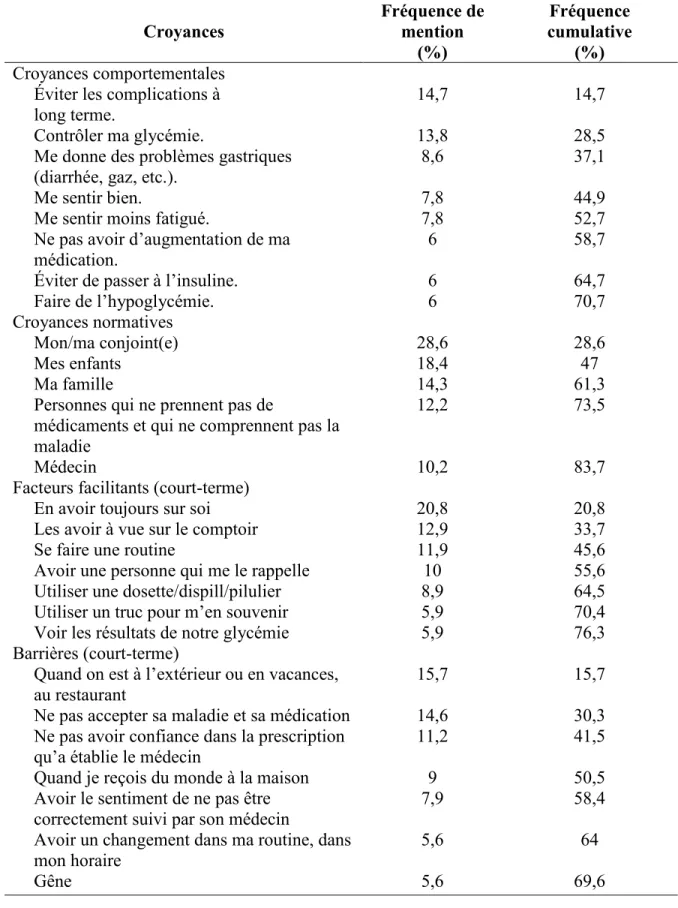
À partir du contenu des groupes de discussion, quatre listes, les listes des croyances comportementales, des croyances normatives, des croyances de contrôle (ceux-ci séparés en facteurs facilitants et barrières) et de perception du risque ont été établies indépendamment par trois membres de l’équipe de recherche. Ces listes ont été comparées et une version finale a été établie par consensus. Les croyances de chacune des listes ont été classées par ordre décroissant de mention. À partir de cela, une sélection de 75 % du nombre total de croyances mentionnées pour chacune des listes a été effectuée (73).
L’échantillon des groupes de discussion était formé de 45 participants qui ont été répartis en six groupes. Un total de 59 % des participants des groupes de discussion étaient des hommes et 41 % des femmes. Les médicaments utilisés seuls ou en combinaison étaient les suivants : biguanide (metformine) 89,0 % ; glyburide 17,8 % ; gliclazide 15,6 % ; glimépiride 2,2 %.
Ces listes de croyances sont présentées au tableau 1 (Annexe 9). Elles ont servi à la formulation des items suivants : croyances comportementales, croyances normatives,croyances de contrôle et perception du risque.
Les items issus des théories psychosociales utilisées et servant habituellement à mesurer l’attitude, la norme subjective, le contrôle comportemental perçu et l’intention ont également été inclus dans le questionnaire après avoir été adaptés au comportement d’intérêt (70).
5.1.1.1. Mesure des variables psychosociales
Les variables psychosociales ont été mesurées selon les recommandations des auteurs de la TCP et de la HAPA (64, 70, 73, 74).
TCP :
- Intention (3 items) avec une échelle de type Likert à six niveaux.
- Norme subjective (1 item) avec une échelle de type Likert à six niveaux. - Croyances normatives (2 items) avec une échelle de type Likert à six niveaux. - Présence de barrières (8 items) avec une échelle de type Likert à six niveaux. - Croyances de contrôle (8 items) avec une échelle de type Likert à six niveaux. - Présence de facteurs facilitants (8 items) avec une échelle de type Likert à six
niveaux.
- Facteurs facilitants (8 items) avec une échelle de type Likert à six niveaux
- Croyances comportementales (12 items) composé des avantages perçus (6 items) et des désavantages perçus (6 items) avec une échelle de type Likert à six niveaux.
- Attitude (7 items) avec une échelle de type différentiateur sémantique, c’est-à-dire une échelle composée de trois paires d’adjectifs opposés.
- Contrôle comportemental perçu (3 items) avec une échelle de type Likert à six niveaux.
- Comportement passé (1 item) avec une échelle de type Likert à six niveaux. HAPA :
- Perception du risque (4 items) avec une échelle de type Likert à six niveaux. - Planification de l’action (3 items) avec une échelle de type Likert à six niveaux. - Planification de stratégies d’adaptation (3 items) avec une échelle de type Likert
à six niveaux.