ﺎﻣ ﻻﺇ ﺎﻨﻟ ﻢﻠﻋ ﻻ ﻚﻧﺎﺤﺒﺳ
ﻢﻴﻜﳊﺍ ﻢﻴﻠﻌﻟﺍ ﺖﻧﺃ ﻚﻧﺇ ﺎﻨﺘﻤﻠﻋ
ﺍ :ﺓﺮﻘﺒﻟﺍ ﺓﺭﻮﺳ
ﻝ
:ﺔﻳﺁ
31
DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI
2003 – 2013 : Professeur Najia HAJJAJ – HASSOUNI
ADMINISTRATION :
Doyen
Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines Professeur Brahim LEKEHAL
Vice Doyen chargé de la Recherche et de la Coopération Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie Professeur Jamal TAOUFIK
Secrétaire Général
Mr. Mohamed KARRA UNIVERSITE MOHAMMED V
1-
ENSEIGNANTS-CHERCHEURS MEDECINS ET PHARMACIENSPROFESSEURS :
Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale
Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation Pr. SETTAF Abdellatif pathologie Chirurgicale
Novembre et Décembre 1985
Pr. BENSAID Younes Pathologie Chirurgicale
Janvier, Février et Décembre 1987
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
Janvier et Novembre 1990
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AZZOUZI Abderrahim Anesthésie Réanimation –Doyen de la FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie Obstétrique Méd Chef Maternité des Orangers
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie – Dir. du Centre National PV Rabat
Pr. TAOUFIK Jamal Chimie thérapeutique V.D à la pharmacie+Dir du CEDOC+Directeur du Médicament
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale Doyen de FMPT
Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie Pr. CHRAIBI Chafiq Gynécologie Obstétrique Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. FELLAT Rokaya Cardiologie Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques Doyen de la FMPA
Pr. EL AMRANI Sabah Gynécologie Obstétrique Pr. EL BARDOUNI Ahmed Traumato-Orthopédie Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale- Directeur CHIS -Rabat
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie Directeur Hôpital My Ismail Meknès
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. LAKHDAR Amina Gynécologie Obstétrique
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation Pr. EL MESNAOUI Abbes Chirurgie Générale Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie - Directeur du Service de Santé des FAR
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie Pr. BOULANOUAR Abdelkrim Ophtalmologie Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie Pr. MAHFOUDI M’barek* Radiologie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie Directeur Hôp. Mil.d’Instruction Med V Rabat
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. TAOUFIQ Jallal Psychiatrie Directeur Hôp. Arrazi Salé
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique
Novembre 1998
Pr. BENOMAR ALI Neurologie – Doyen de la FMP Abulcassis
Pr. BOUGTAB Abdesslam Chirurgie Générale Pr. ER RIHANI Hassan Oncologie Médicale
Pr. BENKIRANE Majid* Hématologie
Janvier 2000
Pr. ABID Ahmed* Pneumophtisiologie
Pr. AIT OUMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Directeur Hôp. My Youssef
Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale Pr. ECHARRAB El Mahjoub Chirurgie Générale Pr. EL FTOUH Mustapha Pneumo-phtisiologie Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation Pr. TACHINANTE Rajae Anesthésie-Réanimation Pr. TAZI MEZALEK Zoubida Médecine Interne
Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie Directeur Hôp. Chekikh Zaied
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Décembre 2000
Pr. ZOHAIR ABDELAH* ORL
Décembre 2001
Pr. BALKHI Hicham* Anesthésie-Réanimation Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie Directeur. Hôp.d’Enfants Rabat
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie Directeur Hôpital Ibn Sina
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie Pr. BERNOUSSI Zakiya Anatomie Pathologique Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique Pr. EL HAOURI Mohamed * Dermatologie
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumophtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie Pr. BENKIRANE Ahmed* Gastro-Entérologie Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHARMAZ Mohamed Traumatologie Orthopédie Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire Pr. OUBAAZ Abdelbarre* Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie Directeur. Hôp. Al Ayachi Salé
Pr. BARKAT Amina Pédiatrie
Pr. BENYASS Aatif Cardiologie
Pr. DOUDOUH Abderrahim* Biophysique Pr. EL HAMZAOUI Sakina* Microbiologie
Pr. HAJJI Leila Cardiologie (mise en disponibilité)
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire Pr. LYAGOUBI Mohammed Parasitologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique Pr. ZERAIDI Najia Gynécologie Obstétrique
Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation Pr. HARMOUCHE Hicham Médecine Interne Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
Decembre 2006
Pr SAIR Khalid Chirurgie générale Dir. Hôp.Av.Marrakech
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi* Chirurgie cardio vasculaire Pr. AMHAJJI Larbi* Traumatologie orthopédie
Pr. AOUFI Sarra Parasitologie
Pr. BALOUCH Lhousaine* Biochimie-chimie
Pr. BENZIANE Hamid* Pharmacie clinique
Pr. BOUTIMZINE Nourdine Ophtalmologie Pr. CHARKAOUI Naoual* Pharmacie galénique Pr. EHIRCHIOU Abdelkader* Chirurgie générale
Pr. EL BEKKALI Youssef * Chirurgie cardio-vasculaire
Pr. ELABSI Mohamed Chirurgie générale Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid* Radiothérapie
Pr. ICHOU Mohamed* Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar* Anesthésie réanimation
Pr. LOUZI Lhoussain* Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed* Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologie biologique
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie
Pr. RABHI Monsef* Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine* Microbiologie
Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2008
Pr TAHIRI My El Hassan* Chirurgie Générale
Mars 2009
Pr. ABOUZAHIR Ali* Médecine interne
Pr. AGDR Aomar* Pédiatre
Pr. AIT ALI Abdelmounaim* Chirurgie Générale Pr. AIT BENHADDOU El hachmia Neurologie
Pr. AKHADDAR Ali* Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMINE Bouchra Rhumatologie
Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-chimie
Pr. BOUI Mohammed* Dermatologie
Pr. BOUNAIM Ahmed* Chirurgie Générale
Pr. BOUSSOUGA Mostapha* Traumatologie orthopédique Pr. CHTATA Hassan Toufik* Chirurgie vasculaire périphérique
Pr. DOGHMI Kamal* Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale Pr. EL OUENNASS Mostapha* Microbiologie Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. LAMSAOURI Jamal* Chimie Thérapeutique Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie
Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation Pr. AMEZIANE Taoufiq* Médecine interne Pr. BELAGUID Abdelaziz Physiologie
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine aéronautique Pr. DAMI Abdellah* Biochimie chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie plastique et réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro entérologie
Pr. LAMALMI Najat Anatomie pathologique
Pr. MOSADIK Ahlam Anesthésie Réanimation
Pr. MOUJAHID Mountassir* Chirurgie générale Pr. NAZIH Mouna* Hématologie biologique
Pr. ZOUAIDIA Fouad Anatomie pathologique
Decembre 2010
Mai 2012
Pr. AMRANI Abdelouahed Chirurgie Pédiatrique Pr. ABOUELALAA Khalil* Anesthésie Réanimation Pr. BENCHEBBA Driss* Traumatologie Orthopédique Pr. DRISSI Mohamed* Anesthésie Réanimation Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale Pr. EL KHATTABI Abdessadek* Médecine Interne Pr. EL OUAZZANI Hanane* Pneumophtisiologie Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie pathologique
Pr. MEHSSANI Jamal* Psychiatrie
Pr. RAISSOUNI Maha* Cardiologie
*Enseignants Militaires
Février 2013
Pr. AHID Samir Pharmacologie – Chimie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie
Pr. AMOUR Mourad Anesthésie Réanimation
Pr. AWAB Almahdi Anesthésie Réanimation Pr. BELAYACHI Jihane Réanimation Médicale Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation Pr. BENCHEKROUN Laila Biochimie-Chimie Pr. BENKIRANE Souad Hématologie biologique Pr. BENNANA Ahmed* Informatique Pharmaceutique Pr. BENSGHIR Mustapha* Anesthésie Réanimation Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique et Bromatologie Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie
Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. ELFATEMI Nizare Neuro-Chirurgie
Pr. EL GUERROUJ Hasnae Médecine Nucléaire Pr. EL HARTI Jaouad Chimie Thérapeutique
Pr. EL JOUDI Rachid* Toxicologie
Pr. EL KABABRI Maria Pédiatrie
Pr. EL KHANNOUSSI Basma Anatomie Pathologie
Pr. EL KHLOUFI Samir Anatomie
Pr. EL KORAICHI Alae Anesthésie Réanimation Pr. EN-NOUALI Hassane* Radiologie
Pr. ERRGUIG Laila Physiologie
Pr. FIKRI Meryim Radiologie
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et maladies métaboliques
Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne
Pr. MEDDAH Bouchra Pharmacologie
Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie
Pr. OUBEJJA Houda Chirurgie Pédiatrique Pr. OUKABLI Mohamed* Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique
Pr. ROUIBAA Fedoua* Gastro-Entérologie
Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique
Pr. ZINE Ali* Traumatologie Orthopédie
Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-faciale
MAI 2013
Pr.BOUSLIMAN Yassir Toxicologie
MARS 2014
Pr. ACHIR Abdellah Chirurgie Thoracique Pr. BENCHAKROUN Mohammed * Traumatologie- Orthopédie Pr. BOUCHIKH Mohammed Chirurgie Thoracique
Pr. EL KABBAJ Driss * Néphrologie
Pr. EL MACHTANI IDRISSI Samira * Biochimie-Chimie
Pr. HARDIZI Houyam Histologie- Embryologie-Cytogénétique
Pr. HASSANI Amale * Pédiatrie
Pr. HERRAK Laila Pneumologie
Pr. JANANE Abdellah * Urologie
Pr. JEAIDI Anass * Hématologie Biologique Pr. KOUACH Jaouad* Génycologie-Obstétrique
Pr. LEMNOUER Abdelhay* Microbiologie
Pr. MAKRAM Sanaa * Pharmacologie
Pr. OULAHYANE Rachid* Chirurgie Pédiatrique Pr. RHISSASSI Mohamed Jaafar CCV
Pr. SABRY Mohamed* Cardiologie
Pr. SEKKACH Youssef* Médecine Interne
Pr. TAZI MOUKHA Zakia Génécologie-Obstétrique
AVRIL 2014
Pr.ZALAGH Mohammed ORL
PROFESSEURS AGREGES :
DECEMBRE 2014
Pr. ABILKASSEM Rachid* Pédiatrie Pr. AIT BOUGHIMA Fadila Médecine Légale Pr. BEKKALI Hicham * Anesthésie-Réanimation Pr. BENAZZOU Salma Chirurgie Maxillo-Faciale Pr. BOUABDELLAH Mounya Biochimie-Chimie Pr. BOUCHRIK Mourad* Parasitologie
Pr. DERRAJI Soufiane* Pharmacie Clinique Pr. DOBLALI Taoufik* Microbiologie Pr. EL AYOUBI EL IDRISSI Ali Anatomie
Pr. EL GHADBANE Abdedaim Hatim* Anesthésie-Réanimation Pr. EL MARJANY Mohammed* Radiothérapie
Pr. FEJJAL Nawfal Chirurgie Réparatrice et Plastique Pr. JAHIDI Mohamed* O.R.L
Pr. LAKHAL Zouhair* Cardiologie Pr. OUDGHIRI Nezha Anesthésie-Réanimation Pr. RAMI Mohamed Chirurgie Pédiatrique
Pr. SABIR Maria Psychiatrie
Pr. SBAI IDRISSI Karim* Médecine préventive, santé publique et Hyg.
AOUT 2015
Pr. MEZIANE Meryem Dermatologie Pr. TAHRI Latifa Rhumatologie
JANVIER 2016
Pr. BENKABBOU Amine Chirurgie Générale Pr. EL ASRI Fouad* Ophtalmologie
Pr. ERRAMI Noureddine* O.R.L Pr. NITASSI Sophia O.R.L
Pr. ABI Rachid* Microbiologie Pr. ASFALOU Ilyasse* Cardiologie
Pr. BOUAYTI El Arbi* Médecine préventive, santé publique et Hyg. Pr. BOUTAYEB Saber Oncologie Médicale
Pr. EL GHISSASSI Ibrahim Oncologie Médicale Pr. OURAINI Saloua* O.R.L
Pr. RAZINE Rachid Médecine préventive, santé publique et Hyg. Pr. ZRARA Abdelhamid* Immunologie
* Enseignants Militaires
2- ENSEIGNANTS – CHERCHEURS SCIENTIFIQUES
PROFESSEURS / PRs. HABILITES
Pr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie – chimie
Pr. ALAOUI Katim Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BARKIYOU Malika Histologie-Embryologie
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques Pr. CHAHED OUAZZANI Lalla Chadia Biochimie – chimie
Pr. DAKKA Taoufiq Physiologie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. IBRAHIMI Azeddine Biologie moléculaire/Biotechnologie Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie Pr. ZAHIDI Ahmed Pharmacologie
Mise à jour le 10/10/2018 Khaled Abdellah
À ma très chère mère
Aucun mot ne saurait exprimer tout ce que je ressens pour toi, je te remercie pour
tout le soutien exemplaire et l’amour exceptionnel que tu me portes depuis mon
enfance et j’espère que ta bénédiction m’accompagne toujours.
Tu me seras à jamais l’exemplaire de sagesse, de bonté et de générosité. Ta
quasi-présence à mes côtés m’a procuré beaucoup de bon sens et de claire voyance.
En ce jour, j’espère réaliser chère mère et douce créature un de tes rêves, sachant
que tout ce que je pourrais faire ou dire ne pourrait égaler ce que tu m’as donné et
fait pour moi.
Puisse dieu, tout puissant te préserver du mal, combler de santé, de bonheur et te
procurer longue vie afin que je puisse te combler à mon tour…
À mon très cher père
Aucune dédicace ne saurait exprimer mon respect, mon amour éternel et ma
considération pour les sacrifices que tu as consentis pour mon instruction et mon
bien être.
Tu as fait de moi ce que je suis aujourd’hui, je te dois tout, l’excellente éducation,
le bien-être matériel, moral et spirituel.
Tu es pour moi l’exemple d’abnégation, de dévouement et de probité.
Que ce modeste travail soit l’exaucement de tes vœux tant formulés, le fruit de
vos innombrables sacrifices, bien que je ne t’en acquitterai jamais assez.
Puisse Dieu, le Très Haut, t’accorder santé, bonheur et longue vie et faire en
À ma très chère sœur, Safae et son mari Hassan
Ta préoccupation était toujours celle d’une grande sœur
Merci ma très chère sœur pour ton affection ! Merci pour ta présence physique et
morale à chaque fois que j’en avais besoin!
Je te souhaite un grand bonheur dans ta vie conjugale, et j’implore Dieu qu’il
t’apporte bonheur et t’aide à réaliser tous les vœux.
À ma très chère sœur Meriem
Aucun mot ne saurait exprimer les profondeurs de mes sentiments.
Je te dédie ce travail en témoignage de mon affection fraternelle, de ma profonde
tendresse et reconnaissance, je te souhaite une vie pleine de bonheur et de succès
A la mémoire de mes grands-parents :
J’aurais tant aimé que vous soyez présents.
Vous me manquez beaucoup.
Que Dieu ait vos âmes dans sa sainte miséricorde
À ma chère grand-mère, chers oncles, tantes, leurs époux et
épouses,
À mes chers cousins et cousines :
En souvenirs des moments agréables passés ensemble, Veuillez, trouver dans ce
travail l’expression de mon respect le plus profond et mon affection la plus
sincère, avec mes voeux de succès, de bonheur et de bonne santé.
Aux deux familles BERRADA et BENMOUSSA
Que dieu vous protège et vous assure bonheur, bonne santé et nous rassemble
dans son paradis.
À mes ami(e)s de toujours:
En souvenir de notre sincère et profonde amitié et des moments agréables que
nous avons passés ensemble.
Veuillez trouver dans ce travail l’expression de mon
respect le plus profond et mon affection la plus sincère.
Aux médecins du CHR El IDRISSI de Kenitra.
A tous les amis ex-internes au CHR el
IDRISSI de Kenitra
À toutes les personnes qui ont participé à l’élaboration de ce
travail à tous ceux que j’ai omis de citer.
À notre maitre et président de thèse.
Monsieur le professeur BENTAHILA Abdelali
Professeur de Pédiatrie
Pour le très grand honneur que vous nous faites en acceptant de juger et de
présider notre thèse.
Nous vous conservons toujours notre profonde reconnaissance en souvenir de
votre modestie de savoir.
Nous vous prions de trouver, ici, le témoignage de notre profond respect et de
notre haute estime.
À notre maitre et Rapporteur de thèse
Madame le professeur JABOUIRIK Fatima
Professeur de Pédiatrie
Vous nous avez proposé ce travail, conseillé et aidé le long de sa réalisation, en
ne ménageant ni votre temps ni vos efforts.
Nous voudrions être dignes de la confiance que vous nous avez accordée et vous
prions, chère Maître, de trouver ici l’expression de notre respectueuse
considération et notre profonde admiration pour tous vos efforts.
Ce travail est pour nous l’occasion de vous témoigner notre sincère
À notre maitre et Juge de thèse,
Madame EL HAMZAOUI Sakina
Professeur de Microbiologie
Vous avez accepté de juger ce travail avec une spontanéité et une simplicité
émouvante.
C’est pour nous un grand honneur de vous voir siéger parmi le jury de cette thèse.
Nous tenons à vous exprimer nos sincères remerciements et profond respect.
À notre maitre et juge de thèse,
Madame TELLAL Saida
Professeur de biochimie
Vous avez accepté de juger ce travail avec une spontanéité et une simplicité
émouvante.
C’est pour nous un grand honneur de vous voir siéger parmi le jury de cette thèse.
Nous tenons à vous exprimer nos sincères remerciements et profond respect.
A notre Maitre et juge de thèse
Monsieur SEKHSOKH Yassine
Professeur de microbiologie
Vous avez accepté de juger ce travail avec une spontanéité et une simplicité
émouvante.
C’est pour nous un grand honneur de vous voir siéger parmi le jury de cette thèse.
Nous tenons à vous exprimer nos sincères remerciements et profond respect.
ATG : Anti-thymoglobuline BO : Bronchiolite Oblitérante CD : Cellule dendritique
CDP : Cellules dendritiques plasmacytoïdes
CMV : Cytomégalovirus
CMH : Complexe majeur d'histocompatibilité CPA : Cellules présentatrices d’antigène CSA : Ciclosporine a
CSP : Cellules Souches Périphériques
DAMPs : Motifs moléculaires associés aux dégâts cellulaires Fc : Fragment cristallisable
GAG : Glycosaminoglycane
GM-CSF : Facteur de stimulation de colonies de macrophages granulocytes GVHD : Graft versus host disease
HMGB1 : High–mobility group box 1 HLA : Human leucocyte antigen
ICAM1 : InterCellular Adhesion Molecule ICT : Irradiation Corporelle Totale IgE : Immunoglobulines E
IM : Mésylate d’imatinib IFNγ : Interféron-γ
iNOS : Inducible nitric oxide synthase
IRCR : Insuffisance respiratoire chronique restrictive MEC : Matrice Extracellulaire
MMF : Mycophénolate Mofétil MP : Méthylprednisolone MPA : Acide mycophénolique
MPOC : Maladie pulmonaire obstructive chronique NK : Natural Killer
PEC : Photochimiothérapie extracorporelle PDGF : Facteur de croissance dérivé des plaquettes PUVA : Ultaviolet A et le psoraléne
STAT : Transducteur de signal et activateur de transcription TCSH : Transplantations de cellules souches hémopoïétiques TGF-β : Facteur de croissance transformant bêta
Liste des illustrations
Liste des tableaux
Tableau 1: sur facteur de risque de GVHDc ... 48 Tableau 2: Classement consensuel et degré de participation d'organes du GHVD aigue ... 54 Tableau 3: Critères de diagnostic de la GVH chronique de la peau, des ongles, cuir chevelu /
poils et bouche ... 61
Tableau 4: Classification histologique décrite par Lerner et al. pour diagnostiquer la GvHD.
Conférence de consensus de 1994 sur la classification aiguë de la GVHD clinique, axée sur la GVHD cutanée et la stadification du registre international de gref ... 71
Tableau 5: les agents disponibles et leur utilisation préférée pour la thérapie secondaire de la
Liste des figures
Figure 1: Montrant l’histologie normal de la peau composé de ces trois couches ... 11 Figure 2: Les 4 populations cellulaires de l’épiderme... 12 Figure 3: Histologie standard des melanocytes de l’epiderme interfolliculaire ... 17 Figure 4: Fibroblastes en microscopie optique ... 23 Figure 5: Fibroblastes en microscopie électronique ... 24 Figure 6: Macrophages dermiques en microscopie optique : macrophages ... 25 Figure 7: Macrophage en microscopie électronique mélanophages ... 26 Figure 8: Mastocytes en microscopie optique : le noyau disparaît sous les granulations
cytoplasmiques ... 28
Figure 9: Mastocyte en microscope électronique... 28 Figure 10: Vascularisation et innervation du derme et hypoderme ... 31 Figure 11: La cascade aiguë globale de GVHD ... 33 Figure 12: Facteurs cruciaux dans le développement de la GVHD chronique. ... 34 Figure 13: Les trois phases de la physiopathologie de la GVHDa. ... 35 Figure 14: Rôle des DAMPs et des nouvelles cytokines dans la pathogenèse de la GVHD ... 37 Figure 15: Physiopathologie GVHD aigue ... 39 Figure 16: Les cellules présentatrices d’antigène peuvent influencer le développement de la
GVHD ... 41
Figure 17: Un modèle en 3 phases est proposé pour la pathogenèse de la GVHD cutanée. ... 44 Figure 18: Maladie aiguë du greffon contre l'hôte: présentation précoce d'une éruption
morbilliforme ... 53
Figure 19: d’une GVHD chronique : montrant des lésions lichénoïdes dans une configuration
réticulée ... 57
Figure 20: Réaction lichénoïde sous forme de stries blanches entrelacées, sur la lèvre
inférieure chez un enfants qui souffre de GVHD ... 58
Figure 21: d’une Maladie chronique du greffon contre l'hôte montrant une sclérodermie
généralisée... 59
Figure 22: Une mucocèle superficielle plus grande et plusieurs vésicules de la taille d'une
épingle sur la lèvre inférieure (têtes de flèches). ... 60
Figure 23: Aspects histologiques de la GVHD cutanée. Biopsie cutanée de la GVHD cutanée:
on observe une hyperkératose, une hypergranulose associée à un infiltrat inflammatoire lichénoïde. ... 70
Figure 24:GVHD cutané aigu, grade II. Vacuolisation basale avec kératinocytes apoptotiques
(dont certains entourés de lymphocytes satellites) et infiltrat lymphocytaire ... 72
Figure 25: Nécrose épidermique massive avec séparation dermoépidermique étendue au stade
Figure 26: Spectre de la maladie du greffon contre l'hôte : syndromes dermatologiques et
lésions histologiques, chronologie de la greffe allogénique de cellules souches hématopoïétiques . ... 75
Figure 27: Coupe histologique montrant des zones d'épithélium atrophique épais et minces,
des corps éosinophiles au niveau de la couche de cellules basales et une infiltration monocytaire ... 76
Figure 28:coupe histologique stade sclérotique de GVHDc montrant une zone de collagène
dense homogénéisé relativement avasculaire a remplacé le derme papillaire et le réticule supérieur . ... 77
Figure 29: Coupe histologique d’un stade sclerotique ... 78 Figure 30: Coupe histologique d’une Lésion Morphéique GVHD, jour 607. A, Basse
puissance montre un derme épaissi avec élargissement sclérotique du derme réticulaire inférieur et du fascia ... 79
Figure 31: Coupe histologique montrant l'interface du derme réticulaire et du fascia montre
une fasciite avec un épaississement fibreux des septa, une panniculite lymphocytaire et la formation de follicules lymphoïdes ... 79
Figure 32: Algorithme du traitement initial de la GVHD selon le grade ... 83 Figure 33: (A) Ulcérations au palais dur qui entre dans le tableau de GVHD chez un enfant
avant debut du traitement (B) Mucocèles superficielles sur le palais dur, ... 84
Introduction ...1
A. Généralité ...2 B. Définitions ...5 1. La maladie du greffon contre l’hôte (GVHD) ...5 1.1. La maladie aigue du greffon contre l’hôte : (GVHDa) ...6 1.2. La maladie chronique du greffon contre l’hôte (GVHDc) ...7
Rappel histologique ...9
A. Embryologie de la peau ... 10 B. Histologie de la peau normale ... 11 1. L’épiderme ... 12 1.1. Keratinocytes ... 13 1.2. Melanocytes ... 16 1.3. Les cellules de langerhans ... 17 1.4. Les cellules de Merkel ... 19 2. Jonction dermo-épidermique ... 19 3. Derme ... 20 4. Hypoderme ... 30 5. La vascularisation de la peau ... 31
Physiopathologie... 32
A. Le développement de la GVHD aiguë : en trois phases ... 35 1. Phase d’Initiation de la GVHD a ... 35 1.1. Impact du conditionnement pré-greffe ... 35 1.2. Rôles des signaux « danger » ... 36 2. Phase d’Induction de la GVHD ... 37 3. Phase effectrice ... 39 4. Régulation de la réponse allogénique ... 42 5. Particularités de la de la GVH aigue dans la peau ... 42 B. Développement de la GVHD chronique ... 44
Facteurs de risques ... 46
Épidémiologie ... 49
Manifestations cliniques ... 51
A. Les Signes cutanées ... 52 1. forme aigue ... 52 2. Forme chronique ... 56 B. Signes hépatiques ... 63 C. Signes gastro-intestinaux ... 64 D. Signes pulmonaires ... 64 E. Signes musculo-squeletiques ... 66 F. Signes hématopoïétiques ... 67 G. Signes immunologiques ... 67 Histopathologie ... 68 A. Histologie de la GVHD a ... 70 B. Histologie de la GVHDc ... 74 Traitement ... 80 A. GVHD aigue ... 81 1. Thérapie primaire ... 81 2. Thérapie de sauvetage ... 86 B. GVHD chronique ... 91 C. Soin de soutien ... 96 Conclusion ...97 Résumés ... 100 Bibliographie ... 104
I. Introduction
A. Généralité :
L’allogreffe de cellules souches hématopoïétiques permet de guérir des hémopathies malignes et des maladies non malignes de la moelle osseuse ou du système immunitaire (aplasies médullaires, hémoglobinopathies, déficits immunitaires congénitaux). [6]
La réalisation d’une allogreffe implique l’administration au receveur d’un conditionnement qui permet :[6]
l’immunosuppression de l’hôte nécessaire à la prise du greffon et à la prévention du rejet de greffe
la destruction des cellules hématopoïétiques de l’hôte, visant à supprimer un éventuel clone malin
Cette première étape est suivie de l’administration du greffon qui peut provenir de trois sources : moelle osseuse, cellules souches périphériques (CSP) mobilisées ou du sang placentaire. Ces greffons peuvent provenir de donneurs apparentés ou non apparentés. Le système immunitaire du greffon peut être à l’origine de réactions délétères vis-à-vis des organes sains du receveur, c’est la réaction du greffon contre l’hôte. [6]
Le nombre de transplantations de cellules souches hémopoïétiques (TCSH) allogéniques continue à augmenter, avec plus de 25 000 procédures effectuées chaque année. L'effet greffe contre leucémie ou greffe contre tumeur au cours de cette procédure élimine efficacement de nombreuses maladies hémopathologiques malignes. La mise au point de nouvelles stratégies faisant appel aux perfusions de leucocytes du donneur, au conditionnement non
myéloablatif et à la greffe de sang de cordon ombilical a permis d’élargir les indications de la (TCSH) allogénique au cours des dernières années. [1]
L’allogreffe de cellules souches hématopoïétiques s’accompagne d’une morbidité et d’une mortalité secondaires à la toxicité du conditionnement, à la réaction du greffon contre l’hôte et au déficit immunitaire post-greffe. [6]
L’incidence et la gravité de ces complications dépendent à la fois de paramètres propres au receveur (âge, statut de l’hémopathie) et des modalités de la greffe (type de conditionnement, compatibilité Human Leucocyte Antigen (HLA) entre le donneur et le receveur, type de greffon). [6]
Selon la dernière analyse du Centre de recherche internationale sur les greffes de sang et de moelle osseuse, environ 4 500 allo-TCSH sont réalisés chaque année chez des enfants de moins de 20 ans. Parallèlement aux indications de plus en plus nombreuses pour l'allo-TCSH, il y a eu un regain d'intérêt pour la modulation immunitaire visant à exploiter les effets du greffon contre la tumeur lorsque cette procédure est utilisée pour les hémopathies malignes. Ces facteurs, conjugués aux améliorations de la sécurité de l'allo-TCSH, ont entraîné une augmentation du nombre de survivants à long terme, dont beaucoup souffrent de toxicités à long terme, notamment d'une maladie chronique du greffon contre l'hôte (GVHDc). [7]
Le développement de nouvelles techniques et modalités de greffe a permis d’améliorer la survie des patients greffés et d’étendre les indications de greffe. Les principaux progrès concernent le développement des greffes à conditionnement réduit, des greffes de cellules souches périphériques ou de sang placentaire, l’amélioration des techniques de typage HLA dans les greffes non apparentées. [6]
Les améliorations apportées à la prophylaxie infectieuse, aux traitements immunosuppresseurs, aux soins de soutien et au typage tissulaire à base d'ADN ont également contribué à l'amélioration des résultats après la technique. Cependant, la complication majeure de l’allogreffe TCSH c’est la maladie du greffon contre l'hôte (GVHD) qui reste mortelle et limite l'utilisation de cette procédure importante. [1]
Cliniquement, une GVHD aiguë de la peau entraîne une éruption cutanée desquamante érythémateuse qui touche de manière caractéristique les paumes, la plante des pieds et le tronc. L'histopathologie des peaux impliquées peut révéler une vacuolisation focale ou diffuse de la couche de cellules basales (grade I); spongiose et kératinocytes dyskératosiques à proximité immédiate de lymphocytes épidermiques (nécrose des cellules satellites; grade II); keratinocytes nécrotiques avec noyaux pycnotiques et cytoplasme éosinophile, souvent avec formation de fentes sous-épidermiques (grade III); et, enfin, une perte complète de l'épiderme (grade IV). [12]
Malgré les énormes progrès réalisés dans les sciences immunologiques de base, la prévention, le diagnostic et le traitement de la GVHD aiguë sont restés inchangés au cours des deux dernières décennies. [12]
Il existe diverses complications possibles après une allogreffe de CSH : complications infectieuses, maladie veino-occlusive du foie…La maladie du greffon contre l’hôte est une complication possible qui touche premièrement la peau faisant l’objet de ce travail.
B. Définitions :
1. La maladie du greffon contre l’hôte (GVHD) :
La maladie du greffon contre l'hôte (GVHD) est une maladie à médiation immunologique ; consiste a une attaque immunologique sur des organes ou tissus récepteurs cibles (tels que la peau, le foie et les intestins) par des lymphocytes T allogéniques du donneur qui sont transférés avec l'allogreffe.[5] Ce qui constitue un obstacle majeur à la réussite de la TCSH allogéniques . [24]
Billingham a exposé les conditions requises pour l’induction du GVHD : 1ére le greffon doit contenir des cellules immunologiquement compétentes.[15]
2éme condition est que l'hôte ait d'importants iso-antigènes de transplantation manquants dans la greffe. Par conséquent, l'hôte semble étranger à la greffe et est capable de stimuler antigéniquement les cellules du donneur. [25]
3éme le système immunitaire de l'hôte doit être incapable de générer une réponse immunitaire (c'est-à-dire, incapable de rejeter la greffe du donneur), au moins assez longtemps pour que la greffe soit sensibilisée et réalise un assaut immunologique contre l'hôte.[24]
Les manifestations cliniques de la GVHD dépendent du degré d'histocompatibilité de l'hôte donneur et de la réactivité de la greffe aux principaux antigènes de l'hôte. Les cellules épithéliales de la peau et des muqueuses, des canaux biliaires et des cryptes du tractus intestinal sont des systèmes tissulaires primaires endommagés au cours de l'évolution pathobiologique de la GVH, bien que d'autres organes du corps humain puissent être également affectés [25]
Les patients dont le système immunitaire est déprimée et qui reçoivent les globules blancs d'un autre individu présentent un risque particulièrement élevé de contracter la maladie.5 tels que les patients ayant subi une chimiothérapie intensive produisant une aplasie ou les enfants nés avec des troubles d'immunodéficience. De même, un patient qui reçoit une transfusion sanguine d'un donneur qui est homozygote pour un haplotype partagé avec le patient est incapable de rejeter les lymphocytes du donneur.[24]
Auparavant deux formes cliniques de GVHD ont été définies : celle qui se produit dans les 100 premiers jours qui suivent la greffe, on parle de GVHD aiguë et celle qui se produit au delà des 100 premiers jours post-greffe, on parle alors de GVHD chronique [18] même si la manifestation clinique ne pouvait être distinguée de celle d'une GVHD aiguë. au cours des deux dernières décennies, ont profondément modifié la présentation et l'histoire naturelle des GVH aiguës et chroniques et remis en question les définitions précédentes.[26]
1.1. La maladie aigue du greffon contre l’hôte : (GVHDa)
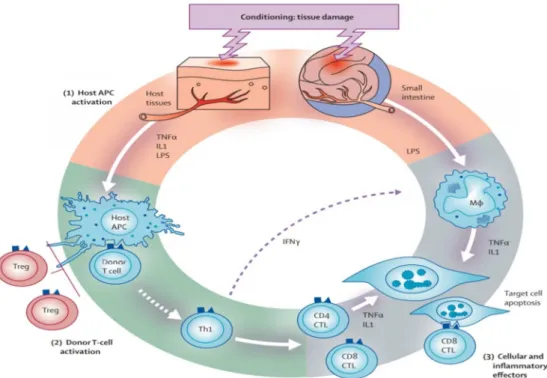
La GVH aiguë est un processus pro-inflammatoire induit en partie par les cellules T du donneur mature présentes dans l'inoculum de cellules souches ou de moelle osseuse qui sont polarisées en direction d'un phénotype de lymphocyte T helper 1 (TH1) et reconnaissent des disparités d'histocompatibilité mineures ou majeures entre le donneur et l'hôte. [23]
La GVH aiguë survient généralement entre 1 semaine et 2 mois après la greffe, le plus souvent au cours du premier mois. Mais peut survenir également au-delà de 3 mois chez les patients ayant reçu un conditionnement à intensité réduite, alors que les manifestations de GVHD aiguë et chronique peuvent être présentes simultanément, par exemple chez les patients traités par DLI
(l’infusion des lymphocytes du donneur).[26]
Par conséquent, le consensus actuel est que les manifestations cliniques, et non le délai d'apparition symptomatique après la transplantation, déterminent si le syndrome clinique de GVHD est considéré comme aigu ou chronique.[26]
Le délai d’apparition est influencé par le degré de disparité dans les antigènes HLA entre le donneur et le receveur. Après une greffe géno-identique, le délai d’apparition des premiers signes cliniques de la GVH est de 3 semaines, mais il est généralement raccourci d’une semaine après une greffe non apparentée. Ce délai entre la greffe et l’apparition de la GVH correspond à la prolifération et à la différenciation des lymphocytes T transfusés, présents dans le greffon. [18]
Le diagnostic de la GVHDa est clinique mais sa confirmation nécessite une biopsie cutanée ou hépatique. Les manifestations cutanées sont les plus courantes et constituent souvent le signe de la maladie.[28]
Martin et ses collègues ont noté que au début de la GVH aiguë, les régions touchées comprenaient la peau (81% des patients), le tractus gastro-intestinal (54%) et le foie (50%) . [1]
1.2. La maladie chronique du greffon contre l’hôte (GVHDc) La maladie chronique du greffon contre l'hôte (GVHD) est le problème le plus courant sans récidive qui affecte les survivants à long terme de la greffe allogénique de cellules hématopoïétiques. [27]
Elle a été définie à l'origine comme survenant après les 100 premiers jours post-TCSH est maintenant connu pour avoir une présentation clinique caractéristique, qui ressemble à des maladies vasculaires auto-immunes et est
distincte de celle de la GVHD aiguë. La GVH chronique survient chez 30 à 65% des patients allogéniques HSCT, peut être très débilitante dans sa forme extensive et a un taux de mortalité de 30 à 50% sur 5 ans qui est principalement due à dysrégulation immunitaire et infections opportunistes. [5]
La GVH chronique peut être due à une altération de l'éducation thymique d'émigrants récents de la moelle osseuse à cellules T et à la médiation d'un processus fibrotique, comme elle peut survenir après une GVHD aigue. [23] L'activation des cellules T du donneur par les cellules présentant l'antigène de l'hôte déclenche une cascade d'événements qui mène finalement à la destruction des tissus dans les organes cibles de la GVHD tels que : [23]
La peau et les ongles et les muqueuses : zones d’hypo- ou hyperpigmentation, sclérodermie, lichen plan
Les yeux et la bouche : syndrome sec Le tube digestif : perte d'appétit
Le foie : ictère ou, à un moindre degré, une anomalie des tests hépatiques.
le diagnostic de GVHD chronique nécessite au moins une manifestation diagnostique de GVHD chronique ou au moins une manifestation distinctive, le diagnostic étant confirmé par une biopsie pertinente, des tests de laboratoire ou une radiologie dans le même organe ou dans un autre. [26]
II. Rappel histologique
A. Embryologie de la peau : [4], [11]
La peau est constitué de : [4]
La couche superficielle ou épidermique provient de l’ectoblaste superficiel.
La couche profonde ou derme d’origine du mésoblastique Epiderme :
Le 2eme mois de la vie intra-utérine, la couche monocellulaire d’ectoblaste qui recouvre la surface de l’embryon va se diviser pour donner naissance à :[4]
Une couche de cellules aplaties, le péri derme. Puis à la couche intermédiaire.
A la fin du 4ème mois ; l’épiderme acquit sa disposition définitive et comporte ainsi quatre couches : o Granuleuse, de Malpighi et cornée. Les mélanocytes : proviennent des crêtes neurales et ne colonisent que secondairement l’épiderme où, à terme, ils sont exclusivement situés dans la couche basale de l’épiderme [11]
Cellule de Merkel : Ce sont des cellules neuro-épithéliales, qui dérivent des cellules souches de l’épiderme fœtal et qui ont une fonction de mécanorécepteur [11]
La jonction dermo-épidermique : [11]
Des papilles dermiques dites primaires sont présentes dès le 3e mois de la vie intra-utérine. Secondairement à leur sommet, l’épiderme prolifère et s’enfonce dans la papille, créant une crête épidermique au sommet de laquelle débouche un canal excréteur de glande sudoripare, entourée de deux papilles dermiques secondaires.
Derme :
Au début du 4eme mois La partie superficielle du dérmomyotomes provenant du mésoblaste prend l’aspect du mésenchyme et glisse sous l’ectoblaste pour donner le tissu cellulaire sous cutané et le derme d’où le nom de dérmatome [4]
B. Histologie de la peau normale : [8],[9],[10],[11]
La peau est constituée de 3 couches principales : l’épiderme, épithélium d’épaisseur variable, qui repose sur un tissu conjonctif, le derme, et l’hypoderme, couche conjonctivo-adipeuse.
C’est une barrière entre le milieu extérieur et intérieur de notre corps, la peau est un organe complexe dont le fonctionnement a deux finalités : [8]
la première, assurer la communication entre notre propre organisme et le milieu environnant
la deuxième, protéger notre organisme des agressions extérieures
1. L’épiderme :[11] ,[8]
L’épiderme mesure, suivant les zones de l’organisme, de 1 à 4 millimètres. Il est le plus fin au niveau des paupières où il mesure environ 0,1 millimètre, il est plus épais au niveau des paumes et plantes de pieds où là, il peut atteindre 1 millimètre. Le derme est 20 fois plus épais, il est le plus épais au niveau du dos où il peut atteindre 3 à 4 millimètres.
Il est en constant renouvellement. C’est un épithélium stratifié pavimenteux orthokératosique.
Il est normalement constituéde 4 types cellulaires
Figure 2: Les 4 populations cellulaires de l’épiderme [11]
1 = keratinocytes 2 = melanocytes
3 = cellules immunocompetentes 4 = cellules de Merkel
Les kératinocytes représentent 80 % des cellules de l’épiderme. Ce sont eux qui en migrant, donnent à l’épiderme ses caractéristiques morphologiques : stratification en plusieurs couches et cellules superficielles pavimenteuses et anucléés. Les 20 % d’autres cellules de l’épiderme sont dispersées entre les kératinocytes. Elles sont mal vues sur la préparation histologique standard. Ce sont les mélanocytes, les cellules immunocompétentes (cellules de Langerhans et lymphocytes) et les cellules de Merkel.
1
2
3 4
1.1. Kératinocytes
Les kératinocytes, d’origine ectoblastique, cellules principales de l’épiderme assurent trois grandes fonctions, en rapport avec des structures morphologiquement individualisables :
la cohésion de l’épiderme en rapport avec le cytosquelette et les systèmes de jonction des kératinocytes entre eux,
une fonction de barrière entre les milieux intérieur et extérieur en rapport avec la différenciation terminale des kératinocytes en cornéocytes,
la protection contre les radiations lumineuses en rapport avec les mélanosomes de stade IV qu’ils ont phagocyté.
Les kératinocytes de l’épiderme se répartissent dans 4 couches qui sont bien visibles en microscopie optique et dénommées de la profondeur à la superficie : couche basale, couche spineuse, couche granuleuse et couche cornée (compacte, puis desquamante).
Cette nomenclature désuète correspond à des signes vus en microscopie optique : “les épines” qui
entourent le contour des kératinocytes dans la couche spineuse, “des grains” basophiles dans la couche granuleuse...
Cette stratification correspond aux changements de forme et d’aspects des kératinocytes lorsqu’ils migrent en se différenciant de la profondeur vers la superficie de l’épiderme.
1.1.1. La couche basale :
De l’épiderme est formée de l’ensemble des kératinocytes directement en contact avec la jonction dermo-épidermique sur laquelle ils s’accrochent.
Ils forment une seule assise de cellules cylindriques, relativement claires, au cytoplasme et au noyau allongés avec un grand axe perpendiculaire à la jonction dermo-épidermique.
Les kératinocytes basaux comprennent 3 populations indistinguables morphologiquement, mais différentes fonctionnellement :
les cellules souches de l’épiderme, particulièrement abondantes au niveau des crêtes épidermiques interpapillaires,
les cellules amplificatrices se divisant avant d’entrer dans le compartiment de différenciation,
les cellules post-mitotiques qui restent en position basale. 1.1.2. Couche spineuse :
Les kératinocytes qui ont quitté la couche basale deviennent polygonaux, tandis que leur noyau s’arrondit et leur cytoplasme devient plus foncé ; la rétraction du cytoplasme due à des artéfacts de préparation en microscopie optique standard, donne un aspect épineux à ces kératinocytes, d’où le nom de couche spineuse . Les épines correspondent aux desmosomes qui accrochent les kératinocytes entre eux.
1.1.3. Couche granuleuse :
Le cytoplasme et le noyau des kératinocytes s’aplatissent, leur grand axe devenant parallèle à la jonction dermo-épidermique. C’est l’apparition de granulations basophiles dans le cytoplasme des kératinocytes qui définit cette couche.
1.1.4. Couche cornee :
Les kératinocytes perdent brutalement leur noyau ; ils deviennent des cornéocytes, leur cytoplasme est occupé par des fibres de kératines enrobées d’une substance amorphe qui renferme une protéine ultrarésistante: L’involucrine sert d’amorce à la fixation des autres molécules de l’enveloppe cornée. Elle est aussi liée de même que l’envoplakine aux lipides du cément intercellulaire par des liaisons covalentes.
Aux paumes et aux plantes, ces cellules cornées restent distinctes les unes des autres et forment une couche très épaisse.
Les kératinocytes migrent à travers l’épiderme depuis les couches basales jusqu’aux cellules cornées en 3 semaines en moyenne pour une peau normale ils ont un rôle fondamental comme barrière cutanée. En effet, son rôle protecteur assuré par la couche cornée est la résultante de modifications biochimiques, métaboliques et immunologiques qui se font au niveau du kératinocytes tout au long de sa migration de la couche basale jusqu’à sa desquamation finale.
Néanmoins, il est important de savoir qu’aujourd’hui la fonction des kératinocytes ne se limite pas uniquement à un rôle de barrière, mais que ce sont également des cellules qui ont une activité immunologique à part entière, pouvant ainsi exprimer des antigènes de classe et certaines molécules d’adhésion comme (ICAM1) leur conférant une activité de cellules présentatrices d’antigènes. Ils produisent aussi de nombreuses cytokines (Interleukine-1, IL-8, IL-6, facteur de nécrose tumorale (TNF)…).
1.2. Mélanocytes :
Les mélanocytes constituent la deuxième grande population cellulaire de l’épiderme. Leur fonction est la synthèse des mélanines : phéomélanines et eumélanines, dans des organites spécialisés, les mélanosomes qui sont ensuite transférés aux kératinocytes.
Les mélanines ont à leur tour deux fonctions :
(1) Elles donnent à la peau sa “couleur ” les phéomélanines étant des pigments jaunes-rouges et les eumélanines, des pigments brun-noirs ; la pigmentation constitutive s’oppose à la pigmentation “facultative” communément appelée bronzage qui apparaît après irradiation par les ultraviolets.
(2) Les eumélanines ont un rôle photoprotecteur. En revanche, sous l’action des radiations lumineuses, les phéomélanines sont carcinogènes.
La repartition entre pheomelanines et eumelanines est a l’origine du phototype cutane
La morphologie :
Elle varie avec la technique de préparation des échantillons.
Après fixation et coloration standard, les mélanocytes apparaissent le plus souvent comme des cellules arrondies et claires, à noyau rond et dense, situées entre les kératinocytes basaux de l’épiderme et faisant souvent saillie dans le derme. Les dendrites ne sont pas vues. Dans le cas particulier la pigmentation suprnucaléaire est visible sur les préparations standards.
Figure 3: Histologie standard des melanocytes de l’epiderme interfolliculaire [11]
1 = couche basale , 2 = melanocyte,3 = couche spineuse , 4 = couche granuleuse,
5 = couche cornee, 6 = jonction dermo-epidermique ,7 = derme
– Après congélation et DOPA réaction, les mélanocytes apparaissent comme des cellules dendritiques, avec un corps cellulaire situé entre les kératinocytes basaux de l’épiderme (1 mélanocyte pour 10 kératinocytes basaux) et des prolongements entre les kératinocytes supra-basaux, l’ensemble formant une unité de mélanisation (1 mélanocyte pour 36 kératinocytes basaux et suprabasaux). Ces mélanocytes de morphologie dendritique n’ont rien à voir avec les cellules dendritiques présentatrices d’antigènes, en particulier avec les cellules de Langerhans de l’épiderme.
1.3. Les cellules de langerhans :
Les cellules de Langerhans, troisième population cellulaire de l’épiderme, représentent 3 à 8% des cellules épidermiques.
Elles appartiennent au groupe des cellules dendritiques (CD) présentatrices d’antigènes aux lymphocytes T, transépithéliales. En effet, les cellules de Langerhans sont d’abord produites au niveau des organes hématopoïétiques ;
5 2 1 3 4 6
elles peuvent aussi être produites in vitro à partir de précurseurs CD34+ de la moelle hématopoïétique, en présence de de facteur de stimulation de colonies de macrophages granulocytes (GM-CSF) et de TNFα ou de monocytes circulants, en présence de GM-CSF, d’IL4 et de Le Facteur de croissance transformant bêta (TGF-β)
Elles vont ensuite migrer vers l’épiderme, s’y installer, y acquérir leur morphologie dendritique et un phénotype spécifique. Là, dans l’épiderme, la fonction des cellules de Langerhans est de capturer les exoantigènes par la voie des endosomes, de les apprêter et de les réexprimer en surface avec les molécules de classe II du complexe majeur d'histocompatibilité (CMH). Les cellules de Langerhans migrent ensuite à travers l’épiderme, puis le derme vers le système lymphatique où dans la lymphe elles prennent l’aspect de cellules voilées.
Enfin, elles gagnent le cortex profond des ganglions lymphatiques où elles prennent le nom de cellules interdigitées. C’est là qu’elles présentent l’antigène sous forme de peptides associés aux molécules de classe II du complexe majeur d’histocompatibilité, préférentiellement aux lymphocytes T CD4+ de type Th1. Ce sont les seules cellules présentatrices d’antigènes, capables de présenter un antigène à un lymphocyte T naïf.
Après fixation et coloration standard, les cellules de Langerhans apparaissent comme des cellules claires, à noyau encoché, situées le plus souvent au niveau de la couche granuleuse de l’épiderme.
Après congélation et immunohistochimie des antigènes membranaires, les cellules de Langerhans apparaissent comme des CD avec un corps cellulaire situé le plus souvent au niveau de la couche granuleuse et des prolongements entre les kératinocytes supra-basaux
1.4. Les cellules de Merkel :
Constituent la quatrième population cellulaire de l’épiderme. Ce sont des cellules neuroépithéliales, qui dérivent des cellules souches de l’épiderme fœtal et qui ont une fonction de mécanorécepteur. Ces cellules sont particulièrement abondantes au niveau des lèvres, des paumes, de la pulpe des doigts et du dos des pieds.
Au Microscopie électronique À faible grossissement, les cellules de
Merkel de l’épiderme interfolliculaire apparaissent en règle comme des cellules isolées, situées entre les kératinocytes basaux, au contact d’une terminaison nerveuse. Ce sont des cellules ovalaires, à grand axe souvent parallèle à la jonction dermo-épidermique, à noyau dense, contourné ou indenté .
À fort grossissement, elles présentent dans leur cytoplasmede très nombreuses “vésicules à coeur dense” : vésicules de 80 à 100 nm de diamètre, à centre très dense aux électrons, entouré d’un halo clair de 8 à 10 nm . Ces vésicules sont regroupées à un pôle de la cellule, en général à proximité d’une terminaison nerveuse, alors que l’appareil de Golgi associé à de nombreuses vésicules claires, est de l’autre côté du noyau
2. Jonction dermo-épidermique :[11],[8]
Elle forme une ligne ondulante de crêtes correspondant à des « papilles » dermiques.
En microscope optique, la jonction dermo-épidermique n’est pas individualisée après une coloration de routine ; elle n’est vue qu’après colorations spéciales : , colorationargentique ou Giemsa lent sur coupes semi-fines. Elle apparaît entre les kératinocytes basaux et le derme papillaire comme
une ligne ondulée, fine et homogène, de 0,5 à 1 μ d’épaisseur, où alternent les saillies de l’épiderme dans le derme dites “crêtes épidermiques” et les saillies du derme dans l’épiderme dites “papilles dermiques”. Au niveau de la peau fine, les papilles dermiques sont distribuées au hasard et leur présence ne se traduit pas au niveau de la surface de l’épiderme. Au niveau de la peau épaisse (paumes et plantes), les papilles dermiques se traduisent en surface par les dermatoglyphes.
La jonction dermo-épidermique se prolonge sans solution de continuité autour des annexes cutanées, follicules pilosébacés et glandes sudoripares
En microscopie électronique Examinée de l’épiderme vers le derme, elle comprend :
(1)la membrane cytoplasmique des cellules basales de l’épiderme (kératinocytes, mélanocytes et cellules de Merkel)
(2) la lamina lucida claire aux électrons de 20 à 40 nm d’épaisseur
(3) la lamina densa dense aux électrons , d’épaisseur variable avec l’âge (30 à 60 nm) .
En plus de cette ultrastructure basique, similaire à celle des autres lames basales de l’organisme, la jonction dermoépidermique présente au niveau des kératinocytes basaux des complexes d’ancrage de l’épiderme sur le derme, constitués par un hémidesmosome, des filaments d’ancrage, un épaississement de la lamina densa, des fibrilles d’ancrage et des plaques d’ancrage dermiques.
3. Derme :
Véritable charpente de la peau, C’est un tissu conjonctif qui est principalement composé d’une matrice extracellulaire , son épaisseur varie en fonction de sa localisation, atteint un maximum de 4 mm
![Figure 1: Montrant l’histologie normal de la peau composé de ces trois couches [39]](https://thumb-eu.123doks.com/thumbv2/123doknet/14391354.701204/49.892.219.671.677.996/figure-montrant-l-histologie-normal-peau-composé-couches.webp)
![Figure 2: Les 4 populations cellulaires de l’épiderme [11]](https://thumb-eu.123doks.com/thumbv2/123doknet/14391354.701204/50.892.126.747.484.652/figure-populations-cellulaires-l-épiderme.webp)
![Figure 7: Macrophage en microscopie électronique mélanophages[10]: macrophage ayant phagocyté des mélanosomes (fl èche)](https://thumb-eu.123doks.com/thumbv2/123doknet/14391354.701204/64.892.340.559.106.341/figure-macrophage-microscopie-électronique-mélanophages-macrophage-phagocyté-mélanosomes.webp)
![Figure 8: Mastocytes en microscopie optique : le noyau disparaît sous les granulations cytoplasmiques [10]](https://thumb-eu.123doks.com/thumbv2/123doknet/14391354.701204/66.892.286.608.107.315/figure-mastocytes-microscopie-optique-noyau-disparaît-granulations-cytoplasmiques.webp)
![Figure 10: Vascularisation et innervation du derme et hypoderme [96]](https://thumb-eu.123doks.com/thumbv2/123doknet/14391354.701204/69.892.199.700.318.630/figure-vascularisation-innervation-derme-hypoderme.webp)
![Figure 11: La cascade aiguë globale de GVHD [5]](https://thumb-eu.123doks.com/thumbv2/123doknet/14391354.701204/71.892.150.781.657.958/figure-cascade-aiguë-globale-gvhd.webp)
![Figure 12: Facteurs cruciaux dans le développement de la GVHD chronique. [5]](https://thumb-eu.123doks.com/thumbv2/123doknet/14391354.701204/72.892.146.800.115.429/figure-facteurs-cruciaux-développement-gvhd-chronique.webp)
![Figure 13: Les trois phases de la physiopathologie de la GVHDa.[6]](https://thumb-eu.123doks.com/thumbv2/123doknet/14391354.701204/73.892.167.709.163.711/figure-trois-phases-physiopathologie-gvhda.webp)
![Figure 14: Rôle des DAMPs et des nouvelles cytokines dans la pathogenèse de la GVHD [2]](https://thumb-eu.123doks.com/thumbv2/123doknet/14391354.701204/75.892.134.773.102.384/figure-rôle-damps-nouvelles-cytokines-pathogenèse-gvhd.webp)