Université de Sherbrooke
Effets des mobilisations de type SNAG combiné aux exercices de type auto-SNAG dans le traitement des céphalées cervicogéniques
Par
Jean-Philippe Paquin
Programme de recherche en sciences de la santé
Mémoire présenté à la Faculté de médecine et des sciences de la santé en vue de l’obtention du grade de maitre ès sciences (M. Sc.)
en sciences de la santé
Sherbrooke, Québec, Canada 17 Décembre 2020
Membres du jury d’évaluation
Yannick Tousignant-Laflamme, Ph.D., École de réadaptation (directeur) Jean-Pierre Dumas, Ph.D., École de réadaptation (codirecteur)
Nathaly Gaudreault, Ph.D., École de réadaptation (membre interne au programme) François Desmeules, Ph.D., Faculté de médecine, Université de Montréal (membre
externe au programme) © Jean-Philippe Paquin, 2020
SOMMAIRE
Effets des mobilisagtions de type SNAG combinées aux exercices d’auto-SNAG dans le traitement des céphalées cervicogéniques : une étude pilote
Par
Jean-Philippe Paquin
Programme de recherche en sciences de la santé
Mémoire présenté à la Faculté de médecine et des sciences de la santé en vue de l’obtention du grade de maitre ès sciences (M. Sc.) en sciences de la santé
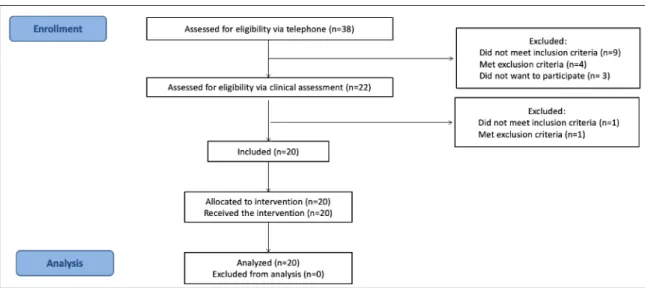
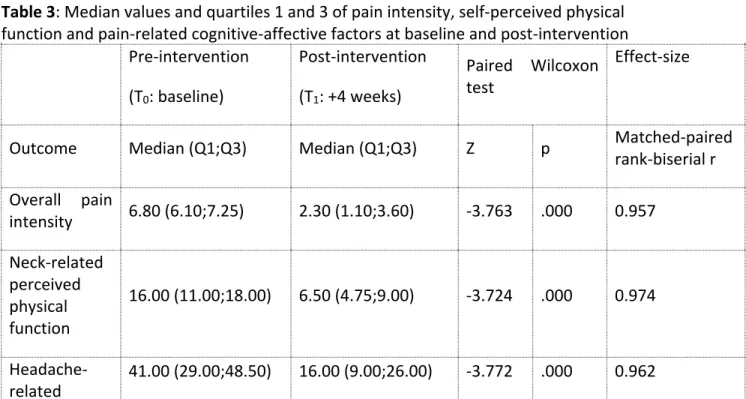
Les maux de tête (céphalées) touchent 90 % de la population générale et sont de causes multiples. La céphalée cervicogénique (CCG), qui se définit comme une céphalée originant de la colonne cervicale, serait responsable de 15 à 20 % des céphalées chroniques et affecterait 53 % des gens souffrant de trouble associé à l’entorse cervicale. Cette pathologie représente un défi significatif pour les cliniciens en raison de sa complexité diagnostique, de l’hétérogénéité de sa présentation clinique et de l’état souvent chronique des patients. Nous présenterons d’abord dans ce mémoire une revue une revue critique de la littérature portant sur un test clinique grandement utilisé dans le dépistage de la CCG, soit le test de flexion-rotation cervicale (TFRC). Par la suite, nous déterminerons l’effet à court-terme d’un traitement en physiothérapie combinant les mobilisations avec mouvements de type Sustained Natural Apophyseal Glide (SNAG) avec un exercice de type auto-SNAG sur l’intensité, la fréquence et la durée de la douleur de la CCG (variable dépendante principale), l’amplitude articulaire cervicale, le test de flexion-rotation cervicale (TFRC), les capacités fonctionnelles, les croyances et comportements d’évitement, la pensée catastrophique et la kinésiophobie (variables dépendantes secondaires). En utilisant un devis quasi-expérimental prospectif avec un seul groupe (n=20) avec mesures pré et immédiatement post-intervention, nous avons observé une amélioration statistiquement et cliniquement significative sur plusieurs sphères de la CCG incluant l’intensité de la douleur (D post-intervention : -4.5; ES : 0.957), la mobilité cervicale globale, l’amplitude rotatoire spécifique au segment C1-C2 (D post-intervention : 9.5o; ES : 0,421), la perception
d’incapacité reliée au cou (D intervention : -9.5; ES : 0.974), et aux céphalées (D postintervention : 25; ES : 0.962) et la catastrophisation de la douleur (D postpostintervention : -20; ES : 0.986) suite à l’application des mobilisations de type SNAG et des exercices de type auto-SNAG au segment C1-C2 sur une période de quatre semaines. Nous clorons ce mémoire avec une exploration des propriétés prédictives du TFRC dans l’identification des patients répondant de façon favorable à cette approche.
Mots-clés : céphalée cervicogénique, physiothérapie, SNAG, mobilisation avec mouvement, exercice, test de flexion-rotation cervicale
SUMMARY
Effects of SNAG mobilization combined with a self-SNAG home exercise for the treatment of cervicogenic headache: A pilot study
By
Jean-Philippe Paquin
Programme de recherche en sciences de la santé
Thesis presented at the Faculty of medicine and health sciences for the obtention of the degree of maître ès sciences (M.Sc.) in health sciences
Headache is a highly prevalent painful symptom affecting up to 90% of the general population. Cervicogenic headache (CGH), a subtype of headache caused by a disorder of the neck, represents 15% to 20% of all chronic headaches and 53% of persistent headaches following a whiplash injury. CGH is a challenging condition for clinicians because of its complexity in diagnosis, its heterogenous clinical presentation and its chronicity.
In this thesis, we first propose a critical analysis of the actual literature in regards to the cervical flexion-rotation test (CFRT), a widely used manoeuver in the diagnosis of CGH. Afterwords, we will determine the effect of a physical therapy intervention consisting of C1-C2 SNAG mobilisations combined with self-SNAG home-exercise program on pain intensity (main dependant variable), frequency and duration, active cervical range of motion, cervical flexion-rotation test, self-perceived physical function, fear-avoidance beliefs, pain catastrophizing and kinesiophobia (secondary dependant variables). We used a prospective quasi-experimental single-arm design where patients with CGH (n=20) received eight physical therapy treatments using a C1-C2 rotational SNAG technique combined with a C1-C2 self-SNAG rotation exercise over a four-week period. The intervention produced statistically and clinically significant improvement on pain intensity (D post-intervention: -4.5; ES : 0.957), CFRT (D post-intervention : 9.5o; ES : 0,421) ,
neck-related (D post-intervention : -9.5; ES : 0.974) and headache-neck-related (D post-intervention : -25; ES : 0.962) physical function and pain catastrophizing (D post-intervention : -20; ES : 0.986). Finally, we will explore the predictive value of the CFRT in the identification of reponders to our approach in the CGH sufferers.
Keywords : cervicogenic headache, physical therapy, SNAG, mobilisation with movement, exercise, cervical flexion-rotation test
TABLE DES MATIÈRES
Chapitre 1 : Introduction ... 3
Chapitre 2 : Recension des écrits ... 4
2.1 Physiopathologie ... 4
2.2 Diagnostic clinique ... 5
2.3 Utilité du TFRC dans le diagnostic que la CCG ... 6
2.3.1 Article 1 ... 8
2.4 Déficits physiques associés à la CCG ... 23
2.4.1 Altérations posturales ... 23
2.4.2 Altérations musculaires ... 24
2.4.3 Altérations de mobilité ... 25
2.5 Influence des facteurs cognitivo-affectifs sur la céphalée ... 25
2.6 Prise en charge de la CCG en physiothérapie par l’approche Mulligan ... 27
Chapitre 3 : Objectifs et hypothèses de recherche ... 31
3.1 : Objectifs de recherche ... 31
3.2 : Hypothèses de recherche ... 31
Chapitre 4: Article 2: Méthodologie et résultats ... 32
Chapitre 5 : Discussion ... 63
5.1 L’importance de l’optimisation des données biomécaniques dans l’évaluation et la prise en charge de la CCG : du diagnostic aux réponses cliniques. ... 63
5.2 L’importance de l’intégration des composantes cognitivo-affectives de la CCG en raison de leur influence sur la réponse des clients aux traitements de physiothérapie . 66 5.3 Implications cliniques potentielles ... 67
5.4 Forces et limites de l’étude ... 69
5.5 Perspective future ... 73
Chapitre 6 : Conclusion ... 76
ANNEXE 1 : APPROBATION DU COMITÉ D’ÉTHIQUE ... 84
ANNEXE 2 : FORMULAIRE D’INFORMATION ET DE CONSENTEMENT À LA RECHERCHE ... 86
ANNEXE 3 : PUBLICITÉ POUR LE RECRUTEMENT DES PARTICIPANTS ... 94
ANNEXE 4 : FORMULAIRE D’ÉVALUATION DES PARTICIPANTS À T0 ... 96
ANNEXE 5 : FORMULAIRE D’ÉVALUATION DES PARTICIPANTS À T1 ... 100
ANNEXE 6 : QUESTIONNAIRES AUTO-RAPPORTÉS À T0 ET T1 ... 101
LISTE DES FIGURES
Figure 1 : Test de flexion-rotation cervicale (TFRC) ... 6 Figure 2 : Mobilisation rotatoire de type SNAG au segment C1-C2 ... 29 Figure 3 : Exercice de type auto-SNAG en rotation au segment C1-C2 ... 29
LISTE DES ABRÉVIATIONS
ACP Association Canadienne de la Physiothérapie IHS International Headache Society
CCG/CGH Céphalée Cervicogénique/Cervicogenic Headache
TFRC/CFRT Test de Flexion-Rotation Cervicale/ Cervical Flexion-Rotation Test SNAG Sustained Natural Apophyseal Glide
Sn Sensibilité / Sensitivity Sp Spécificité / Spécificity
HA Headache
CROM Cervical Range Of Motion
TTH Tension Type Headache
CHISG Cervicogenic Headache International Study Group
ROM Range Of Motion
CCFT Craniocervical Flexion Test
IASP International Association for the Study of Pain NDI Neck Disability Index
MCID Minimal Clinically Important Difference HDI Headache Disability Inventory
FABQ Fear Avoidance Beliefs Questionnaire
FABQ-PA Fear Avoidance Beliefs Questionnaire – Physical Activity TSK Tampa Scale for Kinesiophobia
PCS Pain Catastrophizing Scale
MSK Musculoskeletal
ES Effect-size
Q1 Premier Quartile
REMERCIEMENTS
Je tiens à remercier les professeurs Yannick Tousignant-Laflamme et Jean-Pierre Dumas qui ont grandement guidé mon mémoire et m’ont apporté leur soutien tout au long de ce projet.
Je voudrais également exprimer ma reconnaissance envers les collègues et amis qui m’ont apporté leur soutien moral et intellectuel tout au long de ma démarche, avec une mention spéciale à mes amis Louis-David et Sébastien, qui m’ont apporté de judicieux conseils à travers toutes les étapes de ce mémoire.
CHAPITRE 1 : INTRODUCTION
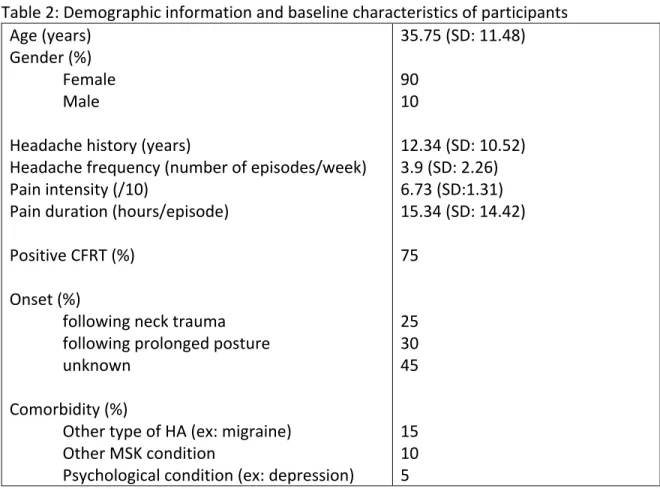
Les maux de tête (céphalées) touchent 90 % de la population générale (Schappert, 1995) et sont de causes multiples. Le diagnostic est établi en fonction de la principale cause pathophysiologique présumée et/ou d’un ensemble de symptômes cliniques. Selon l’International Headache Society (IHS) (« IHS, 2018), il existe plus de 200 types et sous-types de céphalée, dont la céphalée cervicogénique (CCG). Ce type de mal de tête se définit comme une céphalée originant de la colonne cervicale et causée par un désordre de ses composantes osseuses, discales et/ou des tissus mous, habituellement associée, mais non invariablement, à des douleurs cervicales (Olesen, 2013). Il est régulièrement rencontré en physiothérapie. Selon certains auteurs (Nilsson, 1995), la CCG serait responsable de 15 à 20 % des céphalées chroniques. Elle affecterait 53 % des gens souffrant de trouble associé à l’entorse cervicale (Lord et al., 1994). Cette pathologie entraîne un fardeau important sur la qualité de vie des patients atteints (Van Suijlekom et al., 2003).
Le diagnostic de CCG représente un défi important puisqu’elle partage plusieurs caractéristiques avec d’autres types de céphalée, dont la migraine et la céphalée de tension (Gwendolen Jull & Hall, 2018; Nicholson & Gaston, 2001). De plus, une certaine proportion des patients consultant pour des maux de tête souffre de céphalées mixtes, c’est-à-dire de maux de tête ayant simultanément plusieurs causes différentes (Gwendolen Jull & Hall, 2018). De ces faits, il est souvent ardu pour le clinicien de d'établir avec certitude un diagnostic pour un sous type de céphalée. Ces difficultés s’expliquent partiellement par la présence de critères diagnostiques vagues (Gwendolen Jull & Hall, 2018) et ne considérant pas la globalité du patient tel que suggéré par le modèle biopsychosocial de la santé. Ces lacunes s’observent dans la version la plus récente de la classification internationale des céphalées publiée par l’IHS (IHS, 2018), qui propose les critères diagnostiques suivants pour la CCG: 1) l’apparition des céphalées en relation temporelle avec l’apparition d’un désordre cervical, 2) l’amélioration des maux de tête parallèlement à l’amélioration de la problématique cervicale, 3) la réduction de la mobilité cervicale, 4) la réponse positive aux
tests de provocation et 5) l’abolition de la douleur suite à l’injection anesthésiante d’une structure cervicale.
Cliniquement, un des indicateurs les plus importants dans le diagnostic de la CCG est le signe d’une implication de la région cervicale, se traduisant souvent par une perte de mobilité, qui affecte davantage la région haute du rachis cervical, c’est-à-dire l’occiput (C0), l’atlas (C1) et l’axis (C2) (T Hall & Robinson, 2004; Ogince et al., 2007a; Zito et al., 2006). L’évaluation de ce déficit en clinique est souvent réalisée via le test de flexion-rotation cervicale (TFRC) (Dvořák et al., 1984), qui consiste à effectuer une rotation passive du cou alors que le rachis cervical est positionné en flexion complète. Ce test a pour objectif de différencier une perte de mobilité en rotation cervicale provenant la région cervicale haute (C0-C2) d’une restriction provenant des segments sous C2. Il a été bien démontré qu’une diminution de mouvement lors de cette manœuvre est associée à une restriction de rotation au segment C1-C2 (Takasaki et al., 2011). Cette déficience pourrait contribuer de façon importante aux symptômes reliés à la CCG.
Plusieurs modalités de traitement en physiothérapie sont utilisées en clinique pour diminuer la douleur et les incapacités reliées aux CCGs. Ces traitements incluent principalement la thérapie manuelle ainsi que différents types d’exercices (Dunning et al., 2016; Toby Hall et al., 2007; G. Jull et al., 2002; Kocjan, 2017; Mohamed et al., 2019; Put et al., 2016; Shin & Lee, 2014). La thérapie manuelle regroupe plusieurs types de techniques, dont les mobilisations de type Sustained Natural Apophyseal Glide (SNAG), qui consistent à appliquer manuellement une force dans un vecteur précis et maintenir cette force pendant que le patient exécute le mouvement limité afin que celui-ci puisse être exécuté sans douleur (Vicenzino, 2011). Cette technique, originellement décrite par Brian Mulligan, physiothérapeute néozélandais (Mulligan, 2010), peut s’accompagner d’un exercice à domicile, soit les auto-SNAGs (Toby Hall et al., 2007; Reid et al., 2014; Vicenzino, 2011). Lorsqu’effectuée au segment C1-C2, cette technique consiste à appliquer une force externe directement sur la vertèbre C1 pendant que le patient exécute une rotation active du cou. La technique peut être appliquée manuellement par le thérapeute (SNAG), mais également
par le patient (auto-SNAG) en utilisant une courroie ou une serviette (Vicenzino, 2011). Ce type de traitement pourrait devenir une avenue de traitement intéressante de la CCG. Nous nous sommes intéressés à documenter l’effet d’une prise en charge combinant les mobilisations et exercices de type SNAG sur différentes sphères de la douleur reliée aux CCGs présentant une perte de mobilité de la région cervicale haute
Le présent mémoire vise à : 1) poser un regard critique sur la valeur du TFRC chez les patients souffrant de CCG, 2) déterminer l’effet à court-terme, d’un traitement combinant les mobilisations avec mouvement de type SNAG combinées à un exercice d’auto-SNAG sur la douleur, l’amplitude de mouvement, la perception d’incapacité reliée au cou et aux céphalées et les facteurs cognitivo-affectifs reliés à la douleur et 3). explorer la valeur prédictive du TFRC à identifier les patients pouvant bénéficier de mobilisations de type SNAG combinées à un programme d’exercices de type auto-SNAG.
CHAPITRE 2 : RECENSION DES ÉCRITS
Dans ce chapitre, nous débuterons avec la présentation de la physiopathologie de la CCG afin de bien comprendre les bases anatomiques et biomécaniques qui sous-tendent l’utilisation de la modalité de traitement utilisée dans notre expérimentation. Nous aborderons ensuite les différents éléments-clés dans le diagnostic clinique de la CCG, puis nous enchaînerons avec la présentation d’une procédure clé dans l’évaluation clinique des patients avec céphalée, soit le TFRC. Par la suite, nous présenterons les altérations physiques les plus fréquentes chez cette population. Nous terminerons avec l’influence des facteurs cognitivo-affectifs, qui font partie intégrante de la présentation clinique des patients souffrants de douleur musculosquelettique.
2.1 Physiopathologie
La physiopathologie de la CCG peut être expliquée par la convergence neuronale au niveau du noyau trigéminal situé dans le tronc cérébral (Sessle, 1999). Ce noyau s’étend de la partie supérieure du tronc cérébral jusqu’à la moelle épinière, au niveau des vertèbres C3 et C4. Il reçoit des afférences provenant des structures de la colonne cervicale haute (typiquement des trois premiers nerfs cervicaux) ainsi que des structures du crâne et du visage. Dans le cas d’une pathologie douloureuse affectant un des nerfs cervicaux dont les neurones convergent vers le noyau trigéminal, la sensation douloureuse peut être ressentie dans une autre zone anatomique, dont les neurones convergent eux aussi par ce noyau (N Bogduk, 2001).
Les nerfs de la région cervicale haute innervent un nombre important de structures, dont les muscles de la région sous-occipitale et de la région cervicale moyenne postérieure et antérieure, les articulations vertébrales, les disques, les ligaments et capsules articulaires, la dure-mère et les vaisseaux sanguins (N Bogduk, 2001). Un processus pathologique affectant une ou plusieurs de ces structures modifiera l‘afférence des nerfs associés de la région cervicale, et donc, affectera le message envoyé au noyau trigéminal (N Bogduk, 2001). Ainsi une atteinte à une de ces structures est susceptible d’engendrer une céphalée.
Cette théorie a été validée par plusieurs études qui consistaient à induire une douleur à l’aide d’injections localisées à la colonne cervicale afin de déterminer la localisation des symptômes (Aprill et al., s. d.; Nikolai Bogduk et al., 2009; Cooper et al., 2007; Dwyer et al., 1990). D’autres études s’intéressant à la douleur référée musculaire ont démontré que des points gâchettes situés dans les muscles de la région cervicale amènent également des symptômes au niveau de la tête et pourraient donc être responsables de céphalées (Fernández-de-las-Peñas, 2015; Fernández-de-las-peñas & Simons, 2007; Pringle, 1999)
2.2 Diagnostic clinique
Le diagnostic de CCG représente un défi important puisqu’il partage plusieurs caractéristiques avec d’autres types de céphalée, dont la migraine et la céphalée de tension (Gwendolen Jull & Hall, 2018; Nicholson & Gaston, 2001). Plusieurs groupes d’experts ont proposé différents critères afin de permettre d’établir un diagnostic clair de la CCG, qui ne font toutefois pas consensus (Haldeman & Dagenais, s. d.). Cependant, les critères les plus fréquemment utilisés sont ceux du Cervicogenic Headache International Study Group (CHISG) (Sjaastad et al., 1990), qui incluent une douleur unilatérale, débutant à la région cervicale et provoquée par le mouvement ou la posture du cou et qui est soulagée par un bloc facettaire cervical. Ces critères ont démontré de bonnes propriétés dans la différenciation entre la CCG et la migraine (Sn : 100 %, Sp : 100 %) (Maurice B. Vincent, 2010) ainsi qu’entre la CCG et la céphalée de tension (Sn : 100 %, Sp : 86,2 %) (M B Vincent & Luna, 1999). Les blocs diagnostiques sont toutefois difficiles à appliquer en clinique, principalement dans le milieu de la réadaptation, puisqu’ils sont difficilement accessibles et présentent certains risques pour le patient.
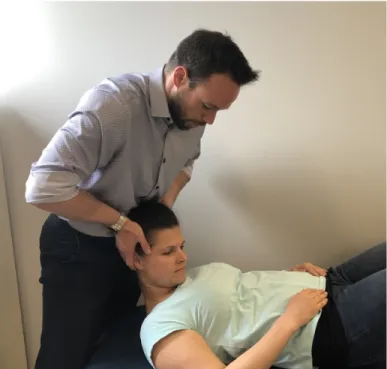
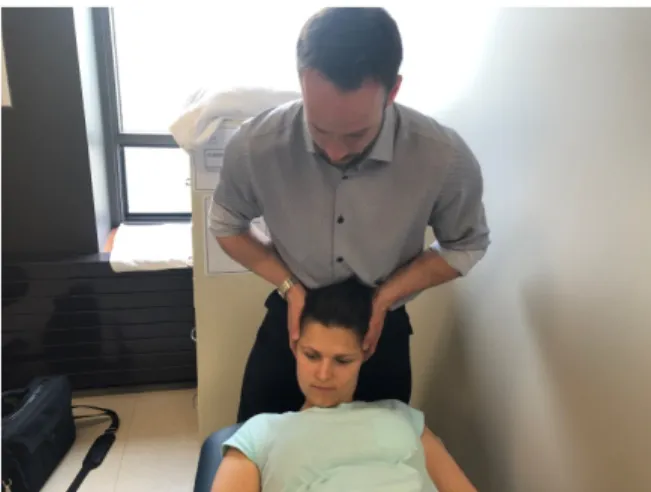
La diminution de mobilité crânio-vertébrale, quantifiable via le TFRC (figure 1), constitue un autre élément-clé dans le diagnostic clinique de la CCG (T Hall & Robinson, 2004; Ogince et al., 2007b). Dans plusieurs études, ce test a permis de mettre en lumière un déficit de mobilité chez les patients souffrant de CCG en comparaison à des sujets sains ainsi qu’à des patients souffrant d’autres types de céphalée (Bravo Petersen & Vardaxis, 2015; T. M. Hall, Briffa, Hopper, et al., 2010a, 2010b; T. M. Hall et al., 2008; T Hall & Robinson, 2004; Toby
Hall, Briffa, & Hopper, 2010; Toby Hall, Briffa, Hopper, et al., 2010; Hopper et al., 2013; Mohamed et al., 2019; Ogince et al., 2007b). De plus, cette manœuvre a démontré une bonne validité de construit quant à sa capacité à mesurer la rotation passive entre les vertèbres C1 et C2 (Takasaki et al., 2011), une bonne sensibilité (75 % à 91 %) (Toby Hall, Briffa, & Hopper, 2010; Ogince et al., 2007b) et spécificité (88 % à 92 %) (T. M. Hall et al., 2008; Takasaki et al., 2011) pour le diagnostic de la CCG ainsi qu’une bonne fidélité inter-évaluateur (κ = 0,85) (T. M. Hall et al., 2008). Il a également démontré une bonne capacité à différencier la CCG de la migraine puisqu’il est souvent positif chez les patients souffrant de CCG alors qu’il est typiquement négatif chez les patients migraineux (Ogince et al., 2007b). L’utilité clinique de cette manœuvre sera discutée dans la section 2.3.1 du présent mémoire.
Figure 1 : Test de flexion-rotation cervicale (TFRC)
2.3 Utilité du TFRC dans le diagnostic que la CCG
Le TFRC est un test grandement utilisé, tant dans la pratique clinique que dans différentes études, afin de quantifier la mobilité rotatoire au segment C1-C2 et de dépister les patients
souffrant de CCG. Nous nous sommes intéressés aux évidences scientifiques actuelles concernant le TFRC et avons analysé de façon critique ces dernières dans l’objectif de mettre en lumière les forces et limites de l’utilisation de ce test dans un contexte clinique et de recherche. Le résultat de cette revue de literature est présenté sous forme d’article.
2.3.1 Article 1
A perspective on the use of the Cervical flexion rotation test in the physical therapy management of headaches
Auteurs de l’article: Jean-Philippe Paquin, PT, M.Sc, Yannick Tousignant-Laflamme, PT, PhD, Jean-Pierre Dumas, PT, PhD.
Statut de l’article : soumis dans Disability and Rehabilitation
Avant-propos : J’évalue ma contribution à la soumission de cet article à 75 %. Pr Tousignant-Laflamme, Pr Dumas et moi avons fourni l’idée et le concept derrière ce commentaire clinique. Sous la supervision de mes directeurs de recherche, j’ai effectué la revue de la littérature, la sélection des articles, l’extraction des données, l’analyse et la synthèse des données, la rédaction et la soumission du manuscrit. Tous les auteurs ont révisé le manuscrit et fourni des conseils fort précieux avant sa soumission. Le manuscrit est présentement soumis au journal Disability and Rehabilitation et a été refusé.
ABRÉGÉ
Contexte : Le test de flexion-rotation cervicale (TFRC) est largement utilisé dans l’évaluation des déficits de mobilité de la colonne cervical haute ainsi que le diagnostic de la céphalée cervicogénique (CCG). Plusieurs études ont investigué ses différentes propriétés et les résultats obtenus démontrent que le TFRC a une bonne validité de construit dans la mesure de la rotation du segment vertébral C1-C2, une fidélité élevée à excellente ainsi que de bonnes propriétés diagnostiques pour la CCG. Toutefois, la qualité du standard de référence utilisé dans les dites études est questionnable.
Objectifs : Nous souhaitons 1) explorer la valeur du TFRC en tant que mesure d’une déficience et en tant que test diagnostique et 2) critiquer les données disponibles en regard de la validité du test
Principaux constats : le TFRC a démontré une fidélité élevée à excellente chez les physiothérapeutes novices et experts ainsi que des hautes valeurs de sensibilité et de spécificité dans le diagnostic de la CCG reliée au segment C1-C2. Toutefois, l’examen manuel de la colonne cervicale haute, utilisé comme standard de référence pour le diagnostic, a démontré une fidélité faible à modérée. De plus, toutes les études ont considéré le test positif lorsqu’une diminution de mobilité était présente. Toutefois, le point de démarcation pour la restriction de mobilité est variable selon les études et l’estimation visuelle de l’amplitude de mouvement, une méthode d’évaluation non-standardisée, a été le plus souvent utilisée pour évaluer la mobilité lors du TFRC. Conséquemment, la qualité des données probantes supportant la validité du TFRC est questionnable en raison du manque d’un réel standard de référence. En l’absence d’un meilleur standard de référence, les études futures devraient considérer l’ajout d’un outil de mesure valide afin de mesurer l’amplitude de mouvement lors du test.
ABSTRACT:
Background: The Cervical Flexion-Rotation Test (CFRT) is widely used in the assessment of upper cervical spine mobility impairments and in the diagnosis of cervicogenic headache (CGH). Many studies have investigated its different properties and the results show that the CFRT has good construct validity in the measurement of C1-C2 rotation as well as good to excellent reliability and diagnosis of CGH. Yet, the procedures associated to this test have limitations.
Purpose: We wanted to explore the value and criticize available data from the CFRT as an impairment measure and a procedure used for the diagnosis of CGH.
Results: The CFRT has shown good to excellent reliability amongst novice and expert physical therapists and demonstrated high sensitivity and specificity for the diagnosis of CGH. However, manual examination of the upper cervical spine, a non-standardised method of assessment, which served as the gold standard in the establishment of the diagnosis, has shown low to moderate reliability. Consequently, the quality of evidence supporting the validity of the CFRT is most likely biased. In the absence of a better gold standard, caution should be applied in the interpretation of the results of the CFRT, has the LR+ are likely to be overestimated.
Keywords: Cervicogenic headache, physiotherapy, Cervical Flexion-Rotation Test, diagnostic, pain, validity
INTRODUCTION
Estimated at 90%, the prevalence of headache (HA) is very high in the general population [1]. The International Headache Society (IHS) states that the diagnosis of HA is determined according to its main pathophysiological source [2]. Accordingly, when the cervical spine is identified as the source, HA is then labelled as cervicogenic headache (CGH). CGH is defined as a HA resulting from a disorder involving any structure of the neck, including bony, muscular and other soft tissue elements [2] and represents between 15% to 20% of all chronic HAs [3]. CGH also explains a majority (53%) of HAs associated to a whiplash injury [4]. Thus, CCG is condition is commonly seen in physical therapy practice.
Although the precise underlying mechanisms are not fully understood, evidence show that CGH can specifically arise from upper cervical spine joints, particularly the C1-C2 zygapophyseal joints [5-7]. As a result, one of the main clinical features of CGH is the loss of mobility during active cervical range of motion [2,8-11]. Thus, CGH is strongly associated to hypomobility of the upper cervical spine [12-15].
Movement deficits, specific to the upper cervical spine segments, can be measured using the cervical flexion-rotation test (CFRT). The procedures of this test, first described by Dvorak in 1984 [16], are used to differentiate a restriction of rotation mobility occurring in the upper cervical spine (C0-C2 segments) from a restriction occurring in the segments below C2. Evidence support the ability of the CFRT to isolate the rotation movement of the upper cervical spine [16,17], more specifically when a passive neck rotation in supine is performed, while the cervical spine in fully flexed [18]. This was confirmed by Takasaki et al [19], who demonstrated that most of cervical rotation movement occurs at C1-C2 when the neck is in a flexed position, while the other segments remain relatively stable (see Figure 1). Magnetic resonance imaging made it possible to quantify (in vivo), during the CFRT, the
amount of cervical rotation at each level from occiput to C4. During this test, a 44o rotation
on both sides is considered as “normal” range of motion [20,21].
Figure 1: The Cervical Flexion-Rotation Test
Thus, considering that the CFRT has demonstrated good validity in he assessment of C1-C2 mobility deficits [19], could it be used to support the diagnosis of C1-C2 related CGH? Furthermore, as the CFRT informs about movement impairment (versus pain provocation), could it be useful for other purposes, such as treatment guidance, particularly for rehabilitation approaches.
DIAGNOSTIC TEST, MOVEMENT IMPAIRMENT MEASURE OR BOTH?
The diagnostic properties of the CFRT have been studied for the diagnosis of C1-C2 related CGH [12-14,21,22]. The CFRT test is considered positive only when movement restrictions are present - symptoms of HA are not considered in the interpretation of the test [20]. There are conflicting evidences in regard to the cut-off values used which define a positive test. Some authors consider the CFRT positive for the diagnosis of CGH when side-to-side difference in cervical rotation range of motion is > 10o on eyeball estimation [14,23]. Other
has proposed a cut-off of “difference > than 8 o between left and right rotation”, measured
with the Cervical Range of Motion [12]. Factors affecting interpretation of the CFRT
Although symptoms are not considered in the interpretation, we also have to consider that pain intensity (HA symptom severity) can influence range of motion during the CFRT [25]. Furthermore, the tool/method used to asses cervical ROM (movement impairment) might also influence the interpretation of the test. Although eyeball estimation of rotation movement makes the CFRT very “clinician-friendly”, we believe that using a valid instrument to measure neck rotation during the CFRT may 1) increase the validity of the test (as in impairment measure), 2) help clinicians to detect more subtle loss of movement and 3) to allow a better responsiveness. Different devices measuring neck range of motion have been validated in previous studies and could be used to measure cervical range of motion when performing the CFRT. These instruments include the CROM, smartphones applications [26-29] and, the HALO© digital goniometer (halomedicaldevices.com, Australia), which has been used to measure ROM during the CFRT [30]. Clearly, the objective measurement of movement impairment via a validated tool is currently lacking in many studies and is essential to minimize measurement error and to detect clinical changes through time. For example, the minimal detectable change for the CFRT has been established at 7o [22]; one could argue that such a small motion can only be
detected/measured with an appropriate tool. DIAGNOSTIC PROPERTIES OF THE CFRT
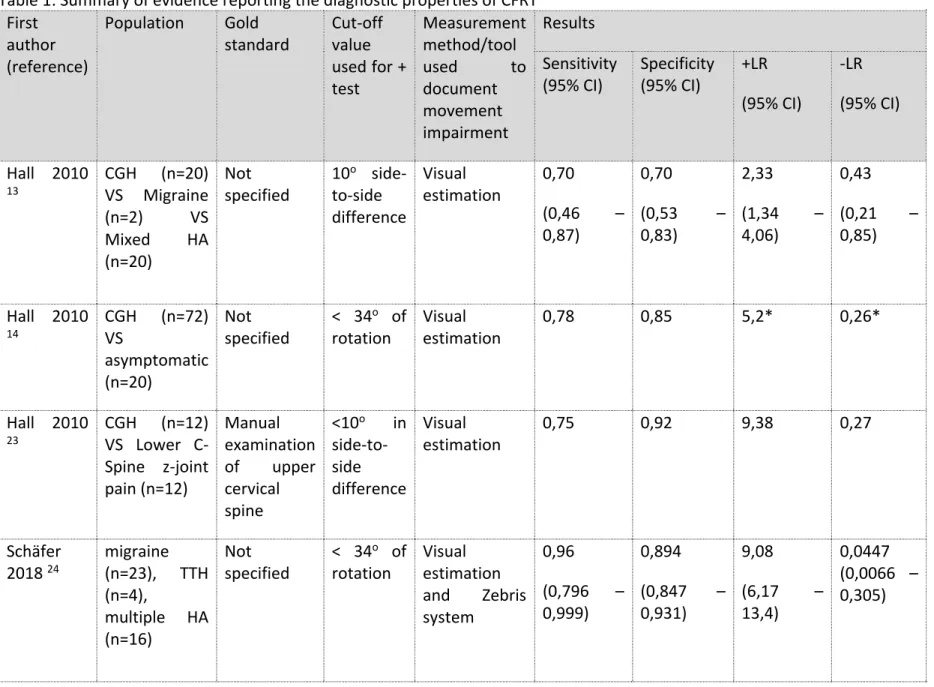
Many studies have investigated diagnostic properties of the CFRT for the diagnosis of C1-C2 related CGH in comparison with asymptomatic controls or patients with other types of HA using manual examination as the gold standard. We observed that for these studies, the sensitivity (Sn) ranges from 0,75 to 0,96 [23,24], the specificity (Sp) ranges from 0,70 to 0,92 [13,23], the positive likelihood ratios (LR+) range from 2,33 to 10,65 [12,13] and the negative likelihood ratios (LR-) range from 0,0047 to 0,43 [13,24]. Detailed presentation of findings in the diagnostic properties of CFRT is presented in Table 1.
Table 1: Summary of evidence reporting the diagnostic properties of CFRT First
author (reference)
Population Gold
standard Cut-off value used for + test Measurement method/tool used to document movement impairment Results Sensitivity
(95% CI) Specificity (95% CI) +LR (95% CI) -LR (95% CI) Hall 2010 13 CGH (n=20) VS Migraine (n=2) VS Mixed HA (n=20) Not specified 10 o side-to-side difference Visual estimation 0,70 (0,46 – 0,87) 0,70 (0,53 – 0,83) 2,33 (1,34 – 4,06) 0,43 (0,21 – 0,85) Hall 2010 14 CGH (n=72) VS asymptomatic (n=20) Not specified < 34 o of
rotation Visual estimation 0,78 0,85 5,2* 0,26*
Hall 2010 23 CGH (n=12) VS Lower C-Spine z-joint pain (n=12) Manual examination of upper cervical spine <10o in side-to-side difference Visual estimation 0,75 0,92 9,38 0,27 Schäfer 2018 24 migraine (n=23), TTH (n=4), multiple HA (n=16) Not specified < 34 o of
rotation Visual estimation and Zebris system 0,96 (0,796 – 0,999) 0,894 (0,847 – 0,931) 9,08 (6,17 – 13,4) 0,0447 (0,0066 – 0,305)
Ogince 2007 12 CGH (n=23) VS asymptomatic (n=23) VS Migraine (n=12) Manual examination of upper cervical spine# >8o side-to-side difference Modified
CROM device Therapist 1: 0,913 Therapist 2: 0,913 Therapist 1: 0,914 Therapist 2: 0,886 Therapist 1: 10,65 Therapist 2: 7,99 Therapist 1: 0,095 Therapist 2: 0,098 Hall 2008 21 C1-C2 (n=20) VS not CGH C1-C2 CGH (n=20) Manual examination of upper cervical spine < 34o of
rotation Visual estimation Assessor 1: 0,90 (0,77-0,96) Assessor 2: 0,90 (0,76-0,97) Assessor 1: 0,90 (0,77-0,96) Assessor 2: 0,85 (0,71-0,92) Assessor 1: 9 Assessor 2: 6 Assessor 1: 0,11 Assessor 2: 0,12 Hall 2008 21 C1-C2 (n=12) vs not CGH C1-C2 CGH (n=12) Manual examination of upper cervical spine < 34o of
rotation Visual estimation Assessor 1: 0,83 (0,65 - 0,90) Assessor 2: 0,83 (0,64 – 0,93) Assessor 1: 0,92 (0,73 – 0,98) Assessor 2: 0,83 (0,64 – 0,93) Assessor 1: 10 (2,4 – 53,9) Assessor 2: 5 (1,8 – 14) Assessor 1: 0,18 (0,1 – 0,5) Assessor 2: 0,2 (0 – 0,6) * Data calculated from sensitivity and specificity results. These data were not provided in the results presented in the published paper.
These findings are most likely reassuring, as most studies found good to excellent diagnostic properties, and the reliability of the test does not seem to be influenced by the therapist’s level of experience [22]. Thus, variability in clinician’s experience should not significantly influence the diagnosis. Only one concern remains: the gold standard used in these validation studies.
MANUAL EXAMINATION – A GOLD (OR BRONZE?) STANDARD?
Most studies [12-14,21,22,24,31] concerning the diagnostic properties of CFRT used criteria from the International Classification of Headache Disorders produced by the IHS [2] or from the Cervicogenic Headache International Study Group (CHISG) [32]. These expert-derived consensus criteria considered manual examination, which incorporates passive physiological and accessory intervertebral movement tests [15] by an experienced manual therapist, where hypomobility and/or pain reproduction during accessory intervertebral movement serve as the “gold standard” to diagnose C1-C2 related CGH.
Yet, a recent systematic review examined data from eleven studies who investigated reliability of this method [33]. Only two of these studies [34,35] investigated the reliability of C1-C2 manual examination. One showed poor reliability (κ = 0,28) with pain reproduction on C1-C2 mobility tests in sitting position [34], while another found even higher variability (κ = -0,05 to 0,86) with pain reproduction with postero-anterior pressure on C1 [35]. Moreover, both of these studies had high risk of bias according to the authors of the systematic review, with a score of 6/11 on the quality appraisal of reliability studies (QAREL) checklist, mainly for blinding reasons. Considering the inconsistencies in the reliability of manual examination of C1-C2 and the absence of details regarding the specific gold standard used in other CFRT validity studies, we could argue that the diagnostic properties of the CFRT for CGH are likely highly overestimated.
But what else can be used as gold standard to study CFRT diagnostic properties? Evidence show that the best available gold standard to confirm C1-C2 related CGH are zygapophyseal joints nerve blocks [36,37]. However, this technique is quite invasive, rarely accessible to
clinicians and also has inherent risks - a restrospective chart review reported 25 adverse effects on 72 cases [38]. We also found a case report describing a posterior circulation stroke resulting in death of a 64-year-old man following a C1-C2 intra-articular injection [39]. Thus, considering the potential risks and adverse effects of C1-C2 zygapophysial joint blocks and the low of validity of manual examination in the diagnosis of C1-C2 related CGH, future studies investigating diagnostic properties of CFRT should explore the use of other gold standards, or propose and investigate superior assessment procedure, which could then be used as a more “golden” gold standard in the diagnosis of C1-C2 related CGH. In the meantime, caution should be applied in the interpretation of the results of the CFRT, has the likelihood ratios are likely to be overestimated.
CONCLUSION
The CFRT is widely used by rehabilitation clinicians in the assessment of patients suffering of HA to help with the diagnosis, but also to detect upper cervical spine mobility impairments as a potential cause of symptoms. Considering the growing evidence of upper cervical spine mobility impairment in different pathologies such as cervicogenic dizziness [40], post-concussion syndrome [41] and temporomandibular joint disorders [42,43], and evidence of benefits of treating the cervical spine in patients with such pathologies [44-48], the CFRT might be an interesting test to assess C1-C2 mobility in these populations. A significant loss of movement during the test, measured with a reliable and valid tool, could help with the diagnosis and guide clinicians in their choice of treatment modalities.
However, we have to keep in mind that the gold standard used to examine the validity of the CFRT for the diagnosis of CGH is not perfect, as most studies used manual examination procedures, which have moderate reliability at best. Furthermore, the fact that different cut-off values are found in the literature can be challenging – which cut-off should clinicians used to determine a positive CFRT? Finally, clinical utilization of the test should at least implicate a valid and reliable device to measure cervical ROM, which is likely to increase precision of the measure as well as our ability to detect more subtle changes in range of
motion, which can help in diagnosis, choosing treatment options and in detecting change with interventions.
REFERENCES
1. Schappert SM. The urgency of visits to hospital emergency departments: data from the National Hospital Ambulatory Medical Care Survey (NHAMCS), 1992. Stat Bull Metrop Insur Co. 1995;76(4):10-9.
2. Olesen J. The International Classification of Headache Disorders, 3rd edition. Cephalagia. 2013;33(9):629-808.
3. Nilsson N. The prevalence of cervicogenic headache in a random population sample of 20-59 year olds. Vol. 20, Spine. 1995. p. 1884-8.
4. Lord SM, Barnsley L, Wallis BJ, Bogduk N. Third occipital nerve headache: a prevalence study. J Neurol Neurosurg Psychiatry. oct 1994;57(10):1187-90.
5. Dwyer a, Aprill C, Bogduk N. Cervical zygapophyseal joint pain patterns. I: A study in normal volunteers. Vol. 15, Spine. 1990. p. 453-7.
6. Bogduk N, Govind J, Saper J, Bigal M, Goadsby P, Weber W. Cervicogenic headache: an assessment of the evidence on clinical diagnosis, invasive tests, and treatment. Lancet Neurol. oct 2009;8(10):959-68.
7. Cooper G, Bailey B, Bogduk N. Cervical zygapophysial joint pain maps. Pain Med. 2007;8(4):344-53.
8. Zwart J-A. Neck Mobility in Different Headache Disorders. Headache J Head Face Pain. janv 1997;37(1):6-11.
9. Dumas J-P, Arsenault AB, Boudreau G, Magnoux E, Lepage Y, Bellavance A, et al. Physical impairments in cervicogenic headache: Traumatic vs. nontraumatic onset. Cephalalgia. nov 2001;21(9):884-93.
10. Zito G, Jull G, Story I. Clinical tests of musculoskeletal dysfunction in the diagnosis of cervicogenic headache. Man Ther. 2006;11:118-29.
11. Watson DH, Trott P h. Cervical Headache: An Investigation of Natural Head Posture and Upper Cervical Flexor Muscle Performance. Cephalalgia. 1993;13(4):272-84. 12. Ogince M, Hall T, Robinson K, Blackmore AM. The diagnostic validity of the cervical
flexion-rotation test in C1/2-related cervicogenic headache. Man Ther. 2007;12(3):256-62.
13. Hall TM, Briffa K, Hopper D, Robinson K. Comparative analysis and diagnostic accuracy of the cervical flexion-rotation test. J Headache Pain. 2010;11(5):391-7.
14. Hall TM, Briffa K, Hopper D, Robinson KW. The relationship between cervicogenic headache and impairment determined by the flexion-rotation test. J Manipulative Physiol Ther. 2010;33:666-71.
15. Hall T, Briffa K, Hopper D, Robinson K. Reliability of manual examination and frequency of symptomatic cervical motion segment dysfunction in cervicogenic headache. Man Ther. 2010;15(6):542-6.
16. Dvořák J (Jirí), Dvořák V (Václav), Drobný T, Gilliar WG, Greenman PhE. Manual medicine : diagnostics. Thieme; 1984. 170 p.
17. Amiri M, Jull G, Bullock-Saxton J. Measuring range of active cervical rotation in a position of full head flexion using the 3D Fastrak measurement system: an intra-tester reliability study. Man Ther. 1 août 2003;8(3):176-9.
18. Hall T, Briffa K, Hopper D. Clinical Evaluation of Cervicogenic Headache: A Clinical Perspective. J Man Manip Ther. 2008;16(2):73-80.
19. Takasaki H, Hall T, Oshiro S, Kaneko S, Ikemoto Y, Jull G. Normal kinematics of the upper cervical spine during the Flexion-Rotation Test - In vivo measurements using magnetic resonance imaging. Man Ther. 2011;16(2):167-71.
20. Hall T, Robinson K. The flexion–rotation test and active cervical mobility—A comparative measurement study in cervicogenic headache. Man Ther. 2004;9:197-202.
21. Hall TM, Robinson KW, Fujinawa O, Akasaka K, Pyne EA. Intertester Reliability and Diagnostic Validity of the Cervical Flexion-Rotation Test. J Manipulative Physiol Ther. 2008;31(4):293-300.
22. Hall T, Briffa K, Hopper D, Robinson K. Long-term stability and minimal detectable change of the cervical flexion-rotation test. J Orthop Sports Phys Ther. 2010;40(4):225-9.
23. Hall T, Briffa K, Hopper D. The influence of lower cervical joint pain on range of motion and interpretation of the flexion-rotation test. J Man Manip Ther. 2010;18(3):126-31. 24. Schäfer A, Lüdtke K, Breuel F, Gerloff N, Knust M, Kollitsch C, et al. Validity of eyeball
estimation for range of motion during the cervical flexion rotation test compared to an ultrasound-based movement analysis system. Physiother Theory Pract. 8 janv 2018;1-7.
25. Niere K, Robinson P. Determination of manipulative physiotherapy treatment outcome in headache patients. Man Ther. 1 nov 1997;2(4):199-205.
26. Tousignant-Laflamme Y, Boutin N, Dion AM, Vallée C-A. Reliability and criterion validity of two applications of the iPhoneTM to measure cervical range of motion in
healthy participants. J Neuroengineering Rehabil. 5 juill 2013;10(1):69.
27. Quek J, Brauer SG, Treleaven J, Pua Y-H, Mentiplay B, Clark R. Validity and intra-rater reliability of an Android phone application to measure cervical range-of-motion. J NeuroEngineering Rehabil. 17 avr 2014;11(1):65.
28. Stenneberg MS, Busstra H, Eskes M, van Trijffel E, Cattrysse E, Scholten-Peeters GGM, et al. Concurrent validity and interrater reliability of a new smartphone application to assess 3D active cervical range of motion in patients with neck pain. Musculoskelet Sci Pract. 2018;34(April 2017):59-65.
29. Kaliarntas KT, Ugbolue UC, Riches PE, Rowe PJ. Concurrent validity and test-retest reliability of the polhemus liberty for the measurement of spinal range of motion. Cape Town, South Africa; 2009.
30. von Piekartz H, Pudelko A, Danzeisen M, Hall T, Ballenberger N. Do subjects with acute/subacute temporomandibular disorder have associated cervical impairments: A cross-sectional study. Man Ther. 2016;26:208-15.
31. Hall TM, Briffa K, Hopper D, Robinson KW. The relationship between cervicogenic headache and impairment determined by the flexion-rotation test. J Manipulative Physiol Ther. 2010;33(9):666-71.
32. Sjaastad O, Fredriksen TA, Pfaffenrath V. Cervicogenic Headache: Diagnostic Criteria. Headache J Head Face Pain. nov 1990;30(11):725-6.
33. Jonsson A, Rasmussen-Barr E. Intra-and inter-rater reliability of movement and palpation tests in patients with neck pain: A systematic review Intra-and inter-rater reliability of movement and palpation tests in patients with neck pain: A systematic review. Physiother Theory Pract. 2018;34(3):165-80.
34. Smedmark V, Wallin M, Arvidsson I. Inter-examiner reliability in assessing passive intervertebral motion of the cervical spine. Man Ther. 2000;5(2):97-101.
35. Hanten WP, Olson SL, Ludwig GM. Reliability of Manual Mobility Testing of the Upper Cervical Spine in Subjects with Cervicogenic Headache. J Man Manip Ther. 18 avr 2002;10(2):76-82.
36. Lord SM, Barnsley L, Bogduk N. The Utility of Comparative Local Anesthetic Blocks Versus Placebo-Controlled Blocks for the Diagnosis of Cervical Zygapophysial Joint Pain. Clin J Pain. sept 1995;11(3):208-73.
37. Bogduk N. International Spinal Injection Society Guidelines for the Performance of Spinal Injection Procedures.: Part 1: Zygapophysial Joint Blocks. Clin J Pain. 1997;13(4):285-6.
38. Aiudi CM, Hooten WM, Sanders RA, Watson JC, Moeschler SM, Gazelka HM, et al. Outcomes of C1-2 joint injections. J Pain Res. 2017;10:2263-9.
39. Edlow BL, Wainger BJ, Frosch MP, Copen WA, Rathmell JP, Rost NS. Posterior Circulation Stroke after C1–C2 Intraarticular Facet Steroid Injection: Evidence for Diffuse Microvascular Injury. Anesthesiology. 1 juin 2010;112(6):1532-5.
40. Malmström EM, Karlberg M, Melander A, Magnusson M, Moritz U. Cervicogenic dizziness - Musculoskeletal findings before and after treatment and long-term outcome. Disabil Rehabil. 2007;29(15):1193-205.
41. Morin M, Langevin P, Fait P. Cervical Spine Involvement in Mild Traumatic Brain Injury: A Review. J Sports Med. 2016;2016:1-20.
42. von Piekartz H, Pudelko A, Danzeisen M, Hall T, Ballenberger N. Do subjects with acute/subacute temporomandibular disorder have associated cervical impairments: A cross-sectional study. Man Ther. 2016;26:208-15.
43. Greenbaum T, Dvir Z, Reiter S, Winocur E. Cervical flexion-rotation test and physiological range of motion – A comparative study of patients with myogenic temporomandibular disorder versus healthy subjects. Musculoskelet Sci Pract. 2017;27:7-13.
44. La Touche R, Fernández-De-Las-Peñas C, Fernández-Carnero J, Escalante K, Angulo-Díaz-Parreño S, Paris-Alemany A, et al. The effects of manual therapy and exercise directed at the cervical spine on pain and pressure pain sensitivity in patients with myofascial temporomandibular disorders. J Oral Rehabil. 2009;36(9):644-52.
45. Reid SA, Rivett DA, Katekar MG, Callister R. Sustained natural apophyseal glides (SNAGs) are an effective treatment for cervicogenic dizziness. Man Ther. 2008;13(4):357-66.
46. Reid SA, Callister R, Snodgrass SJ, Katekar MG, Rivett DA. Manual therapy for cervicogenic dizziness: Long-term outcomes of a randomised trial. Man Ther. 2015;20(1).
47. Reid SA, Rivett DA, Katekar MG, Callister R. Comparison of Mulligan Sustained Natural Apophyseal Glides and Maitland Mobilizations for Treatment of Cervicogenic Dizziness: A Randomized Controlled Trial. Phys Ther. 2014;94(4):466-76.
48. Reid SA, Callister R, Katekar MG, Rivett DA. Effects of cervical spine manual therapy on range of motion, head repositioning, and balance in participants with cervicogenic dizziness: A randomized controlled trial. Arch Phys Med Rehabil. 2014;95(9):1603-12.
2.4 Déficits physiques associés à la CCG
Au-delà du diagnostic clinique, les physiothérapeutes s’intéressent particulièrement aux différentes limitations et restrictions physiques pouvant jouer un rôle dans la symptomatologie des patients puisque leurs interventions ont pour objectif d’adresser ces différentes déficiences. La littérature actuelle a permis d’identifier plusieurs déficits et limitations physiques chez les patients souffrant de CCG, dont des changements de la fonction musculaire au niveau de la colonne cervicale (Dumas et al., 2001; Falla, 2004; G Jull et al., 1999; Park et al., 2017; Uthaikhup et al., 2017; D. H. Watson & Trott, 1993; Zito et al., 2006), des changements posturaux (D. H. Watson & Trott, 1993, p. 199) et des altérations de mobilité (Dumas et al., 2001; T Hall & Robinson, 2004; Ogince et al., 2007b; Zito et al., 2006; Zwart, 1997). Considérant la principale hypothèse physiopathologique de la CCG, il est fort possible que les différentes déficiences musculosquelettiques cervicales jouent un rôle dans le développement et/ou la persistance des symptômes reliés à ce sous-type de céphalées puisqu’elles peuvent contribuer à une surcharge physique des structures musculosquelettiques de la région cervicale haute.
2.4.1 Altérations posturales
Dans le contexte clinique, la posture avec un port antérieur de la tête (protraction cervicale) a été reliée au développement de douleur cervicale et de CCG. Toutefois, la présence de ce déficit postural, tel que mesuré par l’angle craniovertébral statique en position debout et assise, est controversée dans la littérature scientifique actuelle chez les gens atteints de CCG. (Dumas et al., 2001; Treleaven et al., 1994; D. H. Watson & Trott, 1993; Zito et al., 2006). Des études réalisées chez une population similaire, soit les patients souffrant de cervicalgie chronique, ont démontré une protraction cervicale plus importante dans la posture statique des patients en comparaison à des sujets asymptomatiques (Gwendolen Jull & Treleaven, 2016). D’autres auteurs ont également noté que les patients souffrant de cervicalgie chronique ont tendance à dériver vers une posture en protraction cervicale lorsqu’ils sont distraits par une tâche dactylographique (Gwendolen Jull & Treleaven, 2016). Bien que ces études aient été réalisées chez une population différente, il est possible que
les changements observés puissent également être présents, en partie ou en totalité, chez la population souffrant de CCG puisque l’origine du problème serait reliée aux structures cervicales, tout comme dans la cervicalgie.
2.4.2 Altérations musculaires
On note une croissance importante des données probantes concernant la présence de déficits musculaires dans divers désordres musculosquelettiques cervicaux, incluant la CCG, au cours des dernières décennies. Plusieurs changements structurels et fonctionnels de la musculature du cou ont été observés chez les patients souffrant de CCG.
Tout d’abord, on retrouve des données préliminaires documentant des altérations structurelles du muscle semiépineux de la tête. Jull et Amiri(Amiri et al., 2007; G Jull et al., 2007)ont noté une réduction de l’aire de surface de ce muscle à la hauteur de la vertèbre C2 chez les patients souffrant de CCG. Ce changement pourrait potentiellement être relié à une diminution de la performance de ce muscle. En second lieu, une diminution du recrutement musculaire et de l’endurance des muscles fléchisseurs cervicaux profonds (incluant les muscles longs de la tête et longs du cou) a été documentée via le test de flexion craniocervicale (CranioCervical Flexion Test, CCFT) (G Jull et al., 1999, 2007; D. H. Watson & Trott, 1993). Selon certains auteurs, cette déficience, en combinaison à d’autres tests cliniques, permettrait de différencier la CCG de la migraine et de la céphalée de tension (G Jull et al., 2007). En plus de la diminution d’activation des muscles fléchisseurs, les patients souffrant de CCG démontrent une hyperactivation des muscles sterno-cléido-mastoidiens lors de la progression des différentes étapes du test (G Jull et al., 2007; Zito et al., 2006). Troisièmement, une perte de force musculaire des extenseurs et fléchisseurs cervicaux a également été notée. Dumas (Dumas et al., 2001) a mis en lumière une diminution de la force des extenseurs en comparaison à une groupe de sujets sains alors que Jull (G Jull et al., 2007) a démontré une perte de force des fléchisseurs en comparaison à d’autres types de céphalées (migraine et céphalée de tension) ainsi qu’à un groupe contrôle. Une diminution de l’endurance des muscles fléchisseurs du cou a aussi été notée chez les
patients souffrant de CCG (Dumas et al., 2001; Treleaven et al., 1994; D. H. Watson & Trott, 1993).
2.4.3 Altérations de mobilité
Plusieurs observations ont été rapportées concernant la mobilité cervicale chez les patients souffrant de CCG. Dans un premier temps, une diminution d’amplitude globale du rachis cervical lors de l’évaluation des mouvements actifs a été notée par dans les trois plans, soit le plan sagittal (flexion-extension) (Dumas et al., 2001; Zito et al., 2006; Zwart, 1997), le plan coronal (flexion latérale) (Zwart, 1997) et le plan transverse (rotation) (Dumas et al., 2001; Zwart, 1997). Selon certains auteurs, cette observation permettrait même de discriminer les patients souffrant de CCG des patients victimes de céphalée primaire (Amiri et al., 2007; G Jull et al., 2007; Gwendolen Jull & Treleaven, 2016; Ogince et al., 2007b). Toutefois, une certaine controverse est présente dans la littérature puisque la perte de mobilité dans chacun des plans n’a pas été observée dans toutes les études (T Hall & Robinson, 2004; Zito et al., 2006). Cette discordance pourrait être expliquée par une certaine hétérogénéité dans la présentation clinique des patients souffrant de CCG, ou encore par le choix d’un test insuffisamment sensible, ce qui pourrait être le cas de l’évaluation du mouvement actif global du cou, alors que l’atteinte toucherait préférentiellement la région cervicale haute chez cette population. C’est d’ailleurs ce qui a mené à l’élaboration et la validation d’une procédure d’évaluation de la mobilité cervicale haute, soit le TFRC, visant à différencier une perte de mobilité rotatoire à la région cervicale haute d’une perte de mobilité provenant des segments cervicaux sous-jacents.
2.5 Influence des facteurs cognitivo-affectifs sur la céphalée
Au-delà des facteurs physiques susceptibles de contribuer à la surcharge mécanique et/ou à des dommages physiques des tissus de la colonne cervicale haute (tel qu’expliqué plus haut), il est primordial de considérer les autres sphères pouvant influencer la douleur reliée à la CCG. Selon l’Association internationale pour l’étude de la douleur (International Association for the Study of Pain, IASP), la douleur se définit comme une sensation
déplaisante et une expérience émotionnelle associée à un dommage tissulaire réel ou potentiel. En regard de cette définition et du modèle biopsychosocial de la santé, il est primordial de considérer l’influence des facteurs non-biologiques (facteurs cognitivo-affectifs) sur l’expérience douloureuse des patients souffrant de troubles musculosquelettiques. Ces facteurs, qui attirent de plus en plus l’attention des cliniciens et des chercheurs, font maintenant partie intégrante de l’évaluation et de la prise en charge des patients souffrant de douleur musculosquelettique. Ils sont toutefois très peu étudiés chez les patients souffrant de CCG.
Parallèlement, dans le cas d’une pathologie similaire, soit la cervicalgie, il est bien établi que la douleur peut être influencée par les émotions (ex : anxiété), des facteurs cognitifs (ex : peur de bouger, pensées catastrophiques) ainsi que des facteurs sociaux ou contextuels (ex : support familial) (Leeuw et al., 2007; Linton, 2000; Shahidi et al., 2015). La présence de ces facteurs influence grandement le pronostic ainsi que la prise en charge des patients souffrants de douleur cervicale (Hill et al., 2007; Kelly et al., 2016). Ainsi, l’évaluation des facteurs cognitivo-affectifs reliée à différents syndromes douloureux du rachis est maintenant reconnue comme nécessaire pour optimiser la récupération des patients (Weiner, 2008). Considérant que la CCG est une pathologie de la colonne cervicale, la présence de facteurs psychosociaux pourrait jouer un rôle significatif dans la symptomatologie, le pronostic et la prise en charge des patients. De surcroit, l’influence des facteurs cognitivo-affectifs devrait être considérée dans les études cliniques portant sur la prise en charge de la CCG.
2.6 Prise en charge de la CCG en physiothérapie par l’approche Mulligan
L’approche en physiothérapie combinant les exercices thérapeutiques ainsi que les techniques manuelles a été démontrée efficace pour diminuer les symptômes et les impacts fonctionnels de la CCG (Dunning et al., 2016; Hall et al., 2007; G. Jull et al., 2002; Kocjan, 2017; Mohamed et al., 2019; Put et al., 2016; Shin & Lee, 2014). Diverses approches ont été suggérées, incluant les mobilisations et manipulations passives aux régions cervicale et thoracique, les exercices de renforcements musculaires de la région cervicale et scapulo-thoracique ainsi que les exercices de mobilité globale (Dunning et al., 2016; G. Jull et al., 2002).
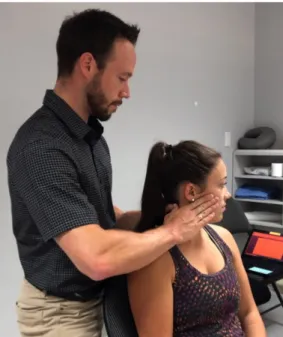
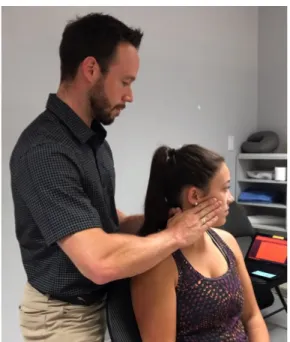
Une autre approche possible est l’utilisation de mobilisations avec mouvement, technique non douloureuse qui implique une participation plus active du patient lors des séances de physiothérapie. Selon plusieurs auteurs (Hall et al., 2007; Kocjan, 2017; Mohamed et al., 2019; Put et al., 2016; Shin & Lee, 2014), l’utilisation de mobilisations avec mouvement, par exemple, avec une technique de type SNAG, constitue une option de traitement très intéressante. La principale méthode répertoriée à ce jour est l’utilisation de la technique rotatoire de type SNAG au segment C1-C2. Cette mobilisation consiste à appliquer manuellement une force externe directement sur la vertèbre C1 pendant que le patient exécute une rotation active du cou. Plus précisément, le thérapeute effectue une pression sur l’arc postérieur de C1 du côté contralatéral à la rotation et demande au patient de tourner activement son cou. Le thérapeute maintient la pression sur l’atlas et suit le patient dans le mouvement afin d’obtenir un mouvement actif sans douleur. Le patient demeure en position de fin de rotation (non douloureuse) pendant 10 secondes, puis revient à la position de départ, toujours en étant supporté par le thérapeute. Cette technique manuelle doit être accompagnée d’exercices afin de maximiser les gains obtenus pendant la séance (auto-SNAG) (Mulligan, 2010). Dans le cas de l’utilisation des mobilisations de type SNAG au segment C1-C2 (figure 2), l’exercice à domicile consiste à répéter un mouvement similaire à l’aide d’une sangle placée sur la vertèbre C1. Le patient exécute lui-même une pression sur l’arc postérieur de C1 à l’aide de la sangle, puis exécute le mouvement de rotation en conservant une force dans le vecteur désiré. L’exercice, tout comme la
technique manuelle, doit permettre permettre un mouvement confortable et asymptomatique (figure 3). Ces mobilisations ont démontré un effet bénéfique chez les patients souffrant de CCGs (Kocjan, 2017; Mohamed et al., 2019; Put et al., 2016; Shin & Lee, 2014) et les exercices de rotation du segment C1-C2, soit les auto-SNAGs, ont démontré des résultats positifs immédiats, à court-terme et à long-terme (Hall et al., 2007). Les améliorations démontrées à ce jour concernent uniquement les symptômes douloureux, la perception de fonction physique et la mobilité cervicale (Hall et al., 2007; Kocjan, 2017; Mohamed et al., 2019; Put et al., 2016; Shin & Lee, 2014). Aucune étude ne s’est intéressée à l’effet la combinaison des mobilisations de type SNAG et des exercices d’auto-SNAG, ni à l’effet d’une approche en physiothérapie sur les facteurs cognitivo-affectifs reliés à la douleur chez les patients souffrant de CCG.
Bien que plusieurs études aient démontré des résultats prometteurs quant au traitement de la CCG en physiothérapie l’approche Mulligan, nous ne pouvons affirmer avec un niveau de confiance élevé que ce type d’approche est bénéfique chez cette population en raison du faible nombre d’études et de la qualité méthodologique de celles-ci. En ce sens, un plus grand nombre d’études est nécessaire afin de pouvoir transférer ces résultats dans la pratique clinique. De plus, il existe un vide dans la littérature actuelle quant à l’utilisation d’un traitement combinant les mobilisations SNAG et les exercices d’auto-SNAG. Dans la pratique clinique courante, cette combinaison est importante puisqu’elle permet une plus grande responsabilisation et auto-prise en charge du patient. De plus, l’influence des facteurs cognitivo-affectifs sur la douleur reliée à la CCG n’a été que très peu explorée. Bien que le rôle de ces facteurs dans la présentation clinique de la CCG soit inconnu, il est raisonnable de croire que ceux-ci peuvent jouer un certain rôle dans la symptomatologie
des patients souffrant de cette pathologie. Il devient donc intéressant de considérer l’effet d’une approche en physiothérapie sur ces facteurs.
Figure 2 : Mobilisation rotatoire de type SNAG au segment C1-C2
Figure 3 : Exercice de type auto-SNAG en rotation au segment C1-C2
En résumé : À la lumière des évidences actuelles, il apparait clair qu’une grande variété de déficits physiques peut être associée à la CCG et que la douleur musculosquelettique provenant d’une pathologie cervicale est influencée par des facteurs biologiques (par
exemples, les déficiences physiques), mais également par des facteurs émotifs, cognitifs, sociaux et contextuels. La complexité et le caractère multifactoriel de la douleur sont associés à une certaine hétérogénéité dans la présentation clinique de la CCG, ce qui explique partiellement la variété et le manque de précision des critères diagnostiques actuellement répertoriés dans la littérature. Cette hétérogénéité signifie également que la prise en charge clinique devrait considérer l’influence de toutes ces sphères.
Bien que les données probantes soient encore de faible niveau, la littérature actuelle semble supporter les bienfaits d’une approche en thérapie manuelle utilisant les mobilisations de type SNAG, mais aussi des exercices d’auto-SNAG dans la prise en charge des patients souffrant de CCG. Ces bénéfices ont été répertoriés sur des facteurs physiques (ex : amplitude de mouvement), tout comme sur les symptômes.
La pratique clinique habituelle en physiothérapie comprend la combinaison de plusieurs modalités, dont les techniques manuelles et les exercices à domicile. Ainsi nous avons vérifié l’effet à court-terme d’une intervention incluant une technique de mobilisation de type SNAG et un programme d’exercices d’auto-SNAG sur la douleur, la perception de la fonction physique et les facteurs cognitivo-affectifs reliés à la douleur chez les gens souffrant de CCG. Nous avons également exploré la valeur prédictive du TFRC à identifier les patients avec CCG pouvant bénéficier de mobilisations de type SNAG combinées à un programme d’exercice de type auto-SNAG.
CHAPITRE 3 : OBJECTIFS ET HYPOTHÈSES DE RECHERCHE
3.1 : Objectifs de recherche
L’objectif premier de notre étude était de déterminer l’effet à court-terme d’un traitement en physiothérapie combinant les mobilisations avec mouvements de type SNAG avec un exercice de type auto-SNAG sur l’intensité, la fréquence et la durée de la douleur de la CCG (variable dépendante principale), l’amplitude articulaire cervicale, les capacités fonctionnelles, les croyances et comportements d’évitement, la pensée catastrophique et la kinésiophobie. Le second objectif de l’étude était d’explorer la valeur prédictive du TFRC à identifier les patients avec CCG pouvant bénéficier de mobilisations de type SNAG combinées à un programme d’exercice de type auto-SNAG.
3.2 : Hypothèses de recherche
1. En assumant que la CCG est causée par un problème mécanique de la région cervicale caractérisée par une diminution de la mobilité en rotation au segment C1-C2, nous croyons qu’une intervention en physiothérapie visant à ramener cette mobilité dans les limites de la normale pourrait avoir un impact positif sur une des causes de la CCG et donc, diminuer la douleur, l’incapacité et les facteurs psycho-sociaux en lien avec la douleur chez les patients souffrant de CCG.
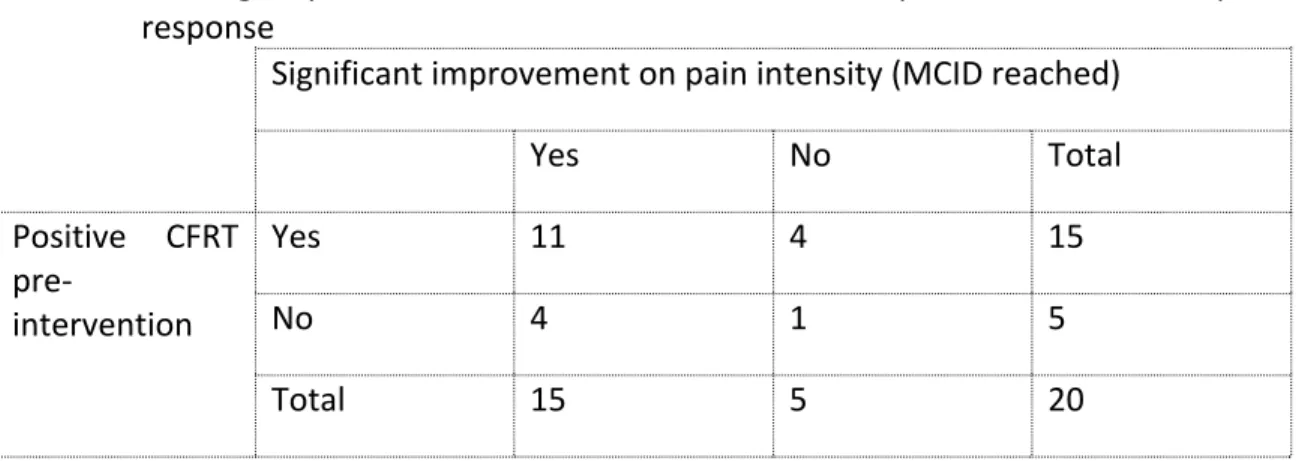
2. Dans l’optique d’identifier plus facilement les patients qui bénéficieront d’un traitement en physiothérapie combinant les mobilisations de type SNAG et un programme d’exercices de type auto-SNAG, nous croyons que le résultat du TFRC pourrait être prédicteur d’une réponse positive au traitement.
CHAPITRE 4: ARTICLE 2: MÉTHODOLOGIE ET RÉSULTATS
Effects of SNAG mobilization combined with a self-SNAG home exercise for the treatment of cervicogenic headache: A pilot study
Auteurs de l’article: Jean-Philippe Paquin, PT, M.Sc, Yannick Tousignant-Laflamme, PT, PhD, Jean-Pierre Dumas, PT, PhD.
Statut de l’article : accepté dans The Journal of Manual and Manipulative Therapy (12 décembre 2020, Ref.: JMMT724R1)
Avant-propos : Dans l’ensemble, j’évalue ma contribution à la soumission de cet article à 90 %. Pr Tousignant-Laflamme, Pr Dumas et moi avons fournir l’idée et de concept derrière ce projet pilote. Sous la supervision de mes directeurs de recherche, j’ai effectué les choix méthodologiques, l’obtention du consentement éclairé, le recrutement des participants, la réalisation de l’intervention, la collecte des données, la mesure de l’effet de l’intervention, l’analyse des résultats et la rédaction du manuscrit. Tous les auteurs ont révisé le manuscrit et fourni des conseils fort précieux avant sa soumission. Le manuscrit a été accepté dans The Journal of Manual and Manipulative Therapy (12 décembre 2020, Ref.: JMMT724R1). ABRÉGÉ
Introduction : La céphalée cervicogénique (CCG), qui représente 15 % à 20 % de toutes les céphalées chroniques, pourrait être une douleur référée causée par les articulations zygapophysaires C1-C2. La CCG est souvent associée à une diminution de la mobilité spécifique à ce segment mesurable par le test de flexion-rotation cervicale (TFRC). Des études précédentes ont suggéré que l’utilisation de mobilisations avec mouvements pour améliorer la mobilité pourrait aider à atténuer les symptômes de la CCG. Les principaux objectifs de l’étude étaient : 1) d’évaluer l’effet immédiat des traitements combinant les mobilisations rotatoires de type SNAG et les exercices d’auto-SNAG chez les patients
souffrant de CCG et 2) d’explorer l’association entre le résultat du TFRC et la réponse au traitement en ce qui a trait à l’intensité de la douleur.
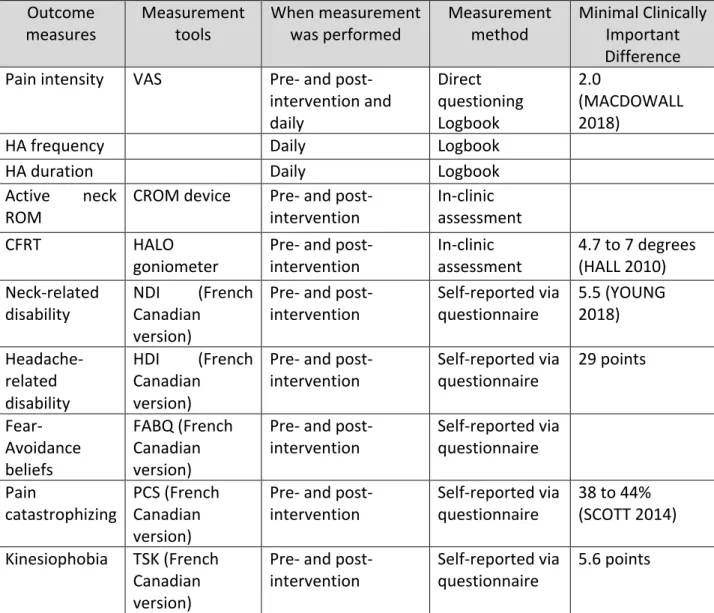
Méthodologie : Une étude avec devis quasi-expérimental prospectif avec un seul groupe au cours duquel les patients avec CCG ont reçu huit traitements en physiothérapie comprenant des mobilisations rotatoires de type SNAG et un exercice de type auto-SNAG au segment C1-C2 pendant une période de quatre semaines a été utilisé. Les variables dépendantes étaient l’intensité, la durée et la fréquence de la douleur, l’amplitude cervicale active, l’amplitude au TFRC, la perception de la fonction physique reliée au cou et aux céphalées, les peurs et comportements d’évitement reliées à la douleur, la catastrophisation de la douleur et la kinésiophobie.
Résultats : L’intervention a produit un effet bénéfique statistiquement significatif et cliniquement important sur l’intensité de la douleur (-4.5, p=0.000), l’amplitude au TFRC (+10, p=0.001), la perception de la fonction physique reliée au cou (-9.5, p=0.000) et aux céphalées (-25, p=0.000) et la catastrophisation de la douleur (-20, p=0.000). Une amélioration modérée a été notée sur l’amplitude de mouvement cervical actif dans tous les mouvements (+3 à +7.5, p=0.002 0.01 à 0.027), les peurs et comportements d’évitement reliés à la douleur (-5, p=0.156) et la kinésiophobie (-2, p=0.005). Aucun lien significatif n’a été trouvé entre l’amplitude au TFRC pré-intervention et la réponse à l’intervention. Conclusion : Les mobilisations de type SNAG combinées à un programme d’exercices de type auto-SNAG ont entraîné une amélioration significative sur les variables importantes pour le patient et sur les variables biomécaniques, tout comme sur les facteurs cognitivo-affectifs reliés à la douleur. Des études futures devraient explorer l’efficacité de cette intervention en comparaison à d’autres traitements habituellement utilisés en clinique. Mots-clés : Céphalée cervicogénique, SNAG, Test de flexion-rotation cervicale, Mulligan, Mobilisation avec mouvement