Adiposité viscérale et contenu en lipides du foie :
contribution de la condition cardiorespiratoire
Mémoire
Dominic Chartrand
Maîtrise en kinésiologie - avec mémoire
Maître ès sciences (M. Sc.)
Adiposité viscérale et contenu en lipides du foie :
contribution de la condition cardiorespiratoire
Mémoire
Dominic Chartrand
Sous la direction de :
D
rJean-Pierre Després, directeur de recherche
Résumé
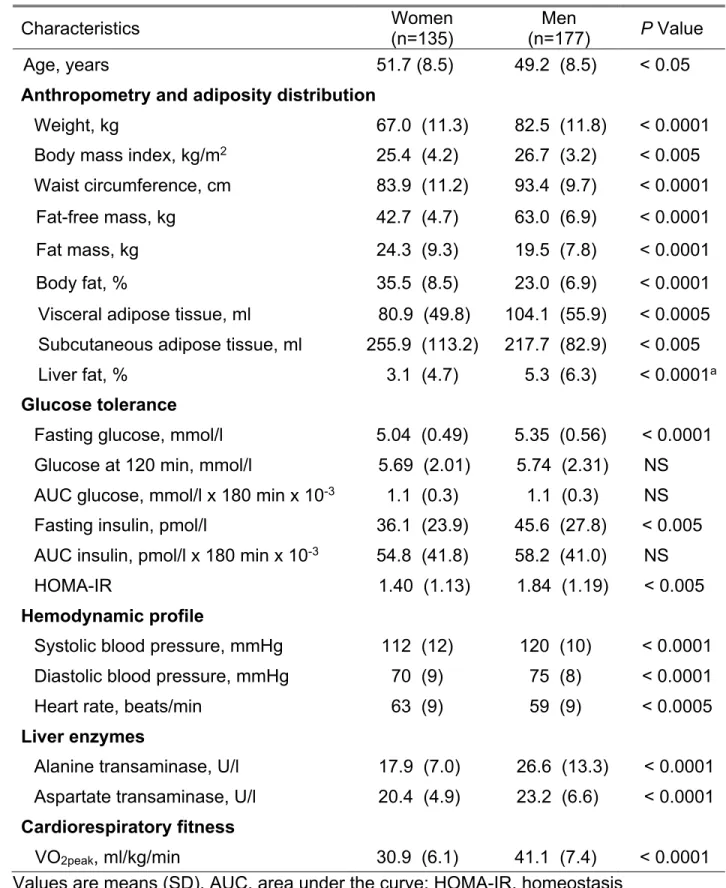
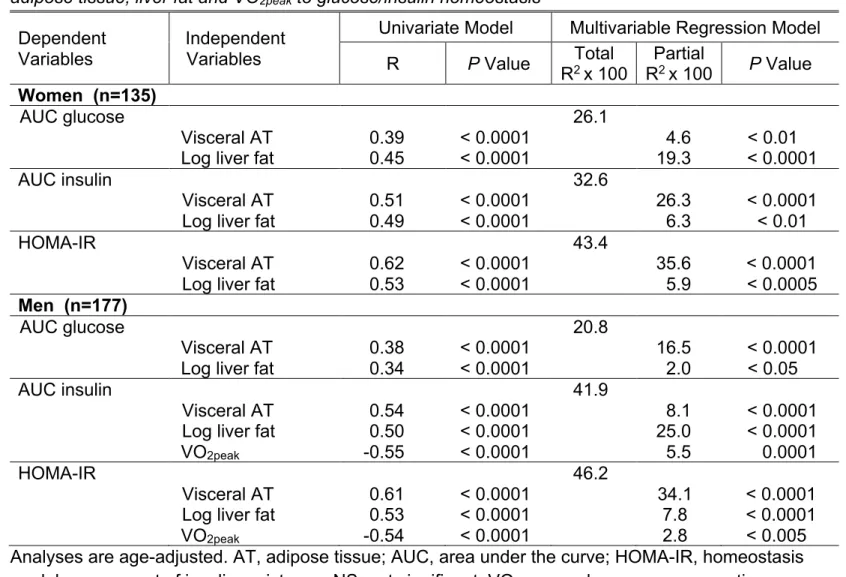
En 2016, l’American Heart Association publie un rapport de prise de position sur l’importance de mesurer la condition cardiorespiratoire en pratique clinique. La capacité de cette mesure à optimiser la stratification du risque de mortalité et du risque cardiométabolique a été démontrée. Il a également été rapporté que la condition cardiorespiratoire est un plus puissant marqueur de risque de mortalité que les marqueurs traditionnels comme le cholestérol, le tabagisme et le diabète. Plusieurs études démontrent que son association négative avec les marqueurs du risque cardiométabolique est médiée par l’adiposité viscérale ou par le contenu en lipides du foie. Cependant, la contribution respective de ces dépôts lipidiques sur l’association entre la condition cardiorespiratoire et les marqueurs du risque cardiométabolique n’a jamais été étudiée. Ce projet de maîtrise vise donc à documenter la contribution respective de l’adiposité viscérale et du contenu en lipides du foie dans l’association entre la condition cardiorespiratoire et les marqueurs du risque cardiométabolique chez des femmes et des hommes sans maladie cardiovasculaire connue. Une épreuve d’effort maximal sur tapis roulant avec mesure des échanges gazeux et une résonance magnétique incluant une spectroscopie du foie ont été réalisées chez les participants (135 femmes et 177 hommes). Plusieurs marqueurs du risque cardiométabolique ont aussi été mesurés dont la glycémie et l’insulinémie lors d’un test d’hyperglycémie orale provoquée (OGTT). Les résultats démontrent que l’association négative entre la condition cardiorespiratoire et les aires sous la courbe du glucose et de l’insuline mesurées lors d’une OGTT semble attribuable aux variations concomitantes dans l’adiposité viscérale et le contenu en lipides du foie. Bien que ces travaux ne puissent pas démontrer un lien de causalité, ils soulignent qu’une bonne condition cardiorespiratoire est associée à des quantités moindres de tissu adipeux viscéral et de lipides au foie, ce qui pourrait expliquer son lien avec une bonne santé cardiométabolique.
Abstract
In 2016, the American Heart Association published a position statement addressing the importance of measuring cardiorespiratory fitness in clinical practice. The capacity of this measurement to significantly improve the reclassification of risk for adverse outcomes has been firmly established. It has also been demonstrated that cardiorespiratory fitness is a stronger predictor of mortality than established risk factors such as high cholesterol, smoking and type 2 diabetes. A large body of evidence has demonstrated that the negative association between cardiorespiratory fitness and cardiometabolic risk markers is mediated by visceral adiposity or liver fat content. Nonetheless, the respective contribution of these fat depots in the association between cardiorespiratory fitness and markers of cardiometabolic health has never been studied. This Master’s project therefore aims at documenting the respective contribution of visceral adiposity and liver fat content in the association between cardiorespiratory fitness and cardiometabolic risk markers in women and men without evidence of cardiovascular disease. A maximal treadmill exercise test combined with ventilatory expired gas exchange analysis as well as magnetic resonance imaging including spectroscopy of the liver were performed among 135 women and 177 men. Cardiometabolic risk markers such as plasma glucose and insulin during an oral glucose tolerance test (OGTT) were also measured. The results show that the negative association between cardiorespiratory fitness and glucose and insulin areas under the curve measured during the OGTT seems dependent of the concomitant variations in visceral adiposity and liver fat content. Although it cannot confirm causality, this work highlights the association between high cardiorespiratory fitness and low levels of visceral and hepatic fat which might in turn explain its association with good cardiometabolic health.
Table des matières
Résumé ... ii
Abstract ... iii
Table des matières ... iv
Liste des tableaux ... vi
Liste des figures ... vii
Liste des abréviations ... viii
Remerciements ... x
Avant-propos ... xi
Introduction ... 1
Chapitre 1 : La santé cardiométabolique ... 3
1.1 Évaluation de la santé cardiométabolique ... 3
1.2 Les déterminants de la santé cardiométabolique ... 6
1.2.1 Marqueurs biologiques ... 6
1.2.1.1 Le cholestérol total ... 6
1.2.1.2 La tension artérielle ... 7
1.2.1.3 La glycémie à jeun ... 7
1.2.2 Marqueurs comportementaux ... 8
1.2.2.1 L’indice de masse corporelle ... 8
1.2.2.2 Le tabagisme ... 10
1.2.2.3 L’activité physique ... 10
1.2.2.4 La qualité nutritionnelle ... 12
Chapitre 2 : L’obésité et l’adiposité viscérale ... 13
2.1 Physiopathologie de l’obésité viscérale ... 14
2.2 Les différentes formes d’obésité ... 16
2.3 Mesures de l’adiposité viscérale ... 18
Chapitre 3 : Le contenu en lipides du foie ... 20
3.1 Physiopathologie du contenu en lipides du foie ... 21
3.2 Mesures du contenu en lipides du foie ... 22
Chapitre 4 : L’homéostasie du glucose et de l’insuline ... 24
4.1 Physiopathologie du diabète de type 2 ... 25
4.3 Adiposité viscérale et contenu en lipides du foie : associations avec l’homéostasie du glucose et de
l’insuline ... 29
Chapitre 5 : La condition cardiorespiratoire ... 31
5.1 Adiposité viscérale, contenu en lipides du foie et homéostasie du glucose et de l’insuline : associations avec l’activité physique ... 31
5.2 Définition de la condition cardiorespiratoire ... 33
5.3 Évaluation de la condition cardiorespiratoire ... 36
5.4 Adiposité viscérale, contenu en lipides du foie et homéostasie du glucose et de l’insuline : associations avec la condition cardiorespiratoire ... 38
Chapitre 6 : Objectifs et hypothèses ... 40
Chapitre 7 : Article scientifique ... 41
Résumé ... 42
Abstract ... 45
Chapitre 8 : Discussion ... 74
Conclusion et perspectives ... 77
Liste des tableaux
Tableau 1 : Critères utilisés chez l’adulte (20 ans et plus) pour définir la santé cardiovasculaire idéale ... 5 Tableau 2 : Quantification des déterminants dans l’élaboration du score de santé cardiovasculaire chez
l’adulte (20 ans et plus) ... 5 Tableau 3 : Catégories d’obésité et risque cardiométabolique associé en fonction de l’indice de masse
corporelle ... 9 Tableau 4 : Définition de l’obésité en fonction de l’indice de masse corporelle ... 20
Liste des figures
Figure 1 : Modèle d’intégration de la physiopathologie de l’obésité ... 16
Figure 2 : Résumé de la physiopathologie du diabète de type 2 ... 26
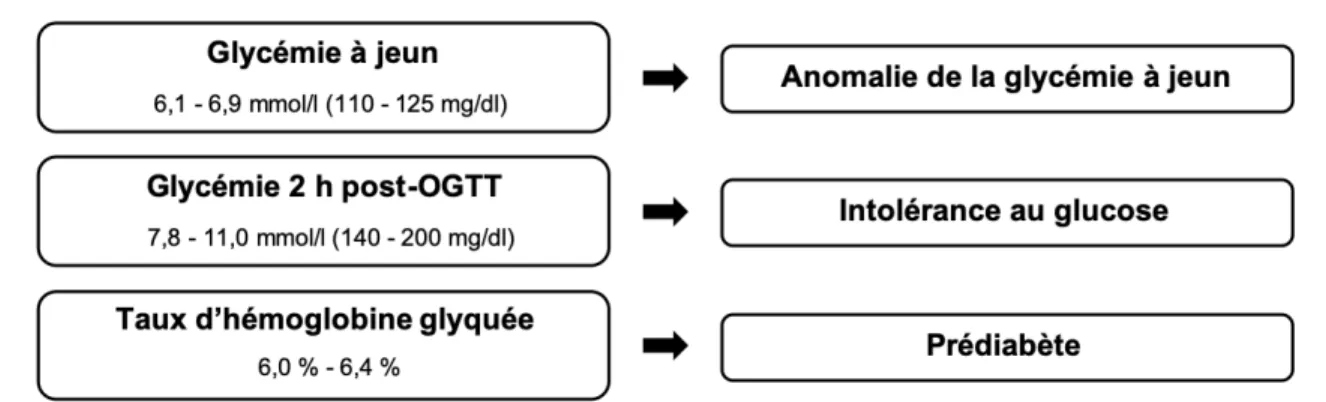
Figure 3 : Catégories de prédiabète en fonction du test de dépistage ... 28
Figure 4 : Critères de dépistage et de diagnostic du diabète de type 2 ... 28
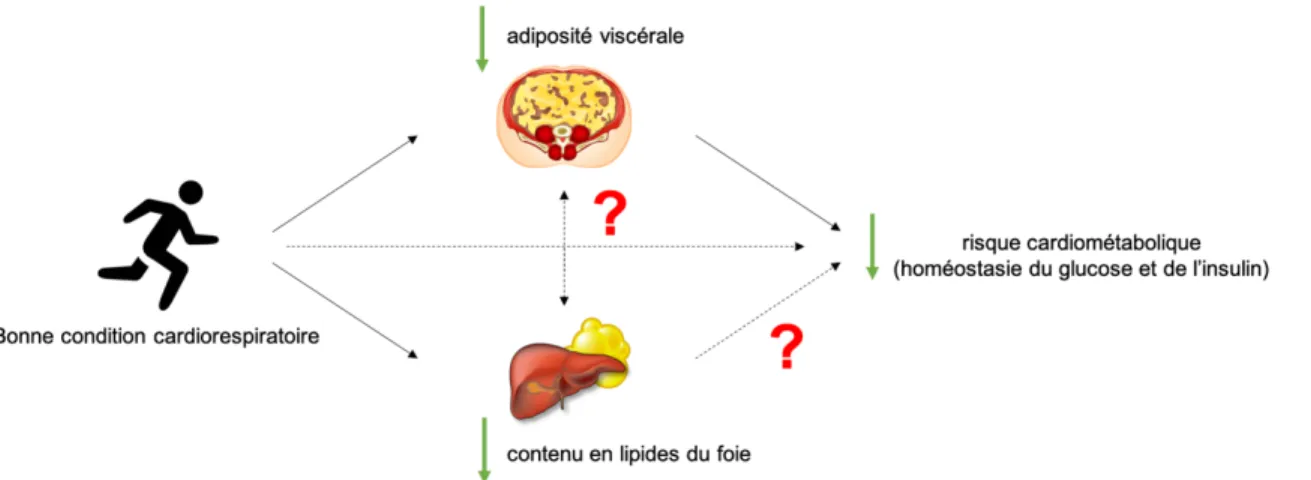
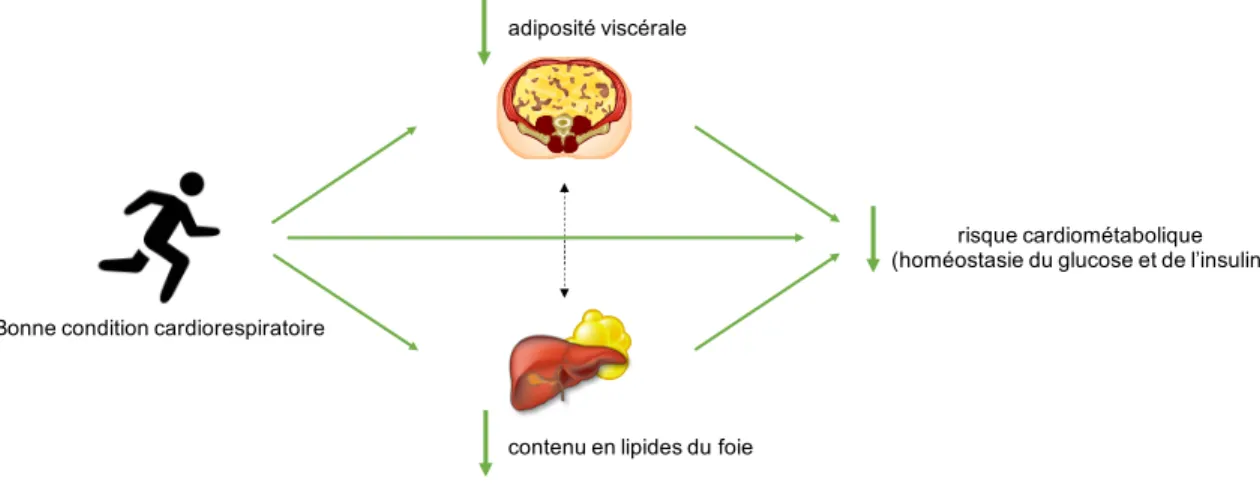
Figure 5 : Résumé de la problématique de recherche ... 39
Liste des abréviations
Acetyl-CoA : Acétylcoenzyme AAHA : American Heart Association ALT : Alanine aminotransférase AST : Aspartate transaminase
DASH : Dietary Approaches to Stop Hypertension
GIP : Peptide insulinotrope dépendant du glucose (glucose-dependent insulinotrophic polypeptide) GLP1 : Glucagon-like peptide 1
HbA1c : Hémoglobine glyquée
HDL : Lipoprotéine à haute densité (high-density lipoprotein)
HOMA-IR : Évaluation du modèle homéostatique de la résistance à l’insuline (homeostasic model assessment
of insulin resistance)
IDL : Lipoprotéine à densité intermédiaire (intermediate-density lipoprotein) IMC : Indice de masse corporelle
LDL : Lipoprotéine à faible densité (low-density lipoprotein)
NAFLD : Maladie du foie gras non alcoolique (non-alcoholic fatty liver disease) OGTT : Test d’hyperglycémie orale provoquée (oral glucose tolerance test) TAD : Tension artérielle diastolique
TAS : Tension artérielle systolique
TNF : Facteur de nécrose tumorale (tumor necrosis factor) VCO2 : Volume de dioxyde de carbone expiré
VLDL : Lipoprotéine à très faible densité (very low-density lipoprotein) VO2 : Volume d’oxygène consommé
“The most helpful things are the most
obvious things. Coming from someone else
and said in a certain tone.” – Philip Roth
Remerciements
J’écris ces mots le cœur rempli de gratitude. La rencontre de gens inspirants, passionnés et surtout humains, les discussions captivantes qui ont su alimenter ma curiosité, ainsi que les nouveaux défis qui m’ont poussé à me dépasser ont tous fait en sorte que cette maîtrise a largement dépassé mes attentes. Elle m’a permis de grandir, de m’épanouir et de me rendre à l’évidence que j’ai fait le bon choix d’écouter les personnes qui m’ont encouragé à poursuivre des études graduées. Ces dernières années ont été parsemées de moments inoubliables qui n’auraient pas été possibles sans la contribution et le soutien de plusieurs personnes.
Je tiens d’abord à remercier mon équipe de direction, les Drs Jean-Pierre Després et Natalie Alméras,
de m’avoir permis de pleinement vivre cette expérience et de m’accompagner dans cette aventure. Merci d’avoir partagé votre passion et votre vision avec moi. Nos discussions ont toujours poussé ma réflexion plus loin et m’ont incité à vouloir en apprendre et en faire davantage. Je vous remercie aussi de m’avoir encouragé à me dépasser et de m’avoir permis à plusieurs reprises d’y voir plus clair. Je suis également reconnaissant pour votre soutien, votre disponibilité, votre bienveillance et pour toutes les occasions d’apprendre que vous m’avez présentées. J’ai encore beaucoup à apprendre et je me sens privilégié de pouvoir le faire à vos côtés.
Je tiens aussi à remercier les personnes incroyables avec qui j’ai eu la chance de travailler au centre de recherche. Denise, Isabelle et Michèle, merci pour votre écoute, votre aide inestimable, votre temps et votre patience. Je vous assure que je ne suis pas toujours à la dernière minute. Je vous remercie aussi d’avoir été là lorsque la motivation n’était pas au rendez-vous. Véronic, Audrey, Émilie, Émilie, Maggie, Guy, Sylvain, Chloé, Alexandre, Dorothée, Sabrina, Andrée-Anne, Charles-Emanuel, Anne-Marie, Mara, Noémie, Jany et Arianne, je n’aurais pas pu tomber sur une plus belle équipe. Votre appui et vos encouragements m’ont été très chers tout au long de cette aventure. Je suis reconnaissant pour tous les problèmes résolus, mais surtout pour toutes les conversations, tous les fous rires, les beaux moments et les desserts partagés à vos côtés.
Je tiens aussi à remercier sincèrement la Dre Iwona Rudkowska de m’avoir accueilli, il y quelques
années déjà, dans son équipe. Elle m’a donné la chance de découvrir pour la première fois le monde de la recherche. Ses conseils avisés m’ont guidé dans mes décisions les plus déchirantes et me serviront toujours.
Merci à Éric Nadreau de m’avoir initié à la physiologie de l’exercice et d’avoir partagé son intérêt pour ce domaine. Sans lui, le thème de ce mémoire serait certainement très différent.
Enfin, un merci tout particulier à ma famille et à mes amis de m’avoir appuyé dans mes démarches. Vous êtes ma plus grande source d’inspiration et de motivation.
Avant-propos
La banque de données utilisée pour ce projet de maîtrise est le fruit de l’étude d’imagerie CMCV (Visceral obesity/ectopic fat and non-invasive markers of atherosclerosis: a cardiometabolic-cardiovascular
imaging study) réalisée au Centre de recherche de l’Institut universitaire de cardiologie et de pneumologie de
Québec – Université Laval (CRIUCPQ – UL) et dirigée par le Dr Jean-Pierre Després.Cette étude a obtenu
l’approbation du comité d’éthique de la recherche de l’IUCPQ – UL. L’étude a été financée par les Instituts de recherche en santé du Canada. Le chercheur principal est le Dr Jean-Pierre Després qui a conçu et développé
le protocole de recherche. Les Drs Eric Larose, chercheur, cardiologue et directeur du Laboratoire d’imagerie
cardiovasculaire avancée à l’IUCPQ – UL, Paul Poirier, chercheur et cardiologue à l’IUCPQ – UL, Patrick Mathieu, chercheur et chirurgien cardiaque à l’IUCPQ – UL, Natalie Alméras, chercheure au CRIUCPQ – UL, Philippe Pibarot, chercheur et directeur de la recherche en cardiologie à l’IUCPQ – UL, Benoît Lamarche, chercheur et directeur du Centre Nutrition, Santé et Société à l’Institut sur la nutrition et les aliments fonctionnels, et Caroline Rhéaume, chercheure au CRIUCPQ – UL et médecin de famille au GMF-UMF Laval-Québec, ont collaboré à l’interprétation et à l’analyse des données. L’étude a démarré en 2013 et poursuit toujours ses activités.
En tant qu’étudiant de deuxième cycle, mon rôle a été de participer à la collecte, la saisie et l’analyse des données et de rédiger l’article scientifique du présent mémoire de maîtrise, le tout sous la supervision de mon directeur de recherche, le Dr Jean-Pierre Després, et de ma co-directrice, la Dre Natalie Alméras.
L’article intégré à ce mémoire a été publié dans la revue American Journal of Physiology-Endocrinology
and Metabolism le 27 juillet 2020. Les coauteurs de cette étude n’ont aucun conflit d’intérêts à déclarer dans le
Introduction
Selon les plus récents résultats tirés de la Global Burden of Diseases, Injuries and Risk Factors Study, les maladies non transmissibles telles que les maladies cardiovasculaires, les cancers, les maladies respiratoires chroniques et le diabète sont largement responsables de la majorité des décès à travers le monde (73 %).1 À elles seules, les maladies cardiovasculaires sont responsables de près de la moitié (43 %) de ces
décès. Au Canada, elles représentent la deuxième cause de mortalité au pays, suivant de près le cancer.2 Aux
États-Unis les maladies cardiovasculaires demeurent en tête du palmarès3. Une autre maladie non
transmissible, le diabète, représente un facteur de risque important des maladies cardiovasculaires. La prévalence du diabète est extrêmement élevée en Amérique du Nord. Selon les plus récentes données disponibles, on retrouvait un diagnostic de diabète chez plus de 10 % de la population nord-américaine en 2019.4
En regard de cette situation, l’augmentation de la prévalence des facteurs de risque des maladies cardiométaboliques est inquiétante. En effet, notre mode de vie contemporain est associé à un accroissement du temps de sédentarité lié à l’emploi, aux loisirs et aux déplacements. En plus d’être synonyme d’une pratique d’activité physique moins régulière, ce mode de vie va de pair avec un accès facile à une alimentation de moindre qualité nutritionnelle et de haute densité énergétique. L’environnement dans lequel nous vivons facilite donc l’atteinte d’un bilan énergétique positif qui, combiné à une génétique qui prône l’économie d’énergie et le gain de poids, encourage fortement le développement de l’obésité et des complications cardiaques et métaboliques qui y sont associées. Bien qu’il existe des différences interindividuelles dans la manière d’emmagasiner le surplus énergétique, l’augmentation de l’adiposité viscérale est de loin la plus néfaste pour la santé. En effet, plusieurs études ont démontré l’importance de l’adiposité viscérale en tant que facteur de risque des maladies cardiométaboliques.5 En plus du surplus d’énergie devant être stocké dans le tissu adipeux, ce
déséquilibre énergétique entraîne la formation de dépôts ectopiques de gras qui augmentent à leur tour les risques de développer des problèmes de santé. En particulier, l’accumulation de lipides dans le foie est fortement associée à une mauvaise santé cardiométabolique.
Dans l’objectif de prendre en charge ces problèmes de santé, un arsenal de traitements médicaux est maintenant disponible. Toutefois, les médicaments sont coûteux et s’accompagnent souvent d’effets secondaires non désirables. Par contre, comme mentionnés précédemment, un mode de vie sédentaire et une alimentation de faible qualité nutritionnelle sont les principaux responsables d’une mauvaise santé cardiométabolique. Il est donc possible d’améliorer la santé cardiométabolique par l’adoption de saines habitudes de vie. Effectivement, il est maintenant bien connu que le manque d’activité physique est un facteur de risque majeur contribuant au développement de ces maladies. Cependant, il est parfois difficile d’obtenir une mesure objective de la pratique d’activité physique des individus afin d’étudier ses effets sur la santé. C’est
d’ailleurs pour cette raison que les présents travaux s’intéressent à la condition cardiorespiratoire. Effectivement, la condition cardiorespiratoire représente une mesure objective qui reflète, entre autres, la fréquence, l’intensité et la durée de la pratique d’activité physique d’un individu. Une étude récente a démontré qu’une faible condition cardiorespiratoire représente un marqueur de risque de mortalité équivalent ou plus puissant que les facteurs de risque traditionnels dont le cholestérol, le tabagisme et le diabète.6 D’ailleurs, en 2016, un rapport de
l’American Heart Association a sonné l’alarme quant à l’importance de considérer la condition cardiorespiratoire comme un signe vital devant être mesuré en milieu clinique par les professionnels de la santé afin de mieux évaluer le risque cardiométabolique des individus.7
L’objectif de ces travaux de recherche est donc d’approfondir notre compréhension de la relation entre l’adiposité viscérale, le contenu en lipides du foie et la condition cardiorespiratoire sur la santé cardiométabolique dans le but de mieux statuer sur la pertinence de mesurer la condition cardiorespiratoire en milieu clinique par les professionnels de la santé.
Chapitre 1 : La santé cardiométabolique
Selon les plus récentes statistiques canadiennes, un adulte sur douze, soit 2,4 millions de Canadiens âgés de 20 ans et plus (8,4 % de la population), est atteint d’une maladie cardiaque ischémique. Entre 2000 et 2013, la prévalence des maladies cardiovasculaires est demeurée relativement stable.2 Cependant, chez les
personnes atteintes d’une maladie cardiovasculaire, la prévalence d’infarctus a augmenté de 67 % alors que la mortalité de toute cause chez ces personnes a diminué de près de 35 %. La meilleure gestion des facteurs de risque, l’amélioration des traitements et l’efficacité de la prise en charge des participants ont certainement contribué à améliorer la survie de ces personnes. Cependant, bien que positive, la meilleure survie des personnes atteintes de maladies cardiovasculaires n’allège en rien le fardeau que ces maladies imposent sur notre système de santé. En effet, la réduction de la mortalité de toute cause chez les personnes atteintes de maladies cardiovasculaires fait en sorte que le nombre de personnes nécessitant un suivi médical ne cesse d’augmenter. Au Canada, les coûts associés aux maladies cardiovasculaires s’élèvent à 21,2 milliards de dollars.2
Aux États-Unis, le portrait est encore plus alarmant. En 2016, la prévalence des maladies cardiovasculaires atteignait 9 % (24,3 millions) chez les adultes de 20 ans et plus.8 Cependant, comme au
Canada, on observe une diminution de la mortalité associée aux maladies cardiovasculaires entre 1979 et 2016. Aux États-Unis, les coûts associés aux maladies cardiovasculaires entre 2014 et 2015 sont estimés à 351,2 milliards de dollars américains. Si la tendance se maintient, ces coûts risquent d’atteindre 1,1 billion de dollars américains en 2035.
Le fardeau économique et sociétal des maladies cardiométaboliques ne semble pas s’alléger. Une approche préventive s’avère donc nécessaire afin d’agir en amont dans le but de limiter les conséquences de ces maladies. L’intervention de professionnels de la santé tels que les kinésiologues est nécessaire afin de réduire les facteurs de risque associés au développement de ces problèmes de santé. Pour y arriver, un outil permettant d’évaluer la santé cardiométabolique et le risque associé à ses déterminants est cependant nécessaire afin de prendre en charge ces maladies de manière optimale.
1.1 Évaluation de la santé cardiométabolique
Le besoin de prédire le risque cardiovasculaire a mené au développement de plusieurs algorithmes.9– 16 Ces derniers sont fondés sur l’évaluation de différents facteurs de risque connus et dont la mesure est
facilement accessible en pratique clinique. Un outil d’évaluation en particulier, le score de risque cardiovasculaire de Framingham, est connu à travers le monde.17,18 De plus, cet algorithme de prédiction du
risque de maladies cardiovasculaires est utilisé afin de classer les patients en fonction de leur niveau de risque dans le but d’optimiser le choix du traitement pharmacologique de la dyslipidémie.19 Cependant, sa prédiction
du risque repose en grande partie sur l’évaluation de facteurs de risque biologiques. En effet, cet algorithme utilise l’âge, le sexe, les résultats du bilan lipidique, la tension artérielle, le profil diabétique et le statut tabagique pour calculer une estimation du risque cardiovasculaire. Bien qu’un facteur de risque comportemental, le tabagisme, soit considéré dans le calcul, les facteurs de risque non traditionnels n’étaient pas dans la mire au moment de l’élaboration du score de risque de Framingham. Depuis, la littérature scientifique a souligné à maintes reprises l’importance des habitudes de vie dans la santé.20–24
Stampfer et coll. ont documenté l’association entre les habitudes de vie et l’incidence de maladie cardiovasculaire auprès de 84 129 femmes en santé suivies durant 14 ans.20 Les cibles définies par l’équipe de
recherche pour déterminer que les habitudes de vie présentent un faible risque cardiovasculaire sont une absence de tabagisme, un indice de masse corporelle (IMC) inférieur à 25 kg/m2, une consommation
quotidienne d’au moins un demi-verre de vin, une pratique d’activité physique d’intensité modérée ou élevée d’au moins 30 minutes par jour en moyenne et une alimentation de bonne qualité nutritionnelle (un indice glycémique bas et une faible consommation de gras trans combiné à une consommation élevée de fibres céréalières, de folate, d’acides gras oméga-3 de sources marines ainsi qu’un ratio de gras polyinsaturé sur gras saturé élevé). Les résultats ont démontré que même si certaines de ces habitudes de vie sont corrélées, chacune d’entre elles prédit le risque significativement et indépendamment, et ce, même après ajustement pour des facteurs confondants comme l’âge, les antécédents familiaux de maladie cardiovasculaire, l’hypertension artérielle ou la dyslipidémie. De plus, les résultats indiquent que plus les participantes présentent d’habitudes de vie à faible risque, plus l’incidence de maladie cardiovasculaire est faible. En effet, les femmes atteignant les cibles pour 3 habitudes de vie ont vu leur risque de maladie cardiovasculaire réduit de 57 % comparativement à celles qui n’en atteignaient aucune, alors que cette réduction était de 66 % et de 83 % chez les femmes atteignant respectivement 4 et 5 cibles. Une étude similaire utilisant les mêmes cibles a été réalisée chez près de 43 000 hommes et les résultats sont comparables.22 L’atteinte de 3, 4 et 5 cibles est associée à une réduction
du risque cardiovasculaire de 71 %, 78 % et 87 % respectivement. L’étude rapporte aussi que même l’atteinte d’une seule cible est associée à une réduction du risque de 54 %. Ces résultats ainsi que ceux de l’étude précédente soulignent l’importance de considérer les habitudes de vie dans l’évaluation du risque cardiovasculaire. C’est d’ailleurs pour cette raison qu’ils sont inclus dans les déterminants de la santé cardiovasculaire.
Le concept de santé cardiovasculaire a été mis de l’avant par l’American Heart Association dans le cadre de l’élaboration de son plan stratégique pour 2020.25 Ce plan avait pour but de définir et mettre en place
des cibles en promotion de la santé cardiovasculaire et en réduction des maladies. Le résultat ciblé par ce plan est une amélioration de la santé cardiovasculaire de tous les Américains de 20 % tout en réduisant le nombre de décès attribuable aux maladies cardiovasculaires et aux accidents vasculaires cérébraux de 20 % d’ici 2020. Les travaux réalisés dans les prochaines années nous permettront d’ailleurs de voir si les cibles ont été atteintes. Pour y arriver, on y présente une définition de la santé cardiovasculaire idéale (Tableau 1).
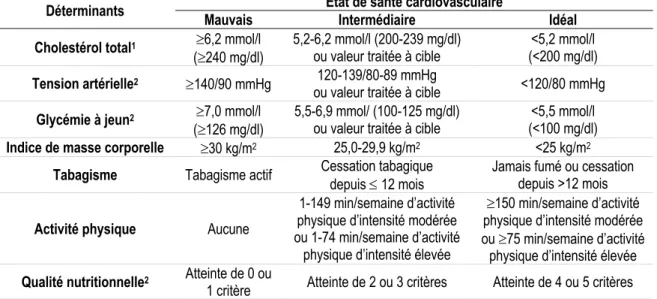
Tableau 1 : Critères utilisés chez l’adulte (20 ans et plus) pour définir la santé cardiovasculaire idéale Déterminants Cible de santé cardiovasculaire idéale
Marqueurs biologiques
Cholestérol total1 <5,2 mmol/l (<200 mg/dl)
Tension artérielle1 <120/80 mmHg
Glycémie à jeun1 <5,6 mmol/l (<100 mg/dl) Marqueurs comportementaux
Indice de masse corporelle <25 kg/m2
Tabagisme Jamais fumé ou cessation depuis >12 mois
Activité physique ³150 min/semaine d’activité physique d’intensité modérée ou ³75 min/semaine d’activité physique d’intensité élevée Qualité nutritionnelle2 Atteinte de 4 ou 5 critères
1 Valeurs non traitées.
2 Les critères concernant une consommation adéquate de fruits et légumes, de poissons, de sodium, de sucre ajouté et
de produits céréaliers à grains entiers sont présentés dans la section 1.2.2.4 La qualité nutritionnelle. Adapté de : Lloyd-Jones DM et coll., Circulation, 2010.
Tableau 2 : Quantification des déterminants dans l’élaboration du score de santé cardiovasculaire chez l’adulte (20 ans et plus)
Déterminants Mauvais État de santé cardiovasculaire Intermédiaire Idéal Cholestérol total1 ³6,2 mmol/l
(³240 mg/dl) 5,2-6,2 mmol/l (200-239 mg/dl) ou valeur traitée à cible (<200 mg/dl) <5,2 mmol/l Tension artérielle2 ³140/90 mmHg 120-139/80-89 mmHg
ou valeur traitée à cible <120/80 mmHg Glycémie à jeun2 ³7,0 mmol/l
(³126 mg/dl) 5,5-6,9 mmol/ (100-125 mg/dl) ou valeur traitée à cible (<100 mg/dl) <5,5 mmol/l Indice de masse corporelle ³30 kg/m2 25,0-29,9 kg/m2 <25 kg/m2
Tabagisme Tabagisme actif Cessation tabagique
depuis £ 12 mois Jamais fumé ou cessation depuis >12 mois
Activité physique Aucune
1-149 min/semaine d’activité physique d’intensité modérée ou 1-74 min/semaine d’activité
physique d’intensité élevée
³150 min/semaine d’activité physique d’intensité modérée ou ³75 min/semaine d’activité
physique d’intensité élevée Qualité nutritionnelle2 Atteinte de 0 ou
1 critère Atteinte de 2 ou 3 critères Atteinte de 4 ou 5 critères
1 Valeurs non traitées.
2 Les critères concernant une consommation adéquate de fruits et légumes, de poissons, de sodium, de sucre ajouté et
de produits céréaliers à grains entiers sont présentés dans la section 1.2.2.4 La qualité nutritionnelle. Adapté de : Lloyd-Jones DM et coll., Circulation, 2010.
Cette définition repose sur l’atteinte de critères chez sept déterminants nommés Life’s Simple 7. Ces déterminants sont le reflet de sept marqueurs du risque cardiométabolique, dont trois marqueurs biologiques (cholestérol total, tension artérielle et glycémie à jeun) et quatre marqueurs comportementaux (tabagisme, IMC activité physique et qualité nutritionnelle). Les différents déterminants proposés dans cette définition ont ensuite été subdivisés en trois niveaux pour créer un score de santé cardiovasculaire (Tableau 2). Ce score sert à quantifier la santé cardiovasculaire afin de mieux pouvoir l’étudier ainsi que ses déterminants. Les critères utilisés dans la définition de la santé cardiovasculaire de l’AHA sont présentés dans la section suivante.
1.2 Les déterminants de la santé cardiométabolique
1.2.1 Marqueurs biologiques
1.2.1.1 Le cholestérol total
Le cholestérol est présent naturellement dans le corps humain.19 On le retrouve entre autres dans les
membranes cellulaires. Il est également le précurseur des acides biliaires et des hormones stéroïdiennes. Afin de se déplacer dans le corps par la circulation sanguine, le cholestérol utilise des transporteurs : les lipoprotéines. Les principales classes de lipoprotéines sont les lipoprotéines à faible densité (LDL), les lipoprotéines à haute densité (HDL) et les lipoprotéines à très faible densité (VLDL). Il existe aussi des lipoprotéines à densité intermédiaire (IDL) dont la densité se situe entre celle des LDL et des VLDL. En pratique clinique, la mesure des IDL est comprise dans celle des LDL.
Les LDL sont mesurés dans le sang en pratique clinique. Ils contiennent une seule apolipoprotéine, soit l’apolipoprotéine B-100. Les caractéristiques athérogènes des LDL font en sorte qu’ils sont la cible de plusieurs médicaments visant à diminuer le cholestérol sanguin. En effet, ils représentent de 60 à 70 % du cholestérol total présent dans le sang. Pour cette raison, la mesure du cholestérol total est un assez bon reflet du taux de LDL sanguin. Plusieurs études épidémiologiques ont mis en évidence l’association entre le taux de LDL sanguin et l’athérosclérose.26,27,28,29 Grâce à ces études, il est bien connu que le taux de LDL sanguin reflété
par le cholestérol total est associé au développement de maladies cardiovasculaires dans des populations saines. Il est également lié à la récidive d’événements cardiovasculaires auprès de populations atteintes de maladies cardiovasculaires.30,31,32 Ces études démontrent qu’un taux de LDL sanguin supérieur à 2,6 mmol/l
(100 mg/dl) est athérogène. Il a d’ailleurs été démontré dans différentes populations que les gens dont le cholestérol total était élevé présentaient davantage d’athérosclérose et de maladies cardiovasculaires en comparaison à ceux ayant un cholestérol total plus bas.33,34,35 L’augmentation du cholestérol total chez des gens
présentant au départ un cholestérol total bas était aussi associée à une augmentation des maladies cardiovasculaires.36,37 Effectivement, on observe une augmentation du risque de maladies cardiovasculaires
Le seuil considéré comme reflétant une santé cardiovasculaire idéale par l’AHA est un cholestérol total inférieur à 5,2 mmol/l (200 mg/dl). Il en accord avec celui proposé dans le plus récent rapport du National
Cholesterol Education Program.19
1.2.1.2 La tension artérielle
La tension artérielle est représentée par la pression exercée par le sang sur la paroi des artères lors de la contraction des ventricules (systole) et lors de leur relâchement (diastole). On l’exprime en millimètre de mercure (mmHg). En 1959 aux États-Unis, un rapport de la Society of Actuaries visant à comprendre la mortalité en fonction de la taille, du poids et de la tension artérielle a été publié.38 Les données proviennent de près de 5
millions d’adultes assurés entre 1934 et 1954 par l’une des 26 compagnies d’assurances impliquées dans l’étude. En conclusion, ce rapport fait état d’une forte association entre la tension artérielle, le risque de problèmes de santé et la mortalité. Cette association a rapidement été confirmée par la suite à travers l’étude de Framingham.39 Pour donner suite à ces travaux, un comité d’experts a été mis en place afin de statuer sur
les meilleures méthodes de détection, d’évaluation et de traitement de l’hypertension artérielle.40 Les
recommandations de ce comité ont été mises à jour à plusieurs reprises par la suite.
L’analyse de plusieurs études observationnelles a démontré que le risque cardiovasculaire associé à la tension artérielle augmente de façon logarithmique entre des valeurs de tension artérielle systolique (TAS) entre 115 et 180 mmHg et entre des valeurs de tension artérielle diastolique (TAD) entre 75 et 105 mmHg.41 De plus,
cette analyse a également démontré que, pour chaque augmentation de TAS de 20 mmHg ou de TAD de 10 mmHg, le risque de mortalité cardiovasculaire double. De plus, une autre étude réalisée auprès de 1,25 million d’adultes a observé une association entre une TAS ou une TAD élevée et un risque accru d’incidence de maladies cardiovasculaires, ainsi que d’angine, d’infarctus du myocarde, d’insuffisance cardiaque, d’accident vasculaire cérébral, de maladie artérielle périphérique et d’anévrysme de l’aorte.42 Cette augmentation du risque
cardiovasculaire a été rapportée chez des participants âgés de 30 ans à plus de 80 ans.
Dans sa définition de la santé cardiovasculaire idéale, l’AHA se base sur la 7e édition du rapport du Joint
National Committee on Detection, Evaluation, and Treatment of High Blood Pressure.40 Il s’agit d’une TAS
inférieure à 120 mmHg et une TAD inférieure à 80 mmHg chez l’adulte. Ces valeurs de tension artérielle sont encore considérées aujourd’hui comme les critères pour une tension artérielle définie comme normale.43 1.2.1.3 La glycémie à jeun
L’association entre le diabète et les maladies cardiovasculaires est maintenant bien documentée. Une étude s’est intéressée au risque cardiovasculaire chez des femmes et des hommes diabétiques suivis pendant
20 ans.44 Les résultats de l’étude rapportent qu’après ajustement pour l’âge, le diabète est associé à un risque
2 fois plus élevé de maladie cardiovasculaire chez l’homme. Chez la femme, le risque est triplé. Après ajustement pour les autres facteurs de risque principaux, le risque d’insuffisance cardiaque et de mortalité cardiovasculaire demeure 2 fois plus grand chez l’homme et 3 fois plus grand chez la femme. Une autre étude réalisée au Royaume-Unis chez plus de 80 000 participants comparant la mortalité de toute cause et la mortalité cardiovasculaire chez les individus diabétiques et non diabétiques est arrivée à des résultats similaires.45 Elle
rapporte un risque 2 fois plus élevé de moralité de toute cause et 3 fois plus élevé de mortalité cardiovasculaire chez les diabétiques. Ces travaux démontrent également que les femmes sont plus à risque que les hommes. Ces résultats, ainsi que ceux présentés dans la section 1.1 en lien avec le syndrome métabolique, témoignent de l’importance de la glycémie en tant que facteur de risque des maladies cardiovasculaires.
Il n’est donc pas surprenant que la glycémie à jeun fasse partie de la définition de la santé cardiovasculaire idéale de l’AHA. Cette dernière se base d’ailleurs sur les lignes directrices de l’American Diabetes Association publiées en 2007 afin de statuer qu’une glycémie à jeun considérée comme étant normale et à faible risque pour la santé cardiovasculaire est inférieure à 5,6 mmol/l (100 mg/dl).46
1.2.2 Marqueurs comportementaux
1.2.2.1 L’indice de masse corporelle
L’Organisation mondiale de la santé définit l’obésité comme étant une accumulation anormale ou excessive de graisse corporelle qui peut nuire à la santé.47 Cette accumulation de graisse survient en présence
d’un bilan énergétique positif, c’est-à-dire lorsque l’apport énergétique excède la dépense. Dans sa définition de la santé cardiovasculaire idéale, l’AHA a décidé d’inclure l’IMC en tant que marqueur d’obésité. Cependant, bien qu’il permette d’évaluer l’obésité chez une population, il est important de comprendre que l’IMC n’est pas un outil diagnostique adéquat à l’échelle individuelle. Effectivement, il doit être combiné à des mesures anthropométriques, à des mesures de composition corporelle ou à des mesures de distribution du tissu adipeux afin de valider un diagnostic de surpoids ou d’obésité. Le thème de l’obésité est abordé de manière plus détaillée dans le Chapitre 2.
Il est aussi important de noter que la décision de l’AHA de décrire l’IMC comme un marqueur de comportements entraînant un bilan énergétique positif dans sa définition de la santé cardiovasculaire comporte certains biais. En décrivant l’IMC ainsi, l’AHA met en évidence le rôle que jouent les facteurs environnementaux (dont certains sont effectivement reliés aux habitudes de vie) dans le développement de l’obésité. Cependant, cette décision minimise le rôle de plusieurs autres déterminants dans l’atteinte d’un bilan énergétique positif. Les dernières lignes directrices canadiennes soulignent effectivement l’importance de considérer l’obésité
comme maladie chronique qui résulte d’interactions complexes entre plusieurs facteurs génétiques, épigénétiques et environnementaux.48 Néanmoins, qu’on le décrive comme un marqueur comportemental ou
biologique de santé cardiovasculaire, l’IMC est utilisé depuis longtemps dans l’évaluation de l’obésité et du risque cardiovasculaire y étant associé.
En effet, les fondements de l’équation de l’indice de masse corporelle (IMC) sont apparus pour la première fois dans la littérature en 1832. Lambert Adolphe Jacques Quetelet, un pionnier dans l’étude des statistiques et de l’anthropométrie, souhaitait trouver une manière de déterminer l’âge d’un individu en fonction de ses qualités physiques.49 En étudiant l’évolution de la relation entre le poids et la taille de plusieurs adultes selon l’âge, il est
arrivé à la conclusion que le poids d’un adulte en kilogrammes augmente proportionnellement au carré de sa taille en mètres. À la suite de ce constat, le terme « indice de masse corporelle » est apparu dans la littérature pour la première fois en 1972. À travers ses travaux, Ancel Keys souhaitait définir l’obésité à l’aide de la relation entre le poids et la taille d’un individu.50 En étudiant la littérature scientifique sur le sujet, il a observé que l’indice
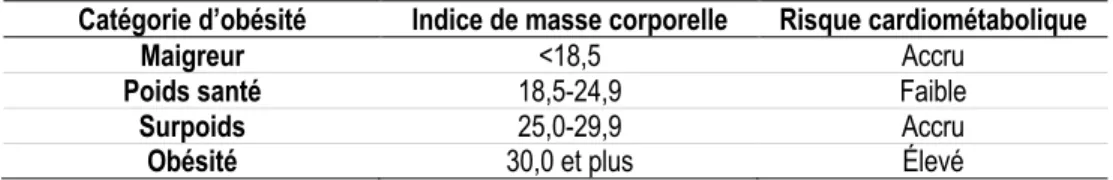
de Quetelet était celui qui corrélait le mieux avec l’épaisseur des plis cutanés. Aujourd’hui, l’IMC est encore utilisé dans l’évaluation de l’obésité.51 Les catégories d’obésité associées aux valeurs d’IMC sont résumés dans
le Tableau 3.
Tableau 3 : Catégories d’obésité et risque cardiométabolique associé en fonction de l’indice de masse corporelle
Catégorie d’obésité Indice de masse corporelle Risque cardiométabolique
Maigreur <18,5 Accru
Poids santé 18,5-24,9 Faible
Surpoids 25,0-29,9 Accru
Obésité 30,0 et plus Élevé
Repéré à https://www.nhlbi.nih.gov/health-topics/overweight-and-obesity
Chez les adultes, un IMC de moins de 18,5 est associé à une maigreur comportant un risque accru de développer des problèmes de santé. Un IMC entre 18,5 et 24,9 est associé à un poids souhaitable et au risque le plus faible pour la santé. Un IMC entre 25,0 et 29,9 est associé à un surpoids qui est associé à un risque accru de maladies cardiométaboliques telles que le diabète de type 2, l’hypertension artérielle et les maladies cardiovasculaires, alors qu’un IMC supérieur ou égal à 30,0 est associé à un risque cardiométabolique élevé. Effectivement, une étude incluant plus de 10 500 participants suivis pendant près de 14 ans rapporte une augmentation du risque de mortalité cardiovasculaire de près de 60 % chez les individus en surpoids, et de plus de 70 % chez les individus obèses.52 Une autre étude réalisée auprès de 190 672 personnes a rapporté une
augmentation de l’incidence de maladie cardiovasculaire et d’insuffisance cardiaque avec l’IMC chez les deux sexes.53 Son association importante avec le risque cardiovasculaire justifie donc sa place dans la définition de
1.2.2.2 Le tabagisme
Depuis la parution du premier rapport du Surgeon General en 1964 aux États-Unis, les effets néfastes du tabagisme sur la santé ont été très bien documentés.54,55 En effet, Les preuves sont suffisantes pour affirmer
que la consommation du tabac cause le développement de l’athérosclérose, les maladies cardiovasculaires et les accidents vasculaires cérébraux, et ce, peu importe le type de cigarette consommée.
L’association entre le tabagisme et la mortalité cardiovasculaire est observée depuis longtemps. Dans une étude incluant près de 190 000 hommes, on rapporte plus de 50 % de mortalité de cause cardiovasculaire chez les fumeurs.56 Des travaux récents démontrent également que le risque de mortalité cardiovasculaire chez les
fumeurs est multiplié par 2,5 chez les hommes et par 2,9 chez les femmes.57 Cependant, les effets néfastes de
la consommation du tabac ne se limitent pas à la santé cardiovasculaire.
En effet, le tabagisme a des conséquences négatives sur presque tous les organes du corps humain. On le reconnaît comme étant la cause, entre autres, de plusieurs formes de cancer, de maladies respiratoires, de problèmes de fertilité chez la femme et de complications durant la grossesse.55 En 2014, il a été démontré que
le tabagisme était responsable de 20 millions de décès prématurés depuis 1964.58 Le fardeau économique qui
accompagne le tabagisme est colossal. On estime les coûts économiques du tabagisme à plus de 150 milliards de dollars américains. Les conséquences importantes de ce facteur de risque appuient fortement la nécessité de recommander la cessation tabagique. Heureusement, plusieurs bénéfices sur la santé sont perceptibles dès l’arrêt tabagique, et ces derniers continuent de s’accentuer à long terme avec le maintien de la cessation.
1.2.2.3 L’activité physique
La pratique d’activité physique de la population s’adapte depuis toujours à son mode de vie. Dans le passé, le lien entre l’activité physique et la survie d’un individu était évident lorsqu’on pense à la nécessité de pratiquer des activités comme la chasse et la cueillette dans le but de s’alimenter. En effet, ces activités requièrent un effort physique considérable. Cependant, suite aux avancements technologiques facilitant l’accès aux aliments, les déplacements et le travail manuel, la pratique d’activité physique dans le but de survivre est devenue presque obsolète. Cette réduction considérable dans la pratique d’activité physique en lien avec les activités de la vie quotidienne, domestique et les déplacements est accompagnée d’une augmentation de la sédentarité des emplois et des loisirs. Cette pratique d’activité physique moindre a fortement contribué au développement des maladies cardiométaboliques qui accompagnent l’épidémie d’obésité que nous connaissons.
Présentement, l’inactivité physique est responsable de 9 % des décès prématurés à travers le monde.59
En effet, on estime qu’une réduction de l’inactivité physique de 10 % permettrait de sauver plus de 500 000 vies annuellement. De plus, l’élimination de l’inactivité physique augmenterait l’espérance de vie mondiale de
0,68 an. La pratique d’activité physique régulière est donc protectrice pour la santé. Morris et coll. Ont démontré que les individus plus actifs dans le cadre de leur travail ont une incidence plus faible de maladie cardiovasculaire.60 Une étude incluant 17 000 anciens étudiants de Harvard suivis pendant 10 ans arrive à une
conclusion similaire.61 Les résultats attestent que les individus actifs (dépense énergétique supérieure à 2 000
kcal/semaine) présentent un risque de maladie cardiovasculaire 39 % plus faible que les individus moins actifs. Malgré ces évidences fortes, la proportion des gens atteignant la recommandation minimale en termes d’activité physique aérobie est faible.
En effet, près de la moitié de la population américaine n’atteint pas ces recommandations.62 Lorsqu’on
tient également compte de la recommandation concernant l’entraînement en musculation, c’est-à-dire d’entraîner les principaux groupes musculaires en musculation au moins 2 fois par semaine, on augmente à environ 80 % la proportion des gens qui n’atteignent pas les recommandations. Le manque d’activité physique engendre des coûts annuels d’environ 117 milliards de dollars aux États-Unis, et est responsable de près de 10 % des décès prématurés.63,64
Pour toutes ces raisons, les groupes de recherche et les instances de santé publique se sont entendues sur les lignes directrices à suivre en matière pratique d’activité physique.65 Ces recommandations correspondent
également à celles incluses par l’AHA dans sa définition de la santé cardiovasculaire idéale.66
Chez les adultes de 18 à 64 ans, les lignes directrices en vigueur recommandent 150 minutes d’activité physique aérobie d’intensité modérée ou 75 minutes d’activité physique aérobie d’intensité élevée ou une combinaison équivalente d’activité physique aérobie d’intensité modérée ou élevée par semaine afin d’améliorer la santé cardiométabolique. Pour obtenir des bénéfices additionnels sur la santé, on recommande d’atteindre 300 minutes d’activité physique aérobie d’intensité modérée ou 150 minutes d’activité physique aérobie d’intensité élevée ou une combinaison équivalente d’activité physique aérobie d’intensité modérée ou élevée par semaine. À ces recommandations s’ajoutent des activités de renforcement musculaire impliquant les principaux groupes musculaires au moins 2 jours par semaine.
Chez les adultes de 65 ans et plus, on recommande aussi 150 minutes d’activité physique aérobie d’intensité modérée ou 75 minutes d’activité physique aérobie d’intensité élevée ou une combinaison équivalente d’activité physique aérobie d’intensité modérée ou élevée par semaine afin d’améliorer la santé cardiométabolique. Il est également recommandé de pratiquer des activités de renforcement musculaire impliquant les principaux groupes musculaires au moins 2 jours par semaine.
1.2.2.4 La qualité nutritionnelle
Une alimentation de faible qualité nutritionnelle est effectivement reconnue comme étant une des plus importantes causes modifiables de mortalité à travers le monde.67 D’ailleurs, une importante étude a démontré
que la faible qualité nutritionnelle est le plus important facteur de risque de mortalité secondaire à un problème de santé aux États-Unis.3 Elle est également la plus importante cause de décès au Canada.68 Cependant, les
effets positifs de la consommation de certains aliments sur la santé sont connus depuis plusieurs siècles. Un des premiers essais cliniques sur ce sujet a été réalisé par James Lind en 1753.69 Ce dernier démontrait
l’efficacité de la consommation d’oranges et de citrons dans le traitement du scorbut. Cet exemple illustre bien comment la définition d’une saine alimentation s’adapte aux connaissances du moment. Effectivement, les recommandations alimentaires avaient autrefois comme objectif principal de limiter les carences en nutriments qui représentaient une source importante de problèmes de santé. En 1941, on voyait d’ailleurs apparaître les apports nutritionnels recommandés dans le guide alimentaire américain.70 Bien évidemment, aujourd’hui, le
principal fardeau de notre système de santé n’est plus les carences en nutriment, mais bien les maladies chroniques.
En effet, plusieurs études ont mis en évidence une association entre la qualité nutritionnelle et les maladies cardiovasculaires.71–75 Des chercheurs ont analysés l’alimentation de près de 70 000 femmes en mesurant la
fréquence de consommation de divers aliments. Les chercheurs donnaient ensuite un score à l’alimentation des femmes selon la qualité nutritionnelle de leur diète. La diète considérée de meilleure qualité était riche en fruits, en légumes, en poisson, en poulet et en grains entiers, alors que la diète de moins bonne qualité incluait davantage de viande rouge, de charcuteries, de sucreries, de desserts, de frites et de grains transformés. Les résultats rapportent que la diète de bonne qualité nutritionnelle est associée à une réduction de l’incidence de maladie cardiovasculaire de près de 25 %. À l’inverse, la diète de faible qualité nutritionnelle est associée à une augmentation de près de 50 % du risque. Une étude similaire a également été réalisée chez les hommes.71 Ces
travaux réalisés auprès d’environ 45 000 hommes suivis pendant 8 ans ont démontré qu’une diète de bonne qualité nutritionnelle réduit le risque cardiovasculaire de 30 %, alors qu’une diète de mauvaise qualité nutritionnelle augmente le risque de 64 %. Ces résultats démontrent l’importance de la qualité nutritionnelle comme déterminant de la santé cardiovasculaire.
Dans son plan stratégique de promotion de la santé cardiovasculaire, l’AHA propose donc l’utilisation de différents critères pour évaluer la qualité nutritionnelle globale de l’alimentation. Les cinq critères mis de l’avant par l’AHA sont tirés des lignes directrices de la diète DASH (Dietary Approaches to Stop Hypertension).25 Ces
critères incluent principalement 1) la consommation de 4,5 tasses de fruits et légumes par jour, 2) la consommation de 2 portions de 3,5 onces de poisson par semaine (en privilégiant le poisson gras), 3) la
consommation de produits à grains entiers riches en fibres afin d’obtenir un apport atteignant au moins 1,1 gramme de fibres par tranche de 10 grammes de glucides (ou portions de 1 once de fibres par jour), 4) la consommation de moins de 1500 milligrammes de sodium par jour et 5) la consommation d’un maximum de 450 kilocalories provenant de boissons sucrées par semaine (moins de 36 onces).
L’inclusion de 4 marqueurs comportementaux aux côtés des 3 marqueurs biologiques fait du Simple 7 un outil novateur et simple qui permet de mettre au centre de nos approches cliniques la santé cardiovasculaire idéale. Les présents travaux s’intéressent plus particulièrement à 3 de ces déterminants, soit l’obésité ou plus précisément l’adiposité viscérale, la glycémie ainsi que la condition cardiorespiratoire qui est un reflet de la pratique d’activité physique. Ils seront présentés dans les prochains chapitres.
Chapitre 2 : L’obésité et l’adiposité viscérale
L’obésité influence la santé de manière très importante. Par le passé, lorsque la principale cause de morbidité et de mortalité était la famine, la capacité d’entreposer des réserves d’énergie sous forme de gras était très avantageuse.76–78 Effectivement, on peut facilement comprendre comment les individus capables
d’engraisser en consommant un minimum de nourriture étaient en meilleure position pour survivre à une famine comparativement aux individus ayant de la difficulté à emmagasiner des réserves énergétiques. Cependant, lorsque la nourriture est abondante et facilement accessible et que la dépense énergétique associée au travail et aux déplacements est réduite au minimum, cette facilité à engraisser devient problématique. La balance énergétique positive qui résulte de l’interaction entre notre bagage génétique, l’environnement dans lequel nous vivons et nos habitudes de vie sont responsables de l’épidémies d’obésité à laquelle nous faisons face.
Selon les plus récentes lignes directrices canadiennes sur la prise en charge de l’obésité chez l’adulte, « l’obésité est une maladie chronique complexe et hétérogène qui ne se présente pas de la même façon chez tous les patients et requiert, comme toute autre maladie chronique complexe, un traitement individualisé et un soutien à long terme ».48 Cette publication souligne l’urgence de prendre en charge cette maladie chronique qui
touche maintenant l’ensemble de la planète. Une impressionnante étude a d’ailleurs été publiée en 2017 sur les conséquences du surpoids et de l’obésité à travers le monde.79 Les résultats de cette étude sont basés sur des
données provenant de 195 pays et récoltées sur une période de 25 ans auprès de 68,5 millions d’individus de tous âges. Selon ces travaux, la prévalence de l’obésité a doublé dans plus de 70 pays entre 1980 et 2015. Elle a également été en constante augmentation dans la plupart des autres pays étudiés. On rapporte qu’un IMC élevé était responsable de plus de 4 millions de décès au cours de cette période, et que les deux tiers de ces décès étaient attribuables aux maladies cardiovasculaires. Un rapport sur les impacts économiques de l’obésité présente une estimation des coûts directs et indirects associés au surpoids et à l’obésité qui sont évalués à 2
billions de dollars américains.80 L’importance des conséquences de l’obésité sur la santé et l’économie témoigne
de l’urgence et de la nécessité non seulement de sa prise en charge, mais également de sa prévention. Cependant, la prise en charge de l’obésité nécessite une bonne compréhension de sa physiopathologie.
2.1 Physiopathologie de l’obésité viscérale
L’adiposité viscérale est la conséquence pathologique d’une incapacité du tissu adipeux sous-cutané à prendre de l’expansion par l’hyperplasie de pré-adipocytes pour s’adapter à une balance énergétique positive, lorsque l’apport énergétique est plus important que la dépense.81 Une adiposité viscérale excessive est
généralement accompagnée de la formation de dépôts ectopiques de graisse, d’inflammation, d’une dysfonction des adipocytes et d’une résistance à l’insuline. Plusieurs facteurs influencent son développement dont l’âge, le sexe, l’ethnicité, la capacité du tissu adipeux à prendre de l’expansion, la génétique, etc.
Par exemple, afin de comprendre l’implication de facteurs génétiques dans les différences interindividuelles dans la répartition de la graisse suite à un gain pondéral, des travaux ont été réalisés dans le but d’observer l’effet d’une suralimentation sur la répartition de la graisse auprès de paires de jumeaux identiques de la région de Québec.82 En observant une réponse similaire dans la prise de poids et dans la
répartition de la graisse à l’intérieur des paires de jumeaux, les auteurs ont pu conclure qu’il existait bien une composante génétique dans la manière de s’adapter à un bilan énergétique positif et de répondre à un surplus calorique. Par exemple, si un des jumeaux accumulait préférentiellement de la graisse à l’intérieur de la cavité abdominale, l’autre jumeau répondait de la même manière. Outre le fait de favoriser ou non le gain de poids, la génétique d’un individu intervient donc dans la forme d’obésité que l’individu risque de développer. Cependant, une revue de chacun des facteurs influençant l’obésité viscérale dépasse le cadre de ce mémoire. Ces derniers sont abordés en détail dans une revue de littérature publiée par Tchernof et Després.83
Pour l’instant, les mécanismes exacts permettant d’expliquer les complications cardiométaboliques associées à l’adiposité viscérale sont encore à l’étude. Cependant, on retrouve dans la littérature trois modèles qui tentent d’expliquer cette association.5,81,83–85
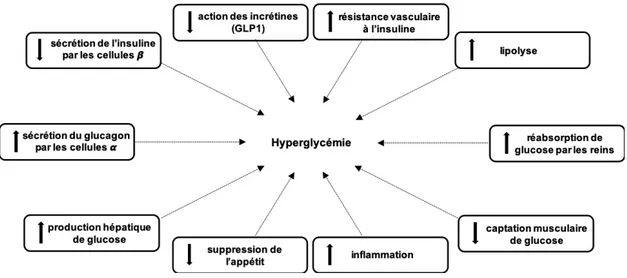
D’après le premier modèle, l’association entre l’adiposité viscérale et le risque cardiométabolique s’explique par ses propriétés métaboliques. Les adipocytes hypertrophiés qui caractérisent en partie le tissu adipeux viscéral présentent une lipolyse plus importante. Puisque le tissu adipeux viscéral est principalement drainé par la veine porte, le foie se retrouve exposé à des quantités importantes d’acides gras libres et de glycérol. Cette exposition entraîne une hyperinsulinémie ainsi qu’une augmentation de la production hépatique de glucose et de triglycérides. Ce modèle apporte donc une explication de l’association entre l’adiposité viscérale et le diabète de type 2.
Un 2e modèle fonde son explication de l’association entre l’adiposité viscérale et le risque
cardiométabolique sur l’inflammation. À la suite de son expansion, la présence importante d’adipocytes hypertrophiés entraîne l’intrusion de macrophages dans le tissu adipeux viscéral. Il s’ensuit une augmentation de la production de cytokines pro-inflammatoires comme le facteur de nécrose tumorale (tumor necrosis factor; TNF) alpha et l’interleukine-6. L’inflammation entraînerait à son tour une réduction de la production d’adiponectine (une adipokine anti-inflammatoire, antidiabétique et antiathérogène).
Un 3e et dernier modèle propose que l’association entre l’adiposité viscérale et le risque
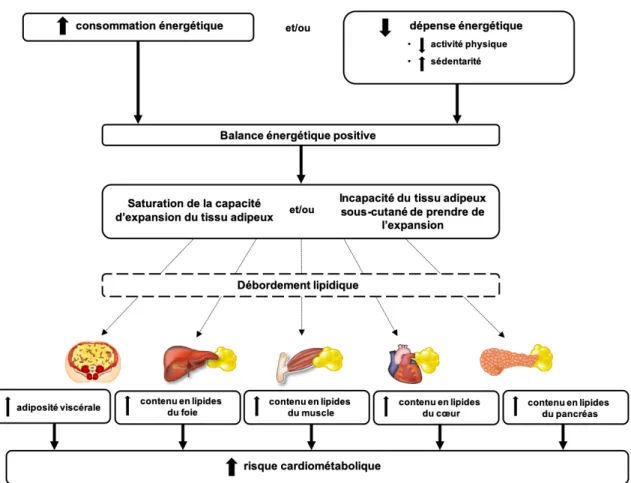
cardiométabolique est le résultat d’une dysfonction du tissu adipeux sous-cutané. En présence d’une balance énergétique positive, la quantité de triglycérides en circulation dans le sang augmente. Lorsque le tissu adipeux sous-cutané ne réussit pas à prendre de l’expansion par hyperplasie pour contenir cette hypertriglycéridémie, il en résulte en une accumulation de lipides à l’intérieur de tissus qui ne sont pas adaptés à leur entreposage. Ce débordement de lipides entraîne leur accumulation dans des tissus comme le cœur, le muscle squelettique et le foie. Ils représentent donc des dépôts ectopiques de graisse. Ce modèle propose donc que l’association entre l’adiposité viscérale et le risque cardiométabolique vienne du fait qu’elle est un marqueur de dépôts ectopiques de graisse trop importants. Ce dernier modèle est illustré dans la Figure 1.
Figure 1 : Modèle d’intégration de la physiopathologie de l’obésité
Adaptée de Tchernof A et Després JP, Physiological Reviews, 2013.
En ayant une meilleure compréhension de la physiopathologie de l’obésité, il devient évident que pour intervenir de manière optimale dans la gestion de ce problème de santé, on doit être en mesure d’aller au-delà du poids et de distinguer les différentes formes d’obésité puisqu’elles n’ont pas les mêmes conséquences sur la santé. Il est donc nécessaire de comprendre les formes d’obésité, ainsi que leurs conséquences sur la santé.
2.2 Les différentes formes d’obésité
Malgré le manque d’importance qu’on leur accorde en santé publique, les différentes formes d’obésité sont connues depuis longtemps. Déjà en 1947, Jean Vague s’intéressait aux différences sexuelles dans la répartition de la graisse corporelle.86 Il notait qu’une accumulation préférentielle de graisse au niveau des
hanches chez les femmes (obésité gynoïde) contrairement aux hommes qui l’accumulaient davantage à l’abdomen (obésité androïde) avait des impacts différents sur la santé de ses patients. Ainsi, celui-ci a été le premier à rapporter une plus grande prévalence de maladies cardiovasculaires, d’hypertension artérielle et de diabète de type 2 chez les personnes avec une obésité abdominale comparativement aux personnes avec une
obésité de type gynoïde. Il s’agit donc de la toute première allusion à l’importance non seulement de la composition corporelle, mais également de la distribution régionale du tissue adipeux dans le risque de maladies cardiométaboliques.
À la suite des travaux de Jean Vague, plusieurs grandes études épidémiologiques se sont intéressées à l’association entre l’adiposité viscérale et la santé cardiométabolique. En effet, une étude comportant un suivi sur 8 ans et réalisée chez près de 45 000 infirmières démontrait qu’à l’intérieur de chaque tertile d’IMC, les femmes présentant un rapport de la circonférence de taille sur la circonférence des hanches plus élevé, donc une accumulation de graisse plus importante à l’abdomen, développaient davantage de maladies cardiovasculaires.87 La conclusion était la même en utilisant uniquement la circonférence de taille. Une étude
internationale cas-témoin incluant des données provenant de plus de 27 000 participants a également rapporté une augmentation du risque de mortalité avec l’augmentation du rapport taille/hanches, et ce, à l’intérieur de chaque catégorie d’IMC.88 Ces résultats ont ensuite été reproduits dans une imposante étude d’environ 650 000
individus chez qui une mesure de la circonférence de taille était disponible.89 Ces travaux démontrent le rôle
important de l’adiposité viscérale reflétée par le tour de taille dans l’évaluation du risque cardiométabolique. Par la suite, des travaux réalisés au Japon à l’aide d’appareils de tomodensitométrie ont mis en évidence cette hétérogénéité de l’obésité en distinguant le tissu adipeux situé à l’intérieur de l’abdomen du tissu adipeux situé sous la peau.90 Pour la première fois, il était possible à l’aide de cette technique d’imagerie
d’observer directement les différences interindividuelles dans la composition corporelle et dans la répartition du tissu adipeux afin de décrire ces deux formes d’obésité aux caractéristiques distinctives. À la suite de ces travaux, l’équipe de recherche japonaise responsable de l’étude propose donc l’utilisation des termes « obésité viscérale » et « obésité sous-cutanée » en référence à une accumulation préférentielle de tissu adipeux à l’intérieur de l’abdomen ou sous la peau.91 Avec l’utilisation des technologies d’imagerie, il est devenu possible
de confirmer l’association entre l’adiposité viscérale et le risque cardiométabolique.
En effet, certaines études ont comparé des participants avec une adiposité totale similaire, mais avec plus ou moins d’adiposité viscérale.92,93 Les participants avec une adiposité viscérale élevée présentaient une
réponse glycémique et insulinémique plus importante lors d’un test d’hyperglycémie orale provoquée indiquant un risque cardiométabolique plus élevé en comparaison à ceux avec moins de tissu adipeux viscéral. D’autres travaux ont été réalisés avec un protocole similaire où les participants étaient appariés en fonction de leur quantité de tissu adipeux sous-cutané.94,95 Encore une fois, les participants avec une adiposité viscérale plus
importante présentaient un profil de risque cardiométabolique détérioré. Ces travaux démontrent l’importance de l’adiposité viscérale au-delà de l’adiposité totale et sous-cutanée sur la santé cardiométabolique. Par la suite, des études avec des cohortes plus importantes ont confirmé cette association.
Par exemple, une équipe de recherche a utilisé la tomodensitométrie afin d’en apprendre davantage sur cette association.96 Sur les 1 511 participants à l’étude, une partie d’entre eux (253 participants) ont été
testés près de 3 ans plus tard. Les résultats démontrent qu’à l’intérieur de chaque catégorie d’IMC, l’adiposité viscérale ainsi que sa variation dans le temps permettent de prédire les complications cardiométaboliques, et ce, indépendamment du poids. Une autre étude d’imagerie réalisée auprès de plus de 4 100 participants est arrivée à une conclusion similaire en rapportant qu’à l’intérieur de chaque catégorie d’IMC, une augmentation de la circonférence de taille est associée à une adiposité viscérale plus importante et à une détérioration de la santé cardiométabolique.97
Cette section rappelle qu’il existe des différences sexuelles dans la répartition de la graisse. Elle confirme également que l’adiposité viscérale est associée à une augmentation du risque cardiométabolique au-delà du poids, de l’IMC, de l’adiposité totale et l’adiposité sous-cutanée. Finalement, compte tenu de ces informations, on doit se rendre à l’évidence que l’IMC n’est pas le meilleur outil pour évaluer le risque sur la santé associé à l’obésité. En effet, il ne permet pas de tenir compte de la répartition de la graisse. Malgré tous ces travaux démontrant l’association beaucoup plus importante entre l’adiposité viscérale et la santé cardiométabolique, le poids demeure encore aujourd’hui au cœur de l’évaluation du risque associé à l’obésité. Suite à ce constat, il semble que d’autres mesures qui tiennent compte de l’adiposité viscérale seraient plus adéquates.
2.3 Mesures de l’adiposité viscérale
Même si l’Organisation mondiale de la santé définit l’obésité comme étant « une accumulation anormale ou excessive de graisse corporelle qui peut nuire à la santé », la mesure de l’obésité en santé publique repose sur l’IMC tel que présenté dans le Tableau 3 (section 1.2.2.1).47 Bien que son utilisation soit appropriée au
niveau populationnel, l’IMC ne permet pas d’identifier l’obésité à risque de complications cardiométaboliques à l’échelle individuelle, puisqu’il ne tient pas compte de la composition corporelle et de la distribution du tissu adipeux.98,99 La quantification optimale du risque cardiométabolique doit donc inévitablement passer par une
mesure adéquate de l’adiposité viscérale.
Comme mentionné dans la section précédente, l’imagerie par tomodensitométrie et par résonance magnétique a permis l’avancement rapide des connaissances dans le domaine de l’obésité en permettant la mesure de l’adiposité viscérale et sous-cutanée sur des coupes transversales de l’abdomen. Ces mesures ont permis d’approfondir nos connaissances quant aux associations entre les différentes formes d’obésité et la santé cardiométabolique. Cependant, ces deux méthodes ont des limites importantes rendant leur utilisation difficile en clinique. D’un côté, la tomodensitométrie implique d’exposer les individus à des radiations limitant ainsi le