1 UNIVERSITÉ DE PICARDIE JULES VERNE
FACULTÉ DE MÉDECINE D’AMIENS
Année 2017 N° 2017-52
LES FACTEURS MOTIVANT L’INSTALLATION
EN MÉDECINE GÉNÉRALE LIBÉRALE
Étude qualitative auprès de médecins généralistes de l’Aisne, l’Oise et la
Somme, installés depuis moins de trois ans
THÈSE POUR LE DOCTORAT EN MÉDECINE GÉNÉRALE - DIPLÔME D’ÉTAT –
PRÉSENTÉE ET SOUTENUE PUBLIQUEMENT LE 15 JUIN 2017
PAR
Charline DUPONT
Présidente du jury : Madame le Professeur Catherine BOULNOIS
Juges : Monsieur le Professeur Michel ANDREJAK
Madame le Professeur Rachel DESAILLOUD Monsieur le Docteur Charles SABBAGH
2 A ma présidente de jury,
Madame le Professeur Catherine BOULNOIS
Professeur de Médecine Générale Coordonnateur de DES de Médecine Générale
Vous me faites l’honneur de présider ce jury. Votre engagement auprès des étudiants de médecine générale nous est précieux. Soyez assurée de ma reconnaissance.
3 A mon juge,
Monsieur le Professeur Michel ANDREJAK
Professeur des Universités – Praticien Hospitalier consultant (Pharmacologie fondamentale clinique)
Ancien Directeur du Centre Régional de Pharmacovigilance d’AMIENS Ancien Responsable du service de pharmacologie clinique
Pôle Biologie, Pharmacie et Santé des populations Officier dans l’Ordre des Palmes Académiques
4 A ma juge,
Madame le Professeur Rachel DESAILLOUD
Professeur des Universités – Praticien Hospitalier (Endocrinologie, Diabétologie et Maladies Métaboliques)
Vous me faites l’honneur de juger ce travail. Je vous adresse pour cela mes sincères remerciements et toute ma considération.
5 A mon juge,
Monsieur le Docteur Charles SABBAGH
Maître de Conférence des Universités – Praticien Hospitalier (Chirurgie digestive)
6 A mon directeur de thèse,
Monsieur le Docteur Yan ZBOROWSKA
Médecin généraliste
Maître de Stage Universitaire – Enseignant au Département de Médecine Générale
Vous avez accepté avec enthousiasme de diriger cette thèse. Merci pour vos précieux conseils et votre disponibilité. Je vous remercie également pour ce que vous m’avez appris et transmis.
7 A Théophane, pour ton amour et ton soutien quotidien. Nous avons déjà accompli tant de
choses ensemble. Tu es un homme et un père formidable.
A ma fille, Lilia, pour le bonheur que tu me procures chaque jour. Tu es ma plus grande fierté. Je t’aime.
A mes parents, Maman merci pour ton amour inconditionnel et ton soutien sans faille. Papa merci d’être toujours présent et disponible pour moi. Si j’en suis là aujourd’hui, c’est grâce à
vous. Je vous en serai éternellement reconnaissante.
A mes sœurs, Sarah et Lou-Ann, sachez que votre grande sœur, même avec ses défauts, sera toujours là pour vous. « L’amour d’une sœur est peut-être invisible mais tellement fort. »
A mes grands-parents, Mamie J. tu es une grand-mère exemplaire. Je suis ravie de ta présence aujourd’hui. A Mamie M. et Papy G.
A mon défunt grand-père, Papy A., je regrette ton absence aujourd’hui. Je sais que tu aurais été fier de moi.
A ma belle famille, pour votre bienveillance. Merci de m’avoir acceptée parmi les vôtres. Mention spéciale à JF pour avoir pallié à mon anglais très approximatif.
A Marie, la médecine m’a permis de croiser ton chemin. Sache que ta présence dans ma vie est précieuse. Je serai avec toi par la pensée le 23 Juin. A Emeric, même si tu n’as pas le compas dans l’œil, merci d’être là et d’être toi. J’espère vous avoir auprès de moi le plus
longtemps possible.
A Agathe, Guillaume, Valou, Loïc, Sophie et Nikos. Pour ces soirées de folies, ces vacances inoubliables et ces discussions à refaire le monde. Il y a des amis que l’on sait pour toujours et
vous en faites partie.
A Alexis, pour ces 10 années d’études à tes côtés. A ta femme Justine. Merci pour votre joie de vivre et ces bons moments passés ensemble.
A Julie, pour tous ces instants partagés. Tu es toujours présente lors des grands événements et je t’en remercie.
8 A Olivier, un énorme merci pour la relecture de cette thèse. Tu m’as été d’une précieuse aide.
Un plus petit merci pour les soirées jeux vidéo.
A Ghizlane, pour nos discussions plus ou moins productives, pour nos appels à l’aide respectifs et pour ta petite bouteille en plastique.
Aux amis que je vois rarement : A Adrien, merci pour ces 2 premières années de médecine à tes côtés. A Marine, nous avons partagé tant de choses enfant, j’espère que la vie nous réserve de belles surprises et que nous allons de nouveau passer de bons moments ensemble.
A Sonia, nos vies ont pris des chemins différents mais je n’oublierai pas toutes ces années à tes côtés.
A mes co-internes avec qui j’ai partagé beaucoup : A Charlotte, pour les doutes, le stress mais aussi les bons moments partagés durant ce premier semestre aux urgences. C’est toujours un plaisir de te revoir. A Julie, Sarra, Pauline, Claire, et Amandine, vous avez fait
de ce semestre tant redouté au CHU, mon stage hospitalier le plus enrichissant. Merci pour tous ces fous rires. A Tarek, pour avoir copié mes choix de stage. Merci pour ta bienveillance
lors de ces semestres à tes côtés. A tous les autres internes dont j’ai croisé la route. A Agathe et Fanie, merci de me confier vos patients. Vous êtes des docteurs et des filles au
top. Je n’aurais pu espérer mieux que vous pour m’épanouir dans mes remplacements. A Séverine, merci pour tes précieux conseils et la relecture des entretiens.
Aux équipes paramédicales et aux médecins que j’ai rencontrés lors de mes différents stages. Plus particulièrement au Dr Bachir HENAOUI, au Dr Agnès VAIDIE, au Dr Patrice NOUGEIN, au Dr Marie-Claude LELEUX, au Dr Pierre DUPONT. Ce fut un réel plaisir de
travailler à vos côtés. Merci pour tout ce que vous m’avez transmis.
Aux médecins qui ont accepté avec plaisir de participer à cette étude. Ce travail n’aurait pu voir le jour sans vous.
A tous ceux que j’oublie, ne m’en voulez pas…
9 TABLE DES MATIÉRES
LISTE DES ABRÉVIATIONS ... 13
PRÉAMBULE ... 14
INTRODUCTION ... 16
MATÉRIEL ET MÉTHODES ... 18
I. Choix de la méthode ... 18
1. Une étude qualitative ... 18
2. Des entretiens semi-dirigés ... 18
II. La population étudiée ... 18
III. Les entretiens ... 19
1. La prise de contact ... 19
2. Le déroulement des entretiens... 19
3. Le guide d’entretien ... 20
IV. L’analyse des données ... 20
1. Retranscription et codage ... 20
2. La saturation des données ... 21
RÉSULTATS ... 22
I. Profil des médecins généralistes interrogés ... 22
II. Analyse des résultats ... 23
1. Pourquoi un retard à l’installation en médecine générale ? ... 24
1.1. Le confort du remplacement ... 24
1.2. Privilégier sa vie personnelle ... 24
1.3. La lourdeur des tâches administratives... 24
1.4. La féminisation de la profession ... 25
1.5. Le travail du conjoint ... 25
1.6. Attendre la bonne opportunité ... 25
1.7. Un besoin d’expérience / la peur de se lancer... 25
10
1.9. Les nouvelles lois ... 26
2. Projet de carrière après l’internat des médecins interrogés ... 27
3. Les déterminants positifs à une installation ... 28
3.1. Un exercice propre à soi-même ... 28
3.2. Des relations professionnelles... 29
3.3. La formation... 30
3.4. Les éléments socio-familiaux ... 32
3.5. Les inconvénients du remplacement ... 33
3.6. Autres déterminants ... 35
4. Recours aux aides pour les projets d’installation ? ... 35
4.1. Non car non éligibles ... 36
4.2. Non par choix ... 36
4.3. Oui ... 37
5. Suggestions pour favoriser les installations en médecine générale... 40
5.1. Des aides adaptées ... 40
5.2. Dynamiser les communes ... 41
5.3. Eviter l’isolement ... 42
5.4. Ne pas centraliser les étudiants durant la formation médicale... 42
5.5. Augmenter les stages ambulatoires durant les études médicales ... 42
5.6. Organiser des rencontres ... 43
5.7. Imposer l’installation ... 43
5.8. Revaloriser le métier ... 43
5.9. Peu d’intérêt pour les Maison de Santé Pluridisciplinaire (MSP) ... 44
5.10. Attention aux nouvelles lois ... 44
DISCUSSION ... 45
I. Forces et faiblesses de notre travail ... 45
11
2. La population étudiée ... 45
3. La méthode... 46
II. Discussion des résultats ... 46
1. Une installation tardive en France ... 46
1.1. L’âge d’installation pourrait être revu à la baisse dans quelques années ? ... 47
1.2. Les remplacements : une transition importante avant l’installation... 48
2. Des jeunes médecins toujours motivés par l’installation... 48
2.1. Une relation privilégiée avec le patient ... 48
2.2. La liberté du libéral ... 49
2.3. L’influence positive des relations professionnelles durant les études médicales et les remplacements. ... 50
2.4. Des démarches administratives chronophages, mais surmontables ... 50
3. Les aides ... 51
3.1. Des aides à l’installation mal connues et jugées inadaptées ... 51
3.2. Le cas du CESP ... 53
3.3. Les nouveautés ... 53
4. Pistes pour favoriser les projets d’installation ... 55
4.1. Valorisation de la médecine générale ... 55
4.2. Améliorer la formation initiale ... 55
4.3. Recruter et former de nouveaux Maîtres de Stages Universitaires ... 58
4.4. Organiser des rencontres ... 60
4.5. Alléger les formalités administratives ... 60
4.6. Les Maisons de Santé Pluridisciplinaires, une réelle solution ? ... 61
4.7. Développer le salariat en médecine générale ambulatoire ? ... 62
CONCLUSION ... 63
BIBLIOGRAPHIE ... 65
ANNEXES ... 68
12 Annexe 2 : Les aides à l’installation ... 69 Annexe 3 : Maquettes du DES de médecine générale (31) ... 70
13 LISTE DES ABRÉVIATIONS
ALD : Affection Longue Durée ARS : Agence Régionale de Santé
CNOM : Conseil National de l’Ordre des Médecins CPAM : Caisse Primaire d’Assurance Maladie DES : Diplôme d’Etudes Spécialisées
DESC : Diplôme d’Etudes Spécialisées Complémentaires DMG : Départements de Médecine Générale
ECN : Épreuves Classantes Nationales
FUMG : Filière Universitaire de Médecine Générale
ISNAR IMG : InterSyndicale Nationale Autonome Représentative des Internes de Médecine Générale
MSP : Maison de Santé Pluridisciplinaire MSU : Maitre de Stage Universitaire
PAPS : Portails d’Accompagnement des Professionnels de Santé PTMG : Praticien Territorial en Médecine Générale
ROSP : Rémunération sur Objectifs de Santé Publique
ReAGJIR : Regroupement Autonome des Généralistes Jeunes Installés et Remplaçants SAPIR-IMG : Syndicat Autonome Picard Représentant les Internes de Médecine Générale SASPAS : Stage Ambulatoire en Soins Primaires en Autonomie Supervisée
SNEMG : Syndicat National des Enseignants de Médecine Générale URPS : Unité Régionale des Professionnels de Santé
URSSAF : Unions de Recouvrement des cotisations de Sécurité Sociale et d'Allocations Familiales
14 PRÉAMBULE
La démographie médicale inquiète, et fait l’objet de nombreux rapports et études. La spécialité de la médecine générale ne fait pas exception.
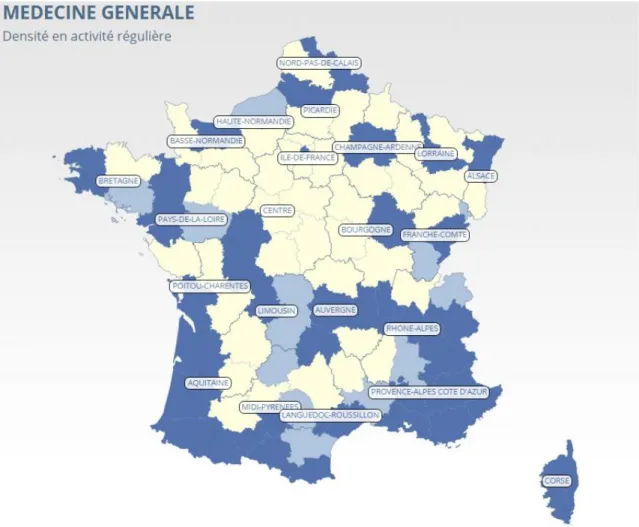
Les patients expriment de plus en plus de difficultés à trouver un médecin généraliste. Selon une étude récente de l’Institut Français d’Opinion Public (1), le temps d’attente pour avoir un rendez-vous chez un médecin généraliste est passé de 4 à 8 jours ces 5 dernières années. Par ailleurs, la question de l’accès équitable aux soins, en tout point du territoire, est plus que jamais d’actualité. La densité de médecins généralistes en France reste inégale (Figure 1).
15 Le nombre de médecins généralistes pour 100 000 habitants est de 131 au niveau national avec un gradient Nord-Sud évident.
Dans les 3 départements de notre ancienne région, il existe également une disparité. Nous recensons 146,9 médecins généralistes pour 100 000 habitants dans la Somme, 103,5 dans l’Oise et 98,3 dans l’Aisne (2).
Les études menées pour expliquer ce phénomène d’inégalité insistent sur l’évolution des mentalités et des aspirations des jeunes médecins. Aujourd’hui, ils souhaitent concilier carrière professionnelle et épanouissement personnel (3) (trouver un équilibre entre vie privée, familiale et professionnelle, maîtriser leur temps de travail, exercer dans un cadre sécurisé, etc.). Face à ces nouvelles attentes et priorités, certains territoires présentent des atouts, alors que les faiblesses d’autres territoires se traduisent par l’apparition de zones fragiles ou sous-médicalisées.
16 INTRODUCTION
Chaque année le Conseil National de l’Ordre des Médecins publie un Atlas de la démographie médicale (4). Au 1er janvier 2016, la France comptait 285 840 médecins inscrits à l’Ordre des Médecins, dont 88 886 médecins généralistes en activité régulière.
Les effectifs de médecins généralistes sont les premiers touchés par un nombre important de départs en retraite. Ils connaissent une chute inexorable (diminution de 8,4% des effectifs depuis 2007) et ce, de manière préoccupante puisque cette chute devrait se poursuivre jusqu’en 2025 et pourrait se traduire par la perte d’un médecin généraliste sur quatre sur la période 2007-2025.
Parallèlement, nous faisons face à une croissance continue de médecins remplaçants. Sur les 9 dernières années, les effectifs ont augmenté de 17,1%. Au 1er janvier 2016, le tableau de l’Ordre recense 11 285 médecins remplaçants, dont 62,3% médecins généralistes.
Il existe un manque d’attrait évident pour l’exercice libéral. Parmi les médecins généralistes en France, 59,6% exercent en libéral, 36,5% ont une activité salariée et 6,5% un exercice mixte (4).
Devant ce problème, certains travaux de thèse (5) (6) (7) ont mis en évidence la nature des freins à une installation en médecine générale libérale. Les médecins expriment la peur d’une surcharge de travail, la crainte de ne pouvoir assumer financièrement les charges d’un cabinet, la solitude du médecin libéral, la surcharge administrative ou encore la trop grande implication de la Sécurité sociale dans la pratique du médecin libéral.
Pourtant, malgré les nombreuses réticences, de nouvelles installations voient tout de même le jour.
Plutôt qu’enrichir les travaux recensant les freins à l’installation en médecine générale, nous avons voulu nous intéresser aux médecins qui ont fait le choix d’une installation récente et connaître les raisons et les motivations de ce choix.
L’objectif principal de ce travail est donc de mettre en avant les déterminants positifs à une installation en médecine générale libérale. L’objectif secondaire est d’identifier de nouveaux
17 éléments à mettre en place ou à améliorer afin de favoriser l’augmentation du nombre de projets d’installation.
18 MATÉRIEL ET MÉTHODES
Pour répondre à nos objectifs, nous avons mené une étude qualitative, en procédant à des entretiens individuels semi-dirigés auprès de médecins généralistes des départements de l’Aisne, l’Oise et la Somme installés depuis moins de 3 ans.
I. Choix de la méthode
1. Une étude qualitative
La recherche qualitative ne cherche pas à quantifier ou à mesurer, elle consiste le plus souvent à recueillir des données verbales permettant une démarche interprétative. Elle est particulièrement appropriée lorsque les facteurs observés sont difficiles à mesurer objectivement (8).
2. Des entretiens semi-dirigés
L’entretien semi-directif est une technique qualitative de recueil d’informations permettant de centrer le discours des personnes interrogées autour de thèmes définis préalablement et consignés dans un guide d’entretien (9). Il permet de garder un fil directeur à la discussion, d’approfondir des points importants et de guider vers certains thèmes que l’on souhaite aborder.
II. La population étudiée
La population étudiée était composée de médecins généralistes installés dans les départements de l’Aisne, l’Oise et la Somme depuis moins de 3 ans.
Le Conseil de l’Ordre des Médecins nous a fourni la liste des médecins installés depuis janvier 2013 pour les départements de la Somme et de l’Aisne. Pour ces territoires, nous avons fait une sélection au sein de cette liste afin d’obtenir la plus grande hétérogénéité des
19 critères des participants (localisation du cabinet : rural/urbain, sexe, exercice seul ou en groupe).
Nous n’avons pas réussi à nous procurer la liste officielle des médecins récemment installés dans l’Oise, le Conseil de l’Ordre de l’Oise ayant refusé de nous la fournir. Nous avons donc été dans l’obligation d’enquêter nous-mêmes.
III. Les entretiens
1. La prise de contact
La prise de contact s’est faite par téléphone. Une explication a été donnée aux participants sur les principes et la thématique de l’entretien. La date, l’heure et le lieu des entretiens ont été fixés selon le souhait des médecins interrogés. La rencontre s’est déroulée à leur cabinet, à l’exception de deux médecins interviewés à leur domicile.
2. Le déroulement des entretiens
Au début de la rencontre, la thématique de l’entretien a été présentée brièvement au participant, afin de ne pas influencer les réponses.
La première partie de l’entrevue consistait en un court questionnaire afin de recueillir les caractéristiques d’exercice du médecin interrogé puis nous passions au script d’entretien en lui-même.
L’enquêtrice devait rester neutre et n'apporter aucun avis ou jugement au cours de l'entretien. Enfin, il a été demandé au médecin interrogé s'il avait des remarques à formuler sur le déroulement de l'interview.
Chaque entretien était enregistré après accord de l’interviewé. Le respect de l’anonymat et de toutes les opinions était annoncé.
20 3. Le guide d’entretien
Un guide d’entretien a été élaboré au préalable, pour structurer l’interview sans diriger le discours.
Il a dans un premier temps été soumis à l’approbation de la commission des thèses du Département de Médecine Générale de la Faculté de Médecine d’Amiens.
Puis, deux entretiens « tests » ont été réalisés, ce qui a permis d’ajuster le guide d’entretien pour parvenir à une meilleure compréhension de certaines questions.
Le script final était composé de 5 questions, certaines avec plusieurs sous-questions, posées au besoin, dans le but de développer et d’approfondir les idées mises en avant.
La version soumise au premier médecin interrogé est disponible en annexe 1. Celle-ci a été modifiée au fur et à mesure de l’avancée de nos travaux dans le but de soumettre nos hypothèses émergentes aux nouveaux interviewés comme le suggère Nicolas HENNEBO dans son guide sur l’analyse par théorisation ancrée (10).
IV. L’analyse des données
1. Retranscription et codage
Les enregistrements audio, sauvegardés sur dictaphone, ont ensuite été retranscrits sous forme de verbatim, c'est-à-dire au mot à mot, avec les intonations, les silences, les rires, etc. dans l'optique de retranscrire au mieux l'authenticité des propos.
Les entretiens ont ensuite été intégrés dans le logiciel R Studio (extension RQDA : R-based Qualitative Data Analysis) afin d’élaborer des thèmes et des sous-thèmes pour permettre une analyse approfondie des différents entretiens.
Le processus d'analyse a commencé dès le premier entretien, et s'est poursuivi après chaque nouveau recueil de données.
De plus, l’ensemble des verbatims a été relu et codé par une deuxième enquêtrice formée à la méthode qualitative.
21 2. La saturation des données
Le nombre d’interviews n’était pas défini à l’avance. La saturation des données apparaît dès lors que la réalisation d'un nouvel entretien n'apporte pas de nouvelles informations. Pour notre travail, elle est apparue après le dixième entretien. La réalisation d’un onzième entretien a permis de confirmer cet état de fait.
22 RÉSULTATS
I. Profil des médecins généralistes interrogés
11 entretiens ont été réalisés entre les mois de mars et novembre 2016.
La durée moyenne des entretiens était de 17 minutes et 45 secondes (11 minutes pour le plus court, 26 minutes pour le plus long).
Entretien Sexe Age Situation familiale Type d’exercice Type de cabinet
1 M 30 Marié, un enfant Rural Cabinet de groupe (2)
2 F 31 Mariée, un enfant Rural Cabinet de groupe (2)
3 F 30 En concubinage Semi-rural Cabinet seul
4 M 38 Pacsé, 2 enfants Rural Cabinet de groupe (4)
5 F 29 Mariée, 2 enfants Semi-rural Cabinet de groupe (4)
6 F 32 Pacsée, un enfant Semi-rural Cabinet de groupe (5)
7 M 28 Marié Urbain MSP
8 F 35 Célibataire Semi-rural MSP
9 M 29 Célibataire Urbain Cabinet de groupe (2)
10 M 30 Célibataire Rural MSP
11 F 31 Mariée, 2 enfants Périurbain Cabinet seul
Notre échantillon était composé de 6 femmes et 5 hommes. La moyenne d’âge des participants de l’étude était de 31,2 ans.
Tous les participants avaient une activité libérale exclusive sauf un médecin qui était également chef de clinique de médecine générale.
9 médecins sur 11 exerçaient en groupe ou au sein d’une Maison de Santé Pluridisciplinaire (MSP).
23 Entretien Lieu d’internat Année fin d’internat Année soutenance thèse Durée des remplacements Date d’installation
1 Amiens 2012 2013 6 mois Mai 2013
2 Amiens 2012 2014 2 ans et demi Juin 2014
3 Amiens 2012 2013 3 ans Juillet 2015
4 Amiens 2006 2009 8 ans Juillet 2014
5 Amiens 2013 2014 6 mois Juillet 2014
6 Amiens 2011 2012 5 ans Janvier 2016
7 Amiens 2015 2015 6 mois Janvier 2016
8 Nantes 2009 2010 6 ans Février 2016
9 Amiens 2015 2016 4 mois Juin 2016
10 Amiens 2015 2015 2 mois Novembre 2015
11 Amiens 2013 2013 3 ans Avril 2016
Tous les participants avaient effectué leur internat à la faculté d’Amiens, à l’exception de l’un d’entre eux. La durée moyenne des remplacements était de 2,7 ans.
II. Analyse des résultats
Pour faciliter la lecture et la compréhension, nous avons préféré rendre compte ici uniquement des extraits des verbatims les plus explicites et les plus diversifiés. Cependant, pour chaque code, il sera mentionné avant les citations l'ensemble des entretiens dans lequel le code apparaît.
L'entretien 1 sera noté E1, …
24 Le premier thème abordé dans cette section nous a permis d’introduire le sujet, d’exposer les faits. Débuter l’entretien en discutant d’un problème d’actualité était vu comme une question brise-glace, permettant également à l’interlocuteur d’être plus à l’aise pour la suite de l’interview.
1. Pourquoi un retard à l’installation en médecine générale ? 1.1. Le confort du remplacement
La plupart des médecins ont évoqué que le remplacement était quelque chose de très confortable, tant sur le plan financier que personnel. (E3, E4, E5, E6, E7, E8, E9, E10)
M3 : « Financièrement ce n’est pas aberrant, au niveau emploi du temps on fait ce que l'on veut donc c'est très pratique. Au niveau responsabilités c'est un petit peu moindre et en termes de gestion du cabinet c'est restreint il n'y a pas grand-chose à faire. »
M8 : « On choisit l’emploi du temps, on gagne bien sa vie et tout va bien ! Et on a du boulot, beaucoup de boulot ! »
1.2. Privilégier sa vie personnelle
Plusieurs médecins pensent que les jeunes médecins veulent privilégier leur vie personnelle avant d’entreprendre un projet d’installation. (E4, E7, E9, E11)
M7 : « On veut en profiter je pense. Profiter de la vie, avant de s’enfermer et de faire des 8H-20H tous les jours, d’avoir l’URSSAF qui te tombe dessus, d’avoir les impôts aussi. Nan je pense que c’est la qualité de vie qui prime au début. On veut en profiter, on veut voyager. »
1.3. La lourdeur des tâches administratives
Des médecins ont insisté sur le fait que les nombreuses tâches administratives pouvaient freiner et retarder l’installation des médecins. (E1, E2, E5, E6, E9, E10).
25 M10 : « Les formalités administratives qui n’incitent pas les nouveaux médecins à s’installer »
1.4. La féminisation de la profession
La féminisation de la profession a été évoquée par deux médecins comme facteur probable au retard à l’installation. (E1, E11)
M1 : « Les femmes finissent à 30 ans, elles veulent un enfant donc elles ne vont pas s’installer tout de suite. Souvent elles s’installent une fois qu’elles ont eu tous leurs enfants. »
1.5. Le travail du conjoint
Pour certains médecins, il fallait également attendre que le conjoint ait une situation stable au niveau professionnel avant de s’installer. (E1, E2, E9, E10)
M1 : « Si le conjoint est installé, a un travail, ça va. Mais s’il ne sait pas trop où il veut aller…»
1.6. Attendre la bonne opportunité
Attendre de trouver la bonne opportunité a été cité par deux médecins. (E1, E8)
M1 : « Les gens remplacent peut-être un peu plus avant… avant de trouver la bonne équipe avec qui s’installer ou le bon moment. »
M8 : « Parce qu’on prend le temps de choisir et d’étudier les propositions. »
1.7. Un besoin d’expérience / la peur de se lancer
Le remplacement était vu comme une période de transition nécessaire entre la fin du cursus universitaire et l’installation. (E1, E3, E11)
26 M3 : « Je ne pense pas qu’il faille se précipiter pour l’installation parce que je pense qu’avoir une certaine expérience et de voir plein de choses différentes ça permet de savoir comment on veut faire et ça permet du coup de déterminer comment on veut sa propre activité. »
M11 : « On a envie de voir un peu à droite à gauche ce qu’il se passe et d’essayer les différents modes d’exercice avant de s’installer. »
Certains médecins ont évoqué le fait qu’un projet d’installation pouvait être effrayant. (E2, E3, E9)
M9 : « On a toujours peur de se lancer »
1.8. L’attraction des autres modes d’exercice
L’attraction des autres modes d’exercices, notamment l’activité salariée, semblait diminuer le nombre d’installations en libéral. (E1, E2)
M2 : « Ils se disent «J’ai connu l’hôpital toute ma vie d’étudiant, ça me rassure, j’y retourne ». »
1.9. Les nouvelles lois
Pour d’autres, les nouvelles lois liées à l’exercice libéral font peur aux jeunes médecins et ne les inciteraient pas à s’installer. (E1, E2, E7)
M2 : « Les lois actuellement, clairement ça nous pourrit et je pense qu’il n’y aura pas beaucoup d’installations ces prochaines années. »
27 2. Projet de carrière après l’internat des médecins interrogés
- Quatre médecins interrogés avaient déjà un projet d’installation avant la fin de leur internat. (E1, E2, E7, E10)
M1 : « Donc oui je savais déjà, j’avais déjà anticipé, j’avais pris les contacts en septembre-octobre avec le médecin et puis ça s’est engagé rapidement. »
- Cinq médecins savaient qu’ils allaient remplacer quelques années, puis s’installer. (E3, E5, E6, E8, E11)
M3 : « Oui c'était défini, je remplacerai un petit peu et puis je m'installerai. Par contre je ne savais pas du tout où. »
M6 : « Je savais que je commencerai par un remplacement tranquillement. Je n’avais pas d’idée précise en me disant je m’installerai dans tant de temps, j’attendais l’occasion … Je me disais peut-être 5 ans après quelque chose comme ça. »
- Un médecin n’avait pas de projet particulier. (E4)
M4 : « Je n’avais pas d’idée précise du tout. Aucune idée. Ça c’est fait comme ça au petit bonheur la chance. »
- Un médecin avait fait une formation pour devenir urgentiste et a finalement changé de voie. (E9)
M9 : « Alors hospitalier parce que j’ai fait le DESC d’urgences (rire). Alors je me voyais hospitalier et surtout pas en ambulatoire. Et puis je me voyais plutôt à la campagne. Et là je suis libéral et en ville et en hyper-centre. »
28 3. Les déterminants positifs à une installation
3.1. Un exercice propre à soi-même
3.1.1. Le suivi des patients
Une des premières choses mises en avant par les médecins interrogés était qu’une installation permettait un réel suivi des patients et de créer une relation médecin/malade particulière. (E2, E3, E4, E5, E6, E7, E8, E9, E11)
M2 : « J’avais envie d’avoir du vrai suivi et faire, pas de la vraie médecine, mais de la médecine en continue avec un vrai travail de fond. »
M6 : « Faire les vrais suivis de patients, chronique etc. D’être médecin de famille entièrement. »
3.1.2. Une liberté d’exercice
La plupart des médecins appréciaient pouvoir pratiquer « leur médecine » et pouvoir organiser leur journée comme ils le souhaitaient. (E2, E3, E5, E6, E7, E9, E11)
M7 : « Avoir un grand bureau à moi (rire), nan mais d’avoir mon organisation en fait, j’aime bien que ce soit à moi, je suis assez possessif (rire). J’aime bien avoir un espace de travail, d’avoir mes patients, d’avoir mon suivi, ce que je veux faire, je le fais, ce que je ne veux pas faire je le fais pas. C’est mon activité, c’est mon métier, c’est à moi ! »
M9 : « …et puis le fait de, moi j’y tiens beaucoup, c’est de faire ce que j’ai envie. Quand on est remplaçant on ne peut pas faire ce qu’on veut, là on peut faire, à la fois sur le cabinet, sur le type de médecine, sur les horaires, sur tout ça je suis enfin mon propre chef ! »
29 3.2. Des relations professionnelles
3.2.1. Les maîtres de stage universitaire (MSU)
Durant les études médicales, les stages effectués chez les médecins généralistes reflétaient une image positive du médecin installé et motivaient donc à s’installer par la suite. (E1, E2, E6, E7, E8, E10)
M2 : « Ça m’a donné une image positive du rôle du médecin, du rôle du médecin installé qui a vraiment sa vraie place auprès de son patient. »
M6 : « D’avoir vu des médecins qui déjà ne s’ennuyaient pas dans leur métier. C’était vraiment le cliché du médecin de famille comme on l’imaginait et ça existait vraiment donc je me suis dit ça peut vraiment être bien d’avoir son propre cabinet. »
3.2.2. Un médecin remplacé
Les médecins remplacés jouaient un rôle clé dans l’installation des jeunes médecins. Quand ils se sentaient bien dans leur remplacement, une association ou une succession était souvent vue comme une bonne opportunité à saisir. (E2, E3, E4, E5, E6, E7, E9, E11)
M4 : « C’est la relation que j’ai tissée avec les collègues et puis avec les patients, comme ça se passait bien je me suis dit pourquoi pas. Il y a d’autres cabinets où j’ai remplacé où jamais je ne me serai installé. »
M6 : « Oui parce que c’est un des médecins que j’ai remplacé qui m’a proposé de m’installer avec lui. Donc au final oui si je ne l’avais pas connu je crois que je n’aurais jamais été installé. »
M7 : « J’ai vu qu’il y avait un bon mode de fonctionnement, que l’ambiance était sympathique, c’était sympa de travailler ici. Ils m’ont proposé et j’y suis allé. »
30 3.2.3. Son propre médecin traitant
Pour certains médecins, c’était l’image qu’ils se faisaient de leur propre médecin généraliste qui les a poussés à choisir la branche de la médecine générale et ensuite à avoir leur propre cabinet. (E1, E9)
M1 : « Moi la représentation du médecin que j’avais c’était mon médecin généraliste. Quand j’ai commencé médecine, je n’avais jamais mis un pied à l’hôpital. Pour moi je faisais médecine par rapport à cette référence-là que j’avais. »
3.2.4. L’attrait de l’exercice en groupe
Beaucoup de jeunes médecins étaient attirés par l’exercice en groupe, cela les incitait à s’installer. (E4, E5, E6, E8, E10)
M10 : « Attention il faut préciser aussi, je ne me serai jamais installé tout seul. C’est rassurant quand on s’installe, de sentir qu’il y a des médecins à côté de soi, les infirmières, la secrétaire, tous les professionnels. »
Un médecin interrogé s’est installé avec son mari. Cela a été plus facile et plus rapide que si elle avait été seule. (E2)
M2 : « Le fait que mon mari soit médecin aussi et qu’on s’installe à deux. Ça a été facile de se lancer à deux. »
3.3. La formation
3.3.1. Les stages ambulatoires
Les stages en ambulatoire semblaient être un point fort pour motiver les étudiants à faire de la médecine générale libérale puis à s’installer par la suite. (E2, E3, E4, E5, E6, E7, E10)
31 Certains médecins interrogés, pas forcément destinés à faire de la médecine générale, ont choisi cette branche après avoir réalisé le stage ambulatoire durant leur externat.
M2 : « Oui le premier gros coup de cœur de médecine générale ça a été en passant en tant que stagiaire, sinon ce n’est pas quelque chose à laquelle je pensais à la base, quand j’ai commencé mes études. Je n’étais pas parti pour faire ça. »
- Les stages chez le praticien durant l’internat
M3 : « Les stages ambulatoires, c’est clair que ça motive. A s’installer je ne sais pas mais du moins à avoir une activité libérale c’est certain que ça motive. »
M5 : « Les stages chez le praticien que j’ai faits c’était pendant mon internat. J’ai fait que le premier degré où j’ai vu du urbain pur, du rural pur et du semi-urbain donc j’ai vraiment vu les trois trucs … moi ça m’a conforté dans l’idée que je voulais être vraiment médecin généraliste dans mon coin. »
- Le Stage Ambulatoire en Soins Primaires en Autonomie Supervisée (SASPAS)
M2 : « J’ai fait les deux, le stage classique et après le stage SASPAS, parce que je savais que je voulais m’installer, que je voulais faire de la médecine libérale et m’installer rapidement. »
3.3.2. Un désintérêt pour l’hôpital
Beaucoup de médecins avouaient s’être installés car ils ne voulaient pas travailler en milieu hospitalier. (E1, E2, E3, E7, E8, E9, E11)
M3 : « Les autres stages hospitaliers, ça m’avait clairement dégoûté et je ne voulais pas du tout ce mode d’exercice. »
M8 : « Le fait que l’exercice hospitalier j’en avais marre au bout de 10 ans. Ça c’est sûr. Qu’à la fin de tous les stages hospitaliers je me disais que c’était intéressant mais qu’il était hors de question que je fasse cette spécialité-là pendant 30 ans non-stop. »
32 3.3.3. Une formation théorique inadaptée
Pour la plupart des médecins interrogés, la formation théorique durant le troisième cycle des études médicales n’était pas adaptée et n’a pas été un critère dans le choix de leur installation. (E3, E5, E6, E7, E8, E10, E11)
M5 : « Les cours non, parce que globalement je pense qu’ils n’étaient pas bien faits, pas bien conçus, c’était encore trop théorique, trop ECN, et pas assez pratique, à l’exception de certains. »
M8 : « Non ! Ce n’était absolument pas adapté. De toute façon ça ne prépare pas du tout à l’exercice, il n’y a que sur le terrain qu’on sait si on a envie de faire ou pas. Et pas en philosophant sur des... »
3.4. Les éléments socio-familiaux
3.4.1. Une stabilité de vie
Pour beaucoup de médecins, l’installation était synonyme de stabilité de vie, notamment sur le plan familial. (E1, E2, E3, E6, E8, E9, E11). L’arrivée d’un enfant motivait les médecins à s’installer. (E1, E2, E5, E6)
M3 : « J'avais besoin de stabilité, j'avais besoin de décider du jour où je ne travaillerai pas, j'avais besoin de décider de mes horaires et de ne plus rentrer chez moi à 22H30 parce que le médecin que je remplaçais travaillait jusqu'à 22H30. »
M6 : « Le fait d’être maman, finalement ce n’est pas plus mal d’avoir un rythme. »
M11 : « C’était le besoin d’avoir une situation un peu fixe et reproductible au niveau du planning pour pouvoir gérer la vie familiale. »
33 3.4.2. Etre fidèle à sa région d’origine
Pour certains médecins, il était important de venir s’installer dans leur région d’origine. (E8, E9, E10)
M9 : « Parce que j’ai vécu ici et puis une partie de ma famille est ici. Mais bon ce n’est pas trop ça, c’est que je tiens à cette ville-là. »
M10 : « Ben le fait que j’ai ma famille qui soit là sur place je pense. Heu je réfléchis, oui je pense que c’est le fait de rester dans ma région d‘origine. »
3.4.3. Un modèle familial / une pression familiale
Pour un médecin interrogé, l’installation s’était faite via un modèle familial. (E5)
M5 : « Mon papa est chirurgien-dentiste en libéral donc je connaissais un petit peu le mode de fonctionnement déjà, même si ce n’est pas le même métier. »
Pour un autre, la pression familiale avait pu influencer le choix de l’installation. (E7)
M7 : « Peut-être ma grande sœur qui m’a dit de faire médecine, qui m’a dit de m’installer. »
3.4.4. Une aisance financière
Enfin, un des médecins interrogés a mentionné s’être installé pour être plus à l’aise financièrement. (E7)
M7 : « L’argent (rire). On gagne beaucoup plus que quand on est remplaçant, c’est sûr. »
3.5. Les inconvénients du remplacement
Les aspects négatifs du remplacement jouent également un rôle dans l’installation des jeunes médecins. Cependant ils s’accordaient tous à dire que c’était une période importante voire nécessaire avant l’installation.
34 3.5.1. Devoir s’adapter
Devoir s’adapter au médecin qu’ils remplaçaient les dérangeait, ce qui a motivé les jeunes médecins à avoir leur propre cabinet. (E1, E3, E8, E9)
M1 : « On doit suivre aussi un peu les habitudes du médecin qu’on remplace, les médecins par exemple qui prescrivaient des antibiotiques à gogo, il vient pour une grippe et il nous dit « oui la dernière fois on avait eu des antibiotiques » et du coup tu dis bah…le patient il veut son antibiotique, donc tu dois suivre aussi quand t’es remplaçant le fonctionnement du médecin que tu remplaces. Donc c’est une frustration d’être remplaçant je pense. »
3.5.2. Le manque de valorisation
Des médecins ont relaté le fait que le statut de remplaçant n’était pas valorisant. (E1, E2) M1 : « Quand les patients ne veulent pas venir, c’est assez frustrant quand on a fait 9 ou 10 ans d’études. »
M2 : « Les remplacements, je voyais des gens que ponctuellement, pour de la maladie, qui n’étaient pas très contents de me voir moi, parce que c’était le remplaçant et pas le médecin habituel, ça m’a vite gonflé. »
3.5.3. Relation médecin-malade peu présente
D’autres médecins mentionnaient ne pas pouvoir créer une relation de confiance avec le patient. (E1, E4, E9)
M1 : « Quand on est remplaçant, on ne fait pas de suivi finalement, on prescrit, on est prescripteur et ce n’est pas le même relationnel. »
M4 : « C’est vrai, avant, en tant que remplaçant on allait se jeter dans n’importe quel bureau donc les gens je les revoyais pas ou je les revoyais tard. C’est plus les mêmes relations avec les gens. »
35 3.5.4. La peur de l’inconnu
Des médecins ont évoqué être angoissés à chaque nouveau remplacement. (E8, E11)
M11 : « En plus j’étais stressée à chaque fois avant d’aller à un nouvel endroit et ça « bouffait » un peu les dimanches soirs avant d’y aller parce que tu ne sais jamais à quoi t’attendre. »
3.6. Autres déterminants
3.6.1. L’installation : un aboutissement
Pour certains médecins, l’installation était de toute façon une finalité quand on choisissait la branche de la médecine générale. (E1, E4, E8, E9)
M1 : « Toute façon in fine être médecin généraliste c’est pour s’installer, je ne vois pas… » M9 : « C’est super embêtant et lourd administrativement de franchir le pas mais si je ne l’avais pas fait là, je l’aurais fait dans 10 ans. Donc autant le faire quand on est jeune. »
3.6.2. Pour faire plaisir
Un médecin a évoqué s’être installé pour satisfaire un confrère qui souhaitait partir à la retraite. (E4)
M4 : « Je me suis installé pour « faire plaisir », pour sortir tout le monde de la panade. »
4. Recours aux aides pour les projets d’installation ?
Durant les entretiens, nous demandions aux médecins ce qu’ils pensaient des aides mises en place pour faciliter l’installation et s’ils y avaient eu recours.
36 4.1. Non car non éligibles
Beaucoup de médecins ont relaté ne pas avoir pu bénéficier des aides à l’installation car ils ne correspondaient pas aux « critères ». (E3, E4, E5, E6, E11)
M3 : « Oui je suis allée voir à l’ARS, pour les fameuses aides et puis comme je ne rentrais pas dans les critères et ben il n’y a pas eu de suite. »
M4 : « Elles sont inexistantes, ha mais zéro ! Parce que quand je me suis installé j’ai fait le tour, il n’y en a pas un qui a bougé le petit doigt. Les communautés de communes, l’ARS, ils en ont rien, mais rien à secouer. Franchement pour eux ici on n’est pas un désert médical alors que c’est effrayant, j’avais fait la liste moi de tous les médecins qui étaient partis sans être remplacés et c’est de la folie ! Et pour l’ARS non tout va bien, c’est le monde des bisounours. Donc non il y a eu aucune aide de personne. »
4.2. Non par choix
Un médecin avait fait le choix de ne recevoir aucune aide pour ne rien redevoir. (E9)
M9 : « Non ! Alors j’ai fait le choix de ne pas en avoir. On peut en avoir parce qu’ici on est en zone sous-médicalisée donc on peut demander des aides à l’ARS etc. et encore une fois pour ne pas avoir d’avis extérieur et de pression extérieure, j’ai préféré ne pas en avoir. Presque 70% des médecins de V*** sont en zone franche et j’ai fait le choix de pas l’être donc je suis le seul à m’être installé récemment et pas en zone franche. C’est juste pour dire je n’ai rien à redevoir à personne parce que c’est ça qui me fait peur aussi. Et moi je veux être libéré de tout ça. »
Un autre médecin a jugé que cela demandait trop de travail administratif et a donc préféré ne pas se renseigner. (E7)
M7 : « Alors je n’ai pas cherché, on ne m’en a pas informé et toute façon à chaque fois les démarches sont très compliquées donc j’ai peut-être perdu 2000 euros mais j’ai gagné deux mois d’administration. »
37 4.3. Oui
Des médecins ont bénéficié de certaines aides mais pour la plupart d’entre eux ces aides n’ont pas été un déterminant à leur installation.
4.3.1. Bourse durant les études médicales (E1, E2, E6)
Le conseil régional propose aux internes en médecine générale des bourses de 400 euros par mois. Et ce en échange d’un engagement à exercer le temps équivalent à celui de la bourse dans une zone rurale sous-médicalisée.
M6 : « Pendant l’internat j’ai bénéficié d’une bourse, je recevais une somme mensuelle, et en gros il fallait que je remplace ou que je m’installe dans une zone sous-dotée et donc c’est comme ça que j’ai fait mes remplacements dans ces zones-là. C’est une bourse que le conseil régional nous donnait. »
4.3.2. Contrat de Praticien Territorial de Médecine Générale (PTMG) (E8)
Il vise à favoriser l’installation des médecins généralistes dans les territoires fragiles en matière d’accès ou de continuité des soins. Il permet à ses signataires de bénéficier d’un complément de rémunération garantissant un revenu minimum et d’une rémunération forfaitaire en cas d’arrêt maladie ou de congé maternité.
M8 : « J’ai signé un contrat de PTMG avec l’ARS en zone déficitaire. L’ARS me garantit un revenu minimum de 6900 euros par mois sous conditions que j’ai fait quand même un minimum de consultation dans le mois. Là je viens de partir 3 semaines en vacances, l’ARS me paye les charges pendant que je ne suis pas là et ça c’est quand même appréciable pour une première année d’installation où les charges et les budgets ne sont pas encore lissés. Donc le fait de partir 3 semaines et que l’ARS me fasse un chèque de 3000 euros, ça me permet de payer les frais du cabinet et de pas rajouter 3000 euros au budget vacances. »
38 4.3.3. Option conventionnelle « démographie » (E1, E2, E8)
Proposée par l’Assurance Maladie pour favoriser l’installation ou le maintien des médecins généralistes dans des territoires fragiles en offre de soins.
M1 : « Nous on a une option démographie médicale, par la Sécurité sociale. Mais ça ne m’a pas incité à venir m’installer ici parce que je ne le savais pas avant de m’installer, je l’ai su qu’après. »
M8 : « J’ai souscrit à l’option démographique à la Sécu. C’est une histoire de statistique, je ne sais pas encore du tout combien ça va me rapporter mais ça va être potentiellement une prime. C’est eux qui vont calculer, j’aurai un bonus l’année prochaine car la première année on ne l’a pas. Donc à priori dans le secteur c’est entre 8000 et 15000 euros donc ce n’est pas négligeable. »
4.3.4. Aides des collectivités territoriales (E3)
Ces aides peuvent revêtir différentes formes, de la mise à disposition de locaux, au versement d’une prime d’installation en passant par une prise en charge partielle ou totale des frais de fonctionnement liés à l’activité de soins
M3 : « En fait je voulais un local, je ne voulais pas acheter donc je suis allée voir le maire et je lui ai dit, ben voilà si vous voulez un médecin dans votre ville, vous me louez un truc et donc il m’a construit un truc et il me le loue, pas trop cher ! Donc ça c’était une aide de la mairie. »
4.3.5. Aides des associés (E5)
Pour un médecin interrogé, ce sont ses confrères qui lui ont loué les locaux à bas prix le temps de lancer son activité.
M5 : « Oui oui, moi j’ai été accueillie avec un tapis rouge ici, j’ai eu un loyer à prix d’ami au départ pendant 6 mois puis après ça augmentait en fonction de mon activité. »
39 4.3.6. Référent installation à l’Agence Régionale de Santé (ARS) (E8)
Il s’agit d’un interlocuteur unique par région, destiné à accompagner et à orienter les jeunes professionnels de santé désirant s’installer dans la région.
M8 : « Référent à l’ARS c’est un peu biaisé, je suis un peu plus informée que la moyenne, du fait de mon engagement syndical. Je savais vers qui aller, et je connaissais les gens avant de vouloir m’installer. Donc le jour où j’ai voulu m’installer je suis venue toquer aux bonnes portes. »
4.3.7. Le guichet unique d’installation des professionnels de santé dans l’Aisne (E10) Il réunit dans un même lieu l’ensemble des organismes qui accompagnent les médecins libéraux dans leur démarche d’installation (ARS, CPAM, Conseil Départemental de l’Ordre des médecins, URPS, URSSAF).
M10 : « Oui alors bon le guichet unique ça aide dans les démarches administratives donc pour l’installation mais ce n’est pas ça qui a fait que j’allais m’installer tout de suite. Mais c’est vrai que c’est quand même pratique quand on va à Laon, on rencontre tous les intervenants et en une heure, une heure et demi c’était fait »
4.3.8. Guide ReAGJIR sur l’installation (11) (E11)
Le Regroupement Autonome des Généralistes Jeunes Installés et Remplaçants (ReAGJIR) est une intersyndicale fédérant 15 structures régionales adhérentes. Il représente les remplaçants en médecine générale, les généralistes jeunes installés depuis moins de 5 ans et les Chefs de Clinique de médecine générale.
M11 : « Moi je suis allée sur le site ReAGJIR et il y a tous les petits guides de l’installation et ça m’a aidé aussi. »
40 4.3.9. CartoSanté (12) (E11)
C’est un service en ligne de cartographie interactive permettant d’accéder à des données sur l’offre et le recours aux soins à l’échelle d’une commune ou d’un canton.
M11 : « Le truc « CartoSanté » était bien fait, sur le nombre d’actes par médecin etc. »
5. Suggestions pour favoriser les installations en médecine générale
5.1. Des aides adaptées
5.1.1. Des aides financières pour tous
Des aides financières existaient, mais pour la plupart des médecins interrogés, elles étaient inappropriées ou inégales. (E2, E3, E7)
M3 : « Oui des aides financières ça aiderait peut-être mais pour tout le monde dans ces cas-là, parce que si on donne les aides financières que pour les gens qui s’installent à la campagne je ne suis pas sûre qu’il y en aura plus pour autant. »
M7 : « Tout ce qui est « aides à côté » c’est très inégalitaire. Mais si tu fais la consultation à 25 euros par exemple, au moins tout le monde est dans l’égalité. »
Beaucoup de médecins avaient la certitude que si les salaires étaient plus élevés, il y aurait plus d’installations. (E1, E2, E3, E4, E5, E7)
M1 : « Si on fait une consultation comme dans certains pays où le médecin généraliste touche 45-50euros je peux vous dire qu’il n’y a pas de mystère, les gens s’installeront. »
M3 : « Si on m’avait dit « Viens tu auras un loyer gratuit », je me serais peut-être installé avant, j’aurais peut-être d’autres copains qui auraient dit « Je viens avec toi ». »
41 5.1.2. Le congé maternité
Devant la féminisation de la profession, un médecin a évoqué le fait qu’un congé maternité adapté aiderait les femmes à s’installer plus tôt. (E11)
M11 : « Le fait d’avoir un congé maternité quand même pris en charge et de pouvoir avoir éventuellement une prévoyance si on l’a fait avant, c’est quand même rassurant. On n’est pas obligé de fonder toute sa famille avant de s’installer. »
5.1.3. Diminuer la charge de travail administratif
La diminution du travail administratif, qui rebute beaucoup de jeunes médecins, favoriserait les installations. (E1, E7, E11)
M1 : « Le tout c’est qu’on ait un correspondant sécu et mutuel unique et que ça roule. » M7 : « Moins de papiers, moins de paperasse … tout ce qui est ALD, ne plus faire tous les 5 ans, faire tous les 10 ou 20 ans. Un diabétique, ce sera toujours un diabétique, un trisomique ce sera toujours un trisomique, faut arrêter ! »
5.2. Dynamiser les communes
Pour certains médecins, dynamiser les villes inciterait les jeunes médecins à s’installer. (E2, E4, E5)
M2 : « C’est dynamique, ça nous donne envie de venir nous installer. Mais dans un patelin où il y a rien c’est… On est comme tout le monde, donc au bout d’un moment on veut bien faire les efforts mais il ne faut pas non plus s’imposer des situations que personne n’accepterait. » M4 : « Après ça pourrait être des choses toutes bêtes, développer le transport, des choses comme ça. Si au lieu d’être à une heure de route de chez soi, on est à une demi-heure, bah oui c’est différent. S’il y a un train qui vient, s’il y a tout ça, ça peut peut-être attirer du monde aussi. »
42 5.3. Eviter l’isolement
Le fait d’être à plusieurs rassurerait les nouveaux installés. (E1, E3, E6, E7)
M3 : « Favoriser, pas forcément les associations, mais plusieurs installations en même temps ça pourrait rassurer tout le monde je pense. »
5.4. Ne pas centraliser les étudiants durant la formation médicale
Pour un médecin interrogé, le fait de centraliser tous les étudiants dans une même ville durant les études diminuerait le nombre d’installations. (E8)
M8 : « Qu’on mobilise, qu’on ne centralise pas tout le monde sur Amiens. Parce qu’au bout de 10 ans sur Amiens à l’âge de 28 ans, marié avec des enfants, ce n’est plus à cet âge-là qu’on déménage. Moins facilement en tout cas. Donc s’ils ne bougent pas de leur périphérie pendant leurs études il y a peut-être pas mal de chances qu’ils restent en périphérie. »
5.5. Augmenter les stages ambulatoires durant les études médicales
Pour certains, il faudrait augmenter les stages chez le médecin généraliste durant la formation initiale pour donner goût au métier. (E1, E2, E8). Pour cela, il faudrait évidemment plus de Maître de Stage Universitaire (MSU) formés. Certains médecins interrogés avaient le projet de faire la formation. (E1, E2, E9)
M2 : « Pour moi, le plus important c’est les stages ! Parce que c’est vraiment là où on peut avoir un coup de cœur pour le métier. En médecine on apprend beaucoup en imitant, on voit quelqu’un faire, on va refaire la même chose et on saura faire. Je trouve qu’on apprend beaucoup par mimétisme. Ça aussi c’est important pour l’installation, ceux qui ne sont pas beaucoup passés en médecine générale ils ne sont pas en confiance. »
M2 : « C’est hyper important et l’un comme l’autre on a envie de recevoir des externes mais on se laisse encore peut-être un an ou deux pour être bien installé et si on voit que ça passe on continuera. Mais c’est dans les projets. »
43 5.6. Organiser des rencontres
L’organisation de rencontres entre internes/remplaçants et médecins installés semblait être une option pour essayer de dédramatiser l’installation. (E6, E8, E9, E10)
M8 : « Par contre faire venir des jeunes qui sont installés, faire venir des remplaçants et discuter un par un, faire des tables rondes à mon avis c’est là où ça devient intéressant. Mais c’est jamais fait ou très mal. »
M10 : « Il faudrait peut-être faire des rencontres avec les internes, au lieu que ça passe par les profs de la fac, que ce soit carrément les nouveaux installés, qu’il y ait des petits stands, je ne sais pas, pour qu’on fasse part de notre expérience. Ça pourrait être bien pour dédramatiser. »
5.7. Imposer l’installation
Pour un médecin interrogé, une des solutions serait d’imposer les installations ou limiter la période de remplacement. (E10)
M10 : « Après est-ce qu’il ne va pas falloir en venir au fait d’imposer … Les études sont quand même financées par l’État en majorité et moi je ne trouve pas ça normal que ça traîne pendant 10 ans avant de s’installer … Et puis par exemple, faire comme dans l’enseignement ou autre, il y a un poste de médecin généraliste à tel endroit et il est à pourvoir et voilà ! Ou alors réguler les installations comme les pharmacies finalement. Il faut un pharmacien pour tant d’habitants. Bon ça serait peut-être un peu draconien, drastique comme mesure mais je pense qu’il faudra en venir à ça même si je pense que ça ne plairait pas à la grande majorité de mes confrères. Je pense qu’un jour il faudra bien. »
5.8. Revaloriser le métier
Pour un médecin interrogé c’était surtout la revalorisation du métier de médecin généraliste qui était importante. (E1)
44 M1 : « Je pense qu’il faut valoriser le métier, il faut faire la reconnaissance du métier. Il faudrait voir la population et expliquer aux gens à grande échelle, qu’on n’est pas surhumain. »
5.9. Peu d’intérêt pour les Maison de Santé Pluridisciplinaire (MSP)
Certains médecins interrogés mentionnaient que la création de MSP n’était pas la solution. Pour eux, elles n’attireraient pas les jeunes médecins. (E1, E2, E4)
M2 : « Après des maisons médicales vides, qu’on essaye de monter comme si les gens allaient accourir parce qu’il y a 3 murs, je trouve ça ridicule parce que ça n’attire pas du tout. »
5.10. Attention aux nouvelles lois
Certaines lois actuelles ou d’autres en projet, semblaient être un frein à l’installation des jeunes médecins et même faire peur aux jeunes installés. (E1, E2, E4, E9)
M1 : « La prochaine loi du tiers payant ça ne va pas améliorer, ça ne va pas motiver à s’installer et ça va motiver les gens à faire du salariat ça c’est sûr. »
M4 : « Je ne suis pas sûr que l’aspect financier soit attirant, en tout cas ce que propose l’ARS en ce moment, ce n’est pas du tout attirant. Ils proposent des compléments de rémunérations si on n’a pas atteint le nombre de consultations, c’est complètement à-côté de la plaque. » M9 : « Déjà il y en a très peu qui s’installent, si on les oblige à exercer quelques années dans un endroit où ils ne veulent pas, bah il y en aura encore moins. Et d’autant plus que quand on est médecin traitant on veut suivre les gens au long cours donc je ne vois pas pourquoi on ferait 3 ans quelque part pour partir après. On ne peut pas être médecin traitant pour 3 ans. Le vrai médecin de famille ce n’est pas ça. Donc ça, ça ne va pas. »
M9 : « Même le tiers payant, encore une fois redevable de la sécu, je pense que là ça va être dramatique pour l’installation et ça me fait réfléchir. »
45 DISCUSSION
I. Forces et faiblesses de notre travail
1. Le choix du sujet
Le thème de la démographie médicale est un véritable problème de santé publique.
L’installation des jeunes médecins est un sujet prisé par les thésards. La parole est souvent laissée aux médecins remplaçants ou aux internes pour déterminer les réticences à une installation en libéral. Il n’existait pas d’étude qualitative interrogeant les médecins récemment installés pour connaître leurs motivations.
Par cette étude, nous voulions tenter de relativiser l’installation en médecine générale libérale et apporter des pistes pour favoriser de nouveaux projets d’installation.
2. La population étudiée
Les entretiens ont été menés sur la base du volontariat. On peut supposer qu’il existe un biais de sélection causé par ce volontariat : seuls les médecins les plus intéressés par le sujet ont répondu positivement.
Cependant, les médecins contactés ont d’emblée accepté les entretiens, en particulier pour les médecins installés dans l’Oise et la Somme. Signe que ce sujet d’actualité intéresse les nouveaux praticiens installés. Ces réponses favorables tendent donc à limiter le biais de sélection. En ce qui concerne le département de l’Aisne, nous avons par contre été confrontés à plusieurs refus.
Nous avons fait le choix d’interroger des médecins installés depuis moins de 3 ans pour limiter le biais de mémorisation et ceux liés aux modifications des politiques de santé publique et du cursus universitaire.
L’objectif n’était pas d’être représentatif de la population générale mais d’obtenir une diversité de points de vue et d’identifier l’ensemble des situations possibles. Nous avons donc essayé d’obtenir des participants avec des caractéristiques les plus hétérogènes possibles. Nous n’avons malheureusement pu interroger que deux médecins dans l’Aisne. Ceci en raison
46 du faible nombre de nouvelles installations ces trois dernières années dans ce département et du refus des praticiens.
3. La méthode
La méthode qualitative a semblé plus adaptée à notre sujet car elle permettait le recueil des faits mais surtout du vécu et du ressenti des personnes interrogées.
Le choix des entretiens individuels a permis une expression plus libre que la technique des focus groups.
Nous avons tenté de dévier au minimum du script d’entretien. Il fallait être le plus neutre possible. Néanmoins il pouvait exister une influence due à l’enquêtrice (son ton de voix, son attitude ou langage corporel) qui a pu engendrer un biais d’intervention. Cela est d’autant plus plausible qu’il s’agissait de notre première expérience dans le domaine de la recherche qualitative.
Enfin, il pouvait exister un biais d’interprétation lié à la méthode d’analyse. Pour le limiter et ne pas omettre de données, l’ensemble des entretiens a été relu et codé par une deuxième enquêtrice formée à la méthode.
II. Discussion des résultats
1. Une installation tardive en France
L’écart d’âge entre l’installation des médecins et celui de l’obtention de leur diplôme s’est accru de façon importante (13).
En 2004, la reconnaissance de la médecine générale en tant que spécialité a ajouté 3 années de formation supplémentaires à la discipline. Néanmoins, en 35 ans, l’âge moyen d’installation a quasiment augmenté de 10 ans.
47 Le tableau ci-dessous montre l’évolution par période de 5 ans (13) (14).
Age moyen d’installation
Période 1980-1984 30,4 ans Période 1985-1989 31,4 ans Période 1990-1994 33 ans Période 1995-1999 34,2 ans Période 2000-2004 36,4 ans Période 2005-2009 37 ans Période 2010-2015 39 ans
Nous ne reviendrons pas sur les freins à l’installation déjà détaillés dans de multiples travaux. (5) (6) (7)
1.1. L’âge d’installation pourrait être revu à la baisse dans quelques années ?
L’âge moyen des médecins interrogés dans notre étude était de 31,2 ans. Cela contraste avec les données actuelles connues, qui révèlent un âge moyen d’installation de 39 ans (14).
La moyenne d’âge relativement basse des médecins de notre étude peut être justifiée par des départs à la retraite accrus des médecins généralistes dans notre région et donc un nombre important d’opportunités pour les jeunes médecins. De plus, les médecins interrogés ont tous connu l’internat de médecine générale et une grande majorité ont réalisé le SASPAS, stage reconnu pour influencer positivement l’installation (15).
Une étude récente réalisée par le Syndicat Autonome PIcard Représentant les Internes de Médecine Générale (SAPIR-IMG) (16), montre que 46,5% des internes de médecine générale de la Faculté d’Amiens désirent s’installer après une période 2 à 3 ans de remplacements.
48 Ces éléments laissent entrevoir un certain optimisme pour l’avenir. L’âge moyen d’installation tendra peut-être à diminuer ces prochaines années.
1.2. Les remplacements : une transition importante avant l’installation.
Les remplaçants sont des acteurs incontournables dans l’offre de soins primaires. Ils participent activement à la continuité et à la permanence des soins.
La période moyenne de remplacement des médecins ayant participé à notre étude était de 2,7 ans (2 mois à 8 ans). Il semble que les remplacements soient vus comme une période nécessaire pour acquérir d’avantage d’expérience dans le monde libéral et pour découvrir les différents modes d’exercice. Cela permet de déterminer la façon dont le praticien souhaite exercer.
Beaucoup d’études montrent que les remplaçants ont envie de s’installer. Par exemple, dans son travail, A. DECORDE rapporte que 84,1% des remplaçants envisagent une installation (17).
La période de remplacement semble comporter deux phases : une première vue comme une étape nécessaire à la consolidation des acquis professionnels et au renforcement de la confiance personnelle ; une seconde faisant naître une envie d’autonomie, de créer sa propre histoire.
Un des médecins interrogé a évoqué la limitation de cette période de remplacement dans le temps. Cela pourrait en effet favoriser des projets d’installations plus précoces. Mais la politique de la contrainte est-elle la plus pertinente ?
2. Des jeunes médecins toujours motivés par l’installation 2.1. Une relation privilégiée avec le patient
Un des premiers déterminants évoqué par les médecins interrogés dans leur choix d’installation était le suivi des patients. Cette constatation est générale (17) (18).