Soins infirmiers en contexte d'épidémie à mortalité
rapide : cas de la fièvre hémorragique à virus Lassa
au Bénin
: un défi professionnel
Thèse
Eusebe Ahossi
Doctorat en sciences infirmières
Philosophiæ doctor (Ph. D.)
Soins infirmiers en contexte d’épidémie à mortalité rapide :
cas de la fièvre hémorragique à virus Lassa au Bénin
Un défi professionnel
Thèse
Eusebe Coovi Ahossi
Sous la direction de :
Clémence Dallaire, directrice de recherche
Résumé
Problématique : Les fièvres hémorragiques virales (FHV) sont caractérisées de
maladies à mortalité rapide parce que causant la mort dans 50% à 90% des cas cliniquement diagnostiqués (Hewlett et Hewlett, 2005). Le virus Ébola a sévi en 2014 en Afrique faisant plus de 28.607 cas et 11.289 décès. Le virus de Lassa infecte chaque année 100 000 à 300 000 personnes en Afrique de l’Ouest et en tue plus de 5000. La République du Bénin a connu entre 2014 et 2018 quatre épidémies confirmées de FHV Lassa et s’est inscrit sur la liste des pays endémiques à la maladie Lassa. Au total 43 décès, dont 5 agents de santé (un médecin et 4 prestataires de soins) sur 93 personnes infectées ont été enregistrés. Chaque flambée épidémique déclenche une crise de panique dans la population et au sein des agents de santé.
But : Cette étude qualitative vise à explorer la pratique infirmière en contexte d’épidémie de
FHV Lassa au Bénin afin de mieux comprendre les raisons qui expliquent les fortes létalités enregistrées dans la population et dans le rang des agents de santé. Cadre de référence : Le cadre de référence de l’étude intègre trois éléments : la théorie des soins centrés sur la personne de McCormack et McCance (2015), le cadre de soins fondamentaux de Kitson, Robertson‐Malt et Conroy (2013) et les guides des mesures de prévention et de contrôle des FHV de l’Organisation Mondiale de la Santé (OMS, 2014b) et du Centre de Prevention et de Contrôle et des infections (CDC, 2014). Méthode : Dans le cadre de cette recherche, un devis qualitatif de type d’étude de cas multiple est utilisé avec une approche exploratoire, descriptive et explicative. Trois techniques sont utilisées pour la collecte des données, il s’agit de l’entrevue (type narratif), de l’exploration documentaire et de l’observation. Au total cinq groupes de participants sont recrutés : les survivants patients (n= 4), les survivants patients soignants (n= 2), les prestataires de soins infirmiers et obstétricaux (n= 6), les témoins n’ayant pas administré de soins (n=13), les agents formés pour la prévention et la prise en charge des cas de FHV (n= 6) et les autorités et partenaires impliqués dans la gestion des épidémies (n=7). Résultats : Les cinq thèmes issus du cadre de référence ayant servi de thématiques pour la collecte des données ont servi de base pour l’analyse grâce à la méthode d’analyse de Ritchie, Lewis, Nicholls et Ormston (2013). Ces thématiques sont les suivantes : prérequis, environnement de soin, prestation de soin, la satisfaction au soin et les mesures de prévention et de contrôle des FHV. Les résultats ont mis en relief les facteurs qui expliquent
les forts taux de létalité enregistrés durant les épidémies, les contraintes auxquelles les infirmières béninoises sont confrontées pendant l’offre des soins en contexte d’épidémie de FHV Lassa et le rôle autonome qu’elles jouent dans cet environnement de soin à haut risque.
Discussion : Cette étude a permis d’explorer les soins infirmiers en contexte d’épidémie
mortelle et les conditions d’exercice des infirmières dans les formations sanitaires étudiées. Les résultats empiriques ont fourni des informations pertinentes pouvant servir de guides pour la préparation et l’amélioration de la prise en charge infirmière des cas de FHV Lassa. À cet effet, un modèle de prise en charge centré sur le patient atteint de fièvre Lassa a été proposé pour servir d’outil de travail aux infirmières béninoises et d’Afrique.
Mots clés : Soins infirmiers - FHV Lassa - Soins infirmiers centrés sur la personne - mesures
Abstract
Problematic: VHF are characterized as quick lethal fatal diseases because they cause
death in 50% to 90% of clinically diagnosed cases (Hewlett & Hewlett, 2005). The Ebola virus struck Africa in 2014, causing more than 28,607 cases and 11,289 deaths. The Lassa virus infects 100,000 to 300,000 people in West Africa every year and kills more than 5,000 one. Between 2014 and 2018, the Republic of Benin experienced four confirmed outbreak cases of Lassa VHF and was recorded on the list of endemic countries to Lassa disease. A total of 43 deaths, including 5 health workers (one doctor and 4 health care providers) out of 93 infected persons were recorded. Each outbreak case triggers a panic attack in the population and among health workers. Purpose: This qualitative study aims to explore nursing practice in the context of the Lassa VHF epidemic in Benin in order to understand more the reasons explaining the high mortality rate among the population and among health workers. Framework: The study framework incorporates three elements: McCormack and McCance's theory of person-centred care (2015), Kitson, Robertson‐Malt and Conroy's basic care framework (2013) and World Health Organization's (OMS, 2014b) and Centers for Disease Control and Prevention's guides (CDC, 2014) to VHF prevention and control measures. Method: In this research, a qualitative estimate type of multiple case study is used with an exploratory, descriptive and explanatory approach. Three techniques are used for data collection: interviewing (narrative type), document exploration and observation. A total of five groups of participants were recruited: patient survivors (n=4), caregiver survivors (n=2), nursing and obstetrical care providers (n=6), non-caregiver controls (n=13), trained agents for the prevention and management of VHF cases (n=6) and authorities and partners involved in epidemic management (n=7). Results: The five topics from the reference terms that served as themes for data collection served as the basis for the analysis using Ritchie, Lewis, Nicholls and Ormston's (2013) analysis method. These themes are: prerequisites, care environment, care provision, case satisfaction and measures to prevent and control VHF. The results highlighted the factors that explain the high case-fatality rates during epidemics, the constraints faced by Beninese nurses during the provision of care in the context of a Lassa HSF epidemic and the autonomous role they play in this high-risk care environment.
the conditions of practice of nurses in the health facilities studied. The empirical results provided relevant informations that can be used as guideline for the preparation and improvement of nursing management of Lassa VHF cases. To this end, a model of management focused on the Lassa fever patient has been proposed as a working tool for nurses in Benin and Africa.
Keywords: Nursing - FHV Lassa - Person-centred nursing - FHV infection prevention
Table des matières
Résumé ... iii
Abstract ... v
Liste des tableaux ... xii
Liste des figures ... xiii
Liste des abréviations ... xiv
Remerciements ... xvi
Introduction ... 1
Chapitre 1 : Problématique ... 3
1.1 Contexte de l’étude ... 3
1.2 Risques de contamination et ses corolaires ... 10
1.3 Soins en contexte de port de l’Équipement de Protection Individuelle (EPI) ... 13
1.4 Formation spécifique en prise en charge des malades atteints de FHV ... 16
1.5 But, questions et objectifs de recherche ... 16
1.5.1 Objectifs de recherche ... 16
1.5.2 Pertinence de l’étude ... 17
Chapitre 2 : Cadre de référence et recension des écrits ... 18
2.1 Cadre de référence ... 18
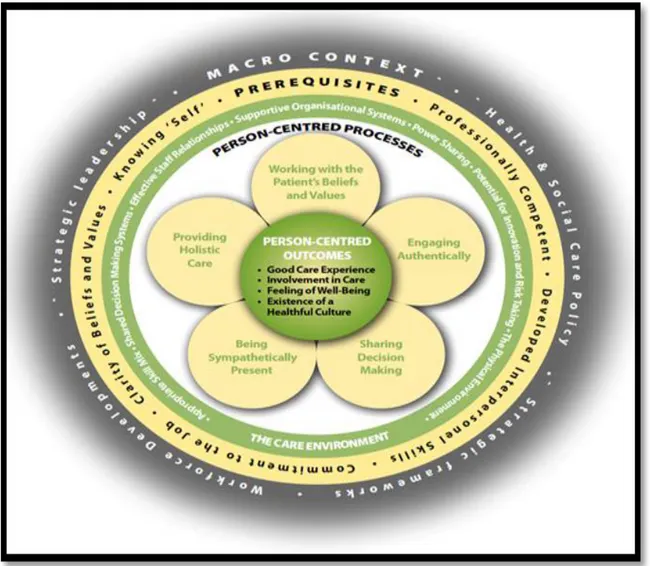
2.1.1 Théorie des soins centrés sur la personne de McCormack et McCance (2015) ... 19
2.1.1.1 Les prérequis ... 21
2.1.1.2 L’environnement de soin ... 21
2.1.1.3 Processus centré sur la personne ... 22
2.1.1.4 La satisfaction au soin ou résultats attendus ... 22
2.1.1.5 Le macro contexte ... 23
2.1.2 Cadre des principes fondamentaux des soins de Kitson, Robertson‐Malt et Conroy (2013) ... 24
2.1.2.1 Dimension relationnelle ... 25
2.1.2.2 Dimension intégrative ... 26
2.1.2.3 Dimension contextuelle ... 27
2.1.3 Guides des mesures de prévention et de contrôle des FHV (OMS, 2014b; CDC, 2014) ... 28
2.1.4 En quoi les différents éléments du cadre de référence seront utiles pour
l’étude ? ... 30
2.1.5 Intégration des éléments du cadre de référence ... 31
2.2 Recension des écrits ... 34
2.2.1 Généralités, prise en charge et prévention des fièvres hémorragiques virales (FVH) ... 35
2.2.2 Principes de la prise en charge des patients atteints de FHV ... 38
2.2.2.1 Identification/détection des cas ... 38
2.2.2.2 Traiter les patients avec respect et dignité ... 39
2.2.3 Définitions des cas des FHV récurrentes en Afrique : Exemple d’Ebola ... 39
2.2.3.1 Définitions des cas pour Ebola ... 39
2.2.4 Isolement et/ou transfert des patients souffrant de FHV ... 40
2.2.5 Prise en charge générale des cas suspects ou confirmés des FHV (Ébola et autres) ... 41
2.2.5.1 Différents traitement et considérations des FHV ... 42
2.2.5.2 Comment prendre en charge les perfusions IV ? ... 44
2.2.6 Prise en charge des agents de santé exposés ... 46
2.2.7 Soutien psychologique au patient et à sa famille ... 47
2.2.8 Soutien aux agents de santé et autres membres du personnel ... 48
2.2.9 Renforcement des stratégies de lutte contre les infections en général ... 49
2.2.10 La fièvre hémorragique virale de Lassa ... 50
2.2.10.1Définition de cas (OMS, 2014b; CDC, 2014) ... 50
2.2.10.2Antécédents d’exposition à la fièvre de Lassa ... 50
2.2.10.3Évaluation clinique détaillée ... 51
2.2.10.4Traitement spécifique pour la fièvre de Lassa ... 53
2.2.11 Influence des écosystèmes sur l’émergence des maladies hémorragiques virales ... 54
2.2.12 Facteurs environnementaux favorables à la propagation des FHV en Afrique ... 55
2.2.12.1Les facteurs personnels ou individuels ... 56
2.2.13 Culture du milieu de travail ... 58
2.2.14 Rôle propre de l’infirmier ... 59
Chapitre 3 : Méthode ... 62
3.1 Approche privilégiée ... 62
3.2 Devis de recherche : Choix et justification ... 64
3.2.1 Méthodes de collecte de données ... 65
3.2.1.1 Méthode d’entrevue ... 65
3.2.1.2 Choix d’une approche narrative ... 66
3.2.1.3 Méthode d’observation ... 69
3.2.2 Lieu d’étude ... 70
3.2.2.1 Présentation générale du Bénin ... 70
3.2.2.2 Échantillonnage ... 73
3.2.2.3 Échantillon ... 74
3.2.2.4 Instruments de collecte des données ... 77
3.2.2.5 Critères de sélection des participants ... 79
3.2.2.6 Le déroulement de l’enquête ... 79
3.2.2.7 Méthode d’analyse des données ... 82
3.2.2.8 Présentation des données ... 86
3.2.2.9 Critères de rigueur scientifique ... 86
3.2.2.10Considérations éthiques ... 87
Chapitre 4 : Résultats ... 89
4.1 Présentation des résultats ... 89
4.1.1 Présentation des résultats des entretiens ... 89
4.1.1.1 Résultats des survivants (patients et soignant-patient) de fièvre Lassa 89 4.1.1.2 Résultats des prestataires de soin infirmier en EPI aux patients atteints de fièvre lassa... 112
4.1.1.3 Résultats des témoins ayant assisté au moins à une épidémie de fièvre lassa ... 129
4.1.1.4 Agents formés pour la prévention et la riposte contre les épidémies de FHV ... 138
4.1.1.5 Autorités et partenaire impliqués dans la gestion des épidémies de fièvre Lassa ... 150
4.1.2 Présentation des résultats des documents relatifs au FHV au Bénin ... 159
4.1.3 Résultats de l’observation ... 162
4.2 Analyse des résultats ... 163
4.2.1 Prérequis ... 164
4.2.1.1 Connaissances sur la FHV Lassa et sa prise en charge ... 164
4.2.1.2 Circonstances de survenue de la fièvre Lassa dans votre centre hospitalier ... 166
4.2.1.3 Comment ai-je contracté la maladie de fièvre Lassa (mode de contamination) ? ... 168
4.2.1.4 Formation en prise en charge des malades atteints de fièvre Lassa ? 170 4.2.1.5 Grandes lignes du contenu de vos formations en prise charge des cas de FHV ... 170
4.2.1.6 En quoi consistent les soins infirmiers et obstétricaux à un patient souffrant de fièvre Lassa ? ... 171
4.2.2 Environnement de soin ... 172
4.2.2.1 Ambiance qui a prévalu au sein des hôpitaux lors de la confirmation des cas de fièvre ... 173
4.2.2.3 Organisation des soins au centre de traitement Lassa ... 175
4.2.2.4 Équipement et infrastructures nécessaires dans le CTL pour faire face aux éventuelles épidémies de FHV ... 175
4.2.2.5 Sécurité de l’environnement de soin pour les principaux acteurs (patients soignants) ... 177
4.2.3 Prestation de soin ... 179
4.2.3.1 Soins fondamentaux ... 179
4.2.3.2 Soins techniques ... 184
4.2.4 Satisfaction au soin ... 188
4.2.4.1 Appréciation des soins ... 188
4.2.4.2 Implication dans les soins ... 190
4.2.5 Mesures de prévention et de contrôle de la FHV lassa ... 191
4.2.5.1 Avant les épidémies ... 191
4.2.5.2 Pendant l’épidémie ... 193
4.2.5.3 Après les épidémies ... 195
4.3 Cadre conceptuel ou d’indexation par thème ... 198
4.3.1 Raffinement des catégories du cadre conceptuel par thème ... 201
4.4 Application des critères pour la véracité de la rigueur scientifique de l’étude de cas ... 206
4.5 Modèle de prise en charge axé sur les soins infirmiers centrés sur le patient atteint de Lassa ... 207
4.5.1 Description du modèle ... 208
Chapitre 5 : Discussion ... 212
5.1 Considérations d’ordre empirique ... 212
5.1.1 Les soins infirmiers en contexte d’épidémie de FHV Lassa ... 213
5.1.1.1 Les prérequis : connaissances de base sur les FHV et leur prévention ... 214
5.1.1.2 L’environnement de soin : l’emplacement du centre de traitement Lassa ... 218
5.1.1.3 La prestation de soin : soins fondamentaux, techniques et contraintes liées à l’offre de soin en contexte d’épidémie de FIH Lassa 220 5.2 Considérations d’ordre théorique ... 235
5.3 Considérations d’ordre méthodologique ... 242
5.4 Limites de l’étude ... 243
5.5 Retombées de l’étude ... 245
5.5.1 Au niveau de la progression des connaissances théoriques ... 245
5.5.2 Au niveau de la pratique clinique ... 246
5.5.4 Au niveau de la formation ... 248
5.6 Recommandations ... 248
Conclusion ... 251
Bibliographie ... 254
Annexe 1. Cadre conceptuel de l’étude ... 273
Annexe 2. Notes d’information aux participants ... 275
Annexe 3. Message aux prestataires de soins infirmiers ... 282
Annexe 4. Message aux agents témoins ... 289
Annexe 5. Message aux agents formés ... 296
Annexe 6. Message aux autorités et partenaires ... 303
Annexe 7. Formulaires de consentement ... 310
Annexe 8. Guide d’entretien à l’endroit des survivants patients de la FHV ... 321
Annexe 9. Guide d’entretien à l’endroit des survivants patients-soignants de la FHV Lassa ... 324
Annexe 10. Guide d’entretien à l’endroit des prestataires de soins infirmiers ... 327
Annexe 11. Guide d’entretien à l’endroit des agents témoins ... 331
Annexe 12. Guide d’entretien à l’endroit des agents formés ... 334
Annexe 13. Guide d’entretien à l’endroit des autorités et partenaires... 337
Annexe 14. Grille d’observation ... 340
Annexe 15. Canevas d’analyse documentaire ... 346
Annexe 16. Résultats de l’étude documentaire ... 349
Liste des tableaux
Tableau 1 Résumé des symptômes et leur traitement ... 43
Tableau 2 Stades cliniques de la fièvre de Lassa sévère ... 52
Tableau 3 Participants potentiels du CHDU-B et de l’hôpital de zone de Papané ... 77
Tableau 4 Critères de sélection des participants ... 79
Tableau 5 Caractéristiques des survivants patients (P) (n=4)... 91
Tableau 6 Caractéristiques des survivants soignants-patients (SP) (n=2) ... 101
Tableau 7 Caractéristiques des prestataires de soins infirmiers et obstétricaux (S) (n=6) ... 113
Tableau 8 Caractéristiques des témoins (T) (n=13)... 130
Tableau 9 Caractéristiques des agents formés (F) (n=06) ... 140
Tableau 10 Caractéristiques des autorités et partenaire (AP) (n=07) ... 152
Tableau 11 Cadre conceptuel ou indexation par thème ... 198
Tableau 12 Raffinement des catégories initiales en catégories finales ... 202
Tableau 13 Critères de vérification de la rigueur scientifique de l’étude de cas ... 206
Tableau 14 Récapitulatif des effets de l’utilisation des éléments du cadre de référence .. 241
Liste des figures
Figure 1 Théorie des soins centrés sur la personne de McCormack et McCance 2016 .... 24 Figure 2 Le cadre des soins fondamentaux : dimensions relationnelles, intégratives
et contextuelles ... 28 Figure 3. Intégration des éléments du cadre de référence ... 33 Figure 4 Modèle de prise en charge ... 207
Liste des abréviations
CHDU-B Centre Hospitalier Départemental et Universitaire de Borgou CDC Centers for Disease Control and Prevention
CII Conseil international des infirmières
CNERS Centre National d’éthique pour la Recherche en Santé
CNHU-HKM Centre National Hospitalier et Universitaire Hubert Koutoukou Maga CSERSS Comité Sectoriel d’éthique de la Recherche en Science de la Santé CTE Centre de Traitement Ebola
CTL Centre de Traitement Lassa
DDS Direction Départemental de la Santé EPI Équipement de Protection Individuelle FHCC Fièvre Hémorragique Crimée Congo FHV Fièvre Hémorragique Virale
HOMEL Hôpital de la Mère et de l’enfant de Lagune
HZ Hôpital de Zone
ID Injection Dermique
IM Injection Musculaire
ISC Injection Sous Cutané
IV Injection Veineuse
MS Ministère de la Santé
MVE Maladie Virale Ebola
OMS Organisation Mondiale de la Santé ONG Organisation Non Gouvernementale POS Procédures Opérationnelles Standardisées SRAS Syndrome Respiratoire Aigu Sévère TDR Test de Dépistage Rapide
UNICEF Fonds des Nations Unies pour l’Enfance VIH Virus de l’Immunodéficience Humaine
A mon épouse Delphine pour qui les mots soutien, endurance et patience sont inventés;
À Dieu Tout Puissant qui a guidé mes pas et m’a éclairé tout au long de ce parcours doctoral.
Remerciements
À chaque tournant, comme la fin d'un cheminement doctoral, il convient de prouver qu'un projet de thèse ne peut se réaliser seul ou en silo, mais bien entouré de personnes sagaces. Il faut de la persévérance et du soutien pour le conduire jusqu’au bout. Pour cela, je tiens à exprimer toute ma sincère gratitude à tous les participants de ce projet pour le temps précieux qu’ils ont consacré pour son aboutissement. J’ai une pensée à toutes les autorités et personnes des centres hospitaliers et du Ministère de la Santé du Bénin qui m’ont facilité l’accès aux diverses sources d’informations.
À ma Directrice de thèse, Professeure Clémence Dallaire, dont le soutien dépasse le rôle de directrice de thèse, mais de marraine des étudiants (tes) béninois (ses) de l’INMeS à l’université Laval, les mots me manquent pour exprimer ma profonde gratitude et ma reconnaissance pour tout ce que vous faites pour notre réussite et notre bien-être au Canada. Que la paix règne en vous et autour de vous afin que vous ayez la tranquillité nécessaire pour poursuivre cette œuvre difficile.
Je remercie également les professeurs Frederic Douville et Jean-François Giguère pour avoir accepté, sans hésitation, malgré leurs multiples occupations, de partager avec moi leurs connaissances et expériences pour l’amélioration de cette thèse.
Le démarrage de tout projet repose sur le courage et la détermination d’un groupe de personnes qui contre vents et marées ont œuvré pour la concrétisation du projet de partenariat entre l’Institut, National Medico-Sanitaire (INMeS) et CINOP Global, bailleur de la formation des formateurs de l’INMeS. J’adresse mes sincères reconnaissances aux Professeurs César AKPO, Sidonie TCHABI-HOUNNOU, Johanne GAGNON, Marcel ZANNOU, sans oublier mon collègue et ami Steve HOUNTONDJI à qui je dédie cette thèse. Je m’en voudrais de ne pas avoir une pensée particulière à ma première directrice de thèse, Professeure Anick Giguère, qui par la force des choses n’a pas pu faire le chemin avec moi. À l’administration de l’université Laval en particulier aux autorités et enseignants de la faculté des Sciences Infirmières, je dis un sincère merci.
À tous les responsables du projet CINOP en particulier monsieur Joop Clappers, je dis un sincère merci pour votre calme, votre simplicité et votre compréhension des enseignants boursiers de l’INMeS. Je fais un clin d’œil fraternel à tous mes collègues enseignants en particulier ceux qui sont aux études à l’université Laval pour leur soutien indéfectible. À tous les infirmiers et infirmières du Bénin, ce succès est une fierté pour notre corporation.
Que pourrai-je faire sans la volonté politique du gouvernement béninois? Pour ce faire, je formule mes profondes reconnaissances à l’État béninois à travers le Ministère de l’Enseignement Supérieur et de la Recherche Scientifique et celui de la Santé.
Je ne saurais passer sous silence le soutien constant de mon ami et frère, Marius SOSSOU qui m’a confirmé à travers sa rigueur et sa sincérité que la concrétisation d’un projet de thèse se mérite. Je n’aurais pu accomplir ce travail sans la complicité des membres de ma famille que j’abandonne seuls pendant plusieurs mois face aux problèmes brulants de la famille. Mon affection va aussi à mes deux enfants : Pedro fidèle Séton et Nathanaëlla Colombe. Je reconnais vous avoir manqué par les nombreuses absences, mais je crois qu’ensemble nous avons pu relever le défi et je vous en félicite.
Mille mercis à tous les amis de promotion qui ont contribué d’une façon à une autre à la réalisation de ce projet de thèse.
Introduction
Jusqu’au milieu du XVIIIe siècle, l’espérance de vie dans le monde était proche de celle de la préhistoire. À côté des guerres et des famines, les infections bactériennes et virales représentaient une des principales causes de disparition des sociétés d’alors. Les épidémies ont ainsi marqué l’histoire, modifié l’avenir et le développement de régions entières, bouleversant ainsi leurs économies, décimant les familles (Debré, 2018). Or malgré de nombreux progrès notamment dus à l’hygiène, le risque infectieux est toujours d’actualité, et est à l’origine de près de 14 millions de morts chaque année dans le monde. La quasi-totalité survient dans les pays du Sud dont il représente plus de la moitié des causes de décès (Guégan, 2016).
En Afrique, la lutte contre les maladies épidémiques comme le Syndrome Respiratoire Aigu Sévère (SRAS), le VIH-Sida, les fièvres hémorragiques virales (Ébola, Crimée-Congo, Lassa), restent une préoccupation majeure pour les responsables de santé publique. Chaque épidémie fait payer un lourd tribut humain et économique aux sociétés, dont le bilan, n’est jamais connu d’avance (Leboucq, 2019). Les épidémies de fièvres hémorragiques virales (Ebola et Lassa) ont particulièrement frappé l’Afrique Centrale et de l’Ouest ces cinq dernières années entraînant de graves conséquences dans les pays affectés (Sierra-Leone, Guinée, Libéria, Congo, Nigéria, Bénin, etc.).
Le Bénin a connu quatre épisodes d’épidémies de fièvre Lassa (2014, 2016, 2017 et 2018). Des pertes en vie humaine ont été enregistrées tant dans la population que dans le rang des agents de santé. Le bilan de ces épidémies a permis aux acteurs de la lutte contre les maladies d’appréhender les insuffisances en matière de préparation et de réponse. La prévention et la riposte contre les Fièvres Hémorragiques Virales (FHV) nécessitent l’anticipation des mesures pour garantir une préparation et une prise en charge efficace des cas et contenir la progression de l’épidémie. Les prestataires de soin en particulier les infirmières, en tant qu’agent de santé de première ligne, ont joué un rôle important dans la prise en charge des cas.
Ainsi, cette thèse vise à élaborer un modèle de prise en charge centré sur le patient atteint de fièvre Lassa. Plus précisément, elle explore comment les infirmières prennent soin des patients atteints d’une maladie aussi virulente et mortelle ainsi que leurs conditions de travail à travers les perceptions et avis des survivants et des acteurs impliqués dans les épidémies de Lassa au Bénin. Pour ce faire, la thèse expose dans le premier chapitre les contextes de survenues des épidémies de fièvres Lassa, les dégâts humains occasionnés ainsi que les mesures de riposte et de prévention déployées par le gouvernement béninois pour les contenir. Ce chapitre de problématique précise le but, les questions et les objectifs de recherche ainsi que sa pertinence.
Au deuxième chapitre, s’inscrit les éléments du cadre de références à savoir : la théorie des soins centrés sur la personne de McCormack et McCance (2015), le cadre de soins fondamentaux de Kitson, Robertson‐Malt et Conroy (2013) et les guides de prévention et de contrôle des FHV de l’OMS (2014b) et de CDC (2014) pour guider la recherche. Dans ce chapitre, se trouve la recension des écrits relative aux informations générales sur les FHV en particulier sur la fièvre Lassa. Elle retrace les principes de prise en charge des cas de FHV Lassa, les stratégies de lutte et de prévention et la contribution des infirmières à travers leur rôle professionnel (autonome).
Le troisième chapitre explicite la perspective méthodologique de l’étude notamment, l'approche et le devis de recherche privilégiés, les méthodes de collecte, le lieu de l’étude, la méthode d'analyse des données, les critères de rigueur scientifique et les considérations éthiques. Par la suite, le quatrième chapitre expose la présentation et l’analyse des résultats, les tableaux d’indexation et de raffinement des catégories, l’application des critères de rigueur scientifique ainsi que le modèle de prise en charge centré sur le patient atteint de fièvre Lassa.
Quant au cinquième chapitre, il discute des résultats obtenus en lien avec la recension des écrits selon plusieurs points de vue : empirique, théorique et méthodologique. À la lumière des limites et des retombées de l’étude, certaines recommandations ont été faites à l’endroit des populations, des agents de santé, des autorités et partenaires au développement impliqués dans la gestion des épidémies au Bénin. Les grands résultats de cette étude de cas multiples ainsi que les apports concrets ont conclu cette thèse.
Chapitre 1 : Problématique
Dans ce premier chapitre est exposé le contexte de l’étude qui retrace les circonstances de survenue des épidémies de fièvre Lassa au Bénin ainsi que les conditions de travail des professionnels soignants en particulier des infirmières. Ensuite, les risques liés à l’environnement de soin en épidémie mortelle et les limites imposées par celui-ci ainsi que celles du port de l’équipement de protection individuelle lors de l’offre de soin aux patients aux prises avec le virus Lassa sont décrits. Enfin, le but, les questions de recherche, les objectifs et la pertinence de l’étude sont expliqués.
1.1 Contexte de l’étude
L’Afrique est confrontée depuis mars 2014 à l’épidémie la plus mortelle jamais enregistrée au XXIesiècle. Il s’agit de la Fièvre Hémorragique Virale (FHV) Ebola qui a particulièrement sévi dans trois pays d’Afrique: la Guinée, la Sierra Leone, et le Libéria faisant 11 289 décès sur 28 607 personnes infectées (World Health Oorganization [WHO], 2015). Les FHV sont un ensemble d’infections virales de différentes espèces. Les plus menaçantes pour l’Afrique subsaharienne sont les virus Ebola et de Lassa réputés très dangereux et mortels (Saliou, 2017). De nos jours, les espèces Ebola et Lassa évoluent sous forme endémique dans certains pays d’Afrique subsaharienne (Nigeria, Sierra Leone, Guinée, Liberia, République Démocratique du Congo, Centrafrique, Mali et Bénin) (OMS, 2017) et engendrent des dégâts humains importants (Bouchaud, 2018; OMS, 2019).
L’Organisation Mondiale de la Santé (OMS) a qualifié l’épidémie d’Ebola de 2014 de catastrophe sanitaire du fait qu’elle a été extrêmement meurtrière et contagieuse (Fédération internationale des Sociétés de la Croix-Rouge et du Croissant-Rouge, 2019). Des auteurs comme Hewlett et Hewlett ont déjà qualifié certaines FHV (Ebola, Marburg, Crimée-Congo et Lassa) donnant lieu à une transmission interhumaine fulgurante de « rapid killing
epidemics » (épidémie à mortalité rapide) puisque causant la mort dans 50% à 90% des cas
cliniquement diagnostiqués (Hewlett et Hewlett, 2005). Les statistiques des épidémies d’Ebola et de Lassa depuis 2014 en Afrique de l’Ouest et Centrale confirment ces qualitatifs. En effet, selon Guiraud (2016), en moins d’une année, l’épidémie d’Ebola a provoqué
simultanément en Guinée Conakry 3.804 cas avec 2.536 décès soit 67% ; en Sierra Leone 14.122 cas avec 3.955 décès soit 28% et au Liberia 10.681 cas, dont 4.811 décès, soit 45% (Guiraud, 2016). Les dernières, celles enregistrées en janvier 2019 au Congo-Brazzaville (bastion de l’épidémie) et en mai 2019 en RDC ont fait respectivement 97 décès sur 115 cas probables et 1008 décès sur 979 cas confirmés (« En RDC, l’épidémie », 2019; Sarr, 2019). Les professionnels soignants en particulier les infirmières ont payé de lourds tributs face à cette épidémie. Le bilan à mi-parcours a fait état de 80 décès, dont 14 infirmières (Duffin, 2014). Selon les chiffres de l'OMS, les infirmières et leurs assistants représentaient 80% des 815 travailleurs de la santé infectés (Conseil International des Infirmieres [CII], 2015) et près de 10% des victimes d'Ebola (« Ebola : mort d'un médecin », 2014).
La FHV Lassa, quant à elle sévit de manière endémique dans certains pays de l’Afrique de l’Ouest en particulier au Nigeria et au Bénin. Les Centres de contrôle et de prévention des maladies infectieuses, “Centers for Disease Control and Prevention” (CDC) ont estimé le nombre de cas de fièvre de Lassa par an en Afrique de l’Ouest entre 100 000 et 300 000, et environ 5 000 décès (CDC, 2014). D'autres études ont rapporté que ce chiffre se rapprocherait de 300 000 à 500 000 cas par an en Afrique de l'Ouest (Hartnett et al., 2015). Le Nigéria, pays de découverte du virus Lassa, enregistre fréquemment des épidémies à grande échelle. Depuis août 2015 à janvier 2016, un nombre cumulé de 159 cas probables et 40 décès ont été signés dans dix États (OMS, 2016a). En avril 2018, le virus a été détecté dans 20 États des 36 que compte le Nigeria et a causé le décès de 142 personnes (soit un taux de mortalité de 24,3% des cas confirmés); menaçant ainsi l’organisation du pèlerinage nigérian de l’année (KOACI, 2018). Au 23 janvier 2019, un total de 172 cas suspects, dont 60 confirmés positifs et 16 décès soit 26,7% ont été recensés dans les États de Edo, Ondo, Bauchi, Nasarawa, Ebonyi, Plateau, Taraba et le Territoire de la capitale fédérale à Abuja (Nigeria Centre for Disease Control, 2019).
La république du Bénin, pays frontalier du Nigeria, a connu une série d’épidémies confirmées de FHV Lassa depuis 2014 et s’est inscrit sur la liste des pays endémiques à la maladie Lassa. La première qui a tiré sur la sonnette d’alarme est celle de 2014 qui a sévi dans le septentrion plus précisément à l’hôpital Saint-Jean-de-Dieu de Tanguieta infectant 16 personnes et occasionnant 5 décès, dont 3 agents de santé (un médecin pédiatre et deux
aides-soignants) (N’koué, Sambiéni, Danko et Ridde, 2015). Après les investigations, la source de l’épidémie a été liée à un enfant de migrant en provenance du Nigéria qui a transmis le virus à plusieurs personnes dans son entourage et dans l’hôpital où il a été accueilli au Bénin (N’koué et al., 2015). Cette épidémie survenue dans le contexte de fièvre Ebola (épidémie d’Ebola en Afrique Centrale et de l’Ouest de 2014) a provoqué de grandes paniques au sein de la population béninoise et surtout dans le rang des agents de santé.
Après une brève accalmie en 2015, une nouvelle flambée épidémique de fièvre Lassa a déclenché en janvier 2016 à l’hôpital de St Martin de Papané, dans la commune de Tchaourou, à plus de 350 km au nord de Cotonou. Cette épidémie a duré six mois et a touché tous les départements du pays faisant 28 morts sur 54 cas confirmés, soit un taux de létalité de 52%. Durant cette épidémie, 4 agents de santé ont été infectés et 2 décédés (un infirmier et une aide-soignante) (DNSP/MS, 2016). L’admission d’une femme enceinte évacuée de kassouala, village frontalier avec le Nigéria voisin a été l’évènement déclencheur de cette épidémie. L’équipe de garde composée de technicien de laboratoire, d’infirmier et d’une aide a été infectée et présentée la même symptomatologie (Ahossi, 2017). Selon les rapports, la non-préparation du personnel soignant et le manque de matériel adéquat ont rendu la prise en charge plus complexe et ont entretenu davantage de panique au sein des professionnels soignants en particulier les infirmières. Comme l’a souligné le médecin-chef du service des urgences qui a reçu les premiers cas, la confirmation de l’épidémie a déclenché la panique dans le rang des professionnels soignants allant à l’abandon des patients et de leurs collègues infectés de peur de se faire contaminer (Akota, 2017). Cette épidémie a laissé de tristes souvenirs dans la mémoire de certains professionnels soignants et patients notamment les survivants et a terni momentanément la réputation de l’hôpital de zone de Papané qui a reçu les premiers cas de 2016 (Rapport annuel, 2017).
Une année plus tard, en février 2017, le même centre hospitalier a enregistré un cas suspect de femme enceinte de 24 ans, primigeste, résidant dans la localité de Yambouan, commune de Tchaourou admise pour fièvre et saignement par les narines et est décédée le même jour après un accouchement par césarienne. Au cours de la même année, un autre cas suspect venant d’un autre Département (celui de l’Atacora dans la Commune de Matéri) a été enregistré et décédé au Centre Hospitalier Départemental et Universitaire du Borgou
(CHDU-B) de Parakou. Au total 2 cas suspects mais tous décédés ont été notifiés au 12 février 2017 (FOALEX, 2017). La prise en charge des cas au cours de cette épidémie de 2017 aurait été caractérisée par la prudence et la méfiance de la part de certains professionnels soignants compte tenu des décès précédemment enregistrés. Une peur et une prudence qui auraient poussé certains patients à être réticents vis-à-vis des structures sanitaires en charge des patients atteints de FHV. Pour certains patients, il suffit de présenter un des signes de FHV pour devenir un “monstre” et être isolé et négligé. Ces déclarations corroborent avec celles de Desclaux et ses collaborateurs, qui rappellent que la prise en charge de cas suspects de FHV Ebola a donné lieu à des questionnements sur le caractère éthique des réactions de certains agents de santé. En effet, la peur de la contagion les a conduits à isoler les malades davantage qu’à les soigner (Desclaux, Malan, Egrot, Akindès et Sow, 2018).
La série d’épidémies de fièvre Lassa au Bénin a continué sa course en 2018 et a fait 21 cas et 8 décès (Ministère de la Santé [MS], 2018). En résumé, durant quatre années (2014-2018), le Bénin a été le terreau cyclique des épidémies de fièvre Lassa faisant 93 cas et 43 décès, dont 05 agents de santé (un médecin et 4 prestataires de soins). Pour la dernière épidémie de 2019 après notre sondage, le rapport de situation du Ministère de la Santé du Bénin a signalé 4 cas suspects dont 3 confirmés tous venus du village Taberou au Nigéria. Aucun décès n’a été notifié (MS, 2019). À chaque flambée épidémique, les populations béninoises en particulier les infirmières sont prises de panique, car elles sont les premiers à être en contact avec les personnes infectées.
L’histoire du virus Lassa nous enseigne que le virus fut découvert en 1969 dans la ville de Lassa au Nigeria suite au décès de deux infirmières missionnaires (Leparc-Goffart et Emonet, 2011). De type zoonotique (transmis par les animaux), il appartient à la famille des virus Arenaviridaes. Le réservoir animal ou hôte du virus est un rongeur du genre Mastomys, communément appelé «rat à mamelles multiples » (Weber, Rutala, Fischer, Kanamori et Sickbert-Bennett, 2016). Malgré son caractère endémique et sa virulence, force est de constater que la fièvre hémorragique à virus Lassa continue d’être considérée comme une maladie tropicale négligée (MacNeil et Rollin, 2012). Les personnes de tous âges sont sensibles à la variation et à l'évolution clinique de la maladie qui peut aller de symptômes non spécifiques légers (tels que fièvre et malaises) à la fièvre hémorragique et au décès. Le
taux de létalité global chez les personnes infectées par le virus de Lassa est de 1%, mais la létalité observée chez les patients hospitalisés pourrait aller jusqu'à 65-70% (Fisher-Hoch
et al., 1995).
Selon l’OMS, la forte létalité enregistrée dans le rang des patients et au niveau du personnel soignant en particulier les infirmières serait due à l’insuffisance de la sensibilisation, aux conditions de travail précaires et au manque de matériel d’hygiène et de protection de base dans certaines formations sanitaires (OMS, 2016a). Ces déclarations renforcent celles du chef service des urgences de l’hôpital de Papané qui a accueilli les premiers cas de fièvre Lassa au Bénin en 2016. Selon, les déclarations du chef service, l’hôpital n’était pas préparé d’un point de vue matériel et technique pour faire face à de telle épidémie. Le matériel nécessaire pour prendre en charge une épidémie aussi meurtrière était en manque. Les quelques professionnels soignants qui se sont engagés dans l’offre des soins aux patients suspects ont vraiment pris d’énormes risques (Akota, 2017). Il a précisé que la déclaration officielle de l’épidémie de FHV Lassa a déclenché tout un scandale au sein du personnel soignant (qui a déjà perdu deux de leurs collègues). Ce fut pour tous une journée noire au sein de l’hôpital. Certains ont cessé de travailler au risque de se faire contaminer et ceux qui ont continué la prise en charge des cas de Lassa ont été victimes de la stigmatisation (Akota, 2017).
Un infirmier survivant de l’hôpital déclare que le plus grand souci à l’époque était le manque de matériel d’hygiène de base et de protection. Selon lui, il y avait pénurie d’eau, de gants et de bavettes. Il souligne qu’au début de l'isolement des malades, il n’y avait pas d’Equipement de Protection Individuelle (EPI) et qu’il fallait quand même intervenir pour sauver des vies. Ses collègues ont peur de se faire contaminer et craignaient pour leur sécurité. Certains infirmiers ont quitté à cause de la pression de leur famille (Ahossi, 2017; Boton, 2017).
Face à ces épidémies meurtrières, le gouvernement béninois avec l’aide des partenaires (OMS et UNICEF) a pris des mesures visant à prévenir et à riposter efficacement tout en minimisant le risque de propagation hospitalière. Il s’agit notamment de la formation et la mise en place d’équipes spécialisées dans la prévention et la prise en charge des FHV dans tous les départements du pays avec un intérêt particulier aux épicentres (communes de
Tchaourou, Parakou et Natitingou) (MS, 2016). À cet effet, 100 agents de différents domaines (hygiénistes et environnementalistes, médecins, biologistes, techniciens de laboratoires, infirmières, sages-femmes, urgentistes, psychologues et assistants sociaux) dont 30 infirmières ont été formées et reparties dans toutes les communes avec un nombre suffisant dans les communes les plus touchées (Archives MS, 2017). De plus, des centres de traitement des FHV Lassa (CTL) ont été installés et équipés en EPI et matériel d’hygiène (kits de lavage des mains et dotation de solution de chlore à 0,05%) de base dans 6 départements les plus touchés des 12 que compte le Bénin (MS, 2019). Durant les épidémies, les séances de sensibilisation avec implication des médias et des relais communautaires ont été renforcées.
Selon les centres de prévention et de contrôle des maladies infectieuses, bien que la transmission nosocomiale soit une source importante de propagation de la fièvre Lassa (CDC, 2018), l’utilisation rigoureuse des méthodes standard de soins infirmiers et l’usage de l’EPI permettent de minimiser les risques de contamination (Grahn, Bråve, Tolfvenstam et Studahl, 2018).
La FHV Lassa se distingue de la fièvre Ebola par l’existence d’un traitement curatif (Ribavirine) et son diagnostic de laboratoire (OMS, 2017). Sa symptomatologie est semblable à celle de fièvre Ebola. Son diagnostic clinique reste difficile surtout au début de la maladie à cause de la ressemblance de ses manifestations cliniques à d’autres maladies tropicales telles que : le paludisme, fièvre typhoïde, hépatite…(Kouadio et al., 2015). Ses premiers signes sont le malaise et la fièvre persistante. Quelques jours plus tard, surviennent la diarrhée, la nausée, les vomissements et les douleurs abdominales. Le saignement gastro-intestinal est le symptôme le plus inquiétant pour le patient et son entourage (Simpore, 2016, p. 30-33). Le stade avancé est caractérisé par un état de choc qui provoque souvent le décès des malades (Simpore, 2016).
Selon le Dr Bernard-Alex Gaüzère de la médecine tropicale, les FHV en particulier les fièvres Lassa et Ebola en Afrique sont transmises par contacts étroits interfamiliaux (lors de la maladie à domicile et les rites funéraires) et inter-hospitaliers (maladies nosocomiales) (Aubry et Gaüzère, 2018b). Les professionnels de la santé en particulier les infirmières étant
en contact étroit avec les malades, en clinique ou à domicile, dans le cadre de leurs responsabilités professionnelles, courent d’énormes risques d'être infectées. Ces professionnels ont donc un rôle crucial à jouer dans la réduction de la propagation des FHV. À titre d’analogie, la flambée épidémique de fièvre Lassa en 2004 en Sierra Leone serait due à l’administration parentérale de médicaments provenant de flacons multidoses contaminés par le virus Lassa (Aubry et Gaüzère, 2018a).
Une étude réalisée par Ergönül, Zeller, Celikbas et Dokuzoguz (2007) sur les FHV a révélé que les agents de santé de première ligne en particulier les infirmières et autres soignants des services d’accueil et des urgences sont les groupes à risque avec une exposition estimée à 83% aux fluides corporels des patients (Ergönül et al., 2007). Selon ces chercheurs, les professionnels de la santé des zones endémiques courent davantage de risque et doivent être informés sur les maladies infectieuses émergentes et de leurs conséquences (Ergönül, 2006). En d’autres termes, ils doivent être en mesure de dépister les patients suspects et, le cas échéant, assurer leur isolement, fournir des soins d’urgence si nécessaire en équipement de protection individuelle adapté tout en respectant leur dignité humaine (OMS, 2018b).
L’environnement de soins en épidémie mortelle comme celle des FHV Lassa est un contexte de soins stressant, complexe et exigeant pour les infirmières. De peur de se faire contaminer et de faire face aux épreuves de l’isolement et de la mort, certaines infirmières seraient réticentes à prendre soin des patients malgré la mise en place de mesures de protection complètes (Hayter, 2015). L’offre de soin en EPI exige de la part des infirmières des efforts supplémentaires d’adaptation, de communication et d’établissement de la relation de confiance infirmière-patient. Comme l’a rappelé Sabine Helbig, infirmière en chef du Comité International de la Croix-Rouge, en situation de crise (conflit armé ou une catastrophe naturelle), les infirmières devraient travailler dans des conditions proches de celles qui prévalaient au temps de Florence Nightingale (Comité international de la Croix-Rouge, 2010). Ces infirmières qu’elle qualifia de héros humanitaires travaillant avec courage et détermination sur les champs de bataille ou lors des calamités naturelles. Elles étaient capables de mobiliser les forces nécessaires (spirituelle, physique, psychique) à travers leur engagement pour secourir les personnes en danger de mort (Bittner, 2001). Cependant, le virus de la fièvre Lassa ou Ebola est un adversaire invisible, subtil et très virulent qui nécessite le port de combinaison qui vient
réduire le confort et la dextérité des interventions infirmières (Casey, 2015). Lorsque l’infirmière est consciente que le patient qu’elle veut soigner est source de « danger mortel » pour elle, quelle décision de soin prendra-t-elle en absence de ressources adéquates pour se protéger afin de vivre et poursuivre sa mission de soignante ?
Bien que les difficultés liées à l’offre des soins en contexte d’épidémie de FHV Lassa soient multiples et variées, les soins infirmiers en particulier l’acte de prendre soin de manière professionnelle reste l’apanage exclusif des infirmières et ne peut être efficacement accompli par un autre corps professionnel. De plus, le code de déontologie médical (1973) béninois (code sur lequel sont greffées les infirmières) stipule en ses articles 6 et 7 que le professionnel soignant ne peut pas abandonner son malade en cas de danger public et qu’il a l’obligation de soigner avec la même conscience et la même détermination tous ses malades (LégiBénin, 1973). Cependant une mission nécessite des moyens. Pour ce faire, les infirmières pour mieux affronter les épidémies ont besoin d’être protégées, sécurisées et motivées afin de mieux les affronter.
1.2 Risques de contamination et ses corolaires
La vulnérabilité des travailleurs de la santé à la contamination et à la propagation des agents infectieux a reçu une attention mondiale particulière en raison des récentes flambées de maladies hautement contagieuses et mortelles (Tomas et al., 2015). Les maladies tropicales infectieuses émergentes comme les FHV prennent souvent source dans les zones défavorisées. Le personnel de santé de première ligne en particulier les infirmières sont les premières à accueillir et à administrer des soins d’urgence aux patients (Hatem, Halabi-Nassif et Maroun, 2018). Étant les plus nombreuses et en contact direct (formations sanitaires périphériques et services des urgences) avec les patients, les infirmières et leurs assistants constituent la première cible à risque face aux flambées épidémiques (Desclaux et Sow, 2015). L’offre des soins aux patients atteints de fièvre Lassa dans un centre de prise en charge des FHV comporte un réel danger compte tenu de la virulence et de la dangerosité de la maladie. Ainsi, la peur de contracter la fièvre hémorragique « brouille parfois les esprits » et l’éthique clinique de certains professionnels soignants qui sont réticents à intervenir dans ce contexte. Cependant, des infirmières et des médecins ont refusé d'être affectés par cette peur et cette hystérie et se sont préparés mentalement, émotionnellement et physiquement pour fournir des soins aux patients
atteints de FHV (Hayter, 2015). Bien qu’ils soient conscients des épreuves (isolement, stigmatisation et mort) qui les guettent en cas de contamination, ils ne faiblissent pas face à l’envie irrésistible de porter secours à ces malades. Comme exemple, un soignant africain suspect ou infecté a environ une chance sur deux de survivre, sera isolé et soigné par des collègues sans visage et sera enterré en dehors de tout rite ancestral (Ramade et al., 2016).
Parlant de la contamination des soignants, les moments critiques de risque de contamination sont notamment la phase d’accueil et de premiers soins aux patients non détectés (phase pré-épidémique) et lors du retrait de l’EPI au centre de traitement Lassa. En effet, le diagnostic clinique de la fièvre Lassa est difficile à établir compte tenu de la ressemblance de ses manifestations cliniques avec plusieurs maladies tropicales (le paludisme, la fièvre typhoïde, la grippe, … ) (Al-Tawfiq, Zumla et Memish, 2014). Ainsi, le non-respect des mesures d’hygiène et de protection de base telles que le lavage régulier des mains, du port de gants et de bavettes ainsi que de l’usage unique de certains matériels à tout patient entrant pourrait être source de propagation du virus (CDC, 2015). De ce fait, l’infirmière doit être attentive aux informations subtiles pouvant mener au diagnostic improbable, mais possible de FHV. Elle doit accorder une grande importance aux plaintes, à l’histoire de santé et aux éventuels antécédents de voyage que pourrait évoquer la personne (Jarrett, 2015).
Au centre de prise en charge de Lassa en particulier en zone à risque, le retrait de l’EPI exige une attention particulière de la part des professionnels soignants. Plus de 80% des contaminations se réalisent lors du retrait de l’EPI (Doll et Bearman, 2015). En effet, sous le coup de l’épuisement et des malaises liés à la chaleur et à la lourdeur de la combinaison, les infirmières peuvent, par erreur, toucher l’extérieur souillé de leur combinaison (Davillerd, 2001). Le simple fait de toucher l'extérieur d'une blouse ou de lunettes de protection peut suffire pour s’autocontaminer. De plus, si le virus pénètre dans le corps par une coupure, les yeux ou autres orifices, il peut être dévastateur (Weintraub, 2014). Par conséquent, l’approche optimale nécessite une parfaite compréhension des voies de transmission et des gestes de sauvetage tels que décrits dans la recension des écrits pour minimiser les risques liés à l’offre de soins en contexte d’épidémie de FHV tout en maximisant la confiance et l’efficacité (OMS, 2016b).
L’environnement de soin en épidémie de FHV Lassa exige de la vigilance accrue de la part des infirmières. Certains réflexes tels que : se ronger les ongles, se toucher le visage, se frotter les yeux, se gratter la peau, grignoter ou manger en zone même de faible risque sont des gestes risqués, mais parfois automatiques que l’infirmière en contexte infectieux devrait savoir (Bridget, 2014). De plus, dans le but de réduire le risque de contamination, l’OMS (2016) recommande d’utiliser des flacons à bout en caoutchouc et non en verre car l’expérience a montré que le fait de briser le bout en verre des flacons de médicaments est à la fois difficile et dangereux car ce geste en EPI pourrait entrainer la déchirure des gants et blesser les soignants. Cela a donné lieu à plusieurs évacuations médicales pour cause d’exposition (à faible risque). Dans certaines unités de traitement Lassa ou Ebola, les médicaments sont préparés en zone verte (faible risque) afin de réduire le risque d’exposition aux objets piquants/tranchants en zone rouge (risque élevé) (WHO, 2014a). Toutefois, des mesures exceptionnelles peuvent être prises en fonction de la décision médicale et du contexte. Quelles que soient les circonstances, l’infirmière doit respecter les mesures recommandées pour éviter de se faire contaminer au risque de subir la rude épreuve d’être placée en quarantaine.
L’isolement est une condition indispensable pour limiter la propagation de la maladie, mais n’est pas sans impact négatif sur la vie des patients. En contexte de FHV, il s’impose à toute personne suspecte ou confirmée (Casey, 2015). L’isolement est un épisode anxiogène au cours duquel le patient est confronté étroitement à sa propre mort, il est plus durement vécu chez les soignants patients (Robert Wood Johnson Fondation, 2014). Il crée une rupture dans les repères environnementaux de la personne et dans sa vie habituelle. Il exige une adaptation et perturbe l’harmonie de la famille. L’isolement donne un sentiment de déracinement des patients (Wallis, 2014). Les professionnels soignants en cas de contamination subissent la même épreuve et sont privés de tout contact avec leur famille et amis ainsi que leur mobilité; une privation de liberté vécue comme un enfer par les infirmières. Cette souffrance est parfois exacerbée par l’attitude stigmatisante de son entourage (parents proches, femme, enfants, amis et population) qui ne comprend pas parfois la nécessité de prendre de tel risque en prenant soin des patients atteints de maladies aussi contagieuses et mortelles (Kobayashi et al., 2015). Souvent victimes et parfois vecteurs de la
stigmatisation par la famille et les proches, les patients et soignants patients vivent des expériences douloureuses durant leur épisode de maladie et surtout après leur sortie du centre de traitement Ebola ou Lassa (Simpore, 2016). La famille ainsi que les proches des personnes atteintes de FHV ou toutes autres maladies virulentes et terrifiantes devraient bénéficier d’un accompagnement psychosocial spécifique. Cela est nécessaire, car ils constituent parfois une source d’inquiétude et perdent leur qualité de soutien aux victimes (Ramade et al., 2016)..
Selon McCartney (2014), nombres de cas de comportement de non-assistance ou de déficit de compassion lors de l’offre de soins en contexte de FHV Ébola ou Lassa en Afrique sont dus à l’absence de garantie pour la survie de la famille au cas où le professionnel soignant décèderait ou se retrouverait avec de séquelles invalidantes (McCartney, 2014). En effet, 4 survivants sur 5 du virus Ebola développent des séquelles après leur guérison. Des séquelles, pour la plupart faites de dépression, d’anxiété et de fatigue chronique (Mattia et al., 2016). À cela s’ajoute le manque de reconnaissance professionnelle par les gouvernants et les populations (McGillis Hall et Kashin, 2016). Bien que toute profession comporte des risques et les professionnels soignants en particulier les infirmières soient en train de faire le travail pour lequel elles sont payées, certains engagements vitaux méritent d’être congratulés en guise de reconnaissance et d’encouragement des risques encourus. C’est ce que déplore Panetta (2014) en soulignant le caractère décevant de faire le travail que vous aimez, de prendre délibérément des risques mortels et que l’État ne soit pas reconnaissant. L’administration de soin aux patients atteins de FHV Lassa exige le port de l’EPI.
1.3 Soins en contexte de port de l’Équipement de Protection Individuelle (EPI)
L’utilisation de l’EPI lors des soins aux personnes aux prises avec les maladies contagieuses comme les FHV Lassa ou Ebola est une exigence de l’OMS et de CDC (Houlihan et Behrens, 2017). En général, l’EPI est destiné à protéger personnellement un travailleur contre un agresseur physique. Il est un bouclier qui isole le professionnel d'un danger imminent. En soins de santé, l’EPI permet de protéger la peau et les orifices des professionnels soignants des liquides biologiques souillés (Bayeux-Dunglas et al., 2016). Il demeure l’un des moyens de protection le plus recommandés. Toutefois, il n’est pas sans conséquence sur l’état général, la dextérité de certains gestes et la qualité communicationnelle des infirmières. L’offre des
soins en EPI en Afrique tropicale génère des malaises qui rendent les interventions infirmières pénibles en contexte d’épidémie de FHV. Bien que le temps de l’administration de soins en EPI n’excède pas souvent 30 à 45Min, il semble long et épuisant physiquement et émotionnellement compte tenu de l’intensité du travail et des malaises ressentis (Bridget, 2014; Mulrooney, 2014). En effet, la combinaison ainsi que les accessoires (gangs double, lunette, masques, bottes) confectionnés en grande partie en latex, sont pesants et entretiennent la chaleur (Wolf et al., 2015). L’offre des soins en EPI réduit le temps consacré aux soins du patient tout en altérant la vision et la voix de l’infirmière ainsi que la dextérité de ses gestes (OMS, 2014b). Pour Davillerd (2001), l’utilisation de l’EPI perturbe les modes opératoires et amoindrit le confort de manipulation habituelle. Cela étant, il est important que l’infirmière se prépare techniquement afin de mieux s’adapter à l’offre de soins en EPI. Cette adaptation nécessite des séances de simulations bien organisées et soutenues. Des exercices réguliers permettront au personnel infirmier de se familiariser avec l’enfilage et le retrait de la combinaison et d’accomplir des tâches infirmières complexes, telles que pratiquer des injections (IV, IM, SC ET ID) et autres gestes de sauvetage tout en portant des gants doubles et des masques (Wallis, 2014). Ces séances porteront sur les techniques d’intervention infirmières en relation avec un patient présentant des symptômes gastro-intestinaux sévères et incontrôlables nécessitant une hydratation par voie intraveineuse avec le personnel en EPI complet (Matlock, Gutierrez, Wallen et Hastings, 2015).
La mise en place, la formation et le suivi de l’équipe soignante relèvent entièrement de la responsabilité des gouvernants des pays dans lesquels les FHV sont endémiques (Chabrol, 2014). L’épidémie à virus Ebola de 2014 nous a enseigné qu’on ne peut pas prévenir et riposter efficacement face à une catastrophe sanitaire sans une équipe formée, motivée et soutenue. Il ne s’agit pas d’improviser pour tenter de gérer des situations de crises sanitaires, car leurs conséquences sont parfois lourdes et variées (OMS, 2014b).
En zone tropicale, les conditions climatiques engendrent sous l’EPI, une forte chaleur humide provoquant une transpiration abondante voire même la déshydratation (Grélot et al., 2015) des soignants. Une fois la combinaison retirée, les porteurs sont trempés de sueur et ont besoin de se réhydrater suffisamment (Bridget, 2014). Pour Ramade et al. (2016), le port de l’EPI et l’application des règles de biosécurité ralentissent le travail et le rendent
particulièrement complexe (Ramade et al., 2016). Pour ce faire, l’auteur soutient la nécessité des séances de simulation pour familiariser les infirmières aux soins en EPI afin de se préparer mentalement, de maximiser le temps de travail et d’éviter des erreurs techniques pouvant leur coûter la vie et celle des patients.
Outre les contraintes liées à l’utilisation de l’EPI et aux désagréments climatiques, la combinaison exige de la part des infirmières des efforts supplémentaires d’ordre communicationnel et relationnel. Si pour certains érudits de la discipline infirmière, la relation infirmière-patient (relevant du rôle propre de l’infirmerie) est au cœur des soins infirmiers (Fawcett, 1993, 1996; King, 1981; Meleis, 1991; Paterson et Zderad, 1988; Peplau, 1997), son établissement dans certains contextes de soin peut se révéler complexe. La profession infirmière est un métier de contact. À cet effet, l'aspect relationnel est omniprésent dans toutes les activités de l’infirmière et est jugé par l’infirmière comme primordial pour sa profession (Daydé, Lacroix, Pascal et Clergues, 2014). L’empathie des infirmières vis-à-vis des patients atteints de FHV reste un élément fondamental de la relation infirmière-patient (David, 2008). Ces dernières doivent ajuster leur comportement dans ce contexte de soin particulier pour combiner confiance et efficacité dans leur relation avec les malades isolés de leurs parents et angoissés par leur maladie. L’établissement de cette relation est parfois limité par le port de l’EPI, véritable scaphandre isolant du monde extérieur qui protège tout le corps y compris le visage de l’infirmière (Kobayashi et al., 2015).
Pour Charlton (2014), le port de l’EPI engendrerait des difficultés communicationnelles qui impactent sur la qualité de la relation infirmière-patient (Charlton, 2014). Dans la même lancée, McGillis et Kashin (2015) déclarent que le masque rend la voix de l’infirmière floue et incompréhensible. Il exige de la part de celle-ci, des efforts supplémentaires de prononciation des mots qui peuvent être entravés par la transpiration (Hall, Angus, Peter, O'Brien‐Pallas, Wynn et Donner, 2003). L’EPI limite également le temps de communication et la capacité psychologique de l’infirmière à se concentrer sur l’histoire du malade (Chandler et al., 2015). Or, une relation de confiance ne peut s’établir sans une bonne communication aussi verbale que non verbale (Hall et al., 2003). Dans cette situation, les infirmières font recours aux techniques de communication non verbale (gestuaires) pour établir une relation de confiance avec leurs patients et créer une bonne ambiance de travail autour d’elles (Davillerd, 2001). Cette capacité des infirmières à communiquer avec des signes et gestes nécessite la maitrise
des techniques de soin relationnel sous EPI afin qu’elles soient en mesure d’établir une communication dans ces circonstances particulières. Cela ne peut être fait par une infirmière dont les habiletés techniques spécialisées de communication sont absentes ou peu développées.
1.4 Formation spécifique en prise en charge des malades atteints de FHV
Malgré le nombre d’années d’expériences professionnelles accumulées, la formation spécifique en prise en charge des cas de FHV est obligatoire pour une offre de soin sécurisée tant pour le patient que le professionnel soignant au centre de traitement des FHV. La formation permet d’apporter des connaissances et des compétences complémentaires à la reconnaissance, la prévention et la prise en charge de patients atteints de FHV (Gertler et al., 2018). L’application des principes de la biosécurité et les techniques de soin au centre de traitement des FHV diffèrent de celles d’un contexte de soin non infectieux. Tous professionnels soignants en particulier les infirmières en zones endémiques et à risques doivent accorder un mérite particulier à la formation afin de se protéger pour mieux soigner la population. Des centaines de soignants ont péri et continuent de périr en donnant des soins en contexte de FHV (Matlock et al., 2015). En Afrique en général, un module de cours devrait être dédié à la gestion des FHV et vulgarisé dans tous les établissements de formation en santé. Selon l’OMS (2016b), le taux de létalité des patients et la transmission nosocomiale peuvent être réduits lorsque la prise en charge thérapeutique est assurée par du personnel bien formé et en effectif suffisant.
1.5 But, questions et objectifs de recherche
Cette étude vise à réduire les forts taux de létalité dus aux épidémies de fièvre Lassa dans la population et dans le rang des professionnels soignants à travers le rôle infirmier. Pour ce faire, nous avons posé la question de savoir :
Comment les infirmières béninoises pourraient centrer les soins sur les patients atteints de FHV Lassa tout en minimisant leurs risques de contamination ?
1.5.1 Objectifs de recherche
Afin de répondre au but de l’étude, nous nous sommes fixé les objectifs suivants : Objectif général :
Élaborer un modèle de prise en charge axé sur les soins infirmiers centrés sur le patient atteint de fièvre Lassa
Plus spécifiquement, nous voulons :
1. Décrire la perception des patients par rapport aux soins reçus en contexte de FHV Lassa 2. Décrire la perception des infirmières par rapport aux soins prodigués en contexte de
FHV Lassa
3. Recueillir l’avis des responsables et partenaires impliqués dans la gestion des épidémies de la FHV Lassa sur les dispositions de prévention et de contrôle des FHV avant, pendant et après l’épidémie
4. Observer les moyens de prévention et de lutte contre la fièvre Lassa dans les populations et les structures sanitaires explorées.
5. Analyser les politiques, procédures et méthodes de soins (pratiques) mises en place avant, pendant et après l’éclosion de FHV
1.5.2 Pertinence de l’étude
Plusieurs raisons nous ont poussé à entreprendre cette étude dont principalement : ▪ La forte mortalité des patients et des professionnels soignants en particulier les
infirmières en un temps record;
▪ Les conditions de travail des infirmières dans les hôpitaux explorés;
▪ Rendre visible la contribution des infirmières en contexte d’épidémie mortelle comme celle de Lassa ou d’Ebola;
▪ La contribution des infirmières dans la prévention des maladies nosocomiales comme la FHV de Lassa;
▪ La contribution à la réalisation du défi « Ne plus mourir en donnant des soins en contexte d’épidémie de FHV en Afrique » (Un défi personnel tiré de celui de l’OMS (2015), « Ne plus mourir en donnant la vie ».
Dans le chapitre suivant, sont abordés les éléments du cadre de référence et la recension des écrits en rapport avec le phénomène étudié. Les éléments du cadre de référence ont servi de guide théorique pour la collecte des données, l’orientation et la délimitation du phénomène de l’étude. Quant à la recension des écrits, elle a exposé les informations récentes et pertinentes sur les FHV et leur prise en charge.
Chapitre 2 : Cadre de référence et recension des écrits
Ce chapitre propose de justifier le choix des éléments du cadre de référence et d’approfondir leur compréhension en rapport au phénomène étudié. Il met en exergue l’état des connaissances actuelles sur les Fièvres Hémorragiques Virales (FHV) en général et la fièvre Lassa en particulier. Ces notions viennent soutenir les composantes de la problématique et serviront de guide pour préciser l’ancrage théorique disciplinaire utilisé tout au long du processus de l’étude.
2.1 Cadre de référence
Le cadre de référence qui guide cette étude est constitué de trois éléments dont deux conceptions infirmières et des mesures de prévention et de contrôle des FHV élaborés par l’OMS (2014b) et le CDC (2014). Parmi les conceptions, une, reste centrale (théorie des soins centrés sur la personne de McCormack et McCance (2015) comportant les connaissances générales en pratique infirmière centrée sur la personne et l’autre, secondaire (cadre de soins fondamentaux de Kitson, Robertson‐Malt et Conroy (2013), précisant les soins spécifiques administrés par les infirmières aux patients dépendants. Les mesures de prévention et de contrôle des FHV de l’OMS (2014b) et de CDC (2014) sont regroupées en activités spécifiques de sécurité et de protection propres aux FHV venant du niveau décisionnel et rigoureusement appliquées pendant la gestion des épidémies de FVH en générale.
En effet, nous le rappelons, le contexte de soin en épidémie de FHV est un environnement à haut risque de contamination et mortel. Les infirmières constituent la catégorie professionnelle la plus exposée compte tenu de leur contact étroit avec les patients. Les facteurs tels que l’environnement (cadre physique, insuffisance organisationnelle, matérielle et d’équipement), le manque de connaissances spécifiques sur les FHV (épidémiologie de la FHV, techniques de soin sécuritaire et de protection) et le non-respect systématique des mesures de prévention de base sont autant de raisons pouvant influencer les forts taux de décès enregistrés dans la population et au niveau des professionnels soignants (OMS, 2015a). Le déficit en ces éléments pourrait limiter l’engagement professionnel des infirmières et les contraindre à la réserve, de peur qu’elles se fassent contaminer et en meurent