DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ
1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI
2003 – 2013 : Professeur Najia HAJJAJ – HASSOUNI
ADMINISTRATION :
Doyen
Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines Professeur Brahim LEKEHAL
Vice Doyen chargé de la Recherche et de la Coopération Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie Professeur Jamal TAOUFIK
Secrétaire Général
Mr. Mohamed KARRA
UNIVERSITE MOHAMMED V
FACULTE DE MEDECINE ET DE PHARMACIE RABAT
PROFESSEURS :
Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale
Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. SETTAF Abdellatif pathologie Chirurgicale
Novembre et Décembre 1985
Pr. BENSAID Younes Pathologie Chirurgicale
Janvier, Février et Décembre 1987
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie Janvier et Novembre 1990
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AZZOUZI Abderrahim Anesthésie Réanimation –Doyen de la FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale
Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie ObstétriqueMéd Chef Maternité des Orangers
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie – Dir. du Centre National PV Rabat
Pr. TAOUFIK Jamal Chimie thérapeutique V.D à la pharmacie+Dir du CEDOC+Directeur du Médicament
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale Doyen de FMPT
Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie
Pr. CHRAIBI Chafiq Gynécologie Obstétrique
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques Doyen de la FMPA
Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie
Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale- Directeur CHIS -Rabat
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie Directeur Hôpital My Ismail Meknès
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique
Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. LAKHDAR Amina Gynécologie Obstétrique
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation
Pr. EL MESNAOUI Abbes Chirurgie Générale
Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie - Directeur du Service de Santé des FAR
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie
Pr. ZBIR EL Mehdi* Cardiologie Directeur Hôp. Mil.d’Instruction Med V Rabat
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique
Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. TAOUFIQ Jallal Psychiatrie Directeur Hôp. Arrazi Salé
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique
Novembre 1998
Pr. BENOMAR ALI Neurologie – Doyen de la FMP Abulcassis
Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale
Pr. BENKIRANE Majid* Hématologie
Janvier 2000
Pr. ABID Ahmed* Pneumophtisiologie
Pr. AIT OUMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Directeur Hôp. My Youssef
Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale
Pr. EL FTOUH Mustapha Pneumo-phtisiologie
Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation
Pr. TACHINANTE Rajae Anesthésie-Réanimation
Pr. TAZI MEZALEK Zoubida Médecine Interne
Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie Directeur Hôp. Chekikh Zaied
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Décembre 2001
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie
Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation
Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique
Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie Directeur. Hôp.d’Enfants Rabat
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique
Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique
Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie Directeur Hôpital Ibn Sina
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique
Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie
Pr. BERNOUSSI Zakiya Anatomie Pathologique
Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie
Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumophtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique
Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie
Pr. BENKIRANE Ahmed* Gastro-Entérologie
Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique
Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHARMAZ Mohamed Traumatologie Orthopédie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire
Pr. OUBAAZ Abdelbarre* Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique
Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie Directeur. Hôp. Al Ayachi Salé
Pr. BARKAT Amina Pédiatrie
Pr. BENYASS Aatif Cardiologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire
Pr. LYAGOUBI Mohammed Parasitologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique
Pr. ZERAIDI Najia Gynécologie Obstétrique
Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire
Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation
Pr. HARMOUCHE Hicham Médecine Interne
Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation
Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique
Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
Decembre 2006
Pr SAIR Khalid Chirurgie générale Dir. Hôp.Av.Marrakech
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi* Chirurgie cardio vasculaire
Pr. AMHAJJI Larbi* Traumatologie orthopédie
Pr. AOUFI Sarra Parasitologie
Pr. CHARKAOUI Naoual* Pharmacie galénique
Pr. EHIRCHIOU Abdelkader* Chirurgie générale
Pr. EL BEKKALI Youssef * Chirurgie cardio-vasculaire
Pr. ELABSI Mohamed Chirurgie générale
Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid* Radiothérapie
Pr. ICHOU Mohamed* Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar* Anesthésie réanimation
Pr. LOUZI Lhoussain* Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed* Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologie biologique
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie
Pr. RABHI Monsef* Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine* Microbiologie
Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2008
Pr TAHIRI My El Hassan* Chirurgie Générale
Mars 2009
Pr. ABOUZAHIR Ali* Médecine interne
Pr. AGDR Aomar* Pédiatre
Pr. AIT ALI Abdelmounaim* Chirurgie Générale
Pr. AIT BENHADDOU El hachmia Neurologie
Pr. AKHADDAR Ali* Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMINE Bouchra Rhumatologie
Pr. BOUI Mohammed* Dermatologie
Pr. BOUNAIM Ahmed* Chirurgie Générale
Pr. BOUSSOUGA Mostapha* Traumatologie orthopédique
Pr. CHTATA Hassan Toufik* Chirurgie vasculaire périphérique
Pr. DOGHMI Kamal* Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale
Pr. EL OUENNASS Mostapha* Microbiologie
Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. LAMSAOURI Jamal* Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine aéronautique
Pr. DAMI Abdellah* Biochimie chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie plastique et réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro entérologie
Pr. LAMALMI Najat Anatomie pathologique
Pr. MOSADIK Ahlam Anesthésie Réanimation
Pr. MOUJAHID Mountassir* Chirurgie générale
Pr. NAZIH Mouna* Hématologie biologique
Pr. ZOUAIDIA Fouad Anatomie pathologique
Decembre 2010
Pr. AMRANI Abdelouahed Chirurgie Pédiatrique
Pr. ABOUELALAA Khalil* Anesthésie Réanimation
Pr. BENCHEBBA Driss* Traumatologie Orthopédique
Pr. DRISSI Mohamed* Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale
Pr. EL KHATTABI Abdessadek* Médecine Interne
Pr. EL OUAZZANI Hanane* Pneumophtisiologie
Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie pathologique
Pr. MEHSSANI Jamal* Psychiatrie
Pr. RAISSOUNI Maha* Cardiologie
*Enseignants Militaires
Février 2013
Pr. AHID Samir Pharmacologie – Chimie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie
Pr. AMOUR Mourad Anesthésie Réanimation
Pr. AWAB Almahdi Anesthésie Réanimation
Pr. BELAYACHI Jihane Réanimation Médicale
Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation
Pr. BENCHEKROUN Laila Biochimie-Chimie
Pr. BENKIRANE Souad Hématologie biologique
Pr. BENNANA Ahmed* Informatique Pharmaceutique
Pr. BENSGHIR Mustapha* Anesthésie Réanimation
Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique et Bromatologie
Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie
Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation
Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. ELFATEMI Nizare Neuro-Chirurgie
Pr. EL GUERROUJ Hasnae Médecine Nucléaire
Pr. EL HARTI Jaouad Chimie Thérapeutique
Pr. EL JOUDI Rachid* Toxicologie
Pr. EL KABABRI Maria Pédiatrie
Pr. EL KHANNOUSSI Basma Anatomie Pathologie
Pr. EL KHLOUFI Samir Anatomie
Pr. EL KORAICHI Alae Anesthésie Réanimation
Pr. EN-NOUALI Hassane* Radiologie
Pr. ERRGUIG Laila Physiologie
Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne
Pr. MEDDAH Bouchra Pharmacologie
Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie
Pr. OUBEJJA Houda Chirurgie Pédiatrique
Pr. OUKABLI Mohamed* Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique
Pr. ROUIBAA Fedoua* Gastro-Entérologie
Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique
Pr. ZINE Ali* Traumatologie Orthopédie
Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-faciale MAI 2013
Pr.BOUSLIMAN Yassir Toxicologie
MARS 2014
Pr. ACHIR Abdellah Chirurgie Thoracique
Pr. BENCHAKROUN Mohammed * Traumatologie- Orthopédie
Pr. BOUCHIKH Mohammed Chirurgie Thoracique
Pr. EL KABBAJ Driss * Néphrologie
Pr. EL MACHTANI IDRISSI Samira * Biochimie-Chimie
Pr. HARDIZI Houyam Histologie- Embryologie-Cytogénétique
Pr. HASSANI Amale * Pédiatrie
Pr. HERRAK Laila Pneumologie
Pr. JANANE Abdellah * Urologie
Pr. OULAHYANE Rachid* Chirurgie Pédiatrique
Pr. RHISSASSI Mohamed Jaafar CCV
Pr. SABRY Mohamed* Cardiologie
Pr. SEKKACH Youssef* Médecine Interne
Pr. TAZI MOUKHA Zakia Génécologie-Obstétrique
AVRIL 2014
Pr.ZALAGH Mohammed ORL
PROFESSEURS AGREGES :
DECEMBRE 2014
Pr. ABILKASSEM Rachid* Pédiatrie
Pr. AIT BOUGHIMA Fadila Médecine Légale
Pr. BEKKALI Hicham * Anesthésie-Réanimation Pr. BENAZZOU Salma Chirurgie Maxillo-Faciale Pr. BOUABDELLAH Mounya Biochimie-Chimie
Pr. BOUCHRIK Mourad* Parasitologie Pr. DERRAJI Soufiane* Pharmacie Clinique Pr. DOBLALI Taoufik* Microbiologie Pr. EL AYOUBI EL IDRISSI Ali Anatomie
Pr. EL GHADBANE Abdedaim Hatim* Anesthésie-Réanimation Pr. EL MARJANY Mohammed* Radiothérapie
Pr. FEJJAL Nawfal Chirurgie Réparatrice et Plastique Pr. JAHIDI Mohamed* O.R.L
Pr. LAKHAL Zouhair* Cardiologie
Pr. OUDGHIRI Nezha Anesthésie-Réanimation Pr. RAMI Mohamed Chirurgie Pédiatrique Pr. SABIR Maria Psychiatrie
Pr. SBAI IDRISSI Karim* Médecine préventive, santé publique et Hyg. AOUT 2015
Pr. MEZIANE Meryem Dermatologie Pr. TAHRI Latifa Rhumatologie JANVIER 2016
Pr. BENKABBOU Amine Chirurgie Générale Pr. EL ASRI Fouad* Ophtalmologie Pr. ERRAMI Noureddine* O.R.L
Pr. ASFALOU Ilyasse* Cardiologie
Pr. BOUAYTI El Arbi* Médecine préventive, santé publique et Hyg. Pr. BOUTAYEB Saber Oncologie Médicale
Pr. EL GHISSASSI Ibrahim Oncologie Médicale Pr. OURAINI Saloua* O.R.L
Pr. RAZINE Rachid Médecine préventive, santé publique et Hyg. Pr. ZRARA Abdelhamid* Immunologie
* Enseignants Militaires
2- ENSEIGNANTS – CHERCHEURS SCIENTIFIQUES
PROFESSEURS / PRs. HABILITESPr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie – chimie
Pr. ALAOUI Katim Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BARKIYOU Malika Histologie-Embryologie
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques Pr. CHAHED OUAZZANI Lalla Chadia Biochimie – chimie
Pr. DAKKA Taoufiq Physiologie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. IBRAHIMI Azeddine Biologie moléculaire/Biotechnologie Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie Pr. ZAHIDI Ahmed Pharmacologie
Mise à jour le 10/10/2018 Khaled Abdellah
A mon très cher père, HASSAN MAATOF, merci pour votre amour,
pour tout l’enseignement que vous m’avez transmis, pour avoir toujours cru
en moi et m’avoir toujours soutenu, pour vos sacrifices, vos prières et pour
l’encouragement sans limites que vous ne cessez de m’offrir…
A ma très chère mère, JAMILA JORDI, merci pour vous être sacrifiée
pour que vos enfants grandissent et prospèrent, merci de trimer sans relâche,
malgré les péripéties de la vie, au bien être de vos enfants, merci pour vos
prières, votre soutien dans les moments difficiles, pour votre courage et
patience…
Mes chers parents, aucun mot ne se pourra exprimer mon amour pour
vous et mon immense reconnaissance.
Veuillez trouver dans ce modeste travail l’expression de mes
sentiments les plus forts, mon profond respect et ma plus grande gratitude.
Pour ta tendresse, tes conseils judicieux, ta présence et tes
encouragements, je te dédie ce travail en témoignage de mes sentiments les
plus profonds.
A MES ENFANTS, MES BOUTS DE CHOUX SAMY ET FADY,
je vous aime tant
A MON FRERE KARIM,
En témoignage de l’immense affection que je te porte, je te dédie ce
travail et te souhaite tout le bonheur du monde.
A MA SŒUR NAJAT,
Merci d’avoir supporté ma mauvaise humeur les jours de préparation,
je TE dédie ce travail en témoignage de mon amour et affection. Que dieu te
protège.
Je vous dédie ce travail en témoignage de l'amour et de la gratitude
pour l'épaule inconditionnelle que vous représentez pour moi.
A Mr Zine Eddine Mohammed, Mme Hayat Agnaou, Mme Ahlam
Agnaou, mes très chers parents.
A Salma et Rabii, Hanaa et Salih, Imane et Yassine, mes sœurs et
frères tant chéris.
Avec tout l'amour que je vous porte, je vous souhaite bonheur et
succès.
Monsieur ZENTAR AZIZ
Professeur de chirurgie générale
En présidant ce jury, vous nous faites un grand honneur, nous avons
eu la chance et le privilège d’être parmi vos étudiants et de profiter de votre
enseignement de qualité et de votre sagesse.
Monsieur TOUITI DRISS
Professeur d’UROLOGIE.
Pour vos conseils judicieux, pour les efforts que vous avez déployés
pour que ce travail soit élaboré.
Pour votre soutien indéfectible et votre compétence à toutes les étapes
de ce travail.
Nous avons apprécié votre gentillesse inégalée et nous vous remercions
pour vos efforts inlassables.
Monsieur SIFAT HASSAN
Professeur de Radiothérapie
Nous sommes très sensibles à l’honneur que vous nous faites en
acceptant de juger notre travail.
Nous avons apprécié votre sympathie et vos qualités humaines.
C’est pour nous l’occasion de vous témoigner estime et respect.
Madame Mrabti Hind
Professeur d’Oncologie
C’est pour nous un immense plaisir de vous voir siéger parmi le jury de
notre thèse.
Vos qualités humaines et professionnelles sont exemplaires.
Nous vous prions de croire en l’expression de notre respect et
reconnaissance d’avoir accepté de juger ce travail.
Monsieur YOUNESS EL HARRECH
Professeur D’Urologie.
Nous vous remercions vivement pour l'honneur que vous nous faites en
acceptant de juger ce travail, nous sommes très sensibles à votre gentillesse,
votre accueil très aimable et votre aide précieuse.
Professeur Assistant en Urologie
à l’hôpital Militaire Avicenne de Marrakech
Sans qui la réalisation n’aurait pas été possible.
Veuillez trouver dans ce modeste travail ma grande reconnaissance et
immense gratitude.
LISTE DES
Abréviations
CTN : Chimiothérapie néoadjuvante. CIS : carcinome in situ
RTUV : Résection trans-urétrale de vessie.
M-VAC : Méthotrexate, vinblastine, adriamycine plus cisplatine.
CMV : Cisplatine, méthotrexate plus vinblastine.
CM : Cisplatine, méthotrexate.
CarboMV : Carboplatine, le méthotrexate, la vinblastine.
GC : Gemcitabine+cisplatine.
CISCA : Cisplatine, cyclophosphamide, adriamycine. TEP : Tomographie par émission de positrons.
TVIM : Tumeur de vessie avec infiltration musculaire. TVNIM : Tumeur de vessie non infiltrante le muscle.
% : Pourcentage.
Rx : Radiographie.
LISTE DES
Liste des figures
Figure 1: L’appareil génito-urinaire chez la femme [NETTER]... 6 Figure 2: L’appareil génito-urinaire chez l’homme [NETTER] ... 7 Figure 3: Vue postérieure de la vessie [NETTER] ... 8 Figure 4: Vascularisation artérielle de vessie. ... 9 Figure 5: la vascularisation veineuse de la vessie. ... 10
Figure 6: Schéma en vue oblique de la répartition des chaînes ganglionnaires
pelviennes autour des vaisseaux. ... 11
Figure 7: Schémas de différentes couches de la paroi vési ... 13 Figure 8: Coupe histologique montrant les couches de la paroi vésicale. ... 13 Figure 9: les localisations les plus fréquentes (tout sexe confondu), registre des
cancers du Grand Casablanca 2008 – 2012 [13] ... 16
Figure 10: Les localisations les plus fréquentes chez l’homme, registre des
cancers du grand Casablanca 2008 – 2012 [13] ... 17
Figure 11: Répartition des patients selon les tranches d’âge ... 39 Figure 12: Répartition des patients selon l’origine géographique... 40
Figure 13: les différents facteurs de risque dans notre série ... 41 Figure 14: Signes cliniques révélateurs dans notre série ... 42 Figure 15: Toxicité induite par la chimiothérapie néoadjuvante... 47
Figure 16: l’évaluation de la réponse clinique après chimiothérapie
Figure 17: les différents types de dérivations urinaires dans notre série. ... 49 Figure 18: Répartition des stades pT de la pièce de cystectomie ... 50 Figure 19: Pièce de cystoprostatectomie ... 69 Figure 20: Pièce de cystoprostatectomie avec tumeur résiduelle après
Liste des tableaux
Tableau I: Tumeurs urothéliales (classification OMS 2004). ... 23 Tableau II: Classification de différenciation cellulaire (OMS 1973): ... 24 Tableau III: Classification de différenciation cellulaire (OMS 2004) : (lésions
papillaires) ... 24
Tableau IV: classification TNM 2017 [52] ... 25
Tableau V: Classification des tumeurs de vessie TVNIM et TVIM [53]. ... 26 Tableau VI: Résultats de la cystoscopie. ... 44 Tableau VII: Toxicité induite par la chimiothérapie néoadjuvante ... 46 Tableau VIII: Séries randomisées de Phase III comparant Chimiothérapie
néoadjuvante plus traitement radical versus traitement radical seul. ... 59
Tableau IX: Etudes non randomisées de chimiothérapie néo-adjuvante des
cancers infiltrants de la vessie ... 60
Tableau X: la toxicité des drogues de chimiothérapie ... 64 Tableau XI: Toxicité dans les essais randomisés de chimiothérapie
néoadjuvante pour le cancer infiltrant de la vessie ... 65
Tableau XII: Bénéfice de la chimiothérapie adjuvante dans les 5 essais
INTRODUCTION ... 1 RAPPELS ... 4
ANATOMIE ... 5 I. Anatomie chirurgicale de la vessie ... 6 A. Généralités ...6 B. Situation ...6 C. Capacité ...7
D. Les rapports avec les organes de voisinage ...7 II. VASCULARISATION DE LA VESSIE ... 9 A. Vascularisation artérielle ... 9 B. Vascularisation veineuse ...10
C. Les lymphatiques ...11 III. L’innervation ... 12 IV. Rappel histologique ... 12 EPIDEMIOLOGIE ... 14 I. Incidence et Mortalité ...15
II. Sexe ...16 III. L’âge ...17 IV. Les facteurs de risque ...17 A. le tabagisme ... 17
B. Les facteurs professionnels ... 18 C. La bilharziose ... 18 D. Facteurs génétiques ... 20 ANATOMOPATHOLOGIE... 21 I. Les types histologiques du cancer de vessie ...22 II. Le grade tumoral ...23 III. Classification TNM ... 24 IV. Histoire naturelle et pronostic ...26 DIAGNOSTIC POSITIF ... 27 I. Signes cliniques ...28 II. L’examen clinique ...28 III. Les examens paracliniques ...28
A. La cytologie urinaire ... 28 B. l’échographie ... 29 C. La cystoscopie et la résection trans-urétrale de vessie (RTUV) ... 29 D. L’urographie intraveineuse (UIV) ... 30 IV. Bilan d’extension ... 31 A. La tomodensitométrie ...31 B. L’imagerie par résonance magnétique (IRM)...31 C. Extension ganglionnaire ...32 1. Extension métastatique à distance ...32
PATIENTS ET METHODES ...
I. Les critères d’inclusion : tous les patients présentant ... 34 II. Les critères d’exclusion : Ont été exclus de l’étude les patients avec ... 35 III. Méthodologie ... 35
RÉSULTATS ... 38
I. Aspects épidémiologiques ... 39 A. Répartition selon l’âge et le sexe ...39
B. Répartition des patients selon l’origine géographique ...40 C. Les facteurs de risques ...40 1. Tabagisme ... 40 2. Exposition professionnelle ... 41 3. Autres facteurs de risques ... 41 II. Etude clinique : ... 42 A. Signes fonctionnels ...42 B. Signes physiques ...43 III. Les examens paracliniques ... 43 A. Examens biologiques ...43
B. Echographie ...43 C. Uroscanner ...44 D. Cystoscopie associée à la RTUV ...44 IV. Etude anatomopathologique ... 45
V. Bilan d’extension ... 45 VI. Prise en charge thérapeutique ... 46 A. Chimiothérapie néoadjuvante ...46 1. Toxicité ... 46 2. Réponse clinique ... 47 B. Traitement chirurgical ...48 1. Cystectomie radicale ... 48 2. Dérivations urinaires... 48 3. Autres ... 49 C. Radiothérapie ...49 D. Etude anatomopathologique ...50 E. Evolution ...50 DISCUSSION ... 52 I. Chimiothérapie néoadjuvante ...53 A. Introduction ... 53 B. Principaux résultats de l'historique de la chimiothérapie
néoadjuvante ... 54 C. Les différents schémas de chimiothérapie ... 61 D. Sélection des patients répondeurs ... 62 E. Complications de la chimiothérapie ... 63 II. Traitement chirurgicale des tumeurs infiltrantes de vessie ...66
A. La cystectomie radicale ... 66 B. Cystectomie par voie laparoscopique ... 70 C. Les dérivations urinaires ... 70 1. Urétérocutanéostomie ... 71 2. L’urétérostomie cutanée transiléale de type Bricker ... 71 3. Dérivation urinaire cutanée continente... 72 4. Dérivation urétéro-colique ... 72 5. Néovessie orthotopique (entérocystoplastie) ... 72 D. La morbidité et la mortalité ... 73 E. Survie ... 76 III. Chimiothérapie adjuvante ...78 IV. Radiothérapie péri-opératoire ...81
A. Radiothérapie préopératoire ... 81 B. Radiothérapie post-opératoire ... 82 CONCLUSION ... 83 ANNEXE ... 86 RÉSUMÉS ... 91 BIBLIOGRAPHIE... 95
Le cancer de la vessie occupe le septième rang des cancers dans le monde chez l'homme et le deuxième rang des cancers de l'appareil urinaire après les tumeurs prostatiques [1].
Le cancer de vessie infiltrant le muscle est une maladie maligne potentiellement mortelle qui, si elle n'est pas traitée, tue plus de 85% des patients dans un délai de 2 ans [2].
On définit la tumeur infiltrante de vessie par l'envahissement du muscle vésical par les cellules urothéliales le plus souvent [3], c’est- à-dire ≥ pT2 de la classification TNM.
Le diagnostic est anatomo-pathologique, basé sur l'analyse histologique des copeaux tissulaires obtenus par la résection trans-urétrale de vessie (RTUV).
La cystectomie radicale avec curage ganglionnaire pelvien est considérée comme l'option thérapeutique la plus efficace aujourd'hui chez les patients ayant un cancer de la vessie infiltrant le muscle. Malheureusement, malgré la maladie cliniquement localisée et l'intention curative de la chirurgie, environ la moitié des patients développent des métastases à distance en postopératoire qui vont apparaître au cours des 2 premières années.
L'explication logique de l'échec thérapeutique est une micro métastase non détectée qui s'est déjà propagée au moment de la chirurgie. Ceci a poussé à rechercher d’autres options thérapeutiques pour obtenir des résultats optimaux essentiellement un meilleur contrôle loco- régional, général et une amélioration significative de la survie.
Théoriquement, la meilleure option pour cibler ces lésions occultes est d'intégrer la chimiothérapie systémique dans l'algorithme de traitement avant ou immédiatement après la chirurgie.
Notre travail réalisé au service d’urologie à l’Hôpital Militaire Avicenne de Marrakech à propos de 15 cas de tumeurs de vessie infiltrant le muscle va inclure de façon prospective :
*Etude d’une série de cas.
*Comparaison de nos résultats avec les donnés de la littérature, à travers une revue de la littérature, concernant les aspects épidémiologiques, cliniques, anatomo-pathologique, diagnostiques, et en appuyant sur les conduites thérapeutiques actuelles notamment la chimiothérapie néoadjuvante.
I. Anatomie chirurgicale de la vessie:
A. Généralités :
La vessie est un sac musculaire lisse et rétractile qui emmagasine l’urine, qui s’écoule par les uretères, s’accumule et séjourne dans l’intervalle entre les mictions.
Sa forme varie en fonction de la réplétion: lorsqu’elle est vide, la vessie est aplatie, grossièrement triangulaire à sommet antéro-supérieur, et lorsqu’elle est pleine, la vessie devient ovoïde et peut remonter jusqu’au niveau de l’ombilic.
B. Situation : [4]
La vessie occupe la quasi-totalité de la loge vésicale, située à la partie antérieure et médiane de la cavité pelvienne, elle est en position rétro péritonéale sur le plancher pelvien, immédiatement derrière la symphyse pubienne quand elle est vide, et elle fait saillie dans l’abdomen quand elle est distendue.
Elle repose chez l’homme, sur la prostate qui la sépare du plancher pelvien, et chez la femme, sur la face antéro-supérieur du vagin.
Figure 2: L’appareil génito-urinaire chez l’homme [NETTER]
C. Capacité :
La capacité vésicale est très variable. Elle est plus grande chez la femme que chez l’homme; le besoin d’urine chez l’adulte survient à 300 ml environ. La capacité maximale peut atteindre 2 à 3 litres en cas de rétention vésicale.
D. Les rapports avec les organes de voisinage :
On distingue à vessie vide trois faces: supérieure, antéro-inférieure et postéro-inférieure ou base; deux bords latéraux, un bord postérieur et 3 angles. A la coupe, la vessie vide a une forme grossièrement triangulaire.
La face supérieure, à travers le péritoine, est en rapport avec les anses grêles et le colon ilio-pelvien.
La face antéro-inférieure est au contact, via l'espace cellulo graisseux de Retzius, de la symphyse pubienne, du muscle releveur de l'anus, des vaisseaux et nerfs obturateurs.
A vessie vide: elle répond à la symphyse pubienne. Elle en est séparée par l’aponévrose ombilico-prévésicale.
A vessie pleine: la paroi antérieure répond, au-dessus de la symphyse pubienne, à la partie inférieure de la paroi abdominale antérieure.
La face postéro-inférieure (base) :
Chez l'homme, est proche de la face supérieure de la prostate, des vésicules séminales (via le feuillet antérieur de l'aponévrose de Denonvilliers), des ampoules déférentielles et des uretères.
Chez la femme, il s'agit de la face antérieure du vagin (via le fascia d'Halban) et la partie supra-vaginale du col utérin.
Bords latéraux : ils sont logés par l’artère ombilicale qui est croisée par les canaux déférents.
Bord postérieur : concave en arrière, il soulève un repli péritonéal qui limite en avant le douglas.
L’ouraque : c’est un cordon fibreux qui nait de l’angle antéro-supérieur de la vessie et se dirige vers l’ombilic.
II. VASCULARISATION DE LA VESSIE : [5]
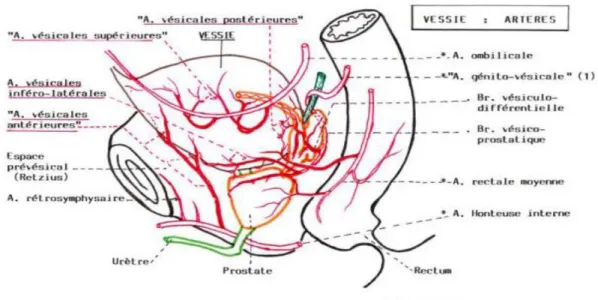
A. Vascularisation artérielle : (Figure 4)
Elles naissent essentiellement de l’artère iliaque interne:
- Les artères vésicales supérieures; - Les artères vésicales inférieures; - Les artères antérieures;
- Les artères vésicales postérieures.
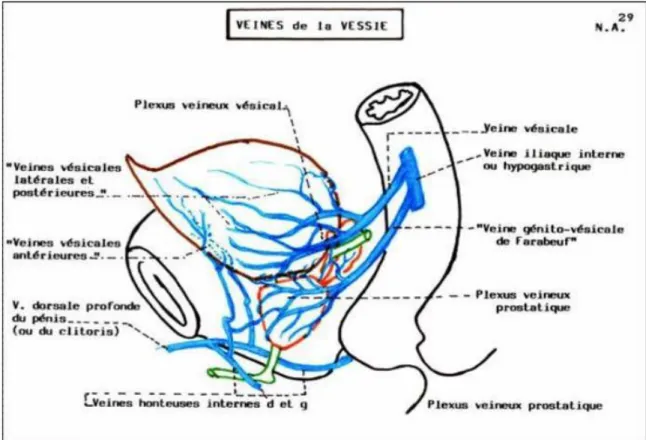
B. Vascularisation veineuse : (Figure 5)
Elles constituent un réseau intra-pariétal puis péri-vésical drainé par : Les veines antérieures, dans le plexus de Santorini.
Les veines latérales et postérieures se joignent au plexus latéro-prostatique et gagnent la veine hypogastrique, elles reçoivent les veines vésiculo- déférentielles et urétérales.
Chez la femme, ces troncs latéraux vésicaux s’unissent aux plexus latéro-vaginaux.
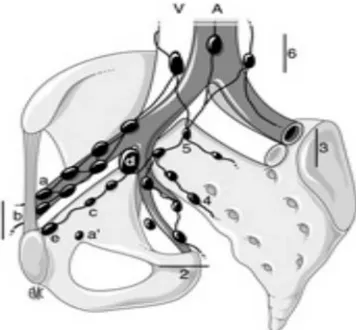
C. Les lymphatiques : (Figure 6)
Les lymphatiques de la vessie se rendent aux ganglions iliaques externes, en particulier aux éléments des chaînes moyennes et internes, aux ganglions hypogastriques et éventuellement aux iliaques primitifs.
La connaissance des voies de drainage de la vessie est capitale. Sa valeur dans la stadification tumorale s’est montrée incontestable. La valeur thérapeutique du curage ganglionnaire étendu ou mieux extensif est prouvée à ce jour.
Figure 6: Schéma en vue oblique de la répartition des chaînes ganglionnaires pelviennes autour des vaisseaux.
A : aorte et branches de division; V : veines iliaques et veine cave inférieure;
1. chaîne iliaque externe : a. groupe externe ou latéral ; b. groupe moyen ou
intermédiaire; c. groupe interne ou médial ou « sous rétro veineux »; d. ganglion « sous veineux » (ganglion de Leveuf et Godard) ; e. ganglion rétro crural interne (ganglion de Cloquet);
2. Chaîne iliaque interne ou hypogastrique: a. Ganglion obturateur (autour du pédicule
obturateur);
3. Chaîne iliaque primitive;
4. Chaîne sacrée latérale; 5. Ganglion du promontoire ; 6. Chaînes rétro péritonéales
III. L’innervation :
L’innervation vésicale est double: intrinsèque et extrinsèque.
Intrinsèque : par des plexus intra-muraux dans l’épaisseur de détrusor. Extrinsèque : constituée par des fibres sympathiques et des fibres
parasympathiques assurent au détrusor une motricité involontaire et inconsciente.
Le contrôle encéphalique sensitif et moteur est le fait des voies médullaire. Celles-ci aboutissent aux noyaux gris centraux et au cortex.
IV. Rappel histologique : (Figure 7 et 8)
La vessie est formée de trois tuniques : séreuse, musculeuse et muqueuse.
La séreuse (adventice) ne revêt que la face supérieure et partiellement
les faces postérieures et latérales.
La musculeuse (détrusor) est formée de trois couches musculaires
lisses concentriques :
une couche superficielle de fibres longitudinales, une couche profonde plexiforme,
une couche moyenne, circulaire, c’est la plus importante; car elle
constitue au niveau du col un épaississement annulaire: le sphincter du col vésical ou sphincter de l’urètre antagoniste du reste de la musculature vésicale.
La muqueuse composée d’un épithélium et d’un chorion, est rouge,
lisse et unie sauf au niveau du trigone où elle présente parfois quelques papilles. L’épithélium repose sur une membrane basale, mince, irrégulière, et mal individualisée en microscopie optique.
Figure 7: Schémas de différentes couches de la paroi vési
I. Incidence et Mortalité :
Le cancer de la vessie est le 7ème cancer le plus souvent diagnostiqué chez les hommes dans le monde, tandis qu'il occupe la 11ème place chez les deux sexes [6].
Le taux mondial d'incidence normalisé selon l'âge est de 9,0 pour les hommes et de 2,2 pour les femmes [6].
À l'échelle mondiale, le taux de mortalité normalisé selon l'âge était de 3,2 chez les hommes contre 0,9 chez les femmes en 2012 [6,7].
L'incidence du cancer de la vessie et les taux de mortalité varient selon les pays en raison des différences dans les facteurs de risque, les pratiques de détection et de diagnostic, et la disponibilité des traitements. Les variations sont cependant aussi partiellement dues aux différentes méthodologies utilisées dans les études et à la qualité de la collecte des données [8,9].
L'incidence et la mortalité du cancer de vessie ont diminué dans certains registres, reflétant peut être la diminution de l'impact des agents pathogènes [9,10].
Au Maroc, Selon le registre des cancers du Grand Casablanca [13] : La localisation la plus fréquente, en considérant les deux sexes, était le cancer du sein qui occupait le premier rang et représentait 20% des cas enregistrés entre 2008 et 2012. Alors que le cancer de la vessie occupait le neuvième rang avec une proportion de 3,1% des cas enregistrés. (Figure 17)
Figure 9: les localisations les plus fréquentes (tout sexe confondu), registre des cancers du Grand Casablanca 2008 – 2012 [13]
II. Sexe :
En France, les taux d’incidence standardisés sont de 14,7 chez l’homme et de 2,5 chez la femme, soit un rapport hommes/femmes de 5,88. Cependant, le constat d’une stabilisation récente voire d’une diminution de l’incidence de ce cancer chez l’homme et d’une légère augmentation chez la femme, est aussi fait dans une publication récente au Danemark et en Finlande [14]. Cette évolution récente, compte tenu des causes du cancer de la vessie que sont le tabac et les expositions professionnelles, dont la fréquence devient de plus en plus en augmentation chez les femmes.
Selon le registre des cancers de Rabat, le cancer de vessie a une incidence 11 fois plus élevée que chez les femmes [15].
Selon le registre des cancers de Grand Casablanca [13], le cancer de la vessie représente le 4ème cancer chez l’homme avec une proportion de 5,9% des cas. Chez la femme, il a été classé parmi les autres localisations occupant ainsi le 19ème rang avec une proportion de 0,8% des cas. (Figure18 et 19)
Figure 10: Les localisations les plus fréquentes chez l’homme, registre des cancers du grand Casablanca 2008 – 2012 [13]
III. L’âge :
En France, L'âge moyen du diagnostic est de 69 ans chez l'homme et de 71 ans chez la femme [17].
Selon le registre des cancers de Grand Casablanca, en considérant les deux sexes, les taux spécifiques les plus élevés ont été notés chez les sujets âgés de 75 ans et plus suivis de la classe d’âge comprise entre 70 et 74 ans avec respectivement 46,8 et 41,1 pour 100 000 habitants.
IV. Les facteurs de risque :
A. le tabagisme :
Dans la littérature, le tabagisme s'est avéré être le facteur de risque le plus incriminé dans la carcinogénèse vésicales [20], causant 50 à 65% des cas chez les hommes et 20 à 30% des cas chez les femmes [21].
Une étude de Brennan et al [22] a mis en évidence que l'incidence du cancer de vessie est directement liée à la durée du tabagisme et au nombre de cigarettes fumées par jour.
D’autres études rapportent un risque relatif compris entre 2 et 4 pour les fumeurs par rapport aux non-fumeurs. [23,24]. Une diminution immédiate du risque du cancer de vessie a été observée chez ceux qui ont arrêté de fumer. La réduction était d'environ 40% entre un et quatre ans après avoir arrêté de fumer et 60% après 25 ans de cessation [22]. En encourageant les gens à arrêter de fumer, l'incidence du cancer de vessie diminuerait de façon égale chez les hommes et les femmes.
B. Les facteurs professionnels :
L'exposition professionnelle est le deuxième facteur de risque le plus important. Les cas liés au travail représentaient 20 à 25% de tous les cas du cancer de vessie dans plusieurs séries et il est susceptible de se produire dans des professions où on utilise des colorants, des caoutchoucs, des textiles, des peintures, des cuirs et des produits chimiques [25].
C. La bilharziose :
Le carcinome épidermoïde de la vessie est fortement associé à une infection schistosomique [26].
Dans les régions endémiques schistosomiales d'Afrique, la prévalence du carcinome épidermoïde est élevée par rapport au carcinome à cellules transitionnelles urothéliales en particulier dans les zones rurales [27].
En Egypte, les cancers de la vessie représentent 30,3% de tous les cancers, dont la majorité est des carcinomes épidermoïdes liés à une infection schistosomique. Ceci est similaire à d'autres pays africains, tels que le Soudan, le Kenya, l'Ouganda, le Nigeria et le Sénégal [28- 30]. Dans les zones de faible endémie, le carcinome épidermoïde se produit rarement [31]. Dans les zones où le contrôle de bilharziose a été efficace, il y a une diminution de l'incidence des tumeurs de la vessie, avec un changement du profil histologique du carcinome épidermoïde au carcinome à cellules transitionnelles [32].
Radiothérapie :
Des taux accrus de malignités de la vessie secondaire ont été rapportés après radiothérapie externe, avec des risques relatifs de 2-4 [33].
Dans une étude de cohorte basée sur la population, les ratios d'incidence normalisés pour le cancer de la vessie après prostatectomie radicale, radiothérapie externe, curiethérapie et radiothérapie externe-curiethérapie étaient de 0,99, 1,42, 1,10 et 1,39, respectivement, par rapport à la population américaine générale [34].
Il a récemment été proposé que les patients ayant reçu une radiothérapie pour un cancer de la prostate puissent avoir des taux inférieurs de tumeurs secondaires vésicales et rectales secondaires [35]. Néanmoins, comme des données de suivi plus longues ne sont pas encore disponibles et que le cancer de la vessie nécessite une longue période de développement, les patients traités par radiation et ayant une longue espérance de vie sont plus à risque de développer un cancer de la vessie [36].
D. Facteurs génétiques :
Il y a de plus en plus de preuves que les facteurs de susceptibilité génétique et l'association familiale peuvent influencer l'incidence du cancer de la vessie.
Les données héréditaires suggèrent que les parents au premier degré des patients atteints de cancer de la vessie ont un risque deux fois plus élevé de développer eux-mêmes un cancer de la vessie, mais des familles entières à risque élevé de cancer de la vessie sont relativement rares [36,37]. Cependant, il n'y a pas de modèles d'héritage mendéliens clairs, rendant les études de liaison classiques très difficiles.
Le diagnostic de cancer de vessie est établi sur l’examen anatomopathologique des copeaux de résection, et pour réaliser la classification histologique de cancer de vessie, on se base essentiellement sur deux critères principaux anatomopathologiques : le degré d’infiltration en profondeur et le grade tumoral.
I. Les types histologiques du cancer de vessie :
La majorité des cancers de la vessie sont d'origine épithéliale, avec des carcinomes urothéliaux à partir des cellules transitionnelles représentant près de 90% de toutes les tumeurs diagnostiquées [38], avec de nombreuses variantes histologiques.
Dans le cancer de vessie infiltrant le muscle, tous les cas sont des carcinomes urothéliaux de haut grade. Pour cette raison, aucune information pronostique ne peut être fournie en classant le cancer de vessie infiltrant le muscle [39]. Cependant, l'identification de certains sous- types morphologiques peut être importante pour des raisons pronostiques et des décisions de traitement
[40,41]. (Tableau I)
Parmi les variantes histologiques des tumeurs urothéliales, les formes avec une différentiation épidermoïde sont les plus fréquentes, puis celle avec une différentiation glandulaire. Et parmi les formes plus rares, on peut noter les formes micropapillaires et les formes à type de nid ( nested).
Tableau I: Tumeurs urothéliales (classification OMS 2004).
Tumeurs urothéliales infiltrantes
Carcinome urothélial (plus de 90% de tous les cas);
Carcinomes urothéliaux avec différenciation squameuse et / ou glandulaire partielle [42, 43]; Micropapillaire et carcinome urothélial microcystique;
A type de nid « nested variant » [44] Lymphoépithéliome;
Plasmocytoïde, cellule géante, chevalière, diffuse, indifférenciée ; Certains carcinomes urothéliaux avec différenciation trophoblastique; Carcinomes à petites cellules [45];
Carcinomes sarcomatoïdes.
D’autres types de tumeurs peuvent se développer dans la vessie (les 10% restants), notamment les carcinomes épidermoïdes, adénocarcinomes, tumeurs mésenchymateuses, tumeur neuroendocrine, lymphomes…
II. Le grade tumoral :
Le grade tumoral correspond au degré de la différenciation des cellules cancéreuses. Il est basé sur les anomalies de l’architecture tumorale et sur les anomalies cytologiques (anomalies nucléaires, nombre de mitoses).
En 2004, l'OMS et la société internationale de pathologie urologique ont publié une nouvelle classification histologique des carcinomes urothéliaux qui établit une stratification différente entre les catégories individuelles par rapport à la classification OMS de 1973 [46,47] (Tableau IV et Tableau V).
Récemment en 2016, une mise à jour de la classification OMS de 2004 a été publiée [48], mais les recommandations de l’EAU (European Association of Urology) sont toujours basées sur les classifications OMS de 1973 et 2004 puisque la plupart des données publiées reposent sur ces deux classifications.
Tableau II: Classification de différenciation cellulaire (OMS 1973):
Grade 1: bien différencié
Grade 2: modérément différencié
Grade 3: peu différencié
Tableau III: Classification de différenciation cellulaire (OMS 2004) : (lésions papillaires) Tumeur urothéliale papillaire de faible potentiel malin (PUNLMP)
Carcinome urothélial papillaire de bas grade (LG) Carcinome urothélial papillaire de haut grade (HG)
III. Classification TNM : (Tableau VI)
La classification TNM des tumeurs malignes est la méthode la plus utilisée pour classer l'étendue de la propagation du cancer [49-51, 19,21].
La classification TNM permet de regrouper les tumeurs selon:
Lettre T: traduit l’extension de la lésion dans la paroi de la vessie. Lettre N (Node): l’envahissement des ganglions lymphatiques situés
plus ou moins loin de la tumeur.
Lettre M: la présence ou de l’absence de métastases à distance (M).
La classification TNM 2009 approuvée par l'Union Internationale Contre le Cancer (UICC) a été mise à jour en 2017, mais sans changement par rapport aux tumeurs de la vessie [52]. (Tableau VI)
Tableau IV: classification TNM 2017 [52]
T : Tumeur primaire
Tx : La tumeur primaire ne peut pas être évaluée T0 : Aucune évidence de tumeur primaire Ta : Carcinome papillaire non invasif Tis : carcinome in situ (flat tumor)
T1: La tumeur envahit le tissu conjonctif sous-épithélial T2 : La tumeur envahit le muscle
T2a : La tumeur envahit le muscle superficiel (moitié intérieure) T2b : La tumeur envahit le muscle profond (moitié externe) T3 : La tumeur envahit le tissu péri-vésical
T3a : Microscopiquement
T3b : Microscopiquement (masse extravésicale)
T4 : La tumeur envahit l'un des éléments suivants: stroma de la prostate, vésicules séminales, utérus, vagin, paroi pelvienne, paroi abdominale
T4a : La tumeur envahit le stroma prostatique, les vésicules séminales, l'utérus ou le vagin T4b : La tumeur envahit la paroi pelvienne ou la paroi abdominale
N - Nœuds lymphatiques régionaux
Nx : Les ganglions lymphatiques régionaux ne peuvent pas être évalués N0 : Aucune métastase ganglionnaire régionale
N1 : Métastase dans un ganglion lymphatique unique dans le bassin (hypogastrique, obturateur, iliaque externe ou pré-sacrée)
N2 : Métastase dans plusieurs ganglions lymphatiques régionaux dans le bassin véritable (hypogastrique, obturateur, iliaque externe, ou pré-sacrée)
N3 : Métastase dans les ganglions lymphatiques iliaques communs
M : Métastases à distance
M0 : pas de métastase à distance M1 :
M1a : Nœuds lymphatiques non régionaux M1b : Autres métastases à distance
Le préfixe p doit être ajouté après l’analyse histologique de la pièce opératoire par le pathologiste.
IV. Histoire naturelle et pronostic :
Il est important de distinguer les tumeurs urothéliales selon deux groupes distincts : les tumeurs n’envahissant pas le muscle (TVNIM) anciennement appelées superficiels, et les tumeurs infiltrant le muscle (TVIM).
Les tumeurs de vessie non infiltrant le muscle sont les plus fréquentes et présentent entre 70 et 80% des cas de cancer de la vessie, alors que les tumeurs infiltrant le muscle représentent 20-30% des cas.
Ces 2 types de tumeurs présentent des pronostics très différents, les TVNIM ayant une survie à 5 ans estimée à plus de 80%, contrairement aux TVIM dont la survie à 5 ans est inférieure à 50%. (Tableau VII)
Tableau V: Classification des tumeurs de vessie TVNIM et TVIM [53].
Stade T Description Dénomination
Fréquence au diagnostic initial et
survie à 5 ans pTa Tumeur papillaire de grade variable
sans infiltration de chorion
Tumeur de vessie non infiltrante le muscle TVNIM (superficielle) 70 % à 80% des cancers de vessie Survie à 5ans > 80% pTis Tumeur plane de haut grade sans
infiltration de chorion
pT1 Tumeur papillaire de grade variable avec infiltration de chorion mais
sans infiltration du muscle
≥pT2
Tumeur qui infiltre au moins le muscle
Tumeur de vessie avec infiltration musculaire
TVIM
20% à 30% des cancers de vessie Survie à 5ans< 50%
I. Signes cliniques :
L’hématurie macroscopique, souvent terminale et caillotante, est le signe clinique le plus fréquent. En réalité, presque tous les patients atteints d'un cancer de la vessie détectable par cystoscopie ont au moins une hématurie microscopique [65], et elle est retrouvée chez 98 % des patients de la série de Benchekroune.
Des signes d’irritation vésicale (pollakiurie, impériosité mictionnelle, brûlure urinaire), en l’absence d’infection urinaire, sont observés dans 20 % des cas [66].
II. L’examen clinique :
Les touchers pelviens associés à la palpation abominable (le toucher rectal chez l’homme et le toucher vaginal chez la femme), est l’examen clé pour l’évaluation du volume tumoral, l’infiltration vésicales et l’extension vers les organes de voisinage.
Une masse pelvienne palpable peut être trouvée chez les patients atteints de tumeurs localement avancées. De plus, un examen clinique sous anesthésie doit être effectué avant et après la résection transurétrale de la vessie (RTUV), afin de déterminer s'il existe une masse palpable ou si la tumeur est fixée à la paroi pelvienne [67,68].
III. Les examens paracliniques :
A. La cytologie urinaire :
La cytologie urinaire qui consiste à mettre en évidence les cellules cancéreuses exfoliées, a une sensibilité élevée dans les tumeurs de haut grade et est un indicateur utile dans les cas de malignité de haut grade ou de CIS.
La cytologie urinaire positive peut provenir d'une tumeur urothéliale située n'importe où dans les voies urinaires. Cependant, la cytologie négative n'exclut pas une tumeur.
L'évaluation des échantillons de cytologie peut être entravée par un faible rendement cellulaire, des infections urinaires, des calculs ou des instillations intravésicales, mais pour les lecteurs expérimentés, la spécificité dépasse 90% [69,70].
B. l’échographie :
L’échographie de l’appareil urinaire (vésicale et rénale) par voie sus pubienne est Indiquée en première intention. Elle permet de préciser le nombre de tumeurs, de la morphologie (végétante ou papillaire), la base d'implantation (élargie ou étroite). Elle recherche un éventuel retentissement au niveau des orifices urétéraux et de la voie excrétrice.
Une échographie négative n’élimine pas le diagnostic et une cystoscopie doit être réalisée en cas de doute.
C. La cystoscopie et la résection trans-urétrale de vessie (RTUV) :
La cystoscopie après un ECBU stérile, constitue l’examen de référence en matière de suspicion de cancer de vessie, et qui permettra de préciser les caractéristiques de la tumeur et de la muqueuse vésicale.
Le diagnostic du cancer de la vessie est fait par la cystoscopie et l'évaluation histologique du tissu réséqué. En général, la cystoscopie souple est initialement réalisée. Si une tumeur de la vessie a été visualisée sans équivoque dans des imageries antérieures, comme la tomodensitométrie, l'imagerie par résonance magnétique ou l'échographie, la cystoscopie diagnostique peut être
omise et le patient peut passer directement à la RTUV pour un diagnostic histologique. Sa sensibilité est alors de 71 % et sa spécificité de 72 % [73].
Une description attentive des résultats cystoscopiques est nécessaire. Cela devrait inclure la documentation du site, la taille, le nombre et l'apparence (papillaire ou solide) des tumeurs, ainsi qu'une description des anomalies de la muqueuse. L'utilisation d'une cartographie de la vessie est recommandée.
Le but de la RTUV est de permettre le diagnostic histopathologique et la stadification, ce qui nécessite l'inclusion du muscle de la vessie dans les biopsies de résection.
D. L’urographie intraveineuse (UIV) :
Cet examen permet l’évaluation du retentissement sur l'arbre urinaire, en particulier l’urètérohydronéphrose, et de rechercher la possibilité d’autres lésions tumorales associés de l’appareil urinaire, présentes dans 5 à 10% des cas à une tumeur vésical [78].
A l’UIV, une tumeur vésicale correspond classiquement à une lacune polycyclique.
Cependant, depuis l’avènement de l’échographie et du scanner, elle n’est plus réalisée en pratique.
Selon Laissy et al [79], l’UIV est un examen du passé, sans avenir certes, mais avec une descendance: l’uroscanner.
IV. Bilan d’extension :
A. La tomodensitométrie :
L’examen TDM thoraco-abdomino-pelvien constitue la référence pour le bilan d’extension des tumeurs de vessie infiltrant le muscle.
Le but de l'utilisation de l'imagerie pour le cancer de la vessie infiltrant le muscle est de déterminer le pronostic et de fournir des informations pour faciliter la sélection du traitement. La stadification de la tumeur doit être précise pour s'assurer du bon choix de traitement.
Selon les données de la littérature, la TDM pelvienne permet un diagnostic d'infiltration de la graisse péri vésicale, comparativement au stade pathologique après cystectomie, dans 40 à 85 % des cas, avec une fiabilité qui varie en fonction de la situation tumorale [81-84].
La TDM est aussi indispensable pour détecter les métastases rétro péritonéales, pulmonaires et hépatiques.
En cas de contre-indication à l’injection d’un produit de contraste iodé, une IRM abdominopelvienne peut être réalisée.
B. L’imagerie par résonance magnétique (IRM):
L’IRM a une meilleure résolution en contraste, avec une possibilité de réaliser des plans de coupe plus adaptés à la morphologie de la vessie permettant de dégager les tumeurs du dôme et de la base. Elle peut être aussi pratiquée chez des patients avec une altération de la fonction rénale contrairement au scanner.
![Figure 1: L’appareil génito-urinaire chez la femme [NETTER]](https://thumb-eu.123doks.com/thumbv2/123doknet/15040533.691533/44.892.153.742.739.997/figure-l-appareil-génito-urinaire-chez-femme-netter.webp)
![Figure 2: L’appareil génito-urinaire chez l’homme [NETTER]](https://thumb-eu.123doks.com/thumbv2/123doknet/15040533.691533/45.892.214.683.108.385/figure-l-appareil-génito-urinaire-chez-homme-netter.webp)
![Figure 3: Vue postérieure de la vessie [NETTER]](https://thumb-eu.123doks.com/thumbv2/123doknet/15040533.691533/46.892.211.682.572.913/figure-vue-postérieure-vessie-netter.webp)

![Figure 9: les localisations les plus fréquentes (tout sexe confondu), registre des cancers du Grand Casablanca 2008 – 2012 [13]](https://thumb-eu.123doks.com/thumbv2/123doknet/15040533.691533/54.892.223.674.104.361/figure-localisations-fréquentes-confondu-registre-cancers-grand-casablanca.webp)
![Figure 10: Les localisations les plus fréquentes chez l’homme, registre des cancers du grand Casablanca 2008 – 2012 [13]](https://thumb-eu.123doks.com/thumbv2/123doknet/15040533.691533/55.892.228.670.103.389/figure-localisations-fréquentes-homme-registre-cancers-grand-casablanca.webp)
