Les comportements intériorisés et extériorisés chez des
enfants d’âge préscolaire ayant une cardiopathie
congénitale : Une étude descriptive comparative
Mémoire
Rosalie Hudon
Maîtrise en sciences infirmières
Maître ès sciences (M. Sc.)
Québec, Canada
III
Résumé
Les professionnels de la santé n’espèrent plus que la survie des enfants atteints de cardiopathie congénitale. Un intérêt particulier est maintenant davantage accordé au bien-être physique, psychologique et social de l’enfant et de sa famille. Appuyée par le modèle d’adaptation de Roy, cette étude descriptive comparative vise à évaluer les troubles du comportement auprès d’enfants d’âge préscolaire ayant une cardiopathie congénitale et à les comparer à des enfants sains. Un total de 87 parents d’enfants atteints de cardiopathie congénitale opérée ou non ont rempli la liste de vérification du comportement 1,5/5. Les résultats indiquent aucune différence significative entre les enfants pour l’ensemble des comportements évalués. Cependant, 15,2 % des enfants ayant une cardiopathie congénitale opérée ont obtenu des scores limites ou cliniques pour les troubles du comportement, comparativement à 2,4 % des enfants ayant une cardiopathie congénitale non-opérée. L’identification des troubles du comportement en bas âge permettrait aux infirmières d’intervenir de façon précoce et efficace auprès de cette clientèle.
V
Abstract
Health professionals can now hope for more than survival for children with congenital heart disease. Particular interest is now given to physical, psychological and social development of the child welfare and family. Supported by the Roy adaptation model, this descriptive and comparative study aims to assess the behaviors of preschool children with congenital heart disease and to compare them to healthy children. A total of 87 parents of children with operated or not heart defect completed the "Children Behavior Checklist 1.5/5". The results indicate no significant differences between children for all evaluated behaviors. However, 15.2 % of children with operated congenital heart had limits or clinical scores for behavioral problems, compared to 2.4 % of children with non- operated congenital heart disease. The identification of behavioral disorders in infancy would facilitate early and efficient nursing interventions among this clientele.
VII
Table des matières
Résumé ... III Abstract ... V Table des matières ... VII Table des tableaux ... XI Table des figures ... XIII Remerciements ... XV Introduction ... 1 1. Problématique ... 3 1.1. Cardiopathies congénitales ... 3 1.1.1. Taux de prévalence ... 3 1.1.2. Classification ... 4
1.1.3. Transition de la circulation fœtale à la circulation néonatale ... 5
1.1.4. Facteurs de risque et de protection ... 6
1.1.5. Impacts de la maladie sur l’enfant et sa famille ... 7
1.2. Troubles du comportement au préscolaire ... 8
1.2.1. Taux de prévalence ... 9
1.2.2. Facteurs de risque et de protection ... 10
1.2.3. Impacts sur l’enfant et sa famille ... 12
1.2.4. Comorbidité en cardiologie pédiatrique ... 12
1.3. But et objectifs spécifiques de la présente étude ... 13
1.4. Pertinence de l’étude pour la pratique et la recherche infirmières ... 13
2. Recension des écrits ... 15
2.1. Troubles du comportement chez l’enfant cardiaque d’âge scolaire ... 15
2.2. Troubles du comportement chez l’enfant cardiaque d’âge préscolaire ... 18
3. Cadre théorique ... 25
3.1. Définition des éléments du métaparadigme infirmier selon le modèle d’adaptation de Callista Roy ... 25 3.1.1. Personne ... 25 3.1.2. Environnement ... 28 3.1.3. Santé ... 28 3.1.4. Soins infirmiers ... 29 3.1.5. Modèle de McGill ... 29
VIII
3.2. Étapes dynamiques du processus infirmier selon le modèle d’adaptation de Roy ... 30
4. Méthodologie ... 35
4.1. Devis de recherche ... 35
4.2. Populations et échantillon à l’étude ... 35
4.2.1. Critères d’inclusion et d’exclusion ... 36
4.2.2. Méthodes d’échantillonnage ... 36
4.2.3. Taille de l’échantillon ... 37
4.2.4. Sélection des participants ... 37
4.3. Variables à l’étude ... 38
4.3.1. Comportements intériorisés et extériorisés ... 38
4.3.2. Variables sociodémographiques ... 41
4.4. Déroulement de l’étude ... 41
4.5. Analyse des données ... 41
4.6. Considérations éthiques ... 43
5. Résultats ... 47
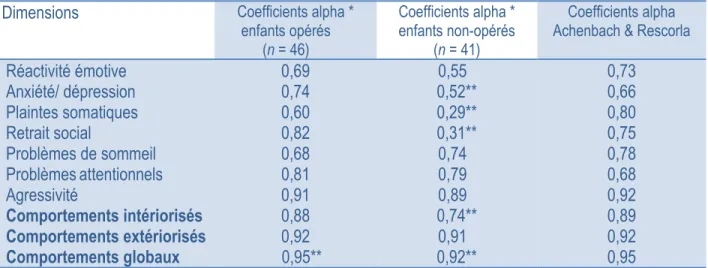
5.1. Évaluation des propriétés métrologiques du CBCL 1.5/5 ... 47
5.1.1. Fidélité : l’évaluation de la consistance interne ... 47
5.2. Analyses descriptives... 48
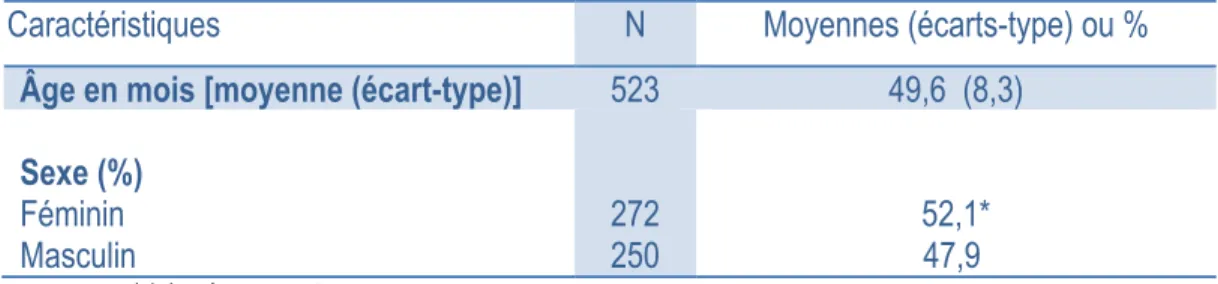
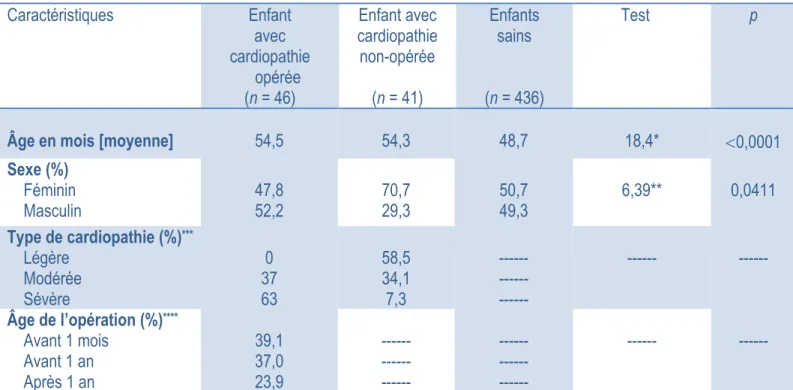
5.2.1. Caractéristiques relatives aux enfants ... 48
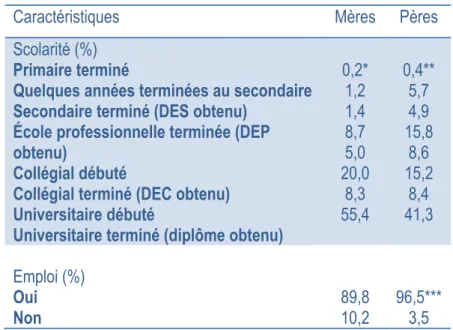
5.2.2. Caractéristiques relatives aux parents ... 48
5.2.3. Caractéristiques relatives aux familles ... 49
5.3. Analyses comparatives ... 50
5.3.1. Comparaisons entre les caractéristiques relatives aux enfants ... 50
5.3.2. Comparaisons entre les caractéristiques relatives aux parents et aux familles ... 51
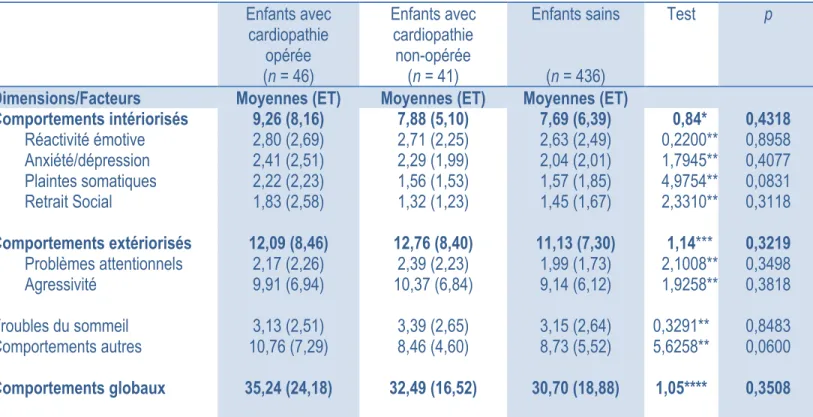
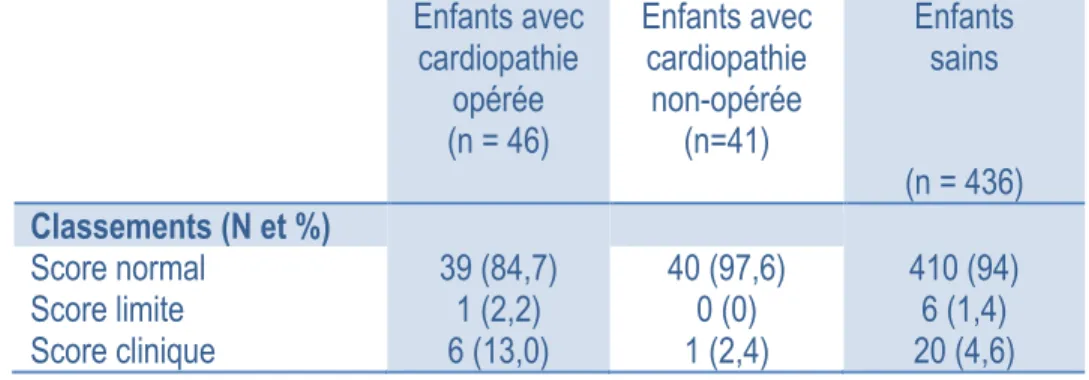
5.3.3. Troubles du comportement chez les participants ... 54
5.4. Analyses explicatives ... 55
5.4.1. Influence des variables relatives aux enfants et aux parents sur les troubles du comportement ... 55
6. Discussion ... 59
6.1. Troubles du comportement chez les participants ... 59
6.2. Influence des caractéristiques relatives aux enfants et aux parents sur les troubles du comportement ... 61
6.2.1. Influence des caractéristiques relatives aux enfants ... 61
6.2.2. Influence des caractéristiques relatives aux parents et à la famille ... 62
6.3. Limites de l’étude ... 63
6.3.1. Limites à la validité interne ... 63
6.3.2. Limites à la validité externe ... 64
6.4. Implications pour la pratique et la recherche infirmières ... 64
6.5. Recommandations pour les recherches futures ... 65
Conclusion ... 67
IX Annexe 1 : Feuillet d’information et formulaire de consentement ... 77 Annexe 2 : Liste de vérification du comportement des enfants 1,5 à 5 ans ... 83 Annexe 3 : Questionnaire sociodémographique ... 87
XI
Table des tableaux
Tableau 1 - Consistance interne de la mesure des troubles du comportement ... 47
Tableau 2 - Caractéristiques de l'ensemble des enfants participants ... 48
Tableau 3 - Caractéristiques de l’ensemble des parents (N=523) ………49
Tableau 4 - Caractéristiques de l’ensemble des familles participantes (N=523) ... 49
Tableau 5 - Caractéristiques des trois groupes d’enfants (N=523) ... 51
Tableau 6 - Caractéristiques parentales et familiales des trois groupes (N=523) ... 53
Tableau 7 - Comportements des trois groupes d’enfants participants (N=523) ………..54
Tableau 8 - Classements obtenus au CBCL 1,5/5 par les trois groupes d’enfants participants (N=523) ... 55
Tableau 9 - Influence des variables relatives aux enfants et aux parents sur les troubles du comportement (N=523) ... 57
XIII
Table des figures
Figure 1. L’humain en tant que système d’adaptation (Roy, 2008) ... 26 Figure 2. Orchestration du modèle d’adaptation de Roy chez l’enfant atteint de cardiopathie congénitale ... 34
XV
Remerciements
Tout d’abord, j’aimerais remercier ma directrice de maîtrise, Docteure Nancy Leblanc, pour son implication soutenue tout au long de mon projet. Son expertise, son grand intérêt pour la pédiatrie, ses conseils et sa disponibilité m’ont permis de cheminer et d’apprendre énormément. Plus qu’une directrice, elle a su m’accompagner dans mon cursus scolaire et me faire cheminer dans ma vie personnelle et professionnelle.
Un merci spécial à ma famille et mes amis qui, malgré les embûches et mon chemin tortueux pour m’y rendre, n’ont jamais douté que j’arriverais à destination.
Je souhaiterais remercier les cardiologues-pédiatres avec qui je travaille; Dr Jean-Marc Côté, Dr Christian Drolet, Dre Christine Houde et plus spécialement, Dr Philippe Chetaille. Votre ouverture et votre collaboration m’ont facilité la tâche. Merci d’être les collègues extraordinaires que vous êtes! Un merci bien senti pour mes collègues infirmières qui ont démontré un intérêt pour mon projet.
Finalement, je voudrais remercier mes petits patients cardiaques… Vous me donnez le goût de me dépasser à tous les jours au travail. Puisse ce mémoire n’être que le début d’une longue carrière à vos côtés!
1
Introduction
Cette étude traite des comportements intériorisés et extériorisés chez des enfants d’âge préscolaire ayant une cardiopathie congénitale. Malgré une population croissante de patients, en raison d'une plus grande survie au fil des ans, des données détaillées sur les résultats à long terme des patients ayant été opérés pour une cardiopathie congénitale sont plutôt rares. Un intérêt particulier est maintenant accordé au bien-être physique, psychologique et social de l’enfant atteint et de sa famille. Quoique ces préoccupations scientifiques soient à l’origine de certaines études jusqu’à maintenant, aucune étude en sciences infirmières n’a permis de déterminer la prévalence des troubles du comportement intériorisés et extériorisés chez les enfants d’âge préscolaire ayant une cardiopathie congénitale opérée ou non.
Cette étude avait pour but d’évaluer les troubles du comportement des enfants d’âge préscolaire ayant une cardiopathie congénitale. Les objectifs spécifiques étaient de décrire les comportements intériorisés et extériorisés chez des enfants âgés entre 3 et 5 ans ayant une cardiopathie congénitale opérée ou non et de les comparer à des enfants sains du même groupe d’âge. Les résultats de cette étude permettent d’augmenter l’état des connaissances quant à l’identification de la problématique en vue de favoriser une meilleure compréhension du vécu des enfants et de ce qui est souhaité comme suivi auprès de cette clientèle.
Le premier chapitre de ce mémoire traite de la problématique et met en évidence les caractéristiques des cardiopathies congénitales et des troubles du comportement identifiés dans la petite enfance ainsi que les conséquences découlant de ces problèmes de santé. Les objectifs visés par la présente étude sont ensuite décrits. Les implications et la pertinence de l’étude pour la pratique et la recherche infirmières figurent à la fin de ce chapitre.
2
Le deuxième chapitre fait état des connaissances répertoriées sur les troubles du comportement des enfants ayant une cardiopathie congénitale. De façon plus précise, les études sur les enfants d’âge scolaire sont documentées de même que celles sur les enfants d’âge préscolaire.
Le troisième chapitre porte sur le cadre théorique de l’étude; le modèle d’adaptation de Callista Roy et le modèle de McGill par Moyra Allen pour la composante familiale. Ce chapitre se termine avec une schématisation des étapes dynamiques du processus infirmier appliqué à la présente étude.
Le quatrième chapitre présente l’approche méthodologique ayant permis de répondre au but et aux objectifs de recherche. Ce chapitre décrit le devis de recherche, la population à l’étude, les critères d’inclusion et d’exclusion, la méthode d’échantillonnage, les instruments utilisés pour la collecte des données, le déroulement de l’étude, l’analyse des données ainsi que les considérations éthiques.
Le cinquième chapitre comprend les résultats issus de cette recherche. Ceux-ci sont présentés en trois parties : les analyses descriptives, les analyses comparatives et les analyses explicatives.
Le sixième chapitre réfère à la discussion des résultats, aux limites de l’étude, aux implications pour la pratique et la recherche infirmières ainsi qu’aux recommandations pour des recherches futures.
3
1. Problématique
Dans ce chapitre, les caractéristiques et les conséquences des cardiopathies congénitales et des troubles du comportement dans la période préscolaire sont discutées. Ensuite, le but et les objectifs spécifiques de l’étude sont présentés. La fin du chapitre porte sur l’importance et la pertinence de cette étude pour l’enrichissement de la pratique et de la recherche infirmières.
1.1. Cardiopathies congénitales
1.1.1. Taux de prévalence
Les cardiopathies congénitales surviennent à la naissance lorsque le cœur ou les vaisseaux sanguins situés à proximité du cœur ne se sont pas développés normalement in utero. Sont considérées comme cardiopathies congénitales, les anomalies structurelles du cœur ou des grands vaisseaux intra-thoraciques qui sont réellement ou potentiellement significatives sur le plan fonctionnel (Mitchell, Korones & Berendes, 1972). Les cardiopathies congénitales sont les anomalies congénitales majeures les plus communes avec une prévalence mondiale de 28 % (Dolk, Loan & Garne, 2011). Une méta-analyse menée par Van Der Linde et al. (2011) indique qu’au fil du temps, la fréquence des cardiopathies a augmenté considérablement, soit de 1 par 1000 naissances vivantes de 1930 à 1939 à 9 par 1000 naissances vivantes pour les années 2000. Avec un taux de natalité de 150 millions (Organisation Mondiale de la Santé OMS, 2013), ceci correspond à 1,35 million de naissances vivantes avec cardiopathies congénitales annuellement.
Selon l’American Heart Association Statistics Committee and Stroke Statistics Subcommittee (Go & al., 2014), l’incidence des cardiopathies congénitales est évaluée de 4 à 10, moyennant à 8, par 1000 naissances vivantes aux États-Unis. Ainsi, plus de 32 000 naissances d’enfants avec cardiopathies congénitales de légères à sévères sont attendues annuellement dans ce pays. Au Canada, l’Agence de la santé publique (2013) a recensé 85,1 cas pour 10 000 naissances en 2009. Selon la Direction de la surveillance de l’état de santé (2011), le taux annuel moyen des cardiopathies congénitales pour 10 000 naissances est de 123,6 de 2004 à 2008. Dans la
Capitale-4
Nationale, la prévalence se situe à 128,6 cas pour 10 000 naissances durant la période de 2003 à 2008 (Direction régionale de santé publique de la capitale nationale, 2012). Cette prévalence reste plutôt stable à travers les années mais le taux de natalité augmente. De 2001 à 2011, ce taux a augmenté de 25 % (Institut de la statistique du Québec ISQ, 2012). Cette tendance démographique démontre qu’il y a augmentation du nombre de cas de cardiopathies congénitales au Québec, malgré la stabilité de la prévalence, puisqu’il y a plus de naissances. De plus, la prévalence provinciale des cardiopathies congénitales sévères diagnostiquées a augmenté de 22 % depuis les 15 dernières années chez la clientèle pédiatrique, allant de 1,19 cas pour 1000 naissances à 1,45 cas (Marelli, Mackie, Ionescu-Ittu, Rahme & Pilote, 2007).
1.1.2. Classification
Les malformations cardiaques congénitales peuvent être classifiées selon plusieurs échelles. L’échelle retenue dans le cadre de la présente étude fait référence à trois catégories de cardiopathies en fonction de leur impact physiologique sur l’enfant atteint: 1) les cardiopathies légères ou bénignes, 2) les cardiopathies modérées et 3) les cardiopathies sévères (Hoffman & Kaplan, 2002).
Les cardiopathies congénitales légères ou bénignes sont celles qui nécessitent un suivi médical et qui ont beaucoup de chances de se résoudre de façon spontanée dans la petite enfance. Les malformations incluses dans cette catégorie sont la communication inter-auriculaire restrictive, la communication inter-ventriculaire restrictive, la persistance d’un canal artériel restrictif, la sténose pulmonaire légère et la bicuspidie aortique sans sténose ou incompétence de la valve (Hoffman & Kaplan, 2002).
Les cardiopathies congénitales modérées requièrent des soins spécialisés, car elles présentent des risques pour l’enfant. Cette catégorie comprend la sténose ou incompétence valvulaire aortique légère à modérée, la sténose ou incompétence valvulaire pulmonaire modérée, la
5 coarctation de l’aorte non-critique, la communication inter-auriculaire large et les formes complexes de communication inter-ventriculaire (Hoffman & Kaplan, 2002).
Les cardiopathies congénitales sévères regroupent la majorité des patients ayant été très affectés par leur condition cardiaque dans la période néonatale ou la petite enfance. Ainsi, la plupart nécessiteront une ou plusieurs chirurgies correctrices ou palliatives. Les malformations répertoriées dans cette catégorie sont les cardiopathies cyanogènes et les non-cyanogènes. La transposition des gros vaisseaux, la tétralogie de Fallot incluant l’atrésie pulmonaire ou l’absence de valve pulmonaire, l’hypoplasie du ventricule droit (atrésie tricuspidienne, atrésie pulmonaire avec septum ventriculaire intact ou maladie d’Ebstein), l’hypoplasie du ventricule gauche (atrésie aortique ou mitrale), le ventricule unique, le ventricule droit à double issue, le tronc artériel commun, le retour veineux pulmonaire anormal total et la sténose pulmonaire critique font partie des cardiopathies congénitales cyanogènes. Les cardiopathies congénitales non-cyanogènes réfèrent au canal auriculo-ventriculaire, à la sténose aortique sévère, à la sténose pulmonaire sévère et à la coarctation de l’aorte critique (Hoffman & Kaplan, 2002).
1.1.3. Transition de la circulation fœtale à la circulation néonatale
L’anatomie du cœur du foetus et de l’enfant né est différente et leurs fonctions respectives diffèrent également. Deux structures anatomiques sont présentes uniquement dans le cœur fœtal : le foramen ovale et le canal artériel. Le foramen ovale est un orifice situé entre les deux oreillettes, tandis que le canal artériel est situé entre l’aorte et l’artère pulmonaire principale. Ces deux dérivations permettent, lors de la vie fœtale, une déviation du sang des poumons non-fonctionnels vers la périphérie (Moore, Persaud & Torchia, 2013). Lors de la naissance, ces deux structures se ferment par l'instauration de la respiration par le nouveau-né, la rupture du cordon ombilical et l’inversion des pressions entre l’aorte et le tronc pulmonaire. Dans le cas de plusieurs cardiopathies congénitales, la fermeture de ces deux structures entraîne une incompatibilité avec la vie néonatale et nécessite une intervention médicale précoce (Webb, Smallhorn, Therrien & Redington, 2012).
6
1.1.4. Facteurs de risque et de protection
La majorité des cardiopathies congénitales isolées ont une origine multifactorielle (Pierpont & al., 2007). Elles sont fréquemment associées à d’autres malformations congénitales ou aberrations chromosomiques, font partie d’un syndrome génétique ou résultent directement d’une exposition tératogène. En outre, quelques cardiopathies congénitales sont plus fréquentes en présence de certaines aberrations chromosomiques. Des syndromes tels Turner, la délétion du chromosome 22q11 ou Di-Georges, Williams, Noonan et Alagille sont associés à un modèle fixe de cardiopathies congénitales (Gorlin, Cohen & Hennekam, 2001). Le syndrome de Down (trisomie 21) montre également un modèle fixe de malformations cardiaques congénitales chez 45 % des individus atteints, avec une surreprésentation des défauts du septum (Vis & al., 2009). Par ailleurs, près de 2 % des cardiopathies congénitales seraient dues à des agents environnementaux (O’Rahilly & Muller, 1996). Parmi les agents tératogènes connus, Jenkins et al. (2007) listent, pour les cardiopathies congénitales, l’abus d’alcool par la mère, la rubéole, l’hydantoïne, la thalidomide, l’accutane, les congénères de la vitamine A et des rétinoïdes, la prise de rétinol par le biais de suppléments, l’indométhacine, le diabète insulinodépendant déséquilibré, l’exposition maternelle aux herbicides et aux rodenticides et les maladies fébriles maternelles.
En regard des facteurs de protection, de nombreuses études ont révélé l’existence d’un lien entre la supplémentation périconceptionnelle en acide folique et la réduction de la survenue et de la récurrence des anomalies du tube neural (Blencowe, Cousens, Modell, & Lawn, 2010; Milan & White, 2010; Shannon, Alberg, Nacul & Pashayan, 2013; Stockley & Lund, 2008). À ce sujet, Goh, Bollano, Einarson et Koren, (2006) rapportent que la prise de multivitamines contenant de l’acide folique exerce un effet protecteur, comparable à celui réduisant les anomalies du tube neural, contre les malformations cardiaques complexes de type conotroncale. Les mesures de santé publique entreprises en 1998, visant à augmenter l'apport en acide folique, ont indiqué une diminution de 6 % de la prévalence de malformations cardiaques congénitales à la naissance au Québec (Ionescu-Ittu, Marelli, Mackie & Pilote, 2009).
7 1.1.5. Impacts de la maladie sur l’enfant et sa famille
Les parents d’un enfant ayant une cardiopathie congénitale vivent avec un stress quotidien supérieur à la moyenne des parents d’un enfant non affecté par cette maladie (Carey, Nicholson & Fox, 2002). Ce stress est d’autant plus présent dans un contexte d’hospitalisation et d’opération.
La réponse physiologique au stress sollicite trois systèmes interreliés : le système nerveux, le système immunitaire et le système endocrinien (Lewis et al, 2013). En présence d’un facteur de stress, le corps subit une réaction d’alarme immédiate. Une réaction de lutte ou de fuite est ainsi déclenchée (Selye, 1983). À ce stade, la résistance d'un individu est diminuée, ce qui peut entraîner des maladies ou la mort si le stress est intense et prolongé. Au cours de la phase de résistance, l'individu est toujours exposé au stress, mais les réserves physiologiques sont mobilisées pour augmenter sa résistance, car c'est le temps d'adaptation. C'est au cours de cette étape que les facteurs qui influent sur le stress, comme l'attitude ou les capacités d'adaptation, affecteront positivement ou négativement la résistance. L’absence de signe ou de symptôme physique peut être remarquée, alors que l’individu dépense de l'énergie pour s'adapter au stresseur. Si toute l'énergie est dépensée, l'individu se déplace vers un stade d'épuisement. À ce stade, il est courant de devenir malade ou de mourir si l'aide d'une source externe n'est pas disponible.
Sur le plan psychologique, Clark et Miles (1999) mettent en évidence les quatre réactions conflictuelles vécues par des pères ayant un enfant avec une cardiopathie congénitale. Ces réactions sont la joie de voir le nouveau-né et de devenir père versus la peine et la perte reliées à la pathologie de l’enfant, le défi associé à l’attachement versus la peur de la vulnérabilité de l’enfant et de sa possible mort, le besoin de garder le contrôle versus la perte de contrôle sur les évènements et la lutte pour rester fort devant les autres versus la lutte pour cacher les émotions intenses vécues. Par ailleurs, Carey, Nicholson et Fox (2002) comparent la conduite parentale des mères d’enfants atteints de cardiopathies congénitales à celle des mères d’enfants sains. Les auteurs rapportent une exposition prononcée au stress et une incertitude chez les mères d’enfants avec des cardiopathies congénitales. Ces mères ont aussi des attentes moins élevées envers leurs enfants que celles ayant
8
des enfants sains. Uzark et Jones (2003) corroborent ces résultats en démontrant que les parents d'enfants ayant une maladie cardiaque étaient plus susceptibles au plan psychologique que la population normale. Ces parents ont également révélé avoir beaucoup de difficulté à établir des limites ou à imposer une discipline à leur enfant malade. Plusieurs parents d'enfants atteints de cardiopathie congénitale ont manifesté des problèmes psychologiques tels la dépression, l'anxiété, la somatisation et le désespoir (Lawoko & Soares, 2006). En outre, 7 % à 22 % des parents ont révélé que ces problèmes persistaient sur une période d’un an et de façon constante au fil du temps. Les mères ont aussi manifesté des symptômes plus graves de dépression, d'anxiété, de somatisation et de désespoir que les pères. Brosig, Whitstone, Frommelt, Frisbee et Leuthner (2007) observent aussi que les parents d'enfants nés avec des cardiopathies congénitales sévères expérimentent de hauts indices de stress au moment du diagnostic, qu’il soit pré ou post-natal, et à la naissance de l’enfant. Quant à eux, Bevilacqua et al. (2013) indiquent un stress significativement plus élevé chez les mères d’enfants ayant une cardiopathie congénitale que chez les pères. Des niveaux de dépression plus élevés chez les mères que chez les pères sont aussi notés, et ce, peu importe le moment du diagnostic.
Sur le plan psychosocial, le fardeau de la prestation des soins parentaux, l'insatisfaction par rapport aux soins reçus, l'isolement social relié à la maladie et l'instabilité financière ont été associés à un risque accru de morbidité psychosociale parentale à long terme (Lawoko & Soares, 2006). Quelques études indiquent que la qualité de vie des enfants atteints de cardiopathies congénitales et de leurs familles est moindre que celle des enfants sains (Mellion & al., 2014 ; Tahirovic, Begic, Tahirovic & Varny, 2011 ; Werner, Latal, Valsangiacomo-Buechel, Beck & Landolt, 2014).
1.2. Troubles du comportement au préscolaire
Tous les enfants d'âge préscolaire sont en développement constant. Ils acquièrent de nouvelles formes de conscience de soi et de compréhension sociale, s'efforcent de comprendre et de gérer leurs émotions et leur développement psychologique est profondément influencé par les
9 relations étroites entretenues avec leurs parents-soignants (Luby, 2006). Les expériences relationnelles peuvent supporter ou rendre vulnérable la santé psychologique de l’enfant selon que la famille soit fonctionnelle ou non. Les troubles du comportement qui émergent à l’âge préscolaire peuvent être catégorisés, par exemple, en fonction de l’âge d’apparition des symptômes, de leur sévérité ou du type de comportement observé. À ce sujet, les comportements intériorisés réfèrent notamment à la réactivité émotive, l’anxiété/dépression, les plaintes somatiques et le retrait social et les comportements extériorisés comprennent les problèmes attentionnels et l’agressivité.
1.2.1. Taux de prévalence
Les troubles du comportement chez les enfants sont un enjeu important de santé publique en raison de leur prévalence, de la survenue précoce et de l'impact sur l'enfant, la famille et la communauté. Aux États-Unis, de 2005 à 2011, 13 % à 20 % des enfants de 3 à 17 ans ont reconnu souffrir d’un trouble mental tel le trouble déficitaire de l’attention avec ou sans hyperactivité (TDAH), les troubles de la conduite, l’anxiété ou la dépression (Centers for Disease Control and Prevention CDC, 2013). Au Canada, entre 2006 et 2007, 14,3 % des enfants de 2 à 5 ans montraient des signes associés aux troubles émotifs ou à l’anxiété (Rapport du gouvernement du Canada - Le bien-être des jeunes enfants au Canada, 2011). De plus, entre 2006 et 2007, 6,2 % des enfants présentaient des comportements associés à l’hyperactivité/l’inattention, comparativement à 6,6 % des enfants entre 2004 et 2005 et à 5,5 % des enfants entre 2002 et 2003. De 2006 à 2007, 12,5 % des enfants de 2 à 5 ans manifestaient aussi des signes d’agressivité physique et 6,4 % des enfants de 2 à 3 ans montraient de l’agressivité indirecte.
Au Québec, pour l’ensemble des problèmes de santé mentale perçus, près de la moitié des enfants de 17 mois à 10 ans ont manifesté un niveau élevé de symptômes à au moins deux des huit volets pour lesquels l’information a été recueillie (ISQ, 2013). Plus précisément, 25 % des enfants ont présenté un niveau élevé de comportements intériorisés, 37 %, des comportements extériorisés notables et 7%, des problèmes sévères de relations sociales. De plus, entre l’âge de 41 mois et 10 ans, près de 19 % des enfants ont reçu au moins un diagnostic de troubles d’adaptation ou
10
d’apprentissage; 11% ont eu un seul diagnostic et 8%, deux ou plus. Les diagnostics les plus fréquents étaient le trouble d’apprentissage et le déficit d’attention avec ou sans hyperactivité (respectivement 10 % et 12 % des cas).
Le Diagnostical and Statistical Manual of Mental Disorders (DSM-5, 2013) indique une prévalence du TDAH de 5 % chez les enfants de 18 ans et moins dans la plupart des cultures. Pour le trouble oppositionnel avec provocation, une prévalence de 1 % à 11 % est observée chez ces enfants. De plus, 5 % des enfants sont atteints d’anxiété de séparation et moins de 10% des enfants ayant été gravement négligés souffent de trouble de l’attachement.
1.2.2. Facteurs de risque et de protection
Certains facteurs de risque associés aux comportements intériorisés et extériorisés ont été identifiés chez les enfants d’âge préscolaire (Bayer & al, 2011). En lien avec les comportements intériorisés, les facteurs prédictifs significatifs étaient la pauvre santé physique de l’enfant (effet de taille: 0,17 à 0,47), le sexe féminin (effet de taille: 0,14), l’absence de fratrie (effet de taille: 0,15), la détresse émotionnelle de la mère (effet de taille: 0,25), les parents trop impliqués et surprotecteurs (effet de taille: 0,15 ), la discipline sévère (effet de taille: 0,14) et l’habitation dans un quartier défavorisé (effet de taille: 0,25). Par rapport aux comportements extériorisés, les facteurs prédictifs significatifs étaient la discipline sévère (effet de taille: 0,76), la pauvre santé physique de l’enfant (effet de taille: 0,25) et d'autres événements de douleur ou de maladie vécus par la famille (effet de taille: 0,11).
Au Québec, le revenu, la présence de symptômes de dépression chez un parent, le lieu de résidence et le sexe sont les indicateurs les plus significatifs pour les troubles du comportement (ISQ, 2013). Lorsque comparés aux enfants vivant au-dessus du seuil de faible revenu, les enfants de 2 à 5 ans vivant au-dessous de ce seuil montraient plus souvent des signes de troubles émotifs ou d’anxiété (17,8 % comparativement à 13,5 %; p=0,03), des signes d’hyperactivité ou d’inattention
11 (9,7 % comparativement à 5,4 %; p = 0,04) et des signes d’agressivité (16,1 % comparativement à 11,7 %; p= 0,001).
Les enfants de 2 à 5 ans qui vivaient avec un parent présentant de graves symptômes de dépression montraient plus souvent des signes de troubles émotifs ou d’anxiété que ceux qui ne vivaient pas dans ces mêmes conditions (29 % comparativement à 12,9 %; p=0,01). De plus, des signes d’hyperactivité ou d’inattention (14 % comparativement à 5,5 %; p = 0,04) et des signes d’agressivité (25,7 % comparativement à 11,3 %; p= 0,001) ont été observés (ISQ, 2013).
En ce qui concerne le lieu de résidence, de façon globale, lorsque les diagnostics de santé mentale établis par un professionnel de la santé sont analysés, une différence significative est remarquée entre Montréal et le reste du Québec. Les enfants qui vivent à Montréal sont proportionnellement plus nombreux à en avoir reçu que ceux vivant dans le reste de la province (26 % comparativement à 17 %) (ISQ, 2013).
En regard du sexe, une proportion plus élevée de garçons que de filles (55 % comparativement à 46 %) présentent au moins un problème de santé mentale entre 17 mois et 10 ans (ISQ, 2013). Cette différence concerne davantage les problèmes extériorisés (45 % comparativement à 31 %). Particulièrement, les garçons affichent, dans des proportions plus grandes que les filles, des symptômes reliés à l’hyperactivité/l’inattention (19 % comparativement à 9 %), à l’agressivité physique (25 % comparativement à 12 %) et aux comportements non agressifs (19 % comparativement à 7 %). Le pourcentage de garçons ayant reçu un diagnostic de TDAH est significativement plus élevé que celui des filles (16 % comparativement à 9 %).
Le TDAH est également associé à une série d'indicateurs de désavantage social et économique, notamment la pauvreté (p = 0,009), l'occupation du logement (p <0.001), le revenu (p = 0,001), l'éducation maternelle (p <0.001), la monoparentalité (p <0.001), l'indice
12
socioéconomique (p <0.001) et le fait d'être une jeune mère (p <0.001) (Russell, Ford, Rosenberg & Kelly, 2013).
1.2.3. Impacts sur l’enfant et sa famille
Il a été démontré que les jeunes enfants peuvent souffrir de problèmes émotifs qui entraînent une grande détresse, nuisent au fonctionnement et interfèrent avec des aspects importants du développement, en réduisant l’exposition à des situations stimulantes essentielles au développement et à l’apprentissage social (Mian & Carter, 2013). Barkley (2006) rapporte que les enfants ayant un TDAH ont des problèmes significatifs dans leurs interactions avec les autres et démontrent moins de connaissances sur les compétences et les comportements sociaux à adopter avec leurs pairs. Ces enfants sont plus susceptibles de participer à l'intimidation et d’être victimisés dans les épisodes d'intimidation (Unnever & Cornell, 2003 cités dans Barkley, 2006). De façon générale, le TDAH au préscolaire affecte le développement normal et l’adaptation de l’enfant sur plusieurs plans : relations négatives entre parent-enfant (spécialement avec la mère), degrés extrêmes d’initiative/d’exploration, difficultés d’autocontrôle/d’autorégulation, atteintes cognitives (langage, attention et mémoire), interactions sociales pauvres, etc (Teeter, 1998 cité dans Leblanc, 2009).
1.2.4. Comorbidité en cardiologie pédiatrique
La santé mentale, une partie essentielle de la santé globale de l'enfant, a une relation complexe et interactive avec la santé physique et la capacité de l’enfant à réussir sur tous les plans. La santé physique et mentale affectent la façon dont les enfants pensent, ressentent et agissent (APA, 2013). Alors que les aspects physiques et mentaux de la santé sont souvent examinés distinctement, on constate qu’en les considérant simultanément, ce sont près de 84 % des jeunes de 10 ans et moins qui ont vécu l’un ou l’autre type de problèmes de santé depuis leur naissance et 39 % qui ont été affectés par les deux types de problèmes (ISQ, 2013). Ces faits confirment la nécessité de prendre en compte à la fois l’aspect physique et mental dans l’évaluation de la santé globale des enfants. La prise en charge des deux sphères doit être optimale et simultanée, afin de
13 favoriser une meilleure santé globale chez l’enfant. Les impacts physiques, psychologiques et sociaux des cardiopathies congénitales et des troubles du comportement démontrent le fardeau de cette comorbidité pour l’enfant et sa famille. Les recommandations de l’American Heart Association (Marino et al, 2012) concernant le suivi neurodéveloppemental des enfants avec cardiopathies congénitales abondent en ce sens. Selon cette association, une surveillance périodique du développement de l’enfant, un dépistage, une évaluation et une réévaluation sont nécessaires pendant la petite enfance. Ces interventions facilitent l'identification des déficits importants et permettent l’implantation d’interventions appropriées pour favoriser un meilleur fonctionnement dans la vie quotidienne.
1.3. But et objectifs spécifiques de la présente étude
Le but de cette étude était d’évaluer les troubles du comportement auprès d’enfants d’âge préscolaire ayant une cardiopathie congénitale. Les objectifs spécifiques étaient de décrire les comportements intériorisés et extériorisés chez des enfants âgés entre trois et cinq ans ayant une cardiopathie congénitale opérée ou non et de les comparer à des enfants sains du même âge. L’étude visait aussi à évaluer l’influence des variables sociodémographiques et cliniques sur les comportements intériorisés et extériorisés.
1.4. Pertinence de l’étude pour la pratique et la recherche infirmières
À la lumière des études recensées, celles portant sur la clientèle préscolaire ont été menées uniquement auprès d’enfants avec cardiopathie congénitale et ayant été opérés. Une seule étude répertoriée à ce jour a comparé les troubles du comportement d’enfants ayant une cardiopathie congénitale opérée aux comportements d’enfants ayant une cardiopathie congénitale légère s’étant résorbée sans intervention chirurgicale. Aucune étude n’a donc évalué la prévalence des troubles du
14
comportement chez des enfants porteurs de cardiopathies congénitales non-opérées appartenant aux catégories légères ou modérées. Ces lacunes dénotent bien la pertinence de la présente étude.
C’est principalement en médecine, dans les domaines de la cardiologie et de la neurologie, que des recherches sur les troubles du comportement chez des enfants ayant des cardiopathies congénitales ont été réalisées. Jusqu’à présent, aucune étude québécoise en sciences infirmières n’a été entreprise sur le sujet. Pour les sciences infirmières, cette étude contribue donc à faire avancer l’état des connaissances sur les troubles du comportement manifestés par des enfants porteurs de cardiopathies congénitales, et en retour, à mieux documenter la situation vécue par ces enfants. L’aspect novateur de la présente étude tient donc du fait qu’elle a évalué à la fois les comportements intériorisés et extériorisés chez une clientèle préscolaire ayant une cardiopathie congénitale opérée ou non. Cette étude a également comparé ces comportements avec un groupe d’enfants dits « sains ». Les résultats obtenus permettent donc de dresser un profil plus juste de l’état comportemental de l’enfant atteint de cardiopathie congénitale. Ce profil aidera particulièrement les infirmières de la sphère famille-enfance-jeunesse à dépister les enfants à risque. Une identification des troubles du comportement en bas âge permet d’intervenir de façon précoce auprès de cette clientèle. Les infirmières pourraient ainsi planifier des interventions appropriées pour ces enfants et leurs familles. Une étude récente propose que l'éducation à la santé dans la petite enfance et les programmes d’habiletés parentales offrent des avantages éducatifs, sociaux et économiques mesurables pour les enfants et leurs familles, principalement ceux issus de milieux défavorisés (Oberklaid, Baird, Blair, Melhuish & Hall, 2013). Les précisions concernant le profil de ces enfants aideront les infirmières attitrées au suivi des malformations congénitales. En effet, selon Arya, Glickstein, Levasseur e Williams (2013), les parents d'enfants atteints de cardiopathies congénitales préfèreraient recevoir plus d’informations relatives à la qualité de vie de leur enfant, aux soins requis par ce dernier et au suivi nécessaire dû à la problématique de santé de l’enfant.
15
2. Recension des écrits
Ce chapitre passe en revue différentes études traitant des troubles du comportement chez des enfants ayant une cardiopathie congénitale. Il est d’abord question des études dénotant ces troubles chez l’enfant d’âge scolaire, puis chez l’enfant d’âge préscolaire. Cette recension fait notamment état des connaissances sur la prévalence et les facteurs pouvant être associés aux troubles de comportement chez des enfants ayant une cardiopathie congénitale.
Les banques de données consultées lors de la recension des écrits étaient Cinahl Plus with Full Text, PsycInfo et Medline et les années retenues étaient 2003-2014. Les mots-clés et combinaisons de mots étaient : congenital heart disease, congenital heart defect, congenital cardiopathy, pediatric heart problem, children with heart disease; children, preschool children; behavior problem, behavioural outcome, child behavior, internalised and externalised behavior, emotional problem, psychosocial outcome, psychosocial problem, developmental problem, developmental disability, neurodevelopmental outcome, neurodevelopmental problem, attitude problem, conduct problem, psychopathology, inattention and hyperactivity.
2.1. Troubles du comportement chez l’enfant cardiaque d’âge scolaire
Les problèmes de comportement associés aux cardiopathies congénitales sont mieux documentés chez la clientèle scolaire et adolescente. Fredriksen, Mengshoel, Frydenlund, Sorbye et Thaulow (2004) ont examiné la relation entre les problèmes de comportement et l’évaluation de la capacité physique de l’enfant et de l’adolescent tels que rapportés par les parents. Les problèmes de comportement ont été évalués à l’aide du « Child Behavior Checklist (CBCL) 4/18» chez les enfants et les adolescents avec une cardiopathie congénitale opérée. Les participants évalués (191 garçons et 135 filles) étaient âgés entre 11 et 16 ans et suivis à la clinique pédiatrique de cardiologie à Oslo en Norvège. Le groupe contrôle était constitué de 326 enfants norvégiens sains du même âge. En comparaison aux évaluations des parents des enfants du groupe contrôle, les parents de garçons ayant une cardiopathie congénitale opérée ont rapporté des scores moyens plus élevés de 40 % (21,7 vs. 15,5 ; p 0.0001) pour les problèmes de comportement totaux et des scores moyens plus
16
élevés de 60 % (6,6 vs. 4,1 ; p 0.0001) pour les problèmes de comportement intériorisés. De plus, les garçons ayant une cardiopathie congénitale ont obtenu des scores deux fois plus élevés que les garçons du groupe contrôle pour les plaintes somatiques (p 0.0001), les problèmes attentionnels (p 0.0001) et le retrait social (p 0.0001). Les scores d’anxiété et de dépression (p 0.001) étaient également plus élevés de 70 % chez les garçons du groupe atteint. Les filles ayant une cardiopathie congénitale ont obtenu des scores deux fois plus élevés en regard des plaintes somatiques (p 0.0001) que les filles du groupe contrôle. Les parents de filles ayant une cardiopathie congénitale opérée ont rapporté des scores moyens plus élevés (6,3 vs. 4,7 ; p = 0.002) pour les problèmes de comportement intériorisés. De plus, un effet significatif a été trouvé sur tous les scores des problèmes de comportement lorsque la capacité physique estimée a été utilisée comme un facteur dépendant (p 0,0001). Les résultats ont démontré que les enfants qui n’étaient pas en mesure de courir moins de 100m ont des scores comportementaux significativement plus élevés (p 0,001) que ceux qui étaient en mesure d'exécuter une plus longue distance. Les conclusions de cette étude demeurent toutefois limitées puisque les caractéristiques sociodémographiques du groupe contrôle sont inconnues, ce qui peut laisser croire que les deux groupes sont significativement différents et ne peuvent ainsi être comparés.
En 2007, Miatton, De Wolf, François, Thiery et Vingerhoets ont fait une étude auprès d’enfants cardiaques opérés (n = 43), âgés entre 8 et 12 ans, afin de caractériser les évaluations neuropsychologiques chez ces enfants ayant eu une chirurgie correctrice pour une malformation cardiaque congénitale cyanogène ou non-cyanogène. Ils ont comparé ces derniers à un groupe contrôle d’enfants en santé. Les instruments de mesure utilisés pour atteindre cet objectif étaient le « Hollingshead Four Factor Index of Family Status », le « Wechsler Intelligence Scale for Children-3rd edition » et le «NEPSY: developmental neuropsychological assessment ». Aucune différence significative entre les enfants ayant des cardiopathies cyanogènes ou non-cyanogènes n’a été notée concernant les évaluations intellectuelles et neuropsychologiques. Cependant, les enfants ayant une cardiopathie opérée ont eu des scores plus faibles au quotient intellectuel estimé que les enfants sains. Les moyennes étaient 95,6 (15,4) et 107,0 (15,1) respectivement (p 0.01). Par ailleurs, jusqu’à 25 % des enfants avec une cardiopathie opérée ont performé en-deçà des attentes selon
17 l’âge pour les fonctions sensorimotrices, les fonctions exécutives, l’attention, le langage et la mémoire.
Miatton & al. (2007) ont réalisé une seconde étude, avec la même clientèle, mais en comparant cette fois-ci les rapports parentaux au sujet des comportements des enfants ayant subi une chirurgie cardiaque aux rapports provenant des enfants eux-mêmes. De plus, les perceptions ont été comparées à celles des parents d’enfants sains. Le « New York Heart Association Class », le « Child Behavior Checklist 4/18 », le « Self-Perception Profile for Children », le « Perceived Motor Competence Scale », le « Children’s Depression Inventory» et le « State-Trait Anxiety Inventory for Children» ont servi d’outils de mesure pour les comportements et les perceptions. Près de 60 % des parents d’enfants opérés ont rapporté de moins bons résultats scolaires et plus de problèmes que les parents d’enfants sains. Dans cette cohorte, un enfant opéré sur cinq a d’ailleurs dû reprendre une année scolaire. Les parents ont également jugé que leurs enfants avaient plus de problèmes d’attention (31,6 % des cas) et qu’ils manifestaient davantage de comportements agressifs et impulsifs (12 % des cas) que les enfants sains du même âge. Selon le « Child Behavior Checklist 4/18», les scores moyens obtenus par les enfants malades étaient 52,3 (10,0) pour les comportements intériorisés, 52,8 (10,9) pour les comportements extériorisés et 55,5 (11,2) pour les comportements totaux.
Par ailleurs, Shillingford et al. (2008) ont évalué 109 enfants ayant subi une chirurgie cardiaque en période néonatale à l’hôpital pour enfants de Philadelphie. L’étude avait pour buts d’identifier les problèmes d’inattention et d’hyperactivité chez les enfants d’âge scolaire ayant eu une chirurgie cardiaque avant la 45e semaine post-conception et d’obtenir de l’information quant à l’utilisation des services de rattrapage scolaire. À l’aide du « Behavior Assessment System for Children » et du « Attention-Deficit/Hyperactivity Disorder Rating Scale-IV », les chercheurs ont colligé des données rapportées par les parents et les professeurs. À l’âge scolaire, les enfants ayant eu une chirurgie cardiaque ont affiché des scores de trois à quatre fois plus élevés pour l’inattention (14 % des cas) et l’hyperactivité (13 % des cas) que les enfants issus de la population générale et 30 % d’entre eux étaient à risque de développer un TDAH. Aussi, 49 % des enfants ayant subi une
18
chirurgie cardiaque ont eu recours à des services de rattrapage scolaire de toutes sortes; 15 % étaient en classe spéciale à temps complet, 13 % ont reçu du soutien extra-scolaire et 21 % affichaient du soutien scolaire inscrit à leur cursus.
Récemment, Calderon, Bonnet, Pinabiaux, Jambaqué et Angeard (2013) ont décrit la prévalence de l'utilisation des services de rattrapage scolaire précoce chez les enfants âgés de 4 à 6 ans (n = 45). Ces enfants ont été suivis à l’hôpital pour enfants de Necker à Paris et avaient une transposition des gros vaisseaux corrigée en bas âge. Les résultats indiquent que 53 % de ceux-ci utilisaient au moins un service de rattrapage scolaire. De ceux-ci, 62 % recevaient un soutien éducatif spécial, 42 % consultaient un spécialiste de la parole et du langage, 37 % avaient recours aux services d’un psychologue ou d’un psychiatre et 8 % ont été suivis par un neurologue-pédiatre. De plus, 18 % des enfants de la cohorte entière affichaient un seuil clinique ( 60) de trouble du comportement, (54, 75 (11,62) ; p = 0,01) tel qu’évalué par le « Behavior Rating Inventory of Executive Function ».
2.2. Troubles du comportement chez l’enfant cardiaque d’âge préscolaire
L’état comportemental de la clientèle préscolaire aux prises avec une cardiopathie congénitale a été moins évalué que la clientèle scolaire. En 2006, Majmener et al. ont interrogé les parents d’enfants ayant eu une chirurgie à cœur ouvert (n = 49), afin de déterminer leur qualité de vie et leur bien-être à long terme. Les outils utilisés étaient le « Child Health Questionnaire Parent Form » et le « Parenting Stress Index ». Les variables médicales (l’examen neurologique pré et postopératoire immédiat, la présence de microcéphalie à l’opération et les scores aux tests de développement à 5 ans) et les variables chirurgicales (le temps de circulation extracorporelle, le temps d’arrêt cardiorespiratoire hypothermique, le type de lésions cardiaques, la saturation en oxygène en période préopératoire, l’âge à la chirurgie, le nombre de journées aux soins intensifs et le nombre total de journées d’hospitalisation) ont également été mesurées. Par ailleurs, des tests de développement ont été réalisés soit le « Peabody Developmental Motor Scale », le « Wechsler Preschool and Primary Scale of Intelligence », le « Peabody Picture Vocabulary test », le « Child
19 Behavior Checklist 4/18 », le « Vineland Adaptative Behavior Scale » et le « WeeFIM ». Les résultats montrent que 31,1 % des enfants avaient des problèmes d’attention, 23,9 %, des problèmes de langage, 21,7 %, des problèmes d’apprentissage, 15,2 % des délais ou retards de développement, 13 %, de l’anxiété et 13 %, des problèmes de comportement. Les résultats des scores obtenus par les enfants au « Child Behavior Checklist 4/18» n’étaient pas mentionnés par les auteurs. L’indice de stress a été jugé anormalement élevé pour 46 % des parents d’enfants atteints de cardiopathie congénitale. Ces indices de stress parentaux plus élevés étaient associés à un état de bien-être psychosocial inférieur chez les enfants (r = -0.48, p= 0.0009) et aussi associés à des problèmes de comportement plus élevés chez ces derniers (r = 0.63, p 0.0001). Aucune modification significative n’a été notée quant au bien-être par rapport à l’âge de la chirurgie, au type de lésion et à la période d’arrêt circulatoire hypothermique. D’autre part, des facteurs prédictifs ont été établis pour le bien-être physique et psychologique de l’enfant ayant subi une chirurgie cardiaque. Un examen neurologique anormal avant la chirurgie a été associé à un état plus faible de bien-être physique ( = -5.5, p = 0.02, r2 = 0.18) et une saturation en oxygène (SaO2) < 85 % avant la chirurgie a été associée à un sentiment de bien-être psychosocial moindre ( = -6.6, p = 0.01, r2 = 0.14).
En 2007, McCusker et al. ont évalué l'effet de la cyanose, des interventions chirurgicales et des processus familiaux sur les résultats neuropsychologiques et comportementaux chez 90 enfants d’âge préscolaire ayant eu une chirurgie cardiaque. Ils ont divisé les enfants en quatre groupes soit les cardiopathies acyanogènes à chirurgie à cœur fermé, les cardiopathies acyanogènes à chirurgie à cœur ouvert, les cardiopathies cyanogènes corrigées et les cardiopathies cyanogènes complexes. Les instruments de mesure utilisés étaient le «Wechsler Preschool and Primary Scale of Intelligence», le «NEPSY:developmental neuropsychological assessment » et le «Child Behavior Checklist 4/18 ». Des données sociodémographiques ont également été recueillies auprès des familles. Les scores de comportement des quatre groupes ont été comparés à ceux d’un groupe de 19 enfants d’âge préscolaire avec cardiopathie légère s’étant résorbée sans intervention chirurgicale. Les résultats obtenus par le groupe contrôle sont semblables à ceux mentionnés dans les valeurs normatives du CBCL. Les fréquences des scores cliniquement significatifs sont comparables dans les deux groupes à cardiopathies acyanogènes, mais semblent varier dans les groupes à cardiopathies cyanogènes, étant jusqu’à deux fois plus élevées dans le groupe cardiopathies
20
cyanogènes complexes et réduites dans le groupe cardiopathies cyanogènes corrigées. Les scores moyens obtenus au CBCL 4/18 pour les troubles de comportement globaux étaient 53, 7 (10,9) pour les cardiopathies acyanogènes à chirurgie à cœur fermé, 52, 3 (13,0) pour les cardiopathies acyanogènes à chirurgie à cœur ouvert, 47,4 (7,8) pour les cardiopathies cyanogènes corrigées et 54,2 (9,7) pour les cardiopathies cyanogènes complexes. Aussi, le modèle final de régression multivariée a indiqué que cinq facteurs expliquaient 59 % de la variance dans les résultats comportementaux, soit le style parental, l'état matrimonial, l'inquiétude maternelle, le type de cardiopathie cyanogène et la santé mentale de la mère .
Par ailleurs, Brosig, Mussatto, Kuhn & Tweddell (2007) ont évalué des enfants âgés de trois à six ans avec un diagnostic d’hypoplasie du cœur gauche (n = 13) ou de transposition des gros vaisseaux (n = 13) et ayant été opérés à l’hôpital pour enfants du Wisconsin. Leur première hypothèse était de vérifier si les composantes psychosociales familiales (stress parental, impact sur la famille et qualité de vie) pour les cohortes de cardiopathies congénitales étaient plus sévères que celles des enfants sains et si les composantes psychosociales des enfants avec une hypoplasie du cœur gauche et leurs familles étaient plus sévères que celles des enfants avec une transposition des gros vaisseaux. Leur deuxième hypothèse était de vérifier si les parents des enfants avec une hypoplasie du cœur gauche étaient plus permissifs que les parents d’enfants avec une transposition des gros vaisseaux. Le « Pediatric Quality of Life Inventory », le « Impact on the Family Scale », le « Parenting Stress Index, le « Parent Behavior Checklist » et le « Child Behavior Checklist 1.5/5 » ont permis de tester ces deux hypothèses. De plus, les variables sociodémographiques et médicales (âge à la première chirurgie, poids à la première chirurgie, temps d’hospitalisation à la première chirurgie, nombre total d’opérations, temps de circulation extracorporelle et temps d’arrêt circulatoire hypothermique) ont été prises en compte. Les chercheurs ont observé que 15 % des enfants avec une hypoplasie du cœur gauche ont démontré des problèmes de comportement extériorisés et des problèmes de comportement totaux, comparativement à 10 % des enfants avec une transposition des gros vaisseaux. Les scores obtenus par les enfants au « Child Behavior Checklist 1.5/5 » n’étaient pas mentionnés par les auteurs. Par ailleurs, 23 % des enfants avec une hypoplasie du cœur gauche ont manifesté des problèmes d’attention, alors qu’aucun des enfants avec une transposition des gros vaisseaux n’en a manifesté. Les parents des deux groupes d’enfants ont eu des scores inférieurs en ce qui a trait à la discipline. De plus, les parents ayant un enfant avec une
21 hypoplasie du cœur gauche ont manifesté moins d’attentes envers leur enfant comparativement aux valeurs normatives du « Parenting Behavior Checklist » (p 0.05).
Dans une autre étude, Majmener et al. (2008) ont décrit les résultats développementaux et fonctionnels d’enfants ayant une cardiopathie congénitale opérée à l’hôpital de Montréal pour enfants. Ces enfants (n = 94) ont été évalués à cinq ans par un ergothérapeute, un psychologue et un neurologue à l’aide de différentes mesures standardisées. Les résultats révèlent que 20 % des enfants ayant été opérés pour une cardiopathie congénitale sévère présentaient des difficultés cognitives et entre 15 % et 20 % avaient des limitations dans leurs activités d’auto-soins et cognitives. Selon le « Child Behavior Checklist 4/18 », 31,3 % des enfants présentaient des troubles du comportement intériorisés, 16,7 %, des troubles du comportement extériorisés et 27,1 %, des troubles du comportement global. Les scores moyens obtenus par ces enfants étaient 52, 4 (9,8) pour les comportements intériorisés, 53,0 (10,4) pour les comportements extériorisés et 53,9 (11,3) pour les troubles du comportement global. Aucune des variables biomédicales n’a pu être associée de façon prédictive aux difficultés comportementales rapportées. Un indice élevé de stress familial a été associé (r2 = 0.12-0.23, p 0.01) à un quotient intellectuel plus faible, à de pauvres habiletés de langage réceptif et à des problèmes d’intériorisation, de socialisation et d’adaptation. De plus, le niveau d’éducation maternelle a été corrélé à de meilleures habiletés de socialisation (r2 = 0.09, p = 0.0383) ainsi que de stratégies d’adaptation plus efficaces (r2 = 0.13, p = 0.0145).
En 2009, Gaynor et al. ont évalué le polymorphisme du gène APOE comme modificateur des résultats neurocomportementaux pour les enfants (n = 380) d’âge préscolaire avec une cardiopathie congénitale opérée à l’hôpital pour enfants de Philadelphie. Les instruments de mesure utilisés étaient le «Wechsler Preschool and Primary Scale of Intelligence», le «Preschool Language Scale-4 », le «NEPSY:developmental neuropsychological assessment », le «Child Behavior Checklist 1.5/5 », le «ADHD Rating Scale-IV », le «Preschool and Kindergarten Behavior Scales » et le «Parenting Stress Index-Short Form », Les mesures anthropométriques et les variables sociodémographiques ont aussi été considérées. Des scores élevés d’inattention (30 % des cas) et d’impulsivité (22 % des cas) entre l’âge de quatre et cinq ans chez cette clientèle ont été notés.
22
Selon le « Child Behavior Checklist 1.5/5 », les scores moyens obtenus par les enfants étaient 49,47 (11,56) pour les comportements intériorisés, 54,64 (6,9) pour les comportements extériorisés et 48,74 (11,58) pour le comportement global. Il importe toutefois de mentionner que 35 % des parents ont répondu avec des propos défensifs au « Parenting Stress Index-Short Form ». Lorsque les réponses non-défensives des parents ont seulement été retenues, la prévalence des scores significatifs au niveau comportemental était augmentée or, les scores d’inattention s’élevaient à 35 % des cas et ceux d’impulsivité à 25 % des cas. Enfin, 15 % des enfants de la cohorte APOE avaient des problèmes de développement généraux et 12 % avaient des problèmes d’attention, comparativement aux valeurs normatives de 7 % (p = 0.002). Le gène APOE 2 a été associé de façon significative à des scores plus élevés pour les problèmes de développement généraux (p = 0.009), les problèmes de comportement intériorisés (p=0.009) et les plaintes somatiques (p = 0.032).
Plus récemment, Harrisson (2013) a examiné la fonction du système nerveux autonome et le comportement social et émotionnel chez les enfants, ainsi que la sensibilité maternelle. Les résultats des enfants cardiaques de trois ans ayant été opérés pour une transposition des gros vaisseaux (n = 12) ont été comparés à ceux d’enfants sains du même âge (n = 8). La variabilité de la fréquence cardiaque, le « Child Behavior Checklist 1.5/5 » et le «Parent-Child Early Relational Assessment (PCERA) » ont été considérés. Les parcelles de distribution ont révélé une plus grande variabilité au CBCL chez les enfants avec transposition des gros vaisseaux opérée que chez les enfants sains. Les differences rapportées entre les groupes étaient significatives pour les trois sous-échelles avec de grands effets de tailles. Les enfants avec une transposition des gros vaisseaux opérée ont obtenu des scores plus élevés que les enfants sains pour les trois sous-échelles, soit les comportements intériorisés (9, 25 vs. 3,00; p = 0,07), les comportements extériorisés (11,5 vs. 6,00; p = 0,10) et les comportements globaux (26,50 vs. 14,50; p = 0,06).
Dans ces études recensées, plusieurs instruments de mesure mais, majoritairement le CBCL ont servi à l’évaluation comportementale des enfants d’âge préscolaire et scolaire. Les résultats
23 rapportés vont tous dans la même direction en montrant que les enfants atteints de cardiopathie congénitale opérée manifestent, dans des proportions variables, des problèmes du comportement.
25
3. Cadre théorique
Ce chapitre détaille le cadre théorique de la présente étude, soit le modèle d’adaptation de Callista Roy (1976), auquel s’ajoute le concept famille du modèle de McGill par Moyra Allen (1983). Or, les quatre éléments du métaparadigme infirmier sont définis selon ce modèle. Des explications de l’intégration des concepts à la présente étude sont également fournies ainsi qu’un schéma permettant de comprendre les étapes dynamiques du processus infirmier.
3.1. Définition des éléments du métaparadigme infirmier selon le modèle d’adaptation de Callista Roy
Callista Roy (1976) a articulé son modèle autour des quatre éléments du métaparadigme (personne, environnement, santé et soins infirmiers), tout en y ajoutant des notions en lien avec le concept central de son modèle qu’est l’adaptation.
3.1.1. Personne
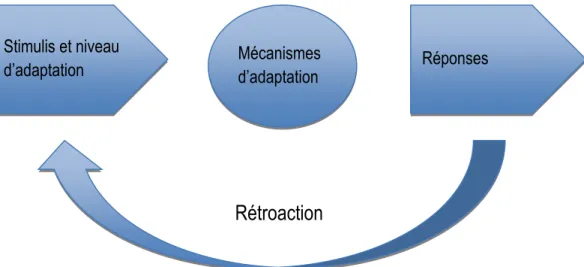
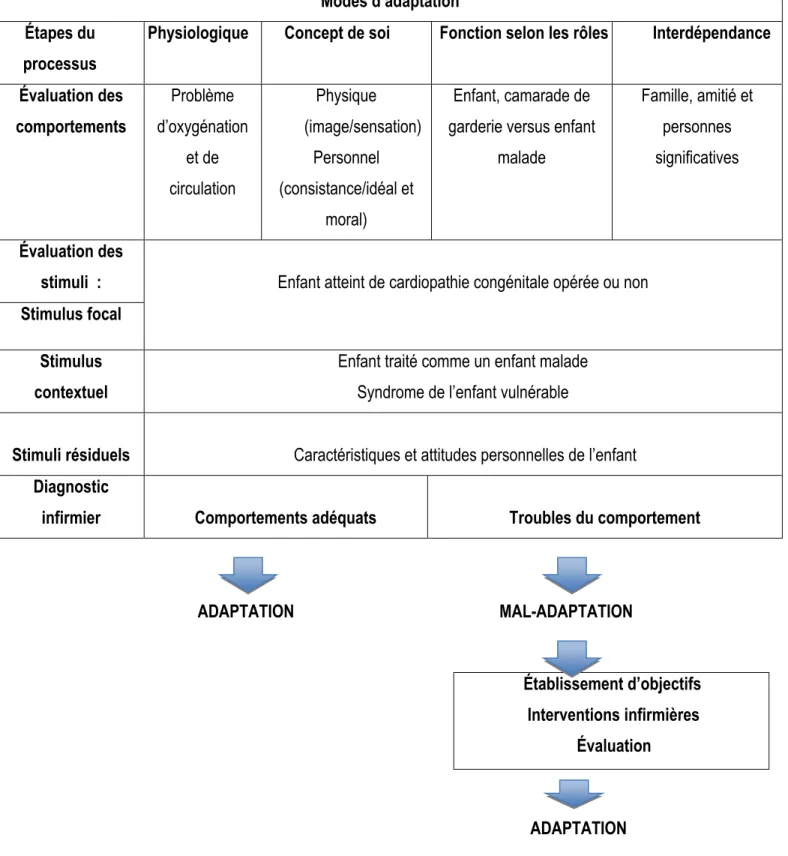
Roy (2008) définit la personne comme un individu (ou un groupe) considéré comme un système capable de s’adapter efficacement aux changements dans l’environnement et en retour, d’influer sur celui-ci. La personne s’adapte ainsi aux changements dans son environnement et répond aux stimuli, en se servant de mécanismes d’adaptation innés ou acquis (biologiques, psychologiques ou sociaux) (voir Figure 1). L’adaptation de la personne dépend des stimuli auxquels elle est exposée et de son niveau d’adaptation. La personne, ou le groupe, est un système holiste d’adaptation qui utilise des processus internes (prise de conscience, recherche de signification et autres), afin d’atteindre ses objectifs individuels, ou de groupe, c’est-à-dire la survie, la croissance, la reproduction et le développement (Pepin, Kérouac & Ducharme, 2010). Pour l’individu, ces mécanismes d’adaptation sont régulateurs et cognitifs, alors que pour les groupes, ils sont stabilisateurs et innovateurs. Ceux-ci permettent à la personne de s’adapter selon quatre modes, soit les modes physiologique, concept de soi, fonction selon les rôles et interdépendance (Pepin et al., 2010; Roy, 2008).
26
Figure 1. L’humain en tant que système d’adaptation (Roy, 2008)
L’adaptation de la personne est une condition interne aussi importante dans la détermination d’un comportement que les stimuli focaux, contextuels et résiduels. En effet, un changement dans le niveau d’adaptation influence directement la capacité d’une personne, ou d’un groupe, à répondre positivement aux changements dans son environnement. Trois niveaux d’adaptation existent selon Roy (2008); l’intégré, le compensé et le compromis. Le niveau intégré signifie que la personne en tant que système fonctionne comme un tout unifié pour répondre de manière autonome et efficace à ses besoins. Le niveau compensé réfère aux mécanismes régulateurs et cognitifs de la personne (ou stabilisateurs et innovateurs dans le cas d’un groupe) activés en présence d’un changement dans l’environnement interne ou externe de la personne. Lorsque les mécanismes d’adaptation fonctionnent bien et réussissent de manière autonome à maintenir une réponse adéquate aux changements de l’environnement, ils permettent le maintien de l’équilibre, de la croissance et du développement. Le compromis constitue un problème d’adaptation qui survient lorsque les processus des niveaux intégrés et compensés sont inadéquats pour faire face au changement de l’environnement.
Les mécanismes d’adaptation se définissent comme des manières innées ou acquises de réagir aux changements présents dans l’environnement. Les mécanismes innés sont perçus comme des réponses automatiques et inconscientes, c’est-à dire que la personne n’a pas à réfléchir avant d’agir (Roy, 2008). Quant à eux, les mécanismes acquis sont considérés comme des réponses délibérées et conscientes. Ils sont développés stratégiquement dans le but de provoquer des
Mécanismes
d’adaptation Réponses
Rétroaction
Stimulis et niveau27 réponses données par le biais de différents processus d’apprentissage. Le modèle de Roy catégorise les différents mécanismes innés et acquis sous deux différentes appellations soit les mécanismes régulateurs et cognitifs pour l’individu ou les mécanismes stabilisateurs et innovateurs pour les groupes. Les mécanismes régulateurs permettent à l’être humain de répondre aux stimuli internes et externes de l’environnement par l’intermédiaire de processus physiologiques, chimiques, neurologiques et endocriniens, dans le but de maintenir l’équilibre (Pepin et al., 2010). De plus, ces mécanismes permettent au corps de s’adapter à son environnement. Par ailleurs, les mécanismes cognitifs (perception, gestion de l’information et prise de décision) utilisent les processus psychologiques et sociaux qui permettent à la personne de s’adapter émotionnellement et cognitivement aux changements dans son environnement.
Les modes d’adaptation résultent de l’activité des mécanismes régulateurs et cognitifs ou stabilisateurs et innovateurs. Comme il est impossible d’observer directement le fonctionnement des mécanismes d’adaptation, les réponses ou comportements qu’ils génèrent demeurent la seule manière d’évaluer leur fonctionnement (Roy, 2008). Les comportements peuvent être observés par l’infirmière et classés selon quatre modes : physiologique, concept de soi, fonction selon les rôles et interdépendance. Le mode physiologique est associé à la manière dont la personne répond physiquement aux stimuli de l’environnement. D’après ce mode, le comportement se traduit par la manifestation de l’activité physiologique de l’ensemble des cellules, des tissus, des organes et des systèmes compris dans le corps humain. Le mode concept de soi se définit comme l’ensemble des croyances et des sentiments de l’individu à un moment précis. Ce concept reflète les perceptions de la personne vis-à-vis elle-même et vis-à-vis les autres. Il se subdivise en deux sous-concepts : le soi physique et le soi personnel. Le soi physique se compose, entre autres, des attributs physiques, de l’état de santé-maladie, de l’apparence de la personne et des sensations corporelles (Roy, 2008). Le soi personnel réfère davantage aux caractéristiques propres de la personne comme ses attentes et ses valeurs. Le mode fonction selon les rôles désigne les rôles que l’individu assume dans la société. Selon Pepin et al. (2010), chaque individu, à travers son évolution, assume à la fois des rôles primaires, secondaires et tertiaires dans la société dans laquelle il évolue. Le rôle primaire est celui qui est défini selon l’âge, le sexe et le stade de développement de la personne. Le rôle secondaire représente, quant à lui, les différentes positions acquises par l’individu et qui exigent une