HAL Id: dumas-01622903
https://dumas.ccsd.cnrs.fr/dumas-01622903
Submitted on 24 Oct 2017HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Séroprévalence de l’hépatite E chez les PVVIH au Pays
Basque
Charlotte Le Guennec
To cite this version:
Charlotte Le Guennec. Séroprévalence de l’hépatite E chez les PVVIH au Pays Basque. Médecine humaine et pathologie. 2017. �dumas-01622903�
HAL Id: dumas-01622903
https://dumas.ccsd.cnrs.fr/dumas-01622903
Submitted on 24 Oct 2017HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Séroprévalence de l’hépatite E chez les PVVIH au Pays
Basque
Charlotte Le Guennec
To cite this version:
Charlotte Le Guennec. Séroprévalence de l’hépatite E chez les PVVIH au Pays Basque. Médecine humaine et pathologie. 2017. <dumas-01622903>
1
UNIVERSITE DE BORDEAUX
U.F.R. DES SCIENCES MEDICALES
ANNEE : 2017
N°139
Thèse pour l’obtention du
DIPLOME D’ETAT de DOCTEUR en MEDECINE
Présentée et soutenue publiquement
Le 11 octobre 2017
Par Charlotte Le Guennec
Née le 06 septembre 1985 à Nantes
Séroprévalence de l’hépatite E chez
les PVVIH au Pays Basque.
Directeur de thèse :
Monsieur le Docteur Marc-Olivier VAREIL.
Membres du jury :
Monsieur le Professeur Michel DUPON
Président du jury
Monsieur le Professeur Didier NEAU
Juge
Madame le Docteur Florence ABRAVANEL
Juge
Madame le Professeur Marie-Edith LAFON
Rapporteur
2
Remerciements
A Monsieur le Professeur Michel DUPON.
Professeur des Universités. Chef de service des Maladies infectieuses et tropicales du CHU de Bordeaux. Praticien Hospitalier du CHU de Bordeaux.
Vous me faites l’honneur de juger ce travail et de présider ce jury. Mon stage d’internat dans votre service m’a permis de côtoyer une rigueur et une approche médicale qui m’ont été qui me seront bénéfiques à l’avenir. Je vous prie de croire en ma gratitude et mon profond respect.
A Madame le Professeur Marie-Edith LAFON.
Professeur des Universités. Praticien en virologie. Praticien Hospitalier du CHU de Bordeaux. Vous me faites un grand honneur en acceptant de juger ce travail. Je vous remercie très sincèrement pour votre gentillesse, votre disponibilité, vos précieux conseils et vos encouragements
.
A Monsieur le Professeur Didier NEAU.
Professeur des Universités, Praticien de Maladies infectieuses et tropicales, Praticien Hospitalier du CHU de Bordeaux.
Je tiens à vous exprimer mes remerciements pour l’honneur que vous me faites, en participant à ce jury.
A Madame le Docteur Florence ABRAVANEL.
Maitre de Conférences des Universités. Praticien de virologie. Praticien Hospitalier du CHU de Toulouse.
Je vous remercie pour votre soutien et votre collaboration tout au long de ce travail ; Merci d’accepter d’y apporter votre jugement d’expert en me faisant l’honneur d’être membre de ce jury.
A mon directeur de thèse, Monsieur le Docteur Marc-Olivier VAREIL. Praticien Hospitalier. Chef de service des maladies infectieuses du CHCB.
Je te remercie pour m’avoir initiée à ce projet et de m’avoir accompagnée dans cette grande aventure. Merci pour ta patience et ta disponibilité́ dont tu as fait preuve à mon égard. Tes conseils et remarques constructives m’ont permis d’améliorer grandement la qualité́ de cette thèse. Travailler avec toi sur ce projet ainsi que dans le service de maladies infectieuses à Bayonne a été une expérience très enrichissante. Sincèrement, un grand merci à toi.
3 A Monsieur le Professeur Charles CAZANAVE.
Je tenais à te remercier pour tes encouragements et ton soutien pour ce travail.
Au terme de ce travail, je souhaite adresser mes sincères remerciements à toutes les personnes qui ont contribué́ à sa réalisation et ont permis par leur soutien et leurs conseils, à le mener à bien. A Céline Ducassou, pour ta disponibilité, ta joie de vivre et ton professionnalisme. A Sophie Farbos pour ta gentillesse, ta générosité dont tu as toujours fait preuve à mon égard. A Heidi Wille pour ta participation à ce projet. A l’équipe du centre de recherche de Bayonne pour votre disponibilité et votre extrême gentillesse.
Pour finir, ce travail n’aurait pas vu le jour sans la participation financière d’un fonds privé, que je tiens dès lors à remercier vivement.
4
A mes parents,
Vous avez toujours été présent au cours de ce long chemin, parsemé de joies, de rires et d’humours carabins sur un air de « il court il court le furet » ; mais également de doutes et de déceptions. Vous m’avez appris à faire la part des choses, « tout vient à point à qui sait attendre », ce qui m’a permis d’en être là aujourd’hui. De tout cœur, merci !
A Stef, ma jumelle, ma bonne suiveuse…
On en a écumé des moments à programmer nos soirées, nos week-ends et vacances en bénissant nos opérateurs téléphoniques d’être passé à l’illimité. Ton optimisme, ton amour pour la bonne gastronomie mais également ton adoration plus que douteuse pour les gipsy kings… nous ont permis de passer des instants indélébiles. A toutes nos futures émotions…
A Leo, Ronan, Ben, Fanny, Benj, Malo et Rose,
Un grand merci pour votre soutien dans ce moment si particulier. Nantes, La Rochelle, Oudon et Bordeaux nous réservent tellement de belles surprises…Je compte sur vous pour perfectionner votre paquito dans les règles de l’art bayonnais.
A Zouzette,
Pour ton amour inconditionnel de la fête, du vin et de la danse. Pour mon apprentissage au girl power. Je suis fière de l’Amie et de la femme que tu es devenue, Beyoncé peut aller se rhabiller, laissons place à lady-sunlight !
A Popo,
Pour tous les instants passés à tes côtés, de Pau à Bordeaux et bientôt la Réunion, tu es passée de coloc à Amie précieuse, sur un air de « Femme, je vous aime ».
A Hélène, ma co-pilote,
Pour nos craquages autour d’une salade sodebo ou d’un claquement de veste arrosé d’un gin to. Ton déhanché sur Céline Dion me rappellera toujours tous ces beaux moments à tes cotés.
5 On s’est perdu pour mieux se retrouver, mais Maitre Gims ne nous a jamais lâché…Tu es et tu resteras ma petite sœur de cœur.
A tous mes petits chéris,
Cédric, Charlotte, Mathieu S., Mathieu V., Alex et sa famille, Anne et Clo, merci pour tous ces apéros, planchas et autres moments entre amis. Comme le dis si bien Brassens, les copains d’abord et je ne vous en remercierai jamais assez !!
A Talalou
Mon futur papa martiniquais préféré, merci pour ton apprentissage pour le Logobitombo….
A mes belles rencontres au cours de cet internat qui m’ont permis de tellement m’amuser,
Auré pour nos chaloupés sur la compagnie créole, mais aussi Fellous, Momo et la team de mont de beach.
A Seb, Nico, Eric et Nono,
Pour ces instants sur le rooftop du mama ou tout simplement pour ces soirées déguisées animées par le juke-box de la love room…
A mes amis nantais,
Borguet, Jeanne, Lily, Anna et Aude. Pensée d’amour sur un air de Nana Mouskouri !!
A la team langonnaise,
François, Mathilde, Kavita et Virginie. Le rire d’Henry Salvador reflète bien les moments passés à vos côtés !! Merci pour cette bonne humeur !
A Mamina,
Comme tu le disais si bien et surtout il n’a jamais été aussi approprié : « il est temps de danser la valse sur une table de bistrot et de balayer la salle de bal !! »
6
Table des matières
Table des tableaux………...9
Table des figures………10
Résumé………..11
Listes des abréviations………....12
Introduction………...13
1. Généralités ... 14
1.1. Découverte du VHE. ... 15
1.2. Caractéristiques virologiques du VHE. ... 15
1.2.1. Taxonomie et phylogénétique. ... 15
1.2.2. Structures et caractéristiques génomiques. ... 16
1.2.3. Cycle de réplication ... 16
1.3. Epidémiologie du VHE. ... 17
1.3.1. Génotypes 1 et 2 : Epidémiques et Endémiques. ... 18
1.3.2. Génotypes 3 et 4 : Autochtones et Sporadiques. ... 19
1.3.3. Prévalence de l’hépatite E en Europe : ... 19
1.3.4. Prévalence de l’hépatite E en France : ... 20
1.4. Réservoirs du VHE. ... 22 1.4.1. Environnemental. ... 22 1.4.2. Animal. ... 22 1.5. Transmissions du VHE. ... 24 1.5.1. Transmission hydrique. ... 24 1.5.2. Transmission alimentaire. ... 24
1.5.3. Transmission par contact direct avec les porcs. ... 24
1.5.4. Transmission par les produits sanguins. ... 25
1.5.5. Transmission verticale. ... 25
1.5.6. Transmission interhumaine. ... 25
1.5.7. Transmission via les produits médicaux. ... 26
1.5.8. Transmission via les organes transplantés. ... 26
1.6. Présentation clinique du VHE. ... 27
1.6.1. L’hépatite E aiguë. ... 27
1.6.2. Les manifestations extra hépatiques. ... 27
1.6.3. Les formes graves. ... 28
v Chez la femme enceinte : ... 29
v Les maladies hépatiques sous-jacentes : ... 29
1.6.4. L’hépatite chronique E. ... 30
1.6.5. Le VHE et son retentissement hépatique. ... 32
1.7. Problématiques du VHE chez les immunodéprimés. ... 33
1.7.1. VIH et VHE. ... 33
1.7.2. Transplantés d’organes solides (SOT) et VHE. ... 35
1.7.3. Troubles hématologiques et VHE. ... 36
7
1.8.1. VHC/VHB et VHE. ... 37
1.8.2. Syphilis et VHE. ... 38
1.8.3. Le syndrome métabolique. ... 38
1.8.4. La DILI: Drug induced liver injury. ... 38
1.9. Diagnostic du VHE. ... 39
1.9.1. Les méthodes indirectes : la sérologie ... 41
1.9.2. Les méthodes directes : la PCR. ... 41
1.9.3. Réinfection et réactivation du virus. ... 42
1.9.4. Rôle et performance du fibrotest. ... 42
1.10. Traitement du VHE. ... 44 1.10.1. La Ribavirine. ... 44 1.10.2. L’interferon pégylé-α. ... 44 1.11. Prévention du VHE. ... 45 1.11.1. Vaccination. ... 45 1.11.2. Mesures hygiéno-diététiques. ... 45 2. ETUDE ... 47 2.1. Objectifs de l’étude. ... 48 2.1.1. Principal. ... 48 2.1.2. Secondaires. ... 48 2.1.3. Bénéfices de l’étude. ... 48 2.2. Matériels et méthodes. ... 49 2.2.1. Schéma de l’étude. ... 49 2.2.2. Critères d’inclusion. ... 49 2.2.3. Critères d’exclusion. ... 49 2.2.4. Variables d’intérêts. ... 49 2.2.5. Calcul de l’effectif. ... 49 2.2.6. Financement de l’étude. ... 50 2.2.7. Recueil de données. ... 50 2.2.8. Recherche de l’hépatite E. ... 52 2.2.9. Analyses statistiques. ... 53
2.2.10. Rôles des intervenants et du doctorant. ... 53
2.2.11. Aspect éthique et juridique. ... 54
2.3. Résultats. ... 55
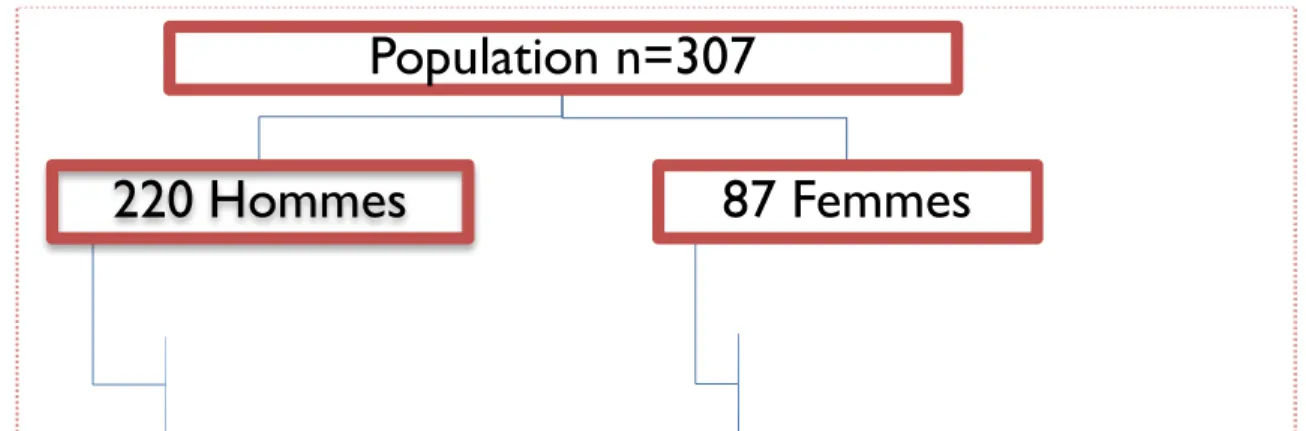
2.3.1. Description de la population. ... 55
2.3.1.1. Suivi des inclusions. ... 55
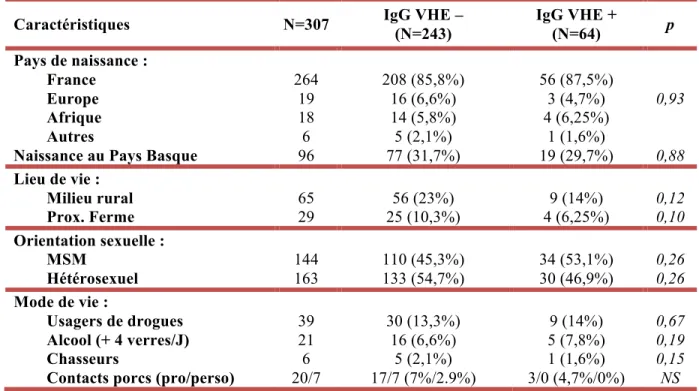
2.3.1.2. Caractéristiques générales de la population. ... 55
2.3.1.3. Caractéristiques socio-démographiques de l’échantillon. ... 57
2.3.2. Analyses uni et multivariée. ... 59
2.3.2.1. Prévalence de l’hépatite E chez les PVVIH étudiés. ... 59
2.3.2.2. Les associations avec l’hépatite E. ... 60
2.3.2.3. Analyse multivariée. ... 67
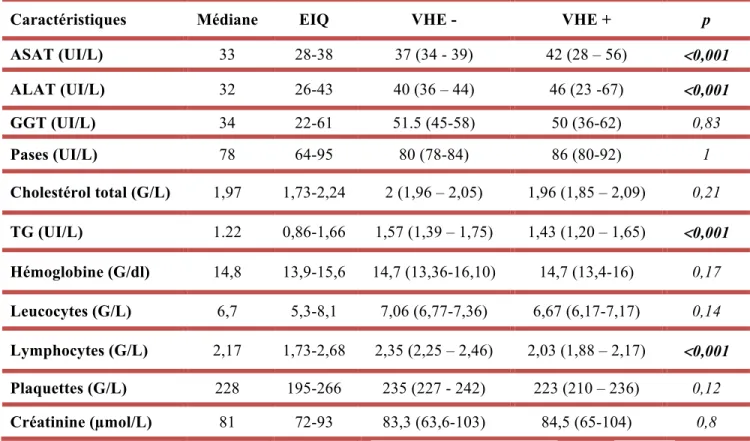
2.3.2.4. Retentissement hépatique. ... 69
2.4. Discussion. ... 71
2.4.1. Interprétations des résultats. ... 71
2.4.1.1. Analyse de l’échantillon. ... 71
2.4.1.2. Objectif principal. ... 72
2.4.1.3. Objectifs secondaires. ... 73
2.4.2. Forces de l’étude ... 80
8 Conclusion ... 78 Références Bibliographiques : ... 79 Annexe 1 ... 95 Annexe 2 : ... 96 Annexe 3 ... 97 Annexe 4 ... 99 Résumé (Anglais) ... 100 Serment d’Hippocrate. ... 101
9
Sommaire des tableaux :
Tableau 1 : Etudes du VHE en Europe, dans la population générale et chez les donneurs de sang
... 20
Tableau 2 : Etudes de séroprévalence d’hépatite E en France dans la population générale et chez
les donneurs de sang ... 21
Tableau 3 : Etudes européennes décrivant les principaux réservoirs animaux du VHE ... 23
Tableau 4 : Etudes européennes de séroprévalence chez les PVVIH ... 34
Tableau 5: Caractéristiques générales de l’échantillon……….56
Tableau 6 : Caractéristiques ethniques et mode de vie de l’échantillon ... 57
Tableau 7 : Habitudes alimentaires de l’échantillon ... 58
Tableau 8 : Origine ethnique, lieu et mode de vie des patients selon leur séroprévalence VHE. 62
Tableau 9 : Caractéristiques des VHE en fonction de leurs habitudes alimentaires ... 63
Tableau 10: Caractéristiques des paramètres biologiques de l’échantillon en fonction du VHE . 64
Tableau 11: Statut immunitaire des VIH en fonction du VHE. ... 65
Tableau 12: Associations CD4/CV/Syphilis et VHE ... 66
Tableau 13: Associations entre les traitements anti rétroviraux et le VHE ... 66
Tableau 14: Résultats de la régression logistique pour les variables associées à la séropositivité
du VHE ... 68
Tableau 15: Caractéristiques des co-infections VIH/VHB/VHC/VHE ... 69
Tableau 16: Moyennes et intervalles de confiance des fibrotests des patients VIH/VHC en
fonction de leur statut sérologique VHE ... 70
Tableau 17 : Caractéristique des patients VIH/VHC en fonction de leur statut sérologique VHE.
... 70
10
Sommaire des figures :
Figure 1: Répartition des 4 génotypes dans le monde d'après Y. Debing en 2014 (21). ... 17
Figure 2 : Taux d’attaque du VHE en fonction de l’âge (années) et des différents génotypes
d’après R.H. Purcell en 2008 (23). ... 18
Figure 3: D’après C. Renou en 2008 (A) Taux de réponses déclarées par les hôpitaux du sud et
du nord de la France. (B) Nombre de cas d'hépatite aiguë E déclarés par les hôpitaux du sud et du
nord de la France (44). ... 20
Figure 4 : Les différentes voies de transmission du VHE d’après Hr. Dalton en 2008 (20). ... 26
Figure 5 : Chronologie des ALAT, des anticorps sériques et de l’ARN de l'hépatite E dans le
sang et les selles, d'après F. Abravanel en 2013 (134). ... 39
Figure 6 : Diagnostic de l'hépatite E en fonction de l’immunité des patients d’après N. Kamar en
2014 (15). ... 40
Figure 7 : Correspondance entre les résultats du fibrotest et le Score Métavir d’après le centre
hépatobiliaire Paul Brousse (145). ... 43
Figure 8 : Répartition du VHE en fonction du sexe dans l’ensemble de la population. ... 61
Figure 9 : Répartition de l’âge exprimé en années chez l’ensemble de la population et chez les
11
Résumé :
Objectif : Le but de l’étude était d’évaluer la séroprévalence de l’hépatite E chez les PVVIH dans le Pays Basque ainsi que d’identifier les facteurs associés à l’infection et son retentissement sur le foie.
Méthodes : Un échantillon de 307 VIH âgés de 19 à 84 ans, a été examiné par un test sérologique Wantai avec recherche des anticorps IgG et IgM anti-VHE. Les sérologies positives ont été testées pour l’ARN VHE. Les facteurs de transmission du virus ont été décelés par un auto-questionnaire. Le retentissement hépatique a été apprécié par un fibrotest chez les co-infectés VIH/VHC. Une analyse uni puis multivariée de l’association entre certains facteurs et l’exposition au virus a été menée.
Résultats : Au total 307 patients ont été inclus et avaient une médiane de 52 ans dont 220 hommes (71,6%). Le nombre médian de T4 était de 744 cellules/mm3 et de T8 de 819 cellules/mm3. 282 patients (91,9%) avaient une charge virale VIH < 50 copies/ml. La séroprévalence des IgG anti-VHE était de 20,8%. Seuls 2 patients avaient des IgM positives pour le VHE et aucun une PCR positive dans le sang. En analyse univariée, la présence d’IgG anti VHE était associée à l’achat de la viande chez des particuliers et la présence des marqueurs TPHA/VDRL. En analyse multivariée, 2 modèles ont confirmé une association significative avec les marqueurs sérologiques de la syphilis. Dans le modèle se basant sur la présence du VDRL, était également associé l’âge de plus de 50 ans. Les fruits de mer consommés au moins une fois par semaine (OR=2,12 ; IC95 : 0,96-4,67) (p=0,06) et l’usage de drogues (OR=2,21 ; IC95 : 0,75-6,5) (p=0,15) auraient tendance à être un facteur de risque d’exposition au VHE. De plus, vivre en milieu rural, un score nadir inférieur à 200 cellules/mm3 et un nombre de CD4 > 800 cellules/mm3 étaient considérées comme variables indépendantes, associées à l’absence d’anticorps anti VHE.
Au niveau biologique les patients avec des IgG anti-VHE avaient des transaminases plus élevées, un taux de T4 et de T8 plus bas mais un ratio conservé. 7,5% des PVVIH étaient co-infectés VHB/VHE, 2,6% étaient VHC/VHE et 1,63% VHB/VHC/VHE. Parmi les patients co-infectés par le VHC, le fibrotest n’était pas plus élevé chez les PVVIH séropositifs VHE.
Conclusion : L’exposition au VHE chez les PVVIH au Pays basque est fréquente et augmente avec l’âge. L’association entre la présence des marqueurs de la syphilis, en particulier le VDRL et les IgG anti-VHE peut laisser supposer un mode de transmission similaire notamment sexuel. D’autres études sont nécessaires pour déterminer le potentiel de transmission du VHE par voie sexuelle en particulier au sein d’une population à haut risque d’IST.
12
Abréviations
AASLD: American Association for the Study of Liver Diseases.
ACLF: Acute on Chronic Liver Failure. ADN : Acide désoxyribonucléique. ALAT : Alanine aminotransférase. ARN : Acide ribonucléique.
ASAT : Aspartate aminotransférase.
CEDIT : Comité d’Evaluation et de Diffusion des Innovations Technologiques.
CNIL : Commission Nationale de l’Informatique et des Libertés.
CNR : Centre National de Référence. CPP : Comité de Protection des Personnes.
DILI: Drug Induced Liver Injury. EASL: European Association for the Study of
the Liver.
FDA: Food and Drug Administration. GGT : Gamma glutamyl transpeptidase. GT : Génotype.
HF : Hépatite fulminante.
ICTV : Comité International sur les Taxonomies des Virus.
IHA : Insuffisance hépatique aiguë. IST : Infection sexuellement transmissible. MG : test sérologique Mikrogen.
MP : test MP-diagnostic. Ns : non significatif. N/S : Nord/Sud.
OMS : Organisation Mondiale de la Santé. ORF: Open Reading Frames.
p: puissance.
P: Patient.
Pases : Phosphastases alcalines.
PCR : Réaction en Chaine par Polymérase. PVVIH : Patient vivant avec le Virus de l’Immunodéficience Humaine.
RBV : Ribavirine.
SOT : Transplantés d’Organes Solides.
TPHA : Treponema Pallidum Hemagglutinations Assay.
VDRL: Venereal Disease Research Laboratory. VIH : Virus de l’Immunodéficience Humaine. VHA : Virus de l’Hépatite A.
VHB : Virus de l’Hépatite B. VHC : Virus de l’Hépatite C. VHE : Virus de l’Hépatite E. WT : Test Wantai.
13
L’hépatite E représente l’une des principales causes d’hépatite entérique transmise dans le monde.
Depuis la dernière décennie, elle est reconnue comme un véritable problème de santé publique, notamment dans les pays en voie de développement avec une mortalité de 1 à 4 % pouvant aller jusqu’à 30 % chez les femmes enceintes.
Selon l’OMS, un tiers de la population mondiale a été exposée au virus (1).
À la suite de la Journée mondiale de l'hépatite, le 28 juillet 2017, l'incidence déclarée de l’hépatite E en Europe, est passée de 514 cas en 2005 à 5617 cas en 2015 (2).
La maladie est généralement auto-limitative, mais le pronostic peut être sombre chez les femmes enceintes vivant en zone endémique et chez les patients atteints d’une maladie hépatique sous-jacente, sous la forme d’une hépatite fulminante aiguë.
Certains immunodéprimés tel que les personnes vivant avec le virus de l'immunodéficience humaine (PVVIH), les receveurs de greffes d'organes solides et les patients porteurs d’un cancer hématologique sont plus à risque de développer une forme grave voir même chronique. L’évolution vers une fibrose puis une cirrhose pourra aggraver leur pronostic initial.
En France, le risque de transmission de la maladie étant, entre autre, zoonotique de par son réservoir principal le porc (3), il a été décrit dans la littérature que la région du Sud-Ouest est une région fortement endémique avec notamment une prévalence de plus de 30% chez les donneurs de sang (4).
Ces résultats nous ont incités à étudier la séroprévalence du virus de l’hépatite E (VHE) dans une population à risque de formes graves ou chroniques : les patients porteurs du virus de l’immunodéficience humaine, dans le pays basque.
14
1. Généralités
15
1.1.
Découverte du VHE.
Avant les années 1980, deux épidémies d’hépatite aiguë dont une à New Delhi en 1955 (5) et l’autre au Cachemire en 1979 (6), ont permis d’émettre l’hypothèse d’un agent entéro-transmissible non A non B.
En 1983, M. Balayan, confirme cette théorie en ingérant des selles de patients qui présentaient une hépatite non A. Le recueil de ses propres matières a permis de mettre en évidence, par microscopie électronique, des particules virales de 27 à 30 nm de diamètre. Ces dernières agglutinaient avec les sérums de patients ayant eu une hépatite non A non B. A l’inverse, aucune agglutination n’était observée avec les sérums de patients ayant eu une hépatite A ou B (7).
Puis en 1990, une partie de l’ADN complémentaire de ce nouvel agent a été isolé par l’équipe de Gr. Reyes (8) ; pour être rapidement suivie par le séquençage du génome (9) permettant de développer les premiers tests sérologiques en 1991.
C’est à partir de là que le virus a été baptisé VHE, pour son tropisme hépatique et pour son caractère Endémique et Epidémique.
La première souche animale du VHE, VHE du porc, a été identifié et caractérisé au Népal en 1995 (10).
1.2.
Caractéristiques virologiques du VHE.
1.2.1. Taxonomie et phylogénétique.
Le VHE appartient à la famille des Hepeviridae, du genre Hepevirus (11).
Avec l'identification récente du virus chez différentes variétés d'animaux, un ajustement de la classification taxonomique par DB. Smith en 2014 (12), a été ratifié par le Comité international sur les taxonomies des virus (ICTV) (13). Cette famille est désormais divisée en deux genres : les Orthohepevirus (virus des mammifères et aviaires) et le Piscihepevirus (virus de la truite fardée).
A l’heure actuelle, les Orthohepevirus ont été subdivisés en quatre espèces (14): v Orthohepevirus A divisé en 7 génotypes qui infectent :
- Les humains : VHE 1-2-3-4-7. - Les porcs : VHE 3-4.
16 - Le cerf : VHE 3.
- Les lapins : VHE 3. - La mangouste : VHE 3. - Le Yack : VHE 4. - Le chameau : VHE 7.
v Orthohepevirus B : comprenant les 3 souches aviaires (poulet).
v Orthohepevirus C : isolé chez le rat, le musc, la musaraigne asiatique et le furet. v Orthohepevirus D : isolé chez la chauve-souris.
1.2.2. Structures et caractéristiques génomiques.
Le VHE est un virus rond, non enveloppé, avec une capside de symétrie icosaédrique, d’environ 27 à 34 nm de diamètre. Le génome est un ARN simple brin de polarité positive d’environ 7,2 kb de long.
Dans sa partie centrale, il est retrouvé 3 cadres ouverts de lecture (Open Reading Frames, ORF) (15) :
v ORF1, qui d’après S. Lhomme en 2014, pourrait jouer un rôle dans la production de virus ainsi que dans la réponse immunitaire de l’hôte (16).
v ORF2, participe à l’assemblage des virions, l’encapsidation du génome viral et contient les cibles pour les anticorps neutralisants. Il joue un rôle pour le développement de vaccins (17).
v Enfin, ORF3, intervient probablement dans la morphogenèse et la libération des virions (17).
1.2.3. Cycle de réplication
Actuellement, le cycle de vie du VHE est mal compris. Il a été établi à partir de modèles expérimentaux chez les primates (macaques et chimpanzés) puis complété avec le porc.
En 1993, K. Krawczynski a étudié sa pathogénie (18) : dans un premier temps, il se réplique dans un site intestinal, puis gagne le foie par la veine porte et finit dans le cytoplasme des hépatocytes. Les virions néoformés sont ensuite excrétés dans les canaux biliaires et éliminés dans les selles. Cette excrétion fécale débute 5 jours en moyenne avant l’apparition de la jaunisse, puis diminue progressivement.
Plus tard, d’autres sites de réplication du virus ont été mis en évidence par la détection de brins d’ARN subgénomiques au niveau de l’intestin grêle, du côlon et des tissus lymphatiques (19).
17
1.3.
Epidémiologie du VHE.
Il existe 4 génotypes (GT) principaux, associés à des profils épidémiologiques différents (figure 1). Dans les pays occidentaux, le VHE était considéré comme une maladie liée aux voyages. Depuis la dernière décennie, de nombreux cas autochtones ont été décrits en Europe liés aux GT 3 et 4 (20).
18
1.3.1. Génotypes 1 et 2 : Epidémiques et Endémiques.
Le GT 1 et 2 infectent uniquement les humains et sont hyper endémiques dans les pays en développement avec une transmission féco-orale prédominante.
Une étude publiée par DB. Rein retrouve une incidence d’environ 20,1 millions de VHE pour le GT 1- 2 en 2005, en région africaine et asiatique, avec 3,4 millions de cas symptomatiques, 70.000 décès et 3000 morti-naissances/an (22).
v Le GT1 se retrouve principalement en Asie du Sud-Est et en Afrique. v Le GT2 a été isolé au Mexique et en Afrique.
Il est noté une plus forte incidence de la maladie chez les 20-29 ans pour GT 1-2, comparativement aux GT 3-4 qui se dominent chez les 60 ans ou plus.
La figure 2 confirme cette tendance.
Ils sont également plus à risque d’entrainer une insuffisance hépatique fulminante grave chez les femmes enceintes, avec une mortalité plus élevée.
Figure 2 : Taux d’attaque du VHE en fonction de l’âge (années) et des différents génotypes d’après R.H. Purcell en 2008 (23).
19
1.3.2. Génotypes 3 et 4 : Autochtones et Sporadiques.
Les GT 3 et 4 infectent les humains et les mammifères d’où le terme « zoonose ». Le réservoir principal est le porc domestique.
Ils semblent être moins virulents pour l’homme que le GT 1 et 2.
v Le GT 3 a une répartition mondiale à travers le porc. C’est le principal génotype retrouvé en Europe. Il est rapporté principalement chez des hommes d’âge moyen et les personnes âgées (figure 2). En France, l’une des premières études, publiée en 2004 par JM. Mansuy, confirme sa circulation dans le Midi-Pyrénées chez des patients sans voyages récents en zones endémiques (24).
v Le GT 4 se trouve principalement en Chine, Vietnam, Taiwan et au Japon. Il a été également détecté en 2008 en Belgique chez les porcs (25), puis en 2011 à Marseille, chez des hommes ayant consommé des saucisses de foie de porc crus (26).
On note peu d’études qui ont abordé la question des différences entre VHE 3 et 4. Toutefois, A. Jeblaoui en 2013, décrit une présentation clinique plus sévère chez les patients VHE 4 versus VHE 3 (27).
1.3.3. Prévalence de l’hépatite E en Europe :
L’hépatite E est caractérisée comme une maladie émergente dans les pays occidentaux et montre une variabilité importante entre les pays européens.
Le tableau 1 résume les différentes études de prévalence publiées en fonction de la population concernée et confirme cette grande divergence dans les régions étudiées.
Chez les donneurs de sang, les principales publications retrouvent une séroprévalence entre 1,3 à 52,5% respectivement en Italie (28) et en France (29). VHE ARN a été uniformément détectée en proportion variable en Europe variant de 0,01 à 0,14%. En France, il a été retrouvé à 0,045% soit 1/2218 dons de sang (30).
Cependant, il faut rester prudent car cela dépend du test sérologique utilisé. Une étude allemande a comparé 3 dosages sérologiques différents et a retrouvé des estimations de séroprévalence discordantes (31).
20 Tableau 1 : Etudes du VHE en Europe, dans la population générale et chez les donneurs de sang :
Pays Population générale Donneurs de sang
Angleterre et Pays de galle
En 2004, 13,5% IgG anti VHE dont 25% chez les plus de 50 ans (32).
En 2011, 10% IgG anti VHE (33). En 2014, ARN 1/2848 soit 0,04% (34). Espagne En 2006, 7,3% IgG anti VHE (35). En 2008, 3,9% IgG anti VHE (36). En 2015, ARN 0,03% (37).
Allemagne En 2012, 16,8% IgG anti VHE (38). En 2014, 6,8% IgG anti VHE (39). En 2012, 0,081% ARN (40). Italie En 2015, 5,38% IgG anti VHE (41). En 2014, 1,3% IgG anti VHE (28).
1.3.4. Prévalence de l’hépatite E en France :
Entre 2002 et 2013, une augmentation du nombre de cas a été observée par le Centre National de Référence allant de 9 à 1847 cas/an, appuyant l’hypothèse de l’émergence de l’hépatite E en France (42).
Il a fallu attendre 2007 pour que cet essor soit confirmé par A. Boutrouille à partir d’une étude chez les donneurs de sang, en Ile de France et dans les Pays de la Loire avec une séropositivité à 3,2 % (43).
En 2008, C. Renou met en évidence un gradient Nord/Sud, pour les cas autochtones : les centres du Sud avaient observé 44 cas (85%), et ceux du Nord seulement 8. Les deux premiers étaient dans le Var et le troisième dans les Pyrénées Atlantiques (figure 3) (44).
Figure 3: D’après C. Renou en 2008 (A) Taux de réponses déclarées par les hôpitaux du sud et du nord de la France. (B) Nombre de cas d'hépatite aiguë E déclarés par les hôpitaux du sud et du nord
21 En France, l’hépatite E autochtone est principalement dûe au GT 3F :
1. En 2009, JM. Mansuy met en perspective la prédominance du GT 3F dans le Sud-ouest de la France avec 16,6% d’IgG anti-VHE chez les donneurs de sang dans la région Midi-Pyrénées (45). 2. En 2011 c’est J. Bouquet qui confirme ces résultats avec 73,8% de 3F, 13,4% de 3C et 4,7% de
3E dans les populations humaines et porcines (46).
Depuis, plusieurs études françaises ont été publiées attestant d’une forte variabilité de la prévalence de la maladie en fonction des régions (tableau 2).
Tableau 2 : Etudes de séroprévalence d’hépatite E en France dans la population générale et chez les donneurs de sang :
Années Lieu Auteurs Séroprévalence et population étudiée Tests séro. Biblio.
2010 Marseille M. Kaba 11,6% IgG anti-VHE chez sans abris. EIAgen, Adaltis (47)
2011 Midi-Pyrénées JM.
Mansuy
52,5% IgG anti-VHE chez donneurs de
sang. Wantai (29)
2014 France P. Galian
24% IgG anti-VHE avec gradient N/S, chez donneurs de sang (1/2218 ARN
VHE chez donneurs de sang).
Wantai (30)
2015 Sud-Ouest J. Izopet 34% IgG anti-VHE dans la population générale. Wantai (48)
2016 Mans Mingam A. 26,1% IgG anti-VHE sur patients avec bilan hépatique perturbé. Wantai (49)
2016 France JM.
Mansuy
22,4% IgG anti-VHE chez donneurs de
sang. Wantai (50)
22
1.4.
Réservoirs du VHE.
1.4.1. Environnemental.
Le principal réservoir pour VHE 1 et 2, est les eaux contaminées par les matières fécales.
En 2002, R. Sunil a étudié par RT-PCR, la prévalence du virus de l’hépatite A (VHA) et VHE dans les eaux usées et traitées, à Prune en Inde. Elle a été détectée à 24,42 % pour le VHA et 10,98 % pour le VHE. Dans les eaux traitées, une réduction de la prévalence du VHA de 15 à 2/48 (p<0.05) a été enregistrée. A contrario, il n’y avait pas de réduction significative de la prévalence pour le VHE (51).
Réservoir que l’on retrouve aussi pour VHE 3 et 4 qui, dans une étude publiée par P. Clemente-Casares, confirme la présence du virus dans les eaux urbaines de Barcelone avec une prévalence de 84,2% d’échantillons positifs à ARN VHE (52).
1.4.2. Animal.
Le porc et le sanglier sont les principaux réservoirs animaux pour le VHE 3 et 4 dans le monde, responsables d’une infection zoonotique.
Cependant, des anticorps anti-VHE ont été retrouvés chez le cerf, le lapin, les rats, les mangoustes, les vaches, les moutons, les chèvres, le chien, le chat et les espèces aviaires.
Actuellement, le VEH 1 n'a jamais été isolé à partir du porc, et n'a pas réussi à les infecter dans les études expérimentales.
Le tableau 3 résume les différents réservoirs animaux décrit dans la littérature.
23 Tableau 3 : Etudes européennes décrivant les principaux réservoirs animaux du VHE :
Réservoirs Pays Années Etudes Auteurs Biblio.
Porc
Espagne 2006 23,29% des matières fécales positifs pour VHE ARN.
S.
Fernandez-Barredo (54)
France 2011
4 % des foies prélevés positifs pour VHE ARN dans les abattoirs versus 24% dans
les fermes.
N. Rose (55)
Sanglier
France 2012 14% de sangliers VHE positifs. A. Carpentier (56)
Espagne 2017
Décrit le sanglier comme réservoir de VHE avec un risque de transmission
humaine.
A. Rivero-Juarez (57)
Cerf Hongrie 2009
34% des foies de cerfs testés
positifs pour VHE ARN. G. Reuter (58)
Lapin France 2012
7% des échantillons de bile de lapins d’élevage positifs à
ARN VHE et 23% de foie de lapins sauvages
J. Izopet (59)
24
1.5.
Transmissions du VHE.
1.5.1. Transmission hydrique.
Le VHE est excrété dans les fèces et peut survivre plusieurs semaines dans les égouts. Contrairement au VHA, il n’est pas totalement neutralisé par le processus des stations d’épuration. C’est la voie de transmission la plus fréquente dans les pays en voie de développement devant leurs conditions d’hygiènes précaires.
Cette voie est également retrouvée pour le GT 3 et 4. En 2008, C. Renou confirme que la consommation directe ou indirecte d'eau d'un puits privé ou d'une rivière, soit considérée comme un facteur de risque de VHE (44).
Effectivement, la même année, il a été rapporté une épidémie chez les passagers d’un navire de croisière venant du Royaume-Uni, après avoir consommé des mollusques crus (60).
1.5.2. Transmission alimentaire.
Il est répertorié, dans la littérature, de nombreuses études décrivant le risque de transmission indirecte du VHE via la viande de porc et de gibier crue, séchée ou insuffisamment cuite :
v En 2015, une étude italienne détecte une séroprévalence chez les sangliers de 40,7% et chez les chasseurs de 25% (61).
v En 2015, JM. Mansuy rapporte une association significative entre l’IgG anti-VHE et la consommation de saucisses de foie de porc non cuites (p <0,001), les abats (p = 0,003) et les moules (p = 0,02) (4).
v En 2017, A. Rivero-Juarez décrit des cas d’hépatite E aiguë chez une famille de chasseur ayant consommé du sanglier (57).
v En 2017, F. Abravanel enregistre 5 patients VHE infectés par une souche de lapin (62). Le principal risque pour la santé publique consiste à livrer des porcs à l'abattoir qui hébergent le virus dans les différents organes tels que la vésicule biliaire, l'intestin ou les muscles.
1.5.3. Transmission par contact direct avec les porcs.
Le contact direct avec des animaux infectés par le VHE est une autre voie possible de transmission du virus. En effet, les porcs porteurs du VHE, peuvent excréter un grand nombre de virus dans leurs selles entrainant un risque de transmission environnemental.
25 Les vétérinaires, les bouchers et les éleveurs de porcs sont plus susceptibles d'être exposés au virus :
v A. Carpentier, en 2012, met en évidence 31% de travailleurs forestiers IgG positifs (56). v En 2013, H. Chaussade retrouve une séroprévalence chez les employés des élevages de
porcs, de 44 % et chez les forestiers de 36 % versus 26 % dans la population témoin (63). v En 2016, une étude Portugaise retrouve 30,7% d’IgG anti-VHE chez les professions à
risques (abatteurs, inspecteurs des viandes, vétérinaires et éleveurs de porcs) versus 19,9% dans la population témoin (64).
Une étude au Pays Bas, a recherché une corrélation entre le VHE et les habitations situées à proximité d’une ferme d’élevage. Aucune association n’a été retrouvée dans ce travail (65).
1.5.4. Transmission par les produits sanguins.
La contamination par produits sanguins a été démontrée formellement pour la première fois en 2004 au Japon.
Cependant, les études concernant les donneurs de sang en Europe, ont donné des résultats très différents. Les taux d’ARN oscillent entre 1/2848 en Angleterre (34), 1/672 en Allemagne (39) et 1/2218 en France (30).
En 2016 en Europe, un cas d’hépatite E aiguë suite à une transfusion de culot globulaire a été recensé confirmant ce processus comme facteur de risque de VHE (66).
Actuellement, aucun dépistage systématique n’est recommandé en France pour les dons de sang.
Toutefois la réalisation de PCR VHE sur sang de donneurs montre la présence de virus infectant.
1.5.5. Transmission verticale.
La transmission verticale du VHE est possible. Cette atteinte peut être néfaste pour le fœtus avec un risque de rupture prématurée des membranes et avortement spontané entrainant une mortalité fœtale in utéro ou néonatale (67).
1.5.6. Transmission interhumaine.
Une étude cas-témoins par F. Keane suggère que l'orientation sexuelle n’est pas un facteur de risque de VHE (68). F. Abravanel en 2016 retrouve la même conclusion (69).
26 A contrario, une étude italienne suggère que le VHE peut être transmissible via les rapports oro-anaux entre humains (41) et une étude anglaise décrit que les MSM (man having sex with man) sont plus à risque de développer la maladie (70).
1.5.7. Transmission via les produits médicaux.
Actuellement l’acquisition du VHE par l'utilisation de produits médicaux issus du porc tels que l’héparine, l’insuline, ou les facteurs de coagulation n'a jamais été démontrée.
1.5.8. Transmission via les organes transplantés.
A l’heure actuelle, aucun dépistage systématique n’est recommandé en France concernant les organes transplantés.
La figure 4 résume les différentes voies de transmission du virus de l’hépatite E à l’homme.
27
1.6.
Présentation clinique du VHE.
1.6.1. L’hépatite E aiguë.
L’hépatite E aiguë est définie comme une résolution de la maladie dans les six premiers mois après le diagnostic.
Seulement 5% des personnes développeraient des signes cliniques d’infection aiguë. La période d'incubation est de 4 à 6 semaines pouvant varier de 9 jours à 2 mois.
Les signes cliniques qui sont décrits dans la littérature sont peu spécifiques et apparaissent généralement 3 à 7 jours avant l’ictère cutanéomuqueux. Il peut être observé un syndrome pseudo-grippal, une anorexie, des douleurs abdominales avec vomissements et diarrhées. Ils peuvent durer de quelques jours à 1 mois environ.
Quand le syndrome ictérique apparaît, il est identique à celui que l’on note dans les autres hépatites virales et subit une régression à 14 jours.
Les symptômes coïncident avec une forte augmentation des transaminases (ALAT). La cytolyse ne dépend pas d’un effet direct du virus car la virémie précède de plusieurs jours l’élévation des transaminases. Ainsi, l’hépatite aiguë cytolytique est la symptomatologie la plus fréquemment rencontrée, avec une normalisation des constantes biologiques dans un délai de 12 à 15 semaines (71).
La virémie est transitoire et se produit principalement pendant la phase prodromique et disparaît dès l'apparition des symptômes cliniques. L’excrétion fécale du virus commence quelques jours avant la jaunisse et régresse dans les 2 à 3 semaines.
La maladie est généralement auto-limitative avec guérison spontanée.
1.6.2. Les manifestations extra hépatiques.
Comme les autres hépatites virales, le VHE peut développer des manifestations extra-hépatiques sur des formes aiguë mais aussi chroniques. Tous les cas décrits dans la littérature sont généralement GT 3 mise à part quelques exceptions :
28 v Des troubles neurologiques :
Habituellement, les patients sont plus jeunes et souffrent d'une hépatite plus douce.
Une étude anglaise publiée en 2014, retrouve 7,5% d’hépatite E avec des signes tel que la névrite brachiale, le syndrome de Guillain barré, la neuropathie périphérique, la neuromyopathie et la névrite vestibulaire (72). A. De Roux en 2014 rapporte 2 cas avec l’un, une encéphalite, et l'autre avec le syndrome de Parsonage-Turner (73).
Une étude chinoise publiée en novembre 2016, confirme le passage du VHE à travers la barrière hémato-encéphalique et sa réplication dans le système nerveux central (74).
v Des troubles néphrologiques :
En 2012, N. Kamar décrit des glomérulonéphrites chez des transplantés rénaux et hépatiques (75).
v Des troubles hématologiques :
En 2010, E. Fourquet publie 3 cas de thrombocytopénie sévère chez des patients porteurs du VHE (76).
v Des troubles digestifs :
Une pancréatite aiguë a été associé à une infection GT1 (77). Cependant, à l’heure actuelle, aucun autre cas a été rapporté avec les autres génotypes.
v Autres :
Un cas de vascularite cryoglobulinémique a été décrit en 2014 par S. Pischke sur hépatite E chronique (78). Il a été décrit un cas de thyroïdite auto immune en 2015 (79).
1.6.3. Les formes graves.
L’insuffisance hépatique aiguë (IHA) est définie comme une altération aiguë grave de la fonction hépatocellulaire survenant en moins de 8 semaines, et généralement, sans maladie hépatique préexistante
(80).
L’hépatite fulminante (HF) est une IHA associée à une encéphalopathie.
29 C’est un syndrome dramatique avec une mortalité élevée dans les pays en voie de développement entre 0,5% à 4% dans la population générale jusqu’à 56 à 82 % chez les femmes enceintes en Asie.
Il existe principalement deux groupes à risque d’IHA : les femmes enceintes vivant en zones endémiques et les patients porteurs d’une maladie hépatique sous-jacente développant une IHA sur décompensation.
v Chez la femme enceinte :
S. Patra en 2007 en Inde, a rapporté 55% d’hépatites fulminantes chez les femmes enceintes développant une hépatite E aiguë, avec une mortalité de 41% versus 20% chez les femmes sans grossesse, assimilée à une mortalité de 7% (81).
Bien que le mécanisme de lésion hépatique ne soit pas encore clair, il a été décrit que lors de la grossesse, les taux de progestérones, d’œstrogènes et de gonadotrophines chorioniques humaines augmentent et nuisent à l’immunité cellulaire, facilitant la réplication virale et la libération de cytokines entrainant l’apoptose des cellules hépatiques (82).
Dans les pays industrialisés, on note peu d’études avec des résultats similaires : une étude française en 2012 ne retrouve pas de complications particulières chez une femme enceinte porteuse du VHE (83). Cependant, une étude israélienne en 2015 retrouve 33 % de femmes enceintes porteuses d’hépatite E qui ont développé une HF et 2 qui ont subi une transplantation hépatique (84).
v Les maladies hépatiques sous-jacentes :
En France, les formes fulminantes issues du VHE sont plus nombreuses que dans le VHA. Le taux de mortalité est situé aux alentours de 3 %, soit 10 fois celui du VHA (85).
Lorsque les patients porteurs d’une maladie chronique du foie développent une hépatite E, ils peuvent exprimer un syndrome ACLF (Acute on Chronic Liver Failure) entrainant une IHA sur foie chronique avec une détérioration rapide des fonctions hépatiques et une mortalité élevée.
Bien qu’il n’existe pas de définition universelle sur ce syndrome selon le EASL-AASLD, il est défini comme « une détérioration aiguë d’une maladie chronique du foie pré existante, généralement liée à un événement déclencheur et associée à une mortalité accrue à 3 mois en raison d'une défaillance multi-systémique ».
30 Dans le cadre de ce syndrome, il y a encore une chance de récupération de la fonction hépatique à moyen terme (86).
Dans les pays en développement, une mortalité moyenne d’environ 34% d’ACLF sur hépatite E a été rapportée (87).
Il y a également eu des cas d’hépatite fulminante VHE sur foie chronique dans les pays européens. En Italie, une personne âgée a déclaré une HF sur VHE GT3 dans le cadre d’une cirrhose préexistante (88). En France, JM. Peron en 2007 décrit 6 cas d’HF chez des buveurs excessifs d’alcool (85)
.
Enfin, deux études montrent qu'il existe une forte relation entre la mortalité sur décompensation d’une maladie du foie préexistante et la consommation de porc dans les pays développés (89)(90).
En outre, ces données suggèrent que le VHE peut avoir un impact grave sur les patients atteints de maladies hépatiques préexistantes.
1.6.4. L’hépatite chronique E.
L’hépatite chronique est définie par la détection de l’ARN VHE dans le sérum ou les selles pendant plus de six mois, généralement accompagnée par des titres faibles ou modérés d’anticorps anti-VHE.
La plupart des patients restent asymptomatiques. Elle peut entraîner une fibrose hépatique progressive, une cirrhose et une insuffisance hépatique ultérieure qui nécessite occasionnellement une transplantation hépatique.
La cytolyse hépatique est généralement très modeste (alanine environ 300 UI / L). La thrombopénie est plus prononcée. Les anticorps anti-VHE peuvent être négatifs. La séroconversion peut ne jamais se produire après l’infection, principalement chez les patients fortement immunodéprimés. Par conséquent, l'utilisation de techniques moléculaires pour confirmer le diagnostic et évaluer la réponse au traitement, est primordial.
C’est en 2008 que les premiers cas d'infection chronique E ont été décrits, principalement chez les receveurs de greffes d’organes solides mais aussi chez les patients infectés par le VIH avec un taux de CD4 faibles, ainsi que chez les patients souffrant de troubles hématologiques recevant une chimiothérapie (91).
Actuellement dans la littérature, ils sont tous issus du GT3, hormis une étude qui décrit un cas de GT4 chez un enfant avec une leucémie lymphoblastique (92).
31 En ce qui concerne les VIH, on note seulement quelques études qui ont évalué le taux de chronicité de l'hépatite E. La plupart se rejoignent sur le fait que les patients possèdent un taux de CD4 inférieur à 250 cellules/mm3. Cependant il n’est pas clairement défini que la co-infection VIH/VHE soit à risque de développer une forme chronique en comparaison à la population générale :
1. En 2009, HR. Dalton diagnostique l’un des premiers cas en Europe chez un patient VIH (93). 2. En 2013, K. Neukam publie deux cas d’hépatite E chronique chez des VIH avec moins de 200
cellules/mm3, ayant évolué en cirrhose en moins de 3 ans. De plus il constate que le cours naturel de l'inflammation du foie semble être plus agressif que dans l’hépatite B ou C (94).
3. En 2015, une étude américaine, constate qu’une forme chronique peut persister en dépit d'un compte de CD4 ³ 200 cellules/mm3. Cependant, il conclut que cette infection est rare chez les VIH américains (95).
4. La même année, A. Rivero-Juarez insiste sur le fait que l’hépatite E chronique est une cause émergente de cirrhose d'origine incertaine chez les patients infectés par le VIH sans co-infection VHC ou B. Néanmoins il décrit que ces formes sont rares chez les PVVIH (96).
Concernant les receveurs de greffes d’organes solides, il est noté une forte prévalence de forme chronique dans la littérature française :
1. En 2010, F. Abravanel retrouve 58% de formes chroniques chez des patients ayant développé une hépatite E aiguë (97).
2. En 2011, N. Kamar, diagnostique 65,9% de formes chroniques chez des sujets ayant développé une forme aiguë (98).
3. En 2013, 80% des hépatites E aiguës diagnostiquées chez des transplantés rénaux se chronicisent avec une clairance virale de 54% après diminution de la dose d'immunosuppresseurs (99).
Pour finir, les patients atteints de cancers hématologiques sont également à risque de chronicité notamment avec une étude française qui retrouve chez 50% des patients, une virémie persistante à 6 mois (100).
Hormis les immunodéprimés, quelques rares cas d’hépatite chronique E chez des immunocompétents ont été décrits, notamment chez une femme américaine atteinte d’un lupus (101).
32
1.6.5. Le VHE et son retentissement hépatique.
Chez l’immunocompétent, le niveau ALAT à la phase aiguë peut dépasser les 1000 UI/L. En revanche chez les immunodéprimés, les transaminases se situent entre 100 et 300 UI/L (20).
Une étude du sud-ouest de la France, décrit la corrélation entre l’hépatite E aiguë et lanécrose sévère intra lobulaire, l’inflammation polymorphe, et la cholangite aiguë dans le tube portal (102).
Il a été constaté dans la littérature, que l’exposition au VHE chez certains immunodéprimés tel que les patients VIH, les receveurs de greffes d’organes solides et certains cancers hématologiques, pourrait être un facteur de risque d’aggravation des lésions hépatiques, notamment d’accroitre plus rapidement une cirrhose hépatique et par ce fait, aggraver le pronostic. En effet, R. Jardi en 2012, distingue sur une population de VIH, une association entre la cirrhose du foie et le VHE (103). Données également retrouvées par K. Neukam en 2013 sur des patients VIH avec des CD4 faibles et porteurs d’une hépatite E chronique (94).
Or, il a été retrouvé dans la population générale, que les personnes atteintes de cirrhose courent un risque élevé d'acquérir une infection par le VHE (104) (105). Une explication de cette constatation pourrait être le dysfonctionnement immunitaire observé chez les patients cirrhotiques, qui présentent une réduction de l'activité des cellules tueuses naturelles, les NK (natural killer) (16).
Par conséquent, les dommages hépatiques constatés chez les patients exposés au VHE sont-ils une cause ou une conséquence de l’infection par le VHE ? Pour JA. Pineda en 2014, il décrit que le VHE est plus fréquent chez les patients VIH présentant une cirrhose (malgré l’absence d’association significative retrouvée dans son travail) et suppose que la maladie hépatique préexistante augmente le risque d’exposition au VHE (106).
33
1.7.
Problématiques du VHE chez les immunodéprimés.
1.7.1. VIH et VHE.
Chez les personnes co-infectées VIH/VHE, l'épidémiologie, les facteurs de risque et les complications à long terme semblent moins compris et plus complexes que chez les immunocompétents.
Il existe plusieurs études récentes décrivant la prévalence du VHE en fonction de la zone géographique ainsi que la présence ou non de formes chroniques (tableau 4).
En Europe, elle ne dépasse pas 38.7% en France, montrant des valeurs différentes dans le même pays.
Bien qu'aucune comparaison directe ne soit disponible, en raison de l’absence d’appariement de l’âge, du sexe et des différents tests commerciaux utilisés, il semble montrer une séroprévalence similaire voire accrue de VHE chez les PVVIH, en particulier chez ceux qui ont un faible taux de CD4. Cependant, le risque de chronicité est encore très controversé. M. Riveiro-Barciela en 2014 retrouve 9,2% d’IgG anti-VHE chez les VIH versus 5,2% dans la population générale (p=0,03)(105) et ML. Mateos Lindemann en compte respectivement 10,4% versus 2,8% (107).
En parallèle, certaines études n’ont rapporté aucune différence significative chez ces co-infectés par rapport à la population générale, comme notamment au Royaume-Uni (68) ou en France avec une prévalence de 38.7% d’IgG chez les VIH versus 47.3% chez les donneurs de sang (69).
v A propos des facteurs d’exposition chez les PVVIH et similairement à la population générale, l’âge (69)(96)(106) et la consommation de viande de porc (68) sont des variables à risque de VHE. En 2017, A. Rivero-Juarez rapporte une association entre les VIH/VHE et le milieu rural (108).
v Concernant l’immunité, le faible taux de CD4 + a été associé à un risque plus élevé de VHE (106).
Une étude espagnole retrouve des IgG anti-VHE plus fréquemment chez les patients dont le nombre de CD4 était £ 500 cellules/mm3 en comparaison aux VIH avec une immunité plus élevée (109). A noter qu’une étude récente a rapporté le cas d'une femme avec un taux de CD4 <200 cellules/ mm3 et qui est restée virémique, en dépit d’une réponse immunitaire restaurée (95). Ce cas démontre que le VHE peut persister chez les individus immunodéprimés, quel que soit leur statut immunitaire.
34
v Plusieurs rapports, ont montré une association entre cirrhose et VHE chez les PVVIH. GK. Jaqjit-Singh décrit un patient pour lequel un cas de cirrhose cryptogénique était probablement attribuable au VHE (110). Deux études espagnoles ont trouvé une prévalence accrue de cirrhose chez les VHE/VIH (105)(103). K. Neukam, en 2013 décrit, chez les PVVIH fortement immunodéprimés et atteint de VHE chronique, que la progression de la cirrhose peut être encore plus rapide que celle observée chez les co-infectés VHB/VHC/VIH. Il parle même de maladie opportuniste (94).
Tableau 4 : Etudes européennes de séroprévalence chez les PVVIH :
Pays Années SéroPréV. Tests dg
ARN RT-PCR Formes chroniques FDR significatif (p <0.05) Biblio France/ Toulon, Oise 2010 9% IgG dans le sud et 3% IgG dans le Nord. EIAgen, Montréal 2 P Non Gradient Nord/Sud (111) France/ Marseille 2011 4,4% IgG et 1,6% IgM
EIAgen, Italie 1 P 1 P Cirrhose (112)
France/
Paris 2012 1,5% IgG EIAgen, France 0 Non Ns (113)
France/
Toulouse 2016
38.7% IgG et
3.6% IgM Wantai, Chine 1 P NC Age (69)
Espagne 2012 9% IgG Bioelisa, Spain 3 P NC
Cirrhose (23 % VHE + vs 6% non
cirrhotique)
(103)
Espagne 2014 26%IgG Wantai, Chine 1 P Non Age, sexe et CD4 faibles (106)
Espagne 2015 9,8% IgG Wantai, Chine 5P Non Age (96)
Espagne 2017 Incidence : 7.2 cas pour 100
patients/an Milieu rural (108)
Angleterre 2011 9,4% IgG Wantai, Chine 0 Non Porcs et patients non blancs (68) Séroprev : Séroprévalence des IgG ou IgM anti-VHE, Tests Dg : Tests diagnostiques, p : puissance, P : patient, Ns : non significatif. NC : non calculé.
35 v Les manifestations extra-hépatiques ou la progression vers la chronicité du VHE n'ont pas été rapportées à la même fréquence que dans d'autres formes de déficit immunitaire. Le premier cas de VHE chronique chez un VIH a été rapporté par HR. Dalton en 2009 (93), suivi de quelques séries de cas notamment en France (91)(114), en Espagne (94), et en Allemagne (115). Aux USA, une étude à grande échelle et publiée en 2015 n'a montré qu'un seul patient avec une forme chronique (95).
v Enfin, il existe un risque de faux négatifs avec la sérologie. La séroconversion anti-VHE peut être retardée ou absente pendant la phase d'infection aiguë chez les patients VIH, avec un faible taux de CD4. Une étude publiée par P. Colson en 2011, décrit un patient VIH avec des CD4 à 77 cellules/mm3 qui, suite à un bilan hépatique perturbé, réactive un VHB, et est diagnostiqué VHE positif avec IgM +, IgG negatif et ARN RT-PCR positif (116).
F. Abravanel en 2016 retrouve une réponse humorale plus faible chez les PVVIH comparativement aux donneurs de sang (69).
Néanmoins, les études qui ont effectué la détection de l'ARN du VHE par PCR ont montré des résultats plus faibles que ceux évaluant la sérologie (71).
1.7.2. Transplantés d’organes solides (SOT) et VHE.
Pour les receveurs de greffes d’organes solides, l’incidence de l’ARN VHE en Europe est entre 0,9 à 3,5%, avec des infections qui deviennent chroniques dans près de 60% d'entre elles (98).
La voie de transmission est principalement zoonotique mais il existe des cas par transfusion (117) et allogreffe (118).
Ces patients sont à risque de développer une forme chronique. En France, N. Kamar a rapporté 6,5 % de SOT HEV ARN positif dont 57% ont développé une infection chronique (119). Une autre étude en 2013 portant sur des transplantés rénaux rapporte 80% de formes chroniques avec un taux de clairance de VHE de 54% après une diminution de la dose d'immunosuppresseurs (123).
Selon M. Riveiro-Barciela, les bénéficiaires de SOT qui ont une cirrhose du foie sont sensibles au VHE, surtout si la cirrhose apparait après la transplantation (105).
36
L'utilisation de tacrolimus est également connue pour être un facteur de risque de VHE chronique chez les patients en post-transplantation (98).
A contrario, C. Buffaz a conclu, dans une étude de 2014, que les patients transplantés du foie peuvent ne pas être particulièrement enclins à développer des formes graves(120).
1.7.3. Troubles hématologiques et VHE.
Pour finir, les patients atteints de cancers hématologiques sont à risque de développer des formes graves et chroniques d’hépatite E.
En Allemagne, l’étude d’un homme atteint d’une leucémie lymphoïde chronique et qui a développé une IHA sur VHE ayant entrainé son décès, a été publié par S. Pfefferle en 2012 (121).
En conclusion, le diagnostic parait plus difficile et les techniques biologiques moins fiables chez
certains immunodéprimés tel que les PVVIH, les receveurs de greffes d’organes solides et les patients porteurs de cancers hématologiques. De plus, les formes cliniques aiguës graves, chroniques et les formes sévères évoluant vers une fibrose semblent plus fréquentes chez ce groupe à risque.
Enfin au sein de ces populations de malades, les perturbations du bilan hépatique sont fréquentes et de multiples étiologies (autres infections, effets secondaires.) sont possibles, faisant suggérer que le VHE est probablement sous diagnostiqué.
37
1.8.
Comorbidités et diagnostic différentiel.
1.8.1. VHC/VHB et VHE.
Il a été vu précédemment, que les patients porteurs d’une maladie hépatique sous-jacente sont plus à risque de développer des formes sévères aiguës. De plus, certains immunodéprimés dont les PVVIH avec une atteinte hépatique préexistante, sont également plus disposés à être en contact avec le VHE, associé à une aggravation rapide d’une cirrhose.
Concernant les co-infectés VHB/VHC, il existe quelques études dans la littérature qui décrivent des patients VHB +/- VHC plus à risque de développer une hépatite E :
v En 2015, MF. Lopez-Fabal retrouve une séroprévalence d’IgG de 12.5% chez les VIH, 23.5% chez les VHC, 40% chez les VIH/VHC et 12% chez les témoins. Le seul patient avec une positivité du VHE ARN était co-infecté VIH/VHC (122).
v En Albanie, la séroprévalence chez les patients atteints d' une maladie hépatique chronique (VHB, VHC) était de 36,6% contre 12,1% chez les témoins (123).
A contrario, certains auteurs ne retrouvent pas d’association entre le VHE et les co-infectés VHB/VHC notamment pour S. Pischke qui retrouve une prévalence d’IgG anti-VHE de 1,8% chez les VHB et/ou VHC versus 2% dans la population témoin (124). D’autant plus qu’en 2014, M. Riveiro Barciela retrouve, dans son analyse multivariée, que le VHC est un facteur protecteur de VHE, probablement suite à un traitement du VHC chronique par ribavirine, thérapie également efficace contre le VHE (105).
Une étude chinoise en 2016, sur une population de co-infecté VIH/VHB, décrit que la cirrhose issue du VHB a été associée à une évolution grave chez les patients surinfectés par le VHE (125). HR. Dalton en 2010, retrouve, par analyse multivariée, que la prévalence du VHB, en plus de la consommation d'alcool et de la viande de porc, a été associée de manière indépendante à une mortalité accrue par maladie chronique du foie (90).
Enfin, A. Rivero-Juarez a constaté en 2017, deux cas de réactivation ou de réinfection du VHE chez des VIH. En effet, ces deux patients ont été détectés positifs à l’ARN VHE et IgG anti-VHE +, suite à la mise en place d’une thérapie anti-VHC par des antiviraux à effets directs (126).
38
1.8.2. Syphilis et VHE.
Actuellement, aucune étude n’a été retrouvée dans la littérature.
1.8.3. Le syndrome métabolique.
La définition du syndrome métabolique d’après la Fédération Internationale du Diabète en 2005 est la suivante (127):
Obésité centrale : Tour de taille en cm ou IMC >30 kg/m2 en fonction du groupe ethnique. v + 2 des quatre facteurs suivants :
Ø Triglycérides : ≥ 1,7mmol/L (150mg/dL) ou traitement.
Ø Cholestérol HDL : < 1,03 mmol/L (40mg/dL) chez les hommes ou < 1,29mmol/L (50mg/dL) chez les femmes ou traitement.
Ø HTA : Systolique ≥ 130mmHg ou diastolique ≥ 85mmHg ou traitement.
Ø Glycémie : Glycémie veineuse à jeun ≥ 5,6mmol/L (100mg/dL) ou diabète de type 2 diagnostiqué précédemment.
Les patients atteints d’un syndrome métabolique peuvent développer des lésions de stéatose avec risque de fibrose hépatique et de cirrhose, pouvant être un diagnostic différentiel d’une hépatite.
1.8.4. La DILI: Drug induced liver injury.
L'infection aiguë au VHE peut être confondue avec une lésion hépatique induite par un médicament (DILI).
Le diagnostic d'une DILI est basé sur la présence des 3 critères suivants (ou 2 critères, plus l'aggravation de la biochimie du foie sur ré-administration) (128):
v Une association temporelle entre le début du traitement médicamenteux et des preuves biochimiques de lésion hépatique (généralement 5 à 30 jours).
v Une association temporelle entre l'arrêt du traitement et l'amélioration de la biochimie du foie.
v L’exclusion des autres diagnostics.
Dans une étude du Royaume-Uni, 13% des patients avec une DILI, ont été diagnostiqués à tort, alors qu’ils avaient développé une hépatite E aiguë (129). Ces résultats ont été confirmés par une étude américaine qui retrouve 3% des patients diagnostiqués comme DILI être finalement une hépatite aiguë E (130).
39
1.9.
Diagnostic du VHE.
Il existe deux types de tests pour diagnostiquer une infection VHE :
v Les méthodes directes détectent le génome du VHE dans le sang ou d'autres fluides corporels.
v Les méthodes indirectes, détectent les anticorps sériques anti-VHE.
Les IgM anti-VHE apparaissent 7 à 28 jours (figure 4) avant le début des signes cliniques, atteignant un pic 7 jours après (concomitant avec l’élévation des ALAT), puis ils disparaissent en 8 à 12 semaines. C’est le marqueur d’une infection récente ou actuelle.
Les IgG anti-VHE apparaissent progressivement après le pic des IgM et persistent en plateau pendant de nombreuses années. Ils permettent de détecter une exposition antérieure au virus et mesurer la séroprévalence du VHE.
L’indice d'avidité des IgG permet de distinguer une forme aiguë (indice d’avidité <40%) et passée (indice d’avidité ≥60%). Les valeurs comprises entre 40 et 60% sont interprétées comme une zone d’ombre. Il a une valeur diagnostique lorsque les IgM anti-VHE ne sont pas détectables ou retardés (131).
Figure 5 : Chronologie des ALAT, des anticorps sériques et de l’ARN de l'hépatite E dans le sang et les selles, d'après F. Abravanel en 2013 (132).
40
L’ARN viral est présent dans le sang et les selles avant la phase aiguë. Sa détection est possible pendant
3-4 semaines dans le sang et 5-6 semaines dans les selles. Sa présence peut signifier aussi bien une infection aiguë que chronique. La cinétique de la charge virale par PCR peut permettre de suivre la durée potentielle de contagiosité et la réponse antivirale sous thérapie adaptée. Enfin cette technique serait la plus intéressante pour le dépistage des dons de sang.
Chez les immunocompétents, l'hépatite E est diagnostiquée par les méthodes indirectes.
Chez les patients immunodéprimés, et particulièrement chez les patients VIH avec un faible taux immunitaire, les receveurs de greffes d'organes solides et les patients hématologiques, la production d'anticorps est souvent retardée. Il est recommandé de compléter la sérologie avec la RT-PCR, devant la possibilité d’absence de séroconversion ou pour diagnostiquer une forme chronique (figure 6).
Figure 6 : Diagnostic de l'hépatite E en fonction de l’immunité des patients d’après N. Kamar en 2014 (15).