La physiothérapie comme traitement initial des douleurs
d’aine chroniques liées aux adducteurs de hanche chez
l’athlète
Marianne Demont
Étudiante Bachelor – Filière Physiothérapie
Karen Rotzetta
Étudiante Bachelor – Filière Physiothérapie
Directeur de travail : Pierre Balthazard
TRAVAIL DE BACHELOR DÉPOSÉ ET SOUTENU A LAUSANNE EN 2016 EN VUE DE L’OBTENTION D’UN BACHELOR OF SCIENCE HES-SO EN PHYSIOTHERAPIE
Haute Ecole de Santé Vaud Filière Physiothérapie
RÉSUMÉ Introduction
Les douleurs d’aine chroniques liées aux adducteurs de hanche (LSARGP) sont fréquemment retrouvées dans le milieu sportif. Cette symptomatologie reste largement débattue dans la littérature. Actuellement, la physiothérapie est la première option thérapeutique, toutefois, son efficacité n’est pas clairement démontrée. Le traitement chirurgical, généralement considéré comme deuxième option de traitement, possède une littérature plus abondante.
L’objectif de ce travail est donc de déterminer si la physiothérapie est suffisamment efficace pour être considérée comme traitement initial adéquat des LSARGP.
Méthode
La recherche documentaire s'est effectuée sur les bases de données suivantes : Pubmed, Pedro, Cochrane, Cinhal, Embase et Kinedoc. La qualité des articles a été cotée selon la grille McMaster. L’efficacité du traitement a été évaluée par quatre outils de mesure : le temps pour un retour au sport au niveau pré-lésionnel, le pourcentage de retour au sport au niveau pré-lésionnel, la mesure du succès du traitement et l’impression globale subjective du patient.
Résultats
Les meilleurs résultats retenus des outils de mesure sont : 18,5 semaines pour le premier, 86% à court terme et 64% à long terme pour le second, 68% de valeurs « excellent » pour le troisième, et finalement, 76% de cas avec mention « beaucoup mieux » pour le quatrième.
Conclusion
La physiothérapie semble être un traitement initial efficace pour les LSARGP. Les traitements actifs montrent de meilleurs résultats. Cependant, d’autres études sont nécessaires pour valider davantage la physiothérapie comme traitement initial par rapport à l’intervention chirurgicale. Un traitement actif optimal reste à démontrer.
Mots clés
AVERTISSEMENT
Les prises de position, la rédaction et les conclusions de ce travail n’engagent que la responsabilité de ses auteurs et en aucun cas celle de la Haute Ecole de Santé Vaud, du Jury ou du Directeur du Travail de Bachelor.
Nous attestons avoir réalisé seules le présent travail, sans avoir utilisé d’autres sources que celles indiquées dans la liste des références bibliographiques.
Lausanne, le 10 juin 2016
REMERCIEMENTS
Nous tenons à remercier les personnes citées ci-dessous pour l’aide qu’elles nous ont apporté durant la réalisation de notre Travail de Bachelor :
M Pierre Balthazard, enseignant à HESAV et directeur de notre Travail de Bachelor pour la précision de ses corrections, son précieux suivi et sa disponibilité tout au long de ce travail.
Mme Magali Serex, bibliothécaire à HESAV, pour son aide concernant la méthodologie.
Nos camarades de classe ainsi que leurs directeurs de Travail de Bachelor pour les remarques constructives lors des séminaires.
Mme Marie-Claire Demont et M Kevin Carrard pour la relecture de notre Travail de Bachelor.
TABLE DES MATIERES
1. Introduction ... 1
2 Cadre théorique ... 2
2.1 Anatomie du bassin ... 2
2.2 Douleurs d’aine chroniques chez l’athlète ... 3
2.2.1 Définitions ... 3 2.2.2 Epidémiologie ... 3 2.2.3 Facteurs prédisposants ... 4 2.2.4 Etiologies ... 4 2.3 Diagnostic ... 6 2.3.1 Signes cliniques ... 6 2.3.2 Tests cliniques ... 6 2.3.3 Imagerie médicale ... 7 2.4 Traitements ... 7 2.5 Synthèse ... 9 2.6 Objectif ... 9 3. Méthodologie ... 10 3.1 Critères de recherche ... 10 3.2 Stratégie de recherche ... 11 3.3 Critères de sélection ... 11
3.3 Evaluation de la qualité méthodologique des articles ... 13
3.4 Extraction des données ... 14
4. Résultats ... 15
4.1 Qualité des articles retenus ... 15
4.2 Design des articles ... 15
4.3 Présentation des articles ... 15
4.4 Outcomes ... 21
5. Discussion ... 27
5.1 PIO ... 27
5.1.1 Population ... 27
5.1.2 Intervention ... 28
5.1.3 Outcomes et outils de mesure ... 29
5.2 Interprétation des résultats ... 30
5.2.1 Interprétation des résultats primaires ... 30
5.2.1.1 Temps pour un retour au sport au niveau-pré lésionnel ... 30
5.2.1.2 Pourcentage de patients reprenant le sport au niveau pré-lésionnel ... 30
5.2.1.4 Impression globale subjective du patient ... 31
5.2.1.5 Synthèse des résultats primaires ... 31
5.2.2 Interprétation des résultats secondaires ... 32
5.2.2.1 Temps pour un retour au sport au niveau-pré lésionnel ... 32
5.2.2.2 Pourcentage de patients reprenant le sport au niveau pré-lésionnel ... 32
5.2.2.3 Mesure de succès du traitement ... 32
5.2.2.4 Impression globale subjective du patient ... 33
5.2.2.5 Synthèse des résultats secondaires ... 33
5.3 Confrontation des résultats à la littérature ... 33
5.4 Limites et difficultés du travail ... 34
5.5 Pistes pour des recherches futures ... 35
5.6 Implications cliniques... 36
6. Conclusion ... 37
Liste de références ... 38
Bibliographie ... 40
1
1. Introduction
Les douleurs d’aine représentent jusqu’à 28% de toutes les blessures sportives (Hureibi & McLatchie, 2015). Parmi elles, 58% sont liées aux adducteurs de hanche ; ce pourcentage atteint même 69% chez les joueurs de football (Weir et al. 2011). De plus, le risque de récidives est très élevé : dans 15 à 31% des cas (Drew et al. 2014). Ce diagnostic évolue donc souvent sur des douleurs d’aine chroniques liées aux adducteurs de hanche (également nommé par son abréviation anglophone : LSARGP).
De multiples étiologies peuvent expliquer ces douleurs d’aine : origines musculo-tendineuses, osseuses, nerveuses, génitales, gastro-intestinales et structures des articulations environnantes. Pour ce travail, seules les douleurs d’aine liées aux muscles adducteurs de hanche sont analysées, puisque cette étiologie est considérée comme étant la plus fréquente (Hölmich et al. 2014). Ce travail porte plus particulièrement sur la phase chronique de cette pathologie, puisqu’elle est plus complexe et encore largement débattue dans la littérature. (Drew et al, 2014 ; Hölmich et al. 2014).
Les douleurs d’aine chroniques liées aux adducteurs de hanche sont susceptibles d’aboutir à de nombreux inconvénients pour le sportif. En effet, elles sont persistantes, retardent le retour à l’activité du sportif et engendrent un impact économique significatif et organisationnel sur le club (McSweeney et al. 2012).
Il ressort de la littérature les constats suivants : aucun consensus n’est présent sur une prise en charge précise et efficace en physiothérapie, il existe une littérature beaucoup plus abondante sur le traitement chirurgical, qui est souvent l’option envisagée lors de l’échec de la physiothérapie.
Ainsi, la question de la pertinence d’une prise en charge initiale en physiothérapie pour une telle pathologie par rapport au traitement chirurgical se pose. L’objectif de ce travail est donc de déterminer l’efficacité de la physiothérapie comme prise en charge initiale d’athlètes souffrant de douleurs d’aine chroniques liées aux adducteurs de hanche.
2
2 Cadre théorique
2.1 Anatomie du bassin
La ceinture pelvienne, également nommée ceinture du membre inférieur, est composée de deux os coxaux. Ces deux os se rejoignent à l’avant, pour former la symphyse pubienne, et à l’arrière, pour former, avec le sacrum, les deux articulations sacro-iliaques. Les os coxaux, la symphyse pubienne et le sacrum forment ensemble un anneau appelé le bassin ou le pelvis. Le bassin offre une assise solide et stable au rachis ainsi qu’aux organes abdominaux. De plus, il est la structure de liaison entre le squelette axial et les membres inférieurs (Tortora & Derrickson, 2007).
Système musculaire
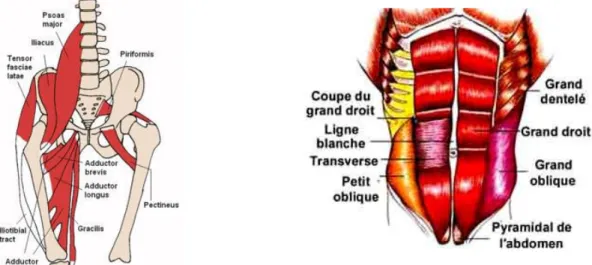
Deux groupes musculaires viennent s’attacher au niveau pelvien. Premièrement, le groupe des muscles adducteurs de hanche, composé du muscle long adducteur, court adducteur, gracile, obturateur externe et grand adducteur. Tous viennent s’attacher sur l’os du pubis, à l’exception du grand adducteur et de l’obturateur externe qui s’insèrent sur l’ischion. De manière générale, les adducteurs de hanche terminent leur course sur l’os du fémur (et du tibia pour le muscle gracile) (figure 1). Le deuxième groupe est celui des muscles abdominaux, composé du droit de l’abdomen, des obliques externe et interne, du muscle transverse de l’abdomen et du muscle pyramidal (présent dans 20% des cas). Tous s’insèrent sur la crête iliaque et la branche de l’os pubien (figure 2) (Moore & Dalley 2001).
Effets des forces musculaires sur le bassin
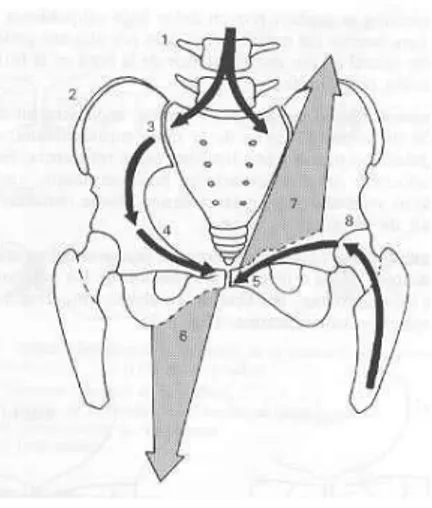
Les tendons du muscle long adducteur et des abdominaux s’insèrent au même endroit au niveau de la symphyse pubienne. De plus, ils partagent la même aponévrose. Chacun tracte le pubis dans des directions opposées. Un équilibre doit impérativement exister entre ces deux muscles, sans quoi le pubis est soumis à des forces de cisaillement (figure 3).
3 Ces forces de cisaillements peuvent être la source de lésions au
niveau des tissus non contractiles alentour (Mei-Dan et al, 2013). Lors d’activités, ces forces de cisaillement s’accentuent. Pendant la course, un déséquilibre se crée entre l’hémicorps où le pied est au sol et celui où le pied est en phase oscillante. Durant l'appui monopodal, des contraintes majeures créent un cisaillement au niveau du pubis. Ces contraintes sont davantage augmentées lors de dysbalance musculaire majeure entre les muscles adducteurs de hanche et abdominaux (droit de l’abdomen et obliques) (Chauzi, n.d).
2.2 Douleurs d’aine chroniques chez l’athlète 2.2.1 Définitions
Les douleurs d’aine sont des symptômes douloureux situés au niveau de la zone inguinale. Il n’y pas de définition anatomique formelle de l’aine, mais cette zone est généralement considérée comme une étendue de l’insertion proximale des adducteurs de hanche jusqu’au mur abdominal (Crockett et al, 2015). Le terme d’athlète, quant à lui, est défini comme un « sportif de haut niveau, qui participe à une compétition » (Wiktionnaire, 2015). Concernant la chronicité, les douleurs doivent répondre à plusieurs des caractéristiques suivantes :
« une persistance ou récurrence, qui dure au-delà de ce qui est habituel pour la cause initiale présumée, notamment si la douleur évolue depuis plus de 3 mois ; une réponse insuffisante au traitement ; une détérioration significative et progressive du fait de la douleur, des capacités fonctionnelles et relationnelles du patient dans ses activités de la vie journalière, au domicile comme à l’école ou au travail » (Haute Autorité de Santé, 2014).
Du fait de la complexité de la définition du terme « chronique », dans ce travail, seules les douleurs répondant de façon insuffisante au traitement donné sont considérées comme chroniques, sans prendre en compte la notion de temps.
2.2.2 Epidémiologie
La prévalence des douleurs d’aine varie entre 2 et 28% pour toutes les blessures sportives (Hureibi & McLatchie, 2015 ; Cheatham, Hanney, Kolber, & Salamh, 2014). Plus spécifiquement, les douleurs d’aine sont, dans 58% des cas, liées aux adducteurs de hanche pour tous les sports confondus et atteignent même 69% chez les joueurs de football (Weir et al, 2011).
Les lésions surviennent à 55% lors des matchs et à 45% lors des entrainements (Serner et al, 2015). De plus, leur risque de récidives est très élevé, variant de 15 à 31% (Drew et al, 2014).
Figure 3. Forces de cisaillement au niveau
du pubis. Tiré de Miranda de Larra y
4 2.2.3 Facteurs prédisposants
Certains sports sont considérés à risque de provoquer ce type de douleurs, tels que le football traditionnel et australien, le rugby et le hockey sur glace (Weir et al. 2011). De manière générale, ces sports ont comme particularité de comporter des sprints, des décélérations rapides, des shoots et des changements soudains de direction. D’ailleurs, le shoot est le mouvement créant le plus de lésion pour les joueurs de football, alors que pour les autres sports, c’est le changement soudain de direction qui est le plus mis en cause (Serner et al, 2015).
2.2.4 Etiologies
La littérature propose diverses étiologies pour expliquer les douleurs d’aine : musculo-tendineuses, osseuses, nerveuses, génitales, gastro-intestinales et structurelles des articulations coxo-fémorale, sacro-iliaque ainsi que de la symphyse pubienne.
Dans ce travail, seules les causes musculo-tendineuses des douleurs d’aine sont analysées car elles sont les lésions musculaires parmi les plus fréquentes (McSweeney et al 2012). De plus, la précision du groupe musculaire des adducteurs de hanche est apportée car leur insertion, au niveau pubien, constitue la source de douleurs d’aine la plus courante. (Hölmich, 2014). Enfin, il y a une dernière distinction à faire entre les douleurs aiguës (suite à un évènement unique) et chroniques (suite à une charge biomécanique modifiée ou à un microtraumatisme répétitif) (McSweeney et al, 2012). Les douleurs aiguës liées aux adducteurs de hanche proviennent fréquemment d’une déchirure myotendineuse, d’une contusion ou d’une foulure musculaire. En revanche, les douleurs chroniques, également appelées LSARGP d’après l’anagramme de la traduction anglaise Long-Standing Adductor-Related Groin Pain, sont plus complexes car elles sont fréquemment dues à plusieurs pathologies coexistantes (Drew, Osmotherly, & Chiarelli, 2014). La cause des douleurs d’aine chroniques reste encore largement débattue dans la littérature (Hölmich, 2014).
Dans ce qui suit, les différentes origines possibles de douleurs d’aine chroniques liées aux adducteurs de hanche sont citées. Cette courte liste n’est probablement pas exhaustive mais elle reprend les notions les plus fréquemment mentionnées dans la littérature, à savoir les enthésopathies/tendinopathies chroniques et la pubalgie de l’athlète. De plus, celle-ci ne se base pas sur un article déjà publié, puisqu’à ce jour, aucun consensus n’est établi quant au diagnostic des douleurs d’aine.
Enthésopathie / Tendinopathie chroniques
La tendinopathie des adducteurs de hanche est l’une des causes les plus fréquentes mais peu reconnue des douleurs d’aine chroniques, spécialement chez les athlètes. Les enthésopathies au niveau de la jonction myotendineuse progressent souvent en douleurs d’aine chroniques. En effet, les lésions à l’aine entraînent d’abord un processus inflammatoire, qui se transforme ensuite en processus dégénératif associé à un changement des tissus conjonctifs. Ces pathologies, au niveau de la symphyse pubienne et/ou des tissus mous alentour, provoquent des forces mécaniques de stress au travers de la branche
5 antérieure du pubis (Avrahami & Choudur, 2010). Au niveau de l’aine, le muscle long adducteur et droit de l’abdomen contrôlent les forces de cisaillement de la symphyse pubienne. Une rupture de l’équilibre entre ces deux groupes musculaires a un impact sur les forces de cisaillement, ce qui peut provoquer une enthésopathie du long adducteur ou une tendinopathie du droit de l’abdomen (Drew et al, 2014).
Pubalgie de l’athlète ou athletic pubalgia (en anglais)
Premièrement, de nombreux termes mentionnés dans la littérature scientifique sont décrits comme des synonymes et/ou des composantes de la pubalgie de l’athlète. Parmi les plus fréquents, on retrouve : « sports hernia, Gilmore’s groin, osteitis pubis, slap shot gut, sportsman’s hernia, hockey groin syndrome, adductor dysfunction, hockey goalie syndrome and core muscle injury, groin disruption, prehernia complex, inguinal disruption » (Larson, 2014 ; Crockett, 2015 ; McSweeney, 2012). Deuxièmement, le mécanisme pathologique, pouvant aboutir à des douleurs d’aine, est sujet à une grande confusion :
« La physiopathologie en demeure encore débattue et multifactorielle. Un déséquilibre musculaire entre le groupe des adducteurs et la sangle abdominale est souvent cité comme cause première de perte de coordination et de synchronisation du couple tronc—membres inférieurs, source de lésions micro traumatiques. Certains décrivent des adducteurs trop puissants et rétractés, associés à une sangle abdominale faible chez le footballeur, quand d’autres vont rapporter un déficit des muscles adducteurs, relatif aux abducteurs de hanche chez les hockeyeurs sur glace ». (Sailly, 2013)
L’existence d’une lésion chronique légère mènerait à une dysbalance des forces permettant ensuite à la lésion de se propager, si l’athlète continue son activité sportive (McSweeney et al. ,2012). Trois principaux patterns lésionnels de la pubalgie athlétique sont décrits :
1) lésion au niveau du droit de l’abdomen uniquement
2) lésions atteignant les adducteurs de hanche et le droit de l’abdomen
3) lésion des adducteurs de hanche uniquement. Il s’agit de la cause la plus fréquente de pubalgie de l’athlète car les adducteurs de hanche sont les muscles les plus puissants de cette région.
Lien étroit entre les muscles adducteurs de la hanche et abdominaux
Le droit de l’abdomen et les adducteurs de hanche sont antagonistes. Les fibres des insertions du droit de l’abdomen et du long adducteur fusionnent au niveau pelvien afin de former une aponévrose commune. Une lésion sur le tendon de l’un de ces groupes musculaires prédisposerait le tendon opposé à subir également une détérioration, par altération de la biomécanique et par perturbation des structures entourant les origines ténopériostales, c’est-à-dire les insertions musculaires (McSweeney et al, 2012). De par ces liaisons anatomiques et fonctionnelles, entre 15 à 30% des atteintes au niveau des adducteurs de hanche engendrent des lésions au niveau du droit de l’abdomen, et inversement (Crockett et al, 2015).
6 Suite à ce qui a été mentionné précédemment, il ressort que l’étiologie du mécanisme pathologique lors de LSARGP ne fait pas l’objet d’un consensus clair. D’ailleurs, lorsqu’il est interrogé sur le sujet, le Dr. Per Hölmich, auteur de nombreuses publications sur cette pathologie, exprime la réponse suivante : « In most cases I believe it is an enthesopathy (whatever that is?) but in general we cannot say for sure - at least not always. That is why I use this term: LSARGP. Within the term we will hopefully in time be able to differentiate the more precise different diagnosis constituting the clinical entity » (Réponse par mail, le 12 janvier 2016).
2.3 Diagnostic
Un gold standard consensuel permettant d’aboutir à un diagnostic précis des douleurs d’aine liées aux adducteurs de hanche n’a, à ce jour, pas encore été établi. Et ceci se répercute dans la pratique clinique puisque le diagnostic pouvant expliquer les douleurs d’aine reste incertain dans plus de 30% des cas (Morelli et al, 2001 ; Cheatham et al, 2014). Malgré tout, il existe différents signes et tests cliniques qui permettent d’établir si l’origine des douleurs provient ou non des adducteurs de hanche.
2.3.1 Signes cliniques
Définir l’étiologie des douleurs d’aine constitue un vrai défi au vue des possibles chevauchements de signes, des nombreux diagnostiques différentiels et de la coexistence de plusieurs lésions (Hureibi et al, 2015). Les facteurs de risques les plus fréquents sont: une faiblesse des muscles de la hanche, une faiblesse des muscles abdominaux, un retard dans la contraction du transverse de l’abdomen, une pauvre préparation physique hors-saison, le nombre d’années de pratique sportive, l’âge, une précédente lésion au niveau inguinal et une force des adducteurs de hanche inférieur à 80% par rapport à celle des abducteurs de hanche (Cheatham,et al, 2014).
2.3.2 Tests cliniques
Plusieurs tests cliniques existent afin de mettre en évidence une étiologie musculo-tendineuse des adducteurs de hanche lors de douleurs inguinales (Cheatham et al, 2014) :
- impression subjective du patient d’avoir des douleurs d’aine - douleurs sur le corps musculaire du long adducteur
- douleurs à la palpation de la jonction musculo-tendineuse proximale des adducteurs de hanche ou à leur insertion au niveau de la branche inférieure du pubis
- exacerbation des douleurs lors de l’effort sportif
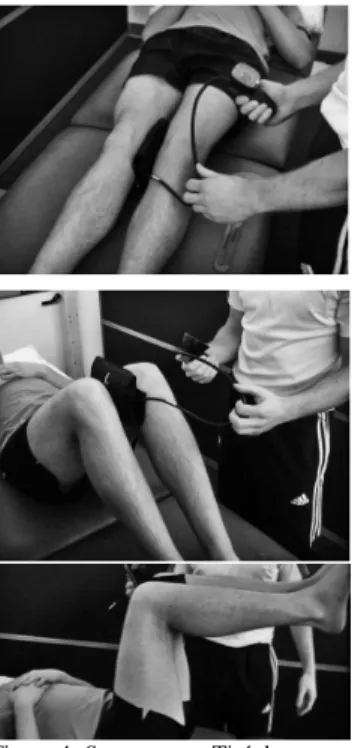
- le squeeze test avec une flexion de hanche à 0, 45 et 90°. Ce test consiste à effectuer une adduction de hanche contre résistance. La pression induite par la contraction est mesurée avec un sphygmomanomètre (figure 4). Il s’agit d’un test fréquemment utilisé. De plus, l’utilisation d’un sphygmomanomètre permet une bonne reproductivité intra-observateur.
7 Squeeze test des adducteurs de hanche avec une flexion de 0° de hanche, avec utilisation d’un sphygmomanomètre
Squeeze test des adducteurs de hanche avec une flexion de 45° de hanche, avec utilisation d’un sphygmomanomètre
Squeeze test des adducteurs de hanche avec une flexion de 90° de hanche, avec utilisation d’un sphygmomanomètre
Il est également judicieux d’effectuer les tests cliniques des diagnostics différentiels afin de confirmer ou d’infirmer une lésion des adducteurs de hanche comme source des symptômes douloureux.
2.3.3 Imagerie médicale
L’ultrason (US) permet de remarquer des changements érosifs mais l’imagerie par résonnance magnétique (IRM) reste la modalité de choix dans la mise en évidence des lésions aponévrotiques du droit de l’abdomen et des adducteurs de hanche (McSweeney et al, 2012). En effet, l’IRM est sensible à 55% et spécifique à 95% (Cheatham et al, 2014). Cependant, l’évaluation par imagerie de la région de l’aine est compliquée et il peut y avoir des contradictions entre les résultats cliniques et radiographiques (Serner et al., 2015). De plus, l’utilisation de l’imagerie pour les douleurs d’aine n’est pas prouvée scientifiquement à ce jour et aucun consensus n’est établi à ce sujet. Effectivement, les évidences scientifiques quant à l’utilisation d’US, IRM et Rayon-X sont très limitées (Hölmich, 2014).
2.4 Traitements
Il existe deux méthodes de traitement pour les athlètes souffrant de LSARGP : le traitement conservateur souvent proposé comme première prise en charge, et le traitement chirurgical, considéré comme une seconde option.
L’efficacité et le contenu des traitements physiothérapeutiques seront présentés dans les résultats de ce travail et repris dans la discussion.
Concernant le traitement chirurgical, la ténotomie des adducteurs de hanche est généralement proposée pour les cas ne répondant pas au traitement conservateur (Lohrer & Nauck, 2007).
Figure 4. Squeeze test. Tiré de Delahunt, E (2011)
8 Les articles ci-dessous démontrent que le traitement chirurgical est entrepris lorsque le patient présente une résistance au traitement conservateur, et que la chirurgie n’est pas le gage absolu d’un retour au niveau sportif précédent.
L’étude de Akermark, C. & Johansson, C. (1992), inclue 16 athlètes pour une ténotomie du long adducteur. Les patients doivent présenter comme critères d’inclusion : des douleurs chroniques (en moyenne de 2,5 à 48 mois), des douleurs localisées au niveau de l’insertion proximale du long adducteur et enfin, ils doivent être réfractaires au traitement conservateur. Au suivi à 35 mois, tous à l’exception d’un athlète (ayant arrêté le sport) ont repris leur sport à 6,6 mois post-chirurgie. Dix athlètes ont repris le sport au même niveau et cinq à un niveau inférieur.
L’étude de Gill, T. et al (2014), explique que le traitement conservateur tel que l’application de glace, d’ultrason, d’électrostimulation et d’étirements doux avec un renforcement progressif n’est pas toujours efficace. Dans ces cas-là, la ténotomie du long adducteur comme traitement chirurgical peut être efficient. Cette étude n’indique pas de résultat mais décrit uniquement la procédure chirurgicale.
L’article d’Atkinson et al. (2010), inclut 48 athlètes présentant des douleurs d’aine chroniques liées au sport, une résistance au traitement conservateur physiothérapeutique et un « squeeze test » positif. Suite à la chirurgie, les résultats montrent que 26 d’entre eux (54%) sont retournés au sport au niveau pré-lésionnel en 18,5 semaines en moyenne. Treize athlètes ont pu reprendre leur activité à des niveaux inférieurs (27%) et neuf n’ont pas pu reprendre leur sport (18%).
Enfin, dans l’article de Robertson, I., Curran, C., McCaffrey, N., Shields, C. & McEntee, G. (2011), l’efficacité d’une ténotomie du long adducteur est évaluée sur 109 athlètes. Les critères d’inclusion sont: une douleur qui empêche les athlètes de s’entrainer ou de participer aux matchs (niveau 4), des performances limitées lors de l’entraînement ou d’un match (niveau 3) ou une perfomance perturbée ne répondant pas au repos, à la réhabilitation et/ou aux injections locales de stéroïdes (niveau 2). Le niveau 1 est considéré comme une performance optimale, sans douleur. Les résultats montrent que 32 des 38 athlètes étant au niveau 4 avant la chirurgie, ont atteint le niveau 1 en 15 semaines post-chirurgie. Les six restants ont atteint le niveau 2. Des 60 athlètes ayant un niveau 3 pré-chirurgie, 42 ont accédé au niveau 1, 15 athlètes ont atteint le niveau 2, deux athlètes se trouvent au niveau 3 et un au niveau 4. Enfin des 11 athlètes ayant un niveau 2 pré-chirurgie, 4 ont atteint le niveau 1, un seul le niveau 2, cinq le niveau 3 et, de nouveau, un seul le niveau 4. Au vu des résultats, les auteurs prennent la décision de proposer l’intervention chirurgicale uniquement aux athlètes présentant un niveau 3 ou 4.
9 2.5 Synthèse
Les douleurs d’aine chroniques liées aux adducteurs de hanche (LSARGP) est une symptomatologie fréquemment retrouvée, particulièrement dans le domaine du sport. La littérature à ce sujet est encore peu claire et il y a un manque évident de consensus concernant la définition, l’examen clinique, le diagnostic et surtout le type de prise en charge optimal. A ce jour, pour cette pathologie, deux approches thérapeutiques sont documentées : conservatrice et chirurgicale. Le traitement chirurgical est souvent utilisé lors d’échec du traitement physiothérapeutique, ce qui pose la question de la pertinence de ce dernier.
2.6 Objectif
L’objectif de ce travail est de déterminer l’efficacité de la physiothérapie dans la prise en charge des douleurs d’aine chroniques liées aux adducteurs de hanche. Plus précisément, il s’agit de répondre à la question suivante : la prise en charge physiothérapeutique a-t-elle sa place dans le traitement initial des douleurs d’aine chroniques liées aux adducteurs de hanche, chez l’athlète ?
10
3. Méthodologie
3.1 Critères de recherche
Les critères de recherche répondent à l’anagramme PIO (Population, Intervention et Outcome). La comparaison n’est pas présente dans le titre de ce travail car c’est l’efficacité de la physiothérapie comme traitement conservateur initial qui est analysée et non la comparaison des différents traitements conservateurs. La recherche d’article a débuté en septembre 2015 et s’est terminée fin janvier 2016.
Population :
Tous sportifs pratiquant en compétition et ayant des douleurs d’aine chroniques liées aux adducteurs de hanche
Intervention :
Tous les traitements conservateurs applicables en physiothérapie Outcome :
Les outils de mesure retenus pour évaluer l’efficacité de l’intervention sont :
1. Le temps pour un retour au sport au niveau pré-lésionnel, calculé en nombre de semaines 2. Le pourcentage de sportifs reprenant le sport au niveau pré-lésionnel sans ou avec légères douleurs d’aine
3. La mesure de succès du traitement, cotée selon trois critères:
- pas de douleurs à la palpation des tendons et à l’insertion des adducteurs de hanche sur le pubis et pas de douleurs en adduction contre résistance
- pas de douleurs d’aine durant ou après le sport au niveau pré-lésionnel - un retour au niveau sportif pré-lésionnel, sans douleur d’aine
Une appréciation est attribuée en fonction du nombre de critères remplis : - 3 critères atteints, appréciation « excellent »
- 2 critères atteints, appréciation « bien » - 1 critère atteint, appréciation « faible » - aucun critère atteint, appréciation « pauvre »
4. L’impression globale subjective du patient, qui compare la douleur et la fonction de l’aine avant et après le traitement. Les cotations possibles sont : « beaucoup mieux », « mieux », « pas mieux », « pire », « bien pire ».
Les deux premiers outils de mesure sont des données numériques, en nombre de semaines et pourcentage, qui sont, de ce fait, valides et reproductibles. Pour les deux autres, ils consistent en des échelles de mesure qui ne sont pas validées dans la littérature mais qui prennent en compte des aspects subjectifs sur le ressenti des sportifs.
11 3.2 Stratégie de recherche
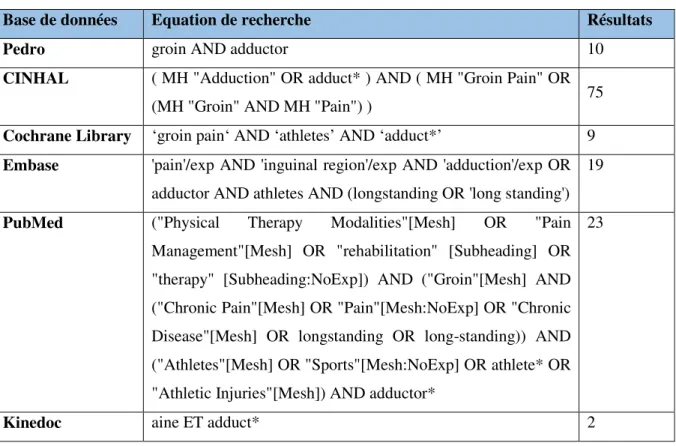
Chaque équation de recherche est adaptée en fonction des bases de données utilisées afin d’obtenir suffisamment d’études de qualité pour ce travail. Les bases de données explorées sont : PEDro, CINHAL, Cochrane Library, Embase, PubMed et Kinedoc (Tableau 1).
Tableau 1 : équations de recherche selon les différentes bases de données
Base de données Equation de recherche Résultats
Pedro groin AND adductor 10
CINHAL ( MH "Adduction" OR adduct* ) AND ( MH "Groin Pain" OR (MH "Groin" AND MH "Pain") ) 75 Cochrane Library ‘groin pain‘ AND ‘athletes’ AND ‘adduct*’ 9 Embase 'pain'/exp AND 'inguinal region'/exp AND 'adduction'/exp OR
adductor AND athletes AND (longstanding OR 'long standing') 19
PubMed ("Physical Therapy Modalities"[Mesh] OR "Pain Management"[Mesh] OR "rehabilitation" [Subheading] OR "therapy" [Subheading:NoExp]) AND ("Groin"[Mesh] AND ("Chronic Pain"[Mesh] OR "Pain"[Mesh:NoExp] OR "Chronic Disease"[Mesh] OR longstanding OR long-standing)) AND ("Athletes"[Mesh] OR "Sports"[Mesh:NoExp] OR athlete* OR "Athletic Injuries"[Mesh]) AND adductor*
23
Kinedoc aine ET adduct* 2
3.3 Critères de sélection
Afin de faciliter la sélection des articles, des critères d’inclusion et d’exclusion en lien avec la thématique de ce travail, ont été déterminés (Tableau 2). Les critères d’inclusion de la population se font en fonction du niveau sportif et non de l’âge ou du sexe des sportifs.
Tableau 2 : critères d’inclusion et d’exclusion des articles
Critères d’inclusion Critères d’exclusion
- Sportifs de niveau compétitif (hommes et femmes, pratiquant en compétition) - Douleurs de l’aine chronique - Douleurs de l’aine liées aux muscles adducteurs de hanche
- Traitements conservateurs physiques détaillés - Langue française et anglaise
- Sportifs amateurs (sans compétition) - Traitement conservateur médical (exemple : injections)
- Traitement conservateur physique sans être détaillé précisément
12 Les étapes de la sélection des articles (Tableau 3) ont été effectuées en duo afin de pouvoir discuter directement des hésitations et désaccords. A chacune des étapes, le choix de rejeter ou de conserver les articles a été fait, en respectant les critères d’inclusion et exclusion. Dans un premier temps, les articles apparaissant dans plusieurs bases de données, ont été écartés. Puis la sélection s’est faite selon les étapes suivantes :
1. La lecture des titres 2. La lecture des résumés
3. La lecture intégrale des articles : élimination de deux revues reprenant notamment les autres articles retenus comme références.
Durant toute la période de recherche d’article, les références des études lues intégralement ont révélé sept articles correspondant à notre thématique. Parmi eux, un seul a finalement été retenu, les autres étaient sous forme de thèse (1), ne correspondaient pas aux critères d’inclusion (3), ou ne mentionnaient aucun traitement précis (2).
Au terme de notre sélection, les six articles suivants ont été retenus :
1) Hölmich, P., Uhrskou, P., Ulnits, L., Kanstrup, I., Nielsen, M., Bjerg, A., Krogsgaard, K. (1999). Effectiveness of active physical training as treatment for long-standing adductor-related groin pain in athletes: randomised trial. The Lancet, 353, 439-443.
2) Hölmich, P., Nyvold, P., Larsen Klaus. (2011). Continued Significant Effect of Physical Training as Treatment for Overuse Injury. The American Journal of Sport Medicine, 39, 2447-2451.
3) Weir, A., Veger, S., Van de Sande, H., Bakker, E., Jonge, S., Tol, J. (2008). A manual therapy technique for chronic adductor-related groin pain in athletes: a case series.. Scandinavian journal of medicine & science in sports, 19, 616-626.
4) Weir, A., Jansen, J., Keulen, J., Mens, J., Backx, F., Stam, H. (2010). Short and mid-term results of a comprehensive treatment program for longstanding adductor-related groin pain in athletes: A case series. Physical Therapy in Sport, 11, 99-103.
5) Weir, A., Jansen, J., Van de Port, I., Van de Sande, H., Tol, J., Backs, F. (2011). Manual or exercise therapy for long-standing adductor-related groin pain: a randomised controlled clinical trial. Manual Therapy, 16, 148-154.
6) Weir, A., Jansen, N., Dijkstra, S., Backx, F., Tol, J. (2013). Manual or exercise therapy for long-standing adductor-related groin pain: Mid-term follow-up of a randomised controlled trial. European Journal of Sports Medicine, 1, 39-46.
13 Tableau 3: illustration des étapes de sélection sur flowchart
3.3 Evaluation de la qualité méthodologique des articles
La grille McMaster Critical Review Form - Quantitative Studies de Law, M., Stewart, D., Pollock, N., Letts, L., Bosch, J., Westmorland, M. (1998) (Annexe 1) a été utilisée pour évaluer la qualité méthodologique des articles retenus (Tableau 4). Cette grille est tout à fait adaptée car il s’agit d’un outil pour les designs quantitatifs. De plus, elle est complète, claire et facile d’utilisation. La grille McMaster est composée de différents items : objectif de l’étude, la littérature sur l’état actuel de la question, le design, l’échantillon, les résultats, l’intervention, la conclusion et les implications pour la pratique. Dans un premier temps, la manière commune de répondre aux différents items de la grille a été convenue en consultant le guideline explicatif s’y rattachant. Les articles ont ensuite été évalués indépendamment. Pour terminer, une mise en commun des réponses a été faite afin d’être en accord sur les points ayant des résultats divergents. Finalement, la mise en place d’un système de pointage, avec un score maximum
14 de 13 points a été établi. Un point était donné si le critère était présent dans l’étude et 0 point si ce n’était pas le cas. Pour la notation de l’item « outcomes » et la première question de l’item « results », il a été convenu d’accorder 0,5 point si le critère était partiellement atteint. Il s’agit des seuls items pour lesquels cette nuance a été nécessaire. L’item du design est relevé indépendamment mais n’est pas inclus dans le score de l’évaluation puisqu’il est difficile, par simple avis subjectif, d’accorder un nombre de point variable selon les différents types d’étude. Dans l’item « intervention », la notion de « contamination » n’a pas été prise en compte car il s’agit d’un aspect qui n’est jamais mentionné dans les articles. Il n’existe pas de conclusion quant au totale des points dans le guide de la grille McMaster. Ainsi, afin de déterminer si l’article doit être retenu ou non, il a été décidé d’avance, d’exclure tout article n’ayant pas au minimum 60% des points (soit 7,8 points, arrondi à 8 points), au score total. Nous avons déterminé ce seuil dans le souci de retenir uniquement les études de bonne qualité.
La grille comprend aussi des questions ouvertes qui permettent de mettre plus facilement en évidence les biais et limites de l’article. Ces réponses d’ordre qualitatif ne sont pas prises en compte dans le score de l’évaluation de qualité des articles.
Tableau 4 : score des items et score total des articles
Items Articles O bj ec ti f (/ 1) L it té ra tu re ( /1 ) E ch an ti llo n (/ 2) O u tc o m es ( /2 ) In te rv en ti on ( /2 ) R és ul ta ts ( /4 ) C on cl us io n & Im pl ic at io ns ( /1 ) T ot al s co re ( /1 3) Hölmich et al. (1999) 1 1 2 1.5 2 3.5 1 12 Hölmich et al. (2011) 1 1 2 1.5 1 4 1 11.5 Weir et al. (2008) 1 1 2 2 2 3 1 12 Weir et al. (2010) 1 1 2 1 1 2 1 9 Weir et al. (2011) 1 1 2 1.5 2 4 1 12.5 Weir et al. (2013) 1 1 2 1 1 2.5 1 9.5
3.4 Extraction des données
Suite à l’analyse de la qualité méthodologique des articles retenus, l’extraction des données a été effectuée, en retenant les notions importantes concernant : les objectifs, échantillons, interventions, outils de mesure et résultats des articles (Annexe 2 et 5). L’extraction des données a été faite de manière individuelle, puis une comparaison a été réalisée afin d’éviter les erreurs de retranscription et de compréhension. En cas de désaccord, les informations ont été recherchées dans les textes des études. Enfin, des tableaux (Annexe 2 et 5) reprenant les données extraites de manière synthétique ont été élaboré.
15
4. Résultats
4.1 Qualité des articles retenus
Les articles retenus ont obtenus des scores allant de 9 à 12.5 sur un total de 13 points. Les items qui ont fait perdre des points à la plupart des articles se trouvent dans la section des outcomes.
Premièrement, la validité des outils de mesure a été évaluée à 0.5 point pour 4 des 6 articles. En effet, les outils de mesure n’ont pas tous une qualité métrique validée. Seuls deux articles ont obtenu la totalité du point (Weir et al., 2008 et 2010). Deuxièmement, la fiabilité n’a été atteinte que pour 4 articles. Pour les articles de Weir et al. (2010, 2013), les points n’ont pas été attribués ,ou que partiellement, puisque, dans les deux cas, une partie des résultats a été obtenu par téléphone.
L’item concernant l’intervention n’a été atteint que partiellement pour la moitié des articles. L’article de Weir et al. (2010) ne mentionne aucun évitement de co-intervention. Les articles de Hölmich et al. (2011) et de Weir et al. (2013), qui sont des études de suivi, ne donnent aucune information sur la présence ou non d’une intervention durant l’intervalle de temps entre l’étude primaire et secondaire. Dans la rubrique des résultats, l’étude de Weir et al. (2010) est la seule à ne pas avoir fourni de données concernant les patients ayant quitté le programme (drop-out). Les résultats de l’étude de Weir et al. (2013) n’aboutissent à aucune importance clinique. Les articles de Weir et al. (2008 et 2010) n’indiquent aucune significativité (p<0.05) quant aux résultats analysés. Pour terminer, les études de Hölmich et al. (1999) ainsi que Weir et al. (2013) ont partiellement retranscrit la significativité statistique des valeurs.
4.2 Design des articles
Quatre de nos articles sont des essais contrôlés randomisés (Hölmich 1999 et 2011, Weir 2011 et 2013) ; ils sont tous en simple aveugle, c’est-à-dire que seul l’examinateur ne sait pas quel traitement est administré, contrairement au patient et au praticien. Les essais randomisés contrôlés comparent un groupe intervention, qui reçoit le produit ou le traitement que l’on souhaite valider scientifiquement, à un groupe contrôle, qui lui reçoit un traitement placebo ou standard. Ils sont le gold standard en matière d’essai clinique, et représentent le plus haut niveau d’évidence : 1 (Haute Autorité de Santé, 2013). Les deux derniers articles sont des études de cas (case study). Ici, il s’agit d’études rétrospectives, c’est-à-dire qu’elles analysent les effets d’un traitement appliqué à une population à postériori, sans groupe contrôle et sans mesure au préalable. Le niveau d’évidence pour les études de cas est bas : 4 (Haute Autorité de Santé, 2013).
4.3 Présentation des articles
1. « Effectiveness of active physical training as treatment for long-standing adductor-related
groin pain in athletes : randomized trial. » (Hölmich et al., 1999)
L’objectif de l’étude est de comparer l’effet d’un programme, sur 8 à 12 semaines, d’entrainement actif (groupe actif) à un entraînement passif (sans élément actif), chez des athlètes présentant des douleurs d’aine chroniques liées aux adducteurs de hanche.
16 Les critères d’inclusion sont: homme, entre 18 et 50 ans, douleurs d’aine dues au sport depuis au moins deux mois, désirant continuer le sport au même niveau, douleurs à la palpation des tendons des adducteurs de hanche et/ou sur leurs insertions et douleurs à l’aine à l’adduction contre résistance. De plus, deux des quatre critères suivants doivent être présents :
- douleurs d’aine et rigidité des adducteurs de hanche le matin ou douleurs d’aine la nuit - douleurs d’aine à la toux ou à l’éternuement
- douleurs à la palpation à l’articulation de la symphyse pubienne
- augmentation de l’activité scintigraphique de l’os pubien, signes d’ostéite du pubis autour de la symphyse pubienne.
Les critères d’exclusion sont : hernie inguinale ou fémorale, problème de prostate ou troubles chroniques des voies urinaires, douleurs des vertèbres T10-L5 et leurs facettes, troubles malins, fracture du pubis ou des membres inférieurs, autres lésions empêchant le suivi complet des programmes d’entraînement, piégeage des nerfs, signes radiographiques d’arthrite de la hanche ou autres troubles de la hanche, bursite en région de l’aine et de la hanche.
Pour la population, 68 athlètes ont été répartis équitablement dans les deux groupes. Il y a eu 9 abondons (drop-outs) en cours d’étude (5 du groupe actif et 4 du groupe passif). Au final, 59 participants ont terminé le programme.
L’intervention du groupe actif comprend des cours supervisés en groupe de deux à quatre personnes (Annexe 3, panel 1), d’une durée de 90 minutes, trois fois par semaine, donnés par un physiothérapeute, et un programme d’exercices à exécuter en dehors des jours de traitements (Annexe 3, module 1 du panel 1). Les cours supervisés sont composés d’exercices de renforcement musculaire ciblés sur les adducteurs de hanche et d’un entrainement de coordination musculaire pour améliorer la stabilité posturale pelvienne. Le programme du groupe passif comprend des cours individuels sous supervision (Annexe 3, panel 2), d’une durée de 90 minutes, deux fois par semaine. Les cours individuels sont composés de techniques manuelles, d’électrothérapie, et d’exercices d’étirements. Les athlètes doivent pratiquer uniquement des étirements entre les jours de traitement.
Les outils de mesure sont :
1. Le temps pour un retour au sport au niveau pré-lésionnel, qui est mentionné uniquement pour le groupe actif
2. Le pourcentage de sportif reprenant le sport au niveau pré-lésionnel 3. La mesure de succès du traitement
17 2. « Continued significant effect of physical training as treatment for overuse injury, 8 to 12 years outcome of a randomized clinical trial. » (Hölmich et al., 2011)
Le but de l’étude est d’évaluer l’effet à long terme (8-12 ans) du traitement actif effectué dans l’étude primaire de Hölmich et al., 1999. La population est reprise de la première étude. Quarante-sept des 59 sujets de l’étude primaire ont participé à cette seconde étude, 23 du groupe passif et 24 du groupe traitement actif.
Il n’y a pas d’intervention. Un examen physique reprend l’ensemble des outils de mesure cités préalablement, à l’exception du temps pour un retour au sport au niveau pré-lésionnel.
3. « A manual therapy technique for a chronic adductor-related groin pain in athletes : a case serie. » (Weir et al., 2008)
L’objectif de l’étude est d’évaluer rétrospectivement l’efficacité de la méthode de thérapie manuelle développée par Pierre Van den Akker sur les douleurs d’aine chroniques liées aux adducteurs de hanche. La population est de 33 patients, traitée par la thérapie manuelle et évaluée dans un intervalle allant de 6-12 mois post-traitement. Sur les 33 sportifs, 30 ont donnés leur consentement. Les critères d’inclusion et d’exclusion sont proches de ceux de Hölmich et al. (1999).
Les critères d’inclusion sont: au minimum 2 mois de douleurs d’aine durant ou après le sport avec des douleurs localisées à l’insertion proximale des adducteurs de hanche, douleurs à la palpation de l’insertion proximale des adducteurs de hanche, douleurs à l’adduction contre résistance.
Les critères d’exclusion sont : suspicion d’hernie inguinale ou fémorale, inflammation de la prostate ou infection des voies urinaires, pathologie de la colonne lombaire, arthrose de hanche ou conflit de hanche, bursite, piégeage nerveux, instabilité ligamentaire du genou ou si présence d’un autre traitement effectué.
L’intervention est très détaillée. Premièrement, les muscles adducteurs de hanche sont réchauffés avec de la paraffine à 60°C enveloppée dans des draps appliqués à leur insertion proximale pendant 10 minutes, en position couchée et semi-pronation. Ensuite, le médecin du sport contrôle subjectivement la tension dans les adducteurs de hanche d’une main et, de l’autre, induit une abduction, rotation externe de hanche et une extension de genou depuis la position de semi-pronation. Il applique ensuite des mouvements circulaires afin d’obtenir un étirement maximal tolérable des adducteurs de hanche. Puis, toujours en position allongée, le compartiment des adducteurs de hanche est compressé par une main alors que l’autre replace le membre en légère flexion et adduction de hanche. Ce mouvement circulaire est suivi d’une compression d’environ 25 secondes et est répétée trois fois lors d’un traitement.
Deuxièmement, les athlètes doivent faire un jogging doux ou du vélo durant 5 minutes, suivi d’étirements des adducteurs de hanche des deux côtés, en position assise et debout, et tenu trois fois 30 secondes. A la suite des étirements, un bain chaud est pris durant 10 minutes.
18 Après 14 jours d’étirements, les athlètes reprennent leurs activités physiques et, si aucune gêne ou douleur n’est ressentie, ils peuvent reprendre la compétition. Si les douleurs persistent, l’intervention est répétée une deuxième et ultime fois.
L’outil de mesure utilisé est:
1. Le pourcentage de sportif reprenant le sport au niveau pré-lésionnel.
4. « Short and mid-term results of a comprehensive treatment program for longstanding adductor-related groin pain in athletes : a case series. » (Weir et al., 2010)
L’étude a pour but d’évaluer l’efficacité d’un protocole de traitement pour les douleurs d’aine chroniques liées aux adducteurs de hanche, élaboré par l’Association Royale de Football Hollandais (KNVB), à court et moyen terme (22 mois).
La population est composée de 44 participants répondant aux critères d’inclusion suivants : douleurs à la palpation de l’insertion proximale des adducteurs de hanche et douleurs à l’adduction contre résistance, des douleurs de plus de quatre semaines.
Les critères d’exclusion sont : douleurs aux tendons conjoints, pathologie de hanche, une lombalgie, infection des voies urinaires, infection de la prostate, troubles rhumatismaux, syndrome de piégeage nerveux, traitement de réhabilitation avec programme d’exercices actifs.
L’intervention est composée de 5 phases :
1ère phase : - Enseignement de l’athlète sur le mécanisme lésionnel, le traitement et le devoir d’arrêt de la compétition durant au minimum 3 semaines.
- Mobilisation de la hanche, de l’articulation sacro-iliaque et des lombaires, si besoin. - Exercices basiques de contrôle moteur du transverse de l’abdomen en utilisant la palpation et l’observation comme biofeedback ; interdiction d’effectuer des manœuvres de Valsalva. Le passage à la phase 2 est conditionnel à une contraction sélective du transverse, sans Valsalva, en gardant une respiration normale.
2ème phase : - Intégration de la contraction du transverse de l’abdomen dans les exercices de stabilité du tronc, évaluée par des tests d’endurance décrits par McGill, Childs et Lieberson (1999). - Combinaison des exercices de stabilisation du tronc avec une faible charge au niveau des adducteurs de hanche, en position assise et unipodal. Le passage à la phase 3 se fait si la faible charge est supportée sans douleur et si l’endurance en « pont » est satisfaisante.
3ème phase : - Stabilisation de toute la chaîne cinétique. Le nombre de répétitions est adapté à chacun selon la tolérance l’exercice sans douleur, les séries débutant à 3x15 répétitions.
19 - Reprise de la course si aucune douleur ou rigidité le lendemain d’un effort (nage ou vélo). Temps de départ à cinq minutes puis augmenté d’une minute à chaque période de course. Le passage à la phase 4 se fait si le squeeze test est indolore, le Thomas modifié est négatif, le Bent Knee Fall Out Test est normal et, enfin, si la course est possible durant 15 minutes sans douleur.
4ème phase : - Exercices d’agilité et exercices spécifiques au sport, à 30% de la capacité physique maximale. L’intensité est augmentée de 10-20% sous supervision d’un physiothérapeute en cas d’absence de douleur ou fatigue. Le passage à la phase 5 se fait si le sujet parvient à atteindre 80% de ses capacités maximales sans symptôme.
5ème phase : - Retour au sport progressif en commençant par les entraînements puis en allant jusqu’aux matchs, dans leur club respectif. Les athlètes sont encouragés à continuer les exercices des phases 3 et 4 durant toute cette dernière phase.
Les entraînements des 4 premières phases sont supervisés une fois par semaine par un physiothérapeute et effectués deux fois par semaine à domicile. Chaque session dure environ 90 minutes.
Les outils de mesure utilisés sont :
1. Le pourcentage de patients reprenant le sport au niveau pré-lésionnel. 2. Le temps pour un retour au sport au niveau pré-lésionnel.
5. « Manual or exercise therapy for long-standing adductor-related groin pain : a randomized
controlled clinical trial. » (Weir et al., 2011)
L’objectif de l’étude est de comparer une thérapie multimodale (groupe traitement) à un traitement actif (groupe contrôle), décrit par Hölmich et al. (1999), pour les douleurs d’aine chroniques liées aux adducteurs de hanche. La population se compose de 54 sportifs, répartis dans deux groupes, 25 dans le groupe actif et 29 dans le groupe multimodal.
Les critères d’inclusion sont proches de ceux utilisés par Hölmich et al. (1999) : patients de 18 à 50 ans, ayant des douleurs dues au sport depuis au moins 2 mois, douleurs d’aine pendant ou après l’activité physique, un désir de continuer le sport au même niveau, douleurs à la palpation à l’insertion proximale des adducteurs de hanche, douleurs à l’insertion des adducteurs de hanche lors d’une adduction contre résistance.
Les critères d’exclusion sont: hernie inguinale ou fémorale ou douleurs au-dessus des tendons conjoints, problème de prostate ou infection des voies urinaires, douleurs dans les vertèbres de T10-L5, une ostéoarthrite de hanche, syndrome de piégeage des nerfs, inhabilité à effectuer un programme de
20 traitement par activité physique, utilisation d’anticoagulant, instabilité du ligament collatéral médial homolatéral au genou.
L’intervention du groupe contrôle, reprend, dans une première partie, le même programme actif que celui utilisé par Hölmich et al. (1999), puis, dans la deuxième partie, un programme de retour à la course est pratiqué. Le groupe effectue les exercices sans supervision à raison de trois fois par semaine. L’intervention est composée de trois phases :
1) Au commencement, un physiothérapeute enseigne le panel 1 module 1 (Annexe 3). 2) Dès la troisième semaine, le physiothérapeute explique le panel 1 module 2 (Annexe 3). 3) A la sixième semaine, le physiothérapeute enseigne au patient le programme de retour à la
course (Annexe 4).
Le programme d’exercices dure au minimum 8 semaines et se termine quand le patient n’a plus de douleurs durant ou après l’effort ou lors de la course.
Le groupe traitement doit suivre un programme d’entrainement multimodal également composé de deux phases. La première partie consiste en l’application du protocole complet de Pierre Van den Akker tel que présenté dans l’étude de Weir et al. (2008). Et dans un deuxième temps, après 14 jours d’étirements indolores, le patient entreprend le programme de retour à la course (Annexe 4). Si les douleurs persistent, le traitement peut être répété une deuxième et ultime fois.
Les outils de mesures sont :
1. Le temps pour un retour au sport au niveau pré-lésionnel
2. Le pourcentage de patients reprenant le sport au niveau pré-lésionnel 3. La mesure du succès de traitement
6. « Manual or exercise therapy for long-standing adductor-related groin pain : mid-term follow-up of a randomized controlled clinical trial. » (Weir et al., 2013)
Le but de cette étude est de mesurer l’efficacité des protocoles de l’étude de Weir et al. (2011) à moyen terme (29 mois). Trente-neuf des 48 athlètes de l’étude ont répondu au questionnaire pour ce suivi : 17 du groupe contrôle et 22 du groupe intervention. Seuls 32 ont effectué l’examen physique.
Les outils de mesures sont :
1. le pourcentage de retour au sport au niveau pré-lésionnel 2. la mesure de succès du traitement
21 4.4 Outcomes
Les outils de mesure présentant les résultats sont :
i) Le temps pour un retour au sport, au niveau pré-lésionnel
ii) Le pourcentage de patients reprenant le sport au niveau pré-lésionnel iii) La mesure de succès du traitement
iv) L’impression globale subjective du patient
Les quatre outils de mesure sont évalués dans au moins deux de nos articles (Annexe 2 et 5). Pour chacun d’entre eux, les résultats sont présentés sous la forme de résultats primaires et secondaires. Les résultats primaires concernent l’ensemble des résultats, groupe intervention et groupe contrôle sans distinction. Ceci permet d’objectiver l’efficacité de l’intervention physiothérapeutique pour les douleurs d’aine chroniques liées aux adducteurs de hanche. Les résultats secondaires représentent la comparaison des résultats entre les études ainsi qu’entre les groupes intervention et contrôle d’une même étude. Afin de mettre en évidence l’intervention physiothérapeutique la plus efficace.
i) Temps de retour au sport au niveau pré-lésionnel Résultats primaires :
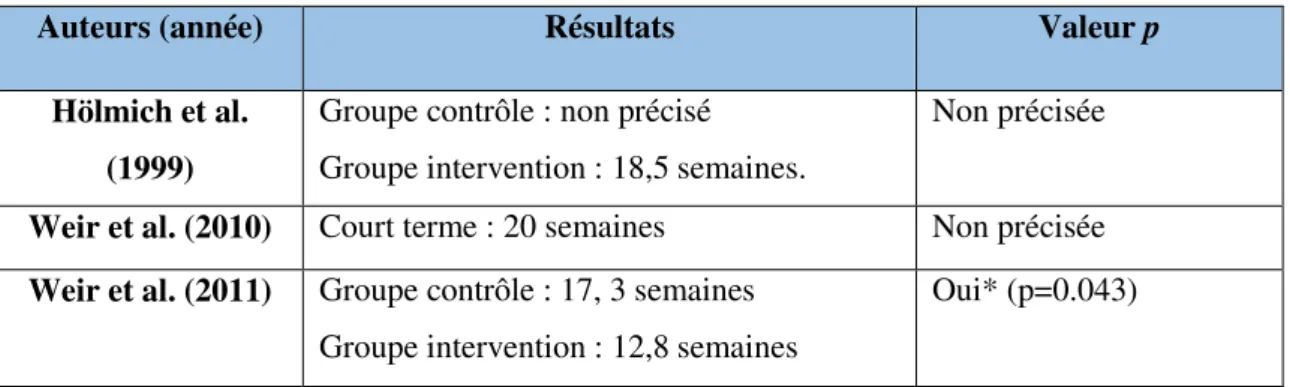
Les trois études utilisant cet outil de mesure montrent des résultats variant entre 12,8 et 20 semaines pour le temps de retour au sport au niveau pré-lésionnel (Hölmich et al. (1999) ; Weir et al. (2010) ; Weir et al. (2011)).
Résultats secondaires :
L’étude de Weir et al. (2011) obtient le temps le plus court de retour au sport avec 12,8 semaines pour son traitement multimodal (groupe intervention), tandis que son traitement actif standard (groupe contrôle) montre un retour au sport à 17,3 semaines. Ces auteurs sont les seuls à avoir fait une analyse statistique des résultats entre les deux groupes de traitement : la différence est statistiquement significative en faveur du groupe intervention (p=0.043). Les études d’Hölmich et al. (1999) et Weir et al. (2010) proposent chacun un traitement actif avec des temps de retour au sport à 18,5 et 20 semaines, respectivement. Ces deux études n’indiquent pas d’analyse statistique (Tableau 5).
Tableau 5 : résultats concernant le temps pour un retour au sport au niveau pré-lésionnel
Auteurs (année) Résultats Valeur p
Hölmich et al. (1999)
Groupe contrôle : non précisé Groupe intervention : 18,5 semaines.
Non précisée
Weir et al. (2010) Court terme : 20 semaines Non précisée Weir et al. (2011) Groupe contrôle : 17, 3 semaines
Groupe intervention : 12,8 semaines
Oui* (p=0.043)
22 ii) Le pourcentage de patients reprenant le sport au niveau pré-lésionnel
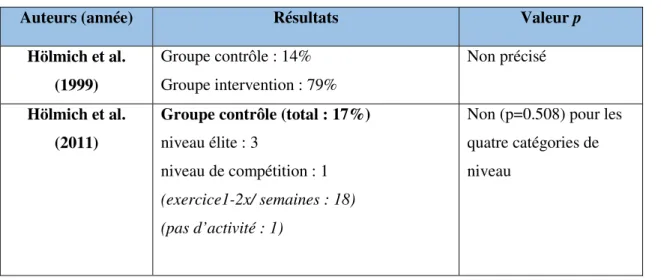
Résultats primaires :
Les résultats des six études intégrant cet outil de mesure varient de 14 à 86%. Le meilleur résultat, à 86% à court terme, provient de l’étude de Weir et al. (2010). A plus long terme, cette valeur passe à 64%. Les études d’Hölmich et al. (1999) et de Weir et al. (2013) montrent aussi de bons résultats pour leur groupe intervention avec respectivement 79 et 68% de patients reprenant le sport au niveau pré-lésionnel. Les autres études montrent de plus faibles pourcentages de retour au sport variant de 17 à 55% (Hölmich et al. 2011 ; Weir et al. 2008 ; Weir et al. 2011) (Tableau 6).
Résultats secondaires :
L’étude de Weir et al. (2010), avec son traitement de L’Association Royale de Football Hollandais (KNVB), obtient le meilleur résultat pour cet outil de mesure avec 86% des patients de retour au sport à court terme ; ce résultat passe à 64% à plus long terme. L’étude de Hölmich et al. (1999), avec son traitement actif du groupe intervention, obtient un pourcentage de retour au sport à 79% ; son programme passif du groupe contrôle n’obtient que 14% de retour au sport. Aucune analyse statistique de comparaison n’a été faite entre les deux groupes. Ensuite, Weir et al. (2013) montrent aussi un pourcentage intéressant de retour au sport avec 68% des patients pour le groupe intervention ; le résultat du groupe contrôle se situe à 47%. Leur analyse statistique de comparaison montre qu’il n’y a pas de différence statistiquement significative entre les deux groupes (p=0.184). Les études de Weir et al. (2008 et 2011) donnent des résultats variant entre 50 et 55%. Weir et al. (2011) ont fait une analyse statistique de comparaison entre les deux groupes et les résultats se sont avérés non significatives (p=0.78). Enfin, l’étude de Hölmich et al. (2011) obtient des pourcentages de retour au sport bas de 21% pour le groupe intervention et 17% pour le groupe contrôle. Le détail des calculs de pourcentages pour l’étude de Hölmich et al. (2011) est précisé ci-après, dans la discussion des outcomes et outils de mesure.
Tableau 6 : résultats concernant le pourcentage de patient reprenant le sport au niveau pré-lésionnel
Auteurs (année) Résultats Valeur p
Hölmich et al. (1999) Groupe contrôle : 14% Groupe intervention : 79% Non précisé Hölmich et al. (2011)
Groupe contrôle (total : 17%) niveau élite : 3
niveau de compétition : 1 (exercice1-2x/ semaines : 18) (pas d’activité : 1)
Non (p=0.508) pour les quatre catégories de niveau
23 Groupe intervention (total : 21%)
niveau élite : 1
niveau de compétition : 4 (exercice1-2x/ semaines : 16) (pas d’activité : 3)
Weir et al. (2008) 50% Non précisé
Weir et al. (2010) Court terme : 86% Moyen terme : 64 %
Non précisé
Weir et al. (2011) Groupe contrôle : 55% Groupe intervention : 50%
Non (p=0.78)
Weir et al. (2013) Groupe contrôle : 47% Groupe intervention : 68%
Non (p = 0.184)
*Résultats statistiquement significatifs (p<0.05) iii) Mesure de succès du traitement
Afin de faciliter le report des résultats de cet outil de mesure, seule la mention de niveau « excellent » est retenue. Elle est le meilleur résultat correspondant à cet outil de mesure.
Résultats primaires :
Quatre des études évaluent cet outil de mesure. Les résultats pour la cotation « excellent » varient entre 12 et 68%. C’est le traitement actif d’Hölmich et al. (1999) qui obtient 68% de cotation maximale pour le groupe intervention ; ce chiffre diminue lors de l’étude de suivi d’Hölmich et al. (2011), en atteignant 50%. Les résultats des autres études montrent des chiffres moins élevés, variant entre 12 et 35% (Hölmich et al. ,1999 (groupe contrôle) ; Hölmich et al. ,2011 (groupe contrôle) ; Weir et al., 2011 ; Weir et al., 2013).
Résultats secondaires :
C’est le groupe actif de l’étude d’Hölmich et al. (1999) qui montre le meilleur résultat avec 68% comparé au groupe contrôle indiquant 12%. Cette différence est statistiquement significative entre les deux groupes (p=0.001). Dans le suivi de l’étude de Hölmich et al (2011), les résultats des groupes intervention et contrôle passent à 50 et à 22%, respectivement, avec une différence toujours significative (p = 0.047).
Les résultats des traitements de Weir et al. (2011) sont de 27% pour le groupe intervention et 23% pour le groupe contrôle, avec une différence non significative entre les deux groupes (p=0.72). Enfin, pour l’étude de Weir et al. (2013), les résultats des groupes intervention et contrôle sont de 23% et de 35%, respectivement. Aucune analyse statistique de comparaison n’a été faite (Tableau 7).
24 Tableau 7 : résultats concernant la mesure de succès du traitement
Auteurs (année) Résultats Valeur p
Hölmich et al. (1999) Groupe contrôle (N=34) excellent : 4 (12%) bien : 6 (18%) passable : 6 (18%) pauvre : 18 (52%) Groupe intervention (N=34) excellent : 23 (68%) bien: 2 (6%) passable : 3 (9%) pauvre : 6 (17%) Oui* (p= 0.001) Hölmich et al. (2011) Groupe contrôle (N=23) Excellent : 5 (22%) bien : 13 (56%) passable : 3 (13%) pauvre : 2 (9%) Groupe intervention (N=24) excellent : 12 (50%) bien : 9 (38%) passable : 3 (12%) pauvre : 0 Oui* (p=0.047)
Weir et al. (2011) Groupe contrôle (N=25) excellent : 5 (23%) bien : 7 (32%) passable : 4 (18%) pauvre : 6 (27%) Groupe intervention (N=29) excellent : 7 (27%) bien : 7 (27%) passable : 1 (4%) pauvre : 11 (42%) Non (p=0.72)
25 Weir et al. (2013) Groupe contrôle (N= 17)
excellent : 6 (35%) bien : 2 (12%) passable : 2 (12%) pauvre : 7 (41%) Groupe intervention (N = 22) excellent : 5 (23%) bien: 10 (45%) passable : 1 (5%) pauvre : 6 (27%) Non précisé
*Résultats statistiquement significatifs (p<0.05)
iv) Impression globale subjective du patient
Afin de faciliter le report des résultats de cet outil de mesure, seules les cotations de mention « beaucoup mieux » sont retenues. Il s’agit de la meilleure cotation pour cet outil de mesure.
Résultats primaires :
Les résultats se situent à 76% de patients allant « beaucoup mieux », à court terme, après le traitement de l’étude de Hölmich et al. (1999). Pour le long terme, l’étude de suivi de Hölmich et al. (2011) atteint 67% de patients estimant aller « beaucoup mieux » (Tableau 8).
Résultats secondaires :
L’efficacité du traitement actif selon Hölmich et al. (1999) permet une amélioration statistiquement significative (p=0.006), avec 76% de patients allant « beaucoup mieux » après le traitement intervention, comparé au groupe contrôle atteignant 44%. A long terme, dans l’étude de suivi d’Hölmich et al. (2011), 67% des athlètes du groupe intervention mentionnent aller « beaucoup mieux » alors que le groupe contrôle ne compte que 44%. La différence entre les deux groupes n’est pas statistiquement significative (p=0.126).
26 Tableau 8 : résultats concernant l’impression globale subjective du patient
Auteurs (année) Résultats Valeur p
Hölmich et al. (1999) Groupe contrôle (N= 34) beaucoup mieux : 13 (44%) mieux : 14 (46%) pas mieux : 3 (10%) Groupe intervention (N=34) beaucoup mieux : 22 (76%) mieux :7 (24%) Oui* (p = 0.006)
Hölmich et al. (2011) Groupe contrôle (N=23) beaucoup mieux : 10 (44%) mieux : 6 (26%) pas mieux : 7 (30%) Groupe intervention (N=24) beaucoup mieux : 16 (67%) mieux : 4 (17%) pas mieux : 4 (17%) Non (p= 0.126)
27
5. Discussion
Dans ce chapitre, la discussion concernera d’abord les divergences sur la population, les interventions puis les outcomes et les outils de mesures des articles analysés. Il y aura ensuite une interprétation des résultats primaires et secondaires, avant de les confronter à la littérature. Puis, les limites et difficultés rencontrées lors de ce travail seront précisées. Ensuite, nous aborderons les pistes possibles pour de futures recherches. Puis, les implications cliniques de nos résultats seront présentées.
5.1 PIO
5.1.1 Population
Afin de s’assurer de l’homogénéité de la population générale de ce travail, une comparaison entre les différents articles a été effectuée. Celle-ci porte sur les caractéristiques suivantes : âge, proportion homme/femme, sport pratiqué, fréquence de la pratique sportive avant la prise en charge, comportement initial de la douleur (aiguë ou progressive), atteinte uni ou bilatérale, durée des douleurs d’aine avant la prise en charge, durée d’absence au sport due aux douleurs d’aine, comportement du patient face à ses douleurs d’aine (arrêt, diminution ou maintien de l’activité sportive), taille de l’échantillon, critères d’inclusion et exclusion (Annexe 6).
Les caractéristiques sont passablement similaires et démontrent une certaine homogénéité au sein de la population générale de ce travail. Les quelques divergences mises en évidence sont mentionnées ci-après.
La moyenne d’âge est un facteur variant entre les articles. En effet, l’étude de Weir et al. (2008) obtient la moyenne d’âge la plus basse avec 20.5 ans, alors que l’étude de Hölmich et al. (2011) concerne une population d’âge moyen de 42.8 ans pour le groupe contrôle. Cette large différence est due principalement au fait que l’article de Hölmich et al. (2011) est une étude de suivi sur 8 à 12 ans. En effet, la population de l’étude primaire (Hölmich et al. 1999) a une moyenne d’âge de 30 ans. Ces différences d’années sont à tenir en compte puisque les processus physiologiques et les contextes sociaux ainsi que professionnels ne sont pas identiques selon l’âge.
Le nombre d’athlètes atteints bilatéralement varie également entre 15% et 44%. Ces deux valeurs se réfèrent à l’étude de Hölmich et al. (1999) pour les groupes intervention et contrôle respectivement. Cette différence est statistiquement significative entre les deux groupe (p = 0.008).
La durée des douleurs d’aine obtient également des valeurs diverses, entre 32 semaines pour l’étude de Weir et al. (2011) et 41 semaines pour celle de Hölmich et al. (1999). L’étude de Weir et al. (2010) présente les résultats différemment : une majorité de la population (30%) a souffert de symptômes durant plus de 52 semaines. Il ne s’agit donc pas de moyenne calculée au sein de la population, comme tous les autres articles, mais de pourcentage par classification en termes de nombre de semaines. C’est pourquoi, il est difficile de comparer les valeurs de cette dernière étude.
Le temps d’absence au sport dû aux douleurs d’aine s’étend entre 8 et 16 semaines. En effet, les études de Weir et al. (2008 et 2011) mentionnent 8 semaines d’arrêt du sport à cause des symptômes, alors que