UNIVERSITE MOHAMMED V- SOUISSI
FACULTE DE MEDECINE ET DE PHARMACIE -RABAT-
ANNEE: 200 THESE N°:
L
L
e
e
s
s
p
p
s
s
e
e
u
u
d
d
a
a
r
r
t
t
h
h
r
r
o
o
s
s
e
e
s
s
d
d
u
u
f
f
é
é
m
m
u
u
r
r
(
(
a
a
p
p
r
r
o
o
p
p
o
o
s
s
d
d
e
e
3
3
5
5
c
c
a
a
s
s
)
)
THESE
Présentée et soutenue publiquement le :………..
PAR
Mlle. Mounia BOUKHARI
Née le 21 Décembre 1979 à RabatPour l'Obtention du Doctorat en
Médecine
MOTS CLES Fémur – Pseudarthrose – Col – Diaphyse fémorale – Extrémité inférieure.
JURY
Mr. M. S. BERRADA PRESIDENT
Professeur de Traumatologie Orthopédie
Mr. M. KHARMAZ RAPPORTEUR
Professeur de Traumatologie Orthopédie Mr. My. R. MOUSTAINE
Professeur de Traumatologie Orthopédie
Dédicac
es
A Mon Défunt Père
Ce travail est dédié à mon défunt papa ,si j’y
suis arrivée c’est grâce à toi, tu as toujours été fier
de moi , tu t’es dévoué toute ta vie pour tes deux
enfants ,tu me soutenais , tu m’encourageais , tu
me gâtais .
Tu n’es peut être pas parmi nous aujourd’hui,
mais je sais que ton âme y est !
Tu me manques papa,
A ma chère maman
Tous les mots du monde ne suffiraient pour
exprimer ma gratitude envers toi, tu as consacré ta
vie à ta petite
famille, tu m’as accompagné durant
toutes ces années, je te dédie ce travail en guise
de remerciement pour tout ce que tu as fait et ce
que tu fais pour moi, j’espère que tu es fière de
moi maman.
Que Dieu te protège !
A mon frère Rachid
Eh oui ! J’y suis arrivée ! Merci pour tout ce que
tu m’as offert. Tout le monde souhaiterait avoir un
frère comme toi, je te souhaite tout le succès du
monde, tout le bonheur que tu mérites et j’espère
que ta femme saura prendre soin de toi.
A toute ma famille, à mes amis,
Malak
avec qui
j’ai partagé tous mes moments de joie mais aussi
de détresse au cours des préparations,
Mouna
qui
passe la moitié de sa vie au téléphone, fais
attention à tes oreilles...,
Nadia
le grand cœur,
Tamim
le grand stressé,
Lamiaa
la zen, à
Rico...
.
Et A toutes les personnes qui m’ont
accompagnée durant ces années,
Remerciem
ents
A notre maître et président de thèse
Monsieur le professeur
M.S BERRADA
Professeur agrégé de traumatologie -
orthopédie
Vous nous avez fait un grand honneur en
acceptant aimablement la présidence de notre
thèse, nous vous sommes très reconnaissants.
Veuillez accepter, Monsieur l’expression de
notre profond respect et notre sincère estime.
A notre maître et rapporteur de thèse
Monsieur le professeur
M.KHARMAZ
Professeur agrégé de traumatologie -
orthopédie
Vous nous avez fait l’honneur de nous encadrer
dans notre sujet de thèse.
Nous vous remercions pour votre disponibilité
et votre confiance.
Veuillez trouver ici, Monsieur, l’expression de
notre haute considération et notre profond respect.
A notre maître et juge de thèse
Monsieur le professeur
A.ABBASSI
Professeur agrégé de chirurgie réparatrice
et plastique
Nous vous sommes très reconnaissants d’avoir
accepté de juger notre travail.
Vous
nous
avez
reçu
avec
beaucoup
d’amabilité
Veuillez trouver, cher maître, l’expression de
notre profond respect et nos plus sincères
remerciements.
A notre maître et juge de thèse
Monsieur le professeur
M.R MOUSTAINE
Professeur agrégé de traumatologie -
orthopédie
Nous vous remercions vivement pour l’intérêt
que vous avez voulu accorder à notre travail, en
acceptant de siéger dans notre jury de thèse.
Veuillez accepter, Monsieur, l’expression de
notre respect et de notre gratitude.
INTRODUCTION ... 1
MATERIEL ET METHODE ... 3
RESULTATS ... 11
DISCUSSION ... 22
CONCLUSION ... 78
RESUME ... 80
BIBLIOGRAPHIE ... 83
Introductio
n
Le terme de pseudarthrose désigne l'état d'un foyer de fracture dans lequel tout processus de cicatrisation est arrêté. C’est une véritable cicatrisation indépendante des deux extrémités osseuses. (1)
Il s’agit d’une complication classique des fractures des os longs.
Plusieurs facteurs mécaniques et biologiques sont incriminés dans sa survenue.
L’évolution des techniques d’ostéosynthèses des fractures du fémur devrait faire régresser son incidence, cependant, la pseudarthrose reste la complication la plus redoutable après l’infection, compte tenu de son pronostic.
C’est une maladie de longue durée aux conséquences fonctionnels et sociales lourdes.
Son traitement, en pleine expansion, dépendra de plusieurs facteurs à savoir le type de la pseudarthrose et son siége sur le fémur.
A travers 35 cas de pseudarthroses du fémur recensés entre 2000 et 2007 à la clinique universitaire de traumatologie orthopédie du centre hospitalier universitaire Ibn SINA de Rabat, nous avons essayé d’éclaircir leurs différentes étiologies , leurs moyens de diagnostique et enfin les différentes indications thérapeutiques.
Matériel et
Méthodes
Notre travail est une étude rétrospective réalisée au sein de la clinique universitaire de traumatologie et d’orthopédie de l’hôpital Avicenne de Rabat,
Nous avons réalisé une étude sur 35 dossiers archivés de pseudarthrose du fémur dont 14 cas concernant le col fémoral, 20 cas la diaphyse fémorale et 1 cas intéressant l’extrémité inférieure du fémur.
L’ensemble des paramètres étudié dans ce travail a été résumé sous forme d’une fiche d’exploitation comme suit :
1/ Données épidémiologiques :
L’âge et le sexe permettent d’avoir une analyse épidémiologique.
2/ Circonstances de survenue du traumatisme initial : - Chute
- Accident de la voie publique
3/ Type de la fracture initiale :
Nous avons utilisé différentes classifications que nous allons détailler par la suite.
4/ Traitement initialement instauré : - Ostéosynthèse interne
- Ostéosynthèse externe
5/Type de la pseudarthrose :
- Lâche ou serrée pour la pseudarthrose du col du fémur.
- Septique ou aseptique, hypertrophique ou atrophique pour la diaphyse et l’extrémité inférieure du fémur.
6/ Etiologie de la pseudarthrose : - négligence
- ostéosynthèse défectueuse - nécrose et suppuration
7/ Temps d’évolution vers la pseudarthose: Evalué en mois
8/ Traitement de la pseudarthrose :
Différents traitements instaurés à chaque segment du fémur.
Age Sexe Traum.
Initial Type de fracture
Traitement
initial Type de PS Etiologie
Etat de la tête Ancienneté de la PS Traitement de la PS Evolution 30 M AVP -fr F fémur - jonct. ⅓ sup+moy - 3° fragment PV PS aseptique
hypertrophique Torsion PV 3 mois ECM+GCS
-recul 8 mois -bonne consolidation -douleur 34 M AVP -fr F fémur - ⅓ moy -trait transversal PV PS aseptique
Atrophique Torsion PV 14 mois ECM
-recul 3 mois -Echec traitement 32 M Chute -fr F fémur -⅓ moy - trait oblique PV PS aseptique
Atrophique PV cassée 12 mois PV+DOM+GCS
-recul 9 mois -bonne consolidation
43 M AVP
- fr O fémur stade 2 -jonct ⅓ moy+ inf -trait oblique
FE puis PV
PS septique
hypertrophique PV courte 16 mois FE+ATB
-recul 9 mois -échec traitement 30 M AVP - fr F fémur - jonct. ⅓ sup+moy -double étage ECM PS aseptique hypertrophique Torsion du clou 9 mois PV+GCS - bonne consolidation 23 M chute - fr O stade 3 -⅓ moy -trait oblique FE PS septique atrophique Suppuration
nécrose 3 mois FE+GCS
ECM+GCS après assèchement infection -consolidation à 8 mois - raideur genou 20 F AVP - fr O stade 2 -⅓ moy -trait transversal PV PS septique
hypertrophique PV cassée 4 mois FE
-PV+GCS+DOM (6mois après assèchement infection) -échec du traitement 38 M AVP -fr F fémur
- jonct. ⅓ moy+inf ECM PS aseptique Torsion du 6 mois ECM
-recul 5mois
36 M AVP
- fr F fémur -⅓ sup
-trait transversal
PV PS aseptique
hypertrophique PV courte 10 mois PV+DOM+GCS
-recul 9mois -bonne consolidation 40 M AVP -Fr F fémur -⅓ moy -complexe avec 3°fragment ECM PS aseptique
hypertrophique Clou court 8 mois
ECM verrouillé+DOM+ GCS -recul 4mois -bonne consolidation 44 M Chute -fr O stade 3 - ⅓ moy
-trait transversal FE+parage
PS septique atrophique Défaut de montage 7 mois ECM+GCS(2mois après ablation de séquestre et de fongisité) -recul 6mois -bonne consolidation 58 F AVP -fr F fémur -⅓ moy -trait transversal PV PS aseptique atrophique Vis insuffisants 24 mois ECM verrouillé+ GCS -recul 7mois -bonne consolidation -raideur du genou 35 M AVP -Fr O stade 2 -jonct ⅓moy+inf -trait transversal PV PS septique
hypertrophique PV cassée 8 mois
PV+GCS+ DOM -recul 6 mois -diminution force musculaire 39 M AVP -fr F fémur -⅓ moy -trait transversal PV PS aseptique
hypertrophique PV cassée 9 mois ECM
-recul 4 mois -bonne consolidation 20 M AVP -fr F fémur - jonct ⅓ sup+moy - trait oblique PV PS aseptique
hypertrophique PV trop rigide 6 mois
ECM simple+DOM+GCS -recul 3mois -bonne consolidation 17 M AVP - fr F fémur
- jonct ⅓moy+inf ECM PS aseptique
hypertrophique Clou cassé 9 mois PV+GCS
-recul 8mois
54 M AVP - fr O fémur stade 3 - ⅓ moy -3° fragment FE puis PV PS septique
atrophique PV courte 13 mois
FE+ablation de fongisité purulente
-PV+DOM+GCS (1an après assèchement infection) -échec traitement 77 M Chute - fr F fémur -⅓ moy - trait spiroïde PV PS aseptique
atrophique PV démontée 6 mois ECM+GCS
-recul 8 mois -trouble trophiqu 33 M AVP -fr F fémur - ⅓ moy - trait transversal ECM PS aseptique hypertrophique Torsion du
clou 24 mois ECM+GCS
-consolidation en cours 49 M AVP -fr O stade 2 -⅓ moy - trait oblique FE PS septique atrophique Suppuration nécrose 3 mois FE+GCS+ nécrosectomie -ECM+GCS (après assèchement infection) -consolidation en cours 38 M Chute -garden 4 -Pauwells 2 -déplacement moy. -transcervicale Pas de
traitement serrée négligence viable 7 mois
Ostéotomie de valgisation 30 ° -recul 12mois -bonne consolidation 64 F Chute -garden 3 -Pauwells 3 -déplacement moy. -basi cervicale Pas de
traitement lâche négligence viable 6 mois PTH
-recul 5mois -bonne évolution 70 F Chute -garden 4 -Pauwells 3 -déplacement moy. -transcervicale Pas de
traitement lâche négligence viable 7 mois PTH
-recul 3mois -bonne évolution
74 F Chute garden 3 -Pauwells 3 -déplacement moy. -sous capitale Pas de
traitement lâche négligence viable 16 mois PTH
-recul 6mois -bonne évolution 54 M Chute -garden 1 -Pauwells 2 -déplacement moy. -transcervicale Pas de traitement serrée Ostéosynthèse
défectueuse viable 7 mois
Ostéotomie de valgisation 30 ° -recul 18mois -bonne consolidation 74 F Chute -garden 4 -Pauwells 2 -déplacement grd.. -transcervicale Pas de
traitement lâche négligence viable 6 mois PTH
-recul 9mois -bonne évolution 72 F Chute -garden 3 -Pauwells 3 -déplacement moy. -transcervicale Pas de
traitement lâche négligence viable 14 mois PTH
-recul 3mois -bonne évolution 51 M Chute -garden 2 -Pauwells 2 -déplacement moy. -transcervicale Pas de
traitement lâche négligence nécrosée 12 mois PTH
-recul 5mois -bonne évolution 80 F AVP -garden 4 -Pauwells 3 -déplacement grd. -basi cervicale Pas de
traitement lâche négligence nécrosée 7 mois PTH
-recul 10mois -bonne évolution
75 M AVP -garden 2 -Pauwells 3 -déplacement moy. -transcervicale Vissage serrée Ostéosynthèse Défectueuse+ Infection nécrosée 18 mois PTH -recul 2ans -bonne évolution 40 M Chute -garden 2 -Pauwells 2 -non déplacée. -basi cervicale
Vissage serrée Fracture sur
matériel viable 4 mois Greffe pédiculée
Recul 2 mois - bonne évolution 70 F Chute -garden 4 -Pauwells 2 -déplacement moy. -basi cervicale Pas de
traitement lâche négligence viable 7 mois PTH
-recul 10mois -bonne évolution 75 F Chute -garden 4 -Pauwells 3 -déplacement moy. -basi cervicale Pas de
traitement lâche négligence viable 8 mois PTH
-recul 3 ans -bonne évolution 77 F Chute -garden 4 -Pauwells 3 -déplacement moy. -transcervicale Pas de
traitement serrée négligence viable 7 mois PTH
-recul 14 mois -bonne évolution
73 F Chute supracondylienne PV aseptique PV cassée 12 mois Plaque en cuillère+ GCS
Consolidation en cours
PV : plaque vissée
AVP : accident de voie publique
PS : pseudarthrose
F : fermée
GCS : Greffe corticospongieuse
DOM : décortication ostéomusculaire
FE : fixateur externe
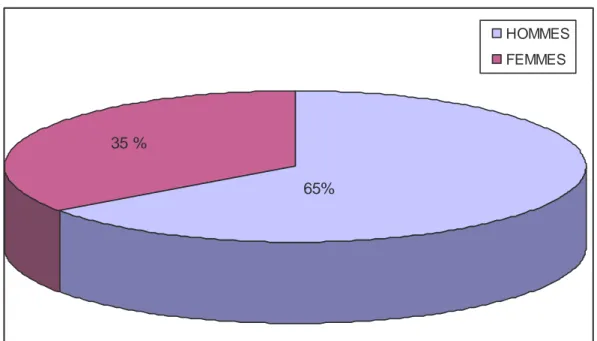
1/ SEXE :
Notre étude a intéressé 35 patients dont 23 hommes et 12 femmes.
Les hommes représentent donc 65% et les femmes 35% avec un sexe ratio de 1,9. (Figure 1).
35 %
HOMMES FEMMES
65%
Figure 1 : Répartition selon le sexe
2/ AGE :
L’âge moyen de nos patients était de 49 ans avec des extrêmes allant de 17 à 80 ans.
La figure qui suit (figure 2) schématise les différentes tranches d’âge des patients avec une nette prédominance de 30 à 39 ans et de 70 à 79 ans.
1 3 10 5 4 1 11 0 2 4 6 8 10 12 10 à 19 20 à 29 30 à 39 40 à 49 50 à 59 60 à 69 70 à 79 .
Figure 2 : Répartition selon les tranches d’âge.
3/ CIRCONSTANCES DU TRAUMATISME INITIAL :
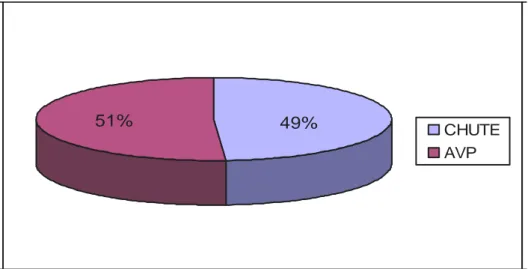
Les 2 principales étiologies sont la chute et les accidents de la voie publique :
- 17 patients ont été victimes d’une chute soit 49 % avec 53% ayant une tranche d’âge entre 70 et 79 ans.
- 18 patients ont été victimes d’AVP soit 51% avec 44% ayant une tranche d’âge entre 30 et 39 ans.
49% 51%
CHUTE AVP
Figure 3 : Répartition selon l’accident causal.
4/ FRACTURE INITIALE :
Dans ce chapitre, on détaillera chaque segment du fémur à part. a – col du fémur :
Nous avons recensé 14 cas de pseudarthroses du col du fémur soit 40% de la totalité des patients.
Nous nous sommes référés à la classification de GARDEN ET PAUWELS qu’on détaillera dans notre travail.
GARDEN
-7 fractures Garden IV soit 50%. -3 fractures Garden III soit 21%. -3 fractures Garden II soit 21%. -1 fracture Garden I.
PAUWELS
- 8 fractures Pauwels III soit 57%. - 6 fractures Pauwels II soit 43%. SIEGE
- 8 fractures étaient de siège transcervicale soit 57%. - 5 fractures étaient basicervicale soit 35%.
- Une seule fracture était de siège sous capitale. b- Diaphyse fémoral e:
Nous avons recensé 20 cas de pseudarthroses de la diaphyse fémorale soit 57% de la totalité des patients.
TYPE
Parmi les 20 cas recensées ,13 fractures étaient fermées soit 65% et 7 fractures étaient ouvertes soit 35%.
SIEGE :
Une majeure partie des fractures était située au niveau du tiers moyen de la diaphyse fémorale. Nous avons noté les différents pourcentages calculés :
- 12 fractures du 1/3 moyen soit 60% - 1 fracture du 1/3 supérieur soit 5%
- 3 fractures de la jonction 1/3 sup 1/3 moy soit 15% - 4 fractures de la jonction 1/3 moy 1/3 inf soit 20%
TRAIT DE FRACTURE :
Le trait de fracture était simple dans la majorité des cas recensés. - Simple : 15 soit 75%
Transversal : 8 soit 54% Oblique : 5 soit 33% Spiroide : 2 soit 13%
- Complexe : 5 soit 25% 3ème fragment 3 soit 60% Double étage : é soit 40%
c- Extrémité inférieure du fémur :
Nous n’avons recensé qu’un seul cas de pseudarthrose d’extrémité inférieure du fémur, il s’agit d’une fracture supra condylienne simple stade I de la SOFCOT.
5/ TRAITEMENT INITIAL : a- Col fémoral :
Les fractures du col de notre série n’ont bénéficié de traitement que dans 22% des cas :
Vissage : 3 cas soit 22% Pas de traitement : 11 cas soit 78%
b- Diaphyse fémorale :
Les différents traitements utilisés pour les fractures de la diaphyse fémorale sont la plaque vissée PV, l’enclouage centromédullaire ECM et le fixateur externe FE.
La moitié des patients a bénéficié d’ostéosynthèse interne par plaque vissée.
Nous avons noté ci-dessous les différents pourcentages calculés : PV : 10 cas soit 50%
ECM : 5 cas soit 25% FE : 3 cas soit 15%
FE puis PV : 2 cas soit 10% c- Extrémité inférieure fémur :
Le seul cas recensé a été traité initialement par plaque vissée
6/ ETIOLOGIES DE LA PSEUDARTHROSE :
L’imperfection de l’ostéosynthèse serait l’étiologie la plus marquante dans notre série suivie de la négligence du patient et enfin de la nécrose et suppuration.
- Négligence : 11 cas soit 31%
- Imperfection de l’ostéosynthèse : 22 cas soit 62% - Nécrose et suppuration : 2 cas soit 6%
7/ TYPE DE LA PSEUDARTHROSE : a- Col fémoral :
Serrée : 5 cas soit 36% Lâche : 9 cas soit 64%
b- Diaphyse fémorale :
Notons que 100% des fractures fermées ont évolué vers une pseudarthrose aseptique et 100% des fractures ouvertes ont évolué vers une pseudarthrose septique.
Aseptique : 13 cas soit 65% dont 61% de pseudarthroses hypertrophiques et 39% de pseudarthroses atrophiques.
Septique : 7 cas soit 35% dont 43% pseudarthroses hypertrophiques et 57% de pseudarthroses atrophiques.
c- Extrémité inférieure du fémur :
Le seul cas recensé est une pseudarthrose aseptique.
8/ TEMPS D’EVOLUTION VERS LA PSEUDARTHROSE :
Dans notre série, le temps moyen d’évolution vers la pseudarthrose était de 11 mois.
9/ TRAITEMENT CHIRURGICAL DE LA PSEUDARTHROSE : a- Col fémoral :
OSTEOTOMIE DE VALGISATION : 2 cas soit 14% PTH : 11 cas soit 78% GREFFE PEDICULEE : 1 cas soit 8%
b- Diaphyse fémorale : Aseptique :
Enclouage centromédullaire : 9 cas soit 69% associé à une greffe corticospongieuse ou décortication ostéomusculaire
Plaques vissées : 4 cas soit 31% associé à une greffe corticospongieuse ou décortication ostéomusculaire
Septique :
Fixateur externe : 5 cas soit 72%
Enclouage centromédullaire associé à une greffe corticospongieuse: 1 cas soit 14% après asséchement du foyer infectieux.
Plaque vissée associée à une greffe corticospongieuse et une décortication ostéomusculaire : 1 cas soit 14% après assèchement du foyer infectieux.
c- Extrémité inférieure du fémur :
Le cas recensé a été traité par plaque en cuillère et greffe cortico spongieuse
10/ EVOLUTION
Les patients ont été suivis avec un recul moyen de 11 mois . a- Col fémoral :
Ostéotomie de valgisation : notons d’abord que nos 2 patients traités par OV ont bien consolidé.
Sur le plan fonctionnel, nous avons utilisé la cotation chiffrée de la hanche de Merle d’Aubigné qui a donné les résultats suivants.
Un patient côté à 16 considéré comme bon résultat et un patient côté à 14 considéré comme résultat passable.
Prothèse totale de la hanche :
La tête fémorale est nécrosée chez 3 patients soit 27% des cas.
Sur les 11 patients traités par PTH, 9 d’entre eux côtés à 15 considérés comme bon résultat et 2 côtés à 13 considérés comme résultat passable.
Greffe pédiculée :
Le seul patient traité par greffe pédiculée a eu de bons résultats fonctionnels
b- Diaphyse fémorale :
Pour évaluer nos résultats, nous nous sommes basés sur un ensemble de critères que nous allons développer par la suite dans notre travail .
L’évolution a été marquée par une bonne consolidation chez 14 de nos patients alors que 2 sont encore en cours.
Malheureusement, le traitement initial a échoué chez 4 de nos patients (3 pseudarthroses septiques contre 1 pseudarthrose aseptique) dont 2 ont été réopérés une 2ème fois avec un résultat fonctionnel médiocre.
c- Extrémité inférieure du fémur :
*
DEFINITION
(16) :La pseudarthrose est définie par l’absence de cal unitif et indolore au-delà des délais normaux. Il est classique de parler de retard de consolidation avant la fin du 6ème mois et de pseudarthrose au-delà.
D’ailleurs dans notre étude le temps moyen d’évolution vers la pseudarthrose était de 11 mois.
Aucune des localisations fracturaires n’est à l’abri de cette complication tardive, même si le tissu spongieux est plus apte à la consolidation.
D’ailleurs dans notre travail nous avons pu recensé 35 cas confondus de pseudarthrose du col, de la diaphyse et de l’extrémité inférieure du fémur.
1° Col fémoral : (2)
Les fractures du col de fémur sont des fractures gérontologiques fréquentes et graves. Il existe plusieurs classifications mais les plus utilisées sont GARDEN et PAUWELS.
GARDEN : Cette classification reste la plus classique,elle distingue 4 types de fractures à gravité croissante c'est-à-dire à risque croissant de nécrose post-traumatique et de pseudarthrose :
Dans le type 1 de Garden, la solution de continuité sur le col fémoral est incomplète, partant du bord supérieur du col sans atteindre son bord inférieur. Une flexion de la corticale inférieure du col peut s'accompagner d'un engrènement au niveau de la partie supérieure du trait, réalisant alors un déplacement en valgus.
Dans le type 2 de Garden, la solution de continuité sur le col est complète, c'est-à-dire qu'elle affecte la corticale supérieure et la corticale
Inférieure du col mais le déplacement est absent aussi bien sur la face que sur le profil. Les travées osseuses du col, bien qu'interrompues, restent alignées.
GARDEN II
Dans le type 3, le trait est complet avec un déplacement en varus du segment céphalique. Celui-ci peut se faire en translation pure ou par bascule en varus. Les travées osseuses des deux fragments deviennent perpendiculaires. Quoi qu'il en soit, il persiste un certain degré de chevauchement entre les fragments.
GARDEN III
Dans le type 4, le trait est complet, et la fracture est complètement désengrenée avec perte du contact entre les 2 fragments Le fragment distal vient se placer en avant du fragment proximal, et les travées osseuses de deux fragments restent parallèles.
PAUWELS : Cette classification est basée sur l'orientation du trait par rapport à la ligne horizontale. Plus le trait est vertical, plus il est soumis à des forces nocives de cisaillement, et plus il est instable .Bien qu’elle soit utilisée depuis 1935, la classification de Pauwels reste des fois mal interprétées par certains auteurs. (3)
Classification de Pauwells des fractures du col fémoral.
Dans notre série, les types GARDEN IV et PAUWELLS III évolueraient plus vers la pseudarthrose.
Nous avons retrouvé 50% des GARDEN IV et 57% de PAUWELLS III. Dans la série de BOUZIDI (5-4), ce sont les fractures type III et IV de GARDEN qui évolueraient le plus vers la pseudarthrose.
Nous avons également relevé 8 cas de fractures de siège transcervicale soit 57%, ceci concorderait avec la littérature où DECOULX (5-6) rapporte 57% et PIDHORZ 47%.(5-7)
2° Diaphyse fémorale :
La fracture de la diaphyse fémorale est un grand classique de la traumatologie. Elle touche en particulier le sujet jeune, de sexe masculin, volontiers au décours d'un traumatisme routier violent et dans un contexte polytraumatologique fréquent. (8)
Dans le cas des fractures ouvertes, il est impératif de connaître et de maîtriser une classification, non seulement pour comparer les études cliniques de la littérature, mais surtout pour établir un pronostic en termes d’infection (9) et éviter tout sepsis pouvant étre responsable d’une pseudarthrose septique. La classification de Gustilo-Anderson est la plus utilisée dans le monde alors que celle de Cauchoix et Duparc est la plus utilisée en France. (9)
Notre série comprenait 65% de fractures fermées contre 35% de fractures ouvertes, ceci concorde avec J.BENOIT (11-10) qui rapporte 15% de fractures ouvertes dans sa série.
Dans notre série 100% des fractures ouvertes ont évolué vers une pseudarthrose septique qui concorde avec la série de ELMAKKAOUI (11) où le pourcentage est de 85%.
Nous avons noté également une prédominance de fractures au niveau du 1/3 moyen soit 65%, ceci serait dû aux faibles résistances à ce niveau .La série de CHAOUKI (11-12) rapporte un pourcentage de 53,7%.
3° Extrémité inférieure du fémur :
Les fractures de l’extrémité inférieure du fémur souvent communitives et ouvertes, touchant une articulation portante à la mécanique complexe, ont pour cortège un taux élevé de complications et de séquelles. (13)
Leur diversité est à l’origine de plusieurs classifications dont nous citons AO de Muller (figure), la SOTEST, la classification montpelliéraine.
* CLASSIFICATION AO :(14)
Type A : fracture supracondylienne non articulaire Type B : fracture unicondylienne articulaire
Type C : fracture sus et intercondylienne articulaire
Notons que chaque type est sous classé en groupe et en sous groupe selon le système intégral de classification de fractures de Maurice Muller. (17-18)
CLASSIFICATION DE LA SOFCOT : (17) Type I : fracture supracondylienne simple
Type II : fracture supracondylienne communitive à console de stabilité. Type III : fracture supracondylienne complexe sans console de stabilité Type IV : fracture sus et intercondylienne simple
Type V : fracture sus et intercondylienne à communition métaphysaire Type VI : fracture sus et intercondylienne métaphysaire et épiphysaire Type VII : fracture diaphyso-métaphyso-épiphysaire
Selon la série MONTPELLIERAINE (17), les fractures communitives évolueraient plus vers la pseudarthrose (21% des cas) que les fractures simples (7% des cas)
Dans notre série, le seul cas recensé correspond à une fracture supracondylienne simple selon la classification de la SOFCOT.
*
FACTEURS FAVORISANTS :
Les facteurs favorisants sont multiples et souvent associés : 1. L’échec du traitement initial de la fracture :
L’imperfection dans la réalisation de l’ostéosynthèse, notamment en cas de maintien d’un écart inter fragmentaire, d’aggravation du trait de fracture ou d’instabilité du montage ,est un facteur prédisposant à la pseudarthrose.
a° col fémoral : (21)
Le traitement des fractures du col fémoral fait appel à : - Traitement conservateur qui reste controversé
- L’ostéosynthèse : Si le calcar est intact, l’ostéosynthèse peut être réalisée après réduction à l’aide de vis ou de broches bien positionnées.
L’utilisation de vis insérée parallèlement semble préférable à celle de broches. En revanche, le nombre idéal d’implants à utiliser (deux, trois ou plus) reste controversé.
Si le calcar est comminutif, il n’est pas possible de neutraliser par une simple vis la translation inférieure de la tête fémorale. Dans ce cas nous préconisons soit de recourir à une ostéosynthèse intrinsèquement plus stable
(vis-plaque dynamique ou cloutrochantérien), soit d’envisager le remplacement prothétique chez le sujet plus âgé.
Dans notre série, uniquement 22% des patients ont consulté et ont bénéficié d’une ostéosynthèse contre 78% qui ont négligé leur fracture.
Dans la série de ZEHI (1), le traitement initial de la fracture était chirurgical chez 51% des patients et a été insuffisant dans 91% des cas
Dans les séries de LU YAO ET LOWEL, le taux de pseudarthrose après ostéosynthèse d’une fracture déplacée du col fémoral est estimé entre 5 et 37 %. (19 - 20)
Vis plaque dynamique pour fracture basicervicale
b° Diaphyse fémorale :
L’enclouage centromédullaire antérograde à foyer fermé est la technique de référence pour l’ostéosynthèse des fractures du fémur.
L’ostéosynthèse par plaque retrouve des indications depuis l’apparition des plaques à vis bloquées et grâce au développement des techniques mini-invasives notamment dans le cadre des fractures distales du sujet âgé. Enfin la fixation externe est réservée à des indications bien particulières.
La totalité de nos patients a bénéficié d’une osthéosynthèse ce qui concorderait avec la série de ELMAKKAOUI 100% (11) ET DE J BENOIT 78% (11-10)
c° Extrémité inférieure du fémur :
La faible fréquence de ces fractures , la diversité de leurs formes anatomiques placent souvent un opérateur dont l'expérience est limitée à un petit nombre de cas espacés dans le temps dans l'embarras du choix face à des options thérapeutiques diverses et de nombreux systèmes de synthèse de principes différents.
Les lames plaques de Muller ou de Strelitzia sont les plus utilisées, la vis plaque de Judet moins traumatisante mais de moins bonne qualité dans la réduction axiale, l’enclouage centromédullaire, et enfin le fixateur externe largement utilisé dans les fractures complexes difficilement ostétosynthétisables .
Dans la série MONTPELLIERAINE (17), le taux de pseudarthrose est de 12,5 % sur les montages qualifiés de stables et de 27,5% sur ceux dont la
Après ostéosynthèse, le taux de pseudarthrose est plus faible avec les implants rigides : 0 à 6 % avec les lames plaques et proche de 0 % avec les vis-plaques. (44-45-46)
Dans notre série, il s’agissait d’une seule fracture simple traitée par vis plaque.
Pour résumer, l’évolution vers la pseudarthrose de la totalité des nos patients serait due à une ostéosynthèse défectueuse dans 62% des cas et une négligence des patients dans 31% des cas, ce qui concorderait avec la série de J. L. IMIZCOZ qui rapporte 58%.(22)
Radiographie d’une pseudarthrose du fémur sur fracture de
matériel (enclouage centromédullaire)
2. Le tabagisme est un facteur favorisant indiscutable : 3. L’alcoolisme pourrait être impliqué : (15)
4. L’ouverture du foyer :
Exposerait à l’infection et donc à la pseudarthrose septique, d’ailleurs 100% de nos fractures ouvertes ont évolué vers une pseudarthrose septique. Ceci nous met en accord avec la série de HANSALI (12) qui rapporte 75%.
5. L’ostéoporose :
Pourrait retarder la consolidation donc la survenue de pseudarthrose
6. L’âge : certains auteurs rapportent que les fractures consolideraient plus rapidement chez les enfants que chez les adultes.
* SIGNES CLINIQUES :
L’aspect clinique d’une pseudarthrose est variable allant d’une mobilité importante dans le foyer à une simple douleur mécanique à la mise en charge du segment osseux ou à sa simple mobilisation.
On recherchera :
- Une attitude vicieuse avec rotation externe et abduction - Un raccourcissement du membre traumatisé
- Un craquement audible - Une boiterie
* TYPES DE PSEUDARTHROSES:
(16-23)Les types de pseudarthroses seront distingués selon la trophicité des extrémités osseuses sur les radiographies.
1- Pseudarthrose atrophique ou lâche :
Cette pseudarthrose est caractérisée par l’absence de cal : les traits de fracture sont visibles aussi nettement qu’au début du traitement, les extrémités diaphysaires sont quelques peu effilées « en pinceau », mal vascularisées avec une ostéoporose et/ou une sclérose des fragments. L’ostéogenèse est totalement absente.
Elle est la conséquence d’un défaut biologique du traitement initial 2- Pseudarthrose hypertrophique ou serrée
Cette pseudarthrose se caractérise par un cal circulaire volumineux mais non unitif, avec des extrémités osseuses élargies « en patte d’éléphant », bien vascularisées, sans sclérose ni ostéoporose. La pseudarthrose est alors le plus souvent serrée.
L’ostéogenèse est effective mais le manque de stabilité et d’immobilisation du foyer ont empêché son efficacité mécanique, la mise en évidence de cette pseudarthrose nécessite parfois un complément d’imagerie médicale.
Schéma d’une pseudarthrose hypertrophique (23)
Pseudarthrose transcervicale du fémur type serrée
* TRAITEMENT DE LA PSEUDARTHROSE :
L’enjeu et le choix de la stratégie chirurgicale font du bilan de la pseudarthrose une étape essentielle du traitement.
Le bilan a pour but de faire le diagnostic précis de la pseudarthrose, d’évaluer son retentissement sur le membre atteint et sur le patient. L’anamnèse reprendra donc toute l’histoire de la pseudarthrose depuis la fracture jusqu’à sa constitution.
Le bilan fera appel donc à une évaluation cutanée et musculaire, évaluation de l’état régional et général du patient et d’un bilan infectieux. (23)
1- Environnement cutané et musculaire
L’examen du revêtement cutané relève les cicatrices, les zones de greffes et les lambeaux. Il évalue la souplesse et l’épaisseur des téguments, leur mobilité par rapport aux plans profonds (os et muscles). L’examen des parties molles débute autour du foyer de pseudarthrose et s’étend au reste du membre
2- état régional :
On poursuit l’examen du patient par l’évaluation des amplitudes articulaires, la recherche d’une inégalité de longueur des membres et d’une déviation axiale
3- État général:
On évaluera ensuite le retentissement fonctionnel de la pseudarthrose sur le membre et le patient, et on appréciera également l’état physiologique du patient et son aptitude à «endurer un traitement chirurgical ambitieux»: âge, poids/taille
(index de masse corporelle), tares éventuelles (diabète, maladie chronique, toxicomanie, néoplasie, etc.).
Dans le cas des patients tabagiques il faudra les avertir que la suspension du tabagisme (au cours du traitement) participerait largement au succès du traitement.
4- infection :
L’infection doit être recherchée tout au long de l’examen : dès l’anamnèse, au cours de l’examen local (plaie chronique, fistule, chaleur locale, adénopathies) et au moment de consigner les signes généraux (état général, poids, fièvre).
Le bilan biologique, outre l’état général du patient, cherche à évaluer un processus infectieux évolutif par un hémogramme, une vitesse de sédimentation et un dosage de la protéine C réactive. Si,dans certains cas, l’infection est certaine et évidente sur la présence d’une fistule productive avec des prélèvements bactériologiques positifs, dans la majorité des cas, il faut effectuer des prélèvements profonds au niveau du foyer de pseudarthrose pour faire la preuve du caractère septique, ou aseptique .
Au terme de ce bilan, le choix thérapeutique dépendra de la localisation de la pseudarthrose sur le fémur.
A – stabilisation du foyer de pseudarthrose :
I - Enclouage centromédullaire : (24 25 26 27 28)
L’enclouage centromédullaire constitue le meilleur moyen de fixation du membre inférieur et permet souvent de se dispenser de gestes complémentaires.
A l'heure actuelle l’enclouage centromédullaire se pratique selon les principes de son initiateur, le chirurgien allemand Gerhard Küntscher (1940) : à foyer fermé (FF), après alésage et avec le complément moderne souvent indispensable du verrouillage appelé «enclouage centromédullaire à foyer fermé avec verrouillage » (ECMV).
L'apport de l’alésage (au début des années 1950), qui réalise l'adaptation du diamètre du canal médullaire à celui du clou, a permis l'introduction de clous plus gros donc plus solides (la résistance du clou augmente selon la puissance trois à quatre de son diamètre) et a définitivement éliminé la complication la plus dangereuse de l’enclouage centromédullaire sans alésage : l'enclavement du clou.
Il a été également prouvé que l'alésage par l'avivement endomédullaire stimule l'ostéogenèse et que les produits d'alésage ont les mêmes propriétés ostéoformatrices que des greffons spongieux.
L'adjonction du verrouillage, qui consiste à fixer le clou à l'os par l'intermédiaire de vis transfixiantes, réalisant l'ECMV a apporté une solution élégante et sûre aux problèmes de rotation, télescopage et d’angulation (Küntscher Klemm et Schellmann ,Kempf et coll ).
Pseudarthrose septique de l’extrémité inférieure du fémur 18 mois
après fracture
Reprise de l’ostéosynthèse par clou verrouillé après
antibiothérapie prolongée.
Consolidation du foyer de pseudarthrose
Deux types de montage peuvent être réalisés selon le type de verrouillage : Dans le montage dynamique, le verrouillage n'intéresse qu'une des extrémités, la plus proche du trait de fracture ; il contrôle la rotation et permet dans les traits de fracture simples la mise en charge immédiate.
Dans le montage statique, le verrouillage est proximal et distal, il neutralise la rotation, le télescopage et l'angulation. Il permet la mobilisation immédiate mais non la mise en charge.
II- plaques vissées : (23-29)
Malgré l’utilisation croissante de l’enclouage verrouillé, l’ostéosynthèse par plaque reste une alternative technique validée pour assurer une fixation rigide.
La technique standard de réduction et d’ostéosynthèse par plaque est décrite tout en respectant les concepts biomécaniques et la physiologie de la consolidation osseuse.
Cependant, l’implantation d’un tel matériel oblige à un dépériostage et/ou une dévascularisation qui sont discutables dans le traitement des pseudarthroses.
a- Caractéristiques de la plaque :
Structure du matériel
La plaque choisie doit être suffisamment solide pour absorber les contraintes de la perte de console interne et de la mobilisation d’une articulation sue- et sous-jacente.
L’acier est le matériel le plus utilisé, conférant une résistance à la rupture très importante. En revanche, leur limite de fatigue est basse, ce qui les expose à un risque potentiel de rupture d’implants en cas de pseudarthrose.
Épaisseur de la plaque
L’épaisseur de la plaque constitue le facteur principal de sa rigidité, devant résister aux contraintes en varus. Elle dépend du matériel utilisé.
Adhérence de la plaque
Forme de la plaque
Certaines plaques (plaques type R Judet) sont prémoulées, adaptées à la convexité antéropostérieure de la face externe de la diaphyse fémorale (flèche fémorale). Les plaques droites (plaque AO) peuvent être modelées à l’aide de fers à courber ou d’une presse.
Géométrie des trous de vis
Les trous de vis peuvent être standards (sphériques) dans les plaques de neutralisation ou encore ovales dans les plaques à compression. Ils sont le plus souvent alignés longitudinalement.
Longueur de la plaque
Dans la conception classique de l’AO, la longueur de la plaque à utiliser consiste à obtenir huit corticales au minimum de chaque côté du foyer de fracture avec une vis unicorticale à chaque extrémité.
Dans la conception moderne de l’AO, la préférence est à l’utilisation de plaques plus longues avec moins de vis, mais dont la répartition est plus homogène sur la diaphyse fémorale (deux vis près du foyer de fracture, deux vis extrêmes sur la plaque et deux vis intermédiaires). Cela confère au montage une plus grande capacité à absorber les contraintes.
b- Classifications des plaques :
Les plaques vissées peuvent être classées selon leur taille et leur siège d’utilisation :
° Plaques vissées diaphysaires ° Plaques vissées épiphysaires
Elles peuvent également être classées selon leur fonction : ° Plaques vissées de neutralisation
° Plaques vissées de compression ° Plaques vissées de soutien ° Plaques vissées à effet hauban
Pseudarthrose aseptique sur plaque vissée cassée de l’extrémité
inférieure du fémur chez un patient de 70 ans, traité par plaque et
III – fixateur externe : (23 30) :
Le fixateur externe permet la réduction, la consolidation et la cicatrisation des parties molles.
a- Fixateur externe classique
Il permet la fixation du foyer quelle que soient sa localisation et son degré d’infection. Il peut être utilisé en statique comme en dynamique puisque la plupart des fixateurs offrent des systèmes de compression. Il a contre lui des complications qui lui sont propres dominées par les infections actives ou quiescentes.
b-Fixation externe dynamique
Le concept d’Ilizarov constitue un autre moyen de traitement des pseudarthroses. Il s’agit d'un fixateur externe circulaire modulaire souple et dynamisable muni de broches fines.
Il repose sur la stabilisation dynamique d’un foyer de pseudarthrose associée à la mise en charge pour obtenir une cal unitive et respecte les tissus ostéogènes et la vascularisation osseuse en particulier centromédullaire.
En cas de perte de substance, des procédés associés de transfert osseux, permettent des traitements sans nécessiter d’apport osseux par greffe. Il nécessite une technique rigoureuse et doit être réservé à des indications particulières.
IV- ostéotomie de valgisation :
L’ostéotomie de valgisation fondée par Pauwels est le traitement conservateur de la pseudarthrose du col fémoral. (4 -31-32 -6-33 -7)
C’est une méthode logique de traitement de la pseudarthrose, ses principes ont été énoncés en 1931 par Pauwels puis sa technique chirurgicale a été décrite en 1935 et en 1965 par le même auteur.
Elle réalise une horizentalisation du foyer de pseudarthrose dans le but de transformer les forces de cisaillement qui s’exercent sur le foyer de pseudarthrose en forces de compression
Avant toute intervention,il faudra calculer l’angle valgisation et un éventuel degré de latéralisation en cm, avec précision sur calque préopératoire sur les radiographies de la hanche face et profil, ceci étant nécessaire pour amener le foyer de la pseudarthrose dessous la résultante des forces de pression qui lui est perpendiculaire .
Le matériel utilisé est une lame plaque AO d’angulation variable (110° à 130°), décalées ou non et un tenseur de plaque.
En cas de pseudarthrose serrée ou réductible, on réalise une ostéotomie cunéiforme, et en cas de pseudarthrose déplacée, c’est l’ostéotomie en « y » qui reste la meilleure solution.
L'âge physiologique élevé ainsi que l’existence d’une ostéonécrose de la tête fémorale modulent l’indication en faveur d'une arthroplastie totale de hanche.
Un genou valgum avec hyperpression du compartiment externe du genou. (6)
La coxarthrose qui semble être induite par des contraintes mécaniques au niveau de la hanche (6)
Radiographie (a)
Radiographie (b)
Pseudarthrose du col fémoral sur vissage (radiographie a) traitée
par ostéotomie de valgisation 30° avec Lame plaque
Pseudarthrose transcervicale du fémur type serrée
Pseudarthrose sous capitale lâche
V- prothèse totale de la hanche: PTH
La PTH consiste à remplacer la tête fémorale par une prothèse métallique qui sera fixée dans le canal médullaire et la surface articulaire du cotyle par une cupule. (31 5 34 35)
Il existe 2 types de prothèses :
a- La prothèse totale de hanche cimentée :
Les implants sont fixés à l’os par l’intermédiaire d’un ciment biologique méthylmétacrylate, dont le risque est son vieillissement et sa fracture à moyen terme, avec descellement de la prothèse.
PTH cimentée.
b- La prothèse totale de hanche non cimentée : Sa durée de vie est beaucoup plus longue.
Elle est anatomique, épousant les contours osseux de la hanche ; elle est recouverte d’une couche d’hydroxyapatite de calcium (HAC) encastrée dans les micropores de la structure métallique de la prothèse, permettant la repousse osseuse dans les anfractuosités de l’implant. Il existe ainsi deux fixation: primaire avec mise en place en force par impaction des implants de forme et de taille anatomique proche de la hanche naturelle du patient, et secondaire biologique par la repousse osseuse.
PTH non cimentée.
La PTH est parfois sujette de complications : infections, descellement prothétiques, luxation et fractures accidentelles.
En cas de nécrose de la tête fémorale, après l’âge de 75 ans ou chez les malades moins âgés mais qui présentent une affection grave, la chirurgie prothétique reste le traitement de choix.
Prothèse totale de la hanche chez une patiente de 70 ans
hospitalisée pour pseudarthrose du col de fémur sur négligence
VI – greffe pédiculée de Judet :
La greffe pédiculée de Judet est de moins en moins utilisée .Elle associe une synthèse par vissage à une greffe osseuse utilisant la zone d’insertion du carré crural qui reste solidaire de la greffe.
Cette technique est d’application difficile et actuellement abandonnée par la plupart des auteurs vu le risque de nécrose de la tête fémorale.
Schéma d’une greffe pédiculée fixée à cheval sur la pseudarthrose
B- relance du processus de consolidation (23)
a- Décortication ostéomusculaire
Elle peut être utilisée isolément, ou faire partie de la voie d’abord dans le cadre d’autres techniques. Elle doit être considérée comme une greffe osseuse vascularisée. Son principe a étéclairement exposé par Robert Judet, père de la technique : «C’est une portion vivante qui reste sur place, qui est
simplementséparée de l’os, et à laquelle on confie la tâche de se ressouder à l’os et, en même temps qu’elle se ressoude à l’os, d’entraîner le processus de consolidation de cet os lui-même. »
Elle réalise un manchonnage du foyer de pseudarthrose par un abord intracortical de l’os à l’aide d’un ciseau à os. Le fourreau de copeaux osseux vascularisé a un double rôle d’ostéogenèse périfocale et de relance des processus de consolidation du foyer de pseudarthrose lui-même.
Elle représente un geste de base du traitement à foyer ouvert des pseudarthroses.
Elle doit toujours être associée à une synthèse solide.
Elle est pratiquée isolément dans le cas des pseudarthroses hypertrophiques, mais doit être associée à une greffe spongieuse ou corticospongieuse toutes les fois où il existe un defect osseux.
Dans le cas des pseudarthroses infectées, elle est réalisable en l’absence d’abcès périosseux décollant les parties molles de l’os.
b- Greffe corticospongieuse autologue :
La greffe osseuse a un rôle d’inducteur de la consolidation et de comblement d’un defect osseux parcellaire ou segmentaire.
Les greffons peuvent être de trois types : spongieux, corticospongieux ou corticaux.
Selon leur mode d’utilisation, la greffe peut être apposée (correspondant au manchonnement d’un foyer par du spongieux), de comblement (en cas de defect
parcellaire), encastrée dans une tranchée (greffe en inlay) ou vissée en pontant le foyer de pseudarthrose.
Quel que soit la technique retenue, l’apport de greffons spongieux est toujours bénéfique.
Ces greffons se défendent bien contre l’infection, ils induisent une ostéogenèse rapide et peuvent être placés dans les moindres recoins sans problème.
À l’inverse, la greffe corticale pure (tibiale) a une ré-habitation lente et se défend mal contre l’infection. Son prélèvement entraîne toujours la fragilisation du segment de membre donneur. Employée seule, sans synthèse de complément, elle n’assure pas, quel que soit le mode de fixation, une stabilisation satisfaisante du foyer de pseudarthrose. Elle est actuellement abandonnée.
c- Greffe apposée :
Cette technique a été décrite par Phemister, qui l’avait appliquée au tibia après avoir obtenu une consolidation de la mandibule. Il s’agit de mettre au contact du foyer de pseudarthrose un greffon simplement apposé et maintenu par la suture des parties molles. Initialement, ce greffon était cortical.
Actuellement, c’est un greffon corticospongieux qui est le plus habituellement employé.
Dans tous les cas, l’abord est rectiligne, sans décollement, jusqu’à l’os. L’abord du foyer de pseudarthrose se fait par décortication, selon la technique préalablement décrite, mais cette décortication peut se limiter à la face sur laquelle est apposé le greffon.
Le greffon ne doit être prélevé qu’après avoir abordé le foyer, car la découverte d’un foyer septique ou d’un séquestre peut modifier l’indication. Cette prise de greffe se fait avec des instruments propres, différents de ceux de l’abord du tibia. Le greffon est prélevé dans l’épaisseur de la crête et sa taille est adaptée à celle de la pseudarthrose et de l’os à greffer.
Le greffon est ensuite apposé contre la pseudarthrose par sa face spongieuse et maintenu dans cette position par la suture des parties molles. Cette face spongieuse est sculptée pour s’adapter à la surface sur laquelle on la pose, éventuellement en mastiquant du spongieux pour effacer les reliefs.
d- Autres possibilités :
*Alésage :
Il peut réaliser un apport spongieux au foyer de pseudarthrose par le produit l’alésage. Il peut être employé seul en dehors de l’enclouage centromédullaire et associé à une stabilisation du foyer par un fixateur externe (notamment en cas d’infection).
*Greffes vascularisées :
Elles peuvent être pédiculées ou microanastomosées. Elles réalisent un apport osseux vascularisé, donc d’emblée vivant avec un double avantage: une capacité d’intégration probablement meilleure et une meilleure défense contre le réveil infectieux. Séduisantes dans les grandes pertes de substances elles ont un coût pour le patient qu’il faut pouvoir évaluer en préopératoire. Certaines ont l’avantage d’apporter à la fois l’os et la couverture cutanée.
*Champs magnétiques :
Ils induiraient la sécrétion par les ostéoblastes de molécules ostéo-inducrices. Plusieurs études cliniques rapportent des résultats positifs sans pour autant égaler les taux de succès des traitements conventionnels par autogreffes.
*Ultrasons pulsés de basse intensité :
Ils permettraient d’accélérer la formation du cal osseux primaire (enchondral) par une action spécifique sur les chondrocytes. Nous ne disposons pas encore d’études cliniques comparant cette méthode au traitement conventionnel par autogreffes.
*Injection de moelle osseuse :
Bien que peu répandue car elle nécessite d’avoir à proximité un laboratoire permettant la concentration des ostéoblastes prélevés sur le patient, cette méthode semble prometteuse.
Elle permet d’augmenter la réponse ostéogénique du foyer de pseudarthrose.
*Greffes de banque homologues :
Elles ont l’avantage d’éviter tout prélèvement et d’être disponibles en volume illimité. Leur propriété ostéogénique est inférieure à celle de l’os autologue. Leur mise en place dans un foyer potentiellement septique est risquée et, dans le cadre d’une intervention dont le but essentiel est l’obtention d’une consolidation, leur emploi est déconseillé. Leur utilisation associée à des protéines ostéo-inductrices en fait une matrice potentielle pour la reconstruction de perte de substance osseuse.
*Substituts osseux :
Ils peuvent être utilisés pour augmenter le volume d’une greffe spongieuse autologue. Leurs utilisations isolées ont un rôle et une place discutés dans le traitement des pseudarthroses.
Comme pour les allogreffes, le regain d’intérêt actuel les concernant provient de leurs couplages potentiels avec des protéines ostéo-inductrices.
*Protéines ostéoinductrices :
Les plus connues sont le transforming growth factor b (TGF-b) et les bone morphogenetic proteines 2 et 4 (BMP). Ces dernières ont passé le stade de l’expérimentation en clinique.
Plus récemment, des résultats similaires ont été obtenus avec une autre protéine de la famille BMP, l’osteogenic proteine-1 (OP-1)
*Corail naturel :(48)
Le corail naturel, associé à une stabilisation métallique, a été utilisé dans le but d obtenir la consolidation d une pseudarthrose atrophique de la diaphyse fémorale d origine post-traumatique. La transformation du substitut osseux s effectue selon un double processus biologique et mécanique étroitement imbriqués dans le temps. La biorésorbabilité au niveau des parois se fait selon une courbe exponentielle (Log. népérien).
L organisation architecturale des sphères se fait en colonnes adossées alignées selon le grand axe de la diaphyse. Ceci souligne le rôle des contraintes mécaniques qui agissent de la même façon que sur un os non fracturé.
La résorbabilité des colonnes alignées dans la même paroi se fait dans un ordre précis. La colonne au niveau de la corticale sous-périostée se résorbe avant celle située du côté endo-médullaire.
Ceci souligne le rôle de la double vascularisation d un os long dans la résorption du biomatériau et, parallèlement, la formation du cal osseux.
Indications thérapeutiques :
Dans notre série, le choix thérapeutique était d’abord fonction du siège de la pseudarthrose sur le fémur, de son caractère et des autres facteurs déjà cités en dessus :
1. col fémoral :
L’ostéotomie de valgisation a été réalisée chez 2 patients soit 14%.
La PTH a été réalisé chez 11 patients soit 78%, dont l’âge varie entre 51 et 80 ans avec une moyenne d’âge de 71 ans, ceci rejoint la série de MARBRY (5-36) qui rapporte une moyenne d’âge de 68 ans et la série de YACOUBI (5) qui rapporte une moyenne de 70 ans.
La PTH a été utilisé dans un seul cas après échec de traitement et dans 10 cas sur fracture négligée ce qui rejoint la littérature.
La greffe pédiculée : un seul patient dans notre série a bénéficié d’une greffe pédiculée après fracture sur matériel d’ostéosynthèse.
2. diaphyse fémorale :
Le choix thérapeutique est fonction du caractère septique ou aseptique de la pseudarthrose.
Dans notre série, le fixateur externe reste le moyen de contention le plus utilisé dans les pseudarthroses septiques : 5 patients parmi 7 pseudarthroses septiques soit 72% .Ceci se rapporte à la série de I. Moulay (12-37) 87% et J. Evrad (12-38) 92%.
Les pseudarthroses aseptiques ont bénéficié d’une ostéosynthèse interne à 100%: 9 patients ont été traité par enclouage centromédullaire et 4 par plaques vissées.
Cette ostéosynthèse a été utilisée seule ou associée à une décortication ou une greffe corticospongieuse.
Ces résultats se rapportent à ceux de la littérature : I. Michiels (12-47) 100%.
3. Extrémité inférieure du fémur :
Le seul cas recensé a été traité par plaque en cuillère avec greffe corticospongieuse.
Dans la série de M. GOLDSCHILD (43), la décortication greffe fut réalisée dans 96,5 % des cas. L'allo et surtout l'autogreffe cortico-spongieuse sont les plus utilisées selon la littérature.
Autogreffe structurale pour pseudarthrose aseptique à 5
mois.Consolidation à 10 mois
*
RESULTATS :
L’appréciation objective et fiable des résultats d’une prise en charge est devenue incontournable. À côté des scores cliniques habituels réalisés par le praticien, il est important d’estimer également le retentissement d’une pathologie, pseudarthrose dans notre contexte, lors de la réalisation d’activités de la vie courante (évaluation fonctionnelle) et ses répercussions sur la qualité de vie du sujet.
Le choix d’une échelle parmi le large panel existant passe par la recherche de bonnes qualités métrologiques (reproductibilité, sensibilité au changement, validité de contenu, de construit, etc.) et sa validation auprès de patients. (49)
Malgré les travaux déjà publiés, il est encore difficile de trouver des outils suffisamment précis, validés et adaptés aux pathologies de l’appareil locomoteur, à leurs traitements et aux populations concernées. Il reste encore également un effort à faire de la part des sociétés spécialisées, nationales et internationales pour harmoniser les protocoles d’évaluation et de suivi dans un objectif d’amélioration de la pratique médicale et chirurgicale.
Les patients ont été suivis avec un recul moyen de 11 mois avec 2 extrêmes allant de 2 à 36 mois.
1-Col fémoral:
Parmi les différentes échelles d’évaluation , on citera la cotation de Merle d’Aubigné et Postel (PMA) couramment utilisé en France, elle nous renseigne sur la mobilité, la qualité de la marche et l’absence de douleurs de la hanche par une cotation à 7 niveaux (0, le plus mauvais; 6, situation normale), et le score de
redondants, sa diffusion dans la littérature anglo-saxonne permet des comparaisons plus justes.
Ostéotomie de valgisation : a- résultats anatomiques :
La totalité de nos patients ont bien consolidé .Ce résultat est comparable à la littérature : Zahi .K et Marti rapportent successivement 98% et 95% (1-39).
b- résultats fonctionnels :
Dans notre série ,50% des résultats fonctionnels ont été bons Zahi .K (1) rapporte 80% de bons résultats dans sa série.
PTH :
La tête fémorale était nécrosée dans 3 cas soit 27% des cas ce qui concorde avec la série de Heidkewich.J.G (40) qui rapporte les mêmes résultats.
Les résultats fonctionnels étaient bon dans 80% des cas, ce qui se rapporte aux données de la littérature : Marbry (36) 93% et Pai .Vs (50) 80%.
Greffe de Judet :
Le patient a consolidé et a eu de bon résultats fonctionnels ce qui ce rapporte à Judet (41) 97%.