UNIVERSITE MOHAMMED V- SOUISSI
FACULTE DE MEDECINE ET DE PHARMACIE – RABAT
DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI
2003 – 2013 : Professeur Najia HAJJAJ - HASSOUNI ADMINISTRATION :
Doyen : Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines Professeur Mohammed AHALLAT
Vice Doyen chargé de la Recherche et de la Coopération Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie Professeur Jamal TAOUFIK
Secrétaire Général : Mr. El Hassane AHALLAT
1- ENSEIGNANTS-CHERCHEURS MEDECINS ET
PHARMACIENS PROFESSEURS :
Mai et Octobre 1981
Pr. MAAZOUZI Ahmed Wajih Chirurgie Cardio-Vasculaire Pr. TAOBANE Hamid* Chirurgie Thoracique Mai et Novembre 1982
Pr. BENOSMAN Abdellatif Chirurgie Thoracique Novembre 1983
Pr. HAJJAJ Najia ép. HASSOUNI Rhumatologie Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne
Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation Pr. SETTAF Abdellatif Chirurgie
Novembre et Décembre 1985
Janvier, Février et Décembre 1987
Pr. AJANA Ali Radiologie
Pr. CHAHED OUAZZANI Houria Gastro-Entérologie Pr. EL YAACOUBI Moradh Traumatologie Orthopédie Pr. ESSAID EL FEYDI Abdellah Gastro-Entérologie
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1988
Pr. BENHAMAMOUCH Mohamed Najib Chirurgie Pédiatrique
Pr. DAFIRI Rachida Radiologie
Pr. HERMAS Mohamed Traumatologie Orthopédie Décembre 1989 Janvier et Novembre 1990
Pr. ADNAOUI Mohamed Médecine Interne Pr. BOUKILI MAKHOUKHI Abdelali* Cardiologie
Pr. CHAD Bouziane Pathologie Chirurgicale Pr. CHKOFF Rachid Pathologie Chirurgicale Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique Pr. MANSOURI Fatima Anatomie-Pathologique Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
Pr. TAZI Saoud Anas Anesthésie Réanimation Février Avril Juillet et Décembre 1991
Pr. AL HAMANY Zaîtounia Anatomie-Pathologique Pr. AZZOUZI Abderrahim Anesthésie Réanimation
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale Pr. BENABDELLAH Chahrazad Hématologie Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie Obstétrique Pr. CHABRAOUI Layachi Biochimie et Chimie
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie Pr. JANATI Idrissi Mohamed* Chirurgie Générale
Pr. KHATTAB Mohamed Pédiatrie
Pr. FELLAT Rokaya Cardiologie Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. OUAZZANI Taibi Med Charaf Eddine Gynécologie Obstétrique
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL AOUAD Rajae Immunologie
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HADRI Larbi* Médecine Interne
Pr. HASSAM Badredine Dermatologie Pr. IFRINE Lahssan Chirurgie Générale
Pr. JELTHI Ahmed Anatomie Pathologique
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie Pr. MOUDENE Ahmed* Traumatologie- Orthopédie Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BELAIDI Halima Neurologie
Pr. BRAHMI Rida Slimane Gynécologie Obstétrique Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. CHAMI Ilham Radiologie
Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. EL ABBADI Najia Neurochirurgie
Pr. HANINE Ahmed* Radiologie
Pr. JALIL Abdelouahed Chirurgie Générale Pr. LAKHDAR Amina Gynécologie Obstétrique
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale Pr. AMRAOUI Mohamed Chirurgie Générale Pr. BAIDADA Abdelaziz Gynécologie Obstétrique Pr. BARGACH Samir Gynécologie Obstétrique
Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie Pr. HDA Abdelhamid* Cardiologie
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie Pr. MANSOURI Aziz* Radiothérapie Pr. OUAZZANI CHAHDI Bahia Ophtalmologie Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie Pr. BOULANOUAR Abdelkrim Ophtalmologie Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie Pr. MOHAMMADI Mohamed Médecine Interne
Pr. OUADGHIRI Mohamed Traumatologie-Orthopédie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. CHAOUIR Souad* Radiologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. GUEDDARI Fatima Zohra Radiologie
Pr. HAIMEUR Charki* Anesthésie Réanimation Pr. KADDOURI Noureddine Chirurgie Pédiatrique Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. OUAHABI Hamid* Neurologie
Pr. TAOUFIQ Jallal Psychiatrie
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique Novembre 1998
Pr. AFIFI RAJAA Gastro-Entérologie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale Pr. ECHARRAB El Mahjoub Chirurgie Générale Pr. EL FTOUH Mustapha Pneumo-phtisiologie Pr. EL MOSTARCHID Brahim* Neurochirurgie Pr. EL OTMANY Azzedine Chirurgie Générale Pr. ISMAILI Mohamed Hatim Anesthésie-Réanimation Pr. ISMAILI Hassane* Traumatologie Orthopédie Pr. KRAMI Hayat Ennoufouss Gastro-Entérologie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation Pr. TACHINANTE Rajae Anesthésie-Réanimation Pr. TAZI MEZALEK Zoubida Médecine Interne Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AIT OURHROUI Mohamed Dermatologie Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques Pr. HSSAIDA Rachid* Anesthésie-Réanimation
Pr. LAHLOU Abdou Traumatologie Orthopédie
Pr. MAFTAH Mohamed* Neurochirurgie
Pr. MAHASSINI Najat Anatomie Pathologique Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Pr. NASSIH Mohamed* Stomatologie Et Chirurgie Maxillo-Faciale Pr. ROUIMI Abdelhadi* Neurologie
Décembre 2000
Pr. ZOHAIR ABDELAH* ORL
Décembre 2001
Pr. ABABOU Adil Anesthésie-Réanimation
Pr. BALKHI Hicham* Anesthésie-Réanimation Pr. BELMEKKI Mohammed Ophtalmologie
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BENYOUSSEF Khalil Dermatologie
Pr. BERRADA Rachid Gynécologie Obstétrique
Pr. BEZZA Ahmed* Rhumatologie
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique Pr. EL MOUSSAIF Hamid Ophtalmologie Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie
Pr. GAZZAZ Miloudi* Neuro-Chirurgie Pr. GOURINDA Hassan Chirurgie-Pédiatrique Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie Pr. BERNOUSSI Zakiya Anatomie Pathologique Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique Pr. EL BARNOUSSI Leila Gynécologie Obstétrique
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique Pr. MOUSTAGHFIR Abdelhamid* Cardiologie
Pr. NAITLHO Abdelhamid* Médecine Interne
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie Pr. RACHID Khalid * Traumatologie Orthopédie Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumophtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie Pr. BENKIRANE Ahmed* Gastro-Entérologie Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHABOUZE Samira Gynécologie Obstétrique Pr. KHARMAZ Mohamed Traumatologie Orthopédie
Pr. LEZREK Mohammed* Urologie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire Pr. OUBAAZ Abdelbarre* Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALAOUI Ahmed Essaid Microbiologie
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie
Pr. BARKAT Amina Pédiatrie
Pr. BENHALIMA Hanane Stomatologie et Chirurgie Maxillo Faciale
Pr. EL HAMZAOUI Sakina* Microbiologie
Pr. HAJJI Leila Cardiologie (mise en disposition)
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire Pr. LYAGOUBI Mohammed Parasitologie
Pr. NIAMANE Radouane* Rhumatologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique Pr. ZERAIDI Najia Gynécologie Obstétrique
Décembre 2005
Pr. CHANI Mohamed Anesthésie Réanimation Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. ESSAMRI Wafaa Gastro-entérologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation Pr. GHADOUANE Mohammed* Urologie
Pr. HARMOUCHE Hicham Médecine Interne Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique Pr. LAATIRIS Abdelkader* Pharmacie Galénique Pr. LMIMOUNI Badreddine* Parasitologie
Pr. AMMAR Haddou* ORL
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed* Anesthésie réanimation Pr. BALOUCH Lhousaine* Biochimie-chimie Pr. BENZIANE Hamid* Pharmacie clinique Pr. BOUTIMZINE Nourdine Ophtalmologie Pr. CHARKAOUI Naoual* Pharmacie galénique Pr. EHIRCHIOU Abdelkader* Chirurgie générale Pr. ELABSI Mohamed Chirurgie générale
Pr. EL BEKKALI Youssef* Chirurgie cardio vasculaire Pr. EL MOUSSAOUI Rachid Anesthésie réanimation Pr. EL OMARI Fatima Psychiatrie
Pr. GANA Rachid Neuro chirurgie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid* Radiothérapie
Pr. ICHOU Mohamed* Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar* Anesthésie réanimation Pr. LOUZI Lhoussain* Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed* Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologique
Pr. MOUSSAOUI Abdelmajid Anesthésier réanimation Pr. MOUTAJ Redouane * Parasitologie
Pr. MRABET Mustapha* Médecine préventive santé publique et hygiène
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie
Pr. RABHI Monsef* Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine* Microbiologie
Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2007
Pr. DOUHAL ABDERRAHMAN Ophtalmologie Décembre 2008
Pr ZOUBIR Mohamed* Anesthésie Réanimation Pr TAHIRI My El Hassan* Chirurgie Générale Mars 2009
Pr. AIT BENHADDOU El hachmia Neurologie
Pr. AKHADDAR Ali* Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMAHZOUNE Brahim* Chirurgie Cardio-vasculaire
Pr. AMINE Bouchra Rhumatologie
Pr. ARKHA Yassir Neuro-chirurgie
Pr. AZENDOUR Hicham* Anesthésie Réanimation Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-chimie
Pr. BOUI Mohammed* Dermatologie
Pr. BOUNAIM Ahmed* Chirurgie Générale
Pr. BOUSSOUGA Mostapha* Traumatologie orthopédique Pr. CHAKOUR Mohammed * Hématologie biologique
Pr. CHTATA Hassan Toufik* Chirurgie vasculaire périphérique
Pr. DOGHMI Kamal* Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale Pr. EL OUENNASS Mostapha* Microbiologie
Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KADI Said * Traumatologie orthopédique
Pr. KARBOUBI Lamya Pédiatrie
Pr. L’KASSIMI Hachemi* Microbiologie
Pr. LAMSAOURI Jamal* Chimie Thérapeutique Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie
Pr. ZOUHAIR Said* Microbiologie
Pr. EL MAZOUZ Samir Chirurgie plastique et réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro entérologie
Pr. LAMALMI Najat Anatomie pathologique
Pr. LEZREK Mounir Ophtalmologie
Pr. MALIH Mohamed* Pédiatrie
Pr. MOSADIK Ahlam Anesthésie Réanimation Pr. MOUJAHID Mountassir* Chirurgie générale
Pr. NAZIH Mouna* Hématologie
Pr. ZOUAIDIA Fouad Anatomie pathologique Mai 2012
Pr. AMRANI Abdelouahed Chirurgie Pédiatrique Pr. ABOUELALAA Khalil* Anesthésie Réanimation Pr. BELAIZI Mohamed* Psychiatrie
Pr. BENCHEBBA Drissi* Traumatologie Orthopédique Pr. DRISSI Mohamed* Anesthésie Réanimation Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale Pr. EL KHATTABI Abdessadek* Médecine Interne Pr. EL OUAZZANI Hanane* Pneumophtisiologie Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie pathologique
Pr. MEHSSANI Jamal* Psychiatrie Pr. RAISSOUNI Maha* Cardiologie Février 2013
Pr. AHID Samir Pharmacologie – Chimie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-ENT2ROLOGIE
Pr. AMOUR Mourad Anesthésie Réanimation
Pr. AWAB Almahdi Anesthésie Réanimation
Pr. BELAYACHI Jihane Réanimation Médicale Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation Pr. BENCHEKROUN Laila Biochimie-Chimie
Pr. BENKIRANE Souad Hématologie
Pr. BENNANA Ahmed* Informatique Pharmaceutique
Pr. BENSEFFAJ Nadia Immunologie
Pr. BENSGHIR Mustapha* Anesthésie Réanimation Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique
Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. EL JOUDI Rachid* Toxicologie Pr. EL KABABRI Maria Pédiatrie
Pr. EL KHANNOUSSI Basma Anatomie Pathologie
Pr. EL KHLOUFI Samir Anatomie
Pr. EL KORAICHI Alae Anesthésie Réanimation Pr. EN-NOUALI Hassane* Radiologie
Pr. ERRGUIG Laila Physiologie
Pr. FIKRI Meryim Radiologie
Pr. GHANIMI Zineb Pédiatrie
Pr. GHFIR Imade Médecine Nucléaire
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et maladies métaboliques Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne Pr. MEDDAH Bouchra Pharmacologie Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie
Pr. OUBEJJA Houda Chirurgie Pédiatrique Pr. OUKABLI Mohamed* Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique
Pr. ROUIBAA Fedoua* Gastro-Entérologie Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique
2- ENSEIGNANTS – CHERCHEURS SCIENTIFIQUES PROFESSEURS / PRs. HABILITES
Pr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques
Pr. BOURJOUANE Mohamed Microbiologie
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie
Pr. DAKKA Taoufiq Physiologie
Pr. DRAOUI Mustapha Chimie Analytique
Pr. EL GUESSABI Lahcen Pharmacognosie
Pr. ETTAIB Abdelkader Zootechnie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. HAMZAOUI Laila Biophysique
Pr. HMAMOUCHI Mohamed Chimie Organique
Pr. IBRAHIMI Azeddine Biotechnologie
Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Biochimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Pr. ZELLOU Amina Chimie Organique
Mise à jour le 13/02/2014 par le Service des Ressources Humaines
Au Royaume du Maroc,
Patrie d’adoption, un exemple à suivre dans de nombreux domaines, dont
les conditions de vie et la qualité de la formation académique nous ont
agréablement surpris et donné l’envie d’y revenir.
A Feu Sa Majesté Hassan II, Que Dieu l’accueille en sa sainte Miséricorde
A Sa Majesté le Roi Mohamed VI, Chef Suprême et Chef d’Etat Major des
Forces Armées Royales. Que Dieu bénisse son règne et le préserve.
A ma mère,
A mon père
A ma Marâtre,
A mes frères et sœurs ainsi qu’à toute la famille BARRA
A ma femme et à ma fille.
Aux officiers médecins, élèves officiers Burkinabè et des pays amis en stage au
Maroc
Merci pour tous vos conseils et soutien, vous avez été de bons exemples pour
nous.
A tous mes anciens de l’ERSSM
Toutes nationalités confondues,
A tous mes jeunes de l’ERSSM des pays amis,
A tous le personnel Militaire et civil de l’ambassade du Burkina-Faso
et de la mission Militaire
A notre Maître, Président de thèse Monsieur le Professeur
A. EL MAGHRAOUI
Professeur De Rhumatologie.
Vous nous avez fait un grand honneur en acceptant de présider ce travail,
votre ardeur dans le travail et vos qualités humaines sont connus de tous et
susciterons toujours notre admiration.
Qu’il nous soit permis de vous exprimer notre reconnaissance et notre
respect.
A notre Maître et rapporteur de thèse Monsieur le Professeur
A.ABOUZAHIR
Professeur de Médecine Interne
Nous sommes très sensibles à l’honneur que vous nous faites en
acceptant de diriger notre thèse. Vos qualités humaines et
professionnelles ont fait de vous un exemple à suivre pour nous tout au
long de notre formation. Vos compétences, vos qualités humaines et
votre simplicité ont toujours suscité une grande admiration. Ce fut un
honneur et un privilège de travailler avec vous. Votre aide et votre
disponibilité, dans l’élaboration de ce travail, resteront à jamais
gravées dans les mémoires. Veuillez voir à travers ce travail le respect.
Veuillez accepter, cher maître, l’expression de notre profonde
A notre Maître et juge
Monsieur le Professeur TAOUFIK AMEZYANE
Professeur de Médecine Interne
Nous sommes particulièrement touchés par la spontanéité et la
gentillesse avec lesquelles vous avez bien voulu accepter de juger notre
travail. Vos qualités professionnelles ajoutées n’ont fait qu’agrandir
l’admiration que nous avions déjà pour vous. Veuillez trouver ici, cher
maître l’expression de notre profond respect. Nous vous remercions
également de nous avoir facilité l’accès à certaines données qui ont
rapporté un plus à notre travail
A notre Maître et juge
Monsieur le Professeur K. REDA
Professeur d’Ophtalmologie.
Nous vous remercions vivement de l’honneur que vous nous faites
en acceptant de siéger parmi notre jury de thèse.
Puisse ce travail témoigner de ma reconnaissance et de l’estime
que je porte à votre personne.
A notre Maître et juge
Monsieur le Professeur M. MAAMAR
Professeur de Médecine Interne.
Nous vous remercions pour la spontanéité avec vous avez accepté
de juger notre travail, pour votre gentillesse et votre compréhension.
Votre savoir mis au jugement de thèse ne pourra que lui donner plus de
valeur. Veuillez accepter notre haute considération et notre profond
respect.
LISTE DES
ABREVIATIONS
AAP : Anévrismes des artères pulmonaires
ACm : Anticorps monoclonal
ADA : l'adénosine désaminase
ADCC : Aantibody dependent cellular cytotoxicity
AECA : Anticorps anti-cellules endothéliales
AIC : Angle irido cornéen
AMM : Autorisation de mise sur le marché
ANCA : Anticorps anti-cytoplasme des polynucléaires neutrophiles
AP-1 : Activator protein 1
APPIT : Association des Professeurs de Pathologie Infectieuse et
Tropicale
ARN : Acide ribonucléique
ATB : Antibiotiques
AV : Acuité Visuelle
BAV : Baisse d'acuité visuelle
BHR : Barrière hémato rétinienne
BHR : Barrière Hémato Rétinien
BMI : Body Mass Index
CH : Région constante del’immunoglobuline
CIAP: Cellular inhibitors of apoptosis
CMH : Complexe majeur d’histocompatibilité
CMV : Cytomégalovirus
CRE : Cyclic adenosine monophosphate response element
CRP : C - réactive protein
Cs A : Cyclosporine A
EBV : Epstein Barr Virus
ERKs : Extracellular signal regulated kinases
EULAR : European League against Rheumatism
Fab : Fragment antigen binding
Fc : Fragment cristalisable
FcRn : Recepteur néonatal du fragment cristalisable
FDA : Food and Drug Administration
FLAME : FADD-like antiapoptotic molecule
FOXP3 : (forkhead box P3)
HLA : human leukocyte antigen
HLA : Human leukocyte antigen
HSP : Heat Shock Protein
HSV : Herpès Simplex Virus
HTIC : Hypertension intracrânien
ICAM :Iintegrin cellular adhesion molecule
IFN : Interféron
IFNγ : interféronγ
IgG1 : Immunoglobuline G1
IL-1 : Interleukine 1
IM : Intramusculaire
IRM : Imagerie par résonnance magnétique
IRVAN : Idiopathic retinal vasculitis aneurysms and neuroretinitis
IS : Immunosuppresseurs
IUSG : International Uveitis Study Group
IV : Intraveineuse
JNK : c-Jun N-terminal kinase
KDa : Kilodaltons
KIR : killer inhibitory receptors
LAF : Lampe à Fente
LI : limitante interne
LPS : Lipopolysaccharides
LT : Lymphocyte T
MAPK : Mitogen activated protein kinases
MB : Maladie de Behçet
MCP-1 : Monocyte chemoattractant protein 1
M-CSF : Macrophage colony stimulating factor
MEM : Membranes épirétiniennes maculaires
MIC : MCHclass 1 related
MMP : Matrix metalloproteinase
N :Indice de réfraction
NB : Neuro Behçet
NF-AT : Nuclear factor of activated T cells
NFκB : Nuclear factor κB
NK : Natural killer
NO : Monoxyde d’azote
OMD : œdème maculaire diabétique
ORL : Oto-rhino-laryngologie
OVCR : Occlusion de la veine centrale de la rétine
OVR : Occlusion veineuse rétinienne
P : Poids
PAN : Périartérite noueuse
PET-scanner : Tomographie par Émission de Positrons-scanner
PEV : Potentiels évoqués visuels
PGI2 : Prostaglandine 12 ou prostacycline
PNN : Polynucléaire neutrophile
PR : Polyarthrite rhumatoïde
PRD : Précipités retrodescematiques
PSR : Pelvi-spondylite rhumatismale
R :Rayon de courbure
RATIO : Recherche sur les Anti-TNF Alpha et les Infections
Opportunistes
RNP : Ribonucleoprotein
RPM : Réflexe photomoteur
S0: S2: S4:S6:S8: Semaine: 0:2:4:6 8:
SAPK : Stress-activated protein kinase
SIDA : Syndrome d’immunodéficience acquise
Sm : Auto anticorps appartenant à la famille des « anticorps
antinucléaires », sous-famille des « anticorps anti-antigènes nucléaires solubles » et plus particulièrement des « anticorps anti-snRNP ». « Sm » correspond aux deux premières lettres du nom de la patiente chez ces anticorps ont été décrits pour la première fois. Les anticorps anti-Sm reconnaissent des ribonucléoprotéines (complexes ARN/protéines non-histones). Les principales cibles de ces auto anticorps sont des protéines appelées B/B', D et (parfois) E.
SNFGE : Société Nationale Française de Gastro-Entérologie
SNP : Single nucleotide polymorphism
SODD : Silencer of death domain
SPA : Spondylarthropathies
SPLF : Société de Pneumologie de Langue Française
SSB : Autoanticorps appartenant à la famille des « anticorps
antinucléaires », sous-famille des « anticorps anti-antigènes nucléaires solubles » et plus particulièrement des « anticorps anti-scRNP ». « SS » correspond à « syndrome sec » ou « syndrome de Sjögren », pathologie à laquelle ces anticorps sont fréquemment associés. Ils sont parfois aussi désignés par le terme de « anticorps
T : Taille
TA : Tension Artérielle
TACE : TNF alpha converting enzyme
TGF : Transforming growth factor
TGF : Transforming growth factor -β
TH1 ou 2 : T helpers 1 ou 2
TLR : Toll like receptors
TmTNF : Tumor Necrosis Factor transmembranaire
TNF α : Tumor Necrosis Factor
TNFR2 or 1 : Tumor Necrosis Factor Receptor 2 ou 1
TVC : Thromboses veineuses cérébrales
UI : Unité internationale
VCAM : Vascular cell adhesion molecule
VCI : Veine cave inférieure
VCS : Veine cave supérieure
VEGF : Vascular Endothelial Growth Factor
VGEF : Vascular Endothelial Growth Factor
VH :Région variable de la chaine lourde de l’immunoglobuline
VL :Région variable de la chaine légère de l’immunoglobuline
VR : Vascularite rétinienne
LISTE DES FIGURES
Figure 1 : image de vascularite rétinienne
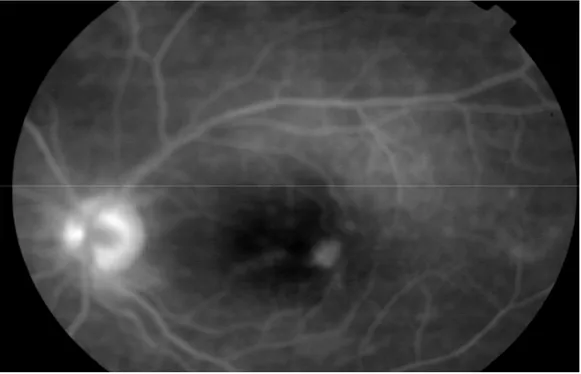
Figure 2 : périphlébite en périphérie avec diffusion maculaire
Figure 3: Timeline of key facts of therapeutic monoclonal antibodies in medicine
and ophthalmology. The Anti-TNF has been initially applied as endovenous infusions for uveitis, followed by anti-VEGF approaches.
Figure 4 : Schémas du globe oculaire
Figure 5 : Distribution globale du portage de l’antigène HLAB 51 en fonction des
mouvements démographiques
Figure 6 : Mécanisme physiopathologique de la maladie de behçet (Etape 1)
Figure 7: Mécanisme physiopathologique de la maladie de behçet (Etape 2)
Figure 8 : Classification anatomique des uvéites
Figure 9: Rougeur conjonctivale avec injection ciliaire
Figure 10: Précipités retrodescemétiques disposés en triangle à sommet supérieur Figure 11 : Effet Tyndall
Figure 17 : Vaisseaux sanguins rétiniens donnant l'aspect de givre sur les branches d'un arbre, (frosted branch angiitis)
Figure 18 : Dilatation du lit vasculaire veineux au sein de l’hémi rétine supérieure associée à un engainement périveineux blanchâtre et des hémorragies à centre clair.
Figure 19 : Hyperfluorescence précoce avec diffusion tardive à partir des capillaires rétiniens dessinant le trajet des veines
Figure 20: OVCR avec hémorragies diffuses, dilatations et tortuosités veineuses, et œdème papillo-rétinien.
Figure 21 : Aspect ophtalmoscopique d’une OVCR avec nodules cotonneux en interpapillo-maculaire.
Figure 22 : Aspect angiographique d’une OVCR
Figure 23 : Aspect angiographique d’une OVCR œdémateuse au cours de la maladie de Behçet
Figure 24: OMC: Epaississement rétinien et logettes cystoïdes
Figure 25 : Aspect biomicroscopique d’un OMC : visualisation du bombement de la ligne de profil antérieure et d’une logette cystoïde centrale.
Figure 26 : Aspect angiographique en pétale de fleur caractéristique de l’OMC. Figure 27 : Epaississement rétinien associé à des lacunes hyporéflectives témoignant
d’un OMC
Figure 28 : Comparaison de l’image obtenue en OCT et d’une coupe histologique d’un OMC avec décollement séreux rétinien.
Figure 31 : Membrane épimaculaire à reflet cellophane.
Figure 32 : Membrane épimaculaire fine, modérément contractile, œil gauche.
Figure 33 : Réflectivité d’une MEM et constriction du pigment xanthophylle (à gauche à droite): pigment xanthophylle de forme et taille normale.
Figure 34 : Membrane épimaculaire épaisse avec plis de pleine épaisseur. Figure 35: Aspect oedématié de la tête du nerf optique: papillite.
Figure 36 : Atrophie papillaire séquellaire, apparaissant six semaines après une névrite optique.
Figure 37 : Anomalies du champ visuel retrouvées dans les neuropathies optiques:(a) scotome central, (b) scotome cæcocentral, (c) déficit fasciculaire, (d) déficit altitudinal.
Figure 38 : Champ visuel montrant un déficit altitudinal supérieur en OD. Figure 39: Aphtose bipolaire.
Figure 40 : Schémas simplifiés des structures moléculaires des 5 antagonistes du TNFα.
LISTE DES TABLEAUX
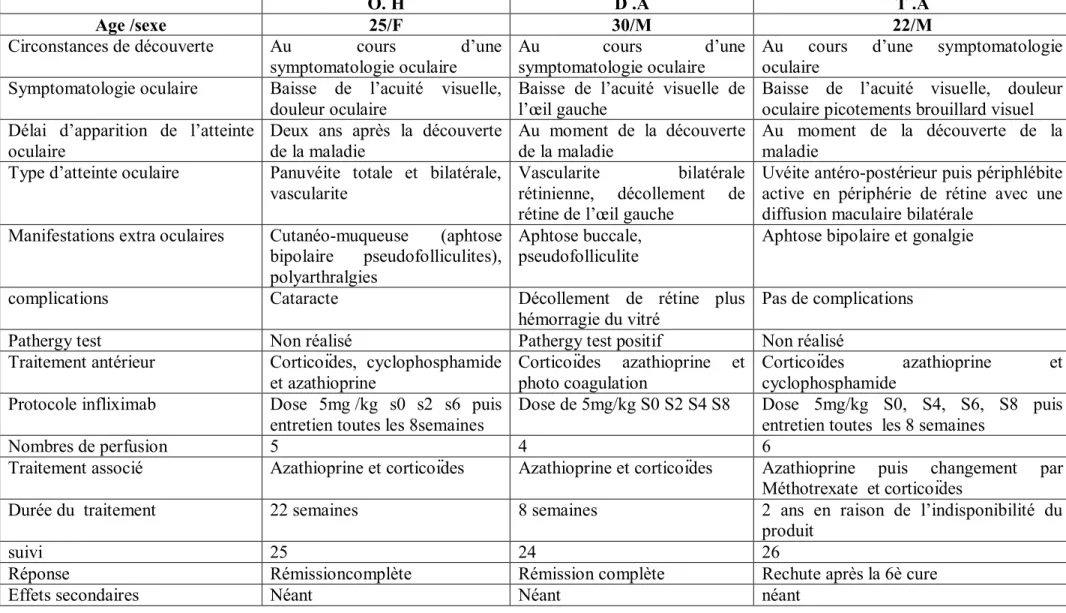
Tableau 1 : Caractéristiques cliniques des patients
Tableau 2 : Comparaison de l’utilisation de l’infliximab en monothérapie et son association au traitement immunosupresseur. [166]
Tableau 3 : Réduction de l’inflammation oculaire par les trois anti-TNFα.[166]
Tableau 4: Efficacité et effet secondaire de l’infliximab (IFX) dans les uvéites
sévères et/ou réfractaire dans la BD (1).
Tableau 5: Efficacité et effet secondaire de l’infliximab (IFX) dans les uvéites
INTRODUCTION...1 MATERIELS ET METHODES ...3 1.CADRES DE L’ETUDE ...4 2.CRITERES D’INCLUSION ...4 3.CRITERES D’EXCLUSION ...4 4.METHODOLOGIE DE TRAVAIL ...4 RESULTATS ...6 1.OBSERVATION N° 1 ...7 2.OBSERVATION N ˚2 ...9 3.OBSERVATION N˚ 3 ... 12 DISCUSSION ... 16 1.GENERALITES ... 17 2.HISTORIQUE ... 18 3.ANATOMIE DE L’ŒIL ... 22 4.EPIDEMIOLOGIE ... 28 5.PHYSIOPATHOLOGIE... 31 5.1.PHYSIOPATHOLOGIE DE LA MALADIE DE BEHCET ... 31 5.1.1.FACTEURS GENETIQUES ... 31 5.1.2.FACTEURS ENVIRONNEMENTAUX ... 33 5.1.3.ANOMALIES DE LA REPONSE INFLAMMATOIRE ... 34 5.1.4.Anomalies de l’immunité... 36 5.2.Physiopathologie des atteintes oculaires de la maladie de Behçet ... 41 5.2.1 Histopathologie des lésions oculaires... 41
5.2.3 Physiopathologie de l’uvéite ... 42 5.2.4 Physiopathologie de l’œdème maculaire ... 43 5.2.5 Physiopathologie la neuropathie optique ... 44 6.LES MANIFESTATIONS CLINIQUES ... 44 6.1. CIRCONTANCES DE DECOUVERTES ... 44 6.2.LES MANIFESTATIONS OCULAIRES ... 45 6.2.1. LES UVEITES ... 45 6.2.2. Les vascularites rétiniennes ... 59 6.2.2.1 Définition ... 59 6.2.2.2 Diagnostic ... 59 6.2.2.3 Evolution et complication ... 64 6.2.3. Les occlusions veineuses rétiniennes ... 69 6.2.3.1 Définition ... 69 6.2.3.2 Diagnostic ... 69 6.2.3.3 Evolution et pronostic ... 70 6.2.4 La maculopathie ... 74 6.2.4.1 Principales altérations maculaires au cours de la maladie de Behçet 74 6.2.4.1.1 Œdème maculaire ... 74 6.2.4.1.2 Le trou maculaire ... 79
9.EVOLUTION ET COMPLICATIONS ... 110 10.TRAITEMENT ... 111 10.1 BUTS DU TRAITEMENT ... 111 10.2. MOYENS ... 111 10.2.1. TRAITEMENT MEDICAL ... 111 10.2.1.1. Anti-inflammatoires stéroïdiens : Corticoïdes ... 111 10.2.1.2. Mydriatiques ... 112 10.2.1.3. Collyres hypotonisants ... 112 10.2.1.4. Injection intra-vitréenne du Bevacizumab (Avastin®) ... 112 10.2.1.5 Immunosuppresseurs ... 113 10.2.1.6. Les biothérapies ... 114 10.2.1.6.1. Les anti tnfα ... 114 10.2.1.6.1.1. Présentations générales ... 114 10.2.1.6.1.2. MECANISMES ... 117 10.2.1.6.1.3. MODALITES D’EMPLOIS... 124 10.2.1.6.1.4. ROLE DANS LES ATTEINTES OCULAIRES DE LA MALADIE DE BEHCET. ... 125 10.2.1.6.1.5. EFFETS SECONDAIRES ... 131 10.2.1.6.2. LES AUTRES BIOTHERAPIES ... 135 10.2.2. TRAITEMENT CHIRURGICAL ... 137 10.2.3. Indications ... 137
CONCLUSION ... 139 RESUME ... 141 BIBLIOGRAPHIES ... 145
La maladie de Behçet est une maladie chronique, multisystémique caractérisée par des épisodes récurrents de vascularite rétinienne, d’uvéite, d’ulcères génitaux, d’ulcérations buccales, et des lésions cutanées. La maladie de Behçet est fréquente dans certaines parties du monde, comme le Japon, le Moyen-Orient, la Turquie et le Maghreb, désignée ainsi maladie de la route de la soie. La fréquence de l’atteinte oculaire au cours de la maladie de Behçet varie de 28 à 50 % selon les séries [1,2]. Elle est de 40,6 % au Maroc [3], dominée par les uvéites en particulier avec l’atteinte du segment postérieur.
Le traitement conventionnel de l’atteinte ophtalmologique fait
appelessentiellement aux corticoïdes, cyclosporine, l’azathioprine et autres agents immunosuppresseurs tels que le méthotrexate ou le cyclophosphamide. Les avancées dans la compréhension de la physiopathologie ont permis de mettre en évidence l’importance du TNFα dans le processus pathologique de la maladie de behçet qui a été rapportée au cours des dernières années. Depuis lors, le blocage du TNFα est devenu une nouvelle voie de recherche thérapeutique. Ces anti-TNFα permettent de s’attaquer de manière ciblée aux cellules de l’immunité et permettre ainsi de contrôler l’évolution de la maladie. Parmi les anti-TNFα nous pouvons distinguer trois anticorps l’infliximab, l’adalimumab et le certolizumab pegol et un récepteur soluble l’etanercept. Les cas rapporté dans la littérature ont montré que les anti-TNFα ont conduit à l'amélioration des signes et des symptômes et l'amélioration de l'acuité visuelle (AV) des patients atteints de la maladie de Behçet. Les anti-TNFα ont également permis l’amélioration des signes et symptômes des patients atteints d’ulcères buccaux, de lésions cutanées et de complications gastro-intestinales de la maladie de Behçet.
Dans ce travail, nous rapportons trois cas de patients atteints de maladie de Behçet avec manifestations oculaires réfractaires traités par Infliximab. A travers une
MATERIELS
ET METHODES
1. CADRES DE L’ETUDE
Notre étude est une étude rétrospective concernant trois cas de patients atteints de maladie de behçet avec atteinte ophtalmologique réfractaire traitée par anti TNFα (Infliximab) dans le service de médecine interne A et B de l’Hôpital Militaire d’Instruction Mohammed V. La période d’étude s’étale de janvier 2006 à décembre 2013.
2. CRITERES D’INCLUSION
Les critères de diagnostic étaient ceux de l’International Study Group For Behçet Disease. Les patients retenus sont ceux qui ont présenté une atteinte oculaire réfractaire et résistante aux traitements usuels qui étaient hospitalisés et suivi dans le service de médecine interne. L’atteinte oculaire réfractaire se définit comme une atteinte résistante à l’utilisation d’un traitement corticoïde systémique et un immunosuppresseur connu pour être efficace sur la maladie mais qui n’a pas pu venir à bout de l’inflammation oculaire.
3. CRITERES D’EXCLUSION
N’ont pas été retenus dans l’étude les patients atteints de maladie de behçet sans atteinte oculaire, ceux avec atteinte oculaire mais répondant aux traitements usuels ; les patients suivis dans d’autres services de la structure hospitalière tels que le service d’ophtalmologie, de dermatologie , neurologie, gastro-entérologie et les perdus de vue.
4. METHODOLOGIE DE TRAVAIL
L’exploitation des dossiers nous a permis l’étude exhaustive. Plusieurs paramètres ont été recueillis selon une fiche d'exploitation standard ayant regroupé tous les paramètres épidémiologiques, cliniques, thérapeutiques et évolutifs concernant nos malades. L’ensemble des données a été rassemblé sous forme d’une observation
L’efficacité de l’infliximab était évaluéeau fur et à mesure du traitement. Une rémission complète est définie par une amélioration totale des signes oculaires. Une rémission partielle est définie par une atténuation partielle des anomalies oculaires par rapport à celles observées précédemment. Un échec de réponse est défini par une absence de changement après la troisième perfusion.
La rechute est définie par l’apparition d’anomalies oculaires chez un patient ayant préalablement bien évolué. L’acuité visuelle, l’inflammation oculaire, la réduction de la dose de la corticothérapie et du traitement immunosupresseur concomitant sont évalués régulièrement. Les effets secondaires oculaires et systémiques sont également notés.
1. OBSERVATION N° 1
Madame O.H âgée de 25 ans, divorcée sans enfant, originaire et habitant Beni mellal, a été hospitalisée dans le service de médecine interne B en novembre 2009 pour une baisse de l’acuité visuelle avec douleur oculaire gauche. Ses antécédents pathologiques étaient sans particularités en dehors d’une prise de contraception orale pendant deux ans. Il s’agissait d’une patiente connue du service suivie depuis deux ans pour maladie de Behçet à manifestations cutanéo-muqueuses à type d’aphtose buccale et génitale à répétitionavec plusieurs poussées par mois, des pseudofolliculites et des manifestations articulaires à type de polyarthralgies de type inflammatoire intéressant les grosses articulations. Elle était traitée par colchicine 1 mg/jour et prednisone 5 mg/jour. Elle a rapporté l’installation progressive depuis un mois d’une baisse de l’acuité visuelle avec brouillard devant les yeux et plus tard l’apparition de douleur oculaire gauche et céphalées. Ceci dans un contexte de conservation de l’état général et d’apyrexie.
L’examen à l’admission trouvait une patiente en bon état général, apyrétique, conjonctives bien colorées. Il existait des aphtes buccaux à la face interne de la lèvre inférieure avec des cicatrices d’aphtes génitaux et des pseudo-folliculites des membres supérieures. On notait également un gros genou gauche chaud et douloureux à la mobilisation avec la présence d’un choc rotulien. L’examen neurologique et cardio- vasculaire étaient sans anomalies. L’examen ophtalmologique montrait une AV à 4/10 l’œil droit, 2/10 l’œil gauche avec l’existence d’une panuvéite totale et bilatérale.
Biologiquement, il n’y avait pas de syndrome inflammatoire, la VS était à 6
mm/1ère heure et la CRP à 0.5 mg/l. L’hémogramme montrait une discrète
hyperleucocytose à 12000/mm3 dont 9000/mm3 de PNN et 2700/mm3 de lymphocytes.
La fonction rénale et hépatique était normale. Les sérologies de l’hépatite B, C, du VIH et de la toxoplasmose étaient négatives tout comme le VDRL et le TPHA. Il n’y avait pas de foyer infectieux, les radiographies des sinus, du poumon et le panoramique dentaire étaient sans particularités et l’ECBU était stérile.
Sur le plan thérapeutique, en plus du traitement local prescrit par l’ophtalmologiste, trois bolus de Methylprédnisolone de 500 mg/j pendant trois jours ont été prescrit relayés par Prédnisone 60 mg/j. L’évolution a été marquée par l’amélioration clinique, une dégression de la corticothérapie a été alors entreprise. Un an et demi plus tard, la patiente a bénéficié d’une chirurgie de cataracte post uvéitique avec libération de synéchies.
En Mai 2011, la patiente a été réhospitalisée pour aggravation des signes oculaires avec flou visuel. L’examen ophtalmologique objectivait une AV de 2/10 à l’OD et 1/10 à l’OG avec des séquelles d’uvéite et la présence d’une vascularite à l’angiographie rétinienne. La patiente a bénéficié d’un traitement immunosuppresseur à base de bolus de cyclophosphamide (Endoxan®) en perfusion IV de 1g mensuel pendant 6 mois relayé par azathioprine (Immurel®). Le contrôle ophtalmologique pratiqué au bout de trois bolus montrait une cornée claire, sans signe d’uvéite antérieure active et sans signe d’uvéite postérieure active au fond d’œil.
Dès l’arrêt de l’Endoxan, la patiente avait constaté l’aggravation des signes oculaire avec la réapparition à l’examen ophtalmologique d’une uvéite totale avec tyndall de la chambre antérieure et vitréenne et une vascularite rétinienne. L’indication d’une biothérapie à base d’Infliximab (Remicade®) fut posée en association avec l’Azathioprine et corticoïdes (Prednisone) 40 mg/j. La dose d’Infliximab prescrite était de 5 mg/kg à S0, S2, S6 puis tous les 8 semaines. Un bilan préthérapeutique notamment à la recherche d’une tuberculose a été pratiqué (IDR était négative, la recherche de BK négative et la radiographie pulmonaire normale). Le contrôle ophtalmologique après trois perfusions d’infliximab montre une AV à 4/10 à l’ODG sans signes d’uvéite active avec la persistance de séquelles de vascularite. La patiente a reçu 2 perfusions d’entretien à huit semaines d’intervalle, elle est asymptomatique sur le plan oculaire avec un œil calme à l’examen ophtalmologique actuel.
2. OBSERVATION N ˚2
Mr D A âgé de 30 ans, marié et père d’un enfant a été adressé en octobre 2010 par son ophtalmologiste au service de médecine interne B pour bilan étiologique d’une vascularité rétinienne. Ses antécédents pathologiques étaient marqués par la notion d’aphtose buccale récidivante à plus de 4 fois par an.
Le début de la symptomatologie clinique remontait à 4 mois par l’installation progressive d’une baisse de l’acuité visuelle de l’œil gauche. L’examen ophtalmologique montrait un décollement de rétine de l’œil gauche avec hémorragie
Biologiquement, il n’y avait pas de syndrome inflammatoire, la VS était à 10 mm/1h, la CRP à 0.4 mg/l. A l’hémogramme, l’hémoglobine était à 16g/dl, leucocytes
à 8400 /mm3 et plaquettes à 212000/mm3. La glycémie était à 0.90 g/l, les fonctions
rénale et hépatique étaient normales. Le typage HLA n’a pas été pratiqué et le pathergy test était positif. L’ECG inscrivait un rythme régulier sinusal sans troubles de la repolarisation. L’IRM cérébrale ne montrait pas de vascularite. Le bilan immunologique était négatif. Le bilan infectieux (Radiographie pulmonaire, Blondeau et ECBU) était négatif.
Le patient a bénéficié d’un bolus mensuel de Methylprédnisolone 1g/j pendant trois jours, relayé par Prednisone 50 mg/j avec l’introduction d’emblée d’un traitement immunosuppresseur par Azathioprine (Immurel®) 50 mg x 3/j. Il a bénéficié en parallèle d’une PPR non confluente (photocoagulation panrétinienne au laser) de l’œil droit.
L’évolution était marquée trois mois après par une bonne amélioration clinique avec à l’examen ophtalmologique pratiqué en février 2011, la régression des néovaisseaux rétiniens périphériques. Une dégression de la corticothérapie était alors entreprise avec le maintien du traitement immunosuppresseur. Le patient a été adressé par son ophtalmologiste pour suivi à l’hôpital militaire Moulay Ismail à Meknès. Il était resté en rémission jusqu’en janvier 2012 où il a accusé une aggravation clinique avec récidive de la symptomatologie oculaire et l’aspect de vascularite rétinienne à l’angiographie (figure 1). Le patient était alors sous Immurel et faible dose de prednisone. L’indication d’un traitement par Infliximab était posée, le patient a bénéficié de 4 perfusions à S0, S2, S4 et S8. L’évolution était marquée par la stabilisation de l’atteinte oculaire.
3. OBSERVATION N˚ 3
Mr T. A âgé de 22 ans, célibataire originaire de Fès et habitant Kenitra, a été hospitalisé en avril 2009 dans le service de médecine interne A pour aphtose bipolaire et baisse de l’acuité visuelle. Ses antécédents pathologiques étaient sans particularités.
L’histoire de la maladie remontait à 6 mois par l’apparition d’une symptomatologie oculaire faite de douleurs oculaires, de picotements puis d’une baisse de l’acuité visuelle avec l’apparition d’aphtes buccaux et génitaux récidivants. Le patient signalait également des gonalgies de type inflammatoires. L’examen clinique trouvait un patient en bon état général, pesait 82 kg pour une taille de 1,74m, apyrétique, ses conjonctives étaient bien colorées. Il existait de multiples aphtes génitaux au niveau scrotal et des aphtes buccaux. Le reste l’examen somatique était sans anomalies.
Biologiquement, il existait un syndrome inflammatoire, la VS était à 38 mm/1ère
h, le fibrinogène à 6,95 g/l et la CRP à 48 mg/l. L’hémogramme montrait des leucocytes à 9600/mm dont 5700/mm3 de PNN et 3100/mm3 de lymphocytes ; l’hémoglobine était à 12,4 g/dl et les plaquettes à 333000/mm3. La fonction rénale et hépatique était correcte. Les sérologies des hépatites virales B, C et du VIH étaient négatives tout comme le VDRL et le TPHA. Le bilan infectieux (Rx du poumon, Blondeau et ECBU) était normal
L’examen ophtalmologique montrait une uvéite postérieure. Le bilan d’extension avec une IRM cérébrale, un angioscanner thoracique et une échocardiographie était sans particularités. Un traitement à base de prednisone 60 mg/j et colchicine 1 mg/j était prescrit en plus d’un traitement local. L’évolution était marquée par l’amélioration clinique et ophtalmologique après 2 mois de traitement, une dégression de la corticothérapie était alors entamée.
En mars 2010 alors que le patient était sous 10 mg de prednisone était apparue une baisse de l’acuité visuelle. L’examen ophtalmologique montrait une périphlébite active en périphérie de rétine avec une diffusion maculaire bilatérale (figure 2). Une corticothérapie en bolus de 1 g/j pendant 3 jours avec relais par prednisone 60 mg/j associée au cyclophosphamide en bolus de 1 g/ mois étaient préconisés. L’évolution était marquée par l’amélioration ophtalmologique, le relais par Azathioprine (Immurel®) était alors décidé.
En septembre 2010, le patient était réhospitalisé pour rougeur oculaire depuis 4 jours avec brouillard visuel. L’examen clinique montrait une AV de 6/10 à l’œil droit et 4/10 à l’œil gauche avec l’existence d’une uvéite antéro- postérieure. L’atteinte ophtalmologique chez ce patient était considérée comme réfractaire, un traitement par anti TNF alpha était alors prescrit selon le protocole suivant S0, S4, S6, S8 puis tous les 8 semaines. Un bilan pré- thérapeutique était pratiqué avec la recherche de BK dans les crachats, une radiographie pulmonaire à la recherche d’une tuberculose pulmonaire qui était sans anomalie, de même qu’un bilan biologique avec une NFS, des bilans hépatique et rénale. La première perfusion était faite le 13 octobre 2010. Mais, en raison de l’indisponibilité du produit, l’intervalle entre les cures n’a pas été
respecté et la 6ème cure était faite en janvier 2012. L’évolution a été marquée par une
rémission de l’atteinte oculaire initialement puis réapparition après S8 d’une hyalite avec foyer maculaire. L’acuité visuelle était aux alentours de 7/10 aux deux yeux. L’Immurel® a été changé par le Méthotrexate.
Figure 2 :périphlébite en périphérie avec diffusion maculaire
Le tableau 1 résume les renseignements cliniques, paracliniques, thérapeutiques ainsi que le suivi concernant les trois patients.
Tableau 1:Caractéristiques cliniques des patients
O. H D .A T .A
Age /sexe 25/F 30/M 22/M
Circonstances de découverte Au cours d’une symptomatologie oculaire
Au cours d’une
symptomatologie oculaire
Au cours d’une symptomatologie oculaire
Symptomatologie oculaire Baisse de l’acuité visuelle, douleur oculaire
Baisse de l’acuité visuelle de l’œil gauche
Baisse de l’acuité visuelle, douleur oculaire picotements brouillard visuel Délai d’apparition de l’atteinte
oculaire
Deux ans après la découverte de la maladie
Au moment de la découverte de la maladie
Au moment de la découverte de la maladie
Type d’atteinte oculaire Panuvéite totale et bilatérale, vascularite
Vascularite bilatérale rétinienne, décollement de rétine de l’œil gauche
Uvéite antéro-postérieur puis périphlébite active en périphérie de rétine avec une diffusion maculaire bilatérale
Manifestations extra oculaires Cutanéo-muqueuse (aphtose bipolaire pseudofolliculites), polyarthralgies
Aphtose buccale, pseudofolliculite
Aphtose bipolaire et gonalgie
complications Cataracte Décollement de rétine plus
hémorragie du vitré
Pas de complications
Pathergy test Non réalisé Pathergy test positif Non réalisé
Traitement antérieur Corticoïdes, cyclophosphamide et azathioprine
Corticoïdes azathioprine et photo coagulation
Corticoïdes azathioprine et cyclophosphamide
1. GENERALITES
La maladie de Behçet est une affection inflammatoire systémique dont le substratum anatomo-histopathologique est une vascularité occlusive. Cette affection est plus fréquente dans les pays du pourtour méditerranéen, au moyen et en extrême orient. Elle est caractérisée par des ulcérations orales et génitales, une atteinte inflammatoire oculaire, des lésions cutanées, une atteinte vasculaire ainsi que de nombreuses atteintes viscérales pouvant mettre en jeu le pronostic vital. La pathogénie de la maladie est encore mal connue, même si des facteurs génétiques (polymorphisme du gène HLA B51), infectieux ; environnementaux et immunologiques sont évoqués.
L’uvéite est la manifestation oculaire de loin la plus fréquente. Elle constitue un critère diagnostique important et met en jeu le pronostic visuel. La prise en charge du patient dans la globalité de ses atteintes oculaires et extra-oculaires requiert une étroite collaboration entre l’ophtalmologiste et l’interniste. Elle est basée sur la corticothérapie et les immunosuppresseurs dont l’utilisation précoce et plus rationnelle a largement contribué à l’amélioration du pronostic visuel. L’avènement des agents biologiques constitue une avancée significative dans le traitement des formes sévères et réfractaires aux traitements conventionnelles. Grace à une meilleure connaissance des phénomènes d’auto-immunité et des cytokines responsables des dommages tissulaires au cours de la maladie de Behçet et des uvéites en général, de nouvelles approches thérapeutiques commencent à voir le jour.
2. HISTORIQUE [4-8]
La maladie de Behçet doit son nom au dermatologue turc HULUSI BEHCET mais elle était en fait connue depuis l’antiquité dans les traités d’Hippocrate vers le Vè siècle avant J.C dans son livre <<épidemion>> sous des termes divers.
Depuis lors plusieurs auteurs se sont intéressés à cette affection qui a fait l’objet de plusieurs recherches et congrès internationaux :
Zhong Jing Zhang (médecin japonais) : IIème siècle avant JC, avait fait une description de la maladie similaire à celle d’Hippocrate nommée « Hu Huo Bing ».
Janin : 1772 à Lyon, a présenté un cas d’atteinte oculaire récurrente chez un homme.
GILBERT : En 1920, a avancé le terme d’« iridocyclite septique » et donne à ce syndrome le nom d’ "ophtalmie lente".
En 1923, LIPSCHUTZ l'a décrit comme "Ulcère aigu de la vulve", et SHIGETA en1924 a rapporté la première observation Japonaise.
Kummer : 1930 a évoqué la notion d’aphtose chronique récidivante.
En 1931, ADAMANTIADES (ophtalmologue grec), et Dascalipoulos ont insisté sur le caractère fébrile de la maladie qui associe: iritis à hypopion, ulcérations buccogénitales, phlébite et hydarthrose bilatérale des deux genoux.
En 1937, un professeur de dermatologie turc, Hulusi Behçet, a individualisé une entité associant une aphtose buccale, une aphtose génitale et une inflammation oculaire à type d’uvéite à hypopion, entité qui a porté son nom.
Jensen : 1940 utilise pour la première fois le terme de syndrome de Behçet chez une patiente présentant une aphtose bipolaire avec des lésions cutanées et des ulcérations hémorragiques coliques. Il est le premier à ajouter le test de Pathergy comme critère diagnostique.
Tournaire : 1941 et 1955 : a étudié la notion d’aphtose uni ou bipolaire, avec une hypothèse virale.
1966 à Rome : a eu lieu le 1ersymposium qui étudie l’aspect clinique et
anatomopathologique des manifestations cutanéo-muqueuses, oculaires et neurologiques.
1977 à Istanbul : a eu lieu le 2èmesymposium qui étudie les manifestations
articulaires et les antigènes d’histocompatibilité type I.
1985 à Tokyo : l’étude portait sur l’apport de l’immunité cellulaire et humorale en matière d’étiopathogénie de la maladie.
1987 à Londres : la recherche s’est focalisée sur le rôle étiopathogénique des antigènes HLA type II et de quelques virus.
1988 à Istanbul : une mise au point a été faite sur les manifestations veineuses et artérielles de la maladie.
1990 à Paris : Elaboration des critères diagnostiques de l’« International Study
1997 : année du 7èmecongrès international de la maladie, où les recherches étaient focalisées sur l’atteinte articulaire et spécifiquement la maladie de Behçet et les spondylarthropathies.
1998 : a eu lieu le 8èmecongrès international de la maladie où Silman a
soulevé l’intérêt des critères diagnostiques pour les études et essais cliniques. Les recherches ont surtout porté sur l’immunopathogénie de la maladie.
Mai 2000 à Séoul : 9èmeconférence internationale de la maladie de Behçet.
Zouboulis a mis l’accent sur l’étiopathogènie et le rôle des chémokines surtout l’IL8.
Les recommandations de l’EULAR ont été présentées lors de la
13èmeconférence internationale sur la maladie de Behçet qui a eu lieu en Mai
2008 en Autriche.
L’historique des anti-TNF α remonte à la découverte de la technique d’hybridation en 1975. (Figure 3)
En 1984 Georges J.F Köhler et césar Milstein ont perfectionné cette technique ce qui leur a valu le prix nobel. (figure 3)
En 1998 l’infliximab a reçu l’approbation dans la polyarthrite rhumatoïde et a vu son introduction en Europe ou elle fut utilisée dans la maladie de BOWEL. [9]
Les 5 premiers cas de panuvéites traités par infliximab ont été publiés par Sfikakis et al en 2001[10] et depuis lors plusieurs publications se sont intéressées à l’efficacité des anti-TNFα dans l’atteinte oculaire de la maladie de behçet.
Figure 3: Timeline of key facts of therapeutic monoclonal antibodies in medicine and ophthalmology. The anti-TNF has been initially applied as endovenous infusions for uveitis,
3. ANATOMIE DE L’ŒIL [11]
L’anatomie de l’œil se divise en deux : celle du globe oculaire et celui de ses annexes (les muscles extra-oculaires, les nerfs, la paupière, le système lacrymal et l’orbite).
Le globe oculaire est grossièrement sphérique avec un diamètre sagittal ou antéropostérieur de 25 mm; un diamètre transversal de 23,5 mm un diamètre vertical de 23 mm, un poids de 7 grammes pour un volume de 6,5cm. Il peut être décomposé en quatre parties principales:
- la couche protectrice : cornée et sclère
- la couche vasculaire (aussi nommée uvée) : iris, corps ciliaire et choroïde - la couche visuelle : rétine et nerf optique
- le contenu de la cavité interne : humeur aqueuse, cristallin et corps vitré. La couche protectrice (ou couche externe)
Cette couche comprend deux parties dont la cornée et le sclère. La cornée :
Elle représente le 1er dioptre du système oculaire ; elle est avasculaire à l’état
normal et apparait légèrement elliptique de face à grand axe horizontal et axe vertical plus faible.
La face antérieure est recouverte par le film lacrymal tandis que la face postérieure constitue la limitante externe de la chambre antérieure en contact avec l’humeur aqueuse.
La cornée est très richement innervée elle reçoit une innervation sensitive à partir des branches des nerfs ciliaires constituants un plexus sous épithélial envoyant des
La sclère
Elle est la couche la plus externe et entoure les 4/5 du globe oculaire et donne insertion aux muscles oculomoteurs et se continue en avant par la cornée.
La conjonctive
Elle constitue une muqueuse tapissant la face postérieure des paupières et se réfléchissent sur la face antérieure du globe oculaire. La conjonctive bulbaire et palpébrale se réunissent pour former des culs de sacs conjonctivaux au nombre de quatre : supérieur, inférieur, médial et externe.
La couche vascularisée (ou couche moyenne)
Elle est aussi appelée « l’uvée », et comprend trois parties l’iris, le corps ciliaire et la choroïde. C’est la partie la plus vascularisée du globe oculaire.
L’iris :
Partie la plus antérieure de l'uvée, faisant suite au corps ciliaire, l'iris est une membrane en forme de disque constitué par des épithéliums pigmentés à l’origine de sa couleur, des muscles dilatateurs de la pupille et le sphincter pupillaire.
Le diamètre de l’iris est de 12 à 13 mm.
Comme tous les segments de l'uvée, l'iris possède une riche vascularisation. Son innervation est assurée par le trijumeau et le sympathique.
- Le muscle ciliaire : muscle lisse enchâssé dans le corps ciliaire, formé de deux portions :
Le muscle de Brucke-Wallace et le muscle de Rouget-Muller.
On y trouve aussi dans la constitution du corps ciliaire, la pars plicata ou la Couronne ciliaire et la pars plana qui est une surface plane.
Le corps ciliaire reçoit sa vascularisation essentiellement du grand cercle artériel de l’iris. Son innervation provient du plexus ciliaire situé dans la supraciliaire formé par les nerfs ciliaires longs et courts.
La choroïde :
La choroïde fait partie de l’uvée postérieur, riche en vaisseaux et nerfs, elle occupe les 2/3 postérieurs du globe situé entre la sclère et la rétine. Elle se continue en avant avec le stroma du corps ciliaire au niveau de l’ora serrata. En arrière, elle adhère à la papille qu’elle entoure. La suprachoroïde est un espace virtuel situé entre la choroïde et la sclère. La choroïde adhère à la rétine par l’intermédiaire de la membrane de Bruch. Sa vascularisation est assurée par les artères ciliaires.
La couche visuelle (ou couche interne)
C’est la plus interne des couches qui constituent le globe oculaire. Elle comprend la rétine et le nerf optique.
La rétine :
La rétine est une membrane nerveuse hypersensible qui tapisse le fond de l'œil. Elle est formée de 10 couches de cellules et est très vascularisée avec un important réseau de veines et artères. Elle est composée de centaines de millions de cellules nerveuses : les cônes et les bâtonnets. On a beaucoup plus de bâtonnets que de

![Figure 5: Distribution globale du portage de l'antigène HLA B51 en fonction des mouvements démographiques.[34]](https://thumb-eu.123doks.com/thumbv2/123doknet/15038943.691133/72.892.110.785.361.731/figure-distribution-globale-portage-antigène-fonction-mouvements-démographiques.webp)
![Figure 7: Mécanisme physiopathologique de la maladie de behçet (Etape 2)[51]](https://thumb-eu.123doks.com/thumbv2/123doknet/15038943.691133/80.892.169.732.316.718/figure-mécanisme-physiopathologique-la-maladie-behçet-etape.webp)
![Figure 8: Classification anatomique des uvéites. [99]](https://thumb-eu.123doks.com/thumbv2/123doknet/15038943.691133/87.892.107.789.313.717/figure-classification-anatomique-des-uvéites.webp)
![Figure 11: Effet tyndall [101]](https://thumb-eu.123doks.com/thumbv2/123doknet/15038943.691133/93.892.211.686.187.474/figure-effet-tyndall.webp)
![Figure 13: Snowballs et phénomène de banquise [101]](https://thumb-eu.123doks.com/thumbv2/123doknet/15038943.691133/98.892.237.658.360.769/figure-snowballs-phénomène-banquise.webp)