Effet d’un programme de réadaptation sur le niveau de
douleur et d’incapacité de personnes souffrant de
tendinopathie de la coiffe des rotateurs
Mémoire
Alexandre Savoie
Maîtrise en médecine expérimentale
Maître ès sciences (M.Sc.)
Québec, Canada
© Alexandre Savoie, 2015
Résumé
La douleur à l’épaule touche environ 20% de la population. Parmi les douleurs à l’épaule, la tendinopathie de la coiffe des rotateurs est l’atteinte la plus fréquente. À ce jour, les mécanismes impliqués dans la rémission de la tendinopathie sont encore peu connus. Ce projet visait à évaluer l’efficacité d’une intervention axée sur l’entrainement moteur et évaluer l’impact de cette intervention sur la distance acromiohumérale (DAH).
Vingt-cinq participants souffrant d’une tendinopathie de la coiffe des rotateurs ont pris part à une intervention axée sur l’entrainement moteur. L’intervention comptait dix traitements en physiothérapie en plus d’un programme d’exercices à domicile et s’échelonnait sur six semaines.
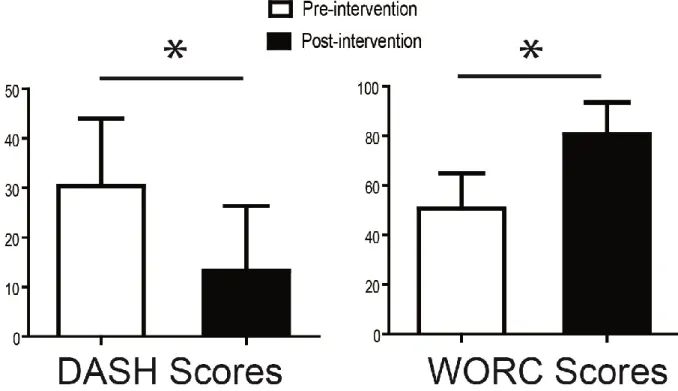
À la suite de l’intervention, les participants souffrant de tendinopathie ont vu leur niveau de douleur et d’incapacité diminuer significativement. De plus, la DAH a augmenté significativement lors de l’élévation du membre supérieur.
Les résultats de cette étude démontrent un potentiel de l’utilisation de l’entrainement moteur en physiothérapie dans le traitement des tendinopathies de la coiffe des rotateurs.
Abstract
Shoulder pain affects more than 20% of the population. Amongst shoulder pathologies, rotator cuff (RC) tendinopathy is the more prevalent cause of pain. However, little is known about the underlying mechanisms that lead to healing of such pathology. The current project aimed at assessing the efficacy of a physiotherapy intervention centered on movement training and assessing the impact of such intervention on the acromiohumeral distance (AHD).
Twenty-five subjects suffering from unilateral RC tendinopathy underwent the intervention. The intervention consisted of ten supervised physiotherapy sessions and a home exercise program over a 6-week period.
Following the intervention there was a significant decrease in pain and disability levels. Further, a significant increase in AHD during arm elevation was observed.
The results of the present study suggest potential for motor training as a useful approach in physiotherapy for the treatment of RC tendinopathies.
TABLE DES MATIÈRES
Résumé ... III Abstract ... V TABLE DES MATIÈRES ... VII Liste des Tableaux... XI Liste des figures ... XIII Liste des abréviations ... XV Avant-Propos ... XIX
CHAPITRE 1. INTRODUCTION ... 1
1.1 L’épaule ... 1
1.1.1 La stabilité passive de l’articulation glénohumérale ... 3
1.1.2 La stabilité active de l’articulation glénohumérale ... 3
1.1.3 Le contrôle neural de l’articulation glénohumérale ... 4
1.2 Épidémiologie de la tendinopathie - Description ... 4
1.3 Causes de la tendinopathie de la coiffe des rotateurs ... 5
1.3.1 Facteurs expliquant la présence de tendinopathies ... 6
1.3.2 Considérations historiques- progression des tendinopathies ... 8
1.3.3 Changements centraux ... 10
1.4 Les déficits moteurs observés chez des personnes atteintes de tendinopathie ... 12
1.4.1 Mesure échographique et distance acromiohumérale ... 14
1.5 Traitements des déficits de contrôle moteur ... 16
1.6 Objectifs et hypothèses ... 19
CHAPITRE 2. MÉTHODOLOGIE ... 21
2.1 Recrutement ... 21
2.2 Participants - Devis Expérimental ... 22
2.3 Variables dépendantes : ... 24
2.4 Variable indépendante : ... 26
VIII
CHAPITRE 3. Effects of a movement training oriented rehabilitation program on symptoms, functional
limitations and acromiohumeral distance in individuals with subacromial pain syndrome. ... 31
3. 1 RÉSUMÉ ...32 3. 2 ABSTRACT ...33 3.3 INTRODUCTION ...34 3.4 METHOD ...36 3.4.1 Participants ...36 3.4.2 Study design ...36 3.4.3 Outcomes ...37 3.4.4 Rehabilitation Program ...37 3.4.5 Statistical Analyses ...38 3.5 RESULTS ...40
3.5.1 Effect of the rehabilitation program on AHD ...43
3.6 DISCUSSION ...46
3.7 CONCLUSION ...47
3.8 AKNOWLEDGMENT ...48
CHAPITRE 4. DISCUSSION ... 49
4.1 Effet de l’intervention sur les niveaux de douleur et d’incapacité ...49
4.2 La DAH de sujets souffrant de tendinopathie et de sujets asymptomatiques...50
4.2.1 Fidélité de la mesure échographique de la DAH ...51
4.3 Évolution de la DAH suivant l’intervention centrée sur l’entrainement au mouvement ...51
4.3.1 Changement de la DAH vs amélioration clinique...53
4.4 Limites ...53
4.5 Implications cliniques ...54
CHAPITRE 5. CONCLUSION ... 57
Bibliographie ... 59
Annexes ... 67
Annexe A : Mouvements scapulaires ...67
Annexe B : Progression des exercices ...69
Annexe D : Thérapie manuelle – technique permises ... 79 Annexe E : Document vérifiant l’éligibilité et documents de prise de données ... 81
Liste des Tableaux
Chapitre 3 : Table 1 – Participants characteristics……….……….……….…….. 39 Chapitre 3 : Table 2 : Mean acromiohumeral distance (AHD; mean ± standard deviation) at baseline and at the follow-up evaluations………..… 43
Liste des figures
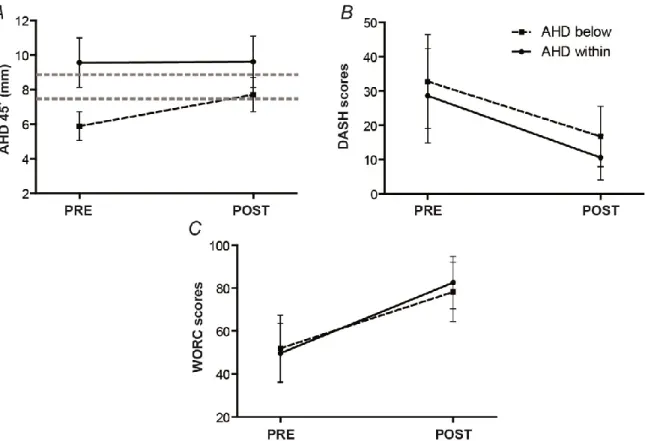
Figure 1 : Anatomie de l’épaule – vue antérieure………...……..…...……….. 3 Figure 2 : Devis Expérimental………..……….………... 23 Figure 3 : Comparison of pre-intervention and post-intervention average scores of the DASH, the WORC and NPRS for participants suffering from RC tendinopathy... 40 Figure 4 : Acromiohumeral distance according to group, position and elevation angle……….………..……….. 41 Figure 5 : Values of AHD and questionnaires according to subgroups and time………..……….……….... 42
Liste des abréviations
AC Acromioclaviculaire AHD Acromiohumeral distance ANOVA Analysis of Variance
CID Clinically important difference
CIRRIS Centre interdisciplinaire de recherche en réadaptation et en intégration sociale DAH Distance acromiohumérale
DASH Questionnaire Disability of the Arm, Shoulder and Hand Echo Échographique
GH Glénohumérale
GRC Global Rating of Change / Mesure du changement global ICC Intraclass coefficients
IRM Imagerie par résonance magnétique MDC Minimal detectable change
Mhz Mégahertz
MRI Magnetic resonance imaging NPRS Numerical Pain Rating Scale PT Physiotherapist
RC Rotator Cuff SC Sternoclaviculaire SD Standard deviation ST Scapulothoracique
Avant-Propos
Cet ouvrage, présenté sous forme de mémoire avec article scientifique, correspond aux travaux effectués afin d’obtenir le diplôme de maitrise en médecine expérimentale.
Une introduction détaillée traitant des connaissances actuelles et mettant la table à la raison d’être de l’étude entame le mémoire. Ensuite, la méthodologie présente les étapes effectuées afin d’obtenir et d’analyser les données. L’article présente les résultats de l’étude. C'est avec plaisir que j'assume le rôle d’auteur principal de l’article, résultats d’un travail où j’ai été dirigé, encouragé et conseillé par les Drs Jean-Sébastien Roy et Catherine Mercier. Dr Roy et Dre Mercier sont respectivement le directeur et la codirectrice de ce projet. Puis, une discussion traite des résultats, examine leur place dans la littérature scientifique et avance quelques hypothèses. Finalement, la conclusion fait état des implications cliniques et des avenues de recherche découlant de ce projet de maitrise.
L’article démontre le succès d’une intervention axée sur l’entrainement moteur chez des participants souffrant de tendinopathie de la coiffe des rotateurs. De plus, la comparaison de la distance acromiohumérale de participants souffrant d’une tendinopathie de la coiffe des rotateurs et à celle d’un groupe témoin a été effectuée. Finalement, il y a également eu un suivi de l'évolution de la distance acromiohumérale suite à l’intervention en physiothérapie axée sur l’entrainement au mouvement. Dans le cadre de cette étude, j'ai effectué la recension des écrits, le recrutement des participants, les collectes de données en laboratoire, l'analyse des données et la rédaction de l’article. Les Drs Roy et Mercier, coauteurs de l'article, ont participé activement et majoritairement à l'élaboration des devis de recherche. Ils ont également aidé à l'analyse des données et à la révision du manuscrit.
Il me semble évident que ce projet a pu se réaliser à la suite de collaboration de nombreuses personnes, dont l'apport inestimable des directeurs de recherche. Je tiens à remercier le Dr Jean-Sébastien Roy qui m’a poussé à maximiser la qualité du travail que j’effectue. Il fut une ressource très importante et je le remercie pour sa très grande disponibilité, ses conseils et ses encouragements. Également, j'aimerais remercier la Dre Catherine Mercier, qui m'a
XX
rapides. Grâce à eux, mes connaissances et mes capacités en recherche sont assurément meilleures.
Mes remerciements vont également au Dr Martin Gagné pour son aide précieuse lors des collectes de données au laboratoire et à mes collègues du Centre interdisciplinaire de recherche en réadaptation et intégration sociale (CIRRIS) qui n’ont jamais hésité à formuler de la rétroaction. De plus, il me fait plaisir de remercier Simon Robitaille, Maude Bastien et Marie-Ève Ménard, physiothérapeutes indépendants dans le cadre de l'étude d'intervention travaillant chez Physio Interactive et chez Apex Physio
Enfin, je ne voudrais pas oublier tous les participants souffrants de tendinopathie qui ont mis « l’épaule » à la roue de ce projet. Je terminerai en nommant les organismes m'ayant accordé leur support financier et qui ont permis la réalisation du projet, donc le Centre interdisciplinaire de recherche en réadaptation et en intégration sociale (CIRRIS) et l'Ordre professionnel de la physiothérapie du Québec (OPPQ).
À toutes les autres personnes ayant contribué de près ou de loin à la réalisation de ce projet, je vous en remercie.
CHAPITRE 1. INTRODUCTION
Les humains utilisent leurs membres supérieurs afin d’accomplir une panoplie d’activités qui font partie de leur quotidien. Ces activités, qui incluent transporter des objets, se nourrir et communiquer à l’écrit, nécessitent des mouvements de l’épaule. Malheureusement, à tout moment, une fraction significative de la population présente de la difficulté à effectuer des activités de la vie quotidienne en raison de douleurs à l’épaule. Parmi les pathologies limitant la fonction et causant des douleurs à l’épaule, la tendinopathie de la coiffe des rotateurs est l’atteinte la plus fréquente[1]. Toutefois, peu importe que le traitement de la tendinopathie soit chirurgical ou conservateur, le taux de succès des traitements avoisine seulement 65 %[2, 3]. C’est pourquoi il est primordial d’améliorer la compréhension des mécanismes responsables du développement de la tendinopathie ainsi que d’identifier les mécanismes liés à la rémission de la tendinopathie de la coiffe des rotateurs. L’introduction de ce mémoire révisera brièvement l’anatomie de l’épaule avant d’étudier les mécanismes liés à sa stabilité articulaire. Ensuite, l’épidémiologie et les causes de la tendinopathie, telles que décrites dans la littérature, seront étudiées. Une section traitant des déficits moteurs observés chez les sujets atteints de tendinopathie et une section portant sur les traitements en physiothérapie mettront fin à l’introduction.
1.1 L’épaule
L’articulation de l’épaule permet la jonction du membre supérieur au tronc à l’aide de trois articulations. Parmi ces trois articulations, celle permettant le plus de mobilité est assurément l’articulation glénohumérale (GH)[4]. Cette articulation ovoïde non modifiée est caractérisée par la rencontre de la tête humérale à la cavité glénoïde de la scapula. Les articulations ovoïdes non modifiées confèrent des mouvements dans les trois plans, donc une mobilité plus grande. Cette mobilité permet à la main et à l’ensemble du membre supérieur de rejoindre un volume d’espace considérable afin d’effectuer des tâches ou de communiquer. En plus de l’articulation GH, le complexe articulaire de l’épaule compte également les articulations sternoclaviculaire (SC) et acromioclaviculaire (AC)[5]. L’articulation scapulothoracique (ST), souvent présentée dans les descriptions du complexe articulaire de l’épaule, correspond aux mouvements combinés des articulations SC et AC. L’articulation ST est en fait une
2
interface pour que le glissement scapulaire ait lieu au niveau de la cage thoracique[6]. La scapula rejoint la clavicule et le rachis par l’acromion. L’acromion est un prolongement externe de la scapula situé au-dessus de l’articulation GH. L’espace entre l’acromion et la tête humérale est décrit comme étant l’espace sous-acromial. La frontière supérieure (le plafond) de l’espace sous-acromial est formée par l’arche coracoacromiale, qui est elle-même composée de l’acromion, du ligament coracoacromial et du processus coracoïde. La frontière inférieure (le plancher) est composée de la grosse tubérosité de l’humérus et de la surface supérieure de la tête humérale. Dans cet espace sous-acromial, se retrouvent les tendons des muscles supraépineux, la longue portion du biceps et les parties proximales des muscles sous-scapulaire et infraépineux, les bourses sous-acromiales, et la capsule de l’articulation GH.
Figure 1 : Anatomie de l’épaule –vue antérieure – tirée de Thurner et al. 2013[7]
Il est à noter que certains mouvements de rotation ou de translation de l’humérus ou de la scapula peuvent mener à une diminution de l’espace sous-acromial [8]. En effet, une diminution de la bascule postérieure de la scapula, une augmentation de la rotation médiale de la scapula, une diminution de la rotation latérale de la scapula[9], une augmentation de la protraction de la ceinture scapulaire[10] et une translation supérieure excessive de la tête humérale[11] peuvent toutes mener à un rétrécissement de l’espace sous-acromial.
Bien qu’elle soit parmi les articulations les plus mobiles, l’articulation GH doit maintenir son alignement articulaire afin d’être fonctionnelle. Le principe de stabilité articulaire correspond à la capacité d’une articulation à maintenir la congruence et l’alignement des surfaces articulaires[12]. Un des modèles de stabilité articulaire le plus retenu en physiothérapie est inspiré du modèle spinal de Panjabi [13]. Essentiellement, ce modèle propose que la stabilité passive, la stabilité active et le contrôle neural soient responsables du maintien de la congruence articulaire.
1.1.1 La stabilité passive de l’articulation glénohumérale
La stabilité passive dépend des structures anatomiques présentes à l’épaule. Parmi les stabilisateurs passifs, on retrouve : 1) le labrum, qui permet d’approfondir la concavité de la surface articulaire de la glène[14]; 2) la capsule GH, qui englobe les surfaces articulaires et permet de maintenir une pression intra-articulaire négative rapprochant ainsi les surfaces articulaires[15]; et, 3) les ligaments GH, qui limitent les translations des surfaces articulaires, particulièrement la translation inférieure de l’humérus[16]. Puisque l’épaule est l’articulation la plus mobile du corps, elle est également celle qui présente la stabilité passive la plus faible[17].
1.1.2 La stabilité active de l’articulation glénohumérale
La stabilité active est une autre forme de stabilité articulaire. S’attachant directement sur la capsule, les muscles de la coiffe des rotateurs sont généralement vus comme étant les stabilisateurs actifs de l’épaule[18] puisqu’ils sont les muscles qui englobent l’articulation. La stabilité musculaire dépend de plusieurs facteurs comme la force, l’endurance, la souplesse et l’intégrité des muscles. Toutefois, des facteurs tels que le niveau d’activation et la coordination des muscles relèvent du contrôle neural. La contraction coordonnée des muscles de la coiffe des rotateurs augmente la stabilité en comprimant les surfaces articulaires. Une étude de Wuelker et al. a confirmé le tout en démontrant qu’en diminuant de 50 % la force des muscles de la coiffe, la translation antérieure de la tête humérale augmentait de 46 % et la translation postérieure augmentait de 31 %[19]. De plus, ayant également une ligne d’action inférieure, les muscles de la coiffe des rotateurs sont en mesure de maintenir la tête humérale centrée en contrant le glissement supérieur de l’humérus
4
occasionné par la contraction du muscle deltoïde lors de mouvements d’élévation du bras[20]. Il y a donc présence d’un équilibre entre deux forces qui permet la centralisation de la tête humérale au niveau de la cavité glénoïde scapulaire. Un autre équilibre entre deux muscles est noté au niveau scapulothoracique alors que les fibres inférieures du muscle dentelé antérieur causent une rotation vers le haut de la scapula, répondant ainsi à la rotation vers le bas causée par la contraction du muscle trapèze inférieur lors de l’élévation du membre supérieur[21]. Un dernier exemple de couple de force tient des fibres supérieures du muscles dentelé antérieur qui répondent aux muscles trapèze supérieur et trapèze moyen[21] en orientant la scapula lors des mouvements d’élévations du membre supérieur. 1.1.3 Le contrôle neural de l’articulation glénohumérale
Le contrôle neural est le résultats d’une interaction à plusieurs niveaux des différents systèmes : système nerveux périphérique et central, moteur et sensoriel[22].
Une des théories les plus souvent utilisées pour décrire le contrôle neural du mouvement est la théorie du modèle interne[22]. La théorie propose que les mouvements des membres et du corps soient représentés par des modèles internes (une organisation préstructurée des commandes motrices), l’apprentissage moteur jouant un rôle central dans la création et le maintien de ces modèles[22]. Il existe deux types de modèle interne, le modèle interne inverse et le modèle interne anticipatoire. Le premier détermine la commande motrice nécessaire afin de répondre à un objectif moteur désiré (par exemple : pointer un objet). Le second modèle interne anticipatoire tente de prédire les conséquences sensorielles qu’entraine la commande motrice[23]. Les différences notées entre la prédiction et les conséquences réelles permettent la mise à jour du modèle interne inverse.
1.2 Épidémiologie de la tendinopathie - Description
La douleur à l’épaule est l’une des atteintes musculosquelettiques les plus fréquentes dans la population. Une étude épidémiologique effectuée en 2003 a rapporté que 30 % des répondants avaient eu une douleur à l’épaule dans les 12 mois précédents, et 21 % présentaient une douleur à l’épaule au moment du sondage[24]. Ce résultat place la douleur à l’épaule au second rang de prévalence parmi les atteintes musculosquelettiques derrière les
douleurs lombaires [24]. La prévalence est plus élevée chez le groupe d’âge 45-64 ans que chez les 25-44 et les 65 ans et plus[24]. Une autre étude épidémiologique a placé la douleur à l’épaule au troisième rang avec une prévalence de 16 %[25]. La prévalence de la douleur à l’épaule est donc importante dans le contexte populationnel, surtout qu’elle limite généralement la capacité d’accomplir les activités de la vie quotidienne[26].
La tendinopathie de la coiffe des rotateurs est la cause de douleur à l’épaule la plus fréquente, alors que 44 % des douleurs y sont associées[1]. Le terme tendinopathie décrit une pathologie du tendon associée à de la douleur et à une diminution de la performance du tendon[27]. À l’épaule, ce terme est associé à toutes les atteintes des tendons des muscles de la coiffe des rotateurs, à l’exception des déchirures complètes[28, 29], ainsi qu’aux atteintes des structures sous-acromiales, incluant le tendon de la longue portion du biceps (à l’exception des blessures conjointes du labrum), des bourses sous-acromiales et du ligament coracoacromial. Précédemment, le terme abutement était utilisé : le terme faisait référence à un abutement mécanique ou une compression pathologique des structures sous-acromiales causée par l’acromion[30].
1.3 Causes de la tendinopathie de la coiffe des rotateurs
Nous avons vu plus tôt les facteurs de stabilité articulaire, toutefois, puisque d’autres facteurs peuvent mener à la tendinopathie, il est important de réviser les mécanismes généralement impliqués dans les blessures. Le corps humain démontre une impressionnante capacité à s’adapter au stress mécanique par l’augmentation de la tolérance des tissus. Ainsi, un stress mécanique stimule des processus d’adaptation d’une structure, augmentant par le fait même la tolérance au stress de cette structure[31]. Afin de permettre cette augmentation de tolérance, certaines conditions sont nécessaires : le stress mécanique ne doit pas dépasser la tolérance maximale de la structure et l’intervalle de temps entre l’application de différents stress doit être suffisant pour permettre la récupération. Si ces conditions ne sont pas respectées, il y a présence de surcharge tissulaire, ce qui mène à un processus pathologique. Une activité à charge modérée répétée trop fréquemment ou une activité à charge trop élevée peut donc causer un bris tissulaire, donc une dégradation des structures. Cette description du processus menant à des lésions a été démontrée au genou[31, 32], alors que son applicabilité
6
au membre supérieur, donc à l’épaule, demeure hypothétique chez l’humain. C’est néanmoins cette hypothèse qui sert de fondement à l’explication des blessures aux membres supérieurs causé par un surentrainement en natation[33], au baseball[34] et dans d’autres activités « overhead »[34].
1.3.1 Facteurs expliquant la présence de tendinopathies
Un modèle expliquant spécifiquement le processus menant à la tendinopathie de la coiffe des rotateurs est toujours à développer. Toutefois la littérature identifie plusieurs facteurs pouvant contribuer au développement des tendinopathies. Ainsi, plusieurs études ont tenté d’identifier le ou les mécanismes de stress causant l’apparition de symptômes à la suite d’une tendinopathie.
Dans une revue narrative de la littérature, Seitz et al.[35] ont recensé huit facteurs extrinsèques au tendon ainsi que cinq facteurs intrinsèques au tendon comme causes possibles menant à la tendinopathie. Cette revue fait essentiellement une énumération des facteurs, mais ne met pas en contexte l’importance de chacun. De plus, aucune étude n’a évalué le rôle de tous ces facteurs simultanément. Après la présentation des facteurs soulevés dans la revue de Seitz et al.[35] d’autres facteurs potentiels seront abordés à la section 1.3.3.
Voici un résumé des facteurs extrinsèques au tendon ainsi que l’hypothèse qui sous-tend le rôle du facteur, tels qu’ils ont été que recensés par Seitz et al.[35].
1) Ostéophyte sous-acromial : diminue l’espace sous-acromial, favorise l’abutement des tissus mous sous l’arche coracoacromiale.
2) L’acromion de type « en crochet » : diminue l’espace sous-acromial, favorise l’abutement des tissus mous sous l’arche coracoacromiale.
3) Ostéophyte acromioclaviculaire : diminue l’espace sous-acromial, favorise l’abutement des tissus mous sous l’arche coracoacromiale.
4) Longueur du muscle petit pectoral : cause une protraction de la ceinture scapulaire, ce qui mènerait à une diminution de la distance acromiohumérale (DAH) – favorise l’abutement des structures sous-acromiales et mène à un alignement sous-optimal des surfaces articulaires.
5) Performance des muscles scapulaires : un déséquilibre d’activation musculaire équivaut à une synergie sous-optimale, donc un stress accru sur certaines fibres musculaires ainsi qu’un alignement articulaire sous-optimal durant l’élévation du bras. L’alignement sous-optimal et un stress accru peuvent causer une dégénérescence accélérée du tendon par abutement ou par une tension dépassant la capacité structurelle du tendon.
6) Posture et mobilité de la colonne thoracique : diminue la capacité d’augmenter l’espace sous-acromial par une bascule postérieure scapulaire, donc limite la capacité d’avoir un alignement articulaire optimal, stressant ainsi les tendons et les structures sous-acromiales.
7) Longueur et rigidité de la capsule GH : modifie l’alignement de l’articulation GH causant un stress sur les tissus mous de l’articulation.
8) Performance des muscles de la coiffe des rotateurs : un déséquilibre musculaire cause une synergie sous-optimale causant un stress accru sur certaines fibres musculaires et un alignement articulaire sous-optimal causant une dégénérescence accélérée du tendon.
Parmi les facteurs intrinsèques au tendon, on note : 1. Vascularisation insuffisante du tendon;
2. Diminution du contenu en protéoglycans, glycoaminonglycans ou en collagène; 3. Diminution de la capacité du tendon à soutenir un étirement (force tensile); 4. Présence d’irrégularité ou diminution de l’épaisseur du tendon;
5. Polymorphisme du collagène ou autres prédispositions génétiques.
Essentiellement, les facteurs intrinsèques affectent négativement la force tensile des tendons et la capacité de ces structures à se régénérer. Malheureusement, la capacité d’intervenir avec succès au niveau des facteurs intrinsèques est plutôt limitée en réadaptation. Il faut toutefois noter qu’une hypertrophie suite à un renforcement pourrait quand même augmenter la force tensile et augmenter l’épaisseur du tendon[36].
8
1.3.2 Considérations historiques- progression des tendinopathies
Traditionnellement, la tendinopathie de la coiffe des rotateurs a été présentée selon le modèle décrit par Neer[37]. Dans ce modèle, une douleur causée par une tendinite aigüe progresserait avec l’âge vers la tendinose avec déchirure partielle, puis vers une rupture complète de la coiffe. Depuis, plusieurs auteurs ont démontré que l’incidence de ruptures partielles et des ruptures complètes de la coiffe augmente avec l’âge[38-40]. Dans ce modèle, la cause de la tendinopathie est basée sur la compression externe des structures sous-acromiales : il y aurait abutement ou frottement des structures sous-acromiales au niveau du tiers antérieur de l’acromion, du ligament coracoacromial et, à l’occasion de l’articulation acromioclaviculaire[41]. Dans ce contexte, un acromion plus imposant diminuerait l’espace sous-acromial et causerait l’abutement, donc plus de symptômes. Selon ce modèle, l’acromioplastie, qui diminue le volume de l’acromion dans l’espace sous-acromiale, se voulait donc une intervention de choix parmi les traitements des tendinopathies de l’épaule[30].
Bien que la progression ait lieu telle que présentée par Neer, plusieurs auteurs ont remis en doute le rôle de l’acromion dans les pathologies de la coiffe[42-46] puisque plusieurs personnes asymptomatiques possèdent des acromions présentant des ostéophytes[42]. Chez les sujets de plus de 50 ans, aucune corrélation entre la morphologie acromiale et la pathologie de la coiffe n’a été identifiée, alors que c’est chez cette population que l’incidence de rupture complète de la coiffe est la plus élevée[46].
Des raisons autres que la compression acromiale pourraient expliquer les atteintes de la coiffe. La vascularisation du tendon pourrait jouer un rôle important dans le développement des tendinopathies de la coiffe des rotateurs. Deux études ont démontré une vascularisation déficiente du côté articulaire de la coiffe des rotateurs, où les déchirures partielles se situent majoritairement[47, 48]. D’autres données indiquent que plus de 80 % des cadavres possédant une déchirure partielle présente cette déchirure du côté articulaire ou de façon intra-tendineuse[49]. Seul 18 % des sujets d’une étude cadavérique présentaient une déchirure partielle du côté de la bourse sous acromiale, donc du côté de l’acromion, où la vascularisation est supérieure[49].
Des études ont également démontré qu’une proportion très importante de la population qui ne présente pas de douleurs à l’épaule présente une dégénération significative de l’intégrité de la coiffe des rotateurs[39, 50]. En effet, plus de 50 % des sujets asymptomatiques du groupe d’âge 60-69 ans ont une rupture partielle ou complète des tendons de la coiffe des rotateurs[39]. Bien que la prévalence des ruptures complètes soit plus élevée chez les gens souffrant de tendinopathie que les sujets asymptomatiques, le nombre total de ruptures complètes est plus élevé chez des gens avec des épaules sans douleur que chez les gens ayant des épaules douloureuses[50]. À la lumière de ces affirmations, il reste encore beaucoup à comprendre sur le rôle que l’intégrité tendineuse peut jouer dans les symptômes de douleur. De plus, il semble que le modèle proposé il y a une quarantaine d’années par Neer soit à repenser à la lumière des dernières connaissances.
En tenant compte des données mentionnées ci-haut sur la localisation des atteintes de la coiffe des rotateurs, d’autres groupes ont proposé des alternatives au modèle de Neer. La plupart des modèles se basent sur une surcharge (tension overload) qui mènerait à une dégénération du tendon. Ce modèle, vérifié sur des rats[51], démontre que pour présenter les caractéristiques d’une tendinopathie dégénérative, il devait y avoir un usage dépassant la capacité d’adaptation du muscle et du tendon et une compression externe, alors que la présentation seule de la compression externe ne suffirait pas à causer une tendinopathie. En appliquant ce modèle aux sujets humains, il est suggéré qu’à la suite de plusieurs contractions inadéquates des muscles de la coiffe, une translation supérieure excessive de la tête humérale causerait un stress sur les fibres tendineuses profondes de ce même muscle[30]. Ces fibres, qui sont plus courtes, sont également plus fragiles[52] : ce modèle a l’avantage de correspondre aux observations faites quant à l’emplacement des lésions de la coiffe comme mentionné plus tôt. Toutefois, ce modèle reste toujours à être démontré.
L’épaule compte également d’autres structures non contractiles: les bourses[53]. Les bourses sont des cavités fermées, formées de tissus conjonctifs et remplies de liquide synovial. Leur fonction consiste en la sécrétion de liquide synovial afin de favoriser le glissement des structures auxquelles elles sont annexées. En 1934, Codman a avancé que la bourse sous-acromiale et ses composantes était la plus grande et la plus complexe du corps humain[54].
10
À l’épaule, les bourses sont annexées aux tendons de la coiffe et se situent dans l’espace sous-acromial, tout comme les tendons des muscles de la coiffe des rotateurs[53].
Toutes les structures retrouvées dans l’espace sous-acromial sont innervées par des fibres nociceptives et peuvent donc produire une sensation de douleurs à l’épaule[55]. Par exemple, les bourses (selon les variations individuelles, on en retrouve parfois une douzaine dans la région de l’épaule) ont une innervation riche en mécanorécepteurs et en nocicepteurs[55] et peuvent contribuer significativement à la douleur de l’épaule[56-58]. À l’intérieur des bourses, la substance P a été identifiée et elle pourrait stimuler les fibres nerveuses démyélinisées causant ainsi des douleurs[58-60] Des niveaux plus élevés de substance P sont associés à des niveaux de douleur plus élevés à l’épaule[58]. Une étude antérieure a déjà démontré que la bursectomie seule présentait des résultats semblables à la bursectomie combinée à une acromioplastie[61], suggérant que les bourses auraient un rôle important dans les symptômes associés à la tendinopathie de la coiffe des rotateurs.
1.3.3 Changements centraux
Il est intéressant de noter que les facteurs extrinsèques et intrinsèques cités plus haut dans la section 1.3.1 sont principalement liés à des problèmes mécaniques. Cependant, la littérature démontre que la chronicité des troubles musculosquelettiques peut être expliquée par d’autres facteurs : des changements au niveau du système nerveux central[62]. Parmi les facteurs non mentionnés dans l’énumération précédente, il y a la sensibilisation centrale. Un bombardement prolongé des nocicepteurs périphériques peut mener à une hypersensibilité, à de la douleur neuropathique et à de la douleur référée qui sont des manifestations comportementales des changements survenant au sein du système nerveux central[63]. L’étude de Coronado et al.[64] a comparé les seuils de douleurs thermiques et les seuils douloureux à la suite de l’application de pressions mécaniques entre des individus atteints de tendinopathie unilatérale de la coiffe et des individus sans atteintes de la coiffe. Les résultats ont démontré une hypersensibilité à la pression au niveau de l’acromion et du muscle masséter du côté de l’atteinte chez les individus souffrant de tendinopathie lorsque comparé à leur côté sain. De plus, lorsque comparé à des individus sans atteinte, les individus souffrants de tendinopathie de la coiffe ont présenté une diminution significative bilatérale de la valeur du seuil de douleurs lors de l’application de pressions au niveau de l’acromion
et lors d’une stimulation thermique. Ces résultats suggèrent que la sensibilisation centrale est présente chez une proportion des individus souffrant de tendinopathie. L’étude de Paul et al.[65] a obtenu des résultats similaires en comparant de façon bilatérale les seuils de douleur à la pression du muscle deltoïde et du muscle tibial antérieur entre des individus souffrant de tendinopathie unilatérale de la coiffe et des individus sans atteintes. Les résultats ont démontré une diminution des seuils chez les gens souffrant de tendinopathie à tous les points, suggérant également la présence de sensibilisation centrale chez les individus souffrant de tendinopathie de la coiffe.[65]. Finalement, les résultats de l’étude de Gwilym et al.[66] suggèrent des résultats similaires en comparant les seuils des individus en attentes d’une acromioplastie à ceux d’un groupe contrôle suite à des stimulations cutanées [66]. De plus, cette étude a démontré une diminution des succès de l’acromioplastie lors de la présence pré-opératoire d’hyperalgésie ou de douleurs référées[66]. En se basant sur les résultats des trois études citées précédemment, il est possible de conclure que des changements d’origine centrale jouent un rôle dans la présence de douleur chez des individus souffrant de tendinopathie de la coiffe.
En plus des modifications observées au niveau des seuils de douleur, des perturbations touchant les patrons de mouvements sont fréquemment observées chez des gens qui présentent de la douleur[67], incluant ceux souffrant de tendinopathie de la coiffe des rotateurs[10]. Généralement, on explique ces changements de patron par une stratégie d’évitement de la douleur[10, 11]. Des hypothèses avancent qu’après un certain temps, ces patrons modifiés apporteraient des changements aux cartes motrices centrales concernant les commandes motrices[68]. Il s’en suivrait des changements centraux qui modifieraient la séquence et le niveau d’activation des différents muscles à l’épaule. Ces stratégies de mouvements altérés expliqueraient également une partie de la chronicité de ces conditions[69]. Si l’on applique ces hypothèses à l’épaule, on pourrait déduire qu’à la suite de changements au niveau de l’organisation motrice centrale, les muscles stabilisateurs de l’articulation GH et de l’articulation ST pourraient présenter une coordination diminuée et un niveau d’activation sous-optimal. Cela aurait comme conséquence de diminuer la stabilité de l’articulation GH.
12
Des modifications des paramètres moteurs centraux ont été observées à l’aide de la stimulation magnétique transcranienne chez des populations présentant des douleurs musculosquelettiques à diverses articulations, soit à la région lombaire, au genou ou à l’épaule[70-72].
Une étude de Ngomo et al.[72] a été menée auprès de 39 sujets souffrant de tendinopathie unilatérale à l’épaule et a évalué le seuil moteur actif d’un muscle de la coiffe des rotateurs du côté atteint et du côté sain. Le seuil moteur actif reflète l’excitabilité corticospinale d’un muscle. Les résultats ont démontré une asymétrie de l’excitabilité corticospinale chez des sujets atteints de tendinopathie unilatérale, se traduisant par une augmentation du seuil moteur actif du muscle infraépineux du côté atteint (correspondant à une baisse de l’excitabilité corticospinale du muscle). De plus, cette étude a noté une corrélation positive entre la durée des symptômes et l’asymétrie de l’excitabilité corticospinale, suggérant que l’asymétrie augmente avec la chronicité.
1.4 Les déficits moteurs observés chez des personnes atteintes
de tendinopathie
Quelle que soit la structure à l’origine de la douleur, la présence d’une douleur est en mesure de modifier le contrôle articulaire. De plus, cette diminution de contrôle peut à son tour mener à des douleurs[73]. Chez les gens souffrant de tendinopathie de l’épaule, ces modifications peuvent être le résultat de changements centraux[68], de faiblesses musculaires, d’altérations des structures passives ou une combinaison de tous ces facteurs[35].
Activation musculaire :
Plusieurs études ont tenté de caractériser l’activation des muscles scapulaires et GH lors de l’élévation du membre supérieur chez des participants atteints de tendinopathie. Pour les muscles scapulaires, il a été observé que le dentelé antérieur présente une activation diminuée chez les gens souffrant de tendinopathie lors de l’élévation de l’épaule[74-76], alors que l’activité du muscle trapèze supérieur est augmentée[75-78]. Les muscles trapèze moyen[77] et trapèze inférieur[75, 77, 79] présentent également une diminution de leur activation. De plus, pour les muscles GH, une diminution de l’activité du subscapulaire[80], de
l’infraépineux[80] et du deltoïde moyen lors des premiers degrés d’élévation (0° à 45°)[80, 81] a également été décrit. En plus des altérations du niveau de l’activation musculaire, certaines études ont observé de modifications dans la séquence d’activation des muscles. Il est donc possible de noter un retard de l’activation du muscle trapèze moyen[82], du trapèze inférieur[10, 82] et une activation précoce du muscle dentelé antérieur[83], ainsi qu’une désactivation hâtive de ces deux dernier muscles lors de la descente du membre supérieur[78, 84]. Finalement une diminution de la coactivation des muscles de la coiffe a également été notée dans les premiers degrés d’élévation[81]. Toutefois, trois autres études n’ont pas observé de différence significative dans la séquence d’activation de ces muscles lors de tâches similaires[10, 83, 85, 86].
Cinématique modifiée :
Puisque les muscles permettent le mouvement articulaire, il n’est pas surprenant qu’en présence de changements au niveau du recrutement musculaire, des changements soient notés quant à la cinématique articulaire. C’est ce que l’on observe dans les études traitant de la cinématique de la scapula1 et de l’humérus lors de l’élévation du membre supérieur chez des participants souffrant de tendinopathie : certains mouvements atypiques sont observés[9, 75, 76, 84, 87-94]. On retrouve : 1) une élévation exagérée de la ceinture scapulaire, « shoulder shrugging »; 2) une diminution ou une augmentation de la bascule postérieur de la scapula; 3) une diminution ou une augmentation de la rotation latérale de la scapula; 4) une augmentation de la protraction de la ceinture scapulaire; 5) une augmentation de la rotation médiale de l’humérus. Dans le cas de la rotation médiale, cette composante a particulièrement été observée chez un sous-groupe de sujets souffrant de tendinopathie à l’aide de l’imagerie par résonnance magnétique[95].
Il est important de noter que parmi ces études, il y a absence d’uniformité dans les méthodes d’évaluation et les critères d’inclusion des participants. De plus, bien que tous les participants étaient atteints de tendinopathie, certaines études visaient des sous-groupes précis, par exemple des nageurs[87] ou des utilisateurs de fauteuil roulant[92]. Une revue systématique de Ratcliffe et al.[96] conclut qu’il n’existe pas d’anomalie cinématique définitive et
14
uniforme chez les participants atteints de tendinopathie de la coiffe des rotateurs. Cette conclusion fait écho aux observations notées ci-haut et suggère que seulement certains sous-groupes de participants souffrant de tendinopathie présenteraient des changements au niveau de la cinématique de mouvement.
Tel que mentionné plus tôt, une diminution de la DAH est notée lors des modifications suivantes de la cinématique; une diminution de la bascule postérieure de la scapula, une augmentation de la rotation médiale de la scapula, une diminution de la rotation latérale de la scapula[9], une augmentation de la protraction de la ceinture scapulaire[10] et une translation supérieure excessive[11]. Les modifications observées s’expliquent généralement par les changements de niveaux d’activation et de séquences d’activation musculaires, donc une altération de la performance ou du contrôle des muscles. Par exemple, une diminution de l’activation des muscles la coiffe des rotateurs mène à un rétrécissement de l’espace sous-acromial[20] et une diminution de l’activation du dentelé antérieur peut mener à une diminution de la bascule postérieure[21] et une diminution de la rotation supérieure de la scapula[21]. Toutefois, un rétrécissement de l’espace sous-acromial peut également être expliqué par la posture, des raideurs musculaires ou des raideurs articulaires[97]. Il est donc intéressant de noter que cinq des huit facteurs extrinsèques causant la tendinopathie proposés par Seitz et al.[35] pourraient mener à une modification de la DAH.
À la lumière de ces données, il semble donc que la présence de tendinopathie de la coiffe des rotateurs puisse être causée par une multitude de variations d’activation et de changements dans la cinématique, mais qu’aucune de ces variations ne soit typique à toutes les personnes présentant une tendinopathie de la coiffe des rotateurs. À ce jour, aucune des études caractérisant la DAH des sujets atteints de tendinopathie n’a tenté de subdiviser les sujets en sous-groupes. Nous avançons donc l’hypothèse qu’une diminution de la DAH représente un déficit expliquant la tendinopathie chez un sous-groupe de sujets atteints de tendinopathie. 1.4.1 Mesure échographique et distance acromiohumérale
Il a été mentionné qu’une diminution de la DAH, donc un rétrécissement de l’espace sous-acromial, pouvait refléter une diminution du la performance des muscles scapulaires et GH. La mesure de la DAH se veut donc une mesure qui permettrait d’évaluer le contrôle moteur
de l’épaule. Afin de mesurer la DAH, plusieurs études ont utilisé l’échographie pour quantifier l’espace sous acromial.
La mesure échographique typiquement utilisée pour évaluer le système musculosquelettique permet une présentation en deux dimensions des structures et une image en divers niveaux de gris (généralement 256 niveaux de gris) selon l’échoïcité de la structure évaluée[98]. Lorsque l’on compare cette approche à l’IRM, l’évaluation des structures est nettement plus rapide et beaucoup moins dispendieuse. Toutefois, l’IRM permet des images dans les 3 dimensions, ce qui n’est pas le cas de la majorité des mesures échographiques[99], bien que la technologie soit parfois possible[100]. La rapidité de la mesure est considérée comme un avantage dans le contexte où certaines mesures sont faites dans des positions douloureuses[101]. Parmi les tissus du système musculosquelettique et les autres tissus mous observables à l’échographie, on compte les nerfs, les muscles, les ligaments, les tendons et les os[102].
La mesure échographique de la DAH a fait l’objet de quelques études et d’une revue systématique[103]. Dans cette revue, une technique similaire à celle décrite originalement par Desmeules et al.[94] est recommandée afin d’évaluer l’espace sous-acromial. Les valeurs d’ICC inter-évaluateur recensées pour cette technique se situent entre 0,80 et 0,91[103], ce qui est généralement considéré comme excellent.
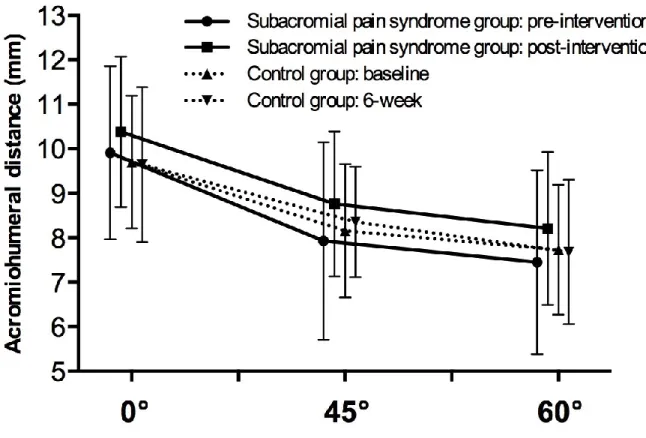
L’étude de Desmeules et al.[94] et une étude utilisant l’IRM[104] ont démontré que l’espace sous acromial diminue lors de l’élévation du bras chez les individus asymptomatiques et chez les participants atteints de tendinopathie. L’étude par IRM menée par Hébert et al. a démontré que la DAH à 80° d’élévation était significativement plus petite chez les individus souffrant d’une tendinopathie que celle d’individus asymptomatiques [104]. Il a été mentionné plus tôt qu’une activation optimale des muscles de la coiffe des rotateurs crée une force vers le bas qui centralise la tête humérale en réponse à une contraction du muscle deltoïde causant une translation supérieure[20]. Une hypothèse peut donc être avancée qu’une performance sous-optimale des muscles de la coiffe des rotateurs mènerait donc à une diminution de l’espace sous acromial.
16
Des observations faites auprès des participants souffrant de tendinopathie semblent appuyer cette hypothèse. Une DAH plus petite est observée en position de repos chez les participants souffrant de déchirure complète de la coiffe des rotateurs lorsque comparés aux participants présentant une rupture partielle ou aux participants sans rupture[105]. Un des objectifs de ce mémoire est de comparer l’amplitude de la DAH entre des participants souffrant de tendinopathie et des individus sans douleur, et d’évaluer l’effet d’un programme de réadaptation sur la DAH. L’effet d’un programme de réadaptation sur la DAH a seulement été évalué dans le contexte d’une étude pilote n=7[94]. Similairement aux autres déficits moteurs notés plus haut, nous pensons qu’une diminution de la DAH touche particulièrement un sous-groupe de participants atteints de tendinopathie et non l’ensemble des sujets. L’évolution de la DAH en fonction de sous-groupes n’a jamais été effectuée auparavant.
1.5 Traitements des déficits de contrôle moteur
Les recherches qui ont tenté de caractériser les déficits associés aux tendinopathies de la coiffe des rotateurs s’inscrivent dans un processus dont le but ultime est d’améliorer les résultats des traitements de la tendinopathie de la coiffe des rotateurs.
Parmi les traitements retrouvés dans la littérature afin de traiter les tendinopathies, on dénombre la chirurgie, les modalités électrothérapeutiques, les exercices thérapeutiques, la thérapie manuelle, l’acupuncture, les médicaments anti-inflammatoires non-stéroïdiens et les injections de corticostéroïde[106]. À l’exception de la chirurgie, tous les autres traitements sont considérés comme étant des traitements conservateurs. Dans une revue systématique portant sur les traitements des tendinopathies de la coiffe des rotateurs, les auteurs avancent qu’il n’existe aucune évidence démontrant que les traitements chirurgicaux offre des résultats supérieurs aux traitements conservateurs[106].
Les traitements de la tendinopathie, conservateurs et chirurgicaux, ont progressé dans les dernières décennies. Le volume d’études couvrant les traitements des tendinopathies en réadaptation est très important. Les modalités de réadaptation recensées lors d’une revue Cochrane en 2003 couvre une panoplie d’approches incluant les modalités électro-analgésiques, l’ultrason, les exercices, la massothérapie, la mobilisation et la manipulation articulaire ainsi que le laser[107]. À noter qu’aucune mise à jour de cette revue n’a eu lieu
depuis. Les conclusions de cette revue démontraient des résultats positifs suite à des exercices thérapeutiques. De plus, les résultats aux exercices thérapeutiques étaient améliorés par l’ajout de mobilisations. Aucun effet supérieur au placebo n’a été observé lors d’interventions au laser ou à l’ultrason dans le cas des tendinopathies. Depuis cette revue, des études ont évalué d’autres modalités thérapeutiques : le kinesiotaping[108] et la thérapie par ondes de choc radiales[109]. Les options thérapeutiques sont nombreuses et la revue de toutes ces modalités dépasse l’objectif de ce mémoire; donc l’accent sera dirigé vers les approches qui ont démontré un succès clinique.
Une revue systématique effectuée par Hanratty et al. en 2012, regroupant 1162 participants sur 16 études, a conclu que les exercices thérapeutiques permettaient de diminuer la douleur et d’améliorer la fonction de l’épaule chez les gens souffrant de tendinopathie. Généralement, les exercices thérapeutiques consistent en des exercices de renforcement de la coiffe des rotateurs et des étirements ciblant la capsule postérieure ou le muscle petit pectoral. Une méta-analyse de 6 des 16 études incluses a permis de conclure à un petit effet des exercices à court terme sur la force et à long terme sur la fonction. Vue l’hétérogénéité des programmes d’exercices, aucune conclusion n’a pu être tirée sur les protocoles associés à de meilleurs résultats[110]. Deux revues systématiques[111, 112] et trois études[113-115] ont démontré que l’ajout de thérapie manuelle à un programme d’exercice augmentait les bénéfices de l’intervention en physiothérapie. Malheureusement, parmi les trois études citées plus haut, aucune n’a décrit adéquatement l’intervention, ni utilisé des mesures d’incapacités validées. Quelques autres études ont combiné avec succès la thérapie manuelle et les exercices dans le traitement des tendinopathies[84, 116, 117]. L’étude présentée dans ce mémoire se distingue de ces études en incluant une composante d’entrainement au mouvement en plus d’un programme d’exercice et une composante de thérapie manuelle.
Tel que mentionné précédemment, plusieurs déficits moteurs ont été décrits chez les personnes souffrant de tendinopathie de l’épaule. Il a également été avancé que ces déficits pouvaient être la conséquence d’une perturbation dans l’activation des muscles scapulaires et GH, menant à un changement dans le contrôle moteur de l’épaule. Il serait donc attendu que des traitements en réadaptations tentent de corriger les déficits moteurs à l’aide d’entrainement moteur visant directement les déficits observés. L’entrainement moteur se
18
veut une rééducation du recrutement musculaire dans le but d’améliorer l’activation des muscles de la coiffe, maximiser la coordination des couples musculaires scapulaire et GH et optimiser l’orientation scapulaire lors des mouvements du membre supérieur. À ce jour, seules deux études ont axé leur intervention sur la correction des déficits moteurs à l’aide de l’entrainement moteur[84, 118]. Ces deux études, qui étaient axées sur la rééducation motrice, ont eu des effets positifs sur la douleur et les incapacités mais présentaient des cohortes limitées (n= 8 et n=16). De plus, il est important de noter que plusieurs autres études présentaient aussi des composantes adressant le contrôle scapulaire, mais rarement dans un contexte d’entrainement moteur et de correction de dyskinésie de la scapula et ou de contrôle de la tête humérale. Historiquement, la majorité des interventions se limitaient à l’étirement des tissus mous et au renforcement des muscles de la coiffe de rotateurs.
En se basant sur des études effectuées auprès de populations souffrant de blessures musculosquelettiques, il est attendu que l’entrainement au mouvement soit en mesure de corriger certains des déficits centraux liés à de la douleur. À la région lombaire, une normalisation des paramètres centraux, en l’occurrence de l’asymétrie du centre de gravité du muscle transverse de l’abdomen, a été observée à la suite d’un programme d’entrainement au mouvement durant lequel les patients devaient faire des contractions volontaires du muscle[71]. Toutefois, l’évaluation de la progression des paramètres centraux ne figure pas dans les objectifs de ce projet.
À ce jour, aucune étude n’a étudié l’efficacité d’un programme combinant entrainement moteur, exercices de renforcement, et thérapie manuelle. Concernant la DAH, il existe à ce jour qu’une seule étude ayant étudié l’évolution de cette mesure suite à une intervention en physiothérapie, cependant cette étude ne comptait que 7 sujets et aucun groupe témoin. Ainsi, ce mémoire permettra d’évaluer l’efficacité d’un tel programme sur les symptômes, les limitations fonctionnelles et sur la DAH de personnes présentant une tendinopathie de la coiffe des rotateurs. La section suivante présente les objectifs spécifiques de ce mémoire.
1.6 Objectifs et hypothèses
Objectif 1 : Évaluer l’effet d’un programme de réadaptation axé sur l’entrainement moteur sur le niveau de douleur et d’incapacité de personnes atteintes d’une tendinopathie unilatérale de la coiffe des rotateurs. Le « Disability of the Arm Hand and Shoulder » (DASH) et le « Western Ontario Rotator Cuff Index » (WORC) et le « Numerical Pain Rating Scale » (NPRS) ont été les questionnaires privilégiés afin de mesurer les niveaux de douleur et d’incapacité.
Hypothèse 1 : Il est attendu que l’amélioration moyenne soit supérieure au changement cliniquement significatif de chacun des outils de mesure (voir section Méthodologie) et que les changements soient statistiquement significatifs puisque le programme s’adresse spécifiquement aux déficits observés chez les gens souffrant de tendinopathie.
Objectif 2 : Caractériser la DAH chez des participants atteints de tendinopathie.
Objectif 2.1 : Comparer la DAH au repos et en position d’élévation entre des participants atteints d’une tendinopathie de la coiffe des rotateurs et d’individus asymptomatiques. Hypothèse 2.1 : En se basant sur les études antérieures, une diminution significative de la DAH est attendue en élévation, mais pas au repos. Toutefois, il est attendu que seul un sous-groupe des participants atteints d’une tendinopathie de la coiffe des rotateurs présentera une diminution de la DAH dans les positions d’élévation.
Objectif 2.2 : Vérifier l’effet d’un programme de réadaptation axé sur l’entrainement moteur sur la DAH au repos et en position d’élévation chez des personnes souffrant d’une tendinopathie unilatérale de la coiffe des rotateurs.
Hypothèse 2.2 : Puisqu’il est avancé que l’entrainement moteur améliore la performance des muscles de la coiffe des rotateurs et des muscles scapulaires, il est attendu qu’une augmentation significative de la DAH sera observée suite à l’exécution du programme de réadaptation. Les changements seront significativement plus importants au niveau du sous-groupe présentant des déficits initiaux plus important que des individus qui ne présentent pas de déficit initialement.
CHAPITRE 2. MÉTHODOLOGIE
La présente section décrira la méthodologie utilisée dans le but d'atteindre les objectifs de ce projet. D’abord, la population cible sera exposée en définissant les critères d’inclusion et les critères d’exclusion. Ensuite le devis expérimental sera présenté. Finalement, les méthodes d'évaluation et les variables d'intérêt seront abordées, avant de décrire en détails l'intervention effectuée chez les participants atteints d’une tendinopathie. Nous terminerons en présentant les analyses statistiques ayant permis d'analyser les données recueillies.
2.1 Recrutement
Dans le but de recruter des personnes présentant une tendinopathie unilatérale de la coiffe des rotateurs, les critères d’admissibilité suivant ont été utilisés [90, 119]. Afin d’être incluses, les personnes devaient présenter au moins un signe positif dans chacune des catégories suivantes : 1) arc douloureux en flexion ou en abduction; 2) test positif au Kennedy-Hawkins ou au Neer, et 3) douleur lors du mouvement isométrique résisté en rotation externe, du mouvement isométrique résisté en abduction ou au test du « Empty Can ». Ces tests ont une sensibilité et une spécificité ≥0.74 et un rapport de vraisemblance de 3 à 5 pour une tendinopathie de la coiffe des rotateurs[120]. De plus, puisque le but de cette étude était de rejoindre les personnes présentant une douleur qui avait un impact sur leur fonction, les participants potentiels devaient présenter un score minimal de 15 % au DASH et un score maximal de 85 % au WORC afin de s’assurer que les sujets pourraient obtenir un changement plus grand que le changement minimum détectable et la différence cliniquement significative de ces questionnaires à la suite de l’intervention.
Les critères d’exclusion ont été utilisés pour écarter les participants pouvant souffrir d’autres pathologies de l’épaule: 1) fracture scapulaire ou humérale; 2) chirurgie antérieure au cou ou à l’épaule; 3) cervicobrachialgie; 4) capsulite de l’épaule (diminution d’amplitude articulaire supérieure à 30 % dans plus de 2 directions); 5) signes cliniques d’une déchirure complète de la coiffe des rotateurs (test positif au « lag sign » ou faiblesse très importante lors des mouvements isométriques résistés); 6) signes et symptômes d’instabilité (luxation antérieure, sulcus positif et test appréhension positif); 7) maladie rhumatoïde, inflammatoire ou neurologique; 8) trouble
22
cognitif ou comportemental; 9) douleur ou limitation à l’épaule contralatérale; et 10) injection corticostéroïde dans les 6 semaines précédentes.
Le recrutement de participants atteints de tendinopathie s’est fait à l’aide de publicités dans des cliniques de physiothérapie, des médias sociaux et d’un envoi de courriels aux étudiants et au personnel de l’Université Laval. Le recrutement du groupe témoin s’est fait par l’envoi de courriels aux étudiants et au personnel de l’Université Laval. Le recrutement s’est déroulé d’avril 2013 à avril 2014. Une entrevue téléphonique a eu lieu avec chacun des participants potentiels. Cette entrevue servait de filtre initial quant aux critères d’inclusion/exclusion et servait à fixer le rendez-vous de l’évaluation initiale. Le projet a été approuvé par le comité d’éthique de l’IRDPQ (annexe E et F).
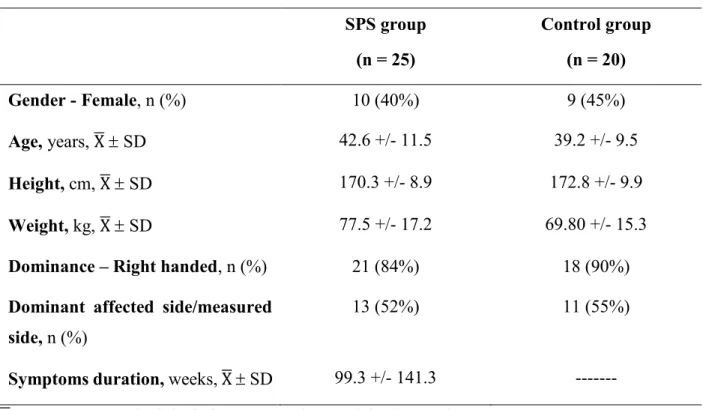
Vingt individus ont été recrutés dans le groupe témoin afin de comparer la DAH chez un groupe d’individus ayant un âge comparable et un ratio homme/femme similaire au groupe expérimental. Afin d’y être inclus, les individus ne devaient pas avoir de douleur ou de limitation aux épaules. Le choix de l’épaule évaluée a été déterminé en visant une proportion d’épaule dominante semblable à la proportion du groupe expérimental.
2.2 Participants - Devis Expérimental
Vingt-neuf participants souffrant d’une tendinopathie de la coiffe des rotateurs ont été recrutés après l’entrevue téléphonique. Les participants du groupe expérimental de cette étude prospective ont pris part à trois sessions d’évaluation et dix séances de traitement en physiothérapie sur une période de six semaines (voir Figure2). Les évaluations se sont déroulées au Centre interdisciplinaire de recherche en réadaptation et intégration sociale (CIRRIS) de Québec. Deux séances d’évaluation ont précédé les traitements, alors que la troisième séance d’évaluation a eu lieu après les traitements.
Lors de la première évaluation, le consentement a été obtenu avant que l’éligibilité du participant, en lien avec les critères d’inclusion et d’exclusion, soit confirmée par un physiothérapeute. Une fois l’inclusion confirmée, les patients ont rempli des questionnaires DASH, WORC et NPRS afin d’évaluer le niveau de douleurs et les limitations fonctionnelles à l’épaule. Ensuite des questions
touchant les données sociodémographiques, les caractéristiques des symptômes et les conditions associées ont été complétées avant la mesure échographique de la DAH à 0°, 45° et 60°.
Lors de la seconde évaluation, dans la semaine suivant l’évaluation initiale, la mesure échographique a été effectuée à une seconde reprise afin d’évaluer la fidélité de cette mesure chez notre population.
À la suite de la deuxième évaluation, les participants ont pris part à programme de réadaptation standardisé s’échelonnant sur 6 semaines, incluant 10 sessions supervisées en physiothérapie et un programme d’exercice à domicile. Les traitements ont eu lieu dans deux cliniques privées (Physio Interactive – Hétrière et Apex Physio – Montcalm) de la région de Québec où trois physiothérapeutes d’expérience (5 ans, 6 ans et 8 ans) ont supervisés les traitements.
À la suite du programme de réadaptation, les participants ont été réévalués. Lors de l’évaluation finale, les questionnaires DASH, WORC, NPRS ont été réadministrés. Une question portant sur le changement global « Global rating of Change » (GRC) depuis l’évaluation initiale a également été complétée par les participants. Finalement, la DAH a été réévaluée à l’aide de la mesure échographique.
24
Groupe expérimental :
Groupe témoin :
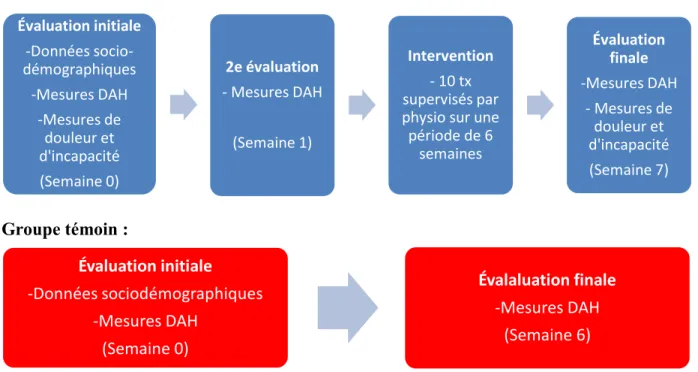
Figure 2 – Devis expérimental en fonction des groupes de participants
Groupe témoin
Les individus du groupe témoin ont pris part à deux évaluations distancées de 6 semaines. Les mesures échographiques à 0°, 45° et 60° ont été prises à chaque temps d’évaluation.
2.3 Variables dépendantes :
Mesures du niveau de douleur et d’incapacité : Deux questionnaires auto-administrés ont été employés afin de mesurer le niveau de douleur et d’incapacité : les versions canadiennes françaises du questionnaire WORC et du questionnaire DASH. Le WORC est un questionnaire comportant 21 questions et développé afin de d’évaluer les symptômes de patients souffrant d’atteinte de la coiffe des rotateurs. Le participant répond à chaque question sur une échelle visuelle analogue de 100 mm. Le score final s’étend de 0 (incapacité maximale) à 100 (incapacité minimale). Le WORC fait preuve d’une excellente fidélité (coefficient corrélation intraclasse = 0,96)[121] et est également sensible au changement (réponse moyenne standardisée = 2,14)[122] chez des participants présentant des atteintes de la coiffe des rotateurs. La différence minimale observable est de 12 % et la différence cliniquement significative varie de 12 % à 13 %[121, 123]. Le DASH
Évaluation initiale -Données socio-démographiques -Mesures DAH -Mesures de douleur et d'incapacité (Semaine 0) 2e évaluation - Mesures DAH (Semaine 1) Intervention - 10 tx supervisés par physio sur une période de 6 semaines Évaluation finale -Mesures DAH - Mesures de douleur et d'incapacité (Semaine 7) Évaluation initiale -Données sociodémographiques -Mesures DAH (Semaine 0) Évalaluation finale -Mesures DAH (Semaine 6)
est un questionnaire de 30 questions développé afin d’évaluer le niveau de douleur et d’incapacité du membre supérieur. Il est le questionnaire le plus répandu dans l’évaluation du membre supérieur. Le score s’étend de 0 (incapacités et douleurs minimales) à 100 (incapacités et douleurs maximales). Le DASH fait preuve d’une excellente fidélité (coefficient corrélation intraclasse = 0,78-0,98)[124] et est sensible au changement (réponse moyenne standardisée = 1,1 à 1,4)[124]. Le changement minimal détectable du DASH est de 10,8 % et la différence clinique significative est de 10,2 %[124]. Ensuite, le niveau de douleur lors d’activités physiques a été évalué à l’aide de l’échelle numérique de la douleur. L’échelle présente tous les nombres entiers de 0 à 10. Dans le cadre de cette étude, c’est le niveau de douleur lors d’activités physiques dans les dernières 48 heures qui a été évalué. Les échelles numériques de la douleur (NPRS) sont fidèles et présentent une différence cliniquement significative de 1,1[125] chez des participants présentant des douleurs à l’épaule.
Mesure échographique de la distance acromiohumérale: Les mesures de la DAH développées par Desmeules et al.[94] ont été effectuées dans la présente étude à l’aide d’un appareil à ultrason de marque MyLab®Five (Esaote Biosound, Florence, Italie) avec une sonde linéaire de 5-12 Mhz ou
de 12-18Mhz. Ces mesures représentent la distance tangentielle entre la tête humérale et la pointe inférieure de l’acromion dans différentes positions du bras. Les mesures échographiques ont été effectuées en plaçant la tête de la sonde au niveau de l’acromion antérieur (environ 1 cm postérieur à l’angle antérieur). Afin de trouver la pointe de l’acromion, la sonde était positionnée parallèlement à l’axe longitudinal de l’humérus. Les mesures de la DAH ont été prises à 0° d’élévation (position de repos) ainsi qu’à 45° et 60° d’abduction active dans le plan frontal (coude fléchi à 90°) tel que précédemment effectué par Desmeules et al[94]. Pour la position de repos, le bras était posé sur un oreiller avec l’avant-bras en pronation. La mesure de l’abduction a été prise à l’aide d’un hydrogoniomètre et à l’aide d’une ceinture fixée à une chaise standardisée qui a été ajustée selon la position d’élévation (45° ou 60° d’abduction) recherchée. Les participants ont reçu la directive d’appliquer une force qui permet de tendre légèrement la ceinture, mais sans plus. Trois mesures ont été effectuées à chacune des positions. Afin de minimiser la fatigue, les patients sont retournés à la position de repos entre chacune des mesures en élévation.
Changement Global : Le « Global Rating of Change » a été développé afin de quantifier l’amélioration ou la détérioration telle que perçue par le patient[126]. La question « Globalement,
![Figure 1 : Anatomie de l’épaule –vue antérieure – tirée de Thurner et al. 2013[7]](https://thumb-eu.123doks.com/thumbv2/123doknet/6635837.181074/22.918.106.560.436.791/figure-anatomie-épaule-vue-antérieure-tirée-thurner-al.webp)