KARINE FISET
FACTEURS PERÇUS PAR LES ETUDIANT(E)S DU COURS « FORMA TION INTERPROFESSIONNELLE EN SANTÉ » COMME INFLUENÇANT LE DÉVELOPPEMENT DE LEUR COMPÉTENCE POUR UNE PRATIQUE DE
COLLABORA TION INTERPROFESSIONNELLE EN SANTE.
Mémoire présenté
à la Faculté des études supérieures de l'Université Laval
dans le cadre du programme de maîtrise en Santé communautaire, profil évaluation, pour l'obtention du grade de maître es sciences (M.Sc),
sous la direction de Serge Dumont et de Yv Bonnier Viger
Maîtrise en santé communautaire Département de médecine sociale et préventive
FACULTÉ DE MÉDECINE /FACULTÉ DES SCIENCES INFIRMIÈRES UNIVERSITÉ LAVAL
QUÉBEC
2011
FACTEURS PERÇUS PAR LES ETUDIANT(E)S DU COURS DE « FORMA TION INTERPROFESSIONNELLE EN SANTÉ » COMME INFLUENÇANT LE DÉVELOPPEMENT DE LEUR COMPÉTENCE POUR UNE PRATIQUE DE
COLLABORA TION INTERPROFESSIONNELLE EN SANTÉ. Résumé
Contexte : À l'Université Laval, un cours de « Formation interprofessionnelle en santé » (FIS) a été créé. Objectif: Recommander des modifications à partir de la perception qu'ont les étudiant(e)s des facteurs liés au cours influençant le développement de leurs compétences pour le travail en collaboration interprofessionnelle. Méthode : À l'aide d'un sous-modèle élaboré à partir du modèle conceptuel « Interdisciplinary Education For Collaborative, Patient-Centred Practice » créé par D'Amour et Oandasan (2005) et de la revue de la littérature, un canevas d'entrevue a été bâti. Des entrevues qualitatives ont été réalisées auprès des étudiant(e)s qui avaient suivi les trois modules de ce cours à la session d'été 2008. Résultats : Les étudiant(e)s attribuent plusieurs éléments positifs au cours tels les méthodes d'apprentissage utilisées, la mise en pratique par des cas et des problématiques réelles, les démarches reflexives et les animateurs. Par ailleurs, certains facteurs sont perçus comme pouvant être bonifiés. Par exemple certains modes d'évaluation, la synergie de groupe et la redondance entre les trois modules seraient à revoir. Analyse : Les constats des étudiant(e)s vont dans le même sens que les éléments qui se retrouvent dans le sous-modèle et la littérature. Entre autres, tous nomment l'importance d'avoir des animateurs pour accompagner les étudiant(e)s lors de la mise en pratique, l'utilisation de cas et de problématiques réelles, les démarches reflexives, la stabilité et l'équilibre entre les membres de l'équipe et le fait de rendre la FIS obligatoire pour tous les programmes en santé. En entrevue, certains facteurs ont été développés d'avantage illustrant des exemples concrets pour les méthodes d'apprentissage et les modes d'évaluation. Discussion Un sous-modèle a été créé ce qui a permis de cerner les facteurs importants pour la FIS. La contrainte de temps a joué sur le recrutement, tant pour la sélection des participants, la représentativité de ceux-ci que sur le choix de la méthode pour la collecte de données. De plus, les créateurs des cours y ont grandement été impliqués. Conclusion En regard du sous-modèle, les entrevues individuelles ont fait la lumière sur les éléments favorables et les manques dans dispensation de la FI pour favoriser le développement des compétences. Avec ces données, les enseignants sauront mieux orienter leurs modifications et offrir des cours plus adaptés au développement des compétences en CI.
Table des matières
Résumé 2 Table des matières 3
Liste des tableaux 4 Liste des figures 5
1. La problématique et la pertinence de l'étude 6 1.1 Historique de la formation interprofessionnelle en santé 6
1.2 Informations sur le cours de FIS 10 1.3 But et question de recherche 14 2. L'état des connaissances sur la FIPCCP 15
2.1 Méthodologie utilisée pour la revue de la littérature 15
2.2 Les caractéristiques de la FIPCCP 18 2.2.1 Terminologie de la FIPCCP 18 2.2.2 Les différentes équipes de travail en santé 18
2.2.3 Compétences à développer pour le travail en CI 22 2.3 État des connaissances sur les facteurs facilitant et contraignant la FI 22
2.3.1 Facteurs liés à l'enseignement (micro) 23 2.3.2 Synthèse de l'état des connaissances sur les facteurs associés à la FI 26
3. Le modèle conceptuel 29 4. La méthodologie 35 4.1 Devis de recherche 35 4.2 Population à l'étude 35 4.3 Variables d'intérêt 35 4.4 Échantillonnage 36 4.5 Stratégie de recrutement 37 4.6 La collecte de données 39 4.7 Déroulement de la collecte de données 41
4.8 Analyse de données qualitatives 41
5. Résultats 44 5.1 Description des participants 44
5.2 Méthodes d'apprentissage 46 5.2.1 Est-ce que la matière des capsules théoriques données en grand groupe a été présentée de
façon à permettre la compréhension des concepts ? 46 5.2.2 En vous référant aux conférences présentées, s'agit-il, selon-vous, d'un moyen efficace
pour connaître les différentes professions et les pratiques de collaboration interprofessionnelle
dans le secteur de la santé et des services sociaux ? 46 5.2.3 Est-ce que les vidéos utilisées favorisent la compréhension du contenu du cours ? 47
5.2.4 Suivant ces capsules théoriques, jugez-vous que vous étiez assez bien outillé pour réaliser
les ateliers en petit groupe ? 47 5.2.5 Est-ce que le fait d'avoir été exposé à des cas et des problématiques cliniques réels lors des
ateliers vous a aidé à stimuler la résolution de problèmes en équipe ? 48 5.2.6 Après les exercices, les membres de l'équipe étaient invités à réaliser une démarche
reflexive en équipe afin de porter un jugement critique sur le processus d'équipe. Selon vous,
est-ce que est-cette discussion vous a aidé à prendre connaissanest-ce de vos forest-ces et faiblesses ? 48 5.2.7 Est-ce que les moyens d'évaluation prévus (travaux et examens) permettent de mesurer
5.3 Apprentissages en petits groupes 50 5.3.1 Est-ce qu'il y avait un équilibre au sein de votre équipe de travail (présence d'un
représentant de chacune des professions) ? 50 5.3.2 De combien de membres votre équipe était-elle constituée ? 50
5.3.3 Est-ce qu'il y avait de la stabilité dans la composition de votre équipe de travail entre les
trois cours ? 50 5.4 Rôle des enseignants 51
5.4.1 En pensant aux cours de FIS, est-ce que le fait d'avoir été accompagné par des animateurs
pour les ateliers a facilités votre apprentissage ? Pourquoi ? 51 5.5 Facteurs influençant le développement des compétences 51 5.5.1 En pensant aux cours de FIS, relevez les aspects qui, à votre avis, ont le plus favorisé votre
apprentissage 51 5.5.2 En pensant aux cours de FIS, relevez les aspects qui, à votre avis, ont le plus nui à votre
apprentissage 51 5.6 Obligatoire dans tous les programmes d'étude en santé 53
5.7 Moment approprié pour enseigner la FI 53 6 Analyse des résultats en regard du sous-modèle 54 6.1 Synthèse de la réflexion accomplie sur l'ensemble des résultats 54
6.1.1 Méthodes d'apprentissage utilisées pour enseigner les concepts de la FIPCCP aux
étudiant(e)s 54 6.1.2 La crédibilité des cas et des problématiques cliniques réels 55
6.1.3 La démarche reflexive : un outil d'introspection efficace 55 6.1.4 Modes d'évaluation à préconiser au sujet des compétences à développer pour la CI 56
6.1.5 Les petits groupes : une grande force pour l'apprentissage 56 6.1.6 Représentation de l'expertise professionnelle dans les équipes de travail 57
6.1.7 La taille idéale pour une équipe de travail optimale 58 6.1.8 La stabilité, un enjeu majeur en contexte d'apprentissage 58 6.1.9 Une équipe d'animateurs pour soutenir le professeur et accompagner les étudiant(e)s 60
6.1.10 vision interprofessionnelle / croyances et attitudes de l'équipe enseignante 60
6.1.11 Le meilleur moment pour enseigner la FIS aux étudiant(e)s 60 6.1.12 Et si la FIS devenait la norme plutôt que l'exception dans les programmes d'étude 61
7. Discussion 61 7.1 Points forts 61 7.2 Limites de l'évaluation 62
7.3 Et si c'était à refaire 65 7.4 Inadéquation entre le sous-modèle et les trois modules de cours de FIS 66
8. Conclusion et pistes d'amélioration 68
Références 69 ANNEXE 73
LISTE DES TABLEAUX
TABLEAU 1 Objectifs et contenus pour chacun des trois cours 11 TABLEAU 2 Liste des mots-clés utilisés pour la revue de la littérature de l'étude 15
TABLEAU 3 Liste des différentes variables trouvées dans la littérature 27 TABLEAU 4 Liste des catégories, des sous-catégories et de leurs définitions 43 TABLEAU 5 Répartition des étudiant(e)s inscrits aux trois modules de cours de FIS
donné de la session d'hiver 2007 à la session d'été 2008 selon le programme
d'étude 44 TABLEAU 6 Répartition des étudiant(e)s inscrits aux trois modules de cours de FIS donné de la
session d'hiver 2007 à la session d'été 2008 selon le genre 44 TABLEAU 7 Répartition des étudiant(e)s inscrits aux trois modules de cours de FIS
donné à la session d'été 2008 selon le programme d'étude 45 TABLEAU 8 Répartition des étudiant(e)s inscrits aux trois modules de cours de FIS donné à la
session d'été 2008 selon le genre 45 TABLEAU 9 Caractéristiques des étudiant(e)s ayant participés à l'étude 45
LISTE DES FIGURES
FIGURE 1 Résultats en terme d'articles recueillis avec les quatre méthodes de recension
utilisées 16 FIGURE 2 Continuum de l'envergure de la collaboration (Careau, Brière & Houle
(2009) adapté de Oandasan, Barker, Bosco, D'Amour, Jones et al.
(2006)); équipe transdisciplinaire ajoutée par Fiset 21 FIGURE 3 Interdisciplinary Education For Collaborative, Patient-Centred
Practice-D'Amour & Oandasan (2005) 30 FIGURE 4 Facteurs liés au développement des compétences pour le travail en
collaboration interprofessionnelle 34 FIGURE 5 Répartition des étudiant(e)s inscrits au module 3 du cours de FIS donné
à la session d'automne 2007 36 FIGURE 6 Répartition des étudiant(e)s inscrits au module 3 du cours de FIS
1. LA PROBLÉMATIQUE ET LA PERTINENCE DE L'ÉTUDE
1.1 HISTORIQUE DE LA FORMATION INTERPROFESSIONNELLE EN SANTÉ
Au Canada, les soins de santé primaires (prévention, promotion, traitement, réadaptation et soutien) sont la porte d'entrée du système de santé (Initiative pour l'amélioration de la collaboration interdisciplinaire dans les soins de santé primaires (ACIS) 2006 ; Marriot & Mable 2002). Selon le besoin, c'est généralement un médecin généraliste en clinique, une infirmière praticienne, un pharmacien d'officine ou le service d'info-santé que les gens consultent en premier (Santé Canada, 2006). « Le 11 septembre 2000, les premiers ministres fédéral, provinciaux et territoriaux se sont mis d'accord sur le fait que des améliorations aux soins de santé primaires étaient cruciales pour le renouvellement des services de santé » (Fond pour l'adaptation des soins de santé primaires (FASSP), 2007, p.l). Depuis, ces paliers de gouvernement étudient la situation pour trouver des solutions qui permettront plus d'efficacité et d'efficience.
Lors de l'Accord de 2000 sur le renouvellement des soins de santé (Santé Canada, 2005), le gouvernement fédéral a créé le Fonds pour l'adaptation des soins de santé primaires afin de soutenir les efforts des provinces et des territoires pour réformer le système de soins de santé primaires. En 2001, le Premier ministre fédéral a créé la Commission sur l'avenir des soins de santé au Canada. Le rapport découlant de cette commission, rédigé par Roy Romanow en 2002 (Romanow, 2002), rapporte que bien des experts dans le domaine de la santé et des politiques jugent que les soins de santé primaires sont bénéfiques pour les prestataires et le système de santé. Pour réduire le fardeau des professionnels de la santé affectés à la première ligne, Romanow affirme « qu'étant donné que le domaine de la santé est en constante évolution, il y a lieu de modifier en conséquence la formation théorique et pratique des professionnels de la santé. Si l'on veut que tous les prestataires de soins collaborent et partagent leur expertise, il serait normal que leur formation théorique et pratique les prépare à travailler en équipe» (Romanow, 2002, p. 109). En 2002, un second rapport important sur la réforme du système de santé attirait l'attention sur le besoin d'accorder plus d'importance à la formation interprofessionnelle (FI) et à la collaboration interprofessionnelle (CI). Au chapitre quatre de son rapport « La santé des Canadiens - Le rôle du gouvernement fédéral », Kirby formule une recommandation au sujet des
règles et des règlements sur les champs d'exercice professionnels pour guider les professionnels de la santé. Il ajoute que « dresser une liste d'attributs souhaitables pour tous les modèles d'équipes pluridisciplinaires de soins de santé primaires favorise la prestation des services par le professionnel de la santé le plus compétent pour s'en charger » (Kirby, 2002).
Lors de l'Accord des premiers ministres de 2003 (Santé Canada, 2005), le gouvernement fédéral a créé la Stratégie pancanadienne relative aux ressources humaines en santé. Le but premier était de réviser la façon dont les professionnels de la santé sont formés, pour s'assurer qu'ils obtiennent les connaissances, les habiletés et les attitudes pour travailler en CI (Santé Canada, 2006). Les grands objectifs de cette initiative sont de contribuer à une meilleure satisfaction du patient et du fournisseur de soins et, en définitive, d'améliorer l'état du patient. Les objectifs particuliers quant à eux sont de promouvoir et de démontrer les avantages de la FI et d'augmenter le nombre de professionnels de la santé habilités à travailler en collaboration interprofessionnelles centrée sur le patient et ses proches (Santé Canda, 2003).
Déjà en 2003, le travail en CI était nommé dans plusieurs rapports publiés par les gouvernements provinciaux et fédéral comme stratégie clé pour réformer le système de santé (Fondation canadienne de la recherche sur les services de santé (FCRSS), 2006), ce qui dénote que l'amélioration de la qualité des soins de santé primaires est une priorité (Tourangeau, Stone & Birnbaum, 2003).
Pour parvenir à mettre en application les recommandations de ces rapports, il est primordial que les différents paliers gouvernementaux développent une vision similaire du concept de CI et qu'ils planifient des cadres politiques, réglementaires et juridiques allant dans ce sens (Watson & Wong, 2005). Selon la FCRSS (2006), lorsque les instances gouvernementales se mobilisent pour encourager les professionnels de la santé à travailler ensemble, de la façon la plus efficiente possible, de meilleurs résultats se produisent en matière de santé auprès des patients (meilleure qualité des soins) et des professionnels (réduction de la pression quant à la charge de travail) (Lindeke & Sieckert, 2005; Shortell, Zimmerman, Rousseau, et al, 1994).
Plusieurs groupes se sont créés afin de supporter les paliers de gouvernement vers l'atteinte de leurs objectifs et mieux les guider dans l'application de leurs recommandations. Pour concrétiser l'élément de l'Accord des premiers ministres de 2003, Santé Canada a sollicité un groupe de chercheurs spécialisés dans le domaine de la CI pour constituer l'initiative sur la formation interprofessionnelle pour une pratique en collaboration centrée sur le patient (FIPCCP). Ce groupe a produit une méta-analyse qui permet de dresser le portrait des facteurs qui influencent l'enseignement et la pratique en CI. L'étude des tendances locales et internationales a permis de développer un modèle conceptuel démontrant les enjeux qui existent face à la CI. L'année suivante, l'initiative ACIS (2005) a été créée pour développer un cadre national propice au changement et à l'innovation en santé. Le but de leur rapport était d'approfondir les connaissances de la théorie et de la pratique en CI dans les soins de santé primaires au Canada. De plus, la FCRSS (2006) a formé une équipe multidisciplinaire qui, par l'étude de la littérature grise, de sondages et d'entrevues, tente de cibler comment obtenir des contextes de travail d'équipe optimaux et ce, autant en terme d'intervention entre professionnels qu'au plan des infrastructures gouvernementales, de la législation et de la politique sur le travail d'équipe dans le cadre du système de santé canadien. Avec tout ce qui est mis en œuvre par ces groupes, on constate que la recherche de modèles de CI en santé suscite un regain d'intérêt (Health Profession Regulatory Advisory Council, 2008). En augmentant le nombre de professionnels de la santé aptes à travailler en collaboration, Santé Canada (2004) estime que la CI pourrait devenir la règle plutôt que l'exception. Ainsi, le principe du fonctionnement en silo et la compétition inter-établissements laissent place à une orientation de mise en réseau et de collaboration.
Au Québec, il était nécessaire de suivre les tendances en matière d'organisation des services de première ligne afin de répondre aux besoins des patients. Ainsi, les groupes de médecins de famille (GMF), les cliniques-réseau (CR) et les Centres de santé et de services sociaux (CSSS) ont vu le jour (Pineault et al, 2008). Pour contribuer à l'atteinte de l'objectif qui est de structurer le réseau de prestation de soins dans un ensemble plus cohérent, une initiative de la Stratégie pancanadienne relative aux RHS est apparue comme une solution. « L'initiative sur la FIPCCP offre un financement direct permettant de mettre sur pied un programme de formation interprofessionnelle qui facilitera l'adoption d'une approche professionnelle d'équipe pour l'ensemble des milieux de la santé où de nombreuses professions peuvent interagir, explorer et
élaborer des solutions communes pour des soins individualisés. L'initiative tient compte de la collaboration active non seulement entre chaque profession qui fournit des soins aux patients, mais également avec le patient. La FIPCCP cherche à promouvoir et à démontrer les avantages de cette forme d'éducation, à faciliter le réseautage et les approches fondées sur les pratiques exemplaires et à assurer la présence de la CI aussi bien dans les établissements d'enseignement que dans la pratique » (Santé Canada, 2006).
À la suite de l'appel de proposition lancé par Santé Canada en 2004, le projet conjoint à l'Université Laval et au CSSS de la Vieille-Capitale, appelé « Le patient au cœur de nos actions : mieux se former pour mieux collaborer » a été retenu et financé (Santé Canada, 2006, p.34). Il vise à faire comprendre quelles sont les retombés possibles de la CI dans le système de santé québécois par le biais de l'élaboration, l'expérimentation et l'évaluation d'un programme intégré de formation interprofessionnelle et ce, de la formation théorique à l'Université à la formation continue. Soutenu par les facultés des sciences infirmières, de médecine et de l'École de service social, ce projet se caractérise par les quatre types d'activités que voici :
1. dispenser, dans le cadre de la formation universitaire, une formation initiale aux bases théoriques et pratiques nécessaire à la pratique professionnelle collaborative centrée sur le patient ;
2. élaborer un programme de formation interprofessionnelle permettant de concevoir des pratiques soutenant le travail collaboratif ;
3. offrir des ateliers permettant aux professionnels en exercice d'acquérir et d'affiner les habiletés nécessaires aux pratiques collaboratives ;
4. élaborer des mesures de soutien technologiques et des outils de référence informationnels et didactiques afin de soutenir les trois autres axes, ainsi qu'une communauté de pratique virtuelle, l'ensemble permettant l'auto-apprentissage des participants (Site Internet de la FIS à l'Université Laval).
Au plan de la formation académique, un nouveau cours interfacultaire appelé Formation interprofessionnelle en santé (FIS) a été créé pour les étudiant(e)s des programmes en santé au premier cycle universitaire (sciences infirmières, médecine, service social, pharmacie, kinésiologie, physiothérapie, nutrition, ergothérapie et psychologie). Avec ce cours, les
étudiant(e)s apprennent à mettre la FIPCCP en pratique afin de développer leurs connaissances, habiletés, attitudes et comportements pour travailler en CI.
1.2 INFORMATIONS SUR LE COURS DE FIS
Pour que le cours de FIS soit intégré dans le plus grand nombre de programmes d'étude en santé, celui-ci à été divisé en trois modules de un (1) crédit. Bien que les contenus pédagogiques de ces trois modules de cours soient continus et inter-reliés, il est possible pour un étudiant de ne s'inscrire qu'à celui ou à ceux qu'il désire, le cours n'étant pas à ce jour obligatoire pour toutes les disciplines précédemment mentionnées. Pour favoriser l'apprentissage de la CICPP, les trois modules visent l'atteinte des compétences liées à :
1- la participation de la personne et de ses proches ;
2- les rôles et responsabilités professionnels et le rôle de collaborateur ; 3- le travail en collaboration (modalités, processus, dimensions) ;
4- les habiletés interactionnelles (communication interpersonnelle, gestion des problèmes/conflits) et
5- une démarche reflexive et d'intégration des apprentissages au plan des comportements et des attitudes professionnels appropriés à la pratique de la CICPP.
Le module 1 met l'accent sur les fondements théoriques et conceptuels liés à la CICPP, le module 2 vise la pratique du travail en CI et le module 3 initie les étudiant(e)s aux pratiques contemporaines de CICPP dans le secteur de la santé et des services sociaux. Le tableau 1 associe les éléments des cinq compétences ci-haut mentionnées avec les objectifs de chacun des trois modules de cours.
T A B L E A U 1 : O B J E C T I F S E T C O N T E N U S P O U R C H A C U N D E S T R O I S C O U R S
ÉLÉMENTS DI i \ MOM LF 1 (FIS MOM LF 1 (FIS MOULI.F 2 ( F I S 2 . t U i i l \IIIIII i r ci «[.-is CMIJili
«TRVVVJI F \ É Q U P E » « U t H U l i Q U U N "Collubitrution «TRVVVJI F \ É Q U P E » « U t H U l i Q U U N intcrprnfewioHucllc centrée sur la fUTMWIIt' Ct K S prpcka >• (( K PP)
OBJECTIFS : Au terme du cours, les etudiantieis seront capables :
1- Participation de U personne et de ses proches
> D'énoncer des cléments qui correspondent, du point de vue de la personne qui requiert des soins et des services et du point de vue des dispensateurs, à la CICPP.
> De planifier, dans l'offre de soins et de services, l'intégration de la participation de la personne et de ses proches.
> De discuter des modalités de la CICPP.
2- Rôles et responsabilités professionnels / Rôle de collaborateur > De décrire .adéquatement différentes professions en santé et services sociaux.
> De faciliter et de soutenir les processus d'équipe / participer activement aux différentes actions au sein de l'équipe. > De situer sa contribution et celles des
autres au sein d'une équipe de travail. > Dexercer ses responsabilités dans le respect de celles des autres membres de l'équipe.
> De «reconnaître la contribution et les préoccupations des professionnels à la lumière de leur rôle et de leurs responsabilités distinctes et partagées.
3- Travail en collaboration
> De recourir à des concepts pour exposer sa compréhension et ses questionnements concernant les modalités de CI et les éléments essentiels à leur efficacité, dont les habiletés interactionnelles.
> D'utiliser des processus de régulation du travail en équipe.
> D'utiliser des stratégies de collaboration avec les membres de l'équipe. > De prendre des décisions en contexte de
travail en équipe (résultats de l'équipe) en appliquant un processus structuré de prise de décision.
> D'identifier des facteurs organisationnels, systémiques et interactionnels facilitant et entravant la pratique de ta CI.
4- Habiletés interactionnelles
> D'échanger avec les membres d'une équipe sur leur attitude par rapport à la CI. > De commenter la manière de
formuler et de recevoir une rétroaction verbale en contexte de collaboration.
> De contribuer et de communiquer des informations, des idées (faire preuve de leadership : faire valoir son expertise). > De formuler et de recevoir de manière
appropriée une rétroaction lors d'échanges en équipe (interagir de manière respectueuse).
> De susciter et de clarifier les idées, les opinions des autres (recourir et faire valoir l'expertise des autres), tout en énonçant ses propres points de vue (faire preuve de leadership : faire valoir son expertise).
> De reconnaître les principales sources de problèmes/conflits en contexte de CI et les moyens de les résoudre.
> D'exposer sa vision de la > De réfléchir et d'évaluer en équipe les > D'exposer sa vision de la CICPP.
5- Démarche CICPP. processus et les résultats de l'équipe. > De s'engager «dans une démarche
reflexive et > De s'engager dans une > D'évaluer ses comportements reflexive sur ses «apprentissages futurs
d'intégration démarche reflexive sur ses individuels en contexte d'équipe et concernant les comportements à
d'intégration
apprentissages en cours identifier des moyens pour les développer et les attitudes à acquérir
concernant les comportements améliorer. pour collaborer avec les professionnels
à développer et les attitudes à > D'exposer sa vision de la CICPP. de la santé et des services sociaux. «acquérir pour collaborer avec > D'amorcer ou de poursuivre sa
les professionnels de la santé et démarche reflexive sur ses
des services sociaux. apprentissages en cours concernant les
comportements à développer et les attitudes à acquérir pour collaborer avec les professionnels de la santé et des services sociaux.
CONTENUS
■ Concepts clés du modèle de " Nature et fonctionnement de l'équipe ■ Professionnels constituant les équipes de
FIPCCP (D'Amour et de travail travail, leurs rôles et responsabilités en
Oandasan, 2005) ■ Communication en équipe, contexte de CI
• Participation de la personne / leadership et négociation ■ Pratiques .actuelles, exemplaires ou
proches au processus de ■ Productivité, modes de prise de émergentes de CI
collaboration décision et responsabilités partagées ■ Obstacles et enjeux professionnels :
■ Éléments essentiels du • Outils pour le travail en équipe (ex. : autonomie / interdépendance.
processus de collaboration. PII, PSI, intervenant pivot, guide de responsabilités / Jmputabilité. pouvoir /
dont la connaissance des rôles collaboration) autorité, confidentialité.
et responsabilités des divers professionnalisme
professionnels de la santé et * Gestion des problèmes et des conflits
des services sociaux ■ Réseaux intégrés de services
■ Habiletés interactionnelles : la ■ Facteurs organisationnels et
communication comme un systémiques qui influencent les
élément d'interdépendance et de développement personnel
pratiques de collaboration
Au terme des trois cours, les étudiant(e)s pourront :
> Énoncer un point de vue sur la participation de la personne et de ses proches au processus de collaboration.
> Communiquer leur compréhension du rôle des différents professionnels de la santé et des services sociaux en contexte de CI.
> Démontrer des habiletés interactionnelles de base nécessaires à la CICPP.
> Analyser leurs comportements et leurs attitudes dans des situations d'équipes afin d'optimiser le processus de CI.
> Identifier les principaux facteurs organisationnels, systémiques et interactionnels qui favorisent et ceux qui nuisent à la CI.
> Préciser les apprentissages qu'ils devront cibler au cours de leur formation pour être en mesure de concevoir de manière critique et de mettre en pratique les éléments d'une pratique en CICPP.
Plans de cours FIS-23147, FIS-23148 et FIS-23I49 de la session Automne 2007 : Nathalie Brière
Pour permettre aux étudiant(e)s de développer leurs compétences pour le travail en CI, un ensemble de techniques d'enseignement variées ont été déployées dans les trois modules de cours. Pour favoriser l'intégration et le transfert des apprentissages en lien avec les lectures recommandées pour les cours, des exposés magistraux et l'usage d'un support audio-visuel sont privilégiés. L'apprentissage des connaissances, des habiletés et des attitudes de base à la CI s'acquiert par la pratique en petits groupes de travail de sept à dix membres provenant de programmes d'études différents. Lors des ateliers pratiques, les membres des équipes sont appelés à se diriger dans un autre local que celui utilisé pour la dispensation des exposés magistraux. Dans le but de guider la participation des érudiant(e)s aux ateliers pratiques et pour favoriser l'apprentissage des concepts, des professionnels de la santé et des étudiant(e)s de deuxième cycle provenant de divers programmes de santé sont embauchés à titre de personnes-ressources. Elles animent les activités pratiques à trois équipes en même temps. Pour maximiser le partager des expériences vécues par les étudiant(e)s, des échanges en plénière avec les membres des trois équipes sont organisés par les personnes-ressources à la suite des exercices pratiques. Finalement, pour offrir des exemples concrets de travail dans un contexte de collaboration, des conférenciers sont invités à présenter leur profession.
1.3 B U T E T Q U E S T I O N D E R E C H E R C H E
Le soutien accordé à la mise en œuvre de la CI au Canada repose sur le postulat que cette collaboration améliorera les services de santé de première ligne (Lindeke & Sieckert, 2005). Or, avant d'observer des résultats dans les établissements de santé, il faut augmenter l'exposition aux théories sous-jacentes à la CI en favorisant l'acquisition du savoir (compréhension des rôles de chaque professionnel) et du savoir-être (écoute des autre professionnels, réceptivité, respect de l'expertise détenue par un autre professionnel) pour ensuite apprendre à le transformer en savoir-faire (échange et partage d'informations, rigueur du discours : exactitude, précision et logique puis gestion des conflits) (FCRSS, 2006). Le but de cette étude est de jeter un regard critique sur l'initiative de formation à la CI réalisée par des professeurs des facultés des sciences infirmières, de médecine et de l'École de service social de l'Université Laval.
Puisque les trois modules du cours sont nouveaux et qu'ils ont été créés à partir des concepts développés dans la littérature, il est possible que certains éléments de la formation initiale soient à revoir. L'examen de ces trois modules de cours permettra de décrire le contexte d'apprentissage et de cibler des éléments favorisant l'amélioration de la formation initiale du projet de FIPCCP implantée à l'Université Laval. La présente recherche vise à connaître la perception qu'ont les étudiant(e)s des facteurs liés aux trois modules de cours de FIS et qui influencent le développement de leurs compétences pour le travail en CI. La question de recherche se libelle comme suit : Quels sont les facteurs perçus par les étudiant(e)s du cours Formation interprofessionnelle en santé comme influençant le développement de leurs compétences pour une pratique de collaboration interprofessionnelle en santé ? Cette étude s'inscrit parmi les activités de l'évaluation du programme FIPCCP, car D'Amour & Oandasan affirment qu'en tant que champ de pratique, il reste beaucoup à apprendre sur la FI et la CI (DAmour & Oandasan, 2005). Ces auteurs renchérissent en soulignant l'importance de la recherche quantitative et qualitative à cet égard, en plus de la recherche dans les milieux académiques et pratiques.
2. L'ETAT DES CONNAISSANCES SUR LA FIPCCP.
2.1 MÉTHODOLOGIE UTILISÉE POUR LA REVUE DE LA LITTÉRATURE
Dans le but de bien documenter la FIS, une revue de la littérature scientifique (articles publiés dans des revues examinées par des pairs) et de la littérature grise (documents ou rapports non publiés dans des revues scientifiques ou non examinées par des pairs) canadienne et étrangère a été faite. Pour trouver la documentation pertinente, quatre méthodes de recension ont été utilisées :
1- La compilation des ouvrages connus de l'équipe de professeurs de l'Université Laval travaillant à la création des cours de FIS ;
2- La recherche des études pertinentes citées dans les documents en main ;
3- L'examen des documents des gouvernements et des associations (rapports techniques et stratégiques recensés par la FCRSS et le Conseil canadien de la santé) ;
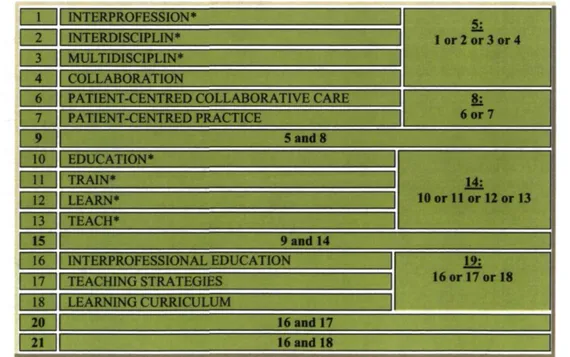
4- L'interrogation des bases de données Embase, Psychlnfo, Medline et CINAHL de janvier 1996 à décembre 2009 avec les mots-clés suivants :
TABLEAU 2 : LISTE DES MOTS-CLÉS UTILISÉS POUR LA REVUE DE LA LITTÉRATURE DE L'ÉTUDE 1 || INTERPROFESSION* Si 1 or 2 or 3 or 4 2 || INTERDISCIPLIN* 1 or 2 or 3 or 4 Si 3 || MULTIDISCIPLIN* Si 1 or 2 or 3 or 4 4 || COLLABORATION Si 1 or 2 or 3 or 4
6 || PATIENT-CENTRED COLLABORATIVE CARE 8:
6 or 7 7 || PATIENT-CENTRED PRACTICE 8: 6 or 7 9 S and 8 I 10 H EDUCATION* H i 10 or 11 or 12 or 13 l 11 || TRAIN* H i 10 or 11 or 12 or 13 | 12 || LEARN* 10 or 11 or 12 or 13 H i | 13 || TEACH* H i 10 or 11 or 12 or 13 | 15 | 9 and 14 | 16 || INTERPROFESSIONAL EDUCATION 19: 16 or 17 or 18 | 17 || TEACHING STRATEGIES 19: 16 or 17 or 18 | 18 || LEARNING CURRICULUM 19: 16 or 17 or 18 | 2 0 j 16 and 17 | 21 | 16 and 18
• Un total de 1723 articles sont ressortis après avoir questionné les bases de données.
Afin de sélectionner les articles les plus pertinents pour l'étude, une épuration en quatre étapes progressives a été réalisée :
1- Lecture du titre de l'article pour tenter de cerner le sujet. Les titres traitant de contextes cliniques, d'études menées auprès de professionnels de la santé ou de patients et de domaines autres que la santé n'ont pas été retenus ;
ty
• Titres d articles en lien avec le sujet de l'étude.
■vr
273
Les doublons sont retirés.
\ /
2- Lire le résumé pour ne conserver que les articles qui traitent des méthodes d'enseignement de la FIPCCP, plus précisément :
a. historique de la FIS, b. modèles conceptuels, c. terminologie de la FIPCCP, d. définition des équipes de travail,
e. compétences à développer pour collaborer et f. facteurs liés à l'enseignement ;
g. méthodes d'apprentissage à privilégier
W
Articles correspondant à I étude après la lecture du résumé.3- Lire l'article au complet pour s'assurer de sa réelle pertinence pour l'étude ;
F I G U R E 1 : R É S U L T A T S E N T E R M E D ' A R T I C L E S R E C U E I L L I S A V E C L E S Q U A T R E M É T H O D E S D E R E C E N S I O N U T I L I S É E S
Ouvrages connus fie l'équipe cie professeur
«Je l'Université Laval travaillant à la création
des cours île FIS
~ Total: 17 Pertinents: 11
Études qui semblent pertinentes pour l'étude
citées dans les documents en main V
-C
Total: 16 Pertinents: 9 Documents des gouvernements et des associations (rapports t«hn«qu«?s et stratégiques recensés par la FCRSS « l e Conseilcanadien «Je la santé)
" Total: 23
3
>— Pertin«?nts: 8 Bases de données Embase. Psychlnfo, eetCINAHL Total: 1723 - Pertinents: 29Historique de la FIS Modèles conceptuels Terminologie de la FIPCCP
Définition des équipes de travail X Compétences à développer pour collaborer Facteurs liés a l'enseignement 17
2.2 LES CARACTÉRISTIQUES DE LA FIPCCP
2.2.1 TERMINOLOGIE DE LA FIPCCP
Pour être confortable avec la terminologie de la FIPCCP, il est primordial de définir chacun des mots de cet acronyme. La formation interprofessionnelle fait référence aux apprentissages que font ensemble deux professionnels de disciplines différentes ou plus, pour parfaire leur façon de travailler en équipe et offrir des soins de meilleure qualité (Center for the Advancement of Interprofessional Education (CAIPE), 1997). L'important ici, c'est que tous les membres de l'équipe travaillent vers l'atteinte d'un but commun (Baggs & Schmitt, 1988 ; Henneman, Lee, & Cohen, 1995 ; Lindeke & Block, 1998 ; Stichler, 1995) et de façon coordonnée pour arriver à résoudre les problèmes de santé (D'Amour & Oandasan, 2005). La collaboration est définie comme étant un processus de communication et de prise de décisions réalisé entre les professionnels au sujet des soins de santé à prodiguer à un patient (Baggs & Schmitt, 1988; D'Amour, 1997; Liedtka & Whitten, 1998; Lindeke & Block, 1998). La CI est très aidante pour les situations où les problèmes de santé sont complexes ou lorsqu'ils requièrent une continuité de soins et de services (Stichler, 1995), tels les maladies chroniques, la comorbidité, les maladies ou les problèmes graves tant au plan des aspects biomédicaux que psychologiques et sociaux. Le fait d'utiliser une approche centrée sur le patient met en valeur les objectifs et les valeurs du patient et de sa famille, favorisant ainsi la participation de ceux-ci aux prises de décision (Santé Canada, 2003). En somme, la pratique en collaboration centrée sur le patient vise à encourager la participation de plusieurs professionnels de la santé dans l'élaboration et la dispensation de soins de santé, tout en intégrant le patient au plan d'intervention (Santé Canada, 2001).
2.2.2 LES DIFFÉRENTES ÉQUIPES DE TRAVAIL EN SANTÉ
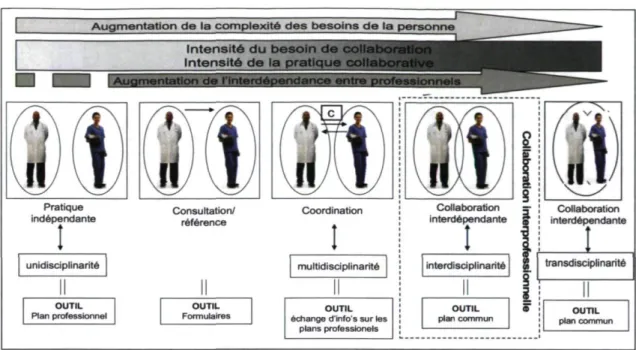
Pourquoi préférer le préfixe inter à multi ou à trans lorsqu'il est question d'équipe de travail ? Comme la définition de la multidisciplinarité et celle de l'interdisciplinarité ne font pas consensus dans la littérature (Lescarbeau & Champoux, 2001 ; Payne, 1999) et que ces termes sont souvent utilisés de façon interchangeable (Ivey, Brown, Teste & Silverman, 1987 ; Satin, 1994 ; Schofield & Amodeo, 1999), suivons la recommandation de Gilbert (2005) et prenons le temps de mieux comprendre ce qu'ils représentent pour saisir la distinction qui existe entre eux. En positionnant ces équipes de travail sur un continuum de façon à observer l'envergure de la
collaboration (Figure 2), l'équipe multidisciplinaire est celle possédant un niveau moindre de collaboration. Bien que plusieurs professionnels travaillent vers l'atteinte d'un même objectif (D'Amour et al., 2005; Fortier, 2002; Gusdorf, 1989), ceux-ci travaillent de façon indépendante (Macintosh & McCormack, 2001 ; Paul & Peterson, 2001 ; Satin, 1994 ; Schofield & Amodeo,
1999). Les savoirs et les actions de diverses disciplines sont juxtaposés de façon parallèle ou consécutive, sans vision globale commune ou sans objectif partagé (D'Amour et al., 2005 ; Fortier, 2002 ; Fortin, 2000 ; Gusdorf, 1989 ; Payette, 2001). Dans cette équipe de travail, les interventions sont proposées et réalisées par le professionnel expert dans le domaine. Le but de cette équipe est de mieux coordonner les soins (Satin, 1994). L'équipe qui obtient un degré supérieur de collaboration entre ses membres est l'équipe interdisciplinaire (Baggs et Schmitt, 1988 ; Lindeke et Block, 1998 ; Satin, 1994). Ici, chaque membre fait part de ses impressions diagnostiques, cliniques et thérapeutiques au sujet du patient, peu importe son allégeance professionnelle (Fortin, 2000). Puisque les professionnels partagent leurs connaissances et leur expertise, il est possible de résoudre les problèmes des patients qui sont trop complexes pour être résolus par des membres d'une discipline ou de plusieurs disciplines en séquence (Drinka, 1994 ; Ivey et al., 1987 ; Macintosh & McCormack, 2001 ; Paul & Peterson, 2001) et où la multidisciplinarité ne permet pas de résoudre la situation (Payette, 2001). Les membres de l'équipe interdisciplinaire partagent un but commun (Macintosh & McCormack, 2001) et utilisent un processus de prise de décision commun (Mariano, 1989 ; Wells, Johnson & Salyer,
1998). L'équipe interdisciplinaire favorise les décisions consensuelles ; il revient à l'équipe de décider des actions entreprises et de les coordonner selon une approche multidimensionnelle du patient. Les résultats sont alors attribuables à l'équipe et non particulièrement à une discipline ou une personne. Cette convergence des soins signifie que l'interdisciplinarité nécessite un niveau de synergie et de complémentarité qui oblige les professionnels à s'ouvrir à la vision des autres intervenants (Fortier, 2002 ; Romm, 1998). En contexte interdisciplinaire, il importe de redéfinir le rôle de chaque membre de l'équipe et, par conséquent, la discipline de chacun. Le défi consiste à respecter l'apport spécifique des disciplines tout en favorisant la synergie et l'éclosion d'une identité propre à l'équipe (Fortin, 2000). La grande finalité de l'équipe interdisciplinaire de soins est la meilleure utilisation possible des ressources soignantes pour les besoins des patients. (Satin, 1994). L'équipe transdisciplinaire est celle qui possède la plus grande interdépendance entre ses membres. Cette équipe de travail se distingue grandement des autres, car elle utilise un processus
qui prend en considération les points de vues de tous les professionnels concernés et tente de connaître toutes les positions, qu'elles soient divergentes ou non. Pour travailler de cette façon, les membres de l'équipe doivent savoir surpasser les limites de leur propre profession (Liedtka & Whitten, 1998 ; Paul & Peterson, 2001) pour favoriser les échanges sur les connaissances et utiliser l'expertise nécessaire pour résoudre les situations. Il est difficile d'amener les professionnels de la santé vers ce type de pratique parce qu'il nécessite beaucoup d'humilité et une grande connaissance des rôles et responsabilités des différents professionnels pour arriver à déléguer les tâches à la personnes la plus qualifiée pour le problème. Ainsi, l'équipe interprofessionnelle est celle qui offre le maximum d'interdépendance entre ses membres parmi les types d'équipes praticables dans un contexte de soin de santé. Par contre, il est important de retenir que le professionnel de la santé doit identifier la forme de collaboration qui est la plus appropriée en fonction de la situation et des besoins du patient et non pas en fonction de ses préférences ou de ses relations interpersonnelles. Ce faisant, une bonne compréhension des différences entre ces types d'équipes de travail est requise pour déterminer dans quelle situation les prioriser.
Figure 2. Continuum de l'envergure de la collaboration (Careau, Brière & Houle (2009) adapté de Oandasan, Barker, Bosco, D'Amour, loties ct al.(2006)) ; équipe transdisciplinaire ajoutée par Fiset.
Augmentation de la complexité des besoins de la personne I n t e n s i t é d u b e s o i n d e coli;
I n t e n s i t é d e la p r a t i q u e c o l l a
I Augmentation de l'Interdépendance entre professionnel»
Pratique
indépendante Consultation/ référence
unidisciplinarité
OUTIL
Plan professionnel Formulaires OUTIL
Collaboration interdépendante
OUTIL échange d info s sur les
plans professionels
2.2.3 COMPÉTENCES À DÉVELOPPER POUR LE TRAVAIL EN CI
Les étudiant(e)s de chaque discipline en savent peu sur les responsabilités, les valeurs, les pratiques et les compétences des autres disciplines. Pour les préparer adéquatement au travail en collaboration, la FI devrait porter sur l'atteinte d'objectifs précis en termes de résultats chez les étudiant(e)s (Alpert, Goldman, Kilroy & Pike, 1992 ; Fagin, 1992). Cette section examine la question de ce qu'il faut enseigner aux apprenants. Il explore en particulier la nature des objectifs de programme et la gamme de compétences nécessaires pour collaborer de manière efficace.
Au niveau des connaissances, les étudiant(e)s devraient être capables de distinguer et de décrire clairement quels sont les rôles et responsabilités imputables à chacune des professions en regard de sa propre profession (Parsell & Bligh, 1999). Pour les habiletés, les étudiant(e)s devraient apprendre à communiquer leurs informations et leurs idées de façon efficace aux autres membres de l'équipe (Stichler, 1995), en plus de savoir comment résoudre les conflits, de tolérer les différences et les malentendus entre les membres de l'équipe soignante, de travailler avec les faiblesses des autres professionnels et surtout agir en interdépendance pour répondre aux besoins des patients (Liedtka & Whitten, 1998). Avec les attitudes, il faut faire en sorte que les croyances et les valeurs des étudiant(e)s soient en lien avec le fait que le travail en CI est bénéfique pour le patient et les professionnels. Pour les comportements, les étudiant(e)s devront apprendre à travailler en interdépendance avec les autres professionnels pour évaluer, planifier et fournir les soins essentiels à chacun des patients et en mesure de participer aux discussions lors des réunions d'équipe (Parsell & Bligh, 1999), tout en demeurant centré sur les besoins des patients (Barr,
1998). Avec ces observations, il est possible de constater que les étudiant(e)s doivent acquérir des connaissances, habiletés, attitudes et comportements spécifiques pour bien collaborer avec les membres d'une équipe de travail.
2.3 ÉTAT DES CONNAISSANCES SUR LES FACTEURS FACILITANT ET CONTRAIGNANT LA FI Oandasan et al. (2004) considèrent que bien des facteurs influencent le processus de FI chez les étudiant(e)s. Pour bien les comprendre, observons les facteurs liés à l'enseignement mentionnés par ces auteurs.
2.3.1 FACTEURS LIÉS À L'ENSEIGNEMENT (MICRO)
Cette section explore les différentes approches qui peuvent être utiles pour guider l'enseignement de la FIPCCP. Selon Hall & Weaver (2001), il est important que l'enseignement de la FIPCCP soit basé sur des stratégies pédagogiques reconnues comme facilitant le développement des compétences. Selon divers auteurs, pour y parvenir, il faudrait préconiser différentes méthodes d'apprentissage tels les cours de base sur la théorie et les concepts (Reeves & Freeth, 2002), l'apprentissage par problèmes à partir de cas intégrés aux cours (Barrows & Tamblin, 1980) et les stages cliniques (Kolb, 1984).
Pour que les stratégies pédagogiques soient bénéfiques, il est important de privilégier l'apprentissage en petits groupes plutôt qu'en individuel. Cela aide les étudiant(e)s à participer aux échanges d'idées et d'opinions les amenant à prendre les décisions ensemble et à être orientés vers une cible commune (Oandasan et a i , 2004 ; Organisation mondiale de la Santé (OMS), 1988). Pour l'apprentissage en petits groupes, certains facteurs clés doivent être pris en considération. Il faut maintenir un certain équilibre au sein du groupe en tentant d'y inclure un représentant de chacune des professions. Oandasan et al. (2004) rapportent que les échanges d'idées sont limités dans les groupes où il y a une profession qui domine, car les étudiant(e)s provenant du même programme d'étude ont tendance à être en accord avec leurs collègues, n'apportant rien de plus aux discussions. Le nombre de membres dans une équipe de travail peut faire varier les interactions et la durée des rencontres. Plus un groupe est grand, plus les échanges seront nombreux (Hughes & Lucas, 1997). Ainsi, la taille optimale pour un groupe serait de huit à 10 membres (Oandasan et ai, 2004). Pour favoriser le développement de l'interdépendance entre les membres de l'équipe, il est préférable de conserver une certaine stabilité au niveau des membres qui composent l'équipe de travail (Hart & Fletcher, 1999). Les étudiant(e)s apprendront ainsi à développer leur savoir-faire en groupe, selon la théorie enseignée préalablement. Selon Oandasan et al. (2004), à la suite d'un échange entre les étudiant(e)s, il est important de faire une démarche reflexive, c'est-à-dire, les faire discuter ensemble au sujet des points forts et des points à améliorer pour l'équipe, leur permettant de porter un jugement critique sur le processus d'équipe qu'ils inscriront dans un journal de bord. De plus, le fait d'être exposé à des cas et des problématiques cliniques réels favorisant la résolution de problèmes permet de bien jouer son rôle dans une équipe interprofessionnelle (OMS, 1988). Pour aider les étudiant(e)s
à percevoir la pertinence des cours de FI, il serait important d'inclure des évaluations des compétences (Oandasan & Reeves, 2005). Par ailleurs, peu d'auteurs se sont intéressés aux modes d'évaluation des compétences à préconiser au sujet de la CI (Oandasan et a i , 2005), mais ceux qui y ont porté une attention observent le changement d'attitude et de comportement et ne traitent pas des changements au niveau des connaissances ou de la CI. La seule information disponible sur l'évaluation de ces deux compétences provient de l'Université de l'Alberta où un système d'examen (Team Oral Structures Clinical Examination-TOSCE) est utilisé pour permettre l'évaluation dans des contextes de collaboration.
Outre le contexte d'apprentissage, il est important de considérer le rôle des enseignants sur le développement des compétences professionnelles chez les étudiant(e)s. Les divers enseignants rencontrés en cours de formation jouent un rôle clé dans la création d'un environnement favorable à l'atteinte des objectifs (Parsell & Bligh, 1998) et dans le développement des croyances et attitudes professionnelles des étudiant(e)s (Jones & Way, 2004). Par conséquent, les croyances et les attitudes professionnelles des enseignants en matière de CI sont déterminantes ; les enseignants peuvent contribuer autant que nuire à l'acquisition, par les étudiant(e)s, des compétences nécessaires pour travailler en CI. Or, pour Oandasan & Reeves (2005), afin d'enseigner la FI aux étudiant(e)s, il faut mettre sur pied une équipe de formateurs pour maximiser l'encadrement, car l'enseignant seul ne peut assurer le support nécessaire aux étudiant(e)s. Les formateurs constituant l'équipe enseignante doivent apprendre à devenir des animateurs pour diriger les étudiant(e)s dans leurs apprentissages en petits groupes. Dans la littérature, le rôle de l'animateur interprofessionnel est considéré comme essentiel (Barr, 1994 ; Parsell & Bligh, 1998). De plus, il est essentiel de former les futurs professionnels de la santé par des enseignants et des formateurs ayant une vision interprofessionnelle (Gilbert, 2005) par le biais d'une formation sur les connaissances, les techniques et les attitudes appropriées à la FI. Cette formation doit permettre au corps enseignant de maîtriser les notions essentielles et démontrer leur compétence pour ensuite les expliquer aux étudiant(e)s.
Lorsque vient le temps de dispenser la FI aux étudiant(e)s, il est important de s'interroger sur le moment approprié à l'introduction d'initiatives pédagogiques dans le continuum de formation professionnelle. Dans le but de favoriser le développement des compétences pour la
CI, certains chercheurs se sont questionnés au sujet du meilleur moment pour enseigner la FI aux étudiant(e)s, mais aucun consensus n'est encore établi et selon Pringle et al. (2000), il est difficile d'identifier à quelle étape de la formation ce serait le plus sensé d'intégrer les étudiant(e)s des différents programmes de santé aux concepts « Par exemple, les étudiant(e)s en sciences infirmières sont en majorité de nouveaux venus dans le milieu universitaire, tandis que les étudiants en médecine y ont déjà passé un certain nombre d'années et détiennent parfois plus d'un diplôme » (p 772). D'autres chercheurs conseillent de présenter la FI au début de la formation des étudiant(e)s pour influencer leurs attitude, réduire les stéréotypes et faciliter leurs habiletés de CI (Horak, O'Leary & Carlson, 1998 ; Leaviss, 2000). D'autres croient que cette formation doit être présentée lorsque les étudiant(e)s ont bien compris leurs rôles professionnels (Parsell & Bligh, 1999), soit à la fin de leur formation ou après celle-ci. Selon ces mêmes auteurs, le fait de bien connaître leur propre discipline permet de discerner en quoi ils peuvent contribuer à l'équipe. Pour éviter que les connaissances et les habiletés acquises pendant la FI soient oubliées, des auteurs affirment que les expériences éducationnelles sont plus efficaces si elles sont échelonnées sur toute la durée de la formation, soit du début à la fin des études (Parsell & Bligh, 1999) et soutenue par la formation continue pour que les professionnels n'oublient pas leurs connaissances et leurs habiletés (OMS, 1988 ; Parsell & Bligh, 1999).
Pringle et al. (2000), croit que la FI devrait être obligatoire dans tous les programmes d'étude avant l'exercice de la profession pour que chaque étudiant prenne conscience du savoir, des habiletés et des attributs que les collègues de différentes disciplines apportent avec eux, puisque ce degré de sensibilisation assure que chaque membre de l'équipe valorise et respecte le travail des autres. Pour y parvenir le cursus de cours des différents programmes doit être modifié, car pour le moment, le fait que les programmes des universités canadiennes soient structurés autour d'une faculté ou d'une école respective selon le domaine fait en sorte que les programmes pédagogiques sont créé indépendamment des autres. Selon Oandasan & Reeves (2005), le fait de ne pas rendre la FI obligatoire laisse le message que ce n'est pas essentiel de l'apprendre pour la pratique des professionnels en santé.
2.3.2 SYNTHÈSE DE L'ÉTAT DES CONNAISSANCES SUR LES FACTEURS ASSOCIÉS À LA FI
La revue de littérature démontre que plusieurs facteurs influencent la formation académique dispensée aux étudiant(e)s. Parmi les construits théoriques susceptibles d'influencer cette formation, ce sont les facteurs liés au contexte d'apprentissage qui sont les plus documentés. Les facteurs liés au développement professoral nécessitent davantage de recherche pour mieux établir le rôle qu'ils peuvent jouer sur le développement des compétences des étudiant(e)s. Cette revue de littérature a démontré que certains modes d'enseignement sont plus favorables pour maximiser les apprentissages des étudiant(e)s. Le but ultime d'une intervention éducative est d'avoir, en bout de ligne, un impact positif pour les patients. Il n'en reste pas moins qu'il est très difficile d'établir des liens de cause à effet entre la formation académique et les résultats de soins. Mais avant d'observer à quel point les étudiant(e)s maîtrisent les compétences utiles au travail en collaboration, il faut savoir comment dispenser la FIS. L'énumération des informations recensées dans la littérature (tableau 3) fournit des pistes intéressantes quant aux compétences à développer et au choix des activités de formation les plus souhaitables pour développer la FIS.
T A B L E A U 3 : L I S T E D E S D I F F É R E N T E S V A R I A B L E S T R O U V É E S D A N S L A L I T T É R A T U R E
Stratégies pédagogiques qui seraient plus favorables à l'apprentissage
Méthodes d'apprentissages ^ J * Cours de base sur la théorie et H V les concepts
* Apprentissage par problèmes intégrés aux cours
* Stages cliniques Apprentissage en petits groupes
plutôt qu'en Individuel
Aide à participer aux échanges d'idées et d'opinions
Amenant à prendre les décisions ensemble
ET À
Être orienté vers une cible commune
Cas et problématiques cliniques ^ ^ réels
Stimule la résolution de problèmes
Démarche reflexive ^ ^ Favorise les échanges entre 1 ^ ^
' étudiant(e)s après un atelier ^ H
Porter un jugement critique sur le processus d'équipe Modes d'évaluation des M-tf
compétences
Permet l'évaluation des ■ • étudiant(e)s dans des contextes de collaboration
Permet d'observer les changements au niveau des connaissances et de la CI
Apprentissage en petits groupes
Equilibre au sein du groupe : inclure un représentant de chacune des professions
Les étudiant(e)s provenant du même programme d'étude ont tendance à être en accord avec .
leurs collègues H P
Échanges d'idées sont limités dans les groupes où il y a une profession qui domine
Taille optimale pour un groupe ^ ^ Grand groupe î nombre ^ ^
1 d'échanges
î la durée des rencontres Stabilité au niveau des membres qui
composent l'équipe de travail
Favorise le développement de l'interdépendance
ET
■♦
de la confiance entre les membres de l'équipe
Apprendre à développer leur savoir-faire en groupe, selon la théorie enseignée
Rôle des enseignants
Équipe de formateurs H É ! M a x i r n i s e l'encadrement
Formateurs ayant une vision J Les croyances et les attitudes k
interprofessionnelle ^ V f d e s enseignants, en matière H É
j collaboration sont déterminantes
Peuvent contribuer autant que nuire à l'acquisition des compétences nécessaires pour travailler en collaboration
Moment approprié à l'introduction d'initiatives pédagogiques dans le continuum de formation 1 professionnelle
Au début de la formation k Influence les attitudes, réduire
1 les stéréotypes et faciliter les
habiletés en Cl
À la fin de la formation ■ ■ • Permet de discerner en quoi ils
peuvent contribuer à l'équipe Echelonnée sur toute la durée de la k
formation (du début à la fin) H É
Évite que les connaissances et t les habiletés acquises soient
oubliées
Éducation interdisciplinaire obligatoire dans tous les programmes d'étude
Modifier le cursus de cours des WÊÈ
différents programmes f Étudiant(e)s prennent paÉk «conscience du savoir, des "r
habiletés et des attributs que les collègues de différentes disciplines apportent avec eux
Assure que chaque membre de l'équipe valorise et respecte le travail des autres
Même si tous les éléments mis en place pour les trois modules de cours de FIS suivent les recommandations présentes dans la littérature, il se peut que certains érudiant(e)s trouvent peu d'intérêt aux présentations théoriques générales qui ne rejoignent pas leurs propres intérêts ou besoins (Santé Canada, 2004). Dans certains cas, il peut exister un certain degré de contestation de la part des étudiant(e)s face à de nouvelles façons d'apprendre, ou d'utiliser des outils et des ressources différents (OMS, 1988).
3. LE MODELE CONCEPTUEL
Quand débute la collecte de données d'une étude, la majeure partie des informations recueillies semblent prometteuses, c'est pourquoi il est préférable de savoir reconnaître celles qui sont les plus enrichissantes. Dans ce cas, le choix d'un modèle conceptuel et des questions de recherche sont capitales ; ils constituent le guide qui servira à départager les meilleures données recueillies. Afin d'aller chercher les informations pertinentes auprès des étudiant(e)s et d'enrichir l'étape d'analyse qui s'en suivra, jetons un regard sur les modèles conceptuels se rattachant à la FIS que la littérature offre et qui servira de guide pour l'élaboration des grands champs d'intérêts de l'étude.
Après un survol, il est facile de constater que les chercheurs intéressés par ce sujet sont plus enclins à comprendre comment s'intègre le comportement de CI dans les milieux de pratique clinique entre les différents professionnels. Certains vont même jusqu'à préciser leur recherche en portant une attention particulière sur le rapport qui existe entre les infirmiers et les médecins (Corser, 1988 ; Jones & Way, 2004) et l'interaction de ceux-ci avec le patient (Belle Brown, 2004 ; Miller, 1997). Bien que plusieurs modèles conceptuels aient été développés autour du travail en CI, il n'y a que celui créé par D'Amour et Oandasan (2005) : Interdisciplinary Education For Collaborative, Patient-Centred Practice qui permet de poser un regard critique sur la présente étude, laissant voir que les recherches sur ce sujet ne sont pas suffisamment avancées pour confronter ou peaufiner ce modèle. Selon ces auteurs, il est important de préparer adéquatement les futurs professionnels à la pratique collaborative au cours de la formation académique pour favoriser l'offre de soins adaptés aux besoins du patient. Lors de sa création, ce modèle conceptuel visait à illustrer le lien entre la FI et la pratique clinique en CI. Comme il s'agit du modèle promu par Santé Canada pour la FIPCCP et celui ayant servi de référence à l'Université Laval pour développer les quatre activités de l'initiative « Le patient au cœur de nos actions : mieux se former pour mieux collaborer », ce modèle semble approprié pour cette étude. Reste à voir si les concepts clés fournissent des pistes intéressantes quant aux compétences à développer et au choix des activités de formation les plus souhaitables pour développer la FIPCCP.
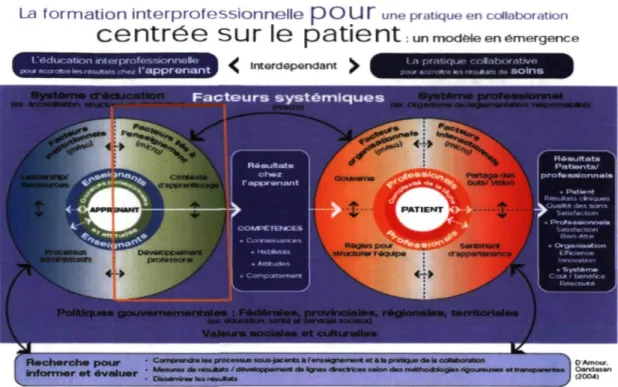
FIGURE 3. INTERDISCIPLINARY EDUCATION FOR COLLABORATIVE, PATIENT-CENTRED PRACTICE-D'AMOUR & OANDASAN (2005) La f o r m a t i o n i n t e r p r o f e s s i o n n e l l e p O U T une pratique en collaboration
C e n t r é e S U T l e p a t i e n t :un modèle en émergence L'éducation interprofessionnelle
»icadtr«iMr««4«>isc^ l ' a p p r e n a n t •^ Interdépendant ^ KM « i c r o i / ea pratique colaborative toi 'S-irvMMt*. * > S O l n S
D Amo-ur. CwvJasan (2004)
Ce modèle conceptuel (figure 3) composé de deux cercles démontre l'interdépendance existant entre l'éducation interprofessionnelle, à la gauche du modèle, et la pratique collaborative à la droite. L'apprenant, situé au cœur du cercle de gauche est influencé par des facteurs pouvant avoir des répercussions sur ses capacités à acquérir les compétences nécessaires au travail en collaboration avec d'autres professionnels de la santé. Selon le modèle, les croyances et les attitudes envers les autres professionnels de la santé acquises avant et pendant la formation académique peuvent influencer l'apprentissage et la mise en pratique du travail interprofessionnel, de même que le contenu pédagogique enseigné et les messages sur la collaboration véhiculés par les enseignants. Les facteurs liés à l'enseignement (micro) font référence au contexte d'apprentissage de la CI et posent un regard sur le qui, quoi, comment, où et quand de l'enseignement. Dans le document ayant servi à générer ce modèle, des éléments du contexte d'apprentissage favorables à la formation académique sont nommés. Parmi ceux-ci, se trouvent les questions d'enseignement et d'apprentissage (Oandasan & Reeves, 2005). Pour dispenser une formation adaptée, les enseignants doivent savoir comment expliquer les concepts, accompagner les apprenants lors de la mise en pratique et porter une attention particulière à leurs croyances et attitudes ; le perfectionnement du corps professoral devient un élément central. Parmi les facteurs liés à l'enseignement, des constats sont émis sans toutefois préciser les actions concrètes. L'évolution de l'enseignement de la FIPCCP nécessite de les trouver. Les facteurs liés à l'institution (méso) démontrent qu'il faut que les paliers supérieurs se mobilisent et s'impliquent dans le changement, mettant en place les ressources utiles pour développer la FIS. Des processus administratifs, tel le financement et la gestion de la logistique sont également importants pour l'implantation d'une telle initiative.
La façon dont est structurée la collaboration entre les différents professionnels de la santé influencera les résultats de soins aux patients. Ici, le patient se trouve au centre du second cercle. Pour être efficaces, les soins centrés sur le patient doivent répondre aux besoins de ce dernier et ces besoins doivent être adaptés en fonction de sa réceptivité et de son engagement à collaborer à ses propres soins. Les facteurs interactionnels de la CI démontrent que le fait de partager des buts et une vision commune de la situation par les professionnels est important, car cela permettra d'être centré sur les besoins du patient. En travaillant tous ensemble, un sentiment d'appartenance se développera, favorisant la confiance mutuelle dans l'équipe. En plus de l'équipe, deux
dimensions organisationnelles sont nécessaires. La gouvernance, fait référence au leadership d'expertise nécessaire pour étudier les cas en profondeur, à la connaissance et à la reconnaissance de l'équipe dans le milieu de travail. Les règles structurant l'équipe de travail, dont la façon d'organiser les soins cliniques de façon plus systématique par le biais de protocoles, de procédures et de processus clairs de transfert d'information doivent être acceptées par le milieu et les membres de l'équipe.
Au niveau macro, le modèle définit des facteurs externes à l'organisation ayant un effet sur la FIPCCP. Ces structures comprennent les systèmes professionnels et ceux reliés à la formation, les politiques gouvernementales au niveau fédéral, provincial, territorial et régional, ainsi que les valeurs sociales et culturelles. Les décisions prises par le gouvernement dans les domaines de l'éducation, de la santé et des politiques sociales ainsi que les politiques propres à une profession comme celles des organismes de réglementation influencent toutes la FIPCCP. Les valeurs culturelles, sociétales et professionnelles peuvent également influencer l'initiative. Dans l'illustration du cadre conceptuel, les grandes flèches décrivent un effet de rétroaction itératif entre les niveaux micro, méso et macro. Les flèches suggèrent également qu'il existe un lien entre la recherche sur la formation interdisciplinaire et la pratique en collaboration.
Bien que ce modèle soit promu par Santé Canada pour la FIPCCP et qu'une partie de celui-ci ait servi de référence pour le développement des trois cours de FIS dispensés à l'Université Laval, on constate qu'il traite de plusieurs facteurs d'influence qui ne sont pas en lien avec le sujet de cette étude. Celle-ci porte son attention seulement sur les caractéristiques des personnes en formation et les facteurs liés à l'enseignement représentés dans l'encadré orange du cercle de gauche de ce modèle. Pour faciliter la collecte de données et l'analyse des résultats, un sous-modèle (figure 4) a été créé partant des informations pertinentes de la figure 3 et du tableau 3.
Ce sous-modèle liste et met en relation les facteurs associés à l'apprentissage de la FIPCCP en contexte académique qui seraient favorables au développement des compétences pour le travail en CI. Selon ces informations, un étudiant ciblé par cette initiative devrait être exposé au moment approprié dans sa formation aux théories de la FIPCCP pour atteindre les objectifs précis quant à la participation de la personne et ses proches, aux rôles et responsabilités des professionnels, aux
habiletés interactionnelles, aux attitudes et aux comportements pour travailler en collaboration. Pour y arriver, il devrait donc
1. bénéficier d'une équipe de formateurs habile à enseigner la collaboration, 2. sachant comment guider les étudiant(e)s dans l'atteinte des objectifs, 3. ayant une vision interprofessionnelle
4. portant attention à ses croyances et son attitude en regard de la collaboration,
5. pouvant mettre ces apprentissages en pratique dans une équipe de huit à dix membres, 6. de professions diverses évoluant ensemble tout au long de l'apprentissage,
7. bénéficiant d'environnements cliniques et pédagogiques avec des cas et de problématiques cliniques réelles,
8. incitant à porter un regard critique à la suite des mises en pratiques et
9. offrant des évaluations concrètes des compétences pour le travail en collaboration.
Ces éléments seront utilisés pour créer le canevas d'entrevues et serviront ensuite de grille de référence pour apprécier les opinions recueillies en entrevue. Selon Pringle et al. (2000), le défi à venir est de réformer les modes d'éducation de manière à ce que la CI se fasse naturellement en milieu de pratique. Partant de ce fait, vérifions auprès des étudiant(e)s si les facteurs clés du sous-modèle ont été pris en considération lors du développement des trois modules de cours de FIS dispensés à l'Université Laval et quels seraient les facteurs les plus décisifs pour leur apprentissage.
F I G U R E 4 : F A C T E U R S L I É S A U D É V E L O P P E M E N T D E S C O M P É T E N C E S P O U R L E T R A V A I L E N C O L L A B O R A T I O N I N T E R P R O . F E S S I O N N E L L E Stratégies pédagogiques Apprentissages en petits groupes I Rôle des enseignants Méthodes d'apprentissage Cas et problématiques cliniques réels I Modes d évaluation des
compétences Démarche reflexive .Équilibre au sein d e l'équipe Taille o p f i n u l e p o u r l'équipe Stabilité au niveau des
membres de l'équipe
7
Équipe de formareurs q u i accompagnent les apprenants lors de la mise eu pratique Formateurs ay a t it u n e vision interprofessionnelle Impact des croy aitceset attitudes à l'égard de la collaboration I Moment approprié
j p o u r enseigner la Fl
I Obligatoire dans tous les programmes d étude en santé
Modifier le cursus de _ ( cours des différents
programmes
Atteinte d'objecfiTsprécis en termes de résultats chez les étudiants
4. LA METHODOLOGIE
4.1 DEVIS DE RECHERCHE
Pour répondre à la question de recherche, l'approche méthodologique qualitative de collecte et d'analyse de données est privilégiée. Bien que l'outil d'évaluation de cours informatisé développé par les deux facultés et de l'école ait été une option pour recueillir les opinions et apporter les modifications à ces cours, un faible taux de réponse est observé pour ces trois modules de cours, soit environ 40 %. Or le fait de procéder par des entrevues individuelles est un meilleur choix. De plus, des questions précises, guidées par le sous-modèle permettront de cibler les sujets d'intérêt pour lesquels des réponses sont attendues.
4.2 POPULATION À L'ÉTUDE
Comme le projet : « Le patient au cœur de nos actions : mieux se former pour mieux collaborer » est réalisé à l'Université Laval depuis 2007 et que les trois modules de cours de FIS sont offerts aux étudiant(e)s de premier cycle en santé (sciences infirmières, médecine, service social, pharmacie, kinésiologie, physiothérapie, nutrition, ergothérapie et psychologie), tout ceux ayant assisté aux trois modules de ce cours sont ciblés par l'étude. Cette population comptait 632 personnes au moment de l'étude.
4.3 VARIABLES D'INTÉRÊT
Comme bien des éléments peuvent contribuer à l'apprentissage et au développement des compétences pour le travail en CI chez les étudiant(e)s, les facteurs présentés dans le sous-modèle retiennent l'attention de la chercheuse pour découvrir chez les étudiants quels semblent être les éléments facilitateurs et nuisibles. Au plan du contexte d'apprentissage, ce sont les stratégies d'enseignement (modes utilisés pour enseigner les concepts), les théories (concepts enseignés), l'utilisation de cas et problématiques cliniques réels et les modes d'évaluation des compétences qui seront explorés. Au plan de l'apprentissage en petits groupes, des questions sur l'équilibre, la taille, la stabilité et les démarches reflexives offriront des réponses sur les éléments pouvant influencer la dynamique de l'équipe de travail. Au plan du développement professoral, l'impact de ces modèles sera observé sous l'angle de l'équipe de formateur, de la vision interprofessionnelle, de l'enseignement des concepts, de l'accompagnement des apprenants lors