ﻻﺇ ﺎﻨﻟ ﻢﻠﻋ ﻻ ﻚﻧﺎﺤﺒﺳ
ﻢﻴﻠﻌﻟﺍ ﺖﻧﺃ ﻚﻧﺇ ﺎﻨﺘﻤﻠﻋ ﺎﻣ
ﻢﻴﻜﳊﺍ
ﺍ :ﺓﺮﻘﺒﻟﺍ ﺓﺭﻮﺳ
ﻝ
:ﺔﻳﺁ
31
DOYENS HONORAIRES :
1962 - 1969 : Professeur_Abdelmalek FARAJ 1969 - 1974 : Professeur Abdellatif BERBICH 1974 - 1981 : Professeur Bachir LAZRAK 1981 - 1989 : Professeur Taieb CHKILI
1989 - 1997 : Professeur Mohamed Tahar ALAOUI 1997 - 2003 : Professeur Abdelmajid BELMAHI 2003 - 2013 : Professeur Najia HAJJAJ - HASSOUNI
ADMINISTRATION : Doyen
Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines Professeur Brahim LEKEHAL Vice Doyen charge de la Recherche et de la Coopé ration
Professeur Toufiq DAKKA Vice-Doyen chargé des Affaires Spécifiques à la Pharmacie
Professeur Younes RAHALI Secrétaire Général : Mr. Mohamed KARRA
UNIVERSITE MOHAMMED V
FACULTE DE MEDECINE ET DE PHARMACIE RABAT
1 - ENSEIGNANTS-CHERCHEURS MEDECINS ET PHARMACIENS PROFESSEURS DE L'ENSEIGNEMENT SUPERIEUR :
Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne - Clinique Royale Pr. MAAZOUZI Ahmed Wajdi Anesthésie –Réanimation
Pr. SETTAF Abdellatif Pathologie Chirurgicale Janvier, Février et Décembre 1987
Pr. LACHKAR Hassan Médecine Interne Décembre 1988
Pr. DAFIRI Rachida Radiologie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne -Doyen de la FMPR Pr. OUAZZANI Taibi Mohamed Réda Neurologie
Janvier et Novembre 1990
Pr. KHARBACH Aicha Gynécologie Obstétrique Pr. TAZI Saoud Anas Anesthésie Réanimation Février Avril Juillet et Décembre 1991
Pr. AZZOUZI Abderrahim Anesthésie Réanimation- Doyen de FMPO Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZAD Rachid Gynécologie Obstétrique Méd. Chef Maternité des Orangers Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie- Dir. du Centre National PV Rabat Pr. TAOUFIK Jamal Chimie thérapeutique
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale Doyen de FMPT Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie Pr. CHRAIBI Chafiq Gynécologie Obstétrique Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. FELLAT Rokaya Cardiologie
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques Doyen de la FMPA Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale - Directeur du CHIS Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique Pr. IFRINE Lahssan Chirurgie Générale
Pr. MAHFOUD Mustapha Traumatologie - Orthopédie Pr. RHRAB Brahim Gynécologie -Obstétrique Pr. ŞENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie Inspecteur du SSM Pr. BENTAHILA Abdelali Pédiatrie
Pr. BERRADA Mohamed Saleh Traumatologie - Orthopédie Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. LAKHDAR Amina Gynécologie Obstétrique Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale Pr. AMRAOUI Mohamed Chirurgie Générale Pr. BAIDADA Abdelaziz Gynécologie Obstétrique Pr. BARGACH Samir Gynécologie Obstétrique Pr. EL MESNAOUI Abbes Chirurgie Générale Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie Pr. SEFIANI Abdelaziz Génétique Pr. ZEGGWAGH Amine Ali Réanimation Médicale Décembre 1996
Pr. BELKACEM Rachid Chirurgie Pédiatrie Pr. BOULANOUAR Abdelkrim Ophtalmologie Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie Directeur HMI Mohammed V Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. KADDOURI Noureddine Chirurgie Pédiatrique Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique Novembre 1998
Pr. BENOMAR ALI Neurologie Doyen de la FMP Abulcassis Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale Pr. BENKIRANE Majid* Hématologie Janvier 2000
Pr. ABID Ahmed* Pneumo-phtisiologie
Pr. AIT OUAMAR Hassan Pédiatrie Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Directeur Hộp. My Youssef Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale Pr. EL FTOUH Mustapha Pneumophtisiologie Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. TACHINANTE Rajae Anesthésie-Réanimation Pr. TAZI MEZALEK Zoubida Médecine Interne Novembre 2000
Pr. AIDI Saadia Neurologie
Pr, AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie Réanimation
Pr. EL HASSANI Amine Pédiatrie - Directeur Hôp.Cheikh Zaid Pr. EL KHADER Khalid Urologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Décembre 2001
Pr. BALKHI Hicham* Anesthésie-Réanimation Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale Pr. EL HIJRI Ahmed Anesthésie-Réanimation Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie Pédiatrique Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie - Directeur Hôp. d'Enfants Rabat Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. KABIRI EL Hassane* Chirurgie Thoracique Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique V-D chargé Aff Acad. Est. Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique Pr. MOHSINE Raouf Chirurgie Générale Pr. NOUINI Yassine Urologie
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie Pr. BERNOUSSI Zakiya Anatomie Pathologique Pr. CHOHO Abdelkrim * Chirurgie Générale Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL Fellous Sidi Zouhair Chirurgie Pédiatrique Pr. EL HAQURI Mohamed * Dermatologie
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie Pr. KRIOUILE Yamina Pédiatrie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie Pr. RAISS Mohamed Chirurgie Générale Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie Pr. BENKIRANE Ahmed* Gastro-Entérologie
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie Pr. CHERRADI Nadia Anatomie Pathologique Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire Pr. OUBAAZ Abdelbarre * Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. BAHIRI Rachid Rhumatologie Directeur Hôp. Al Ayachi Salé
Pr. BARKAT Amina Pédiatrie
Pr. BENYASS Aatif Cardiologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. HAJJI Leila Cardiologie (mise en disponibilité) Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire Pr. LYAGOUBI Mohammed Parasitologie
Pr. SBIHI Souad Histo-Embryologie Cytogénétique Pr. ZERAIDI Najia Gynécologie Obstétrique
AVRIL 2006
Pr. ACHEMLAL Lahsen* Rhumatologie Pr. BELMEKKI Abdelkader* Hématologie Pr. BENCHEIKH Razika O.R.L Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique
Pr. BOULAHYA Abdellatif* Chirurgie Cardio - Vasculaire. Directeur Hôpital Ibn Sina Mé Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation Pr. HARMOUCHE Hicham Médecine Interne Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr, KISRA Mounir Chirurgie - Pédiatrique Pr. LAATIRIS Abdelkader* Pharmacie Galénique Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo - Phtisiologie
Pr. TELLAL Saida* Biochimie
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale Pr. ACHACHI Leila Pneumo phtisiologie Pr, ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi * Chirurgie cardio vasculaire Pr. AMHAJJI Larbi * Traumatologie orthopédie
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed * Anesthésie réanimation Pr. BALOUCH Lhousaine * Biochimie-chimie Pr. BENZIANE Hamid * Pharmacie clinique Pr. BOUTIMZINE Nourdine Ophtalmologie Pr. CHERKAOUI Naoual * Pharmacie galénique Pr. EHIRCHIOU Abdelkader * Chirurgie générale
Pr. EL BEKKALI Youssef * Chirurgie cardio-vasculaire Pr. EL ABSI Mohamed Chirurgie générale
Pr. EL MOUSSAOUI Rachid Anesthésie réanimation Pr. EL OMARI Fatima Psychiatrie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice Pr. HADADI Khalid * Radiothérapie
Pr. ICHOU Mohamed * Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie Pr. LOUZI Lhoussain * Microbiologie
Pr. MADANI Naoufel Réanimation médicale Pr. MAHI Mohamed * Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologie biologique
Pr. MRANI Saad * Virologie
Pr. OUZZIF Ez zohra Biochimie chimie Pr. RABHI Monsef* Médecine interne Pr. RADOUANE Bouchaib* Radiologie Pr. SEFFAR Myriame Microbiologie Pr. SEKHSOKH Yessine * Microbiologie Pr. SIFAT Hassan * Radiothérapie
Pr. TABERKANET Mustafa * Chirurgie vasculaire périphérique Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale Pr. TANANE Mansour * Traumatologie-orthopédie Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Mars 2009
Pr. ABOUZAHIR Ali * Médecine interne Pr. AGADR Aomar * Pédiatrie
Pr. AIT ALI Abdelmounaim * Chirurgie Générale Pr. AIT BENHADDOU El Hachmia Neurologie
Pr. AKHADDAR Ali * Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. ARKHA Yassir Neuro-chirurgie Directeur Hôp.des Spécialités Pr. BELYAMANI Lahcen Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae * Biochimie-chimie Pr. BOUI Mohammed * Dermatologie Pr. BOUNAIM Ahmed * Chirurgie Générale Pr. BOUSSOUGA Mostapha * Traumatologie-orthopédie
Pr. CHTATA Hassan Toufik * Chirurgie Vasculaire Périphérique Pr. DOGHMI Kamal * Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale Pr. EL OUENNASS Mostapha* Microbiologie Pr. ENNIBI Khalid * Médecine interne Pr. FATHI Khalid Gynécologie obstétrique Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. LAMSAOURI Jamal * Chimie Thérapeutique Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique Pr. MSSROURI Rahal Chirurgie Générale Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-Phtisiologie
Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine Interne Directeur ERSSM Pr. BELAGUID Abdelaziz Physiologie
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine Aéronautique Pr. DAMI Abdellah* Biochimie-Chimie Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie Pédiatrique Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie Plastique et Réparatrice Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro-Entérologie Pr. LAMALMI Najat Anatomie Pathologique Pr. MOSADIK Ahlam Anesthésie Réanimation Pr. MOUJAHID Mountasșir* Chirurgie Générale
Pr. NAZIH Mouna* Hématologie
Pr. ZOUAIDIA Fouad Anatomie Pathologique Décembre 2010
Mai 2012
Pr. AMRANI Abdelouahed Chirurgie pédiatrique Pr. ABOUELALAA Khalil * Anesthésie Réanimation Pr. BENCHEBBA Driss * Traumatologie-orthopédie Pr. DRIŞSI Mohamed * Anesthésie Réanimation Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale Pr. EL KHATTABI Abdessadek * Médecine Interne Pr. EL OUAZZANI Hanane * Pneumophtisiologie Pr. ER-RAJI Mounir Chirurgie Pédiatrique Pr. JAHID Ahmed Anatomie Pathologique Pr. RAISSOUNI Maha* Cardiologie
* Enseignants Militaires Février 2013
Pr. AHID Samir Pharmacologie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie Pr. AMOR Mourad Anesthésie Réanimation Pr. AWAB Almahdi Anesthésie Réanimation Pr. BELAYACHI Jihane Réanimation Médicale Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation Pr. BENCHEKROUN Laila Biochimie-Chimie Pr. BENKIRANE Souad Hématologie
Pr. BENNANA Ahmed* Informatique Pharmaceutique Pr. BENSGHIR Mustapha * Anesthésie Réanimation Pr. BENYAHIA Mohammed * Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique et Bromatologie Pr. BOUABID Ahmed Salim* Traumatologie orthopédie
Pr BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali * Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha * Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. ELFATEMI NIZARE Neuro-chirurgie Pr. EL GUERROUJ Hasnae Médecine Nucléaire Pr. EL HARTI Jaouad Chimie Thérapeutique Pr. EL JAOUDI Rachid * Toxicologie
Pr. EL KABABRI Maria Pédiatrie
Pr. EL KHANNOUSSI Basma Anatomie Pathologique
Pr. EL KHLOUFI Samir Anatomie
Pr. EL KORAICHI Alae Anesthésie Réanimation Pr. EN-NOUALI Hassane * Radiologie
Pr. ERRGUIG Laila Physiologie
Pr. FIKRI Meryem Radiologie
Pr. GHFIR Imade Médecine Nucléaire
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et maladies métaboliques Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed * Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne Pr. MEDDAH Bouchra Pharmacologie
Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie Pr. OUBEJJA Houda Chirugie Pédiatrique Pr. OUKABLI Mohamed Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique Vice-Doyen à la Pharmacie
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim * Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique Pr. ROUIBAA Fedoua * Gastro-Entérologie Pr SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire Pr. SEDDIK Hassan * Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique Pr. ZINE Ali * Traumatologie Orthopédie * Enseignants Militaires
AVRIL 2013
Pr. EL KHATIB MOHAMED KARIM* Stomatologie et Chirurgie Maxillo-faciale
MARS 2014
Pr. ACHIR Abdellah Chirurgie Thoracique Pr. BENCHAKROUN Mohammed Traumatologie-Orthopédie Pr. BOUCHIKH Mohammed Chirurgie Thoracique Pr. EL KABBAJ Driss * Néphrologie
Pr. EL MACHTANI IDRISSI Samira * Biochimie-Chimie
Pr. HARDIZI Houyam Histologie- Embryologie-Cytogénétique Pr. HASSANI Amale * Pédiatrie
Pr. HERRAK Laila Pneumologie
Pr. JANANE Abdellah Urologie
Pr. JEAIDI Anass * Hématologie Biologique Pr. KOUACH Jaouad* Génycologie-Obstétrique Pr. LEMNOUER Abdelhay* Microbiologie
Pr. MAKRAM Sanaa * Pharmacologie Pr. OULAHYANE Rachid* Chirurgie Pédiatrique Pr. RHISSASSI Mohamed Jaafar CCV
Pr. SEKKACH Youssef* Médecine Interne
DECEMBRE 2014
Pr. ABILKACEM Rachid* Pédiatrie
Pr. AIT BOUGHIMA Fadila Médecine Légale Pr. BEKKALI Hicham * Anesthésie-Réanimation Pr. BENAZZOU Salma Chirurgie Maxillo-Faciale Pr. BOUABDELLAH Mounya Biochimie-Chimie Pr. BOUCHRIK Mourad* Parasitologie Pr. DERRAJI Soufiane* Pharmacie Clinique Pr. DOBLALI Taoufik Microbiologie Pr. EL AYOUBI EL IDRISSI Ali Anatomie
Pr. EL GHADBANE Abdedaim Hatim* Anesthésie-Réanimation Pr. EL MARJANY Mohammed* Radiothérapie
Pr. FEJJAL Nawfal Chirurgie Réparatrice et Plastique
Pr. JAHIDI Mohamed* O.R.L
Pr. LAKHAL Zouhair* Cardiologie
Pr. OUDGHIRI NEZHA Anesthésie-Réanimation Pr. RAMI Mohamed Chirurgie Pédiatrique
Pr. SABIR Maria Psychiatrie
Pr. SBAI IDRISSI Karim* Médecine préventive, santé publique et Hyg. AOUT 2015
Pr. MEZIANE Meryem Dermatologie
Pr. TAHIRI Latifa Rhumatologie
PROFESSEURS AGREGES:
JANVIER 2016
Pr. BENKABBOU Amine Chirurgie Générale Pr. EL ASRI Fouad* Ophtalmologie Pr. ERRAMI Noureddine* O.R.L
Pr. NITASSI Sophia O.R.L
JUIN 2017
Pr. ABI Rachid* Microbiologie
Pr. ASFALOU Ilyasse* Cardiologie
Pr. BOUAYTI El Arbi* Médecine préventive, santé publique et Hyg. Pr. BOUTAYEB Saber Oncologie Médicale
Pr. EL GHISSASSI Ibrahim Oncologie Médicale
Pr. HAFIDI Jawad Anatomie
Pr. OURAINI Saloua* O.R.L
Pr. RAZINE Rachid Médecine préventive, santé publique et Hyg. Pr. ZRARA Abdelhamid* Immunologie
NOVEMBRE 2018
Pr. AMELLAL Mina Anatomie
Pr. SOULY Karim Microbiologie
Pr. TAHRI Rjae Histologie-Embryologie-Cytogénétique *Enseignants Militaires
2 - ENSEIGNANTS-CHERCHEURS SCIENTIFIQUES PROFESSEURS/Prs. HABILITES
Pr. ABOUDRAR Saadia Physiologie Pr. ALAMI OUHABI Naima Biochimie chimie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naima Histologie-Embryologie
Pr. ANSAR M'hammed Chimie Organique et Pharmacie Chimique Pr .BARKIYOU Malika Histologie-Embryologie
Pr. BOUHOUCHE Ahmed Génétique Humaine Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques Pr. CHAHED OUAZZANI Lalla Chadia Biochimie chimie
Pr. DAKKA Taoufiq Physiologie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. IBRAHIMI Azeddine Biologie moléculaire/Biotechnologie Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Mise à jour le 04/02/2020 Khaled Abdellah
Chef du Service des Ressources Humaines FMPR
A mon très cher père
Tous les mots du monde ne sauraient exprimer l’immense amour que je te
porte, ni la profonde gratitude que je te témoigne pour tous les efforts et les
sacrifices que tu n’as jamais cessé de consentir pour mon instruction et mon
bien-être. Grâce à ta bienveillance, à ton encouragement et à ta générosité.
J’ai pu faire mes études dans l’enthousiasme.
J’espère avoir répondu aux espoirs que tu as fondés en moi. Que ce travail
puisse être le résultat de tes efforts
et de tes sacrifices et que Dieu tout puissant te garde et te procure santé,
bonheur et longue vie
A ma très chère mère
Le secret de ma force, mon exemple éternel, mon soutien moral et ma source
de joie et de bonheur. Merci d’être tout simplement d’être maman dans ta
bonté, ta patience, tes prières et ton dévouement pour moi. Tes
encouragements m’ont été d’un grand secours au Long de ma vie
professionnelle et personnelle. En témoignage de l’amour, l’attachement, et
A ma chère sœur,
et à mon cher frère
Rien ne saurait exprimer l’amour que je vous porte. Votre bonté et votre joie
de vivre font de moi la plus heureuse des sœurs. Parce que j’ai la chance de
A toutes mes amis (es)
Je ne peux trouver les mots justes et sincères pour vous exprimer mon
affection et mes pensées, vous êtes pour moi des frères et sœurs sur qui je
peux compter.
En témoignage de l’amitié qui nous uni, je vous dédie ce travail et je vous
souhaite une vie pleine de santé et de bonheur.
.A Notre Maître et Président de Thèse
Monsieur Abdelouahed BAITE
Professeur d’Anesthésie-Réanimation
Je suis infiniment sensible à l’insigne honneur que vous me faites en
acceptant la présidence de mon jury de thèse.
Veuillez trouver ici, Monsieur le président, le témoignage de ma sincère
reconnaissance et ma haute considération
. A Notre Maître et Rapporteur de Thèse
Monsieur Soufiane DERRAJI
Professeur de Pharmacie Clinique
Je vous remercie pour la confiance que vous m’avez témoignée en
m’attribuant ce sujet de thèse, pour votre patience et vos conseils qui
m'ont été extrêmement précieux tout au long de ce travail.
Votre vision du métier de pharmacien et du profil d’interne sera toujours
pour moi un exemple à suivre.
Vous donnez à l'enseignement toutes ses lettres de noblesse, par la
compétence et la gentillesse dont vous faites preuve.
Je suis très heureux de pouvoir exprimer ma profonde gratitude pour tous
les efforts que vous avez déployés afin que ce travail puisse aboutir.
A Notre Maître et Juge de Thèse
Monsieur Yassir BOUSLIMANE
Professeur de Toxicologie
Vous m’avez fait l’honneur d’accepter de juger mon travail, je vous en
remercie.
Votre compétence scientifique et pédagogique fait de vous l'un des
enseignants les plus remarquables qu’on puisse rencontrer au cours de son
cursus universitaire.
Vous m’avez toujours réservé un bon accueil malgré vos obligations
professionnelles
A Notre Maître et Juge de Thèse
Monsieur Yasser ARKHA
Professeur de Neuro-Chirurgie
Je vous remercie de la bienveillance que vous m’avez réservée en
acceptant de siéger parmi le jury de ma thèse.
Veuillez trouver, chère Maitre, dans ce travail, l’expression de ma sincère
reconnaissance et de mon profond respect.
A Notre Maître et Juge de Thèse
Madame Aicha CHAIBI
Professeur de Pharmacie Clinique
Je vous suis infiniment reconnaissante d’avoir accepté aimablement de
juger ce travail.
Votre rigueur scientifique et votre dévouement au travail sont pour moi
un exemple à suivre, veuillez trouver dans ce travail l’expression de mon
Liste
Liste des abréviations
AINS : Anti-inflammatoires non stéroïdiens
ANAES : Agence Nationale d’Accréditation et d’Evaluation de la santé
ASA : American Society of Anesthesiologists
ASHP : American Society of Health-System Pharmacists
ATB : Antibiotique
ATBP : Antibioprophylaxie
ATCD : Antécédent
AVC : Accident vasculaire cérébral
C2G : Céphalosporine de 2ème génération
C3G : Céphalosporine de 3ème génération
CDC : Centers for Disease Control and Prevention's
CLIN : Comité de Lutte contre les Infections Nosocomiales
CMI : Concentrations Minimales Inhibitrices
CrCl : Creatinine clearance
CRP : Protéine C réactive
E.coli : Escherichia coli
ECBU : Examen cytobactériologique des urines
ERV : Entérocoque résistant à la vancomycine
GR : Globule rouge
HAS : Haute Autorité de Santé
HMIMV : Hôpital Militaire d’Instruction Mohamed V
HTA : Hypertension artérielle
IRM : Imagerie par résonance magnétique
ISO : Infection du site opératoire
LCR : Liquide céphalo-rachidien
MAV : Malformation artérioveineuse
PL : Ponction lombaire
NNIS : National Nosocomial Infections Surveillance
SARM : Staphylococcus aureus résistant à la méticilline
SASM : Staphylococcus aureus sensible à la méticilline
SFAR : Société française d'anesthésie et de réanimation
SN : Système nerveux
SNC : Système nerveux centrale
TDM : Tomodensitométrie
VIH : Virus de l'immunodéficience humaine
Liste
Liste des Figures
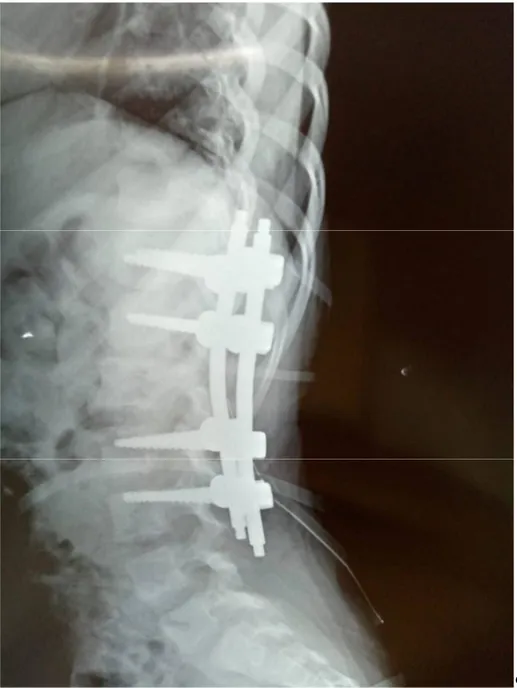
Figure 1: Taux d'infection du site opératoire en fonction du score NNISS ... 19 Figure 2: Evolution des concentrations sériques pendant la période opératoire en fonction de la cinétique de l'antibiotique ... 24 Figure 3: Influence du délai de l'injection par rapport à l'incision chirurgicale sur le taux d'infection post opératoire ... 30 Figure 4: Radiographie du rachis lombaire (F+P) avec matériel d’ostéosynthèse en place .... 49 Figure 5: Répartition des patients étudiés ... 58 Figure 6: Répartition des cas par tranche d’âge ... 62 Figure 7: Répartition des cas selon le sexe ... 63 Figure 8: Répartition des cas selon les ATCD pathologiques ... 63 Figure 9: Répartition des cas selon les interventions réalisés ... 64 Figure 10: Répartition des cas selon les scores ASA recueillies ... 65 Figure 11: Répartition des cas selon la classe de contamination des interventions chirurgicales ... 65 Figure 12: Répartition des cas selon les ATB utilisés ... 66 Figure 13: Répartition des cas selon le délai d’injection de l’ATBP par rapport à l’incision. 67 Figure 14: Conformité de l’indication de l’ATBP ... 68 Figure 15: Répartition des cas selon le respect de la durée de l’ATBP ... 69
Liste des tableaux
Tableau I: Classification des plaies chirurgicales ...7 Tableau II: Classification des ISO ...10 Tableau III: Classification d'Altemeier des interventions selon le risque infectieux de contamination et d'infection post-opératoire ...13 Tableau IV: Durée des actes chirurgicaux au-delà de laquelle le risque infectieux post-opératoire augmente ...18 Tableau V: Classification des beta-lactamines en fonction de leur pouvoir inducteur ...21 Tableau VI: Demi-vies plasmatiques et rythme d'administration des principaux antibiotiques utilisés en prophylaxie ...23 Tableau VII: Classification pharmacodynamique des antibiotiques ...25 Tableau VIII: Critères bactériologiques, pharmacodynamique et pharmacocinétiques pour le choix d'un antibiotique en prophylaxie ...27 Tableau X: Posologies recommandées et intervalles d’administration de la 2ème dose ...33 Tableau XI: Principaux microorganismes présents en fonction du site corporel ...34 Tableau XII: Protocole de l’ATBP en neurochirurgie recommandé par la SFAR ...44 Tableau XII: Classification des complications chirurgicales selon Dindo et Clavien....50 Tableau XIII: Classification des complications de la chirurgie de la colonne vertébrale. ...50 Tableau XIV: Caractéristiques des données épidémiologiques du patient ...59 Tableau XV: Caractéristiques des différents variables du patient ...60 Tableau XVI: Caractéristiques des patients étudiés selon les types d’interventions ...60 Tableau XVII: Caractéristiques des patients étudiés selon les examens radiologiques réalisés ...60 Tableau XVIII: Caractéristiques des patients étudiés selon les antibiotiques utilisés et leurs posologies. ...61 Tableau XIX: Divers caractéristiques ...62 Tableau XX: Conformité du délai d’injection de l’ATBP par rapport à l’incision. ...67
Tableau XXI: Relevés épidémiologiques prospectifs des infections postopératoires (France) ...71 Tableau XXII: Taux d’infections post-opératoires constatées dans d’autres études ...72 Tableau XXIII: Conformité de l’indication de notre étude par rapport aux autres séries. ...76 Au regard des autres séries, le taux de conformité retrouvé est bien plus élevé que d’autres études : ...77 Tableau XXIV: Conformité du choix de molécule de notre étude par rapport aux autres séries ...77 Tableau XXV: Conformité de la posologie de notre étude par rapport aux autres séries ...82 Tableau XXVI: Conformité de la la durée de l’ATBP de notre étude par rapport aux autres séries ...85
INTRODUCTION
...1PARTIE THEORIQUE
...3 I. Historique ...4 II. Définitions ...5 1. ATBP ...5 2. Les infections nosocomiales ...8 3. Les infections du site opératoire ...9 III. Objectifs et limites de l’antibiprophylaxie ... 12 IV. Principe de l’antibioprophylaxie chirurgical ... 13 1. Classification d’Altemeier ... 13 2. Le score American Society of Anesthesiologists ou « Physical status score» ... 16 3. Score National Nosocomial Infections Surveillance ... 17 4. Critères de choix de la molécule ... 20 4.1. Critères microbiologiques ... 20 4.2. Critères pharmacocinétiques ... 22 4.3. Critères pharmacodynamiques ... 25 4.4. Critères toxicologiques ... 27 4.5. Critères économiques ... 28 5. Modalités de prescription ... 29 5.1. Voie d’administration... 29 5.2. Début de l’administration ... 29 5.3. Durée d’administration... 31 5.4. Arrêt d’administration ... 31 5.5. Posologie ... 32 6. Pathogènes cibles ... 33 V. Inconvénients de L’ATBP ... 35 1. Sur le malade ... 35 1.1. Toxicité des antibiotiques... 35 1.2. Altération de la flore bactérienne ... 351.3. La durée de prescription ... 35 1.4. Infection postopératoire à germes multi-résistants ... 35 1.5. Echec d’efficacité de l'antibioprophylaxie ... 36 1.6. Coût ... 36 2. Sur le personnel soignant ... 36 3. Sur l’écosystème des services de soins ... 36 VI. Mise en place d'un protocole d'antibioprophylaxie ... 38 VII. Antibioprophylaxie en neurochirurgie ... 39 1. Contexte ... 39 4. Protocole ... 43 VIII.Interventions chirurgicales en neurochirurgie... 45 1. Craniotomie... 45 1.1. Définition ... 45 1.2. Indications ... 45 1.3. Risques de procédures ... 46 2. Chirurgie du rachis ... 47 3. Cranioplastie ... 51
PARTIE PRATIQUE
... 52 I. Introduction ... 53 II. Matériels et méthodes ... 55 1. Type et cadre de l’étude ... 55 2. Méthodologie ... 55 3. Critères d’inclusion ... 56 4. Critères d’exclusion ... 56 5. Critères de jugement ... 56 6. Analyse statistique ... 57 7. Population étudiée ... 57 III. Résultats ... 59 1. Caractéristiques de la population étudiée (377 patients) ... 59 2. L’âge et le sexe :... 623. Antécédents pathologiques : ... 63 4. Types d’interventions : ... 64 5. Score ASA : ... 64 6. Classes de contamination : ... 65 7. Antibioprophylaxie et antibiotiques : ... 66 8. Conformités des procédures ... 67 8.1. Délai d’incision : ... 67 8.2. Indication de l’antibioprophylaxie ... 68 8.3. Durée de l’ATBP ... 69 IV. Discussion ... 70 1. Données épidémiologiques ... 70 2. Données de l’ATBP ... 75 2.1. Indication ... 75 2.2. Choix de l’ATB : ... 77 2.3. Posologie ... 81 2.4. Délai d’incision et durée d’ATBP ... 83
CONCLUSION
... 86RESUMES
...1ANNEXE
...5BIBLIOGRAPHIES
...71
2
Quelle que soit la technique chirurgicale et quel que soit l’environnement, l’infection est une menace permanente en chirurgie puisqu’on note la présence de bactéries pathogènes dans plus de 90 % des plaies opératoires, lors de la fermeture [1]. La diminution du risque d’infection du site opératoire est réalisée grâce à l’antibioprophylaxie. Cette dernière est une technique probabiliste qui a pour fonction de participer à la réduction de la fréquence et de la gravité du risque infectieux réel et statistiquement prouvé lié à une intervention chirurgicale.
Après des débuts un peu balbutiants, l'antibioprophylaxie est devenue une méthode bien validée qui a longuement fait les preuves de son efficacité. Cependant, une bonne connaissance des infections post-opératoires est nécessaire, et ne vient qu'en complément des mesures d'hygiène et d'asepsie péri-opératoire [2]. Les antibiotiques employés doivent être soigneusement choisis en fonction de différents critères que sont leur spectre d'action, la pharmacodynamie, la cinétique, pour aider les professionnels de la santé dans leurs choix.
L’antibioprophylaxie chirurgical fait l’objet de recommandations provenant de plusieurs sociétés savantes américaines et européennes et qui s’appuient en partie sur des certitudes ou des consensus d’experts, et qui ont pour objectifs : de réduire la survenue des infections du site opératoire, de sélectionner des antibiotiques ayant effets mineurs sur la flore bactérienne normale et sur les défenses de l’hôte et aussi d’utiliser des antibiotiques avec peu d’effets secondaires [3].
La neurochirurgie est la spécialité chirurgicale dont le domaine d’expertise concerne le diagnostic et la prise en charge chirurgicale des troubles du SN, parmi les interventions dont lesquelles intervient le neurochirurgien, on retrouve : le traumatisme crânien, la tumeur de l’hypophyse (adénome hypophysaire), la tumeur au cerveau ou encore au cervelet, une hernie discale, l’anévrisme intracrânien, l’accident vasculaire cérébral, la maladie de Parkinson. En neurochirurgie, les problèmes infectieux ne sont pas fréquents mais posent des problèmes en termes de diagnostic et de traitement. La durée d’hospitalisation est allongée, et sont responsables d’une morbidité importante, et imposent une antibiothérapie prolongée (en dehors du cas particulier des méningites) avec ses conséquences inhérentes [4]. Parmi les infections postopératoires, on retrouve la méningite, l’empyème (extra ou sous-dural), et l’abcès cérébral, les spondylodiscites, l’infection sous-cutanée n’a pas de caractéristiques spécifiques dans le cadre de la neurochirurgie.
Ainsi, l’objectif de ce travail est de définir les pratiques professionnelles d’antibioprophylaxie au service de neurochirurgie à l’HMIMV et de les comparer aux recommandations de la SFAR.
3
4
I. Historique
On peut différencier trois grandes phases dans la progression de la prescription de l'ATBP, en excluant la très longue période où aucune prophylaxie n'était employée faute d’anti-infectieux disponibles.
L'émergence de l'antibiothérapie avec la pénicilline et la streptomycine a fait naître, il y a un demi-siècle, l'espoir que le temps des infections post-opératoires était révolu. Il s'en est suivi une période « euphorique » avec une antibioprophylaxie prescrite de manière empirique, le plus souvent post-opératoire, séparée de l'intervention par un intervalle libre et sans connaissance réelle des modes de contamination de la plaie opératoire ni des germes en cause.
C’est ainsi qu’en 1955 que Altemeier et coll [5]. A préciser certains inconvénients majeurs de cette « antibioprophylaxie » : fausse sécurité risquant de faire négliger les précautions élémentaires d'asepsie, efficacité non certaine, risque d'émergence de souches résistantes, modification des signes post-opératoires de l'infection, toxicité et coût du traitement. Et c’est à partir de ces conclusions que Altemeier et coll. vont énoncer les principes de l'antibiothérapie « raisonnée » :
Limitation à la chirurgie contaminée
Adaptation de la prescription aux germes habituellement rencontrés
Administration systématique et précoce des antibiotiques.
Les travaux réalisés en 1961 par Burke chez l’animal ont démontré la nécessité de débuter l'antibioprophylaxie avant le début de l'intervention [6].
La seconde période est marquée par un recentrage et une diminution de l'utilisation des antibiotiques en péri-opératoire. Les études réalisées dans les années 60 vont démontrer l’intérêt de la prophylaxie anti-infectieuse et va permettre d’établir un consensus quant à ses indications et ses modalités, celles-ci évoluant depuis au gré des progrès des techniques chirurgicales et de la création de nouvelles molécules [7, 8].
5
La troisième période, dans les années 80, est marquée par une optimisation de la prescription de l'antibioprophylaxie. Les études faites à cette époque permettent de conclure à une efficacité de l'antibioprophylaxie sur la morbidité et la mortalité dans certains types de chirurgie pour lesquelles l'abstention thérapeutique devient alors contraire à l'éthique médicale[8]. Sur le plan expérimental, cette période est influencée par le développement et l'utilisation de nouvelles molécules, notamment des céphalosporines de deuxième et troisième génération.
Les différents travaux menés actuellement ont pour objectif d’évaluer les modalités optimales de l'antibioprophylaxie, de perfectionner sa prescription et l'évaluation des risques. Plusieurs essais cliniques ont été guidés afin de selectionner les protocoles ayant la plus grande efficacité, la durée d'administration la plus brève, tout en utilisant les molécules les moins toxiques et les moins coûteuses.
Dans cet objectif, une première conférence de consensus a été organisée par la SFAR (Société Française d'Anesthésie et de Réanimation) en 1992 [9]. Les recommandations établies sont mis à jour régulièrement pour être en adéquation avec les nouvelles techniques chirurgicales et les nouvelles molécules.
II. Définitions
1. ATBP
L’antibioprophylaxie est définie par l’administration d’antibiotiques à visée préventive pour réduire le risque d’infection bactérienne [10]. Entre autre, la majorité des auteurs se sont mis d’accord sur le concept souligné par Vachon [11] : « L'antibiothérapie prophylactique a pour but de participer à la réduction en fréquence et en gravité d'un risque d'infection hypothétique mais précis, lié à une intervention chirurgicale donnée »
Afin que le rapport bénéfices/risques soit favorable, elle doit répondre à des règles strictes [10, 12] :
6 Indications précises :
Chirurgie propre ou chirurgie propre-contaminée selon la classification d’Altemeier présentée ;
Indication posée lors de la consultation d’anesthésie et inscrite dans le dossier du patient.
Molécules :
Ciblant des germes dépendant de la chirurgie et adaptés à l’écologie locale et à la flore endogène du patient ;
Non utilisée en thérapeutique ;
Spectre le plus étroit possible.
Durée la plus courte possible et toujours < 48 heures. Début dans les 30 minutes précédant la chirurgie.
Au cours d’une enquête australienne sur la prescription des antibiotiques de 2015, 40% des ordonnances ont été jugées inappropriées, qui a analysé aussi 22021 ordonnances de 281 hôpitaux. Une utilisation inappropriée, comme une durée prolongée de la prophylaxie chirurgicale (par exemple, 5 jours de céfalexine à la sortie), contribue à une surcharge de l'utilisation d'antibiotiques dans la communauté et expose les patients à des effets indésirables et à des infections à Clostridium difficile [13].
Cette antibioprophylaxie n'est pas indiquée pour les procédures propres non associées à une prothèse telles que définies par les directives internationales [14], mais elle est plus susceptible d'être indiqué pour les procédures où:
L’incidence des infections du site opératoire a tendance à être élevée, par exemple, la chirurgie colorectale ;
Les conséquences de l'infection sont importantes, par exemple, la chirurgie avec du matériel implanté comme l'arthroplastie et la chirurgie valvulaire cardiaque.
En résumé l’antibioprophylaxie chirurgicale est recommandée lors de procédures chirurgicales associées à des taux élevés d’ISO (procédures propres-contaminées ou contaminées; voir Tableau I).
7
Tableau I: Classification des plaies chirurgicales [15]. Classification
des plaies Plaies propres
Plaies propres –
contaminées Plaies contaminées
Plaies sales ou infectées Description Absence1234 d’infection Absence1234 d’inflammation Les tractus digestif, respiratoires, ou urogénital sont non incisés Plaie fermée en 1ère intention Plaie drainée, si nécessaire, par système clos
Incision sous contrôle du tractus digestif, respiratoire, ou urogénital, 1sans contamination inhabituelle Absence1d’évidence d’infection789 Absence0698 d’interruption de la technique aseptique Plaie91234 traumatique récente Interruption de la technique aseptique Souillure importante par le contenu intestinal Incision où l’on
rencontre une inflammation aigue, non purulente Plaie traumatique ancienne avec tissu dévitalisé Infection clinique préexistante Viscère creux perforé
Exemples Hernie inguinale Prothèse de hanche Appendicectomie Chirurgie transvaginale Opérations du tractus urogénital infecté Opérations du tractus biliaire infecté Perforation digestive
Par opposition, l'antibiothérapie curative s'adresse à une infection en cours cliniquement déclarée ; elle est adaptée ou probabiliste selon que le germe responsable est identifié ou non.
8
2. Les infections nosocomiales
L'infection nosocomiale est une maladie infectieuse (bactérienne, fongique, parasitaire, virale, prions) cliniquement ou microbiologiquement identifiable, contractée dans une structure de soins. Il peut s’agir du malade et du personnel soignant du fait de son activité. Trois situations définissent le caractère nosocomial :
Si aucune infection au même site n'était présente ou en incubation à l'admission.
Si une infection ancienne au même site était présente mais la bactérie isolée est différente ou l'infection antérieure était considérée comme guérie.
Si l'état à l'admission n'est pas connu et l'infection est apparue après un délai de 48 heures. Ce délai d'acquisition correspond à l'incubation minimum d'infection aiguë liée à une bactérie à croissance rapide (par exemple entérobactéries ou staphylocoques). Il est choisi de façon arbitraire pour faciliter le tri entre infection communautaire et infection nosocomiale pour la plupart des infections aiguës.
Les infections nosocomiales surviennent chez les patients adultes et pédiatriques. Les infections de la circulation sanguine, suivies de la pneumonie et les infections des voies urinaires sont les infections les plus fréquentes chez les enfants. Les infections urinaires sont les infections associées aux soins de santé les plus courantes chez les adultes [15].
Un taux plus élevé d’infections nosocomiales est constatées chez les patients pédiatriques, les enfants de moins d'un an, les bébés dont le poids à la naissance est extrêmement faible <1000g [16].
En plus de la présence de signes et symptômes systémiques d'infection (par exemple fièvre, tachycardie, tachypnée, éruption cutanée, malaise général), la source des infections associées aux soins de santé peut être suggérée par l'instrumentation utilisée dans diverses procédures.
Par exemple, une sonde endotrachéale peut être associée à une sinusite, une trachéite et une pneumonie ; un cathéter intravasculaire peut être à l'origine d'une phlébite ou d'une infection des lignes ; et un cathéter de Foley peut être associé à une infection des voies
9
urinaires. Les patients atteints de pneumonie peuvent présenter de la fièvre, de la toux, des expectorations purulentes et des signes d'auscultation thoracique anormaux tels qu'une diminution des bruits respiratoires, des crépitements ou des sifflements [15].
Les nouveau-nés, en revanche, ne présentent généralement aucune des constatations ci-dessus et peuvent présenter des signes d'infection très subtils et non spécifiques. La fièvre peut être présente ou non. Les signes d'infection peuvent inclure l'instabilité de la température et / ou de la pression artérielle, l'apnée, la bradycardie, la léthargie, l'agitation et l'intolérance alimentaire.
3. Les infections du site opératoire
L’infection du site opératoire est une infection nosocomiale survenant sur une plaie créée par chirurgie ou dans une cavité naturelle après une chirurgie dans les 30 jours suivant l’intervention [17]. Elle est classée en infection des tissus superficiels (peau ou tissus sous-cutanés), infection profonde (tissus mous profonds), et infection d’organes (ouverts ou manipulés lors de l’intervention). (Tableau II)
Malgré les progrès de la pratique chirurgicale, les ISO sont des complications fréquentes chez les patients qui subissent une intervention chirurgicale, elles restent une cause majeure de morbidité, mortalité et augmentation des coûts. En Suisse, les coûts associés aux ISO sont estimés entre 2500 (ISO superficielle/incisionnelle) et 40000 CHF (ISO profonde/ infection d’organe) en chirurgie abdominale et vasculaire et en traumatologie [18], et selon le Centre européen de contrôle des maladies et de la prévention (ECDC), en 2011-2012, le SSI représentait 19,6% des infections nosocomiales [19].
Plusieurs facteurs influencent la survenue d’une ISO, tels le respect des bonnes pratiques de prévention des infections, l’expérience et la technique du chirurgien, la durée de l’intervention, l’environnement de la salle d’opération et de l’hôpital, les aspects de stérilisation des instruments, la préparation pré-opératoire (antisepsie cutanée, technique de dépilation), la température corporelle et le contrôle glycémique péri- et post-operatoires, ainsi que divers facteurs liés au patient lui-même [20]. Les facteurs de risque en rapport avec les patients incluent les extrêmes en âge, la cachexie, l’obésité, le diabète, le tabac, une infection
10
concomitante, une réponse immune altérée, une chirurgie récente, la durée d’hospitalisation avant l’intervention chirurgicale, ainsi que la colonisation par des bactéries multirésistantes.
Certaines mesures préventives peuvent être appliquées, telles que l'utilisation correcte des vêtements chirurgicaux, le retrait des bijoux à main par les professionnels présents dans la salle d'opération avant la chirurgie, l'épilation avec des tondeuses uniquement lorsque cela est nécessaire, minimiser le trafic inutile pendant la chirurgie, gardant la porte fermée pendant l’acte opératoire et faire prendre des douches préopératoires aux patients [21], tous ces mesures ont pour objectif de contribuer à la réduction de la charge microbienne et minimisent donc le transfert de micro-organismes vers le site de l'incision chirurgicale.
Tableau II: Classification des ISO
Classification anatomique des
ISO Définitions Critères de l’infection
Infection superficielle de l'incision
Infection qui se produit dans les 30 jours après toute intervention chirurgicale, et n'implique que la peau et le tissu sous-cutané incisé.
- Drainage purulent avec ou sans confirmation en laboratoire, de l'incision superficielle.
- Microorganismes isolés d'une culture de liquide ou de tissu obtenue aseptiquement à partir de l'incision superficielle. - Au moins l'un des signes
d'infection suivants: douleur ou sensibilité, gonflement localisé, rougeur, ou la chaleur, causés par l'incision superficielle délibérément ouvertes par le chirurgien. - Diagnostic de l’ISO
11
superficiel posé par un chirurgien ou un médecin traitant.
Infection profonde de
l'incision
L’infection survient dans les 30 jours après l'opération si aucun implant n’est laissé en place ou dans les 90 jours si l'implant est en place et l'infection implique les tissus mous profonds (ex : muscle).
- Drainage purulent à partir de l'incision profonde mais pas de l’organe.
- Une déhiscence spontanée de la plaie se produit chez un patient présentant une fièvre, une douleur ou sensibilité localisée (sauf si la culture du prélèvement de la plaie est négative)
- Un abcès ou tout autre signe d'infection impliquant
l'incision profonde est trouvé lors d'un examen direct, ré-opération, ou par examen histopathologique ou radiologique.
- Diagnostic de l’ISO profonde posé par un chirurgien ou un médecin traitant.
Infection de l'organe ou du
site ou de l'espace
L’infection survient dans les 30 jours après l'opération si aucun implant n’est laissé en place ou dans les 90 jours si l'implant est en place,
- Drainage purulent d'un drain qui est placé à travers une blessure par coup de couteau dans l'organe / l'espace - Microorganismes isolés d'une
12
l'infection implique n'importe quelle partie de l'anatomie (par ex. organes et espaces) autres que l’incision qui a été ouverte ou manipulée
pendant l’intervention)
culture de liquide ou de tissu obtenue aseptiquement à partir de l’organe/espace
- Un abcès ou tout autre signe d'infection impliquant
l’organe/espace est trouvé lors d'un examen direct,
ré-opération, ou par examen histopathologique ou radiologique.
- Diagnostic de l’infection de l'organe ou de l'espace posé par un chirurgien ou un médecin traitant.
III. Objectifs et limites de l’antibiprophylaxie
En chirurgie, l’intérêt de l’ATBP est de s’opposer à la multiplication bactérienne afin de réduire le risque d'infection post-opératoire[22]. Elle n'a donc pas pour objectif de diminuer les infections à distance du site opératoire. Ceci exclut ainsi de son champ d'application [23] :
Les accidents infectieux pré-opératoires éventuels qui imposent alors une antibiothérapie curative immédiate sans délai.
Les infections en rapport aux soins post-opératoires (réanimation, sondage vésical, ...) qui relèvent de règles de prévention.
La détection d'un foyer infectieux pendant l’intervention : il s'agit alors d'une antibiothérapie curative.
Pourtant, la prescription d'une antibioprophylaxie n'est qu'un des facteurs de la prévention des infections. La bonne technique chirurgicale (hémostase suffisante, durée
13
d'intervention courte, compétence de l'équipe chirurgicale) et le respect des mesures d'hygiène doivent constamment être présent. Le bloc opératoire (renouvellement de l'air, maîtrise et contrôle bactériologique) et son personnel (lavage chirurgical des mains, port d'une tenue spécifique, d'un masque, d'une charlotte, ...), ainsi que le patient lui-même (équilibration d'un diabète, douche avec un savon antiseptique, épilation à la crème ou tonte plutôt que rasage mécanique, antisepsie parfaite du champ opératoire à la polyvinylpyrrolidone iodée ou à la chlorhexidine) doivent répondre aussi à certaines exigences.
IV. Principe de l’antibioprophylaxie chirurgical
1. Classification d’Altemeier
La classification d’Altemeier a été proposé en 1984 afin de définir les classes de contamination des interventions chirurgicales, ils sont répartis en 4 catégories : propre, propre-contaminée, contaminée, sale. Les épidémiologistes et les chirurgiens qui ont mis en place cette classification ont attribué une valeur prédictive d’infections opératoires avec ou sans antibioprophylaxie : (Tableau III) [24].
Tableau III: Classification d'Altemeier des interventions selon le risque infectieux de contamination et d'infection post-opératoire (Altemeier et coll., 1984)
Type de
chirurgie Type d’intervention
Taux d’infections sans ATB Taux d’infections avec ATB CLASSE I : Chirurgie propre Incisions1primitivement fermées8non6drainées, aucuns0traumatismes, absence1d’inflammation et de faille dans la technique d'asepsie, en l'absence d'ouverture2de
l'oropharynx, du tube digestif, de l'appareil281
génito-urinaire ou des voies
14 respiratoires. CLASSE II : Chirurgie propre-contaminée Ouverture5de9l'appareil génito-urinaire en l'absence d'uroculture positive.881
Ouverture des voies respiratoires, du tube digestif dans de bonnes conditions et sans contamination anormale Ouverture de l'oropharynx
ou des voies biliaires en l'absence de bile infectée. Ruptures minimes d'asepsie
et drainages mécaniques. 5 à 15 % <7% CLASSE III : Chirurgie contaminée Plaies traumatiques110 récentes.
Ouverture du tractus biliaire ou génito-urinaire en
présence de bile ou d'urines infectées.200
Contaminations importantes par le contenu du tube digestif
Ruptures majeures d'asepsie.
Interventions en présence d'inflammation aiguë sans pus.
> 15 % < 15 %
15 Chirurgie sale souillées ou traitées de
manière retardée. Présence de tissus
dévitalisés, d'inflammation bactérienne avec pus, de contamination fécale ou de corps étranger.643
Viscères perforés.
Les actes chirurgicaux sont divisés en quatre catégories (chirurgie propre, propre contaminée, contaminée, sale) selon la possibilité que les microorganismes soient présents ou non au niveau du site opératoire. Le risque infectieux postopératoire n'est en effet pas comparable d'une catégorie à l'autre, variant de moins de 5 % pour la classe I à plus de 30 % pour la classe IV [22].
Classe I (chirurgie propre) : elle ne nécessite, a priori, pas d’antibioprophylaxie. Cependant, un grand nombre d’actes doivent en bénéficier, en raison de la sévérité des infections postopératoires pouvant mettre en jeu le pronostic vital et/ou fonctionnel (cas de la chirurgie cardiaque ou orthopédique avec mise en place de prothèse). Chaque équipe chirurgicale doit étudier l’incidence des infections post-opératoires afin de juger l'intérêt d'une ATBP dans la chirurgie classe I, alors qu'elle n'est classiquement pas recommandée.
Classe II (chirurgie propre contaminée) : les actes chirurgicaux faisant partie de cette classe relèvent par principe de l'antibioprophylaxie.
Classe III (chirurgie contaminée) et classe IV (chirurgie sale) : dans ces cas de figures, l'infection est déjà présente et relève d'une antibiothérapie curative dont les règles de prescription sont différentes, notamment en termes de durée de traitement, la première dose étant administrée en pré-opératoire. Cependant, lorsqu'on traite précocement, ce traitement curatif précoce s'apparente alors à une prophylaxie. En fait, il doit empêcher l’installation non pas d’une contamination, mais de l'évolution d'une infection déjà en place.
16
La classification d’Altemeir qui a été utilisée pour la quasi-totalité des études portant sur les infections post-opératoires et leur prévention, peut cependant être critiquée car elle ne prend pas en compte certains facteurs modifiant le risque infectieux comme ceux liés au patient lui-même (maladie sous-jacente, sévérité de la maladie, ...) et n'est pas utilisée pour évaluer le risque infectieux du patient avant l'intervention.
2. Le score American Society of Anesthesiologists ou « Physical status score»
Le score ASA a été mis au point par l’American Society of Anesthesiologists. Ce score va de 1 à 5 et s'il est supérieur ou égal à 3, il est également considéré comme un facteur de risque pour les infections de plaies post-opératoires [25].
Les patients sont différenciés dans une des 5 catégories suivantes :
Patients sains (score ASA 1) : patients sans atteinte organique, physiologique, biochimique ou psychique ;
Patients qui présentent une atteinte modérée d'une grande fonction (score ASA 2) : par exemple légère hypertension, anémie, bronchite chronique légère ;
Patients développant une atteinte sévère d'une grande fonction, qui n'entraîne pas d'incapacité (score ASA 3) : par exemple angine de poitrine modérée, hypertension grave, décompensation cardiaque débutante ;
Patients présentant une atteinte sévère d'une grande fonction, invalidante, et qui met en jeu le pronostic vital (score ASA 4) : par exemple angine de poitrine au repos, insuffisance systémique prononcée (pulmonaire, rénale, hépatique, cardiaque, ...) ;
Patients agonisants (score ASA 5) : l'espérance de vie ne dépasse pas 24 heures, avec ou sans intervention chirurgicale.
Culver et coll. ont prouvé que le taux d'ISO est proportionnel au score ASA. Un score ASA supérieur à 2 et/ou une durée d'hospitalisation pré-opératoire supérieure à 3 jours sont associés à une augmentation du risque d'ISO [26].
17
3. Score National Nosocomial Infections Surveillance
Le National Nosocomial Infections Surveillance (NNIS) fait partie du programme américain de surveillance des infections du site opératoire (bloc opératoire) et constitue un moyen d'auto-évaluation. Cet index de risque NNIS est un score qui a pour objectif d’évaluer le risque d'acquisition d'une infection. Il a été conçu pour développer le contrôle et réduire les taux de morbidité et de mortalité résultant des infections chez les patients ayant subi une intervention chirurgical [27] .
Il prend en compte dans sa détermination la classe d'Altemeier, le score ASA et la durée de l'intervention. Ces 3 facteurs sont cotés 0 ou 1 :
Classe de contamination (Altemeier) Classe 1 ou II = 0
Classe III ou IV = 1
Score ASA
Score 1 ou 2 = 0
Score 3, 4 ou 5 = 1
Durée d’intervention : (Tableau IV) Durée S à T heures = 0
Durée> à T heures = 1
(T : durée maximale pour laquelle 75 % des interventions pour une procédure donnée sont terminées).
L'index de risque NNISS est la somme des cotations de ces trois facteurs et varie donc de 0 à 3.
Culver et coll. ont démontré que l'allongement de la durée de l'intervention est un facteur de risque d'ISO. Le tableau III nous donne la durée au-delà de laquelle le risque d'infection post-opératoire augmente.
18
Tableau IV: Durée des actes chirurgicaux au-delà de laquelle le risque infectieux post-opératoire augmente (d'après NNISS, 1988)
Type d'intervention
(Nombre d'actes ayant servi au calcul)
Temps (Heures)
Pontage9coronaire (7553) 5
Chirurgie1cardiaque (1042) 5
Chirurgie6vasculaire (4982) 3
Chirurgie1cardio-vasculaire autre (1032) 2
Chirurgie2thoracique (1191) 3
Appendicectomie (1569) 1
Chirurgie9biliaire, hépatique8ou3pancréatique (210) 4
Cholécystectomie (4508) 2 Colectomie (2285) 3 Chirurgie1gastrique (802) 3 Chirurgie8du9grêle (533) 3 Laparotomie (2630) 2 Hernie (2916) 2 Splénectomie (172) 2
Autre chirurgie digestive (638) 3
Amputation (1292) 1
Chirurgie1du9rachis (5657) 3
Fracture1ouverte (4419) 2
Prothèse articulaire (5696) 3
Autre chirurgie orthopédique (5552) 2
Césarienne (7171) 1
Hystérectomie abdominale (4002) 2
Hystérectomie vaginale (847) 2
Autre obstétrique (27) 1
19 Prostatectomie (402) 4 Autre urologie (4549) 2 Larynx, pharynx (935) 4 Oreille, nez (1061) 3 Craniotomie (1247) 4 Dérivation ventriculaire (725) 2 Autre neurochirurgie (521) 2 Mastectomie (1779) 2 Chirurgie endocrinologie (335) 2 Chirurgie ophtalmologique (941) 2
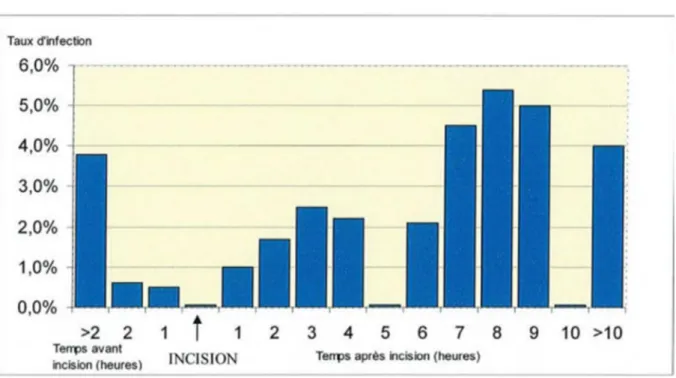
Figure 1: Taux d'infection du site opératoire en fonction du score NNISS (Culver DR et coll., 1991)
20
La réalisation de ce type d'index est importante et ne doit pas être négligé si on souhaite faire une comparaison des taux d'infection d'hôpitaux ou de service différents. En effet, si on utilise la classification traditionnelle, on risque de classer dans la même catégorie des patients à risques infectieux très différents.
Néanmoins, cet index de risque présente un inconvénient majeur, il ne peut être utilisé qu’à posteriori car deux de ces composantes (la durée et la classe) ne sont connues que lorsque l’opération est achevée. La prédiction du risque infectieux d'un patient avant l'intervention n’est donc pas possible. Son but est d'ajuster au mieux la prévention au risque identifié.
4. Critères de choix de la molécule
La multiplicité des interventions chirurgicales actuellement pratiquées permettent difficilement d'imaginer que la prescription d'un antibiotique en prophylaxie puisse être envisagée de manière univoque, il est donc attirant de vouloir définir ce que serait la molécule idéale.
L'antibiotique utilisé doit disposer d’une activité contre les germes potentiellement rencontrés dans une chirurgie donnée. Néanmoins, les critères pharmacocinétiques, pharmacodynamiques, toxicologiques et plus récemment économiques sont à prendre en compte.
4.1. Critères microbiologiques
a. Spectre
Au cours d’une ATBP, le spectre de l'antibiotique est le premier élément à considérer. La molécule doit être active sur les bactéries contaminantes potentiellement dangereuses, et adaptée aux germes les plus souvent impliqués dans les complications infectieuses postopératoires de la chirurgie considérée [7]. Il est ainsi possible ainsi choisir un antibiotique à spectre étroit, ce qui permet de limiter les effets secondaires et notamment le risque de sélection de souches résistantes [10]. Les germes ciblés ainsi que leur antibiosensibilité, sont maintenant prévisibles dans la plupart des cas grâce aux données de la littérature [28]. Cependant, si les différentes études permettent de prévoir les bactéries "cibles" en fonction de l'acte chirurgical, l'écologie du secteur hospitalier concerné devra être pris en compte afin de connaître les agents bactériens rencontrés, ainsi que les résistances locales particulières à chaque établissement.