MINISTERE DE L’ENSEIGNEMENT SUPERIEUR ET DE LA RECHERCHE SCIENTIFIQUE UNIVERSITE AKLI MOHAND OULHADJ – BOUIRA -
FACULTE DES SCIENCES DE LA NATURE ET DE LA VIE ET DES SCIENCES DE LA TERRE DEPARTEMENT DE BIOLOGIE
Réf : ……./UAMOB/F.SNV.ST/DEP.BIO/2017
MEMOIRE DE FIN D’ETUDES
EN VUE DE L’OBTENTION DU DIPLOME MASTER
Domaine : SNV Filière : Sciences Biologiques
Spécialité : Eau, Santé et Environnement
Présenté par :
Melle METIDJI Hakima & Melle ZEKOUM Imane
Thème
Etude rétrospective descriptive des cas du diabète de type 2
hospitalisés au niveau de l’EPH de Bouira au cours de l’année
2016
Soutenu le :
25/ 09 / 2017Devant le jury composé de :
Noms et Prénoms
M. LAMINE Salim Univ. de Bouira Examinateur M. LIBDIRI Farid Univ. de Bouira Promoteur
Mme. KARBACHE Fatima Univ. de Bouira présidente
Résumé
Nous avons entrepris une étude rétrospective descriptive.Cette étude a permis de décrire le profil d’un échantillon de 50 diabétiques de type 2, enregistrés durant l’année 2016 au niveau de l’hôpital MOHAMED BOUDIAF de Bouira . Les résultats de cette étude ont montré que la tranche d’âge la plus touchée par le diabète est celle de 60-80 ans avec une prédominance féminine où l’âge moyen des patients était de 68 ans, avec des cas extrêmes de 32 et 102 ans et une sex-ratio de 1. Nous avons constaté que 68% des patients étaient d’origine urbaine. Parmi eux, 50 % vivaient dans la ville de BOUIRA. 72% de nos patients sont mariés et 96% sont sans profession. La durée moyenne d’hospitalisation était de 14 jours. HTA est la complication prédominante. En plus du diabète, 20 % de nos patients sont atteints d’une maladie de SCA.Parmi les symptômes remarqués chez nos patients, la fièvre était la plus fréquente avec une récurrence de 12 %. La majorité a une glycémie supérieure aux normes et une HbA1c supérieure à 6,5%.Concernant les marqueurs rénaux tels que la créatinine et l’urée, 59% et 58 % respectivement ont un taux normal. D’autre part, 72 % des patients sont traités par insuline. Enfin, notons que dans l’ensemble, 6% des patients sont décédés.
Mots-clés : diabétiques de type 2, profil, âge moyen, insuline, complication. Summary
We carried out a descriptive retrospective study. This study made it possible to describe the profile of a sample of 50 type 2 diabetics, recorded during the year 2016 at the MOHAMED BOUDIAF hospital in Bouira. The results showed that the age group most affected by diabetes was 60-80 years with a female predominance, where the average age of patients was 68 years with extremes of 32 and 102 years and a sex -ratio of 1. A fraction of 68% of the patients were of urban origin, among which 50% lived in the town of BOUIRA alone. While 72% of our patients were married, 96% were without a profession. The average length of hospital stay was 14 days. HTA was the most predominant complication. In addition to diabetes, 20% of our patients had SCA disease. Among the symptoms noted in our patients, fever was the most frequent with a percentage of 12%. The majority showed blood glucose above norms and an HbA1c greater than 6.5%. Regarding renal markers such as creatinine and urea, 59% and 58% respectively had a normal rate. It is worthwhile to note that 72% of the patients were treated with insulin and that 6% of the patients died.
Key words: type 2 diabetics, the profile, the average age, complication, insulin.
EFGH IJK LMNOو LQارIT LUIVT WX LFMVK 50 EYUZX WMTE[X ع]^ يZ`aKET 2 , لcd efgQ مEi 2016 ةZU]kKET فEMm]T IGnX oNpqaX rs . tuEqFKا تZwظأ رZYz Z{|}ا LUZGVKا L~NKا نأ ا يZ`aKا ضZGT e^E| WMT 60 و 80 •X LFQ Lkf‚ ƒQ]qX نE| „M… ،ثE^ˆا omZGKا ZGi 68 •X EXEi :ب WMU][H WMqKE… 32 و 102 ŠFgKا Lka^و LFQ :ب ترIH 1 . EF‹…Œ نأ 68 ٪ ،يZY… ŽOأ WX omZGKا WX نأو 50 ٪ rs ن]pMVU •wFX ةZU]kKا LFUIX نE| EGFMT . 72 ٪ WX ZX •و‘qX E^Em ،WM نE| 96 ٪ FX LFwX نوIT •w ƒQ]qX رIHو ءENpqQŒا ةIX ب : 14 X]U E . نأ EF‹…Œ مIKا ƒ“m عENzرا ]ھ ارEpq^ا Z{|}ا .تENiEYGKا WMT WX
،يZ`aKا ضZX oKإ LsEmˆET 20 ٪ E^EmZX WX FX ن]^EVU ا]^E| ضZG SCA WMT WXو . Ei]M– Z{|}ا oGnKا e^E| ،E^EmZX rs e‹…]K rqKا ضاZi}ا
LkaFT 12 ٪ . —a^ aKا rs Z` LMKEi e^E| مIKا IFi LMkf‚}ا •ھIFi IU‘zو •wFX Lka^ HbA1c Wi 6.5 % . ي]f`Kا ر][JKا تEXci ˜™U EGMs EXاو Ž{X FMFU تEUZ`Kا نأ EF‹…Œ ،EUر]MKا] 59 ٪ و 58 ٪ rKا]qKا ofi لIVX •wUIK نأ Z|šKET رIgU .rVMkط 72 ٪ omZGKا WX IH جcVfK ا]VYd WMK]a^}ET نأو 6 ٪ WX IH omZKا ع]GgX .ا]s]z ا ت ا ! "# : ضZX ع]^ يZ`aKا 2 , r[™pKا •fGKا , تENiEYX, WMK]a^أ ,ZGVKا ƒQ]qX .
Nous tenons à remercier Dieu tout puissant de nous avoir donné le
courage, la force et la volonté de réaliser ce travail.
Nous présentons aussi nos sincères remerciements à nos parents qui
ne cessent de nous porter leurs soutiens moraux et matériels durant
toute notre vie.
Nous tenons à exprimer notre profonde gratitude et nos vifs
remerciements les plus reconnaissants à notre promoteur Mr.
LABDIRI FARID pour l’intérêt qu’il a porté à notre travail en nous
orientant, dirigeant, conseillant à mieux faire.
Nous adressons des remerciements particuliers, à Mr le directeur
général de l’hôpital de Bouira et plus particulièrement à « Dr HENI »
pour sa disponibilité et son aide pour la collecte des données
nécessaires à notre thème.
C’est avec un grand plaisir que nous remercions Md. KARBACHE
Fatima pour l’honneur qu’elle nous fait en présidant le jury de ce
mémoire.
Et nous tenons à adresser notre profonde gratitude et notre grande
reconnaissance et remerciement à Mr.
LAMINE Salim pour avoir
accepté d’examiner ce travail.
Enfin nous tenons à remercier tous ceux et celles qui, de près ou de
loin, nous ont aidées à achever ce modeste travail.
Hakima & Imane
Dédicaces
Je tiens à dédier ce mémoire :
A ma chère mère et une pensée à mon père, en témoignage et en gratitude de leurs dévouement, de leurs soutient permanent durant toutes mes années d’études, leurs sacrifices illimités, leurs réconfort moral, eux qui ont fourni tant d’effort pour mon éducation, mon instruction.
A ceux qui sont la source de mon inspiration et mon courage, à qui je dois de l’amour et de la reconnaissance :
A mes chers frères : KAMEL, ESSAID, NOUREDDINE.
A mes très chères sœurs : MALIKA, FATIHA, KARIMA et DJAMILA.
A toute ma famille et surtout mon oncle AKLI et sa femme MALIKA et ses enfants BOUALEM, ZAKARIA et ISHAKE.
A mes amis(es).
A mon Binôme toi IMANE qui a donné tous les efforts pour terminer ce travail et a toute ta famille.
« A tous ceux que j’aime, que Dieu les garde.»
Dédicace
Au nom de l’amour et du respect, je dédie ce modeste travail :
A mon père, qui m’a aidée et encouragée depuis ma naissance et qui s’est sacrifié pour que je grandisse avec un savoir-faire.
A la femme qui a consacré sa vie pour que je sois la meilleure, pour que je puisse continuer mes études et acquérir un savoir-faire.
Ma mère, tu es l’être le plus cher à mon cœur. A mes adorables frères.
A mes sœurs.
A toute ma famille. A mes chers amis(es).
A ma sœur, mon binôme HAKIMA, qui a partagé les efforts pour la réalisation de ce travail et à sa famille.
A toutes les personnes qui me connaissent et qui m’aiment.
Introduction……….…...1
CHAPITRE I Diabète
I.1. Généralités ………...……...……….………...…3I.1.1. Définition du diabète………...…...….3
I.1.2. Critères diagnostiques de diabète………..…...….…4
I.2. Epidémiologie du diabète……….………..………...………..…...4
I.3. Classification………...…6
I.3.1. Diabète de type 1……….………...….6
I.3.2. Diabète de type II……….………...…7
I.3.3. Diabète gestationnel………..……...….7
I.4. Les Complication du diabète …..………...…...8
I.4.1. Les complications à court terme ………..……..…….8
I.4.1.1. Acidocétose ………..………..……...….…8
I.4.1.2. Acidose lactique………...……..……..8
I.4.1.3. Comahyperosmolaire……….……..……...…..…8
I.4.1.4. Hyperglycémie diabétique………..………..……...….…8
I.4.1.5. Céto-acidose………...…..………..8
I.4.2. Les complications à long terme………..………..….….…..….8
I.4.2.1. les complications macroangiopathiques………..………...….…9
I.4.2.2. les complications microangiopathiques..………..………...……9
a. la rétinopathie diabétique (RD)………..……….…9
c. la néphropathie diabétique (ND)……….…………...…10
I.4.3. Maladies cardiovasculaires……….…………...…10
I.4.4. Pied diabétique………..…...…...11
CHAPITRE II Diabète de type II
II.1. Définition du diabète de type 2………..……...12II.2. Symptômes…....………….…………...……..……….……...……....…..14
II.3. Epidémiologie……….………..…...14
II.4. Physiopathologie de diabète type 2………....15
II.4.1. l’insulinorésistance………...……..16
II.4.2. L'hyperinsulinisme………...……16
II.4.3. Insulinodéficience……….…….….16
II.5. Les facteurs de risque de diabète type 2………..…….17
II.5.1. L’âge………...………17
II.5.2. La glycémie……….…....………18
II.5.3. Les facteurs génétiques………....…….18
II.5.4. Les facteurs environnementaux………..….18
II.5.4.1. L’obésité………..………...………….18
II.5.4.2. La sédentarité………...…..19
II.5.4.3. L’alimentation………19
II.5.4.4. Le stress………...…20
II.5.4.5. Hormones et médicaments………...…...20
II.6. Le traitement du diabète de type 2………..…...……20
II.6.1. Les objectifs………..………...………20
II.6.2.1. Les mesure hygiéno-diététiques ……….……….……..21
II.6.2.1.1. Les mesures diététiques……….……….21
II.6.2.1.2. L’activité physique……….21
II.6.2.2. les traitements médicamenteux………....……22
II.6.2.2.1. Les insulino-sécréteurs……….………22
II.6.2.2.2. Les biguanides………...…………22
II.6.2.2.3. Les inhibiteurs des alpha-glucosidases (IAG)………22
II.6.2.2.4. Les thiazolidine-diones (TZD)……….………22
II.6.2.3. Insulinothérapie……….………23
CHAPITRE III : Matériel et Méthodes
III.1. Matériel……….25III.2. Méthodes………..………....…….25
III.2.1. Cadre et lieu d’étude……….25
III.2.2. Présentation du lieu de stage………..……….…...…..25
III.2.2.1. Historique……….………...….25
III.2.2.2. services administratifs………...…..25
III.2.2.3. Services d’hospitalisation et plateaux techniques………...……27
III.2.2.3.1. Services d’hospitalisation………..………...……27
III.2.3. Type et Période d’étude………...……28
III.2.4. Population d’étude………...…...……28
III.2.5. Collecte des données………...……….29
III.2.6. Saisie et traitement des données…….………...………30
III.2.7. Echantillon………...……31
III.2.8. Ethique………...……..31
CHAPITRE IV Résultats et Discussion
IV.1. Analyse et interprétation du résultat………...…...32
IV.1.1. Identification du patient………...…..32
IV.1.2. Antécédents………....……...35
IV.1.3. Consultation et admission………... 35
IV.1.4. Evaluation clinique……….…….…36
IV.1.5. Bilans biologiques……….……..….….37
IV.1.6. Répartition des patients selon le traitement suivi……….……....…..……..40
IV.1.7. Répartition des patients selon l’Evolution……….…….….….…….40
IV.2. Discussion………..………...…….41
Liste des figures
Figure n°1 : Diagnostic biologique du diabète sucré………...…………..….4
Figure n°2 : Top 10 des pays / territoires en termes de nombre de personnes atteintes de diabète (20-79 ans), 2013……….………….………...…..5
Figure n°3 : décès imputable au diabète (20-79 ans) ,2013 …………...……...…………..…….6
Figure n°4 : A gauche, un fond d'œil normal, à droite un fond d'œil avec rétinopathie évoluée……….……….….10
Figure n°5 : Les principales complications du diabète………..………...…11
Figuren°6 : Les 5 principales anomalies dues au diabète de type 2 ……….…….….…13
Figure n°7 : Sécrétion d’insuline ……….…..….…….13
Figure n°8 : Estimation de la prévalence du diabète, 2025……….…..…...….15
Figure n°9 : Histoire naturelle du diabète type 2……….……….………….……...…17
Figure n°10 : Prévalence du diabète en fonction de l’âge………...……….……...…….18
Figure n°11 : Mécanismes pour améliorer les glycémies………..…...…………23
Figure n°12 : Organigramme administratif de l’EPH de Bouira………..…………26
Figure n°13 : Exemple d’une fiche d’enquête (EPH, Bouira)……….……….…..……30
Figure n° 14 : La répartition des patients selon l’âge……….……….…………...….…….32
Figure n° 15 : La répartition des patients selon les communes…………...………...….……….33
Figure n° 16 : La répartition des patients selon l’origine géographique…….……...…...…..….33
Figure n° 17 : La répartition des patients selon le Statut matrimonial………..…...……34
Figure n° 18 : Répartition selon la profession……….………...……34
Figure n° 19 : La répartition des patients selon la Durée d’hospitalisation………...….….35
Figure n°20 : Lépartition des patients selon les symptômes remarqués………...……..….36
Figure n° 22 : la répartition des patients selon les pathologies associe au diabète………..……37 Figure n° 23 : Répartition des patients selon Les valeurs d’urée mesurée dans le sang……..…38 Figure n° 24 : Répartition des patients selon Les valeurs de la créatinine mesurée dans le
sang………..……..………39
Figure n° 25 : Répartition des patients selon le traitement suivi………..…………...…….40
Liste des Tableaux
Tableau n°1 : Critère de diagnostic de diabète type 2……….……….12 Tableau n°2 : Classification du risque pour la santé en fonction de l'indice de masse
corporelle (IMC)……….…….………17
Tableau n°3 : différents services d’hospitalisation de l’EPH………....…….…..27 Tableau n°4 : Répartition des patients selon Les différentes valeurs de la glycémie mesurée à
l’admission………..………...…………37
Tableau n°5 : La répartition des patients selon l’équilibre du diabète (HbA1c)……...….…...38 Tableau n°6 : Répartition des patients selon l’évolution………...….………40
ABREVIATIONS
ADA : American Diabètes Association OMS : Organisation mondiale de la santé g/L : Gramme par Litre
m mol/L : Mili Molle par Litre
HG PO : Hyperglycémie Provoqué Orale % : Pourcentage
Ans : Année
DID : Diabète Insulinodépendant DNID : Diabète Non Insulinodépendant
DT2 : Diabète Type 2
AVC : Accident Vasculaire Cérébral
µm : micromètre
β : Béta
IMC : Indice de masse corporelle STH : Somathormone
HDL : High-density lipoprotein
ANAES : Agence Nationale d’Accréditation et d’Evaluation de la Santé HbA1c : Hémoglobine glyqué
min : minute
MI : Médecine Interne
h : heure
HTA : Hypertension Artérielle
ADO : Anti Diabétique Oraux
MHD : Mesure Hygiéno-diététique Kg : Kilogramme
Cm : centimètre
IDF : International Diabète Fédération Kg/m2 : Kilogramme par Mètre carrée Kg/mois : Kilogramme par mois
3x /Semaine : trois fois par Semaine
SGLT-2 : Sodium/glucose cotransporteur 2 F : Féminin
M : Masculin VMS : Vomissement
SCA : Syndrome Coronarien Aigu
Introduction
UAMOB 1 2016/2017
Introduction
Le diabète est la première maladie non transmissible reconnue par les Nations Unies
comme une menace pour la santé mondiale, aussi grave que les épidémies infectieuses telles que le paludisme, la tuberculose et le Sida (Karam Y., 2010). Il est défini tout simplement comme un désordre métabolique complexe-ce qui représente une maladie chronique incurable caractérisée par une carence partielle ou totale en insuline ou plus couramment, par une diminution de la sensibilité des cellules cibles provoquant une augmentation de la glycémie.
(Lahreche I et al., 2016) Si la glycémie n’est pas rétablie (par des traitements, des
régimes…), de nombreuses complications apparaîtront, notamment au niveau vasculaire qui, avec le temps, vont provoquer de graves problèmes de santé, en particulier des problèmes cardiovasculaires, rénaux ou encore nerveux (Lecompte S., 2012). L’OMS estime qu’il y a plus de 180 millions de diabétiques dans le monde aujourd’hui et qu’il en aura plus du double en 2030 et que 1,1 million de personnes sont mortes de diabète en 2005(Karam Y., 2010).
Le comité international d’experts constitué dès 1995 à l’initiative de l’ADA (American
Diabètes Association) a présenté une nouvelle classification étiologique des diabètes sucrés, cette classification est actualisée en fonction des données scientifiques récentes (Bouxid H.,
2012).
Les expressions de diabète insulinodépendant et non insulinodépendant sont supprimées.
Le comité d’experts a estimé que ces termes, source de confusion, étaient basés sur une classification thérapeutique plutôt qu’étiologique. La nouvelle classification définit le diabète de type1, le diabète de type 2, diabète gestationnel et les autres diabètes d’étiologies spécifiques (AbdesselamA et al., 2017).
Le diabète de type 2 (diabète non insulinodépendant) est la forme la plus répandue des
diabètes, (environ 90% des diabètes connus) (Dali-Sahi M et al., 2012). Il touche généralement les adultes mais est de plus en plus observé chez des enfants et des adolescents. Chez les personnes atteintes de diabète de type 2, l’organisme est capable de produire de l’insuline, mais soit la quantité produite est insuffisante, soit l’organisme ne réagit pas à l’action de l’insuline, ce qui entraîne une accumulation de glucose dans le sang (Hirst M .,
Introduction
UAMOB 2 2016/2017 engendrer des atteintes organiques et fonctionnelles dans de nombreux tissus mais sans symptôme clinique et donc sans diagnostic pendant plusieurs années.(Guerin‐ Dubourg A.,2014) En effet, la prévalence de cette pathologie augmente parallèlement au vieillissement
des populations, à l’urbanisation, à la sédentarisation et au développement de l’obésité. Les prévisions à l'échelle mondiale estiment que le nombre de sujets diabétiques de type 2 passera de 171 millions en 2000 à 366 millions en 2030 (Khelif N., 2011). En Afrique, sa prévalence est passée en Tanzanie de 2,3 % en 1980 à 4,6 % en 1996. Le taux serait de 10 % en Tunisie, de 9,3 % en Égypte, de 8,1 % au Maroc (Jaffiol C., 2011). À l’instar de plusieurs pays en développement, l’Algérie est en phase de transition épidémiologique, la prévalence du DT2 de cette dernière décennie représente 8,2 % de la population, équivalent à 3 millions de diabétiques (Dali-Sahi M et al., 2012).
L’environnement est un facteur majeur pour le diabète de type 2. Une étude récente montre
combien le milieu où l’on vit est important dans la survenue du diabète. Une très large étude portant sur des adultes âgés de 45 à 84 ans a permis d’arriver à ces conclusions : Sur les 2 285 participants, 233 sont devenus diabétiques de type 2 au cours des 5 années de suivi. Lorsque leur environnement social était analysé, s´il s´est avéré que l´environnement permettait une activité physique importante et un approvisionnement en aliments «sains», on observait alors une diminution de l´incidence de 38 % du diabète de type 2. (Khelif N., 2011).
Malgré la gravité de ce problème et la lourdeur des complications sur la santé des
diabétiques, les données sur cette pathologie sont très limitées dans notre wilaya (Bouira). Initialement, nous avions l’intention d’étudier les facteurs de risque du diabète de type 2. Mais après passage sur le terrain, il s’est avéré impossible de mener cette étude vu l’absence de Service Diabétologue au niveau de l’hôpital de Bouira d’une part, et l’indisponibilité des informations nécessaires au niveau du Service de Médecine Interne d’autre part.
Pour cette raison nous avons opté pour le thème suivant : Etude rétrospective descriptive
des cas du diabète de type 2, hospitalisés au niveau de l’EPH de Bouira au cours de l’année 2016. Les objectifs en sont les suivants :
• Décrire les caractéristiques des personnes des cas hospitalisés ; • Définir la prise en charge des cas hospitalisés ;
Introduction
Chapitre I Diabète
UAMOB 3 2016/2017
I.1.Généralité
Les maladies non transmissibles sont en augmentation depuis quelques décennies ; parmi elles, le diabète avec ses complications. L’Organisation mondiale de la santé (OMS) a tiré la sonnette d’alarme en attirant l’attention de la communauté sur le caractère « épidémique » du diabète (Abdesselam A et al., 2017).
Le taux du diabète augmente de façon alarmante dans le monde. Maladie longtemps silencieuse, il peut être à l’origine de graves complications. Il touche les deux sexes et peut apparaître à tous les âges(Togo A D.,2010),caractérisé par la présence d’une hyperglycémie chronique, accompagnée d’une perturbation des métabolismes glucidique, lipidique et protéique, résultant d’un défaut de la sécrétion d’insuline, de son activité ou des deux associées(Makhlouf S et al., 2015).
C’est une maladie dont la prévalence à augmenter de façon très importante au cours de ces dernières années, une véritable épidémie mondiale : 30 millions de cas dans le monde en 1985, 143millions en 1998 et 177 millions en 2000(Togo A D., 2010).
L’OMS prévoit qu’en 2030, le diabète sera la septième cause de décès dans le monde, Près de la moitié des décès dus à l’hyperglycémie surviennent avant l’âge de 70 ans
(Abdesselam A et al., 2017). I.1.1. Définition du diabète
Le diabète est un groupe de maladies métaboliques (Drouin P ; Blickle J F et al., 1999). Il est défini par l’élévation chronique de la concentration de glucose dans le sang (hyperglycémie) (Rodier M., 2001).
Cette augmentation résulte d'un défaut de l’utilisation de l'insuline par l’organisme ou d'une carence de production de cette même hormone qui a un rôle de faire passer le glucose du sang vers les cellules des tissus de l'organisme(Carpentier J.,2014) où il est transformé en énergie nécessaire au bon fonctionnement des muscles et des tissus (Hirst M ., 2013).
Chapitre I Diabète
UAMOB 4 2016/2017
I.1.2. Critères diagnostiques du diabète
Les critères diagnostiques du diabète ont été pour la première fois définis en 1965. Ils ont été modifiés plusieurs fois par la suite (1979, 1980, 1985 et 1997). La dernière révision a été apportée par l’ADA en 1997 puis reprise par l’OMS en 1999(Boulnois-Lagache C ; Duhot D
et al., 2003).
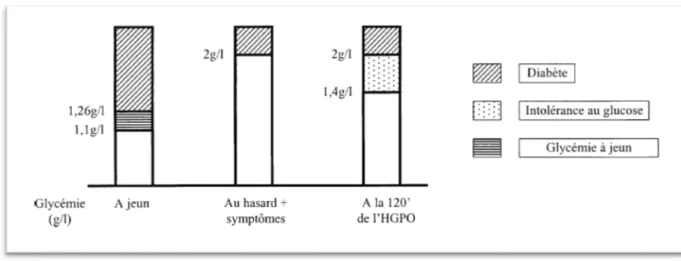
Les critères établis par l’OMS sont :
soit la présence de symptôme de diabète (polyurie, polydipsie, amaigrissement) et glycémie (sur plasma veineux) ≥ 2,00 g/L (11,1 mmol/L) ;
soit une glycémie (sur plasma veineux) à jeun ≥ 1,26 g/L (7,0 mmol/L) ;
soit une glycémie (sur plasma veineux) à 2 heures sous HGPO ≥ 2,00 g/L (11,1 mmol/L) (Camara B D., 2014).
Figure n°1 : Diagnostic biologique du diabète sucré (Rodier M., 2001). I.2. Epidémiologie du diabète
Le diabète est actuellement responsable de 3 à 4 millions de décès par an dans le monde, dont 84 % dans les pays à bas ou moyen niveau de revenu, où se trouvent 73 % des diabétiques (Lahreche I et al., 2016).
Chapitre I Diabète
UAMOB 5 2016/2017 L’Organisation mondiale de la santé (OMS) et un groupe d’épidémiologistes internationaux, sur la base des enquêtes et études épidémiologiques récentes portant sur 370 pays et 2,7 millions de personnes, ont révisé les chiffres du diabète dans le monde : de 153 millions en 1980, le nombre de diabétiques est passé à 347 millions en 2008 (les prévisions de l’OMS étaient de 285 millions), dont 138 millions se trouvent en Chine et en Inde, les deux pays comportant le plus grand nombre des personnes diabétiques (Lahreche I et al., 2016). En 2013 la population diabétique mondiale était de 382 millions, ce chiffre passera à 592 millions en 2035(Belhadj M., 2014).
Selon l’Organisation Mondiale de la Santé (OMS), la prévalence mondiale du diabète chez les adultes (>20 ans) est de 6,4%, affectant 285 millions d'adultes en 2010, et passera à 7,7%, et 439 millions d'adultes d'ici à 2030 (AbdesselamA et al., 2017).
Figure n°2 : Top 10 des pays / territoires en termes de nombre de personnes atteintes de
diabète (20-79 ans), 2013 (Hirst M., 2013).
La prévalence du diabète en Algérie reste élevée et estimée selon la 7e édition de l’atlas de la fédération internationale du diabète (IDF) à 6,8% [4,7 - 9,5] chez les sujets âgés de 20 à 79 ans (Abdesselam A et al., 2017).
Chapitre I Diabète
UAMOB 6 2016/2017
Figure n°3 : décès imputable au diabète (20-79 ans) ,2013(Hirst M., 2013). I.3. Classification :
Une fois le diagnostic du diabète sucré est confirmé, le problème de sa classification va se poser. Dans ses rapports (1980/1985), l’OMS distinguait deux principaux types de diabètes : le diabète insulino-dépendant (DID) et le diabète non insulino-dépendant (DNID); bien que d’autres types, peuvent être inclus. Il s’agit du diabète gestationnel, le diabète lié à la malnutrition, l’intolérance au glucose. La nouvelle classification proposée repose sur l’étiologie de la maladie et non sur le degré d’hyperglycémie ou son traitement. Cette classification étiologique comporte de nombreux types de diabète, dont les plus fréquents sont le diabète de type1 et le diabète de type2 (Makhlouf S et al., 2015).
I.3.1. Diabète de type I
Le diabète insulinodépendant (DID – type 1) est aussi appelé diabète « maigre » car l’un des premiers symptômes en est l’amaigrissement(AWIPH ., 2013), il est provoqué par une
réaction auto-immune au cours de laquelle les propres défenses de l’organisme attaquent les cellules bêta du pancréas qui produisent l’insuline. L’organisme devient alors incapable de fabriquer l’insuline dont il a besoin (Hirst M., 2013).
Chapitre I Diabète
UAMOB 7 2016/2017 Les causes du diabète de type 1 ne sont pas clairement établies. La maladie peut toucher des personnes de tout âge, mais apparaît généralement chez les enfants ou les jeunes adultes. Les personnes atteintes de cette forme de diabète ont besoin d’insuline chaque jour afin de maintenir leur glycémie sous contrôle. Sans insuline, les personnes atteintes de diabète de type 1 ne peuvent survivre (Hirst M., 2013).
I.3.2. Diabète de type II
Autrefois appelé non insulinodépendant, représente 90 % des formes de diabètes (Journée
Mondiale du Diabète ., 2012).
Le DT2 est caractérisé à la fois par une résistance des tissus périphériques à l’action de l’insuline et par un défaut d’insulino-sécrétion (Mahfouz R., 2015).Son apparition est lente : il peut évoluer avec un degré d’hyperglycémie suffisant pour engendrer des atteintes organiques et fonctionnelles dans de nombreux tissus mais sans symptôme clinique et donc sans diagnostic pendant plusieurs années. Cette forme de diabète s’établie le plus souvent chez des personnes adultes et très majoritairement en surpoids (Guerin‐Dubourg A., 2014).
I.3.3. Diabète gestationnel
Le diabète gestationnel (grossesse) est un trouble de la tolérance glucidique conduisant à une hyperglycémie de sévérité variable, débutant ou diagnostiqué pour la première fois pendant la grossesse (Haute Autorité De Sante., 2015).
Durant la grossesse, le placenta produit des hormones qui enrayent l'action de l'insuline. Chez certaines femmes cela entraînera une hyperglycémie, puis un diabète (Helene M.,
2007).De plus, si la femme a accouché d'un bébé de plus de 4 kg et a déjà développé un
diabète de grossesse lors d’une grossesse précédente, il y a davantage de risques que ce type de diabète apparaisse lors de la grossesse suivante (Helene M., 2007).
Ce trouble de la tolérance se normalise chez la majorité des femmes après l’accouchement
Chapitre I Diabète
UAMOB 8 2016/2017
I.4.Les Complication du diabète I.4.1.Les complications à court terme I.4.1.1. Acidocétose
Elle se développe chez un patient diabétique qui oublie son injection d’insuline ou pour lequel le nombre d’unités à injecter est inadapté (Makhlouf S et al., 2015).
I.4.1.2. Acidose lactique
C’est une complication qui se manifeste chez les diabétiques traités par la metformine qui bloque l'élimination de l'acide lactique (Makhlouf S et al., 2015).
I.4.1.3. Comahyperosmolaire
C’est une complication due à une hyperglycémie sévère, en association avec une déshydratation profonde et une osmolarité plasmatique très élevée. Il survient habituellement chez des patients âgés porteurs d’un diabète de type 2 (Bonnet F., 2013).
I.4.1.4. Hyperglycémie diabétique
C’est une complication qui se manifeste chez les diabétique (type 1et 2) utilisant l’insuline ou traités par des antidiabétique sulfosylurée (Comprendre mon diabète ., 2014).
I.4.1.5. Céto-acidose
La céto-acidose, est une carence absolue ou relative en insuline chez le diabétique de type1 surtout (Comprendre mon diabète., 2014).
I.4.2.Les complications à long terme
Si un diabète est en déséquilibre durant plusieurs années, le risque existe de voir s’installer certaines complications qui vont toucher différentes parties du corps (Comprendre mon
diabète., 2014).
Les complications à long terme du diabète sont classiquement divisées en deux catégories :
Chapitre I Diabète
UAMOB 9 2016/2017 La macro angiopathie s’aggrave quand le diabète est associé à une hypertension artérielle et une dyslipidémie. Elle concerne le cœur (infarctus du myocarde), le cerveau (AVC ischémique qui est 2 à 5 fois plus fréquents que dans la population non diabétique) et les membres inférieurs avec l’artérite (Makhlouf S et al., 2015).
I.4.2.2. les complications micro-angiopathiques
La micro angiopathie touche les petits vaisseaux (artérioles, veinules et capillaires de diamètre inférieur à 30 µm)
Elle concerne indifféremment tous les tissus et organes, mais ses manifestations cliniques ne deviennent sensibles qu’au niveau des fibres nerveuses (neuropathie), des micro vaisseaux rénaux (néphropathie) et rétiniens (rétinopathie) (Makhlouf S et al., 2015).
a. la rétinopathie diabétique (RD)
Complication la plus silencieuse du diabète, la rétinopathie touche, dans les pays développés, 2% de la population diabétique (Herbourg C ., 2013).
Elle se traduit par une baisse de l’acuité visuelle et même de cécité, cette complication est corrélée à un mauvais équilibre glycémique (Herbourg C ., 2013).
Le diagnostic s’effectue sur un fond d’œil (figure n°4) réalisé annuellement parfois complétée par une angiographie rétinienne (Herbourg C ., 2013).
Un fond d'œil avec rétinopathie évoluée
Figure n°4 : A gauche, un fond d'œil normal, à droite un fond d'œil avec rétinopathie évoluée (Herbourg C ., 2013).
Chapitre I Diabète
UAMOB 10 2016/2017
b. La Neuropathie diabétique (ND)
Une des complications très fréquentes, caractérisée par une atteinte du système nerveux périphérique. Elle prédomine aux niveaux des membres inférieurs en raison de la plus grande fragilité des fibres longues sensitives peu myélinisés (Makhlouf S et al., 2015).
Elle touche aussi bien les diabétiques insulinodépendants que les diabétiques non insulinodépendants. Il s’agit d’une atteinte des nerfs périphériques (Herbourg C ., 2013).
c. la néphropathie diabétique (ND)
La destruction des glomérules, l'unité filtrante du rein, entraîne initialement une fuite d'albumine très modérée (micro albuminurie, en mg/24 heures) puis plus importante (macro protéinurie, en g/24 heures). Il y a secondairement une élévation progressive de l'urée et de la créatinine, aboutissant à l'insuffisance rénale dite terminale, qui nécessite la dialyse ou la transplantation pour assurer la survie. La néphropathie diabétique (ND) est la première cause d’insuffisance rénale chronique terminale dans le monde (Abdesselam A et al., 2017).
I.4.3. Maladies cardiovasculaires
Les maladies cardiovasculaires sont la première cause de décès et de handicap parmi les personnes atteintes de diabète. Les maladies cardiovasculaires associées au diabète sont notamment l’angine de poitrine, l’infarctus du myocarde (crise cardiaque), l’accident vasculaire cérébral, la maladie artérielle périphérique et l’insuffisance cardiaque congestive. Chez les personnes atteintes de diabète, une hypertension, un taux de cholestérol élevé, une glycémie élevée et d’autres facteurs de risque contribuent à augmenter le risque de complications cardiovasculaires (Hirst M., 2013).
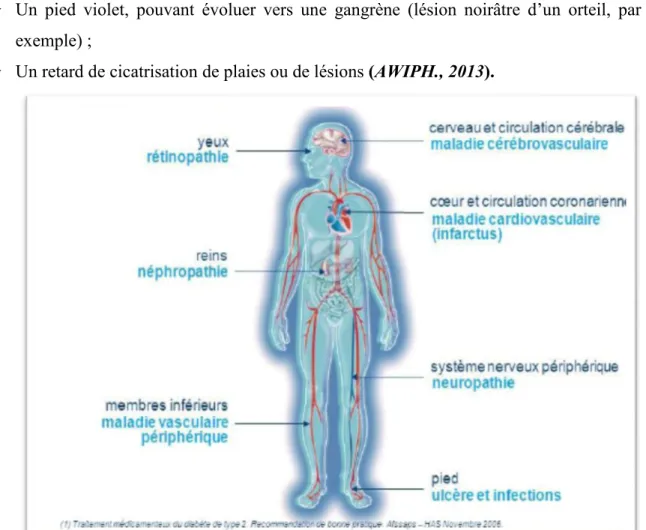
I.4.4. Pied diabétique
Parmi les complications du diabète, la « maladie des pieds » est un problème fréquent et pouvant être grave s’il n’est pas pris en charge rapidement et correctement. Causé par une atteinte des fibres nerveuses et/ou des artères, elle peut entraîner :
Chapitre I Diabète
UAMOB 11 2016/2017 Une modification de la forme des pieds ;
Une diminution de la sensibilité de telle sorte qu’à pieds nus ou chaussé de mauvaises chaussures, un diabétique pourrait se blesser ou se brûler sans s’en rendre compte. Un pied violet, pouvant évoluer vers une gangrène (lésion noirâtre d’un orteil, par
exemple) ;
Un retard de cicatrisation de plaies ou de lésions (AWIPH., 2013).
Chapitre II Diabète de type II
UAMOB 12 2016/2017
II.1. Définition du diabète de type 2
Le diabète de type 2 est une maladie chronique en pleine expansion mondiale (Ben
Abdelaziz, A et al., 2007) qui entraîne une mortalité et une morbidité significative au niveau mondial(Garneau A., 2009). Appelé également diabète non insulino-dépendant, il est aussi décrit sous le nom de diabète « gras » ou diabète de la maturité car il survient souvent autour de la cinquantaine chez des personnes en surpoids (Awiph., 2013).
Le terme diabète non insulino-dépendant a été abandonné pour diabète de type 2, car si au moment du diagnostic et pendant au moins une décennie l’insulino-thérapie n’est pas nécessaire au traitement, celle-ci est souvent indispensable ou très utile (diabète insulino- requérant ou insulino-nécessitant) après plusieurs années d’évolution, du fait d’une insulinopénie progressive et inéluctable (Halimi S., 2005).
Dans ce cas de diabète, votre pancréas ne produit pas suffisamment d'insuline, ou votre corps ne fonctionne pas correctement pour utiliser l'insuline qu'il fabrique (Type 2 diabètes.,
2013).La résistance à l’insuline correspond à un défaut de signalisation des récepteurs a
l’insuline dans les cellules. Celle-ci va induire l’apparition d’une hyperglycémie chronique chez les individus pré diabétiques (Simoni Y., 2013).
Afin de diminuer l’hyperglycémie, les cellules β du pancréas, vont augmenter leur capacité de production d’insuline. Lorsque l’expansion fonctionnelle des cellules β ne parvient plus à compenser l’hyperglycémie chronique, le T2D apparait (Simoni Y., 2013).
Le diabète de type 2 est étroitement lié aux choix alimentaires et aux modes de vie sédentaires (Dube M., 2011-2015).
Chapitre II Diabète de type II
UAMOB 13 2016/2017
Figure n°6 : Les 5 principales anomalies dues au diabète de type 2(Centre de jour du
Diabète de l’Estrie., 2014).
Chapitre II Diabète de type II
UAMOB 14 2016/2017
Tableau n°1 : Critère de diagnostic de diabète type 2 : (Slama A et al., 2013)
HbA1c >6 .5 %
ou
Glycémie à jeun >7.0 mmol/l
ou
Glycémie 120 min après 75 g de glucose >11 .1 mmol/l ou
Symptôme d’hyperglycémie avec glycémie 11.1 mmol/l
II.2. Symptômes
Les symptômes du diabète de type 2 se développent généralement sur plusieurs semaines ou mois (Queen’s;2008).Une forte soif, une fatigue permanente et un besoin fréquent d’uriner peuvent être des signes de diabète de type 2(Interpharmaph., 2015).
Certaines personnes atteintes du diabète de type 2 ont peu de symptômes, voire aucun symptôme. Cependant, elles doivent quand même être traitées, pour éviter que d’autres problèmes médicaux ne surviennent par la suite, tels que des troubles rénaux (Queen’s.,
2008).
II.3. Epidémiologie
Tout d’abord, il faut souligner qu’il est difficile de recueillir des données épidémiologiques fiables concernant le DT2, car il évolue le plus souvent de façon insidieuse et silencieuse pendant de nombreuses années avant que le diagnostic ne soit porté, et reste longtemps asymptomatique (Tuligenga Hirwa R., 2015).
On estime que 333 millions de personnes dans le monde seront atteintes du diabète de type 2 en 2025, ce qui est un chiffre dangereux pour la santé publique. Le diabète de type 2 représente 90% des cas de diabète dans les pays riches (Recommandation Professionnelle.,
Chapitre II Diabète de type II
UAMOB 15 2016/2017 En 2007 le nombre de personnes diabétiques dans le monde était estimé à 246 millions ce qui représente 5,9% de la population âgée de 20 à 80 ans. En Europe on estime à 53 millions le nombre de personnes atteintes par le diabète (2) (Bertry R., 2011).
Figure n°8 : Estimation de la prévalence du diabète, 2025(Hirst M., 2013). II.4.Physiopathologie de diabète type 2
Le diabète de type 2 est une maladie caractérisée par deux types d’anomalies majeures :
(Recommandation Professionnelle., 2006)
Une perturbation de la sécrétion des hormones pancréatiques (insuline et glucagon)
(Lebon G., 2003), une diminution quantitative et qualitative de la sécrétion d'insuline,
une augmentation de la sécrétion de glucagon (Grimaldi A., 2001) ;
Une diminution de la réponse à l'un des effets physiologiques de l'insuline, principalement sur le métabolisme du glucose ou des lipides : l’insulino-résistance
(Grimaldi A., 2001).
Chapitre II Diabète de type II
UAMOB 16 2016/2017
II.4.1. l’insulinorésistance
L’insulino-résistance est définie comme un défaut d’action de l’insuline sur ses tissus cibles (le muscle, le tissu adipeux et le foie) (Lahreche I et al., 2016). En effet, un excès de graisses au niveau du tissu adipeux viscéral libère une grande quantité d’acides gras libres dans la circulation sanguine. Ceux-ci sont responsables d’une synthèse hépatique accrue de triglycérides et favorise la néoglucogenèse hépatique (Herbourg C., 2013).
Au niveau musculaire, une compétition entre ces acides gras libres et le glucose se met en place. Les acides gras libres sont plus facilement oxydés et sont donc dégradés en priorité. La glycémie reste stable et de plus cette oxydation préférentielle entraine une production d’acétyle COA qui inhibe en retour les enzymes de la glycolyse (Herbourg C., 2013).
II.4.2. L'hyperinsulinisme
La quantité d’insuline produite par le pancréas augmente dans de fortes proportions afin de permettre aux cellules de recevoir le glucose dont elles ont besoin. Cette hyperinsulinisme secondaire à une insulino-résistance des tissus périphérique peut se prolonger de 10 à 20 ans et permettre de maintenir la glycémie pratiquement normale (Lahreche I et al., 2016).
II.4.3.Insulinodéficience
L’augmentation initiale de la production d’insuline en réponse à l’insulino-résistance conduit chez les diabétique de type 2 à l’épuisement progressif du pancréas, celui-ci ne parvient plus à sécréter les quantités d’insuline nécessaires à la régulation de la glycémie. La production excessive d’acides gras par le tissu adipeux chez les sujets qui ont un surpoids et l’élévation de la glycémie à laquelle conduit inévitablement l’insulino-résistance contribuent d’ailleurs à la faillite de sécrétion d’insuline par le pancréas (Lahreche I et al., 2016).
Chapitre II Diabète de type II
UAMOB 17 2016/2017
Figure n°9 : Histoire naturelle de diabète type 2(Item., 2004). II.5.Les facteurs de risque de diabète type 2 :
II.5.1. L’âge
Quel que soit la population étudiée, la prévalence du diabète de type 2 augmente avec l’âge (Lange G., 2014).Le vieillissement constitue en effet un important facteur de risque de diabète de type 2 du fait à la fois d’une augmentation de la résistance à l'insuline et d’une
Chapitre II Diabète de type II
UAMOB 18 2016/2017
Figure n°10 : Prévalence du diabète en fonction de l’âge (Hirst M., 2013).
II.5.2. La glycémie
Des études prospectives ont montré que les individus ayant des glycémies tant à jeun qu’après HGPO, juste en dessous du seuil définissant le diabète avaient un risque considérablement accru de devenir diabetiques (Lahreche I et al., 2016).
II.5.3. Les facteurs génétiques
La présence d’un diabétique de type 2 dans une famille augmente le risque de survenue du diabète chez les autres membres de cette famille, ce qui est en faveur d’une participation génétique dans l’apparition du diabète de type 2(Lange G., 2014).
II.5.4. Les facteurs environnementaux II.5.4.1. L’obésité
L’existence d’une obésité est un facteur de risque important de développer un DNID chez un sujet génétiquement prédisposé (80% des diabétiques de type 2 sont obèses ou en surpoids, particulièrement lorsqu’il s’agit d’une obésité abdominale liée à l’augmentation du tissu gras viscéral) (Lahreche I et al., 2016).
Chapitre II Diabète de type II
UAMOB 19 2016/2017 La définition de l’obésité repose sur le calcul de l’indice de masse corporelle (IMC) qui
est le rapport entre le poids exprimé en kilogrammes et la hauteur en mètres au carré. Un IMC
supérieur ou égal à 30 kg/m2 définit l’obésité dans les deux sexes pour l’adulte (Amelus H.,
2016).
Tableau n°2 : Classification du risque pour la santé en fonction de l'indice de masse
corporelle (IMC) :(Hirst M., 2013).
Classification Catégorie de l’IMC (kg/m2) Risque de développer des Problèmes de santé
Poids insuffisant < 18,5 Accru
Poids normal 18,5 - 24,9 Moindre
Excès de poids 25,0 - 29,9 Accru
Obésité, classe I 30,0 - 34,9 Élevé
Obésité, classe II 35,0 - 39,9 Très élevé
Obésité, classe III >= 40,0 Extrêmement élevé
II.5.4.2. La sédentarité
La sédentarité a été définie comme un facteur de risque de diabète sur les résultats d’études épidémiologiques et d’études d’interventions en prévention primaire chez les sujets intolérants au glucose. Ces dernières montraient une réduction significative de l’incidence du diabète dans les groupes des patients pratiquant une activité physique régulière (2h30/semaine) ou traités par l’association régime + activité physique par rapport aux groupes des patients ne suivant pas un programme d’activité physique intensif (Haute Autorité De
Santé.,2014).
II.5.4.3. L’alimentation
Une alimentation hypercalorique ne participe à l’éclosion d’un diabète de type 2 que lorsqu’elle provoque une obésité, donc le régime alimentaire contribue au développement du DNID de deux manières :(Lahreche I et al., 2016)
o A travers l’apport de calories et l’obésité qui peut en résulter, et si l’activité physique est réduite .
Chapitre II Diabète de type II
UAMOB 20 2016/2017 o La constitution des aliments semble intervenir dans le déclenchement du DNID chez
des individus génétiquement prédisposés, indépendamment de l’obésité.
La controverse persiste toujours concernant le rôle de la consommation du sucre pur dans l’induction du DNID, par contre la relation inverse entre la ration des fibres alimentaires et le diabète parait mieux établie (Lahreche I et al., 2016).
II.5.4.4. Le stress
Différents stress (infarctus du myocardique, chirurgie, infection, brûlures entendues et traumatismes) peuvent s’associer à un trouble de la tolérance glucidique lié aux hormones libérées (STH, catécholamine ...) influençant la sécrétion et l’action de l’insuline (Lahreche
I et al., 2016).
II.5.4.5. Hormones et médicaments
Plusieurs endocrino-pathies peuvent s’associer à un diabète : hypercholestérolémie et hyperthyroïdie. Aussi la prise de certains médicaments tels que les pilules contraceptives, corticoïdes et diurétiques (Lahreche I et al., 2016).
II.6.Le traitement du diabète de type 2 II.6.1. Les objectifs
Un très grand nombre de diabétiques de type 2 associent hyperglycémie, hypertension artérielle, et dyslipidémies en général mixtes (cholestérol modérément élevé, HDL bas, triglycérides hauts). Ce sont donc des patients à haut risque cardiovasculaire. Le traitement vise donc à corriger l’hyperglycémie et à maîtriser de façon très exigeante l’ensemble des autres facteurs de risque (Halimi S., 2005).
Il a récemment été recommandé (ANAES) d’atteindre une hémoglobine glyquée à 6,5 % le plus souvent possible, à maintenir ou renforcer le traitement entre 6,5 et 8 % d’ HbA1c selon le contexte (Halimi S., 2005).
Chapitre II Diabète de type II
UAMOB 21 2016/2017
II.6.2. La prise en charge thérapeutique II.6.2.1. Les mesures hygiéno-diététiques
Les mesures hygiéno-diététiques sont la pierre angulaire du traitement du diabète. Elles permettent à la fois de contrôler les perturbations de l’équilibre glycémique et de prévenir l’apparition des complications micro et macro-vasculaires (Bouries T., 2012).
II.6.2.1.1. Les mesures diététiques
Une grande majorité des patients diabétiques de type 2 sont en surcharge pondérale ou obèses. Un régime hypocalorique modéré leur est alors conseillé. Une perte de poids d’environ 5 à 10% permet de mieux contrôler la glycémie et parfois de se passer de médicaments pendant plusieurs mois voire des années. L’objectif de perte pondérale se situe entre 2 à 4 kg / mois. Cela permet une baisse glycémique progressive et soutenue dans le temps (Bouries T., 2012).
Le patient doit faire attention aux aliments qui contiennent beaucoup de calories et à ceux qui contiennent des graisses dites saturées (qui augmentent le risque d’accident cardio-vasculaire) comme le beurre, le saindoux, la graisse de canard ou d’oie, la crème fraiche, la margarine. Il faut préférer les huiles d’olive ou de colza (Bouries T., 2012).
Il n’est pas nécessaire de se priver totalement de sucre ou d’aliments sucrés mais ils contiennent souvent beaucoup de calories et calment peu la faim. A l’inverse, il est conseillé de manger des féculents ou du pain à chaque repas en préférant les légumes secs et les céréales complètes. Les fruits et légumes sont conseillés ainsi que les produits laitiers et les viandes non grasses (comme les volailles) ou le poisson (Bouries T., 2012).
II.6.2.1.2. L’activité physique
C’est une partie intégrante du traitement en complément des mesures diététiques et du traitement médicamenteux s’il a lieu. Les études montrent que l’exercice physique permet d’améliorer la sensibilité à l’insuline des tissus périphériques (permettant un meilleur contrôle glycémique) et contribue également à corriger les facteurs de risques associés (HTA, dyslipidémie). Il doit être régulier, d’intensité modérée et de durée raisonnable pour permettre
Chapitre II Diabète de type II
UAMOB 22 2016/2017 une observance correcte. Une activité physique comme la marche à pied pendant 30 min 3x/semaine serait suffisante. Il faut penser à dépister une rétinopathie, une atteinte coronarienne ou des pieds, avant toute recommandation d’activité physique (Bouries T.,
2012).
II.6.2.2. les traitements médicamenteux
Ils ne sont utilisés qu’après échec ou effet insuffisant des mesures hygiéno-diététiques (HbA1c> 6,5 %)(Halimi S., 2005).
On distingue quatre familles d’anti-diabétiques oraux :
II.6.2.2.1. Les insulino-sécréteurs
Les insulino-sécréteurs (sulfamides, hypoglycémiants ou sulfonylurés et plus récemment glinides) :
Ils agissent exclusivement sur les cellules bêta du pancréas endocrine, en stimulant l’insulinosécrétion, rétablissant au moins partiellement le pic d’insulino-sécrétion précoce, la deuxième phase d’insulino-sécrétion, en potentialisant les effets des nutriments sur la sécrétion d’insuline et des autres hormones participant à l’insulinosécrétion (Romain V.,
2016).
II.6.2.2.2. Les biguanides
La Metformine est aujourd’hui le seul représentant de cette famille, elle n’a aucune action sur l’insulino-sécrétion .Elle inhibe principalement la production de glucose dans le foie du diabétique de type 2. On assimile son action à une réduction de «l’insulino-résistance hépatique » (Halimi S., 2005).
II.6.2.2.3. Les inhibiteurs des alpha-glucosidases (IAG)
Ils agissent exclusivement dans le tube digestif (pas ou peu de passage systémique). L’action consiste à bloquer partiellement la digestion des sucres complexes : polysaccharides et amidons (Halimi S.,2005).
II.6.2.2.4. Les thiazolidine-diones (TZD)
Les TZD sont de découverte plus récente. Ces médicaments amplifient la sensibilité du foie, des muscles et des tissus graisseux à l’insuline (Halimi S., 2005).
Chapitre II Diabète de type II
UAMOB 23 2016/2017
Figure n°11:Mécanismes pour améliorer les glycémies (Centre De Jour Du Diabète De
L’Estrie., 2014) II.6.2.3. Insulinothérapie
La mise en place d’une thérapie par insuline lors d’un diabète de type 2 est le dernier recours pour équilibrer la glycémie. L’histoire naturelle de la maladie amène au bout de plusieurs années, à l’apparition d’une insulinopénie. Les médicaments insulino-sécréteurs ne sont donc plus d’aucun secours. L’injection d’insuline devient alors le seul moyen de contrôler la glycémie (HerbourgC., 2013).
L’insuline fait diminuer à long terme le risque de développer des complications vasculaires, cardiologiques ou neurologiques (Herbourg C., 2013).
Chapitre II Diabète de type II
UAMOB 24 2016/2017 L’insuline doit être injectée sous la peau à un angle de 90o, dans le tissu graisseux sous- cutané. À cet endroit, l’insuline est bien absorbée et passe facilement dans la circulation sanguine. De façon générale, toutes les régions de votre corps où il y a du tissu graisseux peuvent être utilisées comme site d’injection (Herbourg C.,2013).
Les régions les plus fréquemment utilisées sont : • La partie latérale ou arrière du bras ;
• L’abdomen : éviter de piquer trop près du nombril. Garder un espace équivalent à environ 2,5 cm (1 pouce) ;
• Le dessus et le côté externe des cuisses ; • Les fesses (Herbourg C.,2013).
Chapitre III Matériel et Méthodes
UAMOB 25 2016/2017
III. Matériel et méthodes III.1. Matériel
Les matériels utilisés pour l’étude étaient les supports de collecte des données (Registres d’admission et les dossiers des patients diabétiques), des ordinateurs, des règles, des stylos
.
III.2. Méthodes
III.2.1. Cadre et lieu d’étude
Cette étude sera menée dans le service de Médecine Interne de l’hôpital de la wilaya de Bouira (Mohamed Boudiaf).
III.2.2.Présentation du lieu de stage III.2.2.1. Historique
L’E.P.H Mohamed Boudiaf (280 lits) de Bouira qui est le siège de l’établissement a été mis en service le 14/09/1993. En 2008, cette structure est désormais dénommée l’établissement public hospitalier (EPH) de Bouira suite à la promulgation du décret n°07/140 du 02 Joumada el Aouel correspondant au 19 mai 2007 portant création organisation et fonctionnement des E.P.H. Il est situé au niveau du lotissement Harkat à l’ouest de la ville de Bouira (chef-lieu de wilaya), il occupe une superficie de 42785 m2 dont 10500 m2 bâtis environ .Il prend en charge une population de 207635 habitants répartis sur 09 communes (Bouira, Ain Türk, Ait laaziz, Taghzout, Bechloul, Ahl el ksar, Ouledrached, et ElEsnam). La position géographique de l’EPH de Bouira l’oblige à prendre en charge les patients des autres EPH de la wilaya voire d’autres wilaya (Msila, Médéa, Bejaia). De plus, cet EPH reçoit les accidentés du tronçon d’autoroute Est-Ouest et la route nationale n°05. L’EPH de Bouira couvre une superficie de 768 km2 pour une densité de 270/hab./km2, le taux d’urbanisation est de 23 ,68%. 2/ Services existants au niveau de l’établissement.
III.2.2.2. services administratifs
Ci-joint organigramme des établissements publics hospitaliers, établi selon l’arrêté interministériel portant organisation interne des établissements publics hospitaliers.
Chapitre III Matériel et Méthodes
UAMOB 26 2016/2017
DIRECTEUR
Bureau d’ordre général
sous- direction de la maintenance des équipements médicaux et équipements connexes v
Figure n°12 : organigramme administratif de l’EPH de Bouira. Bureau de la communication Sous-direction de ressources humaines Sous –direction Des finances et des moyens Bureau de budget et de la comptabilité Bureau de la gestion des ressources humains et du contentieux Sous –direction des services de santé Bureau de la contractualisation et de calcul des couts Bureau de la maintenance des équipements médicaux Bureau de marche public Bureau de l’organisation de suivi et d’évaluation des activités Bureau de la formation Bureau de la maintenance des équipements
connexes Bureau des moyens
généraux et des infrastructures
Bureau des entrées
Chapitre III Matériel et Méthodes
UAMOB 27 2016/2017
III.2.2.3. Services d’hospitalisation et plateaux techniques III.2.2.3.1. Services d’hospitalisation
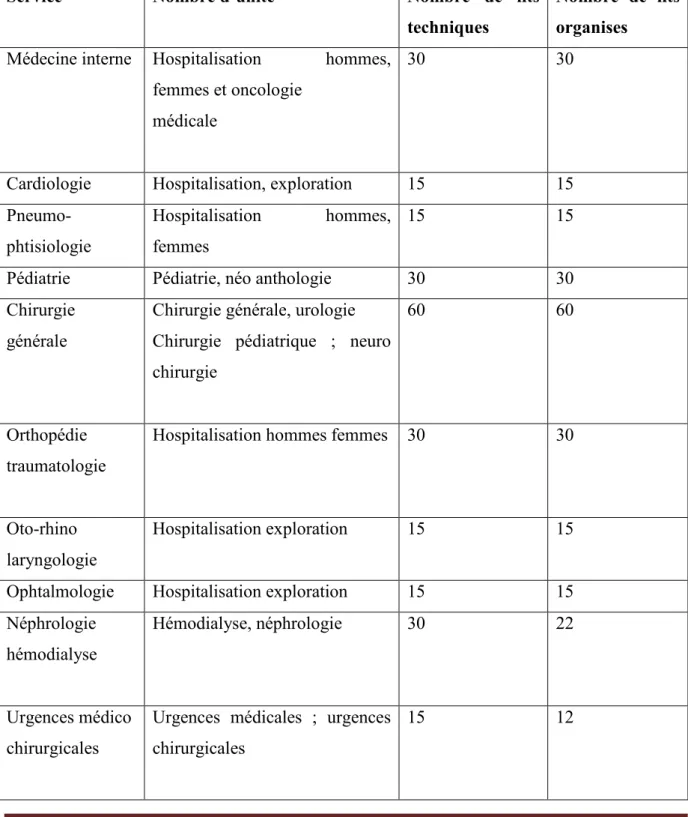
Tableau n°3 : différents services d’hospitalisation de l’EPH.
Service Nombre d’unité Nombre de lits
techniques
Nombre de lits organises
Médecine interne Hospitalisation hommes, femmes et oncologie
médicale
30 30
Cardiologie Hospitalisation, exploration 15 15
Pneumo-phtisiologie
Hospitalisation hommes, femmes
15 15
Pédiatrie Pédiatrie, néo anthologie 30 30
Chirurgie générale
Chirurgie générale, urologie Chirurgie pédiatrique ; neuro chirurgie
60 60
Orthopédie traumatologie
Hospitalisation hommes femmes 30 30
Oto-rhino laryngologie
Hospitalisation exploration 15 15
Ophtalmologie Hospitalisation exploration 15 15 Néphrologie
hémodialyse
Hémodialyse, néphrologie 30 22
Urgences médico chirurgicales
Urgences médicales ; urgences chirurgicales
Chapitre III Matériel et Méthodes
UAMOB 28 2016/2017 Maternité
gynécologie
Gynécologie obstétrique 64 32
Infectiologie Homme, femme 30 00
Médecine légale Expertise médico légale ; médecine
pénitentiaire
08 04
Total 357 280
III.2.3. Type et Période d’étude
Il s’agira d’une étude rétrospective descriptive, portant sur exploitation des dossiers de 50 patients diabétiques de typé 2 hospitalises durant l’année 2016 au niveau du service de Médecine Interne de l’hôpital de la wilaya de Bouira. Les objectifs de ce travail sont déclinés en objectifs principaux et objectifs secondaires :
L’objectif principal :
Décrire le profil d’un patient diabétique de type 2 hospitalisé dans l’hôpital de Bouira. L’objectif secondaire :
Décrire les caractéristiques des personnes diabétiques des cas hospitalisés ; Définir la prise en charge des cas hospitalisés ;
Déterminer l'évolution de la maladie chez les cas hospitalisés : (complication, décès).
III.2.4. Population d’étude
Tous les malades diabétiques de type 2, hospitalises dans le service de Médecine Interne ;
Critères d’inclusion
Il s’agit des patients atteints de diabète de type 2 quel que soit l’âge et le sexe, hospitalisés dans le service de Médecine Interne.
Chapitre III Matériel et Méthodes
UAMOB 29 2016/2017 Critères de non inclusion
Étaient exclus de l'étude les patients non diabétiques, le diabète de type 1, le diabète gestationnel et le diabète secondaire.
III.2.5. Collecte des données à partir des archives
Les données ont été recueillies directement sur une fiche d’enquête à partir des dossiers des diabétiques de type 2 et des registres de consultation disponibles dans les archives du service. Pour tous les malades, nous allons collecter l’identification du patient (âge, sexe, niveau d’étude, statut matrimonial, profession, résidence…), les antécédents, consultation et admission, évaluation clinique, bilans biologiques, traitement et évolution.
FICHE D’ENQUETE: Fiche n°: I-IDENTIFICATION DU PATIENT : Sexe : ……… Age : ……… Taille :………. Poids :………. Résidence : ……… Commune de:……….
D’origine : Urbaine Rurale Statut matrimonial: 1. marié(e) 2. célibataire 3. divorcé(e) 4. veuf(ve) Nombre d’enfant : Niveau d’étude : 1. analphabète 2. primaire 3. secondaire 4. supérieur 5. autres à préciser :……….……… Profession :……….……….. II-ANTECEDENT: 1. Personnels : Physiologie : Obésité Tabac
Régime alimentaire sucré Sédentarité
Médicaux :
………
Chapitre III Matériel et Méthodes
UAMOB 30 2016/2017 ………. 2. familiaux : ………..……….. III.CONSULTATION ET ADMISSION : Motif d’hospitalisation : Date d’hospitalisation :……….. Durée d’hospitalisation :……… IV. EVALUATION CLINIQUE :1. Symptômes :……… 2. Complications du diabète : Complications aigues : … ……… Complications chroniques :………. V-BILANS BIOLOGIQUES : 1. Glycémie (à jeun) : +1,26 g 1-1,26g -1g 2. Hémoglobine glyqué (Hb1ac)……….………. 3. Cholestérol : - Total……….. - *HDL……… 4. Triglycérides ……… 5. Urée……….……….. 6. Créatinine……….………. VI- TRAITEMENT :
*MHD Insuline *ADO *ADO et Insuline
Autres :………..………. VII- EVOLUTION :
Guérison : Oui Non Complication : Oui Non ………
……… ………
Décès : Oui Non *MHD : Mesure Hygiéno-diététique
*ADO : Anti Diabétique Oraux *HDL : High densitylipoprotein