ﺎﻨﺘﻤﻠﻋ ﺎﻣ ﻻﺇ ﺎﻨﻟ ﻢﻠﻋ ﻻ ﻚﻧﺎﺤﺒﺳ
ﻢﻴﻜﳊﺍ ﻢﻴﻠﻌﻟﺍ ﺖﻧﺃ ﻚﻧﺇ
ﺓﺮﻘﺒﻟﺍ ﺓﺭﻮﺳ
:
ﺔﻳﻵﺍ
31
1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK
1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI
1997 – 2003 : Professeur Abdelmajid BELMAHI
2003 – 2013 : Professeur Najia HAJJAJ - HASSOUNI
ADMINISTRATION :
Doyen : Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines
Professeur Mohammed AHALLAT
Vice Doyen chargé de la Recherche et de la Coopération
Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie
Professeur Jamal TAOUFIK
Secrétaire Général : Mr. El Hassane AHALLAT
1- ENSEIGNANTS-CHERCHEURS MEDECINS ET PHARMACIENS PROFESSEURS : Mai et Octobre 1981
Pr. MAAZOUZI Ahmed Wajih Chirurgie Cardio-Vasculaire
Pr. TAOBANE Hamid* Chirurgie Thoracique
Mai et Novembre 1982
Pr. BENOSMAN Abdellatif Chirurgie Thoracique
Novembre 1983
Pr. HAJJAJ Najia ép. HASSOUNI Rhumatologie
Pr. CHAHED OUAZZANI Houria Gastro-Entérologie
Pr. EL YAACOUBI Moradh Traumatologie Orthopédie
Pr. ESSAID EL FEYDI Abdellah Gastro-Entérologie
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1988
Pr. BENHAMAMOUCH Mohamed Najib Chirurgie Pédiatrique
Pr. DAFIRI Rachida Radiologie
Pr. HERMAS Mohamed Traumatologie Orthopédie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR
Pr. BOUKILI MAKHOUKHI Abdelali* Cardiologie
Pr. CHAD Bouziane Pathologie Chirurgicale
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
Janvier et Novembre 1990
Pr. CHKOFF Rachid Pathologie Chirurgicale
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. MANSOURI Fatima Anatomie-Pathologique
Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AL HAMANY Zaîtounia Anatomie-Pathologique
Pr. AZZOUZI Abderrahim Anesthésie Réanimation –Doyen de la FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale
Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie Obstétrique
Pr. CHABRAOUI Layachi Biochimie et Chimie
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie – Dir. du Centre National PV
Pr. CHRAIBI Chafiq Gynécologie Obstétrique
Pr. DAOUDI Rajae Ophtalmologie
Pr. DEHAYNI Mohamed* Gynécologie Obstétrique
Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. FELLAT Rokaya Cardiologie
Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques
Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL AOUAD Rajae Immunologie
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie
Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale- Directeur CHIS
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HADRI Larbi* Médecine Interne
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. JELTHI Ahmed Anatomie Pathologique
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. MOUDENE Ahmed* Traumatologie- Orthopédie Inspecteur du SS
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. CHAARI Jilali* Médecine Interne
Pr. DIMOU M’barek* Anesthésie Réanimation – Dir. HMIM
Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation
Pr. EL MESNAOUI Abbes Chirurgie Générale
Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie - Directeur ERSM
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie
Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. MOHAMMADI Mohamed Médecine Interne
Pr. OUADGHIRI Mohamed Traumatologie-Orthopédie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique
Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. CHAOUIR Souad* Radiologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. HAIMEUR Charki* Anesthésie Réanimation
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. OUAHABI Hamid* Neurologie
Pr. TAOUFIQ Jallal Psychiatrie
Pr. EZZAITOUNI Fatima Néphrologie
Pr. LAZRAK Khalid * Traumatologie Orthopédie
Pr. BENKIRANE Majid* Hématologie
Pr. KHATOURI ALI* Cardiologie
Pr. LABRAIMI Ahmed* Anatomie Pathologique
Janvier 2000
Pr. ABID Ahmed* Pneumophtisiologie
Pr. AIT OUMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie
Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale
Pr. EL FTOUH Mustapha Pneumo-phtisiologie
Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. ISMAILI Hassane* Traumatologie Orthopédie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation
Pr. TACHINANTE Rajae Anesthésie-Réanimation
Pr. TAZI MEZALEK Zoubida Médecine Interne
Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AIT OURHROUI Mohamed Dermatologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Pr. HSSAIDA Rachid* Anesthésie-Réanimation
Pr. LAHLOU Abdou Traumatologie Orthopédie
Pr. MAFTAH Mohamed* Neurochirurgie
Pr. MAHASSINI Najat Anatomie Pathologique
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie
Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation
Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique
Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique
Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique
Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique
Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique
Pr. EL HAOURI Mohamed * Dermatologie
Pr. EL MANSARI Omar* Chirurgie Générale
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. LAGHMARI Mina Ophtalmologie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique
Pr. MOUSTAGHFIR Abdelhamid* Cardiologie
Pr. NAITLHO Abdelhamid* Médecine Interne
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie
Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumophtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique
Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie
Pr. BENKIRANE Ahmed* Gastro-Entérologie
Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique
Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALAOUI Ahmed Essaid Microbiologie
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie
Pr. BARKAT Amina Pédiatrie
Pr. BENHALIMA Hanane Stomatologie et Chirurgie Maxillo Faciale
Pr. BENYASS Aatif Cardiologie
Pr. BERNOUSSI Abdelghani Ophtalmologie
Pr. CHARIF CHEFCHAOUNI Mohamed Ophtalmologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. EL HAMZAOUI Sakina* Microbiologie
Pr. HAJJI Leila Cardiologie (mise en disponibilité)
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire
Pr. LYAGOUBI Mohammed Parasitologie
Pr. NIAMANE Radouane* Rhumatologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique
Pr. ZERAIDI Najia Gynécologie Obstétrique
Décembre 2005
Pr. CHANI Mohamed Anesthésie Réanimation
Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique
Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire
Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation
Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique
Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi* Chirurgie cardio vasculaire
Pr. AMHAJJI Larbi* Traumatologie orthopédie
Pr. AMMAR Haddou* ORL
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed* Anesthésie réanimation
Pr. BALOUCH Lhousaine* Biochimie-chimie
Pr. BENZIANE Hamid* Pharmacie clinique
Pr. BOUTIMZINE Nourdine Ophtalmologie
Pr. CHARKAOUI Naoual* Pharmacie galénique
Pr. EHIRCHIOU Abdelkader* Chirurgie générale
Pr. ELABSI Mohamed Chirurgie générale
Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. MASRAR Azlarab Hématologique
Pr. MOUTAJ Redouane * Parasitologie
Pr. MRABET Mustapha* Médecine préventive santé publique et hygiène
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie
Pr. RABHI Monsef* Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine* Microbiologie
Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2007
Pr. DOUHAL ABDERRAHMAN Ophtalmologie
Décembre 2008
Pr ZOUBIR Mohamed* Anesthésie Réanimation
Pr TAHIRI My El Hassan* Chirurgie Générale
Mars 2009
Pr. ABOUZAHIR Ali* Médecine interne
Pr. AGDR Aomar* Pédiatre
Pr. AIT ALI Abdelmounaim* Chirurgie Générale
Pr. AIT BENHADDOU El hachmia Neurologie
Pr. AKHADDAR Ali* Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMAHZOUNE Brahim* Chirurgie Cardio-vasculaire
Pr. AMINE Bouchra Rhumatologie
Pr. ARKHA Yassir Neuro-chirurgie
Pr. AZENDOUR Hicham* Anesthésie Réanimation
Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-chimie
Pr. BOUI Mohammed* Dermatologie
Pr. BOUNAIM Ahmed* Chirurgie Générale
Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. L’KASSIMI Hachemi* Microbiologie
Pr. LAMSAOURI Jamal* Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie
Pr. ZOUHAIR Said* Microbiologie
PROFESSEURS AGREGES :
Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. BOUAITY Brahim* ORL
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine aéronautique
Pr. DAMI Abdellah* Biochimie chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie plastique et réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro entérologie
Pr. LAMALMI Najat Anatomie pathologique
Pr. BENCHEBBA Driss* Traumatologie Orthopédique
Pr. DRISSI Mohamed* Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale
Pr. EL KHATTABI Abdessadek* Médecine Interne
Pr. EL OUAZZANI Hanane* Pneumophtisiologie
Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie pathologique
Pr. MEHSSANI Jamal* Psychiatrie
Pr. RAISSOUNI Maha* Cardiologie
Février 2013
Pr. AHID Samir Pharmacologie – Chimie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie
Pr. AMOUR Mourad Anesthésie Réanimation
Pr. AWAB Almahdi Anesthésie Réanimation
Pr. BELAYACHI Jihane Réanimation Médicale
Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation
Pr. BENCHEKROUN Laila Biochimie-Chimie
Pr. BENKIRANE Souad Hématologie
Pr. BENNANA Ahmed* Informatique Pharmaceutique
Pr. BENSEFFAJ Nadia Immunologie
Pr. BENSGHIR Mustapha* Anesthésie Réanimation
Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique
Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie
Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation
Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. ELFATEMI Nizare Neuro-Chirurgie
Pr. EL GUERROUJ Hasnae Médecine Nucléaire
Pr. EL HARTI Jaouad Chimie Thérapeutique
Pr. EL JOUDI Rachid* Toxicologie
Pr. EL KABABRI Maria Pédiatrie
Pr. GHANIMI Zineb Pédiatrie
Pr. GHFIR Imade Médecine Nucléaire
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et maladies métaboliques
Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne
Pr. MEDDAH Bouchra Pharmacologie
Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie
Pr. OUBEJJA Houda Chirurgie Pédiatrique
Pr. OUKABLI Mohamed* Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique
Pr. ROUIBAA Fedoua* Gastro-Entérologie
Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique
Pr. ZINE Ali* Traumatologie Orthopédie
Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-faciale
Pr. GHOUNDALE Omar* Urologie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques
Pr. BOURJOUANE Mohamed Microbiologie
Pr. BARKYOU Malika Histologie-Embryologie
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie – chimie
Pr. DAKKA Taoufiq Physiologie
Pr. DRAOUI Mustapha Chimie Analytique
Pr. EL GUESSABI Lahcen Pharmacognosie
Pr. ETTAIB Abdelkader Zootechnie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. HAMZAOUI Laila Biophysique
Pr. HMAMOUCHI Mohamed Chimie Organique
Pr. IBRAHIMI Azeddine Biologie moléculaire
Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Pr. ZELLOU Amina Chimie Organique
Mise à jour le 09/01/2015 par le Service des Ressources Humaines
Louange à Dieu
Que la prière et le salut soient
sur le prophète Mohammed.
Je dédie ce travail :
A mes chers parents :
AHMED et ZAHRA
Vous avez insisté que je choisis la médecine,
vous m’avez soutenu durant toutes ses étapes,
vous étiez toujours là pour me rappeler l’objectif humanitaire
mais surtout religieux de cette carrière et de sa grande
valeur pour Dieu. Mon diplôme t’appartient cher père. Mon diplôme
t’appartient chère mère. Vous le méritez amplement et aujourd’hui,
nous fêtons votre réussite comme parents parfaits.
La profondeur de mon amour ne saurait être exprimée par aucune
dédicace. Je vous dois tout ce que je suis, tout ce que j’ai, tout ce
que j’aurais, tout ce que je serais. Puisse dieu vous accorder santé,
longue vie et nous réunir au paradis.
A mes sœurs :
NASSIBA, IMAN et ma petite ISRAE
Chacune de vous possède dans ma vie une place originale,
Je ne saurais exprimer mes chers sentiments fraternels
que j’éprouve pour chacune de vous. Que dieu vous protège
A mon cher mari ILYASS
Ta sagesse, tes précieux conseils,
tes remarques de perfectionniste
et ton soutien m'ont tellement aidé à surmonter
certaines phases critiques qui m'ont survenues.
Que Dieu le tout puissant qui nous a réunis sur terre,
te préserve santé et t’offre réussite et prospérité.
A toute ma famille
Mon cher grand-père Mohammed Bouchalta,
ma chère grand-mère Mennana mon cher oncle Benaissa,
mes chers oncles et tantes khalid, Najia, Malika, Zakia, Sanae,
Jamal, Ahmed, khammar, latifa, thouria, El khadij, ma chère sœur
Dourra, à ma belle-mère Rkia, à mon beau-père Fayçal
et tous ceux que j’ai omis de citer Je vous exprime ma reconnaissance
et je vous souhaite ainsi qu'à vos enfants bonheur et bonne santé.
A la mémoire de mon grand-père
MOHAMMED MOUNIM et ma grand-mère HASNA
J’espère que vous êtes fiers de moi grands-parents …
Je vous aime…Que vos âmes reposent en paix…
A notre maitre et Président de thèses
Monsieur le professeur BENTAHILA ABDEL ALI
Professeur de Pédiatrie
Hôpital d’enfants – Rabat
Je suis très honorée par votre présence dans la présidence
de mon jury de thèse.
Je vous présente tout mon respect devant
vos compétences professionnelles, vos qualités humaines
et votre disponibilité pour vos étudiants.
Je vous prie, cher Maître, d’accepter ce travail en témoignage
à notre grande estime et profonde gratitude.
A notre maitre et Rapporteur de thèses
Monsieur le professeur GAOUZI AHMED
Professeur de Pédiatrie
Hôpital d’enfants – Rabat
Je tiens à vous exprimer ma reconnaissance pour l’honneur
que vous m’avez fait en acceptant de diriger ce travail.
J’ai eu le plus grand plaisir de travailler sous votre direction.
Votre gentillesse avec les patients et leurs parents,
votre compétence, votre sérieux, votre disponibilité
et votre rigueur sont pour nous le meilleur exemple à suivre.
Je voudrais être digne de votre confiance en moi, je vous prie de
A notre maitre et juge de thèses
Monsieur le Professeur AGADER A Omar
Professeur de Pédiatrie
HMV – Rabat
Je suis infiniment sensible à l’honneur que vous
me faites en étant parmi mon jury de thèse.
Je porte une grande considération tant pour votre extrême
gentillesse que pour vos qualités professionnelles.
Veuillez trouver ici, cher Maître, l’expression de mon profond
respect et de ma sincère reconnaissance.
Aux Docteurs Pédiatres :
Houssein Madar. Rim Zemrouni
et Benbouchta Fatima Zahra
Pour votre aide dans l'élaboration de ce travail.
I. INTRODUCTION ... 2 II. MATERIEL ET METHODES: ... 8
1. Type d’étude ... 8 2. Critères d'inclusion: ... 8 a. Les enfants inclus : ... 8 3. Critères d’exclusion : ... 8 4. Cadre d’étude : ... 9 5. Méthodologie de travail : ... 9 a. Déroulement de l’étude : ... 9 b. Collecte des données : ... 9
III. RESULTATS : ... 12
1. Observation type: <B. Safaa>... 12 2.Tableau récapitulatif des résultats anamnestiques cliniques et paracliniques des dix enfants de notre étude : ... 19 3. Synthèse des résultats : ... 21
IV. DISCUSSION ... 31
1. Définition : ... 31 A-Comment la petite taille idiopathique peut être définie ? ... 31 B- La PTI est-elle une maladie ? ... 33 C-Quelles sont les anomalies qui doivent être exclues à la démarche diagnostique de la PTI ? ... 33 1-Syndromes dysmorphique : ... 33
4-Maladies systémiques : ... 39 5-Maladies endocrines : ... 39 2. Epidémiologie : ... 45 3-Diagnostic ... 47 A /. Histoire de la maladie : ... 47 B. Courbes de croissances staturo-pondérales ... 50 C/Examen physique : ... 54 D/ Examens biologiques : ... 55 E/Examens radiologiques : ... 58 F/Exploration de l'axe GH-IGF : ... 62 4-Conséquences Psychiques de la PTI :... 74 5. Traitement ... 75 A-Principes éthiques dans la prise en charge des enfants de PTI : ... 75 B-Critères pour traiter un enfant de PTI : ... 76 C- Le traitement par GH de la PTI : ... 77 1. Effet sur la taille ... 77 2. Efficacité sur la qualité de vie ?... 78 3. L'hormone de croissance utilisée: ... 78 4. Modifications métaboliques ... 80
8. Considérations éthiques dans le traitement par hormone de croissance pour les enfants de PTI :... 83 9. Arrêt de traitement par GH ... 85 6. Réflexions particulières de la discussion: ... 86 A-Etapes diagnostique ... 86 a-Elimination de causes évidentes : ... 86 b-Elimination du déficit somatotrope : ... 87 c-Elimination des étiologies spécifiques :... 87 B-Sur le plan épidémiologique ... 91 C-Intérêt des tests de génération DES IGF-1 ... 93 D-Actualité scientifique : Les tests génétiques ... 95 E-Problème de diagnostic différentiel ... 96 F-Problème du traitement : ... 97
CONCLUSION... 100 RESUMES ... 103 BIBLIOGRAPHIE ... 107
AC : Anti corps
AMM : Autorisation de mise au marché
DS : Déviation standard
FDA : Food and Drug Administration
FK : La fibrose kystique GH : Hormone de croissance GHD : déficit en GH GHIH : La somatostatine GHR : récepteur de GH GHRH : La somatolibérine GnRHa : gonadolibérine
HGI : test de stimulation a l’insuline
HTA : Health Technology Assessment
IGF-1 : Insulin-like growth factor-1
ITT : Test de tolérance à l'insuline
l’IGFBP-3 : Proteine de transport d’IGF-1 numero 3
MC : La maladie cœliaque
MICI : Maladies inflammatoires chroniques de l’intestin
NHS : National Health Service
PTF : Petite taille familiale
PTI : Petite taille idiopathique
RCCM : Retard constitutionnel de croissance et maturation. RCIU : Retard de croissance intra utérine.
SHOX : The short stature homeobox TC : Taille cible
TSH : La thyréostimuline
I. INTRODUCTION
La croissance est un phénomène éminemment complexe, influencé à la fois par la génétique, l’environnement et les interactions entre ces deux facteurs. En fonction de l'âge et du sexe de l'enfant, la croissance doit correspondre à des courbes moyennes prédéfinies. On évoque un retard de croissance lorsque les chiffres se situent en dessous de ceux des courbes moyennes.
Au Maroc, le retard de croissance devient un motif de consultation de plus en plus fréquent en pédiatrie, cette fréquence est en rapport avec la modification de la tolérance psychosociale à la petite taille dans la population marocaine ainsi qu’à l’amélioration modeste de l’accessibilité aux soins pour les différentes couches sociales.
En termes de prévalence, les différentes études à l’échelle mondiale rapportent des valeurs qui tournent autour de 15% d’enfants ayants des causes organiques pour leurs retards de croissance, ainsi le diagnostic de PTI constitue 80% des cas de retards staturaux. (33)
La PTI représente le diagnostic le plus fréquent en cas de retard de croissance statural. Elle regroupe généralement un groupe de patients très hétérogène incluant les petites tailles familiales et les petites tailles non familiales, voire, selon les études, les retards pubertaires simples. Les causes précises sont par définition inconnues, même si des mutations du gène SHOX ont été précédemment rapportées dans la littérature [1,2].ceci explique la difficulté de la démarche diagnostique étant une démarche d’élimination qui est
Aux États-Unis, la FDA a approuvé l’indication du traitement par GH pour les enfants présentant une petite taille idiopathique telle que définie par une taille < -2,25 DS, associée à une vitesse de croissance ne permettant pas d’atteindre une taille normale à l’âge adulte [3] .Au Royaume-Uni, le volume de prescription dans cette indication a conduit le NHS HTA à évaluer les traitements, en termes d’efficacité et de coût-efficacité.
Dans notre contexte Marocain, avec une couverture sociale intéressant uniquement 39% de la population et le niveau socio-économique ainsi que les conditions logistiques ; l’hormone de croissance n’ayant pas reçu d’AMM pour cette indication à l’échelle nationale. Quel sera l’attitude du praticien Marocain en terme de prise en charge qu’elle soit diagnostique ou thérapeutique tout en prenant compte du rapport coût-efficacité en terme de gain statural ainsi que des éventuels effets indésirables. Nous rapportons dans cette étude notre expérience dans la prise en charge de cette entité.
Nos Objectifs :
1. Effectuer une revue de la littérature pour décrire la conduite
diagnostique et thérapeutique de la PTI.
2. Décrire les aspects diagnostiques et thérapeutiques de la petite taille
idiopathique dans notre série de cas.
3. Élaborer une recommandation pratique dans la prise en charge de
PTI en posant le problème du coût du traitement et des effets secondaires.
I.1 Généralités du développement statural
1 Croissance normale :
Le développement statural est un paramètre important en pédiatrie pour surveiller le développement physique normal de l'enfant. C'est un des domaines de l'auxologie qui étudie la croissance des êtres vivants. La croissance est le reflet de l’état de santé de l’enfant, de sa condition de vie et de son potentiel génétique. Elle est liée à l’allongement des os longs et de la croissance vertébrale, résultant de l’intrication de facteurs nutritionnels, environnementaux, génétiques et hormonaux. Elle suppose l’intégrité de l’axe hypothalamo-hypophyso somatotrope.
2 Etapes de la croissance :
a-Croissance intra-utérine
C’est la phase au cours de laquelle, il y’a le plus grand gain pondéral. Elle est sous la dépendance des facteurs nutritionnels et de l’insuline. La taille à la naissance est peu influencée par la taille des parents. TN : 50 cm.
b-De la naissance à 3 ans
Elle est essentiellement dépendante des facteurs génétiques. Les tailles parentales vont placer l’enfant dans le couloir de croissance dans lequel il va évoluer par la suite. C’est une phase de croissance rapide avec décélération
c- De 4 ans à la puberté
C’est une phase de croissance stable de 4 à 6 cm, s’effectuant sous le contrôle des facteurs hormonaux à savoir l’hormone de croissance et des hormones thyroïdiennes. Pendant cette phase la vitesse de croissance atteint son nadir de 4 à 5 cm par an.
Figure 1 : A:Courbe de taille; B:Vitesse de croissance
3 Facteurs de la croissance :
a-Facteurs nutritionnels :
L’excès comme la malnutrition peuvent être à l’origine de trouble de la croissance. C’est pourquoi il faut, déjà à un âge précoce, instaurer une alimentation quantitativement et qualitativement équilibrée.
b-Facteurs endocriniens :
Les hormones qui stimulent la croissance sont la thyroxine, l’insuline, l’hormone de croissance et les stéroïdes sexuels. Les glucocorticoïdes quant à eux ont un rôle négatif sur la croissance en cas d’excès.
c-Facteurs génétiques :
L’hérédité, l’héritabilité et les anomalies chromosomiques ont une influence certaine sur la croissance. Il en est de même pour les gènes de la croissance staturale et l’accroissement séculaire de la taille.
4-Facteurs environnementaux :
Ils sont largement dépendants du niveau socio-économique, du climat, du rythme de vie et de l’ambiance familiale.
Les maladies aiguës peuvent momentanément ralentir la croissance avec, cependant, une récupération rapide à la guérison. Les maladies chroniques quant à elles, ralentissent inexorablement la croissance des enfants qui en souffrent et ce, d’autant plus que la maladie se déclare précocement et qu’elle évolue plus longtemps.
Matériels et méthodes
II. MATERIEL ET METHODES:
1. Type d’étude
Il s'agit d'une étude transversale rétrospective descriptive à propos de 10 cas réalisée à l’Unité d’Endocrinologie de l’Hôpital d’Enfants-Rabat entre le mois de juin 2014 et le Mois février 2015.
La population cible concerne les enfants consultant à l’unité d’endocrinologie pédiatrique pour bilan de petite taille.
2. Critères d'inclusion:
a. Les enfants inclus :
Les enfants inclus sont les garçons et filles suivis en consultation pédiatrique de l’unité d’endocrinologie pour bilan de petite taille et présentant un retard de croissance statural <-2DS et n’ayant pas de maladie endocrinienne, nutritionnelle, systémique, ou chromosomique ainsi qu’une sécrétion de GH suffisante, un poids de naissance normal et ayant un dossier médical complet.
3. Critères d’exclusion :
Les enfants présentant des phénotypes dysmorphiques comme les dysplasies squelettiques ou le syndrome de Turner, et les enfants nées avec une taille ou un poids inferieur à l’âge gestationnel seront exclus du groupement diagnostique ainsi que les enfants chez qui on a clairement mis en évidence une des étiologies de petite taille (ex : maladie céliaque, MICI maladie inflammatoire chronique de l’intestin, arthrite chronique juvénile, déficit en GH, résistance à la GH, Hypothyroïdie, syndrome de Cushing)
4. Cadre d’étude :
La prise en charge des enfants présentant un retard staturo-pondéral constitue une part majeure des activités du service Pédiatrie II de l’hôpital d’enfants Rabat qui est constitué de trois unités : la neuro-pédiatrie, la diabeto-pédiatrie et l’endocrino-diabeto-pédiatrie. Au niveau de la troisième unité et en présence d’une équipe entrainée composée de deux professeurs endocrino-pédiatres et trois résidents en pédiatrie, on effectue des consultations quotidiennes avec discussion hebdomadaire des cas lors du staff du jeudi.
5. Méthodologie de travail :
a. Déroulement de l’étude :
Sur une période de 8 mois on essayait de collecter tout patient répondant aux critères de notre étude. Prise des dossiers des archives du service PII. Remplissage des fiches d’exploitation
b. Collecte des données :
L'ensemble des données cliniques et paracliniques a été collecté sur une fiche d'exploitation et saisi sur fichier Excel. L'analyse Descriptive a utilisé le logiciel SPSS version 17.
Pour chaque patient nous avons enregistré : - L'âge,
- Le sexe,
- La taille exprimée en valeur absolue et en écart par à la moyenne attendue pour l'âge et le sexe selon les courbes de Sempé et al (1979),
- Le poids ;
- Le stade pubertaire (selon la méthode de TANNER), - La taille cible ((taille du père +taille de la mère +/- 13)/2),
- L'âge osseux évalué par la méthode de Greulich et Pyle sur la radiographie de la main et du poignet gauche,
- Les types des tests effectués à l’hôpital, leurs résultats ainsi que tout le bilan biologique
- Le diagnostic retenu ainsi que la mise en route d'un éventuel traitement par GH ; les suivis des malades ont été également notés.
Resultats
III. RESULTATS :
1. Observation type: <B. Safaa>
Identité :
- Il s'agit de l'enfant Safaa né le 16 Mars 2002. - ainée d’une fratrie de trois.
- Issue d’une mère âgée de 28ans femme au foyer, un père âgé de 37ans journalier de profession.
- Originaire et habitant à Tanger. - De bas niveau socio-économique. - Non mutualiste.
Motif de consultation: retard staturo-pondéral
Antécédents:
Personnels:
- Grossesse suivie menée à terme. - Accouchement par Voie basse. - Poids à la naissance : 3,5Kg. - Taille à la naissance non précisée.
- Pas d'ATCD d'infection neuro-méningée, d'irradiation ou de traumatisme crânien.
- Pas de notion d’ictère néonatal.
- Traité pour anémie microcytaire à l’âge de 18 mois pendant 2ans. - Familiaux:
- Notion d'une consanguinité de 1er degré.
- Taille de la mère : 162 cm - Taille du père : 169cm - Taille cible : 172cm [163,5 cm; 180,5cm]
- Pas de cas similaires dans la famille
Histoire de la maladie :
Depuis l’âge de 3 ans Safaa présentait un retard staturo-pondéral important, ce qui a motivé ses parents à consulter à plusieurs reprises chez des pédiatres Privés; elle a été adressée au CHU pour prise en charge. Par ailleurs l’enfant ne présente pas de signes associés, notamment neurologiques (céphalées), digestifs (diarrhées, vomissements) ou autres.
Examen clinique:
- Poids: 20kg (<-2DS) - Taille: 123,5cm (< -3DS)
Image 1 : courbe de croissance B.safaa
- Examen des OGE enfant impubère - Pas de syndrome dysmorphique
- le reste de l’examen est sans particularité
Examens paracliniques:
- Anticorps anti-transglutaminases, anti-endomysium, anti-gliadine: négatifs
- IGF1: inférieure à 89,4 ng/ml (valeur normale pour son âge : 87-399ng/ml) : limite basse.
- Age osseux: 8 ans et 6 mois pour un âge chronologique de 10 ans selon la méthode de Greulich et Pyle.
- Caryotype : 46 XX
- Le test de stimulation réalisés à l’hôpital du jour était normal dont les
résultats sont résumés ci-dessous:
0 min ………0,35 micro UI/ml 15min ………20 30 min ………20 45 min………9,8 60 min………4,1 90 min………0,7 120 min………..<0,3
- L’enfant a présenté un malaise hypoglycémique à T30 du test à l’insuline.
- Le dosage des autres hormones antéhypophysaires n'a pas objectivé de déficits associés.
- Le test de génération des IGF-1 n’a pas était fait pour des raisons matérielles.
- La RX du bassin est du rachis lombaire est normale. - L’IRM cérébrale est sans anomalies.
Au total:
-Safaa 10ans -Poids <-2 DS -Taille <-3 DS -Pas de syndrome-IGF-1 limite basse -Pic GH > 6,6ng/ml
-Age chronologique –âge osseux=1an et demi -IRM HH normale
-Test de génération des IGF-1:?
PTI
Déficit primaire des Igf1 ? Résistance partielle a la GH ? Déficit du gène SHOX ?Le traitement :
Après avoir expliqué aux parents les modalités du traitement les effets indésirables et le prix total de la thérapie a GH ils n’ont pas accepté de commencer le traitement.
Le suivi clinique :
-
Safaa est vu en consultation régulière au service de pédiatrie tous les 3 mois :2. Tableau récapitulatif des résultats anamnestiques cliniques et paracliniques des dix enfants
de notre étude :
NOM B. Safae L. Mehdi L. Ayoub B. Med Jad CH. Souhail Z. Walid CH. Zakaria D.Ayoub F.Yassir Z.IMAD
SEXE ♀ ♂ ♂ ♂ ♂ ♂ ♂ ♂
DATE DE
NAISSANCE 16/03/2002 11/08/98 12/12/06 19/01/08 01/05/06 21/06/14 30/07/09 28/11/93 13/05/95 29/06/01
ORIGINE Tanger Rabat Salé Rabat Meknes Temara Rabat Temara Mq
DUREE GESTATION 9 mois 9mois 9mois 9mois 9mois 9mois 9mois 9mois 9mois 9mois
COMPLICATIONS NEONATALE - - - - POIDS NAISSANCE Np Np Np Np 2,960 Kg Np Np Np Np 3500g TAILLE A LA NAISSANCE Mq Mq Mq 47cm Mq Mq Mq Mq Mq 49cm CONSANGUINITE
PARENTS - - - - 3ém degré - - 1ér degré - -
ATCD FAMILIAUX - - - - ATCD MALADIE CHRONIQUE - - - - TAILLE PERE+AGE PUBERTE Mq 169cm 180cm Mq 160cm 158cm 170cm Mq Mq Mq TAILLE MERE+AGE PUBERTE Mq 156cm 153cm Mq 175cm 158cm 170cm Mq Mq Mq TAILLE CIBLE Mq 169cm 165cm Mq 174cm 164,5cm 176,5cm Mq Mq Mq AGE
CHRONOLOGIQUE 11ans 16ans 8ans 5ans 1/2 4ans ½ 6ans ½ 4ans 16ans 10ans 6ans
TAILLE 132,5cm -2,5DS 159,4cm -2,5DS 113,5cm -2DS 100,5cm -2,5DS 95cm -2DS 103cm -2DS 90cm -3DS 159,4cm -2,5DS 109cm -3,5DS 103cm -2DS POIDS 23kg -1,5DS 45kg -1,5DS 19kg -1,75DS 15kg -2DS 14kg -3DS 16kg -2DS 13kg -2DS 47kg -1DS 20kg -2,5DS 15kg -2DS SD DYSMORPHIQUE - - - -
AGE OSSEUX 10ans 14ans 5ans 4ans 3ans 3ans 3ans 13ans 4ans 1/2 4ans1/2
STADE
PUBERTAIRE S1P1 Mq Mq Mq Mq Mq Mq Mq A1S1P1 Mq
AC MALADIE COELIAQUE - - - - BILAN RENAL N N N N N N N N N N TSH-LT4 N N N N N N N N N N CARYOTYPE POUR FILLE 46XX ♂ ♂ ♂ ♂ ♂ ♂ ♂ ♂ ♂ TYPE DU TEST DE
STIMULATION HGI L-dopa et HGI
Glucagon-propanolol
Avlocardyl-glucagon HGI
Avlocardyl-glucagon HGI HGI Clomidine
Avlocardyl-glucagon
GH DE BASE 0,35µUI/ml Nt 1,80mUI/l Nt 17µUI/ml 3,10ng/ml 24µUI/ml Nt Nt Nt
PIC GH STIMULE 20µUI/ml 8pg/ml 44ng/ml 22,92mUI/l 15ng/ml 23µUI/ml 17ng/ml 27µUI/ml 16ng/ml 29ng/ml 17,6ng/ml
IGF1 DE BASE 89,4g/l 76ng/ml 49,9µg/l <25ng/ml 64ng/ml <25ng/ml Mq 137ng/ml 68ng/ml Mq TEST DE REGENERATION DES IGF1 Mq Mq Mq Mq Mq Mq Mq Mq 146ng/ml 189ng/ml RX RACHIS DORSO-LOMBAIR ET BASSIN N N N N N N N N N N IRM H H N N N N N N N N Mq Mq TTT/GH OU IGF1 genotropine pen 5,3 GH Genotropine AGE DU DEBUT DE
TTT 8ans 10mois 6ans 6ans
DUREE DU TTT 6j/7j Mq 1an
DOSE TTT/J 2,1UI/jr 0,7ng/j 0,025
0,04mg/kg/jr 6j/7 VITESSE DE
CROISSANCE 6,5cm/an 12cm/an
3. Synthèse des résultats :
1. Age
L’âge moyen est de 10ans pour un minimum de 4ans et maximum de 16 ans 05 mois
2. Taille à la naissance
Seulement 02 enfants avaient une taille à la naissance tous les autres ne l’ont pas rapporté.
3. Poids à la Naissance
Le poids moyen était de 2,960 kg pour un maximum de 3,800kg
4. Origine
Il s’agit de 8 enfants dont 4 sont originaires de rabat deux de Temara un de Tanger et un de Meknès.
5. Consanguinité :
Deux enfants parmi les 8 était issus d’un mariage consanguin l’un était de de 1er degré le deuxième est de 3eme degré.
6. Taille cible
Seulement 5 enfants avaient la taille cible des parents avec une moyenne de cm 170,5 pour une minimale de 164 ,5 et une maximale de 176,5cm.
Le retard statural est aussi sévère lorsqu’il est analysé par rapport à la taille cible familiale.
7. Taille à la 1ere Consultation
La taille moyenne était de 124,75 cm pour une minimale de 90cm et une maximale de 159,5 cm
Déviation Standard
DS/Taille Effectifs Pourcentage
Entre -2 et-2 ,5 Inferieure a -2,5 8 2 80% 20% Inférieure à -3 0 0% Total 10 100%
Tableau 1 : Répartition des malades en fonction de la DS/Taille
8. Morphotype:
Pas de morphotype caractéristique pour les enfants de PTI .absence de syndromes dysmorphiques chez les 10 patients.
B
a
b
9. Courbe de croissance:
Les courbes de croissance sur les carnets de santé de 90% de nos Patients ne sont pas remplies.
Les 3 courbes disponibles avaient montré un ralentissement avec Changement de couloir de croissance (image 1 - 2).
Image 4 : ralentissement progressif de la vitesse de croissance la taille
à l’âgé de 7 ans. Était a – 2,5 DS passe à l’âge de 10 ans à – 3,6 DS
10. Répartition en fonction des IGF1 :
IGF-1
IGF-1 Effectifs Pourcentage
Non fait Normal /âge 2 5 20% 50% Limite basse/âge 3 30% Effondré/âge 0 0% Total 10 100%
Tableau 2 : Répartition en fonction des IGF1
11. Test de stimulation de l’hormone de croissance
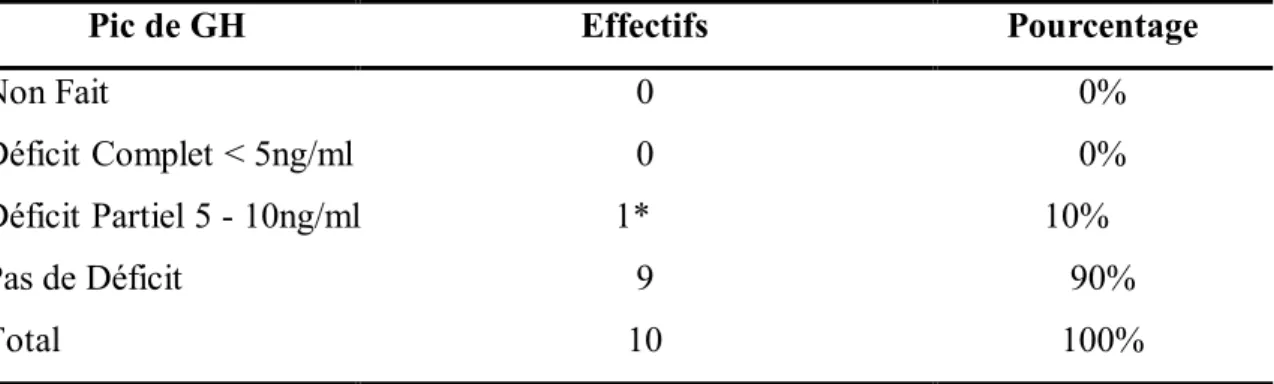
Pic de GH
Pic de GH Effectifs Pourcentage
Non Fait 0 0%
Déficit Complet < 5ng/ml 0 0%
Déficit Partiel 5 - 10ng/ml 1* 10%
Pas de Déficit 9 90%
Total 10 100%
(*)un enfants a montré un déficit partiel en GH lors de son premier test de stimulation mais quand on a fait un autre test il a eu un pic normal ainsi il est recommandé de faire deux tests de stimulation différents
12. Types de tests de stimulation :
Les tests utilisés sont:
- Le test de stimulation à La L-dopa - Test au glucagon-propanolol
- Test à l'insuline HGI - Test a la clonidine
- Test a l’Avlocardyl-glucagon
Incidents : un malaise hypoglycémique est survenu chez 3 enfants.
En terme des tests de stimulation le test a l’insuline HGI été le plus fréquemment utilisé Avlocardyl-Glucagon chez 2 enfants Glucagon-Propanolol chez 1 enfant et le L-Dopa chez 1 enfant. Seulement deux enfants parmi les 10 ont pu bénéficier de deux tests différents de stimulation de GH
13. Radiologie
Il existe un retard important de l'âge osseux chez tous les patients. L'âge osseux moyen est 8ans et demi avec des extrêmes allant de 3an à 14ans et La différence moyenne âge chronologique – âge osseux est de 2ans.
Age Osseux
Retard d’Age osseux Effectifs Pourcentage
Moins de 1 an 2 20%
Entre 1 et 2 ans 4 40%
Supérieur à 2 ans 4 40%
Total 10 100,0%
Tableau 4 : répartition en fonction du retard de l’âge osseux
Figure 6 : Répartition en fonction du retard de l’Age osseux
14. Traitement
Traitement Effectifs Pourcentage
psychothérapie 5 50% Genotropin Pargine 5 (+ psychothérapie) 3 2 30% 20% Aucun traitement 0 0% Total 10 100%
Tableau 5 : Répartition en fonction du traitement reçu
Discussion,
revue de literature
et actualités
IV. DISCUSSION
1. Définition :
A-Comment la petite taille idiopathique peut être définie ?
Souvent, la petite taille est définie comme étant une taille inferieure a -2DS pour l’âge et le sexe dans une population donnée(4) Cependant une définition si arbitraire est inadéquate pour les enfants de parents de taille grande, normale, ou petite.
Le problème est encore compliqué par de grandes variations dans les taux de maturation, de sorte qu’un enfant peut être petit pour son âge mais pas pour sa maturation osseuse.la définition de la «PETITE TAILLE IDIOPATHIQUE» doit être bien apprécié dans ce contexte
La récente déclaration du consensus de 2007 sur le diagnostic et le traitement des enfants de petite taille idiopathique définit simplement la PTI comme étant : « une taille de -2DS en dessous de la taille moyenne correspondant a l’âge et le sexe d’un groupe de population donné, sans preuve d’anomalie endocrinienne, nutritionnelle, systémique ou chromosomique avec un taux normal de GH stimulée (5) »
Il a était noté que cette définition avait rassemblé aussi les enfants ayant un retard constitutionnel de croissance et de maturation RCCM et ceux avec petite taille familiale PTF. Ceci obscurcit d’importantes différences de diagnostic et de traitement entre les trois entités (PTI, PTF, RCCM).
Un enfant de PTI aura une taille de -2DS pour sa maturation osseuse ainsi que pour la taille parentale moyenne. Un tel enfant aura une taille prédite a l’âge adulte de -2DS et pourra être considéré comme candidat a la thérapie de croissance.
L’enfant de PTF sera également petit pour sa maturation osseuse ainsi que pour son âge mais la taille adulte correspondra a la moyenne de taille parentale, dans de telles familles la petite taille donnera moins de soucis.
L’explication la plus commune en endocrino-pédiatrie clinique pour une petite taille est le RCCM avec une taille normale par rapport a la maturation osseuse et un bon pronostique pour la taille adulte. Ceci indique un counseling et un traitement très différent de celui des enfants de PTI ou de PTF. Contrairement à la classification du consensus qui a inclus le RCCM comme PTI. Or, des recommandations plus spécifiques ont été décrites pour cette entité (5).
Le retard de croissance relatif (consécutif) a la nutrition, très fréquemment décrit dans les communautés riches du a la restriction diététique imposée par la famille ou par l’enfant lui-même, peut être facilement raté dans l’évaluation de l’enfant de petite taille (4,6)
Une telle petite dénutrition et son manque de manifestations cliniques et biologiques peuvent expliquer la taille plus courte des anciennes générations (7). On a trouvé qu’Approximativement la moitié des enfants allemand de PTI étaient des pauvres-mangeurs avec un indice de masse corporelle IMC inferieur a la normale (8)
B- La PTI est-elle une maladie ?
Le dictionnaire médicale définit le terme maladie comme étant : un processus pathologique définit ayant un ensemble caractéristique de signes et de symptômes, il peut affecter le corps entier ou l’une de ses parties, son éthologie pathologie et son pronostique peuvent être connus ou inconnus (9) .
Autrement dit, chez un enfant en bonne sante la petite taille pourra être considérée comme maladie seulement si elle est causée par une pathologie -chose qui justifiera qu’on enlève la description ‘idiopathique’- ou si elle a des effets handicapants démontrables.
C-Quelles sont les anomalies qui doivent être exclues à la démarche diagnostique de la PTI ?
1-Syndromes dysmorphique :
Pour l’évaluation des enfants de petite taille, l’appréciation de l’aspect morphologique est d’une importance particulière puisque la présence d’anomalies physiques associées au retard statural rend la présence d’un syndrome dysmorphique beaucoup plus probable.
Il a était largement admis que le clinicien devra rechercher le syndrome de Turner chez toute fille de petites taille. Cependant, il y’a pas de consensus pour lequel on devra chercher une délétion ou mutation du gêne SHOX chez tout enfant de petite taille malgré que cette anomalie a été identifiée chez 2,5% des enfants de petite taille idiopathique(11)
Un score clinique a été développé récrément pour étudier la probabilité d’une anomalie du gêne SHOX(12), ce qui permet une meilleure sélection des patients pour les testes génétiques.
Les tests sont devenu plus appropries pour le traitement, puisqu’une anomalie du gêne SHOX est approuvée actuellement comme indication pour le traitement par GH aux Etats-Unis et en Europe, basée sur des rapports récents sur son efficacité(11).
De même, il existe certaines indications pour la recherche d’anomalies chromosomiques chez les garçons de petite taille tel que le mosaïsme XY/X(12) mais généralement on ne réalise pas le caryotype chez les garçons que s’il ya un syndrome dysmorphique ou anomalie génitale présente(15).
Il a été rapporté récemment que des mutations hétérozygotes dans le récepteur du peptide natriurétique B (NPR2) peuvent être responsables de petite taille(18), mais cela n’a pas encore été confirmé.
On pourrait aussi envisager des conditions telles que le syndrome 22q11 ou syndrome de Noonan.
Pour plus d’informations sur les tests génétiques dans l’étude de petite taille, on se réfère à une étude récente (19) Cependant, les connaissances scientifiques dans ce domaine restent en évolution continue.
2-Les dysplasies squelettiques :
Même en absence de diagnostiques précis de dysplasies squelettiques (comme l’hypochondroplasie ou haplo insuffisance Shox), une petite taille associée a des proportions anormales du corps devra plutôt être considérée comme forme d’ostéo-chondro-dysplasie que de petite taille idiopathique.
En Europe, la mesure de taille assise est une partie intégrante de l’examen clinique et a partir du rapport taille assise/taille (TA/T) on évalue la proportionnalité, dans certains pays ils ont préparé des références d’âge pour ce rapport(18)
Aux USA c’est le segment inferieur du corps qui est habituellement mesuré. Et le rapport Seg.Sup/Seg.Inf est alors comparé aux références.
On devra noter que les anciennes références liées a l’âge des Rapports TA/T ou Seg.Sup/Seg.Inf ne sont plus appropriées et c’est en rapport avec les modifications de déviations standards de taille totale qui est très influencée par les tendances scientifiques : Actuellement pour un enfant de -2DS une TA/T entre +2 et +2,5DS peut être considérée normale(18). Ce changement des tendances scientifiques est principalement le résultat des changements de la longueur de la jambe, de sorte que le rapport (taille assise/taille) diminue au fur et à mesure que la taille moyenne de la population augmente(19)
Images 5 : les dysplasies squelettiques
3-Petite taille secondaire à un retard de croissance intra utérin :
La définition habituelle de RCIU comprend un poids et/ou une taille
<-2DS par rapport a l’âge gestationnel. Cependant il existe plusieurs références de taille et de poids de naissance par rapport a l’âge gestationnel(22,23) qui sont parfois basée sur un nombre restreint d’enfants et qui sont sensiblement différentes les unes des autres.
Habituellement, l’éthologie de petite taille à la naissance est inconnue. Ainsi, ses enfants ne sont pas très différents a cet égard aux enfants de PTI.
La définition du RCIU implique que la disponibilité fortuite d’informations a propos de la taille de naissance nous permet de décider si un enfant née avec un poids légèrement supérieur a la limite inférieure de la normale sera-t-il couvert par la définition de RCIU ou de PTI : une petite taille a la naissance fera de cet enfant un cas de
4-Maladies systémiques :
Avant que le diagnostique de PTI ne soit posé il n’y aucun consensus orientant vers les maladies de système que nous devrons éliminer dans la prise en charge des enfants de PTI (24).tout dépend des performances du clinicien a établir une histoire de la maladie bien complète un examen clinique minutieux et des bilans biologiques ciblées pour exclure les causes causes connues de petite taille.
Pratiquement En absence d’anomalies dans l’histoire de la maladie et dans l’examen clinique, les bilans biologiques devrons comprendre le bilan de maladie cœliaque (25) maladie de Turner, l’hypothyroïdie, anémie, MICI (26)
Probablement aussi l’acidose rénal chez les enfants de petit âge (27).
Pendant notre étude nous avons constaté que les enfants de PTI montrent des habitudes alimentaires un peu particulières et un IMC relativement bas en rapport avec les normes de la population mais la relation directe de causalité entre ses habitudes alimentaires et la PTI n’est po encore prouvée.
5-Maladies endocrines :
-hypothyroïdie et la maladie de cushing : ces deux pathologies devrons
aussi être éliminées pendant la démarche diagnostique de PTI, le clinicien recherche les signes cliniques de ces désordres mais devant des patients asymptomatiques on envisage le bilan de dépistage de l’hypothyroïdie (T4, TSH) par contre les bilans de dépistage du syndrome de cushing ne sont indiquées qu’en présence de signes d’appelle cliniques.
Déficit en GH :
Le déficit de GH a pour principal symptôme le retard de croissance statural, présent quel que soit la cause et qui peut survenir les premiers mois de la vie. En période néonatale, un ictère prolongé, des hypoglycémies pouvant mettre en jeu le pronostic neurologique peuvent se voir. Elles s’accompagnent de comitialité, de microcéphalie, de micro-pénis, de retard psychomoteur, de cryptorchidie et de syndrome dysmorphiques.
Pendant l’enfance le diagnostic est porté devant des signes cliniques évocateurs : surcharge pondérale à prédominance tronculaire, des extrémités petites, un font bombé, une ensellure nasale marquée. Le retard statural avec vitesse de croissance réduite à 3cm/an et cassure franche de la courbe de croissance. La maturation osseuse est retardée avec un âge osseux situé entre l’âge chronologique et l’âge statural.
Résistance a la GH :
Il s’agit d’une Insensibilité à la GH par anomalie du gène du récepteur à la
GH; syndrome de Laron :
C’ est une maladie congénitale caractérisée par une très petite taille associée à des taux sériques normaux ou élevés d'hormone de croissance (GH) et des taux faibles d'IGF-1 (insulin-likegrowth factor-1) qui n'augmentent pas après administration d'hormone de croissance exogène.
La maladie a été décrite dans plus de 250 cas et est plus fréquente dans les populations juives et méditerranéennes. Elle touche indifféremment les deux sexes.
La croissance intra-utérine et la taille à la naissance sont habituellement normales. La croissance post-natale est ralentie et est généralement disproportionnée ; la taille adulte varie entre -3 et -12 SD. Un retard du développement moteur, dû à une fonte de la masse musculaire, est observé. Les nouveaux nés présentent souvent une hypoglycémie et un micro-pénis. La puberté est souvent retardée. La dysmorphie faciale est courante et consiste en un front haut et proéminent, des orbites peu profondes, une racine du nez hypoplasique et un petit menton. Des cheveux épars peuvent être observés pendant la petite enfance. Une obésité, un retard d'éruption dentaire, une voix aiguë, des os fins, une peau fine et une diminution de la sudation.
2. Epidémiologie :
Quelle est la fréquence de PTI parmi les enfants de petite taille ?
Chez la plupart des enfants de petite taille on ne retrouve pas d’anomalies organiques pouvant être responsable de ce trouble de croissance. la majorité des études indiquent un pourcentage tournant autour de 5% d’enfants chez qui on a retrouvé des anomalies organiques justifiant la petite taille (28,29)
- Dans le « wessexgrowthstudy » ils ont retrouvé 8 enfants présentant une anomalie organique parmi 180 enfants dont la taille était environ 3eme percentile lors d’un dépistage a la rentrée scolaire : soit 4.4%. (30)
- Dans une étude de « l’université d’Oxford » ils ont retrouvé 7 enfants ayant une anomalie organique parmi 260 enfants dont la taille était inferieureà -2DS mesurée à l’âge entre 3ans et 4ans et demi soit 3%. (28)
- Dans le « Utah growthstudy » 25 enfants parmi 555 ont était diagnostiqués atteints de déficit en GH, d’Hypothyroïdie ou de syndrome de Turner soit 4.5% et 53 autres avaient d’autres étiologies connues pour leur petite taille soit 9.5%. (29)
- Dans une étude sur des enfants de petite taille réalisée au même temps dans une clinique de pédiatrie générale et dans un service universitaire de pédiatrie ; on a retrouvé que chez 5% il y’avait une cause organique et que chez 15% on a retrouvé un ATCD de petit poids de
- En contraste avec toutes ces études, « Gimberg et AL » et « Green et AL » ont retrouvé de plus hauts pourcentages d’enfants ayants des causes organiques pour leurs retards de croissance : respectivement : 23.7% (66 parmi 278) et 40% (79 parmi 198) (32)
Donc on estime qu’approximativement 80% des enfants de petite taille présentés à l’étude clinique n’ont pas d’ATCD de petite taille à la naissance ni de pathologie détectée pouvant être responsable de leur petite taille, ainsi ils sont étiquetés : enfants de petite taille idiopathique. (33)