HAL Id: dumas-01781843
https://dumas.ccsd.cnrs.fr/dumas-01781843
Submitted on 30 Apr 2018HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Prescription de médicaments à risque de chutes, quel
impact sur les patients hospitalisés ? Analyse des chutes
au CHU Grenoble-Alpes
Thomas Gailland
To cite this version:
Thomas Gailland. Prescription de médicaments à risque de chutes, quel impact sur les patients hospitalisés ? Analyse des chutes au CHU Grenoble-Alpes. Sciences pharmaceutiques. 2017. �dumas-01781843�
AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le
jury de soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il n’a pas été réévalué depuis la date de soutenance.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement
lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact au SID de Grenoble :
bump-theses@univ-grenoble-alpes.fr
LIENS
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
UNIVERSITÉ GRENOBLE ALPES
FACULTÉ DE PHARMACIE DE GRENOBLE
Année 2016-2017
N°
PRESCRIPTION DE MEDICAMENTS A RISQUE DE CHUTES,
QUEL IMPACT SUR LES PATIENTS HOSPITALISES ?
ANALYSE DES CHUTES AU CHU GRENOBLE-‐ALPES
MÉMOIRE DU DIPLÔME D’ÉTUDES SPÉCIALISÉES DE
PHARMACIE HOSPITALIERE - PRATIQUE ET RECHERCHE
Conformément aux dispositions du décret N° 90-810 du 10 septembre 1990, tient
lieu de
THÈSE
PRÉSENTÉE POUR L’OBTENTION DU TITRE DE DOCTEUR EN PHARMACIE
DIPLÔME D’ÉTAT
THOMAS GAILLAND
THÈSE SOUTENUE PUBLIQUEMENT À LA FACULTÉ DE PHARMACIE DE
GRENOBLE
Le : 26/04/2017
DEVANT LE JURY COMPOSÉ DE
Président du jury :
M. Le Professeur Christophe Ribuot
Membres :
Mme. Le Dr Lepelley Marion (directrice de thèse)
Mme. Le Maitre de Conférence Mallaret Marie-Reine
Mme. Le Dr Bioteau Catherine
Mme. Le Maitre de Conférence Mouchoux Christelle
La Faculté de Pharmacie de Grenoble n’entend donner aucune approbation ni improbation aux opinions émises dans les thèses ; ces opinions sont considérées comme propres à leurs auteurs.
Table des matières
Liste des figures ... 6
Liste des tableaux ... 6
Introduction ... 9
Objectifs ... 25
Matériels et méthodes ... 26
I. Extraction des données ... 26
II. Documentation des signalements de chute ... 27
III. Analyse des données ... 30
Résultats ... 31
I. Descriptif de la population ... 32
A. Caractéristiques démographiques ... 32
B. Antécédents médicaux des patients ... 33
C. Chutes répétées ... 34
D. Présence d’anticoagulants et antiagrégants plaquettaires ... 34
E. Complications de la chute ... 34
F. Médicaments à risque de chute ... 35
II. Analyse statistique ... 37
A. Impact de l’introduction récente de médicament à risque de chute (MARC) ... 37
B. Chutes graves ... 38
C. Analyse ciblée par catégorie d’âge ... 39
Discussion ... 45
Conclusion ... Erreur ! Signet non défini. Bibliographie ... 54
Annexes ... 66
Liste des figures
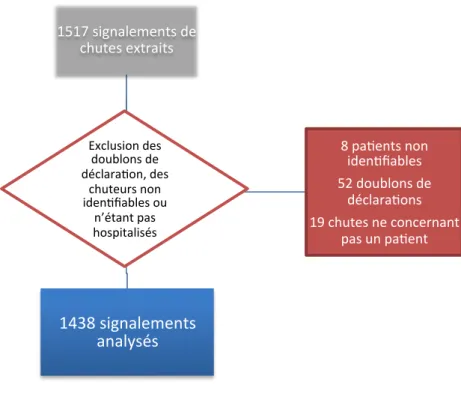
Figure 1. Flow chart des chutes incluses dans l'étude ... 32
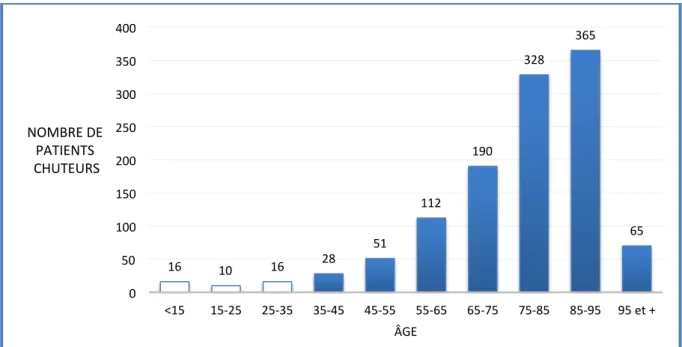
Figure 2. Répartition des patients chuteurs par classe d'âge (N = 1181) ... 33
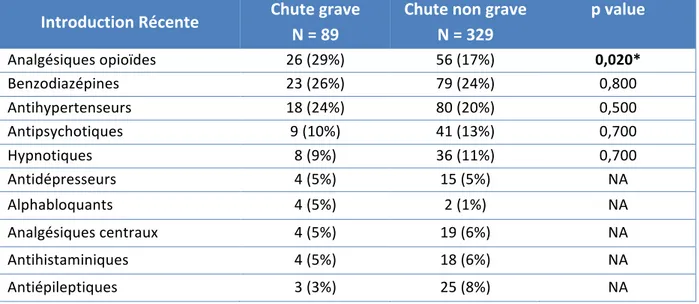
Figure 3. Répartition en pourcentage des classes médicamenteuses introduites récemment avant la chute et effectifs correspondants (N = 418) ... 36
Liste des tableaux
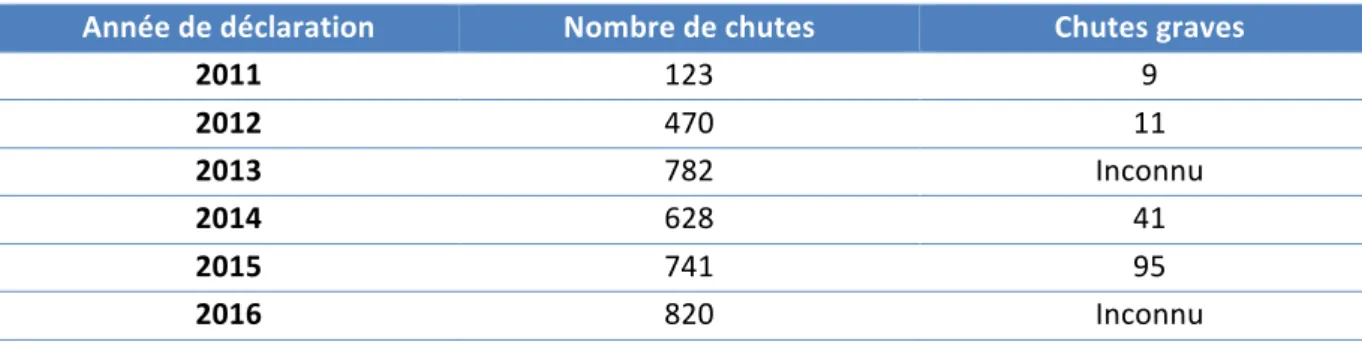
Tableau 1 : Classe médicamenteuse et augmentation du risque de chute : données de la littérature 22 Tableau 2. Evolution des signalements de chute au CHU de Grenoble-‐Alpes depuis la mise en place du dispositif de signalement ... 31Tableau 3. Antécédents médicaux des patients chuteurs (N = 1181) ... 33
Tableau 4. Patients multi chuteurs (N = 1181) ... 34
Tableau 5. Traitement par antiagrégant plaquettaire et/ou anticoagulant lors de la chute (N = 1438) ... 34
Tableau 6. Complications des chutes (N = 1438) ... 35
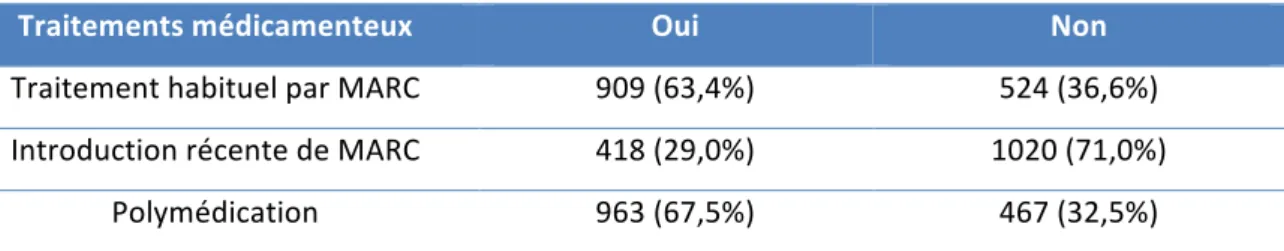
Tableau 7. Prescription médicamenteuse en cas de chute (N = 1438) ... 35
Tableau 8. Répartition des classes médicamenteuses à risque introduites récemment (N = 418) ... 36
Tableau 9. Caractéristiques des chutes en fonction de l'introduction récente d'un MARC (N = 1438) 38 Tableau 10. Caractéristiques des chutes en fonction de leur gravité (N = 1438) ... 38
Tableau 11. Classes de MARC introduits récemment en fonction de la gravité (N = 418) ... 39
Tableau 12. Caractéristiques des chutes en pédiatrie (N = 16) ... 40
Tableau 13 : Chutes chez les adultes (N = 336) ... 41
Tableau 14 : Chutes chez les sujets de plus de 65 ans (N = 1086) ... 42
Tableau 15. Répartition des chutes par classes d'âge (pourcentage par rapport à l'effectif de la classe d'âge) ... 43
Remerciements
M. Christophe Ribuot, je vous fais part de ma gratitude pour avoir accepté la présidence de mon jury de thèse. Je tiens également à vous remercier pour tous vos enseignements à la faculté.
Mlle Marion Lepelley, je tiens tout particulièrement à te dire merci pour tout ce que tu m’as apporté pendant mon stage en Pharmacovigilance et tout au long de la réalisation de ce travail de thèse. Ta patience, ta disponibilité et ton sourire ont rendus ce parcours bien plus facile.
Mme Marie-‐Reine Mallaret, merci d'avoir accepté de juger ce travail et d'apporter votre expertise de la gestion du risque.
Mme Catherine Bioteau, merci de votre intérét pour ce travail et pour avoir accepté de faire partie du jury de soutenance.
Mme Christelle Mouchoux, merci de votre enthousiasme et de votre disponibilité dans l'analyse et l'évaluation de ce travail.
Aux équipes avec qui j'ai pu travailler pendant ces années d'internat :
A l'équipe de la Pharmacie du CHAI de Saint Egreve, car je n'aurais pas pu mieux démarrer mon internat.
A tous les pharmaciens du CHU de Grenoble pour leur aide durant cet internat.
A l'équipe des assistants du CHU de Saint Pierre de la Réunion pour leur coaching et leur amitié.
A Claire, pour tout ce que tu m'apportes au quotidien, tout ce qu'on partage... Et pour ce qui reste à venir !
A toute ma famille pour leur aide, leur soutien et leur amour depuis toujours. J'ai de la chance de vous avoir.
Cette thèse est pour vous.
A mes amis, de pharma et d'avant, pour le lot de souvenirs heureux que ces quelques années ont apporté.
A ceux du lycée, parce que nos vies changent mais nous un peu moins ! (Oliv', Pierrot, Alex, Tildoune, Pié, Agathe, Flo pour ne citer que vous)
Aux Pharmas Grenoble pour ces années étudiantes bien remplies..Anne-‐So, Doudou, Bastoun, Xav, Laura, et tous les autres...
A toutes les belles rencontres de l'internat ! (mention spéciale au team des "Lyonnais"!)
A Gwendal, Pié, Thib, Alex, Pierrot pour ce qu'on a pu partager autour de notre passion pour la Montagne durant les dernières années (des reveils à pas d'heure, des galères, des buts, mais surtout des moments magnifiques et hors de tout...)
Introduction
L’Organisation Mondiale de la Santé définit une chute comme un événement à l’issue duquel une personne se retrouve, par inadvertance, sur le sol ou toute autre surface située à un niveau inférieur à celui où elle se trouvait précédemment. (1) Au niveau mondial, les chutes représentent un problème majeur de santé publique.
En effet, les chutes peuvent entrainer le recours à des soins médicaux, une hospitalisation, voire le décès. Les chutes, de tout type et toutes populations confondus, constituent la deuxième cause de décès par traumatisme involontaire, après les traumatismes liés aux accidents de la route. (1) L’OMS estime au niveau mondial que 424 000 chutes mortelles ont lieu chaque année. De la même manière, annuellement, 37,3 millions de chutes sont suffisamment graves pour nécessiter des soins médicaux. Concrètement, la plupart des chutes sont sans gravité ni complication. Cependant, aux Etats-‐Unis, chez le sujet âgé, il est estimé qu'une chute sur cinq est grave, entrainant une fracture ou un traumatisme important. (2,3)
L’évolution de ces chutes semble en constante augmentation. En effet, aux Etats Unis, le nombre de chutes accidentelles chez les plus de 65 ans est passé de 43/100 000 en 2005 à 59/100 000 en 2014. (4)
Les causes physiques de la perte d’équilibre conduisant à la chute sont diverses. Une étude canadienne s’est intéressée aux différentes situations ayant amené une chute, via des patients âgés enregistrés sur support vidéo. Il ressort de cette étude que, dans la plupart des cas (41%), un décalage du centre de gravité pendant la marche est à l’origine de la chute. La personne a pu également trébucher, se heurter à un obstacle ou perdre son point d'appui (canne ou autre). Trois activités sont par ailleurs associées à un risque de chute élevé : la marche (24% des chutes), la station debout (13%) et l’action de s’asseoir (12%). (5)
Dans une optique de prévention, le Center for Disease Control (CDC) américain a consacré sur son site internet de nombreuses rubriques sur les chutes chez la personne âgée qui présentent des aides et solutions pour prévenir efficacement ou éviter la récidive de chutes :
https://www.cdc.gov/homeandrecreationalsafety/falls/index.html. Il est notamment estimé qu’un patient âgé meure toutes les 20 minutes d’une chute aux Etats-‐Unis, soit 74 personnes par jour. (6)
En France métropolitaine, les chutes constituent la première cause de mort par accident de la vie courante avec 6 400 décès (soit 1,2% de la mortalité générale) en 2013, devant les accidents de la route qui correspondent à environ 3000 décès. (7,8) Ces décès consécutifs à un chute sont en augmentation, avec environ 5 500 décès recensés en 2008.(9)
Cependant, il semblerait que ce nombre recueilli soit très inférieur à la réalité. En effet, ces décès sont uniquement ceux qui ont été renseignés comme directement liés à la chute. Les complications plus tardives (fracture du fémur puis complications hémorragiques, traumatismes crâniens et hématomes intra cérébraux...) semblent augmenter ce chiffre à 9 000 (9) voire 12 000 décès annuels (non documentés officiellement) liés aux chutes. (10)
La prise en charge des patients admis pour chute représente environ 80 000 séjours hospitaliers par an à l’échelle de la France. (11) Les personnes âgées, c’est-‐à-‐dire de plus de 65 ans, sont la population la plus à risque de chutes. Pour cette catégorie d’âge, les chutes représentent 84% des accidents de la vie courante. (12) Il est estimé par l'Insee qu'en 2050 en France, un tiers de la population aura plus de 60 ans. (13) On peut donc s'attendre à un nombre croissant de chutes au niveau national.
Fort de ce constat, de nombreuses recommandations ont été rédigées au niveau national afin de mettre en place une véritable démarche d’évaluation du risque, de prévention et de prise en
charge des patients chuteurs. (14,15) Voici quelques recommandations françaises récentes concernant les chutes :
Société Française de Documentation et de Recherche en Médecine Générale (SFDRMG)/Haute Autorité de Santé (HAS) 2005 : Recommandations axées sur la prévention des chutes, avec une aide au repérage du risque de chute. Elles fournissent également des éléments quant à la prévention primaire et secondaire du risque de chute et les moyens de mise en œuvre. Proposition d'un arbre décisionnel pour la prise en charge des patients pour qui le risque de chute est envisagé.
HAS 2009 : Outils de prévention et de prise en charge des chutes répétées. C'est un complément des recommandations de 2005, ciblant l'aspect récidivant des chutes en particulier. Il détaille ainsi les interventions possibles pour réduire la survenue de récidives de chutes.
HAS 2013 : Référentiel d'évaluation du risque et de prévention des chutes chez le sujet âgé autonome. Il apporte des compléments et des mises à jour bibliographiques concernant les recommandations de 2005. Il discute plus particulièrement le cas des patients âgés autonomes à domicile.
En reflet de ces textes, montrant une préoccupation grandissante pour ce problème de santé publique, les chutes mortelles sont en recul par rapport aux années 1980 : diminution de 12 200 chutes mortelles en 1980 à 6400 en 2013 en France. (8)
Un certain nombre de mesures préventives ou de prophylaxie secondaire ont montré la preuve de leur efficacité contre les chutes. (16) Un grand nombre de recommandations pour la prévention des chutes sont détaillées dans le texte de l’HAS parues en 2005. (14)
D’une façon générale, il est explicité dans ces textes que les programmes de réadaptation et de rééducation ont montré un bénéfice fort pour prévenir les chutes futures. Un grand nombre d’actions ciblées sur l’environnement et les facteurs extrinsèques du patient peuvent également compléter cette prévention, par exemple la mise en place d’un chaussage adapté. (17) Un autre exemple de mesure simple est l’arrêt des doubles tâches, avec un risque de chute diminué si le patient prend pour habitude de ne pas parler et marcher en même temps (« stop talking when walking »). (18)
La chute est un événement survenant généralement par la conjonction de plusieurs facteurs liés à la physiologie du patient : altération de la vue, des systèmes de l’équilibre, de l’intégrité musculo-‐ squelettique, du système cardio-‐vasculaire (hypotension), etc. (11)
Dans cette introduction, nous présentons une revue de la littérature sur les facteurs de risque de chute identifiés, en particulier médicamenteux.
Facteurs de risques généraux
Les différents déterminants pouvant accroitre le risque de chute sont désormais bien documentés.
Age
L’âge avancé est un facteur avéré de chute. (1) Cependant, le réel déterminant du risque de chute chez les patients âgé est l'état de santé général. Par exemple, il n'existe pas de risque majoré chez les patients de plus de 85 ans en parfaite santé par rapport à des patients plus jeunes. (19)
Le phénomène de vieillissement de la population ne concerne pas uniquement la France, c’est en effet un phénomène planétaire, avec une population de plus de 60 ans qui augmente plus rapidement que n’importe quelle autre tranche d’âge. (20)
Une revue de la littérature évalue à 27% (IC 95% 19-‐36%) le risque de chuter au moins une fois par an pour une personne de plus de 65 ans n’ayant jamais chuté (source 21 ?). Une autre étude estime qu’après 65 ans, une personne sur trois est victime d’au moins une chute par année. A partir de 75 ans, c’est une personne sur deux qui est victime d’au moins une chute par an. (21,22)
La surestimation de ses capacités physiques par le patient est un élément conduisant à un nombre non négligeable de chutes. (23)
Poids
Le poids est également un élément pouvant participer à la survenue des chutes. Le risque de chute fait une courbe en U en fonction du poids des patients. La maigreur pour les moins de 40 ans uniquement, et l’obésité sont des facteurs de risque avérés de chute. (24)
Sexe
La prévalence de chutes est également de façon générale plus forte chez les femmes que les hommes. (25,26)
Récidive de chutes
Les chutes répétées sont fréquentes, et concernent 50% des chuteurs. Elles touchent surtout les patients âgés. L’HAS a émis des recommandations sur ce thème préoccupant et relativement peu documenté. (15) Une étude menée aux Pays-‐Bas pendant 5 ans montre une prévalence de 25% de récidives de chute chez les plus de 65 ans. (27) Les patients de plus de 65 ans ayant un antécédent de chute sur l’année précédente ont un risque de chuter à nouveau entre 2,3 et 2,8 fois plus important. (28)
Déficits et handicaps
Il semble exister une corrélation solide entre déficits ou handicaps du patient, tant sensoriels que moteurs, et risque de chutes. Une méta-‐analyse de 27 études met en évidence que les sujets âgés présentant des déficits cognitifs, même mineurs, sont à risque majoré de chutes : OR = 1,44 (IC 95% 1,20 -‐ 1,73). (29)
Concernant les déficits sensoriels, l’étude EPIDOS rapporte un risque majoré de chute pour les patients ayant une acuité visuelle réduite : RR = 2,0 pour une baisse d’acuité de 2/10 (IC 95% 1,1-‐3,7). (30) De façon évidente, les poly-‐déficiences favorisent également grandement le risque de chutes. (31)
Hospitalisation et institutionnalisation
Un contexte d’institutionnalisation ou d’hospitalisation peut multiplier le risque de chute jusqu’à un facteur 3. (32) Ce risque augmenté semble être la résultante d'une plus grande inactivité, ainsi que d'un nombre majoré de traitement médicamenteux.
Facteurs de risque médicamenteux
Outre ces facteurs de risques, il est désormais bien établi que les traitements médicamenteux peuvent jouer un rôle important dans la survenue ou l’aggravation de chutes. (14,33) Une analyse des données bibliographiques concernant l’impact médicamenteux sur les chutes a ici été réalisée. Ces données sont synthétisées dans le tableau 1.
Polymédication
La polymédication est définie, selon l’OMS, comme "l'administration de nombreux médicaments de façon simultanée ou l'administration d'un nombre excessif de médicaments". (34) Cette définition est relativement généraliste, et le seuil concret fixé dans la plupart des études est de 5 médicaments
prescrits simultanément. La présence d’une polymédication est un facteur de risque de chute désormais reconnu. (35–40)
La polymédication est une situation qui devient de plus en plus fréquente, avec notamment une forte hausse aux Etats-‐Unis chez la personne âgée : entre 1990 et 2000, 6,7 à 18,7% des personnes âgées ont plus de 4 médicaments co-‐prescrits. (41) C’est un facteur prédictif de la durée des séjours hospitaliers, de la mortalité et de la réadmission hospitalières. (42–44) Une étude de cohorte rapporte également une augmentation de la mortalité chez les patients ayant une polymédication excessive, c’est-‐à-‐dire avec plus de 10 médicaments co-‐prescrits. (45)
Sur ce point, la HAS a émis des recommandations en 2013, « Prescription médicamenteuse chez le sujet âgé », afin de mieux maitriser le risque iatrogène. Il est en effet conseillé de rechercher chez tout patient âgé un certain nombre de facteurs de risque, dont une polymédication comportant des hypotenseurs ou psychotropes.
Le risque spécifique lié aux différentes classes pharmacologiques a également été étudié. Dans la littérature, on retrouve en effet de nombreuses études quantifiant les odds ratio (OR) entre prescription d’une classe pharmacologique et risque de chute.
Médicaments du système nerveux
Les psychotropes sont d’une façon globale les médicaments le plus souvent associés à un risque accru de chutes. Leurs effets sur l’état de conscience et sur la vigilance sont incriminés. (46) Ainsi, la prise de psychotropes en général est significativement associée à un risque de chute : OR = 1,78 (IC 95% 1,57-‐2,01). (47,48)
Les médicaments détaillés ci-‐dessous sont également retrouvés comme favorisant la survenue de fractures traumatiques, qui représente un marqueur indirect de chute. (49–51)
Benzodiazépines
La classe pharmacologique des benzodiazépines est souvent étudiée dans les chutes iatrogènes, de par son fort volume de prescription, chez des profils de patients très différents. Cette classe est en effet considérée comme la principale cause de chutes iatrogènes.
Dans la population française, la prévalence annuelle d'exposition à une benzodiazépine ou apparenté s'élève à 15%. Cette prévalence augmente avec l'âge, et concerne plus les femmes. Il est estimé qu'un tiers des femmes de plus de 65 ans consomment une benzodiazépine anxiolytique de façon régulière. (52) Les benzodiazépines hypnotiques et apparentés sont présentées dans la classe des "Hypnotiques".
Leur prescription expose à un risque accru de chute de 39 à 48% en fonction des études. (47,53) La méta analyse de Bloch et al. retrouve une association significative entre prise de benzodiazépine et chute : OR = 1,39 (IC 95% 1,24-‐1,54). (47)
Ceci s’explique par la nature même de leurs propriétés thérapeutiques : -‐ action sédative et hypnotique : diminution de l’état de conscience, confusion -‐ action myorelaxante : faiblesse musculaire
-‐ action anxiolytique : effet désinhibiteur, prise de risque accrue
Les personnes âgées sont plus vulnérables aux effets des benzodiazépines (confusion, désorientation, équilibre perturbé).
Hypnotiques
Les hypnotiques sont une classe hétérogène sur le plan chimique et pharmacologique car ils comportent notamment des benzodiazépines, des dérivés de la mélatonine… Ces médicaments sont fréquemment responsables de chutes. En effet, leur prise le soir induit une somnolence et une confusion accrues, propices à favoriser des chutes. Il existe un risque de chute accru sous hypnotiques : OR = 1,47 (IC 95% 1,35–1,62). (54) La méta analyse de Bloch et al. retrouve un OR augmenté à 1,54 (IC 95% 1,40-‐1,69). (47)
Cependant il faut garder à l’esprit que l’insomnie est également un facteur de risque de chute : OR = 1,52 (IC 95% 1,38-‐1,66). (55)
De la même façon, la nocturie est un événement particulièrement à risque de chute. Il est admis que 16% des patients ayant des nocturies ont déjà chuté lors des déplacements nocturnes. (56–58) Les apparentés aux benzodiazépines, zolpidem et zopiclone, sont les plus largement prescrits. (52) De part leurs propriétés pharmacocinétiques (Tmax court) (59), la chute peut survenir rapidement après leur introduction.
Antipsychotiques
Les antipsychotiques sont bien connus pour leur fort risque de chute. Leur action a une composante sédative, qui explique en grande partie leur implication dans les chutes. Cette composante s'explique par le blocage du système dopaminergique mésocortical exercé par les neuroleptiques. (60) Il existe un risque majoré de chutes sous neuroleptiques : OR = 1,59 (IC 95% 1,37-‐1,83). (54) La méta-‐analyse de Bloch et al. retrouve un OR augmenté à 1,50 (IC 95% = 1,32-‐1,71). (47)
La durée de traitement, à partir de 3 mois, pourrait accroitre le risque de chute. (61) Or cela concerne une grande partie des patients sous antipsychotiques car il s’agit d’un traitement au long cours dans la majorité des cas.
Il existe deux grandes catégories parmi les antipsychotiques : atypiques et typiques (ou classiques). Il ne semble pas exister de différence significative entre les différents antipsychotiques atypiques concernant l’induction de chutes. (62)
Antidépresseurs
Concernant les antidépresseurs, il existe un biais important car un état dépressif est un facteur de risque de chute suspecté. (63,64) La plupart des études concernent donc des patients diagnostiqués et traités pour un syndrome dépressif. Il est donc difficile d’établir le rôle des traitements ou de la pathologie. (65–68)
Il existe cependant des données mettant en lumière le risque accru de chutes sous ces traitements : OR augmenté à 1,36 (IC 95% IC 1,13-‐1,76). (54) La méta-‐analyse de Bloch et al. retrouve un OR augmenté à 1,59 (IC 95% 1,46-‐1,73). (47)
Le risque de chute serait comparable entre les différentes classes d’antidépresseurs. (69) Ce risque pourrait être dû aux effets indésirables de ces traitements, tels que l’hypotension orthostatique ou la composante sédative de certains antidépresseurs.(70)
Antiépileptiques
A l’instar des antidépresseurs, un important biais existe avec les antiépileptiques. En effet, il parait évident que les pathologies épileptiques peuvent entrainer un grand nombre de chute. Différentes études rapportent un risque accru de chute, en dehors de crises épileptiques. (71–73) Par exemple, le pérampanel, antiépileptique commercialisé depuis 2012, semble accroitre le risque de chutes de façon importante. (71,73–75)
Une méta-‐analyse récente rapporte un risque de chutes multiplié par deux lors d'un traitement antiépileptique en général : OR = 1,88 (IC 95% 1,83 – 3,92). (76)
Cependant, le lien semble ténu concernant beaucoup d’autres molécules plus anciennes, et des études négatives à ce sujet existent. (77)
Médicaments de la douleur
La douleur est un état pouvant augmenter le risque de chute des patients. (78) Cependant, les traitements utilisés pour la soulager ont aussi des effets pouvant majorer la survenue de chutes.
Analgésiques opioïdes
Les opioïdes peuvent favoriser la survenue de chutes par plusieurs mécanismes : abaissement du niveau de vigilance, ralentissement psychomoteur, hallucinations acoustico-‐verbales et visuelles… Il
existe en effet une plus grande survenue de fracture de hanche chez les patients de plus de 65 ans traités par opioïdes : OR = 1,56 (IC 95% 1,34-‐1,82). (51)
D'autres études rapportent également un risque accru de chutes avec les opioïdes : OR 1,68 (IC 95% 1,39–2,03) (79,80). Cependant leurs résultats ne sont pas tous homogènes, et certains ne mettent pas en évidence de différence concernant les chutes : OR 1,02 (IC 95% 0,79–1,31). (81)
Analgésiques centraux
Cette classe d’antalgique comporte principalement le néfopam, utilisé en France mais peu prescrit dans d’autres pays. Ce traitement, dont les effets antalgiques sont assez peu documentés par des études de grande ampleur (82), n’a pas d’influence connue sur le risque de chute. Cependant, son action centrale nous porte à croire qu’il pourrait avoir un rôle sur la vigilance, et donc indirectement sur les chutes.
Anticholinestérasiques
Cette classe pharmacologique, ayant un intérêt très limité voire nul dans les démences (83), est associée à un large panel d'effets indésirables, dont des chutes. Pharmacologiquement, ceci s’explique par la survenue de bradycardie et de syncopes. (84,85)
Cependant, le lien semble faible, avec des résultats contradictoires : une étude aurait montré un effet protecteur des inhibiteurs de l'acétylcholine estérase contre la chute. (86)
Médicaments du système cardiovasculaires
La deuxième classe de médicaments très fortement impliquée dans la survenue de chutes concerne les médicaments de la sphère cardio-‐vasculaire.
En effet, les principes actifs modifiant les paramètres hémodynamiques peuvent créer une hypotension transitoire, qui est un facteur précipitant important dans les chutes. Ces hypotensions,
qu’elles soient orthostatiques ou non, induisent une hypoperfusion cérébrale, conduisant à une baisse de conscience, et pouvant aboutir à une chute.
Les chutes nocturnes dues à l’hypoperfusion cérébrale présentent une particularité. En effet, durant le cycle nycthéméral, il existe une chute de pression artérielle débutant vers 19h, pour atteindre son maximum vers 3h du matin. Cette baisse représente 10 à 20% de la pression artérielle systolique. (87) La nuit favorise ainsi l’hypotension orthostatique.
Antiarythmiques
Il existe peu de données sur chutes et médicaments antiarythmiques. Cependant, il existe un biais lié à la pathologie, étant donné que les troubles du rythme sont responsables de chutes (88).
Il semble que la digoxine en particulier puisse être liée à un risque de chute accru : OR = 1,22 (IC95% 1,05-‐1,42). (89)
Antihypertenseurs
L’utilisation des médicaments antihypertenseurs et leur implication dans l’augmentation du risque de chute est controversée. En effet, certaines études rapportent un sur-‐risque concernant certaines classes thérapeutiques d’antihypertenseurs et d’autres pas. (54,90)
La méta analyse de Woolcott de 2009 rapporte un OR faible, mais significatif : 1,24 (IC 95% 1,01-‐ 1,50). (54) Une étude américaine sur la base de données de Medicare rapporte une association entre l’initiation d’un antihypertenseur (dans les 15 j) et la survenue d’une chute grave : OR = 1,36 (IC 95% 1,19-‐1,55) ; ou l’ajout d’une nouvelle classe de médicament antihypertenseur à un autre antihypertenseur déjà présent : OR = 1,16 (IC 95% 1,10-‐1,23). Une autre étude relativement robuste a mis en évidence une association positive entre antihypertenseurs et chutes. (91) Cet effet semble s’estomper après un délai de 15 jours suivant l’initiation ou l’ajout d’un antihypertenseur. (92)
La famille des diurétiques thiazidiques a été étudiée spécifiquement dans une étude au Royaume-‐ Uni, mettant en avant une association modeste mais significative entre chutes et traitement par thiazidique : OR = 1,25 (IC 95% 1,15-‐1,36). (93)
Une autre méta-‐analyse s’est intéressée à ce risque, sans pouvoir déterminer d’association avec les classes pharmacologiques étudiées : diurétiques thiazidiques, inhibiteurs de l’enzyme de conversion (IEC), antagonistes des canaux calciques, bétabloquants, antagonistes des récepteurs à l’angiotensine II (ARAII). (94)
Les antihypertenseurs sont donc une famille hétérogène en terme de risque de chutes, avec des classes pharmacologiques plus à risque que d’autres.
Médicaments urologiques Alphabloquants
Concernant les antagonistes des récepteurs alpha adrénergiques, il existe un lien faible, mais significatif concernant l’augmentation du risque de chutes : OR = 1,14 (IC 95% 1,07-‐1,21) notamment lors du premier mois de traitement. (95,96)
Ce risque s’explique par la survenue d’hypotensions orthostatiques provoquées par cette classe pharmacologique. (97)
Médicaments hypoglycémiants
L’hypoglycémie peut conduire dans certains cas à la chute du patient. (98,99) Cette étiologie est facilement décelable, par mesure d’une glycémie capillaire. Plusieurs médicaments antidiabétiques peuvent être responsables de l’hypoglycémie : insuline(s), sulfamides hypoglycémiants, répaglinide. Cependant, aucune étude ne rapporte un risque évident de chute lié à une hypoglycémie iatrogène issue de ces traitements. (100)
Médicaments antihistaminiques H1 sédatifs
Les antihistaminiques H1 sont prescrits dans plusieurs indications : allergie, anxiété, insomnie, mal des transports. Les médicaments de 1ère génération possèdent un effet sédatif via l’action
antagoniste au niveau des récepteurs cérébraux à l’histamine H1. L’activité anticholinergique potentialiserait l’effet sédatif de certaines molécules. En outre, certains médicaments ont aussi un effet adrénolytique, notamment les dérivés de phénothiazine, responsable d’hypotension orthostatique. (101)
Ces traitements exposent à un risque de confusion mentale et donc inévitablement de chute, cependant il n'existe pas de données scientifiques publiées à ce sujet.
Tableau 1 : Classes médicamenteuses et augmentation du risque de chute : données de la littérature
Classe médicamenteuse OR (IC 95%) Références bibliographiques
Médicaments du système nerveux
Benzodiazépines 1,48 (1,23-‐1,77) 1,41 (1,20-‐1,71) 1,39 (1,24-‐1,54)
Leipzig 1999 Woolcott 2009
Bloch 2011 Hypnotiques 1,54 (1,40-‐1,70) 1,54 (1,40-‐1,69) Leipzig 1999 Bloch 2011 Antipsychotiques 1,50 (1,25-‐1,79) 1,50 (1,32-‐1,71) Leipzig 1999 Bloch 2011
Antidépresseurs 1,66 (1,41-‐1,95) 1,36 (1,13-‐1,76) 1,59 (1,46-‐1,73) Leipzig 1999 Woolcott 2009 Bloch 2011 Antiépileptiques 1,88 (1,02-‐3,49) Deandrea 2010
Analgésiques opioïdes 1,38 (1,23-‐1,56) Bloch 2011
Analgésiques centraux 1,09 (0,88-‐1,34) Leipzig 1999
Anticholinestérasiques Pas d'effet démontré -‐
Médicaments du système cardiovasculaire
Antiarythmiques Classe Ia 1,59 (1,02-‐2,48) Digoxine 1,22 (1,05-‐1,42) Leipzig 1999 Antihypertenseurs 1,25 (1,06–1,48) 1,26 (1,08-‐1,46) Deandrea 2010 Woolcott 2009 Autres classes médicamenteuses
Alphabloquants 1,14 (1,07-‐1,21) Welk 2015
Hypoglycémiants Pas d'effet démontré -‐
Anti histaminiques H1 Pas d'effet démontré -‐
Médicaments de l’hémostase et gravité de la chute
Le risque hémorragique est augmenté chez les patients chuteurs traités par anticoagulants (héparines, antivitamines K (AVK), anticoagulants oraux directs) et antiagrégants plaquettaires (clopidogrel, aspirine…).
Par conséquent, ces médicaments influant sur l’hémostase peuvent être des facteurs de gravité d’une chute. Par le biais d’une majoration des complications hémorragiques résultant de la chute, ces médicaments peuvent conduire notamment à une incidence plus élevée d’hémorragies intracrâniennes. (102)
La valeur de l’INR semble avoir un impact sur les complications hémorragiques. (103,104) Cependant il existe également des données ne rapportant pas de risque majoré concernant la gravité des accidents hémorragiques sous anticoagulants. (105)
En termes épidémiologiques, les complications hémorragiques des AVK représentent la première cause d’hospitalisation pour effet indésirable grave, responsable notamment de 4 000 à 5 000 décès par an. (106)
La connaissance de ces complications a induit un phénomène d’ « underuse » de ces traitements, qui se définit depuis 1992 comme l’omission d’un médicament indiqué pour le traitement ou la prévention d’une pathologie ou condition. Actuellement, en France, ce phénomène existe dans la prescription des anticoagulants. (107) En effet, il est estimé qu’entre 23 et 65% des patients souffrant d’arythmie complète par fibrillation auriculaire (ACFA) ne sont pas traités par anticoagulants alors qu’ils ne présentent pas de contre-‐indication. (108) Ceci s’explique par une crainte importante d’événements hémorragiques, surtout chez les personnes âgées et fragiles, notamment via des chutes traumatiques.
Les antiagrégants plaquettaires sont communément considérés comme moins à risque de complications hémorragiques. Ils ont d’ailleurs longtemps été préconisés en cas de contre-‐indication
aux AVK dans la fibrillation auriculaire, pour cause de chutes à répétition par exemple. Ce n’est plus le cas actuellement, il semblerait que leur potentiel hémorragique soit similaire à celui des AVK. (109–111) Le risque hémorragique semble comparable entre aspirine et clopidogrel. (112) Il est également connu qu’une double antiagrégation plaquettaire (aspirine et clopidogrel) ou l’association d’un anticoagulant et d’un antiagrégant plaquettaire majore le risque hémorragique. (113,114)
Notion d’introduction récente
Il existe à l’heure actuelle assez peu de données publiées dans la littérature investiguant le rôle de l’introduction récente d’un traitement et la survenue de chute. Or, en pharmacovigilance, le critère chronologique est primordial dans le calcul de l’imputabilité d’un médicament quant à la survenue d’un effet indésirable. Il est donc important de considérer la séquence temporelle entre l’introduction du médicament et la survenue de chute, comme élément causal ou non de la chute. Quelques études publiées semblent être en faveur d’un risque très accru lorsque le médicament est prescrit depuis peu de temps. Deux études rapportent un risque de chute augmenté dans les 24h suivant l’introduction d’une benzodiazépine. (115,116) Une autre étude allemande basée sur le réseau de pharmacovigilance a étudié les chutes survenant en médecine communautaire dans le mois suivant l'introduction d'un médicament à risque : seuls 6,4% des chutes survenaient dans le mois suivant la première prescription de médicaments à risque de chute. (117)
Objectifs
S'inscrivant dans une démarche d'évaluation et de maitrise des effets indésirables médicamenteux en cours d’hospitalisation, cette étude a pour but de dresser un état des lieux des prescriptions médicamenteuses à risque de chute chez des patients ayant présenté une chute lors de leur séjour hospitalier au CHU Grenoble-‐Alpes.
A travers cette étude rétrospective, nous nous sommes particulièrement focalisés sur l’introduction de médicaments à risque de chute dans les 3 jours avant la chute, ainsi que leur impact par rapport aux autres facteurs de risques. Dans un second temps, nous avons ciblé plus en détail l'impact des médicaments nouvellement prescrits sur gravité des chutes.
Matériels et méthodes
Au cours de ce travail, nous avons effectué une analyse rétrospective des prescriptions de médicaments à risque de chute (MARC) chez des patients hospitalisés au CHU Grenoble-‐Alpes (CHU-‐ GA) et qui ont présenté une chute au cours de leur hospitalisation. Cette étude s’est basée sur le recueil des signalements de chutes au CHU-‐GA, entre novembre 2013 et février 2016 (soit une période de 27 mois).
I. Extraction des données
Depuis 2011, un travail de sensibilisation a été mis en place par la Direction Qualité et Gestion des Risques du CHU-‐GA, les chutes étaient alors peu notifiées. Devant les plaintes croissantes du personnel soignant et des familles de patients, un système de signalement des chutes a été mis en place. Ce système a permis d’améliorer la prévention et la prise en charge des patients chuteurs.
Au niveau du CHU-‐GA, le formulaire de signalement de chute est accessible via le site intranet, à l’aide du logiciel de gestion de la qualité Qualnet®. Ce formulaire peut être rempli par tout personnel médical ou paramédical témoin de la chute d’un patient. Ce système est en place depuis novembre 2013. Avant cela, un signalement sur support papier était réalisé.
Depuis la mise en place des signalements de chutes, certaines problématiques ont été identifiées, et des actions correctives ont été mises en place par la cellule de gestion du risque (UMAGRIS), avec notamment la prescription médicale de barrières au lit des patients, la mise à disposition de matériel de prévention des chutes (systèmes antidérapants, poignées, draps anti chute). Il est important de noter que les mesures en milieu hospitalier diffèrent de celles mises en œuvre au domicile du patient pour des raisons évidentes (télé alarme, suivi vidéo...). Des cas précis de chutes ont également pu être étudiés en comité de gestion du risque (réunion hebdomadaire) afin d'apporter une action corrective rapide à des problématiques identifiées (matériel inadapté, zones à risque...).
Une extraction des formulaires a été réalisée à partir du logiciel Qualnet®, centralisant les signalements de chute depuis novembre 2013. Le formulaire de signalement dans Qualnet® comporte un certain nombre d’éléments renseignés par les soignants : N° de déclaration (généré automatiquement), informations sur le patient (identité, date de naissance), service déclarant (pôle, unité fonctionnelle), date, circonstances et conséquences de la chute, antécédents de chute du patient, déficits pré existants, mobilité réduite. Cependant aucun élément concernant les traitements médicamenteux n’était spécifié dans la fiche de signalement. Le détail de la fiche de signalement est présenté en annexe 1. L’extraction s’est faite en format Excel© (.xls).
II. Documentation des signalements de chute
Une base de données Access© a été construite à partir de cette extraction, afin de faciliter la
saisie de nouvelles informations et leur analyse. Outre les éléments précisés ci-‐dessous, nous avons incorporé des champs plus spécifiques concernant la prescription de MARC.
La documentation des signalements de chutes était systématiquement réalisée selon les mêmes étapes :
a) Vérifications de l’identité du patient et de la date de la chute
Seuls les patients hospitalisés au CHU-‐GA au moment de la chute étaient inclus dans l’analyse. Les chutes concernant des soignants et des accompagnants de patients étaient exclus. L'exactitude des données identitaires était vérifiée, et certaines corrections ont été réalisées au cours de l'étude, en raison d'informations erronées dans le signalement.
b) Recueil d’informations complémentaires sur la chute, son contexte et sa gravité
Pour chaque signalement de chute, une relecture méthodologique était effectuée dans le dossier médical informatisé du patient. Une fois le patient sélectionné, les champs textuels de la déclaration étaient relus, afin de préciser le contexte de la chute. Les informations concernant les constantes du patient (tension artérielle, fréquence cardiaque, glycémie) étaient relevées lorsqu’elles étaient
renseignées par les soignants au décours de la chute. Ces informations ont permis dans certains cas de retrouver le mécanisme de la chute (malaise hypoglycémique, hypotension orthostatique). La gravité de la chute était ensuite cotée, selon les critères utilisés en pharmacovigilance (définition ICH-‐E2A). Ainsi, une chute était considérée comme grave si elle occasionnait au moins une des complications suivantes :
-‐ Prolongation de l'hospitalisation -‐ Incapacité ou invalidité du patient -‐ Mise en jeu du pronostic vital -‐ Décès.
Les chutes donnant lieu à des hématomes et plaies (suturées ou non) superficiels ont été cotées comme non graves.
Pour s’assurer de la bonne caractérisation de la gravité, un suivi sur quelques semaines après la chute a été réalisée dans le dossier médical afin de déceler d’éventuelles complications n’ayant pas été diagnostiquées initialement. C’est le cas notamment de certaines fractures ou hémorragies cérébrales, n’étant révélées que dans les jours suivant la chute.
c) Vérification des informations concernant les antécédents médicaux des patients
Les informations concernant la présence de déficits sensitivomoteurs, les antécédents de chutes, la mobilité réduite et l’aide à la marche des patients étaient fournies lors du signalement initial par le déclarant. Ces informations étaient complétées si besoin lors de la lecture du dossier médical du patient.
d) Recueil des données de la prescription médicamenteuse
Suite à l’analyse de la littérature des classes médicamenteuses considérées comme à risque de chute, présentée en introduction, nous nous sommes intéressés aux 13 classes suivantes : alphabloquants, analgésiques centraux, analgésiques opioïdes, antiarythmiques, anticholinestérasiques,
antidépresseurs, antiépileptiques, antihistaminiques sédatifs, antihypertenseurs, antipsychotiques, benzodiazépines, hypnotiques, hypoglycémiants.
Pour chaque signalement de chute, le module de prescription informatisée et celui de validation de l’administration des médicaments par les soignants étaient consultés dans les jours précédents la chute. L'analyse de la chronologie de la prescription permettait de considérer ces traitements à risque comme "habituels" ou "d'introduction récente". Ainsi les médicaments à risque, prescrits dès l’entrée et mentionnées comme tels dans le compte-‐rendu médical étaient considérés comme des traitements habituels, et ceux prescrits dans les 3 jours avant la chute étaient considérés comme d’introduction récente.
Dans le formulaire Access®, seules les classes pharmacologiques des traitements à risque d’introduction récente étaient détaillées. En cas de présence d’un traitement habituel à risque, l’information est notée mais pas le détail de la classe médicamenteuse. La présence d’anticoagulant et/ou d’antiagrégant plaquettaire était également recherchée et noté dans le formulaire Access®.
De la même façon, la polymédication des patients a été renseignée par nos soins. Elle est définie par la présence de 5 médicaments ou plus prescrits simultanément le jour de la chute du patient. Une spécialité pharmaceutique associant deux molécules a été comptabilisée comme une seule entité. De même, un médicament administré plusieurs fois dans la journée compte pour une seule entité. Les traitements prescrits informatiquement mais non administrés (exemple d’une prescription conditionnelle « si douleur ») ou annulés, ont pu être décelés via le module d’administration des médicaments par les soignants et n’étaient donc pas inclus dans le recueil de données.