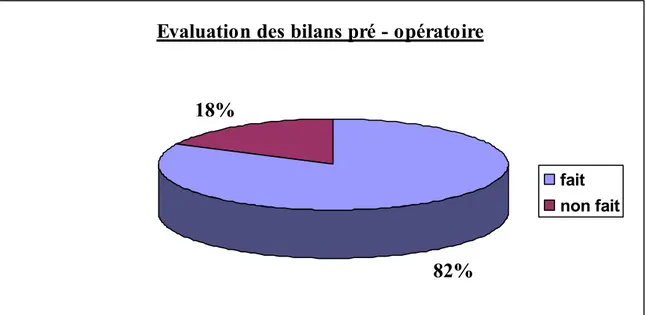
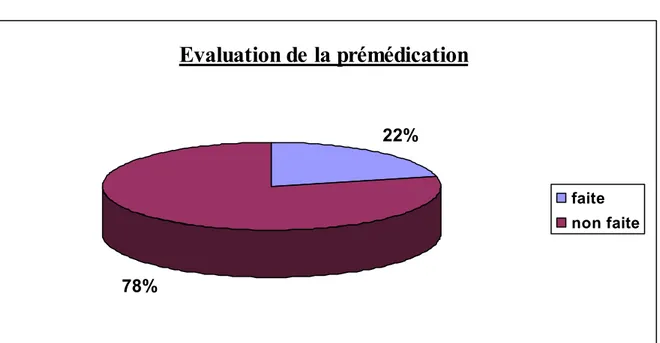
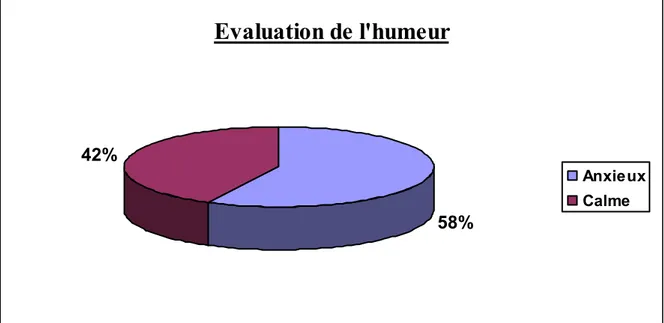
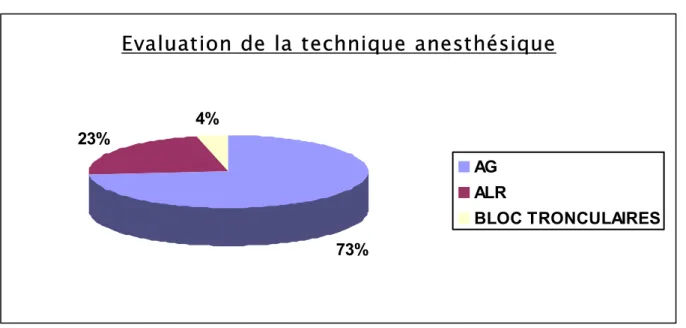
Evaluation de la qualité de l’anesthésie
Texte intégral
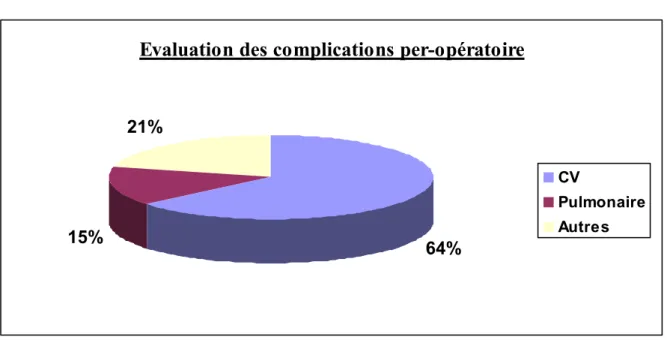
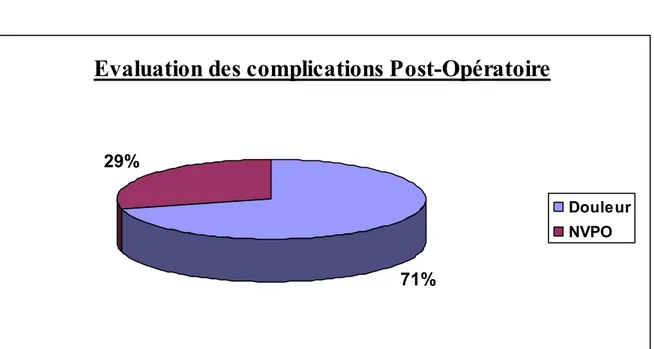
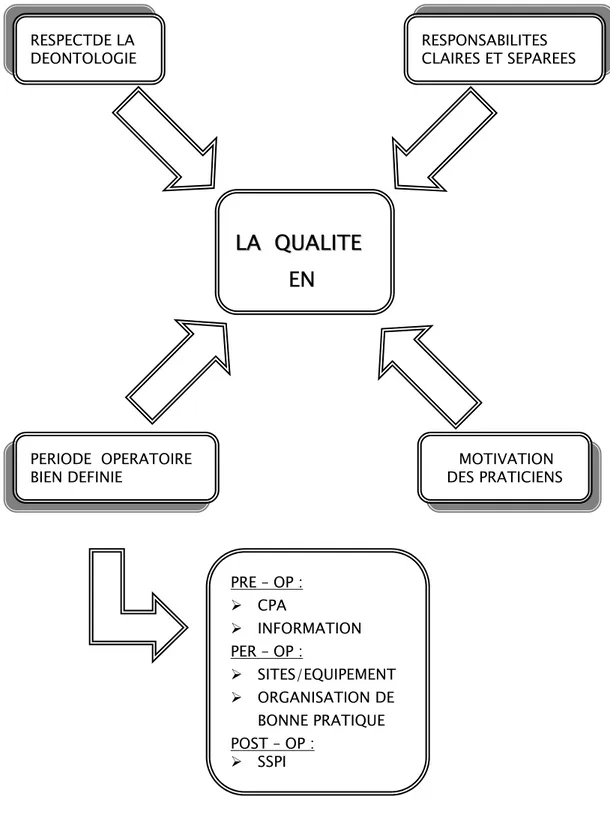
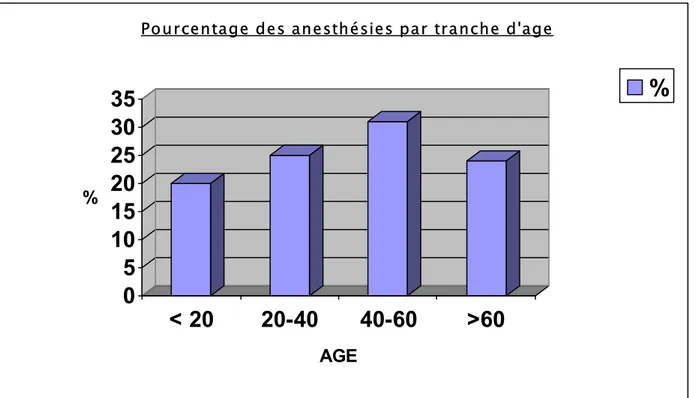
Figure
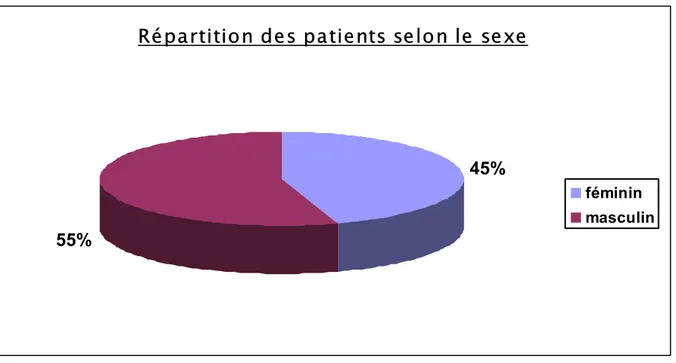
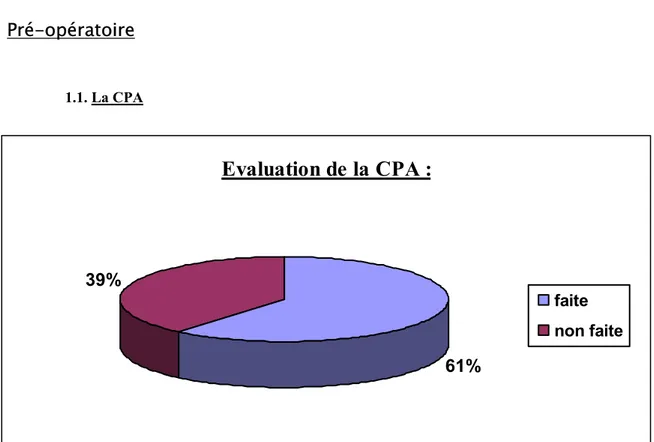
Outline
Documents relatifs
6/16.. on Signal Processing), 4 publications dans les actes de conférences internationales avec comité de lecture (ICASSP’09, ICASSP’09, SPAWC’10, ICASSP’11), 1 publication dans
Merci de compléter le questionnaire ci-dessous dès votre admission/consultation ; il permettra au personnel médical, paramédical et infirmier de connaître TOUT votre traitement afin
Qu’en est-il exactement lorsque les animaux sont abreuvés et que l’hygiène des animaux et du matériel est réalisée avec de l’eau de captage par rapport aux élevages où
Pourtant, la CNUDCI s’était montrée jusqu’à présent prudente à intégrer le consommateur dans le champ d’application de ses instruments comme l’illustre
The mass of cobalt ferrites obtained with low amount of precursors was not sufficient for further experiments, and physical properties of the nanoparticles
This formalism is based on a generalized version of the Legendre transform underlying the conventional multifractal formalism and leads to numerically stable, yet not
Ce mémoire propose au Centre de santé et de service sociaux d'Arthabaska et de l' Érable une réorganisation du travail infirmier dans les services de santé mentale de
De la lecture du tableau VII présentant les suggestions des patients enquêtés pour une nette amélioration de leur prise en charge, nous retenons que les patients aimeraient pour