L'implication des populations vulnérables dans le développement d'outils d'aide à la décision pour patients
Mémoire
Michèle Dugas
Maîtrise en santé communautaire Maître ès sciences (M. Sc.)
Québec, Canada
RÉSUMÉ
Il est recommandé que les utilisateurs des outils d'aide à la décision soient impliqués dans le processus de développement, mais à ce jour, on ne sait pas jusqu'à quel point ni de quelle manière les personnes vulnérables sont impliquées. L’objectif était de décrire les enjeux entourant l’implication des populations vulnérables dans le développement d’outils d’aide à la décision et de comparer leur implication avec celle de la population en général. Cette étude s’inscrivait dans un plus vaste projet de recherche débutant par une revue systématique des écrits. Une série de critères a été élaborée afin d’identifier, lors de l’extraction des données, les articles décrivant un outil d’aide à la décision ayant impliqué des personnes vulnérables au cours du développement. Des entrevues téléphoniques semi-dirigées ont également été effectuées avec 10 développeurs de d’outils d’aide à la décision, 6 d'entre eux ont impliquées des populations vulnérables et les 4 autres ont impliqué des membres de la population en général. Les résultats de ce mémoire suggèrent que les pratiques de développement d’outils d’aide à la décision changent lorsque les populations vulnérables sont impliquées dans le processus. Les populations vulnérables sont généralement impliquées dans le même type d'activités de développement, mais un accent est mis sur les activités qui permettent de mieux comprendre leurs besoins et sur les activités qui favorisent une bonne relation de confiance entre elles et l'équipe de développement. Contrairement à l’implication de la population en générale, le recrutement des populations vulnérables se déroule le plus souvent en partenariat avec des groupes communautaires et les activités de recherche prennent place dans la communauté.
ABSTRACT
It is recommended that users of patient decision aids be involved in its development process. Until now, it has been unclear how and to what extent vulnerable populations are involved in such development processes. The objective of this thesis was to describe details of the involvement of vulnerable populations in the development of patient decision aids and to compare their involvement with the involvement of the population in general. This study was part of a larger project starting with a systematic literature review during which a set of criteria was developed to identify, as part of the data extraction process, articles describing patient decision aids that involved vulnerable populations during the development process. Semi-structured telephone interviews were also conducted with 10 developers of patient decision aids, 6 of them involved vulnerable populations and 4 of them involved the population in general. The results of this thesis suggest that development practices change when vulnerable populations are involved in the process. Vulnerable populations are usually involved in most of the same type of development activities, but an emphasis is put on activities to better understand their needs and on activities that help build relationship of trust between them and the development team. In contrary to the involvement the population in general, recruiting vulnerable populations occurs more often in partnership with community groups and research activities more often take place in a community-based setting.
TABLE DES MATIÈRES
RÉSUMÉ ... iii
ABSTRACT ... v
TABLE DES MATIÈRES... viix
LISTE DES FIGURES ... ix
REMERCIMENTS ... xi
AVANT-PROPOS ... xiii
INTRODUCTION ... 1
Chapitre 1 : Recension des écrits et problématique ... 5
1.1 La prise de décision partagée ... 5
1.2 Les outils d'aide à la décision destinés aux patients ... 8
1.3 Le développement des outils d'aide à la décision ... 10
1.4 Le modèle d'aide à la décision d'Ottawa (MADO) ... 11
1.5 Les normes internationales des outils d’aide à la décision pour patients (NIOADP) 12 1.6 Autres modèles de développement d’outils ... 13
1.7 L'implication des patients dans le développement d’outils d'aide à la décision ... 15
1.8 Les populations vulnérables ... 16
1.9 L'implication des populations vulnérables ... 19
1.10 La recherche participative ... 20
1.11 Objectifs et questions de recherche ... 21
Chapitre 2 : Cadres conceptuels ... 23
2.1 La conception centrée sur l'utilisateur ... 23
2.2 Le cadre des populations vulnérables selon Flaskerud et Winslow... 25
Chapitre 3 : Méthodologie ... 27
3.1 Approche méthodologique retenue ... 27
3.2 Revue systématique des écrits du projet plus vaste ... 28
3.3 Extraction des données ... 28
3.4 Validation des données ... 29
3.5 Projets ayant impliqués des populations vulnérables ... 29
3.7 Entrevues téléphoniques avec des développeurs d’outils ... 32
3.8 Sélection des participants ... 32
3.9 Grille d'entrevue ... 33
3.10 Considérations éthiques ... 35
Chapitre 4 : Article ... 37
CONCLUSION ... 111
BIBLIOGRAPHIE ... 117
ANNEXE 1 – Mots clés et diagramme des flux ... 123
ANNEXE 2 – Formulaire d’extraction de données ... 126
ANNEXE 3 - Lettre d'invitation ... 147
LISTE DES FIGURES
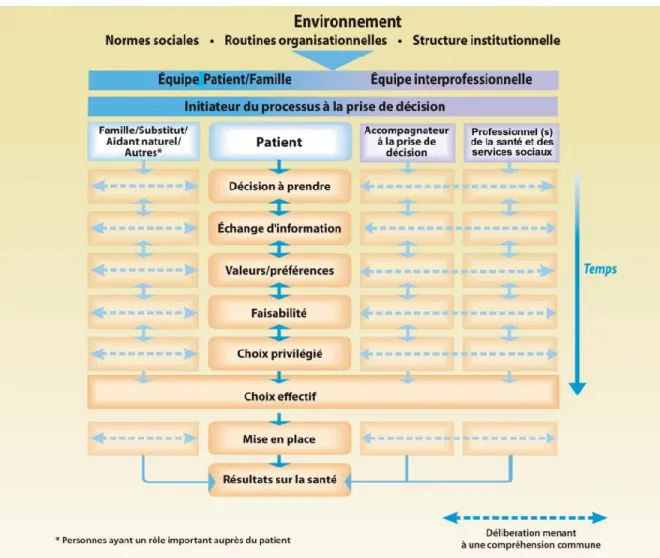
Figure 1. Le modèle de prise de décision interprofessionnelle et partagée ... 8
Figure 2. Modèle d'aide à la décision d'Ottawa ... 11
Figure 3. Conception centrée sur l’utilisateur ... 24
REMERCIMENTS
J’aimerais d’abord remercier Holly Witteman qui m’a chaleureusement accueillie dans son équipe et qui m’a permis d’apporter mon petit grain de sel à son grand projet. Ton soutien, ton attitude positive et ton sourire légendaire a su me garder motivée tout au long de ces deux belles années !
J’aimerais remercier tous les gens qui m’ont aidée pour mon projet, en particulier Selma Chipenda-Dansokho pour tout ton soutien. Merci à Gratianne Vaisson pour ton amitié, nos folies et tous ses souvenirs. Merci à Thierry Provencher, inépuisable, pour ton travail sans relâche et ta complicité. Merci à Marie-Ève Trottier pour ta gentillesse, ton ouverture et ton regard unique sur les choses. Merci également aux chercheurs du VDPDPC, Anik Giguère, Maman Joyce Dogba, Jean-Sébastien Renaud et Luc Côté. Merci à Erik Breton, William Witteman, Sophie Dupéré, Anne-Sophie Julien.
Je remercie tous les coauteurs de mon article qui ont contribué à l’élaboration du manuscrit et à mon projet.
Finalement, un merci à mes parents qui m’ont toujours supporté dans mes études et qui m’ont donné tout leur amour. Merci à mon amoureux pour ta patience, ta présence et ton humour tout au long de ces années.
AVANT-PROPOS
Ce mémoire s’inscrit dans un plus vaste projet auquel j'ai participé, soit une revue systématique des écrits sur le développement d’outils d’aide à la décision pour patients et des outils centrés sur le patient. Cette revue systématique avait pour objectif d’élaborer des recommandations quant aux meilleurs moyens d’impliquer les patients et les autres parties prenantes dans le développement de ce type d'outils. Comme le constateront les lecteurs, un article dont je suis l'auteure principale est inséré dans ce mémoire. L'article, intitulé Involving Members of Vulnerable Populations in the Development of Patient Decision Aids: A Mixed Methods Sequential Explanatory Study, a été soumis au journal BMC Medical Informatics and Decision Making le 16 mai 2016. L'article présente les résultats de mon projet de recherche dans le cadre du mémoire. Tous les coauteurs ont participé à la révision de l'article et spécialement ma directrice, Holly Witteman, qui a apporté un apport significatif avec des suggestions pour améliorer le manuscrit.
INTRODUCTION
La participation des patients est de plus en plus mise de l’avant dans le domaine de la santé. La prise de décision partagée est une approche considérée comme efficace pour engager davantage les patients dans leurs soins (Stacey et al., 2010). Il faut dire aussi que cette approche n’est pas étrangère aux efforts des dernières années pour intégrer davantage les services afin d’offrir des soins plus centrés sur la personne (Légaré et Thompson-Leduc 2014). L’Organisation mondiale de la santé (OMS) a d’ailleurs adopté un cadre conceptuel dans leur résolution pour renforcer l’intégration des services centrés sur la personne qui mentionne l’importance de la prise de décision partagée dans le continuum des services (OMS, 2016, p.5). La philosophie derrière la prise de décision partagée suggère que le patient doit prendre part activement aux décisions concernant sa santé. Le processus de prise de décision partagée implique le respect de l’autonomie du patient, de l’établissement de ces valeurs et préférences et le partage de la décision finale entre l’équipe soignante et le patient (Légaré et al., 2011). Cette philosophie est en rupture avec le modèle paternaliste où c'est uniquement l'expert de la santé qui tranche. On propose maintenant la consultation d'un nouvel expert : le patient (Légaré, 2009).
Souvent, le patient et l'équipe soignante doivent faire face à une situation où aucun traitement n’est significativement meilleur qu’un autre et où un choix doit être fait entre plusieurs options ayant des avantages et surtout des inconvénients qui peuvent parfois venir en contradiction avec le mode de vie et les valeurs du patient. Les outils d’aide à la décision peuvent être utilisés afin de faciliter la prise de décision partagée entre l'équipe soignante, le médecin et le patient. Il est démontré dans la littérature que lorsqu'on compare l'impact des outils d'aide à la décision avec les soins habituels, ce sont les outils d'aide à la décision qui ont les impacts les plus positifs chez les patients, notamment en augmentant leurs connaissances par rapport aux options disponibles, en diminuant leur niveau de
conflit décisionnel et en les stimulant à prendre une part plus active dans les décisions qui les concernent (Stacey et al., 2014).
Étant donné que les outils d'aide à la décision sont des interventions en santé publique qui partagent de l'information médicale (telle que, par exemple, les risques et bénéfices associés à la prise d’un médicament ou à acte médical), ceux-ci nécessitent un certain standard en termes de qualité et de fiabilité, tant au niveau de leur développement que de leur évaluation. Dans la littérature, il existe quelques modèles en matière de pratiques de développement et d'évaluation des outils d'aide à la décision (O’Connor, 2016, Elwyn et al., 2009, Coulter et al., 2013). Néanmoins, il n'y a pas encore d’études qui établissent clairement quelles méthodes sont couramment utilisées par ceux qui développent ces outils, ni quelles sont les méthodes de développement optimales. On se questionne également sur la place du patient dans le processus de développement de ces outils.
Selon les résultats d’une méta-analyse, les interventions en prise de décision partagée seraient plus bénéfiques auprès des populations vulnérables qu’auprès des groupes ayant un niveau socioéconomique et de littératie plus élevé (Durand et al., 2014). Les groupes vulnérables soumis à l’intervention, en comparaison aux groupes contrôles, auraient démontré en général un plus faible niveau de conflit décisionnel, une plus grande amélioration des connaissances et un sentiment plus clair par rapport à leurs valeurs et leurs préférences. Bien que le nombre d’études inclus par Durand et collègues soit peu élevé, cette revue démontre qu’il existe un potentiel intéressant pour les outils d'aide à la décision visant une clientèle plus vulnérable. Qui plus est, d'un point de vue de santé publique, ces outils sont susceptibles de répondre à l'objectif global de la réduction des inégalités de santé. Malgré tout, la majorité des outils d'aide à la décision sont développés en ayant en tête la population en général, c'est-à-dire principalement des individus ayant un niveau relativement élevé d’éducation et de littératie. Mais encore, est-ce tous les outils d'aide à la décision qui ont recourt à l'implication des patients lors du
processus de développement ? À ce jour, on ne sait pas non plus jusqu'à quel point les patients vulnérables sont impliqués dans le processus de développement de tels outils. C'est à cette problématique que mon mémoire tentera de répondre. Plus précisément, l’objectif principal de ce mémoire est de mieux comprendre l’implication des populations vulnérables dans le processus de développement d’outils d’aide à la décision pour patients.
Dans le premier chapitre, je présenterai la recension des écrits et la problématique entourant mon sujet d'étude. J'introduirai le sujet par le concept de la prise de décision partagée et du lien avec les outils d'aide à la décision. Je parlerai ensuite du développement des outils d'aide à la décision ainsi que des modèles de développement que l'on retrouve dans la littérature. Puis, je présenterai le concept des populations vulnérables et j'élaborai sur l'implication des populations vulnérables dans le développement des outils d'aide à la décision, en plus de faire le lien avec la recherche participative. Dans le deuxième chapitre, je présenterai les cadres conceptuels retenus pour cette étude, soit celui de la conception centrée sur l'utilisateur et le cadre des populations vulnérables de Flaskerud et Winslow. Dans le chapitre 3, je présenterai l'approche méthodologique de ce mémoire ainsi que la justification de l'utilisation des méthodes mixtes. Finalement, le chapitre 4 présentera les résultats et les analyses de cette étude sous la forme d'un article.
Chapitre 1 : Recension des écrits et problématique
Dans ce premier chapitre, je présenterai d’abord le lien entre le concept de la prise de décision partagée et les outils d'aide à la décision. Je parlerai ensuite du développement des outils d'aide à la décision ainsi que des modèles de développement que l'on retrouve dans la littérature. Ensuite, j’aborderai le concept des populations vulnérables et les enjeux entourant leur implication dans le développement des outils d'aide à la décision. Enfin, je mettrai en évidence le lien de ce type de développement avec les méthodes de la recherche participative. 1.1 La prise de décision partagée
Depuis la dernière décennie, dans le domaine de la santé, beaucoup d’efforts ont été mis dans l’amélioration de l’organisation des soins de santé et dans la prestation des services qui tendent maintenant à être davantage centrés sur la personne. On peut constater ce changement de cap aux États-Unis notamment par la mise sur pied de la loi Patient Protection and Affordable Care Act par le président Obama qui a permis entre autres d’intégrer de nouveaux modèles de soins centrés sur le patient dans le système de santé américain (Hernandez et al., 2013). L’Angleterre aussi s’intéresse aux soins centrés sur la personne comme le démontre le cadre d’opérations du National Health Service (NHS) dont le focus est mis sur l’expérience des patients et l’amélioration de la qualité dans le système de soins (Ziebland, 2012). Lorsqu’on pense aux soins centrés sur la personne, on pense aussi à l’engagement des patients dans les questions concernant leur santé. Une des façons d’engager les patients dans leurs soins est la prise de décision partagée. Dans un contexte des soins centrés sur la personne, la prise de décision partagée est un moyen pour faire entendre « la voix des patients pour [qu’ils puissent] décider de ce qui est le mieux pour eux, et aussi c’est une façon pour les patients de mieux comprendre leur propre situation » (traduction libre, Bechtel et Ness, 2010, p.917). Il n’est donc pas étonnant de voir tout l’intérêt accordé à la recherche en prise de décision partagée, et cet intérêt est même mondial. En effet, l’Organisation mondiale de la santé (OMS) a récemment adopté
un cadre conceptuel dans leur résolution pour renforcer l’intégration des services centrés sur la personne qui mentionne l’importance de la prise de décision partagée dans le continuum des services (OMS, 2016, p.5). Dans la littérature, il est aussi démontré scientifiquement que la prise de décision partagée est une approche efficace pour engager davantage les patients dans leurs soins (Stacey et al., 2010).
Hoffman et collègues définissent la prise de décision partagée comme « un processus de consultation où un médecin et un patient participent conjointement à une décision concernant la santé et discutent des options, des bénéfices et des risques, tout en considérant les valeurs du patient, ses préférences et sa situation.» (Traduction libre, Hoffman et al., 2014, p.35) En effet, tel que le disent Hoffman et collègues, il faut voir la prise de décision partagée comme un continuum où la prise de décision varie d'un patient et d'un médecin à l'autre selon les préférences de chacun et selon le contexte de soin. La prise de décision partagée en santé est un modèle véhiculant une philosophie qui vise à transférer une partie du pouvoir décisionnel d'un expert de la santé vers le patient dans une optique ouverte de partage décisionnel. Ce modèle de prise de décision vient s'installer à mi-chemin entre le modèle dit paternaliste où c'est le médecin qui décide et le modèle du consommateur où c'est le patient qui décide (Légaré, 2009). Selon ses principes, le processus de prise de décision partagée implique le respect de l’autonomie du patient, l’établissement de ces valeurs et préférences et le partage de la décision finale entre l’équipe soignante et le patient (Légaré et al., 2011).
La prise de décision partagée prend toute son importance lorsqu'un professionnel de santé et un patient font face à une situation d'incertitude au niveau des décisions à prendre, c’est-à-dire lorsqu’aucune option n’est meilleure qu’une autre en terme d’impacts sur la santé, ou lorsque les options comportent des risques et bénéfices respectifs qui peuvent avoir un impact différent selon les valeurs et les préférences du patient. Légaré affirme que « sur 2 500 traitements communément
utilisés dans les pratiques médicales de la plupart des pays industrialisés, [...] pour la plus grande proportion de ces traitements, soit 46%, on ne peut tirer aucune conclusion scientifique ferme quant à leur effet (effet bénéfique ou nocif). » (Légaré, 2009, p.284) Voilà pourquoi Légaré parle de l'enjeu du partage de la décision en contexte d'incertitude et toute l'importance de l'implication du patient dans le processus décisionnel. En somme, « la rencontre médecin-patient du XXIe siècle devient la rencontre de deux experts : celui qui apporte des informations fondées sur le meilleur niveau de preuves scientifiques et celui qui connaît ce qui est le plus important pour lui-même. » (Légaré, 2009, p. 288)
Elwyn et collègues ont dénoté que bien que les principes derrières la prise de décision partagée soient largement documentés dans la littérature, du point de vue du médecin, la manière de les appliquer restent encore vague. C'est pourquoi ces auteurs ont créé un modèle d'application de la prise de décision partagée pour les milieux cliniques. Ce modèle se divise en trois étapes simple à mémoriser : 1) introduire la décision, 2) décrire les options (parfois avec l'aide d'un outil d'aide à la décision) et 3) aider les patients à explorer leurs préférences et à prendre des décisions (traduction libre, Elwyn et al., 2012, p.1361). Simple en apparence oui, mais beaucoup plus complexe à intégrer dans la pratique. Car, bien qu'il soit clair que de plus en plus de patients veulent participer activement aux décisions qui les concernent (Coulter, 2006), actuellement, la prise de décision partagée n'est pas encore bien implémentée et ce ne sont pas tous les médecins qui semblent à l'aise avec la participation des patients dans la prise de décision (Légaré, 2009).
Dans un contexte de mise à l’avant-plan de la collaboration interprofessionnelle dans les milieux de soins et de l’intégration des services, le modèle de Elwyn et collègues atteint ses limites. Un modèle interprofessionnel de prise de décision partagée a été proposé par Légaré, Stacey, Pouliot et collègues (2011). Ce modèle divise la prise de décision en deux axes : l’axe vertical (similaire au modèle de Elwyn et collègues) qui correspond au processus décisionnel en tant que tel, et l’axe horizontal qui correspond aux individus qui participent au processus
décisionnel. Parmi ces individus, un premier groupe est le patient, sa famille et ses proches, et l’autre groupe est les professionnels de santé et toute autre personne offrant du soutien décisionnel.
Figure 1 – Le modèle de prise de décision interprofessionnelle et partagée
Source : Légaré, Stacey et al. (2010). Modèle interprofessionnel de prise de décision partagée, récupéré à https://decisionaid.ohri.ca/francais/docs/Modele-IP-SDM.pdf, consulté le 12
septembre 2016
1.2 Les outils d'aide à la décision destinés aux patients
Les outils d’aide à la décision favorisent le processus de la prise de décision partagée entre le médecin et le patient. Ces outils sont particulièrement utiles pour
exemple, ces outils peuvent être utilisés lorsque la situation d'un patient fait en sorte qu’aucun traitement n’est significativement meilleur qu’un autre et où un choix doit être fait entre plusieurs options ayant des avantages et surtout des inconvénients qui peuvent parfois venir en contradiction avec le mode de vie et les valeurs du patient. Les outils d’aide à la décision peuvent donc être utilisés : « 1) lorsqu’il y a plus d’une option raisonnable de traitement, 2) lorsqu’aucune option n’a un net avantage quelconque en termes d’impact sur la santé et 3) lorsque les avantages et les inconvénients d’un traitement peuvent être appréciés différemment par le patient. » (Traduction libre, Stacey et al., 2014, p. 3) Il est important d'insister sur le fait que ces outils ne viennent pas remplacer les recommandations du médecin ou de l'équipe soignante, mais ils viennent plutôt faciliter le processus décisionnel, la plupart du temps dans une optique de prise de décision partagée.
Il est important de distinguer les outils d’aide à la décision aux autres outils éducatifs. Les outils d’aide à la décision ont pour objectif non seulement d'informer les patients, mais de les soutenir dans le processus de prise de décision. Pour qu’un outil soit considéré ‘’outil d’aide à la décision’’, il doit : 1) spécifiquement mentionner la décision qui doit être prise et les options, 2) fournir des informations basées sur des données probantes, notamment concernant l’état de santé, les options, les bénéfices, les risques, les probabilités et les incertitudes scientifiques, et finalement 3) il doit aider les personnes à clarifier la valeur qu’ils portent aux bénéfices, risques et incertitudes scientifiques afin d’avoir une idée de l’impact qu’aurait la décision sur eux et de pouvoir ainsi faire un choix en conséquence (Stacey et al., 2010). Les outils éducatifs offrent essentiellement de l’information sur un diagnostic, un traitement ou la manière de gérer sa maladie, mais ils n’ont pas pour objectif d’amener les personnes à prendre une décision (Stacey et al., 2010).
Les outils d’aide à la décision peuvent prendre différentes formes comme un site Web interactif, une vidéo ou une brochure papier. Ils peuvent être utilisés avant,
pendant ou après une rencontre avec un professionnel de la santé et être utilisés dans différents contextes, tels que dans le bureau du médecin, dans une salle d’attente, sur un lit à l’urgence ou à la maison. Ils touchent de nombreux domaines de la santé comme le cancer, la santé reproductive, les maladies chroniques et cardiovasculaires, la santé mentale, les soins prénataux, les dépendances et plusieurs autres. Ces outils s’imbriquent également dans d’autres buts plus larges au niveau de la santé publique tels que la prévention des maladies, la mise à l'avant de tests de dépistage, de tests de diagnostic ou de tests génétiques. Dans la mise à jour la plus récente de la revue de la littérature Cochrane sur les outils d’aide à la décision pour patients (Stacey et al., 2014), il est démontré que ces outils ont des impacts significatifs et positifs sur les patients. Comparés aux soins habituels, ces outils permettent d’améliorer le niveau de connaissances des patients quant aux options de traitements disponibles. Ils permettent également de diminuer leur niveau de conflit décisionnel afin de faire des choix le plus près possible de leurs valeurs et ils permettent aux patients de mieux comprendre les risques et les bénéfices des options disponibles tout en les stimulant afin qu’ils puissent prendre une part plus active dans les décisions (Stacey et al., 2014).
Étant donné que les outils d'aide à la décision contiennent des informations médicales susceptibles d’avoir un effet sur la santé des personnes, le niveau de qualité de leur développement devient alors un enjeu pour la santé publique.
1.3 Le développement des outils d'aide à la décision
Dans la littérature, il existe deux principaux modèles conceptuels largement cités par des chercheurs qui développent des outils d'aide à la décision : le modèle d'aide à la décision d'Ottawa (MADO) et les normes internationales des outils d’aide à la décision pour patients (NIOADP). D'autres modèles, ceux-là un peu moins répandus, seront également abordés par la suite.
1.4 Le modèle d'aide à la décision d'Ottawa (MADO)
Le MADO, ou l'Ottawa Decision Support Framework (ODSF) est un cadre conceptuel largement cité par des développeurs d'outils d'aide à la décision (O'Connor, 2016). Il schématise et définit les concepts entourant la prise de décision partagée avec l'utilisation conjointe d'un outil d'aide à la décision. Il définit plusieurs concepts divisés en trois groupes : les besoins décisionnels (conflit décisionnel, connaissances et attentes, valeurs, etc.), la qualité de la décision (décision éclairée, basée sur les valeurs, etc.) et le soutien à la décision (les outils d'aides à la décision, le « counselling », le « coaching »).
Figure 2 – Le modèle d’aide à la décision d’Ottawa (MADO)
Source : O’Connor. (2015). Ottawa Decision Support Framework, récupéré à https://decisionaid.ohri.ca/docs/develop/ODSF.pdf, consulté le 12 septembre 2016
Le MADO est un cadre ayant un grand potentiel pour les outils dont les différentes options décisionnelles n'apportent pas de net avantage les unes par rapport aux autres et où la mesure du conflit décisionnel est un élément important à prendre en compte (Légaré, 2009). Le MADO vise alors à faciliter le processus décisionnel entre un patient et son équipe soignante. L'apport du MADO au niveau conceptuel est sans aucun doute important, puisqu’avant lui, il n’existait pas de cadre de ce genre. Néanmoins, puisque ce n’est pas son but, il n'offre pas de détail précis sur les principes de développement d’outils en tant que tels, c'est-à-dire sur les méthodes de développement à emprunter, sur le nombre de patients à impliquer, quels et combien d'experts à consulter ou le temps requis pour le développement d'un outil d'aide à la décision.
1.5 Les normes internationales des outils d’aide à la décision pour patients (NIOADP)
Fondée en 2003, la Collaboration sur les normes internationales des outils d’aide à la décision pour patients (en anglais, l’International Patient Decision Aid Standards (IPDAS) Collaboration) représente un groupe de chercheurs, de praticiens et d’autres parties prenantes qui ont établi au fil des années des critères de qualité quant au développement, à l’implémentation et à l’évaluation des outils d’aide à la décision pour patients. L'objectif ultime des NIOADP est d'offrir un cadre conceptuel basé sur les données probantes les plus à jour qui permettrait d'améliorer la qualité et l'efficacité globale des outils d'aide à la décision. Il faut dire que les NIOADP ont vu le jour en réponse à l'augmentation de la popularité d'Internet et des médiums mobiles permettant le partage de l'information médicale de manière beaucoup plus ouverte et accessible, ce qui fait en sorte que la communauté scientifique se devait de créer des modèles conceptuels et des mesures capables de juger de la qualité et surtout de la fiabilité de l'information médicale et des outils d'aide à la décision offerts au public (Volk et al., 2013). C'est à la suite de plusieurs groupes de travail que le collectif de chercheurs finit par publier en 2006 une première série de critères portant le nom de « IPDAS
Checklist » qui inclut à ce moment 74 critères de qualité répartis dans 12 dimensions (Elwyn et al, 2006). En 2009, les NIOADP se dotent d'un instrument de mesure dénommé « IPDASi » qui compte 47 critères de qualité dans 10 dimensions différentes et qui permet d'évaluer, pour chacun des critères des NIOADP, la qualité d'un outil d'aide à la décision sur une échelle à 4 points (Elwyn et al., 2009). Dans la dimension sur le développement d’outils d’aide à la décision, on retrouve 6 critères qui mentionnent tous l’importance de consulter des patients, des professionnels de la santé et d’autres experts qui sont à l’extérieur de l’équipe de développement afin de s’assurer de la qualité de l’outil créé. Les NIOADP sont un modèle largement utilisé et cité par les équipes qui développent des outils d'aide à la décision et ils donnent, à tout le moins, les grandes lignes directrices pour un développement optimal. Cependant, ce cadre reste assez vague quant à un processus précis pour le développement, car il s'agit surtout d'un modèle qui évalue à posteriori la qualité des outils.
1.6 Autres modèles de développement d’outils
Coulter et collègues ont entrepris en 2013 d'actualiser les critères NIOADP concernant le développement des outils d'aide à la décision. Les auteurs nous rappellent d'entrée de jeu que des outils mal développés ou de moins bonne qualité « ont le potentiel de nuire et ils sont moins susceptibles de favoriser l'avancement de manière globale de l'implémentation de la prise de décision partagée et qu'il est donc essentiel qu'on fournisse aux utilisateurs de la documentation suffisante pour vérifier la validité et la fiabilité des processus de développement. » (Traduction libre, Coulter et al., 2013, p.2) Dans leur article, les auteurs encouragent clairement l'implication des patients, des médecins et des experts pertinents lors du processus de développement, étant donné qu'ils ont le potentiel d'agir en tant qu'informateurs clés pour l'implantation de l'outil dans un contexte réel. Coulter et collègues affirment que plusieurs articles inclus dans leur revue de la littérature n'apportaient que peu de détail quant à leur processus de
développement tirés de leur revue. Le modèle le plus souvent utilisé est celui du MADO décrit précédemment. Vient ensuite le modèle de Elwyn et collègues de l'Université de Cardiff qui procède en trois étapes : 1) définition du contenu (côté des experts et côté des patients), 2) développement (scénario-maquette, processus itératif, test d'utilisabilité) et 3) test sur le terrain avec des patients et des médecins. Il y a ensuite le modèle de l'Institut néerlandais pour l'amélioration du système de santé en quatre phases : 1) sélection du sujet et des critères, 2) analyse des besoins des patients via une revue de la littérature ou des focus groups, 3) création du prototype de l'outil et processus de révision itératif par un groupe multidisciplinaire, et 4) approbation de l'outil final et établissement d'un plan pour la mise à jour de l'outil. Le modèle de la clinique Mayo de Montori et collègues n'offre pas de guide concret de développement mais plutôt une philosophie de développement qui, en somme, mentionne l'importance d'impliquer des patients et des médecins dans le processus, de faire preuve de flexibilité et d'y aller par itérations. Finalement, l'Informed Medical Decisions Foundation, maintenant fusionnée avec Healthwise, est une organisation de recherche et un groupe de défense qui vise à aider les individus à faire de meilleurs choix en santé et qui a également publié les grandes lignes du processus de développement qu'elle utilise pour développer ses outils d'aide à la décision. Pour ce modèle, il s'agit : 1) d'impliquer des médecins n'ayant aucun conflit d'intérêt quelconque par rapport à l'outil, 2) d'impliquer les patients à plusieurs étapes de développement et 3) d'évaluer l'outil par des médecins et des patients avant qu'il ne soit transmis au public. Après la présentation de ces modèles de développement, Coulter et collègues proposent une version consensus de tous ces modèles qui va comme suit :
1. Définition du but de l'outil et de l'audience
2. Création d'un groupe multidisciplinaire incluant des médecins et des patients
3. Pré-conception : analyse des besoins décisionnels des patients, déterminer le format de l'outil, la manière dont il sera distribué et synthétiser les connaissances sur le sujet
5. Évaluation alpha : test de compréhension de l'outil et/ou d'utilisabilité par les patients et les médecins, puis faire un nouveau prototype (phase itérative)
6. Évaluation beta : test de faisabilité, modifications finales du prototype et mise en place du plan de distribution de l'outil
(Traduction libre, Coulter et al., 2013, figure 1, p. 5)
Avec l’étude de Coulter et collègues, il semble clair qu'une orientation générale commence à faire consensus dans la littérature quant aux pratiques optimales de développement et d'évaluation des outils d'aide à la décision. Il est aussi clair que beaucoup d'auteurs majeurs dans le domaine insistent sur le fait que les patients doivent être impliqués dans le processus. Néanmoins, sur le terrain, comme le mentionne Coulter et collègues, ce n'est toujours pas une majorité de développeurs qui se base sur le modèle MADO ou des NIOADP pour leurs pratiques de développement, ce qui crée une grande diversité dans la qualité et l’efficacité des outils développés.
1.7 L'implication des patients dans le développement d’outils d'aide à la décision
Comme la participation des patients est maintenant encouragée dans la prise de décision par rapport à leur santé (Légaré, 2009), et bien que, comme on l'a vu, l’implication des patients fasse partie des critères de qualité de plusieurs modèles de développement, qu'en est-il de la pratique actuelle des développeurs d'outils d'aide à la décision ? À ce jour, aucune étude ne s'est penchée sur les pratiques de développement par rapport à l'implication des patients, bien qu'on mentionne qu'il est primordial de les impliquer. Ce vide au niveau des données probantes dans la littérature fait en sorte qu'il existe plusieurs méthodes pour développer ces outils et qu'il subsiste une grande variabilité dans la manière d'impliquer les patients. Mais encore, bien que les données les plus récentes de la littérature continuent à démontrer que les outils d’aide à la décision sont forts utiles pour les individus et qu'on doit les impliquer dans le processus, nous ne savons pas à quel point ni comment les patients eux-mêmes sont impliqués dans le développement de ces outils.
1.8 Les populations vulnérables
Selon les résultats d’une méta-analyse (Durand, 2014), les interventions en prise de décision partagée seraient plus bénéfiques auprès des populations ayant un niveau socioéconomique et de littératie plus faible qu’auprès de groupes ayant un niveau socioéconomique et de littératie plus élevé. Les groupes vulnérables soumis à l’intervention, en comparaison aux groupes contrôles, auraient démontré en général un plus faible niveau de conflit décisionnel, une plus grande amélioration des connaissances et un sentiment plus clair par rapport à leurs valeurs et leurs préférences. Les outils d'aide à la décision ont donc un potentiel intéressant pour faciliter le processus décisionnel des personnes les plus vulnérables. D'un point de vue de santé publique, ces outils sont susceptibles de répondre à l'objectif global de participer à la réduction des inégalités sociales de santé. Par exemple, ces outils ont le potentiel d’améliorer l’accessibilité aux soins pour les personnes plus vulnérables et peuvent ainsi participer à la réduction des inégalités sociales de santé.
Notre définition du concept de populations vulnérables va comme suit : les populations vulnérables sont des personnes qui sont plus à risques d’avoir des problèmes de santé étant donné leur faible statut socio-économique (niveau d’éducation, revenu, emploi), leur origine ethnique, leur genre et leur statut social (Waisel, 2013, Nelson, 2002, Kilbourne et al., 2006, Aday, 1994, Braveman, 2006, Frohlich et al., 2006, McCallum, 2010). Les populations vulnérables sont considérées comme étant mal desservies sur le plan médical, c'est-à-dire qu'ils font souvent face à un manque d'accessibilité aux soins de santé (Hooker, 2013). La vulnérabilité peut être également vue comme une situation de précarité ou une instabilité touchant à un ou plusieurs déterminants de la santé sur une période donnée. Plus spécifiquement, la vulnérabilité peut être reliée à une combinaison de facteurs tels que les caractéristiques individuelles, les facteurs extérieurs provenant du milieu de vie de l’individu et les facteurs provenant plus largement des systèmes économiques, politiques et sociaux. L’état de vulnérabilité est aussi
relié au facteur temps, c’est-à-dire qu’il est influencé par le parcours de vie des individus. Mechanic et Tanner (2007) font une distinction entre la vulnérabilité temporaire et la vulnérabilité persistante, la dernière comportant de plus lourds effets sur le système de santé. Ces auteurs mentionnent également que la faiblesse du réseau social, le manque de soutien social et la localisation géographique sont des facteurs souvent oubliés qui sont susceptibles de mener à la vulnérabilité (Mechanic et Tanner, 2007). Dans le même ordre d’idée, Kilbourne et collègues (2006) ont proposé un schéma conceptuel qui démontre que les éléments qui déterminent les inégalités de santé ne se situent pas seulement au niveau du patient, mais aussi au niveau des professionnels de santé (connaissances et attitudes, compétence culturelle) et du système de santé en général (organisation des soins, culture organisationnelle). Le modèle conceptuel de Flaskerud et Winslow (1998) va dans le même sens et place une certaine responsabilité collective à la vulnérabilité des individus. Au-delà donc d'une affaire simplement individuelle, la vulnérabilité est aussi une responsabilité collective. Lewis et collègues (2012), quant à eux, font la distinction entre deux types de populations vulnérables : les individus socialement défavorisés (relié à l'ethnicité, faible niveau socioéconomique, de litératie, les personnes sans abri, etc.) et les individus vulnérables d'un point de vue clinique (les cas complexes de maladies chroniques, de comorbidités, les personnes souffrant d'un trouble mental, les enfants, les personnes âgées fragiles, etc.). Pour ces auteurs, la combinaison de caractéristiques faisant partie de ces deux groupes décuple la gravité de la vulnérabilité.
Baumnhover et May (2013) affirment que tous les individus peuvent potentiellement devenir vulnérables au cours de leur vie si les conditions sont réunies. Apparait alors la notion du risque relatif. Fait intéressant à noter, c'est dans le domaine des sciences environnementales et de la gestion des risques naturels que le concept de vulnérabilité est apparu en premier : « L’idée principale était de tenir compte de l’inégalité de l’impact des accidents naturels selon les groupes humains, en fonction de leurs capacités de faire face (coping capacities).
[...] Le lien crucial entre un risque ou une menace extérieure et une catastrophe a été trouvée dans la notion de population vulnérable. » (Martin, 2013, p.2) Aday (1994) établit sa définition des populations vulnérables autour de la question du risque relatif. Selon l'auteur, les individus ont leur propre risque relatif d'être malade et ce risque est multiplié pour ceux qui « ont peu de ressources matérielles (économiques) et non matérielles (psychologiques ou sociales) pour les aider à faire face à la maladie. » (Traduction libre, Aday, 1994, p.489). Pour Aday, ce qui fait en sorte qu'on est vulnérable ou pas dépend des « ressources » qu'on possède. Les ressources d'un individu sont divisées en trois éléments : le statut social, le capital social et le capital humain. Le statut social selon Aday réfère aux attributs biologiques comme l'âge, le sexe et la race qui correspondent aux rôles qu'on joue dans la société. L'accumulation de statuts vulnérables augmenterait ainsi le risque d'avoir une mauvaise condition de santé (Aday, 1994, p.491). Le capital social fait référence aux connections sociales et aux réseaux sociaux qu'un individu possède. Un faible capital social augmenterait alors ce risque relatif d'être malade. Finalement, le capital humain chez Aday correspond aux capacités et aux compétences des individus. Ceux ayant un plus faible capital humain ont donc un plus haut risque d'avoir une mauvaise santé. Ce qui est surtout intéressant avec la théorie d'Aday, c'est que dans sa vision, les pouvoirs politiques et les pouvoirs de santé publique doivent agir sur ces trois plans (statut social, le capital social et le capital humain) afin d'améliorer la santé et diminuer les vulnérabilités, puisqu’ils sont entrelacés. Par exemple, il faudrait agir à la fois au niveau de la création d'emplois afin de diminuer le chômage, de l’accessibilité à de bonnes écoles pour favoriser les compétences des individus et la planification urbaine pour créer des bons quartiers pour favoriser le capital social. Bref, la société doit se prémunir de programmes socioéconomiques et de santé publique réfléchis dans une optique holistique afin d’agir avec succès sur la vulnérabilité et de favoriser des meilleures conditions de santé.
1.9 L'implication des populations vulnérables
À notre connaissance, aucun article dans la littérature n'a fait état des enjeux entourant l'implication des populations vulnérables dans le développement des outils d'aide à la décision de manière globale. La revue systématique de Bonevski et collègues (2014) donne néanmoins une bonne idée des facteurs qui facilitent ou freinent la participation des populations vulnérables dans la recherche en santé en général. Les 115 études incluses dans leur revue systématique concernent soit l'analyse des facteurs favorisant la participation des groupes vulnérables dans la recherche ou l'analyse des barrières qui la freinent.
La principale barrière qui est ressortie de leur revue était celle entourant le recrutement. Comme élément freinant le recrutement, on retrouve d’abord le manque de confiance envers la recherche ou l’équipe de recherche. Vient ensuite la perception que la participation ne présente aucun bénéfice pour le participant, ni pour lui, ni pour sa communauté, et peut même potentiellement nuire et lui faire subir de la stigmatisation. Comme autre barrière au recrutement, on retrouve la peur de l’autorité et la peur d’être exposé publiquement, « surtout si la personne est engagée dans des activités illégales (comme la prostitution, les drogues) ou si la personne a une condition qui est stigmatisée par la société (telle que le sida ou l'homosexualité) » (traduction libre, Bonevski et al., 2014, p.16).
Deux autres barrières se retrouvent aussi dans les articles mais à moindre mesure, soit le facteur relié aux croyances culturelles des individus qui pourrait freiner la participation, et le facteur relié aux « gatekeepers ». Les « gatekeepers » sont le nom qu’on donne aux personnes qui ont le pouvoir d’empêcher la participation des personnes à une recherche pour protéger leurs intérêts individuels. Parfois, il arrive que des « gatekeepers » aient une vision plutôt paternaliste des personnes plus vulnérables : « ... les gens faisant partie des groupes socioéconomiques les plus faibles n'ont pas le temps, l'intérêt ou l'habilité à participer, ou ont peu de
compétences à communiquer. » (Bonevski et al., 2014, p. 16) En réponses à ses barrières face au recrutement, plusieurs études suggèrent de recruter au niveau des groupes communautaires et suggèrent la création d'un partenariat avec la communauté. Autre facteur qui pourrait faciliter le recrutement est l'utilisation des médias et de marketing social adaptés à la population visée. Différentes stratégies peuvent également être mises en place au niveau des « gatekeepers » afin de les informer adéquatement du sujet de la recherche et de faire de la sensibilisation. Au niveau des méthodes, il s'agirait d'avoir une adaptation au niveau de la langue, de la littératie et l'utilisation de méthodes de collecte de données plus flexibles conjointement à l'utilisation de technologies mieux adaptées à la population visée.
Au-delà du recrutement, la seconde barrière à la participation des populations vulnérables est le maintien de cette participation dans le temps. Face à cela, plusieurs études ont noté l'importance d'utiliser des incitatifs ou dédommagement tels que de l'argent ou des cartes cadeaux. Un autre facteur qui agit au maintien de la participation est l'utilisation de plus d'une méthode de suivi et de rappels des participants de l'étude. Finalement, quelques études ont mentionné l'importance de construire une relation de confiance envers les participants ainsi que d'offrir le plus de flexibilité possible dans un contexte de recherche positif.
Bien que l’étude de Bonevski et collègues nous donnent une idée des barrières et facilitants à la participation des populations vulnérables dans la recherche en santé, restent à savoir si ceux-ci s’appliquent au cas particulier de cette étude, soit celui de l’implication des populations vulnérables dans le développement d’outils d’aide à la décision.
1.10 La recherche participative
Le développement d’outils d’aide la décision requière l’application de méthodes tirées des recherches scientifiques. Ainsi, une des avenues susceptibles d’être empruntée chez les développeurs qui impliquent des populations vulnérables est
une philosophie de recherche originaire des sciences sociales qui est basée sur trois assises qui la différentie de la recherche traditionnelle : « propriété partagée des projets de recherche, analyse communautaire des problèmes sociaux et une orientation vers l’action communautaire. » (Traduction libre, Kemmis et McTaggart, 2007, p.273) La recherche-action participative, un type de recherche participative, diffère des autres philosophies de recherche en santé publique, notamment parce que les méthodes qu’elle utilise visent la réduction des inégalités de santé en partant des besoins exprimés par la communauté afin qu’elle puisse agir elle-même pour améliorer la santé de ses membres (Baum et al., 2006). L’égalité de tous les participants dans une optique de collaboration et de partenariat est un élément essentiel en recherche participative afin de favoriser un climat de confiance et de respect dans la relation entre les différentes parties prenantes du projet (Macaulay et al., 1999). Les équipes de recherche qui impliquent des populations vulnérables dans le processus de développement d’outils d’aide à la décision sont susceptibles de s’inspirer de l’approche de recherche participative en ce sens que l’outil créé pourrait, par exemple, être une étape vers une intervention plus globale réalisée en partenariat avec une communauté donnée dans le but de lutter contre un ou des problèmes de santé.
1.11 Objectifs et questions de recherche
L’objectif principal de ce mémoire est de mieux comprendre l’implication des populations vulnérables dans le processus de développement d’outils d’aide à la décision pour les patients.
Les objectifs spécifiques :
1. consistent à décrire l’implication des personnes vulnérables dans le processus de développement d’outils d’aide à la décision destinés aux patients,
2. de la comparer avec celle de la population en général qui est impliquée dans le développement d’outils et
Pour répondre à ces objectifs, cette recherche s’articule autour des questions suivantes :
1. Comment les populations vulnérables sont impliquées dans le développement d'outils d'aide à la décision pour patients?
2. Comment leur implication diffère-t-elle de celle de la population en général? 3. Qu'est-ce qui favorise et défavorise la participation des personnes vulnérables?
Chapitre 2 : Cadres conceptuels
Dans le deuxième chapitre, je présenterai les cadres conceptuels retenus pour cette étude. Le premier est celui de la conception centrée sur l’utilisateur, un modèle de développement dont la particularité est d’impliquer les utilisateurs à chaque phase du développement. Enfin, le deuxième cadre est celui des populations vulnérables de Flaskerud et Winslow.
2.1 La conception centrée sur l'utilisateur
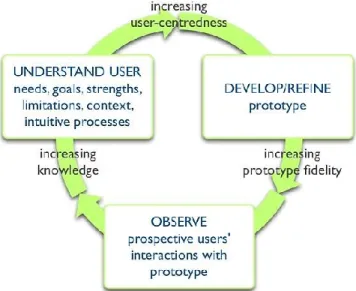
La conception centrée sur l’utilisateur (User-Centered Design en anglais américain) est une approche plus largement utilisée en ingénierie informatique qui a pour but de développer des outils centrés sur les utilisateurs. Cette approche fait en sorte que les usagers potentiels d’un outil sont impliqués tout au long du processus de développement. La conception centrée sur l’utilisateur comprend généralement trois phases : 1) Analyse ; 2) Conception ; 3) Évaluation. Chaque phase du développement procède par un processus itératif, c’est-à-dire qu’on répète constamment le processus jusqu’à ce que le prototype de l'outil correspond aux besoins des usagers futurs (voir figure 2). Généralement, le développement d’un outil avec ce modèle commence par la formation d’un comité de développement composé d’usagers, de designers, d’experts du domaine visé par l'outil et de toute autre partie prenante. Souvent, le développement passe par les étapes suivantes de manière itérative : analyse des besoins des usagers, ateliers, scénario-maquettes du futur outil, design du prototype et essai d'utilisabilité ou essai pilote. Cette approche a pour avantage une meilleure acceptation de l’outil chez les usagers puisqu’on identifie et corrige les problèmes de manière précoce (De Vito Dabbs et al., 2009). Il a été proposé que la conception centrée sur l’utilisateur est soutenue par trois autres grandes théories : la théorie du comportement planifiée, la technologie persuasive (« Persuasive Technology ») et la diffusion de l’innovation (« Diffusion of Innovation ») (Parmar, 2010).
Dans le domaine de la santé, la conception centrée sur l’utilisateur est utilisée principalement dans le développement d’interface de saisie de données médicales, d’outils de suivi des patients et d’outils de dépistage (Searl et al., 2010). À ce jour, encore peu d’outils d’aide à la décision pour patients n’ont été développé avec ce modèle (Searl et al., 2010, De Vito Dabbs et al., 2009). Puisque dans la littérature aucune donnée probante ne supporte les modèles de développement actuellement proposés, la conception centrée sur l'utilisateur apporte un éclairage concret en présentant les étapes de développement que les développeurs sont susceptibles d'utiliser lors du développement de leur outil. La conception centrée sur l'utilisateur a donc agit comme modèle présentant des étapes de développement concrètes qui ont pu être comparées entre elles selon les deux populations visées par cette étude : vulnérable et non vulnérable. Le modèle a permis de répondre au deuxième objectif de l’étude, soit de voir s'il existait une différence entre les modes d'implication des personnes vulnérables et non vulnérables dans le processus de développement des outils. Finalement, en plus d'utiliser ce modèle pour développer la grille d'entrevue, ce dernier a servi de cadre de référence pour l'analyse du corpus de données.
Figure 3. Conception centrée sur l’utilisateur
(Traduction libre : Comprendre l’utilisateur, ses besoins, buts, forces, limitations, contexte, processus intuitif, en augmentant la centration sur l’utilisateur. Développer et raffiner le prototype, en augmentant la fidélité du prototype. Observer les interactions des utilisateurs éventuels avec le prototype, en augmentant les connaissances.)
Source : Witteman et al. (2015), User-centered design and the development of patient decision aids : protocol for a systematic review. Syst Rev, 4(11).
2.2 Le cadre des populations vulnérables selon Flaskerud et Winslow
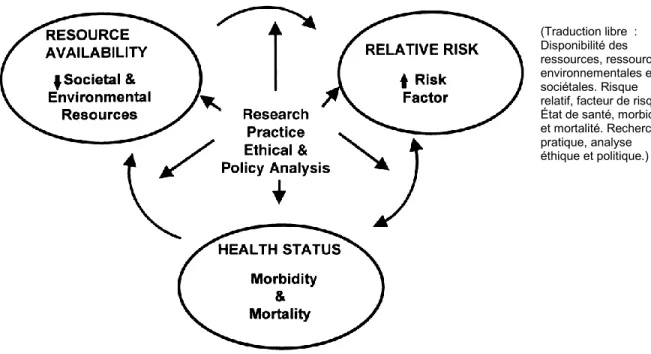
Flaskerud et Winslow (1998) définissent le concept des populations vulnérables comme étant des groupes sociaux ayant un risque plus élevé d’avoir des problèmes de santé. Flaskerud et Winslow voient le concept de vulnérabilité selon une perspective de santé communautaire, c’est-à-dire que puisque les communautés sont responsables du bien-être collectif des citoyens, la santé tout comme la vulnérabilité ne sont pas une affaire seulement individuelle mais bien collective. Pour les auteurs, les groupes vulnérables sont souvent associés aux pauvres, aux personnes discriminées, stigmatisées, marginalisées ou privées de leurs droits. Le modèle conceptuel des populations vulnérables de Flaskerud et Winslow relient trois concepts importants : la disponibilité des ressources (resource availability), le risque relatif (relative risk) et l’état de santé (health status).
Figure 4. Cadre de Flaskerud et Winslow
(Traduction libre : Disponibilité des ressources, ressources environnementales et sociétales. Risque relatif, facteur de risque. État de santé, morbidité et mortalité. Recherche, pratique, analyse éthique et politique.)
Source : Flaskerud, J. et Winslow, B. (1998). Conceptualizing vulnerable populations health-related research. Nursing Research, 47(2), 70.
La disponibilité des ressources fait référence à la disponibilité des ressources socioéconomiques et environnementales. Par ressources environnementales, les auteurs font référence à l’accessibilité et à la qualité des soins de santé, aux caractéristiques de la communauté et à la disponibilité des professionnels de santé et des travailleurs sociaux. Inspiré par Aday (1994), le risque relatif est le ratio entre les personnes qui ne reçoivent pas les ressources nécessaires et qui sont exposées aux facteurs de risques et les personnes qui possèdent les ressources nécessaires et qui ne sont pas exposées aux facteurs de risques. L’état de santé fait référence à la prévalence des maladies et aux taux de mortalité et de morbidité.
Un risque relatif plus élevé reposera donc sur un statut social et un statut socioéconomique bas et sur un manque de ressources environnementales. La vulnérabilité émerge ainsi d’un manque au niveau des ressources socioéconomiques et environnementales (Grabovschi, Loignon et Fortin, 2013). La sélection de l’échantillon pour cette étude (voir section 3.5) s’est inspirée en grande partie du modèle conceptuel des populations vulnérables de Flaskerud et Winslow.
Chapitre 3 : Méthodologie
Le chapitre 3 portera sur la méthodologie de l’étude. J’apporterai d’abord des précisions sur l’approche méthodologique retenue pour cette étude. Je présenterai ensuite le projet plus vaste dans lequel mon mémoire s’insère, soit une revue systématique des écrits. La procédure méthodologique de cette revue sera détaillée, dont l’extraction et la validation des données. Viendra ensuite les détails méthodologiques de mon projet, c’est-à-dire une sous-analyse de la revue systématique et des entrevues téléphoniques semi-dirigées. Je présenterai finalement les considérations éthiques sous-jacentes au projet.
3.1 Approche méthodologique retenue
L’approche méthodologique retenue pour ce mémoire est celle des méthodes mixtes. Les méthodes mixtes permettent la collecte, l’analyse et l’interprétation de données qualitatives et quantitatives en une seule étude (Creswell et Wang, 2009 et Ivankova et al., 2006). Les méthodes mixtes ont pour avantage d’expliquer un phénomène de manière plus complète grâce à « l’intégration de différentes perspectives en interprétant les résultats avec des données provenant de plusieurs sources. » (Larue et al., 2009, p.13) Un devis séquentiel explicatif sera utilisé dans le cadre de ce mémoire (Creswell et Wang, 2009 et Ivankova, 2006). Plus précisément, il s’agira d’abord d’effectuer la collecte et l’analyse des données quantitatives (phase 1, sous-analyse d’une revue systématique) et ensuite d’effectuer la collecte et l’analyse des données qualitatives (phase 2, entrevues semi-dirigées). Dans ce type de devis, les données qualitatives servent à expliquer les résultats quantitatifs. De plus, l’échantillonnage du volet qualitatif est tiré des données quantitatives.
Le choix d’une méthode mixte s’explique par le fait que mon mémoire s’inscrit dans un plus vaste projet auquel j’ai participé, soit une revue systématique des écrits sur le développement d’outils d’aide à la décision pour patients (Witteman et al., 2015). Cette revue systématique avait pour objectif d’élaborer des recommandations
quant aux meilleurs moyens d’impliquer les patients et les parties prenantes dans le développement des outils d’aide à la décision.
3.2 Revue systématique des écrits du projet plus vaste
Nous avons réalisé une revue systématique des écrits répondant aux critères Cochrane sur les revues systématiques et aux critères PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses). Les articles décrivant au moins une étape de développement d'un outil d'aide à la décision pour patients ont été inclus dans la revue. Étant donné qu'il arrive souvent qu'un ou des auteurs publient une série d'articles sur un même outil, les articles décrivant un même outil ont été réunis sous un seul projet de développement.
Avec l'aide d'un bibliothécaire spécialisé en recherche médicale, la stratégie de sélection des articles a permis d'identifier une série de mots clés que nous avons utilisé dans les bases de données suivantes : MEDLINE, EMBASE, PubMed, Web of Science, Referencing Elwyn Web of Science, Cochrane Library, ACM library, IEEE Xplore et Google Scholar, sans limite au niveau de l'année de publication ni de la langue (annexe 1).
3.3 Extraction des données
Nous avons utilisé un formulaire d'extraction de données structuré (annexe 2) qui a été créé et raffiné en consultant 15 experts dans le domaine qui ne faisaient pas déjà partie de notre équipe recherche. Nous avons également mené une série de quatre tests pilotes avec les membres de l'équipe pour nous assurer de la justesse de l'outil de collecte. Six codeurs y compris moi-même ont été assignés en groupe de deux à chaque article et ont indépendamment extrait les données des articles. Les codeurs se sont réunis régulièrement avec l'équipe de recherche pour discuter de toutes questions relatives à l'extraction de données. Une fois l'extraction des données terminée, les pairs de codeurs ont réconcilié les différences dans les
données extraites. Quand le consensus n'était pas possible, un troisième codeur n'ayant auparavant pas été assigné à l'article tranchait (Higgins et Green, 2011).
3.4 Validation des données
Afin d'ajouter un niveau dans la validation des données recueillies, nous avons contacté tous les auteurs des articles initialement inclus dans la revue systématique et nous leur avons demandé de vérifier les données et d'en apporter des précisions ou des corrections si nécessaire. Dans le cadre de ce processus, nous avons spécifiquement demandé des informations aux auteurs par rapport à la participation des populations vulnérables lors du développement de leur outil, notamment par rapport au type de vulnérabilité (voir les catégories dans la section 3.5) et au mode d’implication dans le processus de développement. À cet effet, nous avons créé un questionnaire dont les questions s’ajustaient automatiquement selon les données extraites par les codeurs par le biais d’un script complexe. Ainsi, chaque auteur recevait un courriel standardisé les invitant à confirmer ou à apporter des corrections aux réponses du questionnaire adapté à leur situation. À cette étape, certains nouveaux articles ont été soumis par les auteurs et ont été ajoutés à la base de données afin de compléter certaines informations relatives aux projets de développement. Ces nouvelles informations soumises par les auteurs ont à nouveau été vérifiées par groupe de deux codeurs indépendants. Seuls les projets de développement d’outils dont les données extraites ont été validées par leurs auteurs ont été inclus dans la sous-analyse des projets ayant impliqués des populations vulnérables.
3.5 Projets ayant impliqués des populations vulnérables
L'identification des projets de développement décrivant un outil d'aide à la décision ayant impliqué des personnes vulnérables a été effectuée par la création de trois catégories ainsi que par la classification du type de population vulnérable visée dans une ou plusieurs des catégories ci-bas. J’ai réalisé ce processus
d'identification des projets ayant impliqués des populations vulnérables avec l’aide d’une autre sociologue qui était elle aussi étudiante à la maîtrise en santé communautaire. Nous avons codifié indépendamment tous les articles inclus dans la revue systématique et nous avons réconcilié les différences après discussion.
Le projet de développement...
1: a inclus spécifiquement des personnes vulnérables
2: a inclus une population diversifiée dont des personnes vulnérables
3: n'a pas inclus des personnes vulnérables ou il n'est pas possible de dire s’ils ont été inclus
Catégories des populations vulnérables : Race et ethnicité
Statut socioéconomique faible (faible niveau d'éducation et faible revenu) Faible niveau de littératie
Personnes vivant avec un problème de santé mentale Personnes vivant avec un handicap physique
Personnes âgées (60 ans et plus)
Enfants et adolescents (18 ans et moins) Autres
Ces catégories ont été opérationnalisées à partir du cadre de Flaskerud et Winslow et du document de travail sur l'accès aux populations à risques en cas d'urgence des Centres pour la prévention et le contrôle des maladies (Centers for Disease Control and Prevention), une agence de santé américaine en matière de protection et de prévention de la santé. Reconnaissant qu'il existe de nombreuses façons dont la vulnérabilité peut se présenter et afin de rester dans le cadre de notre projet, nous avons choisi de mettre l'accent sur la dimension sociale et économique de la vulnérabilité. Nous nous sommes donc restreints à ces catégories : race et ethnicité, statut socioéconomique faible, faible niveau de littératie et personnes ayant vécu un problème de santé mentale.
3.6 Comparaison des processus de développement d’outils
Pour la phase quantitative du mémoire, une analyse comparative a été effectuée entre les deux groupes suivants :
1) les outils dont les développeurs ont impliqué des personnes vulnérables dans leur développement et
2) les outils où les populations vulnérables n’ont pas été impliquées dans le développement.
Pour déterminer si des différences existent au niveau des pratiques de développement d’outils entre les équipes qui ont et qui n’ont pas impliqué des populations vulnérables, nous avons effectué des analyses quantitatives exploratoires pour voir si des variables relatives au processus de développement pouvaient être associées significativement avec le fait d’impliquer des populations vulnérables. La variable dépendante était donc le fait d’avoir ou de ne pas avoir impliqué des populations vulnérables. Nous avons identifié 31 variables indépendantes potentielles dans notre base de données en lien avec nos deux cadres conceptuels (celui de la conception centrée sur l’utilisateur et celui de Flaskerud et Winslow). Nous avons fait des analyses bivariées avec un seuil de P>.20 afin d’écarter les variables ayant peu de chance d’être associées à notre variable dépendante et nous avons fait une régression logistique multivariée avec les variables restantes.
Pour toutes les variables indépendantes de la régression, nous avons également déterminé à l’aide du test exact de Fisher si des différences existaient entre les deux groupes de catégories des populations vulnérables. Le premier groupe fait référence aux catégories suivantes : race et ethnicité, statut socioéconomique faible, faible niveau de littératie et personnes vivant avec un problème de santé mentale. Le deuxième groupe comprend les catégories restantes, soit les personnes âgées, les enfants et les adolescents et la catégorie autre. Les