UNIVERSITE MOHAMMED V- SOUISSI
FACULTE DE MEDECINE ET DE PHARMACIE - RABAT DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI
2003 – 2013 : Professeur Najia HAJJAJ - HASSOUNI
ADMINISTRATION :
Doyen : Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines
Professeur Mohammed AHALLAT
Vice Doyen chargé de la Recherche et de la Coopération
Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie
Professeur Jamal TAOUFIK
Secrétaire Général : Mr. El Hassane AHALLAT
1- ENSEIGNANTS-CHERCHEURS MEDECINS ET
PHARMACIENS
PROFESSEURS :
Mai et Octobre 1981
Pr. MAAZOUZI Ahmed Wajih Chirurgie Cardio-Vasculaire
Pr. TAOBANE Hamid* Chirurgie Thoracique
Mai et Novembre 1982
Pr. BENOSMAN Abdellatif Chirurgie Thoracique
Novembre 1983
Pr. HAJJAJ Najia ép. HASSOUNI Rhumatologie
Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne
Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. SETTAF Abdellatif Chirurgie
Novembre et Décembre 1985
Pr. BENJELLOUN Halima Cardiologie
Pr. BENSAID Younes Pathologie Chirurgicale
Janvier, Février et Décembre 1987
Pr. AJANA Ali Radiologie
Pr. CHAHED OUAZZANI Houria Gastro-Entérologie
Pr. EL YAACOUBI Moradh Traumatologie Orthopédie
Pr. ESSAID EL FEYDI Abdellah Gastro-Entérologie
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1988
Pr. BENHAMAMOUCH Mohamed Najib Chirurgie Pédiatrique
Pr. DAFIRI Rachida Radiologie
Pr. HERMAS Mohamed Traumatologie Orthopédie
Décembre 1989 Janvier et Novembre 1990
Pr. ADNAOUI Mohamed Médecine Interne
Pr. BOUKILI MAKHOUKHI Abdelali* Cardiologie
Pr. CHAD Bouziane Pathologie Chirurgicale
Pr. CHKOFF Rachid Pathologie Chirurgicale
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. MANSOURI Fatima Anatomie-Pathologique
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AL HAMANY Zaîtounia Anatomie-Pathologique
Pr. AZZOUZI Abderrahim Anesthésie Réanimation
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale
Pr. BENABDELLAH Chahrazad Hématologie
Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie Obstétrique
Pr. CHABRAOUI Layachi Biochimie et Chimie
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. JANATI Idrissi Mohamed* Chirurgie Générale
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie
Pr. TAOUFIK Jamal Chimie thérapeutique
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale
Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. BOUJIDA Mohamed Najib Radiologie
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie
Pr. CHRAIBI Chafiq Gynécologie Obstétrique
Pr. DAOUDI Rajae Ophtalmologie
Pr. DEHAYNI Mohamed* Gynécologie Obstétrique
Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. OUAZZANI Taibi Med Charaf Eddine Gynécologie Obstétrique
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques
Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL AOUAD Rajae Immunologie
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie
Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HADRI Larbi* Médecine Interne
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. JELTHI Ahmed Anatomie Pathologique
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. MOUDENE Ahmed* Traumatologie- Orthopédie
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BELAIDI Halima Neurologie
Pr. BRAHMI Rida Slimane Gynécologie Obstétrique
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. CHAMI Ilham Radiologie
Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. EL ABBADI Najia Neurochirurgie
Pr. HANINE Ahmed* Radiologie
Pr. JALIL Abdelouahed Chirurgie Générale
Pr. LAKHDAR Amina Gynécologie Obstétrique
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. CHAARI Jilali* Médecine Interne
Pr. DIMOU M’barek* Anesthésie Réanimation
Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation
Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. MANSOURI Aziz* Radiothérapie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie
Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. MOHAMMADI Mohamed Médecine Interne
Pr. OUADGHIRI Mohamed Traumatologie-Orthopédie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique
Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. CHAOUIR Souad* Radiologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. GUEDDARI Fatima Zohra Radiologie
Pr. HAIMEUR Charki* Anesthésie Réanimation
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. OUAHABI Hamid* Neurologie
Pr. TAOUFIQ Jallal Psychiatrie
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique
Novembre 1998
Pr. AFIFI RAJAA Gastro-Entérologie
Pr. BENOMAR ALI Neurologie
Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale
Pr. EZZAITOUNI Fatima Néphrologie
Pr. LAZRAK Khalid * Traumatologie Orthopédie
Pr. BENKIRANE Majid* Hématologie
Pr. KHATOURI ALI* Cardiologie
Pr. LABRAIMI Ahmed* Anatomie Pathologique
Janvier 2000
Pr. ABID Ahmed* Pneumophtisiologie
Pr. AIT OUMAR Hassan Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale
Pr. EL FTOUH Mustapha Pneumo-phtisiologie
Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. EL OTMANY Azzedine Chirurgie Générale
Pr. ISMAILI Mohamed Hatim Anesthésie-Réanimation
Pr. ISMAILI Hassane* Traumatologie Orthopédie
Pr. KRAMI Hayat Ennoufouss Gastro-Entérologie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation
Pr. TACHINANTE Rajae Anesthésie-Réanimation
Pr. TAZI MEZALEK Zoubida Médecine Interne
Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AIT OURHROUI Mohamed Dermatologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Pr. HSSAIDA Rachid* Anesthésie-Réanimation
Pr. LAHLOU Abdou Traumatologie Orthopédie
Pr. MAFTAH Mohamed* Neurochirurgie
Pr. MAHASSINI Najat Anatomie Pathologique
Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Pr. NASSIH Mohamed* Stomatologie Et Chirurgie Maxillo-Faciale
Pr. ROUIMI Abdelhadi* Neurologie
Décembre 2000
Pr. ZOHAIR ABDELAH* ORL
Décembre 2001
Pr. ABABOU Adil Anesthésie-Réanimation
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BELMEKKI Mohammed Ophtalmologie
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BENYOUSSEF Khalil Dermatologie
Pr. BERRADA Rachid Gynécologie Obstétrique
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie
Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale
Pr. EL HIJRI Ahmed Anesthésie-Réanimation Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique
Pr. EL MOUSSAIF Hamid Ophtalmologie
Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. GOURINDA Hassan Chirurgie-Pédiatrique
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique
Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique
Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie
Pr. BERNOUSSI Zakiya Anatomie Pathologique
Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique
Pr. EL BARNOUSSI Leila Gynécologie Obstétrique
Pr. EL HAOURI Mohamed * Dermatologie
Pr. EL MANSARI Omar* Chirurgie Générale
Pr. ES-SADEL Abdelhamid Chirurgie Générale
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HADDOUR Leila Cardiologie
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. ISMAEL Farid Traumatologie Orthopédie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. LAGHMARI Mina Ophtalmologie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSTAGHFIR Abdelhamid* Cardiologie
Pr. NAITLHO Abdelhamid* Médecine Interne
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie
Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumophtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique
Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie
Pr. BENKIRANE Ahmed* Gastro-Entérologie
Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique
Pr. EL KHORASSANI Mohamed Pédiatrie Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHABOUZE Samira Gynécologie Obstétrique
Pr. KHARMAZ Mohamed Traumatologie Orthopédie
Pr. LEZREK Mohammed* Urologie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire
Pr. TARIB Abdelilah* Pharmacie Clinique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALAOUI Ahmed Essaid Microbiologie
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie
Pr. BARKAT Amina Pédiatrie
Pr. BENHALIMA Hanane Stomatologie et Chirurgie Maxillo Faciale
Pr. BENYASS Aatif Cardiologie
Pr. BERNOUSSI Abdelghani Ophtalmologie
Pr. CHARIF CHEFCHAOUNI Mohamed Ophtalmologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. EL HAMZAOUI Sakina* Microbiologie
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire
Pr. LYAGOUBI Mohammed Parasitologie
Pr. NIAMANE Radouane* Rhumatologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique
Pr. ZERAIDI Najia Gynécologie Obstétrique
Décembre 2005
Pr. CHANI Mohamed Anesthésie Réanimation
Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. ESSAMRI Wafaa Gastro-entérologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation
Pr. GHADOUANE Mohammed* Urologie
Pr. HARMOUCHE Hicham Médecine Interne
Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation
Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique
Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi* Chirurgie cardio vasculaire
Pr. AMHAJJI Larbi* Traumatologie orthopédie
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed* Anesthésie réanimation
Pr. BALOUCH Lhousaine* Biochimie-chimie
Pr. BENZIANE Hamid* Pharmacie clinique
Pr. BOUTIMZIANE Nourdine Ophtalmologie
Pr. CHARKAOUI Naoual* Pharmacie galénique
Pr. EHIRCHIOU Abdelkader* Chirurgie générale
Pr. ELABSI Mohamed Chirurgie générale
Pr. EL BEKKALI Youssef* Chirurgie cardio vasculaire Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. GANA Rachid Neuro chirurgie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid* Radiothérapie
Pr. ICHOU Mohamed* Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar* Anesthésie réanimation
Pr. LOUZI Lhoussain* Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed* Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologique
Pr. MOUSSAOUI Abdelmajid Anesthésier réanimation
Pr. MOUTAJ Redouane * Parasitologie
Pr. MRABET Mustapha* Médecine préventive santé publique et hygiène
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie
Pr. RABHI Monsef* Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine* Microbiologie
Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2007
Pr. DOUHAL ABDERRAHMAN Ophtalmologie
Décembre 2008
Pr ZOUBIR Mohamed* Anesthésie Réanimation
Mars 2009
Pr. ABOUZAHIR Ali* Médecine interne
Pr. AGDR Aomar* Pédiatre
Pr. AIT ALI Abdelmounaim* Chirurgie Générale Pr. AIT BENHADDOU El hachmia Neurologie
Pr. AKHADDAR Ali* Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMAHZOUNE Brahim* Chirurgie Cardio-vasculaire
Pr. AMINE Bouchra Rhumatologie
Pr. ARKHA Yassir Neuro-chirurgie
Pr. AZENDOUR Hicham* Anesthésie Réanimation
Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-chimie
Pr. BOUI Mohammed* Dermatologie
Pr. BOUNAIM Ahmed* Chirurgie Générale
Pr. BOUSSOUGA Mostapha* Traumatologie orthopédique
Pr. CHAKOUR Mohammed * Hématologie biologique
Pr. CHTATA Hassan Toufik* Chirurgie vasculaire périphérique
Pr. DOGHMI Kamal* Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale
Pr. EL OUENNASS Mostapha* Microbiologie
Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KADI Said * Traumatologie orthopédique
Pr. KARBOUBI Lamya Pédiatrie
Pr. L’KASSIMI Hachemi* Microbiologie
Pr. LAMSAOURI Jamal* Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie
Pr. ZOUHAIR Said* Microbiologie
PROFESSEURS AGREGES :
Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. BOUAITY Brahim* ORL
Pr. CHADLI Mariama* Microbiologie
Pr. DAMI Abdellah* Biochimie chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie plastique et réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro entérologie
Pr. LAMALMI Najat Anatomie pathologique
Pr. LEZREK Mounir Ophtalmologie
Pr. MALIH Mohamed* Pédiatrie
Pr. MOSADIK Ahlam Anesthésie Réanimation
Pr. MOUJAHID Mountassir* Chirurgie générale
Pr. NAZIH Mouna* Hématologie
Pr. ZOUAIDIA Fouad Anatomie pathologique
Mai 2012
Pr. AMRANI Abdelouahed Chirurgie Pédiatrique
Pr. ABOUELALAA Khalil* Anesthésie Réanimation
Pr. BELAIZI Mohamed* Psychiatrie
Pr. BENCHEBBA Drissi* Traumatologie Orthopédique
Pr. DRISSI Mohamed* Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale Pr. EL KHATTABI Abdessadek* Médecine Interne
Pr. EL OUAZZANI Hanane* Pneumophtisiologie
Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie pathologique
Pr. MEHSSANI Jamal* Psychiatrie
Pr. RAISSOUNI Maha* Cardiologie
Février 2013
Pr. AHID Samir Pharmacologie – Chimie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-ENT2ROLOGIE
Pr. AMOUR Mourad Anesthésie Réanimation
Pr. AWAB Almahdi Anesthésie Réanimation
Pr. BELAYACHI Jihane Réanimation Médicale
Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation
Pr. BENCHEKROUN Laila Biochimie-Chimie
Pr. BENKIRANE Souad Hématologie
Pr. BENNANA Ahmed* Informatique Pharmaceutique
Pr. BENSEFFAJ Nadia Immunologie
Pr. BENSGHIR Mustapha* Anesthésie Réanimation
Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique
Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie
Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DINI Nouzha* Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. ELFATEMI Nizare Neuro-Chirurgie
Pr. EL HARTI Jaouad Chimie Thérapeutique
Pr. EL JOUDI Rachid* Toxicologie
Pr. EL KABABRI Maria Pédiatrie
Pr. EL KHANNOUSSI Basma Anatomie Pathologie
Pr. EL KHLOUFI Samir Anatomie
Pr. EL KORAICHI Alae Anesthésie Réanimation
Pr. EN-NOUALI Hassane* Radiologie
Pr. ERRGUIG Laila Physiologie
Pr. FIKRI Meryim Radiologie
Pr. GHANIMI Zineb Pédiatrie
Pr. GHFIR Imade Médecine Nucléaire
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et maladies métaboliques
Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne
Pr. MEDDAH Bouchra Pharmacologie
Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie
Pr. OUKABLI Mohamed* Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique
Pr. ROUIBAA Fedoua* Gastro-Entérologie
Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique
Pr. ZINE Ali* Traumatologie Orthopédie
Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-faciale
Pr. GHOUNDALE Omar* Urologie
Pr. ZYANI Mohammad* Médecine Interne
2- ENSEIGNANTS – CHERCHEURS SCIENTIFIQUES
PROFESSEURS / PRs. HABILITES
Pr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques
Pr. BOURJOUANE Mohamed Microbiologie
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie
Pr. DAKKA Taoufiq Physiologie
Pr. DRAOUI Mustapha Chimie Analytique
Pr. EL GUESSABI Lahcen Pharmacognosie
Pr. ETTAIB Abdelkader Zootechnie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. HAMZAOUI Laila Biophysique
Pr. HMAMOUCHI Mohamed Chimie Organique
Pr. IBRAHIMI Azeddine Biotechnologie
Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Biochimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Pr. ZELLOU Amina Chimie Organique
Mise à jour le 13/02/2014 par le Service des Ressources Humaines
Au Pr FERHATI et au Dr OSMAN
Qui ont été à l’origine de cette thèse, et dont les
collaborations autant amicales que professionnelles
m’ont permis de mener à bien ce travail.
A tous mes maîtres et enseignants
A mes collègues et amis de toujours
A ma chère mère
Qui m’a toujours encouragé dans cette voie. Je la
remercie de son amour nécessaire, de sa patience et de
ses sacrifices.
A mon père et mes frères, Mahdi et Anas
Pour leur dévouement et leur soutien inconditionnel.
A mes grands parents
A mes autres mamans, mes tantes, Atika, Amina, Zhor et Khadija,
à mon cousin, Ayoub, à mes oncles, Mostapha et Si Mohammed,
A mon Maître et Président de thèse
Mr B.RHRAB
Professeur de Gynécologie - Obstétrique
Je vous remercie du grand honneur que vous me faites
en acceptant de présider cette thèse.
Votre compétence, votre dynamisme, ainsi que vos
qualités humaines et professionnelles exemplaires ont
toujours suscité mon admiration.
Qu’il soit permis, cher maître, de vous exprimer ma
sincère reconnaissance, mon profond respect et ma plus
A mon Maître et Rapporteur de thèse
Mr Z. EL HANCHI
Professeur de Gynécologie - Obstétrique
Vous m’avez fait l’honneur de bien vouloir superviser
ce travail et je tiens à vous exprimer mes plus vifs
remerciements, tout en espérant être à la hauteur
de vos attentes.
Veuillez trouver ici, cher maître, le témoignage
de ma profonde et sincère reconnaissance.
A mon Maître et Juge de thèse
Mme A. LAKHDAR
Professeur de Gynécologie - Obstétrique
C’est pour moi un immense plaisir de vous voir
siéger parmi le jury de ma thèse. J’ai toujours été
impressionné par vos qualités humaines et
professionnelles.
Veuillez agréer, chère maître, mes dévouements et mon
éternelle reconnaissance.
A Mon Maître et Juge de thèse
Mme N. ZERAIDI
Professeur de Gynécologie - Obstétrique
Permettez-moi de vous remercier pour avoir si
gentiment accepté de faire partie de mes juges.
En dehors de vos connaissances claires et précises,
dont j’ai bénéficié, vos remarquables qualités humaines
et professionnelles méritent toute admiration
et tout respect.
Veuillez trouver ici le témoignage respectueux de ma
reconnaissance et admiration.
INTRODUCTION ... 1 RAPPEL SUR L’HYSTÉROSCOPIE ... 3 I. Historique ... 4 II. Types d’hystéroscopie ... 6 A) Hystéroscopie diagnostique ... 6 B) Hystéroscopie opératoire ... 7 III. Matériel... 7 A) Hystéroscopes... 7 1.Optiques rigides ... 7 2.Optiques flexibles ... 9 3.Les gaines d’hystéroscopes ... 11 4.Les électrodes... 12 5.Les instruments porte-optiques ... 14 B) Milieux de distension ... 14 1.Le glycocolle ... 15 2.Le CO2 ... 15 3.Le sérum salé ... 15 4.Autres ... 15 4.1.Le soluté glucosé 5% ... 15 4.2.Le dextran 70 ... 16 4.3.L’hyskon ... 16 4.4.Le sorbitol et le mannitol ... 16 4.5.L’eau distillée ... 16 C) Dispositifs de contrôle des milieux de distension ... 17
D) Sources lumineuses ... 19 E) Matériel vidéo ... 20 F) Entretien du matériel ... 20 IV. Indications ... 22 A) Hémorragies utérines ... 22 B) Infertilité ... 24 C) Fibromes ... 25 D) Hyperplasie et cancer de l’endomètre... 25 E) Polypes ... 27 F) Adénomyose... 28 G) Localisation de corps étrangers ... 29 H) Evaluation post-opératoire... 30 V. Contre-indications de l'hystéroscopie ... 31 VI. Technique ... 32 A) Hystéroscope souple ... 32 B) Hystéroscope rigide... 33 1.Technique conventionnelle ... 33 2.Vaginoscopie ... 38 MATÉRIEL ET MÉTHODES ... 42 I. Les patientes étudiées ... 43 A) Caractéristiques de la population ... 44 1.L’âge ... 44 2. Les antécédents gynéco-obstétricaux ... 45 2.1.Obstétricaux... 45 2.2.Gynécologiques ... 46
3.Le statut hormonal ... 46 4.Le jour du cycle ... 47 B) Le motif de consultation ... 48 1.Infertilité ... 49 2.Méno-métrorragies ... 49 3.Métrorragies post-ménopausiques ... 49 4.Ménorragies... 49 5.Bilan de myome utérin ... 49 6.Douleurs pelviennes ... 49 7.Image cavitaire à l’échographie ... 49 8.Dysménorrhées ... 49 C) Les autres examens complémentaires ... 50 1.L’échographie ... 50 2.L’hystérosalpingographie ... 51 II. Méthodes ... 51 A) Équipement ... 51 B) Procédure ... 51 RÉSULTATS... 53 I. Les lésions retrouvées ... 54 B) La localisation ... 56 II. Anatomopathologie... 60 III. Complications et sensations douloureuses ... 60 IV. Résultats fonctionnels ... 60 A) Infertilités ... 63 B) Méno-métrorragies ... 63
C) Métrorragies post-ménopausiques ... 64 D) Ménorragies ... 64 E) Bilans de myomes... 65 F) Douleurs pelviennes ... 65 G) Images Cavitaires à l’échographie ... 66 H) Dysménorrhées ... 66 V. Synthèse et analyse des résultats ... 67 A) Synthèse des résultats ... 67 B) Facteurs prédictifs de résultats non contributifs :... 67 DISCUSSION ... 68 I. L’âge ... 69 II. Le statut hormonal ... 69 III. Le motif de consultation ... 69 IV. Caractéristiques des lésions ... 70 A) Le nombre ... 70 B) La localisation ... 71 V. Techniques de l’examen ... 71 VI. Résultats de l’examen hystéroscopique ... 72 A) Les fibromes ... 72 B) Les polypes ... 73 C) Les états prolifératifs ... 74 D) Atrophie de l’endomètre ... 74 E) Adénomyose ... 75 F) Synéchies... 76 G) Cloisons utérines ... 77
VII. Les limites de l’hystéroscopie... 78 A) Patientes vierges ... 78 B) Vaginisme ... 79 C) Douleur ... 79 D) Expérience de l’opérateur ... 79 E) Coût ... 80 VIII. Complications ... 80 A) Complications mécaniques ... 80 1.Perforation utérine ... 80 2.Déchirures cervicales... 81 3.Fausses routes intramyométriales ... 81 B) Complications infectieuses ... 81 C) Complications vasculaires ... 82 D) Complications de distension... 82 1.Distension gazeuse... 82 1.1.Embolie gazeuse... 82 1.2.Bradycardies ... 83 1.3.Douleurs scapulaires ... 83 2.Distension liquidienne ... 83 2.1.Glycocolle... 83 2.2.Dextran à 30 % ... 84 CONCLUSION ... 85 RÉSUMÉ... 87 BIBLIOGRAPHIE ... 91
L’exploration visuelle de la cavité utérine a toujours été ressentie comme une nécessité par les gynécologues, l’histoire de l’endoscopie utérine commence depuis plus d’un siècle avec Desormeaux en 1865 et Pantaleoni en 1869. La résection hystéroscopique endo-utérine débute en 1976 après une adaptation du résectoscope urologique. Au début des années 1990, les techniques se sont diversifiées, tant sur le plan de l’instrumentation, que des types d’énergie, ainsi que des milieux de distension utilisés.
L’hystéroscopie diagnostique est un examen qui permet d’évaluer le défilé cervico-isthmique, l’endomètre de la cavité utérine et les ostia tubaires. Il s’agit d’un examen rapide, peu invasif, effectué en ambulatoire, reproductible et fiable. Elle permet un meilleur diagnostic, à moindre coût, des pathologies endocavitaires, et une meilleure distribution de thérapeutiques secondes, plus précisément ciblées.
L’hystéroscopie opératoire est devenue ces vingt dernières années, le traitement de référence dans la prise en charge thérapeutique des cloisons utérines, des synéchies, des myomes sous muqueux et des polypes endométriaux. Elle offre de nombreux avantages dont celui d’éviter une laparotomie. Elle reste cependant un moyen thérapeutique réservé à des opérateurs chevronnés et effectué en milieu chirurgical. Le geste hystéroscopique peut cependant être source de complications. Les risques sont réduits par l’amélioration de l’instrumentation et par l’expérience indispensable de l’opérateur.
Nous présentons dans ce travail une étude rétrospective à propos de 144 cas d’hystéroscopie diagnostique entre juin 2009 et mars 2012. L’objectif principal de ce travail est la mise en évidence de la contribution de l’hystéroscopie dans l’approche diagnostique de la pathologie endocavitaire.
RAPPEL SUR
L’HYSTÉROSCOPIE
I. Historique
Disponible depuis 1869, lorsque Pantaleoni visualisa et traita un polype endométrial, l’hystéroscopie a eu du mal à être largement adaptée en gynécologie.
Deux siècles de recherches ont permis de résoudre le problème de l’endoscopie utérine à savoir :
- la lumière, avec la création parallèle d’optiques performantes ; - les méthodes de distension utérine ;
- le lavage de la cavité utérine.
Le premier essai sur l’endoscopie utérine est rapporté par John Clark en 1639 dont le traité s’appelait Seing is believing. En 1805, le physicien allemand Bozzini met au point le premier conducteur de lumière à explorer le corps humain, il explore ainsi le rectum, le vagin et la cavité nasale. En 1821 un physicien français P.S Segelas présente à l’Académie des Sciences son «spéculum urétral ». Très vite des systèmes de conduction de la lumière vont être améliorés avec mise au point de système de réflexion par des miroirs [1].
En 1867, Desormeaux [2] a présenté à l’Académie le premier endoscope à visée urologique. La source lumineuse provenait d’une lampe consumant un mélange d’alcool et d’essence de térébenthine. Cette lumière était réfléchie par un miroir concave dans un tube. En 1869, Pantealoni [3] a rapporté la première hystéroscopie à l’aide d’un tube métallique de 30 Ch (Charrière), 11 mm de diamètre, long de 20 cm. Après avoir mis en évidence des polypes endométriaux, il les cautérisa par du nitrate d’argent ce qui permit la guérison de cette patiente.
En 1879, Nitze [4] précise les deux principes fondamentaux de l’endoscopie moderne. L’introduction de la source lumineuse à l’intérieur même de la cavité à explorer et l’élargissement du champ de vision grâce à un système optique incorporé dans le tube endoscopique. Nitze utilisait comme source lumineuse un fil de platine chauffé à blanc par un courant galvanique. L’échauffement de l’appareil était évité par une circulation d’eau froide.
En 1898, Duplay et Clado [5] inventent un hystéroscope. Ils créent un mandrin permettant l’insertion de l’endoscope associé à une lumière électrique appelé photophore. Le premier hystéroscope à éclairage interne a été mis au point par David et Gentile au début du siècle [6].
Dans les années 1950, la distension de la cavité utérine avec l'hystéroscope directement en contact avec la surface de l'endomètre ne permet pas une vue directe. Dans les années 1960, les problèmes de distension utérine ont été résolus. Les progrès techniques des endoscopes et de la lumière en fibre optique, ont rendu la visualisation directe de la cavité utérine plus facile et la réalisation d’interventions chirurgicales possible. Des comptes rendus ont commencé à apparaître dans la littérature décrivant ce qui pourrait être vu et donc diagnostiqué par l'hystéroscope.
À partir de 1970, apparaissent les optiques endoscopiques modernes, les méthodes de distension utérine utilisant le gaz carbonique (CO2), les solutés liquides et la lumière froide. Neuwirth [7] adapte le résectoscope urologique d’Iglesias aux résections endo-utérines en 1976 et l’ère moderne de l’hystéroscopie opératoire débute. Les premiers essais de l’hystéroscopie flexible ne débutent qu’en 1980 [8].
Les hystéroscopes optiques les plus utilisés actuellement ont un diamètre extérieur de 3-4 mm. Des hystéroscopes rigides plus petits avec fibre optique et un diamètre externe de 1,9 mm ont été développés [9]. De nouveaux instruments et techniques continuent d'émerger, et les perspectives d'amélioration semblent illimitées.
II. Types d’hystéroscopie
L'hystéroscopie utilise une approche transcervicale pour examiner et intervenir dans la cavité utérine. Les hystéroscopies diagnostique et opératoire sont devenues des standards dans la pratique gynécologique. De nombreuses procédures hystéroscopiques ont remplacé les anciennes techniques invasives, telles que dilatation et curetage. Les instruments sont devenus de taille réduite, et l’hystéroscopie en ambulatoire a commencé à remplacer les procédures en salle d'opération.
A) Hystéroscopie diagnostique
À l’heure où se profile à l’horizon une imagerie médicale lourde et coûteuse, l’hystéroscopie diagnostique a l’avantage de rester un examen clinique qui fait appel à un sens inné, celui de la vue, et d’utiliser un matériel relativement simple. Elle est du domaine du clinicien et non de celui du technicien.
L’hystéroscopie diagnostique est actuellement devenue l’étalon-or dans l’exploration de la cavité utérine. En effet, c’est une méthode précise, sure, avec un faible pourcentage d’échec dans le diagnostic des anomalies intra-utérines. Bettocchi introduit l’approche transvaginale « no touch », où aucun instrument n’expose ou saisit le cervix [10,11]. L’approche vaginoscopique, ou la technique
« no touch » est réalisée sans spéculum et sans anesthésie [12]. Les procédures diagnostiques sont de courte durée et les anesthésies ne sont réservées que pour les patientes difficiles [11]. L’emploi de matériel endoscopique de moins en moins invasif et de techniques efficaces, offre au clinicien la possibilité de visualiser directement l’intérieur de l’utérus, avec le minimum de traumatisme possible pour la patiente. L’hystéroscopie diagnostique est rendue ainsi réalisable en ambulatoire sans anesthésie. Ses indications peuvent s’étendre au traitement de certaines lésions grâce au concept « see and treat », avec la possibilité de faire des biopsies ciblées.
B) Hystéroscopie opératoire
La pathologie intracavitaire découverte au décours de l’examen peut se traiter par une hystéroscopie opératoire: métrorragies, polypes, myomes, synéchies, malformations utérines. Le traitement de ces pathologies peut être réalisé par électrochirurgie monopolaire ou bipolaire ou par laser Nd-YAG (grenat d’yttrium dopé au néodyme) [13].
III. Matériel
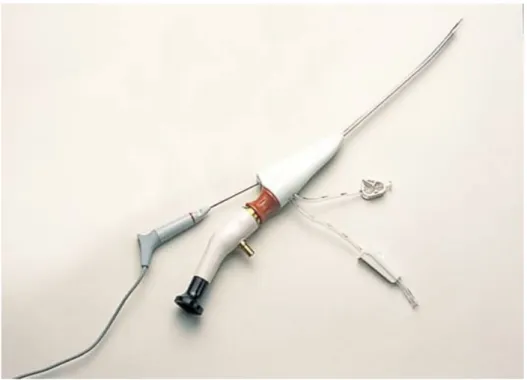
A) Hystéroscopes 1. Optiques rigides
Elles sont les plus utilisées et leur diamètre varie de 2,7 à 4 mm. L’optique de 2,7 mm a un angle de vue compris entre 0 et 60°. La profondeur d’observation varie entre 2 et 50 mm dans l’air, et le grossissement est de l’ordre de cinq fois à 5 mm de distance. Ce type d’optique peut être utilisé avec une gaine à double courant compacte permettant l’irrigation-lavage. Un canal opérateur peut permettre l’introduction d’un cathéter ou d’un salpingoscope
dans le but d’explorer les trompes. Leur principal défaut tient de leur faible luminosité.
Figure 1. Optiques rigides de 2-mm et de 2,9-mm.
Les optiques de 4 mm ont une orientation habituelle de 30° de la lentille frontale. Dans certaines indications spécifiques comme le cathétérisme tubaire, il est préférable d’utiliser les optiques de 70°. En revanche, les lentilles orientées à 12° sont préférées pour la majorité des indications opératoires.
Le diamètre des optiques est habituellement en millimètres ou en charrière (1 Ch. = 1 Fr. = 1/3 de millimètre).
Il existe également des optiques composées uniquement de fibres optiques (50 000 fibres par optique), d’un diamètre de 1,8 mm qui peuvent s’adapter sur des gaines jetables de 2 mm et qui ont un canal opérateur de 5 Fr. le diamètre total du système ne dépasse donc pas 3,8 mm. Cette technique s’appelle le Verascope® et permet d’envisager des techniques de « see-and-treat » en consultation [13,14, 15].
Figure 2. Le système Versascope®.
2. Optiques flexibles
Elles sont caractérisées par l’existence d’une extrémité de l’optique orientable dans toutes les directions, permettant ainsi de mieux inspecter les faces latérales et les orifices tubaires.
La mobilisation est obtenue par manipulation à partir de la poignée de l’hystéroscope, du levier de commande par le pouce de l’opérateur.
Figure 4. Manipulation du levier de commande.
Ces endoscopes ont habituellement une gaine externe de 4 ou 5 mm de diamètre, pourvue d’un canal opératoire coaxial de 2 mm en moyenne qui autorise le passage de pinces à biopsies, de ciseaux, d’électrodes de section et surtout de fibres laser.
Néanmoins, il est à noter que l’introduction d’instruments optiques limite le béquillage de l’extrémité distale [13, 14,15].
3. Les gaines d’hystéroscopes
Il faut d’emblée distinguer deux types d’hystéroscopes, à savoir les hystéroscopes classiques à chemise opératoire et les hystéroscopes à double chemise dérivés du matériel urologique (ou résectoscope d’Iglesias) et permettant un double flux :
- les hystéroscopes classiques comportent une chemise opératoire de diamètre compris entre 7 et 8 mm qui acceptent une optique de 4 mm. L’instrumentation est insérée dans le canal opératoire d’un diamètre compris entre 1 et 3 mm. Les instruments susceptibles d’être utilisées sont : des pinces à biopsie, des ciseaux souples, des électrodes de coagulation (type électrode Versapoint), des fibres de laser Nd-YAG, des fibres souples pour cathétériser les ostia tubaires.
- Les résectoscopes comportent deux gaines et une poignée opératoire, la gaine interne assure l’irrigation de la cavité utérine, la gaine externe assure la récupération des fluides. Le diamètre des résecteurs est compris entre 6 et 9 mm. L’hystérorésecteur de 6 mm est habituellement utilisé pour la résection de petits myomes de moins de 1 cm mais il nécessite néanmoins une dilatation modérée du col. Les plus utilises sont les hystéroscopes de 9 mm avec une optique de 4 mm et des anses de 7 mm. Dans la poignée opératoire viennent s’articuler l’optique, les électrodes, la lumière froide. Peuvent également s’adapter sur les résectoscopes de 9 mm, des chemises avec canaux operateurs 5 Fr (appelées chemise bridge chez les anglo-saxons).
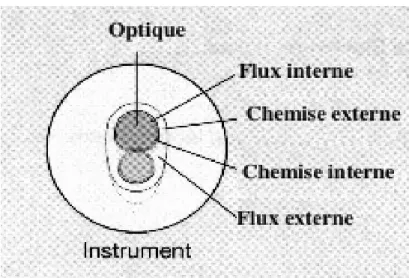
Figure 5. Schéma d’une gaine de resectoscope.
Il existe deux types de résecteurs :
- Les résecteurs passifs où la traction sur la poignée projette l’électrode en avant tandis que la résection s’effectue quand la poignée revient à sa position de repos. Ce type de résecteur est théoriquement moins dangereux puisqu’en lâchant la poignée, l’anse revient vers la chemise ; - Les résecteurs actifs où la mise en action de la poignée déplace l’anse d’arrière en avant. Dans ce cas, le déplacement, de l’électrode se fait dans le même sens que celui de la poignée. La manipulation apparaît donc plus naturelle [13, 14, 15].
4. Les électrodes
- Les électrodes mono-polaires :
Il existe plusieurs types d’électrodes qui sont choisis selon le geste à réaliser : anse de résection à 90° ; électrode de coagulation avec roller-ball à portion mobile autour d’un axe ; électrode de section en pointe ou aspect dit « en couteau ». Ces électrodes sont réutilisables [16].
- Les électrodes bipolaires :
Il s’agit de microélectrodes flexibles, de 1,6 mm de diamètre et de 36 cm de long. Leur particularité réside dans leur mode de construction qui est coaxial : une pointe « active » et une pointe « retour », toutes les deux isolées par un insert en céramique. Ce type de construction comporte de nombreux avantages : seul le tissu contact est traité, car cette construction coaxiale protège contre la diffusion du courant [17] ; les risques de brûlures de voisinage lors de l’intervention sont ainsi réduits et la précision du geste est améliorée. De plus, du fait de cette construction, le voltage ainsi que le flux d’énergie peuvent être diminués : la coupe est plus précise (meilleure qualité a l’histologie) et il y a moins de problèmes de vision pouvant être crées par l’existence de bulles (meilleure visibilité). La vaporisation des lésions est possible [18]. Des électrodes de 24 Fr (« anse » et « barre »), ainsi que des microélectrodes de 5 Fr (« torsade » [spring]), « spirale » [twizzle], « boule » [ball]) sont disponibles. Chaque microélectrode peut être utilisée avec les différents modes de courant bipolaire. Elles sont à usage unique [16].
5. Les instruments porte-optiques
Il s’agit d’une variante de l’instrumentation classique constituée par une gaine externe d’hystéroscopie mesurant 7 mm de diamètre et présentant à son extrémité soit un ciseau, soit une pince. L’endoscope est situé en dehors de la gaine. Le développement des résectoscopes tend à le faire disparaître [13].
B) Milieux de distension
Afin d’examiner la cavité utérine, virtuelle, un milieu de distension est nécessaire.
Les qualités du milieu de distension idéales sont :
Une parfaite transparence aux rayons lumineux, sans modification des couleurs et formes ;
Une innocuité pour l’organisme en cas de pénétration vasculaire ; Des propriétés physicochimiques compatibles avec les différents
instruments et énergies ; Sa facilité d’emploi ;
Sa non-agressivité vis-à-vis des matériels et des milieux environnants ;
La possibilité d’associer distension et lavage simultanés de la cavité utérine [16].
Plusieurs milieux ont été proposés : 1. Le glycocolle
C’est le fluide de remplissage le plus utilisé. Il s’agit d’une solution de glycine non ionique à 1,5% conditionnée en poche plastique de 3 L. Sa faible miscibilité avec le sang, sa faible conductivité électrique et sa faible viscosité en font le milieu de choix bien qu’il expose à un risque de complications métaboliques. La durée du geste opératoire doit aussi être contrôlé et être la plus courte (30 mn en moyenne) [13].
2. Le CO2
Le CO2 fut le premier milieu de distension utilisé par Rubin. Ses inconvénients sont, d’une part, la gêne visuelle rapide due aux saignements et, d’autre part, le risque non négligeable d’embolie gazeuse. Ce milieu de distension tend à être abandonné [16,19].
3. Le sérum salé
Il ne peut être employé qu’en présence d’instrument bipolaire en raison de sa conductibilité. La vision est excellente mais une hémodilution est possible en cas d’hyperpression intra-utérine. Son usage est formellement proscrit en cas de résection monopolaire.
4. Autres
4.1. Le soluté glucosé 5%
Il a l’avantage d’être facile facilement disponible et peu coûteux, il conserve un peu plus longtemps que le soluté salé la transparence du milieu
intra-utérin. On lui a reproché de provoquer des dépôts sur l’optique du résecteur par l’effet « caramel » du courant électrique sur les sucres [14].
4.2. Le dextran 70
Il a été introduit par Edstrom et Fernstrom. Il est composé de 32% de dextran dont 10% de dextrose, il est non conductible permettant une vision claire et non miscible avec le sang. L’utilisation de dextran est cependant associée à un certain nombre de complications à type de réactions anaphylactiques, de syndrome d’hypocoagulabilité d’origine plaquettaire et d’œdème pulmonaire. La viscosité importante du produit peut générer une caramélisation lors des manœuvres opératoires [13, 20].
4.3. L’hyskon
C’est un produit très proche du précèdent, à haute concentration de dextran, et avec les mêmes avantages et les mêmes inconvénients. Un nettoyage soigneux et rapide de l’instrumentation est indispensable. Il est conditionné en récipient de verre et nécessite un dispositif mécanique de diffusion des fluides.
4.4. Le sorbitol et le mannitol
Ils donnent une vision moins claire du fait de leur viscosité. Ils exposent aussi au risque d’hémodilution mais l’impact métabolique est plus réduit.
4.5. L’eau distillée
Elle est habituellement contre-indiquée dans toute hystéroscopie opératoire en raison du risque majeur d’hémolyse. Cependant, l’apparition récente de chemises opératoires adaptées à son utilisation permet de supprimer tout risque
d’hyponatrémie. Peu d’études ont cependant été publiées concernant c’est nouveaux procédés [13, 20].
C) Dispositifs de contrôle des milieux de distension
Pour le CO2, il faut disposer de pompes permettant un contrôle permanent du débit et de la pression, pour écarter les risques d’accidents d’hyperpression et d’embolie gazeuse.
Figure 7. Insufflateur à CO2.
Pour les autres milieux de distension, le plus simple est de placer les poches de solutés de remplissage à au moins 60 cm au-dessus de la patiente. Avec le même procédé, on peut engainer les sacs de produit de remplissage par un brassard à tension qui est gonflé jusqu'à la pression jugée suffisante par l’opérateur. A la fin du sac, l’infirmière prévient le chirurgien de façon à interrompre le flux et à changer au moment propice le milieu de distension.
La pression peut également être contrôlée de façon permanente par des pompes d’irrigation et d’aspiration assurant le contrôle automatique et permanent du bilan « entrées-sorties ». Cela est indispensable afin de maintenir une distension suffisante de la cavité utérine pendant l’intervention, permettant une vision de qualité du champ opératoire [16].
L’Endomat distille le glycocolle à une pression et un débit variables préétablis par le chirurgien et contrôlés électroniquement pour assurer un gradient de pression constant entre l’arrivée du produit de remplissage à pression positive et l’évacuation sous pression négative.
Figure 9. Endomat.
L’utéromat (Olympus) présente également un débit et une pression variables assurant un gradient de pression constante, Ce matériel affiche constamment le volume de glycocolle consommé. Un nouveau groupe de pompage (RESECTION PUMP 2228) avec une aspiration intégrée à impulsion, rend possible l’aspiration automatique des fragments. L’impulsion d’aspiration extrêmement courte réduit la perte de liquide à un minimum [13, 14].
D) Sources lumineuses
Les paramètres techniques concernant la source de lumière froide ont une incidence non négligeable sur la qualité de l’image obtenue. Les lumières utilisées sont soit de type halogène ou de type xénon. La lumière au xénon fournit un éclairage optimal grâce à son extrême intensité lumineuse. Une
puissance de 175 watts suffit en général. Il existe, pour les optiques miniatures, des sources lumineuses d’une puissance de 300 watts [16].
Figure 10. Source de lumière froide pour endoscopes (LED) LV-200LED.
E) Matériel vidéo
La caméra et le moniteur (l’écran) sont indispensables car ils donnent à l’opérateur un confort de travail, ils concourent à l’enseignement de l’hystéroscopie et rendent possible l’archivage des photographies ou des images vidéo. Elles sont de plus en plus miniaturisées, légères et très maniables. Des progrès considérables dans ce domaine ont été réalisés depuis les premières caméras endoscopiques dont la sensibilité minimum était de 100 lux, en passant par les cameras CCD (les caméras charge coupled device) avec une sensibilité de 3 lux jusqu’aux caméras tridimensionnelles CCD, les plus performantes actuellement [13, 16, 21].
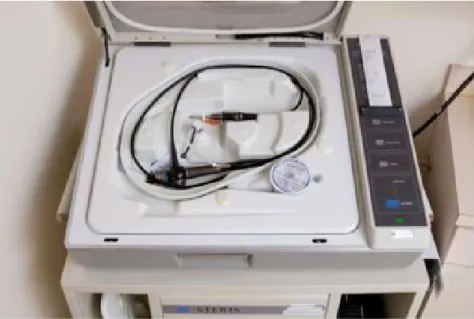
F) Entretien du matériel
Le risque d’infection est très rare. Farquhar a retrouvé un cas de salpingite sur 770 HSC diagnostiques [29]. Les infections sont favorisées par la découverte de lésions nécrotiques intracavitaires (adénocarcinomes ou rétentions
trophoblastiques) et, dans ces cas précis, le recours à une antibioprophylaxie est conseillé. La désinfection se fait par stérilisation à l’autoclave pour les hystéroscopes rigides et par décontamination/désinfection pour les hystéroscopes souples.
Figure 11. Dispositif pour désinfection des hystéroscopes souples.
Des soins adéquats prolongent également la durée de vie de l'hystéroscope. Chaque fabricant d’hystéroscopes a des instructions d'utilisation spécifiques qui doivent être suivies attentivement. Le non-respect des instructions peut ruiner les instruments ou causer des dommages qui nécessitent des réparations coûteuses.
En plus des composants directs de l’hystéroscope (éléments qui entrent en contact direct avec les tissus examinés), les éléments de l’hystéroscope comprennent aussi des composants indirects, ce sont : l'enregistreur (disque compact [CD] ou disque de vidéo numérique [DVD]), l’imprimante, le moniteur
vidéo, l’insufflateur de CO2 et la source de lumière. Les composants indirects nécessitent peu d'entretien, mais ils ont encore besoin d'une inspection périodique.
IV. Indications
Il est à noter que bon nombre des premières communications se sont intéressées à l’hystéroscopie pendant la grossesse, pour laquelle elle n'est pas utilisée actuellement. L’hystéroscopie et l’hystérosonographie sont complémentaires. L’échographie ne remplace pas l’hystéroscopie, et cette dernière ne remplace pas les ultrasons [30]. Lorsque l'échographie est équivoque ou non concluante, l’hystéroscopie résout inévitablement le dilemme diagnostique. L’hystérosalpingographie est d'une importance exclusive dans l'évaluation de la morphologie et de la fonction des trompes et a un rôle secondaire et complémentaire de l’hystéroscopie dans l'inspection de la cavité utérine et des ostia tubaires [31]. La liste des indications de l’hystéroscopie diagnostique se concentre habituellement sur les métrorragies, l'infertilité, la localisation de corps étrangers ou sur l'évaluation post-opératoire de l'endomètre et du col utérin.
A) Hémorragies utérines
Les saignements anormaux de l’utérus continuent d'être l'indication la plus courante de l’hystéroscopie diagnostique. La plupart des cliniciens utilisent initialement une thérapie médicamenteuse pour une durée de un à trois mois avant d’utiliser l’imagerie ou l’hystéroscopie.
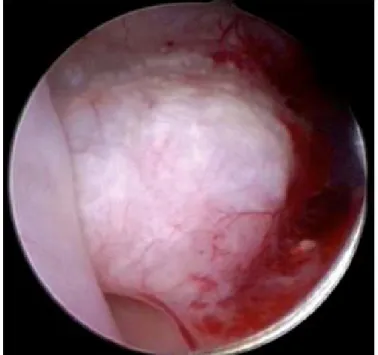
Une des plus grandes séries de cas pour l’indication de l’hystéroscopie a été rédigée par Bettocchi et collègues [32]. Dans cette étude de 4863 cas, plus de la moitié des femmes avaient des anomalies de saignement utérin.
Une étude menée à l'hôpital d’hystéroscopie Manuel GEA Gonzalez [33], a montré que sur 2546 cas, 1482 dossiers ont été sélectionnés pour des patientes
se plaignant de saignements utérins anormaux. Les fibromes (26,9%) et les polypes de l'endomètre (27,3%) ont été les résultats les plus fréquemment retrouvés. L'hémorragie post-ménopausique était responsable de 90,9% des
résultats anormaux, et dans ce groupe de patientes les diagnostics les plus fréquents ont été l’endomètre atrophique (32,2%) et les polypes (24,3%).
Figure 12. Polype hémorragique chez une patiente ménopausée.
Lorsqu'elle est combinée à une biopsie de l'endomètre et à l’ultrasonographie, l’hystéroscopie peut établir un diagnostic précis dans la majorité des cas, réduisant ainsi la charge de l'hystérectomie.
B) Infertilité
Longtemps régulée en deuxième intention après l’échographie et l’hystérosalpingographie, l’hystéroscopie s’impose actuellement comme un examen de référence qui doit faire partie du bilan d’une infertilité de manière systématique, quel que soit le résultat des autres examens. Chez une patiente qui présente une anomalie de la cavité utérine à l’hystérographie, on pratiquera systématiquement une hystéroscopie diagnostique avant toute thérapeutique. Chez une patiente qui présente une suspicion de lésion endo-utérine avec une hystérographie normale, on confirmera par une hystéroscopie diagnostique. Enfin, en cas de fécondation in vitro, une hystéroscopie sera faite afin d’évaluer correctement la cavité utérine et le canal cervical [38].
C) Fibromes
Le diagnostic de fibrome se fait en première intention par l’échographie, l’hystéroscopie diagnostique n’est indiquée que dans un second temps [35]. Elle reste un examen indispensable pour réaliser ultérieurement des gestes opératoires dans les meilleures conditions. L’hystéroscopie précise le volume du fibrome, le siège de son implantation, son type, sa vascularisation et son angle de raccordement avec la paroi utérine.
Figure 14. Fibrome sous muqueux pédiculé.
D) Hyperplasie et cancer de l’endomètre
Le curetage étagé et l’hystérographie sont restés pendant longtemps les seuls moyens de diagnostic. Il faut attendre 1971 pour que Joelson et collaborateurs [36] proposent l’hystéroscopie comme méthode de routine pour déterminer l’extension des cancers de l’endomètre. Des biopsies aveugles peuvent manquer les lésions focales, y compris l'hyperplasie focale ou le cancer.
Effectuer une hystéroscopie quand une patiente continue de saigner après une biopsie négative de l'endomètre aide à la détection de lésions focales. La probabilité de cancer de l'endomètre augmente avec l'épaisseur de l'endomètre et le nombre d'années écoulées depuis la ménopause [37]. Les jeunes femmes présentant des saignements qui ne répondent pas à un traitement médical, ou ayant des antécédents de longue stimulation par les œstrogènes résultant de l'anovulation chronique, sont aussi candidates à un examen endoscopique.
Figure 15. Hyperplasie de l'endomètre sans atypie.
Figure 17. Adénocarcinome diffus chez une patiente de 38 ans.
E) Polypes
L’apport endoscopique porte sur les points suivants: - localisation exacte du polype ;
- découverte non pas d’un, mais de plusieurs polypes insoupçonnés ; - certitude de ne pas laisser en place un cancer du pied du polype ; - certitude du diagnostic macroscopique correct.
Grâce au concept see-and-treat [34], il est possible de visualiser le polype et de réaliser l’exérèse de la totalité de la pièce intacte, ce qui en facilite l’analyse.
Figure 18. Ablation de polype par hysteroscopie.
F) Adénomyose
Bien que l'hystéroscopie est incapable de donner un signe pathognomonique à l'adénomyose, certains auteurs ont décrit son aspect par hystéroscopie [39]. Il existe certaines preuves telles un endomètre irrégulier, une hypervascularisation, un aspect en fraise ou kystique hémorragique qui peuvent être associées à l'adénomyose.
De même que pour l’hystérosalpingographie, qui révèle parfois des défets de muqueuse en forme de sac ou plusieurs envahissements spiculés de la cavité utérine dans le myomètre, lors de l’hystéroscopie de petites ouvertures à la surface endométriale peuvent être vues.
Figure 19. Adénomyose fundique avec apparence noire bleutée d’aspect glandulaire.
G) Localisation de corps étrangers
Occasionnellement, le dispositif intra-utérin (DIU) ne peut être localisé par le médecin. Lorsque cela se produit, il est important de déterminer si une expulsion, une migration ou une perforation du myomètre par le stérilet s'est produite. L’hystéroscopie peut rapidement et confortablement établir l'emplacement du stérilet. D'autres corps étrangers peuvent être visualisés : DIU fragmentés ; embouts de plastique cassés de curettes ; du matériel de suture non résorbable ; fragments d'os de la grossesse précédente ; fragments de céramique cassés d'un hystéroscope opératoire.
Figure 20. Dispositif intra-utérin disséminé responsable de saignements.
H) Evaluation post-opératoire
Les procédures d’hystéroscopies opératoires peuvent-être associées à quelques complications ou au développement de synéchies intra-utérines. Une large résection hystéroscopique de fibromes peut provoquer des adhérences. L’inspection post-opératoire confirme une résection complète et détecte les adhérences post-opératoires.
V. Contre-indications de l'hystéroscopie
Les contre-indications de l'hystéroscopie, bien que peu nombreuses, doivent être scrupuleusement respectées.
- Les infections génitales en cours constituent une contre-indication absolue à l'hystéroscopie. La possibilité d'une dissémination endométriale, tubaire ou péritonéale doit conduire à un geste différé. L'existence d'une leucorrhée abondante, d'une exocervicite étendue doit également conduire à un geste différé.
- Les grossesses sont une contre-indication de principe à l'hystéroscopie. Les grossesses de deuxième et troisième trimestres constituent une contre-indication absolue, mais il arrive qu'une hystéroscopie soit réalisée au cours d'une grossesse débutante. Certains ont proposé l'hystéroscopie comme acte diagnostique complémentaire dans certains cas de suspicion de grossesse ectopique (grossesse extra-utérine ultra-précoce avec doute cœlioscopique).
- Les saignements sont en principe une contre-indication à l'hystéroscopie diagnostique car ils gênent la vision et surtout ils peuvent conduire à des diagnostics incomplets car la présence de sang et de bulles ne permet pas d'observer toute la cavité utérine. Malgré cela, il est parfois nécessaire, avec précaution quant à l'interprétation des images, d'effectuer quand même l'examen [40].
VI. Technique
Rappelons que l'hystéroscopie diagnostique doit être le premier temps de toute hystéroscopie opératoire.
Aucune prémédication n'est généralement utile pour la réalisation d'une hystéroscopie diagnostique ambulatoire. L'intérêt de l'utilisation des anesthésiques locaux est controversé. La réalisation d'un bloc paracervical ne semble pas diminuer la douleur, elle entraîne souvent un saignement au point de ponction et pourrait augmenter le taux de malaises vagaux. Les résultats de différentes études concernant l'utilisation de la lidocaïne en spray sont discordants. En pratique, ils ne sont pas utilisés.
L'examen doit avoir lieu en première phase du cycle chez les femmes en période d'activité génitale sans contraception hormonale. En effet, le canal cervical est plus facilement perméable, en particulier en phase pré-ovulatoire immédiate, le risque de grossesse en théorie écarté, l'endomètre moins épais et moins œdémateux qu'en deuxième phase.
L'antibioprophylaxie n'est pas systématique mais réservée aux situations à risques (antécédents d'IST [infection sexuellement transmissible], matériel nécrotique intracavitaire, prophylaxie d'Osler) [41].
A) Hystéroscope souple
Après badigeonnage du col avec une solution aseptique, l'hystéroscope est introduit dans le canal cervical. La préhension du col n'est pas nécessaire. L'introduction du fibroscope est douce et progressive, elle suit les méandres du canal cervical, en centrant ce dernier sur l'écran, sous instillation de CO2 ou mieux de sérum physiologique. Les mouvements sur les molettes de l'instrument