ﺎﻨﺘﻤﻠﻋ ﺎﻣ ﻻﺇ ﺎﻨﻟ ﻢﻠﻋ ﻻ ﻚﻧﺎﺤﺒﺳ
ﻢﻴﻜﳊﺍ ﻢﻴﻠﻌﻟﺍ ﺖﻧﺃ ﻚﻧﺇ
ﺓﺮﻘﺒﻟﺍ ﺓﺭﻮﺳ
:
ﺔﻳﻵﺍ
31
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK
1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI
1997 – 2003 : Professeur Abdelmajid BELMAHI 2003 – 2013 : Professeur Najia HAJJAJ - HASSOUNI
ADMINISTRATION :
Doyen : Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines
Professeur Mohammed AHALLAT
Vice Doyen chargé de la Recherche et de la Coopération
Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie
Professeur Jamal TAOUFIK
Secrétaire Général : Mr. El Hassane AHALLAT
1- ENSEIGNANTS-CHERCHEURS MEDECINS ET PHARMACIENS PROFESSEURS : Mai et Octobre 1981
Pr. MAAZOUZI Ahmed Wajih Chirurgie Cardio-Vasculaire
Pr. TAOBANE Hamid* Chirurgie Thoracique
Mai et Novembre 1982
Pr. BENOSMAN Abdellatif Chirurgie Thoracique
Novembre 1983
Pr. HAJJAJ Najia ép. HASSOUNI Rhumatologie
Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale
Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. SETTAF Abdellatif pathologie Chirurgicale
Novembre et Décembre 1985
Pr. CHAHED OUAZZANI Houria Gastro-Entérologie
Pr. EL YAACOUBI Moradh Traumatologie Orthopédie
Pr. ESSAID EL FEYDI Abdellah Gastro-Entérologie
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1988
Pr. BENHAMAMOUCH Mohamed Najib Chirurgie Pédiatrique
Pr. DAFIRI Rachida Radiologie
Pr. HERMAS Mohamed Traumatologie Orthopédie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR
Pr. BOUKILI MAKHOUKHI Abdelali* Cardiologie
Pr. CHAD Bouziane Pathologie Chirurgicale
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie Janvier et Novembre 1990
Pr. CHKOFF Rachid Pathologie Chirurgicale
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. MANSOURI Fatima Anatomie-Pathologique
Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AL HAMANY Zaîtounia Anatomie-Pathologique
Pr. AZZOUZI Abderrahim Anesthésie Réanimation –Doyen de la FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale
Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie Obstétrique
Pr. CHABRAOUI Layachi Biochimie et Chimie
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie – Dir. du Centre National PV
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie
Pr. CHRAIBI Chafiq Gynécologie Obstétrique
Pr. DAOUDI Rajae Ophtalmologie
Pr. DEHAYNI Mohamed* Gynécologie Obstétrique
Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. FELLAT Rokaya Cardiologie
Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques
Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL AOUAD Rajae Immunologie
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie
Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale- Directeur CHIS
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HADRI Larbi* Médecine Interne
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. JELTHI Ahmed Anatomie Pathologique
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. MOUDENE Ahmed* Traumatologie- Orthopédie Inspecteur du SS
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BELAIDI Halima Neurologie
Pr. BRAHMI Rida Slimane Gynécologie Obstétrique
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique
Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. MOUANE Nezha Pédiatrie Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. CHAARI Jilali* Médecine Interne
Pr. DIMOU M’barek* Anesthésie Réanimation – Dir. HMIM
Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation
Pr. EL MESNAOUI Abbes Chirurgie Générale
Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie - Directeur ERSM
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie
Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. MOHAMMADI Mohamed Médecine Interne
Pr. OUADGHIRI Mohamed Traumatologie-Orthopédie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique
Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. CHAOUIR Souad* Radiologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. HAIMEUR Charki* Anesthésie Réanimation
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. OUAHABI Hamid* Neurologie
Pr. TAOUFIQ Jallal Psychiatrie
Pr. ER RIHANI Hassan Oncologie Médicale
Pr. EZZAITOUNI Fatima Néphrologie
Pr. LAZRAK Khalid * Traumatologie Orthopédie
Pr. BENKIRANE Majid* Hématologie
Pr. KHATOURI ALI* Cardiologie
Pr. LABRAIMI Ahmed* Anatomie Pathologique
Janvier 2000
Pr. ABID Ahmed* Pneumophtisiologie
Pr. AIT OUMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie
Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale
Pr. EL FTOUH Mustapha Pneumo-phtisiologie
Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. ISMAILI Hassane* Traumatologie Orthopédie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation
Pr. TACHINANTE Rajae Anesthésie-Réanimation
Pr. TAZI MEZALEK Zoubida Médecine Interne
Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AIT OURHROUI Mohamed Dermatologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Pr. HSSAIDA Rachid* Anesthésie-Réanimation
Pr. LAHLOU Abdou Traumatologie Orthopédie
Pr. MAFTAH Mohamed* Neurochirurgie
Pr. MAHASSINI Najat Anatomie Pathologique
Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Pr. NASSIH Mohamed* Stomatologie Et Chirurgie Maxillo-Faciale
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie
Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation
Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique
Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique
Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique
Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique
Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique
Pr. EL HAOURI Mohamed * Dermatologie
Pr. EL MANSARI Omar* Chirurgie Générale
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. LAGHMARI Mina Ophtalmologie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique
Pr. MOUSTAGHFIR Abdelhamid* Cardiologie
Pr. NAITLHO Abdelhamid* Médecine Interne
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie
Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumophtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique
Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie
Pr. BENKIRANE Ahmed* Gastro-Entérologie
Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique
Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHABOUZE Samira Gynécologie Obstétrique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique
Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALAOUI Ahmed Essaid Microbiologie
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie
Pr. BARKAT Amina Pédiatrie
Pr. BENHALIMA Hanane Stomatologie et Chirurgie Maxillo Faciale
Pr. BENYASS Aatif Cardiologie
Pr. BERNOUSSI Abdelghani Ophtalmologie
Pr. CHARIF CHEFCHAOUNI Mohamed Ophtalmologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. EL HAMZAOUI Sakina* Microbiologie
Pr. HAJJI Leila Cardiologie (mise en disponibilité)
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire
Pr. LYAGOUBI Mohammed Parasitologie
Pr. NIAMANE Radouane* Rhumatologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique
Pr. ZERAIDI Najia Gynécologie Obstétrique
Décembre 2005
Pr. CHANI Mohamed Anesthésie Réanimation
Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique
Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire
Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation
Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique
Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi* Chirurgie cardio vasculaire
Pr. AMHAJJI Larbi* Traumatologie orthopédie
Pr. AMMAR Haddou* ORL
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed* Anesthésie réanimation
Pr. BALOUCH Lhousaine* Biochimie-chimie
Pr. BENZIANE Hamid* Pharmacie clinique
Pr. BOUTIMZINE Nourdine Ophtalmologie
Pr. CHARKAOUI Naoual* Pharmacie galénique
Pr. EHIRCHIOU Abdelkader* Chirurgie générale
Pr. ELABSI Mohamed Chirurgie générale
Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. GANA Rachid Neuro chirurgie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid* Radiothérapie
Pr. ICHOU Mohamed* Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. MASRAR Azlarab Hématologique
Pr. MOUTAJ Redouane * Parasitologie
Pr. MRABET Mustapha* Médecine préventive santé publique et hygiène
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie
Pr. RABHI Monsef* Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine* Microbiologie
Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2007
Pr. DOUHAL ABDERRAHMAN Ophtalmologie
Décembre 2008
Pr ZOUBIR Mohamed* Anesthésie Réanimation
Pr TAHIRI My El Hassan* Chirurgie Générale
Mars 2009
Pr. ABOUZAHIR Ali* Médecine interne
Pr. AGDR Aomar* Pédiatre
Pr. AIT ALI Abdelmounaim* Chirurgie Générale
Pr. AIT BENHADDOU El hachmia Neurologie
Pr. AKHADDAR Ali* Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMAHZOUNE Brahim* Chirurgie Cardio-vasculaire
Pr. AMINE Bouchra Rhumatologie
Pr. ARKHA Yassir Neuro-chirurgie
Pr. AZENDOUR Hicham* Anesthésie Réanimation
Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-chimie
Pr. BOUI Mohammed* Dermatologie
Pr. BOUNAIM Ahmed* Chirurgie Générale
Pr. BOUSSOUGA Mostapha* Traumatologie orthopédique
Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. L’KASSIMI Hachemi* Microbiologie
Pr. LAMSAOURI Jamal* Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie
Pr. ZOUHAIR Said* Microbiologie
PROFESSEURS AGREGES :
Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. BOUAITY Brahim* ORL
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine aéronautique
Pr. DAMI Abdellah* Biochimie chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie plastique et réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro entérologie
Pr. LAMALMI Najat Anatomie pathologique
Pr. LEZREK Mounir Ophtalmologie
Pr. MALIH Mohamed* Pédiatrie
Pr. MOSADIK Ahlam Anesthésie Réanimation
Pr. MOUJAHID Mountassir* Chirurgie générale
Pr. NAZIH Mouna* Hématologie
Pr. BENCHEBBA Driss* Traumatologie Orthopédique
Pr. DRISSI Mohamed* Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale
Pr. EL KHATTABI Abdessadek* Médecine Interne
Pr. EL OUAZZANI Hanane* Pneumophtisiologie
Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie pathologique
Pr. MEHSSANI Jamal* Psychiatrie
Pr. RAISSOUNI Maha* Cardiologie
Février 2013
Pr. AHID Samir Pharmacologie – Chimie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie
Pr. AMOUR Mourad Anesthésie Réanimation
Pr. AWAB Almahdi Anesthésie Réanimation
Pr. BELAYACHI Jihane Réanimation Médicale
Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation
Pr. BENCHEKROUN Laila Biochimie-Chimie
Pr. BENKIRANE Souad Hématologie
Pr. BENNANA Ahmed* Informatique Pharmaceutique
Pr. BENSEFFAJ Nadia Immunologie
Pr. BENSGHIR Mustapha* Anesthésie Réanimation
Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique
Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie
Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation
Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. ELFATEMI Nizare Neuro-Chirurgie
Pr. EL GUERROUJ Hasnae Médecine Nucléaire
Pr. EL HARTI Jaouad Chimie Thérapeutique
Pr. EL JOUDI Rachid* Toxicologie
Pr. EL KABABRI Maria Pédiatrie
Pr. EL KHANNOUSSI Basma Anatomie Pathologie
Pr. GHANIMI Zineb Pédiatrie
Pr. GHFIR Imade Médecine Nucléaire
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et maladies métaboliques
Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne
Pr. MEDDAH Bouchra Pharmacologie
Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie
Pr. OUBEJJA Houda Chirurgie Pédiatrique
Pr. OUKABLI Mohamed* Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique
Pr. ROUIBAA Fedoua* Gastro-Entérologie
Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique
Pr. ZINE Ali* Traumatologie Orthopédie
Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-faciale
Pr. GHOUNDALE Omar* Urologie
Pr. ZYANI Mohammad* Médecine Interne
Pr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie – chimie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques
Pr. BOURJOUANE Mohamed Microbiologie
Pr. BARKYOU Malika Histologie-Embryologie
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie – chimie
Pr. DAKKA Taoufiq Physiologie
Pr. DRAOUI Mustapha Chimie Analytique
Pr. EL GUESSABI Lahcen Pharmacognosie
Pr. ETTAIB Abdelkader Zootechnie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. HAMZAOUI Laila Biophysique
Pr. HMAMOUCHI Mohamed Chimie Organique
Pr. IBRAHIMI Azeddine Biologie moléculaire
Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Pr. ZELLOU Amina Chimie Organique
Mise à jour le 09/01/2015 par le Service des Ressources Humaines
A mes chers parents :
Je n’aurais jamais espéré avoir de meilleurs parents.
Je vous remercie d’avoir fait de moi ce que
je suis et de m’avoir appris à vivre dans l’honneur
A ma très chère maman Salhi Nabia :
Autant de phrases aussi expressives soient-elles ne sauraient
montrer le degré d’amour et d’affection que j’éprouve pour toi.
Tu m’as comblé avec ta tendresse et affection tout au long de mon
parcours. Tu n’as cessé de me soutenir et de m’encourager
durant toutes les années de mes études, tu as toujours été présente
à mes cotés pour me consoler quand il fallait.
En ce jour mémorable, pour moi ainsi que pour toi,
reçoit ce travail en signe de ma vive reconnaissance
et ma profonde estime. Puisse le tout puissant te donner santé,
bonheur et longue vie afin que je puisse te combler à mon tour.
A mon très cher Père
El hanafi El mustapha :
Tu as été depuis ma plus tendre enfance, l’exemple à suivre.
Ton soutien moral, tes encouragements m’ont poussé à suivre la carrière
médicale et d’être ce que je suis. Sans toi et ton aide précieuse,
ce travail n’aurait jamais vu le jour dans d’aussi brefs délais.
Je te dédie ce travail en témoignage de mon amour,
A ma très chère fiancée Omnya :
Ton encouragement et ton soutien étaient la bouffée
d’oxygène qui me ressourçait dans les moments pénibles,
de solitude et de souffrance. Merci d’être toujours à mes côtés,
par ta présence, par ton amour dévoué et ta tendresse,
pour donner du goût et du sens à notre vie.
En témoignage de mon amour, de mon admiration
et de ma grande affection, je te prie de trouver dans ce travail
l’expression de mon estime et mon sincère attachement.
A ma chère soeur Samira, son mari Zakaria
et leur fille Sabrine.
En témoignage de l’attachement, de l’amour et de l’affection
que je porte pour vous. Je vous remercie pour votre hospitalité
sans égal et votre affection si sincère. Je vous dédie ce travail
avec tous mes vœux de bonheur, de santé et de réussite.
A ma chère soeur Leila.
En témoignage de l’attachement, de l’amour et de l’affection
que je porte pour toi. Je vous dédie ce travail
avec tous mes voeux de bonheur, de santé et de réussite.
A Mon cher grand père paternel
Que ce modeste travail, soit l’expression des vœux
que vous n’avez cessé de formuler dans vos prières.
et la mémoire de mes grands-mères
Qui ont été toujours dans mon esprit et dans mon cœur,
je vous dédie aujourd’hui ma réussite. Que Dieu, le miséricordieux,
vous accueille dans son éternel paradis.
A tous les membres de la famille El hanafi
et la famille Salhi
Vous avez toujours été présents pour les bons conseils.
Votre affection et votre soutien m’ont été d’un grand secours
au long de ma vie professionnelle et personnelle.
Veuillez trouver dans ce modeste travail ma reconnaissance
pour tous vos efforts
A ma belle mère Hajja Louiza
Vous m’avez accueilli à bras ouverts dans votre famille.
En témoignage de l’attachement, de l’amour et de l’affection
que je porte pour vous. Je vous dédie ce travail avec tous mes vœux
A mes chères ami(e)s
Je ne peux trouver les mots justes et sincères
pour vous exprimer mon affection et mes pensées,
vous êtes pour moi des frères, sœurs et des amis sur
qui je peux compter. En témoignage de l’amitié
qui nous uni et des souvenirs de tous les moments
que nous avons passé ensemble, je vous dédie ce travail
et je vous souhaite une vie pleine de santé et de bonheur.
A tous mes proches et tous mes miens
Je dédie ce modeste travail.
A notre maître et Président de thèse
Monsieur le Professeur ABDELHAK Mbarek
Professeur de chirurgie Pédiatrique
Nous sommes très sensibles à l'honneur que vous nous
faites en acceptant la présidence de notre jury de thèse.
Votre culture scientifique, votre compétence et vos qualités
humaines ont suscité en nous une grande admiration,
et sont pour vos élèves un exemple à suivre.
Veuillez accepter, cher Maître, l'assurance de notre
estime et notre profond respect.
A notre maître et Rapporteur de thèse
Monsieur le Professeur KISSRA Mounir
Professeur de Chirurgie Pédiatrique
Votre sérieux, votre compétence et votre sens du devoir
nous ont énormément marqué.
Veuillez trouver ici l'expression de notre respectueuse considération
et notre profonde admiration pour toutes vos qualités
scientifiques et humaines.
Ce travail est pour nous l'occasion de vous témoigner
notre profonde gratitude.
A Notre Maître et Juge de Thèse
Professeur BELAMALMI Najat
Professeur d’Anatomie Pathologie
Nous avons eu la chance de vous avoir parmi les membres
de notre jury, et nous vous remercions d’avoir bien voulu
en toute simplicité, nous faire l’honneur de juger ce travail.
Nous avons toujours été marqués par vos qualités humaines
et l’étendue de vos connaissances.
Qu’il nous soit permis, cher maître, de vous exprimer
notre grande estime et notre profonde reconnaissance.
A Notre Maître et Juge de Thèse
Professeur KILI Amina
Professeur de Pédiatrie
Nous sommes très heureux de l’honneur
que vous nous faites en acceptant de juger notre travail.
Votre présence est pour nous, l’occasion de vous exprimer
notre admiration de votre grande compétence professionnelle
et de votre généreuse sympathie.
Soyez assuré de notre reconnaissance
I. INTRODUCTION...2 II.RAPPEL EMBRYOLOGIQUE ...5 III. RAPPEL ANATOMIQUE ...7
A. Généralités...7 B. Moyen de fixite ...8 C. Rapports chirurgicaux ...8 D. Vascularisation renale ... 12 E. Les espaces retro péritonéaux : ... 17
IV. MECANISMES D’APPARITION DES METASTASES ... 18 V. MATERIEL ET METHODES ... 25 A. Matériel ... 25 B. Methodes ... 26 VI. RESULTATS ... 28 A. Fréquence ... 28 B.L’âge ... 29 C. Le sexe ... 29 D. Epidémiologie ... 30 E. Etude clinique ... 32 1. Délai de consultation ... 32 2. Mode de révélation ... 32 3. Examen clinique ... 33 F. Etude para-clinique ... 34 1. La radiographie pulmonaire ... 34 2. L‘échographie abdominale ... 35 3. TDM thoraco - abdominale ... 37
I. Anatomopathologie ... 39 J. Prise en charge thérapeutique ... 40 K. Evolution ... 41
VII. DISCUSSION... 46
A. Sur le plan épidémiologie ... 46 1. Fréquence ... 46 2. L’âge ... 47 3. Le sexe ... 48 4. Prédisposition aux néphroblastomes ... 48 B. Sur le plan clinique ... 56 1. Délai de consultation ... 56 2. Diagnostic clinique ... 56 3. L’examen clinique ... 58 C. Sur le plan radiologique ... 59 1. Échographie ... 59 2. Abdomen sans préparation ... 62 3. Radiographie du thorax ... 62 4. Tomodensitométrie ... 63 4. Imagerie par résonance magnétique ... 65 5. Angiographie ... 65 D. Sur le plan biologique ... 65 E. Sur le plan histologique ... 66 1. Macroscopie ... 66 2. Types histologiques ... 71 3. Classification histologique ... 74 4. Classification par stade : Staging selon la SIOP 2001 ... 82
H. Traitement ... 87 1. Moyens thérapeutiques ... 87 1-1. Chimiothérapie ... 87 1-2. Chirurgie ... 92 1-2-1: Traitement de la tumeur primitive ... 93 1-2-2 : Traitement chirurgical des métastases ... 95 1-2-3 : Extension de la tumeur dans la veine rénale ou la veine cave ... 100 1-2-4 : Tumeurs bilatérales ou sur rein unique ... 102 1-2-5 : La chirurgie "EX-VIVO" avec auto transplantation ... 103 1-2-6 : La chirurgie en urgence ... 104 1-2-7 : Complications chirurgicales ... 104 1-3.Radiothérapie ... 104 2. Traitement Des Nephroblastomes Metastatiques : Protocole SIOP 2001.... 108 2-1 : Le traitement pré-opératoire ... 108 2-2 : Le traitement post-opératoire ... 109 3. Protocole de traitement NEPHROBLASTOME GFA Néphro 2005... 117 I. Surveillance ... 123 j. Facteurs pronostic ... 123
CONCLUSION ... 127 RESUMES ... 130 BIBLIOGRAPHIE ... 134
ACT D : Actinomycine D. ADR : Adriamycine CARBO : Carboplatine.
CCE : Cyclophosphamide, Carboplatine et Etoposide. CHOP : Centre d’Hématologie et d’Oncologie Pédiatrique. Cis- pla : Cisplatinium.
CYCLO : cyclophosphamide. DOX : Doxorubicine.
GFA OP : Group Fronco Africain d'Oncologie Pédiatrique Gy : Grays.
HER : Hôpital d’Enfants de Rabat
NWTSG : National Wilms Tumor Study Group RT : Radiothérapie.
SIOP : Société Internationale d'Oncologie Pédiatrique UKWTS : United Kingdom Wilms tumor study group VCR : Vincristine.
VP16 : Etoposide.
WAGR : Tumeur de Wilms, Aniridie, anomalies Génito-urinaires et Retard
Tableau I : Répartition des patients métastatiques par rapport aux autres formes de néphroblastome
Tableau II : Répartition des patients en fonction de l’année de diagnostic
Tableau III : Répartition des patients selon l’age.
Tableau IV : Répartition des patients selon le délai de diagnostic
Tableau V: Répartition des patients selon la circonstance de découverte
Tableau VI : histologie favorable et défavorable dans notre série Tableau VII : Pourcentage des métastases, dans les séries publiées de Néphroblastome
Tableau VIII : sites de métastases, dans les séries publiées de néphroblastome
Tableau IX : Classification SIOP 2001 des tumeurs rénales de l‘enfant Tableau X : Conclusions des études du groupe coopérateur européen SIOP
Tableau XI : Les protocoles NWTS : en Amérique, les protocoles du traitement de
Néphroblastome sont différents de ceux de la SIOP. Ils sont dénommés NWTS 1, 2, 3,
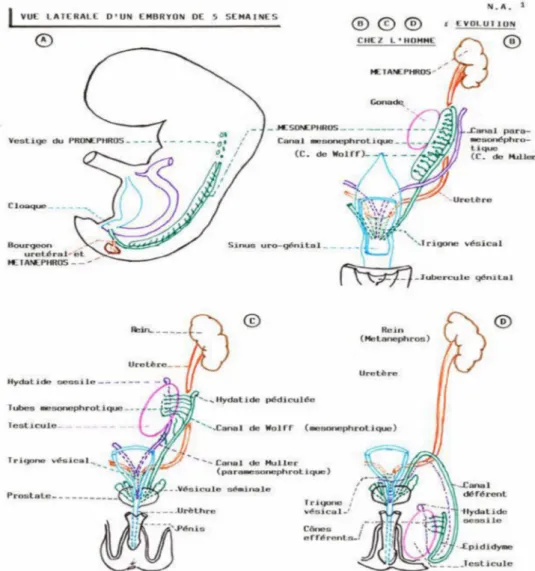
Figure 1 : Embryologie de l‘appareil uro-génital
Figure 2 : face antérieure du rein droit
Figure 3 : Rapports du rein avec les organes retro péritonéaux
Figure 4 : Vascularisation rénale
Figure 5 : Innervation des reins et des uretères
Figure 6 : Répartition des patients selon le sexe
Figure 7 : Répartition des patients selon la résidence
Figure 8 : répartition des malades en fonction du niveau Socio-économique
Figure 9 : Radiographie du thorax montre des métastases pulmonaires
Figure 10 : Echographie abdominale en faveur d’un néphroblastome droit
Figure 11 : Echographie abdominale en faveur d’un néphroblastome su rien à cheval
Figure 12 : TDM thoracique en faveur de métastases pulmonaires
Figure 13 : TDM abdominale en faveur d’une localisation secondaire Hépatique
Figure 14 : répartition des malades en fonction des localisations des métastases
Figure 15 : Masse volumineuse (90 x 89 mm) solide homogène (M) éclatant le parenchyme rénal du rein gauche (flèche noire) avec un signe de l’éperon (flèche blanche).
Figure 16 : Echographie : néphroblastome d’aspect kystique, cloisonné, avec zone tissulaire
Figure 17 : plusieurs nodules sont visualisés en tomodensitométrie thoracique
Figure 18 :A. Piece de nephrectomie fermee a l’etat frais ; B. Pièce de néphrectomie ouverte après encrage :
Figure 19 : Histologie.
A. Néphroblastome : contingent épithélial (*). HPS × 20.
B. Néphroblastome : contingent blastémateux et stromal. *Cellules musculaires striées. HPS × 20.
Figure 20 : Néphrome anaplasique
I. INTRODUCTION :
Le néphroblastome ou tumeur de Wilms est une tumeur maligne du rein développée aux dépens de tissu rénal embryonnaire. C’est une tumeur quasi spécifique de l’enfant.
Il s’agit de la tumeur maligne du rein la plus fréquente chez l’enfant (plus de 90% des tumeurs du rein chez l’enfant et environ 5 à 14% des cancers de l’enfant). Bien que cette tumeur embryonnaire porte le nom de Wilms qui en a fait une description clinique en 1899, c’est Rance qui le premier, le documente en 1814. Le néphroblastome occupe le 4ème rang des affections malignes rencontrées chez l’enfant après les leucémies, les lymphomes et les tumeurs cérébrales.
Le néphroblastome touche principalement les enfants de 1 à 5 ans avec un pic à 2 - 3 ans.
Dans la majorité des cas le néphroblastome survient chez l’enfant en bonne santé sans histoire familiale particulière.
Selon les données fournies par les registres disponibles en Europe et en Amérique du Nord, l’incidence du néphroblastome ne s’est pas modifiée au cours des dernières décennies.
Elle est même relativement stable à travers les différentes régions géographiques du globe (5 à 10 cas par million d’enfants de moins de 15 ans et par an).
Dans environ 10% des cas les néphroblastomes sont métastasiques dès le diagnostic. Le plus souvent il s’agit de métastase pulmonaire. Il n’y a en général aucune symptomatologie clinique correspondant à des métastases sauf si elles sont très volumineuse entraînante alors une détresse respiratoire.
Par comparaison aux tumeurs localisées, ces enfants sont en moyenne plus âgés (âge médian de 4,6 ans dans l'étude SIOP-9 versus 3,5 ans pour les formes localisés). Exceptionnelles avant 1 an, les métastases sont fréquentes lors du diagnostic chez les enfants de 6 ans ou plus.
La chimiothérapie sera constituée de trois substances médicamenteuses et aura une durée prolongée. Outre la réduction tumorale locale, le but est d’obtenir une régression maximale des métastases afin d’alléger le traitement post opératoire. En effet celui ci est fonction du stade et du type histologique, mais également de la réponse des métastases.
Le taux de survie global pour l'ensemble des néphroblastomes métastatiques est maintenant d'environ 75 %.
Le pronostic des formes extra pulmonaires en général et des formes combinées étendues reste globalement plus mauvais que celui des formes pulmonaires isolées.
Notre travail consiste en une étude rétrospective concernant 16 enfants, suivis à la Clinique universitaire d’Hémato-Oncologie Pédiatrique (CHOP) et au service de chirurgie viscérale pédiatrique A à l’Hôpital d’Enfants de Rabat.
Le but de cette étude est d’étudier la fréquence et le retentissement des métastases, ainsi que leur aspect clinique, radiologique et thérapeutique.
Ainsi, dans la première partie de ce travail nous proposons un rappel embryologique et anatomique du rein, dans la deuxième partie, l’étude de notre série, notamment la méthodologie suivie de l’exploitation des dossiers et la présentation des résultats obtenus. La troisième partie a été consacrée à la discussion de nos résultats par rapport aux données de la littérature.
II.RAPPEL EMBRYOLOGIQUE : [6][7]
Au cours de la troisième semaine de la vie embryonnaire, le mésoblaste se divise en trois portions :
Le mésoblaste para-axial ou somitique Le mésoblaste intermédiaire
Le mésoblaste latéral
Les ébauches urogénitales dérivent du mésoblaste intermédiaire ou cordon néphrogène et se développent dans le sens cranio-caudal en donnant successivement 3 organes : le pronephros, le mésonephros et le métanephros.
1. Le pronephros situé dans la région cervicale, apparaît et disparaît au cours de
la 4ème semaine de la vie embryonnaire.
2. Le mésonephros apparaît à la fin de la 4ème semaine dans la région
thoraco-abdominale. Les tubules mésonephriques étagés s‘ouvrent souvent dans le conduit mésonéphrique, qui s‘abouche dans le cloaque. Seuls quelques tubules et le conduit mésonéphrique persistent pour former chez l‘homme les conduits génitaux, et chez la femme les reliquats vestigiaux.
3. Le métanephros apparaît dans la région caudale vers la 5ème semaine.
Il se développe à partir de deux structures d‘origines différentes : le diverticule métanéphrique et le blastème métanéphrogénique.
Le diverticule métanéphrique naît de la partie distale du conduit mésonéphrique et s‘accroît dans le sens dorso-crânial. Il donne naissance à l‘uretère, au pelvis rénal, aux calices et aux conduits collecteurs.
Le blastème métanéphrogénique dérive du mésoblaste. Il se fragmente en « coiffes métanéphrogéniques » qui recouvrent les extrémités des conduits collecteurs. Chaque « coiffe » métanéphrogénique se différencie en vésicules métanéphrogéniques, puis en tubules métanéphrogéniques. L‘extrémité distale de chaque tubule s‘élargit et s‘invagine pour former la capsule glomérulaire. Le blastème métanéphrogénique donne ainsi le néphron et la capsule rénale.
III. RAPPEL ANATOMIQUE : [6][7] A. Généralités
Les reins, organes secrétant l‘urine, sont au nombre de deux. Leur forme est comparable à celle d‘un haricot à deux faces lisses, antérieure et postérieure et à deux bords l‘un externe convexe et l‘autre interne concave. Ils ont deux extrémités, l'une supérieure et l'autre inférieure. Les deux reins sont appliqués sur la paroi abdominale postérieure, en arrière du péritoine, l‘un à droite, l‘autre à gauche de la colonne vertébrale, Chaque rein est orienté obliquement en bas et latéralement. Le rein présente une échancrure au niveau du hile où pénètre l‘artère rénale et naît la veine rénale et le bassinet. Sa couleur est rouge brun, avec une consistance ferme mais très différente chez le sujet vivant par rapport au cadavre. En effet la tension interne liée à la richesse vasculaire et à l‘urine donne une consistance plus tendue et moins friable à l‘organe.
B. Moyen de fixite
Si le péritoine pariétal postérieur et le pédicule vasculaire participent à la fixation du rein, le principal moyen de suspension est réalisé par le fascia péri-rénal qui est solidement uni au diaphragme et aux éléments vasculo-nerveux pré-vertébraux ; et par la capsule adipeuse péri-rénale qui relie le rein au fascia péri-rénal par des travées conjonctives.
C. Rapports chirurgicaux
Les reins sont situés dans la fosse lombaire, constituée par le diaphragme, la colonne vertébrale et les éléments musculaires postérieurs et latéraux de la paroi abdominale. Dans la fosse lombaire, au sein d‘une atmosphère cellulo-graisseuse décrite en 1895 par GEROTA, les reins sont situés dans la loge rénale fermée en haut et en dehors, ouverte en dedans vers les gros vaisseaux et en bas vers les fosses iliaques. Cette loge est délimitée par le fascia péri-rénal, lui-même constitué par deux feuillets (antérieur et postérieur). Ces derniers fixés en haut sur le diaphragme, se rejoignent en dehors et se confondent en dedans avec l‘adventice des éléments vasculaires du pédicule. C‘est par l‘intermédiaire des parois de cette loge que se font les rapports du rein.
1. Rapports antérieurs
Rein droit ; Il est en rapport :
A sa partie supérieure avec la face inférieure du foie par l‘intermédiaire du péritoine pariétal postérieur.
Plus bas avec le 2ème segment du duodénum et avec la racine du mésocolon transverse
Avec l‘angle colique droit à sa partie inférieure
Enfin, plus en dedans, en avant du duodénum avec la partie droite du côlon transverse et de son méso.
Rein gauche ; Il est en rapport :
En haut avec la queue du pancréas qui croise la partie supérieure du rein gauche dont elle est séparée par l‘accolement du mésogastre postérieur. Plus en dehors, la face interne de la rate est séparée de la face antérieure
du rein par le péritoine pariétal postérieur (PPP).
Plus en avant, l‘extrémité gauche de l‘arrière cavité des épiploons sépare la face antérieure du rein, de la grande courbure gastrique, de l‘épiploon gastrosplénique, et de la partie gauche du ligament gastro-colique.
La partie inférieure du rein répond en avant à l‘angle colique gauche accolé par le fascia de Told et au mésocolon gauche.
2. Rapports postérieurs
La face postérieure des deux reins est en rapport avec la fosse lombaire par l‘intermédiaire du fascia transversalis.
Les seuls éléments anatomiques sont les nerfs et les éléments vasculaires et sympathiques dépendant du rachis. Le rein gauche est un peu plus haut que le rein droit. Ses rapports avec la portion thoracique de la fosse lombaire sont plus importants.
Cette portion thoracique est essentiellement représentée par la 11ème et la 12 ème côte, le ligament lombo-costal de Henlé et le diaphragme. La portion abdominale de la fosse lombaire est constituée de dedans en
dehors par le psoas et par le carré des lombes, le muscle transverse, les muscles petits obliques et petit dentelé postérieur et inférieur. Enfin les muscles grand oblique et grand dorsal qui limitent avec la crête iliaque au-dessous du rein, le triangle lombaire inférieur de Jean-Louis Petit.
3. Rapports internes
Ils sont représentés essentiellement par les gros vaisseaux et le psoas, veine cave inférieure à droite et aorte à gauche. Le pédicule est en rapport direct avec le hile rénal. A la partie inférieure, il existe un rapport direct avec l‘origine de l‘uretère lombaire.
4. Rapports supérieurs
A droite comme à gauche, la glande surrénale coiffe le rein dont elle reste distante, séparée du rein par le ligament inter-surrénalo-rénal.
5. Rapports inférieurs
La loge rénale étant ouverte en bas, les reins sont en rapport lointains avec la crête iliaque.
6. Rapports externes
Le diaphragme et la ligne de réflexion du PPP constituent les seuls rapports externes.
D. vascularisation renale 1. Vascularisation artérielle
Les artères rénales sont au nombre de deux, une par organe. Elles naissent du bord latéral de l‘aorte au niveau de la deuxième vertèbre lombaire. A droite, l‘artère rénale est plus longue et chemine en arrière de la veine cave pour arriver au hile rénal. Les artères se divisent alors en branches pré-pyélique et rétro-pyélique. Les anomalies sont fréquentes, essentiellement représentées par les artères qui naissent directement de l‘aorte, polaire inférieure plus souvent que supérieures. La vascularisation intra-rénale est représentée par des branches terminales qui pénètrent dans le parenchyme au voisinage des papilles. Ces branches péri-pyramidales ou artères lobaires se divisent en branches interlobulaires au niveau de la base de la papille. Des anastomoses existent entre le système artériel terminal rénal et des artères voisines, en particulier au bord externe du rein où un arc exo-rénal reçoit des ramifications d‘artères surrénaliennes, spermatiques ou ovariennes, urétériques, et diaphragmatiques. Ces anastomoses peuvent partiellement suppléer une interruption du flux artériel principal si elles sont particulièrement développées. Des caractères particuliers de cette vascularisation ont été notés :
La vascularisation rénale est de distribution radiaire et terminale, elle est responsable en cas de lésion vasculaire de l‘ischémie du territoire intéressé L‘absence de symétrie absolue entre les cotés droit et gauche
La grande variabilité des vaisseaux et l‘absence de segmentation fixe. Le plus souvent ils existent trois segments : antérieur, postérieur et inférieur ou deux segments, antérieur et postérieur séparés par le plan avasculaire de Hyrtl, situé un peu en arrière du bord externe du rein.
L‘absence de corrélations entre les distributions artérielle, veineuse et calicielle.
2. Vascularisation veineuse
Les veines rénales naissent à la surface du rein, au niveau de formations veinulaires, les étoiles de VERHEYEN. A la base de la pyramide, elles constituent une voûte veineuse sus pyramidale, qui donne des veines péri-pyramidales ou lobaires. Leur réunion dans le sinus donne les veines rénales. Elles émergent à ce niveau puis se jettent dans la veine cave inférieure à peu près au même niveau que la naissance des artères rénales. La veine rénale gauche plus longue chemine sur la face antérieure de l‘aorte, dans la pince effectuée par l‘artère mésentérique supérieure de l‘aorte. Le système veineux rénal est riche en collatérales :
Les veinules de la capsule adipeuse du rein, formant une arcade exo-rénale, et anastomosée avec les veines intra-rénales et avec le réseau sous cutané. Les veines du bassinet et de l‘uretère
La veine rénale gauche reçoit en outre, la veine surrénale principale formant souvent un tronc commun avec les veines diaphragmatiques inférieures gauches, la veine surrénale inférieure, la veine spermatique ou utéro-ovariènne et la 2ème ou 3ème veine lombaire gauche.
La veine rénale gauche réalise ainsi une double anastomose :
1. Une anastomose porto-cave par la surrénale principale et la diaphragmatique inférieure qui draine en partie la face postérieure du cardia et de la grosse tubérosité de l‘estomac.
2. Une anastomose cavo-cave par la racine interne de l‘hémi-azygos inférieure qui naît de la veine rénale ou d‘une anastomose entre la veine rénale et une veine lombaire sous-jacente.
3. Les vaisseaux lymphatiques du rein
Ils se distinguent, dans le pédicule rénal, en antérieurs, moyens et postérieurs, selon qu‘ils sont placés en avant ou en arrière des vaisseaux rénaux, ou bien entre l‘artère et la veine. Ils se rendent aux ganglions du pédicule rénal et aux ganglions latéro aortiques compris entre l‘origine des artères rénales et celle de la mésentérique inférieure.
4. Les nerfs du rein
Proviennent des nerfs petits splanchniques, du plexus coeliaque, du ganglion aorto-rénal et des ganglions mésentériques.
E. Les espaces retro péritonéaux :
Depuis les descriptions classiques des anatomistes, l‘apparition de la tomodensitométrie a permis de définir de façon différente les différents constituants de l‘espace rétro-péritonéal. Les cinq compartiments sont :
Espace para-rénal antérieur, compris entre le feuillet péritonéal pariétal postérieur et le feuillet antérieur de la loge rénale.
Espace para-rénal postérieur compris entre le feuillet postérieur de la loge rénale et le fascia transversalis.
Espace péri-rénal, compris entre les deux feuillets de la loge rénale.
Ces trois espaces communiquent à la partie inférieure de la région lombaire, expliquant la diffusion possible de tout épanchement.
Espace sous-capsulaire, compris entre la capsule et le parenchyme. Espace rétro-péritonéal central, péri vasculaire.
IV. MECANISMES D’APPARITION DES METASTASES : [8][9]
La progression tumorale dépend du pouvoir prolifératif et du pouvoir métastasiant.
Après une phase locale, les métastases (du grec “métastasis” : déplacement) font toute la gravité de la maladie cancéreuse.
Les métastases sont des foyers cancéreux secondaires, développés à distance de la tumeur primitive, et dont la croissance est autonome, indépendante de celle de la tumeur primitive.
Le moment d'apparition des métastases dans l'histoire naturelle d'un cancer est variable:
Elles peuvent être révélatrices d'une tumeur primitive jusque là asymptomatique et donc méconnue (exemple: métastase cérébrale symptomatique d'un mélanome cutané non diagnostiqué).
Elles peuvent être contemporaines de la tumeur primitive et être découvertes lors du bilan d'extension préalable au traitement ou parce qu'elles entraînent des symptômes cliniques.
Elles peuvent survenir au cours de l'évolution d'un cancer traité parfois très tardivement alors que la tumeur primitive est éradiquée par la thérapeutique.
Elles résultent d'un véritable parcours du combattant des cellules cancéreuses contre les défenses de l'organisme : seules moins d'une sur 10000 de ces cellules tumorales qui quittent la tumeur primitive échappent au système de défense de l'organisme et fondent de nouvelles tumeurs.
Du fait de leur hétérogénéité génétique et phénotypique, les diverses cellules cancéreuses d'une même tumeur ont des capacités métastatiques variables : l’histoire naturelle d’un cancer comporte une sélection positive de sous-clones cellulaires à capacité métastasiante.
La pathogenèse de la production de métastases est un phénomène complexe ; elle est séquentielle et sélective. Des processus successifs interfèrent entre eux et le résultat dépend, d'une part, des propriétés intrinsèques de la tumeur et, d'autre part, de la réponse de l'hôte. De plus, les métastases d'une même cellule souche sont hétérogènes sur le plan de la différentiation cellulaire sous l'effet d'influences diverses de nombreux facteurs de croissance.
Enfin, le potentiel d'invasion locale et le risque de développement de métastases sont directement corrélés avec l'intensité de la néovascularisation. De façon générale, la tumeur primaire dissémine par voie hématogène ou lymphogène.
La cellule cancéreuse a la capacité d'envahir les tissus avoisinants et de proliférer dans des sites secondaires (diffusion métastatique).
Trois points importants sont à souligner concernant le processus métastatique : De nombreuses expériences ont montré qu'il s'agissait d'un processus
inefficace ainsi, l'injection à des souris de cellules tumorales dans la circulation n'aboutit qu'à quelques métastases cliniquement décelables.
Par contre, il s'agit d'un processus extrêmement important sur le plan clinique puisque la majorité des décès par cancer sont liés aux métastases et non à la tumeur primitive.
Enfin, de nombreuses inconnues persistent concernant ce phénomène et en particulier, les gènes impliqués dans la diffusion métastatique restent mal connus.
L'enjeu clinique actuel est de pouvoir détecter et traiter les cellules métastatiques le plus précocement possible.
Le processus de diffusion métastatique peut être divisé en 3 étapes :
Détachement de la cellule tumorale de son milieu d'origine et invasion de la matrice environnante.
Passage dans la circulation sanguine ou lymphatique.
Extravasation, survie et multiplication dans un site secondaire.
Le passage dans la circulation des cellules tumorales semble une étape "facilement" franchie par les cellules tumorales. A l'opposé, la première étape et plus particulièrement la troisième étape semblent être des étapes limitantes du processus métastatique.
Première étape : détachement de la cellule tumorale :
La cellule tumorale est caractérisée par une modification des molécules d'adhésion. Par ailleurs, la cellule tumorale présente une résistance accrue à l'apoptose qui lui permet de survivre hors de son environnement naturel et en l'absence des interactions normales avec ses cellules voisines et la matrice extracellulaire.
Les protéases extracellulaires sont fréquemment surexprimées dans les tissus tumoraux.
Elles sont impliquées dans la migration et l'invasion tumorale par différents mécanismes :
Par la dégradation de la matrice extracellulaire et de la lame basale, favorisant la migration cellulaire.
Par la libération de facteurs de croissance et de survie séquestrés au sein de cette matrice extracellulaire (par exemple le facteur de croissance FGF) Par le clivage de molécules d'adhésion telles que la E-Cadherine en stimulant
la migration cellulaire.
Deuxième étape : Passage dans la circulation :
Pour qu'une cellule tumorale puisse circuler, il faut qu'elle ait un réseau vasculaire (ou lymphatique) à proximité, d'où l'importance de l'angiogenèse tumorale dans la diffusion métastatique. Le côté un peu désorganisé de ces néo-vaisseaux favorise la migration des cellules tumorales dans la circulation.
Troisième étape : survie et multiplication dans un site étranger :
Peu de cellules tumorales sont capables de survivre et de proliférer sur un site différent de leur site d'origine (site secondaire).
Différents obstacles s'opposent à la survie et à la prolifération de la cellule tumorale dans un site (environnement) étranger. Ces obstacles sont notamment l'inadéquation entre les molécules d'adhésion présentes à la surface de la cellule tumorale et celles présentées par son nouvel environnement (cellules, matrice) et l'inadéquation des facteurs de croissance et de survie présents au niveau du site secondaire. Ces inadéquations entraînent, chez une cellule normale, l'arrêt du cycle cellulaire et l'apoptose.
Un autre obstacle important rencontré par la cellule tumorale est la réponse immunitaire anti-tumorale du nouveau site colonisé.
Lorsqu'une cellule tumorale survit dans le site secondaire dans lequel elle a migré, elle peut donner lieu à:
- Une cellule tumorale dormante. Cette cellule reste localisée dans le site secondaire mais ne prolifère pas (ni prolifération, ni apoptose). La présence de telles cellules permettrait d'expliquer la survenue, parfois plusieurs années après le traitement d'une tumeur primitive, de métastases secondaires. Les cellules dormantes ne sont actuellement pas détectables cliniquement.
- Des micrométastases. Dans ce cas, la cellule tumorale est capable de proliférer dans le site secondaire mais cette prolifération est contre-balancée par une apoptose cellulaire limitant le développement tumoral. Ces micrométastases restent très difficiles à détecter car de petites taille (< 2 mm). Des études sont actuellement en cours dans différents cancers pour évaluer leur valeur pronostique. Elles seraient de mauvais pronostic lorsqu'elles sont détectées dans les ganglions sentinelles ou dans la moelle osseuse de patientes atteintes de tumeurs du sein.
- Des métastases actives. A ce stade, les cellules tumorales prolifèrent au niveau du site secondaire et cette prolifération est plus importante que la disparition des cellules tumorales par apoptose. Là encore, l'angiogenèse joue un rôle primordial en permettant l'expansion des métastases, qui deviennent cliniquement décelables et capables de menacer le pronostic vital.
La tissu-spécificité des métastases :
Le site des métastases secondaires n’est pas lié au hasard mais à l’affinité particulière de certaines tumeurs pour certains organes. Ainsi, le cancer de la prostate donne lieu préférentiellement à des métastases osseuses, le cancer du sein à des métastases ganglionnaires, pulmonaires, hépatiques et osseuses, et le cancer du colon à des métastases hépatiques.
A l'inverse, certains organes, tels que le rein ou la rate, sont rarement le siège de localisations tumorales secondaires.
Le poumon, devant l’importance du réseau vasculaire et lymphatique qui y chemine, est fréquemment le site de métastases tumorales.
V. MATERIEL ET METHODES A. Matériel :
1. Type d’étude :
Notre étude est basée sur l´exploitation rétrospective de la base des données des néphroblastomes pris en charge durant la période allant de Janvier 2010 à Novembre 2014 à la Clinique d’Hémato-Oncologie Pédiatrique ainsi qu’au service de Chirurgie Pédiatrique A de l’Hôpital d’Enfants de Rabat.
2. Critères d’inclusion :
Nous avons inclus dans notre série tous les patients : Pris en charge entre Janvier 2010 et Novembre2014
Pris en charge principalement dans l’Unité d’Hémato-Oncologie Pédiatrique (UHOP), en collaboration avec le Service de Chirurgie A de l'Hôpital d'Enfants de Rabat.
Les patients suivis pour nephroblastome métastatique
3. Critères d’exclusion :
Les tumeurs rénales autres que le néphroblastome. Les néphroblastomes non métastatiques.
B. Methodes :
Afin de déterminer la liste des malades dont le diagnostic d'entrée ou de sortie a été celui de néphroblastome métastatique, nous avons eu recours aux quatre sources suivantes:
La liste des néphroblastomes enregistrés dans la base de données du service d’Hémato-Oncologie Pédiatrique.
Le registre des entrants du service de chirurgie pédiatrique A à la recherche du diagnostic de néphroblastome.
Tableur Excel 2007
VI. RESULTATS : A. Fréquence :
Du 1er Janvier 2010 au Novembre 2010, le nombre total de néphroblastomes diagnostiqués dans l’Unité d’Hémato-Oncologie Pédiatrique (UHOP) est 110
Parmi les patients, 16 enfants avaient présenté des métastases soit 14,55% des cas.
Tableau I : Répartition des patients métastatiques par rapport aux autres formes de néphroblastome
La forme localisée était la plus représente avec 80%.
Année Effectif Pourcentage (%)
2010 5 31,25
2011 4 25
2012 2 12,5
2013 4 25
2014 1 6,25
Tableau II : Répartition des patients en fonction de l’année de diagnostic Le maximum de cas a été diagnostique en 2010, 5 cas soit 31,25%
Néphroblastome Effectif Pourcentage %
Forme localisée 88 80
Forme métastatique 16 14,55
Forme bilatérale 6 5,45
B.L’âge:
L‘âge de nos patients varie entre 5 mois et 7 ans, avec une moyenne d'âge de 4 ans et 1 mois. La tranche d'âge la plus touchée est de 2 à 5 ans ; elle représente 56,25% des cas. Chez les nourrissons âgés moins de 2 ans, nous avons enregistré 3 cas (18,75%).
Tableau III : Répartition des patients selon l’age. C. Le sexe :
Au cours de notre étude, nous avons colligé 10 filles soit 62,5 % des cas et 6 garçons soit 37,5 % des cas ayant un néphroblastome métastatique. Le sexe ratio G/F est de 0,6.
62,5 37,5
féminin Masculin
Figure 6 : Répartition des patients selon le sexe
Age Nombre Fréquence
Moins de 2 ans 3 patients 18,75 %
2 à 5 ans 9 patients 56,25%
D. Epidémiologie :
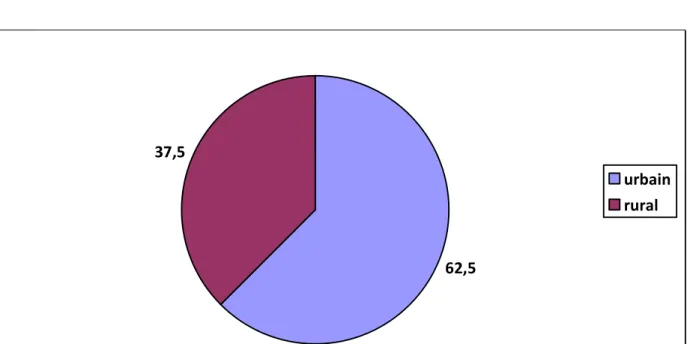
1. L‘origine géographique:
Dans notre série, il y a une prédominance chez les enfants issus du milieu urbain avec un pourcentage de 62,5% des cas contre 37,5% des cas issus du milieu rural. Les patients issus de la ville de Tétouan sont majoritaires et ils représentent 25% des cas, ceux qui proviennent de la ville de Tanger représentent 18,75% des cas, la ville de Benimelal représente 12,5%, et les villes de Oued zem, Nador, Taourirt, Taroudant, Salè, Sidi kacem et Khémissat représentes 6,25% chacune.
62,5 37,5
urbain rural
2. Le niveau socio-économique :
Pour des considérations d'ordre épidémiologique, le milieu social représente un facteur important à analyser. Dans notre étude, on note une nette prédominance des enfants issus des familles de bas niveau socio-économique avec un pourcentage de 81,25% contre 18,75% des malades issus des familles de moyen niveau socio-économique. Le pourcentage des patients bénéficiaires du RAMED est 81,25 % des cas, 2 patients ont une assurance médicale type CNOPS soit 12,5% et 1 autre ayant la CNS (6,25%).
81,25 18,25
NSE bas NSE moyen
E. Etude clinique :
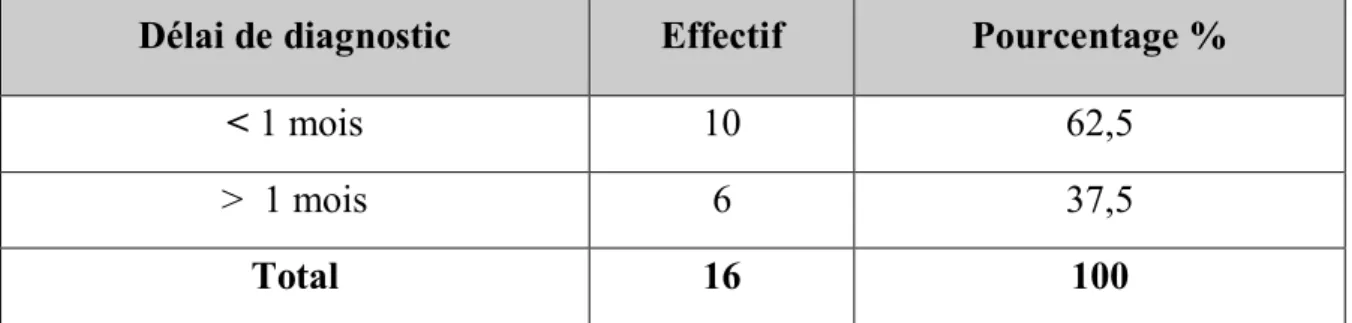
1. Délai de consultation :
Dans notre étude, le délai entre l‘apparition des manifestations cliniques et la première consultation était inférieur ou égal à 01 mois dans 62,5% des cas.
Délai de diagnostic Effectif Pourcentage % < 1 mois 10 62,5
> 1 mois 6 37,5
Total 16 100
Tableau IV : Répartition des patients selon le délai de diagnostic
2. Mode de révélation :
Il n’y a en général aucune symptomatologie clinique correspondant à des métastases sauf si elles sont très volumineuse entraînante alors une détresse respiratoire.
Ainsi l‘apparition d’une masse abdominale constitue le motif de consultation le plus fréquent dans notre série, elle est retrouvée chez la majorité des patients (87,5% des cas). La fièvre est notée chez 7 patients soit 12,7% des cas ainsi que l‘amaigrissement et l‘AEG et les troubles respiratoires et les troubles digestifs sont retrouvés chacune chez 18,17% des malades. L‘hématurie s‘est observé chez 4 patients soit 25% des cas.
![Figure 2 : face antérieure du rein droit [7 ]](https://thumb-eu.123doks.com/thumbv2/123doknet/15063349.699499/42.892.219.680.576.944/figure-face-antérieure-rein-droit.webp)
![Figure 3 : Rapports du rein avec les organes retro péritonéaux [7]](https://thumb-eu.123doks.com/thumbv2/123doknet/15063349.699499/46.892.125.774.155.868/figure-rapports-rein-organes-retro-péritonéaux.webp)
![Figure 4 : Vascularisation rénale [7]](https://thumb-eu.123doks.com/thumbv2/123doknet/15063349.699499/50.892.147.741.147.1006/figure-vascularisation-rénale.webp)
![Figure 5 : Innervation des reins et des uretères [7]](https://thumb-eu.123doks.com/thumbv2/123doknet/15063349.699499/51.892.155.730.145.959/figure-innervation-reins-uretères.webp)