Orthopäde 2011 · 40:1008–1017 DOI 10.1007/s00132-011-1830-6 Online publiziert: 21. Oktober 2011 © Springer-Verlag 2011 N. Espinosa · S.H. Wirth Orthopädische Uniklinik Balgrist, Zürich
Sprunggelenkarthrodese
nach gescheiterter
Endoprothesenimplantation
Leitthema
Die Arthrodese nach gescheiterter oberer Sprunggelenkendoprothese stellt eine gute, geeignete Therapie-lösung dar. Orthopädische Chirurgen müssen sich aber der Komplexität des Eingriffs und der möglichen Kompli-kationen als auch damit verbunde-nen Morbidität bewusst sein. Die z. T. massiven, knöchernen Defekte er-zwingen fast immer den Einsatz eines autologen oder allogenen Knochen-grafts (Beckenkamm oder Femur-kopf) als Füllmaterial. Obschon eine wesentliche Funktionseinschränkung resultiert, ist die mittel- bis länger-fristige und subjektive Patientenzu-friedenheit akzeptabel. Aufgrund der dünnen wissenschaftlichen Daten-lage fehlen bisher konkrete Konzep-te, wie in solchen Fällen vorgegangen werden soll.
Entwicklung der
Sprunggelenkendoprothese
Die Geschichte der oberen Sprungge-lenkendoprothese (OSG-TP) war nicht immer von großem Erfolg geprägt. Auf-grund der exorbitant hohen Versagerquo-ten musste Ende der 70er Jahre die Ver-wendung von OSG-TPs zur Therapie der symptomatischen und fortgeschrittenen OSG-Arthrose beinahe vollständig ver-boten werden [10]. Als einzige und pri-märe Therapie der Arthrosebehandlung am OSG blieb damit keine andere Mög-lichkeit als die Arthrodese. Obschon Pa-tienten nach unilateraler OSG-Arthrode-se ein durchaus akzeptables Gangmuster aufweisen und kurz- bis mittelfristig gute bis exzellente klinische Resultate berichtetwerden, bleiben Biomechanik und Funk-tion des Rückfußes relevant alteriert [21, 22, 23]. Im Langzeitverlauf resultieren bei-nahe in allen Fällen sekundäre Degenera-tionen der Anschlussgelenke (Subtalar- und Chopart-Gelenk [2]).
In den letzten 2 Dekaden konnte durch ein vertieftes Verständnis der Rückfußme-chanik und die Entwicklung verbesserter OSG-TPs das Interesse für diese Behand-lungsform der terminalen OSG-Arthrose neu geweckt werden. Grundsätzlich wä-re die Wiederherstellung eines schmerz-freien und mobilen OSG mittels Endopro-these wünschenswert, um etwaige Spätfol-gen, wie sie bei der OSG-Arthrodese vor-kommen, zu vermeiden und physiologi-sche Bewegungsabläufe zu ermöglichen. Somit müsste im Idealfall eine OSG-TP so anatomisch wie möglich beschaffen sein, kinetische und kinematischen Vor-gänge im OSG perfekt wiedergeben und den eigenen Verschleiß so klein wie mög-lich halten [5]. In einer Studie von Fevang et al. [7] wurden die Daten des norwegi-schen Prothesenregisters analysiert, wo-bei sich eine 5-Jahres-Überlebensrate von 89% und eine 10-Jahres-Überlebensrate von 76% ergaben. Ähnliche Resultate be-richteten Henricson et al. [9], basierend auf Daten des Schwedischen Prothesenre-gister, mit einer 5-Jahres-Überlebensrate von 78% und eine 10-Jahres-Überlebens-rate von nur 62%. Patienten mit posttrau-matischer Arthrose zeigen dabei generell schlechtere Resultate als jene mit rheuma-toider Arthritis.
Obwohl die Langzeitresultate und Überlebensraten neuer OSG-Implantate deutlich besser sind als jene der 1. oder 2. Generation, können sie bisher nicht mit
jenen von Knie- und Hüftendoprothesen verglichen werden. Dennoch: Die kurz- und mittelfristigen Resultate nichtzemen-tierter, mit einem mobilen Gleitkern ver-sehener OSG-TPs der 3. Generation sind ermutigend. Die bisher noch nicht veröf-fentlichten 10-Jahres-Resultate bestätigen diese Aussage. Heutzutage fordern Patien-ten zunehmend eine geeignete Alternative zur OSG-Arthrodese.
>
Die kurz- und mittelfristigen
Resultate nichtzementierter,
mit einem mobilen Gleitkern
versehener OSG-TPs der 3.
Generation sind ermutigend
Die Durchsicht der Literatur bestätigt den erhöhten Trend zur OSG-TP zur Behand-lung der symptomatischen OSG-Arthro-se. Mit steigender Anzahl an implantier-ten OSG-TPs steigt aber auch die Wahr-scheinlichkeit von Versagern und damit als logische Konsequenz die Zahl der Re-visionsoperationen. Als häufigste Gründe für ein OSG-TP-Versagen müssen sep-tische und asepsep-tische Lockerung ange-sehen werden. Aseptische Lockerungen sind aufgrund schlechter knöcherner In-tegration, ungenügender Passgenauigkeit der Komponenten, Fehlausrichtung der Achsen oder durch erhöhten Polyethylen-abrieb bedingt [5].Arthrodese – eine wertvolle
Lösung bei Versagen der
OSG-Totalprothese
Hat eine OSG-TP versagt, stehen grund-sätzlich 2 Optionen mit Ziel des Erhalts der Gliedmaße zur Verfügung:
F der OSG-TP-Wechsel oder F die Konversion in eine Arthrodese. Im Moment sind nur wenige OSG-TP-Modelle auf dem Markt verfügbar, die ge-eignete Revisionskomponenten anbieten. Obwohl der OSG-TP-Wechsel, wie auch bei Knie-TP- oder Hüft-TP-Wechseln, eine realistische Alternative darstellt, gibt es noch nicht genügend Daten in der Li-teratur, die diese Form der Therapie als verlässlich einstufen. Außerdem kann bei großen Knochendefekten keine adäqua-te Abstützung für Revisionskomponen-ten erreicht werden, sodass letzRevisionskomponen-tendlich nur noch die Arthrodese als Option üb-rig bleibt. Das Ziel der Arthrodese ist die Erlangung eines schmerzfreien, plantigra-den und funktionellen Fußes.
Ist die Indikation zum Ausbau der OSG-TP und Konversion in eine Arth-rodese gestellt, präsentieren sich dem or-thopädischen Chirurgen diverse Proble-me: Einerseits die potenziellen, massiven Knochendefekte, die nach Entfernung der Prothesenkomponenten oder als Resultat des Polyäthylenabriebs resultieren, so-wie der empfindlich vorbelastete Weich-teilmantel im OSG-Bereich, der eine Re-vision um einiges schwieriger macht als dies z. B. bei Hüftrevisionseingriffen der
Fall ist [6]. Daneben können unterschied-liche Schweregrade von Deformitäten und Kontrakturen bestehen, die ihrerseits Fol-ge einer subtalaren Arthrose oder auch durch Einsinken der talaren und/oder ti-bialen Prothesenkomponenten bedingt sind. Eine schlechte Knochenqualität, wie sie z. B. bei rheumatoider Arthritis beob-achtet wird, kann die Fixation massiv be-einträchtigen und fordert entsprechen-de Implantate wie Platten anstelle simp-ler Schrauben. Plattenimplantate mit der Möglichkeit zur externen Kompression stellen insbesondere bei großen Knochen-defekten eine gute Lösung dar [24].
Indikationen und
Kontraindikationen
Hierzu s. [6]. Patienten mit fehlgeschlage-ner, symptomatischer OSG-TP-Implan-tation, die mit großen Knochendefekten einhergeht und keine Möglichkeit zum simplen Implantatwechsel offeriert, sind Kandidaten für die Konversion in eine Arthrodese. Dabei können Patienten mit aseptischer oder eradizierter, septischer Lockerung gleichermaßen behandelt den. An dieser Stelle muss erwähnt wer-den, dass bei Patienten mit einem frü-hen Protheseninfekt (<3 Wocfrü-hen), auf
Antibiotika empfindliche Keime, guten Weichteilverhältnissen und auch stabi-len Prothesenkomponenten das Implan-tat erhalten werden kann. Als therapeu-tische Optionen kommen in solchen Fäl-len die arthroskopische Spülung und/oder der einfache Polyethylenwechsel in Frage.
Anderenfalls muss die Prothese ausge-baut und das Gelenk débridiert werden. Danach erfolgen die Implantation eines temporären Zementblocks und eine 4- bis 8-wöchige resistenzgerechte Antibio-tikatherapie. Nach einem antibiotikafrei-en Fantibiotikafrei-enster von 4 Wochantibiotikafrei-en und nachgewie-sener Normalisierung der Infektparame-ter (C-reaktives Protein [CRP], Leukozy-ten) wird in unserem Haus die Arthrode-se geplant.
Patienten mit akuter Infektion oder chronischer Osteomyelitis und kritischen Perfusions- und/oder prekären Weichteil-verhältnissen stellen eine absolute Kontra-indikation für den Revisionseingriff dar. Relative Kontraindikationen betreffen Pa-tienten, die präoperativ eine Degeneration des talonavikularen und kalkaneokuboi-dalen Gelenks aufweisen. Dies, weil in-folge zunehmender Mehrbelastung dieser Gelenke nach einer Arthrodese ein rapi-der Verschleiß und damit potenziell eine symptomatische Arthrose zu erwarten ist.
Präoperative Untersuchung
Die präzise Untersuchung des Patienten ist wesentliche Voraussetzung für das spä-tere Gelingen einer Operation. Der Patient wird gebeten, sich von den Beinkleidern zu befreien, damit die Achsenverhältnis-se im Stand und im Gang geprüft werden können. Der Untersucher betrachtet und misst dabei die Knie- und Rückfußachsen (normal 0–5° Valgus). Kontrakturen des Triceps surae als auch eine massive Ver-kürzung der Achillessehne können Defor-mitäten unterhalten oder gar verursachen und müssen untersucht werden. Liegen Kontrakturen des Triceps surae oder der Achillessehne vor, bieten sich ein Gastro-knemius-/Soleusrelease oder eine perku-tane oder offene Verlängerung der Achil-lessehne zur Korrektur an. Deformitäten des Mittel- und Vorfußes (Varus-Valgus und Pronations-/Supinationsfehlstellun-gen) müssen aufgesucht und auf ihre Fle-xibilität hin untersucht werden. In
Bauch-Abb. 1 8 Im Stehen angefertigte Röntgenbilder des OSG anteroposterior und seitlich eines 75-jähri- gen Mannes, bei dem 6 Jahre zuvor eine Agility-OSG-TP implantiert wurde. Die tibiale wie auch tala- re Komponente sind beide verkippt und in den angrenzenden Knochen eingebrochen. Die lateral ver- plattete Fibula ist kaum noch existent. Deutlich sichtbar sind die Lysesäume. OSG-TP Sprunggelenken-doprothese
1010 |
Der Orthopäde 11 · 2011Leitthema
lage und bei 90° flektierten Kniegelenken werden die femoralen und tibialen Län-gen als auch potenzielle Rotationsfehlstel-lungen überprüft. Bei einer Kniedeformi-tät empfiehlt es sich, diese primär zu kor-rigieren, damit später eine achsengerech-te Ausrichtung des OSG möglich ist. Zur Beurteilung der Rotationsverhältnisse kann die OSG-Achse durch die virtuelle Verbindungslinie zwischen lateralem und medialem Malleolus in Relation zur Patel-la gebracht werden.
Die Röntgenuntersuchung schließt im-mer belastete Aufnahmen des Fuß- und Sprunggelenks ein (. Abb. 1). Zudem sind ein „long-axial view“ oder die Saltz-man-Aufnahme („hindfoot alignment view“) zur Bestimmung der Rückfußaus-richtung bei der präoperativen Planung sehr hilfreich [15, 16]. Letztere hat sich im Vergleich zur ersteren als etwas weniger zuverlässig gezeigt. Degenerationen der angrenzenden Gelenke sind festzustellen, da diese das Gesamtresultat nach einer Arthrodese negativ beeinflussen. Hierfür eignen sich dorsoplantare, schräge und la-terale Aufnahmen des Fußes. Die Compu-tertomographie hat sich an unserer Klinik als wichtiges Hilfsmittel für die Ausmes-sung der erwarteten knöchernen Defek-te erwiesen. Dreidimensionale Rekonst-ruktionen ermöglichen die Ausmessung in mindestens 2 Ebenen und damit die Be-stimmung der optimalen Graftgröße. Es ist wichtig, die u. U. notwendige Implan-tation eines femoralen Allografts zu anti-zipieren. Die Fluorid-PET-CT-Untersu-chung erlaubt fakultativ das Ausmaß der Lockerung in einem bildgebenden Ver-fahren zu bestimmen (. Abb. 2; [8]).
Behandlungsstrategien bei
aseptischer Prothesenlockerung
Der modifizierte Behandlungsalgorith-mus basiert auf einem erst kürzlich publi-zierten Artikel unserer Arbeitsgruppe [6]. Es werden dabei 4 verschiedene Strategien in Abhängigkeit von der talaren Integri-tät beurteilt:F Grad 1: Talus ≥ 3/4 intakt
1 Revisionsprothese;
F Grad 2: Talus >1/2, aber <3/4 intakt
1 autologer trikortikaler Becken-kammspan und -spongiosa,
Fixa-tion mit anteriorer Doppelplatten-rekonstruktion;
F Grad 3: Talus ≤1/2 intakt
1 autologer trikortikaler Becken-kammspan und -spongiosa ± Fe-murkopfallograft, Fixation mit an-teriorer Doppelplattenrekonstruk-tion;
F Grad 4: Talus ≤3/4 intakt und/oder
bei einer subtalare Arthrodese und/ oder rheumatoiden Arthritis 1 autologer trikortikaler
Becken-kammspan und -spongiosa ± Fe-murkopfallograft ± Fibulagraft (bei lateralem Zugang); Fixation mit an-teriorer Doppelplattenrekonstruk-tion + Subtalarverschraubung/oder intramedullärer Nagel/oder Klin-genplatte.
Allen Behandlungen muss ein exzessives Débridement vorausgehen, das unerläss-lich für das Gelingen der Revisionsopera-tion ist.
Behandlungsstrategien bei
septischer Prothesenlockerung
Der vorliegende Algorithmus ist ange-lehnt an den von Trampuz u. Zimmer-li [19, 20].Folgende Fragen müssen nach einer Probepunktion geklärt werden:
F Dauern die Symptome ≤3 Wochen? F Liegt ein stabiles Implantat vor? F Liegt keine Fistel vor?
F Sind die Keime auf resistenzgerechte Antibiotika empfindlich?
Können alle Fragen mit JA beantwortet werden, eignet sich ein simples Débride-ment mit Erhalt der Prothese.
Kann hingegen eine der Fragen mit
NEIN beantwortet werden, wird folgende
Behandlungslinie vorgeschlagen: F Weichteile intakt oder wenig
beschä-digt: Einzeitiger Prothesenwechsel
oder Arthrodese;
F Weichteile beschädigt, Fistel oder Abs-zess: Zweizeitige Konversion, Spacer,
Intervall 2–4 Wochen, Antibiotika-fenster 4 Wochen, Arthrodese; F Keime resistent/schwierig behandelbar:
Zweizeitige Konversion, Spacer, Inter-vall 6–8 Wochen, Antibiotikafenster 4 Wochen, Arthrodese; Orthopäde 2011 · 40:1008–1017 DOI 10.1007/s00132-011-1830-6 © Springer-Verlag 2011 N. Espinosa · S.H. Wirth
Sprunggelenkarthrodese
nach gescheiterter
Endoprothesenimplantation
Zusammenfassung Trotz anatomischer und biomechanischer Verbesserungen bleibt die Langzeitprogno- se oberer Sprunggelenkendoprothesen hin-sichtlich der Überlebensrate problematisch. Bei fehlgeschlagener oberer Sprunggelenk- endoprothesenimplantation stellt die Kon- version in eine obere Sprunggelenkarthro- dese eine zuverlässige Behandlungsmetho- de dar. Trotzdem ist die Durchführung auf-grund der Knochendefekte, des prekären Weichteilzustands und auch Erhaltung der Beinlänge technisch anspruchsvoll und auf- wendig. Es besteht das Potenzial zu erhebli-chen Einschränkungen der Lebensqualität als auch Gesamtfunktion des Fuß- und Sprung-gelenks. Der vorliegende Artikel behandelt das Thema der Arthrodese nach gescheiter- ter oberer Sprunggelenkendoprothesenim-plantation und schlägt Algorithmen für die Therapie vor. Schlüsselwörter Oberes Sprunggelenk (OSG) · Langzeitprognose · Endoprothese · Scheitern · ArthrodeseAnkle arthrodesis after failed
total ankle replacement
Abstract Despite recent anatomical and biomechani- cal improvements the longevity of current to-tal ankle replacements remains limited. Once total ankle replacement has failed conver-sion into ankle arthrodesis provides a viable option and should therefore be considered. However, due to the massive bone loss, pre-carious soft tissues and in order to preserve leg length, this kind of surgical treatment is considered to be technically demanding with potential impairment of the quality of life and decreased global foot and ankle function as well. The present article focuses on sal-vage ankle arthrodesis after failed total ankle replacement and seeks to provide a usable treatment algorithm. Keywords Ankle · Long-term prognosis · Total ankle replacement · Prosthesis failure · Arthrodesis
F Patient inoperabel:
Langzeitantibioti-katherapie, suppressiv.
Anteriorer Zugang:
einfach und vielseitig
Dem orthopädischen Chirurgen bieten sich grundsätzlich verschiedene Zu-gangswege für die Explantation einer OSG-TP und Konversion in eine Ar-throdese an. Diese umfassen anteriore, posterolaterale und klassische transfi-buläre Zugänge. In diesem Artikel wird v. a. der anteriore Zugang, der seit ei-nigen Jahren an unserer Klinik ver-wendet wird, beschrieben. Der Patient wird in Rückenlage gelagert. Üblicher-weise reicht eine Spinalanästhesie für die Operation aus. Bei Bedarf kann ein Poplitealkatheter präoperativ für die perioperative Schmerzbehandlung im-plantiert werden. Etwa 30 min vor dem Hautschnitt wird (sofern keine Kont-raindikation besteht) ein Cephalospo-rin der 2. Generation (Cefuroxim) i.v. verabreicht. Das Bein und die Becken-kammregion werden gemäß Hygiene-standards chirurgisch gereinigt und ab-gedeckt. Eine Oberschenkelblutsper-re kann angebracht und bei 350 mmHg für maximal 120 min belassen werden.
Nun wird eine anteriore Hautinzision von ca. 10–15 cm über dem OSG durch-geführt. Das subkutane Gewebe wird dargestellt. Von scharfen Haken muss abgesehen werden, um den Weichteil-mantel zu schonen. Es wird zwischen
den Sehnenfächern der Mm. extensor hallucis longus und tibialis anterior ein-gegangen. Mit einem kleinen Langen-beck-Haken wird die Sehne des M. ti-bialis anterior nach medial weggehalten. Mit einem Skalpell kann jetzt unter dem Tibialis anterior direkt auf die Tibia vor-gedrungen werden. Das neurovaskulä-re Bündel wird dabei nicht verletzt. Die Gelenkkapsel und das Periost werden inzidiert und die Gelenkzone eröffnet. Ein Hintermann-Distraktor wird me-dial angebracht, um das Gelenk aufzu-spreizen und die Prothesenkomponen-ten voneinander zu trennen. Sind die Prothesenkomponenten locker, können diese problemlos mit Hilfe eines Mei-ßels oder eines großen Raspatoriums herausgehebelt werden.
Mit einer Kürette oder einem Mei-ßel werden die nekrotischen und fibrö-sen Anteile der Gelenkhöhle débridiert. Gelegentlich müssen mit einer oszillie-renden Säge plane Fusionsflächen ge-schaffen werden. Die Knochenflächen werden mit einem 2,0-mm-Bohrer und u. U. mit einem gebogenen 5-mm-Mei-ßel angefrischt. Das Ziel ist die Freile-gung blutender und vitaler subchon-draler Knochenareale, die ein stabi-les Zusammenwachsen der Arthrode-se ermöglichen. Je nach Knochendefekt müssen ein autologer trikortikaler Be-ckenkammspan oder eine Kombination aus Beckenkammspan und femoralem Allograft in die Defektzone interponiert werden (. Abb. 3). Die Grafts werden
anhand der präoperativen Planung zu-rechtgeschnitten und in die Arthrodese-zone unter Kompression eingeschlagen. Es empfiehlt sich, einen ausreichenden „press fit“ zu erreichen. Die Position des Rückfußes muss bei diesem Manö-ver kontrolliert werden. Die gewünsch-te Ausrichtung ist neutral, mit 5° Valgus und ca. 5–10° Außenrotation im OSG. In der Regel sollte für die spätere Pro-pulsion über den medialen Strahl etwas mehr Außenrotation als beim Gegenfuß angestrebt werden. E Bei einem absolut steifen Fuß- und Sprunggelenk kann für ein späteres einfacheres Abrollen eine leichte Dorsoflexionsstellung von 5–10° angestrebt werden. Seit einiger Zeit versorgen wir die OSG-Arthrodesen mittels anteriorem Doppel-verplattungssystem (Tibiaxys; Newdeal SA; Lyon, Frankreich). Alternativ kann auch eine Doppelverplattung mit zwei 3,5-mm-LCDC-Platten erreicht werden. Die anteriore Verplattung wirkt im Sinne einer Zuggurtung über die Achillessehne und erreicht maximale Kompressions-kräfte in der Arthrodesezone. Ungeach-tet der Verwendung autologer Becken-kammspäne oder femoraler Allografts werden diese immer in einen Mantel von autologer Spongiosa aus der ipsilateralen Tibia oder der Beckenkammregion einge-bettet. Vor dem Verschluss der Weichteil-schichten wird die Manschette gelöst und
Abb. 2 8 Präoperativ durchgeführte 18F-PET-CT-Untersuchung des gleichen Patienten wie in . Abb. 1. Sichtbar sind die
großen metabolischen Umbauaktivitäten im Bereich der gesamten Prothesenregion
1012 |
Der Orthopäde 11 · 2011die Blutung wo nötig gestillt. Da nach er-folgt der schichtweise Wundver schluss. Eine gespaltene Unterschenkelliege-schiene wird angelegt.
In der postoperativen Phase wird der Patient unter voller Entlastung der operierten unteren Extremität an 2 Gehstöcken mobilisiert bis zur gesi-cherten Wundheilung. Die Fadenent-fernung erfolgt nach 2 Wochen. Ab der 3. Woche ist eine Steigerung der Belastung von 15–20 kg für 6 Wochen erlaubt. Während der gesamten post-operativen Phase ist eine antithrom-botische Therapie notwendig. Nach 8 Wochen erfolgt eine klinische und radiologische Nachkontrolle. Diese schließt an unserer Klinik immer eine CT-Untersuchung mit ein (. Abb. 4
und 5). Bei ossärer Konsolidierung wird ein progressiver Belastungsauf-bau vorgenommen. In der Regel ist mit einer vollständigen Ausheilung nach 3 bis 6 Monaten zu rechnen. Zur Entlastung der angrenzenden Gelen-ke und damit Vorbeugung einer se-kundären Arthrose wird eine konse-quente orthopädische Schuhzurich-tung empfohlen.
Komplikationen
Die Rate an Pseudarthrosen reicht von 6–40%. Als Risikogruppe wurden Pa-tienten mit rheumatoider Arthritis oder anderweitigen systemisch-entzündli-chen Grunderkrankungen identifiziert [3]. Als weitere Möglichkeiten sind tech-nische Schwierigkeiten, wie z. B. insuf-fiziente Präparation des Knochenlagers zu nennen. Ein weiteres Problem stellt die iatrogene Fehlstellung dar, insbeson-dere in Spitzfußstellung oder zu starker Innenrotation. Diese Form von Fehlstel-lungen führt unweigerlich zu einem be-hinderten Gangbild, zusätzlich einge-schränkter Lebensqualität sowie früh-zeitigem Verschleiß der angrenzen-den Gelenke. Muss der Chirurg mas-sive Knochenresektionen durchführen, ist dies zu antizipieren und es muss ein sehr großer Graft interponiert werden. Ist dies nicht möglich, kommt es infol-ge Verkürzung der Rückfußverhältnis-se zu einer mechanischen Friktion zwi-schen Fibula und Kalkaneus mit
kon-Abb. 3 8 Postoperative Röntgenaufnahme am 1. Tag nach dem Eingriff. Der Knochendefekt wurde mit 2 massiven trikortikalen Beckenkammspänen aufgefüllt. Die Fixation erfolgte mit anterior ange- legten Doppelplatten (Tibiaxys; Newdeal SA; Lyon, Frankreich), die mittels spezifisch dafür entwickel- ter Instrumente die Arthrodesezone stabil unter ausgewogener Kompression halten. Das Doppelplat-tensystem funktioniert dabei im Sinne einer Zuggurtung: Anteriorer Druck durch das Plattensystem und posterior Zug über die Achillessehne Abb. 4 8 Koronare und sagittale Rekonstruktion des oberen Sprunggelenks 2 Monate nach der Arth- rodese. Gut zu erkennen sind die großen Beckenkammspäne und die bereits erfolgte partielle Durch-bauung
1014 |
Der Orthopäde 11 · 2011Leitthema
sekutiver Schädigung der Peronealseh-nen. Kann eine tibiotalare Verkürzung nicht vollständig ausgeglichen werden, sollte eine oblique Fibulaosteotomie in Erwägung gezogen werden. Damit er-reicht man die Entlastung der Perone-alsehnen und eine verbesserte Zentrie-rung des Talusrests und des Kalkaneus unter der Malleolengabel [11, 13].
E Arthrodesen nach fehlgeschlagenen
OSG-TP sind technisch
anspruchsvoll und mit potenziellen Problemen vergesellschaftet.
Ausgeprägte Vernarbungen, wie sie oft nach Endoprothesen beobachtet wer-den, können die intraoperative Orien-tierung erschweren und ein erhöhtes Risiko für Nervenschädigungen ber-gen. Bei einem anterioren Zugang kön-nen die sensiblen Äste der Peronealner-ven als auch die A. tibialis anterior ver-letzt werden. Laterale Zugänge gefähr-den v. a. die Nn. suralis und peroneus superficialis. Ein anderes Problem stel-len die prekären Weichteile dar. Viele Patienten haben bereits einige chirur-gische Eingriffe durchlebt, die ihrerseits den empfindlichen Weichteilmantel am OSG kompromittieren und das Risi-ko für mögliche Wundheilungsstörun-gen oder Infekte erhöhen. Bei Patien-ten mit kritischen Perfusionsverhält-nissen (PAVK) sowie chronischem Ni-kotinabusus ist die Wahrscheinlichkeit
einer Wundheilungsstörung zusätzlich erhöht. Diabetische oder rheumatoide Patienten mit immunsuppressiver The-rapie sind aufgrund der eingeschränk-ten Infektabwehr gefährdet. Trotzdem müssen in gewissen Fällen solche Pa-tienten behandelt werden. Aus diesem Grund werden dringend empfohlen: F die rigorose Kontrolle des Diabetes
mellitus,
F die interdisziplinäre Einstellung rheu-matoider Patienten zusammen mit einem Rheumatologen,
F die Vermeidung von scharfen Haken in der Haut bei anterioren Zugängen, F das sorgfältige Spülen und Benetzen
der Weichteile und
F die Administration prä- und periope-rativer antibiotischer Prophylaxen.
Literaturresultate
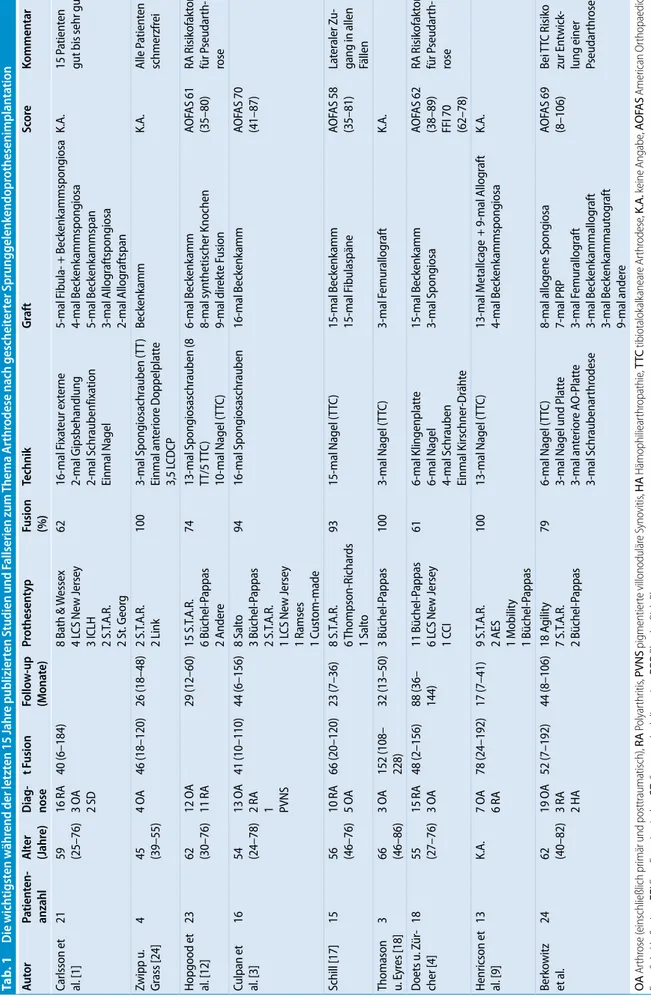
Die Resultate in der Literatur bestäti-gen das Problem, eine „perfekte“ Arth-rodese nach gescheiterter OSG-TP-Im-plantation zu erreichen. Aufgrund der unterschiedlich ausgebauten Implan-tate, der angewendeten Techniken so-wie Graftinterpositionen und variab-len Verwendung von Bewertungsskavariab-len (Scores) ist ein direkter Vergleich zwi-schen den bisher erschienenen Arbeiten nicht möglich. Die wichtigsten wissen-schaftlichen Beiträge listet . Tab. 1 auf. Das Hauptproblem stellt die Pseudarth-rose dar, die in bis zu 40% der Fälle
auf-treten kann. Insbesondere Individuen, die an einer Polyarthritis leiden, schei-nen Risikopatienten darzustellen. Ge-nerell besteht eine große Tendenz, dass sich Patienten, die eine Arthrodese in-folge gescheiterter OSG-TP-Implanta-tion erhalten, mehreren Revisionsope-rationen unterziehen müssen [1, 3, 4, 6, 12, 14, 17, 18].
Fazit für die Praxis
Das primäre Ziel einer Arthrodese nach gescheiterter OSG-Endoprothesenim- plantation ist ein schmerzfreier und plan- tigrader Fuß. Das Ausmaß der knöcher- nen aber auch der Weichteildefekte be- stimmt dabei die Komplexität des Ein- griffs. Die Patienten müssen jedoch im- mer über die funktionellen Einschrän-kungen und die Langzeitprobleme im Sinne der sekundären Arthrose angren-zender Gelenke aufgeklärt werden.
Korrespondenzadresse
PD Dr. N. Espinosa Orthopädische Uniklinik Balgrist Forchstr. 340, CH-8008 Zürich Schweiz norman.espinosa@balgrist.ch Interessenkonflikt. Die Autoren geben an, dass kein Interessenkonflikt besteht. bilder 3 Monate nach der Arthrodese bei vollständig schmerzfreiem Patienten. Die „hindfood alignment view“ nach Saltzman zeigt eine korrekte Ausrichtung des RückfußesTa b. 1 D ie w ic ht ig st en w äh re nd d er le tz te n 15 Ja hr e pu bl iz ie rt en S tu di en u nd F al ls er ie n zu m T he m a Ar th ro de se n ac h ge sc he ite rt er S pr un gg el en ke nd op ro th es en im pl an ta tio n Au to r Pa tie nt en -an za hl Al te r (J ah re ) D ia g-no se t F us io n Fo llo w -u p (M on at e) Pr ot he se nt yp Fu si on (% ) Te ch ni k G ra ft Sc or e Ko m m en ta r Ca rls so n et al . [ 1] 21 59 (2 5– 76 ) 16 R A 3 O A 2 SD 40 (6 –1 84 ) 8 Ba th & W es se x 4 LC S N ew Je rs ey 3 IC LH 2 S. T. A. R. 2 St . G eo rg 62 16 -m al F ix at eu r e xt er ne 2-m al G ip sb eh an dl un g 2-m al S ch ra ub en fix at io n Ei nm al N ag el 5-m al F ib ul a- + B ec ke nk am m sp on gi os a 4-m al B ec ke nk am m sp on gi os a 5-m al B ec ke nk am m sp an 3-m al A llo gr af ts po ng io sa 2-m al A llo gr af ts pa n K. A. 15 P at ie nt en gu t b is se hr g ut Zw ip p u. G ra ss [2 4] 4 45 (3 9– 55 ) 4 O A 46 (1 8– 12 0) 26 (1 8– 48 ) 2 S. T. A. R. 2 Li nk 10 0 3-m al S po ng io sa ch ra ub en (T T) Ei nm al a nt er io re D op pe lp la tt e 3, 5 LC D CP Be ck en ka m m K. A. Al le P at ie nt en sc hm er zf re i H op go od e t al . [ 12 ] 23 62 (3 0– 76 ) 12 O A 11 R A 29 (1 2– 60 ) 15 S .T .A .R . 6 Bü ch el -P ap pa s 2 An de re 74 13 -m al S po ng io sa sc hr au be n (8 TT /5 T TC ) 10 -m al N ag el (T TC ) 6-m al B ec ke nk am m 8-m al sy nt he tis ch er K no ch en 9-m al d ire kt e Fu sio n AO FA S 61 (3 5– 80 ) RA Ri sik of ak to r fü r P se ud ar th -ro se Cu lp an e t al . [ 3] 16 54 (2 4– 78 ) 13 O A 2 RA 1 PVN S 41 (1 0– 11 0) 44 (6 –1 56 ) 8 Sa lto 3 Bü ch el -P ap pa s 2 S. T. A. R. 1 LC S N ew Je rs ey 1 Ra m se s 1 Cu st om -m ad e 94 16 -m al S po ng io sa sc hr au be n 16 -m al B ec ke nk am m AO FA S 70 (4 1– 87 ) Sc hi ll [1 7] 15 56 (4 6– 76 ) 10 R A 5 O A 66 (2 0– 12 0) 23 (7 –3 6) 8 S. T. A. R. 6 Th om ps on -Ri ch ar ds 1 Sa lto 93 15 -m al N ag el (T TC ) 15 -m al B ec ke nk am m 15 -m al F ib ul as pä ne AO FA S 58 (3 5– 81 ) La te ra le r Z u-ga ng in a lle n Fä lle n Th om as on u. E yr es [1 8] 3 66 (4 6– 86 ) 3 O A 15 2 (1 08 – 22 8) 32 (1 3– 50 ) 3 Bü ch el -P ap pa s 10 0 3-m al N ag el (T TC ) 3-m al F em ur al lo gr af t K. A. D oe ts u . Z ür -ch er [4 ] 18 55 (2 7– 76 ) 15 R A 3 O A 48 (2 –1 56 ) 88 (3 6– 14 4) 11 B üc he l-P ap pa s 6 LC S N ew Je rs ey 1 CC I 61 6-m al K lin ge np la tt e 6-m al N ag el 4-m al S ch ra ub en Ei nm al K irs ch ne r-D rä ht e 15 -m al B ec ke nk am m 3-m al S po ng io sa AO FA S 62 (3 8– 89 ) FF I 7 0 (6 2– 78 ) RA Ri sik of ak to r fü r P se ud ar th -ro se H en ric so n et al . [ 9] 13 K. A. 7 O A 6 RA 78 (2 4– 19 2) 17 (7 –4 1) 9 S. T. A. R. 2 AE S 1 M ob ili ty 1 Bü ch el -P ap pa s 10 0 13 -m al N ag el (T TC ) 13 -m al M et al lc ag e + 9 -m al A llo gr af t 4-m al B ec ke nk am m sp on gi os a K. A. Be rk ow itz et a l. 24 62 (4 0– 82 ) 19 O A 3 RA 2 H A 52 (7 –1 92 ) 44 (8 –1 06 ) 18 A gi lit y 7 S. T. A. R. 2 Bü ch el -P ap pa s 79 6-m al N ag el (T TC ) 3-m al N ag el u nd P la tt e 3-m al a nt er io re A O -P la tt e 3-m al S ch ra ub en ar th ro de se 8-m al a llo ge ne S po ng io sa 7-m al P RP 3-m al F em ur al lo gr af t 3-m al B ec ke nk am m al lo gr af t 3-m al B ec ke nk am m au to gr af t 9-m al a nd er e AO FA S 69 (8 –1 06 ) Be i T TC Ri sik o zu r E nt w ic k-lu ng e in er Ps eu da rt hr os e O A A rth ro se (e in sc hl ie ßl ic h pr im är u nd p os ttr au m at isc h) , R A P ol ya rth rit is, P VN S pi gm en tie rte v ill on od ul är e Sy no vi tis , H A H äm op hi lie ar th ro pa th ie , T TC ti bi ot al ok al ka ne ar e Ar th ro de se , K .A . k ei ne A ng ab e, A O FA S Am er ic an O rth op ae di c Fo ot & A nk le S oc ie ty , F FI Fo ot Fu nc tio n In de x, SD S pr un gg el en kd ist or sio n, P RP P la te le t R ic h Pl as m a.