UNIVERSITE MOHAMMED V DE RABAT FACULTE DE MEDECINE ET DE PHARMACIE - RABAT DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH 1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI 2003 - 2013 : Professeur Najia HAJJAJ – HASSOUNI ADMINISTRATION :
Doyen
Professeur Mohamed ADNAOUI
Vice-Doyen chargé des Affaires Académiques et estudiantines Professeur Brahim LEKEHAL
Vice-Doyen chargé de la Recherche et de la Coopération Professeur Toufiq DAKKA
Vice-Doyen chargé des Affaires Spécifiques à la Pharmacie Professeur Jamal TAOUFIK
Secrétaire Général
1 - ENSEIGNANTS-CHERCHEURS MEDECINS ET PHARMACIENS PROFESSEURS :
Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale
Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. SETTAF Abdellatif Pathologie Chirurgicale
Novembre et Décembre 1985
Pr. BENSAID Younes Pathologie Chirurgicale
Janvier, Février et Décembre 1987
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
Janvier et Novembre 1990
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AZZOUZI Abderrahim Anesthésie Réanimation- Doyen de FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale
Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZAD Rachid
Gynécologie Obstétrique Méd. Chef Maternité des Orangers
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie- Dir. du Centre National PV Rabat
Pr. TAOUFIK Jamal Chimie thérapeutique V.D à la pharmacie+Dir. du CEDOC +
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale Doyen de FMPT
Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie
Pr. CHRAIBI Chafiq Gynécologie Obstétrique
Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. FELLAT Rokaya Cardiologie
Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid
Endocrinologie et Maladies Métaboliques Doyen de la FMPA
Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie
Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale – Directeur du CHIS-Rabat
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie Directeur Hôpital My Ismail Meknès
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation
Pr. EL MESNAOUI Abbes Chirurgie Générale
Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie Inspecteur du Service de Santé des FAR Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie
Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie DirecteurHôp.Mil. d’Instruction Med V Rabat Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique
Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. TOUFIQ Jallal Psychiatrie Directeur Hôp.Ar-razi Salé
Novembre 1998
Pr. BENOMAR ALI Neurologie Doyen de la FMP Abulcassis
Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale
Pr. BENKIRANE Majid* Hématologie
Janvier 2000
Pr. ABID Ahmed* Pneumo-phtisiologie
Pr. AIT OUAMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Directeur Hôp. My Youssef Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale
Pr. EL FTOUH Mustapha Pneumo-phtisiologie
Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation
Pr. TACHINANTE Rajae Anesthésie-Réanimation
Pr. TAZI MEZALEK Zoubida Médecine Interne
Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie - Directeur Hôp.Cheikh Zaid
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Pr. ROUIMI Abdelhadi* Neurologie
Décembre 2000
Pr.ZOHAIR ABDELLAH * ORL
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BEZZA Ahmed* Rhumatologie Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie
Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation
Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique
Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie - Directeur Hôp. d’EnfantsRabat
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique
Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique
Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie - Directeur Hôpital Ibn Sina
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique
Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie
Pr. BERNOUSSI Zakiya Anatomie Pathologique
Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL HAOURI Mohamed * Dermatologie
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie
Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumo-phtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique
Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie
Pr. BENKIRANE Ahmed* Gastro-Entérologie
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique
Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHARMAZ Mohamed Traumatologie Orthopédie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire
Pr. OUBAAZ Abdelbarre * Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie Directeur Hôp. Al Ayachi Salé
Pr. BARKAT Amina Pédiatrie
Pr. BENYASS Aatif Cardiologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. EL HAMZAOUI Sakina * Microbiologie
Pr. HAJJI Leila Cardiologie(mise en disponibilité)
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire
Pr. LYAGOUBI Mohammed Parasitologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique
Pr. ZERAIDI Najia Gynécologie Obstétrique
AVRIL 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique
Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire. Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation
Pr. HARMOUCHE Hicham Médecine Interne
Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation
Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique
Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
Décembre 2006
Pr SAIR Khalid Chirurgie générale Dir. Hôp.Av.Marrakech
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi * Chirurgie cardio vasculaire
Pr. AMHAJJI Larbi * Traumatologie orthopédie
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed * Anesthésie réanimation Directeur ERSSM
Pr. BALOUCH Lhousaine * Biochimie-chimie
Pr. BENZIANE Hamid * Pharmacie clinique
Pr. BOUTIMZINE Nourdine Ophtalmologie
Pr. CHERKAOUI Naoual * Pharmacie galénique
Pr. EHIRCHIOU Abdelkader * Chirurgie générale
Pr. EL BEKKALI Youssef * Chirurgie cardio-vasculaire
Pr. EL ABSI Mohamed Chirurgie générale
Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid * Radiothérapie
Pr. ICHOU Mohamed * Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar * Anesthésie réanimation
Pr. LOUZI Lhoussain * Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed * Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologie biologique
Pr. MRANI Saad * Virologie
Pr. OUZZIF Ez zohra * Biochimie-chimie
Pr. RABHI Monsef * Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine * Microbiologie
Pr. SIFAT Hassan * Radiothérapie
Pr. TACHFOUTI Samira Ophtalmologie Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour * Traumatologie-orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2008
Pr TAHIRI My El Hassan* Chirurgie Générale
Mars 2009
Pr. ABOUZAHIR Ali * Médecine interne
Pr. AGADR Aomar * Pédiatrie
Pr. AIT ALI Abdelmounaim * Chirurgie Générale Pr. AIT BENHADDOU El Hachmia Neurologie
Pr. AKHADDAR Ali * Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMINE Bouchra Rhumatologie
Pr. ARKHA Yassir Neuro-chirurgie Directeur Hôp.des Spécialités
Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae * Biochimie-chimie
Pr. BOUI Mohammed * Dermatologie
Pr. BOUNAIM Ahmed * Chirurgie Générale
Pr. BOUSSOUGA Mostapha * Traumatologie-orthopédie
Pr. CHTATA Hassan Toufik * Chirurgie Vasculaire Périphérique
Pr. DOGHMI Kamal * Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale
Pr. EL OUENNASS Mostapha* Microbiologie
Pr. ENNIBI Khalid * Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. LAMSAOURI Jamal * Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-Phtisiologie Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine Interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine Aéronautique
Pr. DAMI Abdellah* Biochimie- Chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie Pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie Plastique et Réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro-Entérologie
Pr. LAMALMI Najat Anatomie Pathologique
Pr. MOSADIK Ahlam Anesthésie Réanimation
Pr. MOUJAHID Mountassir* Chirurgie Générale
Pr. NAZIH Mouna* Hématologie
Pr. ZOUAIDIA Fouad Anatomie Pathologique
Decembre 2010
Pr.ZNATI Kaoutar Anatomie Pathologique
Mai 2012
Pr. AMRANI Abdelouahed Chirurgie pédiatrique
Pr. ABOUELALAA Khalil * Anesthésie Réanimation
Pr. BENCHEBBA Driss * Traumatologie-orthopédie
Pr. DRISSI Mohamed * Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale Pr. EL KHATTABI Abdessadek * Médecine Interne
Pr. EL OUAZZANI Hanane * Pneumophtisiologie
Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie Pathologique
Pr. MEHSSANI Jamal * Psychiatrie
Pr. RAISSOUNI Maha * Cardiologie
* Enseignants Militaires Février 2013
Pr.AHID Samir Pharmacologie
Pr.AIT EL CADI Mina Toxicologie
Pr.AMRANI HANCHI Laila Gastro-Entérologie
Pr.AWAB Almahdi Anesthésie Réanimation
Pr.BELAYACHI Jihane Réanimation Médicale
Pr.BELKHADIR Zakaria Houssain Anesthésie Réanimation
Pr.BENCHEKROUN Laila Biochimie-Chimie
Pr.BENKIRANE Souad Hématologie
Pr.BENNANA Ahmed* Informatique Pharmaceutique
Pr.BENSGHIR Mustapha * Anesthésie Réanimation
Pr.BENYAHIA Mohammed * Néphrologie
Pr.BOUATIA Mustapha Chimie Analytique et Bromatologie
Pr.BOUABID Ahmed Salim* Traumatologie orthopédie
Pr BOUTARBOUCH Mahjouba Anatomie
Pr.CHAIB Ali * Cardiologie
Pr.DENDANE Tarek Réanimation Médicale
Pr.DINI Nouzha * Pédiatrie
Pr.ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation Pr.ECH-CHERIF EL KETTANI Najwa Radiologie
Pr.EL FATEMI NIZARE Neuro-chirurgie
Pr.EL GUERROUJ Hasnae Médecine Nucléaire
Pr.EL HARTI Jaouad Chimie Thérapeutique
Pr.EL JAOUDI Rachid * Toxicologie
Pr.EL KABABRI Maria Pédiatrie
Pr.EL KHANNOUSSI Basma Anatomie Pathologique
Pr.EL KHLOUFI Samir Anatomie
Pr.EL KORAICHI Alae Anesthésie Réanimation
Pr.EN-NOUALI Hassane * Radiologie
Pr.ERRGUIG Laila Physiologie
Pr.FIKRI Meryem Radiologie
Pr.GHFIR Imade Médecine Nucléaire
Pr.IMANE Zineb Pédiatrie
Pr.IRAQI Hind Endocrinologie et maladies métaboliques
Pr.KABBAJ Hakima Microbiologie
Pr.KADIRI Mohamed * Psychiatrie
Pr.MAAMAR Mouna Fatima Zahra Médecine Interne
Pr.MEDDAH Bouchra Pharmacologie
Pr.MELHAOUI Adyl Neuro-chirurgie
Pr.MRABTI Hind Oncologie Médicale
Pr.NEJJARI Rachid Pharmacognosie
Pr.OUBEJJA Houda Chirugie Pédiatrique
Pr.OUKABLI Mohamed * Anatomie Pathologique
Pr.RAHALI Younes Pharmacie Galénique
Pr.RATBI Ilham Génétique
Pr.RAHMANI Mounia Neurologie
PROFESSEURS AGREGES : DECEMBRE 2014
Pr. ABILKASSEM Rachid* Pédiatrie
Pr.REGRAGUI Wafa Neurologie
Pr.RKAIN Hanan Physiologie
Pr.ROSTOM Samira Rhumatologie
Pr.ROUAS Lamiaa Anatomie Pathologique
Pr.ROUIBAA Fedoua * Gastro-Entérologie
Pr SALIHOUN Mouna Gastro-Entérologie
Pr.SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr.SEDDIK Hassan * Gastro-Entérologie
Pr.ZERHOUNI Hicham Chirurgie Pédiatrique
Pr.ZINE Ali* Traumatologie Orthopédie
AVRIL 2013
Pr.EL KHATIB MOHAMED KARIM * Stomatologie et Chirurgie Maxillo-faciale MAI 2013
Pr.BOUSLIMAN Yassir Toxicologie
MARS 2014
Pr. ACHIR Abdellah Chirurgie Thoracique
Pr.BENCHAKROUN Mohammed * Traumatologie- Orthopédie
Pr.BOUCHIKH Mohammed Chirurgie Thoracique
Pr. EL KABBAJ Driss * Néphrologie
Pr. EL MACHTANI IDRISSI Samira * Biochimie-Chimie
Pr. HARDIZI Houyam Histologie- Embryologie-Cytogénétique
Pr. HASSANI Amale * Pédiatrie
Pr. HERRAK Laila Pneumologie
Pr. JANANE Abdellah * Urologie
Pr. JEAIDI Anass * Hématologie Biologique
Pr. KOUACH Jaouad* Génycologie-Obstétrique
Pr. LEMNOUER Abdelhay* Microbiologie
Pr. MAKRAM Sanaa * Pharmacologie
Pr. OULAHYANE Rachid* Chirurgie Pédiatrique
Pr. RHISSASSI Mohamed Jaafar CCV
Pr. SABRY Mohamed* Cardiologie
Pr. SEKKACH Youssef* Médecine Interne
Pr. TAZI MOUKHA Zakia Génécologie-Obstétrique
AVRIL 2014
Pr. AIT BOUGHIMA Fadila Médecine Légale
Pr. BEKKALI Hicham * Anesthésie-Réanimation
Pr. BENAZZOU Salma Chirurgie Maxillo-Faciale
Pr. BOUABDELLAH Mounya Biochimie-Chimie
Pr. BOUCHRIK Mourad* Parasitologie
Pr. DERRAJI Soufiane* Pharmacie Clinique
Pr. DOBLALI Taoufik* Microbiologie
Pr. EL AYOUBI EL IDRISSI Ali Anatomie
Pr. EL GHADBANE Abdedaim Hatim* Anesthésie-Réanimation
Pr. EL MARJANY Mohammed* Radiothérapie
Pr. FEJJAL Nawfal Chirurgie Réparatrice et Plastique
Pr. JAHIDI Mohamed* O.R.L
Pr. LAKHAL Zouhair* Cardiologie
Pr. OUDGHIRI NEZHA Anesthésie-Réanimation
Pr. RAMI Mohamed Chirurgie Pédiatrique
Pr. SABIR Maria Psychiatrie
Pr. SBAI IDRISSI Karim* Médecine préventive, santé publique et Hyg. AOUT 2015
Pr. MEZIANE Meryem Dermatologie
Pr. TAHRI Latifa Rhumatologie
JANVIER 2016
Pr. BENKABBOU Amine Chirurgie Générale
Pr. EL ASRI Fouad* Ophtalmologie
Pr. ERRAMI Noureddine* O.R.L
Pr. NITASSI Sophia O.R.L
JUIN 2017
Pr. ABI Rachid* Microbiologie
Pr. ASFALOU Ilyasse* Cardiologie
Pr. BOUAYTI El Arbi* Médecine préventive, santé publique et Hyg.
Pr. BOUTAYEB Saber Oncologie Médicale
Pr. EL GHISSASSI Ibrahim Oncologie Médicale
Pr. OURAINI Saloua* O.R.L
Pr. RAZINE Rachid Médecine préventive, santé publique et Hyg.
Pr. ZRARA Abdelhamid* Immunologie
2 - ENSEIGNANTS-CHERCHEURS SCIENTIFIQUES PROFESSEURS/Prs. HABILITES
Pr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie-chimie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr .BARKIYOU Malika Histologie-Embryologie
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie-chimie
Pr. DAKKA Taoufiq Physiologie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. IBRAHIMI Azeddine Biologie moléculaire/Biotechnologie
Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Mise à jour le 10/10/2018
Khaled Abdellah
À Ma Très Chère Mère
Source inépuisable de tendresse, de patience et de sacrifice. Ta prière et ta Bénédiction m'ont
été d'un grand secours tout au long de ma vie.
Quoique je puisse dire et écrire, je ne pourrais exprimer ma grande affection et ma profonde
reconnaissance. J'espère ne jamais te décevoir, ni trahir ta confiance et tes sacrifices.
À Mon Très Cher Père
De tous les pères, tu es le meilleur.
Tu as été et tu seras toujours un exemple pour moi par tes qualités humaines, ta persévérance
et perfectionnisme.
En témoignage de brut d’années de sacrifices, de sollicitudes, d’encouragement et de prières.
Pourriez-vous trouver dans ce travail le fruit de toutes vos peines et tous de vos efforts. En
ce jour, j'espère réaliser l'un de tes rêves. Aucune dédicace ne saurait exprimer mes respects,
ma reconnaissance et mon profond amour. Puisse Dieu vous préserver et vous procurer santé
À Mon Très Cher Epoux
Aucune dédicace ne pourrait exprimer mon amour et mon attachement à toi. Depuis que je
t’ai connu, tu n'as cessé de me soutenir et de m'épauler. Tu me voulais toujours la meilleure.
Ton amour ne m'a procurée que confiance et stabilité. Tu as partagé avec moi les meilleurs
moments de ma vie, aux moments les plus difficiles de ma vie, tu étais toujours à mes côtés,
Je te remercie de ne m'avoir jamais déçu. Aucun mot ne pourrait exprimer ma gratitude, mon
amour et mon respect. Je remercie le bon dieu qui a croisé nos chemins. Puisse le bon dieu
nous procure santé et longue vie.
À Mon Frère Yahya
Je ne saurai traduire sur du papier l'affection que j'ai pour Toi, je n'oublierai jamais ces
merveilleux moments passés ensemble, Intelligent que tu es, j'implore Allah de te réserver un
À MON REGRETTE ONCLE Ali
Comment t'oublier ? Ta bonté reste encore gravée dans ma mémoire, j'imagine quelle serait ta
joie aujourd'hui, j'aurai voulu que tu assistes à l'aboutissement de ces années de dur labeur,
Dieu en a décidé autrement. Que Dieu t'accorde la paix éternelle et t'accueille dans son
paradis.
À TOUS LES MEMBRES DE MA FAMILLE
À MA GRANDE MERE, A MES ONCLES ET TANTES
À MES TRES CHERS COUSINS ET COUSINES
Vous m’avez toujours manifesté une grande affection et un grand respect, à mon tour de
vous exprimer mon grand estime à travers ce travail.
À notre maitre et Président de thèse
Monsieur le Professeur ZOUHDI Mimoun
Professeur de Microbiologie
Vous nous avez accordé un grand honneur en acceptant de présider le jury de notre thèse.
Votre parcours professionnel, votre compétence incontestable, votre charisme et vos qualités
humaines font de vous un grand professeur et nous inspirent une grande admiration et un
profond respect.
Permettez-nous, Cher Maître de vous exprimer notre profond
respect et notre sincère gratitude.
À Notre maitre et Rapporteur de Thèse,
Mr Yassine SEKHSOKH
Professeur de microbiologie à la Faculté de Médecine
et de Pharmacie de Rabat
Nous tenons à vous déclarer nos remerciements les plus sincères pour avoir accepté de diriger
ce travail et avoir vérifié à son élaboration avec patience et disponibilité.
Votre dévouement au travail, votre modestie et votre gentillesse imposent le respect et
représentent le modèle que nous serons toujours heureux de suivre. Mais au-delà de tous les
mots de remerciements que nous vous adressons, nous voudrons louer en vous votre
amabilité, votre courtoisie et votre générosité. Ce fut très agréable de travailler avec vous
pendant cette période.
À notre maitre et juge de thèse
Monsieur le Professeur GAOUZI Ahmed
Professeur de Pédiatrie
Nous vous remercions pour l’honneur que vous nous faites en acceptant de juger ce travail.
Vous êtes un homme de science et un médecin attentif au bien-être de ses patients.
C’est avec sincérité que nous exprimons notre admiration pour le professeur, mais aussi pour
l’homme que vous êtes.
Veuillez trouver dans ce travail, Cher Maître, l’expression de notre estime et de notre
gratitude.
À notre maitre et juge de thèse
Madame le Professeur TELLAL Saida
Professeur de Biochimie
Nous sommes particulièrement touchés par la gentillesse avec laquelle vous avez bien voulu
accepter de juger ce travail.
Veuillez trouver ici l’expression de notre respectueuse considération et notre profonde
admiration pour toutes vos qualités scientifiques et humaines qui font de vous une grande
Professeur.
Liste des
AINS : Anti-inflammatoires non stéroïdiens
ANSM : Agence nationale de sécurité du
médicament
BCG : Tuberculose
C3G : Céphalosporine de 3e génération
CI : Contre indiqué
HIB : Hæmophilus influenzæ de type b
IM : Intramusculaire
IU : infection urinaire
IV : Intraveineuse
NR : Nourrisson
OMA : Otite moyenne aiguë
ORL : Oto-rhino-laryngologie
RGO : Reflux gastro-œsophagien
ROR : Rougeole-Oreillons-Rubéole
SRO : Soluté de réhydratation orale
TDR : Test de dépistage rapide
VPO : Vaccins antipoliomyélitiques oraux
VRS : Virus respiratoire syncytial
Liste des
Liste des figures
Figure 1 : Fiche otite moyenne aigue. ... 12 Figure 2 : Fiche angine. ... 17 Figure 3 : Fiche rhinopharyngite ... 23 Figure 4 : fiche diarrhée aigue. ... 30 Figure 5 : Fiche impétigo. ... 33 Figure 6 : Fiche panaris. ... 36 Figure 7 : Fiche furoncle ... 40 Figure 8 : Fiche oreillons. ... 43 Figure 9 : Fiche scarlatine. ... 47 Figure 10 : Fiche varicelle. ... 52 Figure 11 : Fiche rougeolle. ... 55 Figure 12 : Fiche bronchiolite. ... 60 Figure 13 : Fiche pneumopathie. ... 64 Figure 14 : Fiche cystite. ... 69 Figure 15 : Calendrier de vaccination. ... 73 Figure 16 : Répartition des réponses selon le statut des répondants au questionnaire. ... 79 Figure 17 : Répartition géographique des officines ... 80 Figure 18 :Graphique illustrant un questionnement du pharmacien pour connaitre les
maladies éruptives et non éruptives qui soulèvent le plus d’interrogation ... 81
Figure 19 : Répartition des réponses selon l’âge des répondants au questionnaire ... 82 Figure 20 : Pourcentage des conseils hygiéno-diététiques données lors du conseil officinal . 83
Figure 21 : Fréquence à laquelle les pharmaciens sont sollicités par les patients au sujet de la
Vaccination ... 84
Figure 22 : Répartition des infections urinaires selon le sexe du patient. ... 84 Figure 23 : Graphique illustrant les autres maladies les plus fréquentes en hiver ... 85 Figure 24 : Graphique illustrant un questionnement pour connaitre le pourcentage des
pharmaciens qui dirigent les patients vers un médecin ... 86
Figure 25 : Illustrant la réponse des pharmaciens à la question ... 87 Figure 26 : Répartition des médicaments prescrit lors du conseil officinal. ... 89 Figure 27 : Répartition des symptômes cités lors du conseil officinal. ... 90
Introduction ... 1 Première partie : Théorique ... 4 I. Définition de l’enfant ... 5
1. Nouveau-né ... 5 2. Nourrisson ... 5 3. Jeune enfant ... 5 4. Grand enfant ou adolescent ... 5
II. Définition des infections infantiles ... 7 III. Infections oto-rhino-laryngologie ... 8
1. Otite moyenne aiguë ... 8 1.1. Définition – physiopathologie ... 8 1.2. Etiologies ... 9 1.3. Epidémiologie ... 9 1.4. Signes cliniques ... 9 1.5. Facteurs de gravit ... 10 1.6. Complications ... 10 1.7. Traitement et conseils du pharmacien ... 10 1.8. Fiche conseil ... 12 2. Angines ... 13 2.1. Définition – physiopathologie ... 13 2.2. Etiologies ... 13 2.3. Epidémiologie ... 13 2.4. Signes cliniques ... 13
2.5. Facteurs de gravité ... 15 2.6. Complications ... 15 2.7. Traitement et conseils du pharmacien ... 15 2.8. Fiche conseil ... 17 3. Rhinopharyngites ... 18 3.1. Définition ‐ physiopathologie ... 18 3.2. Etiologies ... 18 3.3. Epidémiologie ... 19 3.4. Signes cliniques ... 19 3.5. Facteurs de gravité ... 19 3.6. Complications ... 20 3.7. Traitement et conseils du pharmacien ... 20 3.8. Fiche conseil ... 23
IV. Infections digestives : Diarrhée aigue ... 24
1. Définition – physiopathologie ... 24 2. Etiologies ... 24 3. Epidémiologie ... 25 4. Signes cliniques ... 25 5. Facteurs de gravité ... 25 6. Complications ... 25 7. Traitement et conseil officinal ... 26 8.Fiche conseil ... 30
1. Impétigo ... 31 1.1. Définition ... 31 1.2. Mode de transmission et contagiosité ... 31 1.3. Signes cliniques ... 31 1.4. Traitements ... 32 1.5. Conseils du pharmacien ... 32 1.6. Fiche conseil ... 33 2. Panaris ... 34 2.1. Définition ... 34 2.2. Signes cliniques ... 34 2.3. Traitements ... 34 2.4. Conseils du pharmacien ... 35 2.5. Fiche conseil ... 36 3. Furoncles ... 37 3.1. Définition ... 37 3.2. Signes cliniques ... 37 3.3. Traitements ... 38 3.4. Conseils du pharmacien ... 39 3.5. Fiche conseil ... 40
VI. Maladies non éruptives : Oreillons ... 41
1. Définition ... 41 2. Epidémiologie ... 41 3. Réservoir, transmission, contagiosité ... 41
4. Signes cliniques ... 41 5. Complication ... 42 6. Traitement et conseil officinal ... 42 7.Fiche conseil ... 43
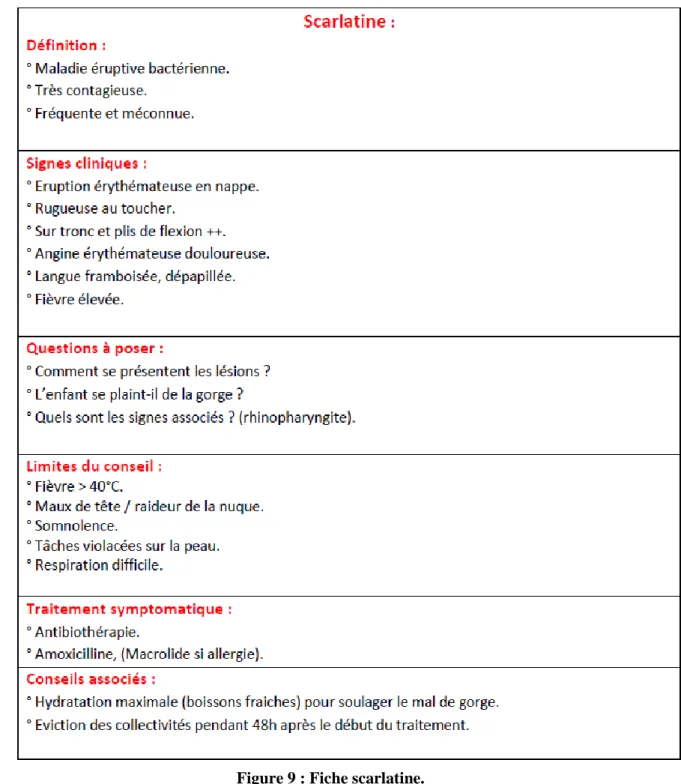
VII. Maladies éruptives ... 44
1. Scarlatine ... 44 1.1. Définition – physiopathologie ... 44 1.2. Etiologies ... 44 1.3. Signes cliniques ... 44 1.4. Facteurs de gravité ... 45 1.5. Complications ... 45 1.6. Traitement et conseils du pharmacien ... 45 1.7. Fiche conseil ... 47 2. Varicelle ... 48 2.1. Définition – Physiopathologie ... 48 2.2. Etiologies ... 48 2.3. Signes cliniques ... 49 2.4. Facteurs de gravité ... 49 2.5. Complications ... 50 2.6. Traitement et conseils du pharmacien ... 50 2.7. Fiche conseil ... 52 3. Rougeole ... 53 3.1. Définition – physiopathologie ... 53
3.2. Etiologies ... 53 3.3. Signes cliniques ... 53 3.4. Facteurs de gravité ... 54 3.5. Complications ... 54 3.6. Traitement et conseils du pharmacien ... 54 3.7. Fiche conseil ... 55
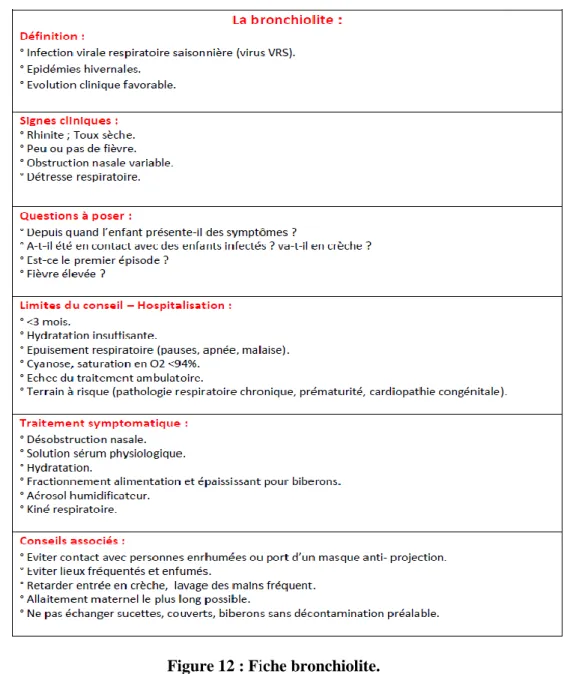
VIII. Infections respiratoires ... 56
1. 1. Bronchiolite ... 56 1.1. Définition – physiopathologie ... 56 1.2. Etiologies ... 56 1.3. Epidémiologie ... 56 1.4. Signes cliniques ... 56 1.5. Facteurs de gravité ... 57 1.6. Complications ... 57 1.7. Conseils du pharmacien et traitement ... 58 1.8. Fiche conseil ... 60 2. Pneumopathie ... 61 2.1. Définition ... 61 2.2. Causes et facteurs de risque ... 61 2.3. Signes cliniques ... 61 2.4. Traitement ... 62 2.5. Conseil du pharmacien ... 63 2.6. Fiche conseil ... 64
IX. Infections urinaires : Cystite ... 65 1. Définition ... 65 2. Signes cliniques ... 65 3. Mode de transmission ... 66 4. Traitement ... 66 5. Conseil du pharmacien ... 67 6. Fiche conseil ... 69
X. Carnet de santé de l’enfant et la vaccination ... 70
1. Carnet de santé ... 70 1.1. Définition ... 70 1.2. Son contenu et son utilisation ... 70 2. Vaccination ... 71 2.1. Définition ... 71 2.2. Calendrier de vaccination ... 73
Deuxième partie : Pratique ... 75 I. Objectifs de l’étude ... 76 II. Matériels et méthodes ... 77
1. Elaboration du questionnaire ... 77 2. Diffusion du questionnaire ... 77 3. Traitement des résultats ... 78
III. Résultats ... 79
1. Profil des répondants ... 79 1.1. Répartition de l’activité professionnelle ... 79
1.2. Répartition géographique des officines ... 80 1.3. Répartition des maladies éruptives et non éruptives qui soulèvent le plus d’interrogation ... 80 1.4. Répartition des réponses selon l’âge des répondants au questionnaire ... 81 1.5. Pourcentage des conseils hygiéno-diététiques données lors du conseil officinal .. 82 1.6. Fréquence à laquelle les pharmaciens sont sollicités par les patients au sujet de la vaccination ... 83 1.7. Description des patients: Répartition des infections urinaires selon le sexe du patient ... 84 1.8. Répartition des infections les plus fréquentes en hiver ... 85 1.9. Pourcentage des pharmaciens qui dirigent les patients vers un médecin ... 85 1.10. Réponse des pharmaciens à la question ... 86 1.11. Répartition des médicaments prescrits lors du conseil officinal ... 88 1.12. Répartition des symptômes cités lors du conseil officinal ... 89
IV. Discussion ... 91
1. Conseils pharmaceutiques ... 91 2. Traitements conseillés aux enfants de 6 ans et plus ... 92 2.1. Diarrhée aigue ... 92 2.2. Otites ... 93 2.3. Rhinopharyngite ... 93 2.4. Angines ... 94 3. Répartition des infections urinaires selon le sexe du patient ... 94 4. Infection la plus fréquente en hiver ... 95 5. Conseils hygiéno-diététiques ... 95
6. Pharmaciens d’officine et vaccination ... 96 7. Symptômes ... 97 8. Maladies éruptives et non éruptives qui soulèvent le plus d’interrogation ... 97 9. Tranche d’âge ... 97
Conclusion ... 98 Résumes ... 100 Annexes ... 104 Références bibliographiques et webographiques ... 109
1
2
De par sa facilité d’accès (proximité, absence de rendez-vous…), et la gratuité de son conseil, le pharmacien et son équipe constituent souvent l’un des premiers recours du patient face à ses problèmes de santé.
La qualité des réponses apportées est essentielle et permet de garantir une bonne image de la profession.
Au cours de mon expérience de stage en officine, j’ai été particulièrement intéressée par le conseil aux parents des enfants, de 0 à 12 ans.
En effet ces parents sont souvent démunis par rapport aux infections de leurs enfants, mais aussi anxieux et donc particulièrement réceptifs quant aux recommandations que le pharmacien peut leur prodiguer. Ceci met en évidence l’importance de notre rôle d’écoute et d’accompagnement et de conseil, qualités premières de notre profession, mais qui trouvent à mon sens sa pleine expression face à cette situation toute particulière qui met en action trois personnes : le pharmacien, le parent et l’enfant.
C’est dans cette période de la vie, que les parents consultent le plus le pharmacien et le médecin pour leur enfant. Il est très difficile d’évaluer les symptômes, la douleur chez le nourrisson et donc la gravité ou non de la situation. Il faut en plus prendre en compte le degré d’anxiété, voire d’angoisse bien compréhensible des parents.
Notre rôle, qui s’inscrit dans une démarche de soins de proximité est donc primordial car il arrive bien souvent en première intention avant une consultation médicale.
Ma thèse se veut être un outil essentiellement pratique pour remplir au mieux ce rôle de conseil. Elle regroupe les infections infantiles les plus courantes. Pour chaque infection, nous allons aborder la symptomatologie et les spécificités liées au jeune âge, les thérapeutiques disponibles, ainsi que les conseils associés. Chaque pathologie sera accompagnée d’une fiche récapitulative.
Ces fiches colorées permettent une lecture rapide et une approche synthétique du conseil officinal. Leur principal but est d’uniformiser les pratiques et les conseils au sein d’une équipe dans une optique de démarche qualité qui prend de plus en plus de place aujourd’hui dans notre métier.
3
Choix des pathologies :
Il est difficilement possible d’aborder toutes les pathologies dont la prise en charge peut se faire à l’officine. D’autre part, en fonction du type d’officine (rurale, de centre commercial, de quartier…), ou de sa situation géographique, on observe des demandes de nature et de fréquence variées.
C’est pourquoi le choix est limité à 14 pathologies classiques dominantes dans la demande de conseil pour lesquelles le pharmacien demeure un interlocuteur privilégié :
Infections ORL : Otite moyenne aigue, Angine, Rhinopharyngite Infections digestives : Diarrhée
Infections cutanées : Impétigo, Panaris. Furoncle à abcès cutané Malades non éruptives : Oreillons
Maladies éruptives : Scarlatine, Varicelle. Rougeole Infections respiratoires : Bronchiolite. Pneumopathie Infections urinaires : Cystite
Il s’agit d’un choix personnel représentatif de mon expérience officinale durant une période de 6 mois au sein de plusieurs pharmacies d’officine en tant qu’étudiante en pharmacie. Par ailleurs, cette liste a été discutée et confirmée avec plusieurs autres étudiants et équipes officinales.
4
5
I. Définition de l’enfant :
On distingue classiquement 4 stades avant l'âge adulte: [1]
1. Nouveau-né
Il correspond au 10 premiers jours de la vie.
C'est une phase d'adaptation délicate de l'organisme face à son nouvel environnement après une venue au monde qui entraîne un changement brutal dans son fonctionnement
(Circulation placentaire supprimée au profit d'une circulation sanguine normale et d'une mise en activité des poumons, mise en place d'une thermorégulation, ...).
C'est pourquoi un nouveau-né est un être très fragile, qu'il faut manipuler et surveiller avec le beaucoup de précautions.
2. Nourrisson
Cette phase correspond aux 2 premières années de la vie (jusqu'à 30 mois).
La croissance est rapide avec une prise de 24cm la première année et de 11 cm la deuxième.
Le rôle de l'environnement et des facteurs nutritionnels est important.
3. Jeune enfant
C'est une phase intermédiaire entre le nourrisson et la puberté, elle s'étend donc de 30 mois jusqu'à environ 12 ans.
A ce niveau, la vitesse de croissance des organes va considérablement diminuée au profit d'un développement fonctionnel plus important.
4. Grand enfant ou adolescent
Cette phase démarre lorsque la puberté commence (en général 11 ans chez les filles, 12 ans chez les garçons) et se termine lorsque la puberté finit (environ 15 ans).
6
La puberté correspond à un profond remaniement hormonal (sécrétion des hormones hypophysaires dites « gonadotropes ») qui aboutira à des changements aussi bien physiques (développement de la pilosité et des organes génitaux, apparition des premières règles, ... ) que psychiques (changement de comportement, affirmation de sa personnalité, ... ).
Du fait de l'importance et de la variété des changements qui s'opèrent pendant cette période, elle est souvent difficile à gérer pour l'enfant, et parfois aussi pour son entourage. Elle aboutit à l'âge adulte, avec un individu complètement formé du point de vue physique et avec une certaine maturité psychique.
7
II. Définition des infections infantiles
Les maladies infantiles sont des maladies contagieuses provoquées par des virus ou des bactéries. Elles se déroulent comme toutes les maladies infectieuses.
Après la contamination, le virus ou la bactérie se développe un certain temps « en silence », sans donner lieu à des signes de maladie. C’est la période d’incubation, qui peut durer de quelques jours à quelques semaines.
Ensuite, la maladie se déclare, on devient malade. Dans le cas des maladies infantiles, on observe souvent de la fièvre et une éruption cutanée, mais les symptômes diffèrent d’une maladie à l’autre. La plupart des maladies infantiles ont en commun qu’on ne peut les attraper qu’une seule fois - ou pas du tout si l’on a été vacciné.
8
III. Infections oto-rhino-laryngologie
1. Otite moyenne aiguë
1.1. Définition – physiopathologie [2, 3, 6, 7, 8]
L’otite correspond à une inflammation aiguë ou chronique de l’oreille. L’otite aiguë d’origine infectieuse peut atteindre l’oreille externe ou l’oreille moyenne.
Ici on ne traitera que l’otite moyenne aiguë (OMA), étant la plus fréquente chez le jeune enfant.
L’OMA est une infection des cavités de l’oreille moyenne. Cette maladie infectieuse résulte de l’interférence entre une charge microbienne et une réponse immunitaire.
Elle est généralement secondaire à une affection des voies respiratoires supérieures (rhinopharyngites virales notamment). Les virus responsables, provoquent une congestion muqueuse du nasopharynx et de la trompe d’Eustache. Cette congestion entraine un dysfonctionnement de la trompe d’Eustache. L’équilibre pressionnel de l’oreille moyenne et la clairance des sécrétions est altérée. Si ce dysfonctionnement perdure, il est suivit d’une aspiration de germes (bactéries et virus) vers l’oreille moyenne, en effet l’anatomie de la trompe d’Eustache chez l’enfant (large, courte et béante) favorise la propagation des affections rhinopharyngées vers l’oreille moyenne. Ces germes provoquent alors une réaction immunitaire, suivit d’une réaction inflammatoire qui sera responsable des manifestations cliniques. Même si les virus sont à la base de la formation de l’otite moyenne aiguë, ce sont le plus souvent les bactéries qui sont impliquées dans le processus inflammatoire, et c’est pour cette raison que l’on considère que ⅔ des otites moyennes aiguës sont bactériennes et qu’⅓ sont virales.
9
1.2. Etiologies [2, 3, 4, 6, 7]
L’origine est virale ou bactérienne.
Trois espèces bactériennes prédominent dans les OMA purulentes chez l’enfant de plus de 3 mois : Haemophilus influenzae (dans environ 40% des cas, et associé fréquemment avec une conjonctivite), Streptococcus pneumoniae (dans environ 30% des cas, où la fièvre est élevée et l’otite hyperalgique) et Moraxella catarrhalis.
La vaccination par le vaccin pneumococcique heptavalent diminue le nombre d’otites à pneumocoque, en particulier ceux à sensibilité réduite à la pénicilline.
1.3. Epidémiologie [2, 3, 7, 8]
L’otite moyenne aiguë est très fréquente chez l’enfant avec une prédominance entre 3 mois et 5 ans. Le pic d’incidence est à 9 mois. C’est l’une des premières causes de prescription d’antibiotiques chez l’enfant.
1.4. Signes cliniques [2, 3, 7, 8]
L’otite peut associer des signes locaux et généraux, qui sont recherchés à l’examen clinique. Le diagnostic se confirme uniquement par l’examen à l’otoscope réalisé au cabinet médical. Un tympan normal est de couleur gris perle, transparent, réfléchissant et concave. Un aspect bombé témoigne de la présence d’un épanchement derrière le tympan.
L’otalgie est le symptôme clé qui amène les parents à la consultation, elle est d’apparition brutale et généralement accompagnée d’une fièvre plus ou moins élevée. Chez le nourrisson l’otalgie peut se traduire par des frottements de l’oreille, une irritabilité, le refus du biberon, et des troubles du sommeil avec pleurs inhabituels.
L’otalgie est assez spécifique de l’OMA, tandis que les autres signes tel que la rhinorrhée, ou les troubles digestifs (diarrhée, vomissement) sont fréquemment retrouvés lors d’infections virales des voies aériennes supérieures.
Les autres signes d’appels sont la sensation d’oreille bouchée, et une otorrhée purulente.
10
L’examen du tympan et les signes cliniques d’accompagnement permettent de distinguer l’OMA congestive avec congestion du tympan, sans bombement (le traitement sera seulement symptomatique) ; l’OMA purulente où le tympan est congestif, bombé et opaque ; et l’otite séromuqueuse.
1.5. Facteurs de gravité [4, 7]
Une consultation médicale est nécessaire si les signes cliniques persistent au-delà de 48 heures après le début du traitement antibiotique, ou s’ils réapparaissent dans les 4 jours suivant la fin du traitement.
1.6. Complications [2, 7]
Depuis l’avènement de l’antibiothérapie, les complications de l’OMA sont devenues rares, néanmoins elles existent toujours. On peut citer la paralysie faciale, la méningite, des mastoïdites aiguës, ou encore une otite séromuqueuse (responsable d’une baisse d’audition pouvant avoir des conséquences délétères chez un enfant en période d’apprentissage scolaire).
1.7. Traitement et conseils du pharmacien [2- 8]
Au stade congestif (tympan rosé ou rouge), sans symptomatologie bruyante un traitement reposant sur des antalgiques, antipyrétiques voire AINS associé à une désinfection nasale peuvent suffire. Dans ce cas, l’antibiothérapie n’est pas utile.
Pour désinfecter la muqueuse nasale plusieurs solutions à pulvériser sont disponibles. La posologie est d’une pulvérisation 3 à 4 fois par jour. Les pulvérisations seront faites après lavage de nez et mouchage soigneux, en tenant le flacon verticalement. En raison d’une possible contamination par des germes, le flacon ne devra pas être conservé au-delà de la durée du traitement.
Les gouttes auriculaires antibiotiques et anesthésiques locales seront utilisées dans un but antalgique en cas d’otite congestive ; elles sont contre-indiquées en cas de perforation du tympan et ne relèvent en aucun cas du conseil officinal.
11
Au stade purulent, et notamment lorsque la symptomatologie est bruyante, une antibiothérapie probabiliste est recommandée, notamment chez l’enfant de moins de 2 ans : amoxicilline pendant 8 à 10 jours, pendant 5 jours pour les plus de 2 ans (en première intention).
En deuxième intention on utilise les céphalosporines de 2éme génération : céfuroxime ou de 3e génération : cefpodoxime.
L’apparition de diarrhée étant fréquente sous cefpodoxime (antibiotique à large spectre), on peut conseiller la prise de levures afin d’améliorer la tolérance aux antibiotiques.
Un antalgique/antipyrétique comme le paracétamol voire le paracétamol-codéiné peut être donné si les douleurs sont intenses chez l’enfant de plus de 1 an.
Un fluidifiant-mucolytique type acétylcystéine peut être proposé pour fluidifier les sécrétions et améliorer l’aération de la caisse du tympan. Le traitement sera poursuivi 8 jours au minimum, en association avec un apport hydrique suffisant.
La paracentèse se justifie dans les otites hyperalgiques avec tympan hyperbombé, lorsque la douleur ne cède pas au bout de 48 heures d’un traitement approprié. Elle permet aussi l’étude bactériologique du germe. C’est pour cela qu’il faut inciter les parents à consulter (ou à re-consulter) un médecin si l’otalgie et/ou la fièvre persiste pendant plus de 48 heures.
Le pharmacien doit donner les conseils hygiéno-diététiques appropriés. Il faut insister sur l’importance de la désinfection nasale dès les premiers signes de rhinopharyngites , l’encombrement des fosses nasales étant à la base de physiopathologie de l’OMA ; supprimer les facteurs de risque (tabagisme passif, vie en collectivité, carence martiale ...) ; éduquer l’enfant au mouchage, arrêt du reniflement, utilisation d’un mouche-bébé ; prendre les précautions lors du bain et du lavage des cheveux ; éviter l’usage du coton tige ; et ne rien mettre dans l’oreille sans l’avis du médecin. De plus, des bouchons d’oreilles peuvent être conseillés lors de la douche ou du bain de l’enfant.
12
Pour éviter la formation d’un bouchon de cérumen, le pharmacien peut recommander l’utilisation d’une solution adaptée à l’hygiène des oreilles une à deux fois par semaine, à n’utiliser qu’après la guérison.
1.8. Fiche conseil
13
2. Angines
2.1. Définition – physiopathologie [2, 5, 9, 10, 11]
Les amygdales jouent un rôle essentiel dans la défense immunitaire, elles sont situées au niveau du pharynx, à l’entrée des voies respiratoires.
Lorsque des germes s’y multiplient, on parle d’infection, c’est le signe que les amygdales ne jouent pas bien leur rôle de défense contre les maladies. Les amygdales s’irritent et enflent.
Cette inflammation des amygdales et la muqueuse oropharyngée est appelée angine, et est très fréquente chez les enfants de plus de 2 ans.
On désigne classiquement les angines érythémateuses et érythémato-pultacées, les angines pseudomembraneuses, les angines vésiculeuses et les angines ulcéreuses.
2.2. Etiologies [2, 5, 9,11]
La majorité des angines sont d’origine virale chez le jeune enfant, les virus responsables sont le rhinovirus, l’adénovirus, le virus respiratoire syncitial, le coronavirus, le myxovirus .
Entre 5 et 15 ans le streptocoque ß-hémolytique du groupe A est responsable de 25 à 40% des angines.
2.3. Epidémiologie [2, 5,11]
Les angines sont les infections ORL les plus fréquentes chez l’enfant d’âge scolaire. Le pic d’incidence se situe entre 5 et 15 ans, avec une présence exceptionnelle avant l’âge de 3 ans.
2.4. Signes cliniques [2, 4, 5, 11]
Les signes cliniques associent fièvre, altération de l’état général, douleur à la déglutition, modification de l’aspect des amygdales et de l’oropharynx. Souvent, des adénopathies cervicales sont présentes. Le diagnostic sera orienté selon la forme clinique.
14
L’angine érythémateuse ou angine rouge présente des amygdales et un pharynx
congestifs et s’accompagne parfois d’une toux, d’une rhinorrhée ou d’une conjonctivite. Le plus souvent cette angine est d’origine virale.
L’angine érythémato-pultacée ou angine blanche est caractérisée par des points
blancs ou gris jaunâtre sur les amygdales rouges, voire un enduit purulent.
Les signes généraux sont marqués. Cet aspect n’est pas spécifique d’une infection bactérienne, l’origine pouvant être également virale.
L’angine vésiculeuse ou herpangine, due au virus coxsackie A est fréquente chez le
jeune enfant, avant 5 ans. Lorsqu’il existe une éruption vésiculeuse concomitante au niveau des mains et des pieds, on parle de « syndrome pieds-mains-bouche ». Une atteinte herpétique est possible, mais il s’agit alors de l’extension à l’amygdale d’une stomatite herpétique et non d’une véritable angine.
L’angine pseudomembraneuse présente sur les amygdales de fausses membranes
nacrées, extensives et débordant parfois sur la luette ou les piliers du voile du palais. Elle se rencontre au cours de la mononucléose infectieuse ou de la diphtérie.
L’angine unilatérale, ulcéreuse ou ulcéro nécrotique avec présence d’un enduit
nécrotique sur une amygdale doit faire évoquer une angine de Vincent, caractérisée par une haleine fétide, et dont l’origine est l’association du Fusobacterium et de Borrelia.
L’examen clinique ne permet pas de distinguer de façon fiable les angines virales des angines bactériennes, il est recommandé de pratiquer un test de diagnostic rapide (TDR) du streptocoque ß-hémolytique du groupe A chez tout patient âgé de plus de 3 ans présentant une angine érythémateuse ou érythémato-pultacée.
Ce TDR permet de mettre en évidence un antigène de paroi du streptocoque à partir d’un prélèvement de gorge.
15
2.5. Facteurs de gravité [4, 5, 10]
Il faut recourir à une consultation médicale s’il n’y a une aucune amélioration au-delà de 48 heures et si la fièvre persiste au-delà de 48 heures.
2.6. Complications [2, 5, 11]
Les principales complications sont dues au streptocoque ß-hémolytique du groupe A. Ces complications locales ou générales sont potentiellement graves et peuvent être un phlegmon de l’amygdale, un abcès pharyngé, un syndrome post-streptococcique, un rhumatisme articulaire aigue ou une glomérulonéphrite aiguë. Mais ces complications sont devenues rares depuis l’apparition des antibiotiques.
2.7. Traitement et conseils du pharmacien [2, 4, 5, 10, 11, 12]
Selon les recommandations de l’ANSM, il est recommandé de ne traiter par antibiotique que les angines à streptocoque ß-hémolytique du groupe A en raison du risque de complications. Un TDR positif impose donc un traitement antibiotique. En cas de TDR négatif, aucune antibiothérapie n’est recommandée.
Dans le cas d’une angine bactérienne, l’objectif du traitement sera d’accélérer la disparition des symptômes, de diminuer la dissémination bactérienne ainsi que de diminuer la charge bactérienne générale et donc les complications lui étant liées.
Dans le cas des angines virales, épidémiologiquement majoritaires, l’objectif est de soulager les symptômes en attendant que la pathologie guérisse seule.
Seul un mal de gorge récent, évoluant depuis moins de 48 heures, avec une fièvre inférieure à 38,5°C avec conservation de l’état général relève du conseil officinal.
Le traitement antalgique/antipyrétique constitue dans la majorité des cas le seul traitement des angines virales.
16
Le paracétamol est la référence, il sera utilisé à la dose de 60 mg/kg/j soit 15 mg/kg toutes les 6 heures ou encore 10 mg/kg toutes les 4 heures. Lorsque le paracétamol n’est pas suffisant, l’ibuprofène peut être proposé, à la dose de 30 mg/kg/j répartie en 3 à 4 prises par jour.
L’alpha-amylase est une enzyme à visée anti-oedémateuse et contribue à soulager les maux de gorge.
En fonction de l’âge de l’enfant, un traitement local pourra être associé : collutoire, pastilles et inhalations, ces dernières permettent de soulager la douleur en hydratant la muqueuse pharyngée, et pourront être proposées à partir de 12 ans.
En antibiothérapie, les traitements de courte durée sont à privilégier pour favoriser une bonne observance et éviter les arrêts précoces, lesquels favorisent les résistances bactériennes. L’amoxicilline à la dose de 50 mg/kg/j en 2 prises, pendant 6 jours est le traitement oral recommandé actuellement en première intention. Après reconstitution les suspensions buvables se conservent 7 jours à température ambiante. En cas d’allergie, ce sont les céphalosporines 3 éme générations (cefpodoxime) qui peuvent être utilisées.
Le pharmacien doit formellement déconseiller aux parents l’administration d’antibiotiques sans avis médical. Dans le cas où un traitement antibiotique a été prescrit il doit inciter à son application correcte. L’équipe officinale se doit aussi de prévenir des facteurs d’agression comme le tabac, les atmosphères enfumées qui renforcent l’irritation de la gorge. Il faut préconiser une bonne hydratation de l’enfant et une humidification de l’air car tout ce qui contribue à hydrater la muqueuse pharyngée soulage la douleur.
17
2.8. Fiche conseil
18
3. Rhinopharyngites
3.1. Définition ‐ physiopathologie [3, 13, 15, 16]
La rhinopharyngite (ou rhume) est l’inflammation simultanée du nez et du pharynx. Elle est bénigne, d'évolution spontanément favorable, et contribue à entraîner et structurer le système immunitaire du nourrisson et de l’enfant.
3.2. Etiologies [3,13, 15, 16]
L’origine est virale, les virus les plus souvent rencontrés sont les rhinovirus, les coronavirus, les virus para-influenzae, le virus respiratoire syncytial.
Ces virus induisent une immunité de courte durée ne protégeant pas contre les types hétérologues permettant les réinfections. Le nombre de virus responsables, l'état d'infection ou de réinfection, et l'âge expliquent la variabilité du tableau clinique.
La contagiosité est grande pour l'ensemble de ces virus, en particulier pour les rhinovirus, le VRS et le virus de la grippe. Le nasopharynx des enfants est le principal réservoir des virus respiratoires. Entre deux individus, les vecteurs des virus sont les particules aérosol émises notamment lors des éternuements ou de la toux, mais aussi les mains qui semblent le vecteur principal pour les rhinovirus, soit
Directement (du malade au sujet contaminé) soit indirectement par l'intermédiaire des objets.
Les portes d'entrée de ces virus sont la muqueuse nasale et la conjonctive oculaire. Il existe des facteurs climatiques et des facteurs saisonniers (prédominance hivernale) où cette pathologie va s’exacerber.
On parle de rhume des foins lorsqu’un allergène est à l’origine de l’agression. Dans ce cas, il y a seulement une rhinorrhée aqueuse seule et récidivante. Il faudra alors procéder à l’éviction de l’allergène.
Une rhinopharyngite récidivante doit faire penser à un RGO qui entretient l’inflammation locale.
19
3.3. Epidémiologie [13, 15, 16, 17]
C’est l’infection respiratoire la plus courante chez le jeune enfant , en moyenne un enfant contracte entre 7 et 10 rhinopharyngites chaque année jusqu’à l’âge de 6-7ans.
Les nourrissons sont la population principalement exposée. L’incidence est plus élevée dans la petite enfance qu'à n'importe quel autre âge de la vie.
L’éviction de la collectivité n’est pas obligatoire mais la fréquentation de la collectivité à la phase aiguë de la maladie infectieuse, n’est pas souhaitable.
3.4. Signes cliniques [2, 3, 10, 15, 18]
Les signes cliniques permettant d’envisager une rhinopharyngite sont : une obstruction nasale ; une rhinorrhée claire puis muco-purulente (qui ne signe pas une surinfection bactérienne et ne justifie pas d’antibiotique) ; une inflammation et des douleurs pharyngées ; la présence d’une fièvre modérée < 39°C ; de petites adénopathies cervicales ; de la toux ; des éternuements ; le tympan rosé.
L’évolution est spontanément favorable en 4 à 6 jours.
3.5. Facteurs de gravité [4,13]
Quand orienter vers une consultation chez le médecin ?
Lorsque la fièvre est majorée ; si l’enfant a moins de 24 mois pour vérifier l’état des tympans ; s’il y a apparition d’une otalgie ; si l’écoulement nasal est unilatéral et peut faire suspecter un corps étranger méconnu ; s’il y a altération de l’état général avec changement de comportement ; si gène respiratoire ; si la toux rauque ; s’il y apparition de signes digestifs associés, apparition de ganglions au niveau du cou.
La persistance des symptômes au delà de 5 à 7 jours et des antécédents particuliers comme l’asthme, la mucoviscidose, ou un déficit immunitaire imposent également une consultation médicale.
Il faut être vigilant si l’enfant présente une céphalée intense ou une douleur faciale associée à des vomissements, car ces signes peuvent évoquer une méningite.
20
3.6. Complications [2, 3, 4, 16]
Les complications apparaissent en général après 10 jours d’évolution d’une rhinopharyngite non guérie. Elles peuvent être des convulsions hyperthermiques ou une déshydratation chez le nouveau-né, des otites moyennes aigues et séromuqueuses, des sinusites, des conjonctivites, des adénites, une éthmoïdite qui reste rare et grave, ou encore des laryngites sous-glottiques.
3.7. Traitement et conseils du pharmacien [ 2, 4,13, 14, 15, 17, 18, 19, 20]
Le traitement local est essentiel, et la plupart du temps suffisant pour éviter l’aggravation des symptômes.
C’est donc un traitement symptomatique comprenant des antalgiques/antipyrétiques (si la fièvre est supérieure à 38,5°C) : paracétamol sous formes pédiatriques en solutions buvables ou suppositoires à la posologie de 60mg/kg/24h en 4 prises orales espacées de 6 heures soit 15 mg/kg par prise toutes les 6 heures.
La désobstruction nasale repose sur l’apprentissage du mouchage régulier (à effectuer avant le lavage du nez). Il est à enseigner à l’enfant le plus tôt possible, souvent à partir de deux ans, afin d’éviter le reniflement.
Il faut lui apprendre à se moucher une narine après l’autre, ce qui permet un mouchage plus efficace.
Chez le nourrisson et l’enfant en bas âge, l’encombrement nasal peut être diminué en faisant des aspirations à l’aide d’un mouche-bébé (de préférence par aspirations buccales). Il faut aspirer systématiquement avant chaque tétée les sécrétions nasales du nourrisson enrhumé ce qui permet de faciliter la respiration et la prise du sein ou du biberon.
Le traitement repose aussi sur la désinfection pluriquotidienne du rhinopharynx à l’aide de sérum physiologique, d’eau de mer stérile isotonique ou de solution contenant un agent désinfectant :