DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ
1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK
1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI
2003 – 2013 : Professeur Najia HAJJAJ – HASSOUNI
ADMINISTRATION : Doyen
Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines Professeur Brahim LEKEHAL
Vice Doyen chargé de la Recherche et de la Coopération Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie Professeur Jamal TAOUFIK
Secrétaire Général
Mr. Mohamed KARRA UNIVERSITE MOHAMMED V
1-
ENSEIGNANTS-CHERCHEURS MEDECINS ET PHARMACIENS
PROFESSEURS : Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale
Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. SETTAF Abdellatif pathologie Chirurgicale
Novembre et Décembre 1985
Pr. BENSAID Younes Pathologie Chirurgicale
Janvier, Février et Décembre 1987
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
Janvier et Novembre 1990
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AZZOUZI Abderrahim Anesthésie Réanimation –Doyen de la FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale
Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie ObstétriqueMéd Chef Maternité des Orangers
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie – Dir. du Centre National PV Rabat
Pr. TAOUFIK Jamal Chimie thérapeutique V.D à la pharmacie+Dir du CEDOC+Directeur du Médicament
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale Doyen de FMPT
Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie
Pr. CHRAIBI Chafiq Gynécologie Obstétrique
Pr. FELLAT Rokaya Cardiologie
Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques Doyen de la FMPA
Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie
Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale- Directeur CHIS -Rabat
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie Directeur Hôpital My Ismail Meknès
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique
Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. LAKHDAR Amina Gynécologie Obstétrique
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation
Pr. EL MESNAOUI Abbes Chirurgie Générale
Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie - Directeur du Service de Santé des FAR
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie Directeur Hôp. Mil.d’Instruction Med V Rabat
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique
Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. TAOUFIQ Jallal Psychiatrie Directeur Hôp. Arrazi Salé
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique
Novembre 1998
Pr. BENOMAR ALI Neurologie – Doyen de la FMP Abulcassis
Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale
Pr. BENKIRANE Majid* Hématologie
Janvier 2000
Pr. ABID Ahmed* Pneumophtisiologie
Pr. AIT OUMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Directeur Hôp. My Youssef Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale
Pr. EL FTOUH Mustapha Pneumo-phtisiologie
Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation
Pr. TACHINANTE Rajae Anesthésie-Réanimation
Pr. TAZI MEZALEK Zoubida Médecine Interne
Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie Directeur Hôp. Chekikh Zaied
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Décembre 2000
Pr. ZOHAIR ABDELAH* ORL
Décembre 2001
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie
Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation
Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique
Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie Directeur. Hôp.d’Enfants Rabat
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique
Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique
Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie Directeur Hôpital Ibn Sina
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique
Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie
Pr. BERNOUSSI Zakiya Anatomie Pathologique
Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique
Pr. EL HAOURI Mohamed * Dermatologie
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie
Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumophtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique
Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie
Pr. BENKIRANE Ahmed* Gastro-Entérologie
Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique
Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHARMAZ Mohamed Traumatologie Orthopédie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire
Pr. OUBAAZ Abdelbarre* Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique
Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie Directeur. Hôp. Al Ayachi Salé
Pr. BARKAT Amina Pédiatrie
Pr. BENYASS Aatif Cardiologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. HAJJI Leila Cardiologie (mise en disponibilité)
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire
Pr. LYAGOUBI Mohammed Parasitologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique
Pr. ZERAIDI Najia Gynécologie Obstétrique
Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique
Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire
Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation
Pr. HARMOUCHE Hicham Médecine Interne
Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation
Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique
Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
Decembre 2006
Pr SAIR Khalid Chirurgie générale Dir. Hôp.Av.Marrakech
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi* Chirurgie cardio vasculaire
Pr. AMHAJJI Larbi* Traumatologie orthopédie
Pr. AOUFI Sarra Parasitologie
Pr. BALOUCH Lhousaine* Biochimie-chimie
Pr. BENZIANE Hamid* Pharmacie clinique
Pr. BOUTIMZINE Nourdine Ophtalmologie
Pr. CHARKAOUI Naoual* Pharmacie galénique
Pr. EHIRCHIOU Abdelkader* Chirurgie générale
Pr. EL BEKKALI Youssef * Chirurgie cardio-vasculaire
Pr. ELABSI Mohamed Chirurgie générale
Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid* Radiothérapie
Pr. ICHOU Mohamed* Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar* Anesthésie réanimation
Pr. LOUZI Lhoussain* Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed* Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologie biologique
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie
Pr. RABHI Monsef* Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine* Microbiologie
Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2008
Pr TAHIRI My El Hassan* Chirurgie Générale
Mars 2009
Pr. ABOUZAHIR Ali* Médecine interne
Pr. AGDR Aomar* Pédiatre
Pr. AIT ALI Abdelmounaim* Chirurgie Générale
Pr. AIT BENHADDOU El hachmia Neurologie
Pr. AKHADDAR Ali* Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMINE Bouchra Rhumatologie
Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-chimie
Pr. BOUI Mohammed* Dermatologie
Pr. BOUNAIM Ahmed* Chirurgie Générale
Pr. BOUSSOUGA Mostapha* Traumatologie orthopédique
Pr. CHTATA Hassan Toufik* Chirurgie vasculaire périphérique
Pr. DOGHMI Kamal* Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale
Pr. EL OUENNASS Mostapha* Microbiologie
Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. LAMSAOURI Jamal* Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie
Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine aéronautique
Pr. DAMI Abdellah* Biochimie chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie plastique et réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro entérologie
Pr. LAMALMI Najat Anatomie pathologique
Pr. MOSADIK Ahlam Anesthésie Réanimation
Pr. MOUJAHID Mountassir* Chirurgie générale
Pr. NAZIH Mouna* Hématologie biologique
Pr. ZOUAIDIA Fouad Anatomie pathologique
Decembre 2010
Mai 2012
Pr. AMRANI Abdelouahed Chirurgie Pédiatrique
Pr. ABOUELALAA Khalil* Anesthésie Réanimation
Pr. BENCHEBBA Driss* Traumatologie Orthopédique
Pr. DRISSI Mohamed* Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale
Pr. EL KHATTABI Abdessadek* Médecine Interne
Pr. EL OUAZZANI Hanane* Pneumophtisiologie
Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie pathologique
Pr. MEHSSANI Jamal* Psychiatrie
Pr. RAISSOUNI Maha* Cardiologie
*Enseignants Militaires Février 2013
Pr. AHID Samir Pharmacologie – Chimie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie
Pr. AMOUR Mourad Anesthésie Réanimation
Pr. AWAB Almahdi Anesthésie Réanimation
Pr. BELAYACHI Jihane Réanimation Médicale
Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation
Pr. BENCHEKROUN Laila Biochimie-Chimie
Pr. BENKIRANE Souad Hématologie biologique
Pr. BENNANA Ahmed* Informatique Pharmaceutique
Pr. BENSGHIR Mustapha* Anesthésie Réanimation
Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique et Bromatologie
Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie
Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation
Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. ELFATEMI Nizare Neuro-Chirurgie
Pr. EL GUERROUJ Hasnae Médecine Nucléaire
Pr. EL HARTI Jaouad Chimie Thérapeutique
Pr. EL JOUDI Rachid* Toxicologie
Pr. EL KABABRI Maria Pédiatrie
Pr. EL KHANNOUSSI Basma Anatomie Pathologie
Pr. EL KHLOUFI Samir Anatomie
Pr. EL KORAICHI Alae Anesthésie Réanimation
Pr. EN-NOUALI Hassane* Radiologie
Pr. ERRGUIG Laila Physiologie
Pr. GHFIR Imade Médecine Nucléaire
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et maladies métaboliques
Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne
Pr. MEDDAH Bouchra Pharmacologie
Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie
Pr. OUBEJJA Houda Chirurgie Pédiatrique
Pr. OUKABLI Mohamed* Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique
Pr. ROUIBAA Fedoua* Gastro-Entérologie
Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique
Pr. ZINE Ali* Traumatologie Orthopédie
Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-faciale
MAI 2013
Pr.BOUSLIMAN Yassir Toxicologie
MARS 2014
Pr. ACHIR Abdellah Chirurgie Thoracique
Pr. BENCHAKROUN Mohammed * Traumatologie- Orthopédie
Pr. BOUCHIKH Mohammed Chirurgie Thoracique
Pr. EL KABBAJ Driss * Néphrologie
Pr. EL MACHTANI IDRISSI Samira * Biochimie-Chimie
Pr. HARDIZI Houyam Histologie- Embryologie-Cytogénétique
Pr. HASSANI Amale * Pédiatrie
Pr. HERRAK Laila Pneumologie
Pr. JANANE Abdellah * Urologie
Pr. KOUACH Jaouad* Génycologie-Obstétrique
Pr. LEMNOUER Abdelhay* Microbiologie
Pr. MAKRAM Sanaa * Pharmacologie
Pr. OULAHYANE Rachid* Chirurgie Pédiatrique
Pr. RHISSASSI Mohamed Jaafar CCV
Pr. SABRY Mohamed* Cardiologie
Pr. SEKKACH Youssef* Médecine Interne
Pr. TAZI MOUKHA Zakia Génécologie-Obstétrique
AVRIL 2014
Pr.ZALAGH Mohammed ORL
PROFESSEURS AGREGES :
DECEMBRE 2014
Pr. ABILKASSEM Rachid* Pédiatrie
Pr. AIT BOUGHIMA Fadila Médecine Légale
Pr. BEKKALI Hicham * Anesthésie-Réanimation Pr. BENAZZOU Salma Chirurgie Maxillo-Faciale Pr. BOUABDELLAH Mounya Biochimie-Chimie
Pr. BOUCHRIK Mourad* Parasitologie Pr. DERRAJI Soufiane* Pharmacie Clinique Pr. DOBLALI Taoufik* Microbiologie Pr. EL AYOUBI EL IDRISSI Ali Anatomie
Pr. EL GHADBANE Abdedaim Hatim* Anesthésie-Réanimation Pr. EL MARJANY Mohammed* Radiothérapie
Pr. FEJJAL Nawfal Chirurgie Réparatrice et Plastique Pr. JAHIDI Mohamed* O.R.L
Pr. LAKHAL Zouhair* Cardiologie
Pr. OUDGHIRI Nezha Anesthésie-Réanimation Pr. RAMI Mohamed Chirurgie Pédiatrique Pr. SABIR Maria Psychiatrie
Pr. SBAI IDRISSI Karim* Médecine préventive, santé publique et Hyg.
AOUT 2015
Pr. MEZIANE Meryem Dermatologie Pr. TAHRI Latifa Rhumatologie
JANVIER 2016
Pr. BENKABBOU Amine Chirurgie Générale Pr. EL ASRI Fouad* Ophtalmologie Pr. ERRAMI Noureddine* O.R.L
JUIN 2017
Pr. ABI Rachid* Microbiologie Pr. ASFALOU Ilyasse* Cardiologie
Pr. BOUAYTI El Arbi* Médecine préventive, santé publique et Hyg. Pr. BOUTAYEB Saber Oncologie Médicale
Pr. EL GHISSASSI Ibrahim Oncologie Médicale Pr. OURAINI Saloua* O.R.L
Pr. RAZINE Rachid Médecine préventive, santé publique et Hyg. Pr. ZRARA Abdelhamid* Immunologie
* Enseignants Militaires
2- ENSEIGNANTS – CHERCHEURS SCIENTIFIQUES
PROFESSEURS / PRs. HABILITES
Pr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie – chimie
Pr. ALAOUI Katim Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BARKIYOU Malika Histologie-Embryologie
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie – chimie
Pr. DAKKA Taoufiq Physiologie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. IBRAHIMI Azeddine Biologie moléculaire/Biotechnologie Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie Pr. ZAHIDI Ahmed Pharmacologie
Mise à jour le 10/10/2018 Khaled Abdellah
A ceux qui se sont investis corps et âme pour m’aider et m’encourager à aller
de l’avant
A ceux qui m'ont encouragé et soutenu dans les moments les plus difficiles
A ceux à qui je dois tant.
Mes Parents
Je n’oublierai jamais les sacrifices que vous avez fais pour moi ainsi que
tous les efforts que vous avez consentis pour mon éducation et ma
formation.
A ma famille
Un grand merci à mon frère, mes oncles, mes tantes et surtout mes deux
grands-mères, pour vos prières et l’amour exceptionnel que vous portez
pour moi depuis mon enfance. J'espère que votre bénédiction
m'accompagnera pour toujours.
A mes amis
Je dédie ce travail à toute la 29éme promotion de pharmacie. Nous avons
passé quatre années unis comme une vraie famille. Merci pour tous les bons
moments passés ensemble, je les espère encore nombreux. Je voudrai
remercier spécialement Bouchra Douiri, Kenza Benyoussef, Meryem
Bernoussi, Mehdi Talbi, Mohamed Amine Tahiri et Nabil Zniber.
Je remercie également mes coéquipiers de stage qui ont contribué à la
réalisation de mon projet et dont je cite Rim El Khayat, Zahra, Younes,
Théodore, Mustapha et Zakaria pour leur sens du partage.
Merci de rendre ce travail une source d’épanouissement.
A mon maître et président de thèse
Monsieur SIYAH Samir
Professeur d’Anesthésie et Réanimation
En présidant ce jury, vous nous faites un grand honneur. Votre compétence,
votre rigueur et vos qualités humaines exemplaires, ont toujours suscité
notre admiration. Veuillez trouver, cher maître, dans ce modeste travail,
A mon maître et rapporteur de thèse
Madame OUZZIF Zohra
Professeur de Biochimie
Madame Ouzzif, je ne vous remercierai jamais assez de m’avoir confié ce
travail tant intéressant, de m’avoir guidé à chaque étape de sa réalisation et
ce, malgré vos nombreuses obligations professionnelles. Merci pour la
qualité de votre encadrement, pour votre exigence afin que ce travail soit de
la meilleure qualité possible et pour vos encouragements qui me poussaient à
donner le meilleure de moi-même. Veuillez agréer, madame, l’expression de
A mon maître et juge de thèse
Monsieur DAMI Abdellah
Professeur de Biochimie
Je tiens à vous remercier monsieur pour votre soutien, votre bienveillance et
votre appui permanent durant mon stage au sein du laboraoire de biochimie
et de toxicologie de l’HMIMV. Je vous remercie également, monsieur,
d’avoir si gentillement accépter de faire partie du jury de ma thèse. Veuillez
agréer, monsieur, l’expression de ma haute considération et profonde
reconnaissance.
A mon maître et juge de thèse
Monsieur SEKHSOUKH Yassine
Professeur de Microbiologie
Je voudrai vous remercier monsieur pour l’honneur que vous nous faites en
acceptant de faire partie de notre jury et nous consacrer avec beaucoup
d’amabilité́ une partie de votre temps précieux. Je vous remercie également
pour votre relecture minutieuse et pour l’intérêt que vous avez accordé à
mon sujet. Veillez trouver ici, Monsieur, l’expression de ma haute
A mon maître et juge de thèse
Monsieur MASRAR Azlarab
Professeur d’Hématologie
Je tiens sincèrement à vous remercier monsieur de l’honneur que vous nous
faites en siégeant dans notre jury. Nous sommes très reconnaissants de la
spontanéité avec laquelle vous avez accepté de juger notre travail. Veuillez
croire, cher Maître, à l’expression de notre profond respect et considération.
Abréviations
Ac : Anticorps.
ACTH : Adénocorticotrophine. ADN : Acide désoxyribonucléique.
Ag : Antigène.
AROC : Aire sous la courbe ROC. ATP : Adénosine triphosphate. AUC : Aire sous la courbe. BGN : Bactérie Gram négatif.
BNP : Peptide natriurétique de type 2.
BPI : Bactericidal permeability increasing protein. CD : Cluster de differenciation.
CIVD : Coagulation intravasculaire disséminée. CRP : C-réactive protéine.
DAMP : Damage Associated Molecular Patterns. EAA : Endotoxine Activity Assay.
ECBU : Examen cytobactériologique des urines. FN : Faux négatif.
FP : Faux positif. FT : Facteur tissulaire.
GAS : Streptocoque de groupe A. IC95% : Intervalle de confiance à 95%. ICAM-1 : Intercellular adhesion molecule-1.
IL : Interleukine. LB : Lymphocyte B.
LBP : Lipoprotein Binding Protein. LODS : Logistic organ dysfonction system. LPS : Lipopolysaccharide.
LT : Lymphocyte T.
MAMP : Microbial Associated Molecular Patterns. Mid pro-ANP : Mid pro-atrial natriuretic peptide.
MODS : Multiple organ dysfonction score. NF-κB : Nuclear Factor-κB.
NFS : Numération formule sanguine. NGB : Numération globules blancs. NO : Monoxyde d’azote.
OR : Odds ratio.
P : Valeur-p.
PaCO2 : Pression partielle du dioxyde de carbone. PAF : Facteur d’activation plaquettaire.
PAS : Pression Artérielle Systolique. PGE : Prostaglandine E.
PIRO : Prédisposition ; Infection ; Réponse et dysfonction d’Organe. RADT : Test Rapide de Détection des Antigènes streptocoques A. RLU : Unité relative de LUminescence.
RVN : Rapport de Vraisemblance Négatif. RVP : Rapport de Vraisemblance Positif. Se : Sensibilité.
SIRS : Syndrome de Réponse Inflammatoire Systémique. SOFA : Sequential Organ Failure Assessment.
Sp : Spécificité.
TLR : Toll-Like Recepter. TNFα : Tumor Necrosis Factor α.
TREM-1 : Triggering Receptor Expressed on Myeloid cells 1. VCAM-1 : Vascular Cell Adhesion Molecule-1.
VN : Vrai Négatif. VP : Vrai Positif.
VPN : Valeur Prédictive Négative. VPP : Valeur Prédictive Positive.
Liste des figures
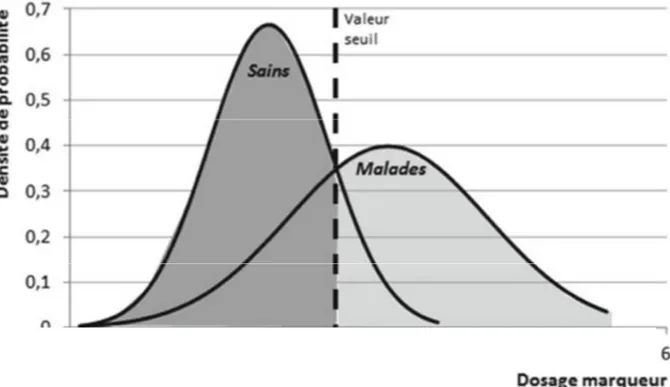
Figure 1: Structure en 3D du pentamère de laC-réactive protéine ...17 Figure 2: Contrôle de la réponse inflammatoire et induction de la synthèse des protéines de la phase aiguë ...18 Figure 3: Représentation schématique de la procalcitonine ...20 Figure 4: Pré-procalcitonine, procalcitonine et fragments...20 Figure 5: Profil cinétique de différents biomarqueurs d’infection bactérienne ...21 Figure 6: Antagonisme sensibilité/spécificité et valeur seuil. En cas de chevauchement des distributions de résultats chez les malades et chez les sujets sains, le choix d’une valeur seuil donnée entraîne des erreurs de classification. La sensibilité (zone gris clair) augmentera si l’on diminue la valeur seuil, au prix d’une diminution de la spécificité (zone gris foncé) et inversement ...28 Figure 7: Courbes ROC théoriques : ...29 Figure 8: Répartition des patients admis aux différents services de l’hôpital. ...33 Figure 9: Analyseur ARCHITECT ci 8200 au laboratoire de biochimie et de toxicologie de l’HMIMV de Rabat. ...36 Figure 10: Analyseur DIASORIN Liaison XL au laboratoire de biochimie et de toxicologie de l’HMIMV de Rabat. ...38 Figure 11: Courbes ROC de la CRP (rouge), PCT (bleu) et taux de leucocytes (vert) dans la détermination de l’infection bactérienne. ...42 Figure 12: Courbes ROC de la CRP (rouge), PCT (bleu) et taux de leucocytes (vert) dans la détermination de l’infection bactérienne localisée. ...44 Figure 13: Courbes ROC de la CRP (rouge), PCT (bleu) et taux de leucocytes (vert) dans la détermination de l’infection urinaire. ...46 Figure 14: Courbes ROC de la CRP (rouge), PCT (bleu) et taux de leucocytes (vert) dans la détermination de l’infection respiratoire. ...48 Figure 15: Courbes ROC de la CRP (rouge), PCT (bleu) et taux de leucocytes (vert) dans la détermination du sepsis...50
Liste des tableaux
Tableau 1: Définitions clinico-biologiques des états septiques selon Brun Buisson C ...6 Tableau 2: Système PIRO (prédisposition, infection, réponse et dysfonction d’organe) pour le classement du sepsis (Levy et al) ...8 Tableau 3: Principales utilisations d’un biomarqueur ...22 Tableau 4: Tableau de contingence des effectifs selon les résultats du test étudié et du test de référence...25 Tableau 5: Tableau des patients infectés avec sites des infections et microbiologies. ...35 Tableau 6: Valeurs de références de la PCT et interprétation clinique au laboratoire de biochimie et de toxicologie de l’HMIMV de Rabat. ...38 Tableau 7: Classification des patients selon différents groupes d’infections. ...40 Tableau 8: Performances des différents biomarqueurs pour le diagnostic d’infection bactérienne. ...42 Tableau 9: Performances des différents biomarqueurs pour le diagnostic de l’infection bactérienne localisée. ...44 Tableau 10: Performances des différents biomarqueurs pour le diagnostic de l’infection urinaire. ...46 Tableau 11: Performances des différents biomarqueurs pour le diagnostic de l’infection respiratoire. ...48 Tableau 12: Performances des différents biomarqueurs pour le diagnostic du sepsis. ...50 Tableau 13: Analyse comparative des AROC des trois biomarqueurs. ...52 Tableau 14: Médianes des taux de leucocytes selon le type d’infection et la population étudiée. ...53 Tableau 15: Résultats du test de combinaison CRP-PCT en fonction de ceux des tests individuels ...62
Liste des annexes
Annexe 1 Fiche d’exploitation des patients inclus au sein de l’étude.
Annexe 2 Performances comparées de la PCT et CRP dans le diagnostic de l’infection
bactérienne.
Annexe 3 Performances de la PCT et CRP dans le diagnostic de l’infection bactérienne vs
inflammation sans infection (méta-analyse de Simon, 2004) [112].
Annexe 4 Performances comparées de la PCT et CRP dans le diagnostic de l’infection
respiratoire.
Annexe 5 Performances de la PCT et CRP dans le diagnostic des infections respiratoires (Selon
Holm et al) [116].
Introduction
...1Partie théorique
...3 I. RAPPELS SUR LES ETATS SEPTIQUES ...4 1. Définition ...4 2. Historique ...4 3. Critères d’identification ...6 4. Physiopathologie de l’infection bactérienne ...9 4.1. Activation de la cascade inflammatoire ...9 4.2. Activation de la coagulation ... 10 4.3. Rôle de l’endothélium ... 11 4.4. Anomalies cardio-circulatoires ... 12 5. Marqueurs biologiques de l’infection ... 13 5.1. Cytokines ... 13 5.2. Protéines de l’inflammation ... 14 5.3. Endotoxine bactérienne ... 15 5.4. Autres marqueurs ... 15 II. GÉNÉRALITÉS SUR LA CRP ET LA PROCALCITONINE ... 17 1. CRP ... 17 1.1. Historique de la CRP ... 17 1.2. Structure ... 17 1.3. .Biosynthèse et cinétique ... 18 2. Procalcitonine (PCT) ... 19 2.1. Historique de la PCT ... 19 2.2. Structure et biosynthèse ... 19 2.3. Cinétique ... 21 III. PLACE DES EXAMENS BIOLOGIQUES DANS LES MALADIES INFECTIEUSES... 22 1. A quoi sert un biomarqueur ? ... 22 2. La démarche diagnostique ... 23 3. Indices de performances diagnostiques... 24
3.1. Gold standard ... 24 3.2. Sensibilité et spécificité ... 25 3.3. Valeurs prédictives positives et négatives ... 26 3.4. Indices synthétiques ... 26 3.5. Valeur seuil et antagonisme sensibilité/spécificité ... 27 3.6. Courbe ROC... 28 3.7. Odds Ratio ... 30
Partie pratique
... 32 I. MATERIELS ET METHODES ... 33 1. Mode d’étude ... 33 2. Etude de population ... 33 3. Protocole d’étude ... 34 4. Mesure et Dosage ... 36 4.1. Dosage de la CRP ... 36 4.2. Dosage de la Procalcitonine ... 37 5. Analyse de données ... 39 II. RESULTATS ... 40 1. Analyse globale ... 40 2. Infection localisée ... 43 3. Infection urinaire ... 45 4. Infection respiratoire ... 47 5. Sepsis ... 49 III. DISCUSSION ... 51 1. Le Taux de leucocytes... 51 2. CRP ... 53 3. Procalcitonine (PCT) ... 55 4. Comparaison entre PCT et CRP ... 57 4.1. Dans le diagnostic de l’infection bacterienne d’une manière générale ... 57 4.2. Infections localisées ... 59 4.2.1. Infections respiratoires ... 594.2.2. Infections urinaires ... 60 4.3. Sepsis ... 61 5. Test de combinaison PCT-CRP ... 62 5.1. Test de combinaison PCT-CRP dans l’infection localisée ... 63 5.2. Test de combinaison PCT-CRP dans l’infection urinaire ... 63 5.3. Test de combinaison PCT-CRP dans l’infection respiratoire ... 64 5.4. Test de combinaison PCT-CRP dans le sepsis ... 64
Conclusion
... 65Résumés
Annexe
Références
1
2
La mortalité liée aux états septiques sévères, notamment le sepsis sévère et le choc septique, constitue depuis toujours un réel problème aux urgences. En effet, prés de 37% des admissions dans les services de réanimation européens sont associées au syndrome septique. Le choc septique, lui, est lié à une mortalité pouvant atteindre les 70% [1, 2]. La précocité de la mise en route des traitements spécifiques conditionne une bonne partie de ce pronostic. Le diagnostic précoce des états septiques est donc considéré comme l’un des enjeux majeurs en médecine d’urgence. Néanmoins, ce diagnostic ne semble pas toujours simple à porter. Les symptômes de l’infection ne sont, en effet, pas toujours apparents engendrant des situations de sous- ou sur-diagnostic. Par ailleurs, l’administration abusive d’antibiotiques à tous les patients, risque de conduire à un état de résistance, une toxicité médicamenteuse et un surcoût médical.
Poser avec certitude le diagnostic d’infection bactérienne repose sur l’isolement du germe en cause. Le délai de 24 à 48 heures inhérent à la culture des liquides biologiques, dont les hémocultures, est incompatible avec les missions des services d’urgence. Dès lors, pour aboutir au diagnostic de l’infection bactérienne, le médecin urgentiste doit se contenter de l‘interprétation des éléments cliniques (foyer infectieux, syndrome de réponse inflammatoire systémique) et de certains marqueurs biologiques mis à disposition, notamment l’hémogramme, des médiateurs de l’inflammation comme le TNF-α, l’IL-6 et la CRP [3]. La procalcitonine (PCT) a été récemment proposée comme marqueur d’infection bactérienne chez les malades en état critique. La première étude rapportant la spécificité et la valeur pronostique de la PCT dans les infections bactériennes sévères en pédiatrie [4] a été publiée en 1993. Depuis cette étude princeps, de nombreux autres travaux sont venus conforter la PCT dans son rôle de marqueur spécifique des infections bactériennes [5, 6, 7].
Ce travail se propose d’analyser, individuellement puis associés, la pertinence de certains de ces biomarqueurs, en l’occurrence la CRP, la PCT et le taux des leucocytes dans le diagnostic de l’infection bactérienne chez une cohorte de patients admis dans différentes unités de soins de l’Hôpital Militaire d’Instruction Mohamed V de Rabat.
Après une brève revue de la littérature se rapportant à la pathologie infectieuse d’une manière globale et aux biomarqueurs objet de la présente étude, nous nous proposons d’aborder les patients et méthodes intégrés, nous présenterons ensuite les résultats que nous nous attèlerons à discuter au regard des données de la littérature avant de conclure.
3
4
I. RAPPELS SUR LES ETATS SEPTIQUES
1. Définition
Indépendamment de sa gravité, l’état septique est défini par la présence d’une infection documentée ou fortement suspectée, associée à des signes caractérisant la réponse inflammatoire [8].
2. Historique
Dans les années 1930, on a découvert que des produits bactériens pouvaient induire chez certains animaux des réactions violentes conduisant à la mort sans que l'on puisse proprement parler d'infection. Toutefois, en pathologie humaine et compte tenu des limites de la réanimation à cette époque, la survenue rapide du décès en cas de forme grave, ne permettait pas une analyse précise des causes de la mort qui était toujours attribuée à l'infection elle-même.
Les progrès de la réanimation ont permis de prolonger la survie des malades. Chose qui a amené les cliniciens à se rendre compte que certains malades continuaient à voir leur état s'aggraver, malgré des traitements anti-infectieux appropriés qui conduiraient normalement à une guérison de la pathologie infectieuse.
Cette aggravation était marquée par l'apparition, mal expliquée, de défaillances d'organes (poumons, foie, reins..) qui pouvaient évoluer inéluctablement jusqu'à la mort, suggérant un processus non infectieux [9].
Par ailleurs, on s'est aperçu secondairement que certains malades, sans infection prouvée, pouvaient présenter un tableau très voisin de celui des états infectieux avec une évolution identique [10] à la suite par exemple d'un traumatisme [11], d'une pancréatite grave ou d'une transfusion massive…
Il apparaît clairement aujourd'hui qu'un processus infectieux procède par le biais de deux phénomènes différents :
-Un phénomène spécifique, directement en rapport avec l'agent pathogène, sa localisation et sa dissémination, et nécessitant un traitement anti-infectieux.
5
-Un phénomène non spécifique, lié à la réaction de défense de l'organisme vis-à-vis de cet agent ou de l'un de ses composants et qu'il est convenu d'appeler la réaction inflammatoire.
Cette réaction inflammatoire, complexe, est sous la dépendance d'une série de médiateurs lipidiques (prostaglandine, leucotriène, activateur des plaquettes...) et protidiques (cytokines) dont l'activation plus ou moins stéréotypée, peut être provoquée tant par des germes que par de nombreux mécanismes mettant en jeu des cellules cibles de l'organisme (macrophages, cellules endothéliales...). Ces médiateurs agissent en réseau d'interactions positives ou négatives expliquant la variabilité de la réponse d'un malade à l'autre. Le démembrement de ces médiateurs et de leur mode d'action, s'est largement accéléré au cours des dernières années ; il permet ainsi une ébauche de compréhension du phénomène et peut-être quelques orientations thérapeutiques malgré tous les échecs rencontrés jusqu'à ce jour [12, 13, 14].
Les deux phénomènes infectieux et inflammatoire, liés à la phase initiale, peuvent secondairement devenir indépendants, évoluer pour leur propre compte ou s'auto-entretenir éventuellement, créant une grande confusion clinique. La complexité de ces phénomènes, la diversité des tableaux cliniques, l'absence éventuelle d'infection et l'apparition de traitements potentiels de la phase inflammatoire ont amené la communauté scientifique à clarifier la situation pour essayer de définir un langage commun permettant une comparaison raisonnable des malades [15].
La première tentative fut réalisée par Bone en 1989 qui proposa notamment le terme de "syndrome septique" [16]. La proposition de Bone prêtait toutefois à confusion car elle continuait à confondre au sein de ce syndrome, processus inflammatoire et processus infectieux [15].
Une conférence de consensus organisée en 1991, s'attacha donc à mieux définir les états infectieux en proposant plusieurs définitions [17].
6
3. Critères d’identification
En 1992, a l’issu de la conférence de consensus organisée par l’American College of Chest Physicians et par la Society of Critical Care Medicine, une publication a vu le jour afin de clarifier la terminologie utilisée pour la description des états septiques. Le syndrome de réponse inflammatoire systémique (SIRS) fut individualisé, car il était devenu évident que des tableaux analogues à ce qui était jusqu’alors dénommé «sepsis», pouvaient être observés en l’absence de toute infection [17].
Les définitions proposées, quoique critiquées pour leur manque de spécificité, sont encore largement utilisées et n’ont été que marginalement modifiées. (Tableau 1)
Tableau 1: Définitions clinico-biologiques des états septiques selon Brun Buisson C [17].
Bactériémie Présence de germe(s) viable(s) dans le sang (hémoculture positive)
SIRS
Au moins deux des anomalies suivantes : Température corporelle > 38°C ou < 36°C. Fréquence cardiaque > 90 battements/min.
Fréquence respiratoire > 20 cycles/min ou PaCO2 < 32mmHg. Taux de leucocytes sanguin > 12000/mm3 ou < 4000/mm3 ou avec
plus de 10% de cellules immatures.
Sepsis SIRS + infection cliniquement ou biologiquement documentée
Sepsis sévère
Sepsis + dysfonctionnement d’un moins un organe :
Hypotension (PAS < 90mmHg ou réduction d’au moins 40mmHg de la PAS habituelle en l’absence d’autre cause)
Acidose lactique Oligurie
Encéphalopathie aigue Hypoxie inexpliquée Coagulopathie
Choc septique Sepsis sévère + Hypotension persistante malgré un remplissage adequat et/ou nécessité de médicaments vasoactifs ou inotropes.
7
Ces différentes définitions, qui ont fait l’objet de modifications mineures lors d’une récente révision, sont désormais couramment admises et employées par la plupart des praticiens impliqués dans la prise en charge de ce type de patients. Très utilisées pour la classification des patients lors de la réalisation d’études cliniques, ces définitions sont cependant critiquables à plusieurs niveaux :
Essentiellement descriptives, elles ne se réfèrent pas à la physiopathologie du sepsis [18].
Peu spécifiques, d’autres pathologies répondent à la même définition, telles que les polytraumatismes, les brûlures, la pancréatite aiguë sévère, les syndromes d’ischémie-reperfusion et la période postopératoire de chirurgies majeures cardiothoracique ou abdominale.
Elles ne tiennent compte ni de la durée préalable du processus infectieux, ni de la source anatomique de l’infection.
Elles ne comportent aucune classification microbiologique.
Le continuum « sepsis-sepsis sévère-choc septique » n’est pas constamment retrouvé chez un même patient.
Ces limites expliquent les différents efforts réalisés pour tenter d’aboutir à une définition plus adaptée. Ainsi, un nouveau cadre conceptuel pour la compréhension et l’étude du sepsis a été proposé, nommé PIRO [19] : Prédisposition [20] ; Infection [21] ; Réponse [22] et dysfonction d’Organe [23].
Bien qu’ils ne soient pas très utilisés à ce jour, les composants du PIRO pourraient devenir utiles dans le futur, notamment dans la réalisation d’études cliniques sur le sepsis [24]. (Tableau 2)
8
Tableau 2: Système PIRO (prédisposition, infection, réponse et dysfonction d’organe) pour le classement du sepsis (Levy et al) [24].
Domaine Présent Future Principe
Prédisposition
Comorbidités avec probabilité́ de survie à court terme réduite, âge, sexe
Polymorphismes génétiques des composants de la réponse inflammatoire (TNF, IL1, CD14, TLR2, TLR4), amélioration de la compréhension des interactions entre hôte et pathogène
Actuellement, les comorbidités ont un rôle sur la morbimortalité ; les conséquences délétères de l’agression par l’infection pourraient dépendre des prédispositions génétiques
Lésion infectieuse
Culture et sensibilité́ des pathogènes
Détection des produits de dégradation du pathogène (ADN, LPS, mannane...) et des profils de transcription
Le développement de traitements spécifiques ciblant le mécanisme de l’agression nécessite la mise en évidence et la compréhension de cette dernière
Réponse
SIRS, sepsis sévère, choc septique, augmentation de la CRP
Marqueurs non spécifiques de l’inflammation (PCT, IL6) ou altération de la réponse immune de l’hôte, détection de cibles thérapeutiques spécifiques (TNF, protéine C, PAF...)
Des mesures non spécifiques de la gravité de l’infection influencent la réponse aux traitements en termes de mortalité́. Des traitements spécifiques, ciblés vers un médiateur, sont fondés sur l’existence et l’activité́ de ce médiateur Défaillance ou dysfonction d’organe Nombre d’organes défaillants ou scores (MODS, SOFA, LODS...) Mesures dynamiques de la réponse cellulaire à l’agression (apoptose, hypoxie cellulaire, stress oxydatif...)
La réponse à un traitement de première intention n’est pas possible si les dégâts sont présents ; les traitements ciblant le processus délétère nécessitent son existence
9
4. Physiopathologie de l’infection bactérienne [25 ; 26]
Il est admis que cette physiopathologie comporte une série d’événements cellulaires et humoraux interagissant entre eux et créant une réponse immunologique qui apparaît schématiquement biphasique.
L’invasion microbienne déclenche initialement une réaction inflammatoire pendant laquelle tous les aspects du système immunitaire sont mis en jeu. Les médiateurs de l’inflammation produits en excès par l’hôte lui même conduisent à l’activation de l’endothélium vasculaire, des leucocytes et de différents systèmes plasmatiques (complément, coagulation, fibrinolyse). La découverte de ces différentes voies, capables de s’activer entre elles, est à l’origine du concept de « cascade immuno-inflammatoire ».Lors du choc septique par exemple, il existe une réponse inflammatoire majeure, responsable du tableau clinique initial (vasoplégie, fuite capillaire, lésions tissulaires multiples responsables des dysfonctionnements d’organes).
Une seconde période lui fait suite pendant laquelle un véritable état d’immunodépression s’installe. Durant cette deuxième phase, on observe dans le plasma des patients atteints une prépondérance des cytokines anti-inflammatoires (interleukine 4 [IL4], IL10) sur les cytokines pro-inflammatoires, une diminution d’expression des protéines du complexe majeur d’histocompatibilité à la surface des monocytes et une apoptose des cellules de défense anti-infectieuses telles que les lymphocytes.
4.1. Activation de la cascade inflammatoire
‘’L’inflammation est le prix à payer pour l’élimination effectives des pathogènes’’ Les micro-organismes reconnus comme étrangers par l’hôte peuvent être détruits grâce à l’action des composants humoraux de l’immunité acquise ou de l’immunité innée (complément, collectines, défensines, bactericidal/permeability increasing protein [BPI]...), conduisant à la libération de constituants de leur membrane. Les cellules de l’inflammation (monocytes et polynucléaires neutrophiles) ont la capacité de reconnaître ces produits de lyse ou les pathogènes eux-mêmes, soit directement soit après opsonisation. Elles peuvent alors les phagocyter et les détruire, et sécrètent dans le même temps de nombreux médiateurs qui vont
10
eux mêmes activer d’autres cellules. Les récepteurs membranaires capables de détecter directement et de différencier les différents produits bactériens ont été identifiés. Il s’agit des récepteurs de type toll-like qui forment une famille dont dix membres sont connus.
Ces récepteurs transmembranaires, localisés sur les polynucléaires, les monocytes, les macrophages et les épithéliums en contact avec le milieu extérieur, reconnaissent des motifs moléculaires microbiens multiples, les Microbial Associated Molecular Patterns (MAMPs) présents sur tous les types de pathogènes. Le plus étudié est le TLR4, qui reconnaît le lipopolysaccharide (LPS) de la paroi des bactéries à Gram-négatif. Une fois l’antigène fixé, l’activation de voies de signalisation intracellulaires faisant intervenir le facteur transcriptionnel Nuclear Factor-κB (NF-κB), véritable chef d’orchestre de la réaction inflammatoire. NF-κB va conduire à l’expression de gènes commandant la production de cytokines pro-inflammatoires comme le TNFα, l’IL-6 et l’IL-1β, mais également de cytokines anti-inflammatoires.
Des molécules endogènes produites lors de lésions tissulaires et constituant des signaux de danger, les Damage Associated Molecular Patterns (DAMPs), peuvent également activer les TLR [27]. Cela pourrait expliquer le déclenchement de la réponse inflammatoire lors des agressions non infectieuses : polytraumatismes, ischémie–reperfusion, pancréatite par exemple [28].
Cette réponse, au départ locale, va devenir systémique au cours du SIRS, les cytokines étant alors détectables dans le plasma. Dans les modèles expérimentaux, chez l’animal ou chez des volontaires sains, l’injection d’endotoxine est suivie de l’apparition de TNFα, puis d’IL-1β, d’IL-6 et d’IL-8, et reproduit les signes du SIRS.
4.2. Activation de la coagulation
Le sepsis s’accompagne d’un état pro-coagulant généré par les médiateurs de l’inflammation (TNF-a, IL6 en particulier). Ces molécules stimulent en effet l’expression de facteurs tissulaires (FT) à la surface des monocytes et des cellules endothéliales, déclenchant ainsi l’activation de la voie extrinsèque de la coagulation. De façon concomitante, les concentrations plasmatiques des protéines anticoagulantes « naturelles » (protéine C, protéine S et anti- thrombine III) chutent lors du sepsis, de même que l’expression à la surface des
11
cellules endothéliales de la thrombomoduline, molécule nécessaire à leur activité. L’activité anticoagulante « naturelle » est au total rapidement et fortement diminuée. Enfin, le système fibrinolytique est lui aussi altéré au cours du sepsis, aboutissant à une diminution des capacités fibrinolytiques habituelles. L’ensemble de ces anomalies conduit à un état pro-coagulant responsable de dépôts disséminés de fibrine créant des microthrombi. Ces anomalies de la coagulation et leurs conséquences sur la microcirculation favorisent la survenue des défaillances d’organes (reins, foie, poumons...), conduisant à la défaillance multiviscérale, stade évolutif ultime du choc septique.
Les actions conjuguées des différentes composantes de la réaction inflammatoire et des anomalies de la coagulation éclairent la symptomatologie du sepsis ainsi que son caractère ubiquitaire. Les défaillances d’organes sont en effet liées à la dysfonction microvasculaire et à la cytopathie hypoxique provoquées par cette réaction inflammatoire. Au niveau cellulaire, plutôt qu’un défaut de l’extraction tissulaire de l’oxygène, il semblerait exister un défaut de l’utilisation de celui-ci [29].
4.3. Rôle de l’endothélium
À l’état physiologique, l’endothélium est un organe hautement actif qui régule la tonicité vasculaire, maintient la fluidité sanguine, intervient dans l’équilibre pro-/anti-inflammatoire local, participe à la néoangiogenèse et est sujet à une mort programmée.
Au cours du sepsis sévère, l’endothélium est activé par la fixation de produits microbiens sur sa membrane par le biais de récepteurs spécifiques, mais aussi par les cytokines, le complément, et toutes les altérations humorales qui s’ensuivent. L’endothélium va jouer un rôle pro-coagulant, intensifier l’adhésion cellulaire des leucocytes en majorant l’expression membranaire de molécules d’adhésion telles que intercellular adhesion
molecule-1 (ICAM-1), vascular cell adhesion molecule-1 (VCAM-1), P-sélectine, E-sélectine
et favoriser ainsi la transmigration des polynucléaires dans le tissu infecté. Par ailleurs, la perméabilité vasculaire est augmentée dans le sepsis par l’action de TNFα sur l’endothélium.
pro-12
inflammatoires, de l’hypoxie et des radicaux libres de l’oxygène et entraîne à son tour une majoration des phénomènes pro-inflammatoires.
Cependant, il semblerait que les altérations de l’homéostasie endothéliale au cours du sepsis varient de façon locale, rendant compte de la compartimentalisation de certains phénomènes inflammatoires [30, 31].
4.4. Anomalies cardio-circulatoires
Outre les phénomènes décrits précédemment, les perturbations hémodynamiques engendrées par le sepsis constituent un facteur susceptible d’aggraver les lésions tissulaires. Elles sont cliniquement objectivables par une hypotension artérielle qui, lorsqu’elle devient réfractaire au remplissage, caractérise la défaillance cardiocirculatoire et définit ainsi l’existence du choc septique. Cette défaillance a été analysée et décrite au cours de phénomènes septiques reproduits chez l’animal :
Défaillance circulatoire : La physiopathologie de l’hypotension artérielle septique est
multifactorielle. Elle associe hypovolémie relative due à la vasodilatation et hypovolémie vraie consécutive à l’hyperperméabilité capillaire. De plus, la défaillance myocardique parfois observée dans cette situation aggrave l’hypotension artérielle. Les cellules endothéliales activées lors du choc septique libèrent du NO, puissant agent vasodilatateur agissant sur le muscle lisse vasculaire. Cette hyperproduction de NO s’accompagne d’une libération importante de prostaglandines vasodilatatrices, produites par l’activation de la cyclo-oxygénase de type 2. Ces molécules sont responsables de la vasoplégie et de l’hypotension systémique. En dehors de ses effets sur la paroi vasculaire, le NO possède également d’autres propriétés. Il réagit avec l’oxygène et les ions superoxydes (O2•-) pour former des radicaux libres, dont le peroxynitrite (ONOO-) entraînant la peroxydation lipidique des membranes cellulaires et leur destruction. Par ailleurs, le NO bloque la respiration mitochondriale et la synthèse d’ADN, provoquant une déplétion en adénosine triphosphate (ATP), des dysfonctions cellulaires et potentiellement la mort de la cellule. En dépit de ses effets toxiques, l’inhibition pharmacologique de la voie du NO s’est révélée inefficace, voire dangereuse, dans le traitement du choc septique. En effet, ces thérapeutiques aggravent la vasoconstriction existant dans certains territoires, soulignant ainsi les variabilités régionales
13
de perfusion. De plus, ces traitements inhibent les propriétés antiagrégantes plaquettaires du NO, majorant de façon importante les propriétés proadhésives de l’endothélium, ce qui amplifie les anomalies de la microcirculation dans de nombreux territoires (en particulier mésentérique et rénal).
Dysfonction myocardique : A la phase initiale du choc, le débit cardiaque augmente
habituellement, participant ainsi au maintien de la pression de perfusion des organes en réponse à la diminution des résistances vasculaires. Puis, avec la progression du sepsis et en l’absence de remplissage vasculaire adapté, le débit cardiaque diminue fréquemment. Cette diminution du débit cardiaque est parfois favorisée par une défaillance cardiaque associant dysfonction systolique et diastolique. Lorsqu’elle survient, la dysfonction myocardique observée au cours du sepsis est classiquement maximale au cours des 24 premières heures. Sa réversion complète est habituellement observée en 7 à 10 jours chez les survivants. Chez les non-survivants, la fonction ventriculaire continue de s’altérer malgré le support inotrope, et contribue fréquemment au décès du patient. Les mécanismes qui président à la survenue de cette atteinte myocardique restent controversés et sont la source d’hypothèses multiples : anomalies de la microcirculation myocardique, dysfonction endothéliale, anomalies des récepteurs bêta-adrénergiques, facteurs circulants ou produits localement par les bactéries, les cellules de la réponse inflammatoire ou par l’endothélium vasculaire, et/ou hyperproduction locale de NO (inhibition de certaines enzymes mitochondriales, production de peroxynitrites, effets proapoptotiques).
5. Marqueurs biologiques de l’infection
De nombreux marqueurs biologiques d’inflammation ont été étudiés à la recherche de marqueurs qui seraient spécifiques d’une inflammation d’origine infectieuse. Parmi les plus étudiés, on retrouve les cytokines (TNFα-, IL 1, IL 6 et IL 8) ainsi que, les protéines de l’inflammation (CRP, PCT).
5.1. Cytokines
TNF-α : Médiateur principal de la réponse immunitaire face aux (BGN), sa source principale est les macrophages activés par les (LPS), mais d’autres types cellulaires le synthétisent, dont les lymphocytes T. Son élévation est précoce (1heure) et de courte durée.
14
Il est activateur de nombreux types cellulaires impliqués dans la réponse immunitaire (neutrophiles, monocytes-macrophages, LT et LB…).
Il induit la synthèse de nombreux médiateurs de l’inflammation (cytokines, protéines de la phase aigue, PGE…).
Il active le système de coagulation et, à forte dose, est à l’origine de la CIVD. Il est pyrogène et responsable de la cachexie.
Interleukines : IL1, IL6, IL8 :
IL1 : Synthétisée par les macrophages, elle stimule la prolifération et l’activation des lymphocytes T, et stimule de nombreuses cellules de la réponse immunitaire et inflammatoire. L’IL 1 partage de nombreuses propriétés physiopathologiques du TNF-α (inducteur de l’IL 6, synthèse des protéines de la phase aiguë de l’inflammation, fièvre, cachexie…).
IL6 : Principalement induite par les monocytes, mais aussi par les endothéliums vasculaires, les fibroblastes. Produite sous l’action des LT et B, elle est aussi un facteur de leur différenciation terminale et de leur maturation. Elle participe à l’hématopoïèse précoce, elle induit la synthèse de protéines de la phase aigue de l’inflammation (CRP, haptoglobine, fibrinogène).
Son élévation est en relation avec l’intensité de la réponse inflammatoire, mais non spécifique de l’infection bactérienne. Son induction est rapide (en 1 à 2 heures après l’agression), mais sa décroissance est très rapide également, avec un pic 6 heures après l’injection d’endotoxine, et un retour aux taux de base à la 8ème heure. L’intensité de la réponse est réduite chez les patients immunodéprimés [32].
IL8 : C’est une cytokine de type chimiokine, produite également par les monocytesmacrophages. Induite précocement au cours de la réponse inflammatoire, c’est un attractant puissant pour les neutrophiles [33].
5.2. Protéines de l’inflammation
15 5.3. Endotoxine bactérienne
Le dosage d'endotoxine bactérienne « Endotoxine Activity Assay » (EAA.) présente un regain d'intérêt depuis le développement d'une technique de dosage immunoluminométrique de bonne sensibilité, pratiquée sur sang total.
Deux études cliniques dans un service de soins intensifs, retrouvent une valeur prédictive négative (VPP) très élevée pour les infections à BGN à l'admission, mais sans rapport avec l'intensité de la réponse inflammatoire. L'absence de relation avec la sévérité des infections, limite son utilité en pratique clinique [32].
5.4. Autres marqueurs
De nombreux autres marqueurs potentiels font actuellement l’objet d’études :
Les marqueurs du système de la coagulation : auraient un intérêt en tant que marqueurs pronostiques dans les sepsis sévères [34].
Triggering Receptor Expressed on Myeloid cells 1 (TREM-l) : Ce sont des récepteurs solubles, retrouvés à la surface des polynucléaires neutrophiles, et des monocytes, et dont l'expression est sujette à un rétrocontrôle positif en présence d'éléments microbiens [32].
La Lipoprotein Binding Protein (LBP): C’est une protéine de la phase aiguë de l’inflammation, impliquée dans la réponse immunitaire déclenchée par les endotoxines bactériennes. Une étude sur le dosage de la LPB dans les neutropénies fébriles, parvient à des résultats encourageants pour le diagnostic de bactériémie à BGN (Sensibilité de 100 % et Spécificité de 92%). Cependant, la cinétique d’induction et d’élimination du LBP est lente, et sans relation avec la sévérité [35].
Le Mid pro-atrial natriuretic peptide (mid pro-ANP): C’est un marqueur pronostique intéressant dans le sepsis. Il fait partie des peptides natriurétiques, marqueurs de l'insuffisance cardiaque congestive, dont le relargage est stimulé par l'étirement de la paroi de l'oreillette droite : Ces marqueurs ont été l’objet d’étude dans le choc septique, et il existe une relation entre leur élévation, la dépression des fonctions cardiaques et la survie [32, 36].
![Tableau 1: Définitions clinico-biologiques des états septiques selon Brun Buisson C [17]](https://thumb-eu.123doks.com/thumbv2/123doknet/15037409.690629/42.892.106.791.437.1035/tableau-définitions-clinico-biologiques-états-septiques-brun-buisson.webp)
![Tableau 2: Système PIRO (prédisposition, infection, réponse et dysfonction d’organe) pour le classement du sepsis (Levy et al) [24]](https://thumb-eu.123doks.com/thumbv2/123doknet/15037409.690629/44.892.46.839.168.985/tableau-système-prédisposition-infection-réponse-dysfonction-organe-classement.webp)
![Figure 1: Structure en 3D du pentamère de laC-réactive protéine [43].](https://thumb-eu.123doks.com/thumbv2/123doknet/15037409.690629/53.892.252.651.641.982/figure-structure-d-pentamère-lac-réactive-protéine.webp)
![Figure 2: Contrôle de la réponse inflammatoire et induction de la synthèse des protéines de la phase aiguë [46]](https://thumb-eu.123doks.com/thumbv2/123doknet/15037409.690629/54.892.302.577.573.919/figure-contrôle-réponse-inflammatoire-induction-synthèse-protéines-aiguë.webp)
![Figure 3: Représentation schématique de la procalcitonine [52].](https://thumb-eu.123doks.com/thumbv2/123doknet/15037409.690629/56.892.127.786.125.457/figure-représentation-schématique-procalcitonine.webp)
![Figure 5: Profil cinétique de différents biomarqueurs d’infection bactérienne [56].](https://thumb-eu.123doks.com/thumbv2/123doknet/15037409.690629/57.892.112.782.617.993/figure-profil-cinétique-biomarqueurs-infection-bactérienne.webp)
![Tableau 3: Principales utilisations d’un biomarqueur [54].](https://thumb-eu.123doks.com/thumbv2/123doknet/15037409.690629/58.892.100.828.248.996/tableau-principales-utilisations-d-un-biomarqueur.webp)
![Tableau 4: Tableau de contingence des effectifs selon les résultats du test étudié et du test de référence [63]](https://thumb-eu.123doks.com/thumbv2/123doknet/15037409.690629/61.892.107.792.416.576/tableau-tableau-contingence-effectifs-résultats-test-étudié-référence.webp)