31
UNIVERSITE MOHAMMED V DE RABAT FACULTE DE MEDECINE ET DE PHARMACIE - RABAT
DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI
2003 – 2013 : Professeur Najia HAJJAJ - HASSOUNI
ADMINISTRATION :
Doyen : Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines
Professeur Mohammed AHALLAT
Vice Doyen chargé de la Recherche et de la Coopération
Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie
Professeur Jamal TAOUFIK
Secrétaire Général : Mr. El Hassane AHALLAT
1- ENSEIGNANTS-CHERCHEURS MEDECINS
ET
PHARMACIENS
PROFESSEURS : Mai et Octobre 1981
Pr. MAAZOUZI Ahmed Wajih Chirurgie Cardio-Vasculaire
Pr. TAOBANE Hamid* Chirurgie Thoracique
Mai et Novembre 1982
Pr. BENOSMAN Abdellatif Chirurgie Thoracique
Novembre 1983
Pr. HAJJAJ Najia ép. HASSOUNI Rhumatologie
Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. SETTAF Abdellatif pathologie Chirurgicale
Novembre et Décembre 1985
Pr. BENJELLOUN Halima Cardiologie
Pr. BENSAID Younes Pathologie Chirurgicale Pr. EL ALAOUI Faris Moulay El Mostafa Neurologie
Janvier, Février et Décembre 1987
Pr. AJANA Ali Radiologie
Pr. CHAHED OUAZZANI Houria Gastro-Entérologie Pr. EL YAACOUBI Moradh Traumatologie Orthopédie Pr. ESSAID EL FEYDI Abdellah Gastro-Entérologie
Pr. LACHKAR Hassan Médecine Interne
Décembre 1988
Pr. BENHAMAMOUCH Mohamed Najib Chirurgie Pédiatrique
Pr. DAFIRI Rachida Radiologie
Pr. HERMAS Mohamed Traumatologie Orthopédie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR Pr. BOUKILI MAKHOUKHI Abdelali* Cardiologie
Pr. CHAD Bouziane Pathologie Chirurgicale Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
Janvier et Novembre 1990
Pr. CHKOFF Rachid Pathologie Chirurgicale Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. MANSOURI Fatima Anatomie-Pathologique
Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AL HAMANY Zaîtounia Anatomie-Pathologique
Pr. AZZOUZI Abderrahim Anesthésie Réanimation –Doyen de la FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie Obstétrique Pr. CHABRAOUI Layachi Biochimie et Chimie
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie – Dir. du Centre National PV
Pr. TAOUFIK Jamal Chimie thérapeutique
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale
Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. BOUJIDA Mohamed Najib Radiologie
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie Pr. CHRAIBI Chafiq Gynécologie Obstétrique
Pr. DAOUDI Rajae Ophtalmologie
Pr. DEHAYNI Mohamed* Gynécologie Obstétrique Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. FELLAT Rokaya Cardiologie
Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL AOUAD Rajae Immunologie
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie Pr. EL HASSANI My Rachid Radiologie
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HADRI Larbi* Médecine Interne
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. JELTHI Ahmed Anatomie Pathologique
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. MOUDENE Ahmed* Traumatologie- Orthopédie Inspecteur du SS
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BELAIDI Halima Neurologie
Pr. BRAHMI Rida Slimane Gynécologie Obstétrique Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. CHAMI Ilham Radiologie
Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. EL ABBADI Najia Neurochirurgie
Pr. HANINE Ahmed* Radiologie
Pr. JALIL Abdelouahed Chirurgie Générale
Pr. LAKHDAR Amina Gynécologie Obstétrique
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. CHAARI Jilali* Médecine Interne
Pr. DIMOU M’barek* Anesthésie Réanimation – Dir. HMIM Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation
Pr. EL MESNAOUI Abbes Chirurgie Générale Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie - Directeur ERSM Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. MOHAMMADI Mohamed Médecine Interne
Pr. OUADGHIRI Mohamed Traumatologie-Orthopédie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. HAIMEUR Charki* Anesthésie Réanimation
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. OUAHABI Hamid* Neurologie
Pr. TAOUFIQ Jallal Psychiatrie
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique
Novembre 1998
Pr. AFIFI RAJAA Gastro-Entérologie
Pr. BENOMAR ALI Neurologie – Doyen Abulcassis Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale
Pr. EZZAITOUNI Fatima Néphrologie
Pr. LAZRAK Khalid * Traumatologie Orthopédie
Pr. BENKIRANE Majid* Hématologie
Pr. KHATOURI ALI* Cardiologie
Pr. LABRAIMI Ahmed* Anatomie Pathologique
Janvier 2000
Pr. ABID Ahmed* Pneumophtisiologie
Pr. AIT OUMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale Pr. ECHARRAB El Mahjoub Chirurgie Générale Pr. EL FTOUH Mustapha Pneumo-phtisiologie Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. ISMAILI Hassane* Traumatologie Orthopédie Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation Pr. TACHINANTE Rajae Anesthésie-Réanimation Pr. TAZI MEZALEK Zoubida Médecine Interne
Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AIT OURHROUI Mohamed Dermatologie Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Pr. HSSAIDA Rachid* Anesthésie-Réanimation
Pr. LAHLOU Abdou Traumatologie Orthopédie
Pr. MAFTAH Mohamed* Neurochirurgie
Pr. MAHASSINI Najat Anatomie Pathologique
Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Pr. NASSIH Mohamed* Stomatologie Et Chirurgie Maxillo-Faciale
Pr. ROUIMI Abdelhadi* Neurologie
Décembre 2000
Décembre 2001
Pr. ABABOU Adil Anesthésie-Réanimation
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation
Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie Pr. EL MADHI Tarik Chirurgie-Pédiatrique Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie Pr. BERNOUSSI Zakiya Anatomie Pathologique Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique
Pr. EL HAOURI Mohamed * Dermatologie
Pr. EL MANSARI Omar* Chirurgie Générale
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. MABROUK Hfid* Traumatologie Orthopédie Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique Pr. MOUSTAGHFIR Abdelhamid* Cardiologie
Pr. NAITLHO Abdelhamid* Médecine Interne
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumophtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique
Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie Pr. BENKIRANE Ahmed* Gastro-Entérologie Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHABOUZE Samira Gynécologie Obstétrique Pr. KHARMAZ Mohamed Traumatologie Orthopédie
Pr. LEZREK Mohammed* Urologie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire Pr. OUBAAZ Abdelbarre* Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALAOUI Ahmed Essaid Microbiologie
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie
Pr. BARKAT Amina Pédiatrie
Pr. BENHALIMA Hanane Stomatologie et Chirurgie Maxillo Faciale
Pr. BENYASS Aatif Cardiologie
Pr. BERNOUSSI Abdelghani Ophtalmologie Pr. CHARIF CHEFCHAOUNI Mohamed Ophtalmologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. EL HAMZAOUI Sakina* Microbiologie
Pr. HAJJI Leila Cardiologie (mise en disponibilité)
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire Pr. LYAGOUBI Mohammed Parasitologie
Pr. NIAMANE Radouane* Rhumatologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique
Pr. ZERAIDI Najia Gynécologie Obstétrique
Décembre 2005
Pr. CHANI Mohamed Anesthésie Réanimation
Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. ESSAMRI Wafaa Gastro-entérologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation
Pr. GHADOUANE Mohammed* Urologie
Pr. HARMOUCHE Hicham Médecine Interne Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi* Chirurgie cardio vasculaire Pr. AMHAJJI Larbi* Traumatologie orthopédie
Pr. AMMAR Haddou* ORL
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed* Anesthésie réanimation Pr. BALOUCH Lhousaine* Biochimie-chimie
Pr. BENZIANE Hamid* Pharmacie clinique
Pr. BOUTIMZINE Nourdine Ophtalmologie Pr. CHARKAOUI Naoual* Pharmacie galénique Pr. EHIRCHIOU Abdelkader* Chirurgie générale
Pr. ELABSI Mohamed Chirurgie générale
Pr. EL OMARI Fatima Psychiatrie
Pr. GANA Rachid Neuro chirurgie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid* Radiothérapie
Pr. ICHOU Mohamed* Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar* Anesthésie réanimation
Pr. LOUZI Lhoussain* Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed* Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologique
Pr. MOUTAJ Redouane * Parasitologie
Pr. MRABET Mustapha* Médecine préventive santé publique et hygiène
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie
Pr. RABHI Monsef* Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine* Microbiologie
Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2007
Pr. DOUHAL ABDERRAHMAN Ophtalmologie
Décembre 2008
Pr ZOUBIR Mohamed* Anesthésie Réanimation Pr TAHIRI My El Hassan* Chirurgie Générale
Mars 2009
Pr. ABOUZAHIR Ali* Médecine interne
Pr. AGDR Aomar* Pédiatre
Pr. AIT ALI Abdelmounaim* Chirurgie Générale Pr. AIT BENHADDOU El hachmia Neurologie
Pr. AKHADDAR Ali* Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMAHZOUNE Brahim* Chirurgie Cardio-vasculaire
Pr. AMINE Bouchra Rhumatologie
Pr. ARKHA Yassir Neuro-chirurgie
Pr. AZENDOUR Hicham* Anesthésie Réanimation Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-chimie
Pr. BOUI Mohammed* Dermatologie
Pr. BOUNAIM Ahmed* Chirurgie Générale
Pr. BOUSSOUGA Mostapha* Traumatologie orthopédique Pr. CHAKOUR Mohammed * Hématologie biologique
Pr. CHTATA Hassan Toufik* Chirurgie vasculaire périphérique
Pr. DOGHMI Kamal* Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale Pr. EL OUENNASS Mostapha* Microbiologie
Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. L’KASSIMI Hachemi* Microbiologie
Pr. LAMSAOURI Jamal* Chimie Thérapeutique Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie
Pr. ZOUHAIR Said* Microbiologie
PROFESSEURS AGREGES : Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. BOUAITY Brahim* ORL
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine aéronautique
Pr. DAMI Abdellah* Biochimie chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie plastique et réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro entérologie
Pr. LAMALMI Najat Anatomie pathologique
Pr. LEZREK Mounir Ophtalmologie
Pr. MALIH Mohamed* Pédiatrie
Pr. MOSADIK Ahlam Anesthésie Réanimation
Pr. MOUJAHID Mountassir* Chirurgie générale
Pr. NAZIH Mouna* Hématologie
Pr. ZOUAIDIA Fouad Anatomie pathologique
Mai 2012
Pr. AMRANI Abdelouahed Chirurgie Pédiatrique Pr. ABOUELALAA Khalil* Anesthésie Réanimation
Pr. BELAIZI Mohamed* Psychiatrie
Pr. BENCHEBBA Driss* Traumatologie Orthopédique
Pr. DRISSI Mohamed* Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale Pr. EL KHATTABI Abdessadek* Médecine Interne Pr. EL OUAZZANI Hanane* Pneumophtisiologie Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. MEHSSANI Jamal* Psychiatrie
Pr. RAISSOUNI Maha* Cardiologie
Février 2013
Pr. AHID Samir Pharmacologie – Chimie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie
Pr. AMOUR Mourad Anesthésie Réanimation
Pr. AWAB Almahdi Anesthésie Réanimation
Pr. BELAYACHI Jihane Réanimation Médicale Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation Pr. BENCHEKROUN Laila Biochimie-Chimie
Pr. BENKIRANE Souad Hématologie
Pr. BENNANA Ahmed* Informatique Pharmaceutique
Pr. BENSEFFAJ Nadia Immunologie
Pr. BENSGHIR Mustapha* Anesthésie Réanimation
Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique
Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie
Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. ELFATEMI Nizare Neuro-Chirurgie
Pr. EL GUERROUJ Hasnae Médecine Nucléaire
Pr. EL HARTI Jaouad Chimie Thérapeutique
Pr. EL JOUDI Rachid* Toxicologie
Pr. EL KABABRI Maria Pédiatrie
Pr. EL KHANNOUSSI Basma Anatomie Pathologie
Pr. EL KHLOUFI Samir Anatomie
Pr. EL KORAICHI Alae Anesthésie Réanimation Pr. EN-NOUALI Hassane* Radiologie
Pr. ERRGUIG Laila Physiologie
Pr. FIKRI Meryim Radiologie
Pr. GHANIMI Zineb Pédiatrie
Pr. GHFIR Imade Médecine Nucléaire
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et maladies métaboliques
Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne
Pr. MEDDAH Bouchra Pharmacologie
Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie
Pr. OUBEJJA Houda Chirurgie Pédiatrique Pr. OUKABLI Mohamed* Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique
Pr. ROUIBAA Fedoua* Gastro-Entérologie
Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique
Pr. ZINE Ali* Traumatologie Orthopédie
Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-faciale
Pr. GHOUNDALE Omar* Urologie
Pr. ZYANI Mohammad* Médecine Interne
2- ENSEIGNANTS – CHERCHEURS SCIENTIFIQUES
PROFESSEURS / PRs. HABILITES
Pr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie – chimie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques
Pr. BOURJOUANE Mohamed Microbiologie
Pr. BARKYOU Malika Histologie-Embryologie
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie – chimie
Pr. DAKKA Taoufiq Physiologie
Pr. DRAOUI Mustapha Chimie Analytique
Pr. EL GUESSABI Lahcen Pharmacognosie
Pr. ETTAIB Abdelkader Zootechnie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. HAMZAOUI Laila Biophysique
Pr. HMAMOUCHI Mohamed Chimie Organique
Pr. IBRAHIMI Azeddine Biologie moléculaire Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Pr. ZELLOU Amina Chimie Organique
Mise à jour le 09/01/2015 par le Service des Ressources Humaines
A Ma CHERE MERE Nezha
A la plus douce et la plus merveilleuse de toutes les mamans. A une personne qui m’a tout donné sans compter.
Aucun hommage ne saurait transmettre à sa juste valeur ; l’amour, le dévouement et le respect que je porte pour toi.
Sans toi, je ne suis rien, mais grâce à toi je deviens médecin.
J’implore Dieu qu’il te procure santé et qu’il m’aide à te compenser tous les malheurs passés. Pour que plus jamais le chagrin ne pénètre ton cœur, car j’aurais encore besoin de ton amour. Je te dédie cette thèse qui concrétise ton rêve le plus cher et qui n’est que le fruit de tes conseils et
de tes encouragements.
Tu n’as pas cessé de me soutenir et de m’encourager, ton amour, ta générosité exemplaire et ta présence constante ont fait de moi ce que je suis aujourd’hui.
Tes prières ont été pour moi un grand soutien tout au long de mes études.
J’espère que tu trouveras dans ce modeste travail un témoignage de ma gratitude, ma profonde affection et mon profond respect.
Puisse Dieu tout puissant te protéger du mal, te procurer longue vie, santé et bonheur afin que je puisse te rendre un minimum de ce que je te dois.
Je t’aime maman…
A MON TRES CHER PERE Mustapha
A celui qui m’a aidé à découvrir le « savoir » le trésor inépuisable.
De tous les pères, tu as été le meilleur, tu as su m’entourer d’attention, m’inculquer les valeurs nobles de la vie, m’apprendre le sens du travail, de l’honnêteté et de la responsabilité.
Merci d’avoir été toujours là pour moi, un grand soutien tout au long de mes études.
Tu as été et tu seras toujours un exemple à suivre pour tes qualités humaines, ta persévérance et ton perfectionnisme.
Des mots ne pourront jamais exprimer la profondeur de mon respect, ma considération, ma reconnaissance et mon amour éternel.
Que Dieu te préserve des malheurs de la vie afin que tu demeures le flambeau illuminant mon chemin…
Ce travail est ton œuvre, toi qui m’a donné tant de choses et tu continues à le faire…sans jamais te plaindre. J'aimerais pouvoir te rendre tout l'amour et la dévotion que tu nous as offerts, mais une vie
entière n'y suffirait pas. J'espère au moins que ce mémoire y contribuera en partie…
A MES TRES CHERS FRERES Ayoub et Youssef
Je vous dédie ce travail en témoignage de mon amour et mon attachement. Puisse nos fraternels liens se pérenniser et consolider encore.
Je ne pourrais d’aucune manière exprimer ma profonde affection et mon immense gratitude pour tous les sacrifices consentis, votre aide et votre générosité extrêmes ont été pour moi une source de
courage, de confiance et de patience.
Qu’il me soit permis aujourd’hui de vous assurer ma profonde et ma grande reconnaissance. J’implore DIEU qu’il vous apporte bonheur, amour et que vos rêves se réalisent.
A mon cher mari sidi Mohammed
Au guide de ma vie. Ton amour est un don du dieu.
Aucune dédicace, aussi expressive qu’elle soit, ne saurait exprimer la profondeur de mes sentiments et l’estime que j’ai pour toi.
Dans tes yeux, j’ai toujours pu lire de la tendresse, tu es une étoile dans ma vie. Tu m’as toujours soutenu, tu es et tu resteras toujours ma source d’inspiration. Merci pour ta tendresse, ton attention, ta patience et tes encouragements; Merci pour tout. Puisse Dieu nous préserver du mal, nous combler de santé, de bonheur et nous procurer une longue
vie pour le service de Dieu….
A mon cher bébé qui n’a pas encore là
Vous avez de la chance d’assister à la thèse de ta maman Je vous aime beaucoup mon bébé
Que dieu vous protège de tous les mal et que vous amenez chez nous en plein de santé,Que dieu vous apporter le bonheur et longue vie.
A MES TRES CHERS BEAUX PARENTS Aicha et Tijani
Parce qu’il est impossible de trouver les mots qui peuvent exprimer mon amour, et ma reconnaissance pour vous.
Je vous dédie ce travail en reconnaissance de l’amour que vous m’avez offert depuis mon mariage, de tous les sacrifices que vous vous êtes imposés pour assurer notre vie de couple et notre bien-être,
de votre tolérance, et de votre bonté exceptionnelle.
Vous restez pour moi le symbole d’un amour original et d’une parenté idéale.
J’espère toujours être à la hauteur de ce que vous attendez de moi, et ne jamais vous décevoir. Puisse DIEU le tout puissant vous donner santé, bonheur et longue vie afin que je puisse un jour vous
rendre un peu de ce que vous avez fait pour nous.
A Mes beaux-frères Ismail, Fouad et sœur Chaimaa
J’ai le grand plaisir de dédier à vous ce modeste travail. Que Dieu le plus mésicordieux, vous apporte bonheur et satisfaction.
A MES tantes Souad et Fatima et oncle Ahmed,
J’espère que vous trouverez à travers ce travail l’expression de mes sentiments les plus chaleureux.
Tous mes vœux de bonheur et de santé.…
A MES GRANDS AMIS ET COLLEGUES
En souvenir des moments merveilleux que nous avons passés et aux liens solides qui nous unissent.
Un grand merci pour votre soutien, vos encouragements, votre aide. Je prie Dieu pour que notre amitié et fraternité soient éternelles…
A Monsieur le Pr MADANI Naoufal, Directeur de
thèse,
Vous avez dirigé notre travail avec enthousiasme et rigueur exceptionnel. Merci
pour vos relectures attentives et votre disponibilité. Vos conseils toujours
pertinents et votre tact en tant que maître de stage m’a appris énormément sur la
relation médecin-patient et les bonnes conduites médicales.Grace à vous nous
avons appris la modestie et l’empathie médicale.
Je vous remercie énormément de votre patience et gentillesse, sans vous ce travail
aurait été impossible.
A Monsieur le Pr ABOUQUAL Redouane, Président du Jury,
Vous nous faites l’honneur de présider notre jury de thèse. Ce travail est pour
nous un aboutissement. Veuillez trouver ici tous nos remerciements pour votre
A Madame le Pr BELAYACHI Jihane,
Vous avez été notre refuge et avez su dénouer avec nous les situations difficiles
lors de notre stage d’externat aux UMH. Ce travail est pour nous un
aboutissement .Nous vous prions de recevoir l’assurance de notre estime et de
A Madame le Pr BARKAT Amina,
Vous avez accepté de participer à notre jury de thèse, et c’est pour nous une
grande fierté. Nous vous en remercions.
A Madame le Docteur Meknassi, Dr Siham, Dr Iman, Dr
Houda, Dr Amani, merci de votre disponibilité et de votre
participation au travail.
A Monsieur le Major, merci pour ton bureau et merci pour votre participation au
travail.
Au personnel du service des UMH de l’hôpital souissi,
Nous avons passé une période pleine d’échange et de collaboration. Je vous
remercie tous.
A tous les enseignants et personnels de la faculté de médecine et de pharmacie de
Rabat,
Merci pour tous.
A tous les professionnels médicaux, paramédicaux, et autres qui ont contribué à
ma formation.
Aux Médecins, infirmiers, agents de services qui ont participé à cette étude.
A tous les patients qui m’ont été confiés au cours de ma formation, ainsi qu’à
leurs familles.
Tables des Matières
INTRODUCTION ... 1 MATERIEL ET METHODES ... 7
I. TYPE, PERIODE, ET LIEU DE L’ETUDE ... 8 1. Le type de l’étude ... 8 2. La période de l’étude ... 8 3. Le lieu de l’étude ... 8 II. LA POPULATION DE L’ETUDE ... 8 1. Critères d’inclusion ... 8 2. Critères d’exclusion ... 8 III. VARIABLES RECUEILLIES. ... 9 1. Variables concernant les patients hospitalisés ... 9 1.1. Variables socio-démographiques ... 9 1.2. Terrain sous jacent ... 9 1.3. Variables cliniques à l’admission ... 9 1.4. Paramètres évolutifs ... 10 2. Renseignements sur le ou les membres de la famille ... 10 3. Les soins apportés par la famille au patient ... 10 3.1. Soins liés à la dépendance ... 10 3.2. Soins intimes ... 11 3.3. Soins techniques ... 11 3.4. Soins techniques particuliers ... 11 4. Opinions des soignants ... 13 IV. ANALYSE STATISTIQUE ... 14
RESULTATS ... 15
1. Inclusion des patients ... 16 2. Caractéristiques des patients ... 17 2.1. Caractéristiques sociodémographiques ... 17 2.2. Terrain sous jacent ... 17 2.3. Caractéristiques cliniquesà l’admission... 19 2.4. Caractéristiques évolutives ... 22 3. Caractéristiques du ou des membres de la famille ... 24 4. Soins apportés par la famille ... 27 4.1. Soins liés à la dépendance ... 27 4.2. Soins intimes ... 28 4.3. Soins techniques ... 30 4.4. Tous soins confondus (dépendance, intimes et techniques) ... 30 4.5. Soins techniques particuliers ... 31 5. Opinions des soignants sur les soins apportés par la famille ... 32 5.1. Caractéristiques des soignants ... 32 5.2. Soins pour lesquels les soignants sont favorables. ... 33 5.3. Opinion des soignants sur les différents aspects des soins apportés par la famille ... 34 5.4. Opinions libres des soignants ... 37 II. DONNEES ANALYTIQUES ... 38
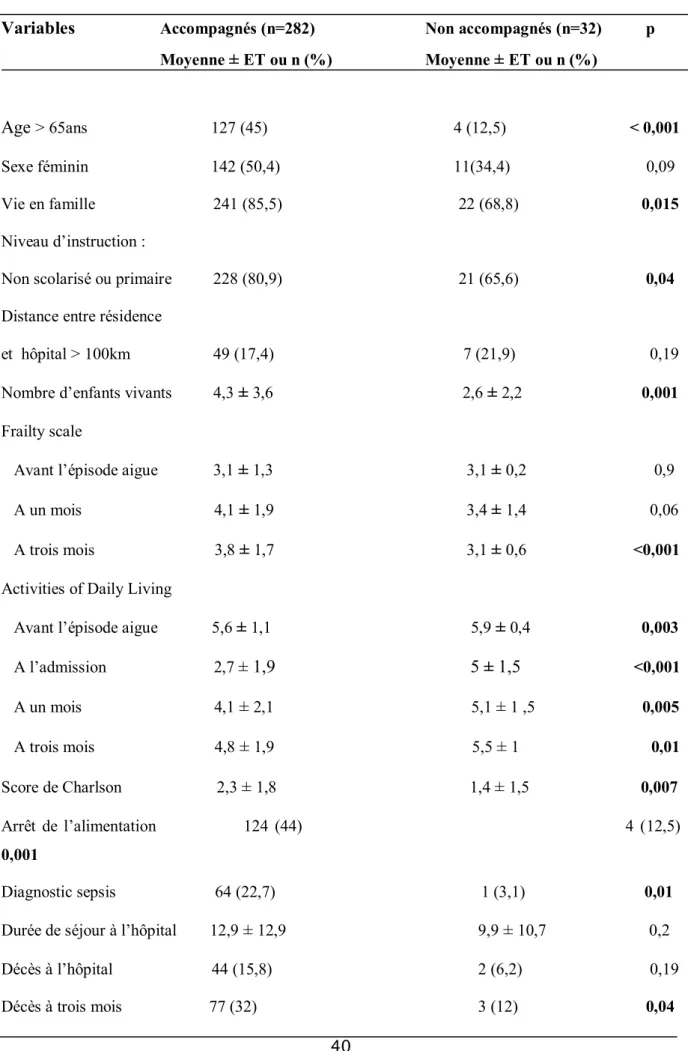
1. Comparaison des patients accompagnés et des patients non
accompagnés ... 38 2. Comparaison entre les soignants... 40
DISCUSSION ... 43
I. RESULTATS PRINCIPAUX ... 44 II. Comparaison avec les données de la littérature ... 45 III. LIMITES DE L’ETUDE ET PERSPECTIVES ... 48
CONCLUSION ... 49 RESUMES ... 51 ANNEXES ... 55 REFERENCES... 65
Liste des abréviations
UMH : Urgences Médicales Hospitalières
SCPF : Soins centrés sur le patient et la famille UMA : unités de Médecine Aiguë
ADL : Activities of Daily Living
SG: sonde gastrique
MHC : Masque à haute concentration
FS: Frailty Scale
WE: week end
DDS: durée de séjour
SDF: sans domicile fixe ET: écart-type
LISTE DES TABLEAUX
Tableau I. Les différents types de soins considérés (N=19)
Tableau II. Caractéristiques sociodémographiques des patients (N=314) Tableau III. Terrain sous-jacent (N=314)
Tableau IV. Caractéristiques cliniques à l’admission (N=314) Tableau V. Diagnostics (N=314)
Tableau VI. Caractéristiques évolutives (N=314)
Tableau VII. Caractéristiques des accompagnants des patients (N=282) Tableau VIII. Lien de parenté de l’accompagnant avec le patient (N=282) Tableau IX. Lien de parenté du deuxième accompagnant avec le patient
(N=175)
Tableau X. Soins liés à la dépendance (N=282) Tableau XI. Soins intimes (N=282)
Tableau XII. Soins techniques (N=282) Tableau XIII. Soins techniques particuliers
Tableau XIV. Caractéristiques des soignants (N=62)
Tableau XV. Soins pour lesquels les soignants sont favorables (N=62)
Tableau XVI. Opinion des soignants sur la participation des familles aux soins
(N=62)
Tableau XVII. Comparaison des patients accompagnés et des patients non
accompagnés
Tableau XVIII. Catégories des soignants et soins par la famille pour lesquels
LISTE DES FIGURES
1
2
Introduction – Concept de « Soins centrés sur le patient et la famille »
Ni l’idée ni la pratique des soins par les familles à leurs proches malades ne sont nouvelles et, avant l’avènement des hôpitaux pour d’autres personnes que les familles les plus pauvres, les patients étaient soignés chez eux de manière courante avec des visites ponctuelles du médecin 1. Actuellement, la participation de la famille aux soins des patients hospitalisés est bien connue et de plus en plus ancrée dans les hôpitaux pédiatriques où la présence des parents et leur participation aux soins fait partie intégrante de la prise en charge hospitalière de leur enfant dans le cadre de la triade Enfant/Parents/Soignants 2-4.
Cette participation de la famille aux soins a été de plus en plus étudiée dans les pays occidentaux ces deux dernières décennies chez l’adulte hospitalisé, notamment en obstétrique, en oncologie, en gériatrie, en soins palliatifs et en réanimation, où l’implication des familles dans les soins impose commecorollaire une politique beaucoup plus libre des visites 5.
Il est clairement établi que la restriction de l'accès des proches au patient adulte hospitalisé est considérée comme un inconfort par ce dernier etsource d'anxiété, de delirium et d'état de stress post traumatique 6-9. Si on interroge des patientsau décours d’une hospitalisation en réanimation, 77 % sont favorables à uneimplication de leurs proches dans les soins [10].
La restriction d’accès de la famille est également source d’aggravation des symptômes d’anxiété et de dépression souvent présents chez les proches aussi bien dans les services de réanimation que dans d’autres types d’unités comme cela a été démontré au service des Urgences Médicales Hospitalières (UMH) 10-12.
3
De plus, une libéralisation de l’accès des proches n’induit pas une augmentation du risque d’événements septiques pour le patient, ni de diminution de la qualité globale des traitements 8,10.Cette libéralisation d’accès doit néanmoins être organisée et se faire avec des modalitésadaptées en fonction de l’état du malade et de ses souhaits, en tenant comptedes besoins de la famille et des impératifs de soins 13.
Il est également démontré que les soignants trouvent aussi leur compte dans la libéralisation des visites avec une amélioration de leur satisfaction au travail attribuée à une plus grande reconnaissance de la part des familles 8.
La participation de la famille aux soins des patients hospitalisés est intégrée dans ce qui est appelé « Soins centrés sur le patient et la famille (SCPF)» ou « Patient- and family-centred care » des anglosaxons, concept qui est multidimensionnel.
Ce concept est défini comme «une approche de la planification, l'exécution et l'évaluation des soins de santé qui est fondée sur des partenariats mutuellement bénéfiques entre les soignants, les patients et les familles » 14. Il est encouragé par les sociétés savantes (adultes et pédiatriques), même en réanimation qui pourtant est un lieu où sont soignés des malades présentant des défaillances d’organes et où des soins très techniques sont délivréspar des personnels formés et entraînés 6,15. Les soins à déléguer par les familles doivent cependant être encadrés et élémentaires : alimentation, hygiène, massages, confort, soins oculaires, distractions 6,16,17. Pour les soins plus techniques (aspiration trachéale, positionnement,manipulation d’appareillages …), les recommandations sont
4
de les proposer aux proches lorsqu’ilss’inscrivent dans un programme d’éducation thérapeutique afin de garantir la sécurité du patient et de limiter les risques de tensionavec l’équipe soignante6,16.
Ainsi, les familles des patients hospitalisés, qui ont longtemps joué un rôlede spectateur passif des soins et dont la présence était tolérée voire subie par lessoignants, ne doivent plus être considérées comme des invitésmais comme des partenaires dans le processus de soins [6,13,15]. Les SCPF sont considérés comme un tabouret à trois pieds avec un pied représentant les soignants, un autre représentant le patient et le troisième la famille. Chaque pied doit être aussi important que l’autre afin d’optimiser la satisfaction des trois protagonistes et l’évolution du patient [18].
Définir la famille est important pour des SCPFréussis. La famille peut prendre de nombreuses formes et être un lien de sang, un membre de la famille élargie, ou un(e) conjoint (e). Dans certains cas, un ami ou un voisin peut être la personne qui représente le réel support pour le patient. Ainsi, la famille peut être représentée par une ou plusieurspersonnes qui sont les plus significatives en terme de soutien pendant cette période difficile [18].
L’ «Institute for Patient- and Family-Centered Care » [14] a défini quatre composantes essentielles pour les SCPF :
- La première est le respect et la dignité. Il est de la responsabilité des soignants d’écouter les patients et leurs familles, et de les accompagner dans leurs souhaits dans la mesure du possible.
- Le partage de l’information est la deuxième composante. Les soignants doivent fournir des informations objectives et non biaisées qui doivent être délivrées au niveau de compréhension du patient et
5
de la famille.A titre d’exemple, une communication efficace avec les patients et leurs familles sur les avantages attendus des médicaments prescrits et leurs effets indésirables potentielsaide à réduire la mauvaise observance thérapeutique [19].
- La troisième est la participation du patient et de la famille aux décisions et aux soins. Elle doit être encouragée et soutenue.
- Enfin, la collaborationest la dernière composante essentielle qui doit être incluseselon une base individuelle et au niveau institutionnel. The Institute for Patient- and Family-Centered Care considère que la mise en place d’un conseil consultatif de la familleavec des représentants dans les principaux comités institutionnels (tel le comité d’amélioration de la qualité) est une étape importante dans l'évolution de la culture del'institution et l'acceptation du concept des SCPF.
Le concept des SCPF, aussi bien chez les enfants que les adultes, fait maintenant partie des normes et exigences des agences internationales de réglementation de la santé qui estiment son implémentation dans les structures de soins comme fondamentale pour assurer la sécurité, la qualité et l'équité dans les soins prodigués aux patients [20-22].
Dans les pays occidentaux, même s’il est encore fréquent que les familles des patients adultes hospitalisés se sentent exclus au niveau des unités de soins [23,24], les SCPF ont été implémentés avec succès dans divers types d’unités d’hospitalisation adultes tels certains services de réanimation [25].
6
Dans les services d’urgence, les données concernant la participation de la famille aux soins des patients hospitalisés sont disponibles principalement pour les unités pédiatriques [26,27]. Il existe peu ou pas de données pour les urgences adultes et les unités de Médecine Aiguë (UMA) aussi bien dans les pays occidentaux que dans les pays à ressources limités [28,29].
Alors que dans les pays occidentaux, plusieurs modèles d’implémentation des multiples aspects des SCPF sont proposés [30-32], les objectifs de ce travail étaient de faire un état des lieux de la participation spontanée de la famille aux soins et de recueillir les opinions des soignants à ce sujet dans le service des UMH.
7
MATERIEL
ET
8
I. TYPE, PERIODE, ET LIEU DE L’ETUDE
1. Le type de l’étude :
Il s’agit d’une étude observationnelle prospective quali-quantitative.
2. La période de l’étude :
L’étude s’est étalée sur 3 mois entre mars et mai 2015.
3. Le lieu de l’étude :
L’étude s’est déroulée dans le CHU Ibn Sina de Rabat au sein du service des Urgences Médicales Hospitalières (UMH).
II. LA POPULATION DE L’ETUDE
1. Critères d’inclusion :
Ont été inclus :
- Tous les patients hospitalisés aux UMH ;
- Tous les soignants du service présents au cours de l’étude : médecins séniors, médecins juniors, étudiants de médecine en stage, personnel infirmier, agents de service.
2. Critères d’exclusion :
Ont été exclus de l’étude :
- Les patients et les soignants qui ont refusé de participer à l’étude ;
- Les patients ayant séjourné moins de 24 heures ; - Les patients avec des données manquantes.
9
III. VARIABLES RECUEILLIES.
L’intégralité des variables recueillies est représentée par la fiche d’exploitation (annexe).
1. Variables concernant les patients hospitalisés
1.1. Variables socio-démographiques
L’âge, le sexe, la situation sociale, le niveau d’instruction, l’éloignement (distance entre la ville d’origine et Rabat).
1.2. Terrain sous jacent
Existence d’une perte de l’autonomie rendant nécessaire la présence d’un accompagnant : psychose, déficit sensoriel, déficit moteur, état grabataire etc., le score de Charlson [34] (annexe),le FrailtyScale avant l’épisode pathologique aigu ayant conduit à l’hospitalisation (annexe) [33]. Ce score évalue de manière simple, pratique et claire l’état de fragilité de base des patients. Il va de 1 (patient sportif en très bonne santé) à 9 (patient moribond).
Le score ADL (Activities of Daily Living)[35] a été relevé avant l’épisode aigu et à l’admission (annexe). Le score ADL mesure l’autonomie des patients : il varie de 0 (patient complètement dépendant) à 6 (patient totalement autonome).
1.3. Variables cliniques à l’admission
Notamment :
- Les signes déficitaires et les escarres ;
- Le diagnostic. Les diagnostics ont été classés en : Sepsis, urgences cardiologiques, urgences endocriniennes et métaboliques, urgences respiratoires, urgences
neuro-10
psychiatriques, urgences hématologiques et maladies de systèmes, et autres diagnostics.
1.4. Paramètres évolutifs
- Durée de séjour aux UMH. - Durée de séjour hospitalière. - Mortalité aux UMH et hospitalière - Evolutions à un et trois mois
2. Renseignements sur le ou les membres de la famille
1. Nécessité ou non de sa présence, nombre d’accompagnants par patient, sexe des accompagnants ;
2. Présence régulière (quotidienne) ou non de l’accompagnant, présence continue ou non (matin, après-midi et soir), accompagnant passant la nuit ou non avec le patient, lien de parenté ;
3. Moyens de subsistance, notamment renseignements sur le couchage.
3. Les soins apportés par la famille au patient
Les types de soins considérés sont les suivants (tableau I) :
3.1. Soins liés à la dépendance
Sept types de soins liés à la dépendance ont été considérés.
Ce sont : Soutien à la marche, accompagnement en fauteuil roulant, aide aux changements de position, installation au lit et au fauteuil, accompagnement au lavabo, aide pour manger et boire, et aide pour l’habillage/déshabillage.
11
3.2. Soins intimes
Six types de soins intimes ont été considérés.
Ce sont : Mettre et retirer le bassin, recueillir les urines pour la diurèse ou pour un ECBU, changer les couches, accompagnement aux toilettes, toilette intime, massage/friction.
3.3. Soins techniques
Pour ce type de soins, les familles des patients ont été éduquées. Trois types de soins techniques ont été considérés.
Ce sont : Prise de la température en axillaire, mis en place/retrait des lunettes à O2 ou du masque à haute concentration, administration de médicaments per os.
3.4. Soins techniques particuliers
Pour ce type de soins, les familles des patients ont été éduquées.Trois types de soins techniques particuliers ont été considérés.
Ce sont : Administration du gavage par la sonde gastrique (SG), vérification de la position de la SG et soins d’escarres.
12
Tableau I. Les différents types de soins considérés (N=19)
Types de soins
Soins lié à la dépendance (7) :
Soutien à la marche Accompagnement en fauteuil roulant Aide au changement de position
Installation au lit et au fauteuil
Accompagnement au lavabo Faire manger ou donner à boire Aide à l’habillage/déshabillage
Soins intimes (6) :
Mettre ou retirer le bassin Recueillir les urines (diurèse, ECBU)
Changer les couches
Accompagnement aux toilettes Massage/friction
Toilette intime
Soins techniques (3) :
Prise de la température axillaire
Mettre ou retirer les lunettes à 02 ou le MHC*
Donner des médicaments per os
Soins techniques particuliers (3) :
Administration de gavage
Vérification de la position de la SG*
Soins des escarres *MHC : Masque à haute concentration ; SG : Sonde gastrique.
13
4. Opinions des soignants
L’opinion des soignants a été évaluée par un questionnaire relevant les items suivants (annexe) :
- Information concernant le soignant : âge, sexe, ancienneté, fonction. Un médecin était considéré comme sénior s’il avait plus de deux années de pratique aux urgences, et comme junior dans le cas contraire ;
- Soins pour lesquels le soignant est favorable pour qu’ils soient effectués par un membre de la famille, et ce dans les conditions actuels de travail aux UMH ;
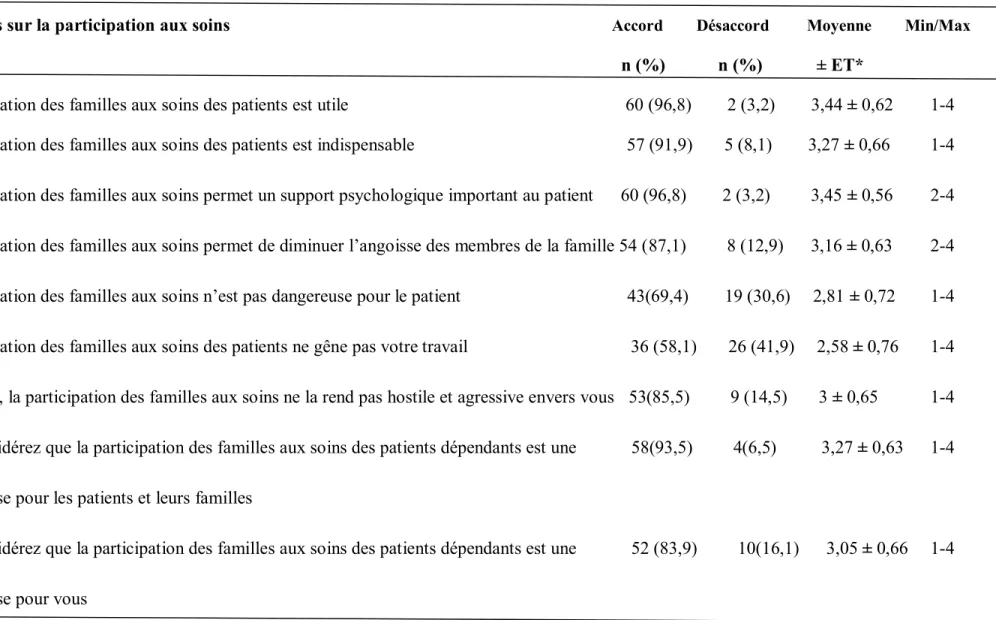
- Opinions basées sur une échelle de Likert à quatre points concernant neuf aspects de la participation des familles aux soins dans les conditions actuels de travail aux UMH et pour les patients dépendants : Complètement en désaccord – En désaccord – D’accord – Complètement d’accord, avec un score minimal pour chaque aspect égal à 1 (complètement en désaccord) et un score maximal égal à 4 (complètement d’accord). Pour simplifier la présentation des résultats, « Complètement en désaccord » et « En désaccord » ont été présentés comme « Désaccord », et « Complètement d’accord » et « D’accord » ont été présentés comme « Accord ».
- Opinion libre avec les remarques personnelles sur la participation des familles aux soins.
14
IV. ANALYSE STATISTIQUE
Les variables quantitatives ont été exprimées en médiane avec quartiles ou en moyenne ± écart type, et les variables qualitatives en pourcentage.
Le test de student et le chi 2 ou le test exact de Fisher ont été utilisés respectivement pour la comparaison univariée des variables quantitatives et des variables qualitatives.
15
16
I. ANALYSE descriptive
1. Inclusion des patients
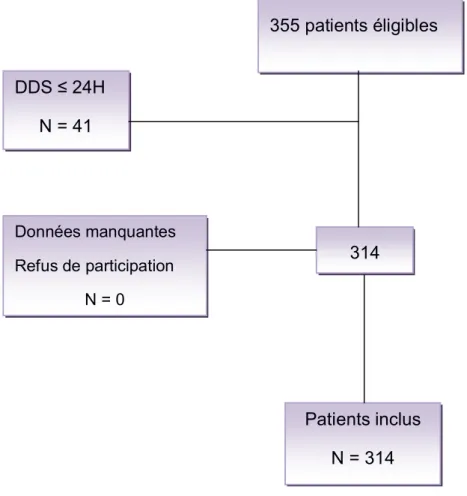
Durant la période d’étude, les données de 355 patients ont été relevées dont 41 avaient séjourné moins de 24 heures et deux avaient des données manquantes.
314 patients ont été analysés (figure 1).
Figure 1 : Flow shart (inclusion des patients)
355 patients éligibles DDS ≤ 24H N = 41 314 Données manquantes Refus de participation N = 0 Patients inclus N = 314
17
2. Caractéristiques des patients
2.1. Caractéristiques sociodémographiques (tableau II)
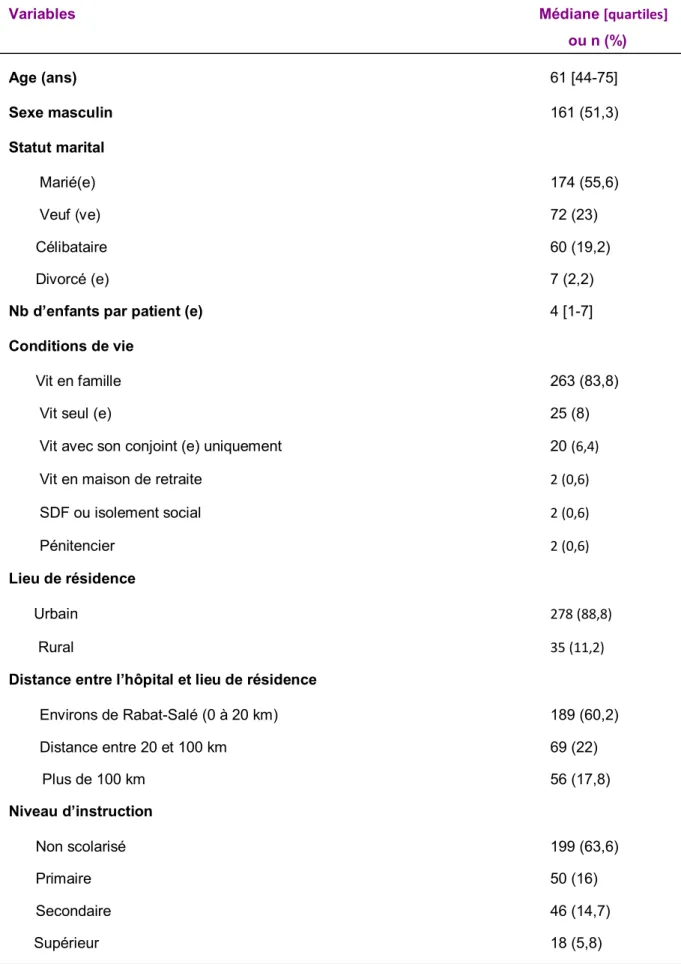
La médiane d’âge était de 61 44-75 ans avec 41,7 % des patients âgés de plus de 65 ans. Le sexe masculin était représenté dans 51,3% des cas. Les patients étaient mariés dans 55,6 % et veufs (ves) dans 23 % des cas. Le nombre d’enfants par patient était de 4 1-7. Les patients vivaient en famille dans 83,8%, uniquement avec leur conjoint (e) ou seuls dans 14,4% des cas. Ils habitaient les villes dans 88,8 % des cas et étaient éloignés de l’hôpital de 100 km et plus dans 17,8 % des cas. L’absence de tout niveau d’instruction (analphabétisme) était notée dans 63,6 % des cas.
2.2. Terrain sous jacent (tableau III)
Le FrailtyScale avant l’admission était à 3 2-3 et le score de Charlson à 2 2-3.
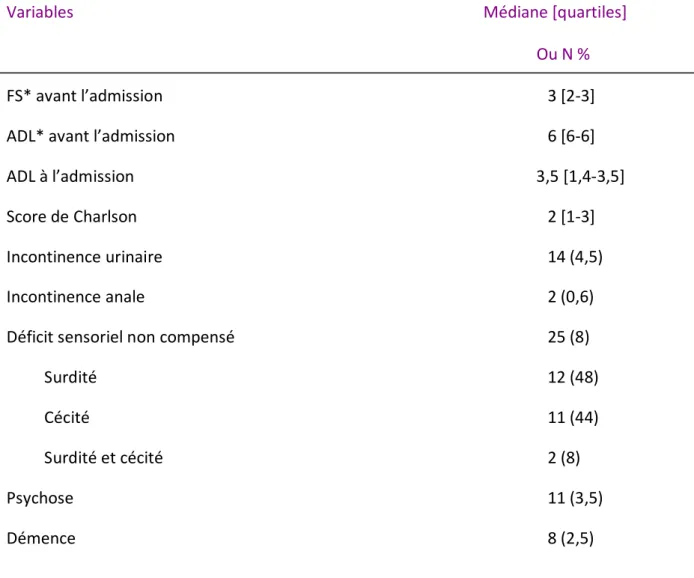
L’ADL était à 6 6-6avant l’épisode aigu et à 3,5 1,4-3,5 à l’admission. La perte totale ou partielle de l’autonomie avec nécessité de la présence d’un accompagnant était retrouvée chez 264 patients (84,1 % des cas). On notait des antécédents de psychose chez 11 patients (3,5 % des cas) et de démence chez 8 patients (2,5 % des cas).
18
Tableau II. Caractéristiques sociodémographiques des patients (N=314)
Variables Médiane [quartiles]
ou n (%) Age (ans) 61 [44-75] Sexe masculin 161 (51,3) Statut marital Marié(e) 174 (55,6) Veuf (ve) 72 (23) Célibataire 60 (19,2) Divorcé (e) 7 (2,2)
Nb d’enfants par patient (e) 4 [1-7]
Conditions de vie
Vit en famille 263 (83,8)
Vit seul (e) 25 (8)
Vit avec son conjoint (e) uniquement 20 (6,4)
Vit en maison de retraite 2 (0,6)
SDF ou isolement social 2 (0,6)
Pénitencier 2 (0,6)
Lieu de résidence
Urbain 278 (88,8)
Rural 35 (11,2)
Distance entre l’hôpital et lieu de résidence
Environs de Rabat-Salé (0 à 20 km) 189 (60,2) Distance entre 20 et 100 km 69 (22) Plus de 100 km 56 (17,8) Niveau d’instruction Non scolarisé 199 (63,6) Primaire 50 (16) Secondaire 46 (14,7) Supérieur 18 (5,8)
19
Tableau III. Terrain sous-jacent (N=314)
Variables Médiane [quartiles] Ou N %
FS* avant l’admission 3 [2-3]
ADL* avant l’admission 6 [6-6]
ADL à l’admission 3,5 [1,4-3,5]
Score de Charlson 2 [1-3]
Incontinence urinaire 14 (4,5)
Incontinence anale 2 (0,6)
Déficit sensoriel non compensé 25 (8)
Surdité 12 (48)
Cécité 11 (44)
Surdité et cécité 2 (8)
Psychose 11 (3,5)
Démence 8 (2,5)
20
Caractéristiques cliniques à l’admission
Les patients étaient admis le week-end ou un jour férié dans 26,8 % des cas. Une modification du statut mental (confusion, troubles de vigilance et/ou de la conscience) était retrouvée dans 20,7 % et un arrêt partiel ou total de l’alimentation dans 40,8 % des cas. Le délai médian entre l’arrêt de l’alimentation et l’admission était de 4 3-7 jours. Des signes déficitaires (hémiplégie, paraplégie) étaient notés dans 5,4 % des cas. Les patients présentaient au moins une escarre dans 7,3 % des cas avec une médiane de 2 1-4 escarres par patient (tableau IV).
Les diagnostics étaient dominés par les urgences cardiologiques et le sepsis, respectivement retrouvés dans 36,4 et 20,7 (tableau V).
21
Tableau IV. Caractéristiques cliniques à l’admission (N=314)
Variables n (%)
Admission aux UMH WE* ou jour férié 84 (26,8)
Modification du statut mental 65 (20,7)
Arrêt d’alimentation 128 (40,8)
Signes déficitaires 17 (5,4) Hémiplégie 13 (76,5)
Paraplégie 4 (23,5)
Présence d’escarres 23 (7,3) Toutes les escarres en stade I 10 (43,5) Au moins une escarre en stade II 11 (47,8) Au moins une escarre stade III 2 (8,7)
22
Tableau V. Diagnostics (N=314)
Diagnostics n(%)
Urgences cardiologiques 114 (36,4)
Sepsis 65 (20,8)
Urgences hématologiques, maladies de système 39 (12,5) Urgences endocriniennes ou métaboliques 32 (10,2)
Urgences neuro-psychiatriques 27 (8,6)
Urgences respiratoires 22 (7)
Autres 14 (4,5)
2.3. Caractéristiques évolutives (tableau VI)
Pour l’ensemble des patients (N=314), la durée de séjour (DDS) aux UMH était de 7 4-11 jours et la DDS hospitalière était de 9 6-14 jours.
La mortalité aux UMH était de 11,8 % (n=37) et la mortalité hospitalière était de 14,8 % (n=46).
Chez les survivants, le score ADL était respectivement à 4,5 3,5-6 et à 6 3,5-6 à 1 et 3 mois après la sortie des UMH. Le Frailty scale était à 3 3-4 à 1 et à 3 mois après la sortie.
23
Tableau VI. Caractéristiques évolutives (N=314)
Variables Médiane [quartiles]
Ou n(%) DDS* aux UMH 7 [4-11] DDS hospitalière 9 [6-14] Décès aux UMH 37 (11,8) Décès à l’hôpital 46 (14,8) ADL* à un mois 4,5 [3,5-6]
ADL* trois mois 6 [3,5-6]
FS* à un mois 3 [3-4]
FS* à trois mois 3 [3-4]
*DDS :durée de séjour ; ADL : Acitivities of Daily Living ; FS : frailty scale.
24
3. Caractéristiques du ou des membres de la famille
En dehors des horaires de visites, un seul membre de la famille était autorisé à rester avec le patient en même temps. Cette consigne n’était cependant pas toujours respectée. Les membres de la famille se relevaient selon leurs disponibilités. Au moins un membre était présent chez 282 patients (89,8 % des patients) alors qu’on jugeait sa présence nécessaire chez 264 patients seulement. Ainsi, sur les 282 patients pour lesquels au moins un membre de la famille était présent, 18 (6,4 %) étaient considérés comme n’ayant pas besoin d’une assistance familiale.
Chez 12 patients, aucun membre de la famille ne les accompagnait au cours de leur hospitalisation alors que leur présence était jugée nécessaire. Trois parmi eux étaient sans domicile fixe et/ou en isolement social.
Tout au long de l’hospitalisation, 107 patients (37,9 %) étaient accompagnés par un seul membre de la famille et 118 (41,8 %) étaient accompagnés par deux membres de la famille (qui se relayaient).Cent soixante quinze (62,1 %) patients avaient plus d’un accompagnant. Le nombre total des membres de la famille pour les 282 patients était de 520 dont 64,6 % étaient de sexe féminin.
Les membres de la famille étaient présents de manière régulière (quotidiennement) chez 80,1 % des patients, de manière continue (matin, après-midi et soir) dans 69,9 des cas et passait la nuit avec le patient dans 70,9 % des cas (200/282). Un membre de la famille passait régulièrement (quotidiennement) la nuit avec son parent hospitalisé dans 63,5 % des cas (179/282). Il n’y a pas de lit prévu pour le membre de la famille qui passe la nuit à l’hôpital : il dormait assis sur une chaise, sur des couvertures par terre
25
ou sur un lit d’hospitalisation vide et disponible à côté de son parent hospitalisé, cette dernière opportunité étant rarement retrouvée (tableau VII).
Tableau VII. Caractéristiques des accompagnants des patients (N=282) Tableau VII. Caractéristiques des accompagnants des patients (N=282)
Caractéristiques des accompagnants n (%)
Nombre d’accompagnants par patient
1 107 (37,9)
2 118 (41,8)
3 54 (19,1)
4 2 (0,7)
7 1 (0,4)
Présence régulière d’un accompagnant 226 (80,1)
Présence continu d’un accompagnant 197 (69,9)
Présence uniquement le matin 9 (3,2)
Présence uniquement l’après-midi 4 (1,4)
Présence uniquement le soir 3 (1,1)
L’accompagnant :
Passe la nuit avec le patient 200 (70,9)
Passe la nuit chez lui 74 (26,2)
Passe la nuit chez un membre de famille 4 (1,4)
Passe la nuit dans la rue 3 (1,1)
26
Le membre de la famille, pour les patients qui avaient un seul accompagnant et le membre de la famille le plus souvent présent pour les patients qui avaient plus d’un accompagnant, était la fille, le fils ou le conjoint dans 69,5 % et un autre membre de la famille dans 23,8 % des cas. Chez 19 patients (6,7 % des cas), l’accompagnant n’avait aucun lien de parenté avec le patient : il s’agissait principalement soit de l’accompagnant du patient hospitalisé à côté soit d’un (e) ami (e) (tableau VIII). Le lien de parenté du deuxième accompagnant du patient (lorsqu’il existe) est représenté dans le tableau IX.
Tableau VIII. Lien de parenté de l’accompagnant avec le patient (N=282)
(L’accompagnant le plus souvent présent en cas de plus d’un accompagnant) Variables (n) % Fille 102 (36,2) Fils 35 (12,4) Conjoint(e) 51 (18,1) Autre membre 66 (23,4)
27
Tableau IX. Lien de parenté du deuxième accompagnant avec le patient
(N=175)
(L’accompagnant le plus souvent présent en cas de plus de deux accompagnants) Variables (n) % Fille 65 (37,4) Fils 37 (21,3) Conjoint(e) 8 (4,6) Autre membre 52 (29,9)
Sans lien de parenté 12 (6,9)
Non précisé 1 (0,6)
4. Soins apportés par la famille
4.1. Soins liés à la dépendance (tableau X)
Sur les sept types de soins liés à la dépendance considérés, la médiane du nombre de soins effectués par la famille et par patient était de 4 3-6 soit 57,1 42,9-85,7 %. Les soins les plus fréquemment réalisés par le membre de la famille le plus souvent présent étaient l’aide à l’habillage/déshabillage (86,9 %) et l’aide pour l’alimentation (79,4%).
Aucun soin lié à la dépendance n’a été réalisé par la famille des 18 patients pour lesquels la présence d’un accompagnant n’était pas jugée nécessaire.
28
Tableau X. Soins liés à la dépendance (N=282)
Types de soins (n) %
Soutien pour l’habillement 245 (86,9)
Faire manger ou donner à boire 224 (79,4)
Aide au changement de position 194 (68,8)
Installation du patient au lit ou au fauteuil 169 (59,9)
Soutien à la marche 156 (55,3)
Accompagnement en fauteuil roulant 118 (41,8)
Accompagnement au lavabo 46 (16,3)
Aucun soin 18 (6,4)
Au moins un type de soin 264 (93,6)
Au moins quatre types de soins 173 (61,3)
4.2. Soins intimes (tableau XI)
Sur les six soins intimes considérés, la médiane du nombre de soins effectués par la famille et par patient était de 3 2-4 soit 5033,3-66,7 %.
Les soins les plus fréquemment réalisés par le membre de la famille le plus souvent présent étaient l’accompagnement aux toilettes (53,9 %) et le changement des couches (50,4 %).
29
Aucun soin intime n’a été réalisé par la famille de 20 patients dont les 18 pour lesquels la présence d’un accompagnant n’était pas jugée nécessaire.
Tableau XI. Soins intimes (N=282)
Types de soins (n) %
Accompagnement aux toilettes 152 (53,9)
Changement des couches 142 (50,4)
Massage ou friction 141 (50)
Toilette intime 125 (44,3)
Recueillir les urines pour la diurèse ou ECBU 102 (36,2)
Mettre ou retirer le bassin 41 (14,5)
Aucun soin 20 (7,1)
Au moins un type de soin 262 (92,9)
30
4.3. Soins techniques (tableau XII)
Sur les trois soins techniques considérés, la médiane du nombre de soins effectués par la famille et par patient était de 10-1 soit 33,30-33,3%. Les soins les plus fréquemment réalisés étaient l’aide à prendre les médicaments per os (52,8 %) et le fait de mettre et/ou d’enlever les lunettes à oxygène ou le masque à oxygène à haute concentration (26,2 %).
Tableau XII. Soins techniques (N=282)
Types de soins n (%)
Donner des médicaments per os 149 (52,8)
Mettre ou retirer les lunettes à 02 ou le MHC* 74 (26,2)
Prise de la température axillaire 7 (2,5)
*MHC : Masque à haute concentration
4.4. Tous soins confondus (dépendance, intimes et techniques)
Sur les 282 patients accompagnés, au moins un élément de chacun des trois types de soins (dépendance, intimes et techniques) a été réalisé par la famille dans 69,5 % des cas. Aucun soin n’a été réalisé par la famille des 18 patients pour lesquels la présence d’un accompagnant n’était pas considérée comme nécessaire.
Sur les 16 soins considérés (sept liés à la dépendance, six soins intimes et trois soins techniques), la médiane du nombre de soins effectués par la famille et par patient était de 8 6-10 soit 37,5-62,5 %.