Composantes nutritionnelles en lien avec le diabète associé à la fibrose kystique
Texte intégral
Figure
![Figure 1 : Illustration de la protéine CFTR (tirée du site internet CFTR.INFO) [27]](https://thumb-eu.123doks.com/thumbv2/123doknet/1962282.152/18.918.233.689.118.411/figure-illustration-proteine-cftr-tiree-internet-cftr-info.webp)
![Tableau 1 : Classification du CFTR [28]](https://thumb-eu.123doks.com/thumbv2/123doknet/1962282.152/19.918.111.804.158.691/tableau-classification-du-cftr.webp)
![Tableau 2 : Classification de l'atteinte pulmonaire selon le VEMS [4]](https://thumb-eu.123doks.com/thumbv2/123doknet/1962282.152/21.918.104.812.726.885/tableau-classification-atteinte-pulmonaire-vems.webp)
![Tableau 3 : Morbidités de la FK et leur prévalence [4, 32, 35]](https://thumb-eu.123doks.com/thumbv2/123doknet/1962282.152/23.918.116.807.156.381/tableau-morbidites-fk-prevalence.webp)
Documents relatifs
Le diabète de type 2 survient soit lorsque le corps ne produit pas suffisamment d'insuline (une hormone sécrétée par le pancréas qui régule le taux de glucose), soit parce que
Cette enzyme lui permet d'hydrolyser le saccharose en glucose et fructose, deux glucides simples qu’elle peut ensuite
Document 3 : Prévalence du diabète de type 2 dans trois populations adultes : population nord- américaine voisine (= Non Pimas), Indiens Pimas métis de première
Par contre, on observe l’effet inverse pour les cellules β : des concentrations croissantes en GABA entraînent une augmentation de leur pourcentage avec un taux de 12% pour
Document 4 : Comparaison de la fixation du GLP-1 et de l’exénatide sur le récepteur du GLP-1 Des cellules bêta du pancréas exprimant le récepteur du GLP-1 sont placées en
Les enzymes présentent donc une double spécificité : spécificité liée au substrat en relation avec le site de reconnaissance et spécificité d’action en relation avec le
Les enzymes présentent donc une double spécificité : spécificité liée au substrat en relation avec le site de reconnaissance et spécificité d’action en relation avec le
Dans le cadre de la valorisation des plantes condimentaires cultivées et spontanées de l’Ouest Algérien, des huiles essentielles et des extraits brutes phénoliques de


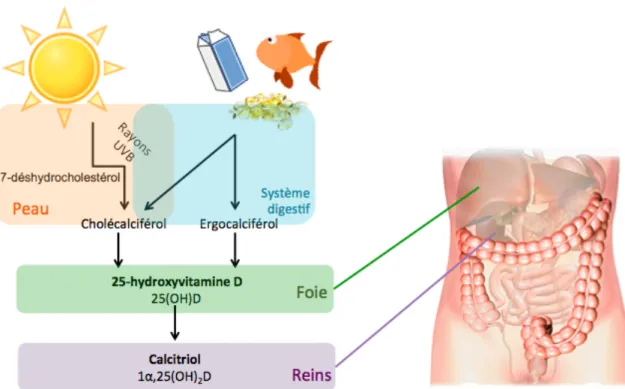
![Tableau 6 : Différences entre la vitamine D 2 et D 3 [14, 67] Vitamine D 2 Vitamine D 3 Sources • Aliments de source végétale • Aliments supplémentés • Production endogène cutanée • Aliments de source animale Transport dans la](https://thumb-eu.123doks.com/thumbv2/123doknet/1962282.152/38.918.110.813.153.637/differences-vitamine-vegetale-aliments-supplementes-production-endogene-transport.webp)

