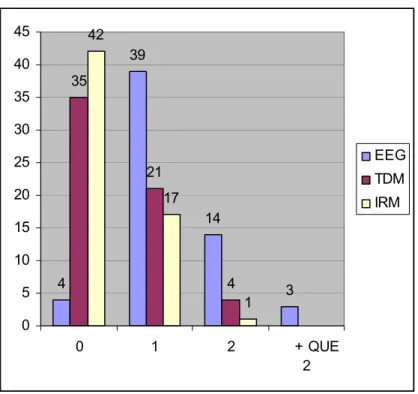
Cout de l'épilepsie dans la ville de Marrakech et sa région
Texte intégral
Figure




Documents relatifs
La prochaine figure montre comment les frais de transport du 3 février ont été comptabilisés dans le journal des achats dans un système d’inventaire permanent... © SOFAD COÛT
Le coût complet de chaque produit est obtenu en incorporant toutes les charges (directes et indirectes) : il dépend du mode de répartition des charges indirectes
Le coût de production calculé par certains Centres de Gestion, est le plus souvent un coût de revient, hors charges sup- plétives (rémunération des capitaux propres et de la
Si l'on y ajoute l'ensemble des indemnités (100 milliards) et dépenses pour l'emploi (123 milliards) on obtient une estimation globale du coût du chômage de l'ordre de 400
D'après les rapports officiels bolchévistes, le gouvernement de Moscou disposait, le 15 no- vembre 1921, de 114.500.000 roubles or. Il faut déduire de cette somme environ 10 %, les
Ses effets sont dévastateurs, mais ils le sont un peu moins en France que dans la plupart des autres pays, grâce aux « amortisseurs » que constituent nos acquis : protection
Cette année, le propriétaire estime la production de chaque arbre à 50 kg.. Quelle masse de fruits produira le
Avec Python le code suivant permet de mettre en évidence les différents coûts, le graphique illustre le coût total et la lecture du coût marginal.. Saisir le code suivant et