ﺎﻨﺘﻤﻠﻋ ﺎﻣ ﻻﺇ ﺎﻨﻟ ﻢﻠﻋ ﻻ ﻚﻧﺎﺤﺒﺳ
ﻢﻴﻜﳊﺍ ﻢﻴﻠﻌﻟﺍ ﺖﻧﺃ ﻚﻧﺇ
ﺔﻳﻵﺍ :ﺓﺮﻘﺒﻟﺍ ﺓﺭﻮﺳ
31
DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ
1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK
1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI
1997 – 2003 : Professeur Abdelmajid BELMAHI
2003 – 2013 : Professeur Najia HAJJAJ - HASSOUNI
ADMINISTRATION :
Doyen : Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines
Professeur Mohammed AHALLAT
Vice Doyen chargé de la Recherche et de la Coopération
Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie
Professeur Jamal TAOUFIK
Secrétaire Général : Mr.Mohammed KARRA
1- ENSEIGNANTS-CHERCHEURS MEDECINS ET PHARMACIENS PROFESSEURS : Mai et Octobre 1981
Pr. MAAZOUZI Ahmed Wajih Chirurgie Cardio-Vasculaire
Pr. TAOBANE Hamid* Chirurgie Thoracique
Mai et Novembre 1982
Pr. BENOSMAN Abdellatif Chirurgie Thoracique
Novembre 1983
Pr. HAJJAJ Najia ép. HASSOUNI Rhumatologie
Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale
Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1988
Pr. BENHAMAMOUCH Mohamed Najib Chirurgie Pédiatrique
Pr. DAFIRI Rachida Radiologie
Pr. HERMAS Mohamed Traumatologie Orthopédie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR
Pr. BOUKILI MAKHOUKHI Abdelali* Cardiologie
Pr. CHAD Bouziane Pathologie Chirurgicale
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
Janvier et Novembre 1990
Pr. CHKOFF Rachid Pathologie Chirurgicale
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. MANSOURI Fatima Anatomie-Pathologique
Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AL HAMANY Zaîtounia Anatomie-Pathologique
Pr. AZZOUZI Abderrahim Anesthésie Réanimation –Doyen de la FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale
Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie Obstétrique
Pr. CHABRAOUI Layachi Biochimie et Chimie
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie – Dir. du Centre National PV
Pr. TAOUFIK Jamal Chimie thérapeutique
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale
Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. BOUJIDA Mohamed Najib Radiologie
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques
Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL AOUAD Rajae Immunologie
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie
Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale- Directeur CHIS
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HADRI Larbi* Médecine Interne
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. JELTHI Ahmed Anatomie Pathologique
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. MOUDENE Ahmed* Traumatologie- Orthopédie Inspecteur du SS
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BELAIDI Halima Neurologie
Pr. BRAHMI Rida Slimane Gynécologie Obstétrique
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique
Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. CHAMI Ilham Radiologie
Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. EL ABBADI Najia Neurochirurgie
Pr. HANINE Ahmed* Radiologie
Pr. JALIL Abdelouahed Chirurgie Générale
Pr. LAKHDAR Amina Gynécologie Obstétrique
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie
Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. MOHAMMADI Mohamed Médecine Interne
Pr. OUADGHIRI Mohamed Traumatologie-Orthopédie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique
Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. CHAOUIR Souad* Radiologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. HAIMEUR Charki* Anesthésie Réanimation
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. OUAHABI Hamid* Neurologie
Pr. TAOUFIQ Jallal Psychiatrie
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique
Novembre 1998
Pr. AFIFI RAJAA Gastro-Entérologie
Pr. BENOMAR ALI Neurologie – Doyen Abulcassis
Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale
Pr. EZZAITOUNI Fatima Néphrologie
Pr. LAZRAK Khalid * Traumatologie Orthopédie
Pr. BENKIRANE Majid* Hématologie
Pr. KHATOURI ALI* Cardiologie
Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale
Pr. EL FTOUH Mustapha Pneumo-phtisiologie
Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. ISMAILI Hassane* Traumatologie Orthopédie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation
Pr. TACHINANTE Rajae Anesthésie-Réanimation
Pr. TAZI MEZALEK Zoubida Médecine Interne
Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AIT OURHROUI Mohamed Dermatologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Pr. HSSAIDA Rachid* Anesthésie-Réanimation
Pr. LAHLOU Abdou Traumatologie Orthopédie
Pr. MAFTAH Mohamed* Neurochirurgie
Pr. MAHASSINI Najat Anatomie Pathologique
Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Pr. NASSIH Mohamed* Stomatologie Et Chirurgie Maxillo-Faciale
Pr. ROUIMI Abdelhadi* Neurologie
Décembre 2000
Pr. ZOHAIR ABDELAH* ORL
Décembre 2001
Pr. ABABOU Adil Anesthésie-Réanimation
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique
Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique
Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique
Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie
Pr. BERNOUSSI Zakiya Anatomie Pathologique
Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique
Pr. EL HAOURI Mohamed * Dermatologie
Pr. EL MANSARI Omar* Chirurgie Générale
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. LAGHMARI Mina Ophtalmologie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique
Pr. MOUSTAGHFIR Abdelhamid* Cardiologie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique
Pr. BENBOUZID Mohammed Anas Gastro-Entérologie
Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique
Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHABOUZE Samira Gynécologie Obstétrique
Pr. KHARMAZ Mohamed Traumatologie Orthopédie
Pr. LEZREK Mohammed* Urologie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire
Pr. OUBAAZ Abdelbarre* Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique
Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALAOUI Ahmed Essaid Microbiologie
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie
Pr. BARKAT Amina Pédiatrie
Pr. BENHALIMA Hanane Stomatologie et Chirurgie Maxillo Faciale
Pr. BENYASS Aatif Cardiologie
Pr. BERNOUSSI Abdelghani Ophtalmologie
Pr. CHARIF CHEFCHAOUNI Mohamed Ophtalmologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. ZERAIDI Najia Gynécologie Obstétrique
Décembre 2005
Pr. CHANI Mohamed Anesthésie Réanimation
Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique
Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire
Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. ESSAMRI Wafaa Gastro-entérologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation
Pr. GHADOUANE Mohammed* Urologie
Pr. HARMOUCHE Hicham Médecine Interne
Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation
Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique
Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi* Chirurgie cardio vasculaire
Pr. EHIRCHIOU Abdelkader* Chirurgie générale
Pr. ELABSI Mohamed Chirurgie générale
Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. GANA Rachid Neuro chirurgie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid* Radiothérapie
Pr. ICHOU Mohamed* Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar* Anesthésie réanimation
Pr. LOUZI Lhoussain* Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed* Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologique
Pr. MOUTAJ Redouane * Parasitologie
Pr. MRABET Mustapha* Médecine préventive santé publique et hygiène
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie
Pr. RABHI Monsef* Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine* Microbiologie
Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2007
Pr. DOUHAL ABDERRAHMAN Ophtalmologie
Décembre 2008
Pr ZOUBIR Mohamed* Anesthésie Réanimation
Pr TAHIRI My El Hassan* Chirurgie Générale
Mars 2009
Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-chimie
Pr. BOUI Mohammed* Dermatologie
Pr. BOUNAIM Ahmed* Chirurgie Générale
Pr. BOUSSOUGA Mostapha* Traumatologie orthopédique
Pr. CHAKOUR Mohammed * Hématologie biologique
Pr. CHTATA Hassan Toufik* Chirurgie vasculaire périphérique
Pr. DOGHMI Kamal* Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale
Pr. EL OUENNASS Mostapha* Microbiologie
Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. L’KASSIMI Hachemi* Microbiologie
Pr. LAMSAOURI Jamal* Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie
Pr. ZOUHAIR Said* Microbiologie
PROFESSEURS AGREGES :
Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. BOUAITY Brahim* ORL
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine aéronautique
Pr. DAMI Abdellah* Biochimie chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie pédiatrique
Pr. MOUJAHID Mountassir* Chirurgie générale
Pr. NAZIH Mouna* Hématologie
Pr. ZOUAIDIA Fouad Anatomie pathologique
Mai 2012
Pr. AMRANI Abdelouahed Chirurgie Pédiatrique
Pr. ABOUELALAA Khalil* Anesthésie Réanimation
Pr. BELAIZI Mohamed* Psychiatrie
Pr. BENCHEBBA Driss* Traumatologie Orthopédique
Pr. DRISSI Mohamed* Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale
Pr. EL KHATTABI Abdessadek* Médecine Interne
Pr. EL OUAZZANI Hanane* Pneumophtisiologie
Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie pathologique
Pr. MEHSSANI Jamal* Psychiatrie
Pr. RAISSOUNI Maha* Cardiologie
Février 2013
Pr. AHID Samir Pharmacologie – Chimie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie
Pr. AMOUR Mourad Anesthésie Réanimation
Pr. AWAB Almahdi Anesthésie Réanimation
Pr. BELAYACHI Jihane Réanimation Médicale
Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation
Pr. BENCHEKROUN Laila Biochimie-Chimie
Pr. BENKIRANE Souad Hématologie
Pr. BENNANA Ahmed* Informatique Pharmaceutique
Pr. BENSEFFAJ Nadia Immunologie
Pr. BENSGHIR Mustapha* Anesthésie Réanimation
Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique
Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie
Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. EN-NOUALI Hassane* Radiologie
Pr. ERRGUIG Laila Physiologie
Pr. FIKRI Meryim Radiologie
Pr. GHANIMI Zineb Pédiatrie
Pr. GHFIR Imade Médecine Nucléaire
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et maladies métaboliques
Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne
Pr. MEDDAH Bouchra Pharmacologie
Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie
Pr. OUBEJJA Houda Chirurgie Pédiatrique
Pr. OUKABLI Mohamed* Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique
Pr. ROUIBAA Fedoua* Gastro-Entérologie
Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique
Pr. ZINE Ali* Traumatologie Orthopédie
Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-faciale
Pr. GHOUNDALE Omar* Urologie
Pr. ZYANI Mohammad* Médecine Interne
Pr. ALAMI OUHABI Naima Biochimie – chimie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques
Pr. BOURJOUANE Mohamed Microbiologie
Pr. BARKYOU Malika Histologie-Embryologie
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie – chimie
Pr. DAKKA Taoufiq Physiologie
Pr. DRAOUI Mustapha Chimie Analytique
Pr. EL GUESSABI Lahcen Pharmacognosie
Pr. ETTAIB Abdelkader Zootechnie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. HAMZAOUI Laila Biophysique
Pr. HMAMOUCHI Mohamed Chimie Organique
Pr. IBRAHIMI Azeddine Biologie moléculaire
Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Pr. ZELLOU Amina Chimie Organique
Mise à jour le 09/01/2015 par le
A la mémoire de mon père
Avec lequel je n’aurais pas le plaisir de partager cet événement,
mais qui est et qui demeurera dans mon cœur et à jamais
J’espère que je serai à la hauteur des valeurs que tu as semées en nous.
Repose en paix, papa chéri et qu’Allah t’accorde
son paradis éternel. Amen!
A Maman,
Pour ton sacrifice, ta présence, ta confiance en moi et ton soutien
permanent sur tous les plans durant toutes ces années.
A mes très chères sœurs Fatima, Jamila,
Ghizlane, Kawtar et Khadija
En témoignage de mon attachement profond, sincère, et sans égale.
Je vous dédie ca travail avec tous mes vœux de bonheur, de réussite
aussi bien dans la vie personnelle que professionnelle et de bonne santé.
A mon cher mari Jamal CHERB
Pour ton amour et ta patience, toi qui as toujours été là pour me
rassurer dans mes moments de doute.
Pour ta joie de vivre, tes éclats de rire ; merci
pour les quelques lettres tapées de ta petite main pour m’aider
Je t’aime mon bébé et je te souhaite tout le bonheur du monde.
A mes grands-parents, vous qui avez toujours été bienveillants à mon
égard, je vous aime.
A toute la famille CHERB
Que dieu vous préserve et vous accorde santé et prospérité.
A ma tante Samira et toute ma famille, grands et petits
Pour ta présence indéfectible dans les bons
et surtout les moments les plus difficiles
Tu es une amie et une sœur pour moi.
Merci pour ta générosité et ton soutien.
Que Dieu te procure tout le bonheur que tu mérites.
A mes amies Meryem et Hind
Nous avons partagé des souvenirs agréables
et vous avez toujours fait preuve d’une vraie amitié
Que dieu vous protège et vous procure santé et longue vie
A Dr Meryem Bizrane, Dr Fatima Zahra Merabet
et Dr Sofia Baina
A notre Maître, Président de Thèse,
Monsieur le Professeur M.EL FTOUH
Professeur de pneumo-phtisiologie
Nous vous remercions de nous avoir fait l’honneur
d’accepter la présidence de cette thèse.
Votre sérieux et vos qualités professionnelles
suscitent notre admiration.
Veuillez trouver ici le témoignage de notre
vive reconnaissance et de notre profond respect.
A notre Maître, Rapporteur de thèse
Madame le professeur L. HERRAK
Professeur de pneumo-phtisiologie
Pour votre douceur, votre compétence et votre soutien indéfectible
durant toutes les étapes de ce travail.
Pour votre aide au choix du sujet de thèse et vos efforts
inlassables que vous avez déployés pour que ce travail soit élaboré
Veuillez accepter mes sincères remerciements de même
que le témoignage de mon profond respect.
A notre Maître, Juge de thèse
Madame le Professeur L. ACHACHI
Professeur de pneumo-phtisiologie
Nous sommes très sensibles à l’honneur
que vous nous faites de juger notre thèse.
Vos qualités humaines et professionnelles jointes
à votre compétence et votre disponibilité seront pour nous
un exemple à suivre dans l’exercice de notre profession.
Veuillez accepter nos sincères remerciements.
A notre Maître, Juge de thèse
Madame le Professeur I.NASSAR
Professeur de Radiologie
Vous nous faites un grand honneur en acceptant
de juger notre travail
Nous tenons à exprimer notre profonde gratitude pour votre
bienveillance et votre modestie avec lesquelles vous nous avez accueillis.
Veuillez trouver l’expression de notre profonde reconnaissance.
INTRODUCTION...1 PARTIE THEORIQUE ...3 1. GENERALITES ...4 1.1. Définition ...4 1.2. Epidémiologie ...4 2. PHYSIOPATHOLOGIE ...6 2.1. Thrombose veineuse ...6 2.2. Conséquences hémodynamiques et respiratoires de l’EP ...7 3. ETIOPATHOGENIE ...9 3.1. Provenance du caillot ...9 3.2. Facteurs de risque ...9 4. DIAGNOSTIC POSITIF... 13 4.1. Signes cliniques ... 13 4.2. Signes physiques ... 14 4.3. Scores de prédiction clinique de l’EP ... 15 4.4. Examens complémentaires de base ... 19 4.5. Examens complémentaires décisionnels ... 23 4.6. CAT pratique ... 27 5. FORMES CLINIQUES ... 32
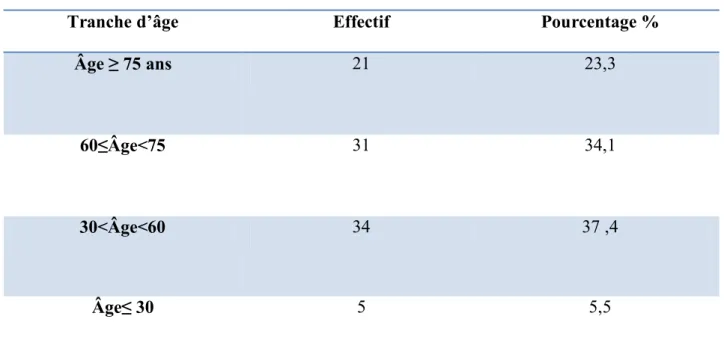
8.1. Mesures générales ... 40 8.2. Mesures de réanimation ... 40 8.3. Anticoagulation ... 41 8.4. Durée de l’anticoagulation ... 50 8.5. Thrombolyse ... 52 8.6. Traitement chirurgical ... 54 8.7. Traitement percutané dirigé ... 54 8.8. Filtre cave ... 55 9. PROPHYLAXIE ... 56
ETUDE PRATIQUE ... 63 RESULTATS ... 65
I. CARACTERISTIQUES GLOBALES DES PATIENTS ... 66 II. FACTEURS DE RISQUE THROMBOEMBOLIQUES ... 68 III. ETUDE CLINIQUE ... 70 IV. SCORE DE PROBABILITE CLINIQUE ET EP ... 74 V. DONNEES PARACLINIQUES ... 76 VI. DIAGNOSTIC ETIOLOGIQUE... 81 VII. DONNEES THERAPEUTIQUES ... 83
II. FACTEURS DE RISQUE THROMBOEMBOLIQUES ... 90 III. DIAGNOSTIC DE L’EP ... 93 IV. TRAITEMENT DE L’EP ... 100 V. EVOLUTION ... 104
CONCLUSION ... 105 ANNEXES ... 107 RESUMES ... 111 REFERENCES ... 115
ACR : Arrêt Cardiorespiratoire AOD : Anticoagulant oral direct ATCD : Antécédents
AVC : Accident vasculaire cérébral AVK : Antivitamine K
Bats : Battements
BNP : Le peptide natriurétique de type B
BPCO : BronchoPneumoptahie Chronique Obstructive CAT : Conduite à tenir
CI : Contre-indication
Dg : Diagnostic
DOD : Dilatation de l’oreillette droite DVD : Dilatation du ventricule droit DVG : Dilatation du ventricule gauche ECG : Electrocardiogramme
ELISA : Enzyme-linked Immunosorbent Assay
FC : Fréquence cardiaque FDR : Facteur de risque FR : Fréquence respiratoire
HBPM : Héparine de bas poids moléculaire HNF : Héparine non fractionnée
HTA : Hypertension artérielle
HTAP : Hypertension Artérielle Pulmonaire ICD : Insuffisance cardiaque droite
IL 8 : Interleukine 8
INR : International Normalized Ratio IRM : Imagerie par résonance magnétique ISC : Injection sous cutanée
IV : Intra-veineuse
Lp (a) : Lipoprotéine(a)
MI : Membres inferieurs
MTEV : Maladie thromboembolique veineuse MTHFR : methylene tetrahydrofolate reductase
PaO2 : Pression artérielle en oxygène PAP : Pression Artérielle Pulmonaire PEC : prise en charge
PESI : pulmonary Embolism Severity Index Rt-PA : L’activateur tissulaire du plasminogène SC : Sous-cutané
SDLR : Signes de lutte respiratoire SPC : Scores de prédiction clinique TA : Tension artérielle
TAS : Tension artérielle systolique TCA : temps de céphaline activée
TIH : Thrombopénie induite par l'héparine TVP : Thrombose veineuse profonde VCI : Veine cave inferieure
VD : Ventricule droit VG : Ventricule gauche
L’embolie pulmonaire (EP) est une pathologie fréquente et grave, elle peut avoir un caractère immédiat dramatique ou un risque évolutif important. Sa présentation clinique peut être extrêmement variable en fonction de la gravité, il en est de même pour les examens para-cliniques courants où peu de signes discriminants sont à attendre. Elle reste encore à l'heure actuelle un défi majeur en médecine, méconnaître le diagnostic est potentiellement lourd de conséquences, les erreurs par excès ne le sont pas moins puisque l’initiation d’un traitement anticoagulant expose à un risque d’accident hémorragique grave. L'intérêt de notre étude est de déterminer les aspects épidémiologiques, cliniques et évolutifs de l’EP, en précisant les facteurs de risques, le profil clinique, biologique, radiologique et l’évolution sous traitement, à travers une étude rétrospective réalisée au service de pneumologie du Centre Hospitalier Universitaire Ibn Sina de Rabat, sur une période s’étalant entre janvier 2011 et décembre 2015.
1. GENERALITES
1.1. Définition
L’embolie pulmonaire est la manifestation la plus grave de la pathologie thromboembolique veineuse. Elle est définit comme l’obstruction totale ou partielle des artères pulmonaires ou de leurs branches par des embols provenant le plus souvent de thromboses fibrino-cruoriques des veines profondes des membres inférieurs.(1)
Ces embols peuvent aussi être graisseux, gazeux, septiques ou tumoraux. L’EP et la thrombose veineuse profonde (TVP) sont deux manifestations cliniques différentes de la même maladie : la maladie thromboembolique veineuse.(2)
1.2. Epidémiologie :
Différentes études ont permis d'avoir des connaissances épidémiologiques relatives à l'EP permettant de cibler les efforts en vue d'améliorer le diagnostic, la prise en charge et la prévention de cette maladie.
L’embolie pulmonaire (EP) est une maladie fréquente dont l’incidence est de 0,6 cas pour mille habitants par an en France(3).
En effet, malgré des progrès notables, les études autoptiques montrent que l’EP reste une des premières causes de décès dans la population générale (4) , elle complique environ 30 à 40 % des TVP (5).
C’est une maladie fréquente, puisque l’incidence annuelle peut aller jusqu’à 1 % des patients âgés(6). elle s’avère fatale en l’absence de traitement dans environ 25 % des cas (7), à l’inverse, les inconvénients et le risque hémorragique lié aux anticoagulants rendent la prescription de ces traitements inacceptable si le diagnostic d’EP n’a pas été établi avec certitude.
2. PHYSIOPATHOLOGIE
2.1. Thrombose veineuse :
Les thrombus se forment généralement dans les veines profondes du MI et se propagent ensuite dans les veines proximales.
Environ 79% des patients qui présentent une embolie pulmonaire ont la preuve de la thrombose veineuse profonde dans les jambes (8).
Trois facteurs interviennent dans la genèse des thromboses veineuses périphériques, c’est la triade de Virchow (décrite par Virchow en 1856) :
La stase sanguine :
Déclenche l’activation des facteurs de coagulation dans les vaisseaux de gros calibre des membres inférieurs, se voit dans les situations : anesthésie, immobilisation, insuffisance cardiaque, compression extrinsèque des vaisseaux, obstruction séquellaire ou la dilatation des veines.
L’altération de la paroi vasculaire :
Suite à un traumatisme, une chirurgie, lors d'une pose prolongée de cathéter central, ou au cours d'une pathologie inflammatoire de type lupus érythémateux disséminé ou maladie de Behçet.
Un rôle pourrait également être joué par l'hypoxie engendrée par la stase veineuse.
2.2. Conséquences hémodynamiques et respiratoires de l’EP
Sur le plan hémodynamique, l’obstruction artérielle pulmonaire induit une augmentation des résistances pulmonaires et donc une hypertension artérielle pulmonaire (HTAP) qui n’excède pas 40 mmHg de moyenne sur cœur sain ; par contre sur cardiopathie ou bronchopneumopathie chronique préalables, l’HTAP peut atteindre des chiffres beaucoup plus élevés.
L’HTAP est majorée par la sécrétion de facteurs humoraux (histamine, sérotonine, thromboxane A2) vaso et bronchoconstricteurs.
L’HTAP constitue une augmentation aigue de la postcharge ventriculaire droite : les pressions de remplissage du ventricule droit (VD) sont hautes, son raccourcissement est limité, il se dilate, comprime le ventricule gauche (VG) et altère le remplissage de celui-ci.
Une HTAP sévère peut entrainer un shunt intracardiaque par ouverture d’un foramen ovale perméable(9,10). Figure I
Sur le plan respiratoire, on observe une altération des échanges gazeux. L’hypoxémie s’explique par un effet shunt : le sang pulmonaire est redistribué vers les zones saines, à l’origine d’une chute des rapports ventilation–perfusion dans les zones non embolisées. L’hypoxémie est majorée en cas de bas débit cardiaque et/ou shunt intracardiaque (droit-gauche). En effet, le bas débit est compensé par une extraction périphérique plus importante de l’oxygène. Ainsi la pression veineuse en oxygène (PvO2) diminue ce qui contribue à l’aggravation de l’hypoxémie. Quand le gradient de pression entre les deux oreillettes s’inverse, une réouverture du foramen ovale peut s’observer, aboutissant à un mélange de sang veineux et artériel dans l’oreillette gauche, source
Augmentation de la post-charge du VD Dilatation du VD Dysfonction VD Diminution de la fraction d’éjection du VD Diminution de la pré-charge du VG Dysfonction du VG Ischémie du VD Dyskinésie septale et contraintes péricardiques Diminution de la perfusion coronaire Hypotension artérielle / état de choc
3. ETIOPATHOGENIE:
3.1. Provenance caillot :
A. Le plus souvent l’embol est fibrinocruorique :
La thrombose veineuse intéresse presque toujours les veines profondes des membres inférieurs ou du petit bassin, plus rarement la VCI et les veines rénales sont en cause.
Exceptionnellement, l’EP nait d’une thrombose veineuse des membres supérieurs ou à l’occasion d’une pathologie cavitaire autonome telle qu’une endocardite fibrinoblastique de loeffler, pathologie tumorale ou parasitaire.
Bien qu’anatomiquement présente, la phlébite n’est pas toujours cliniquement évidente.
B. Dans de rares cas l’EP n’est pas cruorique :
L’embol peut être septique (microbien ou parasitaire), gazeux, métastatique, graisseux ou amniotique.
3.2. Facteurs de risque (8,11,12)
La maladie thrombo-embolique veineuse (MVTE) est la conséquence d’une interaction entre des facteurs de risque qui interagissent entre eux, avec un effet non pas simplement additif mais multiplicatif.
Trois éléments principaux constituant la classique triade de Virchow sont impliqués dans la formation d’une thrombose veineuse :
-La stase veineuse correspond à un ralentissement de la circulation veineuse secondaire par exemple à une immobilisation prolongée (alitement, hospitalisation en post-opératoire), une insuffisance cardiaque, un trouble du rythme ou un voyage en position demi assise.
- Le facteur pariétal sous-entend une lésion de la paroi veineuse mécanique (traumatisme, origine médicamenteuse (chimiothérapie, cordarone...), ou infectieuse).
- L'hypercoagulabilité se traduit par une propension anormale à créer un thrombus.
On distingue les facteurs de risques circonstanciels résultant d’un état transitoire ou persistant , et les thrombophilies biologiques le plus souvent constitutionnelles (déficit en antithrombine II, protéine C, protéine S ou en plasminogène , mutation du facteur V Leiden ou du gène de la prothrombine , augmentation du facteur VIII, homocystéinémie.…) mais parfois acquises (anticorps antiphospholipides)(8).
Bien que de nombreux facteurs prédisposant existent, l’embolie pulmonaire peut se retrouver chez des patients sans aucun de ces facteurs. Il est important de faire la distinction entre une embolie pulmonaire provoquée, c’est-à-dire qui survient dans un contexte prédisposant bien précis et réversible, et celle non provoquée, qui ne survient pas lors de ces circonstances. Cette distinction entre provoquée ou non provoquée aura des implications sur le choix et la durée du traitement(13).
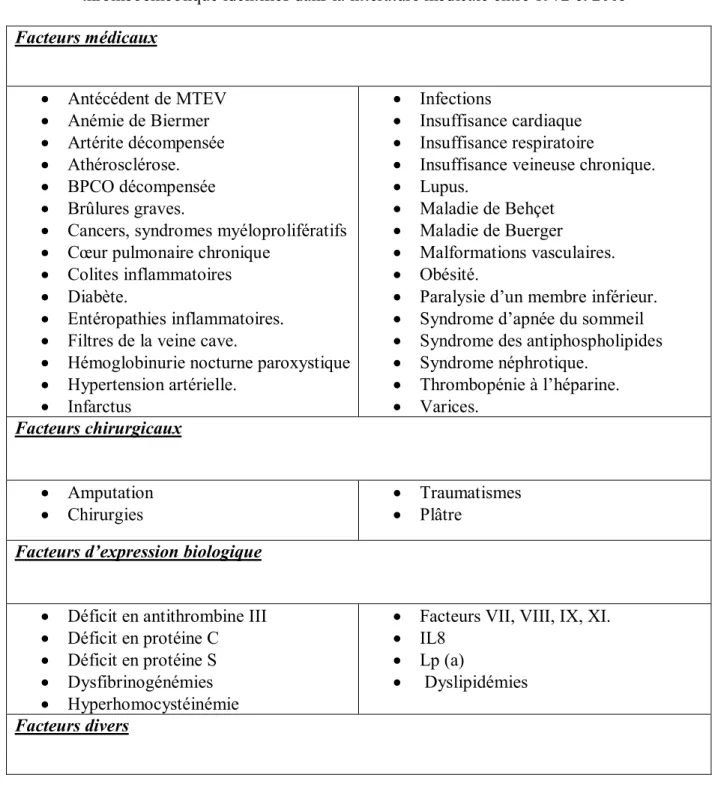
Tableau 1 : Principaux facteurs de risque prédisposant à une maladie veineuse
thromboembolique identifiés dans la littérature médicale entre 1972 et 2005
Facteurs médicaux Antécédent de MTEV Anémie de Biermer Artérite décompensée Athérosclérose. BPCO décompensée Brûlures graves.
Cancers, syndromes myéloprolifératifs Cœur pulmonaire chronique
Colites inflammatoires Diabète.
Entéropathies inflammatoires. Filtres de la veine cave.
Hémoglobinurie nocturne paroxystique Hypertension artérielle.
Infarctus
Infections
Insuffisance cardiaque Insuffisance respiratoire
Insuffisance veineuse chronique. Lupus.
Maladie de Behçet Maladie de Buerger
Malformations vasculaires. Obésité.
Paralysie d’un membre inférieur. Syndrome d’apnée du sommeil Syndrome des antiphospholipides Syndrome néphrotique. Thrombopénie à l’héparine. Varices. Facteurs chirurgicaux Amputation Chirurgies Traumatismes Plâtre
Facteurs d’expression biologique
Déficit en antithrombine III Déficit en protéine C Déficit en protéine S Dysfibrinogénémies Hyperhomocystéinémie
Facteurs VII, VIII, IX, XI. IL8
Lp (a)
Dyslipidémies
Age Sexe masculin Cathéters Compressions veineuses Grossesse Post-partum Immobilisation Tabac Toxicomanie Voyages prolongés Facteurs génétiques Facteur II 20210A Facteur V Leiden Déficit en protéine S Groupe non O MTHFR
Polymorphisme du gène de l’ACE Lp (a)
Dyslipidémies
Facteurs lies aux traitements
Anti-psychotiques Chimiothérapies anticancéreuses Statines Tamoxifène Thalidomide Traitement hormonaux
4. DIAGNOSTIC POSITIF :
Le diagnostic de l'embolie pulmonaire a toujours représenté un défi pour le clinicien. En effet, lorsqu'on les considère isolément, les signes cliniques sont à la fois peu sensibles et peu spécifiques.
La présentation de l’EP comprend un large spectre de symptômes qui vont d’une découverte fortuite pour une légère dyspnée à l’état de choc cardiocirculatoire gravissime nécessitant une intubation obligatoire. Outre la difficulté d’évoquer le diagnostic d’EP, le clinicien est confronté à des choix d’investigation qui laissent place à l’arbitraire. Récemment, les outils diagnostiques ont changé et de nouvelles recommandations des sociétés savantes ont été publiées.
Ces recommandations ont été présentées lors du congrès de la société européenne de cardiologie (ESC) à Barcelone début septembre 2014(11).
4.1. Signes cliniques
Signes respiratoires:
Dyspnée ou Tachypnée : en général brutale et spontanée elle peut aller de la dyspnée d’effort à la détresse respiratoire aiguë.
Douleur thoracique : classiquement c’est une douleur basi ou latéro-thoracique de type coup de poignard. Elle irradie peu sans position antalgique. Parfois cette douleur peut être pseudo-angineuse.
Hémoptysie : Elle est due à la constitution d’un infarctus pulmonaire qui se déterge dans une bronche et donc de survenue tardive, en règle général minime et limitée à une expectoration hémoptoïque.
Signes extra respiratoires:
Malaise, lipothymie et syncope : secondaire à une baisse transitoire mais significative du débit sanguin cérébral. En général cela signe une EP massive et mal tolérée.
Anxiété : qui semble logique dans un contexte de dyspnée, douleur et malaise.
Signes locaux de phlébite : cruralgie et œdème du membre inferieur.
4.2. Signes physiques :
Généraux : Tachycardie.
Fébricule avec dissociation pouls-température. Hypotension voire collapsus en cas de choc.
Signes d’insuffisance ventriculaire droite : comprenant la turgescence des veines jugulaires, le reflux hépato-jugulaire, l’hépatomégalie, le galop droit, les œdèmes des membres inférieurs (tardifs) et le souffle d’insuffisance tricuspide à l’auscultation.
Phlébite.
Signes en rapport avec une étiologie ou un facteur favorisant : nécessité de réaliser un examen clinique complet.
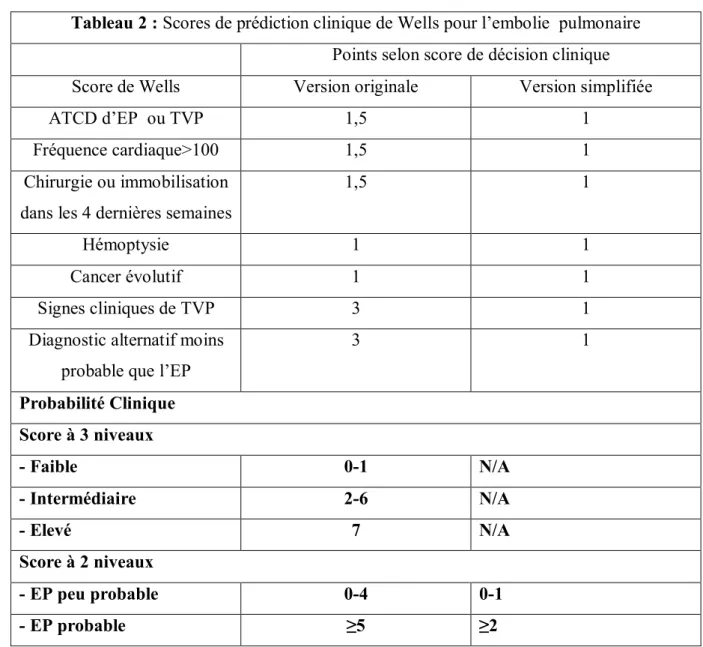
4.3. Scores de prédiction clinique de l’EP
La détermination de la probabilité prétest de la présence d’une EP est une étape essentielle de l’évaluation du patient avec une suspicion de la maladie.
L’évaluation diagnostique, a priori, fait aujourd’hui appel aux scores simplifiés de Wells et de Genève.
Le score de Wells original, publié en 2000, a compris les paramètres suivants:
Antécédent d’EP ou TVP, fréquence cardiaque supérieure à 100/min, chirurgie ou immobilisation récente, signes cliniques de TVP, hémoptysie et présence d’un cancer. Il a inclus également un critère intitulé «un diagnostic alternatif est moins probable que l’EP» Tableau 2 (14).
Pour ce dernier critère dont la formulation n’est pas très intuitive, le raisonnement peut être effectué de la manière suivante:
- Si l’on estime que l’EP est le diagnostic le plus probable, trois points sont rajoutés au score.
- Si toutefois un diagnostic alternatif est jugé aussi probable ou plus probable que l’EP, aucun point n’est ajouté au score total.
Bien que cet item du score soit prédictif de la présence d’EP, il a été souvent critiqué car il repose sur une évaluation subjective et dépend de l’expérience clinique du médecin.
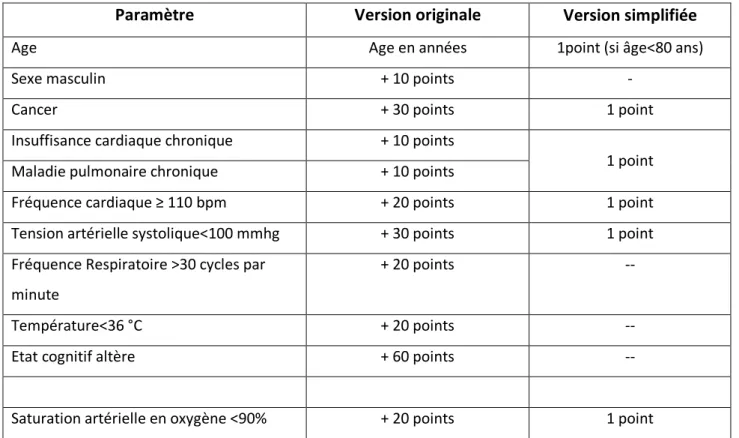
Une des limites de l’utilisation des SPC est la difficulté à mémoriser les items du score et le nombre de points correspondants. Ainsi, une version simplifiée a été développée, attribuant un point à chaque item (le score original attribuant entre 1 et 3 points selon les items).
Le score de Genève, publié dans sa version originale en 2001(15), a été développé parallèlement au score de Wells. L’avantage majeur de ce score est le fait de se baser essentiellement sur des critères objectifs dont quatre items cliniques que sont l’âge, un antécédent de MTEV, une chirurgie récente et une fréquence cardiaque supérieure à 100/min. Sa particularité, qui représente aussi sa limite, est l’utilisation de trois items nécessitant des examens complémentaires, dont la radiographie du thorax et la gazométrie artérielle en air ambiant (PaO2 et PaCO2).
Afin de pallier à cette limite du score de Genève liée essentiellement à la gazométrie, un score de Genève «révisé» comprenant uniquement des caractéristiques cliniques a été développé.
Par la suite, la simplification du score de Genève révisé (attribuant un point à chaque item) n’en a pas diminué l’utilité ni la précision diagnostique Tableau 3 (16).
Tableau 2 : Scores de prédiction clinique de Wells pour l’embolie pulmonaire
Points selon score de décision clinique Score de Wells Version originale Version simplifiée
ATCD d’EP ou TVP 1,5 1
Fréquence cardiaque>100 1,5 1
Chirurgie ou immobilisation dans les 4 dernières semaines
1,5 1
Hémoptysie 1 1
Cancer évolutif 1 1
Signes cliniques de TVP 3 1
Diagnostic alternatif moins probable que l’EP
3 1 Probabilité Clinique Score à 3 niveaux - Faible 0-1 N/A - Intermédiaire 2-6 N/A - Elevé 7 N/A Score à 2 niveaux - EP peu probable 0-4 0-1 - EP probable ≥5 ≥2
Tableau 3 : Scores de prédiction clinique de Genève pour l’embolie pulmonaire
Points selon score de décision clinique Score de Genève révisé Version originale Version simplifiée
ATCD d’EP ou TVP 3 1 Fréquence cardiaque 75-94 bpm ≥95 bpm 3 5 1 2 Chirurgie ou facture dans le
mois précédent 2 1 Hémoptysie 2 1 Cancer évolutif 2 1 Douleur unilatérale à un membre inférieur 3 1
Douleur à la palpation profonde d’un MI et œdème unilatérale
4 1 Age > 65 ans 1 1 Probabilité Clinique Score à 3 niveaux - Faible 0-3 0-1 - Intermédiaire 4-10 2-4 - Elevé ≥11 ≥ 5 Score à 2 niveaux - EP peu probable 0-5 0-2 - EP probable ≥6 ≥ 3
4.4. Examens complémentaires de base:
Radiographie thoracique :
Il existe souvent des anomalies radiologiques et c'est en général l'analyse de plusieurs clichés successifs qui apporte le diagnostic.
On peut retrouver:
-des anomalies cardiovasculaires : précoces et souvent fugaces
L'artère pulmonaire peut être élargie, opaque à terminaison brusque. L’hypertrophie auriculaire droite ou l’hypertrophie ventriculaire
droite.
•L'oligémie ou signe de Westermark correspond à une diminution du calibre des vaisseaux dans le territoire embolisé par rapport au côté sain (hyperclarté par réduction, diminution ou suppression du débit sanguin à ce niveau).
-des anomalies parenchymateuses: atélectasie en bande, ascension d'une hémicoupole diaphragmatique par rétraction du parenchyme (signe de Zweifel) ou infarctus pulmonaire d'apparition retardée (on retrouve alors des opacités triangulaires à sommet hilaire arrondi).
-des anomalies pleurales : fréquentes chez le sujet cardiaque, à type de scissurite ou d'épanchement pleural plus important.
Electrocardiogramme (ECG) :
À l’ECG, on recherche des signes de souffrance du ventricule droit (VD) : Inversion de l’onde T en V1-V4, aspect QR en V1, aspect S1Q3, bloc de branche droit complet ou incomplet(17).
Dans les cas sans dysfonction du ventricule droit, on peut trouver une tachycardie sinusale ou supra-ventriculaire.
Ces anomalies à l’ECG sont associées à un mauvais pronostic (18). Tous ces signes ECG sont peu spécifiques de l’EP.
Gazométrie artérielle
II existe classiquement une hypoxie associée à une hypocapnie.
L'intérêt diagnostique de cet examen reste limité: en effet, l'hypoxémie peut être absente ou être le témoin d'une autre pathologie
(Décompensation cardiaque, exacerbation d'une bronchite chronique obstructive (BPCO), pneumopathie infectieuse ...)
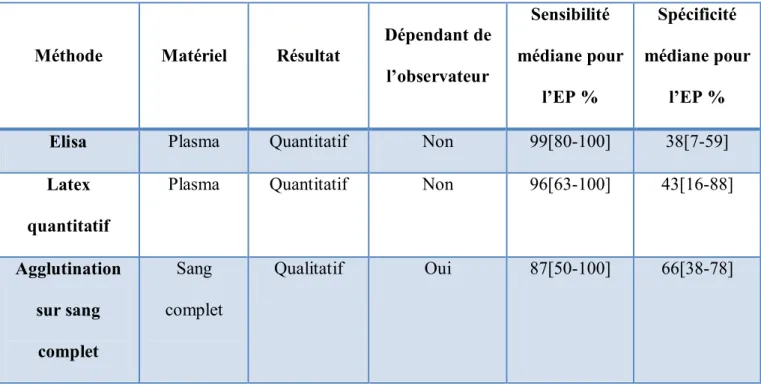
D-Dimères :
Les D-dimères sont produits lors de la dégradation de la fibrine par le système fibrinolytique qui est activé dès la formation d’un thrombus (19). Différentes techniques ont été développées pour leur dosage plasmatique, on distingue les techniques basées sur la méthode ELISA de celles basées sur la méthode d’agglutination(20). Les tests ELISA se distinguent par leur excellente
Le dosage des D-dimères plasmatiques est la première étape de la stratégie diagnostique en cas de suspicion d’embolie pulmonaire avec une probabilité clinique non haute.
Une valeur seuil fixée à 500 mg/l a longuement servi de référence, mais en raison de la faible spécificité des D-dimères, cette stratégie comporte un nombre de faux positifs élevé nécessitant le recours à une imagerie par scanner injecté chez environ deux tiers des patients.
De plus, la spécificité du test qui diminue avec l’âge ne permet d’écarter le diagnostic d’EP que chez 5% des patients de plus de 80 ans (23).
Un seuil adapté à l’âge, selon la formule : seuil de D-dimères = âge x 10 au-delà de 50 ans, a permet d’augmenter la spécificité du test, sans diminution significative de sa sensibilité, et de réduire le recours aux examens supplémentaires. Cette nouvelle valeur seuil a été l’objet d’une validation extensive confirmée récemment par une étude d’implémentation(20,24).
D-dimères et situations cliniques (25) : Faux négatifs:
- symptômes depuis >14 jours
- patients sous anticoagulants (anti-vit K ou héparines non fractionnées et HBPM)
Néanmoins un résultat de D-Dimères négatif en association avec la probabilité clinique faible, permet d’exclure d’une façon sûre le diagnostic de l’EP.
Tableau 4: Méthodes de mesure des D-dimères les plus couramment utilisées :
Méthode Matériel Résultat
Dépendant de l’observateur Sensibilité médiane pour l’EP % Spécificité médiane pour l’EP %
Elisa Plasma Quantitatif Non 99[80-100] 38[7-59]
Latex quantitatif
Plasma Quantitatif Non 96[63-100] 43[16-88]
Agglutination sur sang complet Sang complet Qualitatif Oui 87[50-100] 66[38-78]
4.5. Examens complémentaires décisionnels :
Angioscanner thoracique spiralé :
Il montre les caillots des troncs proximaux, lobaires ou segmentaires.
Il est devenu l’examen de référence en cas de probabilité clinique élevée d’EP, ou en cas de probabilité non haute associée à un dosage des D-dimères positif. La démarche combinant probabilité clinique, dosage des D-dimères plasmatiques et réalisation d’un angioscanner spiralé a été largement validée. Avec un taux de récidive de maladie thromboembolique veineuse (MTEV) à trois mois de 0,5% chez les patients avec une probabilité clinique non haute et un test D-dimères négatif et de 1,3% chez les patients avec un angioscanner négatif et une probabilité clinique haute ou un test D-dimères positif(20).
La valeur prédictive positive de l’angioscanner pulmonaire pour les EP détectées dépend en effet de leur siège : 97 % pour les lobaires, 68 % pour les segmentaires et 25 % seulement pour les sous segmentaires(26)
La sur-utilisation de l’angioscanner thoracique expose à trois risques : Le premier, un risque d’irradiation dû au scanner avec de possibles conséquences sur le long terme, essentiellement sur l’incidence du cancer du sein et du médiastin, notamment chez les sujets jeunes. Le deuxième, un risque d’anticoagulation non nécessaire, dû à la fréquence des embolies pulmonaires très périphériques (sous-segmentaires) diagnostiquées par les scanners multibarrettes actuels, alors même que le bénéfice de l’anticoagulation dans cette situation n’est pas clairement démontré. Enfin, la stratégie diagnostique de
Scintigraphie pulmonaire :
Elle permet le diagnostic de l’embolie pulmonaire lorsqu’elle montre la coexistence d’un défaut de perfusion systématisé et d’une ventilation normale dans le même territoire.
La scintigraphie est interprétée selon des critères prédéterminés et son résultat est rendu sous forme d'une « probabilité scintigraphique » d'EP soit : examen normal, de très faible probabilité, de faible probabilité, de probabilité intermédiaire et de forte probabilité pour une EP. Elle permet de retenir le diagnostic lorsqu’elle est « de forte probabilité », dans 15 à 20% des cas, et permet d’éliminer le diagnostic lorsqu’elle est normale avec une valeur prédictive négative à 98%(27).
La scintigraphie pulmonaire de perfusion est considérée actuellement comme l’examen de référence pour confirmer ou non une EP non massive en cas de suspicion clinique chez la femme enceinte, en raison d’une part de la faible irradiation qu’elle génère, et d’autre part de ses bonnes performances diagnostiques(28).
Angiographie pulmonaire(29) :
C’est la méthode de référence avec une sensibilité et spécificité de 98%, méthode invasive réalisée par la ponction d'une veine de gros calibre (fémorale commune le plus souvent, parfois humérale) puis par l'introduction d'un cathéter qui remonte l'arbre veineux jusqu'au cœur droit, puis dans le tronc et les deux artères pulmonaires. Les vaisseaux pulmonaires sont opacifiés sélectivement
puis droite) et les images sont réalisées sous plusieurs incidences. Cet examen est considéré comme le gold-standard pour le diagnostic de l'EP mais il est techniquement difficile et la reproductibilité interobservateur de son interprétation n'est pas optimale (de l'ordre de 80%).
Echocardiographie :
L’évaluation échographique de la morphologie et de la fonction du VD peut aider à la stratification pronostique.
Les critères sont la dilatation du VD, l’augmentation du rapport des diamètres VD/VG, l’hypokinésie de la paroi libre du VD, l’augmentation de la vitesse du jet et de l’insuffisance tricuspide, la diminution de l’écartement (excursion) systolique de l’anneau tricuspide, ou la combinaison des critères ci-dessus.
L’échocardiographie peut aussi identifier un shunt droit-gauche à travers un foramen ovale perméable, et la présence de thrombus dans le cœur droit, deux éléments qui sont associés à une mortalité accrue chez les patients ayant une EP.
Les limites de l'échocardiographie sont représentées par le fait que les signes de surcharge du VD ne sont pas spécifiques et leur absence ne permet pas d'éliminer le diagnostic d'EP. En plus, la portion de l'artère pulmonaire pouvant être explorée par l'ETT est limitée.
Enfin, l'existence d'une pathologie cardio-pulmonaire sous-jacente ou de polypnée peut compliquer l'interprétation.
IRM
L’angioIRM permettrait la visualisation de thrombi sous segmentaires. Cependant cette technique est peu disponible, et la durée longue de l’examen ne le rend pas accessible aux patients instables
EchoDoppler veineux des membres inférieurs C’est un examen très largement accessible.
Le diagnostic de thrombose veineuse récente repose sur des signes directs et indirects.
Signes directs : visualisation du thrombus
Le thrombus est visualisé sous la forme de matériel endoluminal plus ou moins échogène, fixe ou mobile.
Il peut être totalement adhérent à la paroi veineuse ou au contraire flottant dans la lumière.
Signes indirects :
Le principal signe indirect de la thrombose veineuse récente est l’incompressibilité de la veine à la pression de la sonde.
D’autres signes indirects sont retrouvés : la dilatation veineuse, la perte de mobilité des valvules du fait de la présence du thrombus, la stase veineuse et l’augmentation du flux des veines collatérales.
Dans les embolies pulmonaires aiguës diagnostiquées, on en retrouve dans 30 à 50 % des cas. Dans les cas de suspicion d’embolie pulmonaire, la découverte de thrombophlébite suffit à poser le diagnostic. Cette modalité peut être utile chez les femmes enceintes en évitant l’exposition aux radiations(13,30).
L’échographie-doppler est un examen de première intention en cas de suspicion d’EP chez une femme enceinte, en cas de contre-indication à l’injection de produit iodé, en cas de doute après un examen scintigraphique, ou encore lorsque l’accessibilité à cet examen est immédiate(31).
4.6. CAT pratique :
Aucun des examens diagnostiques n’a une sensibilité ou une spécificité suffisante pour permettre une décision diagnostique dans toutes les situations cliniques. Cette constatation a conduit les experts à passer du concept d’examen diagnostique unique à
celui de stratégie diagnostique(32).
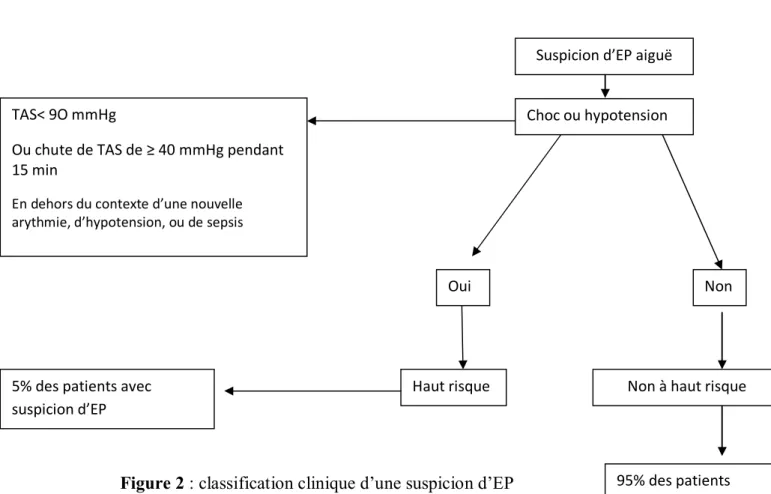
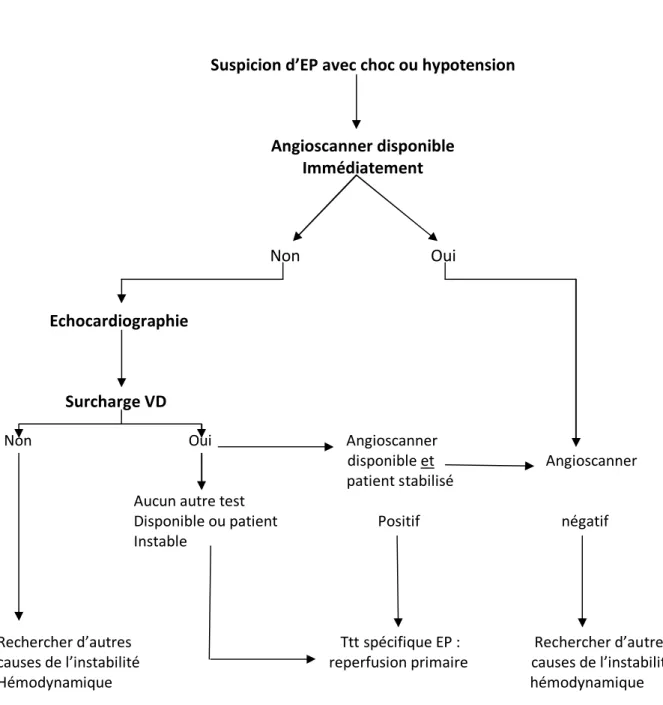
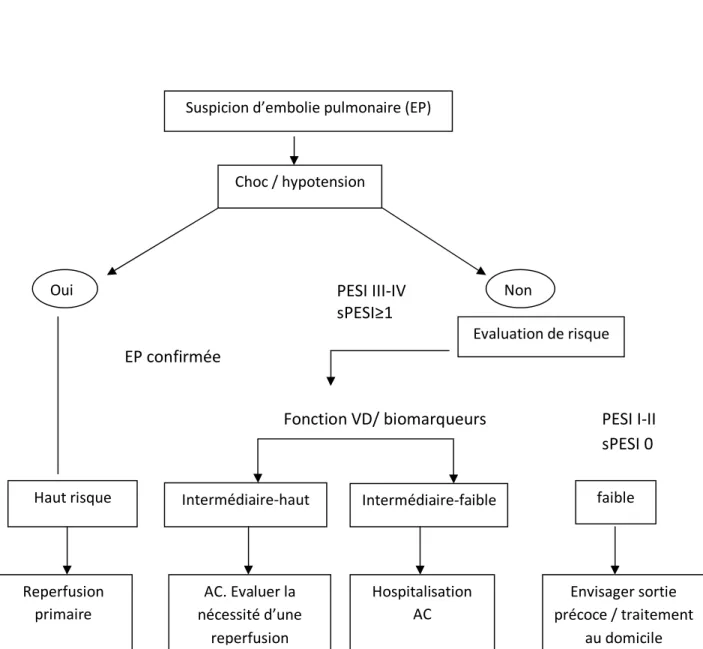
La stratégie diagnostique diffère en fonction de la présence ou non de signes de choc ou d’hypotension systémique
Figure 2 : classification clinique d’une suspicion d’EP
4.6.1. Embolie pulmonaire suspectée avec instabilité hémodynamique :
La présence d’une instabilité hémodynamique peut être un obstacle à la réalisation d’un angioscanner et justifier la réalisation d’une échographie transthoracique au lit du patient à la recherche d’une dysfonction ventriculaire
droite ou d’une hypertension artérielle pulmonaire aiguë.
Suspicion d’EP aiguë
Choc ou hypotension
Non Oui
TAS< 9O mmHg
Ou chute de TAS de ≥ 40 mmHg pendant 15 min
En dehors du contexte d’une nouvelle arythmie, d’hypotension, ou de sepsis
Haut risque Non à haut risque
95% des patients avec suspicion d’EP 5% des patients avec
Suspicion d’EP avec choc ou hypotension Angioscanner disponible Immédiatement Non Oui Echocardiographie Surcharge VD
Non Oui Angioscanner
disponible et Angioscanner patient stabilisé
Aucun autre test
Disponible ou patient Positif négatif Instable
Rechercher d’autres Ttt spécifique EP : Rechercher d’autres causes de l’instabilité reperfusion primaire causes de l’instabilité
Hémodynamique hémodynamique
4.6.2. Embolie pulmonaire suspectée avec stabilité hémodynamique: En absence d’instabilité hémodynamique, la stratégie diagnostique est basée sur l’angioscanner pulmonaire. L’évaluation de la probabilité clinique combinée au dosage des D-Dimères constitue la première étape de cette stratégie, le dosage des D-Dimères ne doit pas être réalisé en cas de probabilité clinique élevée, en raison d’une faible valeur prédictive négative dans ce contexte.
Suspicion d’EP sans choc ou hypotension
Evaluer probabilité clinique d’EP Jugement clinique ou score de prédiction
Probabilité clinique faible ou Probabilité clinique élevée.
intermédiaire. Ou EP probable
Ou EP peu probable
D-Dimères
Négatifs Positifs
Angioscanner Angioscanner
Pas d’EP EP confirmée Pas d’EP EP confirmée
Pas de traitement Traitement Pas de traitement Traitement bilan
complémentaire
Scintigraphie pulmonaire Echodoppler des MI
5. FORMES CLINIQUES
Embolies pulmonaires frustes :
Elles sont très fréquentes. Les symptômes sont souvent trompeurs : vague douleur thoracique, tachycardie inexpliquée, angoisse, accès dyspnéique aigu. Il faut en rapprocher les formes progressives prenant au début l’aspect d’un malaise vagual. Ainsi le diagnostic est souvent porté quelques jours plus tard en cas d’infarctus pulmonaire : crachats hémoptoïques, toux fébricule. La radiographie pulmonaire est souvent évocatrice et la scintigraphie pulmonaire confirme le diagnostic. Ces formes frustes sont plus fréquentes chez les patients souffrant d’insuffisance cardiaque et respiratoire. La fréquence des EP chez ces patients et leur gravité imposent un traitement anticoagulant préventif.
Formes trompeuses:
Une douleur de type angineuse s’observe surtout dans les EP sévères.
La douleur abdominale chez un opéré de l’abdomen est d’interprétation difficile.
La dyspnée peut faire évoquer une crise d’asthme quand s’y associent des sibilants, ou un œdème aigu pulmonaire en cas d’hémoptysie précoce.
Une fièvre élevée peut faire évoquer une pneumopathie.
Cœur pulmonaire chronique post-embolique :
Il s’agit de la résultante d’EP récidivantes. Dans ce tableau, les signes droits sont au premier plan avec HTAP et manifestations d’insuffisance ventriculaire droite. Une histoire de thrombose des membres inférieurs peut manquer et ne doit pas faire éliminer le diagnostic.
Embolie pulmonaire avec infarctus pulmonaire :
Outre la dyspnée, le début est marqué par des douleurs thoraciques à type de point de coté de survenue brutale, limitant l’amplitude des mouvements respiratoires. Secondairement, en quelques jours se constitue le tableau de l’infarctus de Laennec avec des crachats hémoptoïques, une fièvre à 38° - 38°5 C, des signes de condensation pulmonaire avec parfois un épanchement pleural homolatéral.
L’évolution sous traitement approprié se fait en règle vers la guérison avec disparition progressive de la toux, des crachats hémoptoïques et de la fièvre et nettoyage de l’image parenchymateuse laissant à titre de séquelle des opacités parenchymateuse irrégulières, linéaires avec souvent réaction pleurale associée. A titre exceptionnel, une surinfection du foyer d’infarctus peut survenir conduisant à une abcédation secondaire.
Embolie pulmonaire et grossesse :
Comme chez tout patient suspect d’EP, les signes cliniques ne sont pas spécifiques. La difficulté est encore majorée par la présence de certains signes
grossesse de même qu’une augmentation de volume des membres inférieurs. Classiquement, une sensation de dyspnée physiologique, due à une hyperventilation, est fréquente chez la femme enceinte (75% des cas), débutant au premier ou au deuxième trimestre ; typiquement elle est modérée, permet la pratique des activités quotidiennes, débute très précocement pendant la grossesse et est la plupart du temps stable pendant toute la grossesse. Son mécanisme n’est pas définitivement établi mais serait dû en partie au taux de progestérone élevé agissant sur les centres respiratoires
En pratique, aucun examen utilisé pour le diagnostic d’EP n’est contre-indiqué au vu des doses d’irradiation délivrées ; cependant, il faut privilégier les méthodes non invasives : échographie-doppler veineux et scintigraphie pulmonaire de perfusion. Le dosage des D-dimères n’a pas grand intérêt car le taux augmente de façon physiologique pendant la grossesse. Dès que la preuve de la présence d’un thrombus est faite, il faut arrêter les investigations supplémentaires. L’angiographie pulmonaire, si elle est nécessaire, doit être réalisée, au mieux par injection hyper sélective centrée sur les anomalies de la scintigraphie pulmonaire.
6. DIAGNOSTIC DIFFERENTIEL
Les pièges pouvant simuler une EP sont très nombreux, deux diagnostics sont toujours à évoquer car il contre indique l’antigoagulation: l’épanchement péricardique et la dissection aortique.
Devant une dyspnée aigue : Pneumopathie aigue.
Œdème aigue du poumon. Pleurésie.
Décompensation BPCO. Crise d’asthme.
Crise d’angoisse.
Devant une douleur thoracique : Infarctus du myocarde.
Péricardite.
Dissection aortique.
Epanchement pleural gazeux ou liquidien. Douleur pariétale.
Devant un état de choc avec des signes droits prédominants ou exclusifs :
Tamponnade cardiaque.
Infarctus de myocarde avec extension au VD. Pneumothorax compressif.