ROYAUME DU MAROC UNIVERSITÉ MOHAMMED V
FACULTÉ DE MÉDECINE ET DE PHARMACIE RABAT
MEMOIRE DE FIN D’ETUDES SPECIALISEES EN NEUROLOGIE
Atteintes tronculaires du
nerf ulnaire : quel protocole
ENMG ?
Présenté par Docteur Fatima Zohra Chennoufi pour l’obtention du
Diplôme National de Spécialité en neurologie
Sous la direction du Professeur Nezha Birouk
24/09/2020
1
1
Table des matières
2 Introduction ... 3
3 Rappel anatomique du nerf ulnaire ... 4
3.1 Origine : ... 4 3.2 Trajet : ... 4 3.3 Innervation motrice : ... 5 3.4 Innervation sensitive ... 5 4 Étude clinique ... 7 4.1 Épidémiologie : ... 7 4.2 Physiopathologie : ... 7 5 Diagnostic ... 9 5.1 Clinique : ... 9 5.1.1 Compression au coude :... 9
5.1.2 Atteinte au niveau du poignet: ... 12
5.1.3 Atteinte de la branche palmaire profonde : ... 13
5.1.4 Atteinte du nerf ulnaire dans la loge de Guyon : ... 13
6 Protocole électroneuromyographique : ... 15
6.1 L’orientation clinique :... 15
6.1.1 Atteinte au coude : ... 15
6.1.2 Atteinte de la branche palmaire profonde : ... 16
6.1.3 Atteinte du nerf ulnaire dans la loge de Guyon : ... 16
6.2 Protocole ENMG ... 17 6.2.1 Conduction motrice: ... 17 6.2.2 Conduction sensitive: ... 18 6.2.3 Electromyographie : ... 19 6.2.4 Résultats : ... 20 7 Matériels et méthodes: ... 22
7.1 Type et cadre de l’étude : ... 22
2 7.2.1 Critères d’inclusion : ... 22 7.2.2 Critères d’exclusion : ... 22 7.2.3 La fiche d’exploitation : ... 22 7.2.4 Méthodes : ... 23 7.3 Résultats: ... 23
7.3.1 Description des patients :... 23
8 Discussion ... 28
8.1 Les données épidémiologiques ... 28
8.1.1 L’âge :... 28
8.1.2 Le sexe :... 28
8.2 Causes : ... 29
8.3 Les formes cliniques : ... 29
8.4 Etude ENMG : ... 29
8.4.1 Le recueil sur le muscle FDI ... 29
9 Conclusion ... 32
10 Résumé : ... 33
11 Annexes ... 34
3
2 Introduction
L’atteinte du nerf ulnaire au coude est la 2ème cause de neuropathie compressive aux membres supérieurs après le canal carpien, les autres sites de compression sont par ordre de fréquence : le poignet et la main, le bras, et l’avant-bras. (5)(8)(10)
Les signes cliniques sont de sévérité variable allant de simples paresthésies intermittentes des deux derniers doigts, jusqu’à une hypoesthésie complète au niveau du territoire ulnaire associé à un déficit moteur et une amyotrophie des muscles de la main (ADM, FDI, interosseux)(18)(5).
L’intérêt de I'EMG est multiple : (15)
-Confirmer le diagnostic
- Éliminer une autre pathologie tronculaire ou radiculaire, une neuropathie diffuse.
-Rechercher autres sites de compression (double crush syndrome). (15)
-Évaluer la gravité (présence de signe de dénervation active, d’atteinte axonale). (15)
-Guider la prise en charge thérapeutique.
Ses limites sont : sa normalité parfois en cas d’atteinte légère, et la difficulté à localiser le siège de la compression dans certains cas. (15)
Nous avons mené une étude descriptive rétrospective du janvier 2010 au janvier 2020, ayant inclus 75 malades, pour lesquels le diagnostic de neuropathie ulnaire a été confirmé par l’examen ENMG, Le but de notre travail était d’évaluer les paramètres ENMG qui ont été étudiés pour poser ce diagnostic.
4
3 Rappel anatomique du
nerf ulnaire
3.1 Origine :
Dans le creux axillaire, le nerf ulnaire naît de la division du tronc secondaire antéro-interne du plexus brachial. Ces fibres émanent du 8ème nerf cervical et du 1er dorsal.(5)
3.2 Trajet (Figure1, 2) :
Il chemine entre l’artère axillaire en dehors et la veine en dedans jusqu’au milieu du bras, où il descend en arrière de la cloison intermusculaire interne, recouvert par le chef médial du muscle triceps. (15)
Au coude, il passe en arrière de l’épitrochlée ou épicondyle médial et s’engage dans la gouttière épitrochléo-olécrânienne. (5)
Ce canal ostéo-fibreux est formé par :
- en avant, la face postérieure de l’épitrochlée,
- en dehors, la face interne de l’olécrâne,
- en arrière, la bandelette épitrochléo-olécrânienne ou « ulnar retinaculum » en haut et par l’arcade fibreuse (arcade d’Osborne) du fléchisseur ulnaire du carpe en bas.(15)
A sa sortie de la gouttière épitrochléo-olécrânienne, il pénètre la fourche musculo-tendineuse formée par les deux chefs du muscle fléchisseur ulnaire du carpe qu’il accompagne à sa face profonde jusqu’au poignet. (5)(15)
Au dessus du poignet, il donne la branche cutanée dorsale puis il pénètre dans la loge de Guyon. A la sortie de ce canal, il se divise en ses branches terminales, sensitives qui prolongent la direction du nerf : nerf collatéral interne du 5ème doigt, nerf digital du 4ème espace et branche motrice qui se termine dans le premier interosseux dorsal et l’adducteur du pouce ainsi que dans le chef profond du court fléchisseur du pouce.(5)(14)
5
3.3 Innervation motrice :
A l’avant-bras :
- Le fléchisseur ulnaire du carpe
- Le fléchisseur commun profond des doigts
A la main :
- Les 4 interosseux dorsaux
- Les 4 interosseux palmaires
- Les 3ème et 4ème lombricaux
- L’adducteur du pouce
- Le faisceau profond du court fléchisseur du pouce
- L’opposant du 5ème doigt
- Le court fléchisseur du 5ème doigt
- Le court abducteur du 5ème
- Le court palmaire (muscle peaucier : tenseur de la peau)
3.4 Innervation sensitive
Son territoire sensitif est représenté par le bord ulnaire du poignet et de la main, les pulpes du 5ème doigt et l’hémi-pulpe interne du 4ème doigt. (15)(5)
Au niveau dorsal, il innerve uniquement le bord médial de P1 du 3ème doigt, au niveau du 4ème doigt tout sauf le bord latéral de P2 et de P3 et au niveau du 5ème doigt, la totalité de la face dorsale du doigt. (15)(5)
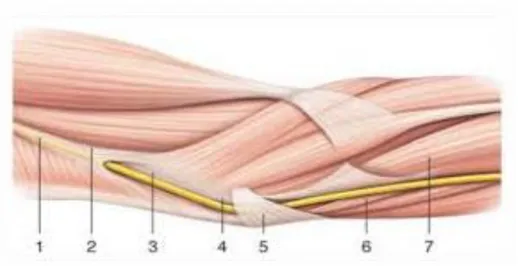
6 Figure1 : Schéma montrant les différents sites de compression du nerf ulnaire au
coude (21) 1 : nerf ulnaire, 2 : arcade de Struthers, 3 : septum intermusculaire, 4 : épithrochlée, 5 : fascia d’Osborne,
6 : fléchisseur commun profond des doigts, 7 : fléchisseur ulnaire du carpe
Fig. 2 : Classification de Shea and McClain’s des atteintes du nerf ulnaire au niveau du canal de guyon .(12)
Type I : atteinte du nerf ulnaire à l’entrée du canal Type II : atteinte de la branche profonde motrice Type III : atteinte de la branche superficielle sensitive
4 Étude clinique
4.1 Épidémiologie :
-La compression du nerf ulnaire au coude est la deuxième neuropathie compressive du membre supérieur, en fréquence après le canal carpien.(5)(10)
-L’incidence est de 20,9/100000 personne-année dans la population générale (8).
-Elle apparait plus fréquemment du côté dominant et chez les sujets de sexe masculin avec un travail manuel.(8)
-Il existe d’autres sites de compression du nerf ulnaire au niveau du poignet, la main, de l’avant-bras, et du bras. La neuropathie ulnaire au poignet ou syndrome de canal de Guyon représente le 4ème site le plus fréquent de compression nerveuse, précédant le syndrome du tunnel tarsien(2) .
4.2 Physiopathologie :
Seddon a été le premier à classer les lésions nerveuses en trois catégories (21): neurapraxie, axonotmésis, neurotmésis.
- « Neurapraxie » correspond à une démyélinisation focale avec blocage de la conduction nerveuse sans lésion axonale ou du tissu conjonctif. C’est la seule lésion du nerf périphérique pour laquelle on ne retrouve pas de dégénérescence Wallérienne (destruction des fibres nerveuses en distalité de la lésion). La récupération fonctionnelle est le plus souvent rapide et complète.(21)
- « Axonotmésis », correspond à une démyélinisation focale associée à un dommage des axones créant une dégénérescence complète du segment distal de l’axone, appelé dégénérescence Wallérienne. Le tissu conjonctif est préservé. Il existe peu de désorganisation du nerf expliquant la bonne récupération fonctionnelle.(21)
8 - « Neurotmésis » correspond à une transsection complète des axones et des différentes couches de tissu conjonctif dans lequel la discontinuité complète du nerf est observée. La réparation nerveuse est obligatoire pour avoir une récupération fonctionnelle.(21)
Les compressions nerveuses périphériques peuvent être aiguës ou chroniques et sont liées à deux composantes : l’une directe mécanique, l’autre indirecte ischémique. Elles ont lieu le plus souvent dans des zones anatomiques étroites comme lors des syndromes canalaires. (15)
La compression extrinsèque du nerf induit initialement une diminution réversible du flux sanguin avec une stase veineuse. Cette stase veineuse augmente la pression interstitielle intraneurale, conduisant à un œdème local intraneural réversible qui prédomine dans le tissu conjonctif. L’œdème va entrainait des anomalies de la microcirculation. Si la compression se prolonge, une ischémie va s’installer et va provoquer l’apparition d’une fibrose irréversible au sein du nerf. Puis dans un second temps, l’œdème va altérer la gaine de myéline jusqu’à la démyélinisation focale par apoptose des cellules de Schwann.(15)
Chaque démyélinisation va engendrer un mécanisme de remyélinisation. L’épaisseur des nouvelles gaines de myéline sera plus fine et les distances internodales seront plus courtes.(15)
Des mécanismes autres que la compression directe peut induire une souffrance nerveuse. Un déplacement répétitif du nerf contre un relief (osseux ou fibreux) ou encore une traction dans l’axe du nerf peut avoir pour conséquence une souffrance nerveuse localisée.
9
5 Diagnostic
5.1 Clinique :
5.1.1 Compression au coude :
Le nerf ulnaire au coude a une situation anatomique très particulière qui explique son importante vulnérabilité. Il est exposé aux microtraumatismes répétés, à un étirement important, et parfois à la subluxation. (20)
5.1.1.1 Étiologie
5.1.1.1.1 Formes post-traumatiques(15)
o formes aiguës :
-Contusion directe, temps de garrot prolongé, compression sous plâtre, immobilisation prolongée en flexion marquée du coude, fracture et luxation du coude, appui prolongé notamment au cours de coma ou d’anesthésie générale. (5)(15)(20)
o formes tardives :
-Déviation en valgus ou en varus du coude, cal vicieux ou un encombrement ostéophytique post-traumatique.(5)(15)
5.1.1.1.2 Formes secondaires à une pathologie associée
L’arthrose, l’ostéochondromatose, La polyarthrite rhumatoïde, les kystes synoviaux,
Tumeurs nerveuses (neurofibromes, schwannomes, fibrolipomes, lipomes,
adénopathies,etc.) les névrites lépreuses et les hématomes sous anticoagulants.(11)(15)(20)
5.1.1.1.3 Formes primitives (11)(20)
Elles sont de plus en plus fréquentes. Facteurs favorisants :
-Surmenage du coude professionnel ou sportif,
10 -Facteurs anatomiques : muscle épitrochléo-anconéen ,le chef médial du triceps peut être hypertrophique et repousser le nerf ulnaire en avant.(15)
5.1.1.2 Tableau Clinique :
L’atteinte à prédominance sensitive ou motrice du nerf dépend du positionnement des différentes fibres au sein du nerf avec une atteinte préférentielle des fibres sensitives surtout sur la perception des vibrations alors que la sensibilité discriminative est d’atteinte plus tardive. (15)(20)
5.1.1.2.1 Signes début :
En dehors des formes motrices pures les premiers symptômes sont ainsi assez insidieux et marqués par des paresthésies des deux derniers doigts, surtout positionnelles lors de la flexion prolongée du coude et aggravées par l’appui et les activités répétitives du coude en flexion extension(18)(5). Une recrudescence nocturne des symptômes est fréquente(18)(5). Puis apparaissent progressivement des dysesthésies ou une hypoesthésie, classiquement du rebord interne de la main, s’étendant à l’ensemble du cinquième doigt et au bord interne du quatrième et à la face dorsale interne de la main, qui s’associent fréquemment à une faiblesse progressive et une maladresse concernant la prise de force, la pince pouce index et la dextérité fine(18)(5). Les douleurs qui suivent le trajet du nerf ulnaire motivent souvent la consultation et sont aggravées ou provoquées par la mise en flexion et supination du coude, poignet en extension qui définissent «l’elbow flexion test» et qui est positif lorsque les paresthésies apparaissent avant trois minutes, ce qui peut être observé chez 24 % des sujets sains(18)(15).
La palpation de l’épicondyle médiale est parfois douloureuse surtout en cas d’instabilité du nerf et d’autant plus que le nerf se luxe avec un ressaut. Le nerf est toujours palpable juste en amont de la gouttière où il est régulièrement sensible et parfois volumineux, Alors que la percussion du nerf dans sa gouttière provoque des décharges à irradiation descendante
11 jusqu’aux derniers doigts (signe de tinel), retrouvé cependant chez 23,5 % des sujets sains(18) (5) (15).
5.1.1.2.2 Phase d’état :
Au fur et à mesure de l’évolution, un déficit moteur peut apparaître avec asymétrie de force de serrage se traduisant par un signe de Froment qui reste le signe moteur le plus constant(18)(15). Le cinquième doigt se positionne progressivement en abduction permanente : « signe de Wartenberg » alors que les deux derniers doigts se déforment en griffe au début réductible, traduisant l’insuffisance des interosseux, que l’on peut dépister plus précocement par le «crossing finger test » qui analyse la difficulté à surcroiser le médius sur l’index(18). La paralysie du fléchisseur ulnaire du carpe des deux derniers doigts est plus rare.(15)(20)
5.1.1.2.3 Stade avancé :
À un stade évolué l’aspect de la main est caractéristique avec une amyotrophie et une paralysie complète des interosseux, de l’adducteur du pouce et des hypothénariens donnant à l’extrême l’authentique « main de prédicateur ». (15)
La classification de Mac Gowan reste la plus simple et la plus utilisée. Elle se fait en trois stades. (5) (11)
Le stade 1 : correspond à une atteinte « mineure » : les symptômes se manifestent par des paresthésies intermittentes et une discrète hypoesthésie dans le territoire ulnaire sans faiblesse ni atrophie musculaire.
Le stade 2 traduit une atteinte « intermédiaire » caractérisée par une diminution de force musculaire et une amyotrophie débutante des muscles intrinsèques.
Le stade 3 signe une atteinte « sévère » avec atrophie marquée et importante faiblesse de la main.
12 Cette classification a un intérêt pronostique, puisque les stades I et IIa récupèrent en post-opératoire et le stade 3 a un mauvais pronostic.
5.1.1.3 Diagnostic différentiel :(18)(15)(20)
-Les pathologies médullaires : en général facilement éliminées, la présence de signes d’atteinte centrale permet d’orienter le diagnostic.(15)
-La sclérose latérale amyotrophique : ne s’accompagne pas de troubles sensitifs.
-Les atteintes radiculaires (C8-T1) : trompeuses mais entraînent souvent des cervicalgies et des signes associés dans le territoire médian. (15)
-Le syndrome du défilé cervicothoracique : un piège classique, d’élimination parfois difficile, surtout s’il est associé dans le cadre d’un « double crush syndrome » et que la symptomatologie vasculaire est absente. (15)
-Le syndrome de la loge de Guyon : rare, reste un diagnostic différentiel courant et se différencie cliniquement par une percussion douloureuse du nerf ulnaire au poignet, l’absence de troubles sensitifs sur la face dorsale et interne de la main (l’innervation sensitive se fait par le rameau cutané dorsal du nerf ulnaire qui s’individualise en amont du pli de flexion du poignet) et l’absence de parésie du fléchisseur ulnaire du carpe. (15)(20)
5.1.2 Atteinte au niveau du poignet:
Le nerf ulnaire peut être atteint à différents endroits critiques le long de son trajet au poignet et à la main, selon la Classification de Shea and McClain’s , on distingue 3 types d’ atteintes du nerf ulnaire au niveau du poignet. (2)(12)(20)
-Type I : atteinte du nerf ulnaire à l’entrée du canal de guyon (ou syndrome de canal de guyon proprement dit =atteinte sensitivomotrice)
13 -Type III : atteinte de la branche superficielle sensitive (atteinte sensitive pure).
Tous ces cas se distinguent d’une atteinte au coude par une série de signes négatifs : (20)
– Absence d’anomalie de la conduction motrice du nerf ulnaire au coude, à l’avant-bras, ou dans les segments plus proximaux ;(20)
– Absence d’anomalie de la conduction sensitive de la branche dorsale du nerf ulnaire qui se sépare de l’ulnaire au-dessus du poignet ;(20)
_ Absence de signe EMG d’atteinte neuropathique des muscles dans le territoire du nerf ulnaire à l’avant-bras (cubital antérieur). (20)
5.1.3 Atteinte de la branche palmaire profonde :
5.1.3.1 Causes :
– Traumatisme de la main ou traumatismes répétés et notamment : usage inhabituel de la main
avec appui excessif sur les paumes (vélo …) ; utilisation d’outils, vibrants ou non (tournevis, agrafeuses, pinces, pelles…). (14)(20)
– Compression du nerf à sa sortie de la loge de Guyon par une anomalie ligamentaire ou osseuse. (14)(20)
5.1.3.2 Clinique :
– Faiblesse et amyotrophie des interosseux, du 1er interosseux dorsal notamment.(14)(20)
– Respect des hypothénariens et de la sensibilité ulnaire qui peut en imposer pour une maladie
des motoneurones débutante ou une atteinte T1. (14)(20)
5.1.4 Atteinte du nerf ulnaire dans la loge de Guyon :
14
5.1.4.1 Causes : (2)(20)
L’interrogatoire et l’examen général orientent sur les causes traumatiques évidentes ou les pratiques pouvant entraîner des pathologies microtraumatiques responsables à elles seules de la compression observée (hammer syndrome, appui sur le guidon de vélo etc.).Traumatisme du poignet : choc, fracture du poignet, blessure, lacération.(12)(14)
– Très rarement : épaississement ligamenteux ou bandes de tissu fibreux, adénopathies, avec rétrécissement primitif du canal de Guyon. (12)(14)
5.1.4.2 Clinique : (12)
– Faiblesse et amyotrophie associées des interosseux et des hypothénariens. (12)
– Avec ou sans déficit sensitif dans le territoire ulnaire à la paume, mais la sensibilité cutanée dorsale est normale. (12)(14)
_Le signe de Tinel est rarement présent de façon franche à la percussion du nerf ulnaire à la loge de Guyon. (12)(20)
_Absence de paralysie des muscles extrinsèques d’innervation ulnaire (fléchisseurs profonds du quatrième et du cinquième doigt) (12) (14)
15
6 Protocole électroneuromyographique :
L’examen ENMG permet de confirmer le diagnostic, de localiser la lésion, d’éliminer les autres étiologies, de rechercher une atteinte nerveuse associée et d’évaluer la sévérité et de guider la PEC thérapeutique.
Le protocole ENMG doit suivre les étapes suivantes:
6.1 L’orientation clinique :
6.1.1 Atteinte au coude :
Paresthésies des deux derniers doigts
Hypoesthésie rebord interne de la main et du 4ème et 5ème doigt L’elbow flexion test+ Signe tinel+
Signe de Froment+
16 Stade avancée= Griffe cubitale et main de prédicateur
6.1.2 Atteinte de la branche palmaire profonde : (19)
Faiblesse des IO, du FDI++ Respect des hypothénariens Sensibilité normale
6.1.3 Atteinte du nerf ulnaire dans la loge de Guyon : (19)
17 Hypoesthésie palmaire du territoire ulnaire
Sensibilité cutanée dorsale normale FUC normal
6.2 Protocole ENMG
6.2.1 Conduction motrice:
Étude comparative en commençant par le côté sain
Recueil ADM avec stimulations multi étagées (poignet, sous coude, sus coude, aisselle)
LD onde F si suspicion d’atteinte proximale
Recueil FDI avec stimulations multiétagées surtout si atteinte au coude et au poignet(19)
18 conduction motrice du nerf médian du côté atteint
6.2.2 Conduction sensitive:
Potentiel sensitif du nerf ulnaire au 5ème doigt Etude de la branche cutanée dorsale(19)
Potentiel sensitif du BCI si atteinte sensitive à l’avant-bras(19)
19
6.2.3 Electromyographie :
FDI(19)
Hypothénariens(19)
20 Si tout est normal, et la symptomatologie est sensitive pure, il faut penser à faire le potentiel des nerfs mixtes.
6.2.4 Résultats :
Principaux syndromes
Atteinte coude poignet Branche
palmaire profonde
Avant -bras Bras
Conduction motrice
ADM
Poignet diminué ou non diminué
ou non VCM ralenti+ (a)dispersi on ou BC(b) ou amplitude basse N N ou basse N
Poignet -sous coude Diminué ou non N N diminué ou non
VCM ralenti+ (a)dispersion ou BC(b) ou amplitude basse
N
Sous coude –Sus coude VCM ralenti+ (a)dispersion ou BC(b) ou amplitude basse N N N N
Axillaire N N N N diminué ou non
VCM ralenti+ (a)dispersion ou BC(b) ou amplitude basse Onde F N N N N Altéré FDI
21
(a) VCNM) au coude inférieure à 50 m/s, sur une distance de l’ordre de 10 cm, VCM au coude abaissée de plus de 10 m/s par rapport à la VCM mesurée à l’avant- bras (AAEM recommandations)
(b) diminution CMAP après stimulation proximale au coude de plus de 20 % par rapport au sous coude (AAEM recommandations)
(c) comparaison des latences du cubital et médian au niveau de coude, une différence de plus de 0, 7 est considéré comme significatif pour confirmer l’atteinte au coude
RC ou BC : ralentissement ou bloc de conduction dans le segment considéré, conséquence directe de l’atteinte
des fibres nerveuses au site lésionnel.
ou non VCM ralenti+ (a)dispersi on ou BC(b) ou amplitude basse VCM ralenti+ (a)dispersion ou BC(b) ou amplitude basse
Poignet-sous coude N ou basse N N diminué ou non
VCM ralenti+ (a)dispersion ou BC(b) ou amplitude basse N Sous coude-sus coude VCM ralenti+ +++dispersion ou BC ou amplitude basse+++ N N N N
Axillaire N N N N diminué ou non
VCM ralenti+ (a)dispersion ou BC(b) ou amplitude basse FUC
Sous coude –sus coude
N N N N N
Axillaire N N N N diminué ou non
VCM ralenti+ (a)dispersion ou BC(b) ou amplitude basse Nerf médian N N N N N Conduction sensitive
5ème doigt Diminué diminué N altéré Altéré
BCD Altéré N N N ou bas Altéré
BCI N N N N N
Nerfs mixtes +0,7 N N N N
Nerf médian N N N N N
Electromyographie
ADM Neurogène neurogène N neurogène Neurogène
FDI Neurogène++ Neurogène+
+
Neurogène neurogène Neurogène
22
7 Matériels et méthodes:
7.1 Type et cadre de l’étude :
Il s’agit d’une étude de cohorte rétrospective réalisée au service de neurophysiologie clinique de l’hôpital des spécialités de Rabat, entre Janvier 2010et décembre 2019.
7.2 Définitions des patients éligibles :
7.2.1 Critères d’inclusion :
Nous avons inclus dans notre étude :
- Les patients de tout âge, hommes et femmes, enfants.
- Les patients qui ont une atteinte isolée du nerf ulnaire.
- Les patients qui ont des signes d’atteinte du nerf ulnaire, à savoir des paresthésies et une hypoesthésie du territoire ulnaire , diminution de la flexion , adduction et opposition de l’auriculaire, diminution de l’ abduction at adduction des doigts avec amyotrophie et griffe cubitale....
7.2.2 Critères d’exclusion :
Ont été exclus de l’étude les cas qui ont:
- Un syndrome du canal carpien associé
- Un axonotmésis du nerf radial, du médian associé
- Une polyneuropathie associée
-Les dossiers incomplets ou inexploitables.
7.2.3 La fiche d’exploitation : (Annexe)
La fiche d’exploitation préétablie renseigne sur :
Les caractéristiques démographiques des patients: le sexe et l’âge.
23 traumatisme , ATCD d’atteinte du nerf ulnaire au coude,diabète) , les signes cliniques, leur siège, leur durée d’évolution .
Les caractéristiques électro physiologiques : les données des résultats de l’examen ENMG ainsi que les anomalies retrouvées.
7.2.4 Méthodes :
Le critère de jugement est le taux de réalisation des différents paramétres ENMG indispensables pour l’exploration d’une atteinte du nerf ulnaire à savoir:
- La conduction motrice sus –sous coude
- La technique de sensibilisation (inching)
-Les paramètres proximaux(latence de l’onde F, conduction motrice aisselle sus coude)
-La conduction motrice et sensitive du nerf médian
-Le recueil sur d’autres muscles( FDI et FUC).
-Le potentiel sensitif du brachial cutanée interne (BCI) et de la branche cutanée dorsale(BCD)
-Le potentiel des nerfs mixtes
- L’examen à l’aiguille des muscles (FDI, ADM, FUC)
7.3 Résultats:
7.3.1 Description des patients :
La période de notre étude était de10 ans,. Nous avons inclus 75 cas qui ont une atteinte isolée du nerf ulnaire , ont été exclues de l’étude les patients qui ont une autre atteinte associé(syndrome du canal carpien, neuropathie, axonotmésis multiple..)et les dossiers incomplets.
24
7.3.1.1 Caractéristiques démographiques des patients :
7.3.1.1.1 L’âge
L’âge moyen des patients dans notre échantillon d’étude est de 35,6 ± 18 ans, avec des extrêmes allant de 5 ans à 78 ans
7.3.1.1.2 Le sexe :
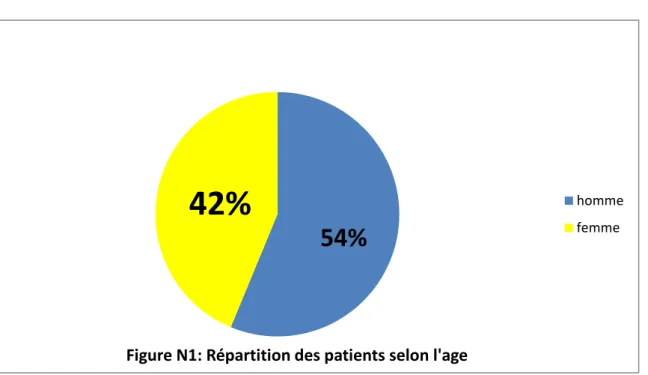
Dans notre série nous avons constaté une prédominance masculine : 43 hommes (54%) et 32 femmes (42%).
7.3.1.2 Aspects cliniques :
7.3.1.2.1 Les antécédants:
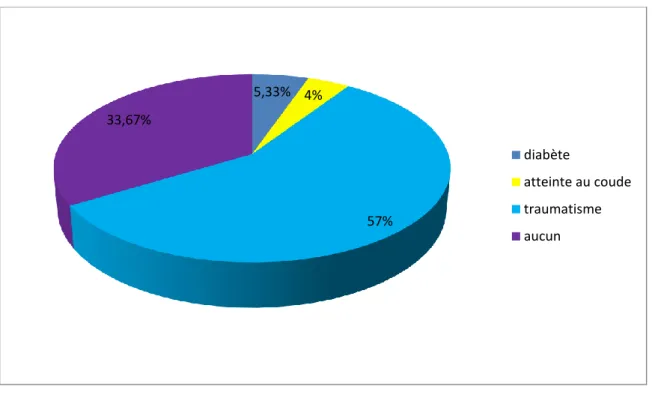
Dans notre échantillon de 75 malades , une notion de diabète a été retrouvé chez 4 patients (5,33%), un ATCD d’atteinte d’atteine du nerf ulnaire au coude chez 3 patients (4%) et un ATCD de traumatisme chez 43 des malades(57%), concernant
le type de traumatisme: 19 malades ont eu une plaie, 14 cas de fracture, 1 cas de
54%
42%
Figure N1: Répartition des patients selon l'age
homme femme
25 tumeur de coude chez un enfant, 1 cas de luxation du coude, et 2 cas de section complète du nerf.
Figure 2: répartition des patients selon les antécédents
type Nombre cas
Type de traumatisme plaie 19
fracture 14
Tumeur 1
luxation 1
Section complète 2
Figure 3: répartition des patients selon le type du traumatisme
7.3.1.2.2 Les Signes cliniques:
Le symptôme clinique prédominant était le déficit moteur chez 68cas (84%), suivi par le déficit sensitif chez 63 malades (82%).
5,33% 4% 57% 33,67% diabète atteinte au coude traumatisme aucun
26
7.3.1.3 Les données de l’examen ENMG :
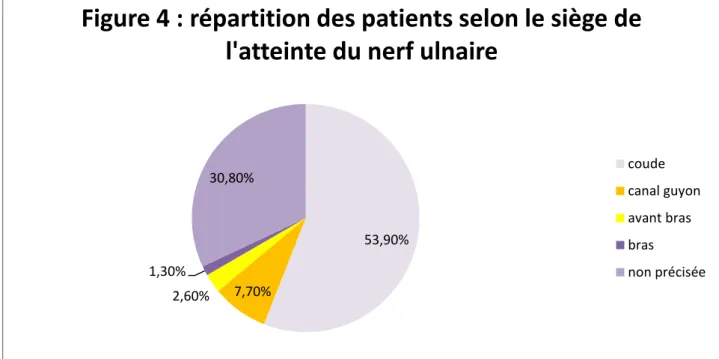
-Parmi les 75 patients, 42 malades (53,9%) présentaient une atteinte au coude, 6 malades au niveau du canal de Guyon(7,7%), 2 malades avait une atteinte au niveau de l’avant bras(2,6%), 1 cas au niveau du bras(1,3%), et non précisée chez 24 cas(30,8%)
-La neuropathie était sévère chez 18 malades.
-L’atteinte était sensitive chez 10 malades,sensitivomotrice chez 41 malades, motrice chez 5 malades.
Les paramètres qui ont étaient le plus souvent étudiés sont:
- La conduction motrice sus –sous coude chez 61 malades(78, 2%)
- La conduction motrice et sensitive du nerf médian a été réalisée chez 66 cas(84,6%), la conduction motrice du nerf médian seule chez 3 cas(3,8%), et le potentiel sensitif du nerf médian seul chez 3 (3,8%).
Les paramètres qui ont étaient moins fréquemment étudiés sont:
-La technique de sensibilisation (inching) faite chez un seul malade(1,3%)
53,90%
7,70% 2,60%
1,30%
30,80%
Figure 4 : répartition des patients selon le siège de
l'atteinte du nerf ulnaire
coude canal guyon avant bras bras
27 -Les paramètres proximaux(latence de l’onde F faite chez 36 cas(46,2%), conduction motrice aisselle sus coude faite chez 14 malades(17,9%)
- Le recueil sur d’autres muscles( FDI fait chez 16 malades 20,5% et FUC fait chez 15 malades (19,2%).
-Le potentiel sensitif du brachial cutanée interne (BCI fait chez 11 malades( 14,1%) et de la branche cutanée dorsale(BCD faite chez 4 malades( 5,1%))
-Le potentiel des nerfs mixtes a été réalisé chez 14 malades(18%)
-L’examen à l’aiguille des muscles (FDI, ADM+/- FUC) a été réalisé chez 18 malades(23%) 1,30% 46,20% 17,90% 20,50% 19,20% 14,10% 5,10% 23% 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00% 70,00% 80,00% 90,00%
figure 5: Répartition des malades selon les différents paramètres
électrophysiologiques étudiées
28
8
Discussion
La compression du nerf ulnaire est la 2ème cause de neuropathie compressive aux membres supérieurs(5)(8). Son diagnostic se base sur l’examen ENMG et repose sur des protocoles bien définis. L’examen ENMG ne permet pas uniquement de confirmer le diagnostic mais aussi de déterminer le siège exact de la compression et de rechercher des atteintes associées. Dans certaines situations le diagnostic peut être difficile dans les formes sensitives au début et en cas de problème technique (les variations de température, et la mesure de la distance au coude) ce qui peut mettre le diagnostic en doute, d’où l’intérêt d’établir un protocole électrophysiologie précis et complet, pour chaque type d’atteinte en incluant les techniques de sensibilisation( comme le potentiel des nerfs mixtes , et le Inching )et en évitant au maximum les fautes techniques afin d’avoir un diagnostic correct et de bien orienter la prise en charge thérapeutique (5)(9).
Le but de notre étude était d’évaluer les différents paramètres électrophysiologiques qui ont été étudiées pour poser le diagnostic d’atteinte du nerf ulnaire.
8.1 Les données épidémiologiques
8.1.1 L’âge :
Dans notre sérié, l’âge moyen était 35,6 ± 18 ans, avec des extrêmes allant de 5 ans à 78 ans . Dans la série Raeissadat et al , l’âge moyen était estimé à 46,5 ans ,et 46.26 + /-14.92ans dans une autre série[2]
Cette variation s’explique, en partie, par la variabilité des critères choisis dans chaque étude.
8.1.2 Le sexe :
Nous avons noté une légère prédominance masculine ce qui rejoint les données de la littérature [1,2]
29
8.2 Causes :
Dans notre série, les causes traumatiques ont été les plus fréquentes 57% versus causes non traumatique. Dans la série Raeissadat et al, les causes non traumatiques représentaient 68,1% versus causes traumatiques.
8.3 Les formes cliniques :
En accord avec les données de la littérature, l’atteinte au coude était la plus fréquente, suivi du poignet, puis l’avant-bras, et le bras .L’atteinte prédominante était sensitivomotrice et modérée ce qui rejoint les données de la littérature.
8.4 Etude ENMG :
L’étude de la conduction motrice sus –sous coude permet de poser le diagnostic d’atteinte ulnaire au coude en objectivant selon le recommandations de L’AAEM (American Association of Neuromuscular and Electrodiagnostic Medicine) en objectivant :(En respectant 10 cm de distance sus sous coude lors de la stimulation sur un coude fléchi de 70 à 90° (7) )(5)(9) (10):
-Une diminution de la vitesse de conduction motrice(VCM) au coude (moins de 50 m / s)(10)
-Une diminution de la VCM au coude de 10% par rapport au segments adjacents.(10)
-Une diminution de l'amplitude du potentiel global d'action musculaire (CMAP)
sous coude –sus coude de plus de 20% ou une dispersion temporelle.(10)
Si les études motrices de routine ne sont pas concluantes, les techniques suivantes peuvent être avantageuses (9):
8.4.1 Le recueil sur le muscle FDI
8.4.1.1 -Le Inching
30 Les muscles de l’avant bras à innervation ulnaire . Si ces derniers sont anormaux, l'examen
Doit inclure les muscles non ulnaires du territoire C8 / et plexique inférieur afin d’exclure
L’atteinte plexique et radiculaire(9).
- Dans notre étude, la conduction motrice sus –sous coude était faite chez 61 malades(78,2%), une différence de 10% de vitesse a été retenu comme significative, le recueil sur le muscle FDI a été réalisé chez 20,5% et le muscle FUC chez 19,2% malades , le inching a été fait chez un seul malade, et L’examen à l’aiguille des muscles (FDI, ADM+/- FUC) a été réalisé chez seulement 23% des malade.
- Le nerf le plus souvent étudiée à côté du nerf ulnaire est le nerf médian dans 84,6%, ce qui permet d’éliminer une neuropathie associée (syndrome du canal carpien, axonotmésis
du nerf médian, polyneuropathie) et d’éliminer une atteinte plus haute située.
-Les paramètres proximaux permettent de confirmer une atteinte du nerf ulnaire au bras, ou un syndrome du défilé cervicothoracique, dans notre étude la latence de l’onde F a été réalisée chez 46,2% malades, et la conduction motrice aisselle sus coude chez seulement 17,9%.
- Le potentiel sensitif du brachial cutanée interne devrait être étudiée chez tout patient qui présente des signes sensitifs au niveau de l’avant-bras car il est toujours altérée en cas d’atteinte plexique inférieur, dans notre étude, il a été réalisé chez seulement 14,1% des malades.
- L’étude de la branche cutanée dorsale (BCD) est toujours normale en cas d’atteinte plus bas située au niveau du poignet et la main, elle a été étudiée chez seulement 4 malades ( 5,1%) dont seulement 1 patient qui avait une atteinte au poignet.
31 une présentation clinique évocatrice(9)(10). Les faux négatifs peuvent se rencontrer dans des formes sensitivomotrices patentes, mais surtout dans les formes peu évoluées et à expression clinique essentiellement sensitive, d’où l’intérêt d’ autres techniques recommandées qui sont: le recueil du CMAP sur le muscle premier interosseux, la technique de inching ou stimulations centimétriques au coude, la comparaison de la vitesse de traversée du coude avec la vitesse proximale axillaire -coude, la latence sur le muscle cubital antérieur, électromyographie de détection à l’aiguille(9)(10).
-Malgré ces différentes techniques, le diagnostic peut rester douteux d’où l’intérêt du technique d’étude de potentiel des nerfs mixtes, qui consiste à comparer les latences des nerfs médians et ulnaire au coude, une différence de 0,7 est considéré comme significatif (9) .Dans notre échantillon, cette technique a été étudiée dans seulement 18% des cas, ce qui représente un très faible pourcentage par rapport à la fréquence de l’atteinte au coude dans notre série.
32
9 Conclusion
L’exploration ENMG des neuropathies ulnaires ne permet pas uniquement de confirmer le diagnostic mais aussi de déterminer le siège exact de la compression, de rechercher des atteintes associées et surtout d’orienter la prise en charge thérapeutique.
Selon notre étude, on a pu confirmer que les paramètres ENMG le plus souvent étudiées sont : la conduction motrice au passage du coude, et celle du nerf médian, les autres paramètres essentiels au diagnostic sont insuffisamment étudiés, et ceci peut être expliqué par la charge importante de travail et aussi par le manque de protocoles standardisés.
Notre travail souligne l’intérêt d’établir un protocole électrophysiologie précis, complet et adaptée en fonction de la clinique afin d’avoir un diagnostic correct et une prise en charge thérapeutique adéquate.
33
10 Résumé :
But de l’étude : Évaluer les paramètres électrophysiologiques qui ont été étudiées en cas d’atteinte du nerf ulnaire.
Matériels et méthodes : Nous avons mené une enquête rétrospective au service de neurophysiologie clinique de l’hôpital des spécialités de Rabat. Ce travail de recherche se portait sur une période de 10 ans entre Janvier 2010 et décembre 2019.
Nous avons inclus les patients ayant une atteinte du nerf ulnaire isolé. Les critères de jugement étaient : la conduction motrice sus –sous coude, les paramètres proximaux, la conduction du nerf médian, le recueil sur d’autres muscles (FDI et FUC), le potentiel sensitif du brachial cutanée interne (BCI) et de la branche cutanée dorsale(BCD), et le potentiel des nerfs mixtes.
Résultats : nous avons inclus 75 patients, l’atteinte la plus fréquente était au niveau du coude dans 53,9% des cas, suivi du poignet, de l’avant-bras, puis du bras, et il était non précisée dans 30,8% des cas.
Les paramètres qui ont étaient le plus souvent étudiés sont: La conduction motrice sus – sous coude dans 78, 2% des cas et La conduction nerveuse du nerf médian dans 84,6%,
Les paramètres qui ont étaient moins fréquemment étudiés sont: Les paramètres proximaux(latence de l’onde F dans 46,2%, conduction motrice aisselle sus coude dans 17,9%), Le recueil sur d’autres muscles( FDI dans 20,5% et FUC dans19,2%), le potentiel sensitif du brachial cutanée interne (BCI fait dans 14,1%) et de la branche cutanée dorsale(dans seulement 5,1% des cas),Le potentiel des nerfs mixtes a été réalisé dans18% des cas ) et enfin L’examen à l’aiguille a été réalisé seulement dans 23% des cas.
Conclusion : La conduction motrice sus –sous coude est le paramètre le plus souvent étudiée en cas d’atteinte ulnaire.
34
11 Annexes
Fiche d’exploitation d’atteinte du nerf ulnaire Identité N ° EMG IPP Age sexe profession Antécédants : oui non Traumatisme Type Fracture Plaie Localisation Sus coude Sous coude Poignet main Ancienneté Traitement Ostéosynthèse Plâtre Rééducation durée
35 Diabète
Durée évolution Examen clinique
oui non
Douleurs neuropathiques+ paresthésies Date de début Type Brulure Décharge électrique Fourmillements Engourdissement Localisation Déficit sensitif Localisation
36 Déficit moteur
FUC
Fléchisseurs profonds du III et IV ADM FDI Adducteur du pouce ROT Présent
37 Etude électrophysiologique
Etude motrice
N ulnaire coté atteint /coté sain Recueil ADM
Amplitude motrice LDM VCM Onde F
Poignet-ADM
Sous coude _
Sus coude _
aisselle _
Recueil FDI
Amplitude motrice LDM VCM Onde F
Poignet -FDI
Sous coude _
Sus coude _
aisselle _
Recueil FUC
Amplitude motrice LDM VCM Onde F
Sous coude Sus coude aisselle
N Médian coté pathologique : Amplitude motrice
LDM VCM Onde F
poignet coude
Etude CNS(–(coté atteint /coté sain)
Amplitude sensitive
Latence distale VCS ulnaire -Poignet-5ème
doigt
Ulnaire -Branche cutanée dorsale-
BCI
Potentiel des nerfs mixtes
Médian 3ème doigt EMG
38
normal Dénervation Réinnervation
FDI ADM FUC CAP Conclusion Sus coude coude Canal guyon
Branche palmaire profonde Niveau atteinte
axonotmésis Neurotmésis
39
12 Référence :
[1 ] Raeissadat et al, Electrodiagnostic Findings in 441 Patients with Ulnar Neuropathy - a Retrospective Study, Orthopedic Research and Reviews 2019:11
[2] Daniele Coraci et Claudia Loreti, Ulnar neuropathy at wrist: entrapment at a very Bcongested site, Neurological Sciences.
[3] Kevin J. Felice, DO ; H. Royden Jones, Jr, MD, Pediatric Ulnar Mononeuropathy:
Report of 21 Electromyography-Documented,Cases and Review of the Literature, journal of child neurology, 1996.
[4] andrew eisen, m.d., f.r.c.p.(c), Early diagnosis of ulnar nerve palsy An electrophysiologic study,neurology march1974.
[5]. Mark E. Landau, MDa, William W. Campbell, MD, MSHAb, Clinical Features and
Electrodiagnosis of Ulnar Neuropathies, Phys Med Rehabil Clin N Am 24 (2013) 49–66
[6] Fikret Aysal , Ulnar Nerve Compression at the Wrist: Diagnostic Role of Palmar Stimulation, Journal of Clinical Neurophysiology , October 2014
[7] Gregor Omejec, Simon Podnar , Proposal for electrodiagnostic evaluation of patients with suspected ulnar neuropathy at the elbow, Clinical Neurophysiology 127 (2016) 1961–1967
[8]. Aslihan Uzunkulao, Association Between Gender, Body Mass Index, and Ulnar Nerve
Entrapment at the Elbow: A Retrospective Study, Journal of Clinical Neurophysiology ,December 2016
[9] A. Moulonguet, Atteinte du nerf cubital au coude : latences comparées médian/cubital par stimulation au poignet et recueil au coude, Correspondances en Nerf & Muscle - 2003
[10] Gülbün Yüksel, MD, Electrodiagnosis of ulnar nerve entrapment at the elbow, Neurosciences 2009; Vol. 14
[11] c. sokolow, ph. pariser, j.p. lemerle, Atteintes du nerf cubital au coude :Approche étiologique A propos de quarante cas,Ann Chir Main (Ann Hand Surg), 1993,
40 [12] Paweł Depukat et al, Syndrome of canal of Guyon — definition, diagnosis,
treatment and complication .
[13] sémiologie EMG élémentaire, Emmanuel fournier
[14] F. Moutet, Compression du nerf ulnaire à la loge de Guyon, Chirurgie de la main 23 (2004) S134–S14.
[15] E. Roulot, Le nerf ulnaire au coude, Chirurgie de la main 23 (2004) S110–S127
[16] practice parameter for electrodiagnostic studies in ulnar neuropathy at the elbow, Guidelines in Electrodiagnostic Medicine
[17] j. payan, Electrophysiological localization of ulnar nerve lesions, J. Neurol. Neurosurg. Psychiat., 1969, 32, 208-220
[18] Christopher J. Dy & Susan E. Mackinnon, Ulnar neuropathy: evaluation and management, Curr Rev Musculoskelet Med (2016) 9:178–184.
[19] Atlas d’électromyographie, Emmanuel fournier
[20] Syndromes EMG d’atteinte des nerfs et des muscles, Emmanuel fournier
[21] Grégoire LELEUP : Etude échographique de la biomécanique du nerf ulnaire et des tissus mous dans le tunnel cubital chez des sujets sains.