DIEU qui est père, fils et esprit saint
« Tout ce que vous faites : manger, boire, ou toute autre action, faites-le
pour la gloire de DIEU. » 1 corinthien 10 :31
L’accomplissement de ce travail est une preuve de plus de ta présence
permanente dans ma vie. Reçois en cette occasion Seigneur mon action de
grâce pour tous les bienfaits reçus. Dans toutes les circonstances que la
gloire te revienne mon DIEU.
A Mon cher pays le Burkina Faso (terre des hommes intègres)
Ma plus grande fierté est de porter haut tes couleurs partout où je suis.
Puisse DIEU me donner la grâce et la force afin de toujours t’honorer et
A son excellence Monsieur ROCH MARC CHRISTIAN KABORÉ
Président du Burkina Faso, Chef suprême des Armées En témoignage de
notre grand respect, notre profonde considération et sincère admiration.
A Monsieur le Général de brigade MOISE MINOUNGOU
Chef d’État - Major Général Des Forces Armées Burkinabè En témoignage
de notre respect et sincère admiration.
Au medecin colonel major kafando hamado
Directeur du service de sante militaire, en témoignage de notre grand respect
et notre profonde consideration
A tous les médécins, dentistes, pharmaciens et personnel du service de santé
des forces armees burkinabe
A Son Excellence Monsieur ZAKALIA KOTE
Ambassadeur du Burkina Faso près le Royaume du Maroc En témoignage
de notre respect et de notre considération.
A Monsieur le Colonel Major PEGUY . H. YODA
Attaché de défense près de l’ambassade du Burkina Faso au Maroc. En
témoignage de notre respect et de notre considération.
A tous les membres de la mission militaire et de l’ambassade du Burkina
Faso au Maroc et leurs familles respectives
Profond respect
A Monsieur le Colonel-Major Moussa CISSE et sa famille
(Ancien Attaché de Défense près l’ambassade du Burkina Faso au Maroc)
actuel conseiller spécial du ministère des affaires étrangères du Burkina
Faso.
En témoignage de notre grand respect, notre profonde considération et
sincère admiration Merci pour vos conseils et votre grandeur d’âme
AU MAROC
Patrie d’adoption, un exemple à suivre dans de nombreux domaines dont les
conditions de vie et la qualité de formation nous a agréablement surpris.
À
FEU SA MAJESTE LE ROI
HASSAN II
À
SA MAJESTÉ LE ROI
MOHAMED VI
Chef Suprême et Chef d’Etat-Major Général des Forces Armées
Royales
Roi du MAROC et garant de son intégrité territoriale
À
SON ALTESSE ROYALE
LE PRINCE HÉRITIER
MOULAY EL HASSAN
À
SON ALTESSE ROYALE
LE PRINCE MOULAY RACHID
Que Dieu le protège.
À
A
Monsieur le Médecin Général de Brigade
Mohammed ABBAR
Professeur d’urologie
Inspecteur du Service de Santé des Forces Armées Royales.
En témoignage de notre grand respect,
Et notre profonde considération
A
Monsieur le Médecin colonel major
El Mehdi ZBIR
Professeur en Cardiologie
Directeur de l’HMIMV –Rabat.
En témoignage de notre grand respect
Et notre profonde considération
A
Monsieur le Médecin Général
Abdelhamid HDA
Professeur agrégé de Cardiologie
Ancien Inspecteur du Service de Santé des Forces Armées
Royales
et Directeur de l'E.R.S.S.M
En témoignage de notre profond respect, notre profonde
considération et sincère admiration.
A
Monsieur le Général de Corps d’Armée
Abdelfattah LOUARAK
Inspecteur Général des Forces Armées Royales
En témoignage de notre grand respect
A
Monsieur le Médecin colonel major
Elbaaj Mohammed
Directeur de l’Hôpital Militaire Moulay Ismail - Meknes
En témoignage de notre grand respect
Et notre profonde considération
A
Monsieur le Médecin général de brigade
BOULAHYA Abdellatif
Directeur de l’Hôpital Militaire Avicenne – Marrakech
En témoignant de notre grand respect et notre profonde
considération
A
Monsieur le Médecin Colonel
Taoufiq AMEZIANE
Directeur de l’Ecole Royale du Service de Santé Militaire
En témoignage de notre grand respect
Et notre profonde considération.
A
Monsieur le Médecin colonel
El Matar Abderrahmane
Commandant le Groupement Formation et Instruction
de l’ERSSM
En témoignage de notre grand respect
Et notre profonde considération
Au personnel encadrant de l’ERSSM
mention special au colonel moufakir
et l’adjudant-chef karbal
A ceux qui me sont les plus chers
A ceux qui ont toujours cru en moi
A ceux qui m’ont toujours encouragé
Je dédie cette thèse à
A PAPA
Je veux te remercier pour tout cet amour donné depuis ma naissance jusqu’à
maintenant. Je sais, papa, tu a travaillé dur pour ta famille. Aujourd’hui tu
reste un modèle et un repère essentiel pour mon existence. La pudeur
familiale, la timidité ne permettent pas toujours de dire aux personnes
combien on les aime. Tu m’as offert des instants de bonheur simple, tu m’as
transmis ces valeurs, ces principes, ces règles qui ont forgé mon éducation et
ma personnalité au fil des années.
Toi et maman, mes parents, vous êtes mon histoire, mes racines. Je garde
en mémoire ce proverbe « un homme est comme un arbre sans ses racines
A MAMAN
Merci maman de m’avoir offert ton amour et permis de trouver ma place
dans la vie. Tu as toujours été pour moi l’exemple parfait et concret de la
femme battante et dévoué pour sa famille. Maman a mes yeux tu
représentes la combativité l’humilité, l’amour, le pardon, …. T’aimer et être
aimé par toi est une force qui m’éclaire chaque jour de mon existence. Ma
reconnaissance est éternelle.
A MES FERES ET SŒURS
DONALD
tu es parti très tôt. Puisse le Seigneur te garder près de lui dans
son royaume.
ANITA
ma complice de haut niveau. Ta détermination et ton calme m’ont
toujours convaincu. Je ne sais quoi dire que tu ne sais déjà mais retiens ceci
« demain sera toujours meilleur qu’aujourd’hui »
AMEDE
alias BOSS tu sera toujours mon bon petit.
MARINA
notre princesse.
A mes oncles et tantes
Jean, Michel, Achille, Elisabeth, Estelle, Aminata, Remy, Florent, Dah,
Amandine, Eugène, Charles, Jacob, Judicael
A mes cousins et cousines
Armel, Floriane, Gael, Jorina, Ango, Papi, Elo, Frederic T
A mes voisins et amis d’enfance
Modeste N, bouba C, Bassirou D, Fadel T, Aida, Raicha, Famille Kafando,
Famille Sawadogo, Famille Compaoré.
A mes chers maitres du primaire
A tous les AET, prytanes et encadrant du Prytanée Militaire de Kadiogo
A ma promotion du PMK (2005-2012) :
tassin, bwaba, imam, sexus, kawa,
zougou, kamsdidi, le pie, mougou 1
er, le phalus, pingri, ltn koama, la flèche,
kossodo, rick, joker, soubcy, wins, yahoo, byron, xzi, nini, djo, namos,
ouatasi, l’intendant, ouattaga, nongui, ouobs, djiebre, franck, eins, mike, le
commerçant, bob, lino le mêtêk, light, le verbe, youyou, capo, souldja boy,
inspecta, baldé, le gnarba.
Aux Officiers et Elèves Officiers du BURKINA FASO
Aux Officiers et Elèves Officiers des Pays Amis
Aux Officiers et Elèves Officiers Marocains
A mes anciens, à mes jeunes De l’ERSSM, de l’ARM, de l’ERA
Mention spéciale au Med/lt Swalo, Med/cne Murielle, med/lt Onka,
Dent/lt Habibou, Anc Hans, Dent/cne Yannick, Med/cne Renée, Lt
Robert, Dent/lt koffi franck
A la communauté burkinabé de l’ERSSM
: Massimbo le prince, Mohamed
notre l’adji, le big Zare, Decard le dozo, Nacro, Yann le baron, Yonli,
Vladimir, Bidiga, Evarist, Beogo, Dah, Tassembeo
Un honneur d’avoir cheminé ensemble Puisse DIEU raffermir nos liens et
nous guider
A ma Promotion de l’ERSSM 2012
Rigo le puissant chef promo, Zaynaba (tu bouuudeeee) ma sœur de guerre,
Dania que dire les fruits de mer vont me manquer, Reine toujours en regime,
Brigitte te déranger va beaucoup me manquer, Jeny la taille viendra un
jour, Djenaba la soussou allons seulement.
Aux trois mousquetaires
: Klénan le pari contre l’embonpoint sera toujours
d’actualité, Francois le fameux stage de gynéco, appolinaire le moine
connecté.
A toutes et à tous, Puisse DIEU raffermir nos liens et nous guider.
Au gendarme lieutenant
Sawadogo
P. W. Faysal
mon gars sûr du royaume
merci pour ton soutien et ta fraternité inconditionnelle.
A la
c
ommunauté des frères et le personnel médical de l’hôpital saint Jean
de DIEU de Tanguieta (BENIN)
merci pour votre contribution dans ma
formation.
A
MAMAN CHOCO, Sœur Pascaline, Mémé
de la communauté des sœurs
réligieuses «
Notre dame de l’annonciation
» de Tanguieta merci pour vos
conseils.
A tous mes frères et sœurs en CHRIST
mention spécial au ‘‘PADRE EL
MAESTRO’’
Au Dr Aristide
toi-même tu connais la phrase.
A Steven le taekwadoka
du passé je t’attends au pays des hommes intègres.
Mention spéciale à
Jeanelle
la lionne ta patience et ton altruisme force
l’admiration que DIEU te garde.
A tous mes Enseignants et Professeurs
Au Médecin
Compaoré
Berthrand
grand merci pour votre disponibilité.
A toutes et à tous Veuillez trouver en ce travail, L’expression de ma
reconnaissance.
A toutes personnes qui de près ou de loin m’a procuré un quelconque conseil,
une aide ou qui m’a tout simplement donné la force et la volonté de
continuer à aller de l’avant.
A ceux et celles que j’ai omis de citer
Je vous dis merci et vous confie à DIEU.
A notre Maître et Président de Thèse
Monsieur le Professeur Jaouad KOUACH
Professeur de gynécologie obstétrique
J’ai eu le privilège de passer dans votre service en 5è et 6è année. C’est aussi
grâce a vous que nous avons eu l’opportunité de faire cette thèse dont vous
nous honoré en acceptant de la présider. Votre calme, votre gentillesse sans
oublier votre pédagogie très simple m’ont énormément marqué.
Veuillez accepter, cher maître, l’expression de notre reconnaissance et
À Notre maître et rapporteur de thèse
Mohamed EL MARJANY
Professeur en radiothérapie oncologie
Vous nous avez fait honneur en acceptant de superviser cette thèse, votre
souci du détail, votre patience, votre altruisme et par-dessus tout votre
disponibilité force l’admiration et font de vous un encadrant sérieux avec de
grandes ambitions.
Vous êtes pour nous un exemple a suivre.
Qu’il nous soit permis de vous exprimer nos remerciements chaleureux et les
plus sincères.
A mon maître et juge de thèse
Madame Nazih MONA
Professeur en hématologie
Je vous remercie vivement de l’honneur que vous me faites en acceptant de
siéger parmi mon jury de thèse. Je suis très reconnaissant de la spontanéité
avec laquelle vous avez accepté de juger mon travail. Veuillez croire, cher
A notre Maître et Juge de thèse
Monsieur Tarik MAHFOUD
Professeur EN Oncologie médicale
Nous sommes très sensibles à l’honneur que vous nous faites en acceptant
avec spontanéité de juger notre modeste travail.
Votre bonté, votre modestie et votre compréhension ne peuvent que valoir
l’estime et le respect de tous.
Veuillez trouver ici, cher maître, le témoignage de nos sentiments
respectueux et de notre grande admiration pour vos précieuses qualités
A notre maître et juge de thèse
Madame Majjaoui SANAA
Professeur en oncologie médicale
Nous sommes très sensibles au grand honneur que vous nous faites et à la
gentillesse avec laquelle vous avez accepté de siéger dans notre jury.
Veuillez trouver ici l’expression de notre reconnaissance et de nos sincères
Liste des Abréviations
ADN : Acide Désoxyribonucléique
ATCD : Antécédent
BCLR : Bon contrôle loco-régional
BL : Basal like
BRAC1 : Breast Cancer gènes 1
BRAC2 : Breast Cancer gènes 2
CHU : Centre Hospitalier Universitaire
CISH : Chromogenic In Situ Hybridization
CMT : Chimiothérapie
EGF : Epidermal Growth Factor
EGFR : Epidermal Growth Factor Receptor
ER : Estrogen Receptor
FISH : Fluorescence in situ hybridation
HER-2 : Human Epidermal growth factor receptor 2
HMIMV : Hopital Militaire et d’Instruction Mohamed V
HT : Hormonothérapie
IHC : Immuno-histo-chimie
IMC : Indice de Masse Corporelle
Ki-67 : Cell cycle related nuclear protein
PAM 50 : Test de RT-PCR quantitatif basé sur l’expression de 50 gènes. Il
établit la classification en 4 sous-types moléculaires du cancer de sein.
PARP : Poly (ADP-ribose) polymérase
RCH : Rémission Histologique Complète
RCP : Réunion de Concertation Pluridisciplinaire
RE : Récepteur Oestrogénique
RH : Récepteur Hormonaux
RP : Récepteur Progestatif
RT-PCR : Reverse Transcriptase- Polymerase Chain Reaction
SBR : Scarff Bloom et Richardson
SERD : Selective oestrogen receptor down-regulator
SERM : Selective oestrogen receptor modulator
VEGF : Vascular endothelial growth factor
Liste des Figures
Figure 1: Répartition du cancer triple négatif et type luminal dans notre série. ... 10 Figure 2: Comparaison des sous-types histologique de notre série. ... 14 Figure 3: Comparaison des différents stades de différenciation de notre série. ... 15 Figure 4: Répartition selon la taille tumorale. ... 18 Figure 5: Répartition selon l’envahissement ganglionnaire. ... 19 Figure 6: Répartition selon la chirurgie mammaire. ... 21 Figure 7: Répartition des patientes ayant reçues la chimiothérapie et
l’hormonothérapie. ... 23
Figure 8: Courbes des survies globales. ... 27 Figure 9: Courbes de l’évolution des rechutes. ... 28 Figure 10: Comparaison entre études des taux de cancer du sein type triple négatif. .. 36 Figure 11: Comparaison entre études des taux de cancer du sein type luminal. ... 37 Figure 12: Répartition selon les métastases ... 54
Liste des Tableaux
Tableau 1: Tableau de comparaison des caractéristiques clinique... 13 Tableau 2: Tableau de comparaison des sous types histologique. ... 14 Tableau 3: Tableau de comparaison des différents stades de différenciation. ... 16 Tableau 4: Tableau de comparaison de la présence des emboles vasculaire en
fonction des sous types... 16
Tableau 5: Comparaison selon la taille tumorale ... 18 Tableau 6: Répartition selon l’envahissement ganglionnaire. ... 19 Tableau 7: Comparative de la classification pTNM ... 20 Tableau 8: Tableau de comparaison des rechutes local et régionales. ... 24
Tableau 9: Répartition comparative des patientes selon le site de rechutes. ... 25
Tableau 10: Comparaison du suivi et de l’évolution ... 27 Tableau 11: Récapitulatif des marqueurs immunohistochimiques utilisés en routine
dans le cancer du sein (10) ... 35
Introduction ...1 Matériels et Méthodes ...4
A- Type d’étude ...5 B- Critères d’inclusion ...5 C- Critères d’exclusion ...5 D- Recueil des données ...5 E- Analyse des données ...8
Résultats ...9
I- Données épidémiologiques ... 10 A- Fréquence du cancer triple négatif et luminal ... 10 B- Âge ... 11 II- Caractéristiques cliniques ... 11 A- Délai de diagnostic ... 11 B- Antécédents familiaux du cancer de sein ... 11 C- Antécédent personnels et facteurs de risque ... 12 1- Âge de ménarches ... 12 2- Âge moyen de la première grossesse ... 12 3- Parité ... 12 4- Contraception orale ... 12 5- Ménopause ... 13 III- Caractéristiques anatomo-pathologiques et moléculaires : ... 14 A- Sous type histologique ... 14 B- Grade histologique SBR ... 15
C- Emboles vasculaires ... 16 D- Curage ganglionnaire axillaire ... 17 E- Limites d’exérèses ... 17 F- Index de prolifération Ki 67 ... 17 G- Classification pTNM ... 18 1- Répartition selon la taille tumorale ... 18 2- pN ... 19 IV- Traitement et réponse thérapeutique ... 21 A- Chirurgie ... 21 B- Radiothérapie ... 22 C- Chimiothérapie ... 22 D- Hormonothérapie ... 22 E- Suivi et surveillance ... 23 V- Evolution ... 24 A-Rechutes ... 24 1- Rechutes locorégionales ... 24 2- Rechutes métastatiques ... 24 B-Survie ... 26 Discussion ... 29
I- Rappels sur la classification moléculaire ... 30 A- Caractérisation des cancers du sein par immunohistochimie ... 30 1- Récepteurs hormonaux ... 30 2- Statut HER2 ... 30 3- Ki67 ... 32
B- Bases de la classification et particularités du triple négatif et du type luminal ... 33
1- Base de la classification... 33 2- Particularités du triple négatif et du luminal ... 34 a- Triple négatif ... 34 b- Tumeur de types luminaux ... 34 II-Aspect épidémiologiques ... 36 A- Incidence et fréquence ... 36 B- Facteurs de risque ... 38 1- Âge ... 38 2- -Sexe ... 38 III. Caractéristiques cliniques ... 39 A- Délai de diagnostic ... 39 B- Antécédents familiaux ... 39 C- Antécédents personnels ... 40 1- Facteurs hormonaux ... 40 a- Ménarche ... 40 b- Ménopause tardive ... 41 c- Contraception orale ... 41 2- Facteurs liés à la reproduction ... 42 a- Âge de la première grossesse ... 42 b- Parité ... 43 c- Allaitement ... 44 3- Facteurs liés au mode de vie ... 44
a- Obésité ... 44 b- Consommation d’alcool ... 45 c- Activité physique ... 45 d- Rayonnements ionisants ... 45 e- Tabac ... 45 IV. Traitement ... 46 A- Chirurgie et radiothérapie ... 46 B- Chimiothérapie ... 47 1- Place des sels de platine ... 49 2- Inhibiteur de poly ADP-riboses polymérases (PARP) ... 49 3- Bevacizumab ... 50 C- Hormonothérapie ... 51 V. Facteurs pronostiques ... 53 A- Stade évolutif ... 53 B- Type histologique ... 55 C- Grade histo-pronostique ... 55 D- Envahissement ganglionnaire ... 56 E- Emboles vasculaires ... 57 VI. Evolution ... 57 A- Récidive local/régionale ... 57 B- Survie ... 58 Conclusion ... 60 Résumés ... 62 Références Bibliographiques ... 66
1
2
Le cancer du sein est dans le monde la localisation la plus fréquente chez la femme (1,2). Il est estimé à environ 2 millions de cas annuels avec 627 000 décès par an et ce malgré les avancées thérapeutiques et des progrès du dépistage (3,4). Au Maroc, il s’agit d’un véritable problème de santé publique avec une incidence de 43,3 cas pour 100000 femmes par an (5).
Vu l’hétérogénéité du cancer de sein, plusieurs classifications (cliniques, histopathologiques ou moléculaires) ont été établies pour permettre l’identification précise des sous-groupes les plus agressifs et l’adaptation thérapeutique qui en résulte (6).La classification moléculaire est utilisée par les oncologues pour caractériser les sous-types tumoraux, afin d’affiner le pronostic et mieux adapter les traitements. Cette classification est basée sur l’analyse de trois marqueurs moléculaires : deux récepteurs hormonaux qui permettent de définir le statut hormonal de la tumeur ainsi que le récepteur de type 2 pour les facteurs de croissance épidermiques humains (HER2) (7).
Ainsi nous distinguons trois principaux types de cancer de sein : ceux qui expriment le HER-2 (HER-2 positif); ceux qui expriment les récepteurs aux œstrogènes et de la progestérone (Luminal); et ceux n’exprimant pas les récepteurs hormonaux ni les récepteurs des facteurs de croissance (triple négatif) (8).
Contrairement au cancer de sein de « type luminal » le cancer de sein « triple négatif » ne bénéficie actuellement d’aucun traitement ciblé et la chimiothérapie est la seule thérapeutique systémique ainsi, que la chirurgie et les techniques habituelles de radiothérapie (9).
3
Par l’analyse d’une série de 295 cas de cancers de sein assemblés au service de Radiothérapie de l’HMIMV sur une période de 5 ans, allant de janvier 2010 à décembre 2015 avec un recul d’au moins 4 ans et une revue de littérature nous donnerons tout d’abord la fréquence du cancer de sein triple négatif et type luminal, puis ensuite nous les comparerons sur les caractéristiques épidémiologiques, cliniques, anatomopathologiques, biologiques, thérapeutiques et pronostiques.
4
5
A- Type d’étude
Il s’agit d’une étude descriptive et analytique d’une série de 295 cas de cancer de sein assemblés au service de Radiothérapie de l’Hôpital Militaire d’Instruction Mohammed V Rabat durant la période de Janvier 2010 à décembre 2015 inclus. L’étude a porté sur les caractéristiques épidémiologiques, cliniques, anatomo-pathologiques, moléculaires, thérapeutiques et évolutives du cancer du sein, tout en comparant le cancer du sein triple négatif et le cancer du sein de type luminal.
B- Critères d’inclusion
Nous avons inclus les patientes ayant un cancer de sein confirmé par l’histologie et classé triple négatif ou luminal pendant la période de l’étude.
C- Critères d’exclusion
- Les patientes qui n’ont pas fait d’analyse histologique complète, - les patients de sexe masculin,
- les patientes dont les dossiers étaient inexploitables.
D- Recueil des données
Nous avons utilisé une fiche d’exploitation pour recueillir les informations du dossier médical des patientes. La fiche d’exploitation se présentait comme suit :
6
FICHE D’EXPLOITATION
EPIDEMIOLOGIE : Nom : ____________________________________ Le N° de dossier : ___________________________ Le N° tél. : ________________________________ Age : ____________________________________ Ménarche : ________________________________ Age de 1ère grossesse : ______________________ Geste/Parité : ______________________________ CO : _____________________________________ Ménopause : _______________________________ ATCD KC familiaux : _______________________ HDM : Le délai de diagnostic :Les circonstances de découverte :
- Fortuite - Dépistage - Autopalpation / Nodule - Signes inflammatoires - Écoulement - Mastodynie - Autres : _________________________________ EXAMEN :
Sein : - droit - gauche - bilat
Quadrant : _______________________________ Taille : ___________ APD : _______________ Axillaire Sus-clav : Mammo-Echo : ___________________________ Taille : ___________ BIRADS : ____________ Histologie : ______________________________ Date : ___________________________________ Moyen : - Biopsie - Extemporané
BILAN D’EXTENSION :
Rx thorax : - oui - non État : - normal - métastase
Écho hépatique : - oui - non État : - normal - métastase
TDM-TAP : - oui - non État : - normal
- métastase poumon foie os ganglion
Scinti.Osseuse : - oui - non État : - normal - métastase
BILAN BIOLOGIQUE : ca15-3: ___________________________ HB avant RTH : ____________________ CLASSIFICATION : TNM : ____________________________ STADE : __________________________ TRAITEMENT : Chirurgie : - Date : _______________________________ - Type : Conservateur Patey
- Curage gg : ___________________________ - GS : _________________________________
7 Anapathologie : - Date : __________________________________ - Type histo : _____________________________ - Taille : _________________________________ - SBR : __________________________________ - EV : ___________________________________ - Curage : GA GT
- CIC : oui non _____% - Type Histo : _____________________________ - Limites : saines tumorales - RH : RE _______% RP _______% - HER : + / - - Ki67 : __________________________________ - PTNM : ________________________________ - ypTNM: ________________________________ Chimiothérapie :
- Modalité : Néoadjuvante Adjuvante - Délai chirurgie/chimiothérapie : ______________ - Protocole : _______________________________ - Nombre de cure : __________________________ Radiothérapie : - Délai chimio/radiothérapie : __________________ - Délai chir/radiothérapie : ____________________ - Volume cible : ____________________________ - Lit tumoral Lit tumoral + GG
- Dose totale : _____________________________ - Étalement : ______________________________ - Boost : photon électron
- Date de fin de traitement : ___________________ - Toxicité aigüe : ___________________________ - Radioépithilite : G0 G1 G2 G3 - Dysphagie : oui non
Hormonothérapie : Oui Non
Tamoxifène Anti Aromatase Switch
- Durée : _______________________________ - Herceptin : Oui Non
EVOLUTION :
Date dernière consultation : _________________ Recule en mois : _________________________ Évènement : _____________________________ BCLR : _________________________________ Rechute : - Locale - Locale et régionale - Systémique : poumons foie os
Intervalle Fin du traitement Rechute : _________ Décédé
- Date : ________________________________ Perdu de vue
8
E- Analyse des données
Le logiciel Word XP a été utilisé pour la saisie des textes et des tableaux et le logiciel Excel XP pour les graphiques.
L’analyse statistique des données a été réalisée par le SPSS pour Windows (SPSS, Inc., Chicago, IL, USA).
Les variables qualitatives ont été présentées sous forme d’effectif et de pourcentages. Les variables quantitatives ont été présentées sous forme de moyennes ± écart-type pour les variables à distribution normale ; et en médiane et interquartile (IQR) pour les variables avec des distributions asymétriques.
9
10
I- Données épidémiologiques
A- Fréquence du cancer triple négatif et luminal
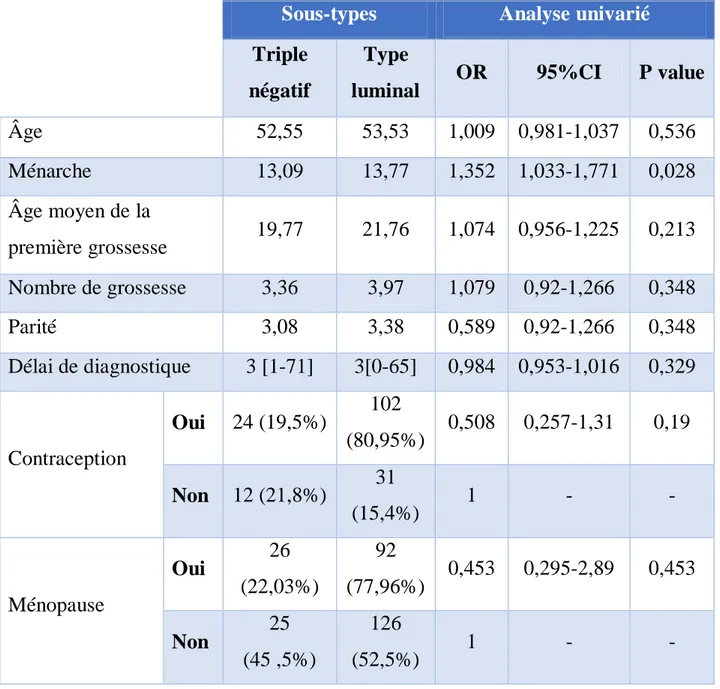
Pendant la période de notre étude allant de Janvier 2010 à Décembre 2015 ; 295 dossiers de patientes étaient exploitables.
Parmi les patientes, 55 femmes étaient atteintes de cancer de sein triple
négatif, soit une fréquence de 18,6 % contre 240 atteintes de cancer de sein type luminal, soit 81,4% du nombre global du cancer du sein (Figure 1).
Dans les 240 patientes (81,4%) atteintes du cancer du sein de type luminal, nous avons noté 133 patientes de luminal A (55.4 % des cas) et 107 pour le
luminal B (44,58 % des cas).
11
B- Âge
L’âge moyen de la population étudiée était de 53,35 ans (+/-10,65) sans différence statistiquement significative. En effet, la moyenne d’âge dans le cancer de sein triple négatif était de 52,55 ans et de 53,53 ans pour le type
luminal ; (p=0,53).
II- Caractéristiques cliniques
A- Délai de diagnostic
C’est le temps écoulé entre le premier signe clinique et la date de diagnostic (clinique, échographique et histologique).
La durée médiane d’évolution des symptômes est de 3 mois [1-12]. Elle est de 3 mois [1-71] pour le cancer de sein triple négatif et de 3 mois [0-65] pour le cancer de sein de type luminal. (P=0,32).
B- Antécédents familiaux du cancer de sein
Les antécédents familiaux de cancer de sein ont été rapportés chez 51 cas soit 17,3% de nos patientes dont 8 (15,68%) du cancer de sein triple négatif et
43 (84,31%) cas au niveau du type luminal. Cependant, sans la mutation des
gènes BRAC1 et BRAC2 qui n’a pas été faite nous ne pouvons pas dire qu’il s’agissait des formes familiales.
12
C- Antécédent personnels et facteurs de risque
1- Âge de ménarches
L’Âge moyen des premières règles chez nos patientes étaient de 13,64 ans (+/-1,54) sans différence significative. Il était de 13,09 ans pour le cancer triple
négatif et de 13,77 ans pour le type luminal, illustré ci-dessous dans le Tableau 1.
2- Âge moyen de la première grossesse
L’âge moyen de la première grossesse a été obtenu chez 72 de nos patientes dont 13 du triple négatif et 59 du type luminal et il était de 21,40 ans (+/- 1,15) ;
19,7 ans correspondaient à celui du triple négatif et 21,7 ans pour le type luminal.
3- Parité
Le nombre moyen d’enfant dans notre étude était de 3 enfants avec des extrêmes allant de 0 à 13 enfants. Deux cents vingt-deux patientes soit 85,8% des cas étaient des multipares et les nullipares sont au nombre de 17 patientes soit 6,5% des cas.
Quant au cancer de sein triple négatif le nombre moyen d’enfants était de 3 avec des extrêmes allant de 0 à 7 enfants avec 70% de multipares.
Concernant le type luminal le nombre moyen était aussi de 3 enfants avec des extrêmes variant de 0 à 13 enfants avec 80,5% de multipares.
4- Contraception orale
La prise de contraception orale a été notée chez 126 de nos patientes dont 24 (19,5%) pour les triple négatif et 102 (80,95%) pour le type luminal.
13
5- Ménopause
Parmi les 295 patientes 118 patientes étaient ménopausées soit 40%. Le
triple négatif était représenté par 26 (22%) patientes et le cancer du sein de type luminal était représenté par 92 (77,9%) patientes.
Sous-types Analyse univarié
Triple négatif
Type
luminal OR 95%CI P value
Âge 52,55 53,53 1,009 0,981-1,037 0,536 Ménarche 13,09 13,77 1,352 1,033-1,771 0,028 Âge moyen de la première grossesse 19,77 21,76 1,074 0,956-1,225 0,213 Nombre de grossesse 3,36 3,97 1,079 0,92-1,266 0,348 Parité 3,08 3,38 0,589 0,92-1,266 0,348 Délai de diagnostique 3 [1-71] 3[0-65] 0,984 0,953-1,016 0,329 Contraception Oui 24 (19,5%) 102 (80,95%) 0,508 0,257-1,31 0,19 Non 12 (21,8%) 31 (15,4%) 1 - - Ménopause Oui 26 (22,03%) 92 (77,96%) 0,453 0,295-2,89 0,453 Non 25 (45 ,5%) 126 (52,5%) 1 - -
14
III- Caractéristiques anatomo-pathologiques et moléculaires :
A- Sous type histologique
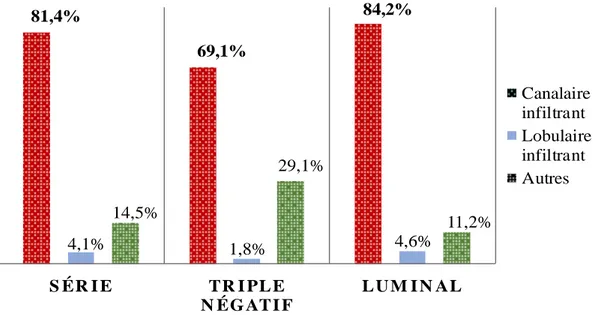
Dans notre série le carcinome canalaire infiltrant est le plus représenté avec 240 cas (81,4%) (Figure 2), dont 38 cas représentant (69,1%) des cancers de sein triple négatif et 202 cas représentant (84,2%) des cancers de type
luminal (Tableau 2).
Type histologique Série Triple négatif Type luminal
Canalaire infiltrant 81,4% 69,1% 84,2%
Lobulaire infiltrant 4 ,1% 1,8% 4,6%
Autres 14,5% 29,1% 11,2%
Tableau 2: Tableau de comparaison des sous types histologique.
Figure 2: Comparaison des sous-types histologique de notre série.
81,4% 69,1% 84,2% 4,1% 1,8% 4,6% 14,5% 29,1% 11,2% S ÉR I E TR I PL E N ÉG AT I F L U M I N AL Canalaire infiltrant Lobulaire infiltrant Autres
15
B- Grade histologique SBR
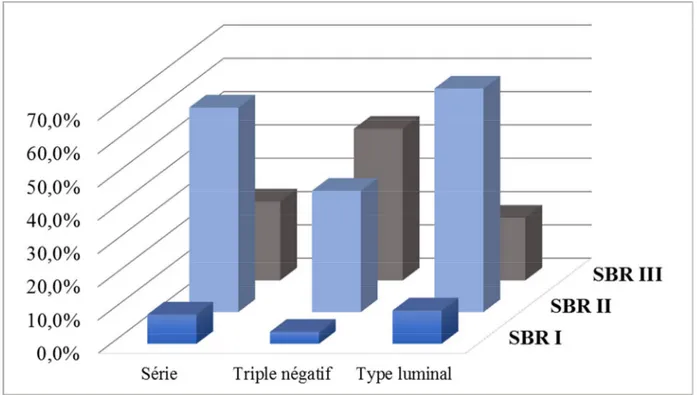
Les cancers de sein diagnostiqués dans notre série ont été gradés selon le grading histopronostique de Scarff-Bloom-Richardson (SBR). Il prenait en compte la différenciation cellulaire, l’anisonucléose et les mitoses permettant ainsi de classer les tumeurs en trois grades histologiques de malignité : grade I (bas grade), grade II (grade intermédiaire) et grade III (haut grade).
Notre série était composée de 181 cas (61,4%) classé grade II, de 70 cas (23,7%) classé grade III et 26 cas (8,8%) classé grade I, illustrés ci-dessous (Figure 3). Les différents stades de différenciation et leur pourcentage sont illustrés dans le Tableau 3.
16
Triple négatif Type luminal P value
N % N %
SBR I 2 3,6 24 10 -
SBR II 20 36,4 161 67,1 0,671
SBR III 25 45,5 45 18,8 0,016
Tableau 3: Tableau de comparaison des différents stades de différenciation.
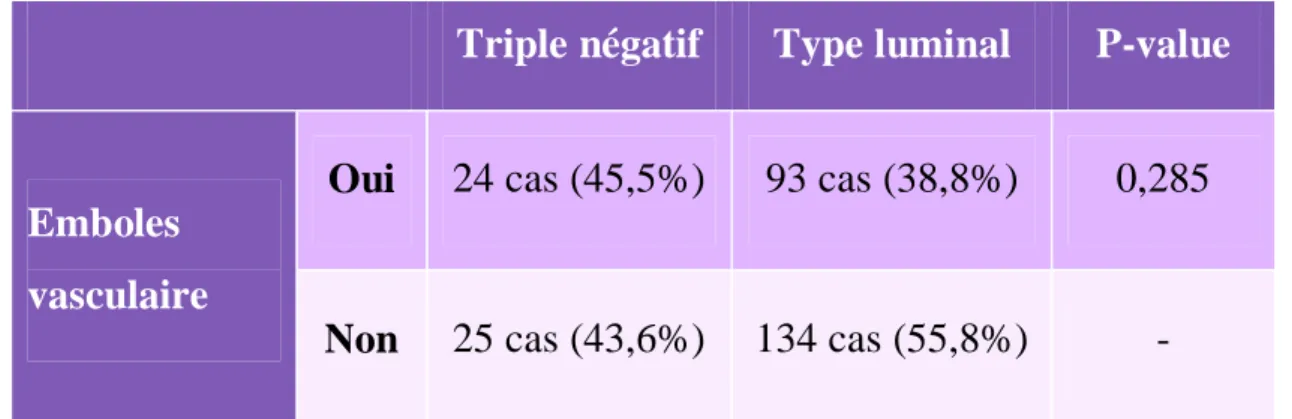
C- Emboles vasculaires
Des emboles vasculaires ont été mis en évidence dans 117 cas soit 39,7% des cas. La présence d’emboles vasculaires n’est pas associée à un sous type spécifique. Ainsi, on a mis en évidence les emboles dans 24 cas (45,5%) de
triple négatif et dans 93 cas (38,8%) du type luminal (Tableau 4).
Triple négatif Type luminal P-value
Emboles vasculaire
Oui 24 cas (45,5%) 93 cas (38,8%) 0,285
Non 25 cas (43,6%) 134 cas (55,8%) -
Tableau 4: Tableau de comparaison de la présence des emboles vasculaire en fonction des sous types.
17
D- Curage ganglionnaire axillaire
L’envahissement ganglionnaire a été retrouvé chez 173 patientes dont 31
patientes concernées par le cancer triple négatif et 142 patientes concernées
par le type luminal. Cent douze patientes avaient des ganglions histologiquement sains.
Quatre ganglions au plus étaient touchés dans 13 cas (23,6%) de cancer du sein triple négatif contre 65 cas (27,1%) dans le cancer type luminal.
E- Limites d’exérèses
La limite était saine dans toutes les pièces opératoires du cancer de type triple négatif. Pour le cancer de type luminal 4 patientes n’avaient pas les limites saines.
F- Index de prolifération Ki 67
La recherche de l’index de prolifération Ki 67 par technique immunohistochimique a été fait chez 4 patientes du cancer triple négatif et chez 69 patientes du cancer de type luminal. Trois patientes avaient un taux supérieur à 14% dans le type triple négatif contre 47 au niveau du type luminal.
18
G- Classification pTNM
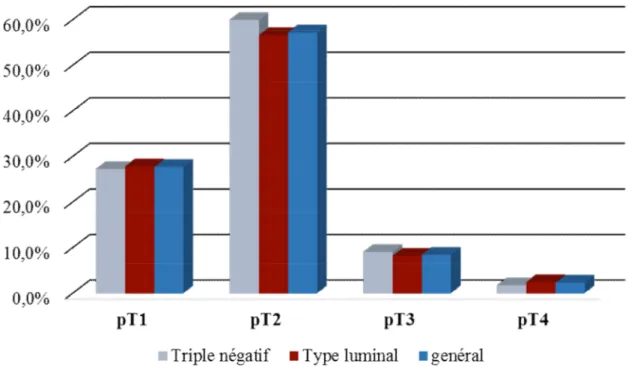
1- Répartition selon la taille tumorale
Triple négatif Type luminal
N % N %
pT1 15 27,3 67 27,9
pT2 33 60 136 56,7
pT3 5 9,1 20 8,3
pT4 1 1,8 6 2,5
Tableau 5: Comparaison selon la taille tumorale
19
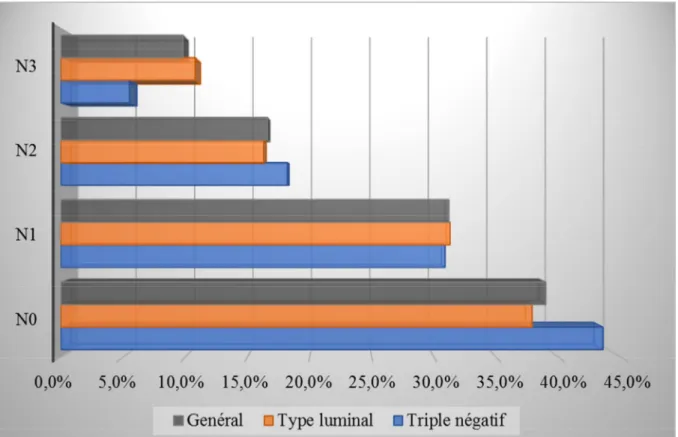
2- pN
Triple négatif Type luminal
N % N %
pN0 24 43,6 93 40,6
pN1 17 30,9 77 31,3
pN2 10 18,2 41 16,3
pN3 4 5,5 29 10,8
Tableau 6: Répartition selon l’envahissement ganglionnaire.
20
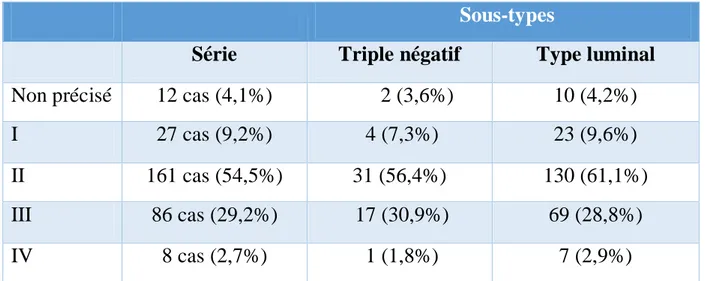
Après étude anatomopathologique, la classification a été faite (Tableau 7). En effet, 276 patientes étaient classées M0 et 8 étaient classées M1.
Sous-types
Série Triple négatif Type luminal
Non précisé 12 cas (4,1%) 2 (3,6%) 10 (4,2%)
I 27 cas (9,2%) 4 (7,3%) 23 (9,6%)
II 161 cas (54,5%) 31 (56,4%) 130 (61,1%)
III 86 cas (29,2%) 17 (30,9%) 69 (28,8%)
IV 8 cas (2,7%) 1 (1,8%) 7 (2,9%)
21
IV- Traitement et réponse thérapeutique
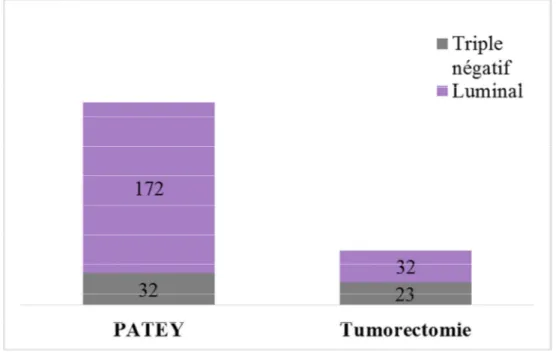
A- Chirurgie
Toutes les patientes ont bénéficié d’une chirurgie mammaire et ganglionnaire axillaire.
La chirurgie radicale type PATEY était la technique la plus fréquemment utilisée, elle a été réalisée chez 32 patientes (58,2%) sur 55 pour le sous type
triple négatif et sur 172 patientes (72,1 %) sur 240 pour le type luminal.
Le reste de chaque groupe a bénéficié d’un traitement conservateur de
type tumorectomie avec curage ganglionnaire, à savoir 23 patientes pour le
sous type triple négatif et 32 patientes pour le type luminal (Figure 6).
22
B- Radiothérapie
Dans notre série, 100% des patientes ont bénéficié d’une radiothérapie externe par accélérateur linéaire. Elle était utilisée à titre curatif dans 100% des cas. Les volumes cibles ont différés d’une patiente a une autre. Une dose de base de 50 Grays a été délivrée à raison de 2 grays par séance.
L’étalement était en moyenne de 35,19 jours +/-2, 29 pour le cancer de type triple négatif et de 35,36 jours +/-3,18 pour le cancer type luminal.
C- Chimiothérapie
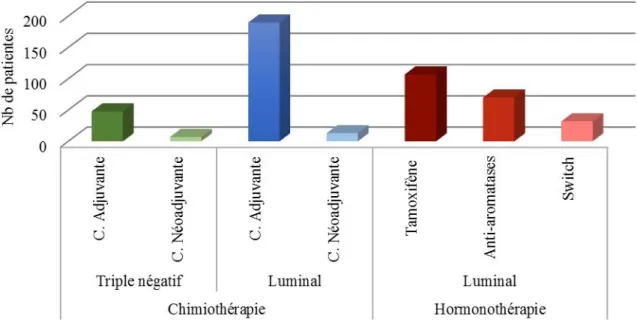
Dans notre étude, concernant le cancer de sein triple négatif, 48 patientes soit 87,3%des cas, ont eu une chimiothérapie adjuvante et 7 patientes, soit
12,7% de cas ont eu une chimiothérapie néoadjuvante.
Quant au cancer de sein classé de type luminal, 190 patientes soit 79,2% ont reçu une chimiothérapie adjuvante et 13 patientes soit 5,4% une
chimiothérapie néoadjuvante (Figure 7).
D- Hormonothérapie
Toutes les patientes du groupe luminal ont bénéficié d’une
hormonothérapie.
La molécule la plus utilisée était le Tamoxifène qui a concerné 107 cas, suivi des anti-aromatases pour 70 cas. Seules 32 patientes ont bénéficié d’un
23
Figure 7: Répartition des patientes ayant reçues la chimiothérapie et l’hormonothérapie.
E- Suivi et surveillance
Dans notre série, les patientes ont été suivies jusqu’au mois de janvier 2020. Le recul moyen du suivi de nos patientes était de 57,86 +/-30,22 mois. Pendant cette période, la surveillance était assurée tous les 3 à 6 mois durant les
3 premières années qui ont fait suite à la fin du traitement, ensuite tous les 6 mois durant les 2 années suivantes et enfin 1 fois par an.
Ainsi, durant ce temps de suivi 74,5% des patientes du cancer de sein
triple négatif étaient en bon contrôle local et régional tandis que 85,5% des patientes du cancer de sein de type luminal étaient en bon contrôle local et
24
V- Evolution
A- Rechutes
1- Rechutes locorégionales
Dans notre série, 6 cas de rechutes locales ont été enregistrés, dont 2 cas dans le triple négatif contre 4 cas dans le type luminal, et 5 cas de rechutes régionales dont 1 cas dans le triple négatif et 4cas dans le type luminal (Tableau
8).
Série Triple négatif Type luminal P-value
Rechutes local 6 cas 2 cas (3,6%) 4 cas (1,7%) 0,391
Rechutes régionales
5 cas 1 cas (1,8%) 4 cas (1,7%) 0,957
Tableau 8: Tableau de comparaison des rechutes local et régionales.
2- Rechutes métastatiques
Nous avons enregistré 21,8% de métastases dans le cancer de sein de type
25
Site de métastases Triple négatif Type luminal P-value
Poumons 3 (5,5%) 2 (0,8%) Foie 1 (1,8%) 4 (1,7%) Os 2 (3,6%) 18 (7,5%) Cerveau 2 (3,6%) 2 (0,8%) Poumons + Os 2 (3,6%) 0 Os + Thyroïde 0 1 (0,4%) Os + foie 0 5 (2,1%) Poumons + Ganglions 1 (1,8%) 0 Os + Ganglions 1 (1,8%) 0 Os + Cerveau + Foie 0 1 (0,4%) Os + Cerveau 0 1 (0,4%) Os + Foie + Poumons 0 2 (0,8%) Poumon + Foie 0 1 (0,4%) Total rechutes 21,8% 12,4% 0,227
26
B-Survie
Pour mieux apprécier les résultats de la prise en charge et la survie global, ainsi que la survie sans récidive, nous avons essayé de contacter l’ensemble des patientes ayant disparu au cours ou directement après la fin du traitement. Cinquante-huit d’entre elles restaient injoignables soit 19,7% de notre série.
Le suivi médian était de 63 mois. A la fin de notre collecte (décembre
2019), 71,5% des patientes étaient en vie, tandis que 8,8% étaient décédées (Tableau 10).
Les patientes souffrantes du cancer de sein triple négatif étant décédées étaient de 9,1% des cas contre 8,7% des cas de celles concernées par le type luminal.
A deux ans, le taux de survie global (Figure 8 et 9) de la série était de 94,87%, celui du triple négatif était de 91,1% et celui du sous type luminal
était de 95,76%. La survie sans récidive globale était de 88,8%, celle du triple
négatif était de 80% et du type luminal était de 91%.
A cinq ans le taux de survie global de la série était de 90,17%, celui du triple négatif était de 88,8% et celui du sous type luminal était de 90,17%. La survie sans récidive globale était de 84,3%, celle du triple négatif était de 76,36% et du type luminal était de 86,26%.
A dix ans le taux de survie global de la série était de 89,3%, celui du triple négatif était de 88,8% et celui du sous type luminal était de 89,4%. La survie
sans récidive globale était de 83,3%, celle du triple négatif était de 76,36% et du type luminal était de 84,9%.
27
Sous-types
Triple négatif Type luminal P-value
N % N %
Perdu de vue 10 18,1 48 20
Vivantes 40 72,7 171 71,2
Rechutes 12 21,8 37 15,4 0,493
Décédées 5 9 21 8,7 0,936
Tableau 10: Comparaison du suivi et de l’évolution
28 F igu re 9 : C ou rb es d e l’ évol u tion d es r ec h u te s.
29
30
I- Rappels sur la classification moléculaire
A- Caractérisation des cancers du sein par immunohistochimie
1- Récepteurs hormonaux
L'œstrogène et la progestérone sont des hormones femelles qui agissent sur des récepteurs hormonaux localisés au niveau des cellules mammaires normales pour assurer leurs croissances. Ces récepteurs peuvent être retrouvés également au niveau des cellules cancéreuses entrainant ainsi la prolifération de ces cellules sous l’action de l’œstrogène et de la progestérone respectivement sur les récepteurs de l’œstrogène (RE) et de la progestérone (RP). Ces récepteurs mis en évidence par immunohistochimie (Tableau 11) constituent un facteur pronostic important, ils interviennent également dans la décision thérapeutique. La présence de ces récepteurs permet de classer les cancers du sein en cancer du sein hormonodépendant s’ils sont présents et en cancer du sein non hormonodépendant s’ils sont absents. Le premier groupe pouvant bénéficier d’une hormonothérapie adjuvante ou palliative et le second groupe qui ne bénéficie pas d’hormonothérapie. Plusieurs études ont montré que le pourcentage de cellules tumorales exprimant les RE et/ou les RP est positivement corrélé à une valeur pronostique et prédictive importante sur la survie globale, la survie sans récidive et la réponse à l’hormonothérapie (10,11) (12,13).
2- Statut HER2
Le récepteur HER2 fait partie de la famille des récepteurs aux facteurs de croissance épidermiques humains. Ces récepteurs sont impliqués dans les mécanismes de signalisation intracellulaire contrôlant la prolifération cellulaire
31
au sein des cellules normales de sein. Dans le cancer du sein, le gène codant la protéine HER2 peut faire l’objet de mutation entrainant une amplification de ces gènes et une expression des récepteurs HER2 au niveau des cellules cancéreuses aboutissant à une prolifération accrue des cellules cancéreuses et à une augmentation du potentiel métastatique de ces cellules. On estime que si une cellule normale produit environ 20000 protéines HER2, une cellule avec surexpression de HER2 peut produire jusqu’à 1,5 million de cellules cancéreuses.
Les tumeurs comportant cette surexpression des récepteurs HER 2 sont dites HER2 positif (HER2+). On estime que 20 à 30 % des patientes atteintes de cancer du sein sont HER 2+. Dans plusieurs études, le statut HER2+ était associé à un mauvais pronostic concernant la survie sans récidive et la survie globale, indépendamment des autres facteurs pronostiques connus (10,14,15).
L’avènement des thérapies ciblées a inversé la signification pronostique du statut HER 2 + en le transformant en facteur de bon pronostic. En effet, en 2001, le Trastuzumab, qui est un anticorps monoclonal murin humanisé, a démontré son efficacité en situation métastatique avec un bénéfice important en survie globale (16) puis, en situation adjuvante (17,18) pour les cancers du sein surexprimant l’HER2.
La mise en évidence du statut HER se fait par immunohistochimie avec quatre résultats possibles (0, 1+ négatif, 2+ ambiguë, ou 3+ positif). Lorsque le résultat de cette IHC est ambiguë (2+), on peut s’aider d’une FISH (Fluorescence in situ hybridation) ou d’une CISH (Chromogénique in situ hybridation) pour déterminer le statut HER.
32
3- Ki67
Le Ki67 est une protéine nucléaire exprimée durant les phases G1, S, G2 et M du cycle cellulaire mais pas durant la phase de quiescence G0 (19,20). Il constitue un marqueur de prolifération car il est présent au niveau du noyau des cellules en phase de prolifération et absent du noyau des cellules quiescentes. Il est mis en évidence par l’anticorps Ki67 et l’index de marquage par le Ki67 représente le pourcentage de noyaux colorés par l’anticorps Ki67 (21).
Plusieurs recherches ont validé la valeur pronostique du Ki67 dans le cancer de sein avec un pronostic d’autant plus favorable que sa valeur est basse (22,23). Par ailleurs, le Ki67, en association avec l’analyse de l’expression des RE, des RP et de HER2, permet d’élaborer une classification moléculaire des cancers de sein en pratique clinique. En effet, Cheang et al. ont démontré que le taux de Ki67 était corrélé avec la signature PAM50 et le sous-type moléculaire luminal A (Ki67 bas) ou B (Ki67 élevé) avec un seuil discriminant de 13,25 % (24).
Le Ki67 en tant que marqueur permet d’affiner le regroupement des sous type tumorales en fonction de leur pronostique orientant ainsi les praticiens à indiquer ou non un traitement adjuvant. Toutefois, sa valeur prédictive de la réponse à la chimiothérapie (CMT) n’est pour autant pas établie. En effet, si en situation néoadjuvante, le Ki67 est positivement associé à un taux de réponse clinique ou histologique complète (25,26) ,en situation adjuvante, sa valeur prédictive est plus indéfinie (27,28).
33
Cependant, la standardisation des techniques d’IHC est difficile, ainsi que la définition d’un seuil de Ki67 du fait de sa variabilité avec une hétérogénéité intra-tumorale spatiale et temporelle et une variabilité de son analyse IHC intra-
et inter-observateur et inter-laboratoire (29). Des recommandations
internationales ont été formulées dans ce contexte, en 2015, recommandant d’adapter le seuil de 20 % au niveau médian de Ki67 (30).
B- Bases de la classification et particularités du triple négatif et du
type luminal
1- Base de la classification
Perou et al., au début des années 2000, ont montré par leurs travaux que les
cancers de sein pouvaient être classés en sous-groupes moléculaires définis par leur profil d’expression génique (31). Par l’utilisation d’une technique d’analyse par clustering hiérarchique non supervisé sur 65 échantillons issus de 42 patientes à l’aide d’une liste de gènes intrinsèques, ils ont ainsi décrit pour la première fois quatre principaux groupes moléculaires de cancer de sein (32) :
• le sous-groupe luminal, caractérisé par l’expression du RE et de gènes associés à la voie du RE ;
• le sous-groupe HER2-like, caractérisé par la surexpression et l’amplification du gène HER2 sur le chromosome 17q12 ;
• les tumeurs basal-like ou triple négatif, qui n’expriment ni les récepteurs hormonaux (RE-/RP-), ni HER2, mais expriment un certain nombre de gènes des cellules basales de l’épithélium ;
• un groupe normal breast-like, caractérisé par un profil triple négatif et par l’expression de gènes observés dans le tissu mammaire normal et le tissu adipeux.
34
2- Particularités du triple négatif et du luminal a- Triple négatif
En pratique clinique, les cancers de sein triple négatif sont définis par
l’absence d’expression des RE, RP et l’absence de surexpression ou d’amplification d’HER2 (33). Sur un plan moléculaire, les cancer de sein triple
négatif sont souvent associés à une grande instabilité génomique, se traduisant par des altérations du nombre de copies de gènes (pertes ou gains, amplifications ou délétions), des pertes d’hétérozygotie et des mutations somatiques qui aboutit à des inactivations de gènes suppresseurs de tumeurs et des activations d’oncogènes (34,35).
Plusieurs études (36,37) ont montré que cette catégorie de tumeurs englobait la plupart des tumeurs mammaires liées à des mutations de BRCA1 et P53.
b- Tumeur de types luminaux
Le cancer de sein type luminal, caractérisé par l’expression des récepteurs
hormonaux du RE et du RP a été décrit par Perou et al. au début des années
2000. L’expression des récepteurs hormonaux est recherchée de manière systématique sur tout cancer infiltrant du sein diagnostiqué. Par la suite, la même équipe a démontré à travers plusieurs études que le groupe de cancer luminal pouvait être divisé en deux sous-groupes, à savoir le luminal A et le
luminal B, de pronostic différents sur la base de la présence ou non d’un cluster de gènes liés à la prolifération (31,38).
Ce sont des cancers exprimant les cytokératines luminales 8, 18 et 19 et le gène GATA 3(39).
35 T ab le au 11 : R éc ap it u lat if d es m ar q u eu rs i m m u n oh is toc h im iq u es u ti li sé s en r ou ti n e d an s le c an ce r d u s ei n ( 10 )
36 0,0% 5,0% 10,0% 15,0% 20,0% 25,0% 30,0% 35,0% 40,0%
Notre série Carey et al. Abbas et al. Alwan et al. Belgadi et al.
II-Aspect épidémiologiques
A- Incidence et fréquence
Le cancer du sein est le cancer le plus fréquent chez la femme dans le monde. Il est estimé à environ 2 millions de cas annuels avec une incidence de 627 000 décès par an et ce malgré les avancées thérapeutiques et des progrès du dépistage (3,4). Au Maroc, il pose un problème de santé publique avec 43,4
nouveaux cas pour 100 000 femmes par an (5).
Dans notre série de cas nous avons trouvé 18,6% de cancer de sein triple
négatif. Cette fréquence est similaire à celle retrouvé par Carey et al. qui était
de 20% (40) alors qu’elle était élevée par rapport à ce qui a été rapporté à Fès par Abbas et al. de 11,3% (41) et en Irak par Alwan et al. qui a rapporté 14,7% (42), et faible par rapport aux résultats rapportés par Belgadi et al. 36%(43).
Notre fréquence est légèrement au-dessus de celle estimé par la littérature à savoir 16% à 17% (8,44) (Figure 10).
37
Quant au type luminal (Figure 11), notre étude a trouvé une fréquence de
81,4% qui est du même ordre que ceux rapporté en Irak par Alwan et al. (42), à
savoir 80,7%, mais relativement plus élevé à celle rapporté par Abbas et al. (41) de 70,3% et par Belgadi et al. de 51.6% (43).
Elle concorde avec la littérature qui estime la fréquence comprise entre 70 et 80% (30,45).
38
B- Facteurs de risque
1- Âge
L’âge est un facteur de risque important du cancer de sein. L’incidence du cancer de sein à une courbe âge-dépendant de tel sorte que plus l’âge augmente, plus le risque augmente.
L’âge moyen du cancer du sein se situe autour de 50 ans. Un quart des cas survient avant l’âge de 50 ans et moins de 5% avant 35 ans (46).
Au Maroc, d’après les données du registre du grand Casablanca (47), la classe d’âge ayant l’incidence spécifique la plus élevée est 55 – 59 ans et la
moyenne d’âge était de 55,5 ans, concordant parfaitement avec la moyenne
d’âge de notre étude qui est de 53,53 ans +/- 10,65.
La différence d'âge moyen entre le cancer de sein triple négatif et le cancer de sein luminal est non significative dans notre étude. Une étude similaire, menée à Fès en 2012 par Abbass et al. (41), a trouvé le même résultat.
Bauer et al. ont montré dans une grande étude de cohorte cas-témoins en
2007, que le cancer de sein triple négatif survient le plus souvent chez les femmes jeunes de moins de 50 ans, voir 40 ans (48). Des résultats similaires ont été rapportés par Millikan et al. (8).
2- -Sexe
Le cancer de sein touche quasi-exclusivement le sexe féminin, mais dans environ 1% des cas touche le sexe masculin(47).
39
III. Caractéristiques cliniques
A- Délai de diagnostic
Le temps mis entre l’apparition des premiers symptômes cliniques et la date de la première consultation diffère d’un pays à l’autre.
Le délai moyen de diagnostic dans notre étude était de 7,29 mois et le
délai médian était de 3 mois avec des extrémités de 1 et 12 mois. Notre délai
moyen est supérieur à celui rapporté dans certains pays d’Europe tels que l’Italie (49), la France, la Grande-Bretagne (50) et l’Allemagne (51), qui rapportent des délais moyens nettement inférieurs.
Notre délai médian est supérieur à celui rapporté par une étude mené à
l’Institut National d’Oncologie de Rabat en 2015, qui a trouvé un délai médian de 2 mois (52). Ce délai est du même ordre que celui enregistré en
Tunisie, qui est de 6,5 mois (53,54), en Libye étant de 7,5 mois (55), en Égypte (56), en Iran (57) et en Inde (58).
Ce délai tardif serait dû dans les pays en voie de développement au
manque de moyens et d’accès aux structures sanitaires ; dans les pays développés, il serait dû à une insuffisance de sensibilisation de la population
jeune contre ce cancer.
B- Antécédents familiaux
Les femmes ayant un membre de leur famille du 1er ou 2e degré atteint d'une tumeur du sein ont-elles-mêmes un risque augmenté de cancer de sein. On retrouve un facteur familial chez environ 10 à 15 % des patientes. Le risque est très fortement augmenté en présence de gène muté (59). En présence d'une
40
de la vie est de 55 à 80 % (60). Les facteurs génétiques sont surtout responsable des cancer de sein survenant avant 40 ans (61).
L’étude faite au CHU ibn Rochd de Casablanca, Maroc par Khalil et al. sur 1277 patientes, a rapporté que 13,5% des cas étudiés avaient une histoire familiale de cancer de sein (62).
Dans notre étude, 17,3% des patientes avaient une histoire familiale de cancer de sein dont 14,5% des cancers triple négatif et 17,9% des cancers type
luminal.
C- Antécédents personnels
1- Facteurs hormonaux a- Ménarche
Le risque de cancer de sein augmente lorsque les premières règles apparaissent précocement c’est-à-dire avant 13 ans (63,64). Cela est dû à une exposition prolongée aux œstrogènes (65).
Dans notre série, 27, 2% des triple négatif ont eu leurs premières règles
avant 13 ans et 13,8% des cancers du sein de type luminal l’ont eu avant 13
ans.
L’augmentation de l’âge des ménarches serait associée à une diminution du risque de tumeur triple négative comparé au type luminal. C’est ce que montre l’étude Yang et al. réalisée en Pologne (66).