HAL Id: dumas-01421404
https://dumas.ccsd.cnrs.fr/dumas-01421404
Submitted on 22 Dec 2016HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
médicamenteuse de la douleur des personnes âgées en
EHPAD ; étude quantitative auprès des résidents et des
soignants dans le Nord Finistère
Charlotte Tanguy-cancouët
To cite this version:
Charlotte Tanguy-cancouët. Prise en charge thérapeutique médicamenteuse et non médicamenteuse de la douleur des personnes âgées en EHPAD ; étude quantitative auprès des résidents et des soignants dans le Nord Finistère. Sciences du Vivant [q-bio]. 2013. �dumas-01421404�
UNIVERSITE DE BRETAGNE OCCIDENTALE
Faculté de Médecine et des Sciences de la Santé de Brest
Année 2013
N°
THESE
Pour le
DIPLOME D’ETAT DE DOCTEUR EN MEDECINE
Spécialité MEDECINE GENERALE
Par
Charlotte TANGUY-‐CANCOUËT
Née le 21 septembre 1985 à Lannion (Côtes d’Armor)
Présentée et soutenue publiquement le 13 juin 2013
Prise en charge thérapeutique médicamenteuse et non
médicamenteuse de la douleur des personnes âgées en EHPAD ;
étude quantitative auprès des résidents et des soignants dans le
Nord-‐Finistère.
Président du jury :
Monsieur le Professeur BERTHOU Christian
Directeur de thèse :
Monsieur le Docteur NABBE Patrice
Membres du jury :
Monsieur le Professeur NIZARD Julien
Monsieur le Docteur CONRAD Jean-‐François
Monsieur le Docteur MORVAN Jean-‐Pierre
Faculté de Médecine et des Sciences de la Santé de Brest
DOYENS HONORAIRES : Professeur H. H. FLOCH
Professeur G. LE MENN
Professeur B. SENECAIL
Professeur J. M. BOLES
Professeur Y. BIZAIS (†)
Professeur M. DE BRAEKELEER
DOYEN : Professeur C. BERTHOU
PROFESSEURS DES UNIVERSITES – PRATICIENS HOSPITALIERS DE CLASSE EXCEPTIONNELLE
BOLES Jean-‐Michel Réanimation Médicale FEREC Claude Génétique
GARRE Michel Maladies Infectieuses MOTTIER Dominique Thérapeutique
PROFESSEURS DES UNIVERSITES – PRATICIENS HOSPITALIERS DE 1ère CLASSE
ABGRALL Jean-‐François Hématologie ; Transfusion BOSCHAT Jacques Cardiologie
BRESSOLLETTE Luc Médecine vasculaire COCHENER-‐LAMARD Béatrice Ophtalmologie
COLLET Michel Gynécologie-‐Obstétrique DE PARSCAU DU PLESSIX Loïc Pédiatrie
DE BRAEKELEER Marc Génétique
DEWITTE Jean-‐Dominique Médecine et Santé au travail FENOLL Bertrand Chirurgie Infantile
GOUNY Pierre Chirurgie Vasculaire JOUQUAN Jean Médecine Interne
KERLAN Véronique Endocrinologie, Diabète et Maladies Métaboliques LE JEUNE Benoist Epidémiologie, Economie de la Santé et Prévention LEFEVRE Christian Anatomie
LEHN Pierre Biologie Cellulaire LE MEUR Yannick Néphrologie
LE NEN Dominique Chirurgie Orthopédique et Traumatologique LEROYER Christophe Pneumologie
LOZAC'H Patrick Chirurgie Digestive MANSOURATI Jacques Cardiologie
OZIER Yves Anesthésiologie et Réanimation Chirurgicale REMY-‐NERIS Olivier Médecine Physique et de Réadaptation ROBASZKIEWICZ Michel Gastroentérologie ; Hépatologie
SIZUN Jacques Pédiatrie
TILLY-‐GENTRIC Armelle Gériatrie et Biologie du vieillissement
PROFESSEURS DES UNIVERSITES – PRATICIENS HOSPITALIERS DE 2ème CLASSE
BAIL Jean-‐Pierre Chirurgie Digestive BERTHOU Christian Hématologie ; Transfusion
BEZON Eric Chirurgie Thoracique et Cardiovasculaire BLONDEL Marc Biologie Cellulaire
BOTBOL Michel Psychiatrie Infantile
CARRE Jean-‐Luc Biochimie et Biologie Moléculaire COUTURAUD Francis Pneumologie
DAM HIEU Phong Neurochirurgie
DEHNI Nidal Chirurgie Générale (délégation -‐2 ans) DELARUE Jacques Nutrition
DEVAUCHELLE-‐PENSEC Valérie Rhumatologie
DUBRANA Frédéric Chirurgie Orthopédique et Traumatologique FOURNIER Georges Urologie
GILARD Martine Cardiologie GIROUX-‐ METGES Marie-‐Agnès Physiologie
HU Weiguo Chirurgie Plastique, Reconstructrice et Esthétique ; Brûlologie LACUT Karine Thérapeutique
LE GAL Grégoire Médecine Interne LE MARECHAL Cédric Génétique
L'HER Erwan Réanimation Médicale MARIANOWSKI Rémi Oto-‐Rhino-‐Laryngologie MISERY Laurent Dermato-‐Vénérologie NEVEZ Gilles Parasitologie
NONENT Michel Radiologie et Imagerie Médicale NOUSBAUM Jean-‐Baptiste Gastroentérologie ; Hépatologie PAYAN Christopher Bactériologie -‐Virologie
PRADIER Olivier Cancérologie ; Radiothérapie RENAUDINEAU Yves Immunologie
RICHE Christian Pharmacologie fondamentale SALAUN Pierre-‐Yves Biophysique et Médecine Nucléaire SARAUX Alain Rhumatologie
STINDEL Eric Biostatistiques, Informatique et Technologies de communication
TIMSIT Serge Neurologie VALERI Antoine Urologie
WALTER Michel Psychiatrie d'adultes
PROFESSEURS EN SURNOMBRE
BLANC Jean-‐Jacques Cardiologie CENAC Arnaud Médecine Interne
PROFESSEURS ASSOCIES
LE RESTE Jean-‐Yves Médecine Générale
BARRA Jean Aubert (2010-‐13) Chirurgie Thoracique et Cardiovasculaire LAZARTIGUES Alain (2010-‐13) Pédopsychiatrie
MAITRES DE CONFERENCES DES UNIVERSITES-‐PRATICIENS HOSPITALIERS – HORS CLASSE
ABALAIN-‐COLLOC Marie-‐Louise Bactériologie-‐Virologie
AMET Yolande Biochimie et Biologie Moléculaire LE MEVEL Jean-‐Claude Physiologie
LUCAS Danièle Biochimie et Biologie Moléculaire RATANASAVANH Damrong Pharmacologie Fondamentale SEBERT Philippe Physiologie
MAITRES DE CONFERENCES DES UNIVERSITES-‐PRATICIENS HOSPITALIERS -‐ 1ère CLASSE
ABALAIN Jean-‐Hervé Biochimie et Biologie Moléculaire AMICE Jean Cytologie et Histologie
CHEZE-‐LE REST Catherine Biophysique et Médecine Nucléaire DOUET-‐GUILBERT Nathalie Génétique
JAMIN Christophe Immunologie MIALON Philippe Physiologie
MOREL Frédéric Biologie et Médecine du développement et de la reproduction
PERSON Hervé Anatomie
PLEE-‐GAUTIER Emmanuelle Biochimie et Biologie Moléculaire UGO Valérie Hématologie, Transfusion
VALLET Sophie Bactériologie-‐Virologie
VOLANT Alain Anatomie et Cytologie Pathologiques
MAITRES DE CONFERENCES DES UNIVERSITES-‐PRATICIENS HOSPITALIERS -‐ 2ème CLASSE
DELLUC Aurélien Médecine Interne DE VRIES Philine Chirurgie Pédiatrique HILLION Sophie Immunologie
LE BERRE Rozenn Maladies Infectieuses LE GAC Gérald Génétique
LODDE Brice Médecine et Santé au Travail QUERELLOU Solène Biophysique et Médecine Nucléaire SEIZEUR Romuald Anatomie Neurochirurgie
MAITRES DE CONFERENCES-‐CHAIRE INSERM
MIGNEN Olivier Physiologie
MAITRES DE CONFERENCES
AMOUROUX Rémy Psychologie
HAXAIRE Claudie Sociologie-‐Démographie LANCIEN Frédéric Physiologie
MONTIER Tristan Biochimie et Biologie Moléculaire MORIN Vincent Electronique et Informatique
MAITRE DE CONFERENCES ASSOCIE MI-‐TEMPS
BARRAINE Pierre Médecine Générale LE FLOC’H Bernard Médecine Générale NABBE Patrice Médecine Générale
AGREGES DU SECOND DEGRE
RIOU Morgan Anglais MONOT Alain Français
Au moment d’être admise à exercer la médecine, je promets et je jure d’être fidèle aux lois de l’honneur et de la probité.
Mon premier souci sera de rétablir, de préserver ou de promouvoir la santé dans tous ses éléments, physiques et mentaux, individuels et sociaux.
Je respecterai toutes les personnes, leur autonomie et leur volonté, sans aucune discrimination selon leur état ou leurs convictions. J’interviendrai pour les protéger si elles sont affaiblies, vulnérables ou menacées dans leur intégrité ou leur dignité. Même sous la contrainte, je ne ferai pas usage de mes connaissances contre les lois de l’humanité.
J’informerai les patients des décisions envisagées, de leurs raisons et de leurs conséquences. Je ne tromperai jamais leur confiance et n’exploiterai pas le pouvoir hérité des circonstances pour forcer les consciences.
Je donnerai mes soins à l’indigent et à quiconque me les demandera.
Je ne me laisserai pas influencer par la soif du gain ou la recherche de la gloire.
Admise dans l’intimité des personnes, je tairai les secrets qui me seront confiés. Reçue à l’intérieur des maisons, je respecterai les secrets des foyers et ma conduite ne servira pas à corrompre les mœurs.
Je ferai tout pour soulager les souffrances. Je ne prolongerai pas abusivement les agonies. Je ne provoquerai jamais la mort délibérément.
Je préserverai l’indépendance nécessaire à l’accomplissement de ma mission.
Je n’entreprendrai rien qui dépasse mes compétences. Je les entretiendrai et les perfectionnerai pour assurer au mieux les services qui me seront demandés.
J’apporterai mon aide à mes confrères ainsi qu’à leurs familles dans l’adversité.
Que les hommes et mes confrères m’accordent leur estime si je suis fidèle à mes promesses; que je sois déshonorée et méprisée si j’y manque.
REMERCIEMENTS
A Monsieur le Professeur Berthou, qui m’a fait l’honneur de présider ce jury. Merci pour ses qualités de pédagogue et son approche humaniste de la médecine.
A Monsieur le Professeur Nizard, qui m’a fait l’honneur de participer au jury de cette thèse.
Au Docteur Nabbe, pour avoir dirigé ce travail.
Au Docteur Mimassi et à Mme Marchand, pour avoir initié ce travail, pour vos corrections, votre bonne humeur et vos « be happy ».
Au Docteur Conrad, qui m’a fait l’honneur de participer à ce jury. Merci pour son avis éclairé et pour les madeleines.
Au Docteur Morvan, qui m’a fait l’honneur de participer à ce jury.
A Madame Gouillou, pour sa disponibilité et son travail remarquable sur les statistiques.
A Madame Grall, pour sa participation aux groupes de thèses.
A tous les soignants qui ont rendu possible cette thèse, pour leur intérêt et leur professionnalisme.
A mes co-‐thésards, Anne-‐Laure, Emmanuelle et Aurélien, pour votre amitié, votre regard critique et pour la force du collectif !
A toute l’équipe de Médecine Interne : Aurélien, Docteur Cleuziou, Emmanuelle, Luc, Grégoire, Professeur Mottier, pour votre accueil, votre pédagogie, vos connaissances inépuisables et votre confiance.
Aux gynécologues quimpérois, pour votre dynamisme et votre accueil.
A toute l’équipe de Dermatologie de Quimper pour m’avoir fait partager votre passion. Au Professeur Plantin pour son hilarité contenue, à Ingrid pour sa pédagogie et à Camille pour sa gentillesse, son enthousiasme et son amitié. Merci aux infirmières pour leur patience et pour m’avoir révélé « l’univers des pansements » !
Au Docteur Nevo pour son intégrité, ses coups de gueule et ses photos.
Au Docteur Vannier, au Docteur Cueff et à leurs conjoints, pour leur accueil chaleureux, leur générosité, leur pratique inspirante de la médecine générale et les bons petits plats.
A toute l’équipe des Urgences de Landerneau, pour votre bonne humeur, votre pédagogie, votre confiance et pour les meilleures gardes de ma vie d’interne.
Aux médecins du SASPAS de Ploudalmézeau : Sophie, Françoise, Marie-‐Edith, Nicolas et Philippe, la liste de ce que vous m’avez apporté est trop longue.
Merci à Sophie pour son sens de l’organisation, à Françoise et Nicolas pour leur esprit critique et les « trucs bizarres du jeudi », à Marie-‐Edith pour la zen attitude, à Philippe pour ses « il faut que je te raconte ».
Merci à Cécile pour son amitié, les encouragements de la pause café et le chocolat.
Merci pour vos compétences et votre générosité. Votre confiance m’honore. Vos supervisions me manquent déjà !
A Romain, tu es mon méridien 0°, mon GPS, mon traceur !! Si je perds le cap je compte sur toi pour me remettre sur la route.
A Jeanne, mon petit soleil, tu me combles de lumière.
A mes parents pour notre famille, c’est votre don le plus précieux.
A mes frères : Camille (2013 l’année de la thèse !), Benjamin (le meilleur des baby-‐sitter), je vous estime énormément. On s’installe quand ?
A ma sœur, Zoé, quoi que tu fasses tu le feras bien (je te connais !).
A mes grands-‐parents, pour votre estime et votre soutien sans failles.
A mes parrain et marraine, pour votre présence lors des grands moments.
A Patricia, Olivier, Erika, Paul et Romane, the best belle-‐famille ever !
Vous pouvez compter sur moi.
A mes amis :
Amandine et Elodie, pour votre amitié fidèle, votre humour, les gros petits-‐déj et toutes les villes qu’il nous reste à visiter !
Aurore et Raphaël, Manue, Klervie et Pierre, Margaux et Ludovic, Agnès et Gurvan, pour la soupape de décompression, pour tout ce qu’on a partagé pendant nos études, et ce n’était que le début je vous le garantis !
Romain et Sarah, Alexandre, Ronan et Léonore, Grégory et Caroline, Richard et Lea, Lionel et Marion, Steve et Von, Reynald. Les moments partagés sont trop rares.
A mes co-‐internes et amis :
Benoît (on ne change pas une équipe qui gagne), Constance, Céline (vive notre parenthèse parisienne !), Anne-‐Catherine, Marie (le meilleur binôme !), Sandra (pour les jeux de mots improbables). Merci pour votre enthousiasme, votre énergie, votre humour, votre compétence. Vous m’avez fait avancer. Vous étiez les meilleurs co-‐internes, vous serez les meilleurs confrères !
TABLE DES MATIERES
Serment d’Hippocrate ... 6
Remerciements ... 7
Table des matières ... 11
Table des figures ... 14
Table des tableaux ... 15
Liste des acronymes ... 16
Résumé ... 18
1 Introduction ... 19
2 Matériels ... 22
2.1 Généralités ... 22
2.2 Contexte et enjeux démographiques en France ... 22
2.2.1 Définition de la personne âgée ... 22
2.2.2 Démographie ... 22
2.2.3 La structure E.H.P.A.D. en France ... 23
2.3 Particularités des traitements antalgiques chez les personnes âgées ... 23
2.4 Stratégies non médicamenteuses ... 24
2.5 Perspectives d’amélioration et finalité ... 26
3 Méthode ... 27
3.1 Préambule ... 27
3.2 Présentation des EHPAD étudiés ... 28
3.3 Population étudiée ... 30
3.3.1 Critères d’inclusion ... 30
3.3.2 Critères d’exclusion ... 30
3.3.3 Sélection ... 30
3.3.4 Consentement ... 30
3.4 Recueil des données ... 30
3.4.1 Données extraites des dossiers médicaux ... 31
3.4.2 Données extraites du questionnaire soignant ... 34
4.1 Effectifs et caractéristiques de la population des EHPAD ... 36
4.2 Effectifs et caractéristiques de l’échantillon ... 37
4.2.1 Généralités ... 37
4.2.2 Dépendance ... 37
4.2.3 Antécédents et pathologies en cours ... 38
4.3 Représentativité de l’échantillon ... 40
4.4 Effectifs et caractéristiques des soignants interrogés ... 40
4.4.1 Répartition selon l’établissement ... 40
4.4.2 Caractéristiques ... 41
4.5 Thérapeutiques antalgiques médicamenteuses ... 42
4.5.1 Types d’antalgiques ... 42
4.5.2 Mode de prescription ... 43
4.5.3 Analyse de la prescription des différents paliers antalgiques selon l’âge ... 45
4.5.4 Analyse de la prescription des traitements médicamenteux chez les résidents souffrant de troubles cognitifs ... 45
4.5.5 Analyse des prescriptions anticipées selon la structure des EHPAD ... 48
4.5.6 Analyse de l’adéquation de la prescription de traitements antalgiques ... 48
4.5.7 Analyse des prescriptions des traitements antalgiques par site ... 49
4.6 Thérapeutiques antalgiques non médicamenteuses ... 50
4.6.1 Type et distribution ... 50
4.6.2 Information et formation des soignants ... 51
4.6.3 Analyse de l’utilisation de thérapeutiques non médicamenteuses chez les résidents souffrant de troubles cognitifs ... 52
4.6.4 Analyse de l’adéquation de l’utilisation de thérapeutiques non médicamenteuses ... 52
4.6.5 Analyse de la présence de thérapeutiques non médicamenteuses en fonction de la présence d’un traitement médicamenteux ... 52
4.6.6 Analyse de la présence de thérapeutiques non médicamenteuses selon les sites ... 52
4.7 Ressenti sur la prise en charge de la douleur ... 54
4.8 Résumé des résultats principaux ... 56
4.8.1 Population des EHPAD et échantillon, population des soignants ... 56
4.8.2 Thérapeutiques antalgiques médicamenteuses ... 56
4.8.3 Thérapeutiques antalgiques non médicamenteuses ... 56
5 Discussion ... 58
5.1 Résultats principaux ... 58
5.2 Limites ... 61
5.2.1 Biais d’échantillonnage ... 61
5.2.2 Biais de sélection ... 61
5.2.3 Biais d’information ... 63
5.2.4 Biais de confusion ... 63
6 Conclusion ... 64
Bibliographie ... 66
Annexes ... 72
Annexe 1 : Tableau descriptif des EHPAD ... 72
Annexe 2 : Questionnaire destiné aux soignants ... 73
Annexe 3 : Outils d’évaluation ... 78
Annexe 4 : Grille AGGIR ... 84
Annexe 5 : Lettre d’accord du comité d’éthique ... 86
Annexe 6 : Représentativité de l'échantillon ... 88
Annexe 7 : Représentativité des EHPAD étudiées ... 89
Figure 1 : Situation géographique des EHPAD étudiés ... 29
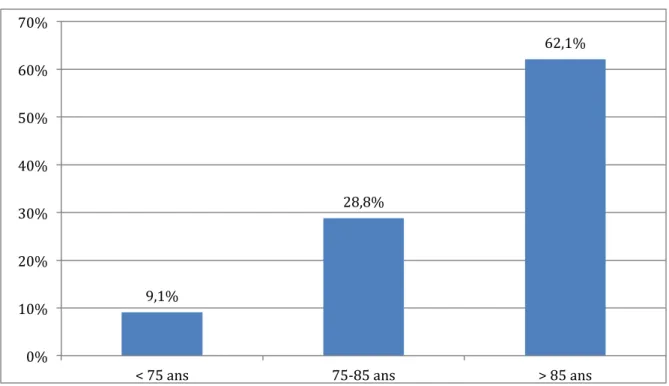
Figure 2 : Répartition par tranches d'âge ... 36
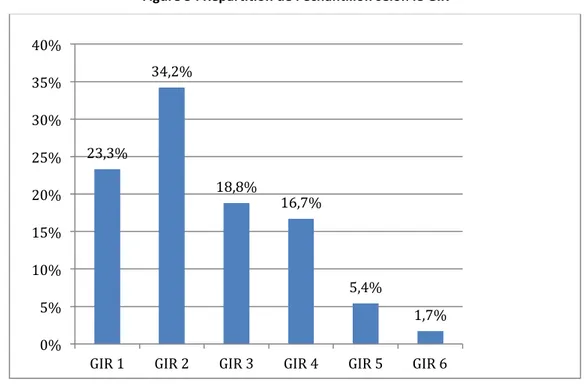
Figure 3 : Répartition de l'échantillon selon le GIR ... 38
Figure 4 : Répartition de l’échantillon selon les items AGGIR sélectionnés ... 38
Figure 5 : Répartition de la démence selon les items AGGIR sélectionnés ... 39
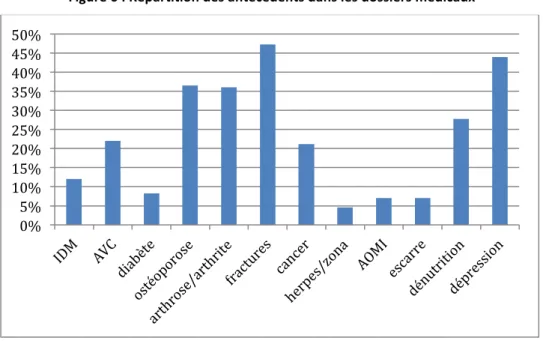
Figure 6 : Répartition des antécédents dans les dossiers médicaux ... 40
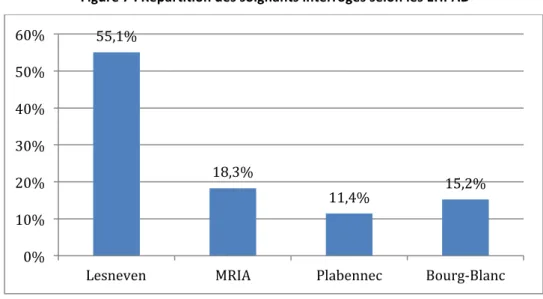
Figure 7 : Répartition des soignants interrogés selon les EHPAD ... 41
Figure 8 : Répartition des soignants selon leur poste ... 41
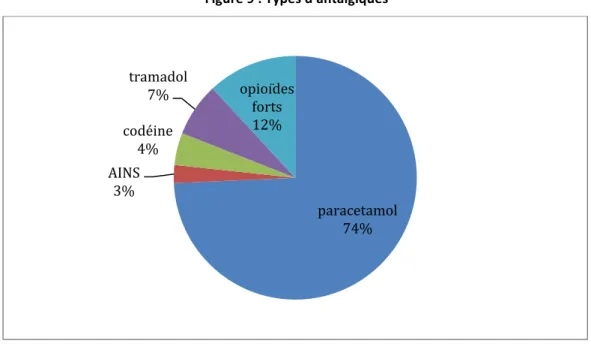
Figure 9 : Types d'antalgiques ... 42
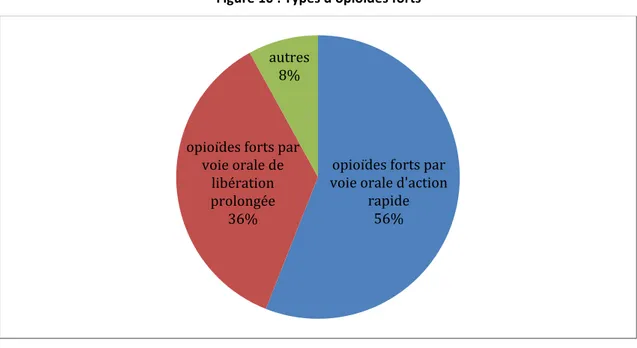
Figure 10 : Types d'opioïdes forts ... 43
Figure 11 : Mode de prescription des antalgiques ... 44
Figure 12 : Présence de prescriptions anticipées nominatives ... 44
Figure 13 : Prescription des différents paliers de traitements antalgiques selon le site ... 49
Figure 14 : Types de thérapeutiques antalgiques non médicamenteuses ... 50
Figure 15 : Formation des soignants aux thérapeutiques non médicamenteuses ... 51
Figure 16 : Analyse de la présence d'au moins une thérapeutique non médicamenteuse selon les EHPAD ... 53
Figure 17 : Ressenti des soignants ... 54
Figure 18 : Analyse du personnel toujours satisfait de la prise en charge de la douleur selon les EHPAD ... 55
TABLE DES TABLEAUX
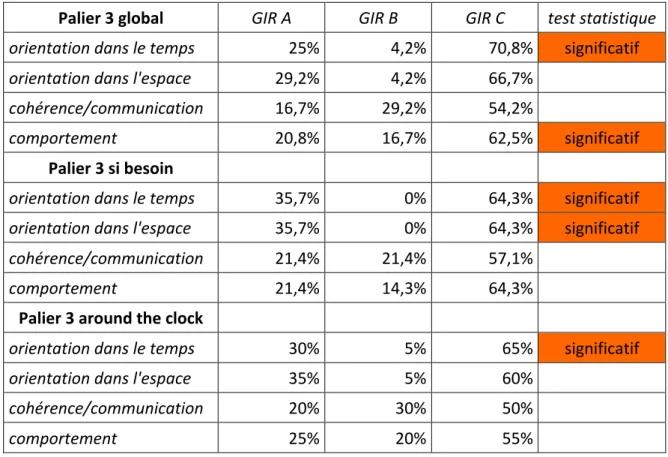
Tableau 1 : Analyse de la prescription des antalgiques de palier 3 en fonction des items de la grille AGGIR ... 46 Tableau 2 : Analyse des traitements antalgiques en fonction des items de la grille AGGIR ... 48 Tableau 3 : Représentativité de l'échantillon ... 88 Tableau 4 : Représentativité des EHPAD étudiées ... 89
Par ordre alphabétique :
AARP : American Association of Retired Persons
AGGIR : Autonomie Gérontologie Groupe Iso-‐Ressources AINS : Anti-‐Inflammatoires Non Stéroïdiens
AOMI : Artériopathie Oblitérante des Membres Inférieurs ARS : Agence Régionale de Santé
AS : Aide-‐Soignante
ASH : Agent de Service Hospitalier AVC : Accident Vasculaire Cérébral
CETD : Centre d’Evaluation et de Traitement de la Douleur CDI : Contrat à Durée Indéterminée
CHRU : Centre Hospitalier Régional Universitaire CIC : Centre d’Investigation Clinique
DN4 : Douleur Neuropathique en 4 questions
DRESS : Direction de la Recherche, des Etudes, de l’Evaluation et des Statistiques ECPA : Evaluation Comportementale de la douleur chez la Personne Agée
EHPA : Etablissement d’Hébergement pour Personnes Agées
EHPAD : Etablissement d’Hébergement pour Personnes Agées Dépendantes ETP : Equivalent Temps Plein
EVA : Echelle Visuelle Analogique EVN : Echelle Verbale Numérique EVS : Echelle Verbale Simple GIR : Groupe Iso-‐Ressources GMP : GIR Moyen Pondéré
IASP : International Association for the Study of Pain IDE : Infirmière Diplômée d’Etat
IDM : Infarctus du Myocarde
INSEE : Institut National de la Statistique et des Etudes Economiques LP : Libération Prolongée
MRIA : Maison de Retraite Intercommunale des Abers
NCCAM : National Center for Complementary and Alternative Medicine NIH : National Institutes of Health
OMS : Organisation Mondiale de la Santé PMI : Pain Management Index
PMP : Pathos Moyen Pondéré
RESPECTE : Réseau de Soins Continus et Palliatifs de l’Ensemble de la Côte des légendes et des Territoires Environnants
SFETD : Société Française d’Etude et de Traitement de la Douleur SCoT : Schéma de Cohérence Territoriale
TENS : Transcutaneous Nerve Stimulation ou Stimulation Nerveuse Transcutanée VO : Voie Orale
Introduction En Etablissements d’Hébergement pour Personnes Agées Dépendantes (EHPAD), prendre en charge la douleur est un enjeu quotidien. La forte prévalence de troubles cognitifs, le vieillissement de la population et l’augmentation de la dépendance compliquent la reconnaissance et le traitement de la douleur. Connaître et comprendre cette prise en charge pourrait aider les équipes soignantes dans la démarche de soins.
Objectif Décrire les stratégies médicamenteuses et non médicamenteuses de soulagement de la douleur chez les résidents d’EHPAD du Nord-‐Finistère.
Méthode Les résidents de quatre EHPAD répartis sur six sites ont été tirés au sort. Les données démographiques, les pathologies, les informations concernant la douleur, la prise en charge, ont été extraites des dossiers médicaux. Un questionnaire a été distribué aux soignants.
Résultats 241 résidents ont été inclus. 94% des patients douloureux bénéficiaient de la prescription d’un traitement antalgique. 62,2% des résidents avaient un traitement non pharmacologique, sans lien observé avec la présence de douleur. Les soignants n’appliquaient pas les techniques auxquelles ils étaient formés.
Discussion La prescription des antalgiques était en accord avec les recommandations actuelles. Les stratégies non pharmacologiques étaient peu utilisées. La méthodologie de l’étude n’a pas permis d’étudier la population de résidents souffrant de troubles cognitifs. Des études complémentaires sur les thérapeutiques non médicamenteuses en EHPAD seraient nécessaires, notamment sur les freins à leur utilisation.
Introduction
1 INTRODUCTION
La douleur est « une expérience sensorielle et émotionnelle désagréable associée à une lésion tissulaire réelle ou potentielle ou décrite en termes d’une telle lésion », selon la définition de l’International Association for the Study of Pain (IASP). L’expérience de la douleur et son signalement sont variables selon les individus et fonction de facteurs cognitifs, biologiques, psychologiques et sociaux.
De nombreuses études montrent que 25 à 50% des personnes âgées sont douloureuses (1). Parmi les résidents d’Etablissements d’Hébergement pour Personnes Agées Dépendantes (EHPAD), la prévalence de la douleur a été évaluée entre 45 et 85% (1).
Une vaste étude nationale menée aux Etats-‐Unis a révélé que parmi les résidents d’EHPAD douloureux, 44% ne recevaient pas de traitement antalgique approprié (2).
Il a été estimé que plus de 50% des résidents souffraient de troubles cognitifs conséquents ou de démence (3). L’altération des fonctions cognitives influe sur l’expression, la détection et le traitement de la douleur : plus les fonctions cognitives d’un résident sont préservées, plus ses chances sont grandes de recevoir un traitement antalgique adapté (4).
Exprimer sa douleur peut être difficile : par crainte de donner une image négative de soi, par acceptation ou par résignation (3).
L’origine des douleurs est multiple. Les pathologies articulaires et musculo-‐squelettiques sont fréquemment en cause. La douleur neuropathique, incluant entre autres la douleur des neuropathies diabétiques et les douleurs post-‐zostériennes et herpétiques, est aussi fréquente. Les cancers, moins fréquents, sont souvent sources de douleurs sévères (3). Ne pas soulager la douleur entraine des complications : dépression, diminution des interactions sociales, troubles du sommeil et de la marche, dénutrition, polymédication, augmentation des coûts de santé (1,3).
Repérer et évaluer la douleur est un défi pour les soignants des EHPAD. La polypathologie, le moindre signalement des symptômes et la grande prévalence des troubles cognitifs rendent la reconnaissance de la douleur plus difficile que dans d’autres populations d’adultes (3).
L’association de techniques médicamenteuses et non médicamenteuses permet un contrôle plus efficace de la douleur et une moindre utilisation des traitements médicamenteux (3).
Les soignants disposent de trois catégories d’antalgiques selon la classification de l’Organisation Mondiale de la Santé (OMS) de 1984 : de palier 1 (paracétamol et Anti-‐ Inflammatoires Non Stéroïdiens), palier 2 (opioïdes faibles), à palier 3 (opioïdes forts). Il existe également des traitements dits adjuvants : antiépileptiques, antidépresseurs, corticoïdes. Le paracétamol est l’antalgique le plus prescrit (3). Les AINS sont responsables d’effets secondaires plus fréquents chez cette population à risque (3). Les personnes âgées sont plus sensibles aux opioïdes et ont besoin de doses plus faibles, administrées en continu (3). Ces traitements sont sous-‐utilisés par crainte des effets secondaires et des interactions médicamenteuses (3).
Il existe une relation étroite entre traitements pharmacologiques et non pharmacologiques : en 2011 aux Etats-‐Unis, 77% des personnes rapportant avoir eu recours à une thérapie complémentaire et alternative bénéficiaient déjà d’au moins un traitement médicamenteux (5). Les techniques non médicamenteuses sont le plus souvent utilisées pour soulager la douleur ou traiter les comorbidités qui y sont associées (6). Elles se classent en quatre groupes : les produits naturels, la médecine du corps et de l’esprit, les techniques de manipulation basées sur le corps et les autres techniques n’appartenant pas à ces trois groupes (7). Souvent sous-‐estimées, elles sont pourtant bénéfiques (3) et permettent un rôle actif dans les soins par l’auto-‐administration (6). Leur utilisation est également limitée (8).
Plusieurs freins à une prise en charge efficace de la douleur en EHPAD ont été mis en évidence. Les soignants ont tendance à sous-‐estimer la douleur chronique (9) et sont insuffisamment formés (10). Les prescripteurs sont peu présents. Des questions logistiques entravent le recours aux thérapeutiques non médicamenteuses (6). La mise en place de
Introduction
programmes d’amélioration des pratiques a montré une amélioration de la prise en charge de la douleur (10,11).
Le vieillissement de la population et l’augmentation de la dépendance rendent urgente une prise de conscience collective sur ce sujet. En 1995, moins de 1% sur plus de 4000 articles publiés chaque année sur la douleur concernaient la douleur des personnes âgées (3). Notre recherche bibliographique n’a pas retrouvé d’études descriptives françaises de la prise en charge de la douleur en EHPAD. Le plan gouvernemental 2006-‐2010 de prise en charge de la douleur prévoyait notamment d’améliorer la prise en charge de la douleur des personnes âgées, des personnes souffrant de maladies chroniques et en situation de soins palliatifs.
Les objectifs de cette thèse sont :
1. Décrire la prise en charge thérapeutique médicamenteuse et non médicamenteuse de la douleur au sein d’une population spécifique, celle des personnes âgées résidentes d’ EHPAD du Nord-‐Finistère.
2. Identifier des spécificités propres au groupe des personnes âgées atteintes de troubles cognitifs.
3. Apporter un éclairage sur la perception de l’utilisation des thérapeutiques non médicamenteuses par les soignants et sur leur ressenti quant à la prise en charge globale de la douleur.
2 MATERIELS
2.1 Généralités
Le vécu de la douleur est la résultante de mécanismes générateurs de la douleur (nociceptif, neuropathique, psychogène, mixte) et de ses différentes composantes :
• la composante sensori-‐discriminative : ce que la personne sent ; • la composante affective et émotionnelle : ce que la personne ressent ;
• la composante cognitive : ce que la personne pense consciemment ou inconsciemment de sa douleur ;
• la composante comportementale : ce que la personne fait.
Ceci est modulé par des facteurs psychologiques, environnementaux, familiaux, sociaux et culturels. Or plus que tout autre, la personne âgée est chargée d’une histoire et d’une expérience : celle des bonheurs et des malheurs de sa vie.
Le décodage de la plainte douloureuse est rendu plus complexe par ce poids de l’expérience et par des particularités d’expression propres aux personnes âgées.
L’identification de la douleur repose classiquement sur la plainte verbale d’un individu. La forte prévalence de troubles cognitifs la rend plus difficile : des signes tels qu’une impatience, des grimaces, des emportements peuvent être difficiles à reconnaître et à interpréter (4). Si la plainte douloureuse est moins fréquemment exprimée chez les patients souffrant de troubles cognitifs, elle n’en est pas moins valide (8).
2.2 Contexte et enjeux démographiques en France
2.2.1 Définition de la personne âgéeSelon la définition de l’OMS, une personne est dite « âgée » à partir de l’âge de 65 ans. 2.2.2 Démographie
Fin 2007 en France, environ 10% des personnes âgées de plus de 75 ans vivent en institution; cette proportion atteint 24% des personnes âgées de 85 ans et plus (12). L’âge moyen des personnes accueillies en institution est de 84 ans et 2 mois (84 ans et 9 mois en EHPAD),
Matériels
contre 83 ans et 8 mois en 2003, et 81 ans et 10 mois en 1994 (12). 74% des résidents ont plus de 80 ans, 52% ont 85 ans et plus (12).
En 2050, près d’un habitant français sur trois aurait plus de 60 ans, contre un sur cinq en 2005 (13).
2.2.3 La structure E.H.P.A.D. en France
Les Etablissements d’Hébergement pour Personnes Agées (EHPA) sont de trois types : • les logements-‐foyers, qui sont des groupes de logements autonomes ;
• les maisons de retraite, lieux d’hébergement collectif ;
• les unités de soins de longue durée qui sont les structures les plus médicalisées.
Depuis 2001, en application de la réforme de la tarification des établissements accueillant des personnes âgées dépendantes, une nouvelle catégorie d’établissement est apparue : les EHPAD. Les EHPAD sont le plus souvent des maisons de retraite (12).
Fin 2007, 42% des personnes institutionnalisées le sont dans une EHPAD (12).
La clientèle des EHPA est de plus en plus dépendante ce qui rend nécessaire une médicalisation croissante des établissements. En EHPAD, 85% des résidents sont dépendants (Groupe Iso-‐Ressources 1 à 4) et 51% sont très dépendants (GIR 1 et 2) (12). Les troubles de la cohérence concernent entre 74 et 82% des résidents (12). 28% des résidents des EHPAD sont placés sous un régime de protection juridique des majeurs. 60% des GIR 1 sont grabataires (12).
Les résidents d’EHPAD consomment en moyenne 6,6 médicaments par jour (14).
2.3 Particularités des traitements antalgiques chez les personnes
âgées
Malgré un nombre de médicaments prescrits très important, les traitements antalgiques sont utilisés avec parcimonie (8).
La prescription des traitements pharmacologiques nécessite des adaptations chez la personne âgée du fait de changements pharmacodynamiques et pharmacocinétiques liés au vieillissement.
Ainsi, les personnes âgées étant plus sensibles aux opiacés, le soulagement de la douleur peut être atteint avec des doses plus faibles que chez des patients plus jeunes. L’accoutumance à certains effets secondaires des opiacés a pour intérêt de diminuer les risques de dépression respiratoire et de somnolence. Pour cette raison, ces antalgiques devraient être administrés sur un mode continu (par opposition à l’administration « si besoin »). Des doses continues ont pour conséquences une réduction de la consommation globale de médicaments, une analgésie continue et une accoutumance à la somnolence et à la dépression respiratoire (3). En revanche d’autres effets secondaires tels que la constipation et les nausées ne diminuent pas avec le temps et doivent être prévenus dès l’instauration du traitement.
De nombreuses études ont montré l’intérêt de l’association de thérapeutiques pharmacologiques et non pharmacologiques, notamment en réduisant la iatrogénie.
2.4 Stratégies non médicamenteuses
Le National Center for Complementary and Alternative Medicine (NCCAM) aux Etats-‐Unis a été créé en 1998 au sein du National Institutes of Health (NIH) pour subventionner des études sur les thérapeutiques complémentaires et alternatives et promouvoir ce domaine. Le NCCAM définit ces thérapeutiques comme « un groupe de divers systèmes médicaux et de santé, des pratiques et des produits qui ne sont en général pas considérés comme appartenant à la médecine conventionnelle » (7).
L’interconnexion entre le corps et l’esprit est le fil conducteur entre les différentes techniques non médicamenteuses, comme l’est également l’autonomisation du patient dans la gestion des problèmes de santé. Cette philosophie est congruente avec le principe que chaque individu est responsable de sa propre vie. Une large proportion de personnes âgées souhaiterait jouer un rôle plus actif dans les soins mais l’occasion ne leur est pas donnée dans les faits (6).
Matériels
Il est possible de classer les thérapeutiques non pharmacologiques en quatre groupes (7) : • les produits naturels : herbes médicinales, vitamines, minéraux, autres produits
naturels. Par exemple : les omega 3, les probiotiques ;
• la médecine du corps et de l’esprit : relaxation, yoga, acupuncture, hypnose, tai chi, thérapies cognitivo-‐comportementales, prière, musique ;
• les techniques de manipulation et basées sur le corps : ostéopathie (manipulation vertébrale), massages ;
• les autres thérapies : approches basées sur le mouvement, sur les champs énergétiques, guérisseurs traditionnels (rebouteux), homéopathie, aromathérapie.
Parmi les méthodes physiques, les bénéfices tirés de l’application de chaud, de froid, les massages, ne devraient pas être sous-‐estimés (3). Certaines de ces techniques peuvent être appliquées par le patient lui-‐même, ce qui procure une sensation de maîtrise des symptômes et du traitement. Des méthodes d’étirement et de renforcement musculaire sont utiles pour améliorer la force musculaire, diminuer la spasticité et augmenter les capacités fonctionnelles (3). L’intervention de kinésithérapeutes est possible dans la plupart des EHPA. Le TENS (Transcutaneous Nerve Stimulation) a été utilisé avec succès dans des contextes divers de douleur chronique chez les personnes âgées.
De nombreux patients trouvent du réconfort dans la prière, la méditation, la musique. Des activités de distraction, d’activité physique doivent être encouragées car l’inactivité et l’immobilité contribuent à entretenir la dépression et aggravent la douleur (3).
Une vaste enquête menée en 2010 par l’AARP (American Association of Retired Persons) en collaboration avec le NCCAM a révélé que deux tiers des personnes de plus de 50 ans utilisant une thérapie complémentaire et alternative n’en avait pas parlé avec un acteur du système de santé. Si c’était le cas, la question avait deux fois plus de chance d’être abordée par le patient que par le soignant. Les deux raisons principales au fait de ne pas aborder cette question avec un soignant étaient : que le soignant n’en avait pas parlé et que le patient ne pensait pas qu’il devait le faire (5).
2.5 Perspectives d’amélioration et finalité
Des formations spécifiques à la prise en charge de la douleur portent sur l’évaluation de la douleur, son signalement et son traitement.
Les principaux facteurs d’échec d’un projet d’amélioration des pratiques sont : • un turn-‐over des équipes administratives et soignantes important ;
• l’absence d’un référent, c’est-‐à-‐dire une personne qui se sent concernée par une médiocre prise en charge de la douleur et qui fait de l’amélioration des pratiques un engagement personnel fédérateur ;
• un manque de temps.
Ces trois facteurs sont en fait liés à l’engagement du personnel expérimenté (10).
La douleur chronique a pour conséquences des altérations significatives de la personnalité, du mode de vie et de l’état fonctionnel, compromettant ainsi la qualité de vie des patients (1). Une prise en charge efficace de la douleur a des répercussions importantes sur l’amélioration de ces paramètres et de la qualité des soins. Confort et autonomie sont les objectifs les plus importants à atteindre pour la plupart des résidents (3).
Méthode
3 METHODE
3.1 Préambule
Ce travail s’inscrit dans le cadre d’un groupe de thèse, ayant pour thème la prise en charge de la douleur dans des EHPAD du Nord-‐Finistère.
L’origine de ce projet était une demande institutionnelle émanant de l’ARS (Agence Régionale de Santé), conformément à ses actions de prévention et de promotion de la santé.
Un groupe de travail a été constitué au printemps 2011 afin de définir les différentes questions de recherche et la méthodologie.
Ce groupe était constitué par :
Dr MIMASSI, Praticien Hospitalier, Centre d’Evaluation et de Traitement de la Douleur (CETD), Centre Hospitalier Régional Universitaire (CHRU) de Brest, site de Morvan.
Dr NABBE, Médecin généraliste et Maître de Conférence des Universités à l’Université de Bretagne Occidentale.
Mme MARCHAND, Psychologue clinicienne, correspondante régionale de la Société Française d’Etude et de Traitement de la Douleur (SFETD)
Dr CONRAD, Médecin coordonnateur des EHPAD de Lesneven et du réseau RESPECTE (Réseau de Soins continus et Palliatifs de l’Ensemble de la Côte des légendes et des Territoires Environnants).
Mme GRALL, Infirmière coordonnatrice du réseau RESPECTE.
Dr SELLIN-‐PERES, Médecin coordonnateur des EHPAD de la Maison de Retraite Inter-‐ communale des Abers (Lannilis, Landéda, Plouguerneau).
Dr DANIAULT, Médecin coordonnateur de l’EHPAD de Bourg-‐Blanc.
Les doctorants : Anne-‐Laure GASNIER, Aurélien LUCAS, Emmanuelle MORVAN et Charlotte TANGUY.
Plusieurs séances de travail ont permis l’élaboration et l’avancée des différents travaux.
Les différentes thèses, quatre au total, ont été menées en parallèle.
Les différents travaux décrivent, à un moment donné (celui de l’étude), un état des lieux des pratiques dans ces établissements.
3.2 Présentation des EHPAD étudiés
Les EHPAD étudiés étaient au nombre de quatre, répartis sur six sites, détaillés ci-‐dessous par ordre alphabétique :
• la Maison de Retraite Saint-‐Joseph à Bourg-‐Blanc ; • la Résidence de la Presqu’Ile à Landéda ;
• la Résidence Kermaria à Lannilis ;
• les Résidences Ty Maudez, Dorguen et Cleusmeur à Lesneven ; • la Maison de Retraite Saint-‐Pierre à Plabennec ;
• la Résidence de la Côte à Plouguerneau.
Les sites de Landéda, Lannilis et Plouguerneau constituent la Maison de Retraite Intercommunale des Abers.
Ils sont situés tel qu’indiqué sur la carte suivante :
Méthode
Figure 1 : Situation géographique des EHPAD étudiés
Les communes concernées appartiennent aux communautés de communes du Pays de Lesneven et de la Côte des Légendes pour Lesneven, et du Pays des Abers pour les autres. Elles s’intègrent dans le Schéma de Cohérence Territoriale (SCoT) du Pays de Brest. La SCoT du Pays de Brest regroupe sept intercommunautés.
Les établissements se distinguent par le nombre de leurs résidents, l’âge moyen de ceux-‐ci, et le GIR Moyen Pondéré (GMP) qui est le reflet du niveau moyen de dépendance des résidents : plus le GMP est élevé, plus les résidents sont dépendants. Leur dotation en personnel peut être décrite par le nombre d’Equivalents Temps-‐Plein (ETP) selon les différents postes : Infirmière Diplômée d’Etat (IDE), Aide-‐Soignante (AS) et Agent de Service Hospitalier (ASH). Ils ne disposent pas tous d’un médecin coordonnateur ni d’une informatisation des dossiers de soin. Enfin, concernant la prise en charge de la douleur, la présence d’un référent douleur au sein de l’équipe soignante et des outils validés d’évaluation de la douleur diffèrent selon les établissements.
3.3 Population étudiée
3.3.1 Critères d’inclusionTous les résidents des établissements sus-‐cités, de plus de 65 ans, ont été inclus dans l’étude, quelque soit leur statut cognitif.
3.3.2 Critères d’exclusion
Les critères d’exclusion étaient les suivants :
• hospitalisation au moment du recueil de données ; • fin de vie ;
• âge inférieur à 65 ans ; • refus de participation.
Ils ont été déterminés selon des critères d’âge, une personne âgée étant classiquement définie comme telle au-‐dessus de 65 ans ; et des critères d’éthique, afin de permettre à la doctorante Anne-‐Laure GASNIER d’effectuer des entretiens individuels pour évaluer la prévalence de la douleur le jour de son passage dans l’établissement.
3.3.3 Sélection
Un tirage au sort a été réalisé de manière informatique, d’après la liste alphabétique des résidents, par l’intermédiaire du CIC (Centre d’Investigation Clinique) du CHRU de Brest représenté par M. NOWAK et Mme GOUILLOU.
3.3.4 Consentement
Les directeurs des EHPAD concernés ont donné leur accord préalable à la réalisation du projet.
Le comité d’éthique du CHRU de Brest a émis un avis favorable après concertation (Annexe 5).
3.4 Recueil des données
La collecte des données a revêtu deux aspects :
• une partie des données a été extraite des dossiers médicaux des résidents par les doctorants eux-‐mêmes ;