HAL Id: dumas-02302568
https://dumas.ccsd.cnrs.fr/dumas-02302568
Submitted on 1 Oct 2019
HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
État des lieux du mode d’accouchement des femmes
ayant un indice de masse corporelle pré-conceptionnel
supérieur ou égal à 40 au sein de 5 maternités de
l’Assistance Publique – Hôpitaux de Paris (AP-HP)
Léna Dhimine
To cite this version:
Léna Dhimine. État des lieux du mode d’accouchement des femmes ayant un indice de masse corporelle pré-conceptionnel supérieur ou égal à 40 au sein de 5 maternités de l’Assistance Publique – Hôpitaux de Paris (AP-HP). Gynécologie et obstétrique. 2019. �dumas-02302568�
AVERTISSEMENT
Ce mémoire est le fruit d’un travail approuvé par le jury de soutenance et réalisé dans le but d’obtenir le diplôme d’Etat de sage-femme. Ce document est mis à disposition de l’ensemble de la communauté universitaire élargie.
Il est soumis à la propriété intellectuelle de l’auteur. Ceci implique une obligation de citation et de référencement lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite encourt toute poursuite pénale.
Code de la Propriété Intellectuelle. Articles L 122.4
UNIVERSITÉ PARIS DESCARTES
Faculté de Médecine de ParisECOLE DE SAGES-FEMMES DE BAUDELOCQUE
Mémoire
pour obtenir leDiplôme d’Etat de Sage-Femme
Présenté et soutenu publiquement
le : 20 juin 2019
par
Léna DHIMINE
Née le 1 Février 1995
État des lieux du mode d’accouchement des
femmes ayant un indice de masse corporelle
pré-conceptionnel supérieur ou égal à 40
au sein de 5 maternités de l’Assistance
Publique – Hôpitaux de Paris (AP-HP
)
DIRECTEUR DU MEMOIRE :
Professeur Jacky NIZARD PU-PH, Maternité Pitié-Salpêtrière
JURY :
Mme Isabelle MONIER Sage-femme, Maternité Béclère, chercheure en épidémiologie
Mme Anne CHANTRY Sage-femme enseignante, école de Baudelocque, chercheure en épidémiologie
Professeur Jacques LEPERCQ PU-PH, Maternité de Port Royal
Mémoire N° 2019PA05MA14
Remerciements
Je souhaite adresser mes sincères remerciements,
A mon directeur de mémoire, Pr Jacky Nizard, merci pour votre bienveillance et votre aide pour l’élaboration de ce mémoire,
Aux membres du jury, merci pour votre attention à l’égard de mon travail,
Aux sages-femmes et personnels du PMSI, à Valérie Vivier, merci infiniment pour votre aide, votre sympathie et votre disponibilité,
A Estelle, merci de reprendre la suite de ce mémoire, pour lequel je porte un grand intérêt,
A l’ensemble de l’équipe pédagogique et administrative de l’école Baudelocque, merci pour votre soutien, votre confiance et votre patience,
A Sylvie Duquenois, merci pour votre accompagnement, votre écoute et vos encouragements,
A Marie-Françoise Lemetayer pour la bienveillance que vous avez portez à mon égard depuis la SMa2, A ma promotion que j’ai appris à découvrir au cours de ces quatre belles années et qui me manquera,
A mes amies de promotion, Shaima, Kenie, Aïcha, Dounia A mes amies depuis toujours, Inès, Louisane, Saâdia A Audrey, Nassim et Peter,
A toutes les personnes présentes pour moi, de loin ou de près Et à toutes les personnes qui ont été présentes, je ne vous oublie pas
Merci à vous pour votre amitié sincère, votre soutien permanent et pour tous les bons moments passés,
A mes petits frères, Rayan, Yanis, Chahine et Nahil
Merci pour la joie, le bonheur et l’amour que vous m’apportez chaque jour à vos côtés A ma mère,
Merci d’être celle que tu es, merci pour la grande Léna que je suis devenue, merci ma maman
Et merci à toutes ces femmes, couples que j’ai pu accompagner, merci pour vos si beaux compliments, votre confiance et pour ces si belles rencontres,
Résumé
Objectifs : L’objectif principal était de faire l’état des lieux du mode
d’accouchement des femmes avec un indice de masse corporelle (IMC) pré-conceptionnel supérieur ou égal à 40 au sein de l’assistance publique-hôpitaux de Paris (AP-HP), l’objectif secondaire était d’évaluer la morbidité maternelle et néonatale à l’issue de l’accouchement des femmes avec un IMC pré-conceptionnel supérieur ou égal à 40 au sein de l’AP-HP.
Méthode : Étude rétrospective, observationnelle et multicentrique entre le 1er
janvier 2017 et le 31 décembre 2017 incluant l’ensemble des femmes avec un IMC pré-conceptionnel ≥ 40 qui ont accouché à un terme ≥ 22 semaines d’aménorrhée (SA) au sein de l’AP-HP. Une analyse descriptive a été effectuée.
Résultats : Il s’agit de la première partie de cette étude réalisée au sein de 5
maternités de l’AP-HP. 0,8% (n=135) des femmes avec un IMC pré-conceptionnel ≥ 40 ont accouché au sein des 5 centres. L’accouchement voie basse était de 55,6% et le taux de césarienne de 44,4%. Parmi les patientes qui ont eu une tentative voie basse, l’accouchement voie basse était de 70%. La répartition des césariennes avant travail (20,7%) et pendant travail (23,7%) était sensiblement la même. Aucune césarienne avant travail n’a été faite pour obésité seule. Les morbidités maternelles et néonatales à l’issue de l’accouchement sont faibles, même si elles semblent supérieures à la population générale. On retrouvait une part importante d’hémorragie du partum sévère (3,5%), de périnée complet (5,3%), de complications en post-partum (30%), de prématurité (14%), de pH bas (2,3%), de transfert néonatal (17,6%) et pratiquement autant de nouveau-nés macrosomes que de faible poids de naissance.
Abstract
Objectives : The main objective was to assess the delivery mode of women
with a pre-conceptional body mass index (BMI) greater than or equal to 40 within the Paris Public Hospital Assistance (AP-HP), the secondary objective was to assess maternal and neonatal morbidity at the end of childbirth for women with a pre-conceptional BMI greater than or equal to 40 within the AP-HP.
Method: Retrospective, observational and multicenter study between January
1, 2017 and December 31, 2017 including all women with pre-conceptional BMI ≥ 40 who gave birth at term ≥ 22 weeks of amenorrhea in the AP-HP. A descriptive analysis was carried out.
Results: This is the first part of this study conducted in 5 AP-HP maternity
hospitals. 0.8% (n=135) of women with a pre-conceptional BMI ≥ 40 gave birth in all 5 centres. The vaginal delivery rate was 55.6% and the cesarean section rate was 44.4%. Among patients who had a vaginal attempt, the vaginal delivery rate was 70%. The distribution of C-sections before labour (20.7%) and during labour (23.7%) was approximately the same. No pre-labor cesarean section has been performed for obesity alone. Maternal and neonatal morbidity at the end of childbirth is low, although it appears to be higher than the general population. There was a significant proportion of severe postpartum hemorrhage (3.5%), complete perineum (5.3%), postpartum complications (30%), prematurity (14%), low pH (2.3%), neonatal transfer (17.6%) and almost as many newborn macrosomes as low birth weight.
Table des matières
Remerciements ... 2
Résumé ... 3
Abstract ... 4
Liste des tableaux ... 7
Liste des figures ... 9
Liste des annexes ... 10
Liste des abréviations ... 11
Introduction ... 12
L’obésité morbide ... 12
Epidémiologie de l’obésité à l’obésité maternelle ... 13
L’obésité maternelle morbide ... 15
Justification de l’étude ... 17 Matériels et méthode ... 19 Problématique ... 19 Hypothèses ... 19 Objectifs ... 20 Type d’étude ... 20 Population d’étude ... 20 Lieux d’étude ... 21
Déroulement de l’étude – Outil méthodologique ... 22
Faisabilité de l’étude ... 22
Accord maternité ... 23
Recueil des données ... 23
Pitié-Salpêtrière ... 23 Louis-Mourier ... 24 Bichat ... 24 Port Royal ... 24 Robert Debré ... 25 Critères étudiés ... 25 Variables retenues ... 26
Variables retenues pour chaque maternité ... 26
Variables retenues pour chaque patiente ... 26
Considérations éthiques et réglementaires ... 28
Résultats ... 30
Description générale de la population de l’étude ... 32
Description des maternités ... 32
Description générale de la population d’étude ... 33
Critère de jugement principal : mode d’accouchement ... 36
Dans l’ensemble de la population ... 36
Utérus sains... 38
Utérus cicatriciel ... 39
La tentative voie basse ... 40
Critères de jugement secondaires : morbidité maternelle et néonatale ... 43
La morbidité maternelle ... 43
La morbidité néonatale... 46
Analyse supplémentaire : caractéristiques du travail et de l’induction ... 48
Discussion ... 49
Résumé des principaux résultats ... 49
Forces de l’étude ... 49
Limites et biais ... 50
Validité interne et externe... 51
Discussion des résultats ... 52
Les maternités ... 52
La population ... 52
Objectif principal : faire l’état des lieux du mode d’accouchement des femmes avec un IMC pré-conceptionnel ≥ 40 au sein de l’AP-HP ... 55
Objectif secondaire : évaluer la morbidité maternelle et néonatale à l’issue de l’accouchement des femmes avec un IMC pré-conceptionnel ou égal à 40 au sein de l’AP-HP ... 58
Analyse supplémentaire : décrire les caractéristiques du travail et de l’induction des femmes avec un IMC pré-conceptionnel ≥ 40 au sein de l’AP-HP ... 64
Conclusion ... 66
Bibliographie ... 67
Liste des tableaux
Tableau 1 - Classification de l’obésité chez les adultes en fonction de l’IMC (2) ... 12 Tableau 2 - Caractéristiques préexistantes et de grossesse au sein des 5 maternités
de l'AP-HP par centre ... 34 Tableau 3 - Comorbidités maternelles préexistantes et de grossesse et morbidité fœtale au sein des 5 maternités de l’AP-HP et par centre ... 35 Tableau 4 - Type d'entrée en travail et mode d'accouchement sur l’ensemble de la
population au sein des 5 maternités de l’AP-HP ... 36 Tableau 5 - Type d'entrée en travail et mode d'accouchement des utérus sains au
sein des 5 maternités de l’AP-HP ... 38 Tableau 6 - Type d'entrée en travail et mode d'accouchement chez les utérus
cicatriciels au sein des 5 maternités de l’AP-HP ... 39 Tableau 7 - Morbidité maternelle à l'issue de l'accouchement au sein des 5
maternités de l'AP-HP ... 45 Tableau 8 - Morbidité néonatale à l'issue de l'accouchement au sein des 5 maternités de l'AP-HP ... 47 Tableau 9 - Les caractéristiques socio-économiques au sein des 5 maternités de
l’AP-HP et par centre ... 83 Tableau 10 - Type d'entrée en travail et mode d'accouchement par centre et au sein des 5 maternités de l'AP-HP ... 84 Tableau 11 - Type d'entrée en travail et mode d'accouchement chez les utérus sains
par centre et au sein des 5 maternités de l'AP-HP ... 85 Tableau 12 - Type d'entrée en travail et mode d'accouchement chez les utérus
cicatriciels par centre et au sein des 5 maternités de l'AP-HP ... 86 Tableau 13- Morbidité maternelle à l'issue de l'accouchement par centre et au sein
des 5 maternités de l'AP-HP ... 87 Tableau 14 - Complication du post-partum à l'issue de l'accouchement par centre et
au sein des 5 maternités de l'AP-HP ... 89 Tableau 15 - Motif si séjour prolongé de la mère à l'issue de l'accouchement par centre et au sein des 5 maternités de l'AP-HP ... 90 Tableau 16 - Morbidité néonatale à l'issue de l'accouchement par centre et au sein de
l’AP-HP ... 91 Tableau 17 - Motifs et lieu des transfert néonatales et motifs si séjour prolongé chez le nouveau-né par centre et au sein des 5 maternités de l'AP-HP ... 93
Tableau 18 - Caractéristiques du travail par centre et au sein des 5 maternités de l'AP-HP ... 94 Tableau 19 - Durée du travail par centre et au sein des 5 maternités de l'AP-HP ... 95 Tableau 20 - Caractéristiques des inductions par centre et au sein des 5 maternités
Liste des figures
Figure 1 - Diagramme de flux (Flow chart) ... 30 Figure 2 - Nombre d'accouchement, de césarienne et de patiente avec un IMC≥ 40
par centre ... 32 Figure 3 - Mode d'accouchement selon le type d'entrée en travail sur l’ensemble de la
population au sein des 5 maternités de l'AP-HP ... 41 Figure 4 - Mode d'accouchement selon le type d'entrée en travail chez les utérus sains au sein des 5 maternités de l’AP-HP ... 41 Figure 5 - Mode d'accouchement selon le type d'entrée en travail chez les utérus
Liste des annexes
Annexe 1 - L'APHP et ses maternités ... 73 Annexe 2 - Première enquête - Evaluation de la faisabilité de l’étude ... 74 Annexe 3 - Variables retenues pour chaque patiente ... 75 Annexe 4 - Les caractéristiques socio-économique au sein des 5 maternités de
l’AP-HP et par centre ... 83 Annexe 5 - Le type d’entrée au travail et le mode d’accouchement par centre et au
sein des 5 maternités de l’AP-HP ... 84 Annexe 6 - La morbidité maternelle à l’issue de l’accouchement par centre et au sein
des 5 maternités de l’AP-HP ... 87 Annexe 7 - La morbidité néonatale à l’issue de l’accouchement par centre et au sein des 5 maternités de l’AP-HP ... 91 Annexe 8 - Analyse supplémentaire ... 94
Liste des abréviations
AG : Age gestationnel
AP-HP : Assistance publique – hôpitaux parisiens
CNGOF : Collège national des gynécologues et obstétriciens français DR : Détresse respiratoire
EPN : Enquête périnatale nationale EPS : Estimation des pertes sanguines GDM : Gestion des dossiers médicaux HAS : Haute autorité de santé
HPP : Hémorragie du post-partum HTA : Hypertension artérielle IMC : Indice de masse corporelle
IMG : Interruption médicale de grossesse MFIU : Mort fœtale in utero
NCA : Numéro de classement archive OMS : Organisation mondiale de la santé PAG : Petit poids pour l’âge gestationnel
PMSI : Programme de médicalisation des systèmes d’information RAM : Rupture artificielle des membranes
RCIU : Retard de croissance intra-utérin SA : Semaine d’aménorrhée
Introduction
L’obésité morbide
D’après l’Organisation mondiale de la santé (OMS), l’obésité se définie par une accumulation anormale ou excessive de graisse corporelle qui représente un risque pour la santé. Elle est reconnue comme une maladie en tant que telle depuis 1997 par l’OMS(1).
L’indice de masse corporelle (IMC) est un moyen simple de définir et de classifier un déficit pondéral, un poids normal, un surpoids et une obésité chez l’adulte. Cet indice se calcule en divisant le poids (en kilogrammes) par le carré de sa taille (en mètres). La classification de l’OMS est principalement basée sur l’association entre IMC et le risque de mortalité et de morbidité. Ainsi un IMC supérieur ou égal à 30 kg/m2 défini l’obésité et sa valeur permet d’en apprécier
sa sévérité (1,2). Le tableau 1 présente la classification de l’OMS selon l’IMC et le risque de morbidité associé. La relation entre IMC et risque de morbidité est simpliste, elle peut se voir modifier par toutes sortes de facteurs internes (âge, origine ethnique) ou externes (tabac, alimentation) à la personne.
Tableau 1 - Classification de l’obésité chez les adultes en fonction de l’IMC (2) Classification IMC
kg/m2 Risque de morbidité associé Obésité modérée (grade 1 ou classe 1) 30-34,5 Modéré
Obésité sévère (grade 2 ou classe 2) 35-39,9 Important Obésité morbide (grade 3 ou classe 3) ≥ 40 Très important
Parmi les obèses morbides, certains auteurs différencient les IMC < 50 et ≥ 50 kg/m2. Il ne s’agit pas de sous-classification définie par l’OMS, mais de consensus parmi les professionnels de santé parlant de « super obésité » pour un IMC ≥ 50 (3–5), notamment dans le domaine de la chirurgie, car elles représentent des risques opératoires et anesthésiques différents de la population de poids normal et nécessitent des prises en charge différentes (5– 7). Toutefois, l’IMC, du fait de son calcul simpliste, a des limites dans la
classification de l’obésité et dans l’appréciation de ce risque. L’IMC ne distingue pas la masse musculaire de la masse graisseuse et ne prend pas en compte la répartition des graisses représentant des risques de santé différents.
L’obésité est un facteur de risque majeur d’un certain nombre de maladies chroniques : le diabète non insulino-dépendant, les maladies cardio-vasculaires dont l’hypertension artérielle, les dyslipidémies, la cholécystopathie, les maladies thrombo-emboliques, les pathologies ostéoarticulaires, les pathologies respiratoires avec notamment le syndrome d’apnée du sommeil et certains cancers(2,8–11). Elle est aussi source de problèmes psychosociaux non négligeables accentués par un manque de considération des professionnels de santé(2).
Epidémiologie de l’obésité à l’obésité maternelle
L’obésité, « épidémie mondiale », ne cesse de croître dans le monde, atteignant 13% de la population mondiale en 2016(1,12,13). Alors que l’insuffisance pondérale chute, la prévalence de l’obésité augmente, dépassant même la prévalence de l’insuffisance pondérale en 2014(13). La prévalence mondiale de l’obésité et son augmentation est plus fréquente chez la femme (14,9%) que chez l’homme (10,8%), en 2014, (13) en continuelle augmentation avec l’âge(2,12). Cette émergence de l’obésité chez la femme s’explique par une prévalence de l’obésité morbide plus importante : 1,6% de femmes face à 0,6% d’hommes avec un IMC ≥ 40(13). Cette tendance à l’augmentation s’observe dans l’ensemble des pays du monde et ceux même dans les pays en voie de développement comme les pays d’Afrique et d’Asie(13).
En Europe, on compte 15,9% d’obèses soit « près d’1 adulte sur 6 » en 2014.(14) Comme dans le reste du monde, la prévalence européenne de l’obésité augmente(13,14). Cette prévalence augmente avec l’âge et diminue lorsque le niveau d’éducation s’élève(12,14). Cependant, d’après la dernière enquête européenne par interview sur la santé (EHIS), en 2014, on ne distingue pas de différence systématique entre hommes et femmes en matière
d’obésité au sein de l’Europe mais il existe des écarts importants au sein d’un même Etat(14).
En France, le taux d’obésité touche environ 15% des français dont une prévalence de l’obésité morbide de 1,2% (14–17). Contrairement aux données européennes, la prévalence et l’augmentation de l’obésité sont plus importantes chez la femme que chez l’homme. Cette tendance à l’augmentation chez les femmes concerne le cas des obésités sévères et morbides(15–17). L’obésité augmente avec l’âge en France (12,15–17), toutefois, l’augmentation la plus importante observée entre 2009 et 2012 concerne les 18-25 ans(17). D’autant plus que la prévalence de l’obésité chez les enfants et adolescents évolue plus rapidement que chez l’adulte et leur probabilité de rester obèse à l’âge adulte est de 50 à 70%. (12) Par ailleurs, on constate que la prévalence de l’obésité est inversement proportionnelle au niveau d’instruction et revenu du foyer bien qu’elle augmente dans toutes les catégories professionnelles(12,15–17). En Ile de France, l’obésité se rapproche du taux national soit 14,4% avec pour la région parisienne, la plus forte évolution de l’obésité entre 1997 et 2012(17).
L’obésité maternelle est un réel problème de santé publique. Elle a un impact à la fois sur la santé maternelle mais aussi sur la santé néonatale et donc à posteriori, un risque de santé majeur sur la population à venir(18). D’après l’Europeristat, l’obésité maternelle est en augmentation en Europe avec une distribution comprise entre 8% et 26%(18). En France, l’augmentation de l’obésité maternelle se poursuit et sa prévalence avoisine les 12% dont 3,7% des femmes avec un IMC ≥ 35(19,20). Cette hausse s’explique par l’augmentation de l’âge maternel chez tout IMC confondu (19,20). En Ile de France, la proportion de femmes obèses qui ont accouché est inférieure à la proportion nationale, soit 10,6% en 2016 dont 6,5% à Paris, 12,8% dans la petite couronne et 11,8% dans la grande couronne(20). Concernant l’obésité maternelle morbide, peu de données existent. Une étude française de C. Garabedion et al, nous offre un aperçu de la tendance de l’obésité morbide à partir d’une cohorte de 427 624 femmes, constituée de 1999 à 2009, dans 179 maternités de France métropolitaine, où la part de
femmes avec un IMC≥40 était de 0,6% notant une augmentation de la prévalence durant la période de l’étude.(19)
L’obésité maternelle morbide
L’obésité maternelle est à risque pour la mère et pour l’enfant à venir. Elle expose à une augmentation de complications durant la grossesse, le travail, l’accouchement et la période post-natale. D’après plusieurs études, l’obésité est un facteur de risque de diabète gestationnel, de pathologies hypertensives de grossesse avec un risque accru de prééclampsie, de maladies thromboemboliques, de macrosomie pour l’enfant à naître, de malformation congénitale et de mort-fœtale in utero (3,10,19,21–25). Lors du travail, les femmes obèses sont plus à risque de déclenchement s’expliquant par un nombre important de grossesse prolongée, ont un taux d’utilisation d’oxytocine plus élevé et une durée de travail allongée.(22–24,26,27) Concernant l’accouchement, les auteurs sont unanimes, l’obésité maternelle est significativement plus à risque d’accouchement instrumentale et de césarienne(3,21,23–25,27–30). Le risque de césarienne est pratiquement doublé et d’autant plus s’il s’agit d’obésité morbide(25,29). Les auteurs constatent une augmentation de la prématurité spontanée(25). Suite à l’accouchement, on retrouve plus d’hémorragie du post-partum sévère (23,29,31), infection génitale, urinaire ou de cicatrice en cas de césarienne(25). Il existe aussi plus de nouveau-nés macrosomes à la naissance (>90ème percentile)(3,25), d’hypoglycémie(3), d’ictère ainsi que de mortalité périnatale(25), traumatisme(3) car plus de dystocie d’épaule(29). Les risques maternels, fœtaux et néonatals augmentent proportionnellement avec l’IMC pré-conceptionnel(3,21,23,31). L’obésité est un facteur de risque de morbidité maternelle sévère et cette morbidité sévère est plus importante en anté- qu’en per- ou post-partum chez la femme obèse (22).
On pourrait ainsi penser que le mode d’accouchement chez les femmes obèses est la conséquence des comorbidités de l’obésité. Cependant, une enquête a étudié les conséquences de l’obésité maternelle en excluant les
pathologies associées qui pouvaient modifier la prise en charge obstétricale et a ainsi pu mettre en évidence un accouchement par voie basse spontanée moins fréquent et un taux plus élevé de césarienne(27). D’autre part, une revue systématique a suggéré un lien possible entre l’augmentation de dépôts de cholestérol dans le myomètre et la diminution de la contractilité, ainsi qu’une augmentation de la masse graisseuse dans les tissus mous du bassin qui diminueraient les possibilités d’accoucher voie basse (25).
On comprend que l’avenir obstétrical d’une femme obèse est sérieusement compromis et ceux dès son premier accouchement. En effet, d’après une étude américaine de Baeten et al, les femmes obèses nullipares ont un risque plus élevé de césarienne avec un risque relatif de 2,9(30) par rapport à des femmes nullipares de poids normal. Ce risque accru est d’autant plus observé chez les femmes avec un IMC≥40(3). Dans l’étude de Weiss et al., les patientes obèses avaient un taux de césarienne de 33,8% contre 47,4% chez les patientes souffrant d’obésité morbide.(32) Dans la population dite « super obèse », avec un IMC > 50, 50% de ces femmes ont subi une césarienne dont 33% de césarienne programmée(3).
Pourtant, la césarienne est associée à une mortalité et morbidité maternelle et néonatale plus importante que l’accouchement voie basse dans la population générale(26,33). Mais chez les femmes en obésité morbide, la balance bénéfice-risque est moins claire : on redoute un échec de la tentative de travail impliquant alors une césarienne en urgence plus à risque qu’une césarienne programmée(34). Ceci est encore plus vrai en cas d’utérus cicatriciel où d’après le collège national des gynécologues et obstétriciens français (CNGOF), l’obésité maternelle morbide est associée à une réduction des taux de succès de la tentative de travail dans cette population. Toutefois, la tentative du travail chez les femmes d’IMC >50 est associée à une diminution du risque de morbidité maternelle sans différence de morbidité néonatale(34). Une autre étude a montré qu’il n’existait pas de différence de morbidité maternelle et néonatale entre une induction du travail et une césarienne programmée(35). Par ailleurs, la césarienne programmée n’a pas d’effet protecteur sur les issues maternelles et fœtaux dans cette population et quelques soit le mode d’accouchement, les nouveau-nés de femmes souffrant
d’obésité morbide courent un risque nettement plus élevé d’évolution néonatale défavorable (36).
Justification de l’étude
Les femmes obèses ont plus recours à une césarienne qu’à un accouchement voie basse ; avec un taux important de césarienne programmée pour cette population ; et ceux dès leur premier accouchement. On observe également une relation linéaire entre IMC et issue de l’accouchement rendant les femmes en obésité morbide encore plus vulnérable et à risque. De plus, au-delà des complications qu’entraînent l’obésité sur le mode d’accouchement, des réticences et un manque d’investissement subsistent chez les professionnels de santé.(2,37)
Il existe peu de recommandation sur la prise en charge de la femme enceinte obèse et encore moins de prise en charge particulière sur le travail et l’accouchement de ces femmes. En effet, la Haute Autorité de Santé (HAS) a publié des recommandations sur la prise en charge médicale de premier recours sur le surpoids et l’obésité de l’adulte en s’inspirant majoritairement de recommandations internationales, mais elle ne traite pour la grossesse que d’action en amont de l’accouchement et inhérente à la patiente(10). De plus, les dernières recommandations françaises du CNGOF sur l’administration d’oxytocine au cours du travail spontané (38) ne prennent pas en compte cette population, ainsi pris en charge de la même manière qu’une femme de poids normal. Par ailleurs, on retrouve dans une étude comparative entre le Canada et la France des taux plus bas de césarienne pour les femmes obèses qu’en France ; alors que la prévalence de l’obésité notamment morbide y est plus élevée ; ceci s’explique par une plus grande expérience de la gestion de l’obésité maternelle. (21).
En France, nous faisons face à un manque de données, recommandations et accords professionnels pour guider nos prises en charges et conduites à tenir, laissées donc au libre arbitre de chaque centre hospitalier. A ce jour, nous n’avons aucune visibilité sur ce qui est fait concernant l’accouchement de ces femmes en région parisienne. Le but de cette étude est
donc de faire état du mode d’accouchement de ces femmes au sein de l’assistance publique - hôpitaux de paris (AP-HP) afin de soulever des questions d’ordre médicale, économique ainsi qu’éthique et d’y faire émaner une réflexion pour une prise en charge spécifique et adaptée.
Matériels et méthodes
Ce mémoire s’inscrit dans une étude, rassemblant deux mémoires d’étudiantes sages-femmes, sur l’état des lieux du mode d’accouchement des femmes avec un IMC pré-conceptionnel ≥ 40 au sein de l’assistance publique - hôpitaux de paris (AP-HP). Ce premier travail a constitué à l’élaboration de cette étude et aux 1er résultats obtenus sur 5 centres de l’AP-HP : Bichat,
Louis-Mourier, la Pitié-Salpêtrière, Port Royal et Robert Debré. En effet, Estelle CHAPRON, étudiante sage-femme, soutiendra la deuxième partie de ce mémoire en 2020 en y intégrant le reste des maternités de l’AP-HP (Lariboisière, Armand-Trousseau, Necker, Tenon, Antoine-Béclère, Beaujon, Jean-Verdier et Bicêtre) et répondra à la problématique émise avec la même méthodologie. La problématique, les hypothèses et objectifs ont été constitués selon la problématique de départ soit sur l’ensemble de l’AP-HP mais pour ce travail, ils sont à adapter pour cette première partie aux 5 centres de l’AP-HP.
Problématique
A quelle fréquence et comment accouchent les femmes ayant un indice de masse corporelle pré-conceptionnel supérieur ou égal à 40 au sein de l’assistance publique - hôpitaux de paris (AP-HP) ?
Hypothèses
Nos hypothèses étaient les suivantes :
- Il existe des femmes en obésité morbide qui accouchent au sein de l’AP-HP.
- Il existe plus de césarienne que d’accouchement voie basse chez les femmes en obésité morbide au sein de l’AP-HP ; avec notamment plus de césarienne avant travail que de césarienne pendant travail.
- Il existe une morbidité maternelle et néonatale à l’issue de l’accouchement chez les femmes en obésité morbide au sein de l’AP-HP.
Objectifs
L’objectif principal était d’établir un état des lieux du mode d’accouchement des femmes ayant un IMC pré-conceptionnel supérieur ou égal à 40 au sein de l’AP-HP.
L’objectif secondaire était d’évaluer la morbidité maternelle et néonatale à l’issue de l’accouchement des femmes avec un IMC pré-conceptionnel supérieur ou égal à 40 au sein de l’AP-HP.
Type d’étude
Nous avons réalisé une étude quantitative, observationnelle, rétrospective et multicentrique sur bases de données déjà existantes de l’AP-HP.
Population d’étude
Pour cette étude, nous avons inclus l’ensemble des femmes avec un IMC pré-conceptionnel ≥ 40 qui ont accouché à un terme ≥ à 22 semaines d’aménorrhée (SA) au sein de l’AP-HP entre le 1er janvier 2017 et le 31 décembre 2017
inclus.
Nos critères d’inclusion étaient donc les suivants :
- Un IMC pré-conceptionnel ou de début de grossesse ≥ 40 kg/m2. L’IMC pré-conceptionnel était calculé à partir du poids et de la taille auto-déclarés par la patiente lors de sa première consultation prénatale. Si celui-ci était manquant, l’IMC de début de grossesse, inférieure à 14 SA, était pris en compte, IMC calculé à partir du poids et de la taille auto-déclarés ou mesurés. Seule, la valeur réelle de l’IMC était incluse dans cette étude.
- Un terme d’accouchement ≥ 22 SA. Ce terme a été choisi à partir de la limite de viabilité d’un fœtus définie par l’OMS. (39)
- Un accouchement entre le 1er janvier 2017 et le 31 décembre 2017 inclus. - Un accouchement au sein d’un centre de l’AP-HP.
Nos critères d’exclusion étaient donc :
- Un IMC pré-conceptionnel ou de début de grossesse < à 40 Kg/m2 ou un IMC manquant. Les valeurs approchées de l’IMC n’étaient pas incluses, seule la valeur réelle de l’IMC comptait.
- Un terme d’accouchement strictement < 22 SA.
- Un accouchement à domicile ou dans un centre hospitalier hors AP-HP.
Lieux d’étude
L’étude est réalisée au sein de l’ensemble des maternités de l’Assistance publique – Hôpitaux de Paris. L’AP-HP est un établissement public de santé qui exerce le rôle de centre hospitalier universitaire régional pour Paris et l’île de France.(40) Il comporte 13 maternités soit 8 centres parisiens et 5 centres de la petite couronne et on y compte 4 maternités de type IIA : Lariboisière (Paris 10), Pitié-Salpêtrière (Paris 13), Tenon (Paris 20), Beaujon (Clichy, 92), 2 maternités de type IIB : Bichat (Paris 18), Jean-Verdier (Bondy, 93) et 7 maternités de type III : Armand-Trousseau (Paris 12), Port Royal (Paris 14), Necker (Paris 15), Robert-Debré (Paris 19), Louis-Mourier (Colombes, 92), Antoine-Béclère (Clamart, 92), Bicêtre (Le Kremlin-Bicêtre, 94)(41).(Annexe 2)
Les types de maternité dépendent, en France, des niveaux de soins pédiatriques qui y sont proposés. Une maternité de type I ne comporte pas d’unité pédiatrique, un type IIA comporte un service de néonatologie, un type IIB comporte un service de néonatologie et de soins intensifs et un type III comporte un service de néonatologie, de soins intensifs et de réanimation néonatale. (42)
Nous avons réalisé ce mémoire, première partie de l’étude, sur 5 centres de l’AP-HP, 1 centre de type IIA, 1 centre de type IIB et trois centres de type III : Bichat (type IIB), Louis-Mourier (type III), Pitié-Salpêtrière (type IIA), Port Royal (type III) et Robert Debré (type III).
Déroulement de l’étude – Outil méthodologique
Faisabilité de l’étude
Tout d’abord, une enquête préalable a été effectué auprès de l’ensemble des maternités de l’AP-HP pour évaluer la faisabilité de cette étude. Dans un premier temps, il fallait vérifier si l’IMC pré-conceptionnel des patientes étaient référencés et accessibles à partir d’un logiciel, registre ou autre et si à partir de cet IMC, l’extraction des données y était possible. Dans un deuxième temps, nous avions interrogé les maternités sur le nombre de patientes qui ont accouché avec un IMC pré-conceptionnel ≥ 40 et le nombre d’accouchement de l’année 2017 au sein de leur centre. Cette première investigation a été mené auprès des sages-femmes coordinatrices ou/et responsable du programme de médicalisation des systèmes d’information (PMSI) de chaque maternité par mail ou téléphone. Pour les maternités qui ont répondu, l’IMC pré-conceptionnel était référencé et accessible soit par un logiciel dossier patient ou soit par un registre tenu. Il s’agissait du logiciel DIAMM pour Louis Mourier, Bichat, Port Royal et Béclère ; du logiciel Middlecare pour Lariboisière et d’un logiciel interne propre à Robert-Debré. Necker utilisant DIAMM seulement pour l’accouchement, l’IMC pré-conceptionnel était référencé au sein du logiciel Astraia. Pour Beaujon et la Pitié-Salpêtrière, il n’existait pas de logiciel ce qui demandait une étape supplémentaire pour l’identification des dossiers. L’IMC pré-conceptionnel était référencé pour chaque accouchement dans le cahier de naissance pour la Pitié et dans un registre tenu par la sage-femme du PMSI répertoriant seulement les IMC ≥ 30 soit 128 dossiers à consulter. L’extraction des données était réalisable par l’accès au dossier et/ou au logiciel de la maternité chez l’ensemble des centres qui ont répondu. De plus, le nombre de femmes avec un IMC pré-conceptionnel ≥ 40 qui ont accouché sur l’année 2017 étaient compris, selon le centre, entre 15 et 34 patientes pour les maternités qui ont pu nous renseigner. Pour 4 maternités, Trousseau, Bicêtre, Jean Verdier et Tenon, nous n’avions pas eu de réponses. (Annexe 2)
Accord maternité
Par la suite, à partir de juin 2018, nous avons obtenu l’accord des différents chefs de service des maternités qui avaient donné suite à nos échanges. Cette autorisation était obtenue soit par un retour de mail ou soit par une rencontre avec le chef de service ou la sage-femme coordinatrice de la maternité. L’accord a été obtenu pour la Pitié, Port-Royal, Bichat, Louis-Mourier, Beaujon et Robert Debré. Par manque de temps et afin de commencer au plus tôt notre base de données, je n’ai pas resollicité les maternités où nous étions restés sans réponse. Le choix des maternités, pour cette première partie, s’est donc porté sur les premières autorisations obtenues.
Recueil des données
Dès l’accord d’une maternité obtenu, l’extraction des données était lancée avec la coopération de la sage-femme du PMSI ou coordinatrice de chaque centre. Selon la maternité, une première partie des données extraites à partir du logiciel utilisé par le service était récupérée grâce aux sages-femmes du PMSI. Puis l’essentiel des données étaient récupérés par l’ouverture des dossiers papiers où le dossier obstétrical, le dossier d’accouchement, le partogramme et le dossier pédiatrique y étaient consultés. L’extraction des données a été débutée le 1er octobre 2018 et s’est terminée fin janvier 2019.
Pitié-Salpêtrière
Nous avons débuté notre base de données par la Pitié. L’IMC pré-conceptionnel était référencé pour chaque accouchée dans le cahier de naissance. Dans un premier temps, nous devions inclure les patientes correspondantes après consultation de l’ensemble des cahiers de naissance de l’année 2017. Leur numéro d’accouchement y était récupéré afin d’accéder à leur dossier dans un deuxième temps. La consultation des dossiers des patientes incluses se faisait aux archives, l’accès était simple et sans contraintes horaires. L
’
IMC pré conceptionnel manquait pour certaines patientes, il a fallu récupérer les IMC manquants en ouvrant chaque dossier.Certains dossiers manquaient, les données disponibles ont été recueillies via le cahier de naissance. Pour les nouveau-nés hospitalisés en néonatalogie, les comptes-rendus d’hospitalisation étaient récupérés auprès de la secrétaire de néonatologie. En parallèle, un des cahiers de naissance de mon année d’étude avait été emprunté pendant ce recueil de donnée, en octobre 2018 et rendu mi-décembre 2018, retardant ce recueil.
Louis-Mourier
Nous avons récupéré une première partie des données par Noelle DACHEUX, coordinatrice supérieur sage-femme s’occupant du PMSI. Pour l’accès au dossier papier, il fallait au préalable faire une demande des dossiers aux archives. L’ensemble des dossiers papiers a été consulté sur une journée. Cependant, un dossier papier était manquant, les données disponibles ont été recueillies sur le logiciel DIAMM. De plus, pour un nouveau-né hospitalisé en néonatalogie, le compte-rendu d’hospitalisation a été récupéré auprès de la secrétaire de néonatologie.
Bichat
Nous avons pu récupérer une première partie des données par Valérie VIVIER, sage-femme s’occupant du PMSI. Pour l’accès au dossier papier, il fallait au préalable faire une demande des dossiers aux archives. La consultation des dossiers des patientes incluses se faisait ensuite dans le bureau de Mme Vivier et s’est faite sur plusieurs jours. Deux dossiers papiers étaient manquants, les données disponibles ont été recueillies à partir du logiciel DIAMM. De plus, pour les nouveau-nés hospitalisés en néonatalogie, les comptes-rendus pédiatriques ont été récupérés via le logiciel Orbis.
Port Royal
Nous avons récupéré une première partie des données par Lucile CAUBIT, sage-femme s’occupant du PMSI. Pour l’accès au dossier papier, il fallait au préalable récupérer les numéros de classement archive (NCA), via le logiciel de Gestion des Dossiers Médicaux disponible sur l’intranet de l’AP-HP, des
patientes correspondantes. La consultation des dossiers des patientes incluses s’est faite sur plusieurs jours aux archives, l’accès était simple et sans contraintes horaires. Un dossier papier était manquant, les données disponibles ont été recueillies à partir du logiciel DIAMM. De plus, pour les nouveau-nés hospitalisés en néonatalogie, en soins intensifs et en réanimation, le NCA a été récupéré pour retrouver les dossiers pédiatriques correspondant. Pour un nouveau-né, un dossier était incomplet, le compte rendu d’hospitalisation a été récupéré auprès des pédiatres de Port Royal.
Robert Debré
Robert Debré fonctionne avec son propre logiciel et l’extraction des données était faite par les sages-femmes du PMSI Odile BELZANNE et Claire SALVADOR. L’ensemble des variables à traiter a été envoyé aux sages-femmes du PMSI. Un fichier Excel comportant les données extraites par les sages-femmes du PMSI a été récupéré en main propre. Le document a dû être nettoyé, les données ont été triées et rentrées sur la base de données de l’étude. Toutefois, des variables manquaient, un deuxième document Excel a dû être récupéré et il a été réalisé les mêmes étapes que pour le premier. De plus, les dernières variables manquantes et les comptes-rendus pédiatriques des enfants hospitalisés ont été consulté sur place via le logiciel interne de Robert Debré, sur deux jours, aux heures d’ouverture du bureau des sages-femmes PMSI.
Critères étudiés
Les critères étudiés principaux étaient le type d’entrée en travail et le mode d’accouchement. Le type d’entrée en travail était étudié en 3 classes : travail spontané, induction et césarienne avant travail. Le mode d’accouchement était étudié en 2 classes et en 2 sous classes pour chacune des classes : accouchement voie basse (voie basse spontanée et voie basse instrumentale) et césarienne (avant travail et pendant travail).
Les critères étudiés secondaires étaient la morbidité maternelle et la morbidité néonatale. La morbidité maternelle était évaluée par l’estimation des pertes sanguines, la prise en charge de l’hémorragie du post-partum (transfusion, embolisation, ballon de tamponnement intra-utérin, chirurgie conservatrice, hystérectomie), le type de lésion périnéale, le transfert en unité de soins intensifs, la présence de complications du post-partum et la durée d’hospitalisation maternelle. La morbidité néonatale était évaluée par l’âge gestationnel à la naissance, le poids de naissance, le pH artériel à la naissance, l’Apgar à 5 minutes de vie, la détresse respiratoire, la suspicion d’infection, le transfert dans un service néonatal et la durée d’hospitalisation néonatale.
Variables retenues
Variables retenues pour chaque maternité
Pour chaque maternité, les variables recueillies étaient le nombre d’accouchement et le nombre de césarienne > ou égal à 22 SA du 1er janvier
au 31 décembre 2017. Le nombre d’accouchement correspondait à l’ensemble des accouchements (voie basse spontanée, voie basse instrumentale et césarienne) et le nombre de césarienne correspondait à tout type de césarienne (avant travail et pendant travail).
Variables retenues pour chaque patiente
Concernant les caractéristiques antérieures à la grossesse, les variables recueillies étaient l’origine ethnique, l’âge de la mère à l’accouchement, l’IMC pré-conceptionnel, le niveau d’étude de la mère, le régime de protection social, le statut marital et le logement.
Concernant les caractéristiques de grossesse, les variables recueillies étaient le type de grossesse, la gestité, la parité, le 1er contact à l’hôpital, la
prise de poids pendant la grossesse, l’anomalie de croissance, la malformation fœtale, l’interruption de grossesse (IMG) et la mort fœtale in-utero (MFIU).
Concernant les comorbidités maternelles et obstétricales antérieures et de grossesse, les variables recueillies étaient le diabète préexistant et prénatal, les pathologies hypertensives préexistantes et prénatales (hypertension artérielle (HTA), prééclampsie), l’utérus cicatriciel et les autres pathologies préexistantes et prénatales.
Concernant le travail, les variables recueillies étaient le type d’entrée au travail, l’induction, l’âge gestationnel à l’induction, le type d’induction, le BISHOP à l’induction, l’indication de l’induction, si 2ème induction, la durée de
l’induction, la durée du 1er stade du travail dont phase de latence et phase
active, durée du 2ème stade du travail, durée totale, la rupture artificielle des
membranes (RAM), la dilatation à la RAM, l’indication à la RAM, la mise sous oxytocine pendant le travail, la dilatation à l’instauration de l’oxytocine, l’indication à l’instauration de l’oxytocine et les autres pathologies perpartum.
Concernant l’accouchement, les variables recueillies étaient l’âge gestationnel, la présentation à l’accouchement, le mode d’accouchement, le type d’instrument, l’épisiotomie, les manœuvres obstétricales lors d’un accouchement voie basse, la dilatation à l’accouchement et les motifs de césarienne pendant et avant travail.
Concernant la morbidité maternelle, les variables recueillies étaient l’estimation des pertes sanguines (EPS), la transfusion, le ballon de tamponnement intra-utérin (Bakri®), l’embolisation sélective des vaisseaux utérins, la chirurgie conservatrice, l’hystérectomie, le type de lésion périnéale, le transfert maternel en réanimation, les complications du post-partum, la durée d’hospitalisation et l’indication si séjour prolongé.
Concernant la morbidité néonatale, les variables recueillies étaient l’âge gestationnel, l’état de l’enfant à la naissance, le traumatisme obstétrical, le poids à la naissance, le pH artériel au cordon, l’Apgar à 5 minutes de vie, la détresse respiratoire, l’infection néonatale bactérienne précoce, le transfert en
service néonatal, le lieu du transfert, l’indication du transfert, la durée d’hospitalisation du nouveau-né et l’indication si séjour prolongé.
L’ensemble de ces variables sont définis en annexe 3.
Stratégie d’analyse
Nous avons réalisé des analyses descriptives pour la description générale de la population et pour répondre à nos objectifs.
La saisie et l’analyse des données ont été effectuées sur Logiciel Excel. A partir de tableau croisé dynamique via Excel, nous avons calculé les moyennes et leurs écart-types pour les variables continues et des nombres et pourcentages pour les variables catégorielles.
Les données manquantes ont constitué un groupe appelé « non renseigné » et ont été utilisées dans les calculs, à l’exception de certaines variables où il est précisé que les calculs ont été fait sur données disponibles.
Considérations éthiques et réglementaires
D’après la loi n°2012-300 du 5 mars 2012 (dite loi Jarde) relative aux recherches impliquant la personne humaine, modifiée par l’ordonnance n°2016-800(43), cette étude se situait hors champs de la loi Jarde car il s’agissait d’une étude observationnelle réalisée sur des données déjà existantes. Toutefois, cette étude étant multicentrique, elle a nécessité une déclaration MR 004 - destinée « à encadrer les traitements de données à caractère personnel à des fins d’étude, évaluation ou recherche n’impliquant par la personne humaine » - par le biais d’un enregistrement dans le répertoire public tenu par l’Institut National des Données de Santé (INDS) après un engagement de conformité auprès de la Commission Nationale de l’Informatique et des Libertés (CNIL).(44)
De plus, cette étude a fait l’objet d’une déclaration et d’un engagement de conformité auprès du Règlement général sur la protection des données
(RGPD) de l’APHP. L’étude a été déclaré auprès de l’INDS et le RGPD pour une durée de 2 ans, soit jusqu’en septembre 2020.
Le recueil des données a été effectué avec l’accord des chefs de services et/ou sage-femme coordonnatrice de chaque maternité :
- Pr François Goffinet, chef de service de la maternité Port-Royal
- Pr Jacky Nizard et Pr Marc Dommergues, chef de service de la maternité de la Pitié-Salpêtrière
- Pr Dominique Luton, chef de service de la maternité Bichat-Claude Bernard
- Pr Laurent Mandelbrot, chef de service de la maternité Louis-Mourier et Mme Noelle Dacheux, sage-femme coordonnatrice
Les données transmises par les établissements ont été pseudonymisées et conservé sous code.
Résultats
Après recueil auprès des sages-femmes du PMSI, 148 patientes correspondaient à nos critères d’inclusion et avaient accouché du 1er janvier au
31 décembre 2017 au sein des 5 maternités de l’AP-HP (Bichat, Louis-Mourier, Pitié-Salpêtrière, Port Royal et Robert Debré). Après vérification des critères d’inclusion et d’exclusion par la lecture des dossiers, sur 16267 accouchements au sein des 5 maternités de l’APHP, 135 patientes (0,8%) ont été incluses pour cette étude selon la répartition suivante : (Figure 1)
Parmi les patientes exclues, 3 patientes avaient un IMC pré conceptionnel inférieur à 40 kg/m2 compris entre 25,0 et 36,0 kg/m2, 9
patientes avaient une valeur approchée de 40 kg/m2 compris entre 39,0 et
39,99 et une patiente a été exclue pour un IMC pré-conceptionnel (46 kg/m2)
et de fin de grossesse (32,1kg/m2) discordant. En effet, la patiente a subi un
By-pass par le passé mais nous n’avions pas d’information sur la temporalité de cette chirurgie par rapport à la grossesse, ni sur son poids de début de
grossesse ou sur un autre élément justifiant cette perte de poids. Nous avions donc fait l’hypothèse qu’il s’agissait d’une erreur à l’auto-déclaration, indiquant non pas le poids avant grossesse mais le poids avant chirurgie bariatrique.
Par ailleurs, 2 patientes ont été incluses alors que l’IMC pré-conceptionnel et de début de grossesse manquaient. En effet, pour l’une, la grossesse a été suivie à l’étranger et la patiente est arrivée à la maternité à 40 SA avec un IMC à 47,75kg/m2 et pour l’autre, il s’agissait d’une grossesse de
découverte tardive à 32,5 SA avec un IMC à ce terme à 55 kg/m2. Nous avions
fait l’hypothèse que leur IMC pré-conceptionnel était supérieur ou égal à 40 kg/m2.
Le recueil de données n’était pas harmonisé au sein des 5 centres de l’AP-HP entrainant un certain nombre de données manquantes pour la description générale de la population d’étude et pour certains critères secondaires maternelles et néonatales. De plus, certains dossiers papiers n’ont pas été retrouvés, limitant notre recueil aux informations disponibles dans les dossiers informatisés, comptes-rendus ou description dans les cahiers de naissance. Cependant, cela n’était pas le cas pour nos critères de jugement principaux. Pour un centre, les données socio-économiques (logement, niveau d’étude, protection sociales, statut marital) ne pouvaient pas être extraites.
Description générale de la population de l’étude
Description des maternités
Au sein des 5 maternités de l’AP-HP, 16267 accouchements ≥ 22 SA ont été effectués dont 3535 de césarienne (21,7%) sur l’année 2017. Parmi ces 16267 accouchements, 135 patientes (0,8%) ont accouché avec un IMC pré-conceptionnel ≥ 40. Le nombre d’accouchement, de césarienne et de patiente avec un IMC ≥ 40 et leurs taux par centres sont présentés dans la figure 2.
Figure 2 - Nombre d'accouchement, de césarienne et de patiente avec un
Description générale de la population d’étude
Les caractéristiques préexistantes et de grossesse de notre population sont présentées dans le tableau 2. Sur l’ensemble de ces femmes, 2 patientes ont eu une grossesse gémellaire et 1 patiente a eu une IMG pour malformation fœtale. L’âge minimum et maximum des femmes étaient 20 et 42 ans. L’IMC maximum était de 60 kg/m2. L’IMC ≥ 50 a été retrouvé dans 6% des cas
(n=9). Les caractéristiques socio-économiques (niveau d’étude, logement, régime de protection social et statut marital) sont présentées en annexe 4.
Les comorbidités maternelles préexistantes et de grossesse ainsi que la morbidité fœtale sont présentées dans le tableau 3. Les utérus cicatriciels représentaient 31,1% de notre population. Parmi les utérus multicicatriciels, 10 femmes (7,4%) avaient un utérus bicicatriciel et 3 femmes (2,2%) avaient un utérus tricicatriciel. Le taux de diabète sous insuline pendant la grossesse (diabète sous insuline antérieur ou gestationnel confondu) était de 25,2%. De plus, 7,4% (n=10) des patientes ont eu une prééclampsie (prééclampsie surajoutée et gestationnelle confondue) dont un HELLP syndrome. Les autres pathologies antérieures à la grossesse étaient en majorité des pathologies respiratoires (11,4%), psychiatriques (9,8%), endocriniennes (9,8%) et neurologiques (7,4%). Les autres pathologies de grossesse les plus fréquentes étaient les infections vaginales et urinaires (6,7%), les menaces d’accouchement prématuré (5,2%) et les anémies nécessitant un traitement martial en intra-veineux (4,4%). Les malformations fœtales étaient d’origine diverses et de pronostic plus ou moins grave : maladie génétique (n=3), malformation du système urinaire (n=4), malformation cardiaque (n=1), malformation neurologique (n=2) et malformation des membres (n=1). Les morts fœtales in utero (MFIU) ont été diagnostiquées au deuxième trimestre (n=3) et au troisième trimestre (n=1). Parmi ces MFIU, 2 étaient issue d’une grossesse gémellaire et 1 résultait d’une malformation neurologique dépistée en amont.
Tableau 2 - Caractéristiques préexistantes et de grossesse au sein des 5
maternités de l'AP-HP par centre
Total Bichat Mourier Louis Pitié Port Royal Robert Debré
n = 135 n = 27 n = 14 n = 38 n = 25 n = 31 n (%) n (%) n (%) n (%) n (%) n (%) Origine ethnique Europe 26 (19,3) 6 (22,2) 2 (14,3) 9 (23,7) 6 (24,0) 3 (9,7) DOM-TOM 15 (11,1) 1 (3,7) 0 (0,0) 8 (21,1) 4 (16,0) 2 (6,5) Afrique du nord 41 (30,4) 7 (25,9) 10 (71,4) 8 (21,1) 7 (28,0) 9 (29,0) Afrique sub-saharienne 32 (23,7) 11 (40,7) 1 (7,1) 5 (13,2) 4 (16,0) 11 (35,5) Autre 12 (8,9) 2 (7,4) 0 (0,0) 5 (13,2) 4 (16,0) 1 (3,2) Non renseigné 9 (6,7) 0 (0,0) 1 (7,1) 3 (7,9) 0 (0,0) 5 (16,1) Age maternel (an) (m±sd) 32 ± 5 32 ± 5 34 ± 5 32 ± 5 31 ± 5 32 ± 5 [20-35[ 91 (67,4) 18 (66,7) 7 (50,0) 26 (68,4) 20 (80,0) 20 (64,5) ≥ 35 44 (32,6) 9 (33,3) 7 (50,0) 12 (31,6) 5 (20,0) 11 (35,5) IMC (kg/m2) (m±sd) 44,1 ± 3,9 44,2 ± 4,2 43,9 ± 2,5 45,1 ± 4,3 44,6 ± 4,0 42,7 ± 3,2 <45 90 (66,7) 20 (74,1) 9 (64,3) 20 (52,6) 15 (60,0) 26 (83,9) ≥45 45 (33,3) 7 (25,9) 5 (35,7) 18 (47,4) 10 (40,0) 5 (16,1) Gestité (m±sd) 3,3 ± 1,8 3,6 ± 1,5 2,7 ± 1,4 3,1 ± 1,6 2,9 ± 1,8 3,7 ± 2,2 Primigeste 18 (13,3) 2 (7,4) 2 (14,3) 5 (13,2) 6 (24,0) 3 (9,7) Multigeste 117 (86,7) 25 (92,6) 12 (85,7) 33 (86,8) 19 (76,0) 28 (90,3) Parité (m±sd) 3,3 ± 1,8 3,6 ± 1,5 2,7 ± 1,4 3,1 ± 1,6 2,9 ± 1,8 3,7 ± 2,2 Primipare 40 (29,6) 5 (18,5) 3 (21,4) 14 (36,8) 13 (52,0) 5 (16,1) Multipare 95 (70,4) 22 (81,5) 11 (78,6) 24 (63,2) 12 (48,0) 26 (83,9)
1er contact (SA
révolus) (m±sd) 19 ± 7 22 ± 8 17 ± 5 19 ± 8 20 ± 7 17 ± 7 < 15 52 (38,5) 4 (14,8) 5 (35,7) 20 (52,6) 6 (24,0) 17 (54,8) > 15 80 (59,3) 23 (85,2) 9 (64,3) 16 (42,1) 18 (72,0) 14 (45,2) Non renseigné 3 (2,2) 0 (0,0) 0 (0,0) 2 (5,3) 1 (4,0) 0 (0,0) Prise de poids (kg) (m±sd) 3,4 ± 8,1 5,3 ± 6,7 1,6 ± 7,9 4,6 ± 6,6 0,5 ± 10,9 3,7 ± 7,9 ≤ 0 41 (30,4) 4 (14,8) 5 (35,7) 11 (28,9) 11 (44,0) 10 (32,3) [1-9] 52 (38,5) 10 (37,0) 8 (57,1) 15 (39,5) 7 (28,0) 12 (38,7) ≥ 10 29 (21,5) 6 (22,2) 1 (7,1) 10 (26,3) 5 (20,0) 7 (22,6) Non renseigné 13 (9,6) 7 (25,9) 0 (0,0) 2 (5,3) 2 (8,0) 2 (6,5) *SA = semaine d'aménorrhée
Tableau 3 - Comorbidités maternelles préexistantes et de grossesse et
morbidité fœtale au sein des 5 maternités de l’AP-HP et par centre
Total Bichat Mourier Louis Pitié Royal Port Robert Debré
n (%) n (%) n (%) n (%) n (%) n (%) Comorbidités maternelles et obstétricales * n = 135 n = 27 n = 14 n = 38 n = 25 n = 31 Utérus cicatriciel Utérus sain 93 (68,9) 20 (74,1) 7 (50,0) 25 (65,8) 21 (84,0) 20 (64,5) Unicicatriciel 29 (21,5) 6 (22,2) 4 (28,6) 9 (23,7) 2 (8,0) 8 (25,8) Multicicatriciel 13 (9,6) 1 (3,7) 3 (21,4) 4 (10,5) 2 (8,0) 3 (9,7) Diabète Diabète préexistant 13 (9,6) 1 (3,7) 1 (7,1) 7 (18,4) 3 (12,0) 1 (3,2) Diabète gestationnelle (DG) 51 (37,8) 12 (44,4) 7 (50,0) 15 (39,5) 10 (40,0) 7 (22,6) DG sous régime 30 (22,2) 8 (29,6) 6 (42,9) 5 (13,2) 8 (32,0) 3 (9,7) DG sous insuline 21 (15,6) 4 (14,8) 1 (7,1) 10 (26,3) 2 (8,0) 4 (12,9) Trouble hypertensif HTA* préexistante 13 (9,6) 2 (7,4) 3 (21,4) 4 (10,5) 2 (8,0) 2 (6,5) prééclampsie 4 (3,0) 1 (3,7) 0 (0,0) 1 (2,6) 2 (8,0) 2 (6,5) HTA gestationnelle 13 (9,6) 4 (14,8) 2 (14,3) 0 (0,0) 5 (20,0) 2 (6,5) prééclampsie 6 (4,4) 1 (3,7) 1 (7,1) 0 (0,0) 3 (12,0) 1 (3,2) Autre pathologie antérieure à la grossesse (m±sd) 0,7 ± 0,8 0,7 ± 0,9 0,6 ± 0,7 0,7 ± 0,7 0,8 ± 0,8 1,0 ± 1,2 0 60 (44,4) 13 (48,1) 7 (50,0) 15 (39,5) 10 (40,0) 12 (38,7) 1 57 (42,2) 9 (33,3) 5 (35,7) 19 (50,0) 11 (44,0) 12 (38,7) ≥ 2 18 (13,3) 5 (18,5) 2 (14,3) 4 (10,5) 4 (16,0) 7 (22,6) Autre pathologie prénatale (m±sd) 0,4 ± 0,6 0,6 ± 0,7 0,2 ± 0,4 0,6 ± 0,8 0,2 ± 0,5 0,3 ± 0,5 0 91 (67,4) 15 (55,6) 11 (78,6) 21 (55,3) 21 (84,0) 23 (74,2) ≥ 1 44 (32,6) 12 (44,4) 3 (21,4) 17 (44,7) 4 (16,0) 8 (25,8) Morbidité fœtale*** n = 137 n = 27 n = 14 n = 38 n = 26 n = 32 Anomalie de poids fœtal Pas d'anomalie 95 (69,3) 18 (66,7) 10 (71,4) 25 (65,8) 21 (80,8) 21 (65,6) PAG, RCIU 11 (8,0) 4 (14,8) 0 (0,0) 3 (7,9) 3 (11,5) 1 (3,1) Macrosomie 28 (20,4) 5 (18,5) 4 (28,6) 8 (21,1) 1 (3,8) 10 (31,3) Non renseigné 3 (2,2) 0 (0,0) 0 (0,0) 2 (5,3) 1 (3,8) 0 (0,0) Malformation fœtale Non 126 (92,0) 25 (92,6) 14 (100,0) 34 (89,5) 25 (96,2) 28 (87,5) Oui 11 (8,0) 2 (7,4) 0 (0,0) 4 (10,5) 1 (3,8) 4 (12,5)
Mort fœtale in utero
Non 133 (97,1) 25 (92,6) 14 (100,0) 38 (100,0) 26 (100,0) 30 (93,8) Oui 4 (2,9) 2 (7,4) 0 (0,0) 0 (0,0) 0 (0,0) 2 (6,3) * rapporté au nombre de femme de la population d'étude
** HTA = hypertension artérielle
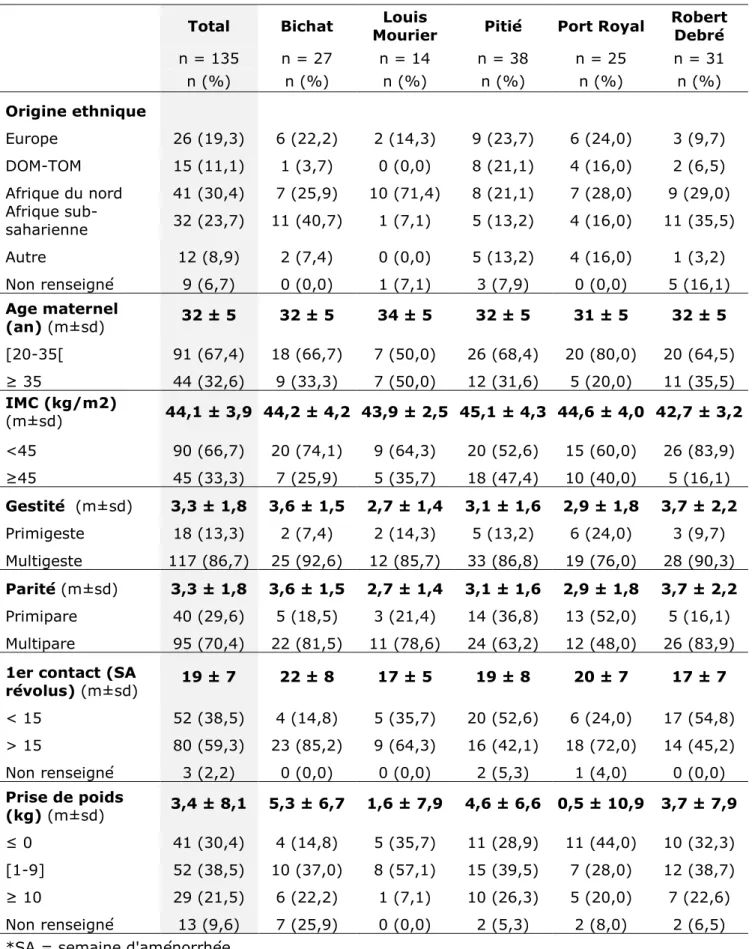
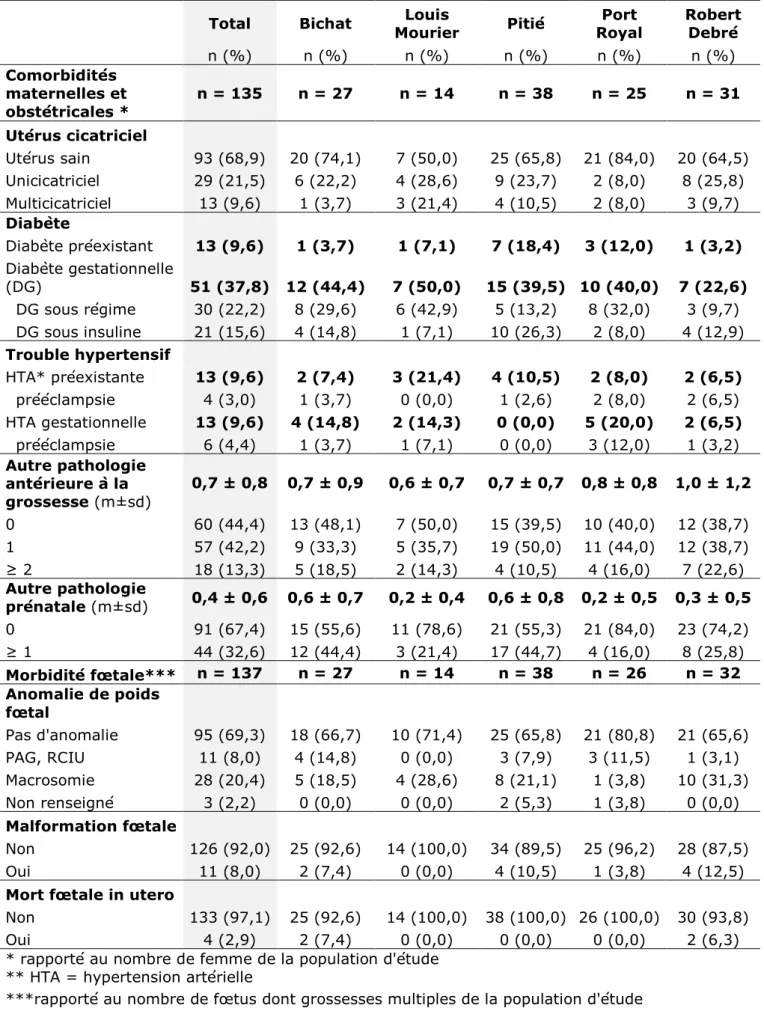
Critère de jugement principal : mode
d’accouchement
Dans l’ensemble de la population
Le type d’entrée au travail et le mode d’accouchement au sein des 5 maternités sont présentées dans le tableau 4. Le type d’entrée au travail et le mode d’accouchement par centre sont présentées en annexe 5.
Tableau 4 - Type d'entrée en travail et mode d'accouchement sur l’ensemble
de la population au sein des 5 maternités de l’AP-HP
n (n=135) %
Type d'entrée en travail
Travail spontané 44 32,6
Induction 63 46,7
Césarienne avant travail 28 20,7
Mode d'accouchement
Accouchement voie basse 75 55,6
Voie basse spontanée 67 49,6
Voie basse instrumentale 8 5,9
Césarienne 60 44,4
Césarienne pendant travail 32 23,7
Césarienne avant travail 28 20,7
Parmi les accouchements par voie basse, 89,3% sont des voies basses spontanées contre 10,7% de voies basses instrumentales. Concernant l’accouchement instrumental, on retrouve 12,5% de ventouse, 37,5% de spatules et 50,0% de forceps. Les indications pour l’extraction instrumentale étaient pour 75% dû à des anomalies du rythme cardiaque fœtal et pour 25% dû à une non-progression du mobile fœtal. L’épisiotomie était pratiquée dans 9,3% des cas et était faite dans 62,5% des accouchements instrumentaux. Chez les primipares et multipares, l’épisiotomie était respectivement de 14,3% et de 7,4%.
Parmi les césariennes, 53,3% sont faites pendant le travail et 46,7% avant travail. En cas de césarienne pendant travail, la dilatation cervicale (en cm) moyenne était de 4,7 ± 2,8, il existait plus de césarienne en phase de latence (62,5%) qu’en phase active (15,6%) ou qu’à dilatation complète (12,5%), dont 12,5% de non renseigné. Concernant les motifs de césarienne pendant travail, la stagnation de la dilatation était la plus fréquente (43,8%) versus anomalie du rythme (37,5%) et non progression à dilatation complète (6,3%). Les autres motifs (12,5%) comprenaient la mise en travail d’utérus bi- et tri-cicatriciel (n= 3) et la mise en travail d’une patiente avec un placenta prævia hémorragique (n=1).
En cas de césarienne avant travail, les principaux motifs étaient pour pathologie(s) obstétricale(s) (60,7%) et pour pathologie(s) maternelle et/ou fœtale et/ou obstétricale associées (25%) versus pathologie fœtale (7,1%) et maternelle (7,1%). La césarienne pour pathologie obstétricale était indiquée pour utérus bi et tricicatriciel associé ou non à un autre motif (n=8), pour les utérus unicicatriciels associés à un autre motif(n=7), pour une présentation non céphalique (n=1) et pour suspicion de placenta accreta (n=1). Les pathologies fœtales (n=2) correspondaient à des retards de croissance intra-utérin isolés (RCIU). Les pathologies maternelles correspondaient à des pré-éclampsies (n=2). La césarienne pour pathologies associées était indiquée pour l’association de pathologies : maternelle/obstétricale (n=1), fœtale/obstétricale (n=5) et maternelle/fœtale (n=1). Il n’y avait pas d’indication de césarienne avant travail pour obésité morbide isolée.
Utérus sains
Le type d’entrée au travail et le mode d’accouchement des utérus sains au sein des 5 maternités de l’AP-HP sont présentés dans le tableau 5. Le type d’entrée au travail et le mode d’accouchement des utérus sains par centre sont présentés en annexe 5.
Tableau 5 - Type d'entrée en travail et mode d'accouchement des utérus sains
au sein des 5 maternités de l’AP-HP
n (n= 93) %
Type d'entrée en travail
Travail spontané 33 35,5
Induction 53 57,0
Césarienne avant travail 7 7,5
Mode d'accouchement
Accouchement voie basse 66 71,0
Voie basse spontanée 58 62,4
Voie basse instrumentale 8 8,6
Césarienne 27 29,0
Césarienne pendant travail 20 21,5
Césarienne avant travail 7 7,5
Parmi les accouchements par voie basse, 87,9% sont spontanés contre 12,1% instrumentaux. Parmi les césariennes, 74,1% sont des césariennes pendant travail et 25,9% avant travail.
En cas de césarienne pendant travail chez les utérus sains, la dilatation cervicale (en cm) moyenne était de 5,1 ± 3,1, il existait plus de césarienne en phase de latence (55,0%) qu’en phase active (20,0%) ou qu’à dilatation complète (15,0%), dont 10% de non renseigné. Concernant les motifs de césarienne pendant travail, il y avait autant pour stagnation de la dilatation (45,0%) que pour anomalie du rythme (45,0%) versus non-progression à dilatation complète (5,0%). L’autre motif restant était pour mise en travail d’une patiente avec un placenta prævia hémorragique (n=1).
En cas de césarienne avant travail pour les utérus sains, les principaux motifs étaient pour pathologie(s) maternelle et/ou fœtale et/ou obstétricale associées (57,1%) versus pathologie obstétricale (28,6%) et pathologie fœtale (14,3%) seule. Aucune césarienne n’a été faite pour pathologie maternelle. La césarienne pour pathologies associées était indiquée pour l’association de pathologie(s) maternelle/obstétricale (n=1 : hypertension maternelle déséquilibrée et présentation transverse), fœtale/obstétricale (n=2 : macrosomie/siège et anomalie du rythme/suspicion de chorioamniotite) et fœtale/maternelle (n=1 : pré-éclampsie et RCIU). La césarienne pour pathologie obstétricale était pour suspicion de placenta accreta (n=1) et pour une présentation du siège avec rupture prématuré des membranes et un col défavorable (n=1).
Utérus cicatriciel
Le type d’entrée au travail et le mode d’accouchement des utérus cicatriciels au sein des 5 maternités de l’AP-HP sont présentés dans le tableau 6. Le type d’entrée au travail et le mode d’accouchement des utérus cicatriciels par centre sont présentés en annexe 5.
Tableau 6 - Type d'entrée en travail et mode d'accouchement chez les utérus
cicatriciels au sein des 5 maternités de l’AP-HP
n (n= 42) %
Type d'entrée en travail
Travail spontané 11 26,2
Induction 10 23,8
Césarienne avant travail 21 50,0
Mode d'accouchement
Accouchement voie basse 9 21,4
Voie basse spontanée 9 21,4
Voie basse instrumentale 0 0
Césarienne 33 78,6
Césarienne pendant travail 12 28,6