HAL Id: dumas-01908685
https://dumas.ccsd.cnrs.fr/dumas-01908685
Submitted on 30 Oct 2018HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Comparaison de la morbidité maternelle lors de
l’accouchement des grossesses gémellaires : césarienne
prophylactique versus intention de traiter voie basse
Mélanie Vellard
To cite this version:
Mélanie Vellard. Comparaison de la morbidité maternelle lors de l’accouchement des grossesses gémel-laires : césarienne prophylactique versus intention de traiter voie basse. Gynécologie et obstétrique. 2018. �dumas-01908685�
AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le
jury de soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il n’a pas été réévalué depuis la date de soutenance.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement
lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact au SID de Grenoble :
bump-theses@univ-grenoble-alpes.fr
LIENS
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
Code de la Propriété Intellectuelle. articles L 335.2- L 335.10
http://www.cfcopies.com/juridique/droit-auteur
UNIVERSITE GRENOBLE ALPES U.F.R DE MEDECINE DE GRENOBLE
DEPARTEMENT DE MAIEUTIQUE
Par : Mélanie VELLARD
Mémoire soutenu le : 4 septembre 2018
En vue de l’obtention du Diplôme d’Etat de Sage-Femme Année 2017 – 2018
Comparaison de la morbidité maternelle lors de
l’accouchement des grossesses gémellaires :
césarienne prophylactique versus intention de
traiter voie basse.
1
UNIVERSITE GRENOBLE ALPES U.F.R DE MEDECINE DE GRENOBLE
DEPARTEMENT DE MAIEUTIQUE
Par : Mélanie VELLARD
Mémoire soutenu le : 4 septembre 2018
En vue de l’obtention du Diplôme d’Etat de Sage-Femme Année 2018
Comparaison de la morbidité maternelle lors de
l’accouchement des grossesses gémellaires :
césarienne prophylactique versus intention de
traiter voie basse.
2
RESUME
But. Comparer la morbidité maternelle dans le cadre de grossesse gémellaire : tentative voie
basse (TVB) versus césarienne prophylactique (CS).
Matériel et méthodes. Nous avons réalisé une étude comparative rétrospective au sein de
l’Hôpital Couple Enfant de Grenoble. Nous avons recueilli toutes les grossesses gémellaires entre le 1 janvier 2012 et le 31 décembre 2016. Celles-ci ont ensuite été réparties en deux groupes : tentative voie basse vs césarienne prophylactique. Le critère de jugement principal était le pourcentage de complications survenues (hémorragie du post-partum, prise en charge
chirurgicale de celle-ci, transfusion, infection, réadmission, accident thromboembolique, obstruction intestinale, admission en unité de soins intensifs, déchirures périnéales, désunion de cicatrice) dans le groupe CS par rapport au groupe TVB.
Résultats. Nous avons inclus 272 patientes dans l’étude. L’hémorragie du post-partum était
plus fréquente chez les femmes qui ont accouché par césarienne prophylactique par rapport à celles qui ont tenté la voie basse. Ce même groupe avait plus souvent recours à la transfusion sanguine. Pour les hémorragies sévères (> 1000 mL), il n’a pas été retrouvé de différence statistiquement significative entre les deux groupes. Concernant les autres critères de morbidité étudiés, il n’y avait pas non plus de différence entre les deux groupes.
Conclusion. Contrairement à la littérature, nous mettons en évidence une augmentation de la
morbidité maternelle dans le groupe CS, principalement imputée au nombre d’hémorragie du post-partum. La tentative voie basse semble être une option raisonnable pour l’accouchement des jumeaux.
3
ABSTRACT
Objectives. To compare maternal morbidity in the context of twin pregnancy : a trial of labor
to attempt vaginal birth (TVB) versus elective cesarean delivery (CS).
Material and methods. We conducted a retrospective comparative study at the Hôpital
Couple Enfant (Grenoble). We collected all twin pregnancies between January first 2012 and
December 31st 2016. Then, they were divided into two groups : trial of labor vs. elective cesarean. Our main outcome was the percentage of complications (postpartum hemorrhage,
surgical management, transfusion, infection, readmission, venous thromboembolism, intestinal obstruction, intensive care unit admission, perineal laceration, scar disunity) that
occurred in the CS group versus the TVB group..
Results. We included 272 patients in the study. Postpartum haemorrhage was more common
among women who gave birth by prophylactic caesarean section compared to those who attempted vaginal delivery. The same group used more frequently the blood transfusion. For severe hemorrhage (> 1000 mL), there was no statistically significant difference between the two groups. About the others outcomes studied, there was no more difference between the two groups.
Conclusion. Unlike previous study, ours found an increase in the maternal morbidity in the
CS group, attributed to the number of postpartum hemorrhages. The trial of labor seems to be a reasonable option for the twins’ delivery.
4
Je remercie les membres du jury :
Mme Chantale SEGUIN, Sage-femme Directrice du Département de Maïeutique de l’UFR de Médecine de Grenoble, Présidente du jury ;
Mme le Professeur Pascale HOFFMANN, Professeur des Universités et Praticien Hospitalier en Gynécologie Obstétrique au CHU de Grenoble, Co-présidente du jury ;
Mme le Docteur Virginie GUIGUE, Praticien Hospitalier en Gynécologie Obstétrique au CHU de Grenoble, Directrice de ce mémoire ;
Mme Marianne JEANNIN, Sage-femme cadre à l’Hôpital Couple Enfant, Membre invitée du Jury ;
5
Je remercie plus particulièrement :
Mme le Docteur Virginie GUIGUE, Praticien Hospitalier en Gynécologie-Obstétrique au CHU de Grenoble, directrice de ce mémoire ;
Pour son aide et son expertise.
Mme Christelle CHAVATTE, Sage-femme Enseignante à l’école de Sages-femmes de Grenoble, co-directrice de ce mémoire ;
6
TABLE DES MATIERES
Abréviations ... 7 Introduction ... 8 Matériel et méthode ... 10 1. Type d’étude ... 10 2. Population ... 10 3. Critères de jugement ... 12
4. Recueil des données à l’inclusion ... 13
5. Analyse statistique ... 13
Résultats ... 14
1. Caractéristiques maternelles des deux populations ... 15
2. Caractéristiques de l’accouchement ... 17
3. Morbidité maternelle ... 18
Discussion ... 25
1. Principaux résultats ... 25
2. Les limites et les forces de l’étude ... 25
3. Interprétation ... 28
Conclusion ... 31
7
Abréviations
CNGOF : collège national des gynécologues et obstétriciens français RCIU : retard de croissance intra-utérin
SA : semaine d’aménorrhée
MAP : menace d’accouchement prématuré HTAG : hypertension artérielle gravidique PE : pré-éclampsie
DG : diabète gestationnel DT2 : diabète de type 2 CG : cholestase gravidique
RPM : rupture prématurée des membranes BCBA : grossesse bichoriale biamniotique
MCBA : grossesse monochoriale monoamniotique APD : anesthésie péridurale
Rachi : rachianesthésie AG : anesthésie générale DA : délivrance artificielle
DDC : délivrance dirigée complète
DD + RU : délivrance dirigée associée à une révision utérine DN : délivrance naturelle
HPP : hémorragie du post-partum
IMG : interruption médicale de grossesse MFIU : mort fœtale in utéro
8
Introduction
En France, le taux de grossesses gémellaires ne cesse d’augmenter. Cela s’explique par une augmentation de l’âge maternel et à un recours plus important aux traitements de l’infertilité et de la procréation médicalement assistée. (1) (2)
L’impact de la voie de naissance des jumeaux souvent prématurés est sujet à discussion dans nos sociétés de gynécologie obstétrique. A l’heure actuelle, le CNGOF ne recommande pas une voie d’accouchement plutôt qu’une autre (pour les grossesses bi-amniotiques). (3) Ce choix fait encore débat et il reste difficile d’adopter des conduites à tenir adéquates tant les conclusions sont divergentes.
De manière générale, l’accouchement voie basse est associé à une mortalité et une morbidité maternelle plus faibles que l’accouchement par césarienne avant travail. (4) La césarienne en cours de travail est associée à un risque de mortalité et de morbidité maternelle nettement plus élevé que la césarienne avant travail. (4) Dans ces conditions, l’accouchement par voie basse doit être préféré a priori à la réalisation d’une césarienne avant travail mais son bien-fondé doit être reconsidéré dans toutes les situations où le risque de césarienne en cours de travail peut être affirmé comme très élevé. (4)
L’accouchement des jumeaux est considéré comme « à haut risque » puisque l’on constate une fréquence plus élevée de dystocie dynamique et de présentations dystociques, un risque notable de procidence du cordon et un taux élevé de prématurité et de RCIU. (1) (2) (5) La prise en considération de ces différents facteurs de risque associés à ceux propres à la mécanique obstétricale augmente alors la fréquence de la césarienne. (3)
Aujourd’hui, le problème de l’obstétricien se pose en termes de stratégies : « accepter la voie basse » et en assumer les complications possibles (accouchement instrumental ou césarienne en urgence) ou « programmer une césarienne ». C’est pourquoi, les études récentes
9
s’intéressent à comparer la morbidité maternelle selon la voie d’accouchement prévue (c’est-à-dire comparaison « césarienne programmée » avec « accouchement voie basse prévu ») (6) (7) (8).
Les études basées sur la population démontrent un risque accru d'accouchement par césarienne et de complications maternelles chez les femmes ayant des grossesses multifœtales mais elles échouent largement à déterminer si la césarienne contribue à des résultats défavorables en terme de morbidité maternelle. (9) (10)
Face aux résultats hétérogènes de la littérature et pour mieux comprendre les risques maternels du travail chez les grossesses gémellaires ainsi que le bien-fondé d’une césarienne programmée, nous nous sommes intéressés à l’impact de la voie d’accouchement des jumeaux sur la survenue de complications maternelles à Grenoble. Nous nous sommes basés sur la méthodologie de l’étude de Easter et al. (8) qui montrait une augmentation de morbidité maternelle chez les femmes tentant l’accouchement voie basse.
Notre hypothèse était la suivante : la césarienne prophylactique est responsable d’une plus grande morbidité maternelle que la tentative d’accouchement par voie basse. L’objectif principal était donc de comparer la morbidité maternelle chez les femmes attendant des jumeaux dont l’intention est d’accoucher voie basse à celles accouchant par césarienne prophylactique. L’objectif secondaire était d’évaluer la morbidité maternelle après mise en travail (comparaison césarienne en cours de travail et accouchement voie basse).
10
Matériel et méthode
1. Type d’étude
Il s’agit d’une étude comparative, rétrospective, monocentrique menée du 1er janvier 2012 au 31 décembre 2016, à l’Hôpital Couple Enfant de Grenoble, établissement périnatal de niveau III.
2. Population
Le critère d’inclusion était les patientes présentant une grossesse gémellaire accouchant après 32 SA.
Les critères d’exclusion étaient les grossesses mono-choriales – mono-amniotiques, les malformations fœtales connues, les interruptions médicales de grossesse, les morts fœtales in utéro, un terme inférieur à 32 SA, les utérus cicatriciels, les placentas prævias, une césarienne réalisée sur le deuxième jumeau.
Les dossiers ont ensuite été triés en deux groupes selon la voie d’accouchement prévue : « tentative voie basse » (TVB) et « césarienne prophylactique » (CS). Le choix d’inclusion dans l’un des deux groupes a été décidé après examen de la consultation d’admission en salle d’accouchement. Les patientes arrivant en début de travail et demandant immédiatement une césarienne ont été classées dans le groupe CS.
Les caractéristiques maternelles relevées étaient : l’âge (en années), l’indice de masse corporel (en kg/m2), la gestité et la parité avant l’accouchement et les pathologies maternelles pendant la grossesse. Parmi celles-ci, on relève la menace d’accouchement prématuré, l’hypertension artérielle gravidique, la pré-éclampsie, le Hellp Syndrom, le diabète
11
gestationnel, le diabète de type 2, la cholestase gravidique et la rupture prématurée des membranes.
Les caractéristiques de l’accouchement relevées étaient : la chorionicité (bichoriale ou monochoriale), la présentation du premier jumeau (J1) (céphalique ou podalique), le terme (en jours), la durée de l’ouverture de l’œuf (en minutes), le type d’analgésie (soit l’anesthésie péridurale, soit la rachianesthésie, soit l’anesthésie générale) et le type de délivrance (soit la délivrance artificielle, soit la délivrance dirigée complète, soit la délivrance dirigée associée à une révision utérine, soit la délivrance naturelle).
Dans le cadre de la morbidité maternelle, nous avons relevé : la quantité de saignement estimée en post-partum immédiat, la notion d’hémorragie du post-partum définie par la perte d’une quantité de sang supérieure à 500 mL et la notion d’hémorragie du post-partum sévère définie comme une perte sanguine supérieure à 1000 mL. Nous avons récupéré les données concernant la prise en charge chirurgicale de l’hémorragie de la délivrance, à savoir le recours à l’embolisation, le capitonnage, la ligature artérielle ou l’hystérectomie d’hémostase. Enfin, nous avons recherché si l’HPP avait nécessité une transfusion sanguine.
Nous avons également recueilli les données concernant l’éventuelle apparition d’une infection en post-partum et plus particulièrement :
- une endométrite définie par des douleurs pelviennes, une hyperthermie et nécessitant un traitement antibiotique.
- une infection de plaie définie comme un écoulement purulent de la cicatrice.
- un syndrome infectieux défini par une hyperthermie, des frissons et une protéine C réactive augmentée.
- une infection vaginale définie par un prélèvement vaginal positif à n’importe quel germe ou par la nécessité de l’administration d’un traitement curatif.
12
- une infection urinaire définie par un examen cytobactériologique des urines positif à n’importe quel germe ou par la nécessité de l’administration d’un traitement curatif. Nous avons collecté également les données concernant la notion d’une réadmission pour infection ou ré-opération, l’apparition d’une complication thromboembolique, d’une obstruction intestinale, la notion d’admission en unité de soins intensifs, de déchirure périnéale et son degré. (Le premier degré étant défini comme une atteinte de la muqueuse et de la peau. Le second degré était caractérisé par une atteinte de la muqueuse, de la peau et du muscle. Le troisième degré atteint également le sphincter externe de l’anus. S’ajoute dans le quatrième degré une rupture de la paroi ano-rectale.) Enfin, nous avons recueilli la notion de désunion de cicatrice.
Les aspects de santé mentale et les conséquences gynécologiques à long terme n’ont pas été abordés.
3. Critères de jugement
Le critère de jugement principal a été défini comme le pourcentage de complications survenues dans le groupe CS (césarienne prophylactique) par rapport au groupe TVB (tentative de l’accouchement voie basse).
Le critère de jugement secondaire a été défini comme le pourcentage de complications survenues dans le groupe CsW (césarienne en cours de travail) par rapport au groupe AVB (accouchement par voie basse).
13
4. Recueil des données à l’inclusion
La base de données a été créée sur le logiciel Statview. Elle comportait, pour chaque dossier inclus, une partie concernant les caractéristiques maternelles, une seconde concernant les caractéristiques du travail et une troisième recensant les critères de morbidité maternelle, comptant en totalité 39 items renseignés.
Les données ont été recueillies à partir du dossier obstétrical informatisé du logiciel Crist@l-Net (CHU de Grenoble, La Tronche, France).
5. Analyse statistique
L’analyse statistique a été réalisée sur le logiciel Statview.
Les variables quantitatives continues ont été décrites par la moyenne et l’écart-type si celles-ci suivaient une distribution normale. Dans le cas contraire, elles étaient décrites par la médiane et l’écart interquartile. Nous avons utilisé le test-T de Student pour comparer ces valeurs. Les variables qualitatives étaient décrites par la fréquence et le pourcentage et nous avons utilisé le test du Chi 2 pour les comparer.
Nous avons effectué des analyses univariées. Le seuil de significativité était fixé à 5% (p = 0,05).
14
Résultats
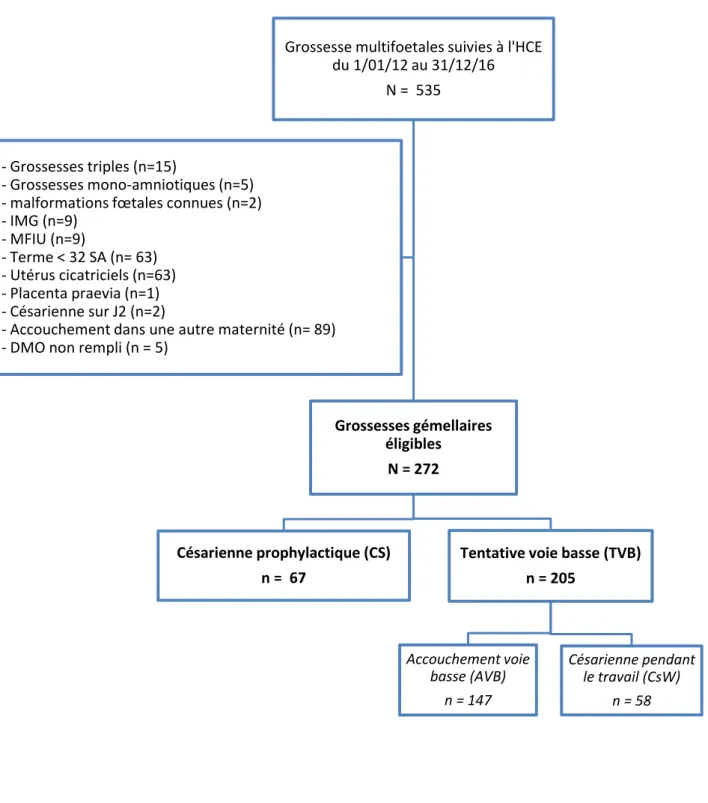
Figure 1 : Diagramme d’inclusion
Grossesse multifoetales suivies à l'HCE du 1/01/12 au 31/12/16 N = 535 Grossesses gémellaires éligibles N = 272 Césarienne prophylactique (CS) n = 67
Tentative voie basse (TVB) n = 205 Accouchement voie basse (AVB) n = 147 Césarienne pendant le travail (CsW) n = 58 - Grossesses triples (n=15) - Grossesses mono-amniotiques (n=5) - malformations fœtales connues (n=2) - IMG (n=9) - MFIU (n=9) - Terme < 32 SA (n= 63) - Utérus cicatriciels (n=63) - Placenta praevia (n=1) - Césarienne sur J2 (n=2)
- Accouchement dans une autre maternité (n= 89) - DMO non rempli (n = 5)
15
1. Caractéristiques maternelles des deux populations
Sur les 5 années étudiées, du 1er janvier 2012 au 31 décembre 2016, 520 grossesses gémellaires ont été suivies à l’hôpital Couple Enfant de Grenoble. Parmi celles-ci, 272 dossiers correspondaient à nos critères d’inclusion. Soixante-sept patientes (24,6%) ont eu une césarienne prophylactique et 205 (75,4%) ont tenté la voie basse. Parmi celles-ci, 147 (71,7%) ont accouché voie basse et 58 (28,3%) ont accouché par césarienne pendant le travail. Dans cette étude, de manière générale, les accouchements par césarienne se produisaient dans 45,9% des cas.
Les caractéristiques de nos populations ainsi réparties sont exposées dans le tableau suivant :
Tableau I : Caractéristiques maternelles
CS (n= 67) TVB (n= 205) p Age maternel 30 [27 – 34] 31 [28 – 35] 0,63 IMC 22,1 [20,3 – 25,5] 22,5 [20,3 – 25,1] 0,68 Gestité 2 [1 – 2] 2 [1 – 3] 0,87 Parité 0 [0 – 1] 0 [0 – 1] 0,11
16
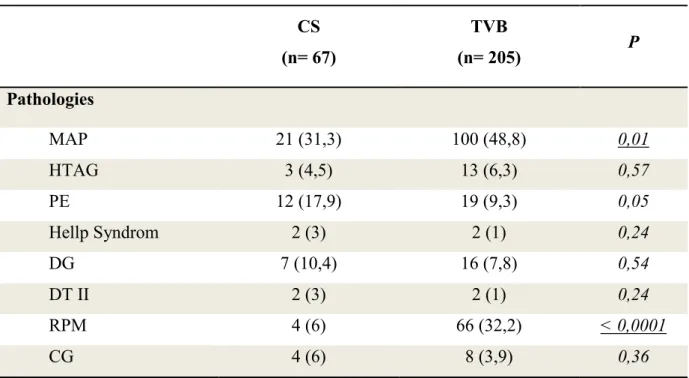
Le groupe TVB était plus susceptible d’avoir rompu prématurément la poche des eaux (p<0,0001) ou d’avoir menacé d’accoucher prématurément (p<0,01).
Tableau II : Pathologies de la grossesse
CS (n= 67) TVB (n= 205) P Pathologies MAP 21 (31,3) 100 (48,8) 0,01 HTAG 3 (4,5) 13 (6,3) 0,57 PE 12 (17,9) 19 (9,3) 0,05 Hellp Syndrom 2 (3) 2 (1) 0,24 DG 7 (10,4) 16 (7,8) 0,54 DT II 2 (3) 2 (1) 0,24 RPM 4 (6) 66 (32,2) < 0,0001 CG 4 (6) 8 (3,9) 0,36
17
2. Caractéristiques de l’accouchement
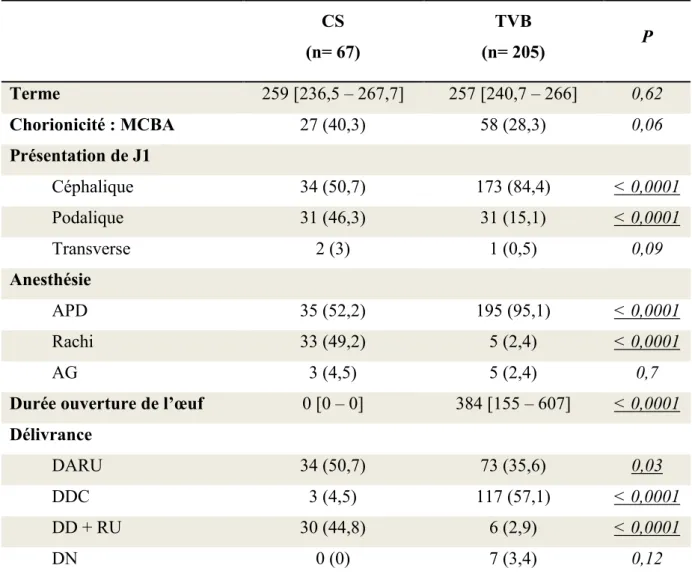
Aucune différence statistiquement significative n’a été retrouvée entre les deux groupes concernant le terme et la chorionicité.
Tableau III : Caractéristiques de la grossesse et de l’accouchement
CS (n= 67) TVB (n= 205) P Terme 259 [236,5 – 267,7] 257 [240,7 – 266] 0,62 Chorionicité : MCBA 27 (40,3) 58 (28,3) 0,06 Présentation de J1 Céphalique 34 (50,7) 173 (84,4) < 0,0001 Podalique 31 (46,3) 31 (15,1) < 0,0001 Transverse 2 (3) 1 (0,5) 0,09 Anesthésie APD 35 (52,2) 195 (95,1) < 0,0001 Rachi 33 (49,2) 5 (2,4) < 0,0001 AG 3 (4,5) 5 (2,4) 0,7
Durée ouverture de l’œuf 0 [0 – 0] 384 [155 – 607] < 0,0001
Délivrance
DARU 34 (50,7) 73 (35,6) 0,03
DDC 3 (4,5) 117 (57,1) < 0,0001
DD + RU 30 (44,8) 6 (2,9) < 0,0001
18
3. Morbidité maternelle
Tableau IV : Résultats des critères de morbidité maternelle selon le mode d’accouchement
RESULTATS CS (N = 67) TVB (N = 205) p Hémorragie > 500 mL 25 (37,3) 36 (17,6) 0,03 > 1000 mL 9 (13,4) 15 (7,3) 0,12 Transfusion 6 (8,9) 5 (2,4) 0,02
Prise en charge chirurgicale de l’HDD
Embolisation 4 (6) 1 (0,5) 0,004 Capitonnage 0 (0) 1 (0,5) 0,56 Ligature artérielle 1 (1,5) 1 (0,5) 0,41 Hystérectomie 1 (1,5) 0 (0) 0,08 Infection Endométrite 0 (0) 0 (0) 1 Infection de plaie 1 (1,5) 2 (1) 0,72 Syndrome infectieux 2 (3) 6 (2,9) 0,98 Infection vaginale 0 (0) 8 (3,9) 0,10 Infection urinaire 5 (7,5) 7 (3,4) 0,16 Réadmission en post-partum Pour infection 2 (3) 2 (1) 0,23 Pour ré-opération 1 (1,5) 4 (1,9) 0,81 Accident thromboembolique 0 (0) 1 (0,5) 0,57 Obstruction intestinale 0 (0) 1 (0,5) 0,57
Admission en unité de soins intensifs 3 (4,5) 2 (1) 0,06
Déchirures
1er et 2nd degré 0 (0) 99 (48,3) < 0,0001
3ème et 4ème degré 0 (0) 1 (0,5) 0,56
Désunion de cicatrice 4 (6) 11 (5,4) 0,85
19
➢ Hémorragie de la délivrance
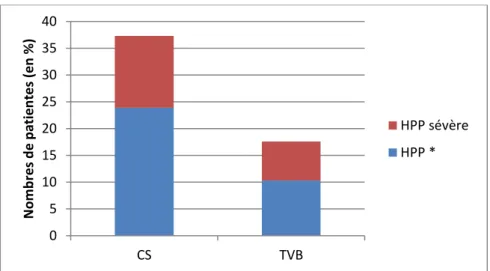
De manière générale, la quantité de saignement était plus importante dans le groupe CS avec une médiane à 400 mL [300 – 600]. La médiane est calculée à 300 mL [200 – 462,5] dans le groupe TVB, avec une significativité p = 0,005.
Vingt-cinq (37,3%) patientes ont fait une hémorragie du post-partum dans le groupe CS et 36 (17,6%) dans le groupe TVB avec une significativité à p = 0,03. Cependant, la quantification de l’hémorragie ne différait pas. La médiane étant estimée à 700 mL dans les deux groupes.
Figure 2 : Nombre d’hémorragies du post-partum simples et sévères selon la voie d’accouchement.
*HPP comprise entre 500 – 1000 mL.
➢ Traitement chirurgical de l’hémorragie du post-partum
Parmi ces femmes, six patientes (8,9%) ont eu recours à un traitement chirurgical dans le groupe CS contre trois (1,5%) dans le groupe TVB avec une significativité p = 0,008.
0 5 10 15 20 25 30 35 40 CS TVB N o m b re s d e p atien te s (e n % ) HPP sévère HPP *
20
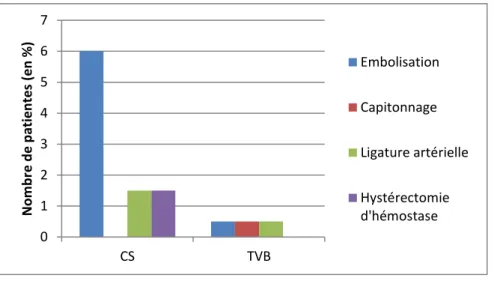
Figure 3 : Les différents traitements chirurgicaux de l’HPP selon la voie d’accouchement.
On constate une différence statistiquement significative (p = 0,004) entre les deux groupes concernant le recours à l’embolisation.
➢ Traitement de l’anémie sévère
Le groupe CS a nécessité plus de transfusions après une HPP (8,9%) que le groupe TVP (2,4%) avec une significativité p = 0,02.
➢ Admission en unité de soins intensifs
Deux (0,1%) patientes du groupe TVB et trois (4,5%) appartenant au groupe CS ont été admises en unité de soins intensifs avec une significativité p = 0,06.
0 1 2 3 4 5 6 7 CS TVB N o m b re d e p atien te s (e n % ) Embolisation Capitonnage Ligature artérielle Hystérectomie d'hémostase
21
➢ Infection
Les suites de couches se sont compliquées d’une infection pour 20 (9,7%) patientes ayant tenté l’accouchement voie basse et pour six (8,9%) patientes ayant eu une césarienne prophylactique avec un significativité à p = 0,85.
Figure 4 : Les différents types d’infection en post-partum selon la voie d’accouchement.
➢ Accident thromboembolique
Une (0,7%) patiente appartenant au groupe TVB a fait un thrombus vaginal dans les suites de couches. Aucun accident thromboembolique n’a été relevé dans le groupe CS. La significativité p pour ce critère est égal à 0,57.
0 1 2 3 4 5 6 7 8 CS TVB N o m b re d e p atien te s (e n % ) Endométrite Syndrome infectieux Infection vaginale Infection urinaire Infection de plaie
22
➢ Obstruction intestinale
Les suites de couche d’une (0,7%) patiente du groupe TVB se sont compliquées d’une obstruction intestinale. Aucune n’a été relevée dans le groupe CS. La significativité p pour ce critère est égal à 0,57.
➢ Désunion
Dans le groupe TVB, on retrouve 11 (5,4%) désunions de cicatrice contre deux (3%) dans le groupe CS avec une significativité à p = 0,85. Seule une désunion, chez une patiente ayant accouché voie basse, a nécessité une reprise chirurgicale au bloc.
➢ Réadmission
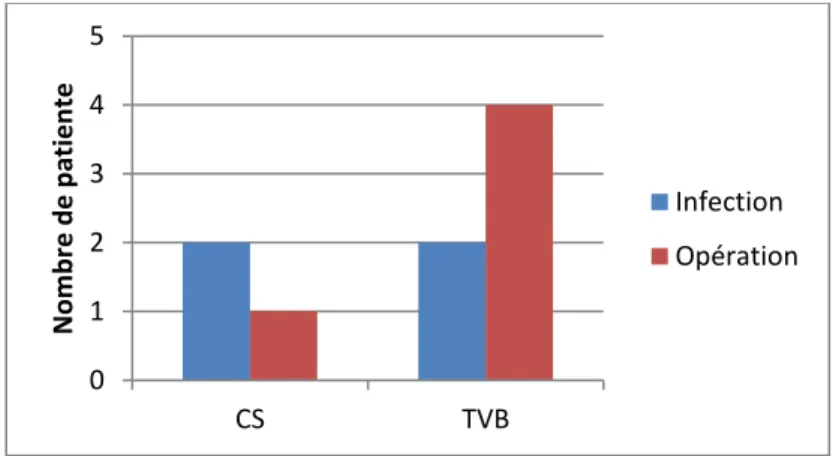
Figure 5 : Les réadmissions selon le motif et la voie d’accouchement.
0 1 2 3 4 5 CS TVB N o m b re d e p atien te Infection Opération
23
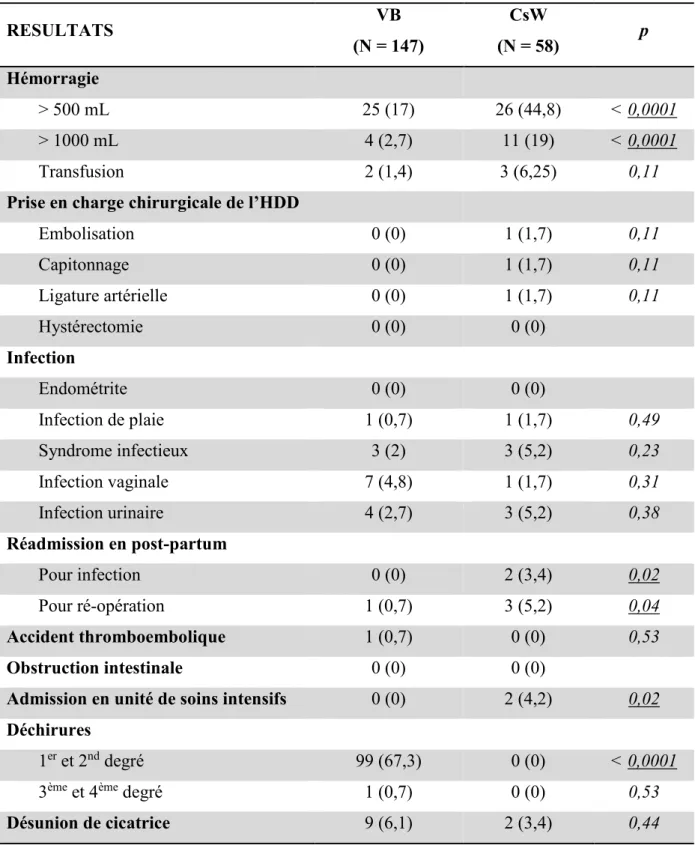
Nous avons dans un deuxième temps réparti le groupe TVB en deux autres groupes : accouchement voie basse « VB » et césarienne pendant le travail « CsW ». Les caractéristiques des populations ainsi réparties sont exposées dans les tableaux situés en annexe. Le tableau ci-dessous expose la comparaison des mêmes critères de morbidité maternelle entre l’accouchement des jumeaux voie basse et la césarienne en cours de travail. On constate que l’augmentation de la morbidité maternelle du groupe TVB est essentiellement due à la césarienne en cours de travail en particulier pour l’hémorragie du post-partum avec une significativité p < 0,0001. Le groupe CsW présentait également un taux plus élevé d’admission en unité de soins intensifs (p = 0,02), de réadmission pour le traitement d’une infection (p = 0,02) ou pour ré-opération (p = 0,04).
24
Tableau 4 : Résultats des mesures de la morbidité maternelle chez les femmes ayant tenté l’accouchement voie basse.
RESULTATS VB (N = 147) CsW (N = 58) p Hémorragie > 500 mL 25 (17) 26 (44,8) < 0,0001 > 1000 mL 4 (2,7) 11 (19) < 0,0001 Transfusion 2 (1,4) 3 (6,25) 0,11
Prise en charge chirurgicale de l’HDD
Embolisation 0 (0) 1 (1,7) 0,11 Capitonnage 0 (0) 1 (1,7) 0,11 Ligature artérielle 0 (0) 1 (1,7) 0,11 Hystérectomie 0 (0) 0 (0) Infection Endométrite 0 (0) 0 (0) Infection de plaie 1 (0,7) 1 (1,7) 0,49 Syndrome infectieux 3 (2) 3 (5,2) 0,23 Infection vaginale 7 (4,8) 1 (1,7) 0,31 Infection urinaire 4 (2,7) 3 (5,2) 0,38 Réadmission en post-partum Pour infection 0 (0) 2 (3,4) 0,02 Pour ré-opération 1 (0,7) 3 (5,2) 0,04 Accident thromboembolique 1 (0,7) 0 (0) 0,53 Obstruction intestinale 0 (0) 0 (0)
Admission en unité de soins intensifs 0 (0) 2 (4,2) 0,02
Déchirures
1er et 2nd degré 99 (67,3) 0 (0) < 0,0001
3ème et 4ème degré 1 (0,7) 0 (0) 0,53
Désunion de cicatrice 9 (6,1) 2 (3,4) 0,44 Les données sont effectif (%).
25
Discussion
1. Principaux résultats
On constate une augmentation de la morbidité maternelle dans le groupe CS principalement dû au nombre plus important d’HPP et le recours à la transfusion. Ces résultats sont contrés par l’absence de déchirures vaginales dans ce même groupe. Dans cette étude, la majorité des femmes ayant tenté l’accouchement voie basse a bel et bien accouché voie basse. Les complications maternelles dans ce groupe sont essentiellement retrouvées chez les patientes ayant accouchées par césarienne au cours du travail.
Nos hypothèses sont validées, pourtant nous ne pouvons conclure sur ses résultats au vu du manque de puissance de l’étude.
2. Les limites et les forces de l’étude
Le point fort de notre étude est l’évaluation plus complète avec un nombre plus important de critères étudiés concernant la morbidité maternelle à court terme que la plupart des autres études retrouvées dans la littérature traitant du même sujet.
Biais de sélection
Il s’agit d’une étude unicentrique réalisée à l’Hôpital Couple Enfant qui n’est donc pas représentative de la population car limitée à un centre. De plus, l’origine ethnique n’a finalement pas été recueillie car trop peu renseignée dans les dossiers médicaux. Ceci limite également la généralisation.
26
Biais d’information
Une des limites de cette étude est son caractère rétrospectif, qui a généré des biais d’information. En effet, lors de la consultation des dossiers certaines données étaient manquantes et n’ont donc pas pu être exploitées.
Biais de confusion
Le fait que cette étude ne soit pas randomisée est une limite évidente puisque la décision d’effectuer une césarienne prophylactique est faite par l’obstétricien. Cela a pu biaiser les résultats en faveur de l'accouchement vaginal prévu. Seule une étude prospective randomisée peut être en mesure de résoudre ce problème.
Nos deux groupes présentent ainsi de possibles facteurs de confusion. En effet, on remarque plusieurs différences statistiquement significatives concernant les caractéristiques maternelles et celles de l’accouchement. Tout d’abord, à l’accouchement, la présentation du jumeau 1 était plus souvent en position céphalique (p<0,0001) dans le groupe TVB et plus souvent en position podalique dans le groupe CS. Nous avons choisi d’inclure toutes les grossesses bi-amniotiques quel que soit la présentation de J1 alors que certaines études ont voulu s’affranchir de ce biais en ne prenant que les fœtus J1 en présentation céphalique. (7) (8) De plus, un taux plus important de MAP (p=0,01) et de RPM (p<0,0001) est constaté dans le groupe TVB. Pour la prise en charge de la douleur, les patientes avaient plus recours à l’APD dans le groupe TVB (p<0,0001) tandis que les équipes utilisaient plus la rachianesthésie dans le groupe CS (p<0,0001). Il n’y avait pas de différence quant à l’utilisation de l’AG. La durée de l’ouverture de l’œuf avant la naissance était sensiblement plus élevée dans le groupe TVB (p<0,0001). Concernant la délivrance, la méthode artificielle était plus utilisée dans le groupe CS (p = 0,03) ainsi que la délivrance dirigée associée à une révision utérine (p<0,0001). Dans
27
le groupe TVB, chez la majorité des patientes, la délivrance était dirigée et complète (p<0,0001).
On s’attendait à ces différences puisque la présence ou non de certains de ces critères conditionnent le choix de la voie d’accouchement. C’est-à-dire, par exemple, qu’une grossesse avec un jumeau J1 en présentation céphalique, présentant une MAP sont des conditions plus favorables à la TVB. Le choix de l’anesthésie dépend également de la voie d’accouchement prévu (on privilégiera une APD pour la tentative d’accouchement voie basse (12)) et le type de délivrance choisi se fera en fonction de la voie d’accouchement finale (la DDC est recommandé pour l’accouchement voie basse (13)).
L’appariement des patientes entre les deux groupes aurait pu nous permettre de contrôler ces facteurs de confusion.
Biais d’observation
La plupart des études retrouvées dans la littérature ne permettent pas de mettre en évidence de différence de résultats concernant la morbidité maternelle entre la césarienne prophylactique et la tentative d’accouchement voie basse. (7) (11) (14) Dans cette étude, nos résultats tendent vers une augmentation de la morbidité maternelle dans le groupe CS. Cependant, la taille de notre échantillon est bien moindre et pourrait nous faire conclure à tort. De plus, la survenue trop peu fréquente des résultats complique la capacité statistique à détecter ou non une différence, s’il y en a vraiment une.
De plus, les deux groupes principaux, CS et TVB, n’étaient pas de la même taille (n = 67 et n = 205 respectivement) contrairement aux autres études, ce qui peut expliquer ces différences de résultats. On constate tout de même, dans le groupe TVB, un taux de césarienne pendant le travail (entre 20 et 30 %) semblable à celui d’autres études. (8) (11) (14)
28
3. Interprétation
Le seul essai randomisé concernant la morbidité maternelle (7) ne constate pas de différence de résultats entre les patientes bénéficiant d’une césarienne prophylactique et celles tentant l’accouchement voie basse. L'accouchement par césarienne planifiée n’était pas associé à un risque plus élevé ou plus faible de décès maternel ou de morbidité maternelle grave que l'accouchement vaginal prévu. Barret et al. expliquent ce résultat notamment, par le taux élevé de césariennes (> 40%) dans le groupe d'accouchement prévu par voie vaginale. C’est également la conclusion de l’étude de cohorte rétrospective de Haest et al. (6) qui ne montre pas de différence concernant la morbidité maternelle grave entre ces deux mêmes groupes. En effet, ils ont choisi d’inclure les césariennes avant travail dans le groupe « tentative voie basse » contrairement à nous qui les avons inclus dans « césarienne prophylactique ».
De plus, Schmitz et al (11) ont évalué une série de 758 grossesses gémellaires de plus de 35 SA avec un premier jumeau en position céphalique et ont également constaté une augmentation de l'hémorragie postpartum dans le groupe « accouchement voie basse prévu » mais ils ont conclu également que l'accouchement en intention de traiter voie basse n'était associé ni à des résultats indésirables maternels (ni néonataux) accrus par rapport à l'accouchement prévu par césarienne.
Wenckus et al (14), quant à eux, se sont intéressés uniquement aux jumeaux de plus de 36 SA et mettent en évidence un taux d’hémorragie plus important chez les femmes ayant eu une épreuve du travail et accouchant par voie basse. Une étude plus récente (8) conclue aussi dans ce sens c’est-à-dire que les femmes porteuses d’une grossesse gémellaire qui tentent l’accouchement voie basse ont un taux de morbidité plus élevé (principalement imputé à l’hémorragie du post-partum) que celles accouchant par césarienne programmée. C’est l’une des seules études à s’intéresser uniquement à la morbidité maternelle et les auteurs ont recueilli bien plus de critères que les autres. Ils ont ensuite servi à calculer un critère
29
composite de morbidité maternelle. Ceci permet d’avoir une vision plus globale mais peut-on considérer que chaque complication ait le même impact sur la vie de la patiente ? Peut-on les inclure dans ce critère composite à valeur égale ?
Dans notre étude, nous obtenons des résultats différents, en faveur de la tentative de l’accouchement par voie basse. Une des raisons est le fait que les autres études ont considéré uniquement l’hémorragie sévère (définie comme supérieure à 1000 ou 1500 mL selon les sources). Nos résultats ne montrent une différence statistiquement significative qu’en prenant en compte l’ensemble des HPP (p = 0,03). En analysant que les HPP sévères, on ne retrouve pas de différence entre les deux groupes (p = 0,12). Le groupe CS a eu plus souvent recours à la transfusion sanguine (p = 0,02) même si le nombre d’HPP sévère dans ce même groupe n’est pas statistiquement plus important. On peut expliquer cette différence par une éventuelle mauvaise tolérance clinique de l’HPP de la part des patientes accouchant dans ce groupe. En consultant à nouveau les dossiers, les patientes du groupe CS étaient plus exposées à l’anémie (59,7%) pendant la grossesse (contre 8,8% ans le groupe TVB).
Face à ces résultats, il semble justifié de prendre le risque d’une déchirure (qui restent simple dans 99% des cas) plutôt qu’un utérus cicatriciel avec une éventuelle future grossesse et un travail sur celui-ci.
On constate des taux plus élevés de complications dans le groupe CsW. A l’heure actuelle, les risques de la césarienne en cours de travail ont été mis en évidence et prouvés scientifiquement. Cependant, le taux de césarienne pendant le travail à partir duquel une césarienne avant travail devrait être préférée à la tentative d’accouchement par voie basse n’est pas connu. (4)
Dans cette étude, la morbidité maternelle a été étudiée dans la période du post-partum immédiat et à court terme (période s’étendant de l’accouchement à la sortie de la maternité). Il
30
nous manque des critères objectifs pour évaluer les préférences des patientes ou leur qualité de vie à plus long terme, plusieurs mois après la naissance. Parmi ces résultats, il serait intéressant d’introduire des critères concernant la santé mentale des patientes accouchant de jumeaux pour une étude complète de la morbidité selon la voie d’accouchement prévue. Indépendamment de la gémellité, il a déjà été mis en évidence un taux de dépression du post-partum plus important chez les femmes préférant l’accouchement voie basse et accouchant finalement par césarienne (les femmes attendant des jumeaux sont plus à risque d’être concernées par cette situation). (15) Il a également été démontré qu’une symptomatologie dépressive soit plus fréquente chez les mères de jumeaux par rapport aux mères d’enfants uniques. (16) En 2015, une étude a été réalisée, à trois mois du post-partum, chez les femmes ayant mis au monde des jumeaux. Les résultats concernaient l’allaitement maternel, la qualité de vie, la dépression, la fatigue et incontinence urinaire selon le mode d’accouchement prévu. Les résultats à trois mois post-partum ne différaient pas. Le mode de naissance n'était pas associé à une incontinence urinaire problématique ou affectant la qualité de vie. L'allaitement maternel à 3 mois n'avait pas été augmenté non plus avec l’accouchement voie basse prévu. (17)
31
Conclusion
La majorité des études scientifiques concernent la morbidité néonatale selon la voie d’accouchement. Peu s’intéressent à la morbidité maternelle. Du fait du manque de puissance de cette étude, nous ne pouvons conclure sur le choix optimal de la voie d’accouchement des jumeaux.
Cependant, étant donné la morbidité plus élevée associée à l'accouchement par césarienne pendant le travail, les professionnels de santé se doivent de se former à la gestion de l'accouchement gémellaire, de l'accouchement instrumental et de l'extraction du siège pour les femmes qui tentent l’accouchement par voie basse.
Il nous faut revoir régulièrement les complications maternelles dans le cadre d’une grossesse gémellaire, compte-tenu de l’évolution des prises en charge dans les domaines de l’anesthésie et de l’obstétrique, de la thromboprophylaxie et de l’antibioprophylaxie. Il est également important de prendre en compte l’élargissement des critères de jugement habituels (mortalité et morbidité immédiates) visant à améliorer la qualité de vie à long terme, en particulier sur les conséquences psychologiques, sphinctériennes, sexuelles. (4)
32
Bibliographie
1. Prunet C, Goffinet F, Blondel B. [Medical care and perinatal health in twin pregnancies: situation in 2010 and recent trends in France]. J Gynecol Obstet Biol Reprod (Paris). 2015 Feb;44(2):184–93.
2. INSERM, DREES avec la participation des services départementaux de protection
maternelle et infantile etdes réseaux de santé en périnatalité. Enquête Nationale périnatale. Rapport 2016. Les naissances et les établissements. Situation et évolution depuis 2010. [Internet]. 2017. Available from:
http://www.epopé-inserm.fr/wp-content/uploads/2017/10/ENP2016_rapport_complet.pdf
3. Collège National des Gynécologues et Obstétriciens Français. Recommandations pour la pratique clinique. Les grossesses gémellaires. [Internet]. 2009. Available from:
file:///C:/Users/M%C3%A9lanie/Downloads/RPC_GEMELLAIRE_2009.pdf 4. Collège National des Gynécologues et Obstétriciens de France (CNGOF).
Recommandations pour la Pratique Clinique. Césarienne : conséquences et indications (2000). [Internet]. Available from:
http://www.cngof.asso.fr/D_PAGES/PURPC_08.HTM#Intro
5. Jacques Lansac, Philippe Descamps, Jean-François Oury. Accouchement des grossesses multiples. In: La pratique de l’accouchement. 5ème édition. Elsevier Masson; 2011. p. 154–64.
6. Haest KMJ, Roumen FJME, Nijhuis JG. Neonatal and maternal outcomes in twin gestations > or =32 weeks according to the planned mode of delivery. Eur J Obstet Gynecol Reprod Biol. 2005 Nov 1;123(1):17–21.
7. Barrett JF, Hannah ME, Hutton EK, Willan AR, Allen AC, Armson A, et al. A
randomized trial of planned cesarean section or vaginal delivery for twin pregnancy. 2013 Oct 3;
8. Easter SR, Robinson JN, Lieberman E, Carusi D. Association of Intended Route of Delivery and Maternal Morbidity in Twin Pregnancy. Obstet Gynecol. 2017 Feb;129(2):305–10.
9. Santana DS, Cecatti JG, Surita FG, Silveira C, Costa ML, Souza JP, et al. Twin
Pregnancy and Severe Maternal Outcomes: The World Health Organization Multicountry Survey on Maternal and Newborn Health. Obstet Gynecol. 2016 Apr;127(4):631–41. 10. Walker MC, Murphy KE, Pan S, Yang Q, Wen SW. Adverse maternal outcomes in
multifetal pregnancies. BJOG Int J Obstet Gynaecol. 2004 Nov;111(11):1294–6. 11. Schmitz T, Carnavalet C de C, Azria E, Lopez E, Cabrol D, Goffinet F. Neonatal
outcomes of twin pregnancy according to the planned mode of delivery. Obstet Gynecol. 2008 Mar;111(3):695–703.
12. Haute Autorité de Santé (HAS). Recommandation de bonne pratique. Accouchement normal : accompagnement de la physiologie et interventions médicales. [Internet]. 2017.
33
Available from: https://www.has-sante.fr/portail/upload/docs/application/pdf/2018-01/accouchement_normal_-_recommandations.pdf
13. Collège National des Gynécologues et Obstétriciens Français. Recommandations pour la Pratique Clinique. Hémorragies du post-partum immédiat. [Internet]. 2004. Available from: http://www.cngof.asso.fr/D_PAGES/PURPC_12.HTM
14. Wenckus DJ, Gao W, Kominiarek MA, Wilkins I. The effects of labor and delivery on maternal and neonatal outcomes in term twins: a retrospective cohort study. BJOG Int J Obstet Gynaecol. 2014 Aug;121(9):1137–44.
15. Conséquences maternelles de la césarienne par rapport à la voie basse.
/data/revues/03682315/0029SUP2/10/ [Internet]. 2008 Mar 8 [cited 2018 Jul 29]; Available from: http://www.em-consulte.com/en/article/114127
16. Blondel* B. Augmentation des naissances gémellaires et conséquences sur la santé. /data/revues/03682315/003808S1/7/ [Internet]. 2010 Jan 6 [cited 2018 Jul 29]; Available from: http://www.em-consulte.com/en/article/238740
17. Hutton EK, Hannah ME, Ross S, Joseph KS, Ohlsson A, Asztalos EV, et al. Maternal outcomes at 3 months after planned caesarean section versus planned vaginal birth for twin pregnancies in the Twin Birth Study: a randomised controlled trial. BJOG Int J Obstet Gynaecol. 2015 Nov;122(12):1653–62.
34
ANNEXE 1
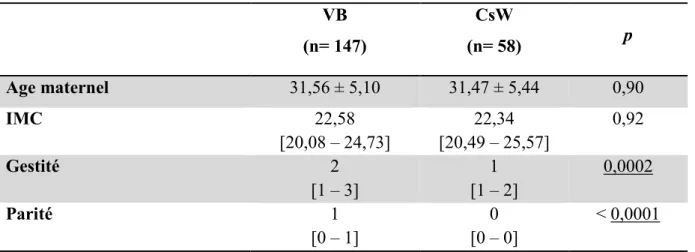
Tableau I : Caractéristiques maternelles des patientes ayant tenté l’accouchement voie basse.
VB (n= 147) CsW (n= 58) p Age maternel 31,56 ± 5,10 31,47 ± 5,44 0,90 IMC 22,58 [20,08 – 24,73] 22,34 [20,49 – 25,57] 0,92 Gestité 2 [1 – 3] 1 [1 – 2] 0,0002 Parité 1 [0 – 1] 0 [0 – 0] < 0,0001
35
ANNEXE 2
Tableau II : Pathologies maternelles pendant la grossesse des patientes ayant tenté l’accouchement voie basse.
VB (n= 147) CsW (n= 58) p MAP 63 (43,1) 37 (63,8) 0,01 HTAG 7 (4,8) 6 (10,3) 0,14 PE 15 (10,2) 4 (6,9) 0,45 Hellp Syndrom 2 (1,4) 0 (0) 0,37 DG 11 (7,8) 5 (8,6) 0,85 DT II 2 (1,4) 0 (0) 0,37 RPM 50 (34,2) 16 (27,6) 0,36 CG 5 (3,4) 2 (3,4) 0,99
36
ANNEXE 3
Tableau III : Caractéristiques du travail et de l’accouchement chez les patientes ayant tenté l’accouchement voie basse.
VB (n = 147) CsW (n = 58) p Chorionicité 46 (31,3) 13 (22,4) 0,20 Présentation de J1 Céphalique 134 (91,1) 39 (67,2) < 0,0001 Podalique 13 (8,8) 18 (31) < 0,0001 Transverse 0 (0) 1 (1,7) 0,11 Terme 257,5 [242 – 266] 256 [240 – 266] 0,93 Déclenchement 57 (39) 27 (46,5) 0,32 Durée du travail 338 [219,25 – 506,75] 439 [209 – 619,5] 0,04 Utilisation du Syntocinon 106 (72,6) 41 (70,7) 0,78 Anesthésie APD 143 (98,6) 52 (89,6) 0,01 Rachi 1 (0,7) 4 (6,9) 0,01 AG 1 (0,7) 5 (8,6) 0,002
Durée ouverture de l’œuf 366 [156,5 – 591] 421 [84 – 707] 0,46 Délivrance DARU 43 (29,6) 29 (50,8) 0,005 DDC 91 (62,7) 26 (45,6) 0,03 DDI 5 (3,4) 1 (1,7) 0,52 DN 6 (4,1) 1 (1,7) 0,40
37
RESUME
But. Comparer la morbidité maternelle dans le cadre de grossesse gémellaire : tentative voie
basse (TVB) versus césarienne prophylactique (CS).
Matériel et méthodes. Nous avons réalisé une étude comparative rétrospective au sein de
l’Hôpital Couple Enfant de Grenoble. Nous avons recueilli toutes les grossesses gémellaires entre le 1 janvier 2012 et le 31 décembre 2016. Celles-ci ont ensuite été réparties en deux groupes : tentative voie basse vs césarienne prophylactique. Le critère de jugement principal était le pourcentage de complications survenues (hémorragie du post-partum, prise en charge
chirurgicale de celle-ci, transfusion, infection, réadmission, accident thromboembolique, obstruction intestinale, admission en unité de soins intensifs, déchirures périnéales, désunion de cicatrice) dans le groupe CS par rapport au groupe TVB.
Résultats. Nous avons inclus 272 patientes dans l’étude. L’hémorragie du post-partum était
plus fréquente chez les femmes qui ont accouché par césarienne prophylactique par rapport à celles qui ont tenté la voie basse. Ce même groupe avait plus souvent recours à la transfusion sanguine. Pour les hémorragies sévères (> 1000 mL), il n’a pas été retrouvé de différence statistiquement significative entre les deux groupes. Concernant les autres critères de morbidité étudiés, il n’y avait pas non plus de différence entre les deux groupes.
Conclusion. Contrairement à la littérature, nous mettons en évidence une augmentation de la
morbidité maternelle dans le groupe CS, principalement imputé au nombre d’hémorragie du post-partum. La tentative voie basse semble être une option raisonnable pour l’accouchement des jumeaux.
38
ABSTRACT
Objectives. To compare maternal morbidity in the context of twin pregnancy : a trial of labor
to attempt vaginal birth (TVB) versus elective cesarean delivery (CS).
Material and methods. We conducted a retrospective comparative study at the Hôpital
Couple Enfant (Grenoble). We collected all twin pregnancies between January first 2012 and
December 31st 2016. Then, they were divided into two groups : trial of labor vs. elective cesarean. Our main outcome was the percentage of complications (postpartum hemorrhage,
surgical management, transfusion, infection, readmission, venous thromboembolism, intestinal obstruction, intensive care unit admission, perineal laceration, scar disunity) that
occurred in the CS group versus the TVB group.
Results. We included 272 patients in the study. Postpartum haemorrhage was more common
among women who gave birth by prophylactic caesarean section compared to those who attempted vaginal delivery. The same group used more frequently the blood transfusion. For severe hemorrhage (> 1000 mL), there was no statistically significant difference between the two groups. About the others outcomes studied, there was no more difference between the two groups.
Conclusion. Unlike previous study, ours found an increase in the maternal morbidity in the
CS group, attributed to the number of postpartum hemorrhages. The trial of labor seems to be a reasonable option for the twins’ delivery.