Année 2017 N° UNIVERSITE DE CLERMONT-FD I FACULTE DE MEDECINE THESE pour le DOCTORAT EN MEDECINE (Diplôme d'Etat) PAR
CEDRIC BENOIST D’AZY
Né le 28 Septembre1988, à Montpellier (34)
---
Présentée et soutenue publiquement le 13 septembre 2017 ---
Efficacy of different procedures of intracorneal ring segment implantation in keratoconus: a systematic review and meta-analysis of the last ten years
--- Président :
Mr CHIAMBARETTA Frédéric, Professeur, Faculté de Médecine de Clermont-Ferrand ---
Membres du jury :
Mr Dutheil Frédéric, Professeur, Faculté de Médecine de Clermont-Ferrand Mr Kemeny Jean louis, Professeur, Faculté de Médecine de Clermont-Ferrand
Mr SAPIN Vincent, Professeur, Faculté de Médecine de Clermont-Ferrand Mr BOSC Camille, CCU-AH, Faculté de Médecine de Clermont-Ferrand
Année 2017 N° UNIVERSITE DE CLERMONT-FD I FACULTE DE MEDECINE THESE pour le DOCTORAT EN MEDECINE (Diplôme d'Etat) PAR
CEDRIC BENOIST D’AZY
Né le 28 Septembre1988, à Montpellier (34)
---
Présentée et soutenue publiquement le 13 septembre 2017 ---
Efficacy of different procedures of intracorneal ring segment implantation in keratoconus: a systematic review and meta-analysis of the last ten years
--- Président :
Mr CHIAMBARETTA Frédéric, Professeur, Faculté de Médecine de Clermont-Ferrand ---
Membres du jury :
Mr Dutheil Frédéric, Professeur, Faculté de Médecine de Clermont-Ferrand Mr Kemeny Jean louis, Professeur, Faculté de Médecine de Clermont-Ferrand
Mr SAPIN Vincent, Professeur, Faculté de Médecine de Clermont-Ferrand Mr BOSC Camille, CCU-AH, Faculté de Médecine de Clermont-Ferrand
Ce travail est pour toi,
Ma chérie d’amour …
UNIVERSITE CLERMONT AUVERGNE
___________________
PRESIDENTS HONORAIRES : JOYON Louis
UNIVERSITE D’AUVERGNE : DOLY Michel
: TURPIN Dominique
: VEYRE Annie
: DULBECCO Philippe
: ESCHALIER Alain
PRESIDENTS HONORAIRES : CABANES Pierre
UNIVERSITE BLAISE PASCAL : FONTAINE Jacques
: BOUTIN Christian : MONTEIL Jean-‐Marc : ODOUARD Albert : LAVIGNOTTE Nadine : BERNARD Mathias
PRESIDENT DE L'UNIVERSITE
PRESIDENT DU CONSEIL ACADEMIQUE PLENIER : BERNARD Mathias PRESIDENT DU CONSEIL ACADEMIQUE RESTREINT : DEQUIEDT Vianney VICE-‐PRESIDENT DU CONSEIL D'ADMINISTRATION : GUINALDO Olivier VICE-‐PRESIDENT DE LA COMMISSION DE LA RECHERCHE : HENRARD Pierre VICE PRESIDENTE DE LA COMMISSION DE LA
FORMATION ET DE LA VIE UNIVERSITAIRE : PEYRARD Françoise DIRECTRICE GENERALE DES SERVICES : ESQUIROL Myriam
²²²²²
UFR DE MEDECINE
DOYENS HONORAIRES : DETEIX Patrice
: CHAZAL Jean
DOYEN : CLAVELOU Pierre
RESPONSABLE ADMINISTRATIVE : ROBERT Gaëlle
LISTE DU PERSONNEL ENSEIGNANT
PROFESSEURS HONORAIRES :
MM. BEGUE René-‐Jean -‐ BELIN Jean -‐ BOUCHER Daniel -‐ BOURGES Michel -‐ BUSSIERE Jean-‐Louis -‐ CANO Noël -‐ CATILINA Pierre -‐ CHABANNES Jacques -‐ CHIPPONI Jacques -‐ CHOLLET Philippe -‐ COUDERT Jean -‐ COULET Maurice -‐ DASTUGUE Bernard -‐ DE RIBEROLLES Charles -‐ ESCANDE Georges -‐ Mme FONCK Yvette -‐ MM. GENTOU Claude -‐ GLANDDIER Gérard -‐ Mmes GLANDDIER Phyllis -‐ LAVARENNE Jeanine -‐ MM. LAVERAN Henri -‐ LEVAI Jean-‐Paul -‐ MAGE Gérard -‐ MALPUECH Georges -‐ MARCHEIX Jean-‐Claude -‐ MICHEL Jean-‐Luc -‐ Mme MOINADE Simone -‐ MM. MOLINA Claude -‐ PERI Georges -‐ PETIT Georges -‐ PLAGNE Robert -‐ PLANCHE Roger -‐ PONSONNAILLE Jean -‐ Mle RAMPON Simone -‐ MM. RAYNAUD Elie -‐ REY Michel -‐ RIBAL Jean-‐ Pierre -‐ Mme RIGAL Danièle -‐ MM. RISTORI Jean-‐Michel -‐ ROZAN Raymond -‐ SIROT Jacques -‐ TANGUY Alain -‐ TERVER Sylvain -‐ THIEBLOT Philippe -‐ TOURNILHAC Michel -‐ TURCHINI Jean-‐ Pascal -‐ VANNEUVILLE Guy -‐ VENRIES DE LA GUILLAUMIE Bernard -‐ VIALLET Jean-‐François -‐ Mle VEYRE Annie
PROFESSEURS EMERITES :
MM. BACIN Franck -‐ BEYTOUT Jean -‐ BOMMELAER Gilles -‐ CASSAGNES Jean -‐ DAUPLAT Jacques -‐ DEMEOCQ François -‐ DETEIX Patrice -‐ IRTHUM Bernard -‐ JACQUETIN Bernard -‐ LESOURD Bruno -‐ MONDIE Jean-‐Michel -‐ PHILIPPE Pierre -‐ SOUTEYRAND Pierre
PROFESSEURS DES UNIVERSITES-‐PRATICIENS HOSPITALIERS
PROFESSEURS DE CLASSE EXCEPTIONNELLE
M. ESCHALIER Alain Pharmacologie Fondamentale
Option Biologique
M. BOITEUX Jean-‐Paul Urologie
M. CHAZAL Jean Anatomie -‐ Neuro-‐Chirurgie
M. VAGO Philippe Histologie-‐Embryologie Cytogénétique M. AUMAITRE Olivier Médecine Interne
M. LABBE André Pédiatrie
M. AVAN Paul Biophysique et Traitement de l'Image M. DURIF Franck Neurologie
Mme LAFEUILLE Hélène Bactériologie, Virologie M. LEMERY Didier Gynécologie et Obstétrique
M. BOIRE Jean-‐Yves Biostatistiques, Informatique Médicale et Technologies de Communication M. BOYER Louis Radiologie et Imagerie Médicale
option Clinique
M. LUSSON Jean-‐René Cardiologie et Maladies Vasculaires M. POULY Jean-‐Luc Gynécologie et Obstétrique
M. CANIS Michel Gynécologie-‐Obstétrique
M. KEMENY Jean-‐Louis Anatomie et Cytologie Pathologiques Mme PENAULT-‐LLORCA Frédérique Anatomie et Cytologie Pathologiques M. BAZIN Jean-‐Etienne Anesthésiologie et Réanimation
Chirurgicale
M. BIGNON Yves Jean Cancérologie option Biologique M. BOIRIE Yves Nutrition Humaine
M. CLAVELOU Pierre Neurologie
M. DUBRAY Claude Pharmacologie Clinique M. GILAIN Laurent O.R.L.
M. LEMAIRE Jean-‐Jacques Neurochirurgie
PROFESSEURS DE 1ère CLASSE
M. SCHOEFFLER Pierre Anesthésiologie et Réanimation
Chirurgicale
M. DECHELOTTE Pierre Anatomie et Cytologie Pathologique M. CAILLAUD Denis Pneumo-‐phtisiologie
M. VERRELLE Pierre Radiothérapie option Clinique M. CITRON Bernard Cardiologie et Maladies Vasculaires M. DAPOIGNY Michel Gastro-‐Entérologie
M. D’INCAN Michel Dermatologie -‐Vénéréologie M. PEZET Denis Chirurgie Digestive
M. SOUWEINE Bertrand Réanimation Médicale
M. BOISGARD Stéphane Chirurgie Orthopédique et Traumatologie M. CAMILLERI Lionel Chirurgie Thoracique et Cardio-‐Vasculaire Mme DUCLOS Martine Physiologie
Mme JALENQUES Isabelle Psychiatrie d'Adultes M. LLORCA Pierre-‐Michel Psychiatrie d’Adultes Mle BARTHELEMY Isabelle Chirurgie Maxillo-‐Faciale
M. GARCIER Jean-‐Marc Anatomie Radiologie et Imagerie Médicale M. GERBAUD Laurent Epidémiologie, Economie de la Santé et Prévention
M. SCHMIDT Jeannot Thérapeutique M. SOUBRIER Martin Rhumatologie
M. TAUVERON Igor Endocrinologie et Maladies Métaboliques M. MOM Thierry Oto-‐Rhino-‐Laryngologie
M. RICHARD Ruddy Physiologie M. RUIVARD Marc Médecine Interne
M. SAPIN Vincent Biochimie et Biologie Moléculaire
M. CONSTANTIN Jean-‐Michel Anesthésiologie et Réanimation Chirurgicale M. BAY Jacques-‐Olivier Cancérologie
M. BERGER Marc Hématologie
M. COUDEYRE Emmanuel Médecine Physique et de Réadaptation Mme GODFRAIND Catherine Anatomie et Cytologie Pathologiques M. ROSSET Eugénio Chirurgie Vasculaire
M. ABERGEL Armando Hépatologie
PROFESSEURS DE 2ème CLASSE
Mme CREVEAUX Isabelle Biochimie et Biologie Moléculaire M. FAICT Thierry Médecine Légale et Droit de la Santé M. BONNET Richard Bactériologie, Virologie
M. TRAORE Ousmane Hygiène Hospitalière M. CHIAMBARETTA Frédéric Ophtalmologie Mme KANOLD LASTAWIECKA Justyna Pédiatrie
M. FILAIRE Marc Anatomie – Chirurgie Thoracique et
Cardio-‐Vasculaire
M. GALLOT Denis Gynécologie-‐Obstétrique M. GUY Laurent Urologie
M. TCHIRKOV Andréï Cytologie et Histologie M. CORNELIS François Génétique
M. MOTREFF Pascal Cardiologie M. ANDRE Marc Médecine Interne
M. DESCAMPS Stéphane Chirurgie Orthopédique et Traumatologique M. POMEL Christophe Cancérologie – Chirurgie Générale
M. CANAVESE Fédérico Chirurgie Infantile
M. CACHIN Florent Biophysique et Médecine Nucléaire Mme HENG Anne-‐Elisabeth Néphrologie
M. LESENS Olivier Maladies Infectieuses et Tropicales M. RABISCHONG Benoît Gynécologie Obstétrique
M. AUTHIER Nicolas Pharmacologie Médicale
M. BROUSSE Georges Psychiatrie Adultes/Addictologie M. BUC Emmanuel Chirurgie Digestive
M. CHABROT Pascal Radiologie et Imagerie Médicale M. FUTIER Emmanuel Anesthésiologie-‐Réanimation M. LAUTRETTE Alexandre Néphrologie Réanimation Médicale M. AZARNOUSH Kasra Chirurgie Thoracique et Cardiovasculaire Mme BRUGNON Florence Biologie et Médecine du Développement et
de la Reproduction
M. COSTES Frédéric Physiologie
Mme HENQUELL Cécile Bactériologie Virologie Mme PICKERING Gisèle Pharmacologie Clinique M. ESCHALIER Romain Cardiologie
M. MERLIN Etienne Pédiatrie Mme TOURNADRE Anne Rhumatologie
PROFESSEURS DES UNIVERSITES
M. CLEMENT Gilles Médecine Générale Mme MALPUECH-‐BRUGERE Corinne Nutrition Humaine M. VORILHON Philippe Médecine Générale
PROFESSEURS ASSOCIES DES UNIVERSITES
Mme BOTTET-‐MAULOUBIER Anne Médecine Générale
MAITRES DE CONFERENCES DES UNIVERSITES -‐
PRATICIENS HOSPITALIERS
MAITRES DE CONFERENCES HORS CLASSE
M. JANNY Laurent Biologie et Médecine du Développement et
de la Reproduction
Mme CHAMBON Martine Bactériologie Virologie
MAITRES DE CONFERENCES DE 1ère CLASSE
M. MORVAN Daniel Biophysique et Traitement de l’Image Mme BOUTELOUP Corinne Nutrition
Mle GOUMY Carole Cytologie et Histologie, Cytogénétique Mme FOGLI Anne Biochimie Biologie Moléculaire Mle GOUAS Laetitia Cytologie et Histologie, Cytogénétique M. MARCEAU Geoffroy Biochimie Biologie Moléculaire M. SAKKA Laurent Neurochirurgie
Mme MINET-‐QUINARD Régine Biochimie Biologie Moléculaire M. ROBIN Frédéric Bactériologie
Mle VERONESE Lauren Cytologie et Histologie, Cytogénétique M. DELMAS Julien Bactériologie
Mle MIRAND Andrey Bactériologie Virologie
M. OUCHCHANE Lemlih Biostatistiques, Informatique Médicale et Technologies de Communication M. LIBERT Frédéric Pharmacologie Médicale
Mle COSTE Karen Pédiatrie M. EVRARD Bertrand Immunologie
MAITRES DE CONFERENCES DE 2ème CLASSE
et de la Reproduction
Mme CASSAGNES Lucie Radiologie et Imagerie Médicale M. POIRIER Philippe Parasitologie et Mycologie
M. JABAUDON-‐GANDET Matthieu Anesthésiologie – Réanimation Chirurgicale M. LEBRETON Aurélien Hématologie
MAITRES DE CONFERENCES DES UNIVERSITES
Mme BONHOMME Brigitte Biophysique et Traitement de l’Image Mme VAURS-‐BARRIERE Catherine Biochimie Biologie Moléculaire M. BAILLY Jean-‐Luc Bactériologie Virologie
Mle AUBEL Corinne Oncologie Moléculaire
M. BLANCHON Loïc Biochimie Biologie Moléculaire Mle GUILLET Christelle Nutrition Humaine
M. BIDET Yannick Oncogénétique
M. MARCHAND Fabien Pharmacologie Médicale M. DALMASSO Guillaume Bactériologie
M. SOLER Cédric Biochimie Biologie Moléculaire M. GIRAUDET Fabrice Biophysique et Traitement de l’Image Mme VAILLANT-‐ROUSSEL Hélène Médecine Générale
MAITRES DE CONFERENCES ASSOCIES DES UNIVERSITES
M. CAMBON Benoît Médecine Générale M. TANGUY Gilles Médecine Générale M. BERNARD Pierre Médecine Générale
A NOTRE PRESIDENT DE THESE
Monsieur le Professeur Frédéric CHIAMBARETTA,
Professeur des Universités - Praticien Hospitalier Chef du service d’Ophtalmologie, CHU de Clermont-Ferrand
Hôpital Gabriel Montpied
Vous me faites l’honneur de présider et d’être le directeur de cette thèse, et je vous en remercie.
Vous m’avez guidé tout au long de mon internat, et pour cela je vous adresse toute ma gratitude.
Travailler avec vous pendant 6 mois fut un privilège et j’ai été heureux de faire mon apprentissage de la chirurgie à vos côtés.
Votre maîtrise du savoir et l’excellence de votre geste sont respectables.
Je vous remercie de m’avoir confié ce travail de méta-analyse sur ce sujet tellement intéressant qu’est le kératocône. J’espère pouvoir mettre en application clinique tout ce travail que nous avons réalisé.
Etre digne de la confiance que vous m’avez accordée durant ces années d’internat, restera pour moi une priorité.
Je suis très heureux de pouvoir poursuivre ma formation à vos côtés au CHU et surtout dans ce domaine tellement passionnant qu’est le segment antérieur.
Monsieur le Professeur Frédéric Dutheil,
Professeur des Universités - Praticien Hospitalier
Chef du service de santé au travail, CHU de Clermont-Ferrand Hôpital Gabriel Montpied
Tu me fais l’immense honneur et l’immense privilège, d’avoir accepté de faire partie de mon jury de thèse et d’être présent aujourd’hui.
Ce travail est en grande partie le tien. Merci pour ces longues heures de travail passées au 5eR3. A tes côtés, j’ai pu apprendre ce qu’était la rigueur de la rédaction d’article scientifique et en particulier des méta-analyses.
Ta disponibilité et ton écoute à toutes heures du jour et même de la nuit sont vraiment incroyables.
Merci pour ton accueil chaleureux dans le service de santé au travail et pour ton accompagnement pour mon Master 2. Ta persévérance et ton courage forcent l’admiration.
Félicitations pour ce titre de Professeur Universitaire que tu mérites tant. Pour cela, je te témoigne mon profond respect et mon admiration.
Monsieur le Professeur Jean Louis Kemeny,
Professeur des Universités - Praticien Hospitalier Chef de Service de Biochimie,
Directeur de laboratoire,
Biologie Médicale, CHU de Clermont-Ferrand Hôpital Gabriel Montpied
Je vous remercie d’avoir accepté de faire partie de mon jury de thèse. Vous me faites l’honneur de juger mon travail de thèse.
Par votre présence, nous voulons souligner la collaboration entre nos deux disciplines pour la prise en charge de nos patients.
Monsieur le Professeur Vincent SAPIN,
Professeur des Universités - Praticien Hospitalier Chef de Service de Biochimie,
Directeur de laboratoire,
Biologie Médicale, CHU de Clermont-Ferrand Hôpital Gabriel Montpied
Je vous remercie d’avoir accepté de faire partie de mon jury de thèse. Vous me faites l’honneur de juger mon travail de thèse.
Par votre présence, nous soulignons l’intérêt de notre collaboration pour la recherche dans le domaine de l’ophtalmologie.
Monsieur le Docteur Camille BOSC,
Chef de clinique Universitaire – Assistant des Hôpitaux Ophtalmologie, CHU Clermont-Ferrand
Hôpital Gabriel Montpied
Je te remercie d’avoir accepté de siéger à mon jury de thèse et j’en suis très honoré. Je te suis très reconnaissant pour tes conseils, ton soutien et ta pédagogie.
J’ai eu la chance de finir mon internat à tes côtés.
Ton calme, tes compétences et ta gentillesse au bloc opératoire, mais aussi en consultation sont un modèle pour moi.
Merci de la confiance que tu m’as témoignée lors de notre collaboration. Je pars plus serein pour ce poste de chef de clinique.
Reçois ici le témoignage de ma reconnaissance et de mon admiration, ainsi que mes vœux de bonheur pour ton installation future à Nantes.
REMERCIEMENTS
A Mesdames les Docteurs Isabelle SIILLAIRE-HOUTMANN, Eve ROUSSEAU
Je n’ai pas eu la chance de travailler avec vous 2. Cependant, j’ai été heureux de pouvoir apprécier vos qualités chirurgicales lors de remplacements.
Recevez mes vœux de bonheur et soyez assurées de mon profond respect.
A mes anciens chefs et assistants : Audrey, Nicolas, Estelle, Florian, Claire,
Merci pour votre aide, votre gentillesse et vos précieux conseils dans mon apprentissage de l’ophtalmologie médicale et chirurgicale.
Estelle, merci car tu as été la 1ère à me permettre de réaliser une cataracte entière. Nicolas, tu as été un modèle pour moi tout au long de mon internat.
Audrey, Merci de m’avoir accueilli à Vichy où j’ai pu découvrir ce beau service que tu as créé. Tous mes vœux de bonheur et de réussite dans votre vie personnelle et professionnelle.
A mes chefs et assistants : Olivier, Samia, Adrien et Romain,
après avoir été de bons co-internes, vous êtes devenus de brillants médecins et vous resterez des exemples à suivre pour nous tous.
Samia, merci de m’avoir permis de découvrir la rétine chirurgicale.
Soyez assurés de mon amitié et recevez tous mes vœux de bonheur dans vos projets professionnels et personnels.
A mes chefs du Puy en Velay : les Docteurs Catherine GRANIER, Marie Pierre DELOLME et
Frédéric NGUYEN, Docteur Zsuzsanna ETEDI- GAGYI, Monsieur le Docteur Hugues GIRARD,
J’ai eu la chance et le privilège de débuter l’ophtalmologie à vos côtés, et vous m’avez conforté dans cette voie. Je vous remercie pour l’accueil chaleureux au sein de votre service.
A mes Co-Internes : Hélène, Mickael et QA,
Pour tous les bons moments passés ensemble depuis le début de notre internat.
Hélène, je suis très heureux de poursuivre notre collaboration pour ces 2 prochaines années. QA, bon courage à Bourgoin, où je suis sûre que tu seras très heureuse. P.S : Arrête de râler et souris ;)
Mickael, bon courage pour ta nouvelle vie à Castres.
Delphine, Marianne, JVB, et Vincent,
C’est vous les grands à présent. Bon courage pour cette dernière année.
Pour JVB, merci d’être l’ami que tu es. Un peu bordélique peut-être, mais toujours souriant et plein d’enthousiasme. Courage pour ta dernière année.
Jean, Christelle, Steven,
Un grand merci pour les soirées passées ensemble.
Tommy, Joris, Yasemin, Caroline, Mathieu L, Alix, Omid, Inès, Valentin Mathieu et Adrien ainsi que tous ceux avec lesquels je n’ai pas eu la chance de travailler,
Je vous souhaite de réussir dans tout ce que vous entreprendrez.
A MES AMIS Clermontois : Raphaël et Clément, Marie et Jérémie, Sigrid et JVB, Valérie et Benoît,
Pour votre solide amitié débutée depuis l’internat du Puy,
Maintenant je n’ai plus d’excuses pour ne pas vous recevoir à l’appart.
Vous avez été témoins de notre amour avec Caro et vous nous avez toujours soutenus. Je vous en remercie.
Big bisous les loulous et à très vite.
A MES AMIS Montpelliérains: Adrien M, Caroline, Ricou, Martin, Clément, Armand, Adrien B, Béber. Merci pour votre amitié même s’il est difficile d’être souvent ensemble compte tenu de la
distance. Je vous kiffe. Spéciale dédicace pour toi Béber, Merci d’avoir fait la route pour me soutenir.
A Bruno PEREIRA,
Ton aide m’a été très précieuse,
Merci pour ta disponibilité et tes réponses à toutes heures du jour et de la nuit.
A MA FAMILLE A mes parents,
Un immense merci pour votre soutien sans faille, tout au long de ces longues années ;
Ca y est, je suis le dernier à finir ces études. Vous avez le droit à un repos bien mérité à présent. Merci de m’avoir transmis toutes vos valeurs et élevé dans votre amour.
Vous avez tout fait pour je puisse en arriver là, je vous en serai éternellement reconnaissant.
Papa, merci de m’avoir fait partager et transmis ton amour pour l’ophtalmologie. Ta gentillesse et ton professionnalisme n’ont pas encore été oubliés dans le service !
Maman, merci pour ton amour, ta tendresse et ta disponibilité pour moi lorsque je vivais encore à la maison à 25 ans.
Je vous aime fort.
A mon frère et mes soeurs, belle sœur et beau frère,
Même si la distance empêche de nous voir souvent, je suis toujours très heureux de partager avec vous des moments de joies et bonheur...
A Sophie et Nico, encore merci d’avoir fait de moi le parrain de Victoire. Il me tarde de venir essayer votre piscine chauffée.
A Greg et Marie, félicitations pour Augustin, il est trop mignon. Bon courage pour votre futur
emménagement. Je suis très touché que vous ayez fait la route pour me soutenir dans cette épreuve. A Marion et Thomas, venez vite sur Bordeaux pour que l’on puisse se voir plus souvent.
Je vous aime fort.
A Ma grand mère,
Tu nous a quittée cette année, je suis sûre que tu es plus heureuse là où tu es maintenant. Tu as été un modèle pour moi tout au long de ma jeunesse.
Je t’embrasse tendrement.
A ma belle famille,
Patou, Bibi et Philou, Catou et Fredo et Vinsou,
Je vous remercie de votre accueil au sein de votre famille. C’est toujours un immense plaisir de passer du temps avec vous. J’ai de la chance d’avoir été si bien intégré dans votre famille et merci pour votre amour.
A ma Caro d’Amour,
Ca y est, on voit le bout du tunnel !!!!!
Un immense Merci pour tout ce que tu as fait pour moi. Tu as été là dès le 1er jour de mon internat.
Je t’aime tellement …
Merci pour tout ce que tu m’as apporté, tu m’apportes et tu m’apporteras dans le futur… En effet, tu as été mon mentor lorsque j’étais un jeune interne au Puy en Velay.
C’est toi qui m’as tout appris depuis la réalisation du fond d’œil jusqu’aux fiches toujours parfaites, complètes et propres pour réviser l’EBO.
Merci de m’avoir appris ta rigueur professionnelle qui m’a permis d’éviter un grand nombre de bêtises. Tu es un modèle pour moi et je suis heureux de travailler à tes côtés.
Merci pour ta patience tout au long des ces années où je t’ai sacrément embêtée avec toutes mes méta-analyses, publications, DIU, EBO, Master 2, thèse, RDV à 7h du matin … Promis, je vais me calmer à présent et me consacrer à toi. Je n’aurais jamais pu réaliser cette thèse sans ton aide et ton soutien.
Merci pour tous tes conseils, avis et aides que tu m’as apportés tout au long de notre internat. Je suis tellement fier de ce que tu es devenue à Vichy même si je ne doutais pas de ta réussite. Sache que tu fais de moi un homme heureux et notre couple sort grandi de ces 5 ans.
Maintenant, nous allons pouvoir nous consacrer à d’autres travaux tout aussi importants et je suis tellement heureux de les réaliser avec toi.
Abréviations
AIC : Anneaux intra cornéens CXL : Cross-linking du collagène KP : Kératoplastie perforante
KLAP : Kératoplastie lamellaire antérieure profonde LRPG : Lentilles rigides perméables aux gaz OCT : Tomographie par cohérence optique PKR : Photokeratectomie réfractive
Table des matières
1 INTRODUCTION 21 2 LA CORNEE 22 2.1 L’EPITHELIUM 22 2.2 LA MEMBRANE DE BOWMAN 23 2.3 LE STROMA CORNEEN 23 2.4 LA MEMBRANE DE DESCEMET 24 2.5 L’ENDOTHELIUM CORNEEN 24 3 LE KERATOCONE 26 3.1 DEFINITION 26 3.2 EPIDEMIOLOGIE 26 3.3 PHYSIOPATHOLOGIE 27 3.3.1 THEORIE BIOMECANIQUE 27 3.3.2 THEORIE BIOLOGIQUE 28 3.4 LA CORNEE KERATOCONIQUE 29 3.4.1 HISTOLOGIE 29 3.5 CLINIQUE 313.6 CRITERES DIAGNOSTIQUES DU KERATOCONE 34
3.7 STADES DE KERATOCONE 37
3.8 TRAITEMENTS DU KERATOCONE 38
3.8.1 STABILISER LA MALADIE 38
3.8.2 APPORTER LA MEILLEURE REHABILITATION VISUELLE POSSIBLE. 41
3.9 STRATEGIE THERAPEUTIQUE 46
3.10 LES ANNEAUX INTRA CORNEENS (AIC) 47
3.10.1 HISTORIQUE 47
3.10.2 MATERIEL 48
3.10.3 OBJECTIF ET PRINCIPE BIOMECANIQUE 49
3.10.4 INDICATIONS 50 3.10.5 CONTRE-INDICATIONS 51 3.10.6 NOMOGRAMME 51 3.10.7 BILAN PREOPERATOIRE 52 3.10.8 PROCEDURE CHIRURGICALE 52 3.10.9 PROCEDURES ASSOCIEES 54
3.10.10 COMPLICATIONS DES ANNEAUX INTRA CORNEENS 55
4 OBJECTIFS DE L’ETUDE 58 5 BIBLIOGRAPHIE 59 6 ARTICLE ORIGINAL 64
Listes de tableaux
Tableau 1 : Caractéristiques des différents types de greffe de cornée Tableau 2 : Caractéristiques des principaux anneaux intra cornéens
Listes des figures
Figure 1 : Morphologie des cellules épithéliales selon leur niveau de différenciation Figure 2 : Aspect d’un endothélium cornéen sain en microscopie spéculaire
Figure 3 : Evolution moyenne de la kératométrie maximale en fonction de l’âge selon McMahon et al
Figure 4 : Coupes en tomographie en cohérence optique montrant une cornée de patient avec un kératocône évolué
Figure 5 : Histologie d’une cornée saine (à gauche) et kératocônique (à droite)
Figure 6 : Classification vidéo topographique des formes à risques de kératocône d’après Rabinowitz
Figure 7 : Topographie d’élévation (Orbscan®) montrant un kératocône de l’œil gauche
Figure 8 : Classification de Krumeich
Figure 9 : Topographie du cross-linking sur la formation « de ponts » entre le collagène stromal
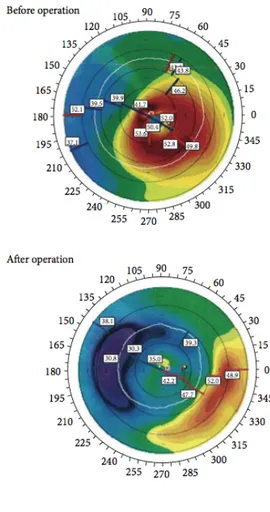
Figure 10 : Exemple des forces entraînées par la mise en place d’un AIC Figure 11 : Exemple de carte kératométrique pré opératoire (en haut) et post opératoire (en bas) d’AIC
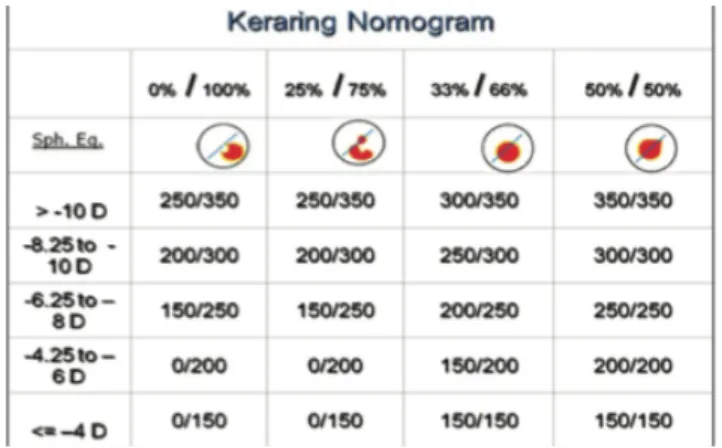
Figure 12 : Exemple de nomogramme de pose d’AIC Keraring Figure 13 : Exemple de nomogramme de pose d’AIC Ferrara
Figure 14 : (A) Coupe transversale de la cornée. Schématisation de la création du tunnel par le laser femtoseconde (trait rouge). (B) Image post opératoire
en tomographie en cohérence optique de la pose d’AIC Figure 15 : Exemple d’évolution topographique d’un patient ayant subi de multiples procédures
1 INTRODUCTION
Le kératocône est une dystrophie cornéenne ectasiante, évolutive et bilatérale.1 Elle se caractérise par un amincissement et un bombement de la cornée.2 L’évolution peut conduire à
l’apparition d’opacités cornéennes invalidantes.3
Le traitement du kératocône est avant tout optique, grâce aux progrès de la contactologie, puis chirurgical en cas d’intolérance aux lentilles de contact.
L’objectif thérapeutique principal est la stabilisation de la déformation cornéenne ainsi que la récupération de l’acuité visuelle.4
En effet, le bombement de la cornée est à l’origine d’un astigmatisme irrégulier c’est-à-dire, ne répondant plus aux critères de symétrie axiale et de correction possible par un verre torique.5
La méthode la plus courante pour prendre en charge les astigmatismes irréguliers dans le kératocône est l’adaptation en lentilles rigides perméables aux gaz (LRPG). En cas d’intolérance ou d’incompatibilité à ces dernières, les anneaux intra cornéens sont proposés.5
Quelques années plus tôt, dans les cas avancés de kératocône, la kératoplastie perforante (KP) et la greffe lamellaire profonde (KLAP) constituaient les seules alternatives aux cornées trop déformées par l’évolution de la maladie ou aux patients intolérants aux lentilles de contact.6
Cependant, la kératoplastie perforante reste une chirurgie très iatrogène avec un haut risque de rejet, d’endophtalmies et de problèmes liés aux sutures.6 De plus, les résultats
visuels sont souvent décevants du fait de la survenue d’un fort astigmatisme induit et d’une cicatrisation longue.7 La difficulté de maîtrise da la procédure de KLAP en fait une chirurgie
réservée à un faible nombre de chirurgiens expérimentés.
Depuis le début du 21ème siècle, les anneaux intra cornéens représentent une alternative à
la chirurgie cornéenne chez des jeunes patients ayant un kératocône évolué, ne permettant plus le port de lentilles de contact, du fait d’une protrusion trop importante de la cornée.8-10 C’est en France, vers la fin des années 1990, que le Pr Joseph Colin, a proposé ce traitement pour tenter de diminuer l’importance de la protrusion cornéenne permettant une augmentation de l’acuité visuelle et la reprise du port de lentilles, qui devenait difficile du fait d’une convexité trop importante de la cornée.11, 12
Cette procédure réversible et faiblement à risque peut être réalisée seule ou bien associée à d’autres procédures telles que le cross-linking du collagène, la réalisation d’une photokératectomie réfractive au laser excimer ou encore la pose d’implant intra oculaire.13-15
2 La cornée
La cornée saine est composée de 5 couches : - l’épithélium. - la membrane de Bowman. - le stroma. - la membrane de Descemet. - l’endothélium. 2.1 L’épithélium
Son épaisseur est de 30 µm à 50 µm, soit 10 % de l'épaisseur cornéenne totale. L'épithélium cornéen a un renouvellement plus rapide que l'épiderme. L'épithélium est pavimenteux stratifié, squameux et non kératinisé. Il comprend cinq à sept assises de cellules dans sa partie centrale, et huit à dix dans sa partie périphérique. Il existe trois types de cellules épithéliales : les cellules superficielles, les cellules intermédiaires et les cellules basales. Les cellules basales reposent sur la membrane basale.
2.2 La membrane de Bowman
C'est une couche superficielle du stroma, composée de fibres de collagènes. Elle mesure de 8 µm à 10 µm d'épaisseur et est située entre la membrane basale de l'épithélium et le stroma. Elle est acellulaire.
2.3 Le stroma cornéen
Le stroma mesure environ 500 µm d'épaisseur et constitue à lui seul environ 90 % de l'épaisseur cornéenne. Il est composé de lamelles de collagène entre lesquelles s'intercalent des kératocytes cornéens et de la substance fondamentale. On retrouve également des cellules de Schwann, des lymphocytes B et T, des cellules mononuclées et des cellules de Langerhans. Le stroma est avasculaire.
La majorité des caractéristiques de la cornée comme sa solidité, la stabilité de sa forme et sa transparence est largement attribuable aux propriétés anatomiques, biochimiques et biomécaniques du stroma cornéen.
Le stroma cornéen est composé d'environ 200 à 250 lamelles de collagène empilées les unes sur les autres. Les lamelles de collagène sont parallèles entre elles, et parallèles à la surface cornéenne. L'organisation lamellaire du stroma produit une force de tension uniforme résistante à la pression intra oculaire et maintenant une courbure cornéenne appropriée aux fonctions optiques et biomécaniques de l'œil.
Chaque lamelle est elle-même composée de fibrilles de collagène. Chacune de ces fibrilles de collagène est l'élément de base unitaire du stroma cornéen. Les fibrilles de collagène sont arrangées en couches régulières, dont l’espace entre elles est maintenu par des protéoglycanes (chondroïtine sulfate et kératine sulfate) et des kératocytes (fibroblastes modifiés).
L’arrangement de ces fibrilles est indispensable pour maintenir une clarté optique et ainsi assurer la transparence cornéenne. Le stroma ne peut pas régénérer des dommages stromaux.
2.4 La membrane de Descemet
La membrane de Descemet est la membrane basale de l’endothélium cornéen qui la sécrète. Son épaisseur est d’environ 12 microns chez les adultes.
Fin réseau de fibres de collagènes distinctes du collagène du stroma, cette membrane possède un potentiel régénératif. Elle est très résistante, amorphe et élastique, et sépare le stroma de l’endothélium cornéen. Elle est perméable à l’eau. Elle mesure environ 10 microns, et son épaisseur augmente avec l’âge et avec certaines pathologies. Membrane acellulaire, elle est composée de collagènes IV et VIII, de fibronectine, de laminine, de protéoglycanes, d’héparane, de dermatane et de kératane sulfates.
Elle est dépourvue de fibres élastiques, mais possède des propriétés élastiques (surtout chez les sujets jeunes), qui font qu’une fois détachée du stroma, elle a tendance à s’enrouler sur elle-même. Ceci est couramment observé et aide au positionnement du greffon au cours des DMEK.
2.5 L’endothélium cornéen
Constitué d’une seule couche de cellules polygonales ou hexagonales, il est le plus postérieur de la cornée, directement en rapport avec l’humeur aqueuse. Cette régularité en « nid-d'abeilles » est caractéristique. Les cellules mesurent environ 5 µm à 6 µm de hauteur et 15 µm à 20 µm de largeur. Il existe de nombreuses interdigitations vers la membrane de Descemet, elles assurent la cohésion intercellulaire.
La densité cellulaire normale à la naissance est de 7 000 cellules/mm2, puis chez un jeune adulte, elle est de 3 500 cellules/mm2. Elle est facile à déterminer grâce à la microscopie
spéculaire. Une diminution du nombre de cellules est irréversible, elles sont incapables de se régénérer. Leur nombre décroît de 0,6% / an, et les cellules voisines augmentent de taille pour remplir l’espace, et se déforment .17
3 Le kératocône
3.1 Définition
Le kératocône (du grec kerato, corne, cornée et konos, cône) est une pathologie oculaire bilatérale, asymétrique, non inflammatoire, caractérisée par un amincissement et un bombement de la cornée.18 Cette maladie débute généralement pendant l’adolescence.
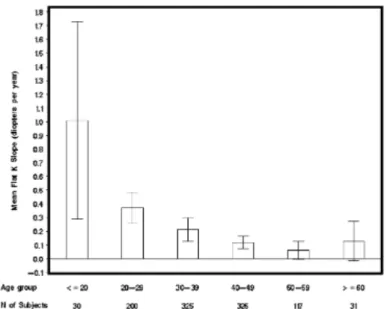
Son évolution est lente et sa progression est maximale entre 10 et 20 ans et rare après 35 ans.19
Figure 3 : Evolution moyenne de la kératométrie maximale en fonction de l’âge selon McMahon et al.19
3.2 Epidémiologie
Les chiffres les plus utilisés sur l’incidence et la prévalence du kératocône sont issus d’une étude américaine réalisée en 1986 par Kennedy et al. Ils retrouvaient une incidence du kératocône à environ 1 patient sur 2 000, et la prévalence était de 54 / 100 000 dans la population caucasienne.18, 20 Cependant, en 2017, une étude Européenne sur plus de 4
millions de patients, retrouve une incidence annuelle de kératocône de 1 patient sur 365 et une prévalence de 265 cas pour 100 000 habitants.21
Ces chiffres sont très variables en fonction de l’ethnie et selon les critères diagnostiques utilisés. En effet, elle est retrouvée de manière plus importante chez les mélanodermes, les hispaniques, les asiatiques et les habitants du Moyen-Orient (Arabie saoudite).2, 22-25
L’âge moyen du diagnostic est de 27 ans en moyenne et plus de 90% des patients sont diagnostiqués entre 10 et 40 ans. 21, 26
De plus, ces chiffres sont probablement sous-estimés en raison de formes frustes ou infra cliniques de kératocône, qui sont généralement non détectées.
Le kératocône touche de manière similaire les hommes et les femmes. Plusieurs facteurs de risque sont identifiés :
- Les antécédents familiaux de kératocône.27
- Un terrain allergique (rosacée et kérato-conjonctivite vernale).28
- Les frottements oculaires.29
- D’autres maladies associées telles que : Marfan, Trisomie 21, amaurose congénitale de Leber, prolapsus de la valve mitrale.30
3.3 Physiopathologie
Aucun mécanisme physiopathologique n’a pu être clairement identifié dans la survenue kératocône, mais de nombreuses théories coexistent. Il s’agit d’une maladie sensible aux facteurs génétiques et environnementaux.31, 32
Certains auteurs comme Rabinowitz évoquent un déséquilibre entre la synthèse et la destruction de collagène dans le stroma des cornées kératocôniques.33
3.3.1 Théorie biomécanique
Des travaux suggèrent que le kératocône pourrait être lié à un glissement des fibres de collagène.34
Une altération de l'arrangement orthogonal des fibres de collagène pourrait contribuer à l'instabilité biomécanique du stroma cornéen.35
3.3.2 Théorie biologique
On sait qu’un facteur déclenchant environnemental pro-inflammatoire (frottement palpébral, conjonctivite chronique, port de lentille, atopie…) stimule la synthèse d’interleukine 1 (IL1) par les cellules épithéliales.29 Une étude a montré la présence d’un nombre plus élevé
d’IL1 au sein des kératocytes du stroma dans les cornées kératocôniques versus celles de patients sains.37 Une sensibilité accrue des kératocytes à cette cytokine entraînerait leur
apoptose, et donc une diminution de la masse stromale, pouvant expliquer la diminution d’épaisseur et la perte de l’architecture du stroma, responsable de la déformation. 38
D’autres hypothèses ont aussi été évoquées par d’autres auteurs, comme un déséquilibre de la balance protéases et leurs inhibiteurs, responsable d’une destruction du collagène, ou encore l’implication de la voie de signalisation de l’oxyde nitrique et du stress oxydant.38-41
Cependant, aucun mécanisme physiopathologique n’a pu être clairement identifié dans le kératocône.
3.4 La cornée kératocônique
3.4.1 Histologie
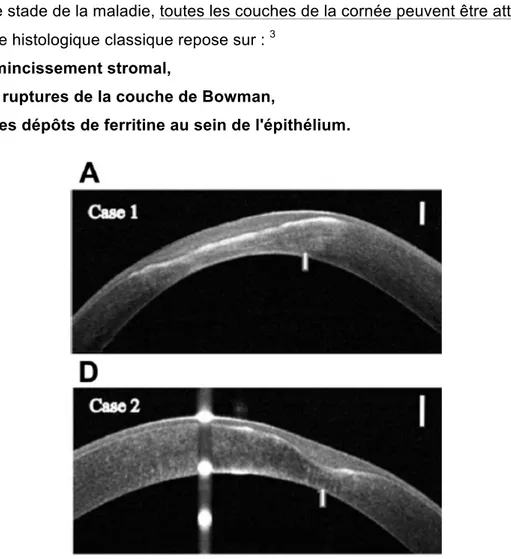
Selon le stade de la maladie, toutes les couches de la cornée peuvent être atteintes. La triade histologique classique repose sur : 3
- l'amincissement stromal,
- les ruptures de la couche de Bowman,
- et les dépôts de ferritine au sein de l'épithélium.
Figure 4 : Coupes en tomographie en cohérence optique montrant une cornée de patient avec un kératocône évolué.3 On retrouve un amincissement épithélio-stromal et des interruptions de la
membrane de Bowman comblées par des cellules hyper-réflectives.
L'épithélium cornéen : est le plus souvent aminci en regard de l'apex du cône avec une diminution du nombre des assises cellulaires. Une dégénérescence précoce des cellules basales peut aboutir à des zones de ruptures de la membrane basale épithéliale. Ces zones de rupture, associées à des interruptions de la couche de Bowman, peuvent être comblées par des cellules épithéliales ou du tissu conjonctival fibreux cicatriciel. Des dépôts de ferritine sont observés dans et entre les cellules épithéliales basales, à la base du cône et correspondent cliniquement à l'anneau de Fleischer.
Au niveau du stroma : il existe une diminution du nombre de lamelles de collagène et une désorganisation spatiale sans modification, en revanche, des fibres de collagène au sein des lamelles. Le nombre de kératocytes apparaît également diminué, notamment dans le stroma antérieur. 42
Les fibres nerveuses apparaissent épaissies et de densité inférieure à ce qui est observé en l'absence de kératocône.
La membrane de Descemet et l'endothélium sont longtemps conservés dans le kératocône. Cependant, à un stade avancé, on peut retrouver des plis ainsi que des zones de rupture de la membrane de Descemet. Un pléomorphisme et un polymégathisme endothélial peuvent alors exister préférentiellement en regard de l'apex et même en l'absence de port de lentilles de contact.
3.5 Clinique
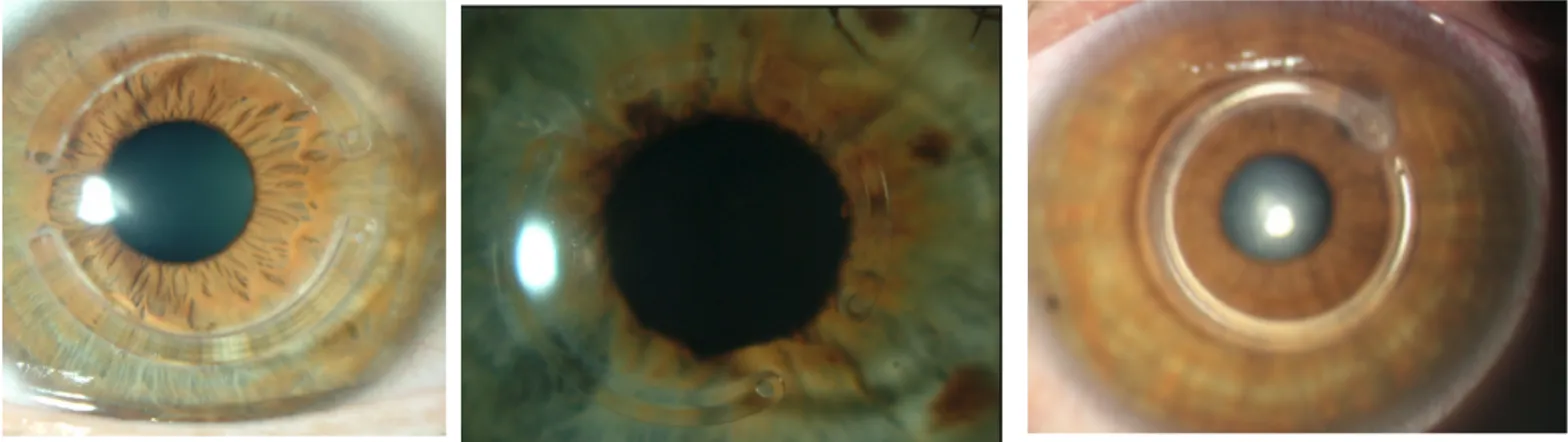
La protrusion cornéenne peut provoquer une angulation de la paupière inférieure lorsque le patient regarde vers le bas : c'est le signe de Munson.
Photographie : Signe de Munson (à gauche) et protrusion cornéenne (au milieu et à droite).
La rétinoscopie consiste à observer le reflet de la lumière projetée sur la rétine au travers d'une pupille parfaitement dilatée.
On remarque dans le kératocône, une distorsion du reflet rouge rétinien pouvant donner naissance à un effet de ciseau. Le reflet lumineux, au lieu d'être distribué de façon régulière, a un centre sombre qui le divise en deux branches.
Photographie : Rétinoscopie montrant une distorsion du reflet rouge rétinien.
Rizzuti a décrit une focalisation des rayons lumineux près du limbe nasal lorsqu'un faisceau lumineux éclaire le côté temporal de l'œil.
Photographie : Signe de Rizzuti.
L'anneau de Fleischer est un anneau partiel ou complet de coloration brune, situé à la base du cône. Il est dû à un dépôt de ferritine, en provenance des larmes, à l'intérieur de l'épithélium cornéen. Davantage visible en lumière bleue et lorsque la pupille est dilatée, il évolue avec l'ectasie cornéenne, tendant à devenir complet.
Photographie : Anneau de Fleischer (en lumière bleue à gauche et en lumière blanche à droite).
Les nerfs cornéens peuvent être anormalement visibles chez ces patients jeunes. Cette visibilité est cependant inconstante et non spécifique.
Photographie : Nerfs cornéens épaissis.
Les stries de Vogt sont des lignes de contraintes, fines, alignées le long du méridien de plus grande courbure. Elles sont profondément situées dans le stroma cornéen postérieur, juste en avant de la membrane de Descemet et disparaissent lorsqu'on exerce une pression externe sur le globe.
Les cicatrices profondes résultent de la cicatrisation des ruptures de la membrane de Descemet.
Photographie : Opacités cornéennes profondes par rupture de la membrane de Descemet.
3.6 Critères diagnostiques du kératocône
Le diagnostic de kératocône repose sur un faisceau d’arguments cliniques et paracliniques.
Rabinowitz et McDonnell ont été les premiers à proposer une méthode numérique de détection systématique du kératocône.43
3 critères permettent de diagnostiquer un kératocône selon Rabinowitz :
- Une asymétrie cornéenne supérieure à 1,5 D, calculée par l'indice I-S, qui est la différence de puissance dioptrique entre les zones supérieures et inférieures de la région paracentrale de la cornée sur un cercle de 3 mm.
- Une puissance cornéenne centrale supérieure à 47,1 D.
Rabinowitz et Mc Donnel ont été les premiers a proposer une forme numérique de détection des keratocônes.44
Figure 6 : Classification vidéo topographique des formes à risques de kératocône d’après Rabinowitz.44Les anomalies les plus retrouvées dans le kératocône sont les formes D, G, H et J.
De nombreux indices ou algorithmes plus ou moins sophistiqués ont été développés pour tenter de discriminer objectivement les topographies de courbures anormales kératocôniques des formes normales. Tous peuvent être pris en défaut.
La topographie d’élévation est devenue l’examen de référence afin de permettre le diagnostic le plus précoce possible de déformation cornéenne en lien avec un kératocône débutant. En plus des critères de Rabinowitz, de multiples indices doivent être recherchés afin d’alerter le praticien sur l’éventualité d’une cornée pathologique :
- Une pachymétrie < 500 µm.
- Une élévation > 40 µm de la face postérieure de la cornée (= indice Rao). - Une élévation de la face antérieure de la cornée.
- Une pachymétrie minimale au niveau de l’élévation antérieure et postérieure de la cornée. - Une perte de l’énantiomorphisme.
- Critères de Tanabe : présence d’au moins 3 couleurs dans les 3 mm centraux sur la carte kératométrique.
Figure 7 : Topographie d’élévation (Orbscan®) montrant un kératocône de l’œil gauche.
Dans cet exemple, on retrouve une élévation de la face antérieure et postérieure de la cornée (cartes supérieures gauche et droite), un amincissement avec une pachymétrie minimale à 233µm, un astigmatisme irrégulier en lien avec un bombement inféro-temporal de la cornée (carte inférieure gauche). La kératométrie maximale est > 47D, et les critères de Tanabe sont présents (carte kératométrique).
3.7 Stades de kératocône
La classification de Krumeich est la classification la plus utilisée pour grader le kératocône.
Elle utilise des critères réfractifs, kératométriques, cliniques et pachymétriques.45
Elle a pour avantage de fournir des repères chiffrés permettant également de surveiller une éventuelle progression.
3.8 Traitements du kératocône
La prise en charge du kératocône repose sur 2 objectifs principaux : 4
- Stabiliser la maladie.
- Apporter la meilleure réhabilitation visuelle possible.
3.8.1 Stabiliser la maladie
Ce rôle est essentiel afin de limiter la dégradation visuelle. En effet, l’évolution de la maladie se caractérise par une augmentation de la protrusion cornéenne entraînant une augmentation de l’astigmatisme irrégulier, une augmentation du pouvoir dioptrique et une diminution de la pachymétrie cornéenne (cf stade de Krumeich).
A un stade très évolué, cet amincissement est à l’origine de ruptures de la membrane de Descemet (appelé hydrops aigu), entraînant une opacification irréversible du stroma cornéen.
A l’heure actuelle, un seul traitement permet de stabiliser l’évolution du kératocône. Il s’agit du cross-linking du collagène.
3.8.1.1 Principe du cross-linking (CXL) du collagène :
En 1997, le Professeur Seiler et son équipe ont mis au point la technique de cross-linking, à Dresden en Allemagne. 46
Son principe est d’instiller de la riboflavine (vitamine B2) sur la cornée puis d’irradier aux ultraviolets A (UV-A) la cornée de patients ayant un kératocône évolutif, afin d’augmenter la résistance biomécanique cornéenne.
Même si le mécanisme d’action n’est pas totalement élucidé, le principe d’action de la riboflavine est de réaliser « un pontage » biochimique photo-induit des fibres de collagène avec formation de ponts intra et inter fibrillaires.7
Figure 9 : Topographie du cross-linking sur la formation « de ponts » entre le collagène stromal.
Cependant, la riboflavine ne peut franchir les jonctions serrées épithéliales, c’est pourquoi le traitement conventionnel (ou épithélium off) nécessite une désépithélialisation pouvant être responsable de complications post opératoires, telles qu’une douleur importante, un haze, une infection, une baisse d’acuité visuelle transitoire. 47
3.8.1.2 Protocoles de cross-linking du collagène 3.8.1.2.1 Procédure conventionnelle14 (épithélium off)
Il s’agit d’une procédure longue d’environ 60 minutes. Elle est réalisée au bloc opératoire sous anesthésie topique. Après désinfection à la Bétadine®, l’épithélium cornéen est enlevé sur 8 à 9 mm de diamètre.
Une 1ère phase consiste en l’imbibition du stroma par la riboflavine en instillant 1 goutte par minutes pendant 30 minutes.
Une 2ème phase consiste en l’irradiation par des ultraviolets A (365 nm) de la zone
désépithélialisée. On utilise pour cela une lampe avec une fluence de 3 mW/cm2 pendant 30
minutes. De la riboflavine peut continuer à être déposée sur la cornée pendant cette phase. En fin d’intervention, une lentille de contact est mise en place pour diminuer les douleurs. Des variantes de ce protocole existent, en diminuant soit le temps d’imbibition, soit le temps d’irradiation aux UV-A (en augmentant la puissance d’irradiation de la lampe).13, 48
3.8.1.2.2 Procédures avec conservation épithéliale (épithélium on)
- Le cross-linking transépithélial (CXL-TE):
Il ne nécessite pas l’abrasion de l’épithélium. Il fait appel à des formulations modifiées de riboflavine associées à des molécules « facilitatrices » appelées Bio-enhancers. Actuellement, le seul produit disponible sur le marché est le Ricrolin TE (Sooft, Montegiogio, FM, Italie) qui associe la riboflavine, l’amino-alcool-tris et l’acide éthylène diamine tétracétique (EDTA).4, 49
- La méthode photo induite (ou iontophorèse) :50
Elle utilise 2 nouveaux dispositifs médicaux : la formulation de riboflavine 0,1% conçue spécialement pour optimiser la pénétration de la riboflavine au travers de l’épithélium cornéen et un applicateur développé pour la délivrance de la riboflavine positionné sur l’œil du patient, et relié à une électrode baignant dans la solution de riboflavine.
3.8.1.3 Indications et contre indications du cross-linking :
La principale indication de cette technique est le kératocône évolutif.
L’évolutivité du kératocône est définie par un faisceau d’arguments cliniques et topographiques.
Il n’existe pas de consensus précis sur la définition de l’évolutivité, mais celle-ci varie au cas par cas, selon chaque patient, et dépend aussi d’un faisceau d’arguments, tels que :
-‐ L’augmentation de la kératométrie maximale (Kmax), de l’astigmatisme ou de l’équivalent sphérique (ES) ≥ 1 dioptrie en 6 mois.14, 51
-‐ La nécessité de réadapter les lentilles de contact ou les lunettes dans les 2 ans.52
-‐ La perte d’au moins 1 ligne d’acuité visuelle dans les 6 mois.52
3.8.1.4 Contre indications du cross-linking :
-‐ Une cornée centrale amincie (< 400 microns), car risque de toxicité endothéliale. -‐ Un kératocône stable, dans ce cas aucun intérêt d’une telle procédure.
-‐ Les patients à risque de complications graves (ex : patient trisomique 21 avec risque d’inobservance post opératoire et risque d’abcès).
3.8.2 Apporter la meilleure réhabilitation visuelle possible.
Afin d’améliorer l’acuité visuelle du patient kératocônique, plusieurs options sont possibles. Elles sont proposées successivement en cas d’échec ou de résultat non satisfaisant.
On retrouve par ordre d’intention :
-‐ La correction optique par verres correcteurs.
-‐ L’adaptation en lentilles : les lentilles rigides perméables aux gaz (LRPG), les hybrides et le piggy-back.
-‐ Les anneaux intra cornéens (AIC).
-‐ Le laser Excimer : la photokeratectomie refractive.
-‐ Les implants intra oculaires : les implants clippés à l’iris et les implants de sulcus. -‐ La greffe de cornée : la kératoplastie lamellaire antérieure profonde (KLAP) et la
kératoplastie perforante (KP).
3.8.2.1 La correction optique par verres correcteurs
Elle est possible dans les formes précoces de kératocône et devient vite insuffisante du fait de l’astigmatisme irrégulier qui ne peut être corrigé par un verre correcteur.
3.8.2.2 La contactologie
Dès que la correction optique par lunettes devient difficile ou non satisfaisante, on se tourne vers l’adaptation en lentilles. C’est la méthode de réhabilitation visuelle la plus utilisée dans le kératocône.
L’adaptation en lentilles rigides perméable aux gaz (LRPG) est obligatoire du fait de l’astigmatisme irrégulier qui pourra être corrigé par le ménisque de larmes formé sous la cornée.
Photographie : Exemple de bonne adaptation en lentille rigide perméable aux gaz par la technique du « triple appui ».
D’autres types de lentilles peuvent exister : 53, 54
-‐ L’adaptation piggy-back, qui consiste en la mise en place d’une lentille souple sous une lentille rigide. Cette technique est utile chez les patients très gênés par l’adaptation en lentille rigide, mais dont la qualité optique est satisfaisante.
Photographie : Exemple de bonne adaptation en lentille piggy back.
-‐ Les lentilles Rose K2 : il s’agit d’une gamme de lentille spécifiquement conçue pour les patients ayant un kératocône.
-‐ Enfin, les verres scléraux ou cornéo-scléraux, sont une option intéressante chez les patients ayant un inconfort sous lentilles à appui cornéen.
3.8.2.3 Les anneaux intra cornéens (AIC) Cf chapitre spécifique 3.10
3.8.2.4 Le laser Excimer : la photokeratectomie refractive
La protrusion cornéenne induit une erreur réfractive sphéro-cylindrique myopique.
Quelques années auparavant, la photoablation était formellement contre-indiquée dans le kératocône en raison de l'amincissement et de l'affaiblissement biomécanique cornéen lié à cette pathologie.
Cependant, l’essor du cross-linking du collagène cornéen a permis de reconsidérer une photokératectomie réfractive (PKR) dans le kératocône sous certaines conditions.
La photoablation n'excède jamais 50 µm de profondeur.51, 55 L'objectif du traitement est de « régulariser » la surface cornéenne.35 Ce traitement peut être personnalisé et guidé par la
topographie. Son but est à la fois réfractif, mais surtout il permet de lisser la surface cornéenne pour permettre une nouvelle adaptation en lentilles.14
3.8.2.5 Les implants intra oculaires
L'implantation intra oculaire s'adresse essentiellement à des kératocônes peu ou moyennement évolués, associés à une forte amétropie ou anisométropie sphérique. Elle est possible uniquement si la réfraction est accessible.
La correction de l’amétropie par un implant intra oculaire intervient sur une cornée non évolutive ou après cross-linking. L'implantation est le plus souvent phaque par des implants clippés à l’iris (Verysize® ou Artisan®) ou dans le sulcus (ICL®), étant donné le jeune âge des patients. Elle peut être pseudophaque en cas de cataracte associée. 15, 56
Elle peut intervenir en même temps ou après une chirurgie d'anneaux intra cornéens.56, 57
Un implant torique peut être utilisé pour corriger un astigmatisme réfractif manifeste, mais ne corrige pas la part irrégulière de l'astigmatisme.
L'indication opératoire ne repose sur aucun consensus et doit être réfléchie au cas par cas. Quelques contre indications existent :
-‐ Une profondeur de chambre antérieure < 2,8 mm. -‐ Une amblyopie.
-‐ Un astigmatisme trop irrégulier ou non accessible à la réfraction. -‐ Une réfraction fluctuante.
3.8.2.6 La greffe de cornée
Le kératocône représente 10 à 30 % des indications opératoires de greffe. C’est la 2ème
cause de greffe de cornée derrière la dystrophie de Fuchs et la 1ère cause chez l’adulte jeune.58
En 1990, Kirkness et al., rapportaient que l’indication la plus fréquente des greffes de cornée, était les difficultés liées à l’adaptation ou à la tolérance des lentilles.59
Cependant, depuis, de nouvelles techniques de prise en charge du kératocône permettent de stabiliser la maladie et d’améliorer l’acuité visuelle. Ainsi, le recours à la greffe est de moins en moins nécessaire.
Les dernières indications de greffes restent : l’opacité stromale profonde obturant l’axe visuel et les kératocônes évolués (grade IV de la classification de Krumeich). Le rôle de la greffe de cornée est double, à la fois optique, mais aussi biomécanique, puisqu’elle restaure l’intégrité cornéenne en épaisseur et en forme.
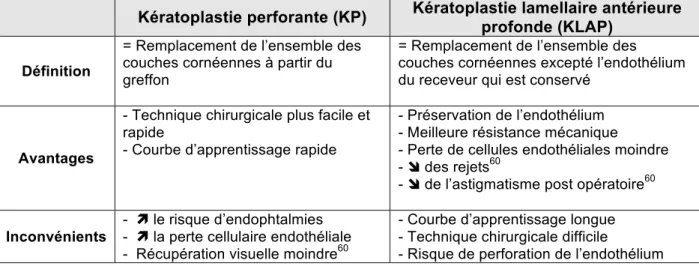
2 types de greffes sont alors possibles : la kératoplastie perforante (KP) et la kératoplastie lamellaire antérieure profonde (KLAP).
Leurs caractéristiques respectives sont résumées dans le tableau ci dessous. (cf Tableau 1)
Kératoplastie perforante (KP) Kératoplastie lamellaire antérieure
profonde (KLAP)
Définition
= Remplacement de l’ensemble des couches cornéennes à partir du greffon
= Remplacement de l’ensemble des couches cornéennes excepté l’endothélium du receveur qui est conservé
Avantages
- Technique chirurgicale plus facile et rapide
- Courbe d’apprentissage rapide
- Préservation de l’endothélium - Meilleure résistance mécanique
- Perte de cellules endothéliales moindre - î des rejets60
- î de l’astigmatisme post opératoire60
Inconvénients
- ì le risque d’endophtalmies - ì la perte cellulaire endothéliale - Récupération visuelle moindre60
- Courbe d’apprentissage longue - Technique chirurgicale difficile
- Risque de perforation de l’endothélium
Tableau 1 : Caractéristiques des différents types de greffe de cornée.
3.9 Stratégie thérapeutique
Légende : LRPG : Lentille rigide perméable aux gaz ; AV : Acuité visuelle ; AIC : Anneau intra
cornéen ; CXL : Cross-linking du collagène ; PKR : Photokératectomie réfractive ; IOL : Implant intra oculaire ; KLAP : Keratoplastie lamellaire antérieure profonde ; KP : Kératoplastie perforante.
3.10 Les anneaux intra cornéens (AIC)
3.10.1 Historique
Depuis des décennies, le kératocône a fait l’objet de nombreux travaux dont l’objectif est de rétablir une bonne fonction visuelle.
Différentes techniques se sont succédées (kératotomies radiaires, kératotomies asymétriques, épi-kératoplasties), mais toutes se sont soldées par des échecs dans un pourcentage importants de patients.45, 61 L’apparition récente d’une nouvelle technique additive par implantation d’anneaux intra cornéens a modifié le pronostic de cette affection.
Dès les années 1950, Barraquer évoque le postulat que l’addition de matériel en périphérie cornéenne entraine son aplatissement central et périphérique.
Son application clinique remonte aux années 90 où ils étaient utilisés pour la correction de la myopie faible.62
L’essor des nouvelles procédures permettant de corriger la myopie ainsi que le manque de prédictibilité et de précision réfractive des AIC, ont entrainé l’abandon de cette technique dans le traitement de la myopie.
En 1997, l’équipe du Pr Joseph Colin, propose pour la 1ère fois l’utilisation des AIC chez
des patients kératocôniques, ayant une cornée centrale transparente et une intolérance aux lentilles de contact. 11, 12
Plus récemment, son indication s’est vue étendue à la prise en charge d’autres pathologies, telles que la dégénérescence marginale pellucide et les ectasies post lasik.63-65
3.10.2 Matériel
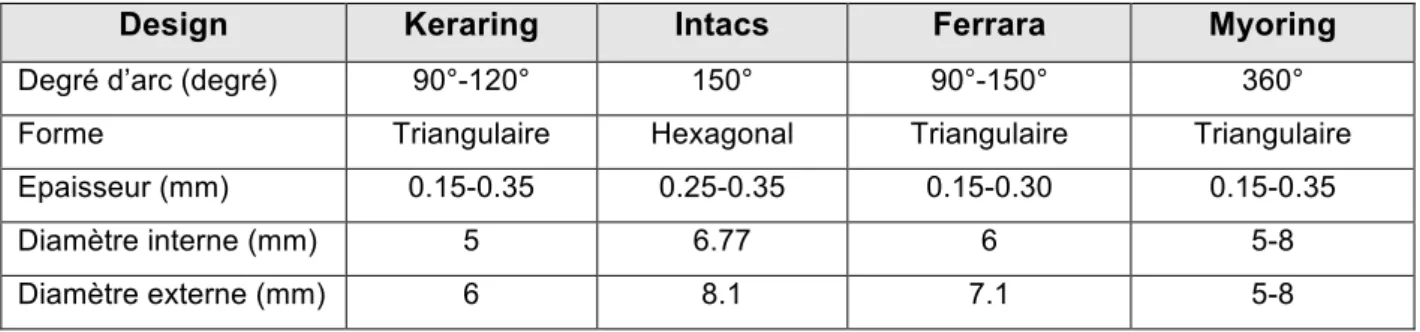
Il s’agit de petits segments de polyméthyl methacrylate (PMMA).66 Plusieurs types d’AIC existent à l’heure actuelle.
Les plus fréquemment utilisés sont les Keraring (Mediphacos, Brazil) et les Intacs (Addition technology inc, Des plaines, IL, USA). Il en existe d’autres moins fréquents comme Ferrara (Ferrara Ophtalmics, Belo horizonte, Brazil) et Myoring (Dioptex, GmbH).
Plusieurs paramètres permettent de caractériser un AIC : -‐ Le degré d’arc ou longueur d’arc.
-‐ La zone optique (=correspond au rayon de courbure). -‐ La forme.
-‐ L’épaisseur.
-‐ Le diamètre interne et externe.
Figure 8 : Exemple d’AIC de longueurs d’arc différentes mais ayant la même zone optique.
Design Keraring Intacs Ferrara Myoring
Degré d’arc (degré) 90°-120° 150° 90°-150° 360° Forme Triangulaire Hexagonal Triangulaire Triangulaire Epaisseur (mm) 0.15-0.35 0.25-0.35 0.15-0.30 0.15-0.35
Diamètre interne (mm) 5 6.77 6 5-8
Diamètre externe (mm) 6 8.1 7.1 5-8