Université d’Aix-Marseille – Faculté de Pharmacie – 27 bd Jean Moulin – CS 30064 - 13385 Marseille cedex 05 - France Tél. : +33 (0)4 91 83 55 00 - Fax : +33 (0)4 91 80 26 12
THESE
PRESENTEE ET PUBLIQUEMENT SOUTENUE DEVANT LA FACULTE DE PHARMACIE DE MARSEILLE
LE 22 JUIN 2018 PAR
ALDEBERT Alexandra
Née le 09 AOUT 1993 à MARSEILLE
EN VUE D’OBTENIR
LE DIPLOME D’ETAT DE DOCTEUR EN PHARMACIE
TITRE :
LE ROLE DU PHARMACIEN D’OFFICINE DANS LA CONCILIATION MEDICAMENTEUSE : ETAT DES LIEUX
DANS LES BOUCHES DU RHONE
JURY :
Président : Pr. S. HONORE Membres : Dr. F. CORREARD
2 AIX-MARSEILLE UNIVERSITE
FACULTE DE PHARMACIE ANNEE UNIVERSITAIRE 2017-2018
LISTE DES ENSEIGNANTS ADMINISTRATION :
Doyen : Mme Françoise DIGNAT-GEORGE
Vice-Doyens : M. Jean-Paul BORG, M. François DEVRED, M. Pascal RATHELOT
Chargés de Mission : Mme Pascale BARBIER, M. David BERGE-LEFRANC, Mme Manon CARRE, Mme Caroline DUCROS, Mme Frédérique GRIMALDI
Conseiller du Doyen : M. Patrice VANELLE
Doyens honoraires : M. Jacques REYNAUD, M. Pierre TIMON-DAVID, M. Patrice VANELLE
Professeurs émérites : M. José SAMPOL, M. Athanassios ILIADIS, M. Jean-Pierre REYNIER, M. Henri Portugal
Professeurs honoraires : M. Guy BALANSARD, M. Yves BARRA, Mme Claudette BRIAND, M. Jacques CATALIN, Mme Andrée CREMIEUX, M. Aimé CREVAT, M. Bernard CRISTAU, M. Gérard DUMENIL, M. Alain DURAND, Mme Danielle GARÇON, M. Maurice JALFRE, M. Joseph JOACHIM, M. Maurice LANZA, M. José MALDONADO, M. Patrick REGLI, M. Jean Claude SARI
Chef des Services Administratifs : Mme Florence GAUREL Chef de Cabinet : Mme Aurélie BELENGUER Responsable de la Scolarité : Mme Nathalie BESNARD
DEPARTEMENT BIO-INGENIERIE PHARMACEUTIQUE Responsable : Professeur Philippe PICCERELLE
3 PROFESSEURS
BIOPHYSIQUE M. Vincent PEYROT
M. Hervé KOVACIC
GENIE GENETIQUE ET BIOINGENIERIE M. Christophe DUBOIS
PHARMACIE GALENIQUE, PHARMACOTECHNIE INDUSTRIELLE,
BIOPHARMACIE ET COSMETIQUE M. Philippe PICCERELLE
MAITRES DE CONFERENCES
BIOPHYSIQUE M. Robert GILLI
Mme Odile RIMET-GASPARINI Mme Pascale BARBIER M. François DEVRED Mme Manon CARRE M. Gilles BREUZARD Mme Alessandra PAGANO
GENIE GENETIQUE ET BIOTECHNOLOGIE M. Eric SEREE-PACHA
Mme Véronique REY-BOURGAREL
PHARMACIE GALENIQUE, PHARMACOTECHNIE INDUSTRIELLE,
BIOPHARMACIE ET COSMETOLOGIE M. Pascal PRINDERRE
M. Emmanuel CAUTURE Mme Véronique ANDRIEU Mme Marie-Pierre SAVELLI
NUTRITION ET DIETETIQUE M. Léopold TCHIAKPE
A.H.U.
THERAPIE CELLULAIRE M. Jérémy MAGALON
ENSEIGNANTS CONTRACTUELS
4 DEPARTEMENT BIOLOGIE PHARMACEUTIQUE
Responsable : Professeur Philippe CHARPIOT
PROFESSEURS
BIOCHIMIE FONDAMENTALE, MOLECULAIRE ET CLINIQUE M. Philippe CHARPIOT
BIOLOGIE CELLULAIRE M. Jean-Paul BORG
HEMATOLOGIE ET IMMUNOLOGIE Mme Françoise DIGNAT-GEORGE
Mme Laurence CAMOIN-JAU Mme Florence SABATIER-MALATERRE
Mme Nathalie BARDIN
MICROBIOLOGIE M. Jean-Marc ROLAIN
M. Philippe COLSON
PARASITOLOGIE ET MYCOLOGIE MEDICALE, HYGIENE ET
ZOOLOGIE Mme Nadine AZAS-KREDER
MAITRES DE CONFERENCES
BIOCHIMIE FONDAMENTALE, MOLECULAIRE ET CLINIQUE Mme Dominique JOURDHEUIL RAHMANI
M. Thierry AUGIER M. Edouard LAMY
Mme Alexandrine BERTAUD Mme Claire CERINI
Mme Edwige TELLIER M. Stéphane POITEVIN
HEMATOLOGIE ET IMMUNOLOGIE Mme Aurélie LEROYER
M. Romaric LACROIX Mme Sylvie COINTE
MICROBIOLOGIE Mme Michèle LAGET
5 Mme Anne DAVIN-REGLI
Mme Véronique ROUX M. Fadi BITTAR
Mme Isabelle PAGNIER Mme Sophie EDOUARD
M. Seydina Mouhamadou DIENE
PARASITOLOGIE ET MYCOLOGIE MEDICALE, HYGIENE ET
ZOOLOGIE Mme Carole DI GIORGIO
M. Aurélien DUMETRE Mme Magali CASANOVA Mme Anita COHEN
BIOLOGIE CELLULAIRE Mme Anne-Catherine LOUHMEAU
A.H.U.
HEMATOLOGIE ET IMMUNOLOGIE M. Maxime LOYENS
DEPARTEMENT CHIMIE PHARMACEUTIQUE Responsable : Professeur Patrice VANELLE
PROFESSEURS
CHIMIE ANALYTIQUE, QUALITOLOGIE ET NUTRITION Mme Catherine BADENS
CHIMIE PHYSIQUE – PREVENTION DES RISQUES ET
NUISANCES TECHNOLOGIQUES M. Philippe GALLICE
CHIMIE MINERALE ET STRUCTURALE –
CHIMIE THERAPEUTIQUE M. Pascal RATHELOT
M. Maxime CROZET
CHIMIE ORGANIQUE PHARMACEUTIQUE M. Patrice VANELLE
M. Thierry TERME PHARMACOGNOSIE, ETHNOPHARMACOLOGIE,
6
HOMEOPATHIE Mme Evelyne OLLIVIER
MAITRES DE CONFERENCES
BOTANIQUE ET CRYPTOGAMIE, BIOLOGIE CELLULAIRE Mme Anne FAVEL
Mme Joëlle MOULIN-TRAFFORT CHIMIE ANALYTIQUE, QUALITOLOGIE ET
NUTRITION Mme Catherine DEFOORT
M. Alain NICOLAY Mme Estelle WOLFF Mme Elise LOMBARD Mme Camille DESGROUAS CHIMIE PHYSIQUE – PREVENTION DES RISQUES ET
NUISANCES TECHNOLOGIQUES M. David BERGE-LEFRANC
M. Pierre REBOUILLON
CHIMIE THERAPEUTIQUE Mme Sandrine FRANCO-ALIBERT
Mme Caroline DUCROS M. Marc MONTANA Mme Manon ROCHE CHIMIE ORGANIQUE PHARMACEUTIQUE HYDROLOGIE M. Armand GELLIS
M. Christophe CURTI Mme Julie BROGGI M. Nicolas PRIMAS M. Cédric SPITZ M. Sébastien REDON PHARMACOGNOSIE, ETHNOPHARMACOLOGIE,
HOMEOPATHIE M. Riad ELIAS
Mme Valérie MAHIOU-LEDDET Mme Sok Siya BUN
7 MAITRES DE CONFERENCE ASSOCIES A TEMPS PARTIEL (M.A.S.T.)
CHIMIE ANALYTIQUE, QUALITOLOGIE ET NUTRITION Mme Anne-Marie PENET-LOREC CHIMIE PHYSIQUE – PREVENTION DES RISQUES ET
NUISANCES TECHNOLOGIQUES M. Cyril PUJOL
DROIT ET ECONOMIE DE LA PHARMACIE M. Marc LAMBERT
GESTION PHARMACEUTIQUE, PHARMACOECONOMIE ET ETHIQUE PHARMACEUTIQUE OFFICINALE, DROIT ET COMMUNICATION PHARMACEUTIQUES A L’OFFICINE
ET GESTION DE LA PHARMAFAC Mme Félicia FERRERA
A.H.U.
CHIMIE ANALYTIQUE, QUALITOLOGIE ET NUTRITION M. Mathieu CERINO
ATER
CHIMIE ANALYTIQUE M. Charles DESMARCHELIER
CHIMIE THERAPEUTIQUE Mme Fanny MATHIAS
DEPARTEMENT MEDICAMENT ET SECURITE SANITAIRE Responsable : Professeur Benjamin GUILLET
PROFESSEURS
PHARMACIE CLINIQUE Mme Diane BRAGUER
M. Stéphane HONORÉ
PHARMACODYNAMIE M. Benjamin GUILLET
TOXICOLOGIE GENERALE M. Bruno LACARELLE
8 MAITRES DE CONFERENCES
PHARMACODYNAMIE M. Guillaume HACHE
Mme Ahlem BOUHLEL M. Philippe GARRIGUE
PHYSIOLOGIE Mme Sylviane LORTET
Mme Emmanuelle MANOS-SAMPOL
TOXICOCINETIQUE ET PHARMACOCINETIQUE M. Joseph CICCOLINI
Mme Raphaëlle FANCIULLINO Mme Florence GATTACECCA TOXICOLOGIE GENERALE ET PHARMACIE CLINIQUE M. Pierre-Henri VILLARD
Mme Caroline SOLAS-CHESNEAU Mme Marie-Anne ESTEVE
A.H.U.
PHARMACIE CLINIQUE M. Florian CORREARD
PHARMACOCINETIQUE Mme Nadège NEANT
CHARGES D’ENSEIGNEMENT A LA FACULTE
Mme Valérie AMIRAT-COMBRALIER, Pharmacien-Praticien hospitalier M. Pierre BERTAULT-PERES, Pharmacien-Praticien hospitalier
Mme Marie-Hélène BERTOCCHIO, Pharmacien-Praticien hospitalier Mme Martine BUES-CHARBIT, Pharmacien-Praticien hospitalier M. Nicolas COSTE, Pharmacien-Praticien hospitalier
Mme Sophie GENSOLLEN, Pharmacien-Praticien hospitalier M. Sylvain GONNET, Pharmacien titulaire
Mme Florence LEANDRO, Pharmacien adjoint M. Stéphane PICHON, Pharmacien titulaire
M. Patrick REGGIO, Pharmacien conseil, DRSM de l’Assurance Maladie Mme Clémence TABELE, Pharmacien-Praticien attaché
9 M. Badr Eddine TEHHANI, Pharmacien – Praticien hospitalier
10
REMERCIEMENTS
A Monsieur Florian CORREARD
Pour m’avoir accueilli dans son service de pharmacie clinique durant mon stage hospitalo-universitaire de M2, et sans qui je n’aurais jamais réalisé cette thèse.
Je te remercie pour m’avoir accompagné tout au long de ce travail, pour ton implication, ton temps consacré ainsi que tes conseils et encouragements.
A mon président du jury, Monsieur Stéphane HONORE
Pour l’honneur que vous me faites de présider cette thèse, veuillez recevoir mes remerciements les plus sincères.
A Madame Magali ASSAF,
Je vous remercie pour votre présence dans mon jury, ainsi que Madame Laurence ROUX pour votre accueil au sein de l’officine, veuillez recevoir mes remerciements.
A l’équipe de la pharmacie ASSAF-ROUX,
Merci à toute l’équipe, je vous remercie pour les belles années passées avec vous.
A tous mes amis,
Ceux avec qui j’ai partagé ces années de fac, ma binôme Coralie, Nicolas, Cyril, Sarah,
Marine, Marion, Anne, Umberto, merci pour ces souvenirs durant ces études.
Et les autres, merci d’avoir toujours été là et pour m’avoir toujours soutenu tout au long de ce parcours.
11 A ma famille,
Mes frères, grands-parents, oncles-tantes, cousins-cousines,
Je vous remercie d’avoir fait de moi ce que je suis aujourd’hui, bien plus qu’une famille, je vous aime et vous remercie pour m’avoir si bien entouré toutes ces années.
A mes parents, beaux-parents,
Maman, Papa,
Merci pour m’avoir permis de réaliser ces études dans les meilleures conditions possibles, Merci pour votre soutien et ces encouragements, merci d’être toujours là dans les bons et les mauvais moments. Je suis fière de vous avoir comme parents, je ne pouvais pas rêver mieux. Je vous aime et vous remercie pour tout ce que vous faites.
Aux Pharmaciens ayant répondu positivement au questionnaire, veuillez recevoir mes remerciements
12
« L’Université n’entend donner aucune approbation, ni improbation aux
opinions émises dans les thèses. Ces opinions doivent être considérées
comme propres à leurs auteurs. »
13 Sommaire
Sommaire ... 13
Liste des annexes
... 15
Liste des illustrations
... 16
➢ Liste des figures
... 16
➢ Liste des tableaux
... 18
Liste des abréviations
... 19
INTRODUCTION
... 20
I. La conciliation médicamenteuse ... 22
1. Les objectifs
... 22
2. Les erreurs médicamenteuses
... 23
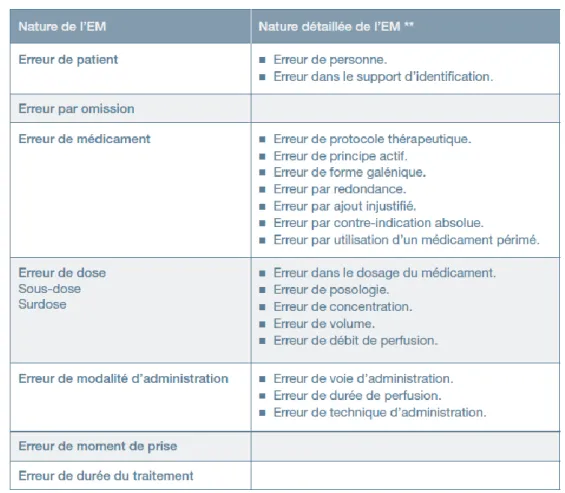
a. Les différents types d’erreurs ... 24
b. Classification des erreurs médicamenteuses par gravité ... 25
3. La conciliation d’entrée
... 25
4. La conciliation de sortie
... 26
II. Le projet High 5S ... 26
1. Modalités de l’expérimentation Med’Rec
... 28
a. Les acteurs du projet ... 28
b. Les établissements de santé participants ... 28
c. Définition SOP Med’Rec ... 29
d. Déroulement du SOP Med’Rec ... 30
2. Résultats de l’expérimentation et les enseignements
... 33
3. Etude complémentaire : Med’Rec kappa
... 34
14
III. De la conciliation médicamenteuse au bilan de médication : Place du
pharmacien d’officine ... 37
1. Qui ? Quand ? Comment ?
... 38
a. Qui ? ... 38
b. Quand ? ... 39
c. Comment réaliser un bilan de médication ? ... 39
2. Quelle rémunération ?
... 43
IV. Enquête dans les Bouches-du-Rhône ... 44
1. Résultats de l’enquête
... 44
a. Total des participants ... 44
b. La conciliation médicamenteuse ... 45 c. Rôle du pharmacien ... 47 d. Bilan de médication ... 50 e. Formation ... 53
CONCLUSION ... 55
Bibliographie... 57
ANNEXES... 61
15
Liste des annexes
Annexe 1. Questionnaire de MORISKY Annexe 2. Questionnaire de GIRERD
Annexe 3. Aide à la réalisation du bilan de médication Annexe 4. Enquête dans les Bouches-du-Rhône
16
Liste des illustrations
➢ Liste des figures
Figure 1. la règle des 5B
Figure 2. La conciliation des traitements médicamenteux proactive Figure 3. La conciliation des traitements médicamenteux rétroactive Figure 4. Accompagnement des établissements de santé Med’Rec Figure 5. Caractérisation des divergences
Figure 6. Les différentes phases du SOP Med’Rec Figure 7. Nature / Représentation des EM interceptées. Figure 8. Personnes éligibles aux BM
Figure 9. différentes étapes d’un BM (1)
Figure 10. Représentation graphique des participants
Figure 11. Pourcentage de connaissance de la conciliation médicamenteuse Figure 12. Mots clés définissant la conciliation médicamenteuse
Figure 13. Pourcentage des réponses des personnes ayant une idée du rôle du PO dans la conciliation médicamenteuse
Figure 14. Idées du rôle du PO dans la conciliation médicamenteuse
Figure 15. Sondage des PO sur un contact par l’hôpital pour information dans le cadre conciliation médicamenteuse
Figure 16. Idées du BM
Figure 17. Sondage rémunération BM
17 Figure 19. Différences entre conciliation médicamenteuse et BM
Figure 20. Sondage formation aux BM Figure 21. Choix du mode de formation
18
➢ Liste des tableaux
Tableau 1. La caractérisation de l’erreur médicamenteuse par sa nature Tableau 2. La caractérisation de l’erreur médicamenteuse par sa gravité
Tableau 3. Les neuf établissements de santé français de l'expérimentation Med'Rec
Tableau 4. Synthèse des données Med’Rec Erreurs médicamenteuses (EM) et Divergences non documentées intentionnelles (DNDI) recueillies par 8 établissements
Tableau 5. Caractérisation selon la nature des 145 erreurs médicamenteuses interceptées par la conciliation
Tableau 6. Notions de conciliation médicamenteuse Tableau 7. Comparaison réponses obtenues / attendues
19
Liste des abréviations
EM : Erreur Médicamenteuse
EHPAD : Etablissement d’Hospitalisation pour Personnes Agées Dépendantes BMO : Bilan Médicamenteux Optimisé
ENEIS : Enquête Nationale sur les Evénements Indésirables graves associés aux Soins EIG : Evénement Indésirable Grave
ANSM : Agence Nationale de Sécurité du Médicament et du produit de santé HAD : Hospitalisation A Domicile
OMEDIT : Observatoire du Médicament, des Dispositifs médicaux et des Innovations Thérapeutiques
BMO : Bilan Médicamenteux Optimisé ES : Etablissement de Santé
CTM : Conciliation des traitements Médicamenteux ALD : Affection de Longue Durée
BM : Bilan de Médication DP : Dossier Pharmaceutique PO : Pharmacien d’Officine PH : Pharmacien Hospitalier
SFPC : Société Française de Pharmacie Clinique DPC : Développement Professionnel Continu
20
INTRODUCTION
La prévalence des maladies chroniques augmente du fait de l’allongement de l’espérance de vie. La présence d’au moins 2 maladies chroniques est fréquente au-delà de 75 ans.
Les personnes âgées sont ainsi polypathologiques et de ce fait polymédiquées, s’ajoute à cela la multiplicité des prescripteurs qui constitue un risque majeur d’erreurs chez la personne âgée.(2) (3) (4)
D’après une étude réalisée en 2016, nous observons que passé 65 ans, 57% des femmes sont polymédiquées contre 43% des hommes. Nous constatons également que chaque patient possède en moyenne 2,6 prescripteurs, et pour 84% des patients le médecin traitant n’est pas l’unique prescripteur. (5)
*L’étude a été commandée à Open Health, une société spécialisée dans la collecte et l’analyse de données de santé. Elle a été menée du 01/09/2016 au 30/11/2016, auprès de 154.304 personnes, âgées de 65 et plus, qui faisaient l’objet d’une dispensation comprenant au moins sept médicaments différents. Les dispensations étaient effectuées dans 2.670 officines établies en milieux urbains et ruraux (5)
Lors de l’hospitalisation d’un patient, il n’est pas évident de connaitre l’intégralité de son traitement, ce qui pose problème pour les équipes médicales, et qui d’autant plus peut être source d’erreurs médicamenteuses (EM). (6)
Ces erreurs médicamenteuses non détectées à l’admission à l’hôpital seront poursuivies probablement jusqu’à la sortie du patient, pouvant engendrer des réhospitalisations et pouvant aller jusqu’au décès du patient. (7)
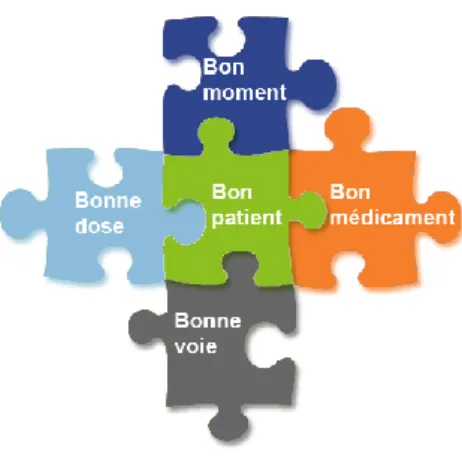
Il est donc nécessaire de suivre la règle des 5B pour réduire à minima le risque d’erreurs médicamenteuses et garantir une utilisation sécurisée du médicament. Pour cela il faut utiliser
femmes 57% hommes
43%
polymédication sujets > 65 ans *
21 le bon médicament (8) , à la bonne dose (9), avec la bonne voie d’administration (10), au bon patient (11) et au bon moment (12).
Figure 1. la règle des 5B (13)
« Le Collège de la Haute Autorité de Santé en a donné une définition en mars 2015 consécutivement à l’expérimentation Med’Rec.
« La conciliation des traitements médicamenteux est un processus formalisé qui prend en
compte, lors d’une nouvelle prescription, tous les médicaments pris et à prendre par le patient. Elle associe le patient et repose sur le partage d’informations et sur une coordination pluriprofessionnelle.
Elle prévient ou corrige les erreurs médicamenteuses en favorisant la transmission d'informations complètes et exactes sur les médicaments du patient, entre professionnels de santé aux points de transition que sont l’admission, la sortie et les transferts. » (14)
22
I.
La conciliation médicamenteuse
La conciliation médicamenteuse consiste à recueillir les informations nécessaires sur les traitements pris par le patient afin d’optimiser au mieux sa prise en charge hospitalière. (15) Ce recueil des informations (16) peut être effectué par tout professionnel de santé : médecin ou pharmacien (praticien, interne ou externe), sage-femme, chirurgien-dentiste, infirmier, préparateur en pharmacie. (17) (18)
La consultation d’une seule source est trop restreinte et ne permet pas de récupérer l’ensemble des données. Il faut pour cela consulter au minimum 3 sources d’informations concordantes sinon il faudra en avoir 5 pour permettre d’avoir l’exhaustivité des traitements. Plus de 14 sources sont consultables à savoir : le patient, les proches, le pharmacien d’officine, le médecin traitant, le dossier médical partagé, la lettre de liaison à l’entrée, le dossier pharmaceutique (Initialement accessible en officine après consentement du patient, peu à peu disponible en hôpital), les médicaments et ordonnances apportés par le patient, lettre du médecin spécialiste, fiche de liaison avec le service de soins à domicile, dossier patient d’une hospitalisation précédente, pharmacien hospitalier, fiche de liaison de l’Etablissement d’Hospitalisation pour Personnes Agées Dépendantes (EHPAD).(14) (19)
1. Les objectifs
La conciliation des traitements médicamenteux a pour but de réduire les erreurs médicamenteuses, de diminuer les hospitalisations, ainsi que la continuité médicamenteuse en poursuivant la conciliation des traitements en ville.(14)
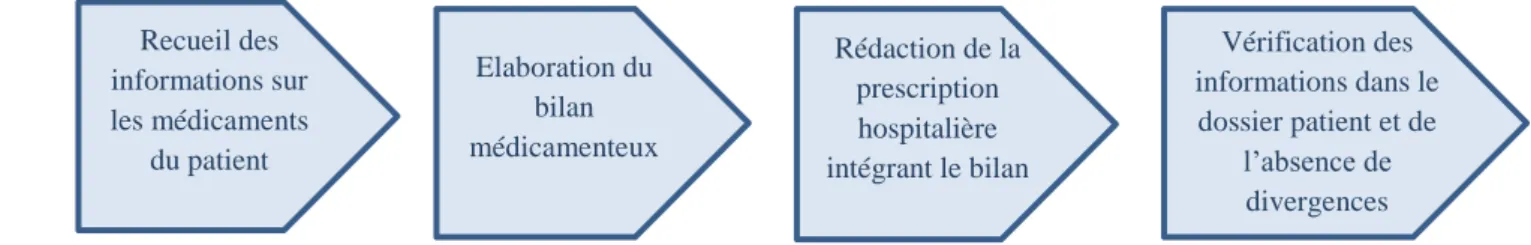
La conciliation peut être proactive : quand le bilan médicamenteux optimisé (BMO) est effectué avant rédaction d’une ordonnance, le prescripteur prend alors en compte ce BMO ceci permet de prévenir la survenu d’erreur médicamenteuse. (20)
Figure 2. La conciliation des traitements médicamenteux proactive(14)
Recueil des informations sur les médicaments du patient Elaboration du bilan médicamenteux Rédaction de la prescription hospitalière intégrant le bilan Vérification des informations dans le dossier patient et de l’absence de divergences
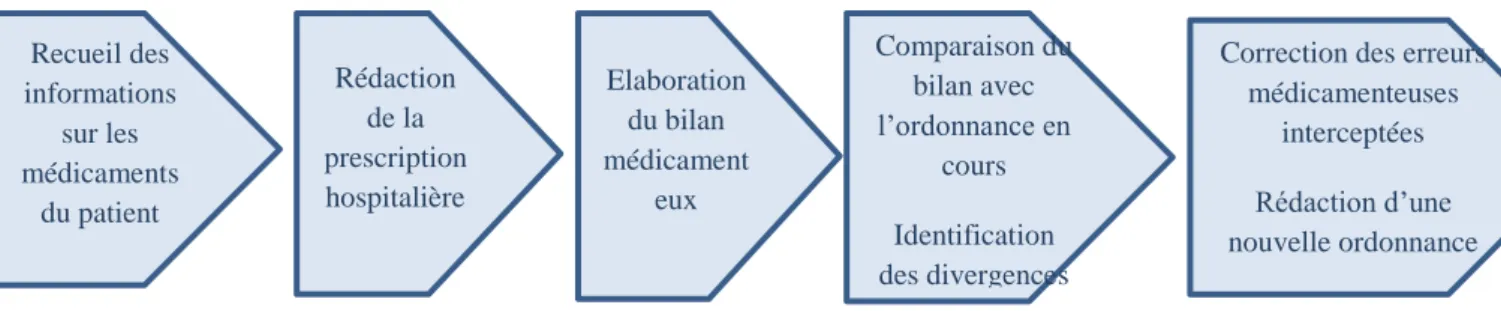
23 La conciliation peut être rétroactive : quand le BMO est effectué après la rédaction d’une ordonnance, dans ce cas la conciliation permet d’intercepter ou corriger des divergences entre le bilan et l’ordonnance en cours. (17)
Figure 3. La conciliation des traitements médicamenteux rétroactive(14)
2. Les erreurs médicamenteuses
La prise de médicament n’est jamais sans risque et sans effet sur l’être humain. Il faut ainsi être vigilant afin d’éviter la survenue d’effets indésirables. (21)
Une erreur médicamenteuse se définit comme suit : « Erreur non intentionnelle d’un professionnel de santé, d’un malade ou d’un tiers, selon le cas, survenue au cours du processus de soin impliquant un médicament ou un produit de santé mentionné à l’article R. 5121-150, notamment lors de la prescription, de la dispensation ou de l’administration »(17).
« L’Enquête Nationale sur les Evénements Indésirables Graves (EIG) liés aux Soins (ENEIS) réalisée en 2009 fait apparaitre que :
– Les EIG liés aux médicaments représentent 32,9% du total des EIG liés aux soins, – parmi les EIG liés aux médicaments, 51,2% sont considérées comme évitables et 54,5%
ont motivé une hospitalisation.(22) »
L’EIG est défini par l’Agence National de Sécurité du Médicament (ANSM) comme : « un effet indésirable entraînant une incapacité fonctionnelle temporaire ou permanente, un handicap, une hospitalisation, des anomalies congénitales, un risque vital immédiat ou un décès »(23)
Recueil des informations sur les médicaments du patient Rédaction de la prescription hospitalière Elaboration du bilan médicament eux Comparaison du bilan avec l’ordonnance en cours Identification des divergences
Correction des erreurs médicamenteuses
interceptées Rédaction d’une nouvelle ordonnance
24 Il faut distinguer les effets indésirables provoqués par les médicaments, appelé iatrogénie, qui peut être évité, des erreurs médicamenteuses, commises par un être humain (professionnel de santé, malade, ou un tiers). (24)
a. Les différents types d’erreurs
– De prescription : due au médecin prescripteur, liée aux logiciels informatiques (erreur de tape) ; confusion lors de la prescription.
– De délivrance : mettant en cause le pharmacien ; mauvais conseil (inadapté ou inapproprié), confusion lors de la lecture de l’ordonnance (nom, dosage, posologie) ; confusion de boite dans les rangements ; erreur de substitution.
– De préparation : mauvaise reconstitution ou préparation des seringues
– D’administration : mauvaise sélection au moment de l’administration ; erreur de lecture ; mauvais dispositif d’administration ; mauvais patient ; mauvaise manipulation. – De suivi thérapeutique : manque de temps.(25).
25 b. Classification des erreurs médicamenteuses par gravité
Les EM peuvent être classées selon 5 groupes en fonction de leurs différents niveaux de gravité : mineure, significative, majeure, critique et catastrophique. (26)
Niveau de gravité Définition du niveau de gravité
Mineure EM sans conséquence pour le patient.
Significative EM avec surveillance indispensable pour le patient mais sans conséquence clinique pour lui.
Majeure EM avec conséquences cliniques temporaires pour le patient : à l’origine d’une atteinte physique ou psychologique qui nécessite un traitement ou une intervention ou un transfert vers un (autre) établissement, induction ou allongement du séjour hospitalier.
Critique EM avec conséquences cliniques permanentes pour le patient : à l’origine d’une atteinte physique ou psychologique permanente irréversibles
Catastrophique EM avec mise en jeu du pronostic vital ou décès du patient
Tableau 2. La caractérisation de l’erreur médicamenteuse par sa gravité. (14)
3. La conciliation d’entrée
La conciliation médicamenteuse d’entrée, se fait à l’admission du patient dans un centre hospitalier. Le but est de récupérer le maximum d’informations sur les traitements pris par le patient, parfois prescrits mais non pris, mais également l’automédication. Le professionnel de santé doit alors consulter à minima 3 sources de données pour constituer la liste des traitements du patient et les enregistrer sur un support standardisé. Il faut par la suite recouper et analyser les informations afin de les résumer sous forme de bilan médicamenteux.
La validation du bilan médicamenteux est généralement effectuée par le pharmacien, expert en produit de santé, qui engage sa responsabilité, mais tout prescripteur peut valider un bilan médicamenteux. (27)
26
4. La conciliation de sortie
La conciliation médicamenteuse de sortie, se fait à la sortie du patient de l’établissement ou il était hospitalisé. Sa sortie peut être un retour à domicile, une hospitalisation à domicile (HAD). Il s’agit de regrouper les traitements du patient, avant, pendant et après l’hospitalisation afin de formaliser un bilan médicamenteux. Le médecin prescripteur rédige la prescription de sortie et recherche les divergences intentionnelles ou non par rapport au bilan médicamenteux.
Le patient sort alors avec la prescription de sortie et une fiche de conciliation de sortie (28); s’effectue alors à ce moment-là un transfert d’information vers le pharmacien d’officine et/ ou de l’HAD et/ou l’EHPAD et/ou une autre PUI. (29)
II.
Le projet High 5S
« L’initiative des High 5s est une démarche internationale lancée en 2006 par l’Alliance mondiale pour la sécurité du patient de l’Organisation mondiale de la santé (OMS). L’initiative des High 5s s’est construite sur la base d’un partenariat entre le Commonwealth Fund, l’OMS, la Joint Commission International, et les pays fondateurs que sont l’Allemagne, l’Australie, le Canada, les États-Unis, la Nouvelle-Zélande, les Pays-Bas et le Royaume-Uni. La France s’est jointe à cette démarche en 2009. (30)
Le nom de High 5s découle de la volonté de réduire de manière significative, soutenue et mesurable, cinq problèmes de sécurité pour le patient, identifiés comme prioritaires par l’OMS.
(31)
Il s’agit des thèmes suivants :
– La précision de la prescription des médicaments lors des transitions dans le parcours
de soins ;
– La prévention des erreurs de site en chirurgie ;
– L’utilisation des médicaments concentrés injectables ; – Les défaillances dans les transmissions infirmières ; – Les infections associées aux soins.
27 High 5s vise à :
– Tester dans sa faisabilité et son efficacité une approche de solutions standardisées en
réponse à des problèmes fréquents et potentiellement graves de sécurité des soins ;
– Démontrer l’efficacité de cette standardisation.
En effet, la standardisation des processus de soins appliquée au sein d’établissements de santé dans différents systèmes de santé et différents contextes culturels apparaît comme un des éléments clés du projet.
Sont attendues :
– La réduction de la variabilité des pratiques ;
– La réduction des erreurs (erreurs médicamenteuses, erreurs de site ou de patients en
chirurgie) ;
– L’amélioration de la sécurité des patients » (14)
Un des axes prioritaires retenu par la France ainsi que l’Allemagne, l’Australie, les Etats-Unis et Pays-Bas est la précision de la prescription des médicaments aux points de transition du parcours de soin du patient.(32)
Le projet a été mené sur une période de 5 ans et est dénommé Médication Reconciliation. Pour cela il a été demandé à des établissements volontaires de mettre en œuvre et évaluer le protocole opérationnel standardisé intitulé Standard Operating Protocol Medication Reconciliation ou SOP Med’Rec. (15)
« La HAS a coordonné ce projet pour la France. Elle s’est appuyée sur deux structures régionales, l’OMEDIT Aquitaine (2012-2015) et, antérieurement, EVALOR en Lorraine (2009-2011). » (15) (33)
28
1. Modalités de l’expérimentation Med’Rec
a. Les acteurs du projet
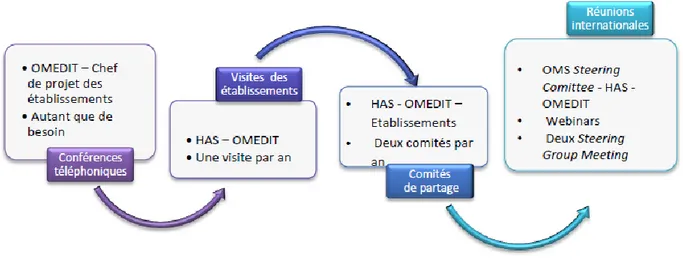
L’accompagnement des établissements de santé participant à l’expérimentation Med’Rec a été initié par l’organisme régional d’amélioration des pratiques EVALOR en Lorraine. L’OMEDIT (Observatoire du Médicament, des Dispositifs médicaux et des Innovations Thérapeutiques) Aquitaine l’a ainsi poursuivi jusqu’à la fin.
L’accompagnement repose sur un suivi des établissements de santé par échanges téléphoniques, comités de partage d’expériences et des visites sur sites.
Figure 4. Accompagnement des établissements de santé Med’Rec(15)
b. Les établissements de santé participants
29 Tableau 3. Les neuf établissements de santé français de l'expérimentation Med'Rec (15)
A noter :
- La clinique de la Croix-Blanche de Moutier-Rozeille a quitté le projet en 2013, suite à
sa fusion avec le CH d’Aubusson
- Le CHU de Bordeaux n’a intégré le projet Med’Rec qu’en 2013.
c. Définition SOP Med’Rec
« Un SOP est une pratique organisationnelle standardisée développée sur la base de travaux de recherche et sur l’expertise de spécialistes internationaux. Il s’agit d’un ensemble d’instructions concrètes permettant la mise en œuvre par les professionnels d’un processus défini d’une prise en charge spécifique pour un patient de façon régulière et mesurable. »(15)
Le but est donc la prévention et l’interception des erreurs médicamenteuses pouvant survenir au point de transition.
Les patients éligibles à l’expérimentation sont ceux âgés d’au moins 65 ans admis par les urgences puis hospitalisés en court séjour.
L’objectif est de prévenir ou corriger les erreurs médicamenteuses, en récoltant la liste exhaustive et complète de tous les médicaments pris ou à prendre par le patient avant son hospitalisation.
30 Cette liste constitue ce que l’on appelle le Bilan Médicamenteux Optimisé (BMO).
d. Déroulement du SOP Med’Rec
Il y a tout d’abord une recherche active d’informations sur les médicaments du patient dans le but de réaliser une synthèse des données qui constituera le BMO.
Les médicaments du BMO comprennent : la dénomination commune, le dosage, forme galénique, voie d’administration, posologie et durée.
L’analyse et la validation du BMO sont réalisées par le pharmacien.
Ainsi lors de la conciliation, il est vérifié par comparaison que les médicaments du BMO sont reconduits par le prescripteur sur l’ordonnance.
Suite à cela, il peut apparaitre des divergences non documentées :
- « Les divergences non documentées intentionnelles (DNDI) : la modification de
l’ordonnance réalisée par le prescripteur est alors volontaire mais non documentée dans le dossier « patient » et peut ainsi être source d’erreur médicamenteuse.
- Les divergences non documentées non intentionnelles (DNDNI) : la modification a été
réalisée involontairement et doit faire l’objet d’une correction. Les établissements participant au projet se sont accordés pour remplacer le terme de « divergence non intentionnelle » par celui d’« erreur médicamenteuse ». »(15)
31 Figure 5. Caractérisation des divergences
32 Enfin s’en suit la prévention et correction des divergences non documentées au cours de l’entretien collaboratif médico-pharmaceutique. (34)
Figure 6. Les différentes phases du SOP Med’Rec(15)
PHASE PREOPERATOIRE Juillet 2009-juin 2010
- Retour d’expérience national et international
- Evaluation par les structures nationales pilotes, et leur transmission au Centre
Collaborateur OMS pour analyse - Travaux additionnels
- Rapport d’expérimentation intermédiaire
- Rapport d’expérimentation - Diffusion nationale et internationale - Fin du projet en France
- Période test par les établissements « test à blanc »
- Lancement du SOP Med’Rec - Recueil des données d’évaluation
(indicateurs MR1, MR2, MR3 et MR4) PHASE DE DEPLOIEMENT Janvier 2012- septembre 2014 PHASE DE CLOTURE Juillet 2015 - Cadrage du projet en France - Test de faisabilité au CH de Lunéville
- Appel à candidature et sélection des établissements PHASE D’IMPLANTATION Juin 2010- décembre 2011 Ech an g es In tern ati o n au x : w eb in ars, S tee rin g G ro u p M ee ti n g A c co m p ag n e m en t OME DIT A q u it ain e A c co m p ag n e m en t E V A L OR
33
2. Résultats de l’expérimentation et les enseignements
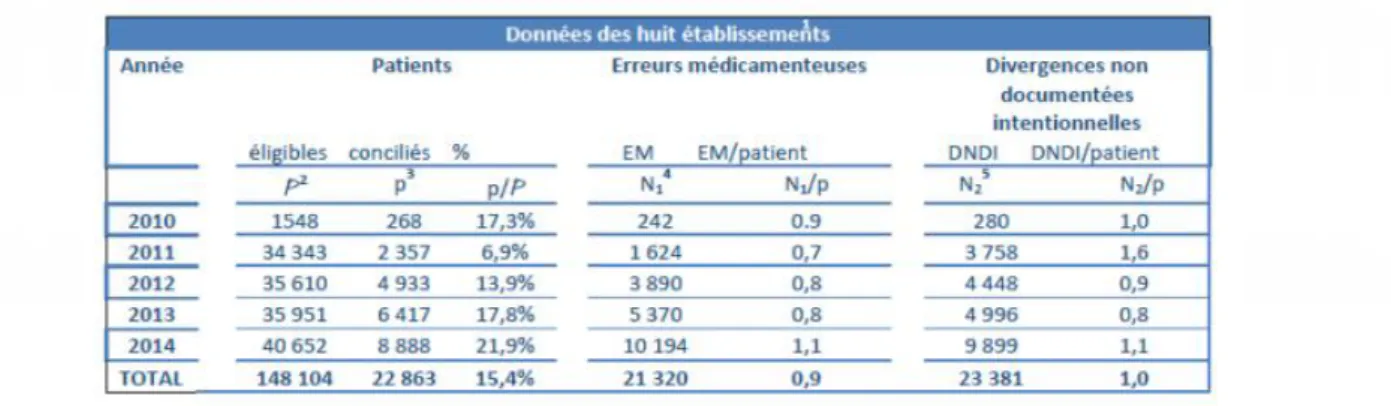
Tableau 4. Synthèse des données Med’Rec Erreurs médicamenteuses (EM) et Divergences non documentées intentionnelles (DNDI) recueillies par 8 établissements(35)
« 8 établissements de santé ont dissocié l’erreur médicamenteuse des divergences non documentées intentionnelles (DNDI), ce qui donne les résultats suivants :
Sur 22 863 patients conciliés :
- 21 320 erreurs médicamenteuses avérées ont été interceptées et corrigées par la
conciliation
- 23 381 divergences non documentées intentionnelles ont été détectées et renseignées
dans le dossier « patient ».
En moyenne un patient a présenté lors de la conciliation à son admission dans un établissement de santé Med’Rec une erreur médicamenteuse et un changement de traitement non documenté. » (15)
Sur la durée de l’expérimentation (2010-2014), sans dissociation EM et DNDI, les résultats sont les suivants pour les 9 établissements participants :
34 « 46 188 situations à risque ont été gérées grâce à la conciliation des traitements médicamenteux chez 27 447 patients conciliés à leur admission en établissement de santé.
En moyenne, un patient a présenté lors de la conciliation à son admission dans un établissement de santé Med’Rec 1,7 divergences non documentées entre son traitement avant l’admission et la prescription hospitalière.
La conciliation des traitements médicamenteux apparaît comme un moyen de prévention et d’interception des erreurs médicamenteuses. »(15)
3. Etude complémentaire : Med’Rec kappa
Cette étude a pour but d’apporter une aide aux établissements de santé (ES) pour initier la Conciliation des traitements Médicamenteux (CTM) en ciblant le parcours de soin du patient ville-hôpital ainsi que sa prise en charge médicamenteuse.
Il y a 3 objectifs principaux que sont :
- La mise à disposition d’un outil permettant d’évaluer les EM interceptées par la CTM (outil de cotation)
- La mise à disposition d’un outil permettant d’identifier les personnes « fragiles » hospitalisées
- Permettre à l’établissement de santé d’argumenter de l’intérêt de la CTM d’un point de vue médico-économique par recours à une éventuelle diminution de ré hospitalisation et couts associés.
Pour réaliser cette étude, inclusion des établissements de santé engagés dans Med’Rec et volontaires. Les patients inclus sont toujours des patients âgés de 65 ans ou plus après passage aux urgences et hospitalisés dans un service de soin.
a. Résultats de l’étude
35
Nature de l’erreur médicamenteuse % erreurs médicamenteuses (EM)
Erreur par omission 73% (106EM/145)
Erreur de patient NC*
Erreur de médicaments 7% (10EM/145)
Erreur de dose 14% (21EM/145)
Erreur de modalité d’administration 0% (0EM/145)
Erreur de moment de prise 6% (8EM/145)
Erreur de durée NC*
*NC : Non concerné
Tableau 5. Caractérisation selon la nature des 145 erreurs médicamenteuses interceptées par la conciliation(15)
Figure 7. Nature / Représentation des EM interceptées.
Il en ressort ainsi que la majorité des EM sont faites par omission (73%).
Ces études ont donc permis de mettre en évidence l’utilité et les bénéfices de la conciliation médicamenteuse à l’hôpital.
erreur par omission 73% erreur de médicaments 7% erreur de dose 14% erreur de modalité administration 0% moment de prise 6%
% des Erreurs Médicamenteuses EM
omission erreur de médicament erreur de dose modalité administration moment de prise
36 En effet de nombreuses EM ont pu être évitées grâce à cela. Il en va donc de réduire les événements indésirables et ainsi le taux de ré-hospitalisation.
Grâce à la conciliation médicamenteuse de sortie à l’hôpital, la poursuite des traitements et la prise en charge des patients en pharmacie de ville peut être assurée avec plus de sureté.
37
III. De la conciliation médicamenteuse au bilan de médication :
Place du pharmacien d’officine
Jusqu’à présent les bilans de médication étaient réalisés à l’hôpital dans le cadre de la conciliation médicamenteuse (cf chapitre précédent) ; par des pharmaciens hospitaliers.
« Le bilan partagé de médication se définit d’après la HAS « comme une analyse critique structurée des médicaments du patient dans l’objectif d’établir un consensus avec le patient concernant son traitement ».
Le bilan partagé de médication s’appuie sur un entretien structuré avec le patient ayant pour objectif de réduire le risque d’iatrogénie, d'améliorer l'adhésion du patient et de réduire le gaspillage de médicaments. Ses objectifs sont donc en lien direct avec la pertinence, l’efficience et la qualité de la prise en charge médicamenteuse du patient.(36) »
La conciliation médicamenteuse consiste à recueillir les informations nécessaires sur les traitements pris par le patient afin d’optimiser au mieux sa prise en charge La réalisation du BM fait partie d’une étape de la conciliation médicamenteuse. Celle-ci est réalisée à chaque point de transition à hôpital : à l’admission, le transfert ou la sortie.
Le pharmacien d’officine servait uniquement d’intermédiaire entre le patient et l’hôpital à titre de source pour la réalisation de la conciliation médicamenteuse à l’hôpital.
Depuis ces dernières années le métier de pharmacien d’officine est en pleine mutation et ceci s’est accéléré notamment depuis janvier 2018 avec l’apparition des bilans de médication. En effet, le pharmacien d’officine est à présent rémunéré pour accomplir sa nouvelle mission à savoir la réalisation de bilan de médication (BM), qui vient valoriser son rôle de professionnel de santé.
Le pharmacien d’officine possède un rôle central avec le médecin traitant auprès du patient. L’objectif du pharmacien étant la qualité de la délivrance. Ce bilan de médication va permettre au pharmacien de comprendre les difficultés rencontrées quotidiennement par les personnes
38 âgées avec leurs traitements et ainsi participer à la réduction du risque iatrogène et favoriser l’observance médicamenteuse.
1. Qui ? Quand ? Comment ?
a. Qui ?
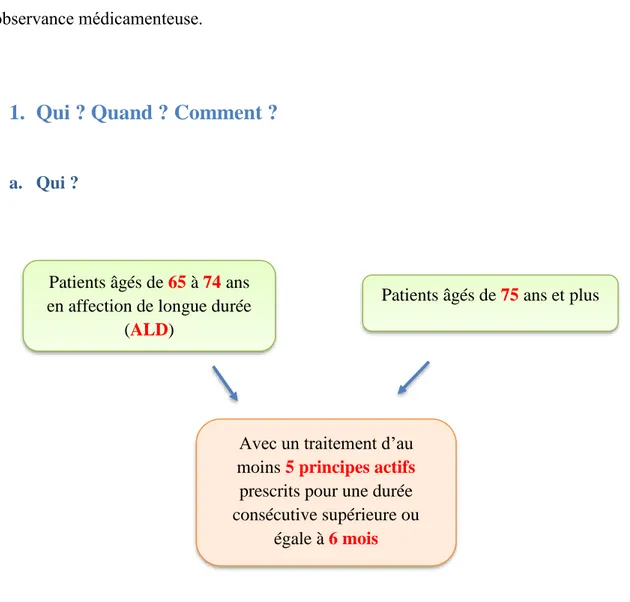
Figure 8. Personnes éligibles aux BM
Les patients éligibles au bilan partagé de médication doivent être âgés de plus de 65 ans à 74 ans et présentant une affection de longue durée (ALD) ou âgés de plus de 75 ans et polymédiqués (minimum 5 principes actifs) depuis minimum 6 mois.(37)
Une fois ces critères réunis, il est préférable de prioritairement proposer le bilan partagé de médication aux patients consultant plusieurs médecins à savoir le généraliste et des spécialistes prescrivant ou pas la totalité des médicaments.
Certains patients prenant en double des médicaments car ils possèdent plusieurs prescriptions du même traitement faites par des médecins différents.
Patients âgés de 65 à 74 ans en affection de longue durée
(ALD)
Patients âgés de 75 ans et plus
Avec un traitement d’au moins 5 principes actifs
prescrits pour une durée consécutive supérieure ou
39 Mais également les patients ayant des médicaments avec des fréquences de prises particulières à savoir une prise par semaine, ou un mode d’administration différent de la voie orale afin de favoriser la bonne observance du traitement.
Le patient ayant une relation de proximité avec le pharmacien, il se confiera plus facilement sur ses difficultés.
b. Quand ?
Le bilan partagé de médication peut être proposé à n’importe quel moment du parcours de soin du patient dès lors qu’il est éligible.
En revanche, certains moments nécessitent une plus grande attention.
Si une hospitalisation est programmée, il est préférable de le proposer avant celle-ci afin de garantir au mieux la sécurité du patient et éviter au maximum toute erreur médicamenteuse lors de l’hospitalisation.
Il peut également être réalisé en sortie d’hospitalisation afin de s’assurer que tous les traitements ont bien été reconduits.
D’autres contextes peuvent motiver la réalisation d’un BM, si le pharmacien a un doute sur l’observance de son patient, ou bien à la demande du médecin...
c. Comment réaliser un bilan de médication ?
Un BM se construit de 4 étapes. Il faut tout d’abord s’assurer de l’adhérence de son patient, ainsi que lui demander d’apporter toutes ses ordonnances de même que ses derniers résultats d’analyse biologique.
40 Figure 9. Différentes étapes d’un BM (1)
Recrutement du patient
Analyse des traitements
Entretien conseil
Suivi de l’observance à 6 mois
Année N Rémunération de 60€
Nouveau(x) traitement(s) Pas de nouveau traitement
Actualisation analyse des traitements
Entretien conseil
Suivi de l’observance + 6 mois
Année N+1 Suivi de l’observance Suivi de l’observance Rémunération de 30€ Rémunération de 20€ 1 2 3 4
41
• Entretien de recueil des informations
Dans un premier temps le pharmacien doit s’informer de l’état de son patient, recueillir les ordonnances des différents prescripteurs ainsi que se renseigner sur l’automédication, le PO doit pour cela avoir à minima 3 sources concordantes pour avoir l’exhaustivité des traitements. Cette étape permet également de vérifier les coordonnées du patient (nom, prénom, âge, numéro de sécurité sociale et régime d’affiliation, adresse, poids, coordonnées du médecin traitant et infirmière à domicile s’il y en a une).
Il faut ensuite s’intéresser au patient c'est-à-dire ses habitudes de vie, sur la prise de ses médicaments, quand et comment, savoir s’il est entouré, son mode de vie, son état physiologique à savoir s’il existe des insuffisances rénale ou hépatique qui peuvent modifier la biodisponibilité des médicaments, ou bien un problème de vision, de déglutition.
Mais il faut également s’intéresser aux médicaments et à la connaissance du patient de son traitement. Questionner le patient afin de savoir s’il sait pourquoi il prend tel médicament. Enfin durant cette étape il faudra analyser la prise des médicaments pour évaluer l’observance du patient à travers un questionnaire de Girerd (38) ou de Morisky (39). Voir annexe 1 / annexe
2.
• Analyse des traitements
S’ensuit alors une analyse pharmaceutique du BM. Lors de laquelle le pharmacien vérifie les posologies, l’indication de chaque médicament ainsi que les interactions entre médicaments que ce soit à prendre en compte ou contre indiqué.
On définit ensuite l’observance du patient à l’aide du questionnaire de Girerd ou Morisky en fonction des résultats obtenus.
En cas de problème de déglutition le pharmacien peut consulter la base de données des médicaments écrasables et gélules pouvant être ouverte de la SFPC (40) (Société Française de
Pharmacie Clinique). (1). Il existe également des outils d’aide, des recommandations, les monographies, des listes de médicaments potentiellement inappropriés chez la personne âgée (41).
42 Suite à cela le pharmacien a une vision plus globale du patient et permet de recontextualiser le patient et son traitement.
Si le pharmacien pense que des traitements peuvent être réévalués il propose alors une intervention pharmaceutique destinée au médecin qui l’acceptera ou non. Il s’agit de faire une synthèse au médecin traitant, qui lui sera adressée par messagerie sécurisée.
• Entretien « conseil »
Celui-ci sera réalisé en présence du patient ; et d’une durée d’une trentaine de minutes. Le but est d’informer le patient des éventuelles interventions pharmaceutiques qui ont été réalisées en collaboration avec le médecin traitant. Le patient devra alors consulter son médecin afin de réaliser la mise à jour de ses traitements et adapter la nouvelle prescription.
Le Pharmacien remettra également au patient un plan de prise de ses traitements ainsi que des conseils adaptés.
• Suivi de l’observance
Cette dernière étape aura lieu 6 mois plus tard, le pharmacien proposera à nouveau le questionnaire de Girerd ou Morisky au patient, et comparera les résultats avec le précédent questionnaire. S’en suit à cela une analyse en fonction des résultats.
Tout ceci constitue les différentes étapes d’un BM à effectuer lors de la première année. Ensuite lors de la deuxième année, 2 cas sont possibles :
- Si le patient a un changement de traitement : le pharmacien reprend les étapes 2 à 4 du BM ;
- Si le patient n’a pas de changement : seule l’étape 4 à savoir le suivi de l’observance se poursuit.
Le pharmacien d’officine (PO) assure donc une place importante au sein du patient et doit être en concertation avec le pharmacien hospitalier (PH) dans la transmissions des traitements.
43
2. Quelle rémunération ?
Lors du premier bilan de médication, le pharmacien effectue un entretien de recueil d’informations, l’analyse des informations et traitements, un entretien conseil et le suivi de l’observance. Pour cela il sera rémunéré à hauteur de 60€ par l’assurance maladie.
La deuxième année, s’il existe une modification du traitement, le pharmacien doit reprendre les étapes 2 à 4, ce qui correspond à une nouvelle analyse, l’entretien conseil ainsi que le suivi de l’observance, pour cela il sera rémunéré 30€ par l’assurance maladie.
Si la deuxième année il n’y a pas de modification de traitement, le pharmacien doit tout de même effectuer 2 suivis de l’observance, il sera alors pour cela rémunéré à hauteur de 20€ par l’assurance maladie.
44
IV. Enquête dans les Bouches-du-Rhône
Après avoir vu en quoi consistait la conciliation médicamenteuse et la réalisation de bilan de médication, nous avons effectué un sondage dans les Bouches-du-Rhône auprès des pharmaciens d’officine ainsi que des étudiants en pharmacie travaillant en officine.
Le but de cette enquête était de voir si les pharmaciens savaient en quoi cela consistait et également s’ils souhaitaient se former à cette nouvelle activité.
Annexe 3. Enquête dans les Bouches-du-Rhône
Il s’agit d’une enquête réalisée dans les Bouches-du-Rhône de Novembre 2017 à Avril 2018, soit sur une période de 6 mois, et ayant 87 retour de questionnaires.
Dans un premier temps les questionnaires ont été envoyés par mail à un très grand nombre de pharmacies des Bouches-du-Rhône. Suite à cela n’ayant pas eu assez de retour, j’ai donc effectué un tour de pharmacies afin d’avoir des réponses remises en main propre, et également un lien internet avec le questionnaire en ligne.
Malgré toutes ces démarches, je ne suis parvenue qu’à récolter 87 réponses.
1. Résultats de l’enquête
a. Total des participants
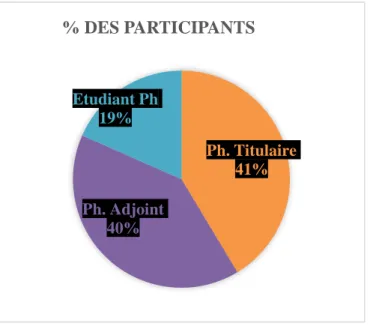
Figure 10. Représentation graphique des participants
Ph. Titulaire 41% Ph. Adjoint 40% Etudiant Ph 19% % DES PARTICIPANTS
45 Sur les 87 personnes ayant répondu :
- 41% sont pharmaciens titulaires - 40% pharmaciens adjoints - 19% étudiants en pharmacie
b. La conciliation médicamenteuse
A la réponse à la première question, nous constatons que quasiment 60% des participants prétendent savoir ce qu’est la conciliation médicamenteuse.
Figure 11. Pourcentage de pharmacien ayant connaissance de la conciliation médicamenteuse
Pour cela, ceux ayant répondu oui, devaient argumenter de quelques mots clés définissants leur idée.
59,8% 40,2%
Savez-vous ce qu'est la conciliation
médicamenteuse ?
46 91 mots clés différents décrivent la conciliation médicamenteuse pour les pharmaciens d’officine.
Mots clés retenus
Réponses attendues
Liste des médicaments pris par le patient Historique médicamenteux exhaustif et complet
Coordination des professionnels de santé Activité pluriprofessionnelle
Prévention Coordination ville-hôpital
Erreurs médicamenteuses Lutter contre la iatrogénie
Continuité des soins Activité hospitalière de l’entrée à la sortie
Tableau 6. Notions de conciliation médicamenteuse
Figure 12. Mots clés définissant la conciliation médicamenteuse
Nous pouvons ainsi conclure que les principales idées sont bonnes et que les pharmaciens d’officine ont une bonne notion de ce qu’est la conciliation médicamenteuse.
24,2 17,6 14,3 14,3 11,0 7,7 3,3 2,2 2,2 1,1 1,1 1,1 % des mots clés pertinents définissants la conciliation médicamenteuse
47 c. Rôle du pharmacien
Figure 13. Pourcentage des réponses des personnes ayant une idée du rôle du PO dans la conciliation médicamenteuse
Figure 14. Idées du rôle du PO dans la conciliation médicamenteuse Les personnes ayant répondu oui, pensent que les pharmaciens :
52,9%
47,1%
Avez-vous une idée du rôle du pharmacien dans ce
processus ?
48 Tableau 7. Comparaison réponses obtenues / attendues
Environ la moitié des pharmaciens ont répondu avoir une idée du rôle du pharmacien d’officine dans cette activité, or nous pouvons constater que les réponses reçues, reflètent majoritairement l’activité du pharmacien d’officine au comptoir dans son rôle de tous les jours. La distinction entre la délivrance au comptoir et la conciliation médicamenteuse n’est pas vraiment marquée. Il est normal dans son activité que le pharmacien participe à une coordination des professionnels de santé, de même pour le suivi pharmaceutique et prévenir la iatrogénie, ces fonctions relèvent de l’activité courante du pharmacien d’officine.
En vain, les réponses attendues étaient différentes.
Nous pouvons donc conclure que le pharmacien d’officine n’est donc pas limité à fournir des informations à l’hôpital (à titre de source), mais pourrait aussi être impliqué dans le maintien des modifications de traitement faites en sortie d’hospitalisation.
Mots clés retenus
Réponses attendues
Participent à la coordination des professionnels de santé
Transmettre une information juste aux professionnels de santé
Réalisent les bilans de médications Possibilité de faire une révision des thérapeutiques en lien avec le médecin Font un suivi pharmaceutique Réaliser l’historique médicamenteux exact
Favorisent l’observance Assurer une continuité des soins
Préviennent la iatrogénie médicamenteuse
49 Figure 15. Sondage des PO sur un contact par l’hôpital pour information dans le cadre conciliation médicamenteuse
Nous pouvons constater qu’un peu plus d’un tiers seulement a déjà été contacté par un hôpital dans le cadre de la conciliation médicamenteuse.
Ceci pourrait expliquer l’ignorance de certains pharmaciens quant à la conciliation médicamenteuse.
Il est de plus en plus fréquent d’être contacté par les hôpitaux afin de renseigner au mieux les traitements d’un patient. Le but étant l’obtention d’une liste exhaustive des traitements afin d’éviter le risque d’erreur médicamenteuse et ainsi favoriser la qualité des soins et de prise en charge du patient.
Nous venons donc de voir le rôle du pharmacien d’officine dans la conciliation médicamenteuse, qui, est une activité hospitalière mais dans laquelle le pharmacien d’officine a tout de même sa place, aussi bien à l’entrée du patient qu’à sa sortie. A présent, nous nous intéresserons au bilan de médication.
En lien avec la conciliation médicamenteuse, et, nouvelle activité du pharmacien d’officine depuis janvier 2018.
37,90%
62,10%
AVEZ-VOUS DÉJÀ ÉTÉ CONTACTÉ PAR UN HÔPITAL POUR AVOIR DES INFORMATIONS SUR UN DE VOS PATIENTS DANS LE CADRE DE LA
CONCILIATION MÉDICAMENTEUSE ?
oui
non
50 d. Bilan de médication
Figure 16. Idées du BM
Idées des PO
Réponses attendues
Un état des lieux du traitement Historique médicamenteux à un instant
Adapter le traitement du patient à son état actuel
Adéquation prescription et état physiopathologique du patient
Favoriser l’observance Evaluer l’observance des patients
Prévenir la iatrogénie médicamenteuse Activité de pharmacie clinique pour lutter contre la iatrogénie
Réaliser des entretiens avec le patient Etat des lieux des connaissance du traitement par le patient
Procéder à une analyse pharmaceutique des traitements
51 Sur les 126 mots clés retenus à cette question, les réponses les plus fréquentes sont celles attendues, nous constatons alors que la majorité des PO ont une bonne idée de ce en quoi consiste le BM.
Figure 17. Sondage rémunération BM
En effet depuis janvier 2018, les bilans de médication sont une nouvelle activité rémunérée, comme décrit précédemment. Un peu plus de la moitié des PO seulement a connaissance de cette information.
Comme nous avons pu le décrire précédemment, les BM ne sont pas destinés à n’importe quel patient, seuls certains patients sont éligibles pour que celle-ci soit remboursée.
Figure 18. Sondage connaissance de la cible des BM
57,50%
42,50%
Savez-vous que les bilans de médication vont être une
nouvelle activité rémunérée du pharmacien d'officine ?
oui
non
52 A cette question, il fallait répondre :
- Toutes les personnes > 75 ans
- Les personnes > 65 ans avec plus de 4 médicaments.
Donc parmi les 71,3% des personnes ayant prétendu connaitre les bonnes réponses, une grande majorité a bien répondu.
Figure 19. Différences entre conciliation médicamenteuse et BM
La conciliation concerne simplement les personnes hospitalisées, il s’agit d’une activité continue de l’entrée à l’hôpital jusqu’à la sortie.
En revanche, un bilan de médication est une activité de ville, un état des lieux des traitements à un instant T.
53 e. Formation
Figure 20. Sondage formation aux BM
A cette période, les bilans de médication étant une nouveauté, 87,4% des personnes n’ont pas été formées à cette activité.
En revanche, 96,6% des personnes souhaitent se former.
Il s’agit d’une nouvelle vision du métier de PO, qui semble convaincre la quasi-totalité des personnes ayant participé à cette enquête.
Pour cela, il serait intéressant de mettre en place des formations, nous avons donc demandé la manière dont les pharmaciens souhaitent procéder.
Figure 21. Choix du mode de formation
54 Il en ressort que la majorité souhaiterait la mise en place de formations DPC (Développement Professionnel Continu) validantes organisées par la faculté de pharmacie de Marseille.
Ainsi nous avons également demandé aux pharmaciens le thème sur lequel ils souhaitaient se former : 88,5% des réponses sont en faveur de la méthodologie des bilans de médication.
55
CONCLUSION
La continuité des soins est un élément essentiel dans la prise en charge d’un patient et d’autant plus chez les personnes âgées qui sont polymédiquées.
Lors de transition (sortie d’hôpital, ou transfert) la continuité des soins n’est pas toujours bien assurée, ceci pouvant être source d’erreurs médicamenteuses, potentiellement graves et pouvant engendrer des réhospitalisations.
Lors du projet High 5s nous avons vu l’enjeu de la conciliation médicamenteuse à l’hôpital, sur 22863 patients, 21320 erreurs médicamenteuses ont été interceptées et corrigées.
La très grande majorité des EM étaient dues à une omission lors de la rédaction de l’ordonnance, si certains oublis ne sont pas fatals, d’autres peuvent l’être.
Nous avons vu ici l’importance de cette activité, et les bénéfices apportés, autant pour le bien être du patient que pour les finances de la sécurité sociale. En effet, en diminuant le taux de réhospitalisations, des économies seront engendrées.
Depuis peu, un outil permet le suivi ville-hôpital, il s’agit du Dossier Pharmaceutique (DP), initialement disponible qu’en officine de ville, il est aujourd’hui accessible aux praticiens hospitaliers. Ceci permet de renforcer le lien ville-hôpital en offrant un accès aux traitements pris par le patient.
Depuis peu cette activité, appelée bilan de médication est possible en officine de ville, l’objectif est d’intercepter ou corriger des divergences entre prescriptions et les données recueillies afin d’optimiser le parcours de soin du patient.
Il semblerait que cette activité ait fait ses preuves à l’hôpital, il est alors intéressant de la mettre en place en ville afin de sécuriser au mieux la prise en charge des soins des personnes âgées et ainsi de participer à la réduction de la iatrogénie médicamenteuse.
Dans le cadre du développement de ces nouvelles activités de pharmacie clinique, nous avons décidé de faire un état des lieux sur la connaissance des pharmaciens d’officine sur ces activités. L’enquête a été réalisée auprès des pharmaciens d’officine des Bouches-du-Rhône.
Il en ressort que peu savent réellement en quoi cela consiste, et comment le pratiquer. La plupart des pharmaciens qui prétendent connaitre ces nouvelles activités, ont réellement les bases pour
56 les mettre en œuvre. En effet, la description faite de ces activités par l’ensemble des pharmaciens interrogés et ayant répondu positivement aux questions est conforme aux recommandations des sociétés savantes et /ou de l’HAS.
Pour les pharmaciens n’ayant pas connaissance de ces activités, ils sont tous demandeurs de formations sur la méthodologie afin de pouvoir réaliser des BM.
Nous pouvons ainsi conclure que cette nouvelle activité de pharmacie clinique est très enrichissante et valorisera le rôle du pharmacien d’officine dans le parcours de soin du patient atteint de maladie chronique, et d’autre part devrait satisfaire les patients qui sont en quête d’écoute et d’attention de par leur pharmacien.
57
Bibliographie
1. Bilan partagé de médication. Pharmacie-clinique.fr. Disponible sur: http://pharmacie-clinique.fr/?page_id=749
2. Mazzocato.L / David.S / Benaroyo.L / Monod. Stéfanie. Netgen. Polymédication et personne âgée : ni trop ni trop peu !. Revue Médicale Suisse. Disponible sur:
https://www.revmed.ch/RMS/2013/RMS-386/Polymedication-et-personne-agee-ni-trop-ni-trop-peu 2013 / volume 9 / 1026-1031
3. ameli.fr - Prévalence. Disponible sur:
https://www.ameli.fr/l-assurance- maladie/statistiques-et-publications/donnees-statistiques/affection-de-longue-duree-ald/prevalence/frequence-et-cout-des-ald-au-31-10-2004.php
4. ameli.fr - Prévalence. Disponible sur:
https://www.ameli.fr/l-assurance- maladie/statistiques-et-publications/donnees-statistiques/affection-de-longue-duree-ald/prevalence/prevalence-des-ald-en-2014.php
5. 170921_dp_polymedicationsenior-limiterrisques_0.pdf Disponible sur:
https://www.santeclair.fr/web/sites/santeclair.fr/files/170921_dp_polymedicationsenior-limiterrisques_0.pdf
6. Conciliation médicamenteuse : après avoir vérifié son utilité, la HAS publie un guide et des outils pratiques VIDAL. Disponible sur:
https://www.vidal.fr/actualites/20732/conciliation_medicamenteuse_apres_avoir_verifie_ son_utilite_la_has_publie_un_guide_et_des_outils_pratiques/
7. Ruptures dans le parcours de soins, erreurs médicamenteuses : la HAS se retrousse les manches. Disponible sur:
https://www.lequotidiendumedecin.fr/actualites/article/2015/11/25/ruptures-dans-le-parcours-de-soins-erreurs-medicamenteuses-la-has-se-retrousse-les-manches-_782481 8. La règle des 5B : le bon médicament. Disponible sur:
https://www.has-sante.fr/guide/SITE/medicament.htm
9. La règle des 5B : la bonne dose. Disponible sur: https://www.has-sante.fr/guide/SITE/dose.htm
10. La règle des 5B : la bonne voie. Disponible sur: https://www.has-sante.fr/guide/SITE/voie.htm
11. La règle des 5B : le bon patient. Disponible sur: https://www.has-sante.fr/guide/SITE/patient.htm
12. La règle des 5B : le bon moment. Disponible sur: https://www.has-sante.fr/guide/SITE/moment.htm
58 14. guide_conciliation_des_traitements_medicamenteux_en_etablissement_de_sante.pdf.
Disponible sur: https://www.has-sante.fr/portail/upload/docs/application/pdf/2017-01/dir1/guide_conciliation_des_traitements_medicamenteux_en_etablissement_de_sante. pdf
15.rapport_dexperimentation_sur_la_mise_en_oeuvre_conciliation_des_traitements_medicam enteux_par_9_es.pdf. Disponible sur:
https://www.has-
sante.fr/portail/upload/docs/application/pdf/2015-11/rapport_dexperimentation_sur_la_mise_en_oeuvre_conciliation_des_traitements_medi camenteux_par_9_es.pdf
16. Annexe 2 _ Fiche de recueil des informations par s.pdf. Disponible sur: https://www.has-
sante.fr/portail/upload/docs/application/pdf/2015-11/annexe_2_fiche_de_recueil_des_informations_par_source_pour_concilier.pdf
17.annexe_1_mode_operatoire_de_la_conciliation_des_traitements_medicamenteux_a_ladmi ssion.pdf. Disponible sur:
https://www.has-
sante.fr/portail/upload/docs/application/pdf/2015-11/annexe_1_mode_operatoire_de_la_conciliation_des_traitements_medicamenteux_a_la dmission.pdf
18.Annexe 1 _ Mode opératoire de la conciliation des .pdf [Internet]. [cité 4 juin 2018]. Disponible sur:
https://www.has-sante.fr/portail/upload/docs/application/pdf/2015-11/annexe_1_mode_operatoire_de_la_conciliation_des_traitements_medicamenteux_a_la dmission.pdf
19.Qu’est-ce que le DP ? - Le Dossier Pharmaceutique - Ordre National des Pharmaciens. Disponible sur: http://www.ordre.pharmacien.fr/Le-Dossier-Pharmaceutique/Qu-est-ce-que-le-DP
20.annexe_4_fiche_de_conciliation_des_traitements_a_ladmission_fct.pdf. Disponible sur:
https://www.has-sante.fr/portail/upload/docs/application/pdf/2015-11/annexe_4_fiche_de_conciliation_des_traitements_a_ladmission_fct.pdf
21.guide_outils_securisation_autoevaluation_administration_medicaments_partie4_pour_en_ savoir_plus.pdf. Disponible sur:
https://www.has-
sante.fr/portail/upload/docs/application/pdf/2011-10/guide_outils_securisation_autoevaluation_administration_medicaments_partie4_pour_ en_savoir_plus.pdf
22.Haute Autorité de Santé - Sécuriser la prise en charge médicamenteuse en établissement de santé. Disponible sur: https://www.has-sante.fr/portail/jcms/c_2574453/fr/securiser-la-prise-en-charge-medicamenteuse-en-etablissement-de-sante
23.Cosmétovigilance - ANSM : Agence nationale de sécurité du médicament et des produits de santé. Disponible sur:
http://ansm.sante.fr/Declarer-un-effet-indesirable/Cosmetovigilance/Cosmetovigilance/(offset)/0
24. Société française de pharmacie clinique. Dictionnaire français de l’erreur médicamenteuse. Paris: Société française de pharmacie clinique; 2006.
59 25. b19d8337d620d33327dfaee94c166d9b.pdf. Disponible sur:
http://ansm.sante.fr/var/ansm_site/storage/original/application/b19d8337d620d33327dfae e94c166d9b.pdf
26. Prévenir les erreurs liées aux médicaments antivitamines K - « Never Events AVK » - Pour en savoir plus sur les différents types d’erreurs. Disponible sur: http://www.omedit-centre.fr/NEVEREVENTAVK_web_gen_web/co/Pour_en_savoir_plus_sur_les_different s_types_d_erreurs.html
27. Lecointre.R et Dakessian.M-P - 2014 - J Pharm Clin 2014 ; 33 (1) : 33-40. La conciliation des traitements médicamenteux à l’entrée : retour d’expérience dans un établissement chirurgical. Disponible sur:
http://www.jle.com/download/jpc-301441-la_conciliation_des_traitements_medicamenteux_a_lentree_retour_dexperience_dans_un _etablissement_chirurgical_--WxT6yX8AAQEAABJdHdIAAAAR-a.pdf
28. exemple_de_support_de_formation_a_la_conciliation.pdf . Disponible sur:
https://www.has-sante.fr/portail/upload/docs/application/pdf/2017-01/dir1/exemple_de_support_de_formation_a_la_conciliation.pdf
29. concil_medicameteuse_sortie_had.pdf. Disponible sur: http://www.omedit-centre.fr/V2014/res/concil_medicameteuse_sortie_had.pdf
30. ps_high5s_project_overview_fs_2010_fr.pdf. Disponible sur:
http://www.who.int/patientsafety/implementation/solutions/high5s/ps_high5s_project_ove rview_fs_2010_fr.pdf
31. ALQUIER - Conciliation des traitements médicamenteux.pdf [Internet]. [cité 4 juin 2018]. Disponible sur:
http://www.omedit-centre.fr/portail/gallery_files/site/136/2953/4197/4674/4675/4696.pdf
32. Haute Autorité de Santé - L’initiative OMS High 5s. Disponible sur: https://www.has-sante.fr/portail/jcms/r_1498429/fr/l-initiative-oms-high-5s
33. DUFAY - 2010 - de conciliation des traitements médicamenteux.pdf [Internet]. [cité 4 juin 2018]. Disponible sur:
http://www.afgris.asso.univ-paris7.fr/congres2010/09_Le_processus_de_conciliation_des_traitements_medicamenteu x_E_Dufay.pdf
34. fiche_descriptive_projet_high5s.pdf. Disponible sur:
https://www.has-sante.fr/portail/upload/docs/application/pdf/2014-07/fiche_descriptive_projet_high5s.pdf 35. omedit-centre.pdf. Disponible sur:
http://www.omedit-centre.fr/portail/gallery_files/site/136/2953/4197/4674/4675/4696.pdf 36. Mémo SFPC Bilan partagé de médication. Disponible sur:
http://sfpc.eu/fr/8-actualites/431-memo-sfpc-bilan-partage-de-medication.html
37. avenant-12-signé-UNCAM-USPO.pdf. Disponible sur: http://www.uspo.fr/wp-content/uploads/2017/11/avenant-12-sign%C3%A9-UNCAM-USPO.pdf