Résultats d'une enquête d'incidence des cas d'infections nosocomiales à bactéries multirésistantes dans un centre hospitalier à Dakar (Sénégal)
Texte intégral
(2) Article Original. Incidence des infections nosocomiales à BMR. Conclusion : L’incidence des IN à BMR est élevée au CHNU de Fann. Les activités de prévention doivent être renforcées afin de réduire la morbidité et la mortalité liées à ces infections. Mots clés : Incidence, infections nosocomiales, multirésistante, Dakar. Abstract Objectives: To determine the incidence and describe the bacteriological profile of Nosocomial Infections (NI) due to multidrug resistant bacteria at the Fann Teaching Hospital in Dakar. Method: Prospective study carried out between September 1st and December 31st 2010. We included all patients hospitalized for at least 48 hours who presented with an infection due to multidrug resistant (MDR) bacteria. The data was analyzed using SPSS16.0 Results: Ninety-seven (97) cases of NI due to MDR bacteria were recorded during the study period. Global incidence was 5,5 % with an incidence density of 5 cases per 1000 patientdays. The highest incidences were observed in the departments of Infectious diseases (9.3 cases/1000 patients-days) and of Pneumology (7cas/1000 patients-days). Germs most frequently isolated were: Extended spectrum beta-lactamase producing Enterobacteriaceae (ESBLE) (62%), Pseudomonas aeruginosa (13%) and Coagulase-negative staphylococci (12%). All the isolated strains of ESBLE were sensitive to Imipenem and Colistine, with no vancomycin resistant staphylococcus strains. The lethality was 46%. Conclusion: There is high incidence of NI due to MDR bacteria in Fann Teaching Hospital. Preventive measures must be strengthened to reduce the morbidity and mortality associated with these infections. Key words: Incidence, nosocomial infections, multidrug resistant, Dakar. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Page 9.
(3) Article Original. Incidence des infections nosocomiales à BMR. prévalence des IN de 4,8% [3]. Elle était. Introduction Les. infections. nosocomiales. (IN). de 10,9% au Centre Hospitalier National. constituent une situation préoccupante du. Universitaire. fait de leur morbidité et mortalité élevées,. Cependant, peu d’enquêtes d’incidence ont. et surtout de l’émergence des bactéries. été réalisées. Ceci justifie cette étude. multirésistantes (BMR) [1]. Contrairement. menée au CHNU de Fann à Dakar qui se. aux pays développés, peu de données sont. fixait. disponibles en Afrique. Simon et al avaient. l’incidence des IN à BMR et de décrire le. signalé que sur une période de 20 ans,. profil bactériologique des IN.. seules quelques dizaines de publications. Malade et méthodes. traitaient d’IN chez des patients d’Afrique. Cette étude a été initiée en accord avec le. intertropicale et qu’il s’agissait en majorité. comité de lutte contre les infections. d’études rétrospectives ou d’enquêtes de. nosocomiales (CLIN) du CHNU de Fann. prévalence [2]. De ce fait, l’incidence, la. de Dakar. Elle concernait l’ensemble des. morbi-mortalité et l’impact économique de. structures d’hospitalisation au nombre de 7. ces infections restent encore sous estimés. avec une capacité totale de 360 lits. Il. en Afrique subsaharienne [2]. Au Sénégal,. s’agissait. avec la mise en place d’un Programme. Infectieuses,. National de Lutte contre les Infections. Pneumologie,. Nosocomiales (PRONALIN) depuis 2004,. Neurochirurgie, d’Oto-rhino-laryngologie. de nombreuses études ont été initiées afin. (ORL) et de Chirurgie Thoracique et. de faire un état des lieux et d’évaluer. Cardiovasculaire (CTCV).. l’efficacité des activités de lutte contre les. - Type et période d’étude. IN. Une enquête réalisée en 2007 dans 15. Il s’agit d’une enquête de surveillance. hôpitaux régionaux avait retrouvé une. prospective des nouveaux cas d’IN à BMR. pour. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. des. (CHNU). de. objectifs. de. services de de. de. Fann. [4].. déterminer. Maladies. Neurologie,. de. Psychiatrie,. de. Page 10.
(4) Article Original. Incidence des infections nosocomiales à BMR. réalisée pendant 4 mois consécutifs (1er. Ont été exclus les patient externes porteurs. septembre au 31 décembre 2010) dans les. d’une BMR ou admis depuis moins de 48. sept services de l’hôpital de Fann à partir. heures et les doublons définis comme les. des données du laboratoire de bactériologie. souches isolées chez un patient pour lequel. – virologie.. une souche de même espèce et de même. - Population d’étude et définition de cas. antibiotype a déjà été prise en compte. Une infection a été considérée comme. durant la période de l’enquête, quel que. nosocomiale si elle était apparue 48 heures. soit le prélèvement à visée diagnostique. après le début de l’hospitalisation.. dont elle a été isolée.. L’infection. était. caractérisée. par. la. Les. BMR étaient. définies. entérobactéries. dysurie,. leucorrhées,. lactamases à spectre élargi (EBSLE), les. pneumopathie, écoulement purulent) et. Staphylocoques résistant à la méticilline,. biologiques (hyperleucocytose, présence. Pseudomonas et Acinetobacter résistant à. de. la ticarcilline et / ou à la ceftazidime et les. polynucléaires. troubles,. dans. les. produits. pathologiques). - critères d’inclusion. de. les. présence de signes cliniques (fièvre, urines. sécrétrices. par. bêta-. Streptocoques de sensibilité diminuée à la pénicille G.. Tout patient hospitalisé pendant au moins. La technique de diffusion en gélose a été. deux jours présentant une BMR isolée au. utilisée pour l’étude de sensibilité aux. laboratoire de bactériologie virologie du. antibiotiques. CHNU Fann. Nous avons pris en compte. L’interprétation des résultats a été faite. uniquement les BMR isolées dans les. selon les recommandations de 2008 de la. prélèvements à visée diagnostique.. Société française de microbiologie [5].. - critères de non inclusion. des. souches. isolées.. Recueil et analyse des données. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Page 11.
(5) Article Original. Incidence des infections nosocomiales à BMR. L’inclusion des cas de BMR a été faite à. De Septembre à Décembre 2010, 1750. partir du laboratoire de bactériologie et. patients ont été admis au CHNU de Fann à. virologie. Dakar. et. les. informations. dans. les. services. suivants :. complémentaires ont été recueillies à partir. Neurologie (461), Maladies infectieuses. des documents d’hospitalisation (registres. (433) ORL (290), Pneumologie (222),. et dossiers). Les données suivantes ont été. Psychiatrie (177), Neurochirurgie (94) et. colligées : l’âge,. CTCV (73).. l’existence. le. sexe,. d’une. le. terrain,. hospitalisation. Incidence des cas d’IN à BMR. antérieure, les signes cliniques, la durée. Durant la période d’étude, 97 cas d’IN à. d’hospitalisation, le délai d’acquisition de. BMR sont survenus chez 80 patients, soit. l’IN, la présence ou non de facteurs de. une incidence de 5,5 %. Soixante-trois. risque. patients avaient une seule BMR et 17. (intervention. chirurgicale,. cathétérisme veineux ou artériel, sonde. patients. vésicale,. différentes.. intubation,. trachéotomie,. ont. présenté. deux. BMR. naso-gastrique,. La densité d’incidence (DI) était de 5 cas /. ponction), la bactérie isolée, la sensibilité. 1000 patient-jours après une période. aux antibiotiques, le traitement reçu et les. d’exposition de 19 570 jours. En dehors du. modalités évolutives.. service de Psychiatrie où aucun cas n’a été. Les données ont été saisies et analysées sur. notifié, les services médicaux (Maladies. le logiciel SPSS16.0 Le temps d’exposition. Infectieuses, Pneumologie et Neurologie). des. journées. avaient une DI globale de 7 cas contre 2. d’hospitalisation a été utilisé pour le calcul. cas / 1000 patient-jours dans les services. des densités d’incidence.. de. Résultats. Neurochirurgie). Le service des Maladies. fibroscopie,. patients. sonde. exprimé. en. chirurgie. (CTCV,. ORL,. Infectieuses (9,3 cas/1000 patient-jours) et. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Page 12.
(6) Article Original. Incidence des infections nosocomiales à BMR. de Pneumologie (7 cas / 1000 patient-. 10 cas. Il s’agissait de bactériémies (4 cas),. jours) avaient les DI les plus élevées. d’infections sur site opératoire (ISO) (4. [Tableau 1].. cas) et de pneumopathies (2 cas).. Caractéristiques. épidémiologiques. et. Facteurs favorisants. cliniques des cas d’IN. Le. L’âge médian était de 43 ans avec des. l’antibiothérapie avant l’isolement de la. extrêmes allant de 14 à 85 ans. Il y avait. BMR (76 %), l’immunodépression (51,2. une répartition égale des cas entre les deux. %). sexes. Le délai moyen d’acquisition des. constituaient les principaux facteurs de. IN était de 14,3 ± 2 jours. Les infections. risque.. urinaires étaient les plus fréquentes (53 %). Les causes d’immunodépression étaient. suivies des bactériémies (21 %), des. représentées par l’infection à VIH (27 cas),. infections génitales (14 %), pulmonaires. le. (8%) et des infections sur site opératoire. prostatique (6 cas), le diabète (4 cas) et la. (4%).. dénutrition sévère due à la tuberculose (4. Les infections urinaires occupaient la. cas).. première place en Neurologie (85 % des. Les patients ayant présenté une bactériémie. cas). Au service des Maladies infectieuses,. avaient un cathétérisme veineux dans 100. les bactériémies étaient les plus fréquentes. % des cas et une immunodépression dans. (46,7 %), suivies des infections génitales. la moitié des cas. Le sondage urinaire (50. (27,8 %) et urinaires (23,3 %). Les. %). localisations. constituaient. pulmonaires. étaient. cathétérisme. et. le. sondage. cancer. et. veineux. (94. vésical. les. retrouvées en Pneumologie dans 43,8 %. retrouvés. des cas. Concernant les services de. urinaires.. Pour. chirurgie, nous avons répertorié un total de. génitales,. la. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. (50. broncho-pulmonaire. l’immunodépression. au. %),. (43,3. principaux. cours. %). ou. %). facteurs. des. localisations. les. infections. diarrhée. (93%),. Page 13.
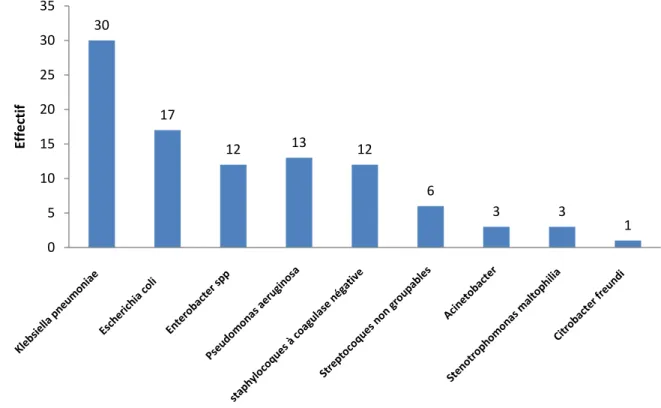
(7) Article Original. Incidence des infections nosocomiales à BMR. l’immunodépression (86%), et le sondage. isolés dans les urines (67 %) et dans les. vésical (57%) étaient. présents dans la. prélèvements de pus (25 %) [Tableau 2].. majorité des cas. Parmi les patients atteints. En plus des infections urinaires (44 %),. de. Pseudomonas. pneumopathie nosocomiale, 43 %. était (31. bronchique.. pulmonaires. (19 %). La majorité des. Profil bactériologique. infections génitales était due aux EBLSE. bénéficié. d’une. endoscopie. et. de. bactériémies. avaient. %). responsable. d’infections. de. (86 %). Concernant, le profil de résistance,. bêtalactamase à spectre élargi (EBLSE). les EBLSE et les souches d’Acinetobacter. (60 cas, soit 3 cas /1000 patient-jours),. présentaient des résistances associées à la. Pseudomonas aeruginosa (13 cas soit 0,66. plupart des antibiotiques, essentiellement. cas. aux aminosides et aux fluoroquinolones.. Les. entérobactéries. /1000. productrices. patient-jours). et. les. staphylocoques à coagulase négative (12. Cependant,. cas soit 0,61 cas /1000 patient-jours). l’imipénème ou à la colistine n’a été. étaient les souches les plus fréquentes. constatée. Les souches de Pseudomonas. [Figure 1]. Les EBLSE étaient dominées. avaient les taux de résistance les moins. par Klebsiella pneumoniae. élevés pour la gentamicine (44%) et. (50%) et. aucune. l’amikacine. type de BMR, les urines occupaient la. staphylocoques, toutes les souches étaient. première place avec des pourcentages. sensibles à la pristinamycine et à la. variant entre 33 % et 67 % [Tableau 2].. vancomycine. Par contre, elles étaient. Les EBLSE provenaient essentiellement. toutes résistantes à l’érythromycine et. des urines (52 %), des sécrétions génitales. seules 4 souches avaient une résistante à la. (20 %) et des hémocultures (20 %). Les. lincomycine. Donc, 4 souches avaient une. staphylocoques. résistance de type MLSb. L’ensemble des. principalement. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Quand. à. Escherichia coli (28%). Quel que soit le. étaient. (19%).. résistance. aux. Page 14.
(8) Article Original. Incidence des infections nosocomiales à BMR. souches de streptocoques présentaient une. hôpitaux est confrontée aux difficultés. résistance simultanée à la pénicilline G, et. financières et logistiques limitant ainsi les. à l’érythromycine.. activités de surveillance et d’hygiène. Aspects thérapeutiques et évolutifs. hospitalière.. Parmi les 80 patients présentant une IN à. De septembre à décembre 2010, le nombre. BMR, seuls 37,5 % (30 cas) ont bénéficié. de cas incidents d’IN à BMR était de 97. d’une. soit. antibiothérapie. adaptée. à. une DI globale de 5 cas / 1000. l’antibiogramme. Trente sept sont décédés. patient-jours. Ce résultat est nettement plus. en cours d’hospitalisation soit une létalité. important que ceux signalés dans les. de 46 %. L’évolution était favorable pour. études hospitalières réalisées dans les pays. 18 patients. Pour les 25 restants (31%) ils. développés. Willemsen et al. étaient sortis sans traitement ou transférés. signalé une DI des infections à BMR de. dans une autre structure.. 0,43 cas / 1000 patient – jours [7]. La DI. Discussion. des infections à EBLSE était 8 fois plus. L’enquête d’incidence discontinue basée. élevée dans notre étude (3 cas /1000. sur la surveillance bactériologique pendant. patient -jours) en comparaison aux taux. une période donnée a comme avantage de. observés dans les hôpitaux français (0,39. faire un état des lieux fiable en mobilisant. cas pour 1000 journées d’hospitalisation). le moins de ressources. Elle constitue la. [8]. Une enquête menée en Suisse a. méthode d’évaluation la mieux adaptée. également notifié. dans nos pays ; car même si de nombreux. transmission. pays africains se sont engagés à lutter. exposition/jours. contre les IN avec la mise en place par. sélection liée à l’utilisation anarchique des. l’OMS de l’Alliance mondiale pour la. antibiotiques,. sécurité des patients [6], la majorité des. hospitalières et la fréquence des gestes. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. un faible taux de. de. 0,9 [9].. la. avaient. La. cas/. 1000. pression. contamination. de. intra-. Page 15.
(9) Article Original. Incidence des infections nosocomiales à BMR. invasifs en milieu hospitalier sont un. Les infections urinaires (53 %) et les. ensemble. favorisant. bactériémies (21 %) étaient les infections. l’émergence et la diffusion les infections à. les plus fréquentes. La prédominance des. bactéries multirésistantes.. localisations urinaires est classiquement. La répartition des DI était différente en. notifiée dans la littérature [4, 7, 8].. fonction du type de service. Elle était trois. Cependant, des différences peuvent être. fois plus élevée dans les services médicaux. observées en fonction de la nature des. par rapport aux services chirurgicaux. Des. services. données similaires ont été signalées dans la. méthodologiques.. littérature [8,10]. En 2010, la surveillance. surveillance de S Ducki et M Belch, la. des BMR dans les établissements de santé. localisation urinaire (20 %) venait après les. en France avait retrouvé que 36 % des cas. infections du tissu cutané (34,5 %) et les. d’infections à EBLSE étaient survenues. localisations respiratoires (25,2 %) [11].. dans les services médicaux contre 20%. Metintas et al en Turquie ont observé une. dans les services de chirurgie.. prédominance. de. facteurs. Le long. concernés. et. des. Dans. des. approches. l’enquête. infections. du. de. site. séjour, la pression de sélection secondaire. opératoire (45,7 %) suivie des infections. à l’utilisation fréquente des antibiotiques. urinaires (26,1 %) et des bactériémies. dans. (21,7 %) [12].. les. établissements. médicaux, maladies. La distribution des sites d’infection était. infectieuses et la fréquence des actes. variable en fonction des services et. invasifs en neurologie (sondage urinaire,. dépendait. cathétérisme veineux) et en pneumologie. localisation urinaire était le premier site. (endoscopie bronchique) sont un ensemble. infectieux en Neurologie (85%). Dans ce. de facteurs pouvant expliquer la différence. service,. retrouvée dans notre série.. (immobilisation,. notamment. au. service. des. de. l’état. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. leur. particularité.. clinique vessie. des. La. patients. neurologique). Page 16.
(10) Article Original. Incidence des infections nosocomiales à BMR. justifie le plus souvent la mise en place. diarrhée (93 %) et un sondage vésical (57. d’une sonde à demeure, favorisant la. %). Elles ont été prises en compte car les. survenue d’IN urinaire. En effet, l’analyse. bactéries. des facteurs de risque retrouve que 50 %. prélèvements. des patients atteints d’IN urinaire avaient. effectués. bénéficié d’un sondage vésical. Concernant. infectieux. La contamination des voies. le service des Maladies Infectieuses, les. génitales pouvant se faire soit par voie. bactériémies étaient les plus fréquentes. ascendante à partir de la flore fécale ou. (46,7%).. urinaire loco – régionale, soit par voie. Leur. probablement. en. prédominance rapport. avec. est l’état. ont. dans. été à. isolées visée. le. dans. des. diagnostique. cadre. d’un. bilan. hématogène au cours des bactériémies.. d’immunodépression sévère des patients. Conformément aux données de la. infectés par le VIH admis dans ce service.. littérature [4, 16, 17, 18], les bacilles à. En effet, les bactériémies sont fréquentes. Gram négatif étaient les bactéries les plus. au cours du SIDA [13, 14]. Elles sont le. isolées. Il s’agissait essentiellement des. plus souvent secondaires à une porte. EBLSE (62 %) parmi lesquelles K. d’entrée urinaire ou pulmonaire [14,15].. pneumoniae était le germe le plus fréquent. Cependant, dans notre série, la porte. (50 %) suivi d’E coli (28 %) et. d’entrée de ces bactériémies n’a pas pu être. d’Enterobacter. précisée même si le cathétérisme veineux. antérieures menées dans le même hôpital. était retrouvé chez tous les patients.. retrouvent des résultats différents. Ka et al. Classiquement, la localisation génitale. avaient noté une prédominance d’E coli. n’est pas répertoriée parmi les sites. (56,8 %) suivie de K pneumoniae (18 %). infectieux. et de Salmonella spp (8 %) [19]. Dans une. d’IN.. principalement. Elle chez. est. survenue. des. patients. immunodéprimés (86 %), présentant une. seconde. (12. enquête,. %).. E. Les. coli. études. occupait. également la première place avec 30,6 %. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Page 17.
(11) Article Original. Incidence des infections nosocomiales à BMR. des cas [20]. Cette différence par rapport. %). Cette prédominance de la localisation. aux études précédentes suggère l’existence. urinaire avait déjà été notifiée par Hamze. d’une. et al au Liban [26]. Le site pulmonaire. épidémie. d’infection. à. K. pneumoniae durant notre période d’étude.. venait. Cependant, elle ne peut être affirmée avec. série ; par contre il occupait la première. certitude car les taux d’attaques antérieurs. place. ne sont. Dans les études. réalisée par Van Eldere et al aux USA [27].. françaises [8] et Allemandes [21], E. coli. Bactéries commensales de la peau, les. reste le bacille à Gram négatif le plus. staphylocoques à coagulase négative sont. fréquent,. un. actuellement reconnus comme des agents. pourcentage de 59,7 % et 56,5 % des. majeurs d’IN [28]. Ils étaient responsables. souches EBLSE, par contre K. pneumoniae. de 12 cas d’IN soit 12,3%. Il s’agissait. était retrouvée dans 17,5 % et 5 % des cas.. essentiellement d’infections urinaires (67. P.aeruginosa venait en deuxième position. %). Leur grande capacité à coloniser les. après les EBLSE avec 13 cas, soit 13,4 %.. biomatériaux et à s’organiser en biofilm. Kesahl au Nigéria [22] et Atif en Algérie. expliquent leur pathogénie. Elles sont. [18] ont rapporté respectivement des taux. également. impliquées. de 16,8 % et 21,1 %. Il représentait le. bactériémies. [29]. premier germe isolé chez les patients. valvulaires. admis en réanimation à l’Hôpital Le. Staphylocoque aureus n’a été isolée,. Dantec à Dakar [23]. Classiquement, il est. contrairement aux données des études. responsable de suppurations [24, 25] et de. antérieures qui signalaient un taux de. surinfections de plaies opératoires [24, 22],. 13,9% dont les deux tiers étaient résistants. alors que dans notre étude, il était. à la méticilline [19].. pas connus.. avec. respectivement. en troisième position dans notre. dans. une. [30].. étude. et. multicentrique. dans les. Aucune. les. infections souche. de. essentiellement isolé dans les urines (44. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Page 18.
(12) Article Original. En. Incidence des infections nosocomiales à BMR. dehors. du. Streptococcus. vancomycine. et. à. la. pristinamycine.. non. Concernant le Pseudomonas, la moitié des. sont considérés comme des. souches présentaient une résistance à la. pathogènes opportunistes [31]. Ils sont le. ciprofloxacine, alors que dans l’étude de. plus. les. Sow et al en 1999, toutes les souches. endocardites mais également dans les. étaient sensibles à cette molécule [20]. Ce. suppurations profondes [31]. Roncoroni en. niveau. Argentine avait signalé qu’ils étaient. fluoroquinolones est la conséquence de. responsables de suppurations (56 %),. leur utilisation abusive.. d’endocardites (27 %) et d’infections. La prise en charge de ces infections. urinaires (10%) [32]. Une autre enquête. multirésistantes pose un réel problème.. menée à l’hôpital de Tel-Aviv en Israël a. D’une part, seules l’imipenème et la. observé que les streptococcus du groupe. pristinamycine sont disponibles et d’autres. milleri étaient isolés essentiellement dans. part,. les suppurations (35 %), les urines (29%). financièrement pour nos patients qui ont à. et dans le sang (11%) [33]. Par contre,. leur charge le traitement de ces infections.. dans notre série, la localisation urinaire. Ainsi, seul un tiers des patients a été traité.. était prédominante (66%).. La diffusion communautaire et inter-. pneumoniae, groupables. les. souvent. streptocoques. impliqués. dans. élevé. elles. de. sont. résistance. aux. inaccessibles. Quelle que soit l’espèce bactérienne, le. hospitalière de ces germes multirésistances. taux de résistance aux aminosides et aux. est également à craindre puisque près d’un. fluoroquinolones était élevé. Cependant,. tiers des patients ont été transférés ou sont. l’imipénème et la colistine restent actives. sortis alors qu’ils n’avaient pas reçu de. sur toutes les souches d’EBLSE et. traitement. Près de la moitié des patients. d’Acinetobacter.. les. (46%) sont décédés. Cette létalité élevée. la. n’est pas uniquement imputable aux. staphylocoques. De sont. même, sensibles. à. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Page 19.
(13) Article Original. Incidence des infections nosocomiales à BMR. infections nosocomiales mais elle est aussi. moment des soins et des gestes médicaux. en rapport avec la gravité de l’état des. invasifs. patients. En effet,. incidence.. l’immunodépression. permettra Des. de. réduire. moyens. cette. financiers. et. retrouvée chez la moitié des patients. logistiques doivent être mis à la disposition. (51,2%) favorise la survenue d’infections. des CLIN afin qu’ils puissent mener des. opportunistes qui aggravent le pronostic.. activités. CONCLUSION. médical et de prévention des infections. L’incidence des IN à BMR est élevée dans. nosocomiales. notre structure hospitalière. Le respect des. hospitalières.. de. formation. au. sein. du. des. personnel. structures. mesures d’hygiène et des procédures au Conflit d’intérêt : aucun 4. Dia NM, Ka R, Dieng C, Diagne R, Dia. Références 1. CMIT. Infections associées aux soins. In E. Pilly: Vivactis Plus Ed 2010;130:492-7.. Ml, Fortes L, et al. Résultats de l’enquête de prévalence des infections nosocomiales au CHNU de Fann (Dakar, Sénégal). Med. 2. Simon F, Demortiere E, Chadli M, Mal Infect 2008 ; 38 : 270-4. Kraemer P, De Pina JJ. Le risque 5. Anonyme. Comite de l’antibiogramme nosocomial en Afrique intertropicale ; de la société française de microbiologie. Partie. 1:. le. contexte.. Med. Trop Recommandations. 2008.. En. ligne. 2006;66:91-6. http://www.sfmmicrobiologie.org/UserFile 3. Ndoye B, Seck M, Sicard JM, Traore J, Ndiaye M. Enquête de prévalence des infections nosocomiales dans 15 hôpitaux sénégalais. In : 19e Congrès Société française d’hygiène hospitalière. Paris, France 2008 ; [résumé P- 017].. s/file/CASFM/casfm_2008.pdf (accédé le 22 février 2012) 6. OMS. Alliance mondiale Partenariats africains pour la sécurité des patients : ensemble pour des soins plus surs. http:// whqlibdoc.who.int/publications/2009/9789. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Page 20.
(14) Article Original. Incidence des infections nosocomiales à BMR. 242598544_fre.pdf. (accédé. le. 21. lyon.fr/Reseaux/BMR/Resultats/2000.pdf. novembre 2012). (accédé le 24 février 2012). 7. Willemsen I, Mooij M, van der Wiel M,. 11. Ducki S, Belch MF. Surveillance des. Bogaers D, van der Bijl M, Savelkoul P, et. bactéries multirésistantes en Lorraine:. al. Highly resistant microorganisms in a. étude d’incidence multicentrique de trois. teaching hospital: the role of horizontal. ans. Med Mal Infect 2004; 34 : 70-5. spread in a setting of endemicity. Infect 12. Metintas S, Akgun Y, Durmaz G, Control Hosp Epidemiol 2008;29:1110-7 Kalyoncu C. Prevalence and characteristics 8. Jarlier V, Arnaud I, Carbonne A. of nosocomial infections in a Turkish Surveillance des bactéries multirésistantes university hospital. Am J Infect Control dans les établissements de santé en France 2004; 32 : 409-13. – Réseau BMR Raisin – Résultats 2010. 13. Gilks C, Brindle RJ, Otieno LS, Simani Saint-Maurice: Institut de veille sanitaire ; PM, Newham RS, Bhatt SM, et al. Life2012. 84 p. threatening. bacteraemia. in. HIV-1. 9. Fankhauser C, Zingg W, Francois P, seropositive adults admitted to hospital in Dharan S, Schrenzel J, Pittet D, et al. Nairobi, Kenya. Lancet 1990; 336 : 545-9. Surveillance of extended-spectrum-beta14. Seydi M, Sow PS, Soumaré M, Ndour lactamase-producing Enterobacteriaceae in CT, Dia NM, Diop BM et al. Les a Swiss Tertiary Care Hospital. Swiss Med bactériémies au cours du sida à Dakar, Wkly 2009; 139 : 747-51. Sénégal. Med Mal Infect 2003, 33 : 323-6 10.. Réseau. de. Surveillance. et. de 15. Bernard E, Carles M, Pradier C,. Prévention des Bactéries Multirésistantes Ouzouf N, Dellamonica P. Septicémies aux antibiotiques. BMR Sud –Est Rapport communautaires chez le patient infecté par Janvier – Mars 2000 ; 42p. En ligne le virus de l’immunodéficience humaine. http://cclin-sudest.chupresse Med 1996 ; 25 : 746 - 50. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Page 21.
(15) Article Original. Incidence des infections nosocomiales à BMR. 16. Bagheri Nejad S, Allegranzi B, Syed. bactérienne et prescription d’antibiotiques. SB,. au CHN de Fann. Dakar Med 2003;48:189-. Ellis. B,. Pittet. D.. Health-care-. associated infection in Africa: a systematic. 93.. review. Bull World Health Organ. 2011;. 21. Willemsen I, Elberts S, Verhulst C,. 89 : 757-65. Rijnsburger M, Filius M, Savelkoul P. et. 17. Fehr J, Hatz C, Soka I, Kibatala P,. al.. Urassa H, Smith T et al. Risk factors for. microorganisms: incidence density and. surgical site infection in a Tanzanian. occurrence of nosocomial transmission. district hospital: a challenge for the. (TRIANGLe Study). Infect Control Hosp. traditional National Nosocomial Infections. Epidemiol. 2011; 32 : 333-41.. Surveillance system index. Infect Control. 22. Kesah CN, Egri-Okwaji MT, Iroha E,. Hosp Epidemiol 2006; 27 : 1401–4.. Odugbemi. TO.. 18. Atif ML, Bezzaoucha A, Mesbah S,. nosocomial. infections. Djellato S, Boubechou N, Bellouni R.. surgical patients at a tertiary health. Evolution. of. institution. prevalence. in. nosocomial an. Algeria. infection university. Highly. resistant. in. gram-negative. Aerobic. Lagos,. in. bacterial paediatric. Nigeria.. Niger. Postgrad Med J 2004; 11 : 4–9.. hospital (2001 to 2005). Med Mal Infect. 23. Diouf E, Beye MD, Diop Ndoye M,. 2006; 36 : 423–8.. Kane O, Seydi AA, et al. Nosocomial. 19. Ka R, Sow AI, Manga NM, Ndour CT,. ventilator-associated. Diop D, Ndong K, et al. Résistances aux. tropical intensive care unit. Dakar Med. antibiotiques des principaux germes isolés. 2006; 51: 81-8.. au CHU de Fann janvier 1999 et décembre. 24. Dia NM, Ka R, Manga NM, Diop SA,. 2000. Dakar Med 2003; 48 : 87-91.. Ndour CT, Diagne R et al. Aspects. 20. Sow AI, Boye A, Ka Sall R, Ndour CT,. épidémiologiques,. Soumare M, Seydi M, et al. Résistance. thérapeutiques. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. pneumonia. in. cliniques des. a. et. infections. à. Page 22.
(16) Article Original. Incidence des infections nosocomiales à BMR. Pseudomonas aeruginosa dans un service. 29. Finkelstein R, Fusman R, Oren I,. de. Dakar. Kassis I, Hashman N. Clinical and. (Sénégal). Rev. CAMES - Série A 2011,. epidemiologic significance of coagulase-. 12 : 221-4.. negative staphylococci bacteremia in a. 25. Abdallah HB, Noomen S, Khélifa AB,. tertiary care university Israeli hospital. Am. Sahnoun O, Elargoubi A, Mastouri M.. J Infect Control 2002; 30: 21-5.. Profil de sensibilité aux antibiotiques des. 30. Piette A, Verschraegen G. Role of. souches. coagulase-negative staphylococci in human. pathologie. de. infectieuse. Pseudomonas. à. aeruginosa. isolées dans la région de Monastir. Med. disease. Vet Microbiol 2009; 134 : 45-54.. Mal Infect 2008; 38 : 554-6.. 31. Bouvet A. Infections invasives à. 26. Hamze M, Dabboussi F, Izard D.. streptocoques. Sensibilité de Pseudomonas aeruginosa. oraux) en dehors des pneumococcies.. aux antibiotiques: étude sur quatre ans au. Presse Med 1997 ; 26 : 1768-73.. Nord du Liban. Med Mal Infect 2004;. 32. Roncoroni AJ, Bianchi L, García. 34:321-4.. Damiano C, Fernandez H, Bianchini HM.. 27. Van Eldere J. Multicenter surveillance. Identification of Streptococcus viridans in. of Pseudomonas aeruginosa susceptibility. clinical specimens. Rev Argent Microbiol.. patterns. 1987; 19 : 19-26.. in. nosocomial. infections.. J. viridans. (streptocoques. Antimicrob Chemother 2003; 51: 347-52.. 33. Siegman-Igra Y, Azmon Y, Schwartz. 28. Klein JO. From harmless commensal. D. Milleri group streptococcus--a stepchild. to invasive pathogen: coagulase-. in the viridans family. Eur J Clin Microbiol. negative staphylococci. N Engl J Med. Infect Dis. 2012; 31 : 2453-9.. 1990; 323 : 339-40.. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Page 23.
(17) Article Original. Incidence des infections nosocomiales à BMR. Tableau I : Densité d’incidence des infections nosocomiales à bactéries multirésitantes par service au CHNU de Fann de Dakar de septembre à décembre à 2010 Table I : Incidence density of nosocomial infections due to multidrug resistant bacteria at Fann Teaching Hospital in Dakar from September to December 2010. Service. Nombre de cas 48. Temps d’exposition (jours) 5172. Densités d’incidence (cas/1000 patient-jours) 9,3. Pneumologie. 18. 4425. 7,0. Neurologie. 21. 2554. 4,7. CTCV. 4. 1424. 4,3. Neurochirurgie. 5. 935. 3,5. ORL. 1. 2486. 0,4. Psychiatrie. 0. 2574. 0. Total. 97. 19570. 5,0. SMIT. Tableau II : Répartition des BMR par type de prélèvements (%). Enquête sur les infections nosocomiales au CHNU de Fann de Dakar de septembre à décembre à 2010. Table II : Distribution of multidrug resistant bacteria by type of specimen (%). Survey in nosocomial infections at Fann Teaching Hospital in Dakar from September to December 2010.. Urines. Hémocultures. Génitales. EBLSE (n = 60). 52. 20. 20. 6. 2. Pseudomonas (n = 16). 44. 31. 6. 19. 0. Staphylocoques (n = 12). 67. 8. 0. 0. 25. Streptocoques (n = 6). 66. 17. 0. 17. 0. Acinetobacter ( n = 3). 33. 33. 33. 0. 0. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Respiratoires non protégés. Pus. Page 24.
(18) Article Original. Incidence des infections nosocomiales à BMR. 35 30 30. Effectif . 25 20 15 10. 17 12. 13. 12 6. 5. 3. 3. 1. 0. Figure 1 : Répartition des cas selon de type de BMR isolée. Enquête sur les infections nosocomiales au CHNU de Fann de Dakar de septembre à décembre à 2010. Graph 1 : Distribution of the cases according to the type of isolated BMR. Survey in nosocomial infections at Fann Teaching Hospital in Dakar from September to December 2010.. Revue Malienne d’Infectiologie et de Microbiologie 2015, Tome 5. Page 25.
(19)
Figure

Documents relatifs
La prévalence des infections nosocomiales pour un service donné varie selon la durée d’hospitalisation mais aussi selon les activités qui y sont menées : 72 % des patients
The preparation of this analysis is sup- ported through Genome Reviews, a new database of bacterial and archaeal DNA sequences in which annotation has been upgraded (compared to
In experimental rabbit meningitis, cefepime given at a dose of 100 mg/kg was associated with concentrations in the cerebrospinal fluid of between 5.3 and 10 mg/L and a
18 , 19 In the present study, amphetamines are shown to induce TF expression and surface activity in human endothelial cells; this effect occurred at the transcriptional level and
Les cas groupés représentent 64 signalements sur 109 (cf. La gale reste une des principales pathologies à l’origine de cas groupés avec 3 signalements émis, à l’origine de 86
- les rksultats obtenus sur 774 chtvres multipares rkparties dans 8 6levages pour lesquelles le statut infectieux ktait connu (3 analyses bactkriologiques au cours de
lavage des mains à la formation du personnel en passant par le port de gants, la décontamination, nettoyage, stérilisation ou désinfection à haut niveau des instruments
En pratique et en comparant les plan temps-fréquence obtenus pas transformée de Wigner- Ville classique et par décomposition atomique, la puissance du bruit (bruit de l’observation