L’apport de la laparoscopie dans la prise en charge des abdomens urgents.
Texte intégral
(2) « Je suis heureux d’obéir à une ligne de conduite, devenue pour moi le plus doux des devoirs, celle qui veut que l’on inscrive, au seuil de son travail scientifique, le nom de ceux auxquels on doit ce que l’on sait. » A. LAHLAIDI 2.
(3) L’apport de la laparoscopie dans la prise en charge des abdomens urgents Thèse soutenue le lundi 2 juin 2008 Par LAHLAIDI Karim. 3.
(4) Je dédie cette thèse à. 4.
(5) A mon père :. Aucun témoignage ne saurait t’exprimer ma gratitude pour tous les sacrifices que tu as consentis pour faire de moi la personne que je suis aujourd’hui. Tu as toujours été là dans les moments de joie comme dans les épreuves qui ont jalonné ma vie. Ta bonté, ton honnêteté, ta générosité et tes grandes qualités humaines demeureront pour moi le meilleur exemple à suivre. Je ne trouve aucun mot pour exprimer la profondeur de mon estime ainsi que le respect que je te porte. J’espère que la lecture de cette thèse te fera plaisir.. 5.
(6) A ma très chère mère :. Une simple dédicace ne saurait, en aucun cas exprimer tout l’amour que je te porte. Tu m’as été tout au long de ma vie une référence de bonté, d’amour, de générosité et de tendresse. Tes prières m’ont été d’un soutien considérable tout au long de ce parcours. Tous les mots ne sauraient exprimer mon respect et ma considération pour tous les sacrifices que tu as consentis pour notre bien être, à mes sœurs et moimême. Une chose que je ne t’ai jamais dite : j’ai toujours été et je serais toujours très fier d’être le fils d’une libraire. 6.
(7) A ma chère sœur Nadia et son époux Jorje. A ma princesse hindoue et mon beau frère colombien. Je ne pourrais d’aucune manière vous exprimer ma profonde affection et mon immense gratitude pour votre soutien. Vos encouragements ont été pour moi une source de confiance et de patience. Puisse Dieu vous apporter bonheur et longue vie.. A ma très chère sœur Myriam. Toi qui seras toujours pour moi ma petite sœur. Pour ton encouragement et ton aide précieuse. 7.
(8) A la tornade que tu es. Que la nature te soit clémente. J’implore le bon Dieu de t’apporter le bonheur et le succès que tu mérites, et te donner le courage pour venir à bout de tes rêves.. A mon grand père Si Mohamed Skali. Toi, chez qui le savoir sans limite m’a toujours impressionné, Toi qui cultive éternellement ton jardin (dixit Voltaire), Que ce modeste travail soit le témoignage de ma reconnaissance et de mon affection.. A mes oncles :. Tonton Larbi, Said et Hassan. Pour votre soutien, et votre présence. Ami Abdelkader. Pour toute la reconnaissance que je te porte pour ce que tu fais pour la zaouïa.. A mes tantes 8.
(9) Tata Najiba, Faouzia, Bouchra, Ouafaa et Amale. A mes cousins et cousines….. A ma seconde famille. Youssef Bouayad, Yamina Ousadden, sans oublier Kanji Sama. Pour votre présence et votre écoute durant toutes ces années, merci. Je ne puis que vous souhaiter tout le bonheur du monde.. A ceux que je considère comme les frères que je n’ai jamais eus :. Tuan Ahn Le, Karim Roques, Mehdi Ennabli,Youness Bjijou, Rudi Attias, Lorent Letellier, Vous avez toujours été là pour moi, je serais toujours là pour vous. Je vous souhaite une agréable vie pleine de réussite. A notre amitié sans concession. 9.
(10) A mes collègues et amis de l’Hôpital Ibn Sina : Trop nombreux pour être tous nommés, Je n’en citerais que quelques uns Jawad, Kawtar, Nadia, Simo, Bachir, Salma,.. Par votre personnalité, vous m’avez montré que nos différences faisaient notre force.. A tous mes amis Rôlistes Comment vous oublier ? Majid, Sliman, Taieb, Khor, Mimi, Zoups, Elminsterne, Galadriel, Cheridan et tous les autres…. A tous ceux dont le nom m’échappe,. 10.
(11) mais qui sont présents dans mon cœur ; la réalisation de ce travail représente une occasion pour vous témoigner ma reconnaissance et mes remerciements chaleureux.. Remerciements 11.
(12) A notre Maître Président de Jury Monsieur le Professeur Mohamed AHALLAT Chef du département de chirurgie de l’Hôpital Ibn Sina Chef du service de chirurgie C. Professeur de Chirurgie Générale CHU. Avicenne Rabat. Votre simplicité et votre gentillesse nous ont en tout temps facilité le contact. Nous vous exprimons ici notre respectueuse reconnaissance. Vous avez accepté avec spontanéité de juger ce travail, c’est pour nous une fierté de vous compter parmi les membres de ce jury. Vous êtes un exemple de rigueur scientifique et de perfectionnisme, pour chacun d’entre nous. 12.
(13) Nous sommes honorés de vous avoir parmi nos juges, et vous prions de trouver ici le témoignage de notre plus profonde gratitude et de notre grande estime.. A notre Maître et rapporteur de thèse Monsieur Sâad AL BAROUDI Professeur de Chirurgie Générale Du C.H.U. Ibn Sina de Rabat. Vous avez suscité notre admiration pour votre rigueur et votre dévouement dans l’exécution de votre noble profession. Nous resterons toujours marqués pour votre dévouement sans limite à la profession médicale, ainsi qu’à votre capacité à dénouer les situations les plus insolites. Vous nous faites un grand honneur de nous avoir confié ce travail ainsi que l’amabilité de nous avoir orientés et dirigés lors de sa réalisation. Nous vous remercions pour votre disponibilité, votre patience et votre soutien tout au long de la réalisation de ce travail. Soyez assuré de notre gratitude et de notre respectueux attachement. 13.
(14) A notre Maître et Juge de thèse Monsieur le Professeur Mohamed ADNAOUI Directeur de l’UFR Médecin Interniste Du C.H.U. Ibn Sina de Rabat. Votre compétence et votre acuité sont connues et reconnues. Votre sagesse et votre expérience font de vous le maître que l’on écoute et que l’on respecte. Vous nous faites l’immense honneur d’accepter de juger ce modeste travail. Veuillez trouver ici l’expression de notre attachement, notre grande admiration et notre profond respect.. 14.
(15) A notre Maître et Juge de thèse Monsieur Abdelmalek HRORA Professeur de Chirurgie Générale Du C.H.U. Ibn Sina de Rabat. Nous admirons le chirurgien que vous êtes et la qualité de votre enseignement, clair et précis. Nous vous remercions de nous faire l’honneur de prendre part au jugement de cette thèse. Veuillez trouver ici, cher maître, l’expression de toute notre gratitude et de notre profond respect.. 15.
(16) A notre Maître et Juge de thèse Monsieur Yassine NOUINI Professeur de Chirurgie Urologique Au C.H.U. Ibn Sina de Rabat. Nous avons beaucoup appris à votre contact et pu apprécier votre compétence et votre grande gentillesse. Auprès de vous et de tout le service d’Urologie A, nous avons toujours trouvé un accueil chaleureux et amical. Veuillez trouver ici l’expression de notre plus vive gratitude et notre profond respect pour l’honneur que vous nous faites en acceptant de juger ce modeste travail. En acceptant de siéger dans notre jury de thèse, vous nous faites un immense plaisir et un grand honneur. 16.
(17) Sommaire. 17.
(18) Sommaire INTRODUCTION………………………………………………………………………...1 Définition et terminologie ……………………………………………………….… 2 Rappel historique de la coeliochirurgie ………………………………………….. 3 MATERIEL D’ETUDE ET METHODES………………………………………..…….8 RESULTATS……………………………………………………………………......……11 I/ Généralités concernant notre série…………………………………………………... 12 A. Population d’étude………………………………………………………………......12 1. Sexe des patients……………………………...……………………………..….… 13 2. Age des patients……………………………………..………………………….... 14 B. Répartition des différentes pathologies……………………..……………….…….. 14 C. Taux de conversion……………………………………………..……………...….. 16 II/ Détails de la série classée par catégorie…………………………...……...………… 18 A. Première catégorie regroupant les patients dont le diagnostic est fait en pré-opératoire……………………………………………………………………. 18 Les cholécystites aigües………………………………………...………………..… 18 B. Deuxième catégorie regroupant les patients chez qui un diagnostic est hautement suspecté. ………………………………………………………………27 1. Les appendicites aigües………………………………………………………...… 27 2. Le Pseudo-Anévrisme de l’artère cystique ………………………………………. 36 3. Les occlusions digestives ……………………………………………………..….. 38 C. Troisième catégorie regroupant les abdomens chirurgicaux dont le diagnostic n’a pas été fait…………………………………………………………………….. 42 1. L’infarcissement mésentérique …………………………………………………... 42 2. Les douleurs du bas ventre chez la femme ………………………………………. 50 3. Les péritonites ……………………………………………………..……………... 57 4. Un abcès surrénalien……………………………………………………………… 61 5. Tumeur hépatique …………………………………………………...…………… 64 6. Kyste mésentérique ………………………………………….…………………… 66 D. Quatrième catégorie regroupant les patients chez qui une laparoscopie a été entreprise dans les suites immédiates d’une laparotomie…………………….…67 1. Syndrome infectieux post intervention par laparotomie……………………......… 67 2. Look coelioscopique de contrôle après chirurgie colique gauche majeure sans stomie d’amont……………………………………………………………..…… 70. 1.
(19) DISCUTION……………………………………………………………………………. 72 I/ généralités…………………………………………………………………………….. 73 1. L’exploration en laparoscopie urgente…………………………….………….…. 76 2. Rôle diagnostique………………………………………………………………… 79 3. Options thérapeutiques…………………………………………….………….….. 81 4. Suites opératoires………………………………………...……………………..... 82 II/ Analyse catégorie par catégorie…………………………………………………….. 84 A. Première catégorie regroupant les patients dont le diagnostic est fait en préopératoire. ……………………………………………………………………….. Les cholécystites aigües………………………………………...………………. 84 B. Deuxième catégorie regroupant les patients chez qui un diagnostic est hautement suspecté. …………………………………………………………...... ..91 1. Les appendicites aigües…………………………………………………….......… 91 2. Le Pseudo-Anévrisme de l’artère cystique ………………………………...…..… 99 3. Les occlusions digestives ………………………………………………………. 100 C. Troisième catégorie regroupant les abdomens chirurgicaux dont le diagnostic n’a pas été fait……………………………………………………………………102 1. L’infarcissement mésentérique ……………………………………………….… 102 2. Les douleurs du bas ventre chez la femme ……………………………………... 105 3. Les péritonites ……………………………………………………………...…... 110 4. Un abcès surrénalien…………………………………………………………….114 5. Tumeur hépatique ………………………………………………………..……. 115 6. Kyste mésentérique …………………………………………………...….......... 115 D. Quatrième catégorie regroupant les patients chez qui une laparoscopie a été entreprise dans les suites immédiates d’une laparotomie. …………..………. 116 1. Un syndrome infectieux ayant lieu après une laparotomie……………………...… 116 2. Un look coelioscopique de contrôle après chirurgie colique gauche majeure. … 116 II/ Autres possibilités diagnostiques et thérapeutiques en urgence selon la littérature……………………………………………………………………………….117 CONCLUSION……………………………………………………..……………..…… 118 PERSPECTIVES D’AVENIR……………………………………………….……...… 122 RESUME……………………………………………………………………….………. 124 BIBLIOGRAPHIE……………………………………………………….…….……… 131 PRIERE DE MAIMONIDE……………………………………………………...…… 140. 2.
(20) Introduction. 1.
(21) La laparoscopie ou coelioscopie est née en France dans les années quarante. Raoul PALMER, chirurgien et gynécologue, en 1944, après avoir créé un pneumopéritoine, introduisait dans l’abdomen une optique rigide et éclairante pour rechercher une pathologie pelvienne. La laparoscopie était alors à visée diagnostique uniquement. C’est depuis cette date et surtout à partir du milieu des années soixante dix que la laparoscopie s’est développée en gynécologie pour devenir thérapeutique. En 1972 est apparu le premier traitement laparoscopique conservateur d’une grossesse extra-utérine. En chirurgie viscérale et digestive, c’est à partir du milieu des années quatre vingt que cette technique s’est épanouie pour s’étendre à d’autres spécialités chirurgicales.. A. Définition et terminologie (1) :. La coelioscopie (prononcer cé-lio- : de « coelio- » ventre, et « -scopie » regarder : « regarder dans le ventre »), appelée également laparoscopie (de « laparo- » paroi, et « -scopie » = regarder à travers la paroi ») est une technique chirurgicale mini-invasive de diagnostic (coelioscopie proprement 2.
(22) dite) et d’intervention (coeliochirurgie) sur la cavité abdominale, de plus en plus utilisée sur l’appareil digestif (chirurgie viscérale), en gynécologie et en urologie. Elle fait partie des techniques d’endoscopie chirurgicale. Des techniques comparables ont été développées en chirurgie thoracique (la thorascopie), et en orthopédie (l’arthroscopie). En 1983 Karl SEM (2) pratiquait la première appendicectomie. En 1987 P. MOURET faisait la première cholécystectomie laparoscopique. En 1990 F. Dubois (3) publiait la première série de cholécystectomies laparoscopiques (36 cas).. B. Rappel historique de la coeliochirurgie (4) (5) (6). En 1901, George KELLING avait introduit, pour la première fois, un cystoscope à travers la paroi abdominale d’un chien vivant. Après insufflation d’air dans l’abdomen, il a visualisé les viscères ; il a décrit l’instrumentation nécessaire et a envisagé les futures possibilités de cette technique.. En 1910, le mérite de la première application chez l’homme revint au suédois JACOBEUS.. C’est en 1911 que le premier diagnostic laparoscopique a été posé par BERNHEIM, aux USA. 3.
(23) En 1913, le danois NORDENTOEFT réalise la première laparoscopie chez la femme après distension gazeuse de l’abdomen et mise en position de TRENDELENBURG.. En 1929 l’Allemand KALK a développé des instruments optiques pour diagnostiquer des maladies hépatiques.. En 1934, J. RUDDOCK, un interniste américain, a décrit les nouvelles lentilles optiques et le forceps pour biopsie. Il a souligné l’intérêt de la péritonéoscopie en chirurgie.. En 1938, JANOS VERESS a développé une nouvelle aiguille pour induire un pneumothorax. Cette aiguille de VERESS est fréquement utilisée pour créer un pneumopéritoine.. On doit beaucoup à RAOUL PALMER de Paris, qui en 1947 a créé un monitorage de la pression intra-abdominale.. Il fut le premier à s’intéresser, en 1951, aux libérations per-coelioscopiques des adhérences pelviennes et à faire des biopsies ovariennes et tubaires. Il décrit en 1960 la technique de stérilisation percoelioscopique par électrocoagulation et section des isthmes tubaires. 4.
(24) A cette même date, apparaît la thermocoagulation qui expose à moins de risque de brûlures viscérales grâce à KURST SEMM (gynécologue allemand) qui a poussé les gestes percoelioscopiques jusqu’à faire des ovariectomies, des myoméctomies et des salpingectomies. Il a développé un monitorage automatique. Plusieurs techniques et instruments crées par SEMM en 1974 sont encore utilisés de nos jours.. Une deuxième étape décisive survient et c’est sans conteste l’école de Clermont Ferrant avec BRUHAT, MANHES et MAGE qui assoit le concept de coelioscopie opératoire, avec la mise au point du Triton à trois fonctions (pointe d’électrocoagulation-section, aspiration, lavage), autorisant le traitement conservateur de la grossesse extra-utérine (G.E.U.).. A partir de 1980, les avantages de la chirurgie digestive à ventre fermé se confirment grâce à l’amélioration de l’instrumentation et des techniques d’endovision. L’avènement de la caméra opératoire branchée directement sur l’optique du coelioscope, a permis une aisance interventionnelle et a autorisé des gestes plus complexes.. L’abord coelioscopique dans les lésions des organes n’a pas un long passé. Il a longtemps été considéré comme un instrument valable pour le diagnostic et non pas pour la thérapeutique.. 5.
(25) Cependant, la libération d’adhérences pelviennes pratiquée en gynécologie a conduit à manipuler les anses intestinales. Ainsi, l’appendice, souvent adhérent aux lésions génitales, devait en être libéré, ce qui amena le gynécologue allemand KURST SEMM à pratiquer pour la première fois, en 1982, une appendicectomie sous coelioscopie (2).. En 1987 à Lyon, Ph. Mouret terminait, après une intervention de gynécologie chez une femme, par la cure d’une vésicule lithiasique symptomatique, sous coelioscopie. C’est la première cholécystectomie par laparoscopie pratiquée chez l’homme.. C’est à François DUBOIS que l’on doit le développement de la technique de la cholécystectomie par coelioscopie. Il est le promoteur de la coeliochirurgie digestive moderne (3). Le traitement laparoscopique d’une perforation ulcéreuse duodénale, qui est une urgence, a été rapporté pour la première fois par Philippe Mouret en 1989. C’est d’ailleurs François DUBOIS qui publiait en 1990 la première série de cholécystectomies laparoscopiques, avec 36 cas (3). C’est ainsi qu’un nouvel espace chirurgical s’ouvrait à la chirurgie digestive et viscérale, espace qui n’a cessé de s’étendre depuis, dans cette spécialité, mais aussi dans d’autres spécialités chirurgicales comme l’urologie, la chirurgie thoracique, la chirurgie endocrinienne, la chirurgie cardiaque et la chirurgie Comment [B1]: ??? transition entre les deux paragraphees et introduction a la these. orthopédique.. 6.
(26) Actuellement, la liste des interventions digestives pratiquées sous coelioscopie s’allonge rapidement. Le champ d’application de cette technique, surtout dans le cadre des urgences, devient de plus en plus vaste. Selon une étude sur l’évolution de la laparoscopie, l’abord coelioscopique devrait au cours de la prochaine décennie se stabiliser aux alentours de 70 à 75% des interventions de chirurgie digestive (7). Certaines. sociétés. savantes. vont. même. jusqu’à. préparer. des. recommandations dans ce cadre. Allant jusqu’à la libération des adhérences péritonéales. La laparoscopie permet le traitement de l’occlusion du grêle, le traitement des ulcères gastro-duodénaux, la splénectomie, la pyloroplastie extramuqueuse et récemment la cure du reflux gastro-oesophagien. L’application dans le cadre des urgences ne fait que croître au fils des années. L’utilisation de la laparoscopie dans ce cadre est reconnue par différentes organisations et sociétés savantes. Plusieurs auteurs ont déjà démontré l’intérêt diagnostique de la coelioscopie dans les douleurs abdominales aigües d’origine indéterminée (8). D’autres publications ont mis en exergue sa capacité actuelle à traiter par la seule voie laparoscopique plusieurs types d’urgences abdominales : appendicites aigües, cholécystites aiguës, perforation d’ulcère gastro-duodénal… Notre travail se propose d’étudier l’intérêt de cette technique pour la prise en charge des abdomens aigus reçus aux urgences, et sa faisabilité dans notre contexte. 7. Comment [a2]: parler des urgences et du but du travail..
(27) Matériel d’étude et méthodes. 8.
(28) MATERIEL D’ETUDE ET METHODES. Notre travail consiste en une étude rétrospective basée sur l’exploitation de 88 dossiers de malades ayant subi une laparoscopie en urgence, à l’hôpital universitaire Cheikh Zayed de Rabat, entre le mois de mai 2005 et le mois de janvier 2008 inclus et ce de manière homogène, à savoir par le même chirurgien. Chez tous les malades, il existait une indication formelle d’intervention en urgence sur la base de l’examen clinique et de diverses investigations diagnostiques réalisées dans le cadre de l’urgence (biologie, échographie, radiologie…). Les cas sont colligés à partir des registres de compte rendu d’hospitalisation et ensuite complétés à l’aide des dossiers médicaux; les données furent ensuite saisies au fur et à mesure sur Excel. Les données recueillies sont : . L’âge ; . Le sexe ; . Le diagnostic suspecté à l’admission ; . Les antécédents ; . Les signes cliniques ; . La température ; 9.
(29) . La TA ; . Les résultats des bilans biologiques : VS, CRP, GB (TP, HB, GR)… . Les résultats des données radiologiques : Abdomen sans préparation (ASP) ; échographie ; la TDM ; angioscaner… ; . Le compte rendu opératoire de laparoscopie en notifiant si une conversion a eu lieu ; . Le diagnostic après laparoscopie ; . L’anatomopathologie.. Toutes ces données ont été reportées dans un tableau Excel, puis classées et exploitées sous un logiciel de statistique : SPSS.. 10.
(30) Résultats. 11.
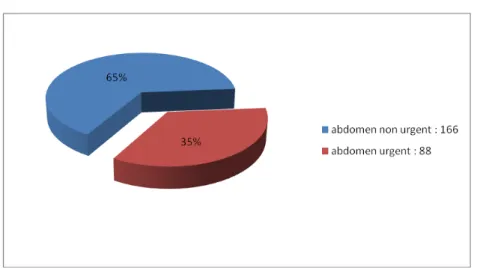
(31) Résultats I/ Génèralités concernant notre série. Population d’étude Notre série se répartit comme suit : . 254 patients ont été opérés par laparoscopie, inclus de manière homogène, réalisées par le même chirurgien, à l’hôpital universitaire Cheikh Zayed de Rabat, entre le mois de mai 2005 et le mois de janvier 2008. Ils sont répartis en deux groupes : . 166 patients ont été opérés par laparoscopie pour une pathologie non urgente. Les cholécystites chroniques représentent la pathologie la plus significative avec 47,6% des interventions par laparoscopie. . 88 Patients ont été opérés en urgence.. 12.
(32) Figure n°1 montrant la comparaison des abdomens urgents par rapport aux abdomens non urgents.. Sexe des patients :. Les 88 patients opérés par laparoscopie en urgence, inclus dans notre étude, comprenaient 46 femmes et 42 hommes, soit un sexe ratio de 0,92.. Figure n°2 montrant le sexe ratio des patients.. 13.
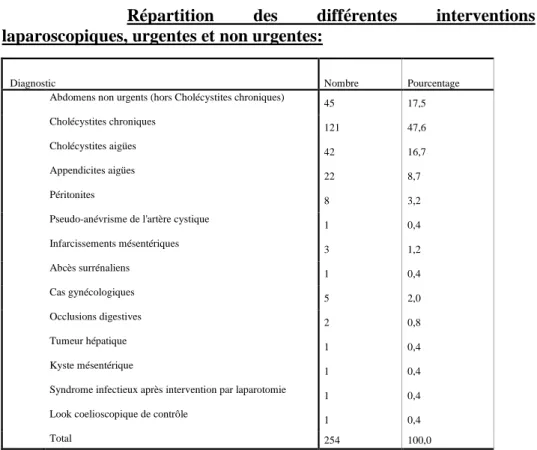
(33) Age des patients. Leur âge varie entre 6 ans et 88 ans, pour une moyenne d’âge de 46,61 ans (±16,61) et une médiane à 48 ans.. Répartition des différentes laparoscopiques, urgentes et non urgentes: Diagnostic Abdomens non urgents (hors Cholécystites chroniques) Cholécystites chroniques Cholécystites aigües Appendicites aigües Péritonites Pseudo-anévrisme de l'artère cystique Infarcissements mésentériques Abcès surrénaliens Cas gynécologiques Occlusions digestives Tumeur hépatique Kyste mésentérique Syndrome infectieux après intervention par laparotomie Look coelioscopique de contrôle Total. Nombre. Pourcentage. 45. 17,5. 121. 47,6. 42. 16,7. 22. 8,7. 8. 3,2. 1. 0,4. 3. 1,2. 1. 0,4. 5. 2,0. 2. 0,8. 1. 0,4. 1. 0,4. 1. 0,4. 1. 0,4. 254. 100,0. Tableau n°I montrant les différentes pathologies colligées dans notre série.. 14. interventions.
(34) Nous avons réparti nos cas (les laparoscopies en urgence) en 4 groupes ou catégories :. A. La première catégorie regroupant les patients dont le diagnostic est fait en pré-opératoire. Cette catégorie comprendra : Les cholécystites aigües.. B. La deuxième catégorie regroupera les patients chez qui un diagnostic est hautement suspect. Cette catégorie comprendra : Les appendicites ; Un pseudo-anévrisme de l’artère cystique ; Deux occlusions digestives.. C. La troisième catégorie regroupera les abdomens chirurgicaux dont le diagnostic étiologique n’a pas été fait, ou fut faiblement suspecté. Cette catégorie comprendra : Les infarcissements mésentériques ; Les urgences gynécologiques ; Les péritonites ; Les occlusions digestives ; Une tumeur hépatique ; Un kyste mésentérique.. D. La quatrième catégorie regroupant les patients chez qui une laparoscopie a été entreprise dans les suites immédiates d’une laparotomie. 15.
(35) Taux de conversion . Le taux de conversion pour toutes les interventions laparoscopiques est de 6 % (Coelioassisté inclus). Nombre de conversions effectuées lors de la laparoscopie :. Figure n°3 montrant le nombre de conversions effectuées lors de la laparoscopie.. . Le taux de conversion pour les interventions laparoscopiques effectuées en urgence est de 12,5%. Figure n°4 montrant le nombre de conversions effectuées lors de laparoscopie urgente.. 16.
(36) Ces conversions peuvent être subdivisées comme suit :. Nombre. Pourcentage. 77. 87,5. Chirurgie ouverte assistée et orientée par laparoscopie. 7. 8,0. Conversion après tentative traitement coelioscopique. 3. 3,4. 1. 1,1. 88. 100,0. Coelioscopie exclusive. Look coelioscopique diagnostique. à. de. visée. Total. Tableau n°II détaillant les types de conversions.. diagnostic pre laparo. Laparoscopie exclusive. Conversion. Total. 20 (91%). 2 (9%). 22. -cholécystites aigües. 37 (88%). 5 (12%). 42. -Peritonites. 5 (62,5%). 3 (37,5%). 8. 1. 0. 1. 3. 0. 3. -abcès surrénalien. 1. 0. 1. -cas de douleurs du bas ventre chez la femme. 5. 0. 5. -Autre. 5 (83,4%). 1 (16,6%). 6. 77 (87,5%). 11 (12,5%). 88. -Appendicites. -anévrisme de l'artère cystique -infarcissements mésentériques. Total. Tableau n°III montrant Le nombre de conversions par pathologie. 17. Comment [a3]: Détail surtout pour la cause de conversion.
(37) II/ Détails de la série classée par catégorie.. A. Première catégorie.. 1. Les cholécystites aigües. 42 patients ont eu l’indication d’une laparoscopie en urgence pour suspicion de cholécystite aigüe.. Sexe. Le sexe ratio est de 0,68 réparti en 17 hommes pour 25 femmes.. Age. Leur âge varie entre 20 ans et 70 ans. L’âge moyen étant de 53,4 ans (±12,08) pour une médiane de 55,50 ans.. 18.
(38) Motif d’hospitalisation :. Le motif d’hospitalisation présent dans 100% des cas était une douleur abdominale localisée au niveau de l’hypochondre droit, diffuse dans 7 cas. La notion de coliques hépatiques, dans les antécédents, était présente chez 12 patients. Une fièvre est retrouvée dans 11 cas, soit 26,2% des cas. Les signes digestifs (nausée, vomissement) sont retrouvés chez 6 patients. Antécédents et tares :. Parmi les patients colligés, nous avons noté les antécédents suivants : - 4 cas de diabète, - Un patient en ACFA (arythmie complète par fibrillation auriculaire) suivi, - Un cas de pathologie coronarienne stenté, - Un cas de double remplacement valvulaire, - Deux cas de RGO associé, - Un cas de salpingite, - Un cas d’appendicite, - Un cas de césarienne dans les antécèdents récents, - Un cas suivi pour RAA, - Un cas suivi pour SPA (spondyloarthrite ankylosante), 19.
(39) Cette catégorie comporte 7 patients ASA III. Examen clinique :. Lors de l’examen clinique : Un patient présentait une douleur abdominale diffuse; Vingt patients présentaient une douleur de l’hypochondre droit ; La douleur au niveau de la fosse iliaque droite est retrouvée dans 8 cas ; Le signe de Murphy est positif dans 16 cas.. L’imagerie :. Elle nous a fourni les renseignements suivants: L’échographie abdominale réalisée systématiquement a retrouvé :. Echographie. non concluante. Nombre 5. Pourcentage 11,9. paroi épaissie. 16. 38,1. 12. 28,6. vésicule lithiasique. 9. 21,4. Total. 42. 100,0. paroi épaissie vésiculaire. et. lithiase. Tableau IV montrant les résultats de l’échographie.. De plus il est à noter que l’échographie a trouvé : - 1 cas de pyocholécyste ; - 5 cas d’hydrocholécyste ; - 1 cas de masse kystique para-utérine droite suspecté d’abcès. 20. Comment [a4]: vesicule non visible ou non metre 2 cas de vesicules visualisable, et 3 cas d’echo Les échographies non concluantes correspondent à des cas ou l’echographie ne permet pas visualisé la vésicule.
(40) En per-opératoire. Il a été trouvé : - 4 Cas de vésicules gangrénées soit 9,5% des cas de cholécystite aigüe ; - 5 Cas de pyocholéciste ; - 2 Cas de vésicule perforée ; - 12 Cas de plastron vésiculaire ; - 2 cas de syndrome de Mirizzi.. La dissection a été très laborieuse pour 6 cas. Cette difficulté est due aux adhérences multiples.. La laparoscopie a permis : - D’associer la cholécystectomie à la cure d’un RGO ; - D’objectiver une masse para-ovarienne de nature kystique entourée d’un magma inflammatoire ; - De découvrir, lors de l’exploration, une tumeur de la base de l’appendice iléocaecale. Une appendicectomie est effectuée. L’anatomopathologie a objectivé un Mucocèle appendiculaire sur appendicite chronique oblitérante sans signe de malignité.. 21.
(41) Le diagnostic de cholécystite aigüe a été confirmé par la laparoscopie dans 100% des cas. La laparoscopie a permis d’associer la cholécystectomie au traitement d’une autre pathologie dans 7,14% des cas. Conversion :. Figure n°5 montrant le nombre de conversions par rapport aux laparoscopies exclusives, concernant les cholécystites aigües. 22.
(42) Une conversion a été nécessaire chez 5 patients :. - Chez le premier patient, la cholécystectomie était laborieuse, la VBP n’a pas pu être individualisée, l’artère n’est pas dissécable dans le magma; devant l’importance des adhérences (plastron), une décision de conversion a été prise; - chez un patient, on observe un plastron vésiculaire bouchant une perforation du fond vésiculaire. La vésicule est gangrénée et friable. Il s’agit d’un Mirizzi stade 3, qui nécessitait une conversion pour complément de cholécystomie et vérification de la voie biliaire principale.. - Devant un cas de plastron, avec vésicule perforée, gangrénée et friable chez un patient ASA III;. - Chez un patient présentant un voile d’adhérences engainant les viscères et les anses grêles rappelant les péritonites encapsulantes, une conversion a été décidée. Après cholécystectomie, une libération des poches créées par le voile d’adhérences suscitées a été faite et des biopsies ont été réalisées.. - Chez une autre patiente, après cholécystectomie, lors de l’exploration du pelvis, un magma inflammatoire pelvien et une masse kystique ont été mis en évidence par laparoscopie. Par une incision en regard, on effectue un traitement coelioassisté : 23.
(43) La masse est ponctionnée et révèle du pus en quantité importante (300cc), le tout fistulisé dans une anse digestive qui est suturée. Il est à noter que cette patiente fut opérée deux années auparavant pour une appendicite.. Anatomie pathologie :. L’examen anatomo-pathologique nous a permis de préciser le diagnostic final.. Cholécystite aigüe. Fréquence 13. Pourcentage 31,0. Cholécystite subaigüe. 13. 31,0. Hydrocholécyste. 1. 2,35. Cholécystite chronique. 13. 31,0. Tumeur. 2. 4,65. Total. 42. 100,0. Tableau n°V montrant la fréquence des différents diagnostics retrouvés à l’anatomie pathologie.. Concernant les tumeurs : Pour. la. première :. il. s’agit. d'Adénocarcinome. tubuleux. moyennement différencié d’origine excréto-biliaire. Cette tumeur atteint la musculeuse sans la dépasser. Pour la seconde : il s’agit d’un Adénocarcinome moyennement différencié infiltrant la totalité de la paroi vésiculaire. La tumeur est d’origine vésiculaire, avec la présence de quelques embols tumoraux intravasculaires et quelques engainements néoplasiques périnerveux. La tumeur arrive au contact des limites de l’exérèse chirurgicale. 24.
(44) Suites opératoires :. Comment [a5]: chercher pariente enceinte : karim. Trois patients ont été repris :. La première patiente, âgée de 63 ans, a été reprise par un Glenn.. Le second patient, âgé de 81 ans, a refusé la reprise. Il s’est représenté 6 mois après l’intervention initiale pour résection d’une métastase pariétale au niveau de l’orifice de trocart droit et gauche, le tout à visée antalgique. La troisième patiente a été reprise après cholécystectomie, dans les suites de couches, pour cholécystite aigüe. La cholécystectomie a été réalisée par laparoscopie. La patiente a présenté à J+5 une péritonite biliaire due à une lithiase de la voie biliaire principale, enclavée dans le cholédoque et qui fut méconnue à l’échographie pré-opératoire. Il n’y avait pas de lâchage du cystique, les 2 clips étant en place. Cependant la bile gouttait par hyperpression (goutte à goutte) au ras des clips. La patiente à eu un traitement par cholédocotomie après quoi un drain de KEHR à été mis en place. Les suites furent simples.. Un patient a présenté une infection cutanée de l’orifice du trocart gauche, jugulée par des soins locaux.. 25. Comment [a6]: segment 4 et 5.
(45) Il est à noter que les cas de reprises n’ont pas été recomptabilisés dans notre série. Concernant les autres patients, les suites opératoires étaient simples, sans autres complications.. Durée d’hospitalisation moyenne : La durée moyenne d’hospitalisation est de 2,14 jours (±0,72), variant de 1 jour à 3 jours, pour une médiane de 2 jours.. 26.
(46) B. Deuxième catégorie.. 1. Les appendicites aigües. 22 patients ont reçu l’indication d’une laparoscopie en urgence pour suspicion d’appendicite aigüe.. Sexe des patients. Le sexe ratio est de 1,75 soit 14 hommes pour 8 femmes,. Le sexe des patients se répartit comme suit :. Figure n°6 montrant le sexe ratio de nos cas dans les appendicites aigües.. 27.
(47) Age des patients. Leur âge varie entre 6 ans et 65 ans, l’âge moyen étant de 32,09 ans (±17,34), pour une médiane de 29 ans.. Motif d’hospitalisation :. Le motif de consultation, chez tous les patients, était une douleur abdominale diffuse voire localisée au niveau de la fosse iliaque droite, d’apparition récente (moins de 48h).. Antécédents : Parmi les patients colligés, nous avons noté : - Un patient asthmatique suivi ; - Un patient hypertendu, ayant une hypothyroïdie, mis sous lovenox ; - Deux patientes ayant accouché par césarienne : une, 10 jours avant l’intervention laparoscopique pour appendicite, et l’autre, 8 mois auparavant; - Un patient suivi pour diabète et ayant fait un infarctus du myocarde 2 mois auparavant.. Il est à noter que deux patients sont ASA III. 28.
(48) L’examen clinique :. Lors de l’examen clinique, la douleur au niveau de la fosse iliaque droite est retrouvée dans 10 cas ; La douleur provoquée au point de Mac Burney est présente dans 16 cas ;. Signes cliniques Fiévre Nausée Vomissements douleur au niveau de la fosse iliaque droite douleur provoquée au point de Mac Burney. nombre de cas 17 6 4 10 16. Tableau n°VI montrant les différents signes cliniques. La biologie. La biologie quant à elle, a montré une hyperleucocytose associée à une élévation des polynucléaires neutrophiles dans 19 cas, Globules blancs. GB. Nombre de patients. Pourcentage. Normal. 3. 13,6. Augmenté. 19. 86,4. Total. 22. 100,0. Tableau VII montrant le nombre de globules blancs. 29. Comment [a7]: verifier la sympto et l’echo.
(49) L’imagerie nous a fourni les renseignements suivants:. L’échographie abdominale, réalisée systématiquement, a retrouvé : - 12 cas d’épaississement (inflammation) de l’appendice ; - 1 cas d’épanchement dans le cul de sac de Douglas ; - 4 cas où l’échographiste ne se prononce pas pour cause d’agglutination des anses intestinales ou de l’appendice non individualisable ; - 5 cas où l’échographie se révèle sans particularité. Échographie. Agglutinations importantes des anses permettant pas de visualiser l’appendice. Fréquence. Pourcentage (%). 4. 18,2. 5. 22,8. 12. 54,5. 1. 4,5. 22. 100,0. ne. Echographie sans particularité appendice inflammatoire Epanchement Total. Tableau IIX montrant le résultat de l’échographie.. La. position. échographique. de. l’appendice. n’a. pas. été. systématiquement donnée : Un appendice fut en position pelvienne, Un appendice fut en position rétrocaecale, Concernant les 20 autres patients la position échographique de l’appendice n’a pas été notée. 30.
(50) En per-opératoire,. Il a été trouvé : - 16 appendices en position iléo-coecal ; - 5 appendices en position rétro-coecal ; - 1 appendice en position pelvienne.. Fréquence. Pourcentage. iléo-caecal. 16. 72,7. Rétrocaecale. 5. 22,7. Pelvien. 1. 4,5. Total. 22. 100,0. Tableau IX montrant la position de l’appendice retrouvé en per-opératoire.. Une péritonite a été retrouvée dans 3 cas, soit 13,6% des cas ;. L’appendice était gangréné dans 5 cas, soit 22,7% des cas ;. De fausses membranes, localisées dans la région de la fosse iliaque droite, ont été retrouvées dans 5 cas, soit 22,7% des cas ;. L’appendice était suppuré dans 12 cas, soit 54,5% des cas ;. Un épanchement a été découvert dans 8 cas, soit 36,4% des cas. 31.
(51) L’exploration préopératoire nous a permis de découvrir une sigmoïdite diverticulaire associée dans un cas. Elle a été traitée médicalement.. La. laparoscopie. nous. a. également. permis. d’associer. l’appendicectomie à la cure d’une hernie ombilicale.. Conversion. La conversion a été nécessaire dans 2 cas, considérés comme des Comment [a8]: à developer et à discuter dans la discution et la conclusion. interventions coelio assistées.. Figure n°7 montrant le nombre de conversions par rapport aux laparoscopies exclusives.. 32.
(52) • Concernant le premier patient :. Dès l’insufflation, on note un blindage coecopariétal avec des adhérences épiploiques. La dissection a abouti à un blindage indissécable à la laparoscopie, une conversion dirigée a été décidée sous forme d’une incision du flanc droit oblique parallèle au Mc Burney classique mais centrée sur le siège supposé de l’appendice et guidé par la coeliochirurgie. La dissection rétrocaecale aboutit à la résection laborieuse d’un appendice gangréné contenant un stercolite. Il est à noter que la patiente a déjà été opérée, pour une coelioscopie diagnostique. Les suites opératoires étaient simples • Concernant le second patient. Après insufflation, l’exploration retrouve des adhérences hautes sous hépatiques avec le grand épiploon, qui est disséqué et qui comporte de fausses membranes avec du pus. L’exploration arrive difficilement à dégager la région rétro-caecale et retrouve un aspect pseudo tumoral de la pointe totalement enfoui derrière le coecum. D’où la décision de faire une mini laparotomie dirigée par coeliochirurgie.. 33.
(53) Un événement a été retenu : la déchirure du sac lors de l’extraction de l’appendice, dont l’évolution en post opératoire s’est révélée sans conséquence.. Anatomie pathologique,. L’examen anatomo-pathologique nous a permis de préciser le diagnostic :. Fréquence. Pourcentage. appendicite aigüe. 16. 72,7. Endo-appendicite. 5. 22,7. Appendicite subaigüe. 1. 4,5. Total. 22. 100,0. Tableau X montrant le diagnostic anatomo-pathologique. Type d’appendicite à l’anatomie pathologie. Suppurée. Fréquence 13. Pourcentage 59,1. Gangrenée. 1. 4,5. non suppurée. 8. 36,4. Total. 22. 100,0. Tableau XI montrant le type d’appendicite à l’anatomie pathologie. L’examen anatomo-pathologique a trouvé 3 cas de péritonite régionale.. 34.
(54) Suites opératoires :. Il est à noter une complication. Une patiente à été opérée pour une appendicite aigüe gangréneuse rétro-caecale. Elle a été déchargée à J+3 et elle est revenue à J+10 avec un syndrome fébrile dont la TDM objective un abcès du cul de Sac du Douglas avec une augmentation de la CRP. La patiente fut traitée avec succès, avec des suites simples, par une culdotomie postérieure par voie vaginale, ce qui a permis l’évacuation de 500 cc de pus. Les 21 autres suites opératoires étaient simples, sans autres complications. La durée d’hospitalisation était comprise entre 1 jour et 5 jours, avec une moyenne de 2,32 jours et une médiane de 2 jours La consultation de contrôle a montré un bon résultat cicatriciel et esthétique.. 35.
(55) 2. Le Pseudo-Anévrisme de l’artère cystique :. Notre série comporte un cas : Il s’agit d’un patient de 73 ans, apyrétique, qui présente un méléna et une anémie à 3 g/dl d’hémoglobine, sans notion de traumatisme antérieur. La TDM suspecte un faux anévrisme para-vésiculaire de l’artère cystique. Devant un tableau d’urgence médico-chirurgicale une laparoscopie est décidée. Elle met en évidence un blindage de la région vésiculaire, la Comment [a9]: prendre le H et prendre les images de scaner. dissection du hile hépatique et du petit épiploon est impossible. Une conversion est. alors décidée. Elle va mettre. en lumière. l’étendue du blindage. Une laparotomie médiane sus ombilicale fut pratiquée exposant les adhérences au niveau du hile du foie et du petit épiploon qui seront disséquées. La vésicule biliaire était le siège d’un gros hématome qui sera évacué. On procède ensuite à l’extraction d’un gros calcul en cylindre qui érode le lit vésiculaire et la paroi vésiculaire mitoyenne de l’artère cystique. Ce voisinage de l’artère cystique a engendré un saignement direct intravésiculaire de l’artère cystique et qui explique le gros hématome et la suspicion de l’anévrisme à l’angioscaner. 36.
(56) On procède alors à la ligature et section de l’artère cystique. On pratique ensuite la cholécystectomie suivie d’une cholangiographie per opératoire. On constate que la voie biliaire principale est libre, avec un bon passage duodénal. Les suites opératoires sont simples. L’anatomie pathologie conclue à une cholécystite aiguë gangréneuse avec réaction péritonéale.. 37.
(57) 3. Les occlusions digestives :. • Premier patient Il s’agit d’une patiente âgée de 50 ans, reçue en sub occlusion, qui présente des douleurs du flanc gauche avec une constipation. L’imagerie :. L’opacification à la gastrographine objective une sténose serrée et infranchissable à la coloscopie. L’échographie et la radiographie pulmonaire sont normales. L’intervention chirurgicale:. Un look coelioscopique est entrepris : L’exploration ne trouve pas de carcinose, ni de métastases, la sténose est localisée au niveau du sommet sigmoïdien. Le tronc du sigmoïde est disséqué. au ras de l’artère mésentèrique. inférieure. On pratique un curage ganglionaire avec double clip et section des vaisseaux. 38.
(58) Les accolements des facias sont libérés, tout en respectant le facia de Gerota vers le bas. Les accolements colopéritonéaux gauches sont libérés, permettant de libérer complètement le colon sigmoïde. L’éxuflation permet d’effectuer une contre incision de 4 cm dans la fosse iliaque gauche. On procéde à l’extérioration de l’anse sigmoïdienne dans un plastique et à Comment [a10]: laaouini rachida 50 ans. l’anastomose colo-colique. La coelioscopie est reprise : l’abdomen est propre, un drainage par sonde gastrique est mis en place dans le cul de sac de Douglas.. Les suites opératoires:. Les suites opératoires sont simples. L’anatomie pathologie : Il s’agit d’une colite granulomateuse ulcérée avec des fistules profondes évoquant une maladie de Crohn.. 39.
(59) • Deuxième patient. Il s’agit d’un patient agé de 62 ans, connu hypertendu, présentant sur trois jours, des douleurs de la fosse iliaque droite, ainsi qu’un arrêt des matières et des gaz datant de 24 heures.. L’examen clinique :. L’examen clinique révèle un léger ballonnement ainsi qu’une hernie étranglée de l’aine droite, douloureuse et non réductible.. L’imagerie :. L’abdomen sans préparation montre des niveaux hydro-aériques.. L’intervention chirurgicale:. Après l’insufflation, la mise en place de la caméra objective une anse incarcérée dans la région crurale.. 40.
(60) L’exploration retrouve un épanchement de liquide louche. L’anse incarcérée est réduite, elle est ischémiée mais non nécrosée et pincée à deux niveaux. L’anse reprend en partie une couleur normale, cependant la région crurale était le siège d’une masse de 7 cm de diamètre avec une couleur noirâtre au contrôle laparoscopique. Cette masse est pariétale. Une incision inguinale droite est faite. On procéde à la dissection de la masse qui est réséquée au niveau de l’orifice crural et examinée en extemporané : il s’agit d’adénopathies. Les éléments pariétaux sont très fragiles. Une plaque est mise en place en parachute, fixée au pourtour de l’orifice crural. Fermeture plan par plan. Le contrôle caméra montre une anse qui reste légèrement ischémiée.. Les suites opératoires:. Les suites opératoires sont simples. 41.
(61) c. Troisième catégorie.. 1. L’infarcissement mésentérique :. Sexe des patients Notre série est représentée par 2 femmes et 1 homme. Age des patients Leurs âges est respectivement de : 23 ans, 44 ans, 67 ans.. • Premier cas : Il s’agit d’une patiente, âgée de 44 ans, ayant une obésité sévère (IMC : 36 kg·m-2), qui a été hospitalisée en urgence pour douleurs abdominales. généralisées,. accompagnées. de. rectoragies,. d’un. ballonnement abdominal, avec nausée, sans arrêt des matières et des gaz. Les antécédents :. Dans les antécédents, on note : - Une cure de vésicule biliaire ; - Une césarienne. 42.
(62) L’examen clinique :. L’examen abdominal, à l’admission, trouve une douleur diffuse, spontanée à la palpation, prédominante au niveau de la fosse iliaque droite. L’état hémodynamique est stable. Au total, l’examen clinique est extrêmement pauvre, à l’admission.. L’examen biologique a donné :. - 12 100 globules blancs avec 80 % de neutrophiles ; - VS à 42 à la première heure.. L’imagerie montre:. - Une échographie abdominale qui objective une distension modérée de l’intestin grêle ainsi qu’une petite lame d’ascite. - L’angioscaner objective une thrombose de la veine mésentérique supérieure avec un épanchement intra péritonéal.. 43.
(63) L’intervention chirurgicale:. Devant l’aggravation de l’état général, le diagnostic d’ischémie mésentérique a été évoqué et une laparoscopie exploratrice en urgence a été décidée. Cette laparoscopie a objectivé une ischémie mésentérique d’origine veineuse par thrombose de la veine mésentérique supérieure avec des anses grêles d’aspect noirâtre. Le colon gauche était d’aspect normal. Devant l’étendue de l’infarcissement et l’état hémodynamique instable de la patiente, l’abstention est décidée. La patiente est décédée 04 heures après. • Deuxième cas : Patient, âgé de 65 ans, hospitalisé en urgence pour des douleurs abdominales généralisées sans arrêt des matières et des gaz. Aucun antécédent particulier n’était à noter ; L’examen clinique:. L’examen abdominal à l’admission a trouvé un ballonnement péri ombilical peu important et un endolorissement des deux fosses iliaques. Une douleur généralisée importante de l’abdomen.. 44.
(64) L’examen biologique:. La biologie avait objectivé des globules blancs à 16300/mm3, une CRP à 96 mg/L.. L’imagerie:. L’échographie a retrouvé un épanchement du cul de sac de Douglas. La TDM a révélé un magma des anses iléales dans le pelvis.. L’intervention chirurgicale:. Une laparoscopie exploratrice a été décidée en urgence. Elle a permis de trouver une ischémie d’une partie de l’intestin grêle (environ 80 cm). Il n’y a ni hernie, ni fossette para duodénale. Après concertation, un traitement anticoagulant avec second look après 24 à 48 heures est décidé. Après 48 heures, lors de l’exploration laparoscopique, une nécrose d’une anse de 30 cm persiste. Elle est ressortie par une contre incision de l’hypochondre gauche et une résection anastomose termino terminale a été faite. 45.
(65) Après réintégration de l’anse et fermeture de l’incision plan par plan, l’exploration laparoscopique note un appendice légèrement enflammé qui semble dur au niveau de la pointe. Une appendicectomie associée a été pratiquée. Les suites opératoires ont été simples : -Antibiothérapie, -Reprise de transit, -Un Bilan post-opératoire à la recherche d’une thrombophilie avec les marqueurs tumoraux sont restés normaux. Ce patient a refait un épisode de sub-occlusion 1 an après, jugulé par héparinothérapie. Le principal diagnostic retenu est celui de thrombophilie.. 46.
(66) • Troisième cas. Il s’agit d’une patiente, âgée de 23 ans, qui présentait, 5 jours avant son admission, des douleurs abdominales augmentant progressivement d’intensité, associées à des vomissements ainsi que des rectoragies datant de 48 h avant son admission.. Les antécédents:. Concernant les antécédents on notera que la patiente fut suivie pour toxémie gravidique ; L’examen clinique:. L’examen abdominal à l’admission a trouvé une défense de la fosse iliaque droite et une sensibilité de tout l’abdomen. Il est à noter que la patiente est obèse avec un indice de masse corporelle (IMC) de 39 kg·m-2. La biologie:. La biologie avait objectivé des globules blancs à 14300/mm3, une CRP à 60 mg/L. 47.
(67) L’imagerie:. L’échographie a retrouvé un épanchement de moyenne abondance du cul de sac de Douglas ainsi que des gouttières pariéto-coliques. La TDM abdominopelvienne n’a pas trouvé d’anomalie.. L’intervention chirurgicale:. Une laparoscopie exploratrice a été décidée en urgence. L’exploration mettait en évidence un épanchement sanguinolent de la région pelvienne et du flanc droit. L’appendice iléo-coecal, ainsi que les ovaires et les trompes semblent normaux, l’exploration des anses découvrait un infarcissement intestinal de 30 cm environ, avec des marges ischémiées. Le reste de l’intestin est normal. On effectue une contre incision du flanc gauche de 8 cm, suivi d’une extraction de l’anse nécrosée, ainsi qu’une résection de 50 cm de jéjunum et une anastomose jéjuno-jéjunale termino-terminale.. Les suites opératoires sont simples. 48. Comment [a11]: Angioscaner ? H0605794 FAKIR MALIKA 26 10 2006.
(68) L’anatomie pathologie montre une nécrose ischémique du grêle avec thrombose veineuse en voie d’organisation, les limites d’exérèse sont saines. Le bilan de thrombophilie (dosage de la proteine C, S, de l’anti thrombine III, de l’homocystéine et des anticorps anti phospholipides) a révélé un déficit en Proteine C. Patiente traitée par anticoagulants, a été avisée de sa maladie.. 49.
(69) 2. Les douleurs du bas ventre chez la femme :. Cas rapportés :. Notre série comporte 4 cas d’urgences gynécologiques, correspondant tous à des patientes qui se sont présentées aux urgences pour douleurs pelviennes. • Le premier cas Le premier cas correspond à une jeune femme âgée de 38 ans, ayant subi une césarienne 40 jours auparavant et qui a présenté, 15 jours avant son admission aux urgences, une douleur d’évolution progressive localisée dans la fosse iliaque droite.. Examen clinique :. A l’examen clinique on notait une douleur avec une défense de l’hypochondre droit et de la fosse iliaque droite.. 50.
(70) La biologie :. La biologie objectivait une CRP augmentée de même que les GB Comment [a12]: Radio dr cherkaoui. (17000/mm3) L’imagerie :. L’échographie objectivait une masse pelvienne, faisant suspecter un abcès. L’intervention chirurgicale:. Une cœlioscopie diagnostique en urgence est décidée. Après mise en place des trocarts, on remarque une agglutination du colon et du sigmoïde sur une masse caecale dont la dissection postérieure libère environ 150cc de pus qui est aspiré. Une conversion dirigée par Jalaguier est décidée. On effectue une libération du colon droit et de la masse par rapport au psoas et au mésentére droit. On pratique une hémicolectomie droite avec curage ganglionnaire anastomose iléocolique terminoterminale avec fermeture du moignon colique 51.
(71) L’anatomie pathologie:. L’anatomie pathologique révèle : - Concernant la Tuméfaction caecale : Des remaniements inflammatoires subaigus non spécifiques. - Concernant l’iléo-colectomie droite : Une colite subaigüe fistulisée avec péritonite.. 52.
(72) • Le second cas. La. seconde. patiente. est. âgée. de. 58. ans.. Elle. s’était présentée aux urgences pour douleurs pelviennes d’apparition brutale, avec douleurs à l’examen de la fosse iliaque droite. - L’échographie objectivait un kyste aux dépends de l’ovaire droit. - Une laparoscopie, faite en urgence, permet d’énucléer deux kystes ovariens. Le reste de l’exploration s’avère normal. - L’examen anatomo-pathologique objective un cystadénome séreux uniloculaire de l’ovaire - Les suites opératoires sont simples avec disparition de la douleur aux contrôles ultérieurs.. 53.
(73) • Le troisième cas. La troisième patiente est une femme âgée de 55 ans qui s’était présentée aux urgences pour une douleur d’apparition brutale du flanc gauche, - L’exploration coelioscopique objective un énorme kyste ovarien gauche et un hydrosalpynx droit avec plusieurs tours de spires de la trompe. Une ovariectomie gauche est effectuée, après double clips et section du pédicule lombo ovarien. On pratique une annexectomie droite, conservant l’ovaire droit avec triple clips à la base de la trompe.. - Anatomie pathologique : Concernant le kyste ovarien : Il s’agit d’un cystadénome séreux uniloculaire de l’ovaire. Concernant la piéce de salpingectomie : Il s’agit d’un hydrosalpinx.. 54.
(74) • Le quatrième cas. La quatrième patiente est âgée de 44 ans, ayant été traitée médicalement 45 jours avant l’hospitalisation pour pelvipéritonite et suspicion de tumeur ovarienne, avec CA 125 élevé à 245,68 UI/ml. La CRP est élevée, à 96,5mg/L. - A l’admission, la patiente présentait aux touchers un blindage pelvien, Comment [a13]: Echographie, scaner ???? essahli amina H0703080 18/05/2007. avec des pertes nauséabondes. - Une exploration coelioscopique est décidée. Elle permet d’éliminer une carcinose, des métastases ou même une tumeur visible à l’œil nu. Il existe plusieurs adhérences viscérales pelviennes qui sont disséquées. La dissection latéro et rétro-utérine découvre plusieurs logettes de pus qui sont aspirées ainsi que des pyosalpinx. Après une salpingectomie bilatérale et un effondrement des logettes, les touchers pelviens se sont assouplis. L’intervention s’était terminée par une toilette péritonéale et un drainage. - L’examen anatomo pathologique retrouve une salpingite subaigüe non spécifique 55.
(75) • Le cinquième cas Le cinquième cas correspond à une jeune femme de 34 ans présentant des douleurs hypogastriques avec irradiation lombaire, ainsi que des fébricules intercurrentes. La CRP est très augmentée. L’examen clinique révèle une fosse iliaque droite libre mais il existe une douleur médiane latéralisée vers la fosse iliaque gauche lors de la palpation. L’échographie et la TDM objectivent un kyste de l’ovaire droit. L’exploration laparoscopique montre un kyste ovarien droit, son aspect est endométriosique, le reste de l’exploration permet de découvrir un petit fibrome sus cervical postérieur. L’appendice a une position mésocaecale gauche, pouvant expliquer la douleur, la pointe de l’appendice semble tuméfiée. Une appendicectomie est effectuée ainsi qu’une résection du kyste, L’exploration du reste de l’abdomen est sans particularité. L’examen anatomo-pathologique révèle pour : - L’appendice : une appendicite chronique oblitérante ; - Le kyste ovarien : il s’agit d’un kyste folliculaire ovarien ; - Les suites opératoires sont bonnes. Dans cette série, concernant le taux de conversion, nous n’avons qu’une intervention coelioassistée, soit 20%, c'est-à-dire 1 cas sur 5. 56.
Figure


Documents relatifs
L ’ objectif de notre mise au point est de rapporter les don- nées les plus récentes concernant les étiologies, les manifes- tations cliniques et électrocardiographiques, ainsi que
Tableau XXX : Effectifs d'individus uniques capturés lors des captures de stérilisation (à partir du second soir de chaque saison de septembre de 2010 à 2014 sur le ruisseau de
Nous avons constaté certaines différences significatives dans l’épidémiologie et les délais de prise en charge des patients consultant pour douleur abdominale, entre les services
Objectif : L'objectif de notre étude était de déterminer l'incidence de la chronicisation des douleurs chez les patients ayant consulté aux urgences pour une douleur abdominale aigüe
petit omentum (petit épiploon) ligament hépato- gastrique. ligament gastro
Table 2 shows the effective elastic parameters; the shear moduli remain unchanged. The elastic properties for the adhe- sives were those listed in Table 3 owing to the lack of a
The findings of our study suggest that elevated BD in blood of patients with acute myocardial infarction originates from ischaemic myocardial metabolism.. Whether it indicates





