Stratégies diagnostique et thérapeutique des
uvéites en ophtalmologie a HSR a propos de
176 cas
Uvéites; diagnostic;corticotherapie;immunosuppresseurs INTRODUCTION………..……… ………3 AVANT-PROPOS………...……….……… …5 MATERIEL ET METHODES………..………39 RESULTATS………..……… …………..……..46 DISCUSSION……… ………..70 CONCLUSION……… ….……….83 RESUME……… ………851 BIBLIOGRAPHIE………..………….……… ………90
2
INTRODUCTION
ET
3
INDEX
AAN : Anticorps anti nucléaires Ac : Anticorps
ACAID : Anterior chamber associated immune deviation ACJ : Arthrite chronique juvénile
ATCD : Antécédents AV : Acuité visuelle CMV : Cytomégalovirus DR : Décollement rétinien EBV : Epstein Barr Virus FLR : Fiessinger Leroy Reiter
HLA : Antigène leucocytaire humain HSV : Herpes simplex virus
IDR : Intradermo-réaction à la tuberculine IVIg : Immunoglobulines intraveineuses
MEWS : syndrome des taches blanches évanescentes OCT : Optical Coherence Tomography
ORL : Oto-rhino-laryngologie
PCA : Ponction de la chambre antérieure PCR : Réaction en chaine de la polymérase PRD : Précipité retro descemetique
VZR : Varicelle zona virus VKH : Vogt-Koyanagi-Harada
4 INTRODUCTION
Les uvéites sont des maladies inflammatoires intraoculaires atteignant non seulement le tractus uvéal composant la couche intermédiaire de l’œil, mais aussi les différents tissus oculaires (rétine, nerf optique, sclère, vitré). Elles sont rares ; leur incidence est estimée à 19 cas pour 100 000 habitants en France. Elles varient entre 17 à 22 pour 100 000 habitants dans différents pays d’Europe et aux Etats unis. Elles sont potentiellement graves, pouvant mettre en jeu l’intégrité de la fonction visuelle : le taux de cécité est de 5 à 20 % aux Etats Unis. Mais cette affection est mal connue dans certain pays
L’amélioration des connaissances physiopathologiques en ce domaine, la découverte de nouvelles entités cliniques, la prise en charge multidisciplinaire plus adéquate et précoce ont permis de diminuer la fréquence des complications et donc l’apparition de la cécité.
L’épidémiologie des uvéites varie selon deux facteurs :
- Les facteurs génétiques, associant un terrain génétique à certaines maladies, comme par exemple le HLA B 51 et le HLA B27 pour respectivement la maladie de Behçet et la spondylarthrite ankylosante.
- Les facteurs géographiques : leur influence est démontrée par l’incidence élevée de la Pseudo histoplasmose dans la vallée du Mississippi (ou d’autres vallées situées entre 45° de latitude nord et 45° de latitude sud), de l’onchocercose en Afrique tropicale ou de la Toxoplasmose au Brésil.
5 La meilleure détermination des facteurs épidémiologiques et la meilleure compréhension des mécanismes physiopathologiques des uvéites permettent une meilleure orientation diagnostique, facilitent la prise en charge thérapeutique et amènent au développement de nouvelles approches thérapeutiques.
Deux difficultés principales caractérisent cette affection, l’évolution péjorative et l’établissement d’un diagnostic étiologique.
Depuis 1997 au service d’ophtalmologie A de l’hôpital des spécialités de Rabat nous avons adopté une attitude systématique devant toute uvéite : elle consiste en une approche ophtalmologique et interniste, avec réalisation d’un bilan étiologique orienté (tailored approach). Les objectifs de cette étude étaient de préciser l’épidémiologie de cette affection dans les régions du royaume couvertes par l’hôpital des spécialités de Rabat, d’apprécier l’efficacité de la conduite à tenir diagnostique et d’optimiser la prise en charge thérapeutique.
6 AVANT- PROPOS
I.ANATOMIE DE L’ŒIL :
Schéma d’après « Anatomie topographique et descriptive et fonctionnelle » de A. BOUCHET et I. CUILLERET
7 L’œil ou le globe oculaire est formé de trois tuniques et de trois milieux transparents :
Les tuniques (de la périphérie vers le centre) :
1- La sclère qui se transforme en avant en une membrane transparente, la cornée.
2- La choroïde très vasculaire : elle se prolonge en avant par le corps ciliaire et l’iris.
3- La rétine constituée de deux feuillets, la rétine neurosensorielle et l’épithélium pigmentaire.
Les milieux transparents (d’avant en arrière) : 1- L’humeur aqueuse.
2- Le cristallin. 3- Le vitré.
8 II.CLASSIFICATION ANATOMIQUE :
Les uvéites peuvent être classées selon la durée de l’évolution (aigue ou chronique), la latéralité (uni ou bilatérale), le type de l’inflammation (granulomateuse ou non), le terrain (âge, sexe, race, antécédents) ou selon son associations à une maladie systémique.
Dans cette étude nous avons adopté les recommandations de « l’international uveitis study group» (IUSG) 15 publiées en 1987. Elles sont basées sur les critères anatomiques de l’atteinte oculaire, permettent de distinguer quatre groupes anatomo-cliniques : les uvéites antérieures, intérimaires, et postérieures ou totales.
L’uvéite antérieure ou iridocyclite est la forme la plus rencontrée par les ophtalmologistes et dans certaines publications (Finlande). Elle peut être aigue ou chronique, uni ou bilatérale. Elle est caractérisée par la présence éventuelle d’un cercle périkératique, de précipités rétro-descemetique, d’exsudation de protéines plasmatiques dans l’humeur aqueuse (Tyndall ou flare) et/ou de cellules inflammatoires, de synéchies iridocristalliniennes et d’une hyalite antérieure (inconstante). L’étiologie la plus fréquente chez les Caucasiens est l’uvéite associée au groupage HLA B 27 (environ 50% des uvéites antérieures).
Les uvéites postérieures sont une atteint uni ou multifocale de la rétine (rétino-choroïdite) ou de la choroïde (chorïorétinite) et/ou de la papille (papillite). Elles se traduisent par une baisse de l’acuité visuelle, une altération du champ visuel, et se caractérisent par une des atteintes tissulaires
9 préalablement citées. La toxoplasmose, la toxocarose, la maladie de Behçet et la sarcoïdose sont quelques exemples de ce type d’uvéite postérieure.
Les panuvéites ou uvéites totales se caractérisent par une atteinte de l’ensemble des segments de l’œil. Elles sont le premier type d’uvéite dans certains centres ophtalmologiques (Japon, USA). Certaines panuvéites peuvent être associés à une atteinte neuroméningée, comme le syndrome de Vogt-Koyanagi-Harada. La maladie Behçet, la sarcoïdose, l’ophtalmie sympathique peuvent engendrer ce type d’uvéite totale.
On rencontre fréquemment des vascularites lors des uvéites postérieures ou des panuvéites.
III. CLASSIFICATION ETIOLOGIQUE
Les caractéristiques étiologiques des uvéites varient d’un pays à l’autre. L’association de facteurs environnementaux et génétiques jouent un rôle important dans ces différences.
La meilleure connaissance physiopathologique de cette affection et l’apparition de nouveaux moyens diagnostiques notamment biologiques (PCR,…) permettent d’augmenter le nombre de diagnostics étiologiques.
Par ailleurs, de nouvelles entités étiologiques ont été décrites (chorïorétinite de Birdshot, syndrome des taches blanches évanescentes, nécrose rétinienne aigue, nécrose rétinienne externe progressive, « acute zonal retinopathy »105,…
10 Actuellement l’étiologie des uvéites peut être scindée en trois groupes : les uvéites infectieuses, les uvéites associées aux maladies systémiques, les entités ophtalmologiques.
A.les uvéites infectieuses :
L’uvéite d’origine infectieuse est une atteinte inflammatoire sévère évoluant progressivement dans la majorité des cas vers la cécité en l’absence de traitement approprié. Un interrogatoire, un examen clinique minutieux devant toute atteinte uvéitique et la recherche de micro-organisme (examen direct, culture, microscope électronique), de son génome (PCR) ou des anticorps synthétisés localement dans les milieux oculaires (sérologie, rapport Witmer Desmont) sont un préalable obligé à la mise en route d’un traitement par des corticoïdes ou des immunosuppresseurs, car elles peuvent mettre en jeu la fonction oculaire.
Les uvéites infectieuses peuvent être divisées en quatre groupes : les uvéites bactériennes, virales, parasitaires, mycosiques.
A.1 Les uvéites bactériennes : A.1.a. La syphilis
A l’origine de plus de 20%des uvéites au début du siècle55
, la syphilis a vu a vu sa fréquence décroitre après l’avènement de la pénicilline. Au début des années 80, elle constituait 0,6 à 1,1%des étiologies117-124. Une recrudescence des uvéites syphilitiques a été constatée depuis 1985, probablement liée à la
11 dégradation du niveau socio-économique et à la flambée de l’immunodéficience acquise par le virus HIV. Dans la série de Baril et Coll.51 sa fréquence a été estimée à 4%. L’atteinte oculaire de cette uvéite a été constatée lors de la syphilis secondaire tertiaire et congénitale144. Elle peut se traduire cliniquement par n’importe quel type d’atteinte uvéitique. Le diagnostic est confirmé par la sérologie TPHA-VDRL et FTA absorbé. L’association de ces sérologies est nécessaire pour écarter les faux positifs (Ac résiduels) ou les faux négatifs 51. De nouvelles techniques de biologie moléculaire ont permis une meilleure détection de la maladie en recherchant et amplifiant l’ADN bactérien (PCR) 81
ou l’ARN bactérien (RT-PCR) dans l’humeur aqueuse, le sang et le céphalo-rachidien. Au moindre doute d’uvéite syphilitique, une antibiothérapie par pénicilline par voie intramusculaire ou doxycycline per os doit être mise en route.
A.1.b. La tuberculose
La tuberculose et la syphilis constituaient au début du siècle. Depuis les années 80 et le début des années 90, on a remarqué une recrudescence de leur incidence dans les pays développés, probablement secondaire au nombre de plus en plus important de malades atteint du SIDA9. Dans notre pays la tuberculose sévit sous forme d’endémie, l’œil est atteint dans 1 à 2 % des cas chez les patients tuberculeux. La tuberculose oculaire peut se manifester par une conjonctivite, une uvéite antérieure, une sclérite, des granulomes iriens et choroïdiens, une uvéite postérieure et une vascularite98, le diagnostic est signé par la présence de mycobacterium tuberculosis dans les biopsies de tissu oculaire ou après culture des milieux oculaires52-73. Ces deux dernières
12 techniques sont difficilement réalisables ou de longue durée, la recherche de l’ADN bactérien dans les milieux oculaires par PCR est une technique diagnostique prometteuse75. Actuellement, il s’agit le plus souvent de diagnostic de présomption. Certains auteurs suggèrent de donner un traitement d’épreuve par isoniazide devant toute suspicion de tuberculose oculaire, même en l’absence d’intra dermo réaction phlycténulaire2
. Nussenblat et Coll 98. Préconisent une trithérapie dont l’efficacité est évaluée après 3 à 6 mois de traitement. La mise en évidence du bacille de Koch, ou la forte positivité de l’IDR à la tuberculine et la réponse au traitement antituberculeux constituent des arguments permettant de retenir définitivement son diagnostic.
La maladie de Eales est une entité pathologique distincte qui s’associe parfois à la tuberculose pulmonaire. Cette association doit être toujours recherchée et traitée de façon adéquate avec utilisation des antibacillaires afin d’éviter des aggravations qui peuvent compromettre le pronostic vital.
13
FO et angiographie chez une patiente atteinte de la maladie de Eales associée à une tuberculose pulmonaire
Angiographie : larges zones d’ischémie FO : papille pale et présence de néovaisseaux réinienne et shunts artério-veineux (flèche) prépapillaires
A.1.c. Autres uvéites bactérienne Maladie de Lyme
La maladie de Lyme survient après une morsure de tique dans les régions endémiques. L’agent causal de cette maladie est un spirochète dénommé borrelia burgdoferi. Les manifestations oculaires de cette borréliose surviennent généralement au deuxième ou au troisième stade de la maladie sous forme d’une conjonctivite (11%), d’une kératite, d’une épisclérite, d’une iridocyclite granulomateuse, d’une vascularite, d’une papillite uni ou bilatérale, d’une choroïdite, d’une uvéite intermédiaire, d’un décollement exsudatif de la rétine,
14 d’une panuvéite, d’une cécité corticale ou d’une myosite orbitaire98-23
. Le diagnostic est basé sur l’interrogatoire (notion de morsure de tique, d’érythème migrans), les données ophtalmologiques ou non ophtalmologiques (neurologiques, rhumatologique, cardiaques, …) la positivité de la sérologie de Lyme98-22-96. En cas de doute diagnostique, la recherche d’une partie du génome de B. Burgdorferi par PCR peut être réalisée sur le sérum, le vitré ou le LCR96-80. Le traitement par les céphalosporines de troisième génération (ceftriaxone) ou la famille des pénicillines A (amoxicilline) peut constituer une épreuve thérapeutique.
Leptospirose
Il s’agit d’une maladie zoophile : l’homme ne constitue qu’un réservoir accidentel après contact avec de l’urine ou des tissus d’animal infecté ou avec des eaux contaminées. C’est une maladie ubiquitaire mais son incidence est augmente dans les pays tropicaux ou subtropicaux. L’agent contaminant est un spirochète du nom de Leptospira interrogans. La maladie évolue en deux phases : phase septicémique puis phase immune. Les manifestations oculaires commencent dès la première phase de la maladie par une hyperhémie conjonctivale intense. Une iridocyclite, une papillite, une panuvéite peuvent survenir lors de la phase immune98-130.le diagnostic repose sur l’existence des facteurs de risque (agriculteur, vétérinaire, baignade en eau douce), les signes généraux et antécédents de la maladie, la présence d’anticorps anti leptospires dans le sang, et l’absence d’arguments en faveur d’autres étiologies. L’atteinte oculaire peut être retardée à l’atteinte générale. Une sérologie négative n’élimine
15 pas l’hypothèse diagnostique113
.la recherche du génome de leptospire dans l’humeur aqueuse par PCR peut être d’un grand secours pour la confirmation diagnostique95. Les patients sont traités par doxycycline associée ou non à des injections péribulbaires de corticoïdes.
La brucellose est provoquée par Brucella melitensis, un bacille gram négatif intracellulaire. Elle est en nette régression grâce à la pasteurisation des aliments, les produits laitiers en particulier. Les atteintes oculaires sont rares. L’inflammation oculaire peut se manifester par une iridocyclite, une chorïorétinite ou une panuvéite associée ou non à une papillite98-131. Le diagnostic est confirmé par la culture bactérienne à partir de sang, ou par la sérologie de la brucellose.
La maladie de Whipple caractérisée par la triade, malabsorption Ŕ perte de poids Ŕ diarrhée, est une maladie chronique et rare. Cependant d’autres symptômes peuvent précéder ce tableau clinique comme les arthralgies, une atteinte cardiovasculaire, ou neurologique et une uvéite. La bactérie responsable est le Tropheryma Whippelli. Le diagnostic est confirmé par l’histologie à la recherche des corps PAS positifs intra macrophagiques135-47. Récemment le génome de la bactérie a été mis en évidence par le PCR dans le sang et le vitré135-47.
On peut aussi citer la maladie des griffes du chat56, à HTLV-1137et aux rickettsioses.
16 Divers virus peuvent engendrer une inflammation intraoculaire, mais la forme la plus fréquente est la kérato-uvéite herpétique. Le diagnostic est facilité par la notion de kératite disciforme lors de l’inflammation. Les récurrences sont fréquentes, et peuvent être à l’origine de dommages oculaires irréversibles, il s’agit le plus souvent d’une uvéite antérieure aigue granulomateuse, douloureuse, compliquée de synéchies iridocristalliniennes et d’une hypotonie100. Chez le sujet immunocompétent, le diagnostic repose sur la clinque et la mise en évidence de la synthèse locale des anticorps anti herpétiques et : ou la recherche de génome du virus par la PCR17. La mise en évidence du virus a rarement été démontrée100. Ce qui pourrait plaider du mois pour les formes récurrentes non primo-infectieuses en faveur d’un mécanisme immunologique.
La nécrose rétinienne aigue (VZV ou HSV, voire probablement EBV et CMV), la kérato-uvéite zostérienne ont pour origine le virus zona varicelle (VZV). Le zona ophtalmique est secondaire à la récurrence du virus zona varicelle qui était jusqu’à lors en état de quiescence dans le ganglion trigéminé74
. L’inflammation oculaire est détectée chez 40% des patients présentant un zona ophtalmique145. L’atteinte uvéale est caractérisée par une iridocyclite aigue granulomateuse, associée à une atrophie irienne sectorielle et à une hypertonie, une uvéite isolée sans atteint « sine herpete » peut être retrouvée dans certains cas125-54. Le diagnostic est facilité par la recherche du génome viral par PCR dans les larmes ou la l’humeur aqueuse ou la synthèse locale d’anticorps anti-VZV.
17 Le virus de la rubéole, de la rougeole, Epstein Barr et le cytomégalovirus, sont d’autres causes d’uvéites virales. La rétinite à CMV survient généralement chez les patients immunodéprimés (SIDA, greffés), elle a rarement été constatée chez les immunocompétents37.
Lors des uvéites suspectées d’être d’origine herpétique, l’aciclovir est l’antiviral de choix. Alors que le Cymevan (par injection intra vitréenne ou par voie intramusculaire) et/ou le foscarnet sont utilisés lors des infections à CMV sur un terrain immunodéprimé.
A.3 Les uvéites parasitaires A.3.a. La toxoplasmose
Première étiologie des uvéites postérieures. L’agent infectieux est le Toxoplasma Gondii, selon Perkins104. La majorité des chorïorétinites toxoplasmiques sont une récurrence de l’infection congénitale. Les formes acquises longtemps considérées comme rare, sont de plus en plus évoquées et permettent d’expliquer l’incidence constante et importante de la toxoplasmose au Maroc malgré la faible incidence de séroconversion toxoplasmique en cours de grossesse. Le diagnostic clinique repose sue la présence d’un foyer crémeux rétinien associé à une réaction inflammatoire vitréenne et parfois d’une vascularite98-106.Une cicatrice pigmentée d’un autre foyer de chorïorétinite près du foyer actif ou à distance de celui-ci renforce l’hypothèse diagnostique. Quand la chorïorétinite jouxte la papille (chorïorétinite de Jensen), elle s’accompagne généralement d’une papillite et d’un déficit campimétrique en croissant ou en
18 « queue de comète »14. Cette très forte suspicion de toxoplasmose devant le tableau clinique, peut être renforcée par les données angiographiques.
Le diagnostic est confirmé par le rapport de charges immunitaires dans l’humeur aqueuse et dans le sang appelé coefficient de Witmer Desmont, témoin de la synthèse locale des anticorps anti toxoplasme. Une valeur supérieure à 3 est considérée comme positive.
Ce coefficient peut être faussement négatif, soit au début de la maladie (peu d’anticorps dans l’humeur aqueuse), soit l’inflammation est très sévère (augmentation des protéines plasmatiques par rupture massive de la barrière hémato-oculaire) ; en cas de doute diagnostique, on peut rechercher le génome du parasite par PCR, technique moins sensible cependant dans ce cadre pathologique (30% contre 70%pour le coefficient de Witmer et Desmont). Ces deux examens sont complémentaires20, leur négativité ne pourra, en présence d’une sérologie sanguine même faiblement positive, exclure cette hypothèse étiologique.
L’évolution spontanée se fait vers la cicatrisation. En cas de foyer siégeant au pole postérieur, on préconise un traitement anti parasitaire par Adiazine et Malocide, associé le plus souvent à une corticothérapie générale.
19
FO et angiographie au cours de la toxoplasmosemontrant un foyer
chorïorétinien
A.3.b. La toxocarose
La toxocarose ou larva migrans est une parasitose causée par un ascaris, toxocara canis ou toxocara catis. On retrouve ses manifestations oculaires surtout chez l’enfant et le jeune adulte. La forme clinique la plus fréquente est le granulome rétinien, mais on peut aussi observer une pseudo-endophtalmie, une uvéite antérieure avec ou sans hypopion, une hyalite avec réorganisation vitréenne et des œufs de fourmi133. L’augmentation des éosinophiles dans le
sang est inconstante lors de l’atteinte oculaire. La sérologie de toxocarose (sensibilité 91%, mais 14% de faux négatifs), la recherche d’une
20 hyperéosinophilie dans l’humeur aqueuse et la synthèse des anticorps locaux confirment le diagnostic106. Une sérologie sanguine négative ne l’élimine pas.
Le traitement antihelminthique par diéthylcarbamazine (notézine®) et mintezol® n’a qu’une efficacité modérée. En cas de réaction inflammatoire importante, une corticothérapie générale est indiquée sans pour autant améliorer le pronostic visuel. Par contre, outre son intérêt diagnostique, la vitrectomie semble donner de bons résultats fonctionnels10-91.
Angiographie au cours de la toxocarose montrant un foyer chorïorétinien
A.4 Les uvéites d’origine mycosique
Rares, elles surviennent en général chez les patients immunodéprimés, des toxicomanes par voie intraveineuse, à la suite d’un traumatisme oculaire ou d’une septicémie mycosique. L’agent causal le plus rencontré est le Candida Albicans, mais d’autres organismes fongiques comme l’Aspergillus, le Coccidoides Immitis, le Cryptocccus Neoformans, l’Histoplasma Capsulatum peuvent être à l’origine de cette atteinte postérieure98
21 à la vitrectomie et l’examen mycologique du vitrée. La chorïorétinite candidosique peut être compliquée par l’apparition d’une membrane néovasculaire choroïdienne deux semaines à quelques années après l’épisode infectieux71.le traitement de l’endophtalmie candidosique est basé sur l’administration par voie intraveineuse et/ou intravitréenne de l’amphotéricine B. Etant donnée la toxicité de celle-ci, un traitement par fluconazole per os ainsi qu’une vitrectomie peuvent être des alternatives thérapeutiques. En cas de néovacularisation, une photocoagulation au laser ou une excision de la membrane choroïdienne peuvent être bénéfiques.
B. Les uvéites associées à un désordre immunitaire B.1. Uvéites et la maladie de Behçet
La maladie de Behçet, appelée aussi maladie de la route de soie, est une vascularite systémique diffuse d’évolution chronique. Présente dans tous les Pays, elle prédomine au pourtour méditerranéen et au Japon139-11. Le diagnostic est clinique. Elle touche généralement le sujet jeune masculin entre 30 et 40 ans, de nombreuses classifications cliniques ont essayé de faciliter son diagnostic, « International Study Group for Behçet Disease »67 et « Japanese Research Committee’s System »sont les deux plus utilisées. Tableau n°1
L’atteinte oculaire généralement bilatérale peut être la première manifestation de la maladie dans 25% des cas11.associée de neuro Behçet, elle est caractérisée par une vascularite occlusive rétinienne touchant les artères et les veines. Cette vascularite est à l’origine d’un infarctus rétinien et d’une baisse
22 de l’acuité visuelle si l’atteinte ischémique touche la région maculaire53-98
. L’inflammation du segment postérieur peut être associée à une uvéite antérieure à hypopion. L’angiographie à la fluorescéine est un bon examen pour évaluer les dommages rétiniens. La baisse irréversible de la vision et la cécité sont des complications préoccupantes. La baisse de vision survient approximativement trois ans après le début de la maladie11. Une cécité a été constatée dans 16% des cas dans le groupe des patients de Wechsler141 après six ans d’évolution. Un traitement énergique dès le début de la maladie a pour but de faire face à la poussée aigue et de prévenir les attaques inflammatoires du segment postérieur ou d’en réduire la fréquence. Il comporte l’association de plusieurs thérapeutiques utilisant la corticothérapie générale et/ou la colchicine et /ou les agents cytotoxiques et/ou la ciclosporine98. L’utilisation de la cyclosporine à faible dose permet une diminution de la corticothérapie générale semble être le traitement de choix.
Angiographie rétinienne au cours de la maladie de Behçet montrant une périphlébite
23
Tableau n°1 : Critères diagnostiques clinques de la maladie de Behçet
Japanese Research Committee’s System
International Study Group for Behçet Disease
Les critères majeurs :
-ulcérations buccales récidivantes -lésions cutanées
-uvéites ant et post -ulcérations génitales Les critères mineurs : -arthrites -signes gastro-intestinaux -épididymite -atteinte vasculaire -symptômes neuropsychiques Types :
Ulcérations orales récurrentes : récidivant plus de 3 fois en12 mois et deux des manifestations suivantes : -ulcérations génitales récurrentes -lésions cutanées
-lésions oculaires -pathergy test positif
Critères applicables seulement en l’absence d’autres explications clinques.
24 -complet : 4 critères majeurs
-incomplet : 3 critères majeurs -suspect : 2 critères majeurs -possible : 1 critère majeur
B.2. Uvéites et la sarcoïdose
La sarcoïdose est une maladie granulomateuse, chronique, touchant pratiquement tous les organes mais surtout les poumons, les ganglions hilaires thoraciques, la peau et les yeux. On constate des manifestations oculaires chez 25 à50% des patients98-52, elles peuvent être annonciatrices de la maladie. Une uvéite antérieure aigue récidivante ou chronique, ou une panuvéite sont les plus fréquemment rencontrées, une uvéite postérieure associée à une vascularite est plus rare, les autres manifestations oculaires sont une atteinte conjonctivale, une hyalite avec des œufs de fourmi, des nodules choroïdiens ou rétiniens60
. L’hypothèse diagnostique repose sur un faisceau d’arguments cliniques : fièvre, perte de poids, dyspnée, toux sèche, érythème noueux, uvéite, arthrites, signes neurologiques, néphrite interstitielle, adénopathie diffuse. Et paracliniques : dosage de l’enzyme de conversion et lysozyme sérique, scintigraphie du corps au gallium, radiographie du thorax et scanner thoracique, lavage broncho-alvéolaire (présence de LT CD4+), hypercalcémie et hypercalciurie, altération des épreuves fonctionnelles respiratoires. Le diagnostic de certitude est basé sur la présence d’un granulome à cellules géantes sans nécrose caséeuse dans les prélèvements biopsiques de la glande salivaire, de poumon ou d’un ganglion.
25
Cliniques : fièvre, toux sèche, dyspnée, perte de poids, érythème noueux,
arthrites, signes neurologiques, néphrite interstitielle, adénopathie diffuse.
Paracliniques : adénopathie hilaire sur radiographie du thorax, fixation du
gallium par les glandes salivaires et lacrymales, et les poumons, augmentation de l’enzyme de conversion et lysozymes sériques, augmentation du calcium sérique et urinaire, altération des épreuves fonctionnelles respiratoires, présence des lymphocytes T (CD4+) dans le liquide de lavage broncho-alvéolaire.
En cas de suspicion de sarcoïdose devant une uvéite granulomateuse, un taux normal d’enzyme de conversion ne permet pas de réfuter l’hypothèse diagnostique. En effet, son taux sanguin est proportionnel à la masse totale des granulomes sarcoïdes7-49, d’où l’idée de rechercher l’augmentation de la synthèse locale de cet enzyme dans les larmes et l’humeur aqueuse 126-140
. En pratique le lavage broncho alvéolaire peut contribuer plus sensiblement au diagnostic12. Le pronostic visuel est lié au type anatomique de l’uvéite, mais aussi à la chronicité des symptômes, à l’observance du traitement et à l’évolution vers les complications telles que la cataracte et l’œdème maculaire et/ou papillaire à l’origine d’une baisse de vision. Le traitement repose sur une corticothérapie locale et générale ; en cas d’échappement de ce traitement d’autres agents immunosuppresseurs (ciclosporine, méthotrexate) peuvent être utilisés60.
26 Etiologie fréquente des uvéites, depuis les années 70, le rôle du HLA B27 a été clairement établi dans la survenue d’une uvéite antérieure aigue ou d’une spondylarthropathie132-48. L’atteinte inflammatoire de l’œil peut être isolée, environ 50% des cas d’uvéites s’accompagnent d’une atteinte rhumatismale concomitante132-120. Inversement, 33 à50% des patients ayant une spondylarthropathie ont des antécédents d’uvéite86-57
.
Le concept de spondylarthropathie, né en 1974, regroupe la spondylarthropathie ankylosante, le syndrome de Reiter, et les arthrites réactionnelles, le rhumatisme psoriasique, et les rhumatismes des entéroclopathies chroniques4. Néanmoins sur le plan ophtalmologique, ces entités peuvent être scindées en deux groupes :
-La spondylarthrite ankylosante, le syndrome de Reiter et les arthrites réactionnelles, se traduisant par une prédominance masculine, la présence du HLA B27 dans près de 90% des cas, une iridocyclite aigue très souvent unilatérale récidivante (+/- à bascule), une atteinte articulaire axiale ;
- le rhumatisme psoriasique et les entéroclopathies chroniques, prédominent chez les femmes, se caractérisent par une atteinte uvéitique bilatérale évoluant sur un mode chronique ; la présence du HLA B27 n’est détectée que dans 46% des cas ; l’atteinte articulaire est plutôt périphérique90. Toutefois, cette classification n’est pas absolue, car une spondylarthrite peut être associée à une entérocolopathie48.
27 Une corticothérapie locale constitue le traitement adéquat, car il s’agit d’uvéites corticosensibles. L’atteinte systémique est généralement traitée par les anti-inflammatoires non stéroïdiens.
B.4. Uvéite et polyarthrite juvénile (PAJ)
Etiologie la plus fréquente des uvéites antérieures chez l’enfant109
, elle est souvent asymptomatique et bilatérale, son évolution insidieuse et chronique est à l’origine d’une cécité dans 6 à 12% des cas45-29
, secondaire à des complications oculaires tardivement diagnostiquées. La prévalence de l’uvéite varie de 2 à 21% des polyarthrites selon les auteurs29-45.
Les polyarthrites peuvent être divisées en 3 classes suivant les manifestations cliniques :
1- La polyarthrite systémique ou maladie de Still (20% des patients) : l’uvéite est très rarement observée dans cette forme.
2- L’atteinte polyarticulaire (20 à 37% des cas): il s’agit d’une atteinte asymétrique des petites articulations, peut souvent être accompagnée d’uvéite.
3- L’atteinte oligoarticulaire (37 à 60% des patients), prédominant chez la petite fille avec un grand risque d’uvéite chez ces enfants. Le dosage des anticorps antinucléaires est positif dans 40 à 50% des cas, ce pourcentage augmente à 90% lorsqu’une uvéite s’y associe. La recherche du groupage HLA B27 et des facteurs rhumatoïdes est généralement négative. Par contre, la présence du HLA DR05 (DR11) est un facteur de risque de l’atteinte oculaire.
28 Le pronostic visuel est lié à la rapidité du diagnostic et à une prise en charge immédiate appropriée de la maladie et de ses complications. A noter plus rarement dans le cadre de cette affection, la possibilité d’atteinte plutôt aigue chez des garçons plus âgés (>10 ans) souvent porteurs d’un HLA B27. Le traitement médical est basé sur l’utilisation des anti-inflammatoires stéroïdiens par voie locale ou générale et/ou des immunosuppresseurs. Certaines études ont rapporté l’efficacité et la bonne tolérance des AINS45-35
. Selon le risque de survenue de l’uvéite, une surveillance ophtalmologique plus ou moins rapprochée est nécessaire. Ce risque relatif est évalué et édité dans un guide officiel édité en 1993 suivant le profil de la maladie et la présence des anticorps antinucléaires (tableau n°3)
Tableau n°3 : le risque relatif de survenue de l’uvéite
Type de PAJ Age < 7 ans Age > 7 ans Oligoarticulaire AAN + AAN - Haut Bas Moyen Moyen Polyarticulaire AAN + AAN - Haut Bas Moyen Moyen
29 Les complications les plus fréquemment rencontrées sont : La kératopathie en bandelette, le glaucome, la cataracte et l’œdème maculaire. Leur apparition dépend de la sévérité de l’uvéite, du retard diagnostique et de sa réponse au traitement. Par ailleurs, la corticothérapie de longue durée et à forte dose favorise l’évolution vers le glaucome et la cataracte.
B.5. Uvéite et les autres maladies de système
Une atteinte inflammatoire de l’œil est constatée dans 0,5 à 9% des cas de SEP13. Il s’agit d’une pathologie complexe dans laquelle les facteurs génétiques (HLA DR 02) et viraux107 sont incriminés. Les manifestations ophtalmologiques sont : une uvéite intermédiaire associée à une vascularite, une rétinite et une papillite. Un cas d’uvéite antérieure aigue bilatérale a été diagnostiqué chez un enfant avant l’apparition des signes neurologiques129
.
Décrite pour la première fois par DOBRIN en 197542, la néphropathie tubulo-interstitielle aigue avec uvéite ou syndrome de « TINU » est une néphrite interstitielle granulomateuse associée généralement à une uvéite antérieure aigue bilatérale et récidivante. A prédominance féminine, elle touche surtout les adoléscents138-76. La pathogénie est encore inconnue. Le traitement par corticothérapie générale et locale est de mise.
Considéré comme étant à l’origine d’une atteinte inflammatoire oculaire par certains auteurs115, le lupus érythémateux disséminé (LED) est essentiellement incriminé dans les micro-occlusions vasculaires rétiniennes, point de départ d’une ischémie puis d’une néovascularisation rétinienne66-122
30 C. Les entités ophtalmologiques
C.1. La chorïorétinite de Birdshot
La chorïorétinite de Birdshot est une uvéite auto-immune chronique rare, caractérisée par son association fréquente avec le HLA classe 1 allèle A29 (>90% des cas)111-82 . A prédominance féminine, elle survient entre 40 et 50 ans. Cliniquement, on observe une vascularite diffuse, des foyers choroïdiens blanchâtres ou cicatriciels diffus, en particulier en nasal inférieur, et une papillite. Le pronostic visuel dépend de l’existence d’un œdème maculaire cystoïde (OMC), d’une néovascularisation pré-rétinienne et juxta papillaire, d’une membrane épi-rétinienne et d’une atrophie optique84
. La tuberculose et la sarcoïdose sont les deux étiologies à éliminer avant de poser le diagnostic de birdshot. La corticothérapie générale est décevante, nécessitant une association avec la ciclosporine. L’utilisation des immunoglobulines par voie intraveineuse semble prometteuse en cas d’échappement thérapeutique.
C.2. Le syndrome de Vogt-Koyanagi-Harada VKH
Désordre systémique auto-immun impliquant les yeux, les oreilles, les méninges et la peau, le syndrome de Vogt-Koyanagi-Harada survient plus fréquemment chez les patients originaires d’Asie du sud-est et chez les hispaniques83.cliniquement il est caractérisé par un syndrome méningé suivi d’une panuvéite volontiers bilatérale, l’examen du pole postérieur met en
31 évidence dans sa forme complète et typique un ou plusieurs décollement rétiniens exsudatifs, une papillite, des nodules blanc jaunâtre ressemblant aux nodules de Dalen Fuchs. Plus tardivement, une dépigmentation de la choroïde, un vitiligo, une poliose, et une hypoacousie sont constatés83-32. Une pléiocytose est observée lors de l’examen cytologique du LCR dans 65 à 80% des cas lors de la phase initiale de la maladie (syndrome méningé)39. L’audiométrie révèle une surdité de perception d’intensité variable. L’angiographie à la fluorescéine non seulement est une aide au diagnostic, mais elle permet aussi d’éliminer d’autre étiologies (métastase choroïdienne, sclérite postérieure). Une cataracte, un glaucome, une néovascularisation choroïdienne peuvent entrainer une baisse visuelle114. Chez nous la maladie est très sensible à la corticothérapie générale. En cas de résistance à ce traitement, des agents cytotoxiques ou la cyclosporine sont utilisés avec succès39. Un cas de traitement par les IVIg a été rapporté chez un patient de 47 ans corticodépendant à forte dose62.
32 C.3. L’ophtalmie sympathique
Deuxième étiologie des uvéoméningites après le syndrome de VKH. Rare, elle a été décrite par MACKENZIE en 1840 qui lui a donné son nom actuel33. Elle survient quelques jours à plusieurs décennie après le traumatisme (ou le geste chirurgical) sur l’œil «sympathisant». La rupture de la barrière hémato-oculaire consécutive au traumatisme entraine une activation du système immunitaire qui à son tour attaque l’œil adelphe ou l’œil «sympathisé». La symptomatologie est très proche du syndrome de VKH ; elle est caractérisée par une panuvéite bilatérale granulomateuse, l’examen du fond d’œil met en évidence une hyalite, une papillite, des nodules de Dalen Fuchs et une vascularite44-79 ; Actuellement le traitement consiste en une corticothérapie
33 générale souvent associée à la ciclosporine, permettant la diminution voir la disparition de l’inflammation et des récurrences, certaines études ont montré l’efficacité de l’énucléation de l’œil sympathisant 14 jours après le début de l’uvéite33. L’utilisation du traitement immunosuppresseur a amélioré le pronostic
visuel. Les complications que constituent la cataracte, le glaucome, et l’œdème maculaire sont un risque majeur pour la fonction visuelle.
C.4. La cyclite hétérochromique de Fuchs
Décrite par Fuchs en 1906, elle représente 1 à 5% des uvéites selon les études72-89. Il s’agit d’une uvéite antérieure chronique généralement unilatérale (90% des cas) touchant l’adulte jeune. Le tableau clinique typique associe une hétérochromie irienne, des précipités rétrodescemétiques granulomateux ou stellaires blanchâtres couvrant généralement toute la surface du descmet, une cataracte sous capsulaire postérieure, une réaction inflammatoire modérée de la chambre antérieure et une hyalite. L’hémorragie filiforme consécutive à la ponction de CA, ou «signe d’Amsler», est fréquemment présente, mais elle n’est pas pathognomonique de cette uvéite. Un glaucome est associé dans 20% des cas. Le diagnostic est clinique et généralement fortuit. La corticothérapie locale est à proscrire chez ces patients sous peine de provoquer un glaucome cortisoné ou de faire évoluer une cataracte existante.
34 C.5. L’épithéliopathie en plaques et la choroïdite serpigineuse
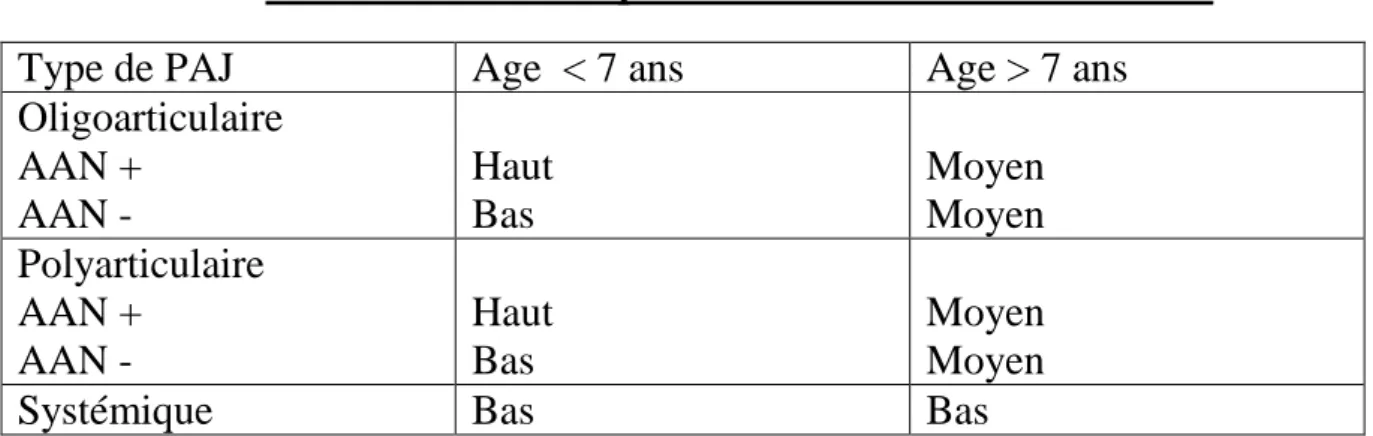
D’étiologie inconnue, l’épithéliopathie en plaques ou « Acute Posterior Multifocal Placoid Pigment Epithéliopatie » (APMPPE) est une affection de la couche rétinienne externe et de l’épithélium pigmenté. Elle touche le sujet jeune sans prédominance de sexe. La symptomatologie consiste en une baisse de l’acuité visuelle bilatérale, de survenue brutale. L’examen du fond de l’œil met en évidence des lésions plaquoïdes, blanc jaunâtre, séparées par des zones de rétine saine entourant la macula. L’atteinte est symétrique ; La région maculaire peut parfois être le siège d’une lésion plaquoïdes, l’évolution est marquée par une involution des lésions rétiniennes et une altération de l’épithélium pigmenté en regard des lésions.
L’angiographie est caractéristique, elle visualise des lésions hypofluorescentes, prenant la fluorescéine dans les temps tardifs, le pronostic visuel est bon, même en l’absence d’un traitement corticoïde87
35
FO et angiographie d’un cas d’épithéliopathie en plaques montrant des lésions hypofluorescentes centripètes caractéristiques
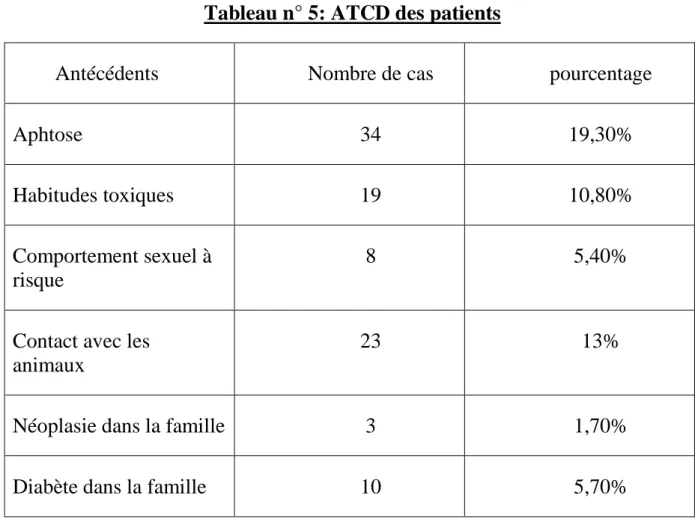
La choroïdite serpigineuse constitue une entité clinique proche de l’épithéliopathie en plaques. Elle diffère essentiellement par la distribution des lésions (entourant la papille), leur confluence, l’asymétrie de l’atteinte. Elle survient généralement chez les sujets âgés de 40 à 60 ans. Le pronostic visuel est réservé, les récurrences ne sont pas rares. Certaines études ont montré une augmentation de la prévalence du HLA B07. L’examen angiographique met en évidence des lésions hypofluorescentes dès les temps précoces ; la
36 corticothérapie générale, voire une association de drogues anti-inflammatoires et immunosuppressives, est de mise à chaque poussée65.
FO et angiographie au cours d’une choroïdite serpigineuse
C.6. Syndrome de Posner Scholssmann
Le syndrome de crise granulomato-cyclitique, ou syndrome de Posner Scholssmann, est une crise aigue d’hypertonie et de cyclite unilatérale, indolore et récurrente. L’étiologie est inconnue, une participation virale et un terrain allergique prédisposant probablement à la survenue de ces poussées. Pour Hirose et Coll. Il existe une relation entre le HLA B54, le HLA DR w53 et ce syndrome16.
C.7 Autres étiologies
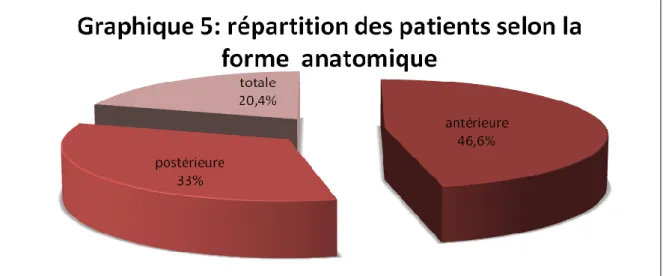
Il s’agit d’uvéites d’origine allergique, se manifestant par une atteinte antérieure, l’allergène est le plus fréquemment rencontré est la candidine50
37 On peut citer pour mémoire le MEWDS (Multiple Evanescent White Dot Syndrome), une rétinopathie multifocale aigue touchant la couche externe de la rétine et l’épithélium pigmenté, mais aussi la choroïdite multifocale, la choroïdite ponctuée interne, pseudohistoplasmose ou « Acute Zonal Outer Retinopathy »
FO et angiographie d’un cas de choroïdite multifocale
38 D. Les pseudouvéites
Ce groupe comprend les pathologies oculaires entrainant une inflammation chronique, malencontreusement diagnostiquée atteinte uvéitique chronique. Les tumeurs malignes primitives ou secondaires forment l’étiologie la plus fréquemment rencontrée. D’où l’intérêt d’un diagnostic et d’une prise en charge thérapeutique précoce. Dans ce cadre le lymphome neuro-oculaire36-108 a une place primordiale. De mauvais pronostic, il est caractérisé par une panuvéite cortico-résistante. La recherche de l’IL-10, cytokine inflammatoire, dans le prélèvement vitré permet de renforcer l’hypothèse diagnostique34-142 ; L’examen
histologique du vitré confirme la maladie. Par ailleurs, on peut citer le mélanome choroïdien, le rétinoblastome infiltrant diffus de l’enfant, les métastases oculaires des cancers du sein et bronchiques. Les étiologies non tumorales sont principalement les corps étrangers intraoculaires passés inaperçus, le décollement de rétine ancien, la rétinite pigmentaire, les infections postopératoires et certains médicaments (rifabutine).
IV. IMMUNOLOGIE ET ŒIL
L’immunologie est née en 1880 avec les travaux de Luis PASTEUR, qui a démontré la possibilité d’atténuer la virulence d’un germe et de l’utiliser comme vaccin (la rage). Plus tard les travaux de WERNICKE ont mis en évidence l’inhibition de la toxine de diphtérie par les immunoglobulines circulantes.
39 Dès le début du siècle, l’ophtalmologie a été influencée par cette nouvelle science, les ophtalmologistes ont essayé d’appliquer ces nouvelles règles pour expliquer les affections oculaires. Plusieurs concepts ont ainsi pu être développés donnant les grandes lignes de l’immunologie en révélant de nouvelles entités cliniques. De cette manière les inflammations oculaires ayant pour seules étiologie présumée la Syphilis ou la tuberculose ont vu leur nombre décroître en faveur des maladies de système ou auto-immunes.
Ainsi les maladies oculaires auto-immunes (l’uvéite phaco-antigénique, l’ophtalmie sympathique et le syndrome de Sjögren) ont été définies dès les années 1904 à 1906127.
Grace à l’amélioration des techniques chirurgicales, les premières greffes de cornée ont été tentées à partir des années 40 avec un succès satisfaisant. A la même époque, certains chercheurs ont mis en évidence la survie des greffes de peau, tissu endocrine dans la chambre antérieure. Cette tolérance allogénique a été nommée ACAID « Anterior Chamber Associated Immune Deviation »112-143, les études récentes ont confirmé son existence dans le segment postérieur58. Par ailleurs, il est clairement établi que le système immunitaire a la possibilité de reconnaitre les antigènes oculaires et de développer durant l’ontogénèse une tolérance centrale, mais aussi périphérique, principalement fondée sur l’anergie. A ces deux phénomènes s’ajoute la mort cellulaire programmée faisant intervenir le FAS et le FAS ligand qui constitue une autre face de cette tolérance, donc de ce privilège immun oculaire97-25. L’altération d’un ou de plusieurs de ces phénomènes favorise la réaction inflammatoire intra-oculaire.
40 L’étude des inflammations oculaires a connu un progrès spectaculaires depuis l’utilisation des différents types de modèles d’uvéites expérimentales mis en place dès les années 80. De plus les techniques récentes d’histologie, de biochimie et de biologie moléculaire ont contribué à une meilleure compréhension des mécanismes inflammatoires. L’inflammation oculaire est déclenchée par l’injection systémique, d’agents infectieux ou de leur constituant comme l’endotoxine bactérienne116
ou bien des auto-antigènes oculaires comme l’antigène S (β arrestine) ou l’interphotoreceptor binding protein (IRBP)99
. Ces derniers ont été par ailleurs impliqués dans la maladie humaine, une étude récente a mis en évidence la liaison entre deux peptides dérivés de l’antigène S humain au HLA A 2943-31.
Cette inflammation est caractérisée par un infiltrat inflammatoire propre à chaque type d’uvéite (prédominance lymphocytaire dans les atteintes auto-immunes et polymorphonucléaire et macrophages dans les uvéites à endotoxines modèle d’uvéite associée à al spondylarthropathie ankylosante)94
, une synthèse des cytokines pro-inflammatoires non seulement par l’infiltrat cellulaire mais aussi dans les cellules résidentes dans l’œil et mise en jeu des molécules d’edhésion134-21
.
Le défit actuel des uvéitologues est de mieux comprendre les mécanismes physiopathologiques et la rupture de la rupture de la chaine de tolérance intraoculaire, dans l’espoir d’améliorer en charge de ces affections rares, graves et handicapantes.
41
MATERIEL
ET
METHODES
42 Matériel et méthodes :
Pour rendre ce travail possible nous avons recruté 230 cas suivis au sein du service d’ophtalmologie A de l’hôpital des spécialités de Rabat, parmi les consultants aux urgences et ceux adressés au service. Sur une période s’étendant sur 84 mois, de 2001 à 2006.
Après exclusion volontaire des uvéites par immunodéficience des pseudouvéites et des pars-planites, considérant leur mécanisme physiopathologique différent, nous avons obtenu 176 dossiers exploitables.
Notre attitude systématique consiste en une approche ophtalmologique et interniste, réalisant pour tout patient un interrogatoire minutieux précisant ses données épidémiologiques ses antécédents personnels et familiaux et le motif de consultation, un examen clinique complet à la recherche de lésions pouvant s’inscrire dans un cadre syndromique avec l’uvéite et bilan étiologique orienté (tailored approach).
Pour mieux cerner ce sujet, nous avons préétabli un certain nombre de critères de jugement fiables précis et significatifs, selon lesquels nous avons traité les dossiers:
43 Age.
Sexe.
Région :
o 1 Oued eddahab ŔLagouira.
o 2 Laayoun- Boujdour -Sakia lhamra. o 3 Guelmim-Essmara.
o 4 Sous Massa Deraa.
o 5 Gharb Ŕ Chrarda ŔBni hssen. o 6 Chaouia-Ourdigha.
o 7 Marakech Ŕ Tensift Ŕ El haouz. o 8 L’oriental. o 9 Casablanca. o 10 Rabat-Salé-Zemmour- Zaer. o 11 Doukkala-Abda. o 12 Tadla ŔAzilal. o 1 3 Meknes-Tafilalt. o 14 Fes-Boulmane. o 15 Taza-Al houceima-Taounate. o 16 Tanger-Tétouan.
44 La notion de contact avec les animaux notamment les chiens et les chats, la considérant comme un facteur de risque notamment pour la toxoplasmose et la toxocarose.
La présence d’habitudes toxiques telle que le tabagisme l’alcoolisme et la toxicomanie.
Trouble du comportement sexuel: comme la prostitution ou l’homosexualité ou autres comportements sexuels à risque, les considérant comme facteurs de risque pour la syphilis par exemple.
Les atteintes associées qui peuvent entrer dans un cadre syndromique avec l’atteinte uvéitique. (ex : le Syndrome de VKH pour l’atteinte du SNC et de du système auditif, la sarcoïdose pour l’atteinte pulmonaire ou la maladie de Behçet pour l’atteinte cutanée…):
o Atteinte des reins. o Atteinte des oreilles.
o Atteinte du système nerveux central. o Atteinte de l’intestin.
o Atteinte des poumons. o Atteinte de la peau. o Atteinte hépatique.
Les antécédents pathologiques familiaux : o Néoplasie.
o Diabète.
o Autre (arthrite, syphilis, tuberculose, herpes, maladie de lyme, allergie).
45 Données cliniques :
Caractère uni ou bilatéral Motifs de consultation :
o Douleur.
o Baisse de l’acuité visuelle. Données de l’examen clinique :
o Acuité visuelle.
Données de l’examen à la lampe à fente : o Tonus.
o Lésion au niveau de : - Pupille.
- Muscle.
- Cornée (précipité rertrocornéen, kératite).
- Chambre antérieure (présence de Tyndall protéique et ou cellulaire).
- Iris (nodules).
- Cristallin (synéchies, cataracte).
- Vitrée (présence de tyndall protéique et ou cellulaire). - Rétine (foyer).
- Nerf optique (œdème papillaire). Données paracliniques :
Biologique :
o Bilan sanguin, urinaire et prélèvements centraux : NFS, VS, ECA, CRP, PL, bilan phosphocalcique, Ionogramme…
46 o Immunologique : IDR, AAN, AAPL, ANCA, dosage du complément, typage HLA, Facteur rhumatoïde…
o Sérologique : Syphilis, HIV, Toxoplasmose, hépatites, Maladie de Lyme
Angiographie.
OCT (optical coherence tomography) Données thérapeutiques : Traitement proposé : o Corticothérapie locale. o Corticothérapie générale : - Voie orale - Voie parentérale. o Immunosuppresseurs.
o Injection intravitréenne de triamcinolone, d’anti-VEGF. Complications thérapeutiques, notion qui parait être primordiale, vue le nombre et la gravité des effets indésirables des différents traitements, principalement les corticoïdes et les immunosuppresseurs :
Complications, ophtalmiques (cataracte, hypertonie, œdème maculaire cystoïde, atrophie optique) gastro-intestinales (ulcère, gastrite), dermatologiques (acné,…), hématologiques (leucopénie,…), endocriniennes (diabète, cushing, insuffisance surrénalienne,…), électrolytiques, infectieuses, ou autres.
Données évolutives : Durée du suivi
47 Acuité visuelle après instauration du traitement, critère qui parait être le plus pragmatique pour évaluer la prise en charge.
Etiologie.
A l’aide du logiciel Microsoft office Excel 2007 on a conçu un tableau qui regroupait toutes ces données. Ainsi nous avons obtenu une base de données informatisée, simple, qui a permis d’une part l’indexation de tous nos dossiers par numéro d’entrée et par année et d’une autre un travail de statistique simple et précis.
48
49 RESULTATS
A. caractéristiques des patients
Parmi les 176 cas retenus, la majorité ont eu un bilan ciblé en fonction de l’orientation clinique.
Ce groupe de patients comporte de 91 patientes (51,7%) et 85 patients (48,3%). Avec un sexe ratio proche de 1.
50 La moyenne d’âge est de 34 ans.
La catégorie d’âge la plus concernée est celle comprise entre 20 et 40 ans, elle représente 63 % de nos patients.
51 catégorie
d'âge < 20 ans 20-30 ans 30-40 ans 40-50 ans 50-60 ans 60-70 ans > 70 ans pourcentage 7,38% 31,80% 31,25% 14,80% 9% 5% 1,70%
Répartition géographique :
La grande majorité de nos patients provient de la région de Rabat. Rabat-Salé-Zemmour-Zaër : 105 cas (59,65%)
52 Gharb-Chrarda-Beni Hssen : 29 cas (16,50%)
Meknès-Tafilalt : 11 cas (6,25%)
Taza-Al Hoceima-Taounate : 10 cas (5,70%) Tanger-Tétouan : 7 cas (4%) Fès-Boulmane : 3 cas (1,70%) Oriental : 3 cas (1,70%) Tadla-Azilal : 2 cas Casablanca : 2 cas Souss-Massa-Draâ : 2 cas
Marrakech-Tensift-El Haouz : 1 cas Doukkala-Abda : 1 cas
Oued Eddahab-Lagouira: 0 cas
Laâyoune-Boujdour-Sakia El Hamra: 0 cas Guelmim-Es Smara: 0 cas
Chaouia-Ourdigha: 0 cas
53
Régions du Maroc pourcentage Nombre de cas
Rabat-Salé-Zemmour-Zaër 59,65% 105 cas Gharb-Chrarda-Beni Hssen 16,50% 29 cas Meknès-Tafilalt 6,25% 11 cas Taza-Al Hoceima-Taounate 5,70% 10 cas Tanger-Tétouan 4% 7 cas Fès-Boulmane 1,70% 3 cas Oriental 1,70% 3 cas
54 B. les antécédents :
55 Certaines uvéites peuvent s’associer au tableau clinique d’une maladie systémique ou infectieuse. La recherche des antécédents de ces maladies permet une orientation diagnostique, précieuse dans la prise en charge clinique et
thérapeutique ultérieure du patient.
Dans cette étude l’interrogatoire des patients était effectué à la fois lors de la consultation d’ophtalmologie et de médecine interne.
Tableau n° 5: ATCD des patients
Antécédents Nombre de cas pourcentage
Aphtose 34 19,30%
Habitudes toxiques 19 10,80%
Comportement sexuel à risque
8 5,40%
Contact avec les animaux
23 13%
Néoplasie dans la famille 3 1,70%
56 Nous retrouvons les atteintes associées suivantes :
Atteinte cutanée : 29% (51 cas) Atteinte du SNC : 10,20% (18 cas) Atteinte auditive : 6,80% (12 cas) Atteinte intestinale : 6,25% (11 cas) Atteinte pulmonaire : 3,4% (6 cas) Atteinte rénale : 1,7% (3 cas) Atteinte hépatique : 1,1% (2 cas)
57 C. caractéristiques des uvéites :
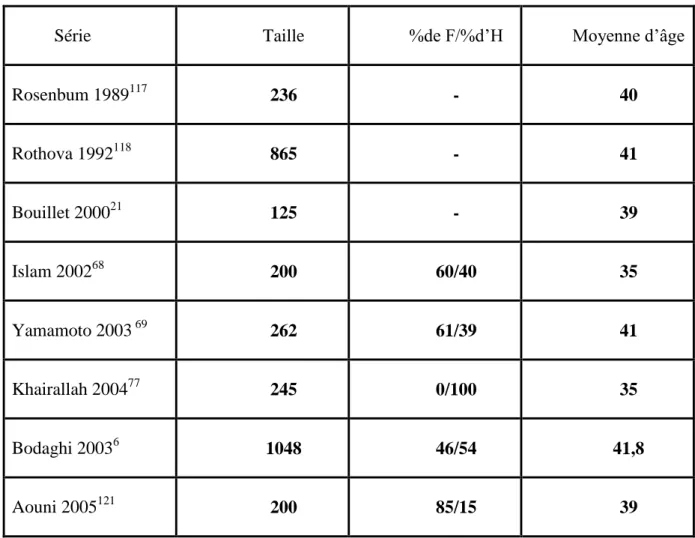
Le type anatomique prédominant dans cette série est l’uvéite antérieure avec 82 patients (46,6%) suivie de l’uvéite postérieure avec 58 cas (33%) et l’uvéite totale retrouvée chez 36 patients (20,4%).
Dans 84 cas c’est une uvéite unilatérale (47,75%), chez 77 patients c’est une uvéite à caractère bilatéral (43,75%), c’est une uvéite à bascule dans 15 cas (8,5%).
unilatérale 47,75% bilatérale 43,75%
à bascule 8,50%
58 Le motif de consultation principal est la baisse de l’acuité visuelle, elle est présente dans 100% des cas, la douleur est présente chez 73 patients, soit dans 41,5% des cas
D. bilan étiologique
La majorité des patients ont eu un bilan étiologique dans le service. Par ailleurs aucun bilan étiologique fait avant que le patient ne soit adressé au service n’a été contributif.
a. Bilan biologique
1. Le bilan inflammatoire
134 patients ont bénéficié d’un bilan inflammatoire (NFS, VS, CRP, fibrinogène) soit 76%.
2. La ponction lombaire
Cet examen a été effectué chez 52 patients (29,50%), elle était contributive dans 45 cas (25,50%)
3. Les sérologies
141 patients ont bénéficié de sérologie soit 80% avec des résultats assez décevants la sérologie toxoplasmique s’est révélée positive chez 15 patients, la sérologie HSV à la recherche d’une uvéite herpétique n’a que peu
d’intérêt diagnostique. En effet la majorité de la population est séropositive pour le virus ce qui nous fait abandonner sa réalisation systématique.
59 4. La PCA et le coefficient de Desmont
La PCA combinée à la sérologie toxoplasmique à la recherche d’une uvéite toxoplasmique est positive chez 15 patients néanmoins le coefficient de
Desmont s’est révélé inferieur à 3 à chaque fois, donc non significatif. 5. Le bilan immunologique
84 patients ont bénéficié de bilan immunologique (AAN, AAPL, ANCA, dosage du complément, typage HLA, Facteur rhumatoïde) soit 47,7%.
L’IDR a été effectuée chez tous les patients, avec une réponse positive dans la plus part des cas, une réaction phlycténulaire dans 5 cas, et une anergie dans 15 cas.
6. PCR
Cet examen permet la recherche de génome microbien dans l’humeur aqueuse. Le taux de positivité est directement lié à la charge virale, bactérienne, ou parasitaire. Néanmoins il existe des problèmes techniques rendant les
60 7. Angiographie, OCT et ICG.
90 patients ont bénéficié d’angiographie soit 51%. Deux patients ont bénéficié d’une OCT (optical coherence tomography) au cours de leur suivi suite à un œdème maculaire cystoïde, examen qui a contribué à déterminer le diagnostic, L'OCT est une nouvelle technique d'imagerie du fond de l'œil, non invasive, de haute résolution, qui permet d'obtenir in vivo des images en coupe de la rétine, et d'obtenir des mesures de l'épaisseur rétinienne en particulier au niveau de la macula. L’image obtenue s'apparente à une coupe histologique.
L'OCT constitue ainsi une alternative dans l'évaluation et le suivi des uvéites compliquées d'œdème maculaire ou de membranes épirétiniennes.
L’ICG étant une technique récente, nous n’avons pas pu bénéficier de son apport. Cet examen consiste à prendre des photographies de fond d'œil après avoir injecté un colorant fluorescent (la fluorescéine, le vert d'indocyanine).
Elle a plus d’intérêt dans la pathologie tumorale et vasculaire son intérêt dans les uvéites reste encore à démontrer, néanmoins il reste un meilleur moyen de faire un diagnostic différentiel entre un granulome et un polype choroïdien.
Dans notre pratique on est limité par l’indisponibilité de l’appareil au service et le prix de l’examen qui n’est pas encore pris en charge par l’assurance maladie.
61
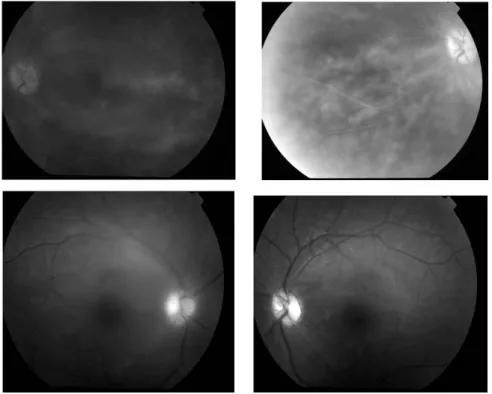
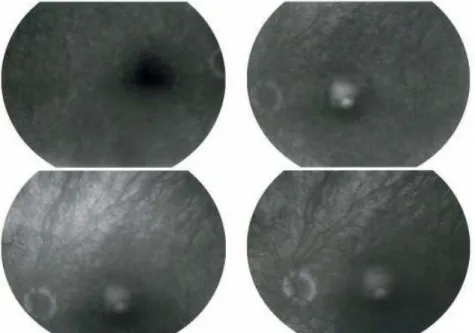
OCT du cas n° 1 compliqué d’œdème maculaire cystoïde au niveau de l’œil gauche.
62
OCT du cas n°2 compliqué d’œdème maculaire cystoïde et d’une néovascularisation, au niveau de l’œil gauche.
Angiographie du cas n°2 compliqué d’œdème maculaire cystoïde et d’une néovascularisation au niveau de l’œil gauche.
63
Tableau n°6 : données de l’angiographie chez des patients atteints d’uvéite toxoplasmique
Patient Données de l’angiographie
1 Foyer chorïorétinien unifocal juxtapapillaire. Périphlébite.
2 Foyer chorïorétinien unifocal temporo maculaire Œdème papillaire
3 Foyer chorïorétinien unifocal maculaire.
4 Foyer chorïorétinien unifocal maculaire avec vascularite rétinienne.
5 Foyers cicatriciels aux deux yeux.
Foyer chorïorétinien unifocal actif à droite. œdème maculaire bilatéral.
64 7 Foyer chorïorétinien temporal maculaire.
Périphlébite.
8 Foyer chorïorétinien papillite vascularite
9 Uvéopapillite avec foyer chorïorétinien unifocal actif. 10 Foyer multifocal.
Œdème inter papillomaculaire droit 11 Foyers chorïorétinien unifocal maculaire 12 Foyers chorïorétinien unifocal
œdème papillaire.
lésions cicatriciels au niveau de l’œil adelphe. b. consultations spécialisées
A chaque fois qu’une maladie de système est suspectée une consultation de médecine interne, d’ORL, ou de neurologie était demandée.
E. l’analyse étiologique :
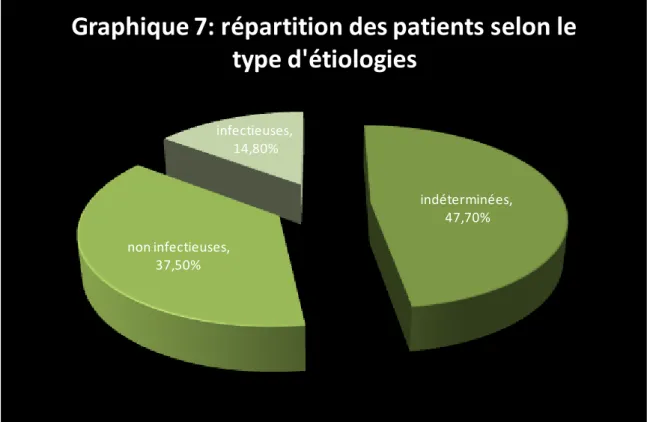
52,30% des étiologies ont été déterminées, dont 37,5% d’étiologies non infectieuses et 14,8% d’étiologies infectieuses.
65 indéterminées, 47,70% non infectieuses, 37,50% infectieuses, 14,80%
Graphique 7: répartition des patients selon le
type d'étiologies
Etiologies déterminées : 52,30% Bechet : 19,30% (34 cas) Sarcoïdose : 8,50% (15 cas) Toxoplasmose : 8,50% (15 cas) VKH : 5,10% (9 cas) Virale : 2,90% (5 cas) Tuberculose : 1,70% (3 cas) Syphilis : 1,70% (3 cas)66 Choroïdite serpigineuse : 1,13% (2 cas)
SEP : 0,57% (1 cas)
Post streptococcique : 0,57% (1 cas) Crohn : 0,57% (1 cas)
68 F. Traitement
100% des patients bénéficient d’un traitement médical au décours du bilan clinique et biologique.
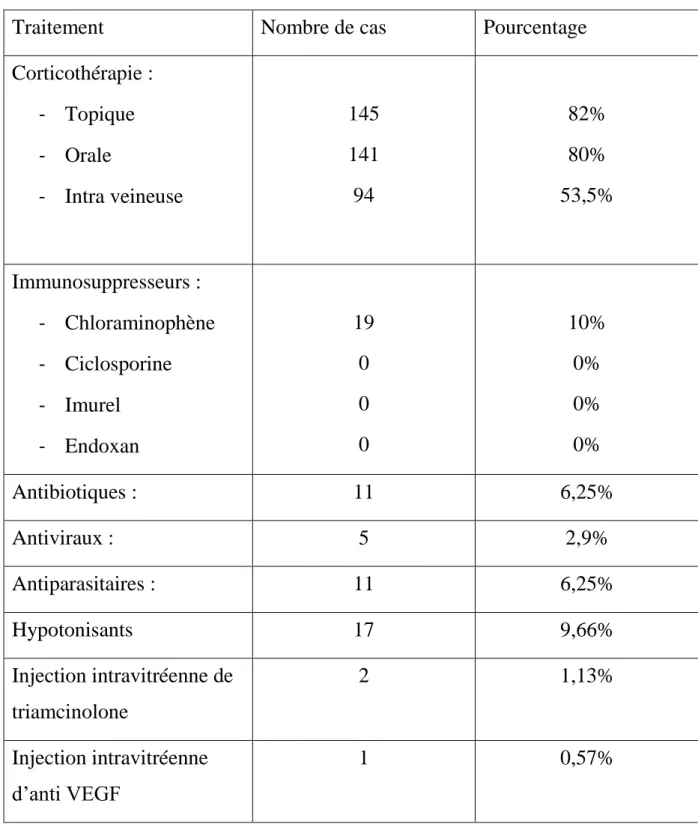
Traitement médical
La corticothérapie générale a été administrée par voie orale dans 141 cas (80%) dont 53,50% ont bénéficié de bolus de solumédrol.
La corticothérapie locale a été utilisée chez 145 patients (82%), en cas de réaction inflammatoire importante lors d’une uvéite suspectée d’être infectieuse, après 48h de traitement anti-infectieux, les anti-inflammatoires stéroïdiens ont été donnés en accompagnement dans 26 cas soit 14,8%.
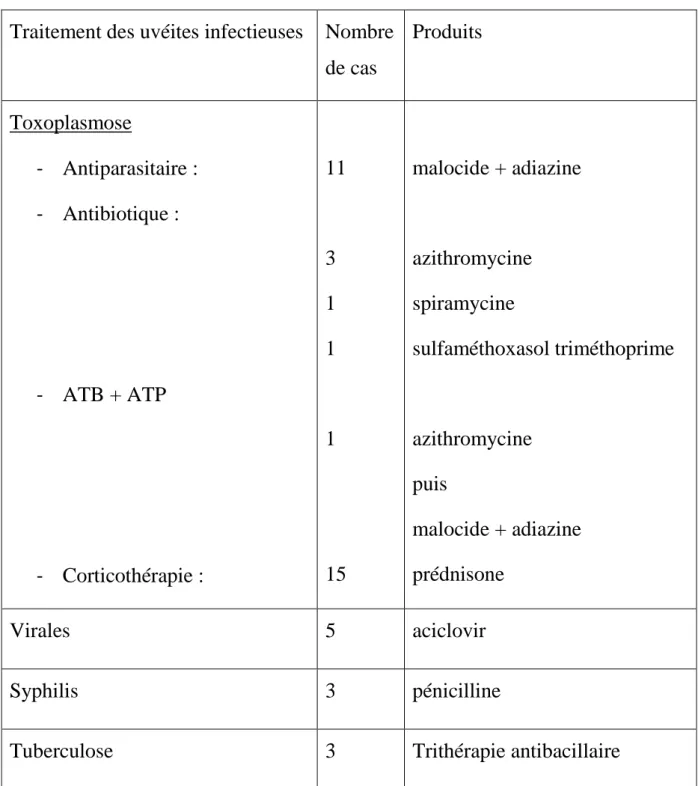
1. Traitement des uvéites infectieuses
Dans notre série l’étiologie la plus fréquente est la toxoplasmose, 15 cas 8,60%, 11patients ont bénéficié d’un traitement par malocide et adiazine. Une corticothérapie générale a été administrée en association au traitement
antiparasitaire dans tous les cas. Dans certain cas étant donné la localisation périphérique du foyer chorïorétinien à distance du pole postérieur, la
cicatrisation fut simplement surveillée. 4 cas ont été traités par azithromycine, spiramycine, ou sulfaméthoxasol triméthoprime à défaut de traitement
antiparasitaire.
La panuvéite associée à la tuberculose dans 3 cas, a été traitée par une trithérapie antituberculeuse.
69 2. Traitement des uvéites non infectieuses
La première étiologie prédominante dans notre série est celle liée à la maladie de Behçet (34 cas), pathologie qu’on a traitée par corticothérapie générales chez tout le groupe et par immunosuppresseur (chloraminophène) chez 14 patients.
70
Tableau n°7 : Traitement des uvéites infectieuses
Traitement des uvéites infectieuses Nombre de cas Produits Toxoplasmose - Antiparasitaire : - Antibiotique : - ATB + ATP - Corticothérapie : 11 3 1 1 1 15 malocide + adiazine azithromycine spiramycine sulfaméthoxasol triméthoprime azithromycine puis malocide + adiazine prédnisone Virales 5 aciclovir Syphilis 3 pénicilline
71
Tableau n°8 : traitement médical
Traitement Nombre de cas Pourcentage
Corticothérapie : - Topique - Orale - Intra veineuse 145 141 94 82% 80% 53,5% Immunosuppresseurs : - Chloraminophène - Ciclosporine - Imurel - Endoxan 19 0 0 0 10% 0% 0% 0% Antibiotiques : 11 6,25% Antiviraux : 5 2,9% Antiparasitaires : 11 6,25% Hypotonisants 17 9,66% Injection intravitréenne de triamcinolone 2 1,13% Injection intravitréenne d’anti VEGF 1 0,57%
72 G. évolution
La durée moyenne du suivie était de 11 mois.
La réponse au traitement et l’évolution dans le temps ont été appréciées par le niveau de l’acuité visuelle à la dernière consultation, ainsi on note une
amélioration de l’acuité visuelle au cours des années. La moyenne de l’acuité visuelle finale est de 5/10 soit 20/40.
73 13% des patients ont présenté des complications (électrolytiques, gastro-intestinales, dermatologiques, hématologiques, endocriniennes,
ophtalmiques « cataracte, hypertonie oculaire» et infectieuses). Pour insister sur les complications ophtalmiques importantes, dues au traitement, parmi les 23 cas, nous avons recensé un cas de néovascularisation et deux cas d’œdème maculaire cystoïde résistant à la corticothérapie, chose qu’on a jugulé par injection intravitréenne de triamcinolone.
OCT du patient n° 1 montrant la régression de l’OMC après injection intravitréenne de triamcinolone.
OCT du patient n° 2 montrant la diminution de l’œdème après injection intravitréenne d’anti-VEGF.
74