ﺎﻨﺘﻤﻠﻋ ﺎﻣ ﻻﺇ ﺎﻨﻟ ﻢﻠﻋ ﻻ ﻚﻧﺎﺤﺒﺳ
ﻢﻴﻜﳊﺍ ﻢﻴﻠﻌﻟﺍ ﺖﻧﺃ ﻚﻧﺇ
ﺔﻳﻵﺍ :ﺓﺮﻘﺒﻟﺍ ﺓﺭﻮﺳ
32
UNIVERSITE MOHAMMED V DE RABAT FACULTE DE MEDECINE ET DE PHARMACIE - RABAT DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI
2003 – 2013 : Professeur Najia HAJJAJ - HASSOUNI
ADMINISTRATION :
Doyen : Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines Professeur Mohammed AHALLAT
Vice Doyen chargé de la Recherche et de la Coopération Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie Professeur Jamal TAOUFIK
Secrétaire Général : Mr. Mohamed KARRA
1- ENSEIGNANTS-CHERCHEURS MEDECINS
ET
PHARMACIENS
PROFESSEURS :
Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale
Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. SETTAF Abdellatif pathologie Chirurgicale
Novembre et Décembre 1985
Pr. BENSAID Younes Pathologie Chirurgicale
Janvier, Février et Décembre 1987
Pr. CHAHED OUAZZANI Houria Gastro-Entérologie
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1988
Pr. BENHAMAMOUCH Mohamed Najib Chirurgie Pédiatrique
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR
Pr. CHAD Bouziane Pathologie Chirurgicale
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
Janvier et Novembre 1990
Pr. CHKOFF Rachid Pathologie Chirurgicale
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. MANSOURI Fatima Anatomie-Pathologique
Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AL HAMANY Zaîtounia Anatomie-Pathologique
Pr. AZZOUZI Abderrahim Anesthésie Réanimation –Doyen de la FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale
Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie Obstétrique
Pr. CHABRAOUI Layachi Biochimie et Chimie
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie – Dir. du Centre National PV
Pr. TAOUFIK Jamal Chimie thérapeutique V.D à la pharmacie+Dir du
CEDOC
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale V.D Aff. Acad. et Estud
Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. BOUJIDA Mohamed Najib Radiologie
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie
Pr. CHRAIBI Chafiq Gynécologie Obstétrique
Pr. DEHAYNI Mohamed* Gynécologie Obstétrique
Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. FELLAT Rokaya Cardiologie
Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale- Directeur CHIS
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HADRI Larbi* Médecine Interne
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. JELTHI Ahmed Anatomie Pathologique
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BELAIDI Halima Neurologie
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique
Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. CHAMI Ilham Radiologie
Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. JALIL Abdelouahed Chirurgie Générale
Pr. LAKHDAR Amina Gynécologie Obstétrique
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. CHAARI Jilali* Médecine Interne
Pr. DIMOU M’barek* Anesthésie Réanimation
Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation
Pr. EL MESNAOUI Abbes Chirurgie Générale
Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie - Directeur HMI Med V
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale
Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie
Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. OUADGHIRI Mohamed Traumatologie-Orthopédie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie
Novembre 1997
Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. HAIMEUR Charki* Anesthésie Réanimation
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. TAOUFIQ Jallal Psychiatrie
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique
Novembre 1998
Pr. AFIFI RAJAA Gastro-Entérologie
Pr. BENOMAR ALI Neurologie – Doyen de la FMP Abulcassis
Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale
Pr. BENKIRANE Majid* Hématologie
Pr. KHATOURI ALI* Cardiologie
Janvier 2000
Pr. ABID Ahmed* Pneumophtisiologie
Pr. AIT OUMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie
Pr. CHARIF CHEFCHAOUNI Al Montace r Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale
Pr. EL FTOUH Mustapha Pneumo-phtisiologie
Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. ISMAILI Hassane* Traumatologie Orthopédie- Dir. Hop. Av. Marr.
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation Inspecteur du SSM
Pr. TACHINANTE Rajae Anesthésie-Réanimation
Pr. TAZI MEZALEK Zoubida Médecine Interne
Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie Directeur Hop. Chekikh Zaied
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Décembre 2001
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie
Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation
Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique
Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie Directeur. Hop.d’Enfants
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABBAJ Saad Anesthésie-Réanimation
Pr. KABIRI EL Hassane* Chirurgie Thoracique
Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique
Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie Directeur Hôpital Ibn Sina
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique
Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie
Pr. BERNOUSSI Zakiya Anatomie Pathologique
Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique
Pr. EL HAOURI Mohamed * Dermatologie
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. LAGHMARI Mina Ophtalmologie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie
Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumophtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique
Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie
Pr. BENKIRANE Ahmed* Gastro-Entérologie
Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique
Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHARMAZ Mohamed Traumatologie Orthopédie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire
Pr. OUBAAZ Abdelbarre* Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique
Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire
Pr. LYAGOUBI Mohammed Parasitologie
Pr. NIAMANE Radouane* Rhumatologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique
Pr. ZERAIDI Najia Gynécologie Obstétrique
Décembre 2005
Pr. CHANI Mohamed Anesthésie Réanimation
Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique
Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire
Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation
Pr. HARMOUCHE Hicham Médecine Interne
Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation
Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique
Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi* Chirurgie cardio vasculaire
Pr. AMHAJJI Larbi* Traumatologie orthopédie
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed* Anesthésie réanimation Directeur ERSM
Pr. BENZIANE Hamid* Pharmacie clinique
Pr. BOUTIMZINE Nourdine Ophtalmologie
Pr. CHARKAOUI Naoual* Pharmacie galénique
Pr. EHIRCHIOU Abdelkader* Chirurgie générale
Pr. ELABSI Mohamed Chirurgie générale
Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. HADADI Khalid* Radiothérapie
Pr. ICHOU Mohamed* Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar* Anesthésie réanimation
Pr. LOUZI Lhoussain* Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed* Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologique
Pr. MRABET Mustapha* Médecine préventive santé publique et hygiène
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie
Pr. RABHI Monsef* Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine* Microbiologie
Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2007
Pr. DOUHAL ABDERRAHMAN Ophtalmologie
Décembre 2008
Pr ZOUBIR Mohamed* Anesthésie Réanimation
Pr TAHIRI My El Hassan* Chirurgie Générale
Pr. AMINE Bouchra Rhumatologie
Pr. ARKHA Yassir Neuro-chirurgie
Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-chimie
Pr. BOUI Mohammed* Dermatologie
Pr. BOUNAIM Ahmed* Chirurgie Générale
Pr. BOUSSOUGA Mostapha* Traumatologie orthopédique
Pr. CHAKOUR Mohammed * Hématologie biologique
Pr. CHTATA Hassan Toufik* Chirurgie vasculaire périphérique
Pr. DOGHMI Kamal* Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale
Pr. EL OUENNASS Mostapha* Microbiologie
Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. L’KASSIMI Hachemi* Microbiologie Directeur Hôpital My Ismail
Pr. LAMSAOURI Jamal* Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie PROFESSEURS AGREGES :
Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. BOUAITY Brahim* ORL
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine aéronautique
Pr. DAMI Abdellah* Biochimie chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie plastique et réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro entérologie
Pr. LAMALMI Najat Anatomie pathologique
Pr. MOSADIK Ahlam Anesthésie Réanimation
Pr. MOUJAHID Mountassir* Chirurgie générale
Pr. NAZIH Mouna* Hématologie
Mai 2012
Pr. AMRANI Abdelouahed Chirurgie Pédiatrique
Pr. ABOUELALAA Khalil* Anesthésie Réanimation
Pr. BELAIZI Mohamed* Psychiatrie
Pr. BENCHEBBA Driss* Traumatologie Orthopédique
Pr. DRISSI Mohamed* Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale
Pr. EL KHATTABI Abdessadek* Médecine Interne
Pr. EL OUAZZANI Hanane* Pneumophtisiologie
Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie pathologique
Pr. MEHSSANI Jamal* Psychiatrie
Pr. RAISSOUNI Maha* Cardiologie
Février 2013
Pr. AHID Samir Pharmacologie – Chimie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie
Pr. AMOUR Mourad Anesthésie Réanimation
Pr. AWAB Almahdi Anesthésie Réanimation
Pr. BELAYACHI Jihane Réanimation Médicale
Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation
Pr. BENCHEKROUN Laila Biochimie-Chimie
Pr. BENKIRANE Souad Hématologie
Pr. BENNANA Ahmed* Informatique Pharmaceutique
0.
Pr. BENSGHIR Mustapha* Anesthésie Réanimation
Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique
Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie
Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation
Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. ELFATEMI Nizare Neuro-Chirurgie
Pr. EL GUERROUJ Hasnae Médecine Nucléaire
Pr. EL HARTI Jaouad Chimie Thérapeutique
Pr. EL JOUDI Rachid* Toxicologie
Pr. EL KABABRI Maria Pédiatrie
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et maladies métaboliques
Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne
Pr. MEDDAH Bouchra Pharmacologie
Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie
Pr. OUBEJJA Houda Chirurgie Pédiatrique
Pr. OUKABLI Mohamed* Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique
Pr. ROUIBAA Fedoua* Gastro-Entérologie
Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique
Pr. ZINE Ali* Traumatologie Orthopédie
Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-faciale
Pr. GHOUNDALE Omar* Urologie
Pr. ZYANI Mohammad* Médecine Interne
MARS 2014
ACHIR ABDELLAH Chirurgie Thoracique
BENCHAKROUN MOHAMMED Traumatologie- Orthopédie
BOUCHIKH MOHAMMED Chirurgie Thoracique
EL KABBAJ DRISS Néphrologie
EL MACHTANI IDRISSI SAMIRA Biochimie-Chimie
HARDIZI HOUYAM Histologie- Embryologie-Cytogénétique
HASSANI AMALE Pédiatrie
HERRAK LAILA Pneumologie
JANANE ABDELLA TIF Urologie
JEAIDI ANASS Hématologie Biologique
KOUACH JAOUAD Génécologie-Obstétrique
LEMNOUER ABDELHAY Microbiologie
MAKRAM SANAA Pharmacologie
OULAHYANE RACHID Chirurgie Pédiatrique
RHISSASSI MOHAMED JMFAR CCV
SABRY MOHAMED Cardiologie
SEKKACH YOUSSEF Médecine Interne
TAZL MOUKBA. :LA.KLA. Génécologie-Obstétrique
*
Enseignants Militaires DECEMBRE 2014ABILKACEM RACHID' Pédiatrie
AIT BOUGHIMA FADILA Médecine Légale
BEKKALI HICHAM Anesthésie-Réanimation
BENAZZOU SALMA Chirurgie Maxillo-Faciale
BOUABDELLAH MOUNYA Biochimie-Chimie
BOUCHRIK MOURAD Parasitologie
DERRAJI SOUFIANE Pharmacie Clinique
DOBLALI TAOUFIK Microbiologie
EL AYOUBI EL IDRISSI ALI Anatomie
EL GHADBANE ABDEDAIM HATIM Anesthésie-Réanimation
EL MARJANY MOHAMMED Radiothérapie
FE]JAL NAWFAL Chirurgie Réparatrice et Plastique
JAHIDI MOHAMED O.R.L
LAKHAL ZOUHAIR Cardiologie
OUDGHIRI NEZHA Anesthésie-Réanimation
Rami Mohamed Chirurgie Pédiatrique
AOUT 2015
Meziane meryem Dermatologie
Tahri latifa Rhumatologie
JANVIER 2016
BENKABBOU AMINE Chirurgie Générale
EL ASRI FOUAD Ophtalmologie
ERRAMI NOUREDDINE O.R.L
NITASSI SOPHIA O.R.L
2- ENSEIGNANTS – CHERCHEURS SCIENTIFIQUES
PROFESSEURS / PRs. HABILITES
Pr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie – chimie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques
Pr. BOURJOUANE Mohamed Microbiologie
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie – chimie
Pr. DAKKA Taoufiq Physiologie
Pr. DRAOUI Mustapha Chimie Analytique
Pr. EL GUESSABI Lahcen Pharmacognosie
Pr. ETTAIB Abdelkader Zootechnie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. HAMZAOUI Laila Biophysique
Pr. HMAMOUCHI Mohamed Chimie Organique
Pr. IBRAHIMI Azeddine Biologie moléculaire
Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Pr. ZELLOU Amina Chimie Organique
Mise à jour le 14/12/2016 par le Service des Ressources Humaines
A mes très chers parents,
Omar BENALI et Hassania BENYAHIA
Les mots me manquent pour exprimer l’amour et le respect
que j’ai pour vous.
Vous avez su m’accompagner et me soutenir
à toutes les étapes de ma vie.
J’ai baigné depuis l’enfance dans cet univers merveilleux
qu’est la médecine, et c’est sans doute grâce à vous
que j’ai choisi cette voie.
Papa,
Tu as été un père aimant et généreux.
Tu m’as appris la rigueur, le sérieux et la valeur du travail.
Je te remercie pour tes précieux conseils, tes sacrifices,
Maman,
Ta tendresse, ta dévotion et ton sens de l’abnégation me fascinent.
Tu es pour moi un exemple de bonté, d’honnêteté, de force et de courage.
Je te remercie pour ta présence sans faille, ta générosité et ton amour
inconditionnel.
Je ne vous remercierai jamais assez pour tout
ce que vous m’avez apporté.
Merci d’avoir été des parents exemplaires !
Je vous dédie ce travail, et vous souhaite une très longue vie pleine
d’amour, de santé et de bonheur.
A la mémoire de mon grand père,
Abdelhadi BENYAHIA
Tu nous as quittés beaucoup trop tôt.
Tu as toujours été, pour toute la famille, l’exemple même
de la bonté, de la générosité et de la sagesse.
Les meilleurs souvenirs de mon enfance sont ceux
que j’ai passé à jouer dans ton jardin.
J’espère que tu veilles sur moi de là haut, et que tu seras fier de moi.
Tu es à jamais dans mon esprit et dans mon cœur.
A mon cher frère, Taha BENALI
Pour nos souvenirs, nos fous rires et nos moments
de complicité.
Pour le soutien et l’amour que tu m’as apporté.
Pour le bonheur et la poésie que tu sèmes dans ma vie.
Merci d’avoir toujours répondu présent quand j’ai eu besoin de toi.
Je me réjouis de pouvoir rattraper le temps perdu et passer
plus de temps avec toi.
Je te dédie cette thèse, en te souhaitant beaucoup
de réussite, d’amour et de bonheur.
A mon cher frère,
Othmane BENALI et ma belle-soeur,
Rime BENMAKHLOUF
Merci pour les souvenirs et les moments que nous avons partagé.
Je vous dédie ce travail en témoignage de l’affection
que je vous porte.
Je vous souhaite tous mes vœux de bonheur,
de santé et de réussite.
A tous les membres des familles
BENALI et BENYAHIA
Veuillez trouver dans ce modeste travail, l’expression
de mon affection la plus sincère.
A Réda EL ALAMI
J’ai eu la chance de te rencontrer, il y a déjà cinq ans,
et très vite tu as occupé une place importante dans ma vie.
Je te remercie sincèrement pour ton soutien, ta présence
et ton amour.
Je te souhaite le meilleur que la vie puisse offrir
et je souhaite que nous soyons toujours unis.
A mes plus vieilles amies,
Miryam ALAOUI, Myriam MSEFER,
Soraya BENKIRANE, Sara OUDRHIRI
C’est avec beaucoup de nostalgie que je repense
à nos longues années d’amitié.
Je vous remercie pour tous les moments de complicité,
de joie et d’amour que nous avons partagé,
pour votre soutien et votre fidélité.
Malgré la distance, sachez que vous êtes toujours
dans mon cœur.
A mes très chers amis
Simohamed BELMEJJAD, Jihane El KHOUNFI,
Hasna AZENDOUR, Chadi EL HASNAOUI, Saad DANDANE,
Soukaïna AITZAID, Hassan EL ALAMI,
Houda BENMESSAOUD, Rim EL AMRANI
Mes sincères remerciements
A tous ceux qui ont participé de près ou de loin
à la réalisation de ce travail.
À notre maître et président de thèse
Madame DAFIRI R.
Professeur et Chef de Service de Radiologie
Hôpital d’Enfants - Maternité
CHU Ibn Sina – Rabat
Vous nous faites l’honneur d’accepter la présidence
de ce jury de thèse.
Votre savoir, vos compétences professionnelles ainsi que vos qualités
humaines sont pour vos élèves un véritable exemple à suivre.
Veuillez cher Professeur, croire à l’expression de notre profond
À notre maître et rapporteur de thèse
Madame CHAT L.
Professeur de Radiologie
Hôpital d’Enfants - Maternité
CHU Ibn Sina – Rabat
Vous m’avez fait l’honneur de me confier ce travail, qui n’aurait
pu se faire sans vos précieuses directives et vos judicieux conseils.
J’ai eu le privilège de travailler à vos côtés tout au long de cette
année, et vous avez su me guider avec beaucoup
de bienveillance et de gentillesse.
Votre sérieux, vos compétences et votre rigueur
m’ont beaucoup marqué.
Veuillez trouver ici, cher Professeur, l'expression de mon respect,
de ma considération et de ma profonde gratitude.
À notre maître et juge de thèse
Monsieur HACHI H.
Professeur de Chirurgie Générale
Institut National d’Oncologie – Rabat
C’est pour nous un immense plaisir et une grande fierté de vous
compter
parmi les membres de ce jury. Nous sommes très
reconnaissants que vous ayez accepté cette tâche avec l’amabilité
et la gentillesse qui vous caractérisent.
Veuillez croire, cher Maître, en l’expression de notre
respect et de notre considération
.
À notre maître et juge de thèse
Madame LAMALMI N.
Professeur d’Anatomie Pathologie
Hôpital d’Enfants – CHU Ibn Sina Rabat
C’est un grand honneur de vous compter parmi nous.
Nous sommes très reconnaissants de la gentillesse avec laquelle
vous avez répondu présente.
Vos qualités humaines et professionnelles sont exemplaires.
Veuillez croire, cher Maître, en l’expression de notre respect
A notre maître et juge de thèse
Madame MRABTI H.
Professeur d’Oncologie Médicale
Institut National d’Oncologie – Rabat
Nous sommes particulièrement heureux et honorés de vous voir
siéger parmi le jury de notre thèse.
Nous avons pu apprécier vos qualités professionnelles et humaines.
Veuillez trouver ici, cher Maître, le témoignage de notre
ABREVIATIONS
ACE : Antigène carcino-embryonnaire
ACP : Anatomo-cytopathologie
ADC : Apparent diffusion coefficient AG : Anesthésie générale
AGUS : Atypical glandular cells of undetermined significance ALSC : Association Lalla Salma de Lutte contre le Cancer. AMM : Autorisation de mise sur le marché
ANAES : Agence nationale d’accréditation et d’évaluation en santé ASC : Atypical squamous cells
ASC-US : Atypical squamous cells of unknown significance
ASC-H : Atypical squamous cell evocating high grade lesion
BR : Bas risque
CIN : Néoplasie cervicale intra-épithéliale
CIRC : Centre International de Recherche sur le Cancer
CIS : Carcinome in situ
CMH : Complexe majeur d’histocompatibilité humain CO : Contraception orale
CSE : Conditions socio-économiques DCE-MRI : Dynamic contrast enhanced MRI DWI : Diffusion weighted imaging FCU : Frottis cervico-utérin
FDG : 18F-fluoro-2-deoxy-D-glucose
FIGO : Fédération Internationale de Gynécologie et d'Obstétrique
HAS : Haute Autorité de Santé
HCSP : Haut Conseil de la santé publique HER : Hôpital d’Enfants de Rabat
HPV : Papilloma virus humain
HR : haut risque
HSIL : High grade superficial intra-epithelial lesion
HSV-2 : Herpes Simplex Virus 2
IARC : INTERNATIONAL AGENCY FOR RESEARCH ON CANCER
IGR : Infections génitales à répétition
INO : Institut National d’Oncologie
IRM : Imagerie par résonnance magnétique
IST : Infection sexuellement transmissible IVA : Inspection Visuelle à l’Acide acétique
LEEP : Loop Electrosurgical Excision Procedure LSIL : Low grade superficial intra-epithelial lesion NP : Non précisé
NSE : niveau socio-économique OCI : Orifice cervical interne
OMS : Organisation Mondiale de la Santé
SA : Semaines d’aménorrhée SCC : Squamous Cell Carcinoma
T1-W : « T1 weighted » séquences pondérées en T1 T2-W : : «T2 weighted » séquences pondérées en T2
SOMMAIRE
INTRODUCTION ... 1 GÉNÉRALITÉS : ... 9 I.RAPPELS ANATOMIQUES : ... 9 1- L’utérus : ... 9 2. Le vagin: ... 14 3. Les paramètres: ... 16 4. Le péritoine: ... 19 5. Le drainage lymphatique : ... 19 II. HISTOIRE NATURELLE DU CANCER DU COL DE L’UTERUS : ... 221. L’infection à Papillomavirus Humain (HPV): ... 22 2. Cofacteurs de la carcinogenèse: ... 24 a-Les facteurs environnementaux ou exogènes ... 24 b-Les cofacteurs viraux ... 24 c-Les facteurs endogènes ... 25 3. Lésions histologiques cervicales : ... 25 III. TECHNIQUES D’EXPLORATION : ... 28
A. IRM pelvienne : ... 29 1-Technique: ... 29
a- Préparation : ... 29 b- Protocoles IRM : ... 30 2-Radio-anatomie normale en IRM: ... 37
a- Col utérin : ... 37 b- Corps utérin : ... 40 c- Vagin : ... 41 d- Paramètres : ... 42
B- Apport des autres moyens d’imagerie : ... 44 1.TDM abdomino-pelvienne ... 44 2.Tomographie par émission de positrons (TEP)... 45 3.Echographie abdomino-pelvienne: ... 46 4. Radiographie pulmonaire standard ... 47 5. TDM thoracique ... 47 C- Bilan endoscopique: ... 47 1. Cystoscopie ... 47 2. Rectoscopie ... 47 MATERIEL ET METHODES ... 48 RESULTATS ... 57 I- CARACTERISTIQUES EPIDEMIOLOGIQUES : ... 58 A- AGE: ... 58 B- Indice de masse corporelle : ... 58 C- Statut Hormonal: ... 59 D- Etat matrimonial: ... 59 E- Age des menarches:... 59 F- Facteurs de risque: ... 59 a- Age du premier rapport sexuel: ... 59 b- Contraception orale (CO): ... 60 c- Infections génitales à répétition (IGR): ... 60 d- Tabagisme :... 61 e- Nombre de gestes et de parités : ... 61 e.1- Nombre de gestes:... 61
B- Signes cliniques: ... 63 C- Examen clinique: ... 64 1- Examen de l’état général : ... 64 2- Examen gynécologique : ... 64 a- Taille tumorale : ... 65 b- Caractère de la tumeur: ... 65 c- Etat du vagin:... 65 d- Etat des paramètres : ... 66 e- Aires ganglionnaires: ... 66 f- Classification FIGO clinique : ... 67 D- Bilan Biologique : ... 68 a- Taux d’hémoglobine: ... 68 b- Fonction rénale: ... 68 c- Marqueurs tumoraux : ... 68 E- Etude anatomopathologique: ... 68 III- BILAN D’EXTENSION: ... 70
1- IRM pelvienne: ... 70 a- Taille de la tumeur: ... 70
b- Atteinte vaginale : ... 70 c- Atteinte du corps utérin: ... 71 d- Atteinte des paramètres: ... 71 e- Atteinte des ganglions pelviens: ... 72 e.1- Adénopathies iliaques externes : ... 72 e.2- Adénopathies iliaques internes : ... 72 e.3- Adénopathies iliaques primitives : ... 72 e.4- Adénopathies inguinales : ... 72 f- Atteinte des ganglions lombo-aortiques: ... 72
g- Atteinte de la vessie et du rectum: ... 73 h- Urétéro-hydronéphrose (UHN) :... 73 i- Classification FIGO IRM : ... 74 2- TDM abdomino-pelvienne : ... 76 3- Radiographie thoracique: ... 77 4- TDM thoracique : ... 77 5- TEP : ... 77 6- Bilan endoscopique: ... 78 a- Cystoscopie : ... 78 b- Rectoscopie : ... 78 7- Scintigraphie osseuse : ... 79 IV- TRAITEMENT: ... 79 A. Moyens thérapeutiques :... 79 1.Chirurgie : ... 79 2.Radiothérapie : ... 80 a. Radiothérapie externe : ... 80 b. Curiethérapie : ... 80 3. Chimiothérapie: ... 80 B. Modalités thérapeutiques : ... 80 1.Chirurgie exclusive : ... 80 2.Association radio chirurgicale :... 80 a. Chirurgie suivie d’une RTH externe : ... 80 b. Chirurgie suivie d’une curiethérapie : ... 81 c. RCC suivie d’une chirurgie : ... 81
B. Facteurs de risque : ... 89 1. Humain Papillomavirus (HPV) : ... 89 2- Comportements sexuels : ... 91 3. Vie génitale, parité, gestité : ... 92 4. Contraception Orale : ... 93 5. Tabagisme : ... 93 6. Conditions socio-économiques (CSE) ... 94 7. Statut immunitaire : ... 95 8. Facteurs nutritionnels : ... 95 9. Facteurs génétiques : ... 95 II- DIAGNOSTIC POSITIF ... 96
A. Signes révélateurs : ... 96 1.Cancer in situ : ... 96 2.Cancer invasif : ... 96 a. Les métrorragies : ... 96 b. Les leucorrhées : ... 96 c. Autres signes :... 96 d. Dans notre série ... 97 B. Examen clinique : ... 97 1.Cancer in situ : ... 97 2.Cancer invasif : ... 97 a. Examen général... 97 b. Examen gynécologique ... 97 C. Diagnostic histologique : ... 98 1. FCV ... 98 2. Colposcopie...100 3. Biopsie ...101 4. Conisation : ...102
D. Bilan biologique : ...102 1.Numération formule sanguine : ...102 2.Fonction rénale : ...103 3.Marqueurs tumoraux : ...103 III- ETUDE ANATOMO PATHOLOGIQUE : ... 104
A. Aspects macroscopiques : ...105 1- Cancer in situ et micro-invasif : ...105 2- Cancer invasif : ...105 B. Aspects microscopiques : ...106 1. Carcinome épidermoïde :...106 a. Carcinome in situ : ...106 b. Carcinome micro-invasif : ...106 c. Carcinome invasif : ...107 2. Adénocarcinome : ...108 a. Adénocarcinome in situ :...108 b. Adénocarcinome micro-invasif : ...108 c. Adénocarcinome invasif :...108 3. Carcinome adénosquameux : ...109 4. Tumeurs rares : ...109 5. Dans notre série : ...110 IV- CLASSIFICATION: ... 111
A- Classification FIGO : description ...114 B- Classification FIGO : limites ...115 V- APPORT DE L’IRM DANS LE BILAN D’EXTENSION DU CANCER DU
1.Sur l’évaluation pronostique: ...118 2.Sur la prise en charge thérapeutique: ...118 3.Sur le coût: ...119 C. Aspects pathologiques en IRM : ...120
1. Aspects IRM de la tumeur : ...120 2. Illustration des stades FIGO en IRM: ...120 a. Les tumeurs de stade IB: ...120 b. Les tumeurs de stade IIA et IIIA: ...123 c. Les tumeurs de stade IIB: ...125 d. Les tumeurs stade IIIB: ...127 e. Les tumeurs stade IVA: ...127 f. La problématique de l’extension isthmique :...131 g. Le statut ganglionnaire:...131 D- Apport et limites de l’IRM dans la classification FIGO :...133 1.Identification de la lésion: ...133 2.Mesure de la taille tumorale : ...136 3.Extension aux organes de voisinage : ...138 a- Invasion de l’orifice cervical interne : ...138 b- Extension au vagin : ...138 c- Extension aux paramètres : ...139 d- Extension à la paroi et aux uretères : ...147 e- Extension à la vessie et au rectum : ...148 4.Extension extra-pelvienne : ...149 5.Atteinte ganglionnaire : ...150 E- Compte rendu IRM : ...152 VI- CORRELATIONS : ... 154
A- Corrélation de la TDM, l’IRM et la stadification clinique FIGO avec les
B- Comparaison de l’IRM et de la TEP pour la stadification du cancer du col utérin : ...159 C- Comparaison de l'IRM et de l'échographie endo-vaginale à haute résolution pour la stadification locale du cancer du col de l'utérus : ...162 VII- MODALITES THERAPEUTIQUES ... 165
1. Cancers du col utérin in situ et micro-invasif (stades IA1 et IA2) ...165 2. Cancers invasifs à extension intra-pelvienne (stades IB, II, III, IVA) ...165 3. Cancers invasifs à extension extra-pelvienne ...166 4. Dans notre étude: ...166 VIII- Prévention: ... 167 1. Prévention primaire : ...167 a-Le préservatif ...167 b-La vaccination prophylactique : ...168 2. Dépistage : ...171 3- Enjeux de la prévention : ...174 CONCLUSION ...178 RESUMES ...182 BIBLIOGRAPHIE...186
Le cancer du col utérin est le troisième cancer le plus fréquent et la quatrième cause de mortalité par cancer chez les femmes dans le monde.
En 2012, 528 000 nouveaux cas de cancer du col utérin ont été diagnostiqués et 266 000 femmes sont décédées de cette maladie à l’échelle mondiale. [1]
Il existe une grande inégalité de répartition de l’incidence selon les pays, au bénéfice des pays industrialisés, 85 % des nouveaux cas de cancers survenant dans les pays en voie de développement.
En effet, au cours des trois dernières décennies, l’incidence du cancer du col a considérablement diminué dans les pays où le niveau socio-économique s’est amélioré du fait de la mise en œuvre de mesures de prévention secondaire, qui comprennent des programmes de dépistage organisés ainsi qu’un diagnostic et un traitement précoces des lésions précancéreuses et des cancers.
En revanche, dans la plupart des pays en voie développement (Amérique centrale, Amérique du Sud, Afrique de l’Est, Asie du Sud-Est et région du Pacifique occidental), les taux d’incidence ont augmenté ou sont restés inchangés. [2]
Figure 1 : Estimation de l’incidence du cancer du col de l’utérus dans le monde en 2012. [3]
Au Maroc, le cancer du col utérin est le deuxième cancer le plus fréquent chez la femme après le cancer du sein. Il constitue un problème de santé majeur en raison de
son incidence élevée et du diagnostic à des stades localement avancés. En 2012, le
nombre estimé de nouveaux cas de cancer du col de l'utérus et de décès au Maroc étaient respectivement de 2258 et 1076. [4]
Les néoplasies cervicales touchent principalement les femmes jeunes et de classes sociales défavorisées avec une moyenne d’âge de 50 ans au moment du diagnostic.
Le cancer cervical est induit par l’infection chronique ou persistante asymptomatique par les papillomavirus humains (HPV) oncogènes, transmis sexuellement. Ensemble, les sérotypes HPV-16 et HPV-18 sont responsables de plus de 70% des cancers cervicaux. Les autres facteurs prédisposant à la maladie sont la précocité des premiers rapports et la multiplicité des partenaires sexuels, la multiparité et le tabac. [5]
Le diagnostic des cancers du col repose avant tout sur la clinique, la colposcopie et l’histologie, l’imagerie n’ayant en règle générale pas de rôle à ce stade.
D’un point de vue histologique, on distingue deux grands types de lésions néoplasiques : le carcinome épidermoïde du col, le plus fréquent (approximativement 90 % des cas) et l’adénocarcinome (5 à 10 % des cas).
Classiquement, la stadification du cancer du col utérin est basée sur les critères établis par la Fédération Internationale de Gynécologie et d’Obstétrique (FIGO). Il s’agit d’une classification clinique qui repose sur les données de l’examen gynécologique réalisé sous anesthésie générale, de la colposcopie-biopsie et de certains examens complémentaires (rectosigmoïdoscopie, cystoscopie, UIV, radiographie pulmonaire...). Cependant, cette classification est source d’imprécisions et d’erreurs comparativement au « staging » chirurgical avec un taux d’erreur de 17 à 32% pour les stades IB et de 50 à 64% pour les stades IIB et IIIB. De plus, elle ne tient pas compte de l’envahissement ganglionnaire, pelvien ou lombo-aortique, qui est un facteur pronostique majeur. [6]
L’imagerie intervient, une fois le diagnostic de cancer du col utérin établi, pour évaluer l’extension locale et régionale de la tumeur et réaliser une stadification précise de la maladie afin d’orienter les choix thérapeutiques. [7]
Avec le progrès récent des techniques d’imagerie, l’imagerie par résonnance magnétique (IRM) est devenue un examen incontournable et largement reconnu comme la technique la plus fiable dans le bilan d’extension loco-régional des cancers du col utérin. Elle occupe désormais une place majeure dans la prise en charge de cette pathologie en permettant d’établir avec précision le staging, et en optimisant la planification du traitement ainsi que le suivi post-thérapeutique. Cependant, les pièges potentiels de l’IRM dans la stadification du cancer du col de l'utérus n'ont pas été complètement explorés.
Le but de ce travail est alors d'expliquer les avantages mais aussi les inconvénients de l'IRM dans le cadre de la prise en charge pré-thérapeutique du cancer du col de l’utérus. La technique d'IRM, ses résultats et ses critères diagnostiques seront discutés. Sa valeur sera comparée à des stratégies alternatives.
Notre travail émerge ainsi pour :
– Définir un protocole IRM adapté au bilan d’extension pré-thérapeutique des cancers du col utérin.
– Illustrer les correspondances en IRM des stades de la classification FIGO. – Connaître les performances de l’IRM dans le bilan des cancers du col utérin
et notamment dans l’évaluation des principaux facteurs pronostiques qui conditionnent l’attitude thérapeutique.
– Analyser les données de la littérature concernant l’apport de l’IRM ainsi que ses limites dans le bilan d’extension des cancers du col utérin.
– Corréler les résultats de l’IRM avec ceux de la clinique et des autres modalités d’imagerie.
I. RAPPELS ANATOMIQUES : 1- L’utérus :
La loge sous péritonéale est divisée en trois zones vascularisées par des branches de l’artère hypogastrique. Elle est séparée de la loge latéro-viscérale par les lames sacro-recto-génito-pubiennes.
L’utérus est un organe médian et impair situé dans le petit bassin entre la vessie en avant et le rectum en arrière. Il a la forme d’un cône tronqué à sommet inférieur. Il présente à sa partie moyenne un rétrécissement qui correspond à l’isthme utérin.
L’isthme est la portion utérine intermédiaire située entre le corps et le col dont il est séparé par l’ostium interne. Il est entouré par un tissu péri-cervical contenant de nombreux ligaments assurant la fixité: latéralement les ligaments cardinaux (ligaments larges et ligaments ronds), en avant les ligaments vésico-utérins et en arrière les ligaments utéro-sacrés.
Figure 4 : Loges sous péritonéales séparées par les lames sacro-recto-génito-pubiennes.
Le col utérin est un organe cylindrique de 2 à 4 cm de long. Il est entouré par les culs-de-sac vaginaux qui le divisent en deux parties:
- Une partie supra-vaginale qui prolonge le col: c’est l’endocol qui se continue avec l’endomètre ;
- Une partie vaginale dite exocol, qui est percé au centre de sa partie inférieure d’un orifice: orifice externe du col.
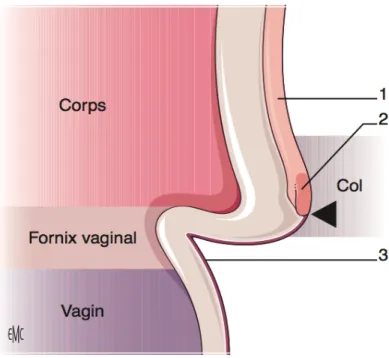
L’exocol est protru dans le vagin par les lèvres cervicales et il est tapissé par un épithélium malpighien.
L’endocol est tapissé par un épithélium de type glandulaire. La zone de jonction cylindro-squameuse entre ces deux structures est le point de départ de la plus part des cancers du col. Anatomiquement, cette frontière est exophytique chez la femme jeune, ce qui explique la détection plus aisée des cancers du col à cet âge. En effet, un phénomène de fibrose s’installe avec l’âge et cette zone de jonction vient se positionner beaucoup plus haut dans le canal cervical, ce qui rendra les lésions plus difficiles d’accès à l’examen clinique ou à l’examen colposcopique.
Figure 5: Schéma de l’utérus et du vagin montrant la zone de jonction.
Le col est constitué de deux types d’épithélium: un épithélium malpighien et un épithélium glandulaire. À la jonction de ces deux structures (tête de flèche) se développent la plupart des lésions néoplasiques.
1. Endomètre ; 2. Epithélium glandulaire ; 3. Epithélium épidermoïde.
2. Le vagin:
Il apparait comme une structure tubulée oblique de bas en haut et d’avant en arrière, avec des parois antérieure et postérieure habituellement accolées sauf au niveau de son extrémité supérieure où il prend la forme d’une cupule.
Il est situé en arrière de l’urètre et de la vessie dont il est séparé par la cloison urétro-vaginale.
En arrière, le vagin est tapissé à sa partie supérieure par le péritoine au niveau du cul de sac de Douglas. En-dessous, le vagin est séparé du rectum par une mince couche de tissu cellulaire : la cloison recto-vaginale. Il répond latéralement à la partie inférieure du paramètre et au muscle releveur de l’anus.
Les repères anatomiques sont: 1/3 supérieur : culs de sacs vaginaux ; 1/3 moyen : plancher vésical ; 1/3 inférieur : en regard de l’urètre.
Figure 7 : Coupe sagittale du bassin montrant les repères du vagin.
1. Pubis. 2. Vessie. 3. Urètre. 4. Vagin. 5. Utérus. 6. Trompe utérine. 7. Péritoine. 8. Ovaire.
9. Cul de sac de Douglas. 10. Excavation vésico-utérine. 11. Rectum. 12. Sacrum. 13. Disque lombo-sacral.
3. Les paramètres:
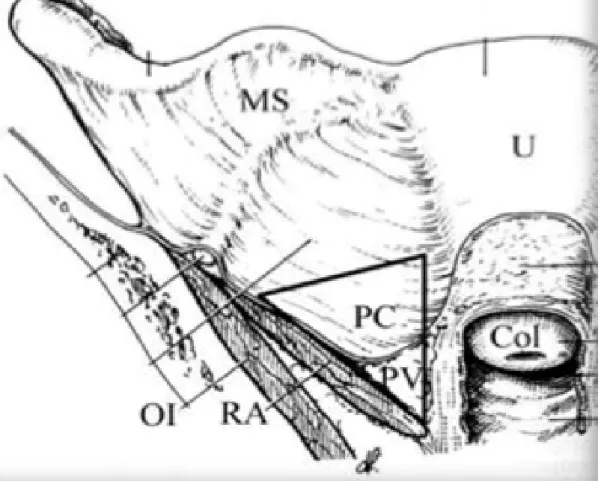
C’est la partie inférieure, fixe et solidaire de la paroi pelvienne et de la région cervico-isthmique de l’utérus qui correspond au paramètre. Il s’agit d’un tissu cellulo-graisseux qui entoure les uretères et les éléments vasculo-nerveux para-cervicaux et para-vaginaux. Les repères anatomiques permettant de délimiter les paramètres sont en coupe coronale: en haut le croisement de l’artère utérine et de l’uretère qui correspond à la limite supérieure, latéralement les muscles releveurs de l’anus et en dedans le col utérin en haut (paracervix), la portion supérieure du vagin en bas (paravagin). En coupe axiale, les paramètres ont une orientation postérieure oblique en dehors du bord antérieur du col utérin vers la paroi pelvienne latérale.
Figure 9: Vue antérieure des paramètres en coupe coronale.
OI: M. obturateur interne ; RA: M. releveur de l’anus. Le paramètre comprend le para-cervix (PC) en haut
Figure 10: Illustration du paramètre droit (en violet).
Celui-ci est limité en dedans par le bord externe de l’utérus, du col et du vagin, en dehors par le releveur de l’anus et sa portion postéro-supérieure se situe au niveau du plan de croisement de l’uretère et de l’artère utérine.
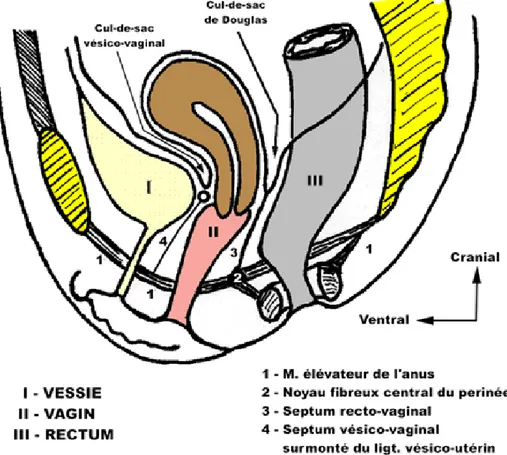
4. Le péritoine:
Le péritoine pelvien tapisse les parois du pelvis et recouvre d’avant en arrière la face supérieure de la vessie, le corps utérin et les faces antérieures et latérales du rectum.
La réflexion du péritoine sur lui-même délimite en arrière le récessus recto-utérin (Douglas) et en avant le récessus vésico-utérin. Latéralement, les deux feuillets péritonéaux qui tapissent les faces antérieures et postérieures de l’utérus s’adossent l’un à l’autre et forment une cloison : le ligament large, tendu du bord latéral de l’utérus jusqu’à la paroi pelvienne sur laquelle ils se réfléchissent en formant le péritoine pariétal pelvien.
5. Le drainage lymphatique :
Le drainage lymphatique du col utérin part du réseau collecteur péri-utérin, anastomosé en haut (corps utérin) et en bas (vagin), et qui se draine dans trois pédicules principaux:
- Un pédicule pré-urétéral, prédominant, qui traverse le paramètre pour aboutir aux nœuds iliaques externes, et plus précisément les nœuds lymphatiques médiaux qui sont appliqués sous la veine, contre la paroi pelvienne, en dehors de l’artère ombilicale et au-dessus du nerf obturateur. Les éléments les plus constants de ce groupe se trouvent près de l’anneau fémoral (nœud lacunaire médial), et près du canal obturateur, recouvrant le nerf obturateur (ganglion de Leveuf). Les nœuds lymphatiques inter-iliaques, situés au niveau de la bifurcation de l’artère iliaque primitive, drainent ces premiers collecteurs. Ce pédicule se draine également vers les nœuds externes intermédiaires et latéraux.
- Un pédicule iliaque interne, accessoire, qui passe en arrière de l’uretère et se jette dans les lymphatiques iliaques internes.
- Un pédicule sacral qui se porte en arrière, au sein des ligaments utéro-sacrés, pour se jeter dans les lymphatiques sacraux et dans ceux du promontoire, dans l’angle de la bifurcation aortique.
Concernant le cancer du col utérin, le drainage lymphatique est bilatéral, vers deux groupes ganglionnaires principaux: un groupe primaire constitué des ganglions paramétriaux, para-cervicaux, obturateurs, hypogastriques, iliaques externes et pré-sacrés, et un groupe secondaire comprenant les chaînes iliaques communes, para-aortiques et inguinales. Les ganglions préférentiellement envahis sont les obturateurs suivis des iliaques externes, communs. Le ganglion sentinelle, c’est-à-dire le premier ganglion ou groupe de ganglions drainant la région anatomique de la tumeur, est situé dans le groupe obturateur, dans 43 % des cas, et dans la région iliaque externe dans 45 à 84 % des cas.
L’incidence et les localisations ganglionnaires ne sont pas influencées par la nature histologique du cancer du col. Les « skip métastases », c’est-à-dire l’envahissement à distance des chaînes lombo-aortiques sans adénopathie pelvienne, sont exceptionnelles bien que théoriquement existantes dans le cancer du col (moins de 1 % des cas).
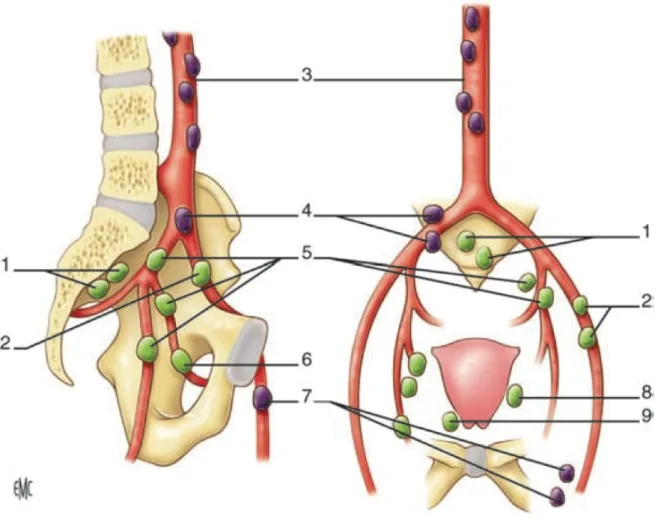
Figure 11: Schéma des aires ganglionnaires pelviennes et lombo-aortiques.
Les ganglions verts correspondent au premier relais ganglionnaire et les violets au second relais. 1. Pré-sacré ; 2. Iliaque externe ; 3. Aorte ; 4. Iliaque commun ; 5. Iliaque interne ; 6. Obturateur ; 7. Inguinal ;
II. HISTOIRE NATURELLE DU CANCER DU COL DE L’UTERUS :
Le cancer invasif du col de l’utérus est une maladie d’origine infectieuse à évolution lente qui met en général plus de quinze ans à se développer, depuis la primo-infection par un papillomavirus humain oncogène à tropisme génital jusqu’aux différentes lésions histologiques précancéreuses accompagnant la persistance de l’infection. [8, 9, 10, 11]
1. L’infection à Papillomavirus Humain (HPV):
À l’heure actuelle, un peu plus de 200 génotypes de papillomavirus ont été identifiés, dont 118 ont été totalement séquencés, parmi lesquels 96 papillomavirus humains (HPV 1 à HPV 96) et 22 papillomavirus animaux. [12]
Les papillomavirus se distinguent en fonction de leur tropisme (cutané ou muqueux), leurs propriétés biologiques et leur potentiel oncogénique (bas risque ou haut risque). Ils infectent les cellules germinales de la couche basale des épithéliums malpighiens. [13, 14]
L’infection génitale par un HPV est l’une des trois principales IST concernant la population générale, avec les infections à Chlamydia trachomatis et à Trichomonas vaginalis, et est la première IST d’origine virale avant l’herpès génital. Le nombre de nouvelles infections génitales chez la femme par un HPV dans le monde est estimé à 30 millions par an. On considère que 50 à 75% des femmes de 15 à 44 ans sont ou ont été exposées aux HPV. [15, 16]
Figure 12: Prévalence de l’infection à HPV selon le risque oncogène (HR : haut risque, BR : bas risque) et l’âge de la femme (Royaume-Uni). [17]
L’infection persistante par un HPV à haut risque oncogène est considérée comme la cause principale du cancer du col utérin. En effet, 8 génotypes (par ordre de fréquence : 16, 18, 45, 31, 33, 52, 58, 35) sont impliqués dans presque 90 % des cancers du col utérin. [18]
Les génotypes 16 et 18 sont responsables de 70,7 % des cancers du col utérin, ce qui explique qu’ils aient été choisis comme cible pour les vaccins anti-HPV.
Toutefois, l’infection persistante à HPV oncogène est un facteur nécessaire mais non suffisant : moins de 5 % des femmes infectées par HPV 16 développeront un cancer du col utérin au cours de leur vie. [19]
Dans la plupart des cas, en particulier chez la femme de moins de 30 ans, les infections à HPV sont transitoires et s’accompagnent de la disparition des anomalies cytologiques et histologiques qu’elles avaient pu induire. En effet, la clairance virale (élimination de l’infection virale) des HPV est assez rapide et fréquente, en moyenne 70 % des infections disparaissent en 12 mois et 90 % en 24 mois. [20, 21]
2. Cofacteurs de la carcinogenèse:
Certains facteurs favorisent la persistance de l’infection à HPV ou sont des cofacteurs de la carcinogenèse. Ils peuvent être subdivisés en trois catégories :
a- Les facteurs environnementaux ou exogènes:
De nombreux facteurs exogènes ont été identifiés: l’utilisation au long cours de contraceptifs oraux (5 ans ou plus), le tabagisme actif (plus 15 cigarettes par jour) ou passif, l’existence d’autres IST, en particulier à Herpes simplex virus de type 2 ou à Chlamydia trachomatis, l’existence d’un déficit immunitaire acquis (infection à VIH, transplantation d’organes...). [22, 23]
Récemment, des facteurs nutritionnels ont également été évoqués, mais le seul qui semble le plus probablement impliqué est une concentration plasmatique élevée en homocystéine (marqueur d’une carence en vitamines B6, B12 et en folates, en l’absence de tout déficit enzymatique). En revanche, un régime riche en fruits et légumes aurait un effet protecteur sur le cancer du col utérin. [14]
b- Les cofacteurs viraux :
Les cofacteurs viraux sont en rapport avec l’infection à HPV : une infection par un HPV de génotype 16 ou 18 (les deux génotypes les plus virulents), une charge
c- Les facteurs endogènes :
Les facteurs endogènes correspondent à certains facteurs génétiques en rapport notamment avec le groupe de gènes dans le complexe majeur d’histocompatibilité humain (CMH) qui code pour les protéines présentatrices d’antigène de surface, le système HLA (Human Leukocyte Antigen) (par exemple : expression de l’allèle HLA- DQB1*0301 seul ou combiné avec l’allèle HLA-DRB1*0401).
Certaines hormones endogènes (nombre de grossesses, statut ménopausique) sont également impliquées, de même que les capacités de réponse immunitaire propres à l’individu (déficits immunitaires constitutionnels). [26]
En revanche, l’âge au premier rapport sexuel, le nombre de partenaires sexuels au cours de la vie, l’historique des IST et toute autre caractéristique de la vie sexuelle ne sont pas considérés comme des facteurs favorisant la persistance de l’infection HPV ou comme des cofacteurs de la carcinogenèse, mais plutôt comme des facteurs de risque d’infection par les HPV.
3. Lésions histologiques cervicales :
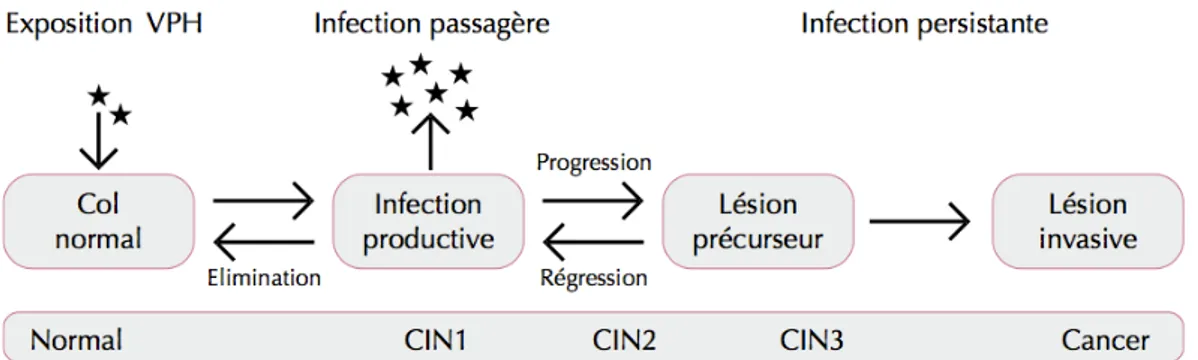
L’histoire naturelle du carcinome épidermoïde du col de l’utérus comporte plusieurs lésions histologiques précancéreuses (les néoplasies cervicales intra-épithéliales ou CIN), faisant suite à la persistance de l’infection génitale par un HPV à haut risque oncogène, dont certaines sont des stades facultatifs (CIN 1 et CIN 2) et d’autres des étapes nécessaires (CIN 3) à l’apparition d’un cancer invasif. [27]
L’adénocarcinome, en revanche, ne comporte qu’une seule lésion qui précède l’envahissement : l’adénocarcinome in situ. Cette lésion, déjà cancéreuse, fait également suite à la persistance de l’infection par un HPV à haut risque oncogène mais l’histoire naturelle est moins connue.
Pour chaque lésion cervicale précancéreuse, il existe une probabilité de régression (de 32 à 57 % en fonction de la gravité de la lésion) vers un épithélium normal, accompagnant la clairance virale, et une probabilité de persistance ou de progression vers un stade plus avancé, y compris pour les CIN 3 (ne pouvant être dissociées d’un carcinome in situ). [20]
La clairance virale est attestée par la non-détection de l’ADN viral par les tests actuellement disponibles, les connaissances actuelles ne nous permettent cependant pas de dire avec certitude que le virus a complètement disparu ou qu’il est plutôt dans un état latent indétectable.
Figure 15: Probabilités moyennes de régression, de persistance et d’évolution des CIN. [20]
III. TECHNIQUES D’EXPLORATION :
Il est capital de procéder à une stadification précise de la lésion néoplasique, ce qui permettra le traitement le plus adapté et, par conséquent, une diminution de la mortalité du cancer du col utérin.
Le cancer cervical est classiquement stadifié en utilisant le système de classification clinique de la FIGO, qui propose un certain nombre de moyens d'imagerie «anciens» (lavement baryté, urographie intraveineuse, lymphangiographie, radiographie standard) et de procédures invasives (cystoscopie, rectosigmoïdoscopie).
Cependant, des erreurs de stadification clinique ont été signalées par rapport à la stadification chirurgicale. L’examen clinique peut être difficile et peu fiable (topographie endo-cervicale de la lésion, notamment), et les plus grandes difficultés résident dans la détermination de la taille tumorale, l'invasion des paramètres et des parois pelviennes latérales, et l’atteinte ganglionnaire pelvienne ou rétro-péritonéale.
[29, 30]
Les moyens d'imagerie modernes (TDM, IRM, PET-Scan) ont pris une importance croissante dans le bilan initial du cancer du col utérin et fournissent une évaluation plus précise de l’extension loco-régionale et à distance de la maladie. Bien que la dernière révision de la classification FIGO en 2009 recommande l'inclusion de ces techniques d'imagerie dans la mesure du possible, leur utilisation reste facultative. [31]
La place de l’IRM dans la prise en charge des cancers du col utérin est devenue incontournable. Son rôle est capital dans le bilan d’extension loco-régional et elle est déterminante dans le choix des différentes options thérapeutiques proposées aux
A. IRM pelvienne :
1- Technique:
La préparation de la patiente ainsi que le respect des critères techniques de l’IRM sont cruciaux pour obtenir des images de qualité. [32]
a- Préparation :
L'IRM doit être effectuée au moins dix jours après la biopsie cervicale, afin d'éviter les résultats faussement positifs liés à l’inflammation locale.
La patiente doit rester à jeun durant les 4 à 6 heures qui précèdent l’examen afin de réduire les artefacts liés au péristaltisme intestinal. Certaines institutions préconisent l’administration d'un agent antipéristaltique juste avant l’examen. En effet, le glucagon peut être utilisé à raison d’1mg par voie intraveineuse ou au mieux par voie intramusculaire, pour une efficacité plus longue (30-40 min). En cas de contre indication au glucagon (diabète), du Spasfon IV peut être utilisé, au prix d’une efficacité moindre. [33]
Par ailleurs, une bande de pré-saturation antérieure et une contention abdominale par des sangles permettent de limiter les artéfacts liés aux mouvements respiratoires.
La vessie doit être en semi-réplétion, permettant ainsi de refouler les anses intestinales hors du bassin, et d’éviter une distorsion de l’anatomie pelvienne.
La patiente doit être en position couchée avec une bobine de surface en phase sur un aimant de champ élevé (1,5 Tesla ou plus).
Une antenne phased-array permet une meilleure résolution spatiale et une réduction du temps d’acquisition par rapport à une antenne body. Cependant, il n’y a



![Figure 13: Histoire naturelle du carcinome épidermoïde du col de l’utérus. [28]](https://thumb-eu.123doks.com/thumbv2/123doknet/15038307.690937/66.892.142.749.112.523/figure-histoire-naturelle-carcinome-épidermoïde-col-l-utérus.webp)