Radiologe 2011 · 51:763–771 DOI 10.1007/s00117-011-2144-8 Online publiziert: 10. August 2011 © Springer-Verlag 2011
F.J. Ahlhelm1 · J.M. Lieb1 · S. Ulmer1 · T. Sprenger1, 2 · C. Stippich1 · J. Kelm3
1 Abteilung für Diagnostische und Interventionelle Neuroradiologie, Klinik für Radiologie und Nuklearmedizin, Universitätsspital Basel 2 Neurologische Klinik, Universitätsspital Basel 3 Chirurgisch-orthopädisches Zentrum Illingen/Saarland, Illingen
Entzündliche Erkrankungen
der Wirbelsäule
und des Myelons
Leitthema: Degenerative Wirbelsäulenerkrankungen
Entzündliche Veränderungen an der Wir-belsäule und dem Myelon werden nach anatomischen Kriterien in vertebrale, diskale, epidurale, radikuläre/meningea-le und medulläre Prozesse eingeteilt, an-hand der Entzündungsursachen in infek-tiöse oder inflammatorische und autoim-mune Prozesse. Die häufigsten erreger-bedingten entzündlichen Erkrankungen sind die pyogene Diszitis beim Erwachse-nen und die bakterielle spinale Meningi-tis beim Kind. Unter den Autoimmuner-krankungen ist die multiple Sklerose die häufigste entzündliche Erkrankung des Myelons. Während konventionelle Rönt-genaufnahmen und die Computertomo-graphie (CT) entzündliche Veränderun-gen der Wirbelsäule erst in fortgeschrit-tenen Stadien sicher erfassen und radiku-läre/meningeale oder medulläre Prozesse häufig gar nicht, ist die Magnetresonanz-tomographie (MRT) das bildgebende Ver-fahren der Wahl mit hoher Sensitivität für entzündliche Veränderungen an Wirbel-säule und Bandapparat, Rückenmark, Spi-nalnerven und deren Hüllstrukturen.
Noch Mitte des letzten Jahrhunderts wurde die Ischialgie sogar antibiotisch behandelt, da die Ursache z. B. im Fal-le eines Bandscheibenvorfalls auf kon-ventionellen Röntgenaufnahmen häufig nicht nachweisbar war. Erst mit der Ent-wicklung wasserlöslicher Kontrastmittel (KM) und der Einführung von Schnitt-bildverfahren konnte die Beziehung zwi-schen Bandscheibenprotrusionen und -vorfällen und einer radikulären Symp-tomatik sicher nachgewiesen werden. Mit
der modernen Bildgebung ist es möglich, auch kleine, strategisch gelegene Patho-logien wie rezessale Bandscheibenvorfäl-le eindeutig zu diagnostizieren. Im vorlie-genden Themenheft wird an anderer Stel-le auf die durch degenerative Erkrankun-gen bedingten EntzündunErkrankun-gen der Wirbel-säule noch genauer eingegangen.
Darüber hinaus eignet sich die MRT auch gut, nicht degenerativ bedingte Ent-zündungen der Wirbelsäule wie z. B. aus dem rheumatoiden Formenkreis zu be-urteilen.
Rheumatoider Formenkreis
Bei der rheumatoiden Arthritis (Prävalenz etwa 1%) kommt es bei ca. einem Drittel der Patienten zu einer atlantoaxialen In-stabilität infolge einer HWK1/2-Arthritis mit Destruktion des Dens axis. Etwa 5%
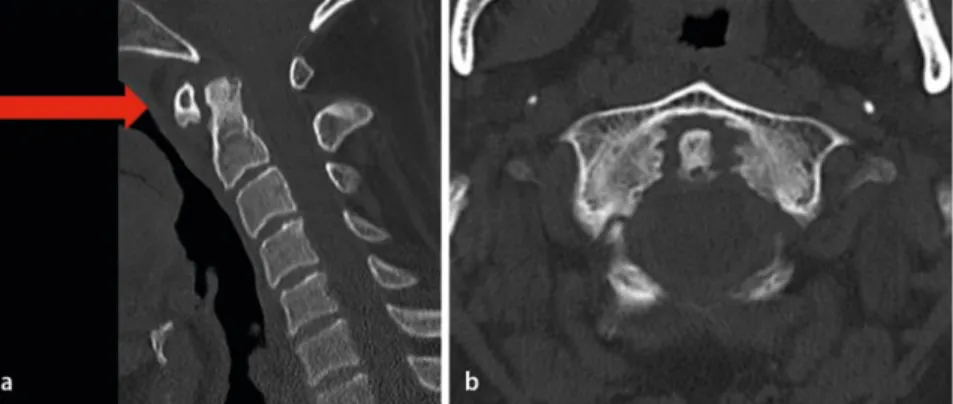
der Patienten haben eine Subluxation bei HWK1/2, die lebensbedrohlich werden kann (hohe Querschnittsymptomatik). In der CT und im konventionellen Röntgen fallen neben einem häufig vergrößerten atlantodentalen Abstand aggressive, des-truierende Veränderungen im atlantod-entalen Gelenk auf, während sich in der MR-Korrelation zusätzlich häufig in der T1w-Bildgebung signalarmes Pannusge-webe und in T2w ein Knochenmarkö-dem abgrenzen lassen (. Abb. 1). Zervi-kale Instabilitäten im Rahmen einer rheu-matoiden Arthritis können auch in tiefe-ren Bewegungssegmenten auftreten. Ein Befall des kraniozervikalen Übergangs ist ebenfalls bei der Psoriasis beschrieben und kann zu einer Gelenkdestruktion und Subluxation führen.
Abb. 1 8 Spiralcomputertomographie der Halswirbelsäule eines 28-jährigen Patienten bei Zustand nach einem Verkehrsunfall in sagittaler (a) und transversaler (b) Reformation im Knochenfenster ohne Nachweis knöcherner Verletzungsfolgen. Als Nebenbefund zeigt sich eine Psoriasisarthritis atlantoaxi-al mit beginnender Mutilation
Infektiöse Prozesse
Virale Erkrankungen
Hierzu zählen u. a. Infektionen durch Va-rizella-Zoster-Virus (VZV), Poliovirus, Zytomegalievirus (CMV), Epstein-Barr-Virus (EBV) oder humanes T-lymphotro-pes Virus 1 (HTLV-1). Diese viralen Infek-tionen sind häufig mit Myelitiden assozi-iert. Die heute in den Industrienationen dank Impfprophylaxe seltene Poliomyeli-tis, verursacht durch das Poliovirus, stellt in weniger entwickelten Gebieten ein re-levantes Gesundheitsrisiko dar und führt zu einer direkten Schädigung der Moto-neurone im Vorderhorn. Die VZV-In-fektion befällt typischerweise die Hinter-hörner und -stränge. Die CMV-Infektion kann zu einer Polyradikulomyelitis mit Befall des Conus medullaris und der Cau-da equina führen.
HIV-assoziierte
Myelopathie/Myelitis
Hierbei handelt es sich letztlich klinisch um eine Ausschlussdiagnose. Als Diffe-renzialdiagnosen kommen die funikuläre Myelose, andere virale Erkrankungen, die multiple Sklerose oder transverse Myeli-tis in Betracht. Bildmorphologisch fallen am häufigsten eine Atrophie, gelegentlich auch diffuse Signalsteigerungen im Mye-lon auf. Ein fleckiges Enhancement nach KM-Gabe ist möglich. Typische Lokalisa-tion ist das Thorakal-, weniger häufig das Zervikalmark.
Spondylodiszitis
Die infektiöse/pyogene Spondylodiszitis kann durch unterschiedliche Pathogene verursacht werden, hierzu gehören Bak-terien, deutlich seltener auch Pilze oder Parasiten. Typischerweise kommt es zu einem Befall der Wirbelkörper und Band-scheiben sowie zu einer sekundären Aus-breitung nach epidural und paravertebral. Der klassische Infektionsweg ist die häma-togene Erregerstreuung. Eine Ausbreitung per continuitatem ist möglich bei angren-zenden Infektionen (Oropharynx, Pleu-raraum, Brust- oder Bauchwand) oder auch iatrogen nach chirurgischen bzw. invasiven Eingriffen an der
Wirbelsäu-Zusammenfassung · Abstract
Radiologe 2011 · 51:763–771 DOI 10.1007/s00117-011-2144-8 © Springer-Verlag 2011
F.J. Ahlhelm · J.M. Lieb · S. Ulmer · T. Sprenger · C. Stippich · J. Kelm
Entzündliche Erkrankungen der Wirbelsäule und des Myelons
Zusammenfassung Entzündliche Erkrankungen der Wirbelsäule und des Myelons haben vielfältige Ursachen. Mit Ausnahme der degenerativ bedingten entzündlichen Veränderungen der Wirbel- säule selbst sind bakteriell, viral oder autoim-mun vermittelte Entzündungen eher selten. Letztere sind klinisch und bildgebend auch schwer zu evaluieren, können aber wichti-ge Ursachen für Schmerzen und funktionelle Störungen sein. Dies gilt besonders, wenn sie unbehandelt bleiben. Bei schweren Krank-heitsverläufen wie der Spondylodiszitis oder der rheumatoiden Arthritis kann es zu erns-ten neurologischen Ausfällen kommen, v. a. bei fortschreitender intraspinaler Beteiligung. Entzündungen des Myelons selbst können durch konventionelle Röntgenuntersuchun- gen nicht und mit der Computertomogra-phie nur selten festgestellt werden. Hier ist die Magnetresonanztomographie das bildge- bende Verfahren der ersten Wahl, um Verän- derungen des Myelons frühzeitig und diffe-renziert zu beurteilen. Schlüsselwörter Wirbelsäule · Myelon · Entzündung · Infektion · Bildgebung
Inflammatory diseases of the spinal column and the myelon
Abstract Inflammatory diseases of the spine and the spinal cord (myelon) can be caused by a wide range of pathological conditions. Ex- cept for degenerative inflammatory diseas-es of the spine, infectious and autoimmune disorders are relatively rare. The latter can al- so be a significant source of pain and disabili- ty, especially if these hard to diagnose condi- tions go untreated. In cases of advanced dis-ease some entities, such as spondylodiscitis or rheumatoid arthritis can cause severe neu- rological impairment especially by progres-sive intraspinal spread. Inflammation of the myelon cannot be depicted with convention-al radiographs in general and by computed tomography only occasionally. In these cases magnetic resonance imaging is the method of choice to detect early abnormalities of the myelon and to provide detailed information for the differential diagnosis. Keywords Spinal column · Myelon · Inflammation · Infection · Imaging
764 |
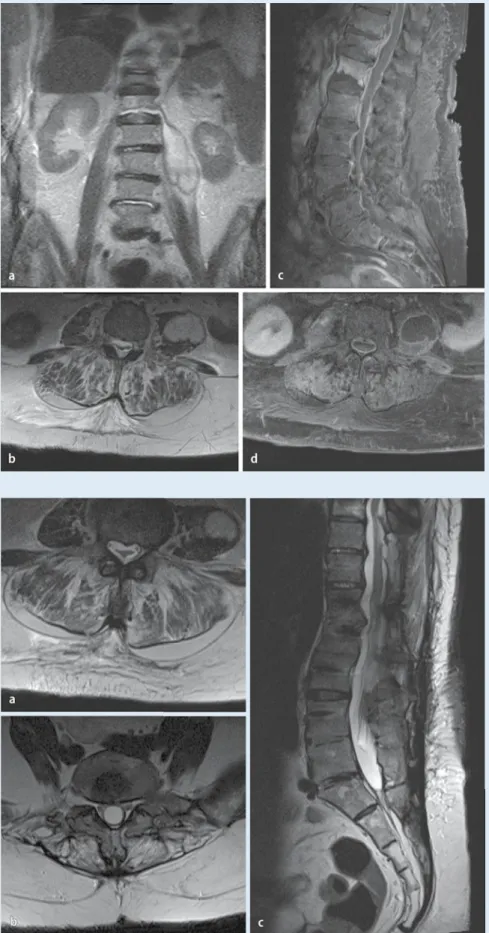
Der Radiologe 9 · 2011le [6]. Häufigste Streuquellen sind septi-sche Emboli bei zugrunde liegenden uro-genitalen, dermalen oder respiratorischen Infektionen in absteigender Reihenfolge [27]. Häufigster Erreger ist Staphylococ-cus aureus (bis zu 60%), gefolgt von En-terobakterien (bis zu 30%). Weitere, häu-fig isolierte Erreger sind Staphylococcus epidermidis, Haemophilus influenza und Streptokokkenspezies. Risikofaktoren für die pyogene Spondylodiszitis sind höheres Alter, Diabetes mellitus, Immunsuppres-sion, i.v.-Drogenabusus und chronische Erkrankungen wie Niereninsuffizienz, Leberzirrhose oder maligne Grundleiden [6]. Als Komplikation einer Spondylodis-zitis kann es zu einer angrenzenden Abs-zedierung kommen. Diese ist in der Re-gel bildmorphologisch als glatt berande-te Flüssigkeitskollektion mit randständi-gem Enhancement und Umgebungsre-aktion charakterisiert. Abszedierungen können in unterschiedlichen Komparti-menten stattfinden, am häufigsten para-vertebral (z. B. im M. psoas) oder epidu-ral (. Abb. 2). Bezüglich klinischer Sym-ptomatik, Diagnostik und Therapie ver-weisen wir auf den Leitartikel in diesem Heft zum Thema Spondylodiszitis.
Arachnoiditis/Arachnopathie
Im Zusammenhang mit einer entzündli-chen Erkrankung der Wirbelsäule, nach wirbelsäulenchirurgischen Eingriffen oder nach intrathekaler Injektion von Me-dikamenten oder Kontrastmitteln kann es begleitend zu einer Arachnoiditis/Arach-nopathie kommen (Arachnoiditis adhae-siva oder Menigitits serosa circumscrip-ta). Die Inzidenz der Arachnoiditis nach Myelographie ist mit Einführung moder-ner KM deutlich gesunken, sie lag früher mit öligem KM (z. B. Lipiodol) noch bei 0,5–3% [2, 16]. Radiologisch lassen sich aufgrund des Erscheinungsbildes 3 For-men nach Delamater et al. [5] abgrenzen [6, 24], die jedoch nicht mit der klinischen Symptomatik korrelieren:
F Verklebung der Wurzeln zu einem (oder mehr) zentral im Duralsack lie-genden Strang (. Abb. 3a),
F Verklebung der Wurzeln an der Du-ra ohne intDu-raduDu-ral erkennbare Fasern
F Ausfüllung des Durasacks mit inflam-matorischem Gewebe und einem tu-morähnlichen Aspekt mit Maskie-rung der Kaudafasern.
Differenzialdiagnostisch kommen post-operative Narben oder Neoplasien ein-schließlich Abtropfmetastasen z. B. bei Medulloblastomen oder Ependymo-men in Frage. Klinisch stehen bei die-sem Krankheitsbild oft neuropathische Schmerzen der unteren Extremität und Rückenschmerzen im Vordergrund.
Granulomatöse Erkrankungen
Hierzu zählen z. B. Tuberkulose, Syphilis und Sarkoidose (. Abb. 4), die alle eine Kombination aus granulomatöser Menin-gitis, Myelitis und Radikulitis verursachen können [6]. Bei granulomatösen Prozes-sen erkennt man in der T1-gewichteten KM-verstärkten Untersuchung eine int-ramedulläre Anreicherung und/oder ein periradikuläres noduläres Enhancement im Bereich der Kaudafasern.
Inflammatorische
und autoimmune Prozesse
Multiple Sklerose
Bei der multiplen Sklerose (MS) handelt es sich um eine entzündlich demyelini-sierende Erkrankung des ZNS mit in T2-Wichtung hyperintensen Entmarkungs-herden v. a. in der weißen Substanz supra-tentoriell, die oft einen Balkenbezug zei-gen. Auch infratentoriell und spinal kön-nen insbesondere bei fortgeschrittenem Krankheitsverlauf MS-Läsionen nachge-wiesen werden.
Die MS gilt als häufigste chronisch entzündliche ZNS-Erkrankung und da-mit auch als häufigste entzündliche Er-krankung des Myelons [6]. Ein spinaler Befall im Rahmen einer MS findet sich bei allen klinischen Subtypen und bei bis zu 90% der Patienten mit manifester MS [14]. Ein rein spinaler Befall ohne MR-to-mographisch sichtbare demyelinisieren-de Herdemyelinisieren-de im Hirnparenchym wird bei 2–10% der Patienten angetroffen [14, 24, 25, 26]. Spinale Herde im Rahmen einer
Abb. 3 9 MRT der Lendenwirbelsäule in T2w-TSE-Technik in transversaler (a, b) und sagitta-ler (c) Schnittführung. Arachnoiditis Delamater Stadium 1 mit zentral im Duralsack verklebten Kaudafasern (a); Arachnoiditis Delamater Sta- dium 2 (b) mit peripher am Duralsack adhären- ten Kaudafasern und konsekutiv leerem Dural- sack („empty thecal sac“). Stadium 3 (kein Bild-beispiel) entspricht einem mit entzündlichem Gewebe ausgefüllten Duralsack mit Maskierung der Kaudafasern. TSE Turbospinecho Abb. 2 9 62-jährige adipöse Patientin mit zu- nehmender Paraparese, ausgeprägten Lumb-algien und Klopfschmerzhaftigkeit im Bereich des thorakolumbalen Übergangs. Die spinale MRT der LWS und unteren BWS zeigt eine um-schriebene Flüssigkeitskollektion im M. psoas links sowie ein Ödem in LWK1 und Flüssigkeits- nachweis im Bandscheibenfach LWK1/2 in ko-ronarer (a) und transversaler (b) T2-gewichteter Untersuchungstechnik. Nach i.v.-KM-Applika- tion erkennt man bei derselben Patientin in sa-gittaler (c) und transversaler (d) Schnittführung ein deutliches Enhancement der Wirbelkörper BWK11/12 mit irregulär berandeter Grund- und Deckplatte bei Spondylodiszitis, zudem ein kräf-tiges durales Enhancement und Nachweis einer kleinen Abszedierung epidural in Höhe BWK11 sowie ein randständiges Enhancement der Abs-zedierung im M. psoas links. KM Kontrastmittel
766 |
Der Radiologe 9 · 2011deren Funktionseinschränkungen durch Affektion der Pyramidenbahn, des Trac-tus spinothalamicus und der Hintersträn-ge [20]. Tartaglino et al. [24] beschreiben detailliert das Erscheinungsbild MS-typi-scher Läsionen entlang des Myelons mit einer Ausdehnung von meist weniger als 2 Wirbelkörperlängen kraniokaudal und weniger als der Hälfte des Myelondurch-messers transversal. Charakteristisch ist die periphere Lage der Läsionen in den Seiten- und Hintersträngen. Im Zervikal-mark sind 60–75% der spinalen MS-Lä-sionen lokalisiert, und >50% der Patien-ten mit spinalen MS-Herden haben mehr als eine Läsion. Im akuten Stadium kön-nen entzündlich-demyelinisierende Her-de zu einer öHer-dematösen Auftreibung Her-des Myelons führen mit Schrankenstörung nach Gadolinium(Gd)-Gabe. Im chro-nischen Stadium imponiert hingegen häufig die Myelomalazie bzw. Atrophie (. Abb. 5a–c).
Akute disseminierte
Enzephalomyelitis (ADEM)
Bei der ADEM handelt es sich im Ver-gleich zur MS um eine monophasische de-myelinisierende Erkrankung. Etwa 3–30% der ADEM-Fälle manifestieren sich spinal mit Betonung des Thorakalmarks [12, 23, 29]. Die Liquoruntersuchung führt meist zu unspezifischen Resultaten (Leukozy-tose, Proteinerhöhung, oligoklonale Ban-den sind insbesondere bei Kindern nur selten positiv). Klinisch zeigt die spinale ADEM das Bild einer transversen Myelitis mit Schmerzen, rasch progredienten Par-ästhesien und Beinschwäche, Blasen- und Mastdarmstörungen). Die ADEM kann in jedem Alter auftreten, ist im Kindesalter jedoch häufiger als im Erwachsenenalter. Die Pathogenese ist wahrscheinlich im-munvermittelt durch Kreuzreaktion nach vorangegangener viraler Infektion oder Impfung [23]. Typischerweise beginnt die ADEM 1–2 Wochen nach einem viralen Infekt [19, 23] mit einer Prodromalphase (Fieber, Myalgie, Malaise). Eine MS ent-wickeln 35% der im Erwachsenenalter in-itial mit einer ADEM diagnostizierten
Pa-tienten in Verlaufskontrollen [22], wäh-rend dies im Kindesalter seltener vorzu-kommen scheint. Bildmorphologisch zei-gen sich typischerweise mehrere, teilweise flammenartige T2w-Signalsteigerungen im Myelon mit teils nur diskreter Schwel-lung und variablem KM-Enhancement. Sowohl klinisch als auch bildmorpholo-gisch ist die Trennung von der transver-sen Myelitis oft nicht möglich, bei der ADEM sind allerdings in der zerebralen MRT meist ebenfalls typische Verände-rungen feststellbar. Von der MS mit ihrem schubförmigen Verlauf unterscheidet sich die ADEM durch ihr einmaliges Auftre-ten mit häufig guter oder sogar vollständi-ger Erholung bei etwa 90% der Patienten.
Transverse Myelitis
Bei der transversen Myelitis handelt es sich ebenfalls um eine monophasische, akut entzündliche Rückenmarkerkran-kung mit Befall beider Myelonhälften und klinischer Ausbildung einer Querschnitt-symptomatik mit sensiblem Niveau und Blasen-/Mastdarmstörungen. Längs-schnittstudien wiesen bei einem Drittel
Abb. 4 8 MRT der Lendenwirbelsäule eines Patienten mit spinaler Beteiligung einer Neurosarkoidose, jeweils in sagittaler (a, d) und transversaler Schichtung auf Höhe der Nieren (b, c). Nachweis von nodulär verdickten Kaudafasern in T2w-TSE-Technik (a, b) und pathologischem Kontrastmittelenhancement (c, d) der nodulär verdickten Kaudafasern in T1w-SE-Technik nach Ga-doliniumapplikation. TSE Turbospinecho
der Patienten eine Restitutio ad integrum mit keinen oder nur geringen klinischen Residuen nach. Ein weiteres Drittel der Patienten behält mäßige Funktionsein-schränkungen, während die übrigen Pa-tienten schwer behindert bleiben [7].
Die transverse Myelitis kann infektiö-ser und nichtinfektiöinfektiö-ser Genese sein oder im Rahmen von Paraneoplasien auftreten [4, 9, 13, 17]. Bildmorphologisch erreicht die Ausdehnung der transversen Myelitis meist mehr als ein Rückenmarksegment und findet sich am häufigsten im Thora-kalmark. Im Gegensatz zur MS ist häu-figer eine Signalsteigerung in T2-Wich-tung von mehr als 2/3 des axialen Myelon-durchmessers feststellbar (. Abb. 5e,f). Zusätzlich kann es zur Schwellung des Myelons kommen mit variablem Enhan-cement nach KM-Gabe. Manchmal ist bildmorphologisch die Abgrenzung gegen einen spinalen Tumor schwierig.
Da es sich beim klinischen Auftre-ten der transversen Myelitis prinzipiell um einen symptomatischen Schub einer bislang asymptomatischen entzündli-chen ZNS-Erkrankung handeln kann, er-scheint eine ergänzende MRT-Abklärung des Neurokraniums zum Ausschluss bzw. Nachweis einer MS sinnvoll. Patienten mit MS-typischen intrakraniellen Verän-derungen haben eine hohe Wahrschein-lichkeit, eine klinisch definitive MS zu entwickeln [4, 13]. Campi et al. [4] wie-sen nach, dass Patienten mit kleinen, ova-lären, KM aufnehmenden spinalen Her-den ohne Myelon-Schwellung eine ho-he Wahrscho-heinlichkeit besitzen, eine de-finitive MS zu entwickeln, Patienten mit langstreckigen Läsionen mit inhomoge-nem Enhancement und Myelonschwel-lung dagegen eher selten.
Zu den klinisch-diagnostischen Krite-rien der transversen Myeltis zählen:
F die Entwicklung sensorischer, motori-scher oder autonomer Symptome;
F bilaterale Symptome;
F ein klares sensibles Niveau, das je-doch nicht unbedingt genau dem Niveau der bildgebend abgrenzbaren Läsion entsprechen muss, sondern häufig tiefer liegt;
F der Ausschluss einer Myelonkom-pression mittels Bildgebung;
F Bestätigung einer entzündlichen Ver-änderung des Myleons mittels Li-quordiagnostik (Pleozytose) oder Gd-Enhancement im MRT und
F ein klinischer Progress bis zum Hö-hepunkt nach 4 h bis 21 Tagen nach Symptombeginn.
Da das sensible Niveau tiefer als die Lä-sion sein kann, sollte bei Verdacht auf eine Myelitis möglichst das gesamte Myelon dargestellt werden. Abb. 5 8 Multiple Sklerose (a–d) vs. transverse Myelitis (e, f). MRT der Halswirbelsäule in sagittaler (a, c, e) und transversaler (b, d, f) Akquisition bei einer Patientin mit manifester multipler Sklerose (a, b) mit umschriebener, ovalärer Signalsteigerung im Zervikalmark (Hinterseitenstrang) auf Höhe der Densbasis in T2-Wichtung und umschriebenem Enhancement in T1w nach KM-Gabe (c, d). Spinale MRT der HWS in T2w-TSE-Technik einer jungen Patientin mit transverser Myelitis (e, f) und langstrecki-ger Signalsteigerung des Zervikalmarks bis in das Thorakalmark reichend mit Beteiligung der gesamten Myelonzirkumferenz. KM Kontrastmittel, TSE Turbospinecho
768 |
Der Radiologe 9 · 2011Neuromyelitis optica
(Devic-Syndrom)
Bei der Neuromyelitis optica (NMO) handelt es sich um ein akut inflamma-torisches Krankheitsbild mit Demyelini-sierung der Sehnerven und des Myelons. Klinisch bietet sich das Bild einer Opti-kusneuritis (Visusverlust) mit begleiten-der transverser Myelitis. Das Zeitintervall zwischen dem Befall der Nn. optici und des Myelons beträgt meist Tage bis Wo-chen, kann aber auch mehrere Jahre dau-ern. Bevorzugt erkranken Frauen, meist in der 4. Lebensdekade. Der Verlauf der Neuromyelitis optica ist nicht vorhersag-bar. Die Krankheit kann als mono- oder multiphasisches Krankheitsbild verlau-fen [8] und resultiert häufig in stärkeren Funktionseinschränkungen im Vergleich zur MS. Auch die MS kann Optikusner-ven und Myelon betreffen und ist daher differenzialdiagnostisch von der NMO abzugrenzen. Zwischenzeitlich wurde ein Serumantikörper entdeckt (NMO-IgG, Aquaporin-4-Antikörper), der hilft, die MS und die NMO voneinander zu tren-nen [3, 11, 28]. Der NMO-Antikörper-Test erreicht eine Sensitivität von 58–73% und eine Spezifität von mehr als 90% bzgl. der Diagnose einer NMO [28]. Dies be-deutet, dass auch bei negativem Antikör-pertest eine NMO möglich ist. Die diag-nostischen Kriterien einer NMO beinhal-ten die Optikusneuritis, die akute Myelitis und 2 der 3 folgenden Kriterien:
F MRT des Neurokraniums zu Sym-ptombeginn nicht diagnostisch für eine MS,
F eine spinale Läsion, die sich über mehr als 3 Rückenmarksegmente aus-dehnt und
F NMO-IgG seropositiv.
Bildmorphologisch zeigt sich bei der Neuromyelitis optica eine ausgedehn-te T2w-Signalsausgedehn-teigerung des Myelons von über 3 Wirbelkörpersegmenten ver-bunden mit entzündlichen Veränderun-gen des Sehnervs (T2w-Signalanhebung, KM-Anreicherung in ca. 85% der Fälle). Eine Rückenmarksschwellung in Verbin-dung mit KM-Enhancement tritt bei etwa 25% der Patienten auf [10].
Inflammatorische
demyelinisierende
Polyradikuloneuropathien
Akute Form
Bei der akuten inflammatorischen demye-linisierenden Polyradikuloneuropathie (AIDP, Guillain-Barré-Syndrom) handelt es sich um eine immunologisch vermittel-te, akut inflammatorisch demyelinisieren-de Polyneuropathie. In demyelinisieren-der Regel kommt es zu einer meist symmetrischen, rasch progredient aufsteigenden Lähmung, Re-flexausfällen und zytoalbuminärer Disso-ziation im Liquor. Eine Hirnnervenbetei-ligung, Schluckschwierigkeiten und respi-ratorische Erschöpfung können ebenfalls auftreten. Die meisten Patienten berichten von einem vorangegangenen Infekt. Eine immunologische Kreuzreaktion gegen das Myelin der peripheren Nerven verursacht durch Antigene der Kapsel von Campy-lobacter jejuni ist eine mögliche Ursache. Bildmorphologisch findet sich häufig kein richtungweisender Befund, in Ausnahme-fällen kann ein zartes Enhancement der Kaudafasern sichtbar sein (. Abb. 6). Therapeutisch werden Plasmapheresen und Immunglobuline eingesetzt.
Chronische Form
Bei der chronischen inflammatori-schen demyelinisierenden Polyradikulo-neuropathie (CIDP) handelt es sich um einen chronischen, immunvermittelten demyelinisierenden Prozess mit häufig schubförmigem Verlauf, der typischer-weise die Spinal- und peripheren Ner-ven betrifft. Klinisch kommt es zu einer gemischten sensomotorischen Neuropa-thie mit symmetrischer Schwäche und Sensibilitätsstörung. In der Elektronys-tagmographie (ENG) ist die Nervenleit-geschwindigkeit infolge der Dymelinisie-rung verlangsamt. Im Liquor findet sich eine letztlich unspezifische Proteinerhö-hung (ähnlich wie beim Guillain-Barré-Syndrom). Therapeutisch werden eben-falls Plasmapheresen und Immunglobu-line eingesetzt, zusätzlich auch Kortiko-steroide.
Die Unterscheidung zwischen AIDP und CIDP wird klinisch getroffen. Bei der AIDP steht der akute Verlauf mit
chronisch verläuft. Bildmorphologisch kann bei der CIDP in der MRT-Untersu-chung in einigen Fällen eine Schwellung der Nervenwurzeln sichtbar sein, teilwei-se mit KM-Enhancement.
Postradiogene Myelitis
Etwa 6–12 Wochen nach einer Radiothe-rapie kommt es zu einer Signalsteigerung des Myelons in der T2-Wichtung und zu
einer Schwellung. Nach KM-Gabe kann ein Enhancement vorliegen. Das Auftre-ten einer postradiogenen Myelitis ist am häufigsten bei der Behandlung media-stinaler oder zervikaler Tumoren, meist
Abb. 6 8 Spinales MRT der ganzen Wirbelsäule einer Patientin mit AIDP (Guillain-Barré-Syndrom) in sagittaler T2w-TSE-Technik (a), nati- ver (b) und KM-verstärkter (c) T1w-SE-Technik mit deutlichem Enhancement der Cauda equina. Auch in der Subtraktion (d) zwischen KM-verstärkter und nativer Untersuchung und in der transversalen T1-gewichteten Untersuchung nach Gd-Administration (e) erkennt man das pathologische Enhancement der vorderen und hinteren spinalen Wurzeln. KM Kontrastmittel, TSE Turbospinecho, Gd Gadolinium
770 |
Der Radiologe 9 · 2011dosisabhängig. Kirkpatrick et al. [15] ka-men zu dem Ergebnis, dass bei einer kon-ventionell fraktionierten Bestrahlung mit 2 Gy/Tag und einer Kumulativdosis von 50 Gy 0,2% der Patienten eine Bestrah-lungsmyelitis entwickeln, bei 60 Gy 6% und bei 69 Gy >50% der Patienten. Durch die Radiotherapie wird zudem das Kno-chenmark der Wirbelkörper im Bestrah-lungsfeld zerstört und durch Fettmark er-setzt, das zu einem homogen hyperinten-sem Signal in T1- und T2-Wichtung führt [1].
Funikuläre Myelose, „subacute
combined degeneration“ (SACD)
Als Folge eines Vitamin-B12-Mangels (z. B. bei der perniziösen Anämie bedingt durch Antikörper gegen „intrinsic fac-tor“ oder bei fehlendem „intrinsic facfac-tor“ nach Gastrektomie) kann es zu einer fo-kalen Myelinschwellung und im Verlauf zu einer axonalen Schädigung mit Wal-ler-Degeneration kommen, v. a. in den Hintersträngen des Myelons. Klinisch imponiert entsprechend eine Symptoma-tik mit z. B. Parästhesien, sensibler Ata-xie und Schädigung des Lage- und Vib-rationsempfindens sowie eventuell auch Spastizität und positivem Babinski. La-borchemisch fallen eine makrozytäre An-ämie und ein verminderter Vitamin-B12-Plasmaspiegel auf. Bei Messwerten im unteren Normbereich kann eine zusätzli-che Messung des Holo-Transcobalamins sinnvoll sein. Bildmorphologisch kommt es zu milden Signalsteigerungen in T2w in den Hintersträngen des Myelons. Die Therapie besteht in einer Vitamin-B12-Substitution.
Fazit
F Das Spektrum entzündlicher Verände-rungen der Wirbelsäule und Neuroa-xis ist groß, wie in diesem Beitrag an-hand ausgewählter Fälle gezeigt. F Entzündliche Erkrankungen des
Mye-lons können MR-tomographisch gut erfasst und sehr differenziert einge-ordnet werden.
F Die radiologische Bildgebung ist häu-fig der Schlüssel zur Diagnose, aber nicht unabhängig von der klinischen Symptomatik, Laborparametern und
weiterer apparativer Diagnostik zu se-hen.
F Aufgrund des hohen Signal-Rausch-Verhältnisses und der fehlenden io-nisierenden Strahlung eignet sich die MRT vorzüglich für Verlaufsuntersu-chungen.