HAL Id: dumas-01868122
https://dumas.ccsd.cnrs.fr/dumas-01868122
Submitted on 5 Sep 2018HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Impact de l’obésité sur l’issue d’un déclenchement
artificiel du travail : étude rétrospective au CHU de
Caen sur la période de janvier 2014 à décembre 2016
Camille Prenveille
To cite this version:
Camille Prenveille. Impact de l’obésité sur l’issue d’un déclenchement artificiel du travail : étude rétrospective au CHU de Caen sur la période de janvier 2014 à décembre 2016. Gynécologie et obstétrique. 2018. �dumas-01868122�
ÉCOLE DE SAGES-FEMMES
Université de Caen Normandie
Impact de l’obésité sur l’issue d’un
déclenchement artificiel du travail.
Etude rétrospective au CHU de Caen sur la période
de janvier 2014 à décembre 2016
Camille Prenveille
Née le 07 juin 1994
Sous la direction du Dr Gaël BEUCHER
En vue de l'obtention du diplôme d’État de Sage-Femme
Remerciements :
Au Docteur Gaël Beucher, directeur de ce mémoire, pour son accompagnement,
sa disponibilité, ses encouragements et ses précieux conseils.
A Madame Laura Levallois, sage-femme enseignante, pour ses relectures
pertinentes, sa rigueur, et ses conseils avertis, merci !
A l’ensemble de l’équipe pédagogique de l’école de sages-femmes de Caen, pour
m’avoir accompagné durant ces quatre années d’études.
A ma famille, qui m’a toujours soutenu corps et âme depuis toujours. Mille mercis
à vous, pour ce soutient inébranlable.
A mes amies, Mylène, Noémie V., Anaïs, Morgane, Lucie, Noémie C. et Ophélie,
pour leur présence lors de ces folles années passées à leurs côtés.
A Mégane, pour son amitié depuis toutes ces années. Pour nos moments de
rigolades interminables, nos joies et nos peines partagées. Merci d’être toi !
A mon Boubou, pour sa présence, son écoute mais surtout sa patience. Et tous
ces beaux moments partagés à tes côtés depuis 5 ans.
Glossaire
ARCF : Anomalie du Rythme Cardiaque Fœtal AVB : Accouchement Voie Basse
CHU : Centre Hospitalier Universitaire DG : Diabète gestationnel
DFP : Disproportion Foeto-Pelvienne HPP : Hémorragie du Post-Partum HTA : Hypertension Artérielle
HTG : Hypertension Artérielle Gravidique IEE : Insuffisance des Efforts Expulsifs IMC : Indice de Masse Corporelle IV : Inta-Veineux
MAF : Mouvements Actifs Fœtaux MFIU : Mort Fœtale Intra-Utérine
OMS : Organisation Mondiale de la Santé OP : Occipito-Pubien
OS : Occipito-Sacrée PGE2 : Prostaglandine E2 RR : Risque Relatif
SA : Semaine d’Aménorrhée
SOMMAIRE
INTRODUCTION
1. L’obésité, un problème majeur de santé publique ... p.1 1.1 Définition et critères de gravité ... p.1 1.2 L’obésité chez la femme enceinte ... p.2 1.3 Conséquences de l’obésité sur l’accouchement ... p.4 2. Les principes du déclenchement artificiel du travail ... p.6 2.1 Les critères d’indication ... p.6 2.2 Le rôle des prostaglandines lors d’un accouchement ... p.8 2.3 Les mécanismes d’action du Propress® ... p.9 3. L’impact de l’obésité sur la maturation cervicale ... p.10 3.1 Facteurs hormonaux et mécaniques, ont-ils un rôle ? ... p.10 3.2 Prostaglandines, Ocytocine des doses modifiées ? ... p.11 3.3 Accouchements voie basse, césariennes une différence notable ? ... p.11 4. Problématique ... p.12 4.1 Objectifs ... p.12
MATERIEL ET METHODE
1. Critères de jugement ... p.14 2. Critères d’inclusion et d’exclusion ... p.14 3. Constitution des groupes d’étude ... p.15 4. Recueil et exploitation ... p.15 5. Outils statistiques ... p.17
RESULTATS
... p.18ANALYSE ET DISCUSSION
1. Discussion de la méthode ... p.25 1.1 Force de l’étude ... p.25 1.2 Limites et biais ... p.25 2. Discussion des résultats ... p.25 2.1 Profil des patientes ... p.25 2.2 Conséquences sur la maturation et son issue ... p.26 2.3 Conséquence de la maturation par Propess sur le travail et l’issue de l’accouchement... p.28 2.4 Conséquences sur les morbidités maternelles et néonatales ... p.31
CONCLUSION
... p.32BIBLIOGRAPHIE
... p.331
1. L’obésité, un problème majeur de santé publique.
D’après les données épidémiologiques, depuis 1975 le nombre de personnes obèses dans le monde, a pratiquement triplé. A savoir en 2016 plus de 1,9 milliards d’adultes étaient en surpoids avec 650 millions considérés comme étant obèses (1). Soit 39% des adultes étaient
considérés en surpoids et 13% comme étant obèses. Les femmes sont touchées de manière plus marquée, en effet 15% sont considérées comme obèses contre 11% des hommes (1). En
France, les chiffres sont concordants aux chiffres mondiaux. Selon l’étude ObEpi effectuée entre 1997 et 2012, 15% des Français seraient considérés comme étant obèses avec 15.7% de femmes touchées, contre 14.3% d’hommes (2).
1.1.
Définition, et critère de gravité :
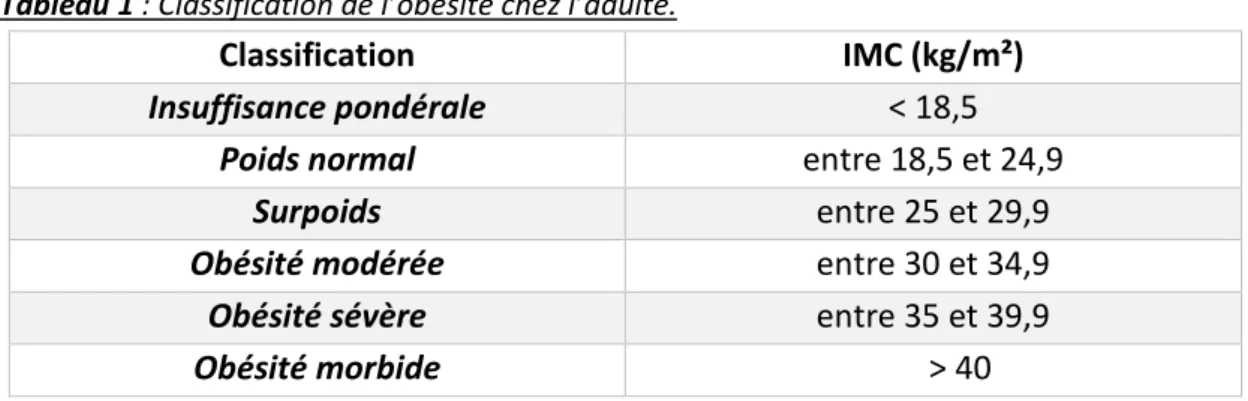
Selon l’OMS, l’obésité correspond à une accumulation importante des graisses dans les tissus. Cette accumulation à long terme peut nuire à la santé. Elle est détectée par l’indice de masse corporelle (IMC) (1) qui se calcule en prenant compte le poids sur la
taille au carré. Soit IMC =𝑇𝑎𝑖𝑙𝑙𝑒 (𝑚𝑃𝑜𝑖𝑑𝑠 (𝑘𝑔)2), et permet la classification suivante :
Tableau 1 : Classification de l’obésité chez l’adulte.
Classification IMC (kg/m²)
Insuffisance pondérale < 18,5
Poids normal entre 18,5 et 24,9
Surpoids entre 25 et 29,9
Obésité modérée entre 30 et 34,9
Obésité sévère entre 35 et 39,9
Obésité morbide > 40
L’obésité est la conséquence d’un rapport déséquilibré entre les calories consommées et dépensées. Elle serait liée à une augmentation de la consommation d’aliments caloriques contenant une grande quantité de lipides. C’est également la conséquence d’une baisse de l’activité physique liée à un nouveau mode de vie (1).
Différents types d’obésité sont décrits actuellement (4) :
- L’obésité métabolique qui se caractérise par un taux de graisse plus important dans les régions centrales du corps, dont le traitement reposera sur une perte pondérale et plus ou moins une chirurgie bariatrique dans les formes sévères.
- L’obésité génétique qui résulte d’une manifestation symptomatique de la maladie et dont le traitement sera essentiellement étiologique.
- L’obésité liée à des perturbations hormonales comme dans le syndrome de cushing, ou l’hypothyroïdie.
2
Sur le long terme, l’obésité est un facteur de risque cardiovasculaire, de diabète, et d’hypercholestérolémie. Les personnes obèses, auront également plus d’atteintes articulaires, de difficultés respiratoires telles que le syndrome d’apnée du sommeil (4).
Des conséquences sociales, psychologiques et psychiatriques, ont également été mises en avant chez ces personnes (4).
1.2.
L’obésité chez la femme enceinte :
Selon Marie-Hélène Pesant, l’obésité est fortement liée à des difficultés de conception. Il a été observé que l’obésité diminue le taux de fécondité de 18%, et il faudrait 9 mois supplémentaires aux femmes obèses pour que 75% d’entre elles soient enceintes
(5). Elles sont plus souvent sujettes à des pathologies touchant leur système reproducteur
tel que le SOPK, associé à un risque d’anovulation mais aussi de fausses-couches répétées
(6).
Leur système hormonal est altéré par une imprégnation importante d’androgènes stockés dans le tissu adipeux, mais aussi par une hyperinsulinémie. Le rôle des œstrogènes affecterait également la fertilité de ces femmes. En effet, les œstrogènes dits « libres » résultant d’une conversion des androgènes, auraient pour conséquence une dérégulation de l’axe hypothalamo-hypophysaire. Créant ainsi une anovulation ou une irrégularité des cycles (5)(6)(7). Le recours à l’assistance médicale à la procréation est donc plus fréquent
chez ces femmes.
Cependant, l’obésité n’altère pas seulement le système reproducteur de la femme. En effet, les mêmes risques associés à l’obésité sont également retrouvés chez la femme enceinte obèse. Lors d’une grossesse, notamment au deuxième trimestre, les tissus cibles (foie, muscles, système vasculaire) peuvent parfois présenter une insulino-résistance conduisant à un diabète gestationnel. Chez les femmes obèses, ce risque est donc plus important, du fait de l’hyperinsulinisme secondaire à l’insulino-résistance, les cellules du pancréas produisent plus d’insuline pouvant conduire à une hyperglycémie de sévérité variable. D’après l’étude menée par Weiss J., il a été démontré que les patientes en surpoids ont plus de risque de développer un diabète gestationnel. La prévalence est quasi-doublée chez les patientes présentant une obésité modérée, soit 2,6 fois plus de risque. Chez les patientes en obésité morbide, ce risque est 4 fois plus important (8).
Non seulement, il existe plus de diabète gestationnel dans cette population, mais les pathologies cardiovasculaires sont également plus fréquentes. Un lien entre l’insulino-résistance et ces pathologies a été établi. En effet, son rôle provoquerait une altération de l’endothélium vasculaire chez ces femmes. Elles sont plus à risque de développer de l’hypertension artérielle gravidique (8).
3
La pré-éclampsie, provoquée par un dysfonctionnement vasculo-placentaire est également plus souvent retrouvée en raison des altérations de l’endothélium vasculaire. Elle correspond à l’association entre l’hypertension artérielle et la présence de protéines dans les urines. Weiss J., a démontré par son étude que les femmes en obésité modérée ont 1.6 fois plus de risque de développer une pré-éclampsie. Et chez les femmes en obésité morbide ce même risque serait 3,3 fois plus élevé (8). L’INSERM avait mené une étude
montrant que 5% des grossesses (toutes femmes confondues) seraient concernées par cette pathologie, soit 40 000 femmes chaque année (9).
Le risque de thrombose veineuse profonde est également augmenté en cas d’obésité par un facteur 2 à 4 (10).
D’un point de vue fœtal, le risque de malformation est plus fréquent. En effet, l’obésité peut être considérée comme un facteur de risque tératogène chez le fœtus. Elle expose à des risques accrus de non-fermeture du tube neural, d’omphalocèle et d’anomalies cardiaques. Le diabète de type 2 méconnu et antérieur à la grossesse semble être la cause de ces malformations cardiaques (11) (12).
La macrosomie fœtale est l’une des conséquences de l’obésité. En effet, il a été observé qu’il existait un plus grand nombre d’enfant dépistés macrosomes en anténatal chez les patientes obèses. Et le risque est d’autant plus important, si l’obésité est associée à un diabète gestationnel mal équilibré (incidence x1.4) (8) (12). En effet, un diabète gestationnel
mal équilibré peut engendrer des troubles glucidiques chez le nouveau-né pouvant perturber sa croissance, notamment en augmentant son périmètre abdominal, mais aussi indiquer une estimation de poids anténatal située au-dessus du 90e percentile.
Les femmes obèses ont un risque plus accru de mort fœtale in utero, et ce risque est quasiment triplé chez les femmes en obésité morbide (incidence x2.79 à 4) (13). Ce risque
peut s’expliquer par une mauvaise perfusion placentaire limitant les apports au niveau du fœtus, mais également par le fait qu’il existe plus de grossesses prolongées chez les femmes obèses, et dont le risque de mort fœtale est augmenté pendant cette période.
4
1.3.
Conséquences de l’obésité sur l’accouchement :
Les conséquences lors de l’accouchement de la femme obèse sont diverses et variées. Les risques associés à l’obésité lors de l’accouchement ont fait l’objet de nombreuses études. Ces risques ont donc été répertoriés de manière bien définie.
D’un point de vue maternel, le prolongement des grossesses au-delà du terme a été répertorié dans différentes études. Arrowsmith S. a mis en évidence qu’un IMC élevé avant grossesse est associée à une augmentation de grossesses prolongées définie à 290 jours (soit 41SA et 3 jours) (14). De plus, selon l’étude de FC Denison, l’augmentation de
l’IMC entre le premier et troisième trimestre est en lien à une augmentation de grossesses prolongées. Et seulement la moitié des patientes obèses se sont mises en travail spontané par rapport à la population normale. Cependant, les résultats retrouvés concernant la baisse de mise en travail spontané peuvent également s’expliquer par un taux de déclenchements plus important en lien à des pathologies maternelles sous-jacentes (15).
Le taux de déclenchement est également plus élevé chez les femmes obèses. Ce taux élevé, s’explique en grande partie par l’existence des pathologies gravides plus fréquentes dans le cadre d’une obésité (diabète, biométries fœtales supérieures au 90e percentile, de
prééclampsie) (13). D’après une étude rétrospective incluant 3913 femmes, le taux
d’induction est de 43.5% chez les femmes obèses (OR 2.10, p<0.01) (16).
L’obésité est associée à une augmentation du risque de césarienne. Les principales indications sont la disproportion foeto-pelvienne souvent associée à une macrosomie fœtale, des risques accrus d’hypoxie fœtale mais aussi des échecs en lien à un déclenchement. Selon Cedergren, ce risque est 3 fois plus important chez les patientes obèses (13). Dans l’étude de Zhang et al, le taux de césarienne chez les femmes obèses est
de 17.8% (OR 1.83, p<0.01) (16).
Ce risque peut s’expliquer par une durée du premier stade de travail plus longue chez les patientes présentant un IMC supérieur à 30 kg/m². En effet, selon la même étude, le taux de césariennes lors du premier stade de travail serait de 5.7% chez les femmes obèses, contre 2.2% chez les femmes de poids normal (OR 3.54, p<0.01) (16). De plus, pour 22.02%
des femmes primipares obèses qui ont accouché par voie basse, la durée du premier stade de travail était supérieure à 14 heures (vs 13.1 %, OR 1.87, p<0.01) (16). Pour appuyer ce
point, l’étude de Vahratian et al, indique que la durée médiane du travail entre 4 et 10 cm serait significativement plus longue pour les patientes obèses, soit 7,9 heures (vs 6.2 heures) (17).
5
Concernant les risques d’extractions instrumentales, les données de la littérature sont assez contradictoires. Dans l’étude de Cedergren et al, 18% des femmes en obésité modérée auraient eu une extraction instrumentale, et 34% pour les femmes en obésité morbide (13). Alors que d’autres études ne retrouvent pas de différences significatives (18) (19).
En revanche, le taux de déchirures périnéales n’est pas plus important chez les patientes obèses que chez les patientes non-obèses. L’obésité seule, n’entraîne pas plus de déchirures périnéales du 3e et 4e degré. Cependant, si elle est associée à une primiparité
et/ou une extraction instrumentale le risque de déchirure de 3e et 4e degré augmente de
manière significative (20) (21).
Dans le post-partum immédiat, les études sont en accord concernant l’hémorragie comme étant un des principaux risques associé à l’obésité (16)(19)(22). Il s’explique par une durée de
travail plus importante, à un risque plus important de déclenchement, et une utilisation plus importante d’ocytociques (22). D’autres risques ont également été mis en valeur,
concernant les troubles thromboemboliques veineux et les risques infectieux.
Du point de vue néonatal, la macrosomie étant l’une des conséquences de l’obésité, le risque de dystocie des épaules est donc plus important chez ce type de patiente (incidence de 42,3%, selon E.Grosseti et al (18)). Dans l’étude d’Usha Kiran et al, le
risque relatif est de 2,9 (IC95 : 1,4-5,8) (22).
Associé au risque de dystocie des épaules, les traumatismes néonataux sont plus importants (RR = 1,5 ; IC95 : 1,1-2,1) et dont la principale cause serait par la réalisation de
manœuvres d’extraction plus ou moins traumatiques (22).
D’autre part, le score d’Apgar à 5 minutes est moins bon, pouvant être expliqué par une extraction traumatique lors de l’accouchement, par une césarienne en urgence sous anesthésie générale, ou dans une moindre mesure par la présence d’un diabète gestationnel provoquant des hypoglycémies sévères chez le nouveau-né. On retrouve dans l’étude de Cedergren et al, plus de détresse respiratoire à la naissance chez le groupe de patientes obèses (13). Associé à ce score d’Apgar, le risque d’admission en néonatalogie
6
2. Les principes du déclenchement artificiel du travail.
Marpeau L. a estimé que le taux de déclenchement aurait augmenté de +10,1% en l’espace de 14 ans. Il a estimé qu’une femme sur cinq serait déclenchée (23). L’enquête
nationale périnatale de 2016, indique que ce taux reste stable depuis 2010, soit à 22% (24).
2.1.
Les critères d’indication :
L’HAS a défini différents critères pouvant amener à une induction artificielle du travail. Ils concernent notamment (25) :
- les grossesses prolongées,
- la rupture prématurée des membranes,
- le diabète insulinodépendant mal équilibré ou avec retentissement fœtal, - les grossesses gémellaires non compliquées,
- la pré-éclampsie,
- l’antécédent d’accouchement rapide si le col est favorable au-delà de 39SA avec un souhait de la patiente. Une indication d’induction du travail est proposée dans le but de réduire les risques de morbidité et mortalité fœtale et maternelle.
En France, la durée d’une grossesse est estimée à 41 semaines d’aménorrhées (SA) révolues. Selon l’HAS, l’induction artificielle du travail est possible à partir de 37 SA. Au-delà de 41SA, la grossesse sera dite prolongée. En revanche, le CNGOF a défini le dépassement de terme par une grossesse allant au-delà de 42SA (26) (27).
7
Actuellement, il est conseillé de ne pas induire le travail, si les conditions ne montrent aucun signe de gravité. Le taux de grossesses prolongées est donc expliqué par ce phénomène. Une surveillance rapprochée de la grossesse sera donc mise en place, et devant toutes anomalies fœtale ou maternelle, il sera conseillé d’induire le travail. Dans la littérature, sur l’induction du travail à terme ou après terme, le sujet reste assez controversé. Une étude canadienne a mis en évidence que le taux de césariennes était significativement moins important après induction du travail au terme de la grossesse (soit 41SA) que dans le cadre d’une surveillance rapprochée d’une grossesse post-terme (21,2% vs 24,5%) (26). En revanche, selon une étude randomisée il n’a pas été retrouvé de
différence significative entre ces deux paramètres (28).
La maturation cervicale par prostaglandines fait partie des méthodes de déclenchement du travail. En effet, lorsque les conditions cervicales sont défavorables, il est préférable de proposer une maturation du col par prostaglandines qui a elles seules peuvent parfois déclencher les contractions utérines. Selon la littérature, c’est une méthode efficace dans l’induction du travail indépendamment de la maturité cervicale (29).
Les conditions locales du col permettront d’orienter le type de méthode. Elles se calculent selon un score. On parle du score de Bishop (voir Annexe 1). Ce score a été conçu en 1964 afin de prédire de la réussite d’un déclenchement de convenance. Il inclut la dilatation du col utérin, son effacement, sa consistance, sa position ainsi que la position de la présentation fœtale par rapport aux épines sciatiques. Chaque variable possède une valeur maximale de 3 points (pour un score maximal pouvant aller jusqu’à 13) (30).
Si ce score est supérieur à 6, le taux de réussite d’un accouchement par voie vaginale sera plus important. De ce fait, il sera préférable de déclencher par amniotomie première et de faire un relais avec de l’ocytocine si nécessaire (l’inverse est également possible, cela dépend notamment de la hauteur de la présentation fœtale).
En revanche, si le col possède un score ≤ à 3, il serait préférable de maturer dans un premier temps le col utérin. Parfois, seule la maturation suffit à déclencher le travail. Concernant les situations intermédiaires, où le score se situe entre 4 et 5 cela dépendra du degré d’urgence de l’accouchement, de la parité, de la présence de contractions utérines et du praticien (25).
8
2.2.
Le rôle des prostaglandines lors d’un accouchement :
Actuellement, beaucoup de questions se posent sur la mise en travail spontané de la femme enceinte. En effet, les mécanismes sont encore mal connus et beaucoup d’auteurs s’interrogent sur les paramètres mis en jeu.
Selon, Husslein P. lors d’un travail spontané ou induit le rôle des prostaglandines a été mis en évidence. Les prostaglandines auraient une triple action lors de la mise travail. En effet, elle permettrait les contractions du muscle utérin, un relâchement du tonus cervical et une induction des gap-jonctions (qui augmenteraient pendant le travail). Cependant, elles possèdent aussi un rôle important lors de l’accouchement, car leur concentration augmente tout au long du travail. Et également lors de la délivrance, permettant le décollement placentaire par contraction du muscle utérin (31).
La prostaglandine E2 (PGE2), est celle qui est le plus en lien avec la possibilité d’une induction du travail. C’est une hormone d’action locale présente dans différents tissus du corps humain. De manière globale, elle répond à un mécanisme inflammatoire, mais lors d’un accouchement elle serait influencée par la sécrétion d’ocytocine. En effet, l’augmentation de la concentration en ocytocine provoquerait une augmentation du taux de PGE2 (32).
Cependant, dans l’étude d’Egarter C. et Husslein P., la PGE2 serait produite par l’unité foetoplacentaire en lien à une activité contractile de l’utérus. Ainsi, les contractions observées lors du dernier trimestre de la grossesse permettraient une première imprégnation de PGE2 pouvant, dans un cas échéant, induire le travail (33).
Une autre hypothèse est avancée, montrant que le rôle des membranes dans l’initiation du travail serait important. En effet, selon cette étude, la synthèse de PGE2 serait faite au niveau des membranes placentaires suite à différents stimuli externes, et provoqueraient ainsi la synthèse de PGF2alpha au niveau de la décidua et du myomètre provoquant par la suite les contractions du muscle utérin (32).
Au niveau du col utérin, les PGE2 possèdent un effet myorelaxant sur les fibres musculaires lisses du col. Permettant ainsi sa dilatation et son ramollissement afin de permettre le passage du fœtus dans la filière génito-pelvienne. De plus, la libération de PGE2 au niveau du col va permettre une activation de la collagénase afin de permettre une dégradation du collagène et ainsi rendre plus élastique les tissus (31).
9
2.3.
Les mécanismes d’action du Propess
® :Dans le cadre d’un déclenchement, dans près de deux tiers des cas, une méthode par maturation du col est utilisée. Plusieurs recommandations nationales font des prostaglandines vaginales la technique de maturation cervicale de référence, elle est utilisée dans 90.1% des cas (24).
Il existe, à ce jour, différentes formes galéniques concernant l’administration des prostaglandines vaginales. Elles peuvent être administrées sous forme de gel (Prostine 1mg ou 2mg), ou sous forme de dispositif intravaginal à libération continue (Propess® 10mg).
Pour des raisons de meilleure tolérance maternelle et fœtale, le dispositif intravaginal à base de dinoprostone est à privilégier. Il s’avère que son efficacité serait similaire aux autres formes. Ce dispositif est également plus utilisé pour des raisons pratiques, il peut être laissé en place durant 24 heures maximum au niveau du cul de sac vaginal postérieur (voir annexe 2) (34). Son action sera similaire à celle des prostaglandines naturellement
présentes dans le corps de la femme enceinte, il permettra un relâchement des fibres musculaires du col. De plus, la libération locale de PGE2 permettra une synthèse de prostaglandines par le muscle utérin, pouvant conduire à une mise en travail.
Concernant la pharmacocinétique du Propess®, la PGE2 est métabolisée rapidement et
essentiellement dans le tissu où elle est synthétisée. La demi-vie est généralement estimée de 1 à 3 minutes. Elle est libérée de manière continue au niveau du col.
La dose moyenne libérée par heure est estimée à 0,3 mg sur une durée de 24 heures. Cependant, chez les patientes ayant rompu la poche des eaux, la dose moyenne libérée serait plus importante (34).
Selon Marpeau L., le pH posséderait un rôle dans la libération de dinoprostone au niveau cervical. En effet, plus le pH est bas moins bien se fera la libération de la molécule. En revanche, s’il se trouve entre 6,5 et 7,5 la vitesse de libération sera plus rapide. La valeur de ce pH est retrouvée au niveau du liquide amniotique ce qui expliquerait la libération plus importante lors d’une rupture de la poche des eaux (23).
Une analyse de cohorte réalisée en 2009 par Kelly AJ et al et englobant 63 études, comparant l’efficacité du Propress contre un placebo n’a pas retrouvé de différence significative quant au taux de césariennes. Cependant, une augmentation du taux d’accouchements par voie basse dans un délai de 24 heures a été constatée, et ce malgré un taux d’accouchement voie basse à 98.9% dans le groupe placebo (35).
10
3. L’impact de l’obésité sur la maturation cervicale.
Actuellement, nombre de femmes enceintes classées comme étant obèses auront plus souvent recours à une maturation cervicale, soit dans le cadre d’une pathologie associée à l’obésité, ou dans le cadre d’une grossesse prolongée. Arrowsmith et al, montre dans son étude que 34,4% des patientes obèses ont été déclenchées, 40% étaient en obésité modérée et 43,6% en obésité morbide. Contre 26,2% des patientes ayant un poids normal (14).
3.1.
Facteurs hormonaux et mécaniques, ont-ils un rôle ?
A ce jour, il n’a pas encore été démontré que l’obésité avait un rôle direct sur l’action des prostaglandines libérées lors d’une maturation cervicale. En revanche, des facteurs secondaires en lien avec l’obésité peuvent ralentir cette maturation cervicale.
En effet, comme expliqué dans le paragraphe I.C, un allongement du premier stade de travail a été observé chez les patientes obèses. Cet allongement s’explique, selon Zhang J., par une diminution de la fréquence et de l’amplitude de la contractilité utérine (16). Cette
diminution serait en lien avec une forte concentration de cholestérol impactant sur la fluidité membranaire (voir annexe 3).
Le rôle des adipokines ont également une influence sur l’inhibition des contractions du muscle utérin. Actuellement, quatre adipokines (leptine, visfatine, apeline, et ghréline) ont été étudiées. Toutes seraient en lien avec une diminution de la contractilité du myomètre (voir annexe 4) (36).
Moynihan A. a démontré que la leptine aurait un effet inhibiteur puissant et cumulatif sur les contractions utérines, qu’elles soient spontanées ou induites par l’ocytocine (37).
Un déséquilibre hormonal observé chez la patiente obèse affecte également les interactions, au niveau du tissu adipeux, entre l’ocytocine et les récepteurs à l’ocytocine
(36). De ce fait, la diminution de cette performance contractile serait donc causée par un
utérus répondant de façon plus médiocre aux différents stimuli externes.
Une étude a soulevé la possibilité que la disproportion foeto-pelvienne associée à l’effet contraignant du tissu mou possèdent un rôle dans la diminution de la progression fœtale
11
3.2.
Prostaglandines, Ocytocine des doses modifiées ?
Il reste difficile de quantifier la dose de prostaglandines utilisée chez les patientes obèses dans le cadre d’un déclenchement artificiel du travail. Une étude est parvenue à doser la quantité de misoprostol utilisé, indiquant des doses plus fortes chez les patientes obèses (39). Néanmoins, pour les PGE2, il est plus difficile de connaître le dosage du fait
qu’elles n’existent seulement sous deux formes difficilement quantifiables (dinoprostone 10mg et prostine E2).
Une évolution de la prise en charge des femmes en travail a permis une diminution importante de l’utilisation d’ocytocine (64.1% des femmes en 2010 vs 52.5% en 2016) (24).
Actuellement, depuis la diffusion des recommandations du Collège national des sages-femmes de France en 2017, le schéma concernant la mise en place d’ocytocine est beaucoup mieux encadré.
Cependant, malgré une constatation de cette diminution d’utilisation dans la population générale, lors d’un déclenchement, le recours à l’ocytocine semble plus fréquent chez les femmes obèses primipares.
Dans l’étude de Pevzner et al, les doses d’ocytocine sont plus élevées lors d’un déclenchement, mais semble similaire dans le cadre d’une direction de travail. En revanche, la quantité globale d’ocytocine utilisée n’est significativement pas différente entre les deux groupes (40).
La durée d’administration avant l’expulsion est plus longue. Elle serait de +7,7 heures chez les femmes en obésité modérée, et de +8,5 heures pour celles en obésité morbide (40).
Lors d’une maturation cervicale seule, le recours à l’ocytocine est quasi-systématique pour aboutir à un travail actif (40).
3.3.
Accouchement voie basse, césarienne, une différence notable ?
Lors d’une maturation cervicale, l’incidence de césarienne est plus élevée chez les femmes obèses. Seulement, ce taux élevé s’explique notamment par la présence de facteurs de comorbidité associés à l’obésité et ne remettant pas, en soi, la technique en cause. Nombre d’études sont en accord concernant l’influence que pourrait avoir l’obésité sur le taux plus important d’échec de déclenchement. Cependant, ces études ne différencient pas si l’échec était dû à une simple maturation cervicale, ou s’il s’avère que c’était à la suite d’un déclenchement par ocytocine précédé d’une maturation cervicale, ou d’un déclenchement par ocytocine seule. A ce jour, les données de la littérature restent donc controversées concernant le taux de césarienne.
12
Cependant, Zhang J. montre par son étude que l’incidence de césariennes après un déclenchement chez les femmes obèses serait plus importante. L’étude révèle un taux de césarienne lors de la première phase de travail à 8,9 % (RR : 2,26, IC95 : 1,22 – 4,19) (16).
Wolfe H. ayant réalisé une étude de cohorte rétrospective sur des femmes nullipares, avec un col défavorable et ayant subi un déclenchement du travail entre 38 et 39 SA. Les résultats de son étude nous montrent que le taux de césariennes était significativement plus élevé chez les femmes obèses ayant été déclenchées (40 % versus 25,9 %, p<0.022)
(41). Arrowsmith, décrit un échec de déclenchement par une absence de dilatation cervicale
après 12 heures d’exposition aux prostaglandines et 10 heures à l’ocytocine (14).
Néanmoins, Vanessa R. Lee, a retrouvé un risque de césarienne plus faible pour les femmes obèses ayant eu un déclenchement avant terme, et plus particulièrement chez les multipares (42). Les résultats de Gibbs Pickens, rejoignent ceux de Vanessa R. Lee. Le taux
de césarienne, notamment chez les nullipares ayant été déclenchées à 39 et 40SA était de 35,9 % contre 41 % (p<0.05) de césariennes chez les patientes ayant été gérées de façon expectative (43).
4. Problématique :
Les études actuelles montrent qu’il existe bien une influence de l’IMC sur la maturation cervicale, notamment en ce qui concerne l’issue de l’accouchement où un taux de césariennes était effectivement plus élevé. Cependant, ces études n’ont pas abordé la maturation cervicale dans un cadre idéal, c’est-à-dire que l’indication de maturation était souvent posée par le biais d’une pathologie maternelle ou fœtale sous-jacente à l’obésité. C’est pourquoi il m’a semblé intéressant d’aborder ce sujet dans le cadre d’une grossesse prolongée afin d’aborder la maturation cervicale dans les conditions les plus favorables en excluant un maximum de comorbidités liées à l’obésité.
4.1 Objectifs :
L’objectif principal de cette étude était de montrer que la maturation cervicale par Propess® était moins efficace chez la femme enceinte obèse dans le cadre d’un déclenchement, par rapport à la population de femmes non-obèses.
L’objectif secondaire était de mettre en évidence que les femmes obèses, ayant eu recours à une maturation cervicale par Propess®, risquaient d’avoir un relais par ocytocine plus fréquent avec des doses plus élevées lors de leurs accouchements.
13
Les hypothèses qui découlent de cette étude sont :
- On observe plus de césariennes chez les femmes obèses ayant eu recours à la maturation cervicale par Propess®.
- Les conditions cervicales chez les femmes obèses sont moins favorables après une
maturation cervicale par Propess®.
- Plus de femmes obèses ont besoin d’une direction de travail après maturation
cervicale par Propess® afin d’acheminer le travail.
- Lors d’une direction du travail, post-maturation cervicale par Propess®, les doses
nécessaires d’ocytocine sont plus importantes chez les femmes obèses pour lancer le travail.
14
Ce travail était une étude rétrospective observationnelle basée sur les dossiers de patientes ayant accouché au Centre Hospitalier Universitaire (CHU) de Caen.
Nous avons effectué une étude sur deux populations distinctes. D’une part, les dossiers concernant les femmes obèses ayant étaient maturées par Propess®. D’autre part, les femmes considérées comme n’étant pas obèses et ayant été maturées par Propess®. Cette étude a été réalisée sur la période du 1er janvier 2014 au 31 décembre 2016. Dans le but de réduire les
biais d’indication, nous avons décidé de ne choisir que les déclenchements réalisés dans le cadre d’une grossesse prolongée permettant ainsi de rassembler les conditions idéales d’une maturation cervicale.
1. Critères de jugement :
Le critère de jugement principal de cette étude, est la mesure du taux de césariennes pour échec de déclenchement lors du premier stade de travail.
Les critères de jugement secondaires sont :
- Evolution du score de bishop avant et après maturation cervicale
- Taux de patientes ayant reçu de l’ocytocine après un travail induit par Propess® - Durée d’administration d’ocytocine
- Doses d’ocytocine utilisées - Morbidités maternelle et fœtale
2. Critères d’inclusion et d’exclusion :
Les critères d’inclusions à cette étude, étaient :
- Patientes ayant un IMC compris entre 18 et 25 kg/m² pour le groupe témoin - Patientes ayant un IMC ≥ à 30 kg/m² pour le groupe expérimental
- Fœtus unique
- Présentation céphalique
- Grossesses prolongées à partir de 41 semaines d’aménorrhées (SA) - Maturée par prostaglandines (Propess®)
Les critères d’exclusions étaient : - Placenta prævia
- Utérus cicatriciel
- Diabète gestationnel (DG) mal équilibré ou insulinoréquérant - Macrosomie fœtale associée à un DG
15
Nous avons fait le choix de n’inclure que les patientes ayant comme indication de maturation la grossesse prolongée afin de limiter les biais liés à la présence d’une pathologie associée, plus fréquente en cas d’obésité et susceptible de modifier les issues.
Les femmes ayant un utérus cicatriciel, ont un risque plus élevé d’avoir à nouveau une césarienne. C’est pourquoi nous avons choisi de ne pas inclure ce critère dans notre étude, afin d’éviter tout biais concernant les résultats de l’étude quant à l’issue de l’accouchement.
Pour ce qui est des méthodes par maturation mécanique, elles ne font pas partie de l’objet de notre étude. Il n’était donc pas intéressant d’inclure ce type de critère dans notre étude.
3. Constitution des groupes d’étude :
La sélection des patientes s’est faite via le codage PMSI. Le groupe témoin a été formé à l’aide de données cotées « maturation par PGE2 », « terme dépassé » et « IMC < 25 kg/m² ».
Le groupe cas a été formé à l’aide de données cotées « maturation par PGE2 », « terme dépassé » et « IMC ≥ 30 kg/m² ». Nous avons décidé de ne pas prendre en compte les patientes en surpoids, car au niveau des résultats nous n’aurions pas pu aborder de façon correcte l’impact de l’obésité sur la maturation cervicale.
4. Recueil et exploitation :
Les données ont été recueillies à partir des dossiers informatisés sur le logiciel 4D du CHU de Caen.
Les caractéristiques étudiées concernant la grossesse de la patiente étaient : - L’âge maternel
- Le poids avant la grossesse - La taille
- La prise de poids durant la grossesse - L’IMC en début de grossesse
- L’IMC en fin de grossesse
- La parité au moment de la maturation
- L’âge gestationnel au moment de la maturation
Concernant l’indication et le déroulement de la maturation : - L’origine de l’indication :
→ Cause maternelle d’apparition spontanée, et sans suivi préalable (Pathologies cardiovasculaires : HTA, prééclampsie - Pathologies hépatiques : HELLP syndrome, cholestase gravidique - autre : rupture des membranes)
16
→ Cause fœtale (diminution des mouvements fœtaux, anomalies du rythme cardiaque fœtale, anomalies du liquide amniotique, biométries fœtales > 90e
percentile)
→ Programmée au terme de 41 SA et 6 jours - Les conditions cervicales :
→ Score de Bishop avant maturation → Score de Bishop après maturation
- L’obtention d’un col favorable après maturation cervicale par Propess®, correspondant à un score du Bishop ≥ 6.
- Les complications après la maturation :
→ Complications maternelles définies par une hypercinésie de fréquence et/ou hypertonie
→ Complications fœtales définies par des anomalies du rythme cardiaque fœtal (ralentissements modérés/sévères, répétés, prolongés, anomalie du rythme de base (bradycardie, tachycardie), anomalie des oscillations)
- L’issue de la maturation :
→ Travail induit par Propess®
→ Direction du travail par rupture artificielle de la poche des eaux et/ou ocytocique
→ Césarienne avant mise en travail Concernant le travail et l’accouchement :
- Direction du travail par ocytocique - La durée d’administration d’ocytocique
- Le pallier maximal d’ocytocique atteint lors du travail - L’issue de l’accouchement :
→ Taux d’accouchement voie basse → Taux d’extraction instrumentale → Taux de césarienne en urgence - La durée du travail
- Le motif de la césarienne en urgence
→ Anomalies du rythme cardiaque fœtal → Dystocie du travail
→ Disproportion foeto-pelvienne
- Les complications lors de l’accouchement voie basse → Anomalies du rythme cardiaque fœtal
→ Dystocie des épaules se définissant par un diamètre biacromial retenu au-dessus du détroit supérieur
17
- Le type de présentation fœtale lors de l’accouchement ou de la césarienne → Occipito-pelvienne
→ Occipito-sacrée
- Le poids de naissance du nouveau-né
Et enfin, la présence de morbidité maternelle et/ou néonatale après l’accouchement : - Présence d’une morbidité maternelle :
→ Hémorragie du post-partum évaluée à 500ml
→ Hémorragie sévère du post-partum évaluée à 1000ml → Présence d’une déchirure périnéale de haut grade - Présence d’une morbidité fœtale :
→ Score d’apgar inférieur à 7 à 1 minute de vie → Score d’apgar inférieur à 7 à 5 minutes de vie - pH fœtal artériel au cordon
5. Outils statistiques :
Les tests statistiques ont été réalisés à l’aide du logiciel BiostaTGV. Le test de Student a été utilisé dans le cadre d’une comparaison de variables quantitatives, notamment s’il s’agissait de moyennes. Le test du Chi² a, quant à lui, été utilisé pour les variables qualitatives, notamment s’il s’agissait de pourcentage ou répartition. Cependant, si les conditions de validité n’étaient pas remplies, le test de Fisher était utilisé. La différence était significative lorsque la pvalue était inférieure à 0,05.
18
19
Au CHU de Caen, le nombre de naissances enregistrées sur la période de janvier 2014 à décembre 2016 était de 9300 naissances (2014 : 3080 naissances, 2015 : 3058 naissances, 2016 : 3162 naissances).
D’après les données de la littérature, 19,7% des femmes en France ont une grossesse prolongée (27). Si nous extrapolons les données nationales sur le CHU de Caen, le nombre de
grossesses prolongées est de 1832 grossesses.
Pendant la période de l’étude, 232 patientes répondaient aux critères « accouchement unique », « maturation par PGE2 » et « terme dépassé ». Soit 54 patientes dans le groupe « cas » avec un critère supplémentaire « IMC ≥ 0 30kg/m² ». Une patiente a été exclue de ce groupe pour erreur de codage, après ouverture de dossier, il s’avère que la maturation avait été faite par sonde de Foley. Concernant le groupe « témoin », 177 patientes ont été incluses. Pour les deux groupes, elles ont été incluses de façon rétrospective (Fig. 2.).
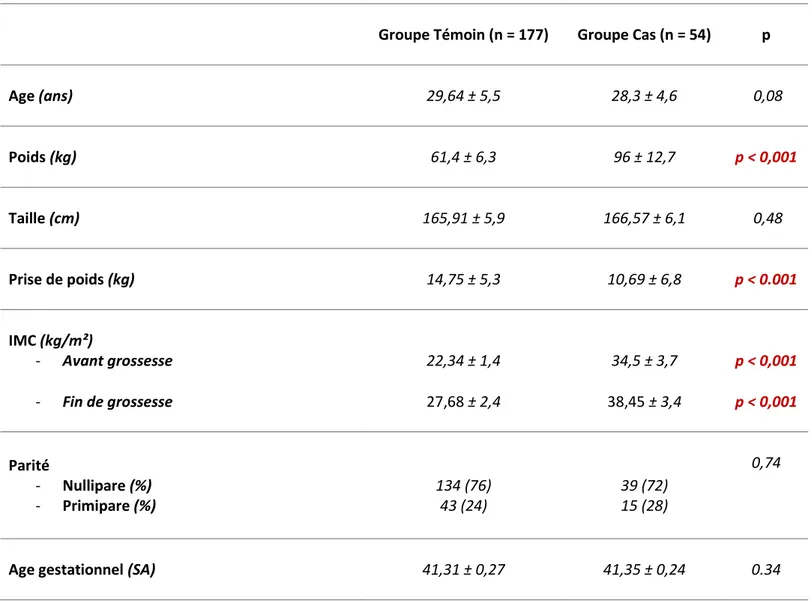
Tableau 2 : Caractéristiques générales de la population.
Groupe Témoin (n = 177) Groupe Cas (n = 54) p
Age (ans) 29,64 ± 5,5 28,3 ± 4,6 0,08 Poids (kg) 61,4 ± 6,3 96 ± 12,7 p < 0,001 Taille (cm) 165,91 ± 5,9 166,57 ± 6,1 0,48 Prise de poids (kg) 14,75 ± 5,3 10,69 ± 6,8 p < 0.001 IMC (kg/m²) - Avant grossesse 22,34 ± 1,4 34,5 ± 3,7 p < 0,001 - Fin de grossesse 27,68 ± 2,4 38,45 ± 3,4 p < 0,001 Parité - Nullipare (%) - Primipare (%) 134 (76) 43 (24) 39 (72) 15 (28) 0,74
Age gestationnel (SA) 41,31 ± 0,27 41,35 ± 0,24 0.34
Les données quantitatives sont données avec la moyenne et l’écart-type. Les données qualitatives sont données en effectif et en pourcentage entre parenthèses.
20
Le tableau 2 présente les caractéristiques des deux groupes de patientes. L’âge maternel, la parité, et l’âge gestationnel étaient comparables dans les deux groupes. Concernant le poids, ainsi que l’IMC, la différence était significative mais, était prévisible du fait de l’objet de l’étude. En revanche, nous observons une différence significative quant à la prise de poids. En effet, elle était de 14,75kg dans le groupe témoin, contre 10,69 kg dans le groupe cas (p < 0 ,001).
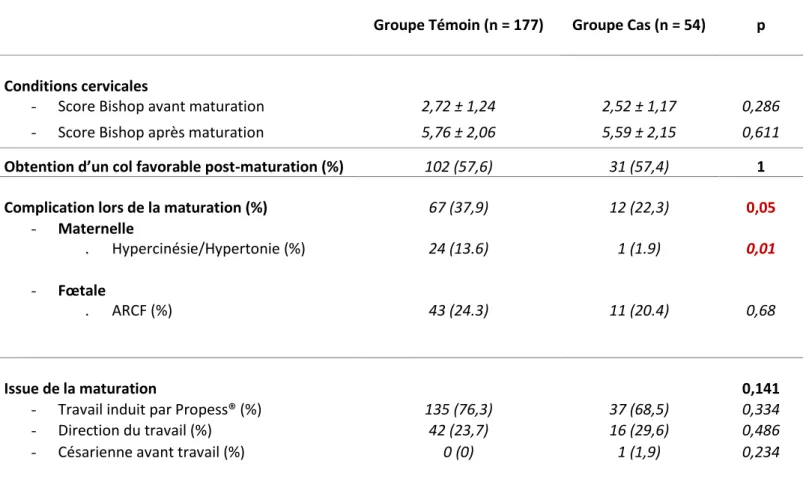
Tableau 3 : Comparaison des modalités de maturation cervicale entre la population de femmes
non-obèses et celle de femmes non-obèses.
Groupe Témoin (n = 177) Groupe Cas (n = 54) p
Conditions cervicales
- Score Bishop avant maturation 2,72 ± 1,24 2,52 ± 1,17 0,286
- Score Bishop après maturation 5,76 ± 2,06 5,59 ± 2,15 0,611
Obtention d’un col favorable post-maturation (%) 102 (57,6) 31 (57,4) 1
Complication lors de la maturation (%) 67 (37,9) 12 (22,3) 0,05
- Maternelle
. Hypercinésie/Hypertonie (%) 24 (13.6) 1 (1.9) 0,01
- Fœtale
. ARCF (%) 43 (24.3) 11 (20.4) 0,68
Issue de la maturation 0,141
- Travail induit par Propess® (%) 135 (76,3) 37 (68,5) 0,334
- Direction du travail (%) 42 (23,7) 16 (29,6) 0,486
- Césarienne avant travail (%) 0 (0) 1 (1,9) 0,234
Dans le groupe témoin, pour 4 patientes le score de Bishop après maturation n’était pas connu. Une patiente dans le groupe cas, a présenté des anomalies du rythme sévères 30 minutes après la pose du Propess®, expliquant ainsi la césarienne avant travail. Aucune patiente, dans le groupe cas, n’a été maturée pour le motif diabète gestationnel bien équilibré
21
.
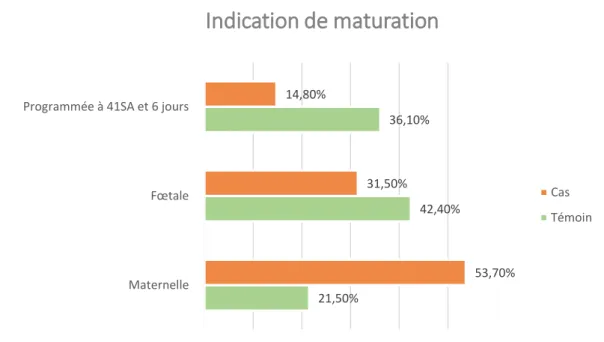
Fig. 3. Indication de maturation dans les deux groupes - Modalités de la maturation :
Le déroulement de la maturation se trouve dans le tableau 3. Concernant l’indication de la maturation, les résultats étaient significativement différents (p = 0,003). Nous retrouvions 53,7% de déclenchements pour cause maternelle dans le groupe cas contre 21,5% dans le groupe témoin (p < 0,001) (Fig. 3.). En revanche, concernant les causes fœtales ainsi que l’indication pour terme à 41SA et 6 jours, les résultats n’étaient significativement pas différents. Pour le score du Bishop (initial et après pose du Propess®), ainsi que pour l’obtention d’un col favorable après maturation cervicale, aucune différence significative n’a été obtenue.
En ce qui concerne les complications lors de la maturation cervicale, nous avons observé une différence significative. 37.9 % des patientes dans le groupe témoin ont eu une complication lors de leur maturation contre 22,3% dans le groupe cas (p = 0,05). La complication la plus retrouvée était de l’ordre maternelle par présence d’une hypercinésie de fréquence et/ou hypertonie dans le groupe témoin (13.6% vs 1.9%, p = 0,01). En revanche, aucune différence significative n’a été retrouvée concernant les anomalies du rythme cardiaque fœtal lors de la maturation.
Pour l’issue de la maturation, aucune différence significative n’a été retrouvée.
21,50% 42,40% 36,10% 53,70% 31,50% 14,80% Maternelle Fœtale Programmée à 41SA et 6 jours
0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00%
Indication de maturation
Cas Témoin
22
Tableau 4 : Direction du travail après maturation cervicale par Propess®, et issue de l’accouchement entre la population de femmes non-obèses et celle de femmes obèses.
Groupe Témoin (n = 177) Groupe Cas (n = 54) p
Ocytocique après travail induit par Propess® (%) 0,029
- OUI (%) 69 (51,1) 27 (73)
- NON (%) 66 (48,9) 10 (27)
Durée d’administration d’ocytocique (heures) 3,78 ± 4,45 5,97 ± 5,09 0,006
Pallier maximal d’ocytocique atteint (mUI) 6,85 ± 7,08 10,6 ± 8 0,003
Issue de l’accouchement 0,584
- AVB spontané (%)
-
89 (50,3) 26 (48,1) 1
- AVB / Extraction instrumentale (%) 44 (24,85) 11 (20,4) 0,620
- Césarienne en urgence (%) 44 (24,85) 17 (31,5) 0,430
Durée du travail (heures) 9,51 ± 5,28 10,63 ± 5,48 0,193
Motif de la césarienne en urgence - ARCF (%) - Dystocie du travail (%) - DFP (%) 28 (15,8) 11 (6,2) 5 (2,8) 12 (22,2) 2 (3,7) 3 (5,6) 0,482 0,377 0,738 0,393
Complication au moment de l’AVB (%) 73 (41.2) 26 (48.1) 0,05
- ARCF (%)
- Dystocie des épaules (%) - IEE (%) 61 (34,4) 3 (1,7) 9 (5,1) 17 (31,5) 5 (9,3) 4 (7,3) 0,809 0,02 0,508 Présentation fœtale 0,101 - OP (%) - OS (%) 137 (94,5) 8 (5,5) 39 (86,7) 6 (13,3) 0,549 0,1
Poids de naissance (grammes) 3569,2 ± 409,04 3797,04 ± 441,61 0,001
DFP : Disproportion foeto-pelvienne. Dans le groupe témoin, pour 32 patientes nous n’avions pas le type de présentation fœtale et pour le groupe cas : 9.
23
- Modalités du travail :
Le déroulement du travail, ainsi que son issue sont présentés dans le tableau 4. A l’issue de la maturation cervicale, 73% des patientes dans le groupe cas ont eu un travail dirigé par ocytocine en perfusion intraveineuse (vs 51,1%, p = 0,029). De plus, la durée d’administration d’ocytocine était significativement plus élevée chez les patientes obèses, soit 5,97 heures contre 3,78 heures (p = 0,006). Et le pallier maximal d’ocytocine atteint était également plus important chez le groupe de femmes obèses, soit 10,6 mUI (vs 6,85 mUI, p = 0,003).
- Modalités d’accouchement :
Notre critère de jugement principal était le taux de césarienne après une maturation cervical. Nous ne retrouvons pas de différence significative concernant l’issue de l’accouchement. De même concernant, la durée du travail, ainsi que le motif de la césarienne en urgence, aucune différence significative n’a pu être constatée.
Cependant, concernant les complications observées au moment de l’accouchement par voie basse, nous observons plus de dystocie des épaules chez le groupe de femmes obèses, soit 9,3 % vs 1.7% (p = 0,02).
Pour le poids fœtal, il est significativement plus important dans le groupe cas, soit + 227,84 grammes par rapport au groupe témoin (p = 0,001).
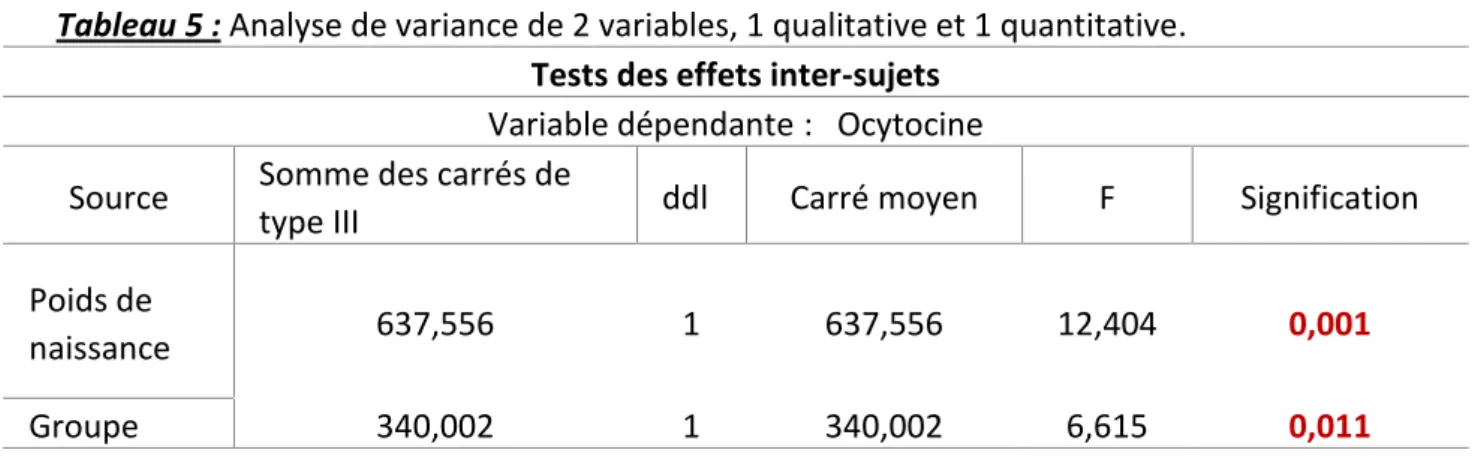
Afin de vérifier que le poids fœtal n’a pas influencé le résultat de l’augmentation plus importante d’ocytocine dans le groupe cas, nous avons réalisé une analyse de variance entre le pallier maximal d’ocytocine atteint et le poids de naissance. Le poids fœtal est donc significativement et indépendamment associé à une dose plus importante d’ocytocine injectée (tableau 5).
Tableau 5 : Analyse de variance de 2 variables, 1 qualitative et 1 quantitative.
Tests des effets inter-sujets Variable dépendante : Ocytocine Source Somme des carrés de
type III ddl Carré moyen F Signification
Poids de
naissance 637,556 1 637,556 12,404 0,001
Groupe 340,002 1 340,002 6,615 0,011
24 Tableau 6: Impact de la maturation cervicale chez les patientes, et les nouveau-nés en fonction
des groupes non-obèse et obèse.
Groupe Témoin (n = 177) Groupe Cas (n = 54) p
Morbidité maternelle 28 (15.8) 15 (27.8) 1
- HPP > 500 ml (%) -
20 (11,3) 12 (22,2) 0,07 - HPP sévère > 1000 ml (%) 5 (2,8) 2 (3,7) 0,67 - Déchirure périnéale de haut grade (%) 3 (1,7) 1 (1,9) 1
Morbidité néonatale 1
- Score d’Apgar < 7 à 1 minute (%) -
32 (18,1) 5 (9,3) 0,142 - Score d’Apgar < 7 à 5 minutes (%) 3 (1,7) 0 (0) 1
pH artériel fœtal 7,23 ± 0,08 7,25 ± 0,07 0,05
Concernant le pH, 3 n’ont pas été techniqués dans le groupe témoin.
- Morbidité maternelle et néonatale :
Concernant la morbidité maternelle et néonatale, aucune différence significative n’a été retrouvée. En revanche, pour le pH artériel fœtal il est significativement plus bas dans le groupe témoin (7,23 vs 7,25, p = 0,05) (tableau 6).
Les résultats ont montré que la méthode de maturation cervicale par Propess® était aussi efficace chez les femmes obèses que chez les non-obèses. L’issue de l’accouchement était comparable dans nos deux populations d’étude. Aucune différence significative, concernant les conditions cervicales, n’a été révélée.
De plus, il n’y avait pas de différence significative quant à l’issue de la maturation. Cependant, plus de femmes obèses ont eu une direction du travail après maturation cervicale, ainsi qu’une durée d’administration et une dose plus importante d’ocytocine. La durée du travail était similaire dans les deux populations. Il s’avère qu’il y a eu plus de complication lors de l’accouchement, notamment pour dystocie des épaules chez les patientes obèses, malgré un poids de naissance plus important.
Il n’y avait pas de différence significative concernant les morbidités néonatales et maternelles. En dehors d’un pH au cordon plus bas dans le groupe témoin.
25
1.
Discussion de la méthode :
1.1. Force de l’étude :
Notre étude a été réalisée au CHU de Caen, une maternité de type 3 disposant d’un grand nombre d’accouchements. Cela a permis d’avoir une population suffisante pour obtenir des résultats interprétables. Le type monocentrique de l’étude entraîne une homogénéité du recueil de données et de la prise en charge des patientes sur le plan obstétrical. Le fait d’avoir un protocole établi sur la maturation cervicale au CHU de Caen a permis de confronter nos résultats aux études déjà existantes. Enfin, grâce aux critères d’inclusions et d’exclusions, les échantillons sélectionnés se rapprochent de la population à bas risque (terme > 41SA, présentation céphalique, grossesse unique, exclusion des pathologies associées et des utérus cicatriciels).
1.2. Limites et biais :
Cette étude étant rétrospective, elle présente donc des biais inhérents. D’autre part, il existe un biais de notification et de retranscription complète des informations. En effet, les données ayant été recueillies manuellement à partir de dossiers informatisés, la durée du travail, la dose totale ainsi que la durée d’ocytocine ont donc été calculées à partir des informations du partogramme.
De plus, nous avons été obligés de garder un certain nombre de patientes ayant présenté une pathologie (HTA, RPM) en fin de grossesse afin d’avoir un nombre suffisant de patientes dans chaque groupe pour pouvoir interpréter les résultats de manière pertinente. Ce qui ne permet pas en soi, d’analyser la maturation cervicale par Propess® dans des conditions parfaitement idéales. Il aurait donc été intéressant de réaliser une seconde étude de plus grande ampleur, afin de récolter un plus grand nombre de patientes pour pouvoir obtenir des résultats dans un contexte le plus physiologique qui soit, par exemple ne retenir que les indications de déclenchements pour 41SA+6 jours.
2.
Discussion des résultats :
2.1. Profil des patientes :
Notre étude retrouvait, concernant les caractéristiques des populations étudiées, un âge maternel, une taille, ainsi qu’un âge gestationnel similaire dans les deux groupes.
Cependant, nous avons observé que la prise de poids était plus importante dans le groupe de femmes ayant un poids normal (14.75 ± 5.3 kilogrammes, p < 0.001). Ce résultat, peut en partie s’expliquer par les conseils nutritionnels « plus pointilleux » chez les femmes obèses afin de limiter la prise de poids, donc par la même occasion de limiter les facteurs de comorbidité. De plus, une prise de poids exagérée chez une femme obèse est associée à une augmentation de complications telles que le DG ou la PE. Ces femmes ont donc probablement accouchée avant d’avoir été incluses, c’est-à-dire avant 41SA.
26
2.2. Conséquences sur la maturation et l’issue : 2.2.1 Indication de maturation :
Les résultats indiquent une différence significative quant au motif de maturation. En effet, nous avons détecté plus de maturations chez les femmes obèses pour un risque d’HTA (53,7% vs 21,5%, p < 0,001). Ce résultat était attendu puisque nous savons que les risques de comorbidités sont plus élevés chez ces femmes (10)(13). Selon une étude similaire à celle-ci, les
résultats sont en accords concernant le risque cardiovasculaire. Plus l’IMC était élevé, et plus ce risque devenait important (29,9% chez les femmes en obésité morbide, vs 19,3% chez les femmes en obésité modérée, p < 0,001) (40). Cependant, une vigilance doit être préservée
après 41SA quant au sur-risque de PE chez les femmes obèses.
2.2.2 Conditions cervicales :
Nos résultats tendent à montrer que les conditions cervicales initiales seraient similaires dans nos deux groupes. Il en est de même quant à l’amélioration du score du Bishop après pose du Propess®. Ce qui sous-entend que le processus de maturation cervicale par les prostaglandines ne semble pas moins efficace.
En effet, notre étude retrouvait un score du Bishop quasi-identique dans les deux groupes. Ce dernier était en moyenne de 5,76 ± 2,06 pour le groupe témoin et de 5,59 ± 2,15 pour le groupe cas. L’obtention d’un col favorable après maturation, se définissant par score du Bishop supérieur ou égal à 6, était également similaire dans nos deux populations étudiées (57,6% vs 57,4%).
Ces résultats concordent avec deux études. Dans l’étude d’Hirshberg et al (44), qui comparait
la durée du travail chez les femmes en surpoids et obèses lors d’une induction du travail par différentes méthodes (prostaglandines, sonde de Foley, rupture artificielle des membranes, ou injection d’ocytocine en IV), les conditions cervicales au moment de l’induction étaient comparables dans les trois groupes d’études (femmes de poids normal, en surpoids et obèses).
Celle d’Hamon et al (45), incluant 96 patientes obèses appariées (sur l’âge, la taille et la parité)
à 96 patientes de poids normal, le score du Bishop au moment du déclenchement avait des moyennes similaires dans les deux groupes (4,3 ± 2,2 chez les femmes obèses, vs 4,8 ± 1,6 chez les femmes de poids normal).
Cela va donc à l’encontre de notre hypothèse qui suggérait que les conditions cervicales chez les femmes obèses étaient moins favorables à la maturation cervicale par Propess®.
2.2.3 Déroulement et issue de la maturation :
En ce qui concerne les complications retrouvées lors de la maturation, nos résultats indiquaient qu’il y avait plus de complications de l’ordre maternel (hypercinésie et/ou hypertonie utérine), dans le groupe témoin (13.6% vs 1.9%, p = 0.01).
27
La raison à cette différence de prévalence pourrait s’expliquer par le fait que chez les femmes obèses le muscle utérin semble moins performant pour se contracter (36)(37)(38).
En effet, Zhang et al (16), avait mis en évidence dans son étude que les contractions du tissu
myométrial étaient moins forte et moins fréquentes chez les femmes obèses. On peut donc déduire que l’obésité serait un facteur protecteur face à une hyperstimulation utérine. Cependant, il faut rester prudent face à cette hypothèse car cela impliquerait une plus grande utilisation de prostaglandines, à des doses plus excessives qui pourrait à contrario être plus délétère en provoquant les risques mentionnés plus haut.
Quant à l’issue de la maturation, les prévalences étaient similaires. En effet, il y avait autant de travail induit par Propess®, que de direction du travail dans les deux groupes d’étude. En revanche, nos résultats divergent de l’étude de Pevzner et al (40). Selon les résultats
de cette étude, les femmes obèses (comprenant deux groupes d’étude, obésité modérée et morbide) avaient moins de chance de se mettre en travail spontané après 24 heures de maturation par misoprostol, et étaient plus susceptibles d’avoir une direction active du travail. Nous pouvons donc penser que cette différence peut s’expliquer par l’utilisation de deux molécules différentes (misoprostol vs dinoprostone).
Pour appuyer cette hypothèse, dans l’étude de Crane JM (46), le misoprostol était plus efficace
que la PGE2, cependant cette étude comparait seulement l’effet des deux dispositifs sans prendre en compte l’obésité comme facteur de comorbidité.
Concernant le taux de césariennes réalisées après 24 heures de maturation cervicale, cette donnée n’a pas été incluse dans notre étude, car selon le protocole du CHU de Caen, si un travail actif n’a pas été observé dans les 24 heures après une maturation cervicale par Propess®, une direction active du travail sera alors proposée aux patientes en raison d’un rapport bénéfice/risque meilleur à celui de la césarienne (tout en prenant compte du contexte).
Dans une étude de cohorte (47) incluant 1885 patientes nullipares à terme (défini entre 37 SA
et 42SA), 185 femmes obèses ont subi une césarienne avant le début du travail actif, défini par une absence de dilatation cervicale > 3cm qui se rapporte à un échec d’induction. La méthode d’induction était soit par prostaglandines ou par ocytocine. Cependant, la durée de maturation n’a pas été définie, ce qui pourrait expliquer ce nombre élevé de césariennes pour échec d’induction si le temps de maturation était estimé sur 12 heures.
28
2.3 Conséquences de la maturation par Propess® sur le travail et issue de l’accouchement : Les critères de jugement principaux et secondaires à l’efficacité de la maturation par Propess®, ont été étudiés au cours du travail et de l’accouchement.
2.3.1 Direction du travail :
Premièrement, nous observions que le taux de direction du travail après une maturation cervicale réussie (se définissant comme une mise en travail spontané) était plus élevé dans notre population de femmes obèses, soit 73% contre 51.1% (p = 0.029). La principale cause était une stagnation de la dilatation cervicale après deux examens identiques. Deuxièmement, la durée d’administration d’ocytocine était plus longue chez les femmes obèses pouvant s’expliquer par une stagnation plus précoce, mais également par la présence d’une mauvaise contractilité utérine. Elle était de 5.97 ± 5.09 heures dans le groupe de femmes obèses (vs 3.78 ± 4.45 heures, p = 0.006).
Troisièmement, le pallier maximal d’ocytocine atteint était plus important chez les femmes obèses, en effet nous avions relevé qu’il était de 10.6 ± 8 mUI. Alors que chez les femmes de poids normal, il était de 6.85 ± 7.08 mUI (p = 0.003). Ces trois paramètres confirment donc nos deux dernières hypothèses qui suggéraient que plus de femmes obèses avaient besoin d’une direction du travail après maturation cervicale par Propess® afin d’acheminer le travail, et lors d’une direction du travail, les doses nécessaires d’ocytocine étaient plus importantes chez ces femmes. En revanche, cela peut également refléter une pratique allant plus aisément vers une direction préventive du travail sans preuve d’une réelle dystocie.
L’étude de Pevzner et al (40), vient confirmer nos résultats, malgré le fait qu’il ne
retrouvait pas de différence globale concernant l’utilisation d’ocytocine.
Par contre après stratification des groupes, il s’avérait que les femmes obèses étaient plus à même de recevoir de l’ocytocine après maturation par prostaglandines. De plus, il a observé qu’une corrélation existait entre l’augmentation des doses d’ocytocine et l’augmentation de l’IMC. En effet, les femmes en obésité morbide avaient reçu une quantité plus élevée (5.00 unités, vs 3.5 unités chez les femmes en obésité modérée). Enfin, la durée médiane d’administration chez les femmes obèses était plus importante. Elle avait été estimée de 8.5 heures chez les obèses morbides, de 7.7 heures chez les obèses modérées contre 6.5 heures chez les femmes ayant un IMC < 30.
2.3.2 Durée du travail :
Nous avons également étudié la durée de travail, après diagnostic d’un travail actif (défini par une association de contractions utérines régulières et douloureuses, et de modifications cervicales). Elle n’était pas significativement différente entre les deux groupes, en effet dans le groupe de femmes obèses, nous avons évalué la durée à 10.63 ± 5.48 heures. Dans le groupe de femmes ayant un poids normal, elle était évaluée à 9.51 ± 5.28 heures.