UNIVERSITE MOHAMMED V DE RABAT FACULTE DE MEDECINE ET DE PHARMACIE - RABAT
DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI
2003 – 2013 : Professeur Najia HAJJAJ - HASSOUNI
ADMINISTRATION :
Doyen : Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines Professeur Mohammed AHALLAT
Vice Doyen chargé de la Recherche et de la Coopération Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie Professeur Jamal TAOUFIK
Secrétaire Général : Mr. El Hassane AHALLAT
1- ENSEIGNANTS-CHERCHEURS MEDECINS ET
PHARMACIENS
PROFESSEURS : Mai et Octobre 1981
Pr. MAAZOUZI Ahmed Wajih Chirurgie Cardio-Vasculaire
Pr. TAOBANE Hamid* Chirurgie Thoracique
Mai et Novembre 1982
Pr. BENOSMAN Abdellatif Chirurgie Thoracique Novembre 1983
Pr. HAJJAJ Najia ép. HASSOUNI Rhumatologie Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. SETTAF Abdellatif pathologie Chirurgicale Novembre et Décembre 1985
Pr. BENJELLOUN Halima Cardiologie
Pr. BENSAID Younes Pathologie Chirurgicale
Janvier, Février et Décembre 1987
Pr. AJANA Ali Radiologie
Pr. CHAHED OUAZZANI Houria Gastro-Entérologie Pr. EL YAACOUBI Moradh Traumatologie Orthopédie Pr. ESSAID EL FEYDI Abdellah Gastro-Entérologie
Pr. LACHKAR Hassan Médecine Interne
Pr. YAHYAOUI Mohamed Neurologie
Décembre 1988
Pr. BENHAMAMOUCH Mohamed Najib Chirurgie Pédiatrique
Pr. DAFIRI Rachida Radiologie
Pr. HERMAS Mohamed Traumatologie Orthopédie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR Pr. BOUKILI MAKHOUKHI Abdelali* Cardiologie
Pr. CHAD Bouziane Pathologie Chirurgicale
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie Janvier et Novembre 1990
Pr. CHKOFF Rachid Pathologie Chirurgicale
Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique
Pr. MANSOURI Fatima Anatomie-Pathologique
Pr. TAZI Saoud Anas Anesthésie Réanimation
Février Avril Juillet et Décembre 1991
Pr. AL HAMANY Zaîtounia Anatomie-Pathologique
Pr. AZZOUZI Abderrahim Anesthésie Réanimation –Doyen de la FMPO
Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale
Pr. BENSOUDA Yahia Pharmacie galénique
Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie Obstétrique
Pr. CHABRAOUI Layachi Biochimie et Chimie
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie
Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie – Dir. du Centre National PV
Pr. TAOUFIK Jamal Chimie thérapeutique
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale
Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. BOUJIDA Mohamed Najib Radiologie
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie
Pr. CHRAIBI Chafiq Gynécologie Obstétrique
Pr. DAOUDI Rajae Ophtalmologie
Pr. DEHAYNI Mohamed* Gynécologie Obstétrique Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale
Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie
Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques
Pr. EL AMRANI Sabah Gynécologie Obstétrique
Pr. EL AOUAD Rajae Immunologie
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie
Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale- Directeur CHIS
Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique
Pr. HADRI Larbi* Médecine Interne
Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale
Pr. JELTHI Ahmed Anatomie Pathologique
Pr. MAHFOUD Mustapha Traumatologie – Orthopédie
Pr. MOUDENE Ahmed* Traumatologie- Orthopédie Inspecteur du SS
Pr. RHRAB Brahim Gynécologie –Obstétrique
Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique
Pr. BELAIDI Halima Neurologie
Pr. BRAHMI Rida Slimane Gynécologie Obstétrique
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. CHAMI Ilham Radiologie
Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. EL ABBADI Najia Neurochirurgie
Pr. HANINE Ahmed* Radiologie
Pr. JALIL Abdelouahed Chirurgie Générale
Pr. LAKHDAR Amina Gynécologie Obstétrique
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale
Pr. AMRAOUI Mohamed Chirurgie Générale
Pr. BAIDADA Abdelaziz Gynécologie Obstétrique
Pr. BARGACH Samir Gynécologie Obstétrique
Pr. CHAARI Jilali* Médecine Interne
Pr. DIMOU M’barek* Anesthésie Réanimation – Dir. HMIM Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation
Pr. EL MESNAOUI Abbes Chirurgie Générale Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie Pr. OUAZZANI CHAHDI Bahia Ophtalmologie
Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie
Pr. BOULANOUAR Abdelkrim Ophtalmologie
Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. MOHAMMADI Mohamed Médecine Interne
Pr. OUADGHIRI Mohamed Traumatologie-Orthopédie
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique
Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. CHAOUIR Souad* Radiologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. HAIMEUR Charki* Anesthésie Réanimation
Pr. KADDOURI Noureddine Chirurgie Pédiatrique
Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale
Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. OUAHABI Hamid* Neurologie
Pr. TAOUFIQ Jallal Psychiatrie
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique Novembre 1998
Pr. AFIFI RAJAA Gastro-Entérologie
Pr. BENOMAR ALI Neurologie – Doyen Abulcassis
Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale
Pr. EZZAITOUNI Fatima Néphrologie
Pr. LAZRAK Khalid * Traumatologie Orthopédie
Pr. BENKIRANE Majid* Hématologie
Pr. KHATOURI ALI* Cardiologie
Pr. LABRAIMI Ahmed* Anatomie Pathologique
Janvier 2000
Pr. ABID Ahmed* Pneumophtisiologie
Pr. AIT OUMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale Pr. ECHARRAB El Mahjoub Chirurgie Générale
Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. ISMAILI Hassane* Traumatologie Orthopédie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation
Pr. TACHINANTE Rajae Anesthésie-Réanimation
Pr. TAZI MEZALEK Zoubida Médecine Interne Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AIT OURHROUI Mohamed Dermatologie
Pr. AJANA Fatima Zohra Gastro-Entérologie
Pr. BENAMR Said Chirurgie Générale
Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie
Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques
Pr. HSSAIDA Rachid* Anesthésie-Réanimation
Pr. LAHLOU Abdou Traumatologie Orthopédie
Pr. MAFTAH Mohamed* Neurochirurgie
Pr. MAHASSINI Najat Anatomie Pathologique
Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Pr. NASSIH Mohamed* Stomatologie Et Chirurgie Maxillo-Faciale
Pr. ROUIMI Abdelhadi* Neurologie
Décembre 2000
Pr. ZOHAIR ABDELAH* ORL
Décembre 2001
Pr. ABABOU Adil Anesthésie-Réanimation
Pr. BALKHI Hicham* Anesthésie-Réanimation
Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie
Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie
Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale
Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation
Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique
Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie
Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale
Pr. KABIRI EL Hassane* Chirurgie Thoracique Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale
Pr. MIKDAME Mohammed* Hématologie Clinique
Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie
Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie
Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques
Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie
Pr. BERNOUSSI Zakiya Anatomie Pathologique
Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique
Pr. EL HAOURI Mohamed * Dermatologie
Pr. EL MANSARI Omar* Chirurgie Générale
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie
Pr. KRIOUILE Yamina Pédiatrie
Pr. LAGHMARI Mina Ophtalmologie
Pr. MABROUK Hfid* Traumatologie Orthopédie
Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique Pr. MOUSTAGHFIR Abdelhamid* Cardiologie
Pr. NAITLHO Abdelhamid* Médecine Interne
Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie
Pr. RACHID Khalid * Traumatologie Orthopédie
Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumophtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale
Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie
Pr. BENKIRANE Ahmed* Gastro-Entérologie
Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale
Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie
Pr. CHERRADI Nadia Anatomie Pathologique
Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique
Pr. EL KHORASSANI Mohamed Pédiatrie Pr. EL YOUNASSI Badreddine* Cardiologie
Pr. HACHI Hafid Chirurgie Générale
Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHABOUZE Samira Gynécologie Obstétrique
Pr. KHARMAZ Mohamed Traumatologie Orthopédie
Pr. LEZREK Mohammed* Urologie
Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire
Pr. OUBAAZ Abdelbarre* Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique
Pr. TIJAMI Fouad Chirurgie Générale
Pr. ZARZUR Jamila Cardiologie
Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALAOUI Ahmed Essaid Microbiologie
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie
Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie
Pr. BARKAT Amina Pédiatrie
Pr. BENHALIMA Hanane Stomatologie et Chirurgie Maxillo Faciale
Pr. BENYASS Aatif Cardiologie
Pr. BERNOUSSI Abdelghani Ophtalmologie
Pr. CHARIF CHEFCHAOUNI Mohamed Ophtalmologie
Pr. DOUDOUH Abderrahim* Biophysique
Pr. EL HAMZAOUI Sakina* Microbiologie
Pr. HAJJI Leila Cardiologie (mise en disponibilité)
Pr. HESSISSEN Leila Pédiatrie
Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire
Pr. LYAGOUBI Mohammed Parasitologie
Pr. NIAMANE Radouane* Rhumatologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique
Pr. ZERAIDI Najia Gynécologie Obstétrique
Décembre 2005
Pr. CHANI Mohamed Anesthésie Réanimation
Avril 2006
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. ESSAMRI Wafaa Gastro-entérologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation
Pr. GHADOUANE Mohammed* Urologie
Pr. HARMOUCHE Hicham Médecine Interne
Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation
Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique
Pr. LAATIRIS Abdelkader* Pharmacie Galénique Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie
Pr. OUANASS Abderrazzak Psychiatrie
Pr. SAFI Soumaya* Endocrinologie
Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie
Octobre 2007
Pr. ABIDI Khalid Réanimation médicale
Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi* Chirurgie cardio vasculaire
Pr. AMHAJJI Larbi* Traumatologie orthopédie
Pr. AMMAR Haddou* ORL
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed* Anesthésie réanimation Pr. BALOUCH Lhousaine* Biochimie-chimie
Pr. BENZIANE Hamid* Pharmacie clinique
Pr. BOUTIMZINE Nourdine Ophtalmologie
Pr. CHARKAOUI Naoual* Pharmacie galénique Pr. EHIRCHIOU Abdelkader* Chirurgie générale
Pr. ELABSI Mohamed Chirurgie générale
Pr. EL MOUSSAOUI Rachid Anesthésie réanimation
Pr. EL OMARI Fatima Psychiatrie
Pr. GANA Rachid Neuro chirurgie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice
Pr. ICHOU Mohamed* Oncologie médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar* Anesthésie réanimation
Pr. LOUZI Lhoussain* Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed* Radiologie
Pr. MARC Karima Pneumo phtisiologie
Pr. MASRAR Azlarab Hématologique
Pr. MOUTAJ Redouane * Parasitologie
Pr. MRABET Mustapha* Médecine préventive santé publique et hygiène
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie
Pr. RABHI Monsef* Médecine interne
Pr. RADOUANE Bouchaib* Radiologie
Pr. SEFFAR Myriame Microbiologie
Pr. SEKHSOKH Yessine* Microbiologie
Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique
Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie
Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2007
Pr. DOUHAL ABDERRAHMAN Ophtalmologie
Décembre 2008
Pr ZOUBIR Mohamed* Anesthésie Réanimation Pr TAHIRI My El Hassan* Chirurgie Générale Mars 2009
Pr. ABOUZAHIR Ali* Médecine interne
Pr. AGDR Aomar* Pédiatre
Pr. AIT ALI Abdelmounaim* Chirurgie Générale Pr. AIT BENHADDOU El hachmia Neurologie
Pr. AKHADDAR Ali* Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMAHZOUNE Brahim* Chirurgie Cardio-vasculaire
Pr. AMINE Bouchra Rhumatologie
Pr. ARKHA Yassir Neuro-chirurgie
Pr. AZENDOUR Hicham* Anesthésie Réanimation Pr. BELYAMANI Lahcen* Anesthésie Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-chimie
Pr. BOUI Mohammed* Dermatologie
Pr. BOUSSOUGA Mostapha* Traumatologie orthopédique Pr. CHAKOUR Mohammed * Hématologie biologique
Pr. CHTATA Hassan Toufik* Chirurgie vasculaire périphérique
Pr. DOGHMI Kamal* Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale Pr. EL OUENNASS Mostapha* Microbiologie
Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique
Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. L’KASSIMI Hachemi* Microbiologie
Pr. LAMSAOURI Jamal* Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire
Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique
Pr. MSSROURI Rahal Chirurgie Générale
Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie
Pr. ZOUHAIR Said* Microbiologie
PROFESSEURS AGREGES : Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation
Pr. AMEZIANE Taoufiq* Médecine interne
Pr. BELAGUID Abdelaziz Physiologie
Pr. BOUAITY Brahim* ORL
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine aéronautique
Pr. DAMI Abdellah* Biochimie chimie
Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie pédiatrique
Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie plastique et réparatrice
Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro entérologie
Pr. LAMALMI Najat Anatomie pathologique
Pr. LEZREK Mounir Ophtalmologie
Pr. MALIH Mohamed* Pédiatrie
Pr. MOSADIK Ahlam Anesthésie Réanimation
Pr. MOUJAHID Mountassir* Chirurgie générale
Pr. NAZIH Mouna* Hématologie
Pr. ZOUAIDIA Fouad Anatomie pathologique
Mai 2012
Pr. ABOUELALAA Khalil* Anesthésie Réanimation
Pr. BELAIZI Mohamed* Psychiatrie
Pr. BENCHEBBA Driss* Traumatologie Orthopédique
Pr. DRISSI Mohamed* Anesthésie Réanimation
Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale Pr. EL KHATTABI Abdessadek* Médecine Interne Pr. EL OUAZZANI Hanane* Pneumophtisiologie
Pr. ER-RAJI Mounir Chirurgie Pédiatrique
Pr. JAHID Ahmed Anatomie pathologique
Pr. MEHSSANI Jamal* Psychiatrie
Pr. RAISSOUNI Maha* Cardiologie
Février 2013
Pr. AHID Samir Pharmacologie – Chimie
Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie
Pr. AMOUR Mourad Anesthésie Réanimation
Pr. AWAB Almahdi Anesthésie Réanimation
Pr. BELAYACHI Jihane Réanimation Médicale
Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation
Pr. BENCHEKROUN Laila Biochimie-Chimie
Pr. BENKIRANE Souad Hématologie
Pr. BENNANA Ahmed* Informatique Pharmaceutique
Pr. BENSEFFAJ Nadia Immunologie
Pr. BENSGHIR Mustapha* Anesthésie Réanimation
Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique
Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie
Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie Réanimation Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. ELFATEMI Nizare Neuro-Chirurgie
Pr. EL GUERROUJ Hasnae Médecine Nucléaire
Pr. EL HARTI Jaouad Chimie Thérapeutique
Pr. EL JOUDI Rachid* Toxicologie
Pr. EL KABABRI Maria Pédiatrie
Pr. EL KHANNOUSSI Basma Anatomie Pathologie
Pr. EL KHLOUFI Samir Anatomie
Pr. EL KORAICHI Alae Anesthésie Réanimation
Pr. EN-NOUALI Hassane* Radiologie
Pr. ERRGUIG Laila Physiologie
Pr. FIKRI Meryim Radiologie
Pr. GHANIMI Zineb Pédiatrie
Pr. GHFIR Imade Médecine Nucléaire
Pr. IRAQI Hind Endocrinologie et maladies métaboliques
Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne
Pr. MEDDAH Bouchra Pharmacologie
Pr. MELHAOUI Adyl Neuro-chirurgie
Pr. MRABTI Hind Oncologie Médicale
Pr. NEJJARI Rachid Pharmacognosie
Pr. OUBEJJA Houda Chirurgie Pédiatrique
Pr. OUKABLI Mohamed* Anatomie Pathologique
Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique
Pr. ROUIBAA Fedoua* Gastro-Entérologie
Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire
Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique
Pr. ZINE Ali* Traumatologie Orthopédie
Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-faciale
Pr. GHOUNDALE Omar* Urologie
Pr. ZYANI Mohammad* Médecine Interne
2- ENSEIGNANTS – CHERCHEURS SCIENTIFIQUES
PROFESSEURS / PRs. HABILITESPr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie – chimie
Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques
Pr. BOURJOUANE Mohamed Microbiologie
Pr. BARKYOU Malika Histologie-Embryologie
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie – chimie
Pr. DAKKA Taoufiq Physiologie
Pr. DRAOUI Mustapha Chimie Analytique
Pr. EL GUESSABI Lahcen Pharmacognosie
Pr. ETTAIB Abdelkader Zootechnie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. HAMZAOUI Laila Biophysique
Pr. HMAMOUCHI Mohamed Chimie Organique
Pr. IBRAHIMI Azeddine Biologie moléculaire
Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Pr. ZELLOU Amina Chimie Organique
Mise à jour le 09/01/2015 par le Service des Ressources Humaines
A mon très cher mari Issam EL JEBBARI
et mes chers enfant Yahya et Lina
A qui je dois tout.
En témoignage de tant d'années de sacrifices, d'encouragement et
d’aide.
Les mots ne sauraient exprimer la gratitude, le respect, la
reconnaissance et l’amour.
Vous êtes et vous serez toujours pour moi les êtres
les plus chers au monde.
A l âme de mon très cher père
Vous m’avez toujours aidé et encouragé tout au long
de mes études.
Vous étiez pour moi le symbole de l’honnêteté, du sérieux,
de la serviabilité et de la simplicité.
Vous me manquez énormément. Que dieu vous aie
en sa sainte miséricorde
A ma très chère mère
Veuillez trouvez dans ce travail, le fruit de vos peines
et vos efforts, ainsi que le témoignage
de mon grand amour.
Puisse Allah vous garder et vous accorder
une bonne santé et longue vie, afin que je puisse
A mes très chers beaux-parents
Je vous dédie ce travail en témoignage de toute l'affection
Et le respect et l’amour que je porte pour vous
Vous m’avez toujours aidé et encouragé.
Vous êtes et vous serez toujours pour moi le symbole de la
gentillesse, de la serviabilité et de l’amour.
Puisse Dieu vous protéger et vous
accorder santé et longue vie.
A ma très chère sœur Meryem
et son mari Si Mohammed
Je vous dédie ce travail avec la plus grande
reconnaissance et la plus profonde affection.
Grace à vous j’ai pu réaliser ce travail
Que dieu vous protège et vous procure bonheur,
Santé et prospérité.
A toute ma famille
Je vous dédie ce travail avec tous mes vœux
de bonheur et de longue vie.
A mes amies :
Imane, Houda, Ikram, et Karima
Je vous remercie pour votre soutien tout le long de ces années de
travail et pour les moments passés ensemble.
Je vous souhaite de bonheur et une vie pleine de réussite.
A notre maître et président de thèse
Monsieur A. BAITE
Professeur en Anesthésie –Réanimation
Vous nous faites un grand honneur en acceptant de présider le jury
de notre thèse, ceci est pour nous l’occasion de vous témoigner notre
profonde reconnaissance.
Vous nous avez accueillies avec sympathie
et bienveillance malgré vos charges et
vos responsabilités
Veuillez trouver ici, l’expression de notre grande estime.
A Notre maître et directeur de thèse
Monsieur Mustapha BENSGHIR
Professeur en Anesthésie –Réanimation
Vous nous avez confié ce travail et vous nous avez aidé
minutieusement avec compétence, amabilité et patience.
Votre gentiellesse, votre modestie et vos qualités humaines n’ont
d’égal que votre compétence..
Veuillez, Monsieur, accepter l'expression de notre devouement,
notre profond respect
et notre reconnaissance.
A notre maitre et juge de thèse
Monsieur M. Drissi
Professeur en Anesthésie –Réanimation
Vous avez accepté en toute simplicité de juger ce travail,
et c’est pour nous un grand honneur de vous
voir siéger parmi notre jury.
Veuillez trouver ici l’expression
A notre maître et juge de thèse
Monsieur M. ZALAGH
Professeur en ORL
Nous vous remercions du grand honneur que vous accordez en
acceptant aimablement de siéger parmi les membres de notre jury.
Permettez-nous de vous assurer notre profond
respect et de notre grande estime.
A notre maitre et juge de thèse
Monsieur Z. BELKHADIR
Professeur en Anesthésie -Réanimation
Nous vous remercions chaleureusement pour le privilège que vous
nous avez accordé en siégeant parmi ce jury.
Permettez nous de vous exprimer notre profonde
reconnaissance et notre grande estime.
Mes remerciements sincères
A tout le personnel médical et paramédical
du service de réanimation chirurgicale de l’HMIMV
A Monsieur le Médecin S. MEZIANE
Professeur assistant d’anesthésie-réanimation à l’HMIMV.
Grace à vous j’ai pu réaliser ce travail.
Merci infiniment pour l’aide précieuse
que vous m’avez apportée.
Liste d abréviations
ASA : American Society of Anesthesiologists ATL : Airtraq® laryngoscope
ATM : Articulation temporo-mandibulaire C/L : Cormack Lehane
CG : Curage ganglionnaire
CRF : Capacité résiduelle fonctionnelle DID : Distance interdentaire
DTM : Distance thyromentoniere EVA : échelle visuelle analogique FeO2 : Fraction expirée en O2 ID : Intubation difficile
IDS : Intubation Difficulty Scale IMC : Index de masse corporelle LI : laryngoscopes indirects.
LID : Lobo-isthmolobéctomie droite LIG : Lobo-isthmolobéctomie gauche LS : laryngoscopie standard de Macintosh MAR : Médecin anesthésiste réanimateur MLE : Manœuvres laryngés externes
SAOS : Syndrome d’apnée de sommeil TGI : Temps global d’intubation TIT : temps d’intubation trachéale TT : Thyroïdectomie totale
TVG : Temps de la visualisation glottique VL : Vidéolaryngoscope
VM : Ventilation au masque
INTRODUCTION ... 1 PARTIE THEORIQUE REVUE DE LA LITTERATURE ... 3
I/ Généralités ... 4 1.1 Intubation trachéale ... 4 1.2 Procédure standard ... 5 a) Plateau d’intubation ... 5 b) Préoxygénation ... 6 c) Positionnement du patient ... 7 d) Exposition de la trachée ... 9 e) Intubation ... 12 1.3 Anesthésie ... 14 a) Intubation avec curare ... 14 b) Intubation sans curare ... 15 c) Anesthésie locale ... 16 1.4 Extubation ... 16 II/ Accès aux voies aériennes difficiles ... 17 2.1 Ventilation au masque difficile ... 17 a) Définition ... 17 b) Critères prédictifs ... 17 c) Critères prédictifs de la ventilation au masque impossible ... 18 2.2 Intubation difficile ... 18 a) Définition ... 18 b) Critères prédictifs ... 18 b.1 Classification de Mallampati ... 20
b.2 Distance thyromentale ... 22 b.3 Ouverture buccale ... 22 b.4 Test de morsure de la lèvre supérieure ... 23 b.5 Mobilité du rachis cervical ... 23 b.6 Autres tests ... 23 c) Score globaux ... 24 III/ Techniques d’intubation difficile ... 28 3.1 Fibroscopie ... 28 3.2 Mandrins longs béquillés ... 29 3 .3 LMA-Fastrach™ ... 30 3.4 Autres dispositifs ... 32 a) Mandrins lumineux ... 33 b) Oxygénation trans-trachéale ... 35 IV/ Recommandations et algorithmes ... 36 4.1 Recommandations françaises ... 36
a) Intubation difficile prévue et ventilation au masque efficace : algorithme d’intubation ... 37 b) Intubation difficile prévue et ventilation au masque inefficace et échec de la ventilation : algorithme d’oxygénation ... 38 c) Intubation difficile imprévue ... 40 d) Situations particulières ... 40 4.2 Recommandations américaines ... 41
L’OBJECTIF DE L’ETUDE ... 43 PARTIE PRATIQUE NOTRE ETUDE ... 45
1.1 Type d’étude ... 46 1.2 Période d’étude ... 46 1.3 Lieu d’étude ... 46 1.4 Critères d’inclusion ... 46 1.5 Critères d’exclusion ... 46 1.6 Recueil des données ... 46 1.7 Randomisation ... 48 1.8 Technique anesthésie et intubation ... 49 1.9 Critères de jugement ... 51 1.10 Analyse statistique ... 53 a) Taille de l’échantillon ... 53 b) Tests de statistiques ... 54 II/ Résultats ... 56 2.1 Patients colligés ... 56 2.2 Description de la population étudiée ... 57 a) L’âge ... 57 b) Le sexe ... 57 c) IMC ... 57 d) Classe ASA et antécédents pathologiques ... 57 2.3 Critères d’intubation ... 59 2.4 Critères de jugement ... 60 a) Le temps global d’intubation trachéale (TGI) ... 60 b) Vision glottique ... 61 c) Nombre de tentatives ... 61 d) Score IDS et échelle EVA ... 61
2.5 Variations hémodynamiques et respiratoires ... 62 a) Variations hémodynamiques (FC, PAM) ... 62 b) SPO2 ... 64 2.6 Complications ... 64 III/ DISCUSSION ... 66 3.1 Pathologie thyroidienne et intubation difficile ... 66 3.2 Les Glottiscopes ... 66 a) Définition ... 66 b) Airtraq® ... 66 b.1 Définition ... 66 b.2 Intérêt ... 67 c) Le GlideScope® (Vidéolaryngoscope) ... 68 c.1 Définition ... 68 c.2 Intérêt ... 68 d) Algorithmes de prise en charge de l’ID et glottiscopes (VL et
ATL) ... 69 3.3 L’étude ... 71 3.4 Limites de l’étude ... 74 IV/ CONCLUSION ... 77 RESUMES ... 78 BIBLIOGRAPHIE ... 82
1
2
La pathologie thyroïdienne reste fréquente dans notre pays du fait de la carence iodée de certaines régions connues endémiques [1,2]. Cette pathologie est pourvoyeuse d’intubation trachéale difficile par les modifications anatomiques des voies aériennes supérieures qu’elle entraine.
En effet la présence de signes de compression ou de déviation trachéale par la présence d’un goitre est un facteur prédictif de difficulté d’intubation [3]. D’autres facteurs prédictifs de cette difficulté ont été relevés [4]. L’incidence de cette difficulté reste variable selon différentes études [5,6].
Par contre peu d’études se sont intéressées à rapporter des solutions pour la gestion de cette difficulté. La performance des laryngoscopes indirects (LI) a été démontrée par plusieurs études [7].
Nous disposons de deux laryngoscopes indirects : Le X-LiteTM vidéolaryngoscope (Rush, Tuttlingen, Allemagne) (VL) et l’Airtraq® laryngoscope (Prodol Meditec S.A., Vizcaya, Spain) (ATL) (Fig.26). Dans notre centre, la performance du VL par rapport à la laryngoscopie standard de Macintosh (LS) a été déjà démontrée [8,9].
Par rapport au LS, l'ATL offre plusieurs avantages: une meilleure vision glottique sans nécessité d'alignement des trois axes (pharyngé, du laryngé et oral), moins de force sur la langue et la mandibule, moins de traumatisme, une meilleure réponse hémodynamique pendant la laryngoscopie avec une réduction de la durée de l'intubation [8,9]. Ces caractéristiques lui ont permis une plus grande efficacité par rapport à la laryngoscopie standard et d’être validé pour l'intubation trachéale difficile [10].
3
PARTIE THEORIQUE
REVUE DE LA
4
I/ Généralités :
1.1 Intubation trachéale :
L’anesthésie s’accompagne d’un collapsus pharyngé et d’une fermeture de l’entrée glottique, conséquence de l’hypotonie musculaire qu’elle induit. Elle supprime également les réflexes de protection des voies aériennes et expose ainsi le patient au risque d’inhalation [11].
L’intubation consiste à placer une sonde dans la trachée via l’orifice glottique. L’objectif est de protéger et d’assurer la liberté des voies aériennes afin d’assurer l’apport d’oxygène et éventuellement des gaz anesthésiques. Les progrès très rapides, tant dans le domaine du matériel que dans celui des techniques, en ont fait une technique indispensable pour sécuriser les voies aériennes [12].
En France, une conférence de consensus sur l’intubation standard [11,12] et une conférence d’experts sur l’intubation difficile (ID) [11,13] ont été publiées tout récemment. Elles rappellent les règles de bonnes pratiques tant au niveau de l’acte lui-même que de l’anesthésie et proposent des algorithmes simples pour la prise en charge des voies aériennes avec les différents dispositifs.
5
Figure 1 : Vue schématique d’un patient intubé.
1.2 Procédure standard :
La technique standard consiste en une laryngoscopie directe permettant la visualisation des cordes vocales et la mise en place de la sonde entre celles-ci [11]. L’extrémité distale de la sonde est alors placée dans la partie moyenne de la trachée (Figure 1).
a) Plateau d’intubation :
Le plateau d’intubation est à composer selon un protocole discuté et validé par l’équipe. Selon la conférence de consensus [12], il peut être composé de sondes d’intubation à usage unique, d’un laryngoscope avec plusieurs tailles de lame courbe, une lame droite, un masque facial de taille adaptée avec filtre antibactérien, des canules de Guedel, un mandrin court souple un mandrin long béquillé, une pince de Magill, un manomètre de contrôle des pressions, un stéthoscope, du sparadrap et éventuellement un gel lubrifiant.
6
b) Préoxygénation :
Une préoxygénation est recommandée pour tous les patients [12]. Elle est impérative quand une ID et/ou une ventilation au masque difficile (VMD) sont prévues et quand les patients sont à risque de désaturation pendant l’intubation [14].
Elle est réalisée avec un masque étanche, un débit de gaz suffisant et un ballon de taille adaptée [12]. L’efficacité de la préoxygénation est monitorée par la surveillance de la fraction expirée en O2 (FeO2) et par le monitorage de la SpO2 [14]. Il est recommandé de réaliser la préoxygénation à FiO2 à 1 pendant 3 minutes chez l’adulte et 2 minutes chez l’enfant ou en demandant au patient de réaliser huit respirations profondes avec un débit de 10 l min–1 d’oxygène pendant 1 minute [12].
Chez l’obèse, l’enfant et la femme enceinte, la dénitrogénation est plus rapide mais le temps d’apnée est plus court en raison de la diminution de la capacité résiduelle fonctionnelle (CRF) [12 , 14].
Chez la femme enceinte, la technique de quatre capacités vitales pendant 30 secondes est une alternative à la préoxygénation standard [12]. Chez l’obèse, la position demi-assise est recommandée pendant l’oxygénation et chez l’insuffisant respiratoire, il est recommandé de prolonger la préoxygénation [12].
L’utilisation du circuit principal est recommandée, car il permet la surveillance de gaz expirés, de la spirométrie et des pressions d’insufflation [12].
7
Selon la conférence d’experts sur l’intubation difficile [13], la ventilation au masque en pression ou en volume contrôlé en utilisant le circuit principal du respirateur est une pratique à encourager [12].
La ventilation d’un patient dont la SpO2 chute en dessous de 95 % est recommandée même s’il est à estomac plein [12].
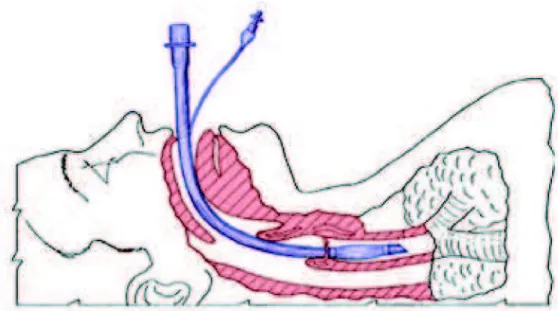
c) Positionnement du patient :
La flexion du cou sur le thorax associée à l’extension de l’articulation atlanto-occipitale est classiquement recommandée pour faciliter l’exposition du larynx lors de l’intubation. Elle est connue sous le nom de « position amendée de Jackson » ou sniffing position. Elle est généralement obtenue par l’insertion d’un coussin sous l’occiput, la tête étant placée en légère extension (Fig. 2 et 3). Cette position alignerait les axes laryngé, pharyngé et buccal. Cette théorie a été remise en question et une étude par IRM a montré qu’une simple extension de la tête sur une surface plane permettait la visualisation de la glotte [12]. Une utilisation systématique et de première intention d’un coussin sous la nuque n’est pas justifiée à l’exception des patients obèses ou atteints d’une limitation de la mobilité du rachis cervical et probablement en cas d’antécédents de radiothérapie cervicale [11,12].
8
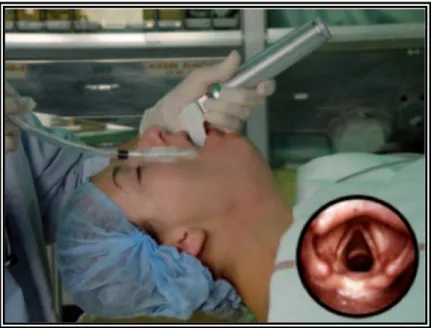
Figure 2 : Position modifiée de Jackson. La tête est mise en extension [11].
Figure 3 : Position modifiée de Jackson. La position de la tête, la mise en place d’un coussin sous l’occiput et le laryngoscope permettent d’aligner les trois axes (a : axe
9
d) Exposition de la trachée [11] :
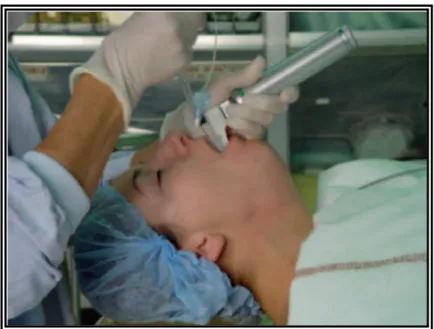
La tête du patient est maintenue en hyperextension avec la main droite positionnée sous la tête du patient, l’index en crochet tire sur le maxillaire supérieur (Fig. 4)
Figure 4 : La tête est maintenue en bonne position par la main de l’opérateur glissée sous la tête du patient et la bouche du patient est ouverte avec le doigt en crochet [11].
Ces deux manoeuvres entraînent l’ouverture de la bouche. Le manche du laryngoscope est tenu dans la main gauche, la lame est alors introduite dans la bouche au niveau de la commissure labiale droite puis progresse le long du bord droit de la langue jusqu’à l’amygdale tout en refoulant la langue du côté gauche (Fig. 5).
10
Figure 5 : Introduction du laryngoscope [11].
Elle est alors replacée en position médiane et est glissée le long de la base de langue en un seul mouvement jusqu’à ce que l’épiglotte soit visualisée (Fig. 6). Il est important de vérifier que la langue ou la lèvre ne soient pas comprimées entre la lame du laryngoscope et les incisives inférieures.
Figure 6 : Le laryngoscope est glissé le long de la base de langue en un seul mouvement jusqu’à ce que l’épiglotte soit visualisée [11].
11
Quand l’épiglotte est visualisée, l’extrémité distale de la lame est glissée dans le sillon glosso-épiglottique, la vallécule, entre la base de langue et la face linguale de l’épiglotte (Fig. 7).
Figure 7 : La lame du laryngoscope est introduite dans la vallécule en passant au-dessus de l’épiglotte ouverte.
Le poignet est alors bloqué et supporte l’effort de traction et imprime au laryngoscope un mouvement de traction vers le haut et l’avant qui déplace la base de langue vers l’espace sous-mandibulaire et soulève l’épiglotte par un jeu de bascule de l’os hyoïde et traction sur les ligaments hyo-épiglottiques. La glotte apparaît alors (Fig. 8). Si la lame est trop avancée, le larynx en entier peut être chargé, il faut alors la retirer doucement jusqu’à ce que le larynx soit exposé.
12
Figure 8 : Le laryngoscope est tiré vers l’avant et vers le haut pour exposer le larynx.
e) Intubation :
La sonde d’intubation tenue entre le pouce et l’index placés entre les repères 21 cm et 23 cm, est introduite dans la commissure labiale droite (Fig. 9) puis dirigée vers le larynx et introduite entre les cordes vocales ouvertes sous contrôle de la vue (Fig. 10).
Quand le ballonnet de la sonde a franchi les cordes vocales, la sonde est enfoncée jusqu’à 23 cm des lèvres chez l’homme et 21 cm chez la femme pour que l’extrémité soit en bonne position. C’est-à-dire jusqu’à ce que les doigts qui tiennent la sonde soient au contact de la commissure labiale.
13
Figure 9 : La sonde d’intubation est tenue entre le repère 22 et 23 cm
14
Le laryngoscope est alors retiré tout en maintenant la sonde. Le ballonnet est gonflé, la pression ne doit pas excéder 30 cmH2O. La bonne position est confirmée par la visualisation d’un capnogramme durant six cycles ventilatoires sans décroissance du signal. La mesure de la PETCO2 confirme l’absence d’intubation oesophagienne. L’auscultation pulmonaire axillaire constitue le meilleur moyen de dépister une intubation sélective. Elle doit être renouvelée après chaque changement de position du patient. L’observation de mouvements thoraciques asymétriques ou la baisse de la SpO2 sont aussi des signes évocateurs d’une intubation séléctive, principalement chez l’enfant.
1.3 Anesthésie :
Des recommandations concernant les agents d’induction ont été éditées par la conférence de consensus sur la prise en charge des voies aériennes en anesthésie de l’adulte [12].
a) Intubation avec curare :
L’utilisation d’un curare améliore les conditions de l’intubation trachéale sous réserve de l’administrer à une dose supérieure ou égale à 2 DA 95 2et de respecter le délai nécessaire à l’installation de l’effet maximal. Il est de l’ordre de 60 secondes pour une dose de 1 mg kg–1 de succinylcholine et de 1,5 minute à 4 minutes pour les curares non dépolarisants. Le délai d’action est estimé au mieux par le monitorage de la curarisation [12]. L’utilisation d’un curare procure de bonnes conditions d’intubation dans tous les cas.
La réaction neurovégétative à l’intubation est marquée en l’absence de morphiniques.
15
Des doses de morphinique de l’ordre de 0,002 mg kg–1 de fentanyl, 0,015 à 0,030 mg kg–1 d’alfentanil ou de 0,001 à 0,0125 mg kg–1 de rémifentanil apparaissent suffisantes pour bloquer la réponse hypertensive à l’intubation mais peuvent induire une baisse de la pression artérielle et de la fréquence cardiaque [12]. Il est recommandé de synchroniser la séquence d’administration des hypnotiques, des morphiniques et des curares de façon à être proche de leurs pics d’action au moment de l’intubation [12].
L’administration des agents de délai court (propofol, rémifentanil) sous forme d’une perfusion continue précédée d’un bolus ou d’une perfusion à objectif de concentration est une alternative permettant de maintenir un niveau d’anesthésie suffisant jusqu’à l’installation du bloc en limitant la dose du bolus et les effets secondaires hémodynamiques [12].
b) Intubation sans curare :
L’intubation sans curare peut être proposée lorsque la curarisation n’est pas nécessaire pour la chirurgie [12]. Les conditions d’intubation dépendent de l’association hypnotique/ morphinique. Lorsqu’un morphinique est associé à l’agent hypnotique, les conditions d’intubation s’approchent de celles obtenues avec la succinylcholine à condition d’utiliser une dose suffisante [12,15]. Cependant, l’adjonction d’un morphinique à haute dose induit une baisse significative de la pression artérielle et de la fréquence cardiaque qui peut être délétère chez les patients ayant des scores ASA supérieurs à II et une apnée dont la durée dépend du morphinique [12,15].
16
Le sévoflurane utilisé seul permet l’intubation mais la concentration expirée nécessaire est très élevée. L’association à un morphinique diminue la fraction alvéolaire nécessaire pour réaliser une intubation dans de bonnes conditions de 40 % à 60 % [12,15].
c) Anesthésie locale :
La pulvérisation de lidocaïne sur le larynx, quelques minutes avant l’intubation, bloque la réponse hémodynamique déclenchée par la stimulation des mécanorécepteurs [12,15]. La lidocaïne administrée localement a une double action : locale par blocage des mécanorécepteurs et centrale par effet analgésique, effet sur le système nerveux central et suppression des réflexes de toux. Le délai de récupération des réflexes laryngés varie de 15 à 45 minutes [12,15]. Une dose de 3 mg kg–1 avec un maximum de 200 mg est recommandée [12,15].
1.4 Extubation :
Le réveil et l’extubation sont des périodes à risque. La plupart du temps l’extubation se passe sans problème, cependant une analyse récente des plaintes pour accidents graves survenant au cours d’une anesthésie montre qu’elles sont dues en majorité à l’extubation [16]. Les accidents respiratoires sont la cause la plus fréquente de réintubation [17,18]. Ce sont essentiellement une obstruction mécanique des voies aériennes ou une dysfonction respiratoire [19]. Les accidents graves liés à l’extubation n’ont pas diminué en nombre depuis 1985. Plus de 75 % des accidents sont liés à une ID préalable, une obésité ou un syndrome d’ apnée de sommeil (SAOS) [16]. Les facteurs de risques des décès liés à l’extubation sont une réintubation en urgence et une réintubation difficile [16].
17
Ces différents constats amènent à mettre en place des stratégies adaptées pour prévenir les accidents de l’extubation et la nécessité de réintuber en urgence.
II/ Accès aux voies aériennes difficiles : 2.1 Ventilation au masque difficile :
a) Définition
Une ventilation au masque est dite difficile selon la conférence d’experts [13]:
• s’il est impossible d’obtenir une ampliation thoracique suffisante ou un volume courant supérieur à l’espace mort (3 ml kg–1), un tracé capnographique identifiable et de maintenir une SpO2 au-dessus de 92 % ;
• s’il est nécessaire d’utiliser l’oxygène rapide à plusieurs reprises, d’appeler un autre opérateur ;
• si la pression d’insufflation est supérieure à 25 cmH2O.
b) Critères prédictifs :
Les critères prédictifs retenus par la conférence d’experts sont : • Un âge au-delà de 55 ans ;
• Un index de masse corporelle (IMC) supérieur à 26 kg/m2 ; • L’absence de dents ;
• La présence d’une barbe ;
• La limitation de la protrusion mandibulaire ; • La présence d’un ronflement.
18
Le risque d’ID est multiplié par quatre chez le patient ayant une VMD.
c) Critères prédictifs de la ventilation au masque impossible :
Les facteurs prédictifs de la ventilation impossible sont : • La présence d’un ronflement ;
• La distance thyromentonnière (DTM) inférieure à 6 cm.
2.2 Intubation difficile : a) Définition :
L’intubation est dite difficile [13] si elle nécessite plus de deux laryngoscopies et/ou la mise en œuvre d’une technique alternative après optimisation de la position de la tête, avec ou sans manipulation laryngée externe.
b) Critères prédictifs :
Le dépistage de l’ID doit être systématique et documenté chaque fois qu’une ID est prévue ou probable [16]. La difficulté de laryngoscopie ne résume pas à elle seule la difficulté d’intuber.
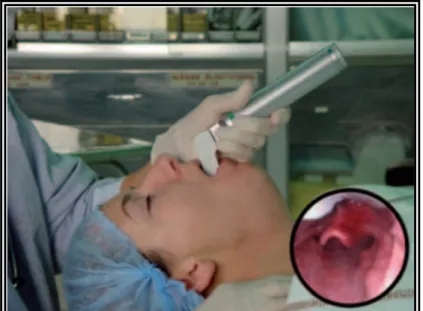
Les grades de Cormack et Lehane (Fig. 11) permettent de graduer la difficulté d’intubation. Un grade de Cormack et Lehane est égal à I quand la glotte est vue en entier, égal à II quand la partie postérieure de la glotte est visible, égal à III quand seule l’épiglotte est visible et égal à IV quand l’épiglotte n’est pas visible. L’intubation est généralement facile en présence des grades I et II, le grade III correspond à des difficultés sérieuses d’intubation et le grade IV à une intubation impossible.
19
Figure 11 : Grades de Cormack et Lehane (a) et classe Mallampati (b) [11].
Le premier critère qu’il faut rechercher est un antécédent d’ID [13]. Les autres critères sont [13] : la classe de Mallampati supérieure à II, la distance thyromentoniere (DTM) inférieure à 6 cm et une ouverture de bouche inférieure à 35 mm.
Pour compléter, il est conseillé de rechercher la mobilité mandibulaire (test de morsure de lèvre), la mobilité du rachis cervical (angle fait par la tête entre l’extension maximale sur le cou et la flexion maximale supérieure à 90°).
Par ailleurs, certaines situations cliniques augmentent le risque d’ID : un index de masse corporelle (IMC) au-dessus de 35 kg/m2, un SAOS avec un tour du cou supérieur à 45,6 cm, une pathologie cervico-faciale et un état pré-éclamptique [13].
20
Les facteurs prédictifs de l’i.ntubation impossible par voie orotrachéale sont [13]:
• Une ouverture de bouche de moins de 20 mm ; • Un rachis bloqué en flexion ;
• Une dysmorphie faciale sévère ;
• Des antécédents d’échec par voie orotrachéale.
Chez l’enfant, la classification de Mallampati n’est pas validée. De plus, ce test est impossible à réaliser chez le jeune enfant. Les critères prédictifs sont [13]:
• une dysmorphie faciale ;
• une DTM en dessous de 15 mm chez le nouveau-né, de moins de 25 mm chez le nourrisson, inférieure à 35 mm chez l’enfant de moins de 10 ans ;
• une ouverture de bouche inférieure à trois travers de doigts de l’enfant ; • un ronflement nocturne avec ou sans SAOS.
b.1 Classification de Mallampati [20]
Ce test évalue le volume de la langue par rapport à celui de la cavité oropharyngée et la possibilité de déplacement de la langue dans l’espace sous mandibulaire lors de la laryngoscopie. Le test de Mallampati évalue également indirectement la possibilité d’extension de la tête sur le cou.
21
Il est réalisé sur un patient assis ou debout, la tête en légère extension, à qui on demande d’ouvrir la bouche aussi grand que possible et de tirer la langue au maximum sans phonation En fonction de la visibilité des structures pharyngées, quatre classes sont décrites (Fig.11).
La classe I : la luette, les piliers et le palais mou et la paroi postérieure du pharynx sont visibles.
La classe II : le palais mou, la luette et la paroi postérieure du pharynx sont visibles.
La classe III : le palais mou et la base de la luette sont visibles. La classe IV : le palais mou est invisible.
Il existe une bonne corrélation entre l’observation d’une classe I et une laryngoscopie de grade I. Une classe IV est généralement associée à une laryngoscopie de grade III ou IV. Il n’existe pas de corrélation fiable entre les classes II et III et les grades de Cormack et Lehane [21]. Dans cette étude, les auteurs proposent de rajouter aux quatre classes de Mallampati la classe zéro, définie par la possibilité de voir l’épiglotte en partie [21]. La classe zéro retrouvée chez 1,18 % des patients s’accompagne toujours d’un grade de Cormack et Lehane égal à I [21].
Une revue systématique des études portant sur la valeur de ce test à prédire l’intubation difficile a montré une grande variabilité entre les études en termes de sensibilité et spécificité et dans la réalisation du test [22]. En comparaison avec les principaux tests prédictifs (DTM, ouverture de bouche et distance sterno-mentale) le test de Mallampati a une sensibilité modérée et une meilleure spécificité.
22
Cette étude montre également que chaque test utilisé seul a une faible valeur prédictive et que l’association classe de Mallampati et DTM a la meilleure valeur prédictive [12].
b.2 Distance thyromentale :
La DTM se mesure entre la pointe du menton et l’échancrure du cartilage thyroïde, la tête étant en extension maximale. Cette distance doit être supérieure à 6 cm chez l’adulte. La DTM est considérée comme un indicateur de l’espace sous-mandibulaire et permet d’apprécier la possibilité de déplacement du volume lingual dans cet espace. Ce test aurait une meilleure valeur prédictive positive que la classe de Mallampati [10]. Cependant, la méta-analyse réalisée sur les tests prédictifs retrouve une moins bonne sensibilité et une moins bonne valeur prédictive que la classe de Mallampati [12].
b.3 Ouverture buccale :
La mesure de la distance inter incisives ou inter gencives explore la mobilité de l’articulation temporo-mandibulaire (ATM). Une ouverture de bouche limitée empêche l’exposition du larynx. La conférence d’experts a défini une ouverture de bouche inférieure ou égale à 35 mm comme un critère prédictif 2. Plusieurs études ont montré qu’une ouverture de bouche limitée est fortement associée à une difficulté de laryngoscopie [13]. Cependant, la méta-analyse n’a retrouvé qu’une faible valeur prédictive à ce score pris isolément [13].
23
b.4 Test de morsure de la lèvre supérieure :
Ce test explore la protrusion mandibulaire en demandant au patient de mordre sa lèvre supérieure. Trois classes sont possibles [20] :
• classe I : morsure de la lèvre supérieure masquant complètement sa muqueuse ;
• classe II : morsure de la lèvre supérieure masquant incomplètement sa muqueuse ;
• classe III : impossibilité de mordre la lèvre supérieure.
Ce test a une faible valeur prédictive et n’est pas supérieur au test de Mallampati [20].
b.5 Mobilité du rachis cervical :
La mobilité du rachis est explorée par l’angle fait entre l’axe de la tête en position d’extension maximale et en position de flexion maximale. Un angle inférieur à 90° signe une mobilité réduite [20]. Ce test seul n’a pas été exploré mais est intégré dans le score de Wilson.
b.6 Autres tests :
La distance sterno-mentale est considérée par certaines études comme
plus sensible et plus spécifique que la DTM. Cette mesure est un indicateur de la mobilité du rachis cervical. La distance sterno-mentale est mesurée entre la pointe du menton et l’échancrure sternale, la tête étant en extension maximale. Une distance de moins de 12,5 cm est prédictive d’une ID [23].
24
Ce test a la meilleure valeur prédictive des tests pris isolément et la meilleure sensibilité [23]. Toutefois, ces résultats reposent sur un très petit nombre d’études. C’est le test le plus sensible pour éliminer la probabilité d’une ID [23].
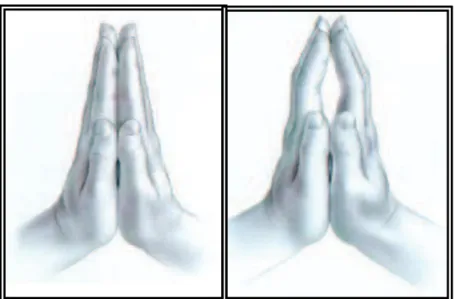
Le signe du prieur (Fig. 12) est positif si les deux mains en position de
prière ne peuvent se joindre complètement. Il est recherché chez le diabétique et signe une ankylose des articulations métacarpophalangiennes et interphalangiennes. L’atteinte microarticulaire touche également l’ATM.
Figure 12 : Signe de Prieur négatif à gauche, positif à droite.
Plus récemment, il a été proposé une impression de l’empreinte palmaire
de la main dominante [20]. Une impression partielle des surfaces
phalangiennes est prédictive d’une ID [20].
c) Score globaux :
Chaque test pris isolément ayant une faible valeur prédictive. Par conséquent, plusieurs scores associant différents critères ont été proposés :
25
• le score de Wilson associe cinq paramètres (Tableau 1) [20]. Il permet, selon son auteur, de dépister 75 % des ID avec un faible taux de faux positifs.
Tableau 1 : Score de Wilson
Critère Points 0 1 2 Poids (Kg) < 90 90-110 > 110 Mobilité de la tète et du cou (degrés) >90 90 < 90 Mobilité mandibulaire OB > 5 cm ou subluxation > 0 OB <5 cm ou subluxation = 0 OB <5 cm ou subluxation <0
Retrognatie Non Modérée Sévère
Proéminenc e des incisives
supérieures
Non Modérée Sévère
OB : ouverture de bouche.
Subluxation : possibilité d’amener les incisives mandibulaires en avant des incisives maxillaires (> 0);ou juste à leur niveau (= 0);ou impossibilité d’avancer la mandibule en regard du maxillaire (< 0). Une valeur ≥ 2 est prédictive d’une intubation difficile.
• le score d’El Ganzouri associe sept paramètres (Tableau 2) [20]. Selon son auteur, il a une plus grande valeur prédictive que chaque critère pris isolément [20].
26
Tableau 2 : Score d’EL Ganzouri
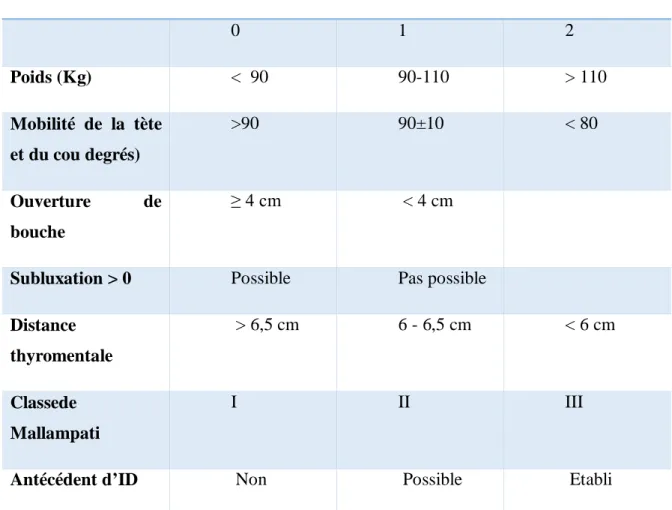
Critère Points 0 1 2 Poids (Kg) < 90 90-110 > 110 Mobilité de la tète et du cou degrés) >90 90±10 < 80 Ouverture de bouche ≥ 4 cm < 4 cm
Subluxation > 0 Possible Pas possible
Distance thyromentale > 6,5 cm 6 - 6,5 cm < 6 cm Classede Mallampati I II III
Antécédent d’ID Non Possible Etabli
Une valeur ≥ 4 est prédictive d’une intubation difficile (ID).
• les critères de Belhouse associent la limitation de l’articulation atlanto-occipitale, la DTM et l’épaisseur de la langue. Ces critères associés sont retrouvés plus fréquemment chez les patients ayant présenté une ID [20].
• le score d’Arné (Tableau 6) est un score global qui associe des critères anatomiques et liés au terrain [20].
27
Tableau 3 : Score anatomo-clinique d’Arné.
Critère Valeur simplifiée
Antécédents d’ID 10 Pathologies favorisantes 5 Symptômes respiratoires 3 OB > 5 cm ou subluxation > 0 0 3,5 cm<OB < 5 cm, subluxation = 0 3 OB < 3,5 cm et subluxation < 0 13 Distance thyromentale < à 6,5 cm 4
Mobilité de la tête et du cou > 100° 0
Mobilité de la tête et du cou 80-100°
2
Mobilité de la tête et du cou < 80° 5
Classe de Mallampati 1 0
Classe de Mallampati 2 2
Classe de Mallampati 3 6
Classe de Mallampati 4 8
Total maximum 48
28
Il est plus performant que les autres scores, sa sensibilité est supérieure à 90 % et sa spécificité est de 96 % sur une population standard et de 66 % en chirurgie des cancers ORL.
III/ Techniques d’intubation difficile :
Le choix des dispositifs utilisés pour la prise en charge de l’intubation difficile est très étendu. Les anesthésistes doivent faire un choix qui dépend des algorithmes de prise en charge utilisés par l’équipe. La fibroscopie a une place à part dans la prise en charge d’une intubation difficile prévue et demeure la référence à laquelle les autres dispositifs sont comparés [12].
D’autres dispositifs ont fait la preuve de leur efficacité et permettent la réalisation d’une intubation difficile avec des résultats comparables au fibroscope. Ils peuvent être, dans certaines circonstances, utilisés en première intention. Les dispositifs recommandés par la conférence d’experts et inclus dans les algorithmes de cette conférence sont d’abord présentés [13]. Les autres dispositifs seront ensuite décrits.
3.1 Fibroscopie (Fig. 13) :
La fibroscopie est la technique de référence pour l’intubation difficile. Le taux de succès de la technique est élevé, supérieur à 90 % [11]. Les échecs sont dus le plus souvent à une obstruction de la vue par du sang, des sécrétions abondantes ou un remaniement tumoral des voies aériennes [11].
L’intubation avec fibroscope a été comparée avec l’intubation avec le LMA-Fastrach™ chez des patients avec ID prévue, le taux de succès est semblable [24].Une autre étude comparant l’intubation vigile avec le fibroscope à l’intubation avec le LMA-Fastrach™ après anesthésie ne retrouve pas de
29
différence significative chez des patients ayant des critères prédictifs d’une ID [25]. L’intubation peut être réalisée par voie nasale ou buccale.
Le fibroscope doit être stérilisé depuis moins de 12 heures au moment de son utilisation. La traçabilité de l’utilisation, de l’entretien et de la désinfection est obligatoire [11].
Figure 13 : Le fibroscope.
3.2 Mandrins longs béquillés (Fig. 14) :
De nombreux cas cliniques d’ID prévus ou non résolus avec l’utilisation d’un mandrin long ont été publiés. Plusieurs séries prospectives ont été rapportées, le taux de succès varie de 75 % à 100 %. Le succès de l’intubation est facilité par le maintien du laryngoscope en place pendant l’introduction de la
![Figure 2 : Position modifiée de Jackson. La tête est mise en extension [11].](https://thumb-eu.123doks.com/thumbv2/123doknet/15041565.691815/43.892.221.676.179.505/figure-position-modifiée-jackson-tête-mise-extension.webp)
![Figure 4 : La tête est maintenue en bonne position par la main de l’opérateur glissée sous la tête du patient et la bouche du patient est ouverte avec le doigt en crochet [11]](https://thumb-eu.123doks.com/thumbv2/123doknet/15041565.691815/44.892.206.653.272.603/figure-maintenue-position-opérateur-glissée-patient-patient-ouverte.webp)
![Figure 5 : Introduction du laryngoscope [11].](https://thumb-eu.123doks.com/thumbv2/123doknet/15041565.691815/45.892.224.658.107.434/figure-introduction-du-laryngoscope.webp)
![Figure 11 : Grades de Cormack et Lehane (a) et classe Mallampati (b) [11].](https://thumb-eu.123doks.com/thumbv2/123doknet/15041565.691815/54.892.157.735.95.497/figure-grades-cormack-lehane-classe-mallampati.webp)