Université d’Aix-Marseille
Faculté de Pharmacie de Marseille
ANNEE 2018
THESE
POUR LE DIPLOME D’ETAT
DE DOCTEUR EN PHARMACIE
(Arrêté́ du 17 juillet 1987)Présentée et soutenue publiquement
Le 30 novembre 2018 à Marseille
par Mademoiselle JUNG Caroline
née le 01/03/1994
Les infections bactériennes bucco-dentaires :
conseil du pharmacien
Composition du jury : Directeur de thèse : Monsieur le Docteur Fadi BITTAR Président du jury : Monsieur le Professeur Jean-Marc ROLAIN Membre : Monsieur le Docteur Paul METZ
« L’Université n’entend donner aucune approbation, ni improbation aux opinions émises dans les thèses. Ces opinions doivent être considérées comme propres à leurs auteurs. »
À mon Président de thèse, Monsieur le Professeur Jean-Marc Rolain, Vous m’avez fait le très grand honneur de présider cette thèse, soyez assuré de ma sincère et respectueuse considération. À mon Directeur de thèse, Monsieur le Docteur Fadi Bittar, Vous m’avez fait l’honneur d’accepter la direction de ma thèse. Je vous adresse mes plus sincères remerciements pour avoir accepté de juger ma thèse ainsi que de m’avoir soutenue et aiguillée tout au long de la rédaction de celle-ci. À mon Juge, Monsieur le Docteur Paul Metz, Vous m’avez transmis votre passion pour le métier de pharmacien d’officine et vous avez également su m’enseigner toutes vos connaissances. Votre professionnalisme et votre humour quotidien m’ont apporté énormément lors de ces 6 mois à vos côtés. Je ne vous en remercierai jamais assez.
À mes parents, toute ma réussite vous est due, vous m’avez toujours soutenu dans mes décisions et avez rendu ma vie extraordinaire, votre amour me rend meilleure. Vous m’avez toujours inspiré dans mes choix et m’avez transmis l’envie de faire un métier passionnant proche des gens. Vous savez à quel point vous comptez pour moi, je vous aime.
À ma sœur Aurélie, et mon Frère Thomas, pour qui j’essaye d’apporter le
meilleur exemple possible, je vous aime fort.
À mes grands-parents, Christiane et Marcel, que j’espère rendre fière
aujourd’hui, vos parcours m’inspirent chaque jour, merci d’être la.
À ma plus vieille amie Chloé, que je connais depuis toujours, avec qui j’ai grandi et à qui je dois surement mon avenir. Je t’embrasse. À la bande, Marjo, Marie-Clémence, Anis, Ben, Seb, Thomas et Vassou, vous m’avez toujours soutenu dans mes choix, et je pense que notre amitié nous a tous rendu plus fort pour le futur, je suis très fière de vous savoir à mes côtés.
À mes supers copines de Pharma, Camille, ma binôme en toutes
circonstances (je n’aurai pas assez de pages pour parler de tout ce qu’on a pu faire),
ma petite Mag, un soutien en toutes épreuves, et Margaux, la voisine, avec qui on a
beaucoup partagé et à qui je dois sûrement quelques passages dans les années supérieures.
À mes amis marseillais, Beko, Clément, Antoine, Gilles, Théo, Arthur,
François, et ma Barbara, sans qui toutes ces années n’auraient pas été aussi belles. Vous m’avez tous beaucoup apporté lors de ma vie marseillaise et ça continuera. À toute l’équipe de la Pharmacie des Catalans, Laure, Marie-Hélène, et Ugo,
vous avez ensoleillé mes journées pendant plus de 6 mois, c’était un plaisir de travailler et d’apprendre à vos cotés. Merci pour tout ce que vous m’avez transmis.
Sommaire
SOMMAIRE 11 INTRODUCTION: 15 I. ANATOMIE ET PHYSIOLOGIE DE LA CAVITE BUCCALE 16 1. LA CAVITE BUCCALE 16 1.1. GENERALITES 16 1.2. LA LANGUE 18 1.3. LES GLANDES SALIVAIRES ET LA SALIVE 19 1.3.1. Les glandes salivaires majeures 19 1.3.2. Les glandes salivaires mineures ou accessoires 20 1.3.3. La salive 21 1.4. LES MUSCLES QUI DEPLACENT ET CONTROLENT LA MANDIBULE 22 2. LES DENTS 24 2.1. LES TISSUS DE LA DENT 24 2.1.1. L’émail 25 2.1.2. Le cément 26 2.1.3. La dentine 26 2.1.4. La pulpe 26 2.2. LE PARODONTE 27 2.2.1. La gencive 28 2.2.1.1. La gencive libre 29 2.2.1.2. La gencive attachée 29 2.2.2. Le ligament alvéolo-dentaire ou desmodonte 30 2.2.3. L’os alvéolaire 30 2.3. L’ERUPTION DENTAIRE 31 2.3.1. Terminologie : Dentitions et denture 32 2.3.2. Chronologie de l’éruption dentaire 33 2.3.2.1. Chronologie de l’éruption et de la chute des dents temporaires 33 2.3.2.1. Chronologie de l’éruption des dents permanentes 33 2.4. NOMENCLATURE 34 2.4.1. Terminologie des faces dentaires 34 2.4.2. Terminologie utilisée pour décrire la morphologie des dents 35
2.4.3. Nomenclature normalisée internationale de la Fédération Dentaire Internationale
(FDI) 37 3. LA FLORE BACTERIENNE 38 3.1. LA FLORE BACTERIENNE DE LA CAVITE ORALE PHYSIOLOGIQUE 39 3.2. LA FLORE BACTERIENNE DE LA CAVITE ORALE PATHOLOGIQUE 39 3.2.1. Bactéries cariogènes 39 3.2.2. Bactéries des infections endodontiques et périapicales 40 3.2.3. Bactéries parodontopathogènes 41 3.2.4. Bactéries présentes dans les cellulites 41 3.2.5. Bactéries présentes dans les infections bactériennes des glandes salivaires 41
II. PATHOLOGIES 43 1. MALADIE CARIEUSE 43 1.1. DEFINITION 43 1.2. EPIDEMIOLOGIE 43 1.3. MECANISME DE LA CARIE 44 1.4. SIGNES CLINIQUES 45 1.5. TRAITEMENT 45 2. INFECTIONS ENDODONTIQUES : LESION PULPAIRE 46 3. MALADIES PARODONTALES 47 3.1. LES GINGIVITES 47 3.1.1. Définition 47 3.1.2. Epidémiologie 47 3.1.3. Etiologie 47 3.1.4. Mécanisme de formation 48 3.1.5. Signes cliniques 49 3.1.6. Traitement 50 3.2. LES PARODONTITES 50 3.2.1. Définition 50 3.2.2. Epidémiologie 50 3.2.3. Etiologies 51 3.2.4. Mécanisme 51 3.2.5. Signes cliniques 52 3.2.6. Différents types de parodontites 52 3.2.6.1. Parodontites chroniques 52 3.2.6.2. Parodontites agressives 53 3.2.7. Traitement 53 3.3. ABCES PARODONTAL 54 4. STOMATITES 55 4.1. LES STOMATITES BACTERIENNES NON SPECIFIQUES 55 4.2. LES STOMATITES BACTERIENNES SPECIFIQUES 56 5. L’ENDOCARDITE INFECTIEUSE 56 5.1. GENERALITES 56 5.2. EPIDEMIOLOGIE 57 5.3. DIAGNOSTIC 57 5.4. TRAITEMENT 57 5.4.1. Traitement curatif 57 5.4.2. Antibioprophylaxie de l’endocardite infectieuse 58 III. MEDICAMENTS UTILISES DANS LES INFECTIONS BACTERIENNES BUCCALES 59 1. ANTIBACTERIEN SYSTEMIQUE 59 1.1. GENERALITES 59 1.2. LES BETA-LACTAMINES 60 1.2.1. Amoxicilline 60 1.2.2. Amoxicilline + Acide clavulanique 62 1.3. MACROLIDES 62 1.3.1. Mécanisme d’action 63 1.3.2. Spectre d’action 63 1.3.3. Pharmacocinétique 63 1.3.4. Effets indésirables 63 1.3.5. Contre-indication et interaction médicamenteuse 64 1.4 APPARENTE DES MACROLIDES 64
1.4.1. Lincosamides 64 1.4.2. Synergistines 65 1.5. LES CYCLINES 66 1.5.1. Mécanisme d’action 67 1.5.2. Pharmacocinétique 67 1.5.3. Indication et posologie 67 1.5.4. Effets indésirables 67 1.5.5. Interactions médicamenteuses et contre-indications 68 1.6. NITRO-IMIDAZOLES 68 1.6.1. Mécanisme d’action 68 1.6.2. Pharmacocinétique 69 1.6.3. Indication et posologie 69 1.6.4. Effets indésirables 69 1.6.5. Interactions médicamenteuses et contre-indications 70
1.7. FAMILLES ET MOLECULES ANTIBIOTIQUES RECOMMANDEES EN PRATIQUE BUCCODENTAIRE (D’APRES
L’AFSSAPS, 2011) 70
2. L’ANTIBIOTHERAPIE LOCALE 72
3. ANTALGIQUE DE LA DOULEUR INFLAMMATOIRE : LES ANTI-INFLAMMATOIRES NON STEROÏDIENS (AINS)
ET ASPIRINE. 72
3.1. GENERALITES 72
3.2. MECANISME D’ACTION 72
3.3. PROPRIETES PHARMACOLOGIQUES 73
3.4. INDICATIONS 74
3.5. EFFETS INDESIRABLES DE L’ASPIRINE ET AINS 74
3.6. CONTRE-INDICATIONS 75 3.7. INTERACTIONS MEDICAMENTEUSES : 75 3.8. PRECAUTION D’EMPLOI 76 3.9. LA PRESCRIPTION EN MEDECINE BUCCO-DENTAIRE 76 4. LES ANTISEPTIQUES EN MILIEU BUCCAL 77 4.1 MODE D’ACTION 78 4.2. PRINCIPE ACTIF PRESENT DANS LES ANTISEPTIQUES 79 4.2.1. Chlorhexidine 79 4.2.2. Dérivés iodés 80 4.2.3. Dérivés chlorés 81 4.2.4. Alcool éthylique ou éthanol à 60 ou 70% 81 4.2.5. Ammoniums quaternaires 82 4.2.6. Hexétidine 82 4.2.7. Peroxyde d’hydrogène 83 4.2.8. Phénol 83 4.3. BON USAGE DES ANTISEPTIQUES 84 5. LES GLUCOCORTICOÏDES 85 5.1. GENERALITES 85 5.2. MECANISMES D’ACTION 86 5.3 PROPRIETES PHARMACOLOGIQUES 86 5.3.1. Effet anti-inflammatoire 87 5.3.2. Effet métabolique des corticoïdes 87 5.3.3. Autres effets 88 5.4. INDICATIONS 89 5.4.1. Indications générales 89 5.4.2. Indications dans les infections bucco-dentaire 90 5.5. EFFETS INDESIRABLES 90
5.6. CONTRE-INDICATION ET INTERACTIONS MEDICAMENTEUSES 92 5.7. CONSEIL ET PRECAUTION D’EMPLOI 92 5.7.1. Régime alimentaire 92 5.7.2. Supplémentation de l’alimentation 92 5.7.3. Modalité du traitement 93 IV. CONSEIL A L’OFFICINE 94 1. PRODUITS CONSEIL DISPONIBLES A L’OFFICINE 94 1.1. ELEMENT DE PREVENTION PRIMAIRE MECANIQUE 94 1.1.1. La brosse à dent 94 1.1.2. Le fil dentaire 95 1.1.3. Les brossettes interdentaires 96 1.1.4. Les bâtonnets interdentaires 97 1.1.5. L’hydropulseur ou hydropropulseur 98 1.1.6. Le révélateur de plaque 98 1.2. LES DENTIFRICES 98 1.2.1. Les substances actives dans les dentifrices 99 1.2.1.1. Les dentifrices anti-caries 99 1.2.1.2. Les dentifrices antihypersensibilité dentinaire 99 1.2.1.3. Action anti-inflammatoire 100 1.2.1.4. Autres actions 100 1.2.2. Les excipients 100 1.2.2.1. Les agents polissants (30 à 50%) 100 1.2.2.2. Agents humectants (15 à 25%) 101 1.2.2.3. Agents épaississants (0,5 à 2%) 101 1.2.2.4. Agents moussants (0,5 à 2%) 101 1.2.2.5. Autres agents 102 1.2.3. Les principaux dentifrices commercialisés en pharmacie 103 1.2.4. Les dentifrices avec AMM 103 1.3. LES SOLUTIONS POUR BAIN DE BOUCHE 104 1.3.1. Les principaux bains de bouche commercialisés en pharmacie 106 2. CAS CLINIQUES : APPLICATION DE LA PREVENTION DES PATHOLOGIES 107
2.1. CAS N°1 : LA CARIE DENTAIRE A L’OFFICINE 107
3.2. CAS N°2 : LA GINGIVITE 108 3.3. CAS N°3 : LA PARODONTITE 113 CONCLUSION 115 BIBLIOGRAPHIE 116 SERMENT DE GALIEN 120
Introduction:
Aujourd’hui, le pharmacien est un des acteurs majeurs de la santé publique, il est un interlocuteur privilégié de part sa proximité et sa facilité d’accès pour apporter aux patients des solutions appropriées. Il va donc jouer un rôle essentiel dans la promotion de l’hygiène bucco-dentaire afin de prévenir l’apparition et le développement d’infections bactériennes bucco-dentaires. Le pharmacien, de part ses connaissances, devra donc dispenser des conseils à ses patients, que ce soit sur des techniques de brossage, ou sur le choix de produit adéquat. En effet, les officines proposent de nombreuses gammes de produit pour l’hygiène et les soins bucco-dentaires. Le pharmacien doit promouvoir la prévention primaire, qu’elle soit mécanique ou chimique. Celle-ci se déroule en amont de l’apparition de la maladie et doit corriger tous les facteurs prédicteurs et renforcer les facteurs protecteurs. Le pharmacien reste donc présent pour accompagner le patient dans la prévention et le traitement des différentes infections bucco-dentaires et également l’orienter chez un chirurgien-dentiste en cas de nécessité.
Dans un premier temps, nous effectuerons un rappel sur l’anatomie et la physiologie de la cavité buccale. Dans une seconde partie, nous énumèrerons les pathologies infectieuses bucco-dentaires retrouvées en officine, puis nous aborderons les médicaments utilisés dans ces infections bactériennes buccales. Enfin, nous parlerons des produits disponibles à l’officine pour lutter contre ces pathologies et nous décrirons trois cas clinique, des patients présentant
I. Anatomie et physiologie de la cavité buccale
1. La cavité buccale 1.1. Généralités La cavité orale est la partie initiale du tube digestif, elle est limitée à l’avant par les lèvres, à l’arrière par l’isthme du gosier, latéralement par les joues, dans sa partie supérieure par le palais et dans sa partie inférieure par le plancher buccal.La cavité orale se divise en 2 parties, le maxillaire supérieur (fixe) et le maxillaire inférieur ou mandibule (mobile). L’articulation temporo-mandibulaire (ATM) fonctionne grâce aux condyles mandibulaires (surface articulaire), qui reçoivent la mandibule. La partie située à l’extérieur de ces arcades correspond au vestibule oral ou buccal alors que la partie située à l’intérieur correspond à la cavité orale proprement dite.
On retrouve différentes cavités aux alentours de la cavité orale. Il y a les sinus que l’on trouve dans l’os sphénoïde, l’os frontal, l’ethmoïde et dans chaque maxillaire, les fosses nasales et les canaux mandibulaires. De par leur proximité anatomique, la propagation inflammatoire ou infectieuse peut avoir lieu d’une de ces cavités à l’autre. Les sinus maxillaires ont pour but d’alléger le crâne, de donner à la voix sa résonnance, de réchauffer l’air que nous inspirons et d’humidifier la cavité nasale.
La cavité buccale assure de nombreuses fonctions comme la digestion. Elle joue également un rôle dans la manducation qui correspond aux actions mécaniques et celles qui préparent la digestion. C’est la mastication, la gustation, l’insalivation et la déglutition. Elle permet aussi la respiration, la phonation et contribue à l’esthétique du sujet en participant aux diverses expressions du visage.
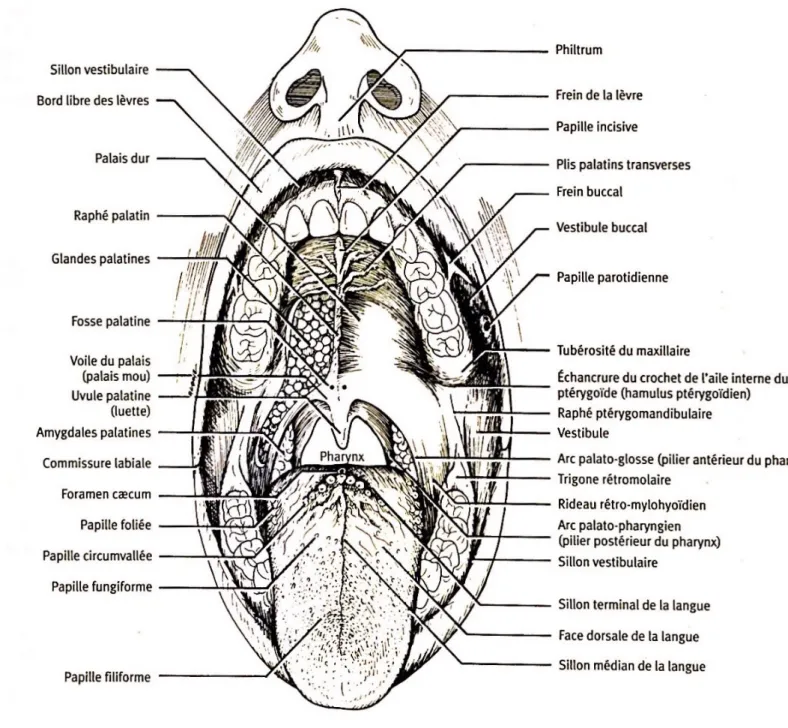
Figure 1 : Structure de la cavité buccale On distingue différentes régions au niveau de la cavité buccale :
- La région labiale représente la partie antérieure de la cavité buccale, elle est constituée par la lèvre supérieure et la lèvre inférieure.
- Les régions géniennes représentent les parties latérales et molles de la bouche : les joues. Elles présentent une face cutanée et une face muqueuse.
- La région palatine constitue la partie supérieure et postérieure de la cavité buccale. Elle sépare la cavité buccale de la cavité nasale. On y distingue 2 parties, le palais dur ou voûte palatine située à l’avant (2/3 antérieurs) et le palais mou ou voile du palais situé à l’arrière (1/3 postérieur). - Le plancher buccal, qui correspond à la portion inférieure de la cavité orale. Il est constitué de 2 parties : la région linguale et la région sublinguale. 1.2. La langue La langue est principalement impliquée dans la perception du goût mais elle joue également un rôle primordial dans la phonation, la déglutition et la mastication. La langue est formée de 2 parties. Une partie postérieure fixe, la racine qui est fixée en arrière du plancher buccal et une partie mobile, le corps qui comporte une face supérieure dorsale,
une face inférieure, des bords latéraux et une pointe (apex). Le « V » lingual formé par les papilles caliciformes, délimite le tiers postérieur de la langue des deux tiers antérieurs. Cette face dorsale est traversée par un sillon médian. La face inférieure est recouverte d’une fine muqueuse et laisse apparaître les veines sublinguales. Les deux canaux de Wharton, canaux excréteurs des glandes salivaires sous-mandibulaires débouchent de chaque côté du frein de la langue. La muqueuse de la face dorsale porte les papilles linguales. Il en existe 4 grands types : filiformes, fongiformes, caliciformes et foliées.
- Les papilles filiformes sont les plus petites mais les plus nombreuses. Elles sont réparties sur toute la surface dorsale de la langue et sont légèrement kératinisées ce qui confère l’aspect râpeux à la langue. En revanche, elles ne contiennent pas de bourgeons du goût.
- Les papilles fongiformes sont peu nombreuses et réparties essentiellement entre les papilles filiformes. Elles participent à la fonction gustative.
- Les papilles caliciformes ou circumvallées sont les plus volumineuses, on en possède un nombre qui varie de 6 à 12. Elles sont localisées exclusivement sur le « V » lingual. Elles interviennent dans la gustation.
- Les papilles foliées sont situées sur les bords de la langue. Elles sont peu nombreuses. Les papilles permettent de ressentir 4 goûts : le salé, le sucré, l’acide et l’amer. (Voir figure 1) 1.3. Les glandes salivaires et la salive
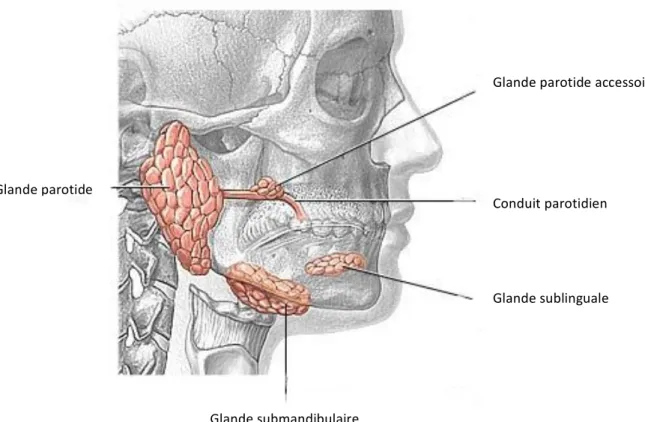
La salivation est un processus physiologique nécessaire au bon fonctionnement de la cavité buccale. Elle est assurée par les glandes salivaires dites «majeures» qui assurent plus de 90% de la sécrétion salivaire et celles dites «mineures» qui assurent les 10% restants. 1.3.1. Les glandes salivaires majeures Les glandes salivaires majeures sont responsables de la sécrétion de 90% du volume salivaire. On en distingue 3, elles sont symétriques, par paire, et présentent chacune un conduit ou canal excréteur qui débouche à l’intérieur de la cavité buccale. Leur sécrétion répond à différents stimuli (mécaniques, gustatifs, olfactifs, visuels…)
- Les glandes parotides : ce sont les plus volumineuses et sont de forme pyramidale. Elles sont situées près du méat acoustique externe, en arrière de la branche montante de la mandibule. Son canal excréteur est le canal parotidien ou canal de Stenon, il débouche dans la cavité buccale au niveau de la face interne de la joue en regard de la 2ème molaire supérieure. Ce sont des glandes séreuses qui assurent la sécrétion d’une salive fluide et riche en amylase destinée à fluidifier les aliments.
- Les glandes submandibulaires ou sous-maxillaires : elles sont situées au dessus de l’os hyoïde, en dedans de la branche horizontale de la mandibule. Son canal excréteur est le conduit submandibulaire ou canal de Wharton, il s’ouvre dans la cavité buccale de part et d’autre du frein lingual. Ce sont des glandes
séromuqueuses ou mixtes qui sécrètent une salive mixte (salive séreuse et muqueuse).
- Les glandes sublinguales : elles sont situées au niveau du plancher buccal de part et d’autre du frein lingual. Elles possèdent plusieurs petits canaux excréteurs, le plus volumineux est le canal de Rivinus dont l’orifice est adjacent au canal de Wharton. C’est une glande mixte (muco-séreuse) avec une prédominance de sécrétions muqueuse, épaisse et visqueuse essentiellement destinées à lubrifier les aliments. Figure 2 : Vue des glandes salivaires majeures et leurs canaux excréteurs respectifs 1.3.2. Les glandes salivaires mineures ou accessoires Les glandes salivaires mineures sécrètent 10% des sécrétions salivaires. Elles ne sont pas anatomiquement bien délimitées et elles sont disséminées sur toute la surface de la muqueuse buccale (glandes labiales, linguales, palatines, jugales...),
Glande parotide accessoire
Conduit parotidien
Glande sublinguale
Glande submandibulaire Glande parotide
mais ne sont pas présentes sur les gencives. Ces glandes réalisent une sécrétion permanente de salive plutôt visqueuse (glandes mixtes muco-séreuses).
1.3.3. La salive
La salive est constituée à 99% d’eau et 1% de constituants organiques et inorganiques. Les composants organiques comprennent des protéines intrinsèques synthétisées par les glandes salivaires elles-mêmes (enzymes salivaires : amylases, lipases, lysozymes, peroxydases et protéases) et des protéines extrinsèques issues du sérum (Albumine et Immunoglobulines (Ig) telles que les IgA, IgG, IgM). Son pH est compris entre 6,5 et 7,4 hors stimulations et peut aller jusqu’à 8,5 lors de stimulations salivaires. La sécrétion salivaire moyenne est comprise entre 500 et 1200 ml par jour, il varie en fonction des stimuli (par exemple le débit salivaire est moindre la nuit).
La salive finale que nous retrouvons dans la cavité buccale contient de nombreux constituants d’origine non salivaire comme du fluide gingival, des débris alimentaires, des cellules sanguines, épithéliales, des sécrétions bronchiques, des bactéries, virus et champignons. Le rôle de la salive est d’assurer les fonctions digestives et protectrices. - Fonction digestive : Tout d’abord, la salive a un rôle de lubrification, assuré par les mucines qui facilitent la formation du bol alimentaire. La salive permet également la solubilisation des substances savoureuses pour permettre leurs liaisons aux récepteurs gustatifs. Elle rentre en jeu dans la dégradation des aliments, notamment les glucides (amidon) grâce à l’α-amylase.
- Fonction protectrice : La protection de la muqueuse buccale et des dents se fait par la formation d’une pellicule exogène acquise (PEA) qui est constituée de protéines salivaires (PRP2, mucines, statherines...). Cette pellicule, apparaît quelques minutes après le brossage et joue un rôle de barrière protectrice contre les processus acides de déminéralisation. De par la charge négative des éléments protéiques qui la constituent, elle repousse la plupart des bactéries. De
plus les ions phosphates et bicarbonates assurent un pouvoir tampon qui permet de s’opposer aux diminutions de pH (attaques acides).
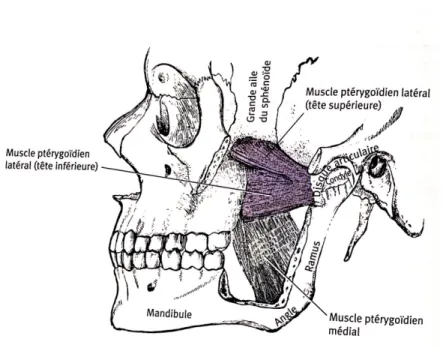
Les protéines non immunoglobulines (le lysozyme, la lactoferrine, le système peroxydase...) et les immunoglobulines (Ig) salivaires, principalement des IgA sécrétoires assurent quant à elles une action antimicrobienne. 1.4. Les muscles qui déplacent et contrôlent la mandibule La mandibule peut se déplacer de cinq manières différentes. En fonction du type de déplacement, différents muscles seront impliqués : - Élévation de la mandibule : Elle est due à la contraction bilatérale de trois paires de muscles et entraine la fermeture de la cavité buccale. Les muscles temporaux droit et gauche remontent le maxillaire inferieur pour broyer les aliments et pour positionner la mandibule. Les masséters droit et gauche et les muscles ptérygoïdiens médiaux droit et gauche agissent conjointement pour appliquer la force nécessaire à la fermeture de la cavité buccale.
- Abaissement de la mandibule : Il permet l’ouverture de la cavité buccale, tout d’abord grâce à la contraction bilatérale des 2 muscles ptérygoïdiens latéraux, puis aidée par les muscles supra et infra-hyoïdiens.
- Rétrusion mandibulaire (rétraction de la mâchoire) : Elle est due à la contraction bilatérale des fibres postérieures des muscles temporaux, aidée des muscles supra-hyoïdiens, majoritairement les ventres antérieurs et postérieurs des muscles digastriques.
- Protrusion mandibulaire (avancement de la mâchoire) : Elle est due à la contraction des muscles ptérygoïdiens latéraux droit et gauche.
- Latéralité mandibulaire : Elle est due à la contraction d’un des muscles ptérygoïdiens latéraux.
Figure 3 : Muscle masséter et muscle temporal Figure 4 : Représentation du muscle ptérygoïdien médial et les deux têtes du muscle
2. Les dents
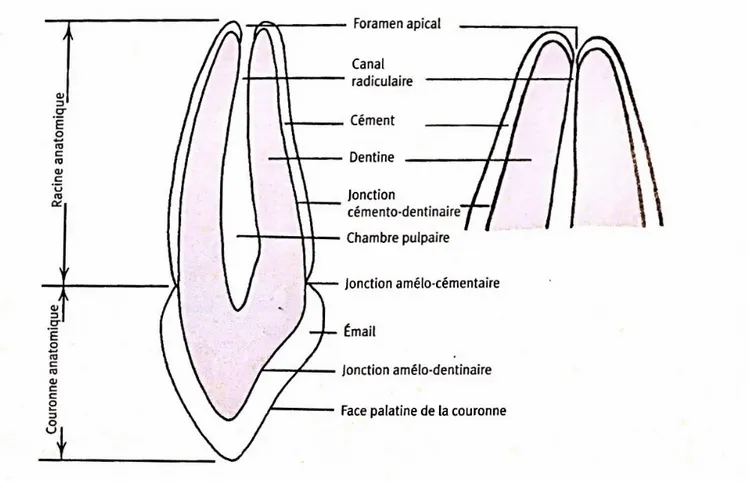
Le nombre total de dents dépend de son âge et de la phase de développement de ses dents. La denture temporaire comprend 20 dents. Entre 2 ans ½ et 5 ans ¾, un enfant présente normalement ces 20 dents. Lors des 6 années suivantes, la denture de l’enfant présente normalement des dents temporaires et permanentes (on parle de denture mixte) jusqu’à l’âge de 12 ans. Généralement, toutes les dents temporaires sont tombées lorsqu’il a atteint 12 ans. Il ne reste que les 8 dents permanentes, c’est à dire le nombre total de dents moins les troisièmes molaires, qui apparaitront à la fin de l’adolescence. À l’âge de 18-20 ans, un individu présente généralement une denture permanente complète composée de 32 dents. La dent est formée d’une couronne (partie visible de la dent), d’une racine (partie non visible de la dent) et d’un collet séparant les 2. Plus largement l’organe dentaire comprend l’odonte (dent anatomique) et le parodonte (tissus de soutien de la dent). 2.1. Les tissus de la dent La dent comprend trois parties, une partie coronaire, une partie radiculaire ainsi que le collet qui forme la séparation anatomique de la couronne et de la ou les racines. Une dent est constituée de 4 tissus : l’émail, la dentine, le cément et la pulpe. Les trois premiers tissus sont principalement inorganiques ou calcifiés (ils comprennent une grande partie minérale). Ils entourent le tissu pulpaire qui renferme les vaisseaux sanguins et les nerfs. Seuls deux tissus apparaissent sur une dent extraite intacte : l’émail et le cément. Lorsque la dent est cariée ou sectionnée, on voit apparaître la dentine et la pulpe.
Figure 5 : Dent antérieure du maxillaire sectionnée selon un plan longitudinal 2.1.1. L’émail
L’émail est la couche blanche recouvrant et protégeant la couronne anatomique. Hautement minéralisé (calcifié), l’émail constitue la substance la plus dure du corps humain. Sa partie minérale comprend 95% d’hydroxyapatite de calcium. Le reste comprend 4% d’eau et 1% de matrice amélaire (matière organique). Son développement se fait à partir de l’organe de l’émail (ectoderme) et vient de cellules épithéliales spécifiques, les améloblastes. L’émail joue un rôle protecteur en protégeant le complexe pulpodentinaire. Il a également un rôle esthétique.
2.1.2. Le cément Le cément est la couche jaunâtre recouvrant la partie externe de la racine de la dent. Au niveau de la jonction amélo-cémentaire, au collet, le cément est très fin (entre 50 et 100 microns). Il est composé de 65% d’hydroxyapatite de calcium, de 23% de matières organiques, notamment des fibres de collagènes et de 12% d’eau. Il est environ aussi solide que les os. Son développement se fait depuis le bourgeon dentaire (mésoderme) et est produit par les cémentoblastes. Le rôle du cément est principalement un rôle d’ancrage de la dent dans l’os alvéolaire au moyen des fibres de Sharpey. Il participe également au maintien des relations occlusales. De plus, il assure une protection physique de la racine. 2.1.3. La dentine
La dentine est un tissu jaunâtre, dur, situé en dessous de l’émail et du cément. C’est le corps principal de la partie interne de chaque couronne et de chaque racine. Elle s’étend depuis la cavité pulpaire, au centre de la dent, vers l’extérieur jusqu’à la face interne de la couche d’émail ou du cément. Généralement la dentine n’est pas visible.
La dentine est composé de 70% d’hydroxyapatite de calcium, de 18% de matière organique (fibres de collagène) et de 12% d’eau. La dentine est moins résistante que l’émail et plus solide que le cément. Son développement se fait à partir de la papille dentaire embryonnaire (mésoderme) et est produite par les odontoblastes situés au niveau de la jonction entre la pulpe et la dentine, c’est la dentinogénèse.
2.1.4. La pulpe
La pulpe est un tissu mou (non calcifié) situé dans la cavité pulpaire. La cavité pulpaire est l’espace au centre de la racine et de la couronne, elle comprend une
partie coronaire (la chambre pulpaire) et une partie radiculaire (canaux radiculaires). La pulpe est entièrement entourée de dentine sauf à l’endroit où se trouve le foramen apical (orifice situé à l’apex de la racine). La pulpe, comme la dentine n’est normalement pas visible sauf sur une radiographie dentaire ou sur une dent sectionnée. Son développement se fait à partir de la papille dentaire (mésoderme). La pulpe a différentes fonctions, c’est un tissu conjonctif mou qui contient une riche vascularisation et innervation. Les fonctions de la pulpe sont : - Anabolique : les odontoblastes (cellules qui produisent la dentine) fonctionnent de façon continue tout au long de la vie de la dent. Cette dentine nouvellement formée s’appelle la dentine secondaire. - Sensorielle : les douleurs provoquées par la chaleur, le froid, le fraisage, le sucre, les lésions carieuses, les traumatismes ou les infections sont véhiculés par l’extrémité des nerfs. Cependant, les fibres nerveuses de la pulpe dentaire n’identifient pas la cause de la douleur.
- Trophique (nutritive) : La pulpe achemine les nutriments véhiculés par le sang et les transmet aux cellules de la pulpe qui atteignent les ostéoblastes de la dentine. Le circuit du sang entre le cœur et la pulpe n’est que de 6 secondes.
- Protectrice ou défensive : lors d’agression par une lésion carieuse, une dentine de réparation ou réactionnelle est synthétisée par les odontoblastes. Les odontoblastes atteints ou détruits sont remplacés par des cellules mésenchymateuses indifférenciées.
2.2. Le parodonte
Le parodonte correspond à l’ensemble des tissus de soutien des dents, notamment la gencive, le desmodonte, l’os alvéolaire et la couche externe de la racine de la dent (recouverte de cément).
2.2.1. La gencive
La gencive est une muqueuse masticatoire, recouverte de kératine, qui recouvre les procès alvéolaires des mâchoires et entoure les parties cervicales des dents. Fermement accrochée aux dents et à l’os environnant, la gencive est la partie visible du parodonte que l’on examine lors de l’examen buccal initial. Une gencive saine possède de nombreuses dépressions, elle est de couleur rose pâle (corail) chez les personnes au teint clair et souvent plus foncé voir brune chez les personnes à la peau mate. Les limites de la gencive suivent le contour des dents, parallèlement à la ligne cervicale, reproduisant un schéma d’arcades paraboliques. Les papilles interproximales saines sont pointues et occupent l’espace interproximal. Figure 6 : Parodonte comprenant les zones des fibres gingivales et parodontales
2.2.1.1. La gencive libre
La gencive libre ou gencive marginale est le tissu qui n’est pas attaché à la dent ou l’os alvéolaire. Elle forme une collerette autour de chaque dent et s’étend du bord libre de la gencive jusqu’au sillon gingivo-dentaire. La papille inter-proximale (inter-dentaire) correspond à la partie de la gencive libre qui se trouve entre les dents, elle s’adapte à la forme de la zone de contact entre les dents adjacentes. Le sulcus gingival (ou sillon gingivo-dentaire) peut-être évalué à l’aide d’une sonde parodontale, et sa profondeur est en moyenne de 0,69 mm. 2.2.1.2. La gencive attachée
La gencive attachée est la bande de muqueuse masticatoire, kératinisée, dont la couleur va du gris au rose pâle selon les individus. Elle est fermement attachée à l’os sous-jacent. Cette gencive a une hauteur qui varie entre 3 et 12mm.
2.2.2. Le ligament alvéolo-dentaire ou desmodonte
Le ligament alvéolo-dentaire est un tissu conjonctif fibreux qui se trouve entre la paroi alvéolaire et le cément. C’est un ligament très fin constitué de nombreuses fibres qui assurent le bon ancrage de la dent à l’alvéole osseuse au moyen des fibres de Sharpey. Ces fibres sont organisées en faisceaux qui prennent des orientations différentes selon leur localisation le long de la dent et donc selon la direction des forces qui s’exercent sur la racine. Dans la partie coronaire, ils sont horizontaux, dans la partie moyenne de la racine, ils sont obliques et ils sont verticaux dans la partie apicale et dans les espaces inter-radiculaires (Figure 6).
Le ligament alvéolo-dentaire joue différentes fonctions. Tout d’abord, il doit assurer l’ancrage de la dent dans l’alvéole osseuse. De plus, il a un rôle d’amortisseurs des forces occlusales, notamment les forces engrangées par la mastication, la déglutition, l’élocution, les para-fonctions et les éventuels traitements orthodontiques. Pour finir, le ligament peut, après destruction, se réparer grâce à la présence de cellules souches indifférenciées. La réparation parodontale reste un phénomène complexe qui implique différentes populations cellulaires.
2.2.3. L’os alvéolaire
L’os alvéolaire ou procès alvéolaire des maxillaires supérieurs et inférieurs forment une arcade osseuse qui entoure les racines des dents de l’arcade. Ces racines sont ancrées dans des alvéoles individuelles (alvéoles osseuses dentaires) dont la forme correspond exactement à celle de la racine qu’elle abrite. Le processus alvéolaire comprend plusieurs couches osseuses. L’os de soutien est constitué de 2 couches corticales, entre les 2, l’os trabéculaire (spongieux) composé de cloisons osseuses. Les parois de chaque alvéole sont constituées de lamina dura, une couche osseuse très fine est compacte (Figure 8). La perte d’une dent entraine la résorption de l’os alvéolaire touché.
L’os alvéolaire a un rôle de soutien de l’organe dentaire, il assure également la fixation des fibres ligamentaires et, est aussi un soutien pour le tissu gingival. De par sa structure, il offre une certaine rigidité (trame collagénique calcifiée), ainsi qu’une élasticité au support osseux (lignes de cémentations hypominéralisées). Figure 8 : Coupe vestibulo-linguale d’une mandibule et d’une molaire humaine 2.3. L’éruption dentaire
L’éruption dentaire est un évènement programmé et localisé sous la dépendance de facteurs héréditaire et endocriniens. C’est un processus biologique par lequel une dent en développement émerge, à un moment précis, à travers l’os et la muqueuse orale, pour apparaître au sein de la cavité buccale.
Les mammifères sont diphyodontes, ils possèdent deux jeux de dents : la denture temporaire et la denture permanente.
2.3.1. Terminologie : Dentitions et denture La dentition est le processus lié à la croissance, à l’éruption, au vieillissement et à la disparition des dents d’une même génération c’est à dire issue de la même lame dentaire. La première dentition donne 32 dents issues de la première lame dentaire (8 incisives, 4 canines, 20 molaires) et la deuxième dentition donne 20 dents nées de la deuxième lame dentaire (8 incisives, 4 canines, 8 prémolaires). Certaines dents de la première dentition vont être remplacées par les dents de la deuxième dentition, en revanche les 12 molaires permanentes issues de la première dentition ne remplaceront aucune dent, elles sont monophysaires. Les 20 dents nées de la deuxième lame dentaire sont dites diphysaires.
La denture représente l’ensemble des dents se trouvant dans la cavité buccale. L’Homme possède trois dentures successives du fait du remplacement des dents temporaires par les dents permanentes :
- La denture temporaire qui apparait d’environ 6 mois à 6 ans. A cette période l’enfant ne possède dans la cavité buccale que les dents issues de la première dentition. Ces dents sont temporaires, seules les douze molaires permanentes sont absentes. La denture temporaire contient 20 dents (8 incisives, 4 canines, 8 molaires). On les nomme également dents de lait, caduques ou déciduales.
- La denture mixte se présente de 6 ans (apparition de la première molaire permanente) à environ 12 ans (disparition de la dernière dent temporaire), c’est la période où la denture temporaire et permanente coexistent.
- La denture permanente débute au moment où chute la dernière dent temporaire, les dents restantes sont permanentes, bien qu’elles ne soient pas issues de la même génération. La denture humaine permanente complète compte 32 dents (8 incisives, 4 canines, 8 prémolaires et 12 molaires). On les nomme également dents définitives.
2.3.2. Chronologie de l’éruption dentaire La chronologie de l’éruption dentaire varie en fonction du type de dent, du sexe, de sa localisation… 2.3.2.1. Chronologie de l’éruption et de la chute des dents temporaires L’éruption des dents temporaires se fait en général entre 6 mois et 2 ans et demi, avec un développement plus précoce chez les garçons que chez les filles. Cette chronologie est précisée dans le tableau ci-dessus. 2.3.2.1. Chronologie de l’éruption des dents permanentes
L’éruption des dents permanentes se fait en générale entre 6 et 12 ans. L’éruption serait plus précoce chez les filles que chez les garçons. Cette chronologie est précisée dans le tableau ci-dessous. Eruption de la dent Perte de la dent
Type et localisation de la dent Supérieure Inférieure Supérieure Inférieure
Incisives centrales 7 à 12 mois 6 à 10 mois 6 à 8 ans 6 à 8 ans Incisives latérales 9 à 13 mois 7 à 16 mois 7 à 8 ans 7 à 8 ans
Canines 16 à 22 mois 16 à 23 mois 10 à 12 ans 9 à 12 ans
1ère molaire 13 à 19 mois 12 à 18 mois 9 à 11 ans 9 à 11 ans 2ème molaire 25 à 33 mois 20 à 31 mois 10 à 12 ans 10 à 12 ans
Eruption de la dent Type de localisation de la
dent
Supérieure Inférieure
Incisives centrales 7 à 8 ans 6 à 7 ans
Incisives latérales 8 à 9 ans 7 à 8 ans
Canines
11 à 12 ans 9 à 10 ans
1ère prémolaire 10 à 11 ans 10 à 12 ans
2ème prémolaire 10 à 12 ans 11 à 12 ans
1ère molaire 6 à 7 ans 6 à 7 ans
2ème molaire 12 à 13 ans 11 à 13 ans
3ème molaire 17 à 21 ans (voire 25 ans) 17 à 21 ans (voire 25 ans)
2.4. Nomenclature 2.4.1. Terminologie des faces dentaires Chaque surface dentaire est nommée en fonction de son alignement habituel au sein de l’arcade dentaire. On en identifie différentes à l’examen clinique :
- La face vestibulaire de la dent est dirigée vers le vestibule oral, ce terme peut s’appliquer aux dents antérieures comme postérieures. - La face linguale est le côté de la dent maxillaire ou mandibulaire le plus proche de la langue. A l’arcade maxillaire, ce côté est aussi appelé face palatine du fait de sa proximité avec le palais. - La face occlusale est la face masticatoire ou triturante d’une dent postérieure. Les incisives et canines n’ont pas de face occlusale, mais elles sont pourvues d’un bord incisif leur permettant de trancher.
- La face proximale d’une dent est en regard de la dent adjacente. On parle de face
mésiale si cette face est dirigée vers la ligne médiane de l’arcade (entre les 2
incisives) et de face distale si elle est tournée dans la direction inverse.
2.4.2. Terminologie utilisée pour décrire la morphologie des dents
Au niveau de la couronne anatomique on retrouve des protubérances, des arêtes, des dépressions et des sillons.
Une cuspide est la partie pointue située sur les faces occlusales des molaires
et prémolaires ainsi que sur les bords incisifs des canines. Les molaires présentent sur leurs faces occlusales 2 ou 4 cuspides. Chaque sommet de cuspide comprend quatre arêtes amélaires convergentes, qui donnent à la dent une forme légèrement arrondie. Les crêtes mésiale et distale se rejoignent au niveau de la pointe de la cuspide pour former un angle et les crêtes marginales se situent sur les bords de la face linguale. Les arêtes internes sont localisées sur chaque cuspide principale des dents postérieures. La crête transversale traverse la face occlusale des dents postérieures, la crête oblique n’est présente que sur les molaires maxillaires.
Les dépressions coronaires comptent les sillons et les fosses. La fosse
centrale est une large dépression située sur les faces occlusales des dents
postérieures dont les versants sont formés par des arêtes internes qui convergent pour former le sillon principal. Les sillons sont des dépressions linéaires étroites et prononcées, de longueur variable. Le sillon central est situé au centre de la dent, à ses extrémités on trouve des sillons secondaires qui se subdivise en branches. Des sillons additionnels, autres que les sillons secondaires sont appelés sillons accessoires. Une fissure est une petite fente ou crevasse située dans la partie la plus profonde de n’importe quel sillon. Sa formation vient de la fusion incomplète de l’émail au cours du développement de la dent et elles sont souvent à l’origine de carie dentaires.
Figure 9 : Première prémolaire maxillaire droite, face occlusale Figure 10 : Première prémolaire maxillaire droit, face mésiale
2.4.3. Nomenclature normalisée internationale de la Fédération Dentaire Internationale (FDI)
Il existe différents types de système de numérotation des dents qui sont nécessaires pour réaliser un examen dentaire précis. On s’intéressera particulièrement à la nomenclature normalisée internationale (FDI) de l’OMS même si on utilise aussi le système UNS ou la nomenclature Palmer.
La nomenclature normalisée internationale désigne chaque denture (permanente ou temporaire) par le biais de deux chiffres. Le premier chiffre se réfère au cadrant et à l’arcade et au type de denture : 1 = Denture permanente, maxillaire, côté droit 2 = Denture permanente, maxillaire, côté gauche 3 = Denture permanente, mandibule, côté gauche 4 = Denture permanente, mandibule, côté droit 5 = Denture temporaire, maxillaire, côté droit 6 = Denture temporaire, maxillaire, côté gauche 7 = Denture temporaire, mandibulaire, côté gauche 8 = Denture temporaire, mandibulaire, côté droit Le second chiffre donne la position de la dent par rapport à la ligne médiane : 1 = incisive centrale temporaire ou permanente 2 = incisive latérale temporaire ou permanente ; 3 = canine temporaire ou permanente ; 4 = 1ère molaire temporaire ou 1ère prémolaire permanente 5 = 2ème molaire temporaire ou 2ème prémolaire permanente 6 = 1ère molaire permanente 7 = 2ème molaire permanente 8 = 3ème molaire permanente
En combinant les 2 chiffres, on constate que tous les chiffres compris entre 11 et 48 représentent les dents permanentes et les chiffres de 51 à 85 désignent les dents temporaires. 3. La flore bactérienne La flore orale constitue un écosystème complexe riche en micro-organismes qui regroupe entre autres des bactéries aérobies et anaérobies. Plus de 700 espèces de bactéries sont capables de la coloniser. L’identification de la majorité d’entre elles a été faite. La flore varie en fonction de plusieurs facteurs tels que l’âge, le site de prélèvement et la situation clinique. Avant l’apparition de la denture définitive, la flore buccale évolue. In utero, elle est inexistante, puis elle va se constituer à partir de l’environnement dès la naissance.
L’apport de nutriments nécessaires à la croissance des bactéries est assuré par la salive et le fluide gingival. Le biofilm dentaire ou plaque dentaire résulte de colonisations successives avec tout d’abord une colonisation initiale par les streptocoques (Streptococcus sanguinis, Streptococcus oralis, Streptococcus mitis), puis une co-agrégation avec des actinomycètes (Actinomyces odontolyticus) sur lesquels d’autres bactéries pourront encore se fixer.
De la même manière que l’apparition des dents chez le nouveau-né entraîne une modification de la flore bucco-dentaire, la disparition des dents la modifie également.
Le passage d’une bouche stérile à une communauté bactérienne aussi complexe que la plaque dentaire est le résultat d’une série d’évènements :
D’abord, se produit la transmission, qui correspond à la sortie de bactéries de réservoirs extérieurs à la cavité buccale et de leur entrée dans la bouche, puis l’acquisition qui va permettre une sélection des bactéries qui leur permettra d’être
aptes ou inaptes à s’implanter dans le milieu buccal. La présence des communautés pionnières crée de nouvelles surfaces disponibles à la colonisation, en même temps que leur activité métabolique contribue à modifier l’environnement. Ces conditions sont propices à la colonisation de nouvelles populations secondaires. Cette addition et ce remplacement de population au sein d’une communauté aboutissent à la succession qui permettra une diversité des espèces et une augmentation des communautés qui engendre un équilibre précaire. 3.1. La flore bactérienne de la cavité orale physiologique Les bactéries de la flore buccale sont classées en deux groupes en fonction de la structure de leurs parois : bactéries à Gram positif et celles à Gram négatif. Les bactéries à Gram positif sont les plus nombreuses dans la flore d’un sujet sain. A l’inverse, les bactéries à Gram négatifs sont les plus importantes quantitativement et qualitativement chez les sujets atteints de maladies parodontales.
Parmi les bactéries les plus fréquentes, les bactéries pionnières, premières à s’implanter dans la cavité buccale, sont peu nombreuses : les deux espèces majeures sont Streptococcus salivarius et Sreptococcus mitis biovar 1. Après l’éruption des dents, les espèces les plus fréquentes sont Streptococcus mitis biovar1,
Streptococcus salivarius, Streptococcus oralis et Streptococcus sanguinis. 3.2. La flore bactérienne de la cavité orale pathologique 3.2.1. Bactéries cariogènes
Les trois genres de bactéries qui ont des propriétés cariogènes sont
Streptococcus, Lactobacillus et Actinomyces. Streptococcus mutans et Streptococcus sobrinus possèdent des facteurs de virulence qui leur confèrent la capacité d’adhérer
aux surfaces dentaires puis de s’y multiplier. Streptococcus mutans et Streptococcus
sanguinis sont trouvés dans les premiers stades de la lésion carieuse. Ces bactéries
protéolytiques et peptidolytiques acidogènes solubilisent les cristaux d’hydroxyapatite entraînant des caries. Lactobacillus acidophilus et Lactobacillus
casei se développent après la formation d’une cavité, tandis que les proportions
d’actinomycètes et de lactobacilles s’élèvent lorsque la dentine est atteinte. Les trois genres cités ci-dessus sont impliqués dans les caries radiculaires. 3.2.2. Bactéries des infections endodontiques et périapicales Ces bactéries sont le résultat de l'envahissement des tissus endodontiques et péri-apicaux par des bactéries salivaires ou de la plaque dentaire. Un déséquilibre de la flore se crée alors en faveur des anaérobies à Gram négatif.
Au cours des infections endodontiques, on trouve fréquemment
Fusobacterium nucleatum, Porphyromonas gingivalis, Porphyromonas endodontalis
et Prevotella intermedia. Dans les lésions inflammatoires péri radiculaires d’origine endodontique (L.I.P.O.E.) aiguës, on trouve majoritairement des micro-organismes anaérobies, mais aussi très fréquemment des genres bactériens tels que les streptocoques, les staphylocoques, les entérocoques et des entérobactéries.
3.2.3. Bactéries parodontopathogènes
On observe une grande proportion de bacilles à Gram négatif lors de parodontites. Parmi ces bacilles on note, Aggregatibacter actinomycetemcomitans,
Porphyromonas gingivalis, Tannerella forsythia et Prevotella intermedia qui sont les
quatre principales bactéries impliquées dans les maladies parodontales en particulier les parodontopathies agressives localisées.
Le caractère héréditaire se traduit par la présence en quantité plus importante de ces pathogènes dans la flore d'enfants appartenant à des familles affectées par une parodontite. Cette contamination survient peu au moment l'enfance, sauf pour Aggregatibacter actinomycetemcomitans qui commence à coloniser la bouche de l'enfant vers 4 à 7 ans, elle est généralement plus tardive.
3.2.4. Bactéries présentes dans les cellulites
On trouve généralement la flore buccale commensale dans les cellulites aiguës. Les espèces les plus fréquemment observées sont Peptostreptococcus spp,
Prevotella spp, Staphylococcus spp, Streptococcus viridans et Treponema spp. Les
cellulites chroniques sont souvent associées à des agents bactériens comme des actinomycètes et des staphylocoques.
3.2.5. Bactéries présentes dans les infections bactériennes des glandes salivaires
La contamination des canaux salivaires pouvant entrainer une infection des glandes salivaires peut se faire par plusieurs mécanismes, notamment la contamination rétrograde de bactéries provenant de la cavité orale ou encore la stase du flux salivaire qui augmente le risque d’infections suppurantes aiguës ou récurrentes. La stase peut avoir différentes origines tel qu’une hypersalivation, une
d’origine maligne. Les bactéries les plus souvent observées dans les infections bactériennes des glandes salivaires sont Fusobacterium nucleatum Peptostreptococcus spp, Prevotella spp, Porphyromonas spp, Staphylococcus aureus
II. Pathologies
1. Maladie carieuse
1.1. Définition
La carie est une maladie infectieuse multifactorielle des tissus durs de la dent. Elle est désormais considérée comme une maladie chronique qui menace tout au long de la vie. C’est une maladie liée à la présence, dans la plaque dentaire, de bactéries cariogènes qui colonisent la surface des dents. Quelque soit l’âge, les complications infectieuses des lésions carieuses augmentent le risque d’infections focales par passage des bactéries dans la circulation sanguine. La localisation la plus fréquente est l’endocardite bactérienne survenant sur des tissus cardiaques endommagés par diverses pathologies. Plus rarement, des infections respiratoires peuvent être provoquées, entretenues ou aggravées chez les personnes âgées par inhalation de particules septiques d’origine buccale. (22) (9) (47)
1.2. Epidémiologie
En 2004, l’OMS a estimé que 5 milliards de personnes dans le monde ont déjà eu des caries dentaires. En France, d’après l’enquête de l’UFSBD (Union Française pour la Santé Bucco-Dentaire) de 2006, 30 % des enfants de 6 ans et 22 % des enfants de 12 ans présentaient au moins une dent cariée non soignée. La prévalence de la carie dentaire était significativement plus importante chez les enfants en situation de précarité, scolarisés en ZEP ou nés à l’étranger. Chez les personnes âgées, en centre d’hébergement, environ une personne sur 3 était édentée et entre 30 et 40 % des résidents dentés présentaient un besoin en soins conservateurs. (9)(47)
1.3. Mécanisme de la carie
Nos dents sont exposées aux acides de sucre libérés par la dégradation des sucres provenant de l’alimentation, ce qui affecte notre environnement buccal. Ces sucres peuvent ainsi diminuer le pH dans le biofilm à la surface de la dent et déminéraliser l’email. Si la déminéralisation est trop importante, l’atteinte est irréversible et une carie se forme. La carie peut être coronaire ou radiculaire. La carie radiculaire est majoritairement plus présente chez les personnes âgées qui y sont sujettes car les risques que le cément soit exposé (récession gingivale) augmentent avec l’âge.
L’apparition de caries peut être favorisée ou prévenue par certaine habitude alimentaire. L’alimentation agit sur le métabolisme de la plaque dentaire, spécialement sur sa capacité à produire des acides. Les aliments cariogènes sont le saccharose qui est considéré comme le plus cariogène des sucres fermentés, le glucose et fructose sont aussi fortement cariogènes. La fréquence de consommation des sucres est un facteur majeur d’apparition de caries car plus les ingestions sont répétées, plus la production d’acides est prolongée et plus le système tampon de la salive peine à faire remonter le pH à sa valeur normale alors que la quantité de sucre ingéré est un facteur mineur. Les aliments protecteurs sont les lipides qui n’ont aucun pouvoir cariogène, les protéines qui ont un effet anti-cariogène. Le fromage a un effet carioprotecteur, grâce à son contenu en calcium et phosphore et en caséine. Le cacao et les noix sont également carioprotecteurs. L’UFSBD préconise particulièrement les chewing-gums édulcorés au xylitol et /ou fluorés.
Les biofilms cariogènes sont majoritairement des biofilms supra-gingivaux, ils sont caractérisés par une flore acidophile (streptocoques et lactobacillus) et acidogène (particulièrement Streptococcus mutans). Le pouvoir cariogène est du a deux aspects, tout d’abord, l’aspect quantitatif, un régime riche en sucres ou une baisse du débit salivaire modifie l’environnement oral, et l’aspect qualitatif, les
capacité à synthétiser les polysaccharides extracellulaires à partir du saccharose. (45) (31) (25) (9) (47) 1.4. Signes cliniques A son stade précoce, une lésion carieuse est reconnaissable par son aspect blanchâtre voire crayeux, qui est un signe de la déminéralisation de l’émail. Ce type de lésion est réversible si elle reste superficielle. Plus la déminéralisation progresse en profondeur, plus l’irréversibilité est à craindre.
On peut observer une lésion d’aspect brunâtre lorsqu’une carie progresse lentement grâce à une bonne application des règles de prévention de la carie dentaire. L’absence de coloration brune ne signifie pas forcément absence de lésion mais peut être due à une évolution très rapide de la lésion carieuse. Au stade de la carie superficielle de l’émail, la lésion est en général asymptomatique. La carie du cément est une lésion carieuse qui débute au niveau radiculaire. L’effraction du cément se fait rapidement et aboutit très vite à une carie dentinaire. Lorsque la lésion carieuse évolue, on parle de carie de la dentine. L’atteinte de la dentine se traduit par une douleur brève, inconstante, d’intensité variable et localisée à la dent. Plus la lésion évolue, plus la douleur augmente. La vraie cavité carieuse apparaît après effondrement du toit de l’émail qui persistait sur une dentine ramollie. (31) (25)
1.5. Traitement
Lors d’une lésion amélaire superficielle le traitement par le chirurgien-dentiste consiste en l’exérèse totale de l’émail altéré jusqu’à la jonction amélo-dentinaire et en son remplacement par un matériau de reconstitution (composite, amalgame d’argent ou autre). S’il y a une lésion amélo-dentinaire le traitement du chirurgien-dentiste consistera alors à l’exérèse de l’émail non soutenu et à un
par un matériau de reconstitution définitif. Un fond de cavité peut être mis en place, pour isoler la pulpe de ce matériau de reconstitution. Une carie qui n’est pas traitée continue de progresser et les bactéries finiront par attaquer l’os alvéolaire. (31) (25) 2. Infections endodontiques : Lésion pulpaire La pulpe est constituée de cellules, de vaisseaux qui alimentent en oxygène et nutriments ainsi que de fibres nerveuses connectées au nerf trijumeau. La pulpe occupe une partie importante de la racine et communique par l’apex avec les tissus environnants. Les maladies de l’endodonte se manifestent par une inflammation ou infection canalaire qui contient la pulpe dentaire. Les lésions pulpaires ont trois origines principales, l’origine carieuse qui est la plus fréquente, l’origine parodontale et traumatique. Dans le cas de l’origine carieuse, les toxines puis les bactéries atteignent la pulpe, enflammant celle-ci de façon parfois très soudaine : c’est la pulpite aigüe, encore appelée rage de dent. C’est une douleur pulsatile, intense, insomniante (accentuée par le décubitus) et irradiante.
Le traitement par le chirurgien-dentiste consiste en l’exérèse totale de la pulpe (coronaire et radiculaire) afin d’éliminer tous tissus infectés, déjà nécrosés ainsi que les bactéries qui s’y trouve et en l’obturation des canaux radiculaires avec un matériau assurant l’étanchéité définitive et biocompatible. (31) (25) (42)
3. Maladies parodontales 3.1. Les gingivites 3.1.1. Définition Les gingivites sont des lésions inflammatoires réversibles qui ne touchent que le parodonte superficiel (épithélium et tissu conjonctif gingival) et n’atteignent pas le parodonte profond (os alvéolaire, cément et ligament). Elles n’entrainent pas de perte d’attache et de lyse osseuse. (46) (32)
3.1.2. Epidémiologie
La gingivite est une pathologie courante, elle est observée chez 80% des adultes. Sur une population française étudiée, 10% à 69% ont au moins une perte d’attache supérieure à 4 mm. L’âge « critique » de la longévité dentaire en relation avec la destruction parodontale se situe vers 60 ans. Chez les enfants et les adolescents, les gingivites sont observées en moyenne chez 50% des adolescents, 50% ont de la plaque dentaire et 30% ont du tartre. (7)
3.1.3. Etiologie
La plaque dentaire constitue la cause directe des gingivites. En effet, une étude de 1965 (Löe, Theilade, & Jensen, 1965) a interrompu toute hygiène buccale chez des sujets présentant des gencives cliniquement saines et des dents exemptes de plaque pendant un temps variant de 10 à 21 jours. On observe alors que chez tous ces sujets, il y a un développement des signes cliniques de gingivite et que dès la reprise du brossage des dents et des mesures de contrôle de plaque, la gencive est redevenue saine.
présentes lors d’une gingivite sont des bactéries anaérobies, Gram-négatives et des spirochètes. Les gingivites inflammatoires d’origine bactérienne constituent la forme la plus commune des gingivites.
Certains facteurs de risque peuvent être mentionnés comme des facteurs hormonaux (puberté, cycle menstruel, grossesse, contraception orale, ménopause...), dûs à une modification des sécrétions de progestérone, des médicaments, des pathologies systémiques, des pathologies dermatologiques, auto-immunes, inflammatoires (maladie de Crohn), infectieuses (VIH, syphilis), des malpositions dentaires, des appareillages orthodontiques, des amalgames débordants, des prothèses défectueuses, du tartre. Le tabac est également un facteur de risque de maladies parodontales. (32) (26)
3.1.4. Mécanisme de formation
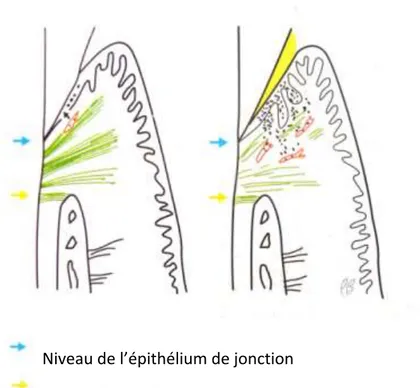
L’accumulation de plaque au niveau du sulcus entraîne une lésion initiale au niveau de l’épithélium de jonction. Une vasodilatation, accompagnée d’un afflux de leucocytes migrent dans l’épithélium de jonction et s’y accumulent. La lésion précoce (visible en 4 à 7 jours) s’aggrave si la plaque n’est pas éliminée, la vasodilatation s’accroit alors, l’infiltrat inflammatoire augmente, la lyse collagénique s’accentue, la prolifération de l’épithélium de jonction et de l’épithélium sulculaire est à l’origine de digitations qui s’enfoncent dans le chorion gingival endommagé. A ce moment-là, la partie épithéliale de la gencive n’est plus en contact avec la dent et le sulcus devient franchement concret. (46) Page suivante : Dans le premier schéma, le parondonte est sain, et dans le deuxième schéma, nous sommes en présence d’une gingivite, il n’y a ni migration de l’épithélium de jonction ni perte osseuse car on observe que les flèches restent au même endroit.
Niveau de l’épithélium de jonction Niveau de la crête osseuse Figure 11 : Installation de la gingivite (Bercy & Tenenbaum, 1996) 3.1.5. Signes cliniques
La gingivite se traduit par des signes d’inflammation notamment une augmentation de volume du fluide gingival, la présence plus ou moins franche d’œdème et de rougeur ainsi que la possibilité d’un saignement gingival (signe clinique précoce de l’inflammation). Cette gingivorragie est souvent occasionnée par le brossage des dents, le passage de la sonde parodontale du dentiste, ou, dans les cas extrêmes, se produit de façon spontanée. De plus, la gingivite est caractérisée par une sensibilité gingivale augmentée ou un prurit gingival.
De nombreux patients présentant une gingivite, n’osent plus se brosser les dents à cause de l’hypersensibilité gingivale que provoque la gingivite. Ainsi, la plaque dentaire n’est plus éliminée correctement et la gingivite s’aggrave.
3.1.6. Traitement
Le traitement de la gingivite repose sur le contrôle de la plaque dentaire. La première chose à faire est donc d’informer le patient sur les conséquences de la présence de plaque dentaire et également, lui expliquer les méthodes qui existent pour contrôler sa plaque dentaire afin que la gingivite ne dégénère pas en parodontite comme c’est le cas pour 10 à 15% des patients.
Il faut également expliquer au patient que la gingivite est réversible, contrairement à la parodontite, car il n’y a pas de lésion parodontale profonde (osseuse). Le pharmacien a son rôle à jouer dans le contrôle du facteur bactérien et dans les explications à fournir sur la gingivite. En revanche, si le cas présente des aspects trop complexes, il faut orienter le patient vers un chirurgien-dentiste qui effectuera dans un premier temps un détartrage. 3.2. Les parodontites 3.2.1. Définition
Les parodontites sont des parodontopathies qui affectent le parodonte profond (os alvéolaire, cément et ligament). Ce sont des lésions inflammatoires sévères affectant les tissus parodontaux profonds qui sont à l’origine d’une poche parodontale. Elles peuvent être également caractérisées par une perte osseuse. L’association de ces deux phénomènes peut provoquer une mobilité dentaire.(7)
3.2.2. Epidémiologie
L’évaluation des lésions parodontales en France par le CPITN (The community periodontal index of treatment needs) (Miller et Coll 1991) montre que sur un échantillonnage de 1005 sujets, âgés de 15 à 60 ans il y a 3,3 % qui n’ont pas de maladies parodontales, 6,2% ont un saignement seulement, 48,1% ont du tarte, 34,1
ont une poche moyenne et 10,1% ont une poche profonde. Ces chiffres montrent un besoin en soin pour 96,7% de la population. Ces résultats montrent une forte prévalence des maladies parodontales dans la population mondiale et particulièrement pour la population française. (23)
3.2.3. Etiologies
La parodontite est une infection qui a pour origine des bactéries de la plaque dentaire. Il a toutefois été découvert que la flore bactérienne présente dans les parodontites et les gingivites n’était pas la même. Il est donc difficile de conclure à une corrélation entre l’apparition d’une gingivite et son aggravation en parodontite. La composition de la flore bactérienne dans l'espace gingivo-dentaire évolue entre un sujet sain et un sujet atteint d’une parodontite. Chez le sujet sain, on observe 75% de bactéries aérobies pour 25% de bactéries anaérobies alors qu’il est respectivement de 10% et 90% chez le sujet atteint de parodontite. Il y a une évolution pour les bactéries à Gram positif qui sont de 85% chez le sujet sain et de 25% chez celui ayant une parodontite et, pour les bactéries à Gram négatif il est de 15% chez le sujet sain et de 75% chez celui ayant une parodontite.
L’accumulation de facteurs tels que, la présence de bactéries pathogènes, l’absence de bactéries protectrices, un environnement dento-gingival défavorable et une défaillance du système immunitaire entrainerait la destruction des tissus parodontaux profonds.(7)
3.2.4. Mécanisme
Toute parodontite a été précédée d’une gingivite. Ainsi, lorsque la plaque s’accumule trop, la réaction inflammatoire mise en jeu par l’hôte devient inadéquate, les bactéries parodonto-pathogènes qui produisent des enzymes protéolytiques et des métabolites toxiques pénètrent dans le tissu gingival et entrainent une destruction du tissu osseux alvéolaire. On observe également un