AU DIEU TOUT PUISSANT
Soit magnifié pour tous les bienfaits que Tu opères dans ma vie.
Sans Toi, rien de tout ce qui a été accompli n’aurait été possible.
Merci, parce que Tes bénédictions continuent de surabonder dans ma
vie.
Dans Proverbes 3 : 13-14, il est dit « Heureux l’homme qui a trouvé
la sagesse, et l’homme qui possède l’intelligence ! Car le gain qu’elle
procure est préférable à celui de l’argent, et le profit qu’on en tire vaut
mieux que de l’or ».
Que l’honneur et la gloire Te soient rendus pour des siècles et des
siècles. Amen
A Feu sa Majesté le Roi HASSAN II
A sa Majesté le Roi MOHAMMED VI
Chef d’Etat-major Général des Forces Armées Royales.
Roi du MAROC et garant de son intégrité territoriale.
A
Son Altesse Royale le Prince Héritier Moulay HASSAN,
Que dieu le préserve.
A
Son Altesse Royale le Prince Moulay RACHID,
Que dieu le protège
A
A
Monsieur le Général de Corps d’Armée
ARROUB BOUCHAIB
Inspecteur général des Forces Armées Royales
En témoignage de notre grand respect, notre profonde
considération et sincère admiration
A
Monsieur le Médecin Général de brigade
A.EL MOUDEN
Professeur de traumatologie.
Inspecteur du service de santé des forces armées royales.
En témoignage de notre grand respect
A
Monsieur le Médecin Colonel Major
M. Abdelkarim MAHMOUDI
Professeur de d’Anesthésie-Réanimation
Directeur de l’HMIMV-Rabat.
En témoignant de notre grand respect
A
Monsieur le Médecin Colonel Major
Hachemi L’Kassmi
Professeur en biologie
Directeur de l’HMMI-Meknès.
En témoignant de notre grand respect
A
Monsieur le Médecin Colonel Major
ISMAILI Hassan
Professeur de traumatologie Orthopédie
Directeur de l’Hôpital Militaire Avicenne de Marrakech
En témoignant de notre grand respect
A
Monsieur le Médecin Colonel Major
HDA ABDELHAMID
Professeur de cardiologie.
Directeur de l’E.R.S.S.M et de l’E.R.M.I.M
En témoignant de notre grand respect
Toutes les lettres
Ne sauraient trouver les mots qu’il faut ...
Tous les mots ne sauraient exprimer la gratitude, l’amour, le
respect, la reconnaissance...
Aussi, c’est tout simplement que...
A Mon Pays Le Gabon
Merci d’avoir fait de moi ton ambassadeur en tant qu’élève Officier
médecin dans ce pays. J’espère avoir été à la hauteur des attentes et je
promets en retour servir fidèlement ma patrie.
Que la grâce divine épargne le peuple gabonais de toute instabilité
et que la paix demeure dans ce beau pays.
A Son Excellence Ali Bongo Ondimba
Président de la République du Gabon,
Chef de l’Etat,
Chef Suprême des Armées.
Que Dieu l’assiste et le protège toujours.
A Monsieur Ernest Mpouho Epighat
Ministre de la Défense Nationale du Gabon.
A Monsieur Le Medecin General Leon Nzouba
Professeur d’otorhinolaryngologie et de chirurgie maxillo-faciale
Ancien Directeur du Service de Santé Militaire du Gabon
Merci de nous avoir donné notre chance et nous espérons avoir été à
la hauteur de vos attentes.
En témoignage de notre grand respect et de notre profonde
considération
A Monsieur Le Medecin General Jean Raymond Nzenze
Professeur de Médecine Interne
Directeur Général du Service de Santé Militaire du Gabon
En témoignage de notre grand respect et de notre profonde
considération.
A Madame Le Medecin General Nguema Edzang Beatrice
Professeur de Radiologie.
Médecin Chef de l’Hôpital d’Instruction des Armées OMAR
BONGO ONDIMBA.
En témoignage de notre grand respect et de notre profonde
considération.
A Son Excellence Monsieur Abdu Razzaq Guy Kambogo
Ambassadeur
Extraordinaire
et
Plénipotentiaire
Haut
Représentant de la République Gabonaise, près le Royaume du Maroc.
En témoignage de notre grand respect et notre profonde
considération.
A Monsieur Le Colonel Jean Bernard Nguema Bilong Et
A Son Epouse
Attaché de Défense près l’Ambassade de la République du Gabon
au Maroc.
Mon Colonel vous êtes un véritable Chef pour nous, sérieux et
rigoureux dans le travail. Votre présence, vos conseils et votre
disponibilité vis-à-vis de nous font de vous en plus d’être le Chef, un
père, un exemple à suivre. Que le Seigneur vous comble de ses bienfaits
vous et votre famille. Je vous dis tout simplement merci.
A Monsieur Le Colonel Moudoki Boulingui Et A Sa
Famille
Ancien Attaché de Défense près de l’Ambassade du Gabon au
Maroc.
Mon colonel vous avez été un Chef et un père pour nous.
Nous n’oublierons jamais vos conseils et votre disponibilité. Que le
Seigneur vous comble de ses bienfaits vous et votre famille.
A Tout Le Corps Diplomatique De L’ambassade Du
Gabon Au Maroc
En témoignage de notre grand respect et de notre profonde
considération.
A Mon Père Monsieur Mbadinga Pierre
J’ai toujours joui d’un amour paternel sans faille. Ta confiance en
moi m’a permis de pousser plus loin de mes limites pour que tu restes fier
de moi.
Puisse le Seigneur t’accorder longévité et santé afin que tu puisses
voir ta fratrie briller au delà de tes espérances.
A Ma Mère Madame Maroundou Boussougou, Epouse
Mbadinga
Mère amour, mère courage, mère protectrice, mère soutien, mon
monde Voici ici réalisé un de tes rêves, jamais assez je ne te dirai merci
de m’avoir donné la vie. Mère se battant toujours pour m’offrir le
meilleur. Mère qui ne cesse de m’encourager, de m’assister et de me
soutenir dans mes choix aussi difficiles soient-ils. Je te dis merci pour
ton amour et tes prières. Tant que je vivrai je ferai du mieux que je
pourrai pour te rendre heureuse.
A Mes Grands Parents Feu Moussavou Alphonse Et
Mapaga Rosalie
A travers ce travail recevez les honneurs qui vous sont dues, car je
vous dois ce que je suis.
A Mes Grands Parents, Le Couple Boussougou Jean Paul
Et Brgitte
A travers ce travail recevez les honneurs qui vous sont dues, car je
vous dois ce que je suis.
A Mes Frères
Lionnel, Pierrick, Orphé, Sherty
Je ne cesserai de rendre grâce à Dieu de m’avoir permis de naître au
milieu de vous.
A Toutes Mes Mamans ;
Caroline, Chantal, Béa, Julie,
Marie, Thama, Prisca, Linda, Leslie, je vous aime
A Tous Mes Oncles
; Diaz, Georges, Christian Jey,
Pierre-François, Hubert Daniel, Kunde, Blaise
A Hermili Bindang Bi Ndong
C’est avec amour que je te dédie ce travail, fruit de longues années
de labeur, de sacrifice et d’absence. Merci pour ta patience, tes conseils
et tes encouragements dans ce long projet. Merci également pour
l’amour que tu ne cesses de me témoigner. Que Dieu continu de veiller
sur nous, pour atteindre les objectifs auxquels nous aspirons. Je t’aime.
A Monsieur Edouard Mezui et Madame Nadege Angue
Merci pour le soutien que vous continuez de me procurer ; ce travail
vous est également dédié.
A mes filles EDEN EVA et EDEN JOYCE
Pour le bonheur que vous ne cesserez de procurer dans ma vie ;vous
êtes ce qui est arrivé de meilleur dans ma vie.
Je vous aime.
A tous mes condisciples de primaire, secondaire et
universitaire en
particulier Hamed, Sébastien, Brice, Abraham et les
tous les autres.
A la grande famille au Royaume
, en particulier ancien
Tanguy, ancien Chily, ancien Harlow, Wilfried, ancien Buckat, ancien
Christ, Mitch (c’est la communauté man), Anicet (il y a pas un
bouillon), Steeve (le madrilène), Ollomo, Mounir, Moul, Typi, Joseph et
Evily, Achraf, Badr, Flamine, Horry, Nazaire, Gladys et ses enfants
Terrance et Anthony Fortune, Noëllie, à toute la famille du sablot et
Aux Officiers Et Eleves Officiers Gabonais En Stage Au
Maroc
En reconnaissance à cette nouvelle famille incroyable à laquelle je
suis lié à vie.
Que Dieu vous permette de briller aussi bien sur le plan militaire,
médical que familial.
A Tous Mes Anciens, Promotionnaires Et Jeunes De
L’erssm Toutes Nationalites Confondues
C’était un honneur de partager toute cette partie de ma vie à vos
côtés.
A tous mes anciens gabonais de l’ERSSM,
ABEKE Cynthia, MPOUHO Edmery Muriel, K. DOUMBENENI
Marie-jocelyne, BATCHY O. Fanny, OLLENDE Crépin, EKAMBOU M.
Ephrem, EKAMBOU M. Ludjer, MANZEKI Guy Blaise, ATANI LEKOGO
Teddy, MIYABE Fidel, MBAGUI Rodrigue, LASSEGUE EPOGO Régine
Kaïda, OYABIGUI Ulrich Tanguy, MBINI J. Jean Léonard, OYIEYE
Anouchka E., IBINGA Linda D., YOUMOU Chily Dyck C., ROSSEMOND
N. Nadine, ETOTSIE Max, KEBY NZONDO Max L., INGUEZA Marlène,
MATEBA Davy Hébert , BUCKAT BUCKAT Hugues, Abandazegoue A.
Leaticia, NGUIA N. Noëlla, NDONG N. Sévère, ODOUNGA Karen,
MBOUMBA O. Sergine, MOKANDA Magali, MAVITCHI MAVITSI Ange,
NGOMA S. Marielle, NDJIBI Bettina, NGUEMA L. Dominique, NKOLO A.
Christ, NGOUNGA M. Yann Terrence, LITCHANGOU Fred Stécy,
ANDJOUMA M. Price
A mes promotionnaires de l’ERSSM, particulièrement les P.A
Rachid, Elie, Hervé, Yoyo, Matas, Alban, Bonifacio, Policarpo, Akim,
Paulin, Dohou, Anicet, Affane, Mitch, Loukou, Guessan, Desiré, Elyamine,
Mbechézi, Fahardine, Chesca, Diane, Emmanuel, Ellioth.
Promo à vie, puisse Dieu garder chacun de nous ainsi que nos
familles.
A tous mes jeunes gabonais de l’ERSSM
Joseph, Stéphane, Hyacinthe, Lylian, Robert, Jaures, Glen, Willy,
Okalas, Sandy, LEKEBA, Sarah, Hans, Stévy, Jenny, Isabelle, Kaka,
Barrault, Mbeng, Moulonda, Obiang. E, Boumah, Ornelia.
J’espère avoir été un exemple pour vous, bonne continuation.
A toutes mes jeunes gabonaises Assistante Sociale
A Notre Maitre, Président Du Jury
Et Rapporteur de thèse Monsieur SAMIR SIAH
Professeur d’Anesthésie – Réanimation
à l’Hôpital Militaire Mohammed V de RABAT.
Vous nous nous faites un grand honneur en acceptant de préside de
présider notre jury de thèse.
Nous vous remercions pour la gentillesse avec laquelle vous avez
dirigé ce travail.
Vous nous avez accordé votre attention, et guidé de vos conseils
pour réaliser ce travail, en nous consacrons avec beaucoup amabilité une
partie de votre précieux temps.
Veuillez trouver ici, cher Maître, l’expression de ma haute
considération et de ma profonde reconnaissance.
A notre maitre et juge de thèse
Monsieur AIT ALI A.
Professeur de Chirurgie général
à l’Hôpital Militaire Mohammed V de Rabat
Nous sommes très touchés par la spontanéité avec laquelle vous
avez accepté de juger notre travail.
Nous sommes très honorés de votre présence parmi notre jury de
thèse.
Veuillez trouver ici, cher Maître le témoignage de notre vive
gratitude et de nos respectueux sentiments.
A notre maitre et juge de thèse
Monsieur Rachid MOUSSAOUI
Professeur d’Anesthésie – Réanimation a
u CHU IBN SINA.
Nous sommes profondément reconnaissants de l’honneur que vous
nous faites en acceptant de juger ce travail.
Nous avons apprécié votre accueil bienveillant, votre gentillesse
ainsi que votre compréhension.
Veuillez trouver dans ce travail l’expression de notre grande
attention et notre profond respect.
A notre maitre et juge de thèse
Monsieur BOUNAIM AHMED
Professeur de Chirurgie Générale
à l’Hôpital Militaire Mohammed V de RABAT.
Nous sommes très heureux de l’honneur que vous nous avez fait en
acceptant de siéger parmi ce respectable jury.
Par votre simplicité et votre modestie, vous nous avez montré la
signification morale de notre profession.
Qu’il nous soit permis, Cher Maître, de vous exprimer toute notre
gratitude et notre profonde admiration.
A tous ceux qui ont participé de près ou de loin à l’élaboration de
cette thèse, en particulier le Médecin Lieutenant, Emane Eya’a Arsène ;
merci pour toutes les orientations, tous les conseils.
Liste des figures, des tableaux et graphiques :
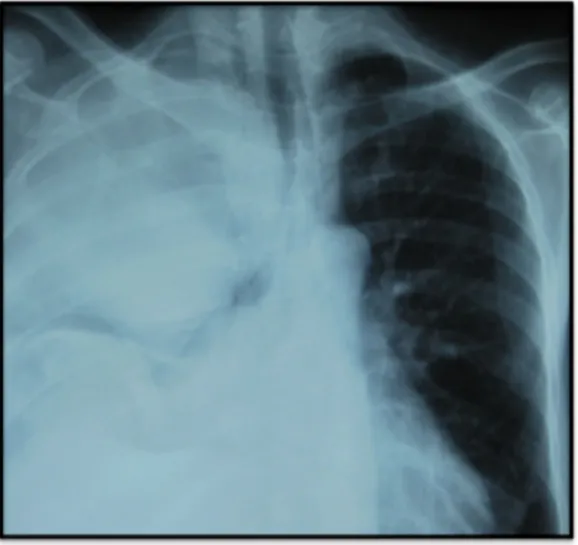
Figure 1 : radiographie thoracique de face montrant une pleurésie droite.
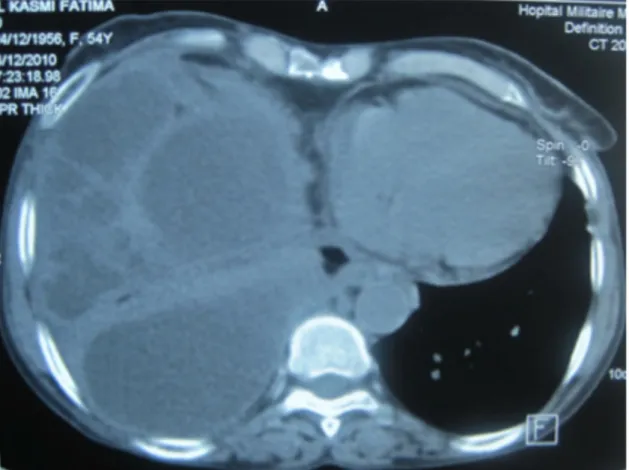
Figure 2 : Scanner thoracique montrant une pleurésie droite enkystée et
multi-cloisonné
Figure 3a : Forme adulte d’Echinococcus granulosus [7]
Figure 3b : Kyste hydatique avec larves (scolex) d’Echinococcus granulosus
[7].
Figure 4 : schéma du cycle biologique du tænia Echinococcus granulosus [7]. Figure 5 : Répartition du K.H dans le monde selon l’institut de Répartition
mondiale de
Parasitologie de l’Université de Zurich [10].
Figure 6 : classification échographique de Gharbi simplifié [15]. Figure 7 : Illustrations échographiques des différents KHF. [14]
Figure 8 : masse de densité liquidienne (1 U.H) comportant des bulles d’air et
une image hyperdense ondulée correspondant à la membrane hydatique flottante [16]
Figure 9 : Principales complications de l’hydatidose hépatique [20] Figure 10: Voie d’activation de NF-κB
Figure 11 : Schéma récapitulatif de la réponse inflammatoire systémique.
Figure 12a: Grands axes de la prise en charge des états infectieux graves : Early
– Goal – directed - therapy [59].
Figure 13: Stratégie de prise en charge couplée au monitorage du choc septique
[63]
Figure 14: Variations de la pression artérielle pulsée avec la ventilation comme indicateur de précharge dépendance [128-132].
Figure 15 : Monitorage du choc septique
Graphique 1 : Indice cumulée de l’hydatidose par 100000 habitants et par
région au Maroc en 2012 ; [14]
Graphique 2 : Répartition du nombre de cas d’hydatidose au Maroc par année
[11
Tableau I : Classification de l’OMS de kyste hydatique [15]. Tableau II : Définitions des états septiques [32-72]
Tableau III : Définitions des défaillances d'organe [136].
Tableau IV : Facteurs moléculaires associés aux agents pathogènes et TLRs
correspondants pathogen-associated molecular patterns (PAMPs) and corresponding TLRs [43].
Tableau V : Score de FINE [40] Tableau VI : Score de RISSC [40]
Tableau VII : Effets pharmacologiques usuels des principales catécholamines
utilisées dans le traitement des états de choc [107-108]
Abréviations
CaO2 : consommation d’oxygène
Cc : millilitre
CIVD : coagulation intravasculaire disséminée DO2 : défaut global de transport en O2
∆PAS : variations respiratoires de la pression artérielle ∆PP : variations respiratoires de la pression pulséé (delta PP) EGDT : Early Goal Directed Therapy
EIG : états infectieux graves
ETCO2 : End-tidal monitoring de CO2
g: gramme
g/dL : gramme par décilitre h : heure
Hb : hémoglobine
FC : fréquence cardiaque
FiO2 : fraction inspirée en oxygène
IL: interleukine
IVL : intra-veineux lent
KHHP : kyste hydatique hépatoto-pulmonaire L : litre
mm3 : millimètre cube
mmol/L : milli-mole par litre N2O : dioxyde d’azote
OMS : organisation mondiale de la santé
PAS/PAD : pression artérielle systolique/ diastolique PAM : pression artérielle moyenne
PACO2 : pression artérielle de CO2
PAPO : pression artérielle pulmonaire occlusive P.A.I.R : ponction aspiration injection réaspiration PP : pression pulsée
PVC : pression veineuse centrale QC : débit cardiaque
RISSC : risc of infection to severe sepsis andshock score RVS : résistances vasculaires systémiques
SAS : Surviving Sepsis Campaign
SIRS : syndrome inflammatoire de réponse systémique SFAR : Société française d’anesthésie réanimation SDMV : syndrome de défaillance multiviscéral SDRA : syndrome de détresse respiratoire aigu SLRF : Société de langue française de réanimation SvcO2 : saturation veineuse centrale en oxygène
SpO2 : saturation artérielle en oxygène
VO2 : consommation d’oxygène
VSTi : volume sanguin intra thoracique indexé VTDGi : volume télédiastolique global indexé
Introduction ...1 Observation...4 Discussion... 10
I. L’hydatidose Humaine A Localisation Hepato-Pulmonaire ... 11 1. Définition ... 11 2. Agent pathogène : Echinococcus granulosus ... 11 3. Cycle biologique ... 14 4. Epidémiologie ... 15 4.1. A l’échelle mondiale ... 15 4.2. A l’échelle nationale ... 18 5. Physiopathologie ... 20 6. Diagnostic positif. ... 21 6.1. Aspects cliniques. ... 21 6.2. Diagnostic radiologique. ... 21 6.3. Diagnostic biologique. ... 26 7. Complications (figure 9). ... 26 8. Traitement. ... 29 8.1. Traitement médical : Les Benzimidazolés ... 29 8.2. Traitement chirurgical ... 29 8.3. Traitement percutané : P.A.I.R (ponction aspiration injection et réaspiration) .. 31 9. Stratégies de lutte contre la maladie. ... 33 II. Les etats infectieux graves. ... 34 1. Définitions... 34 2. Epidémiologie ... 41 3. Physiopathologie ... 41 3.1. Rôle des micro-organismes lors du sepsis ... 41 3.2. Phénomènes inflammatoires lors du sepsis (figure 2, tableau II) ... 42 3.2.1. Reconnaissance de l’agent pathogène ... 43 a. Rôle de Toll – like receptors (TLR) ... 43 b. Nucleotide – binding oligomerisation domination 1 et 2 (NOD1 etNOD2) ... 45
c. Rôle du MDP (muramyl dipeptide MurNac – L – ALA – D – Isogln) ... 46 d. NF-κB (NUCLEAR FACTOR KAPPA B)... 47 3.2.2. Activation de la cascade inflammatoire: réponse humorale ... 48 a. Médiateurs pro-inflammatoires ... 48 b. Médiateurs anti-inflammatoires... 51 c. L’interleukine 6 ... 52 3.2.3. Activation de la cascade inflammatoire lors de l’infection: réponse
cellulaire... 53 3.2.4. Activation de la coagulation lors de l’infection ... 56 3.2.5. Interaction de la coagulation et de l’inflammation pour la réponse à
l’infection ... 57 3.3. Conséquences physiopathologiques ... 59 3.3.1. Conséquences hémodynamiques... 59 3.3.2. Conséquences respiratoires ... 60 3.3.3. Conséquences sur les circulations régionales et l’oxygénation tissulaire ... 60 3.3.4. Conséquences hépatiques et intestinales ... 60 3.3.5. Conséquences rénales ... 61 3.3.6. Conséquences neurologiques ... 61 4. Diagnostic positif du choc septique... 61 4.1. L’état de choc (EDC) ... 61 4.2. Le choc infectieux. ... 63 4.3. Recherche du foyer infectieux. ... 66 5. Prise en charge thérapeutique. ... 67 5.1. Quel monitorage du choc septique et à quelle fréquence ? ... 68 5.2. Réanimation initiale. ... 72 5.2.1. Remplissage vasculaire ... 73 5.2.2. Traitement anti-infectieux. ... 75 5.2.3. Vasopresseurs (tableau VI) ... 76 5.2.4. Les inotropes (tableau VI) ... 77 5.3. Thérapies de soutien ... 83
5.3.1. Administration des produits sanguins. ... 83 5.3.2. Sédation, analgésie et curarisation. ... 83 5.3.3. Ventilation mécanique du SDRA provoqué par un sepsis. ... 83 5.3.4. Corticothérapie ... 84 5.3.5. Contrôle du glucose ... 84 5.3.6. Traitement de substitution rénale. ... 84 5.3.7. Protéine C activée recombinée humaine. ... 84 5.3.8. Nutrition... 85 5.3.9. Thromboprophylaxie et protection gastrique ... 85 III. Particularites du choc septique en peroperatoire. ... 86 1. Priorités face à un état de choc en peropératoire... 86 2. Stratégie diagnostic. ... 87 2.1. Le choc anaphylactique. ... 87 2.2. Choc hypovolémique. ... 88 2.3. Le choc septique ... 89 2.4. Le choc cardio-vasculaire. ... 90 3. Quel monitorage des chocs septiques au bloc opératoire ? ... 90 3.1. Les variations de la pression artérielle au cours du remplissage. ... 90 3.1.1. Variations respiratoires de la pression pulsée (PP). ... 91 3.1.2. Variations respiratoires de la PAS (∆PAS) et sa composante down. ... 93 3.2. Intérêt de la PiCCO pour évaluer la précharge et les besoins volémiques. ... 94 3.3. Eléments de base du monitorage au bloc opératoire. ... 95 IV. Strategie therapeutique. ... 98
Conclusion ... 102 Résume ... 104 Bibliographie ... 108
1
2
L’hydatidose humaine est une anthropozoonose cosmopolite due au développement dans l’organisme de la forme larvaire du tænia Echinococcus granulosus; c’est une pathologie fréquente dans les pays du pourtour méditerranéen et plus particulièrement ceux du Maghreb.
Affection le plus souvent asymptomatique de découverte fortuite [1-3]. Cette parasitose atteint aussi bien le foie (50-70% des cas), le poumon (20-30%), et aussi les autres organes tels que l’os, la rate, le rein, le cœur et le système nerveux central.
Le diagnostic est fait généralement au stade de complication. La rupture aiguë kystique représente la principale complication évolutive, rare et redoutable de l’hydatidose; réalisant une véritable urgence diagnostic et thérapeutique [4].
Ces dernières années ont été marquées par une évolution des connaissances des mécanismes physiopathologiques des états infectieux graves (EIG) et du choc septique [5].
La chirurgie du kyste hydatique hépato-pulmonaire est souvent réalisée dans notre structure hospitalière; néanmoins des complications hémodynamiques peuvent survenir brutalement; aggravant de ce fait le pronostic en peropératoire.
Il est fondamental de faire un diagnostic positif du choc septique après avoir éliminé les autres causes de choc comme l’hémorragie ou l’anaphylaxie L’objectif de la prise en charge précoce du choc septique nécessite :
la restauration d’un état hémodynamique satisfaisant ;
la restauration d’une ventilation efficace, par une ventilation mécanique pour optimiser l’oxygénation tissulaire ;
3
la conception d’une stratégie de recherche du foyer infectieux en cause, d’éradication de ce foyer par une antibiothérapie précoce puis adaptée aux données bactériologiques et/ ou un geste chirurgical, si ce foyer est accessible.
Cette prise en charge globale, en unité de soins intensifs ou en réanimation, est le meilleur garant de la survie du patient en choc septique.
En dépit des progrès de la réanimation et de l’antibiothérapie, le choc septique, en particulier à bactéries Gram négatif, représente encore une source importante de morbidité [5].
Notre travail portera sur une étude de dossier à propos d’un cas de survenue d’un choc septique au cours d’une chirurgie de kyste hydatique hépato-pulmonaire. Le but de celui - ci est de :
être capable de faire rapidement les premières démarches diagnostiques et thérapeutiques
connaître les stratégies thérapeutiques selon la « Surviving Sepsis Campaign » des Sociétés savantes, qui sont strictement basées sur une évidence prouvée [5].
4
5
Il s’agit de Madame K.F âgée de 54 ans, sans antécédents notables; hospitalisée dans le Service de chirurgie viscérale de l’Hôpital Militaire d’Instruction Mohammed V (H.M.I.M.V) pour prise en charge d’un kyste hydatique du foie.
La symptomatologie était marquée par une pesanteur au niveau de l’hypochondre droit.
L’examen clinique à l’admission a retrouvé une pâleur cutanéo-muqueuse et un amaigrissement.
L’échographie abdominale et le scanner abdominal ont montré un kyste hydatique du dôme hépatique; stade II de Gharbi.
Au cours de la consultation pré anesthésique, la patiente a présenté une toux sèche, sans vomique et sans fièvre. L’examen pleuro-pulmonaire a mis en évidence une matité du poumon droit.
La radiographie pulmonaire de face a montré une pleurésie pulmonaire droite (figure 1). Le scanner thoracique a trouvé une pleurésie droite enkystée multi-cloisonnée (figure 2).
Par conséquent, il s’agissait d’une hydatidose à localisation hépato-pulmonaire. L’indication opératoire d’un drainage pleural avec kystectomie hépatique a été posée.
L’intervention est réalisée sous anesthésie générale et intubation orotrachéale. Un cathéter radial est posé au membre supérieur droit pour monitorage de la pression artérielle sanglante, ainsi qu’une voie veineuse centrale jugulaire droite.
6
puis ponction aspiration du kyste hydatique ramenant du pus franc (3 litres). La libération du kyste hydatique, le drainage d’une fistule biliaire, la cholécystectomie et le drainage des voies biliaires par drain de kehr ont ainsi été réalisés.
Par ailleurs, l’exploration de la cavité pleurale à travers la brèche diaphragmatique trouve une symphyse pleurale avec issue de liquide purulent.
De plus, l’installation brutale d’une insuffisance circulatoire aigue avec un état de choc (TA : 60/30 mm Hg) a été observée. Il est supposé que l’étiologie est soit anaphylactique, septique ou hémorragique.
Les observations ont montré que les pressions télé-expiratoires étaient normales et avec absence de rash cutanée, de râles sibilants, et de désaturation en oxygène. Ainsi l’origine anaphylactique a pu être écartée.
La suspicion de saignement thoracique a conduit les chirurgiens à réaliser une thoracotomie sous mammaire droite passant par le 5ê espace intercostal droit. De plus il n’y avait pas eu de saignement thoraco-abdominal.
Les données hémodynamiques, les dosages de lactates et la bactériologie confirmeront l’origine septique de l’état de choc.
La PVC et les lactates ont été mesurés à -1mm hg (valeurs normales entre 8 - 12 mm Hg) et à 5,3 mmol /l (VN < 2 mmol/l) respectivement. On a noté une oligurie à 60 ml sur deux heures. L’hémocue a retrouvé un taux d’hémoglobine à 8,5 g/dl. Des hémocultures ont été réalisées.
L’examen bactériologique avec coloration de Gram réalisé en urgence avait noté la présence d’une réaction cellulaire importante faite de polynucléaires neutrophiles, ainsi qu’une flore bactérienne abondante faite essentiellement de
7
bacilles Gram négatifs. L’examen parasitologique du liquide purulent avait retrouvé des protoscolex. L’Ecchinococcus granulosus avait été confirmée.
Un remplissage vasculaire par cristalloïdes est débuté à raison de 500 cc/ 30min de sérum salé 0,9%. Une antibiothérapie probabiliste est administrée à base d’imipenème (1g en IVL) et amikacine (20mg/kg/j en une injection IVL de 30min).
Nos objectifs hémodynamiques n’étant pas atteints avec le remplissage vasculaire (les variations respiratoires de pressions pulsées [∆PP] étaient inférieures à 13%); l’adrénaline avait été administrée à une dose de 0,5mg/kg/h et une transfusion isogroupe, isorhésus a été réalisée. L’hemocue® a fourni un taux d’hémoglobine à 11g/dl après transfusion.
La patiente, intubée et ventilée a été transférée en réanimation chirurgicale. Elle était stable sur le plan hémodynamique sous adrénaline. Le laboratoire de bactériologie a trouvé un pyocyanique (Pseudomonas Aeruginosa) sensible à l’imipenème et l’amikacine.
Le contrôle clinique et radiologique de la fonction pulmonaire était normal. A J+12, la patiente avait quitté le Service de chirurgie avec un traitement à base d’albendazole pendant trois mois et avait été revue en consultation de chirurgie viscérale.
8
9
10
11
I. L’hydatidose Humaine A Localisation Hepato-Pulmonaire 1. Définition
L’hydatidose humaine est une anthropozoonose due au développement dans l’organisme de la forme larvaire du tænia Echinococcus granulosis. Cette parasitose atteint essentiellement le foie (de 50 à 70% des cas), le poumon vient en seconde position. Elle peut aussi intéresser le tissu osseux, la rate, le système nerveux central…
2. Agent pathogène : Echinococcus granulosus
C’est un parasite appartenant à la famille des Plathelminthes et au genre Echinococcus. L’échinococcus est un cestode qui présente quatre sous espèces [6].
Le tænia Echinococcus se présente sous trois formes : l’adulte qui vit fixé entre les villosités de l’intestin grêle de l’hôte définitif, l’œuf qui contient un embryon hexacanthe à 6 crochets et la larve ou kyste hydatique.
La forme adulte
L’Echinococcus granulosus est un tænia du chien de petite taille (3 à 7 mm) ne comportant que 3 à 4 anneaux dont le dernier est occupé par un utérus ramifié d’œufs.
Ce dernier anneau se détache activement du corps, puis est éliminé dans le milieu extérieur.
Il est présent en grand nombre dans l’intestin de l’hôte définitif représenté par les Canidés (chien, loup) (figure 3a) [7].
12
L’œuf.
L’œuf est ovoïde (35µm), non operculé protégé d’un embryophore épais et strié. Il contient un embryon hexacanthe à six crochets ou oncosphère.
La maturation de l’œuf se réalise dans le milieu extérieur, sa survie sur le sol dépend des conditions de l’humidité et de température [8].
La forme larvaire
Elle se forme dans divers organes par la vésiculation suivie d’une croissance progressive d’un embryon hexacanthe de 25 à 30 microns. Au terme de son développement, elle peut atteindre 10 à 15 cm de diamètre et à la forme sphérique ou plus ou moins polylobée. Le kyste est rempli d’un liquide hydatique contenant de nombreuses larves, appelées scolex de 150 à 200 microns, représentant les futures têtes de taenia invaginées portant quatre ventouses ainsi qu’une couronne centrale de 30 à 40 crochets. Les scolex sont contenus directement dans le liquide ou dans les vésicules flottantes dans le liquide (figure 3b) [7].
13
Figure 3a : Forme adulte d’E.granulosus [7]
Figure 3b : Kyste hydatique avec larves (scolex) d’Echinococcus granulosis [7].
14 3. Cycle biologique
Le cycle parasitaire comprend deux hôtes : un hôte définitif (HD) et un hôte intermédiaire (HI). Le cycle classique est le cycle domestique chien (HD) - herbivores (HI) ; les œufs embryonnés éliminés dans le milieu extérieur avec les selles du chien, sont ingérés, pénétrant la paroi digestive gagnent le système porte, le foie, parfois dépassent le foie par les veines sus hépatiques et parviennent aux poumons.
Une fois dans le viscère, l’embryon se transforme en larve hydatide. L’homme qui représente une impasse parasitaire en s’insérant accidentellement dans le cycle du parasite, se contamine en ingérant les œufs soit par voie directe (chien : léchage ; caresse), ou par voie indirecte (eau, fruits, légumes souillés par les œufs) (figure 4) [7].
15
Figure 4 : schéma du cycle biologique du taenia E. granulosis [7].
4. Epidémiologie
4.1. A l’échelle mondiale
L’hydatidose représente l’un des plus graves problèmes de santé au Monde, elle coûte à la Communauté internationale 200 millions de dollars annuellement [9]. Cette anthropozonose est cosmopolite, elle se rencontre partout dans le monde. Mais du fait de son mode de transmission, elle sévit à l’état endémique essentiellement dans les pays d’élevage de moutons [10] ; on dit « l’hydatidose
suit le mouton comme son ombre » [11]. Les principaux foyers mondialement
16
le pourtour Méditerranéen : Afrique du Nord, Moyen Orient, Turquie, Chypre, Grèce, Sud de l’Italie et de l’Espagne.
l’Amérique du Sud, surtout l’Argentine, Bolivie, Pérou, Chili et Sud du Brésil.
le sud de l’Australie et la Nouvelle Zélande` l’Afrique de l’Est, en particulier le Kenya. l’Asie Centrale : Mongolie.
En plus des foyers classiques de la maladie, l’hydatidose tend à être considérée dans certains pays comme une maladie réemergente. C’est le cas dans les républiques de l’Ex-Union Soviétique et de l’Europe de l’Est [13].
17
Figure 5 : Répartition du K.H dans le monde selon l’institut de Répartition mondiale de Parasitologie de l’Université de Zurich [10].
18 4.2. A l’échelle nationale
Au Maroc comme dans tous les pays à vocation agronomique, la maladie sévit encore à l’état endémique. L’incidence n’est pas la même elle varie en fonction des régions.
Depuis 2005, le Ministère de la Santé a établi un système de modification de l’hydatidose qui est devenue une maladie à déclaration obligatoire. Les cas de kystes hydatiques notifiés sont des cas admis aux hôpitaux et candidats au traitement chirurgical ou percutané [13].
L’incidence cumulée est la proportion de personnes qui développe une maladie au cours d’une période déterminée, dans une population donnée.
La graphique 1 ci-dessous illustre l’incidence cumulée de l’hydatidose par 100000 habitants et par région au cours de l’année 2012 au Maroc.
Le graphique 1 montre que la région de Meknès – Tafilalet enregistre l’incidence la plus élevée des cas d’hydatidose en 2012 avec 7,4 cas pour 100000 habitants [14].
La fréquence annuelle de la maladie au Maroc (graphique 2) connaît une nette diminution au cours des deux années 2011-2012. Elle est passée de 1466 cas soit 57,54% à 1082 cas soit 42,46% en 2012.
19
Graphique 1 : Indice cumulée de l’hydatidose par 100000 habitants et par région au Maroc en 2012 ; [14]
20
Graphique 2 : Répartition du nombre de cas d’hydatidose au Maroc par année [11]
5. Physiopathologie
L’embryon hexacanthe libéré dans le tube digestif, traverse la paroi intestinale, gagne le système porte, le foie, les poumons et les autres organes. Il s’arrête au premier filtre (hépatique) dans 50 à 60% des cas. Les manifestations pathologiques sont liées surtout aux complications dues à une fissuration, une surinfection du kyste lui même ou à une compression anatomique du voisinage du fait de sa masse importante. Lors de la rupture spontanée ou provoquée du kyste, le déversement massif du liquide hydatique provoque dans l’immédiat un choc anaphylactique souvent mortel. La libération des scolex et des vésicules
21
génère d’autres kystes hydatiques secondaires (Echinococcose secondaire) posant un problème thérapeutique [7].
Dans tous les cas chaque scolex de l’hydatide dévoré par un canidé, donnera naissance à un tænia échinocoque adulte dans son intestin grêle.
6. Diagnostic positif. 6.1. Aspects cliniques.
La latence clinique est assez longue et la découverte est souvent faite suite à un examen échographique systématique.
Quelques signes fonctionnels peuvent néanmoins attirer l’attention vers le poumon, mais ils ne sont pas spécifiques : douleurs thoraciques, toux tenace, sèche ou productive, hémoptysies. Rarement un syndrome d’épanchement liquidien ; les manifestations cliniques sont surtout dues aux complications : le syndrome tumoral se traduit par une hépatomégalie isolée, indolore, la compression biliaire ou vasculaire provoque un ictère ou une hypertension portale et diverses autres manifestations pathologiques.
La fissuration ou la rupture entraîne dans l’immédiat une réaction allergique simple ou un choc anaphylactique souvent mortel et/ou plus tardivement une échinicoccose secondaire locale, locorégionale ou générale à pronostic sombre. Le kyste infecté évolue par ailleurs comme un abcès, vers des états infectieux graves [7].
6.2. Diagnostic radiologique.
Au cours de ces dernières années, le diagnostic de la maladie a connu de véritables bouleversements dominés par le développement des nouvelles techniques d’imagerie.
22
L’échographie abdominale, la radiographie pulmonaire mais aussi le scanner permettent une évaluation précise des lésions hydatiques quelque soit leur siège.
La localisation hépatique est la plus fréquente et l’échographie abdominale reste l’examen de première intention. Tandis que la TDM peut être demandée si l’aspect n’est pas typique et dans les formes compliquées.
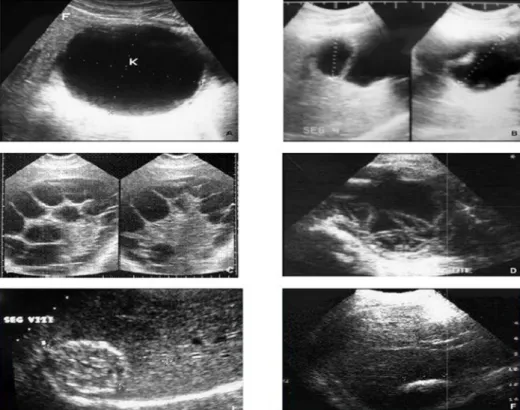
On distingue plusieurs classifications, la plus utilisée est celle de Gharbi (figure 6,7) [14].
La localisation pulmonaire est mise en évidence par une opacité arrondie, homogène, hydrique, entourée d’une paroi nette, hétérogène, de densité hydrique et rehaussé par le produit de contraste si le kyste est simple ; et aspect de double membrane avec image en « nénuphar » si le kyste est compliqué (figure 8) [15].
23
Figure 6 : classification échographique de Gharbi simplifié [15].
24
Figure 7 : Illustrations échographiques des différents stades kyste hydatique du foie. [14]
A. Le kyste univésiculaire est hétérogène et a une paroi propre avec un renforcement postérieur ce qui le différencie des autres tumeurs liquidiennes, notamment un kyste biliaire ; c’est le type I de Gharbi.
B. Le décollement de membrane, parfaitement reconnaissable à l’échographie, caractérise le type II.
C. L’accolement des parois des vésicules filles dans un kyste hydatique et multivésiculaire crée des images de pseudo cloison en « nid d’abeilles », et réalise le type III.
D. De même, les images « serpigineuses » en rapport avec des membranes flétries au sein du liquide hydatique sont caractéristiques du type III.
E. Le type IV correspond au kyste d’échostructure hétérogène ; il est quelque fois difficile à distinguer des tumeurs solides et des abcès.
F. Le type V comporte des calcifications du périkyste reconnaissables également sur le cliché radiologique de l’abdomen sans préparation et ne pose pas de problème diagnostique [15].
25
Tableau 1 : Classification de l’OMS de kyste hydatique [15]
Figure 8 : masse de densité liquidienne droite (1 U.H) comportant des bulles d’air et une image hyperdense ondulée correspondant à la membrane hydatique flottante [16]
Type C ar actér istiques
CL
Univésiculaire, lésion (s) Kystique (CL) avec un contenu anéchogène uniforme, non délimité clairement par un bord hyperéchogène (= paroi du kyste non visible)
Forme : normalement ronde mais peut être ovale
Taille variable : mais généralement petite. CL (p): < 5.0 cm, CL (m): 5-10 cm, CL (g) > 10 cm.
CE1
Univésiculaire, kyste simple avec un contenu anéchogène uniforme. Kyste peut présenter un fin écho du au déplacement de la nichée de capsules qui est souvent appelée sable hydatique (‘signe de flocon de neige’) Paroi du kyste visible
Forme : normalement ronde ou ovale
Taille variable : Type CE1 (p): < 5.0 cm, Type CE1 (m) : 5-10 cm, CE1 (g) : > 10 cm
CE2
Multivésiculaire, kystes multicloisonnés, les cloisons du kyste produisent une structure ‘wheel-like’, et la présence de vésicules filles est indiquée par des structures d’aspect ‘rosette’ ou ‘nid d’abeille’. Les vésicules filles peuvent occuper partiellement ou complètement la vésicule du kyste mère.
Paroi du kyste visible normalement Forme : normalement ronde ou ovale
Taille variable : Type CE2 (p): < 5.0 cm, Type CE2 (m) : 5-10 cm, CE2 (g) : > 10 cm
CE3
Kyste univésiculaire qui peut contenir des vésicules filles
Contenu anéchogène avec détachement d’une membrane laminée de la paroi du kyste visible comme membrane flottante ou comme ‘water-lily sign’ qui est indicatif des membranes flottantes en dessus des débris du liquide kystique.
Forme du kyste moins ronde à cause de la réduction de la pression intra kystique Taille variable : Type CE3 (p): < 5.0 cm, Type CE3 (m) : 5-10 cm, CE3 (g) : > 10 cm CE4
Contenu dégénératif, hétérogène, hypoéchogène ou hyperéchogène. Pas de vésicules filles Peut montrer une ‘pelote de laine’ signe qui indique des membranes dégénératives Taille variable : Type CE4 (p): < 5.0 cm, Type CE4 (m) : 5-10 cm, CE4 (g) : > 10 cm CE5
Kystes caractérisés par une paroi épaisse calcifiée qui est en forme d’arc, produisant un cône d’ombre. Degré de calcification varie de partielle à complète
Taille variable : Type CE5 (p): < 5.0 cm, Type CE5 (m) : 5-10 cm, CE5 (g) : > 10 cm CL = Cystic lesion ou lésion kystique – CE = Cystic Echiniccocus ou Kyste hydatique
26 6.3. Diagnostic biologique.
Une hyperéosinophilie sanguine est impliquée dans le diagnostic du KHHP, mais elle reste peu spécifique.
Le diagnostic sérologique nécessite deux types de techniques [17-18] ; Qualitatives : réactions de précipitations
immuno- électrophorèse électro-cynérèse
Quantitatives :
la réaction de fixation du complément la réaction d’Hémagglutination
l’immunofluorescence le test Elisa
En pratique l’association d’une méthode qualitative et d’une méthode quantitative permet le diagnostic biologique de l’hydatidose dans 80 à 90% des cas [8].
Un diagnostic direct peut être réalisé par mise en culture des scolex ou d’une membrane hydatique au cours d’une aspiration percutanée ou d’une biopsie ; rarement utilisé.
Les techniques de PCR relèvent du domaine de la recherche.
7. Complications (figure 9).
Les complications les plus courantes sont l’infection du contenu et la rupture dans les voies biliaires qui se voient dans 5 à 10% des cas [19]. La rupture dans la paroi abdominale est une complication exceptionnelle, elle est
27
retrouvée dans 0,1 à 0,5% des cas. Elle est la conséquence d’un double facteur mécanique et inflammatoire, d’une part il y a l’ infection du contenu du kyste entrainant l’inflammation du périkyste et la symphyse de ce dernier avec la paroi abdominale, d’autre part l’érosion progressive de la paroi abdominale par un périkyste épais et calcifié favorisée par les mouvements respiratoires [20].
Dans tous les cas, le kyste était en contact avec la paroi abdominale et la fistulisation était le mode de révélation [21].
La symptomatologie consiste en une masse abdominale pariétale douloureuse et fébrile associée ou non à un ictère cutanéo-muqueux.
La biologie permet de mettre en évidence une hyperleucytose à polynucléaires neutrophiles et une élévation de la protéine C-réactive témoignant de l’infection et une perturbation du bilan hépatique en cas de complication biliaire [22-23].
28
29 8. Traitement.
8.1. Traitement médical : Les Benzimidazolés
Le mébendazol et l’albendazole sont les antihelmintique à large spectre les plus utilisés couramment. Les études confirment la supériorité d’Albendazole par rapport au Mébendazole.
Globalement l’Albendazole entraîne une guérison dans 35% des cas et une réduction de la taille du kyste dans 30 à 50%des cas [24].
L’administration d’Albendazole se fait par voie orale à la dose de 10mg/kg/j en 2prises, en cure de 30 jours à 03 mois séparée d’intervalles de 15jours [25].
L’insuffisance hépatocellulaire et la grossesse contre-indiquent les Imidazoles.
Indications du traitement médical : en général, le traitement médical est
prescrit en cas de KH multiples ou disséminés, en cas de contre indications majeures à l’acte chirurgical ou en cas de refus de la chirurgie.
Le traitement médical est également pratiqué comme traitement adjuvant des kystes qui se sont rompus en peropératoire [24-25], et aussi avec le traitement percutané.
8.2. Traitement chirurgical
Le traitement chirurgical est considéré depuis longtemps comme traitement de base. Plusieurs techniques sont proposées en fonction de la taille, du nombre, de la localisation du kyste, des habitudes du chirurgien et des moyens technologiques. Il s’agit surtout de deux procédés [7-11].
30
Abord chirurgical :
L’abord sous-costal droit est préconisé dans la quasi-totalité des cas. Il permet d’accéder à tous les segments hépatiques, il peut être élargi à gauche pour explorer le foie gauche [134].
Exploration peropératoire
L’exploration visuelle et manuelle préccise le siège et les rapports du kyste. Sa libération, en particulier vis-à-vis des organes de voisinage auquels il peut adhérer (diaphragme, colon, duodénum), doit être très prudente afin d’éviter toute éffraction pleurale ou du tube digestif. L’aspiration du contenu du kyste permet d’apprécier son aspect. Un liquide kystique bilieux ou purulent permet de confirmer l’existence repectivement d’une communication kysto-biliaire ou en faveur d’une surinfection du kyste [134].
Stérilisation du kyste
Afin de réduire le risque de toxicité des agents scolicides, il est recommandé d’en réduire la concentration, de raccourcir le temps d’exposition et de les diluer dans le liquide hydatique. Cependant certains auteurs remettent en doute le principe même de la stérilisation étant donné le risque de toxicité secondaire à l’injection intrakystique des parasiticides et préconisent plutôt de badigeonner la cavité résiduelle avec le povidone iodée [135]
Méthodes radicales
Ces méthodes sont à type de périkystectomie totale, subtotale ou partielle. Les résections hépatiques réglées sont exceptionnelles, ayant comme principale indication l’existence de KH multiples détruisant un lobe ou un segment parenchymateux.
31
Traitement conservateur
Basé essentiellement sur la mise à plat. Plusieurs techniques sont décrites à type de ponction évacuatrice du kyste, résection du dôme saillant, drainage de la cavité résiduelle avec épiplooplastie et un drainage interne qu’il soit kysto-biliaire ou kysto-jéjunal.
Le traitement chirurgical, toutes techniques confondues est pourvoyeur de multiples complications avec une grande morbidité qui peut atteindre 15 à 35% [7]. La plupart des auteurs rapportent une mortalité de 5 à 8% [12].
Ces dernières années, un nouveau procédé a été mis au point concernant la chirurgie cœlio- assistée ; son risque majeur est la dissémination peropératoire du contenu au cours de la ponction évacuatrice. L’abord endoscopique semble réduire l’intensité de la douleur postopératoire ainsi que la durée du séjour hospitalier ; cependant le taux de conversion en laparotomie reste élevé (de l’ordre de 23%) [101-133]
8.3. Traitement percutané : P.A.I.R (ponction aspiration injection et réaspiration)
Cette technique a apporté une nouvelle alternative au traitement du KHHP, avec une efficacité et une tolérance meilleure [26].
La PAIR a été proposée en 1986 par une équipe tunisienne qui a rapporté la première étude prospective, tandis qu’une standardisation de la procédure a été faite en 2001 par l’OMS [27-28]. En matière de traitement, la comparaison des résultats à long terme du traitement percutané à ceux du traitement chirurgical a
32
montré une éfficacité meilleur pour le traitement percutanné avec une mortalité et une morbidité plus faibles.
Pour cela, le traitement percutanné doit être considéré comme un traitement de prémière intention pour le KHF de stades I et II. Ce traitement constitue sans nul doute une bonne alternative au traitement chirurgical.
La ponction du KH était longtemps considérée comme une contre-indication due aux risques de choc anaphylactique et de dissémination intrapéritonéale [26].
33
9. Stratégies de lutte contre la maladie.
Mesures individuelles.
Ces mesures sont du ressort de chaque individu pour assurer sa propre protection et celle de sa famille [6]:
éviter le contact avec les chiens ;
faire surveiller les chiens à propriétaire par des vétérinaires pour les traitements vermifuges ;
bien se laver les mains après un contact avec les chiens ;
laver soigneusement les fruits et légumes destinés à être mangés crus avec de l’eau de javel.
Mesures collectives.
Ces mesures visent à interrompre le cycle entre l’hôte définitif et les hôtes intermédiaires.
Les principales mesures sont [6-13]:
améliorer les conditions d’abattage réglementées (abattage et tuerie en milieu rural) ;
renforcer le contrôle vétérinaire en milieu rural ; lutter contre l’abattage clandestin ;
34 II. Les etats infectieux graves.
L’état de choc est défini par un défaut d’oxygénation cellulaire suffisamment sévère pour s’accompagner du passage du métabolisme aérobie vers le métabolisme anaérobie. Celui ci est insuffisant pour satisfaire les besoins énergétiques de l’organisme de sorte que s’installent rapidement des défaillances réversibles. Le défaut d’oxygénation peut schématiquement résulter de deux grands types de défaillance circulatoire : d’une part un défaut global du transport de l’O2 (DO2) par l’hypoxémie sévère ou syndrome de bas débit secondaire à
une hypovolémie majeure ou un choc cardiogénique, et d’autre part des anomalies de distribution de l’oxygène par altération des mécanismes de régulation circulatoire telle que rencontrée au cours du choc septique [29].
Le choc septique résulterait d’une insuffisance circulatoire aiguë consécutive à une infection sévère. Il s’agit d’un événement toujours préoccupant, car malgré les progrès effectués ces vingt dernières années dans la compréhension de la maladie, le pronostic reste encore sévère puis que la mortalité excelle encore 50% [30].
1. Définitions.
Depuis 1992, grâce aux travaux d’un groupe d’experts de l’American
College of chest physicians et de la Society of critical care medecine, il existe
un consensus sur la définition des états septiques graves [31].
Face à des nombreuses agressions (pancréatite, polytraumatisme, choc hémorragique, hypoxémie sévère), l’organisme répond par une réaction inflammatoire systémique.
35
Ce syndrome de réponse inflammatoire systémique ou systemic
inflammatory response syndrom (SIRS), se définit par l’existence de deux ou
plus de signes suivants :
température supérieure à 38°c ou inférieure à 36°c ;
fréquence cardiaque (FC) supérieure à 90 battements / min ;
fréquence respiratoire supérieure à 20cycles / minutes ou une pression partielle en gaz -carbonique (PaCO2) inférieure à 32mmHg ;
nombre de leucocytes ≥ 12000/ mm3 ou ≤ 4000 / mm3, soit 10% de formes immatures.
Ces modifications doivent être apparues récemment, en l’absence d’autres causes, en particulier de chimiothérapie aplasiante.
Le terme sepsis correspond à un SIRS secondaire à une infection bactériologique documentée.
Plusieurs états cliniques reflétant le degré de sévérité du sepsis ont été définis :
Le sepsis grave ou severe sepsis est un sepsis associé à au moins une dysfonction d’organe correspondant à une anomalie de perfusion telle que pression artérielle systolique (PAS) inférieure à 90 mm Hg ou diminuée de 40 mm Hg par rapport aux chiffres habituels, augmentation des lactates, diurèse inférieure à 0,5 ml/kg pendant au moins une heure, altération de la conscience, hypoxémie inexpliquée, coagulopathie.
36
Le choc septique est un sepsis grave associé à une hypotension résistant à une expansion volémique apparemment bien conduite et / ou nécessitant l’emploi d’agents vaso et /ou cardio-actifs.
En 2005, la Conférence des consensus de la SFAR et de la SRLF émet une actualisation sur les définitions des états septiques (tableau II) [32-72].
37
Tableau II : Définitions des états septiques [32-72]
SRIS :
-Variables générales :
Fièvre (Température corporelle > 38,3° C)
Hypothermie (Température corporelle < 36° C)
Fréquence cardiaque > 90 min-1
Tachypnée
Statut mental altéré
Œdème significatif ou bilan hydrique positif (> 20 mL/kg en 24 h)
Hyperglycémie (> 120 mg/dL) sauf diabète
-Variables inflammatoires
Leucocytose (globules blancs > 12000 µL-1)
Leucopénie (globules blancs < 4000 µL-1)
Globules blancs normaux avec 10 % de formes immatures
Protéine C réactive (plasma) > 2 déviation standard au-dessus de la valeur normale
38
SEPSIS : SRIS + infection documentée ou présumée
SEPSIS SEVERE: sepsis associé à une dysfonction d’organe, hypoperfusion ou
hypotension.
-Variables de dysfonction d’organe
Hypoxémie artérielle (PaO2/FiO2 < 300) Oligurie aiguë (< 0,5 mL.kg-1.h-1 ou 45 mL en 2 h)
Créatinine > 2,0 mg.dL-1 (177 µmol.L-1)
Anomalies de la coagulation (INR > 1,5 ou TCA > 60 secondes)
Thrombocytopénie (< 100000 µL-1)
Hyperbilirubinémie (> 2,0 mg/dL ou 35 mmol.L-1)
-Variable de perfusion tissulaire
Hyperlactatémie (> 2 mmol.L-1)
-Variables hémodynamiques
Hypotension artérielle (PAS < 90 mm Hg, PAM < 65 mm Hg, ou PAS diminuée de > 40 mm Hg de la valeur habituelle.)
CHOC SEPTIQUE : insuffisance circulatoire aiguë inexpliquée par une autre cause
Insuffisance circulatoire aiguë : hypotension persistante (PAS < 90 mm Hg, PAM < 65 mm Hg, ou PAS diminuée de > 40 mm Hg malgré une expansion volémique adéquate de 20 à
39
L’évolution défavorable d’un processus infectieux et/ ou inflammatoire se traduit de plus en plus souvent par une dysfonction progressive des différents organes, réalisant un syndrome de défaillance multiviscéral (SDMV) ou
multiple organ dysfonction syndrom ; plusieurs définitions de défaillance
d'organe ont été proposées. Aucun des systèmes et aucune des entités n'a fait la preuve à ce jour de sa supériorité et de son aptitude à décrire pour un patient
40
Tableau III. Définitions des défaillances d'organe [136].
1. Défaillance respiratoire (au moins un des critères suivants) - PaCO2 < 60 mmHg avec FiO2 = 0,21
- Ventilation artificielle
2. Défaillance cardiovasculaire (au moins un des critères suivants en l'absence d'hypovolémie)
- Pression artérielle systolique < 90 mmHg avec signes d'hypoperfusion périphérique
- Utilisation de drogues inotropes ou vasopressives pour maintenir une pression artérielle systolique > 90 mmHg
3. Défaillance rénale (au moins un des critères suivants en l'absence d'insuffisance rénale chronique)
- Créatininémie > 300 mmol/L
- Diurèse < 500 mL/24 h ou < 180 mL/8 h - Nécessité d'une épuration extra-rénale
4. Défaillance neurologique (au moins un des critères suivants) - Score de Glasgow ≤ 6 (en l'absence de sédation)
- Apparition brutale d'un syndrome confusionnel
5. Défaillance hépatique (au moins un des critères suivants) - Bilirubine > 100 mmol/L
- Phosphate alcaline > 3 fois normale
6. Défaillance hématologique (au moins un des critères suivants) - Hématocrite ≤ 20 %
- Leucocytose < 2 000/mm3 - Plaquettes < 40 000/mm3
41 2. Epidémiologie
Première cause de décès en soins intensifs (intensive care unit).
En Europe Occidentale, on estime que sur les 400 à 500000 cas d’états infectieux (EIG) diagnostiqués annuellement, 40 à 70% évoluent vers un choc septique.
500000 épisodes de sepsis /an aux USA avec une mortalité de 35%.
Les germes à Gram négatif entraînent une mortalité d’environ 40% des EIG ce qui représente 80000 cas par an aux USA [34].
La mortalité peut atteindre 70 à 90% lorsque l’EDC s’associe à une défaillance multiviscérale [35-36-37-38].
3. Physiopathologie
La définition de la conférence de consensus incluait une variété de réponses produites après coopération d’acteurs cellulaires tels que l’endothélium et les cellules mononuclées. Les progrès des connaissances modifient actuellement cette approche qui doit dorénavant inclure une activation du système de la coagulation, en particulier du fait de la production de facteur tissulaire (TF) qui va largement contribuer à la formation de thrombine permettant la formation de thrombus [39]. Ce chapitre résume les principaux mécanismes et les théories émergentes permettant d’approcher la physiopathologie du sepsis et du choc septique [40].
3.1. Rôle des micro-organismes lors du sepsis
Pour être virulente, la bactérie doit disposer d’un arsenal, reconnu sous le nom de virulome, lui permettant de s’accrocher au tissu, de pénétrer la barrière
42
muqueuse ou tégumentaire, de se répliquer puis de se disséminer en prenant de vitesse le système de défense de l’hôte. Les lésions infligées à l’hôte sont le fait de toxines et de médiateurs bactériens.
La première toxine connue dans le sepsis et l’une des plus importantes est le lipopolysaccharide (LPS). Le LPS est le composant principal de la membrane des bacilles à Gram négatif. Néanmoins, il semble n’avoir pas d’activité intrinsèque, et c’est la réaction de l’hôte en présence de LPS qui fait sa toxicité [40].
L’inoculum bactérien est un élément à prendre en compte dans la pathogénicité des micro- organismes. La formation d’un biofilm va contraindre la prolifération d’une colonie bactérienne ; cependant, ce biofilm protège les bactéries du système de défense de l’hôte. Cet état qui régule la densité bactérienne est dénommé du terme anglo-saxon quorum-sensing [41]. La modification de ce biofilm va être le signal d’une dispersion des bactéries. Cependant, c’est bien souvent l’interaction de l’hôte et du micro-organisme qui va provoquer la maladie ;
Les motifs qu’expriment les bactéries forment autant de signaux potentiels pour activer les systèmes de défense de l’organisme agressé. Ces éléments de reconnaissance pour l’organisme sont appelés pathogen-associated molecular
patterns (PAMP) ou microorganism-associated molecular patterns (MAMP)
[40-42] (Tableau III).
3.2. Phénomènes inflammatoires lors du sepsis (figure 2, tableau II)
Dans le contexte de l’infection, il existe une réponse inflammatoire exacerbée dont le rôle est d’optimiser la réponse anti-infectieuse. Une réponse
![Figure 3b : Kyste hydatique avec larves (scolex) d’Echinococcus granulosis [7].](https://thumb-eu.123doks.com/thumbv2/123doknet/15041095.691685/66.892.224.675.631.892/figure-kyste-hydatique-avec-larves-scolex-echinococcus-granulosis.webp)
![Figure 4 : schéma du cycle biologique du taenia E. granulosis [7].](https://thumb-eu.123doks.com/thumbv2/123doknet/15041095.691685/68.892.138.742.113.524/figure-schéma-du-cycle-biologique-du-taenia-granulosis.webp)
![Figure 5 : Répartition du K.H dans le monde selon l’institut de Répartition mondiale de Parasitologie de l’Université de Zurich [10]](https://thumb-eu.123doks.com/thumbv2/123doknet/15041095.691685/70.892.87.807.297.771/figure-répartition-institut-répartition-mondiale-parasitologie-université-zurich.webp)
![Graphique 1 : Indice cumulée de l’hydatidose par 100000 habitants et par région au Maroc en 2012 ; [14]](https://thumb-eu.123doks.com/thumbv2/123doknet/15041095.691685/72.892.106.794.191.626/graphique-indice-cumulée-l-hydatidose-habitants-région-maroc.webp)
![Graphique 2 : Répartition du nombre de cas d’hydatidose au Maroc par année [11]](https://thumb-eu.123doks.com/thumbv2/123doknet/15041095.691685/73.892.111.810.172.571/graphique-répartition-nombre-cas-hydatidose-maroc-année.webp)
![Figure 6 : classification échographique de Gharbi simplifié [15].](https://thumb-eu.123doks.com/thumbv2/123doknet/15041095.691685/76.892.103.777.192.727/figure-classification-échographique-gharbi-simplifié.webp)
![Figure 8 : masse de densité liquidienne droite (1 U.H) comportant des bulles d’air et une image hyperdense ondulée correspondant à la membrane hydatique flottante [16]](https://thumb-eu.123doks.com/thumbv2/123doknet/15041095.691685/78.892.149.752.560.936/densité-liquidienne-comportant-hyperdense-ondulée-correspondant-hydatique-flottante.webp)