PLAN
Page
Les tuberculomes intracrâniens a propos de 125 cas colliges au service de neurochirurgie de l'hôpital Avicenne de 1986-2007
Tuberculomes intracraniens;biopsie stereotaxique;cerveau
INTRODUCTION ... …5
HISTORIQUE ………...9
MATERIEL ET METHODES ... .13
RESUME DES OBSERVATIONS……….16
RESULTATS ... .23 I- ASPECTS EPIDEMIOLOGIQUES ... .24 A- AGE ... .24 B- SEXE ... .25 C- NIVEAU SOCIO-ECONOMIQUE ... .26 D- CONTEXTE EPIDEMIOLOGIQUE ... .27
II- ASPECTS CLINIQUES ... .28
A- CIRCONSTANCES DE DIAGNOSTIC ... .28
B- SIGNES GENERAUX ... .30
C- SIGNES CLINIQUES ... .30
D- LOCALISATIONS TUBERCULEUSEs ASSOCIEES ... .33
III- ASPECTS PARACLINIQUES ... .34
B- EXAMENS BACTERIOLOGIQUES ... .36
C- EXAMENS RADIOLOGIQUES ... 37
IV- METHODES THERAPEUTIQUES ... 41
A- TRAITEMENT MEDICAL ... 41
B- TRAITEMENT CHIRURGICAL ... 43
V- CONFIRMATION HISTOLOGIQUE ... 46
VI- EVOLUTION ... 46
VII- RESULTATS DE L’ETUDE STATISTIQUE………...49
DISCUSSION ... 51 I- EPIDEMIOLOGIE ... 52 A- FREQUENCE ... 52 B- AGE ... 54 C- SEXE ... 54 D- FACTEURS FAVORISANTS ... 55 E- CONTEXTE ETIOLOGIQUE ... 57 II- ETHIOPATOGENIE ……… ………..………..59 III- CLINIQUE ... 60 A- CIRCONSTANCE DU DIAGNOSTIC ... 60 B- SIGNES GENERAUX ... 62 C- SIGNES CLINIQUES ... 63 D- FORMES CLINIQUES ... 68
IV- PARACLINIQUE ... 76
A- TESTS CUTANES TUBERCULINIQUES ... 76
B- IMAGERIE ... 78 C- ELECTROENCEPHALOGRAMME ... 95 D- BIOLOGIE ... 95 E- CONFIRMATION DIAGNOSTIQUE ... 97 V- TRAITEMENT... 100 A- TRAITEMENT MEDICAL ... 100 B- TRAITEMENT CHIRURGICAL ... 106 C- TRAITEMENT SYMPTOMATIQUE ... 116 VI- EVOLUTION ... 118 A- FACTEURS PRONOSTIQUES ... 118 B- MOYENS DE SURVEILLANCE ... 119
C- EVOLUTION SELON LA METHODE THERAPEUTIQUE ... 122
VII- INTERET DE LA BIOPSIE STEREOTAXIQUE DANS LA PRISE EN CHARGE DES TUBERCULOMES INTRACRÂNIENS……….123
VII- PREVENTION………...…126
CONCLUSION ... .127
BIBLIOGRAPHIE………..……134
ABREVIATIONS
ATCD : Antécédent
AV : Acuité visuelle
AO : Atrophie optique
BAAR : Bacille acido-alcalo-résistant BCG : Bacille de Calmette et Guérin
BK : Bacille de Koch
DVE : Dérivation ventriculaire externe
DVP : Dérivation ventriculo-péritonéale
EEG : Electroencéphalogramme
FCP : Fosse cérébrale postérieure
FO : Fond d’œil
Hb : Hémoglobine
HTIC : Hypertension intracrânienne
IDRT : Intradermo-réaction à la tuberculine
IRM : Imagerie par résonance magnétique
LCR : Liquide céphalorachidien
NFS : Numération de la formule sanguine OMS : Organisation Mondiale de la Santé OP : Œdème papillaire
PE : Processus expansif
SNC : Système nerveux central
TC : Tronc cérébral
TDM : Tomodensitométrie
TE : Tuberculome encéphalique
VS : Vitesse de sédimentation
L
a tuberculose représente et depuis longtemps un défi majeur en matière de santé dans le monde, comptant chaque année plus de 8 millions de nouveaux cas d’après l’Organisation Mondiale de la Santé. Avec l’expansion mondiale de la contamination par le Virus d’Immunodéficience Humaine (VIH), elle connaît un regain de fréquence même dans les pays industrialisés où elle était jugée jusque-là sous contrôle, entraînant ainsi une augmentation des zones d’endémie et l’apparition de souches de plus en plus résistantes.Elle continue à être un problème de santé publique dans les pays en voie de développement, notamment au Maroc où son incidence annuelle est de 30000 nouveaux cas, toutes localisations confondues. La tuberculose pulmonaire est certes la plus fréquente, mais les localisations neurologiques et cérébrales restent parmi les plus graves vu les séquelles neurologiques et ophtalmologiques qu’elles peuvent engendrer.
L’atteinte cérébrale prend le plus souvent la forme d’une méningite tuberculeuse. Cependant, les tuberculomes intracrâniens représentent 15 à 30% des tuberculoses du système nerveux central.
Leur incidence varie en fonction du contexte allant de 0,2% des processus intracrâniens dans les pays occidentaux à 5 voire 11% des masses intracrâniennes dans les pays en voie de développement.
Au Maroc, leur incidence est passée de 8-10% des processus intracrâniens opérés entre 1950 et 1960 à 1,89% actuellement, et cela grâce à l’expansion des structures de dépistage et à l’amélioration du traitement des formes pulmonaires.
A
insi, un tuberculome intracrânien est une masse de tissu granulomateux ayant été contenu et limité par les défenses immunitaires réactionnelles de l’organisme hôte. Il se présente comme une lésion expansive.Son diagnostic repose sur un faisceau d’arguments anamnestiques tenant compte du contexte épidémiologique, mais également des données clinico-biologiques, bactériologiques, et radiologiques en particulier grâce aux apports de la TDM et de l’IRM cérébrales. Mais la confirmation diagnostique reste avant tout histologique.
Sa prise en charge a bénéficié des progrès de la neuro-imagerie, de l’efficacité actuelle des protocoles de chimiothérapie anti-bacillaire, mais également de l’avènement de la biopsie stéréotaxique qui a apporté beaucoup, tant sur le plan diagnostique que thérapeutique. Son pronostic dépend de la présence ou non de complications et de la stratégie thérapeutique adoptée qui est directement en rapport avec le délai de la prise en charge, d’où l’intérêt du diagnostic précoce.
A
u cours de ce travail, un rappel sur l’histoire naturelle de la tuberculose sera effectué.Nous passerons ensuite à l’exploitation des dossiers de patients diagnostiqués porteurs de tuberculomes intracrâniens par des tableaux descriptifs puis une analyse des résultats obtenus.
Puis, nous nous intéresserons à l’apport de la neuro-imagerie dans le diagnostic des tuberculomes intracrâniens, à la place respective de la chirurgie et du traitement médical dans la conduite thérapeutique.
Mais notre étude visera surtout à mettre en évidence le rôle mélioratif de la biopsie stéréotaxique dans le protocole de prise en charge et dans l’amélioration du pronostic vital et fonctionnel des tuberculomes intracrâniens.
HISTORIQUE
La tuberculose est une maladie très ancienne, comme l’atteste a découverte d’ADN de Mycobacteriun Tuberculosis sur un fragment de tissu pulmonaire prélevé sur une momie égyptienne.
Du temps d’Hippocrate (460-356 av. J.C.), elle est désignée sous le terme de « phtisis », qui signifie « dépérissement », puis de « consomption », qui signifie « affaiblissement et amaigrissement d’un individu atteint d’une affection grave ».
Aristote (384-323 av. J.C.), lui, en avait soupçonné la nature contagieuse, mais sans pouvoir en apporter la preuve.
En 1819, grâce à plusieurs autopsies, Laennec réussit à isoler la tuberculose des autres affections pulmonaires et à prouver que les différentes formes de tuberculose pulmonaire et extra-pulmonaire font partie de la même maladie.
En 1839, le médecin allemand Schönlein réunit en une description unifiée ses manifestations cliniques disparates et lui donne son nom définitif.
En 1865, le médecin Jean-Antoine Villemin prouve par la méthode expérimentale qu’il s’agit d’une maladie contagieuse dont l’agent pathogène est un microbe invisible avec les moyens techniques de l’époque. Grâce à cette découverte, il conclut qu’il est possible de se protéger de cette affection par des mesures visant à éviter la contagion. S’installe ainsi la notion de « prévention ».
A la suite des travaux de Pasteur, c’est un médecin allemand, Robert Koch, qui isole en 1882 le bacille tuberculeux humain : Mycobactérium Tuberculosis. A ce moment, la tuberculose est la cause d’un décès sur sept en Europe, et les tuberculomes cérébraux en représentent une manifestation fréquente. Aussi, est-elle déclarée problème de santé publique majeur à la fin du XIXème siècle.
De 1908 à 1920, le BCG (vaccin nommé « Bacille de Calmette et Guérin) est mis au point par A. Calmette et Claude Guérin à partir d’une souche vivante atténuée de bacille tuberculeux bovin. La vaccination par le BCG commence alors à partir de 1921.
Le début du XXème siècle voit ensuite s’améliorer les moyens diagnostiques des tuberculomes cérébraux grâce à la découverte de la ventriculographie, puis celle de l’artériographie cérébrale et de la myélographie.
En dépit de la rareté des succès opératoires obtenus jusque-là, les travaux sur les tuberculomes se multiplient et le développement des mesures de prophylaxie et de la vaccination entraîne une nette régression de cette affection.
En 1947, Waksmann découvre le premier antibiotique actif sur le BK : la Streptomycine, et c’est un bouleversement dans le traitement de la tuberculose. En effet, la méningite et la miliaire tuberculeuse jusqu’alors fatales, peuvent avoir une évolution favorable sous Streptomycine.
MATERIEL &METHODES
Population :N
otre travail repose sur une étude rétrospective menée au sein du service de Neurochirurgie de l’hôpital Avicenne Ibn Sina de Rabat. L’analyse a concerné 125 cas de patients traités pour tuberculome intracrânien colligés entre 1986 et 2007.Ont été inclus dans l’étude les patients des deux sexes adultes et grands enfants.
Les critères de diagnostic de tuberculome encéphalique étaient :1- Histologiques :
Ils reposaient sur la mise en évidence d’un granulome épithélio-giganto-cellulaire avec nécrose caséeuse dans différents prélèvements :
Exérèse chirurgicale Biopsie stéréotaxique Biopsie ganglionnaire
2- Bactériologiques :
La preuve bactériologique est apportée par la recherche du bacille acido-alcalo-résistant (BAAR) ou bacille de Koch à l’examen direct sur coloration spéciale de Ziehl Nielsen et le Mycobactérium Tuberculosis à la culture de Lowenstein-Jiensen.
3- Autres arguments :
Cliniques: endémie, contage, tuberculose extracérébrale associée, conditions sociales précaires.
Paracliniques : notamment l’apport de la TDM cérébrale et de l’IRM dans cette pathologie.
Etude statistique :Afin d’évaluer l’impact de l’introduction en 1993 de la stéréotaxie dans le protocole de prise en charge, les malades de notre série ont été divisés en 2 groupes, avant et après cette date.
Ils sont groupés en tableaux résumant : la clinique, les moyens de diagnostic biologiques et radiologiques, le traitement, les résultats de l’analyse histologique et l’évolution. Les résultats ont été comparés en les soumettant aux tests statistiques (Khi deux et Student test) ; la différence est jugée statistiquement significative pour un p< 0,005.
RESUME DES
OBSERVATIONS
A
la lumière de l’exploitation des dossiers de notre série, plusieurs évidences ont été révélées et peuvent être regroupées dans les différents volets de ce chapitre.Il faut savoir que parmi les 125 cas de notre étude, 59 se situent avant
1993 et les 66 autres après cette date, à laquelle la première biopsie
stéréotaxique a été réalisée par le service de neurochirurgie de l’hôpital Avicenne.
I- ASPECTS EPIDEMIOLOGIQUES
A -AGE
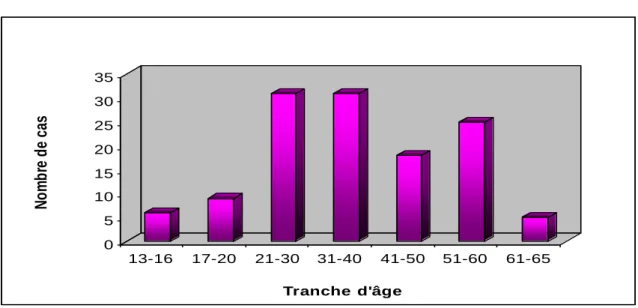
- L’âge de nos malades varie entre 13 et 65 ans. - La moyenne d’âge est de 26 ans.
- On note dans notre série la présence de 6 grands enfants de 13 à 16 ans.
- 31 patients ont entre 21 et 30 ans et 31 autres ont entre 31 et
40 ans, ce qui fait 62 patients dans la deuxième et troisième décennie, Soit 49,6% de population jeune.
Le graphe suivant (figure 1) représente bien cette répartition des patients en fonction de leur âge, avec une distinction particulière pour
les enfants de 13 à 16 ans et une autre pour les patients de plus de 61 ans inclus.
Fig. 1 : Répartition des malades en fonction de l’âge.
B- SEXE
Parmi les 125 malades, on note 56 hommes, soit 44,8% et 69 femmes, soit 55,2%. Nous remarquons qu’il y a une légère prédominance féminine, comme le montre la figure 2.
Fig.2 : répartition des patients selon leur sexe
0 5 10 15 20 25 30 35 N o m b re d e ca s 13-16 17-20 21-30 31-40 41-50 51-60 61-65 Tranche d'âge
0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00% hommes femmes hommes femmes C- NIVEAU SOCIO-ECONOMIQUE
Cette notion a été définie par l’étude des paramètres suivants : profession, degré d’éducation, salubrité du logement et nombre de personnes vivants sous le même toit.
On remarque que 88 de nos malades, soit 70,4%, ont un niveau socio-économique bas.
1. Vaccination par le BCG
La vaccination par le BCG avec contrôle n’a été retrouvée que dans 17 cas, soit 13,6%.
2. Antécédents de tuberculose
Notion retrouvée chez 3 patients de notre série, soit 2,4% des cas.
Il s’agit d’une tuberculose pulmonaire dans 2 cas survenue quelques années auparavant et traitée par les antibacillaires (observations n°13 et n°123).
Le troisième patient est un cas de méningite tuberculeuse (observation n °42).
3. Notion de contage tuberculeux
Cette notion a été retrouvée chez 28 malades, soit 22,4% des cas ; le contaminateur était un parent dans tous les cas.
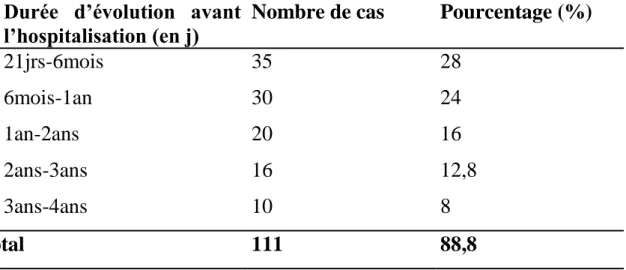
A- CIRCONSTANCES DE DIAGNOSTIC 1. Délai d’évolution avant l’hospitalisation
Il varie entre 3 semaines et 4 ans.
52% des malades ont consulté durant la première année (Tableau I). 36,8% des malades ont consulté après plus d’un an d’évolution.
NB : Le délai d’évolution n’a pas été précisé dans 14 cas.
Tableau I : Délai d’évolution avant l’hospitalisation.
Durée d’évolution avant l’hospitalisation (en j)
Nombre de cas Pourcentage (%)
21jrs-6mois 6mois-1an 1an-2ans 2ans-3ans 3ans-4ans 35 30 20 16 10 28 24 16 12,8 8 Total 111 88,8 2. Motif d’hospitalisation
L’apparition des signes d’hypertension intracrânienne a constitué le principal motif de consultation pour 56 patients: 44,8% des cas.
Un déficit neurologique moteur a été retrouvé chez 46 patients soit 36,8% des cas, constituant ainsi le deuxième motif de consultation le plus fréquent.
Par ailleurs, une atteinte ophtalmique a été observée chez 34 patients soit 27,2% sous forme d’une baisse de l’acuité visuelle dans 15 cas et d’une cécité dans 19 cas.
On note également 27 cas d’épilepsie soit 21,6% et la présence d’un syndrome cérébelleux dans 22 cas soit chez 17,6% des patients.
Enfin, 3 patients ont été admis à l’hôpital avec des troubles de conscience (Tableau II).
Motif d’hospitalisation Nombre de cas Pourcentage (%) HTIC 56 44,8 Déficit neurologique 46 36,8 Atteinte ophtalmique 34 27,2 Crises convulsives 27 21,6 Syndrome cérébelleux 22 17,6 Troubles de conscience 3 2,4 B- SIGNES GENERAUX
21 malades avaient une température supérieure à 37,5°C et/ou présentaient une altération de l’état général faite d’asthénie, anorexie ou de la notion d’amaigrissement, soit 16,8% des cas.
C- SIGNES CLINIQUES 1. Etat de conscience
Les troubles de conscience ont été retrouvés chez 3 malades, soit 2,4% des cas, avec un score de Glasgow de 13 chez 2 malades et de 9 chez un seul malade.
L’HTIC a été notée chez 56 malades, soit 44,8%.Ce syndrome a largement dominé le tableau clinique.
3. Signes ophtalmologiques
Acuité visuelle (AV) :
L’examen de l’acuité visuelle avait montré :
Une baisse de l’acuité visuelle chez 15 malades, Une cécité chez 19 malades.
Les données du fond d’œil (FO) :
Les résultats du FO ont été retrouvés chez 54 malades, soit 43,2% des cas, ils ont montré :
Un œdème papillaire : 16 malades
Une atrophie optique : 18 malades Un FO normal : 20 malades
4. Signes de focalisation
a- Déficit moteur des membres
Le déficit moteur des membres a été noté chez 46 patients, soit 36,8% des cas. L’hémiparésie légère a été observée chez 32 malades,
soit 25,6% des cas et l’hémiparésie lourde chez 14 cas (11,2%) (Tableau III)
Tableau III : Signes déficitaires
Localisation Nombre de cas Pourcentage (%)
Hémiparésie légère 32 25,6 Hémiparésie lourde 14 11,2
Total 46 36,8
b- Epilepsie
27 malades, soit 21,6% des cas de notre série, avaient présenté des crises convulsives qui étaient :
Bravais Jacksoniennes dans 7 cas Généralisées dans 20 cas
c- Syndrome cérébelleux
22 malades avaient présenté un syndrome cérébelleux stato-kinétique, soit 17,6% des cas.
Trois types de localisations extra-cérébrales de la tuberculose ont été retrouvées pour un total de 24 malades c’est dire 19,2% des patients de notre série, avec en tête de liste la localisation pulmonaire rencontrée chez 15 patients de notre série, soit dans 12% des cas.
Nous avons représenté ces localisations dans le tableau IV ci-joint :
Tableau IV : Localisations tuberculeuses associées.
Localisation Nombre de cas Pourcentage (%)
Pulmonaire Vertébrale Ganglionnaire 15 7 2 12 5,6 1,6 Total 24 19,2
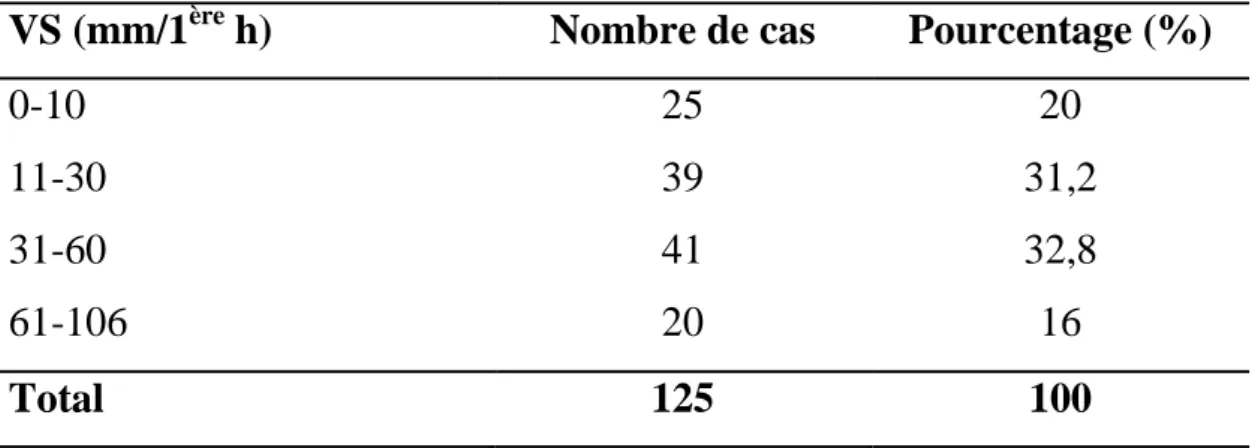
A- EXAMENS BIOLOGIQUES 1. Vitesse de sédimentation (VS)
Elle a été réalisée chez 100% de nos malades.
Les résultats montrent une accélération de celle-ci chez 80% des malades, soit dans 100 cas.
Ils sont représentés dans le tableau V ci-joint :
Tableau V : Résultats de la VS.
2. Hémogramme
VS (mm/1ère h) Nombre de cas Pourcentage (%)
0-10 11-30 31-60 61-106 25 39 41 20 20 31,2 32,8 16 Total 125 100
Nous avons essentiellement relevé les paramètres suivants : taux d’hémoglobine (Hb), nombre des lymphocytes, taux de plaquettes.
Une anémie a été retrouvée chez 15 malades avec un taux d’Hb compris entre 6 et 11g/dl.
Une hyperleucocytose a été notée chez 31 malades, soit 24,8%.
Une leucopénie a été notée chez 10 malades, soit 8% des cas. Aucune anomalie des plaquettes n’a été retrouvée.
3. Intradermo-réaction à la tuberculine (IDRT)
Elle a été faite dans 45 cas, soit 36% des malades.
Elle a été négative dans 7 cas, positive dans 35 cas soit chez 28% des patients, phlycténulaire dans 3 cas.
4. Etude du liquide céphalorachidien (LCR)
La ponction lombaire n’a été réalisée que chez un seul malade (observation n°42).
L’étude du LCR s’était révélée anormale, elle a été en faveur d’une méningite tuberculeuse avec :
Une protéinorrachie à 1,2g/l
Le nombre d’éléments : 240 éléments/mm3
à prédominance lymphocytaire (95%).
5. Sérologie HIV
Elle a été réalisée chez 5 malades sur la base des données scannographiques qui ont mis en évidence des lésions cérébrales multiples.
Nous n’avons découvert sur l’ensemble de notre série aucun cas de sérologie HIV positive.
B- EXAMENS BACTERIOLOGIQUES
La recherche du bacille acido-alcalo-résistant (BAAR) se fait à l’examen direct par la coloration de Ziehl Nielsen, et la recherche du Mycobactérium Tuberculosis à la culture se fait sur milieu de Lowenstein-Jiensen.
Nous avons recherché le BK :
Dans les expectorations : positif dans 11 cas Au niveau du LCR : positif dans 1 cas
C- EXAMENS RADIOLOGIQUES
1. Tomodensitométrie cérébrale (TDM)
Tous les patients ont bénéficié d’une TDM cérébrale sans et avec injection de produit de contraste radiologique.
a- Avant injection du produit de contraste
L’aspect du tuberculome est apparu hypodense dans 53 cas, soit 42,4%, hyperdense dans 19 cas, soit 15,2%, hétérogène dans 45 cas, soit 36%.
Dans 8 cas, l’aspect n’a pas été précisé.
b- Après injection du produit de contraste
► Les aspects de prise de contraste retrouvés étaient :
Aspect typique en anneau ou en couronne chez 54 malades, soit 43,2% des cas.
Aspect hétérogène dans 37 cas, soit 29,6%.
Aspect nodulaire homogène hyperdense dans 22 cas, soit 17,6%.
► Les tuberculomes ont pu être divisés en 3 groupes en fonction de leur diamètre :
Dans 6 cas, la lésion mesurait moins de 1 cm.
Dans 83 cas, sa taille était comprise entre 1 et 3 cm. 36 lésions avaient un diamètre de plus de 3 cm.
c- Autres anomalies
L’effet de masse a été retrouvé sous forme de :
Déplacement de la ligne médiane ou du ventricule latéral.
Hydrocéphalie obstructive dans 14 cas, soit 11,2% dont la totalité avait des lésions infra-tentorielles.
L’œdème périlésionnel a été noté chez 58 malades, soit 46,4%. Les calcifications sont retrouvées chez 9 patients.
d- Siège des lésions
La localisation des tuberculomes dans l’étage sus tentoriel était prédominante et a été retrouvée chez 73 malades, soit dans 58,4% des cas, dont 8 multiples.
Une localisation sous tentorielle a été notée dans 48 cas (38,4%), parmi lesquels 11 au niveau du tronc cérébral.
On note aussi l’existence de 4 cas de tuberculomes multiples à la fois sus et sous-tentoriels.
Deux cas de localisation rare ont été notés, l’un au niveau de l’angle ponto-cérébelleux (observation n°34) et l’autre au niveau du sinus caverneux droit (observation n°41).
Dans l’hémisphère cérébral, le tuberculome s’est avéré superficiel dans 20 cas et profond dans 45 cas.
d- Nombre de lésions
Dans 113 cas de notre série soit chez 90,4% des patients, le tuberculome encéphalique était unique.
Une atteinte multiple n’a ainsi été retrouvée que chez 12 patients, soit 9,6% des cas, dont 8 en sus-tentoriel exclusivement et 4 en sus et sous-tentoriel. Il n’y avait donc pas de cas de lésions multiples exclusivement sous-tentorielles.
► Lésions uniques : 113 cas ►Lésions multiples :
Etage sus tentoriel : 8 cas Etage sous tentoriel : 0 cas Les deux étages : 4 cas
Elle a été pathologique dans 17 cas, soit chez 13,6% des malades.
Le sujet était connu tuberculeux dans 2 cas (on retrouve ici nos 2 malades ayant comme ATCD une tuberculose pulmonaire mal traitée (observations n °13 et n°123)) ou présentait des signes de tuberculose pulmonaire évolutive dans les 15 autres cas.
3. Imagerie par résonance magnétique (IRM)
Seuls 52 patients soit 41,6% ont pu bénéficié d’une IRM.
A noter qu’il existe une corrélation entre ce faible taux et les conditions socio-économiques de nos patients.
Les résultats de cet examen concordent avec ceux du scanner cérébral et mettent ainsi en évidence :
▪ 24 aspects en couronne,
▪ 18 aspects d’images hétérogènes,
▪ 7 cas de nodules homogènes hyper-intense, ▪ 3 cas de nodules multiples d’aspects variés.
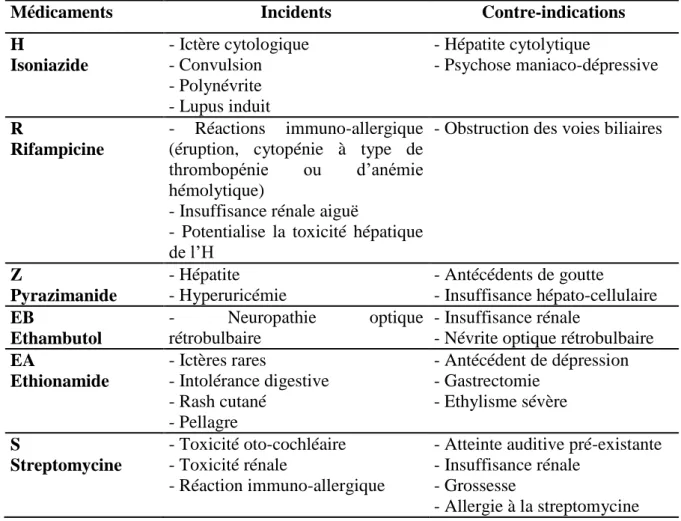
A- TRAITEMENT MEDICAL
Il comprend de façon primordiale le traitement anti-bacillaire, associé parfois aux traitements anti-oedémateux, anti-convulsivants et à la vitaminothérapie.
1. Antibacillaires
Tous les malades ont bénéficié d’un traitement antibacillaire. Il s’avère que ce traitement a été instauré sans confirmation histologique du diagnostic de tuberculose cérébrale chez 26 des patients de notre série, et cela avant 1993 pour 17 d’entre eux et après 1993 pour les 9 autres.
3 patients parmi les 17 qui ont reçu un traitement médical sans confirmation histologique ont été opérés par la suite devant leur absence d’amélioration sur les plans clinique et radiologique.
1 malade était déjà sous traitement pour tuberculose pulmonaire étalé sur deux ans vu la mauvaise observance thérapeutique (observation n°13).
Le traitement antibacillaire prescrit chez tous nos malades était basé sur le même protocole et avait consisté en une association de 4 antibacillaires dits « majeurs »:
Rifampicine (R) : à la dose de 10mg/kg/j Isoniazide (H) : à la dose de 5mg/kg/j Pyrazinamide (Z) : à la dose de 30mg/kg/j Streptomycine (S) : à la dose de 15mg/kg/j
La durée totale du traitement est en général de 9 à 12 mois, avec toujours deux phases : une phase d’attaque associant les 4 anti-bacillaires cités précédemment et d’une durée de 2 mois, suivie d’une phase dite d’entretien allant de 7 à 10 mois et pendant laquelle seuls l’Isoniazide et la Rifampicine sont maintenus.
Cependant, un traitement plus long allant jusqu’à 18 mois a été parfois nécessaire aux vues de l’évolution des lésions.
b- Effets indésirables
De manière générale, le traitement antibacillaire a été bien supporté, cependant certaines manifestations paraissaient directement en rapport avec ce traitement (5 cas des troubles digestifs).
Tous les malades opérés avec confirmation histologique du diagnostic de tuberculome cérébral ont reçu une corticothérapie systématique en post-opératoire associée aux antibacillaires.
La durée de la corticothérapie était variable, de quelques jours à quelques semaines.
Aucun incident à la corticothérapie n’a été signalé.
3. Autres mesures
Le traitement antiépileptique a été prescrit systématiquement aux 27 malades souffrant d’épilepsie.
Les principales molécules utilisées ont été le Phénobarbital et le Valproate de Sodium.
B- TRAITEMENT CHIRURGICAL
L’abord chirurgical intracrânien a été réalisé dans le but d’une exérèse totale, une exérèse partielle, une biopsie stéréotaxique, ou pour placer une dérivation dans les cas d’hydrocéphalie.
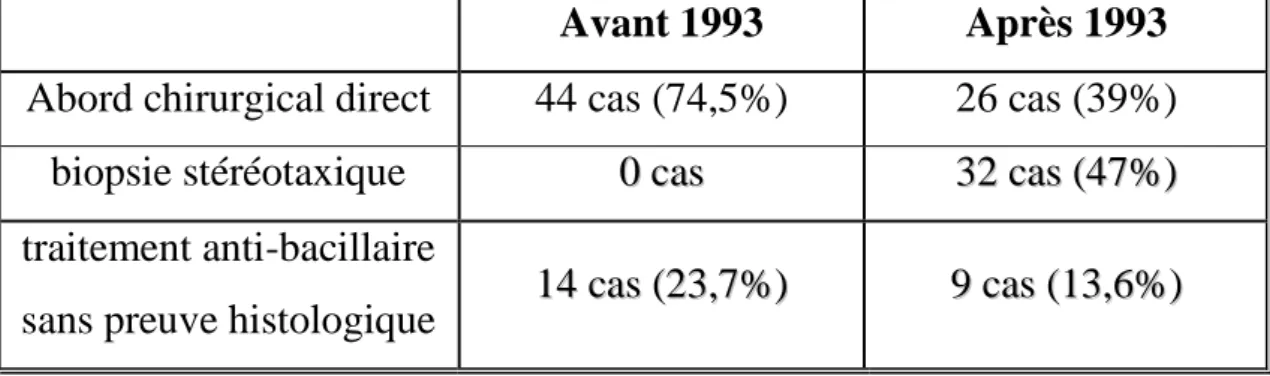
L’abord chirurgical direct (exérèse complète et partielle) a été pratiqué chez 44 patients avant 1993 et 26 après cette date, soit sur un total de 70 patients (cf. tableau VI).
1. Exérèse chirurgicale
a- Exérèse complète
Elle fût réalisée dans 28 cas, soit 22,4% des patients.
b- Exérèse partielle
Faite dans 42 cas, soit sur 33,6 % des patients.
A noter que 3 malades étaient sous traitement médical de première intention avec au scanner de contrôle des images restées inchangées, ce qui a motivé une biopsie chirurgicale qui a confirmé le diagnostic de tuberculose.
c- Examen extemporané
Il a été réalisé sur 20 malades, soit 16%.
4. Dérivations de l’hydrocéphalie
Réalisées dans 14 cas, dont 12 de type ventriculo-péritonéal et 2 dérivations ventriculaires externes.
Elle a été réalisée chez 2 patients qui présentaient de multiples adénopathies et s’est avérée positive dans les 2 cas.
6. Biopsie stéréotaxique
Celle-ci a été introduite dans le protocole thérapeutique du service à partir de 1993, faisant alors chuter le taux d’abord direct de 70% à 38% et celui de traitement anti-bacillaire sans confirmation histologique de 30% à seulement 13%.
Ainsi, 47,1% des patients pris en charge par le service après 1993 ont pu bénéficié de cette technique, ce qui représente un total de 32 cas, soit 25,6% de l’ensemble des patients de 1986 à 2007 (Voir tableau VI).
Tableau VI: Techniques thérapeutiques avant et après 1993
Avant 1993 Après 1993
Abord chirurgical direct 44 cas (74,5%) 26 cas (39%) biopsie stéréotaxique 00ccaass 3322ccaass((4477%%))
traitement anti-bacillaire
V- CONFIRMATION HISTOLOGIQUE
La preuve de la tuberculose encéphalique a été histologique dans 102 cas soit 81,6%.
Sur ces 102 cas, 44 se situent avant 1993 et 58 après cette date.
Ainsi, le taux global de confirmation histologique est passé de 74,5% à 82,8% après 1993, et cela toujours en relation avec l’introduction de la biopsie stéréotaxique dans le protocole de prise en charge. L’étude anatomopathologique des pièces a pour tous les cas mis en évidence des follicules épithéloïdes giganto-cellulaires avec nécrose caséeuse, aspect pathognomonique de la tuberculose.
VI- EVOLUTION
Le recul moyen de notre série est de 9 ans, avec un minimum de 2ans et un maximum de 20 ans.
Dans les 125 cas de notre série, l’évolution a été inconnue dans 5 cas et favorable (régression des signes d’HTIC et des troubles neurologiques) pour 95 patients, soit 76% des cas.
Des séquelles neurologiques ont été observées chez 21 patients soit 16,8% des cas, dont 11 patients (19%) du groupe traité avant 1993
et 10 patients (15%) du deuxième groupe traité après 1993, mais cette différence est non significative (p=0,2525).
Ces séquelles sont à type de déficit moteur d’importance variable et de comitialité.
Le décès a été noté dans 4 cas, dont 3 enregistrés avant 1993 et un seulement après 1993.
On note une amélioration de la vue chez 1 des 19 patients admis avec une cécité (observation n°74). Le fond d’œil de ce patient avait préalablement mis en évidence un œdème papillaire bilatéral.
Le tableau VII regroupe les différentes situations rencontrées au cours de l’évolution sous traitement.
Tableau VII : Evolution globale.
Evolution Nombre de cas Pourcentage (%)
Favorable Décès Séquelles Inconnue 95 4 21 5 76 3,2 16,8 4 Total 125 100
Au cours de l’évolution, 116 malades, soit 92,8%, ont bénéficié d’un contrôle radiologique après 6 mois, 1 an et/ou 2 ans.
Les aspects évolutifs notés chez ces malades après 1 an sont :
Régression du processus : 32 cas
Disparition totale des lésions : 75 cas Calcifications séquellaires : 6 cas
Stabilisation de la lésion : 3 cas
A noter que dans les 3 cas où la lésion est restée stable et inchangée 1 an après le début du traitement antibacillaire (qui a été instauré sans confirmation histologique), il a été nécessaire de réaliser une biopsie chirurgicale pour pouvoir confirmer à nouveau le diagnostic initial de tuberculome intracrânien (observations n°9, 27 et 53).
VII- RESULTATS DE L’ETUDE STATISTIQUE
Avant 1993, le service de neurochirurgie de l’hôpital Avicenne ne disposait pas de cadre de stéréotaxie. L’attitude thérapeutique consistait alors soit en un abord direct de la lésion dans 70% des cas, soit en un traitement anti-bacillaire en première intention sans confirmation histologique (30%).Cette attitude était corrélée à une mortalité et une morbidité non négligeables, respectivement de 5 et 10%.
Après introduction de la stéréotaxie dans le protocole de prise en charge, le taux d’abord direct a chuté à 38%, celui de traitement anti-tuberculeux sans preuve histologique est passé à 13,6 % et on note 32% de biopsies stéréotaxiques. Ceci a été corrélé à une réduction significative de la mortalité (1,4%) et de la morbidité (2%). (Voir tableau)
La biopsie stéréotaxique a donc joué un rôle certain dans cette diminution de la mortalité péri-opératoire et de la morbidité post-opératoire.
Tableau VIII: Comparaison des résultats du protocole de prise en charge avant et après introduction de la stéréotaxie en 1993.
.
AVANT 1993 APRES 1993 P
Confirmation
histologique (taux global)
41cas (70%) 58 cas (83%) 0,0005 Durée moyenne d’hospitalisation 23 jours 14 jours 0,0028 Mortalité péri-opératoire 3 (5%) 1 (1,4%) 0,0027 Morbidité post chirurgicale 6 (10%) 2 (2%) 0,0003
Finalement, la chirurgie stéréotaxique a amélioré le taux de confirmation histologique, réduit la durée moyenne d‘hospitalisation et le taux de mortalité et de morbidité et cela de façon significative.
D
ans notre étude rétrospective portant sur 125 patients colligés au service de neurochirurgie de l’hôpital Ibn Sina de 1986 à 2007, nous sommes amenés à faire quelques commentaires et comparaisons à la lumière de la revue de la littérature.I- EPIDEMIOLOGIE
A- FREQUENCE
La tuberculose constitue un problème de santé majeur dans les pays en voie de développement et notamment au Maroc où on constate une incidence de 30000 nouveaux cas/ an.
Un tuberculome intracrânien est une sorte de pseudo-tumeur due à la localisation cérébrale du bacille tuberculeux ou Bacille de Koch. Il s’agit en fait d’une masse de tissu granulomateux ayant été contenue et limitée par les défenses immunitaires de l’hôte. Il se présente comme une lésion expansive intracrânienne (6).
La situation épidémiologique des tuberculomes encéphaliques est intimement corrélée à la situation épidémiologique de la maladie tuberculeuse elle-même dans le temps et dans l’espace.
Ainsi, son incidence est variable en fonction des zones géographiques, rare dans les pays occidentaux où il constitue 0,5 à 2% (5) des processus intracrâniens, et au contraire bien plus importante dans les pays en voie de développement où il représente 5 à 11% des masses intracrâniennes (22,44).
A noter par ailleurs que l’incidence des tuberculomes intracrâniens dans les pays occidentaux est en rapport avec la population immigrée de zones endémiques de la tuberculose.
Nous rapportons quelques chiffres de la revue de la littérature :
-Royaume Uni : le tuberculome représente 0,15 à 0,18% des
lésions intracrâniennes (61).
-Taiwan : 1%.
Remarquons la faiblesse de ce taux en comparaison avec l’incidence de la tuberculose qui est très élevée dans ce pays .Ceci laisse émettre l’hypothèse de l’existence de facteurs constitutionnels intervenant dans le développement d’un tuberculome.
-Koweït : 1,4%
-Maroc : représentant 8 à 10% des processus expansifs
intracrâniens opérés entre 1950 et 1960, cette proportion a diminué à 1,89% actuellement grâce à des structures de dépistage et de prévention et à l’amélioration des conditions de vie(25). Cette régression est représentée dans le tableau IX.
-Inde : 6 à 30% et dans plus d’un quart des cas avant l’âge de 20 ans (61). -Proche Orient : 10 à 15% -Niger : 12% -Rhodésie : 14% -Extrême Orient : 20 à 30%
Cependant, avec la pandémie du SIDA, on assiste à une recrudescence de cette incidence dans les pays industrialisés où la densité de population est forte, les conditions économiques difficiles et où se fait une sélection naturelle de mycobactéries résistantes.
B- AGE
Le tuberculome encéphalique peut se voir à tout âge.
Dans notre série, nous avons remarqué qu’il prédomine chez les jeunes, puisque la moyenne d’âge de nos malades est de 26 ans.
Pour KILANI (45), TAYSEER (79), BOUCETTA (25) et BOUCHAMA (26), le jeune âge prédomine également.
C- SEXE
Dans la majorité des publications, aucune différence significative entre les deux sexes n’est constatée (61).
Cependant, certains auteurs ont noté dans leurs séries une prévalence des tuberculomes chez les femmes, d’autre chez les hommes.
BOUCHAMA (26) : 66% de sexe féminin KILANI (45) : 61% de sexe féminin SRINIVASALU (73) : 66% de sexe masculin
ARTICO (7) : 62% de sexe masculin
D’autres auteurs ont montré une égalité entre les deux sexes, c’est le cas de TAYSER (79) et PAGNOUX (59).
Dans notre série, nous avons remarqué une légère prédominance féminine. Le sexe ne semble pas avoir une influence sur la fréquence du tuberculome intracrânien.
D- FACTEURS FAVORISANTS 1. Traumatisme crânien
Dans la localisation encéphalique de la tuberculose, le traumatisme crânien joue un rôle favorisant, en facilitant la pénétration du bacille tuberculeux au sein d’un foyer d’attrition, ou bien provoque l’éclosion d’une forme jusque-là latente.
Pour la plupart des auteurs, le traumatisme semble être révélateur du tuberculome ou bien un facteur aggravant (7,43).
Dans notre série, on ne rapporte aucun cas de traumatisme crânien révélateur.
2. Grossesse
Il semble que la grossesse déclenche le plus souvent à partir de 6ème mois une brusque aggravation, et la délivrance quelque soit son mode augmente la gravité de l’affection (52,55).
Dans notre série, nous n’avons noté aucun cas de femme enceinte.
3. Niveau socio-économique
Les difficultés d’accès aux soins, les conditions d’hygiène précaires, la promiscuité, la malnutrition sont des facteurs de risque favorisant la survenue des tuberculomes d’où la forte endémie tuberculeuse dans les pays en voie de développement (34,79).
4. Déficit immunitaire
L’origine des déficits immunitaires est multiple : infection par le virus de l’immunodéficience humaine (VIH), traitement
immunosuppresseur, splénectomie (1 seul cas dans notre série : observation n°60), maladies malignes du sang ou des ganglions, insuffisance rénale chronique, diabète et malnutrition.
Toutes ces circonstances favorisent le développement d’un tuberculome, avec un impact sur la présentation clinique ainsi que sur les modalités diagnostiques et thérapeutiques de l’infection (21).
E- CONTEXTE ETIOLOGIQUE 1. Vaccination
Tous les auteurs insistent sur le rôle important de la vaccination par le BCG dans la prévention de la tuberculose. La protection conférée par le BCG est évaluée à une durée de 10 à 15 ans, à 80% pendant 10 ans et 65% entre la 10ème et la 15ème année (5,24).
La prophylaxie par le BCG à la naissance ou à l’âge scolaire, de bonnes conditions sociales, a rendu beaucoup plus rare la tuberculose de l’enfant (34).
Les sujets n’ayant pas reçu le BCG sont exposés à une primo-infection tardive, méconnue. Elle risque d’être suivie d’une méningite, 6 à 18
mois plus tard, dont l’expression clinique est semblable à ce que l’on observait chez l’enfant.
Le BCG ne met pas à l’abri d’une tuberculose du SNC lors d’une contamination massive ou à distance de la vaccination (34).
Concernant le contrôle de la vaccination par le BCG, une épreuve tuberculinique doit être pratiquée 3 à 12 mois après la vaccination.
Entre 11 et 13 ans, un contrôle tuberculinique doit être effectué par voie intradermique. Les enfants dont le test tuberculinique est négatif doivent être vaccinés ou revaccinés. Après 2 vaccinations par voie intradermique, les personnes dont les réactions tuberculiniques restent négatives sont considérés comme ayant satisfait aux obligations légales. Cependant, une synthèse de la littérature publiée en 1995 par l’organisation mondiale de la santé (OMS) a démontré que chez les sujets vaccinés par le BCG, la revaccination n’est pas recommandée et aucun résultat scientifique ne confirme l’utilité de cette pratique. Les revaccinations multiples ne sont jamais indiquées. Cette décision n’a eu aucun impact négatif sur l’incidence de la tuberculose (23,34).
La notion de vaccination n’est pas précisée pour la plupart des malades de notre série.
2. Antécédents de tuberculose
Notion retrouvée dans 2,4 % des cas de notre série.
Pour BOUCHAMA (26), 15% des malades ont des antécédents de tuberculose.
Ce pourcentage est de 30% pour PAGNOUX (59) et 40% pour BOUCETTA (25).
L’existence d’antécédents de tuberculose ou de tuberculose évolutive facilite le diagnostic positif, ils doivent être recherchés avec précision (4).
3. Contage tuberculeux
Notion retrouvée dans 22,4 % des cas de notre série. Mais dans un pays d’endémie tuberculeuse, toute personne est exposée au risque de contage tuberculeux dans son milieu familial ou professionnel. De ce fait, la notion de contage tuberculeux ne peut à la limite être considérée comme un élément d’orientation diagnostique.
II-ETIOPATHOGENIE
Le tuberculome intracrânien résulte d’une diffusion hématogène a partir d’un foyer primitif généralement pulmonaire.
Sur le plan étiopathogénique on note l’absence de bacilles acido-alcalo-résistants (BAAR) dans le tuberculome, les mycobactéries n’ayant pour rôle que de déclencher la réaction immunitaire à médiation cellulaire. Plusieurs tubercules se constituent puis fusionnent pour former une lésion souvent lobulée. L’examen histologique du tuberculome montre une nécrose caséeuse centrale entourée de cellules épithéliales géantes de Langhans, lymphocytes et de polynucléaires. Cette éthiopathogénie explique la constitution à distance de la primo-infection tuberculeuse et l’absence de Bacille de Koch (BK) dans les prélèvements (9).
III- CLINIQUE
A- CIRCONSTANCES DE DIAGNOSTIC 1. Délai d’évolution avant l’hospitalisation
Le retard diagnostique et thérapeutique rapporté par plusieurs auteurs est l’un des facteurs pronostiques.
Dans notre série et dans les cas où la durée d’évolution a pu être précisée, celle-ci varie de 3 semaines à 4 ans, avec une moyenne de 6 mois.
52% de nos malades ont consulté durant la première année d’évolution.
Pour BOUCHAMA (26), 40% des malades ont des symptômes 6 mois auparavant, ce pourcentage est de 70% pour BOUCETTA (25). Pour MAZODIER (54), 57% des malades ont des symptômes 2 mois auparavant.
Pour AIJOU (4), 68% des cas diagnostiqués ont consulté 15j après le début de la symptomatologie.
Ce délai peut s’expliquer par le mode de début qui est progressif et peu spécifique, le retard de consultation, le mode de recrutement du service et les difficultés d’accès aux soins.
2. Motif d’hospitalisation
La symptomatologie clinique ne diffère que très peu de celle de toute tumeur intracrânienne.
En réalité, elle est non spécifique et dépend surtout de la localisation, la taille et le nombre des lésions.
Un fait est cependant constant : l’importance et la rapidité d’évolution du syndrome d’hypertension intracrânien qui domine la scène.
Des crises convulsives ou une symptomatologie déficitaire peuvent constituer un motif de consultation. Ces signes sont parfois associés entre eux (10, 40, 51, 61).
B- SIGNES GENERAUX
Que la fièvre soit franche ou qu’il s’agisse d’un simple fébricule, celle-ci est inconstamment retrouvée, précédant souvent les signes neurologiques.
Sa présence est en tout cas fortement évocatrice d’un contexte bacillaire (10).
Elle est retrouvée chez 85% des malades dans la série de KILANI (45), 40% dans la série de BOUCETTA (25) et seulement 10% dans la série de PAGNOUX (59).
Certains auteurs ont insisté sur la conservation de l’état général et que son altération ne dépasse pas 15% des cas (59).
Pour KILANI (45) et BOUCETTA (25), une altération de l’état général est retrouvée dans plus de 40% des cas.
C- SIGNES CLINIQUES
La symptomatologie clinique des tuberculomes cérébraux est celle d’un processus expansif intracrânien. Elle est très polymorphe et dépend surtout du siège, de la taille et du nombre des tuberculomes.
1. Syndrome d’hypertension intracrânienne
Cliniquement, le syndrome d’hypertension intracrânienne (HTIC) vient au premier plan avec une fréquence de 72 à75% (25,59). Il est souvent précoce et isolé au moment de l’hospitalisation et se complique très souvent d’une baisse de l’acuité visuelle et d’une cécité (25).
Ceci est particulièrement fréquent dans les pays sous- médicalisés où le retard de consultation et de prise en charge des tuberculomes encéphaliques volumineux, est responsable de troubles neurologiques souvent irréversibles (25).
La gravité de ce syndrome apparaît parfois disproportionnée avec le volume de la lésion.
a- L’HTIC peut être due à l’hydrocéphalie :
L’hydrocéphalie est due à une obstruction d’origine le plus souvent inflammatoire des citernes de la base. Cette obstruction peut être également due à la compression des voies d’écoulement du LCR par des tuberculomes. Son importance varie en fonction de l’évolution de la maladie (45).
Dans notre série, nous l’avons retrouvée avec une fréquence de 11,2%, contre un taux de 10% pour KILANI (45). Pour PAGNOUX (59) l’hydrocéphalie est présente dans 12,5% des cas.
b- L’HTIC peut se compliquer de troubles de la conscience :
Les troubles de la conscience sont variables : simple altération de la vigilance, confusion mentale, coma d’emblée ou d’apparition progressive (14).
Tableau IX : Les troubles de la conscience dans certaines séries.
2. Syndrome ophtalmologique
La gravité du syndrome ophtalmologique est soulignée par plusieurs auteurs.
Il n’est en rien spécifique, mais il a une réelle importance pronostique (79).
a- Examen de l’acuité visuelle
34 de nos malades, soit 27,2% des cas présentent une baisse de l’acuité visuelle ou cécité. Ceci illustre bien le stade clinique particulièrement avancé auquel ils sont arrivés.
Comme dans tout processus expansif intracrânien, les altérations de l’acuité visuelle peuvent être expliquées par l’importance de Auteurs Nombre de cas de la
série Troubles de conscience (%) BOUCETTA (25) KILANI (45) AIJOU (4) KARAOUI (42) Notre série 40 122 40 37 125 7,5 64 42,5 56,7 2,4 (3 cas)
l’hypertension intracrânienne, qui est responsable d’une stase papillaire et qui peut aboutir à la cécité si le diagnostic est posé tardivement (42 ,75).
b- Altération du fond d’œil
Le fond d’œil est un examen objectif qui met en évidence un flou papillaire, stase papillaire ou une atrophie optique.
Dans notre série, cet examen n’a pas révélé de tubercules de Bouchut. Ce sont des tâches jaunâtres au pourtour assez flou, siégeant au pôle postérieur le long des vaisseaux. Leur existence est fugace mais a une grande valeur d’orientation diagnostique. Ils témoignent d’une dissémination tuberculeuse choroïdienne (14,42).
Tableau X : Résultats du fond d’œil.
BOUCHA MA (26) PAGNOUX (59) BOUCETTA (25) AIJOU (4) Notre série Œdème papillaire (%) Atrophie optique (%) Hémorragie rétinienne (%) Tubercules de Bouchut (%) 73 - - - 42 - - - 62,5 7,5 0 0 30 5 0 0 16 18 - -
On constate que l’œdème papillaire est le principal signe retrouvé dans toutes les séries.
Dans la nôtre, il vient en deuxième position après l’atrophie optique, ce qui s’explique par le retard diagnostique.
A noter que 54 fonds d’œil ont été réalisés dans notre série et que 20 d’entre eux n’ont décelé aucune anomalie.
3. Signes de focalisation
a- Epilepsie
Les tuberculomes supratentoriels sont épileptogènes. Les anomalies irritatives peuvent être constatées cliniquement ou être détectées par les tracés électro-encéphalographiques (7, 63).
Dans la littérature, l’épilepsie est rapportée dans 42 à 93% des cas (59), elle est notée dans 42,5% des cas par BOUCETTA (25) et 22,5% des cas par AIJOU (4).
Dans notre série, l’épilepsie est retrouvée dans 21,6% des cas.
b- Déficit moteur des membres
Les déficits moteurs des membres sont fréquemment retrouvés, estimés entre 19% à 38% pour PAGNOUX (59), 60% pour BLAAUW (22), 50% pour RAO (66) et 36,8% dans notre série.
Il peut s’agir d’une monoparésie, d’une hémiparésie légère ou lourde ou d’une hémiplégie.
c- Tuberculome cérébelleux
Il reste longtemps asymptomatique, mais il peut être responsable d’une hydrocéphalie s’il est diagnostiqué tardivement ou situé au voisinage du 4ème ventricule (13).
D- FORMES CLINIQUES 1. Tuberculome de l’enfant
Dans les pays à forte endémie, le TE survient à un âge jeune, le maximum de fréquence se situe entre 5 et 10 ans chez l’enfant, âge qui coïncide avec la survenue de la primo-infection.
WALLACE (83) rapporte 50% d’enfants parmi 107 cas de TE.
Dans la série pédiatrique de LEE (50), leur fréquence est de 58%, elle est de 45% dans la série de BOUCETTA (25).
Par contre, UYSAL (80) trouve 27,2%.
Dans notre série, 6 malades soit 4,8% sont des grands enfants de 13 à 16 ans, le service de neurochirurgie de l’hôpital Ibn Sina ne prenant pas en charge les cas pédiatriques depuis 2000.
3. Formes selon le siège
La symptomatologie du tuberculome encéphalique n’a pas de spécificité mais elle dépend pour beaucoup du siège, de l’effet de masse possible, de l’œdème avoisinant et des troubles de l’hydraulique cérébrale. Moins de la moitié des patients porteurs d’un tuberculome ont des signes de localisation neurologique (13).
Les tuberculomes peuvent se localiser au niveau des citernes, du parenchyme ou de la fosse postérieure. Rarement, ces tuberculomes peuvent siéger au niveau optochiasmatique et plus rarement, des localisations intra-sellaires ont été rapportées (13).
Dans notre série, nous avons rapporté deux cas de localisations rares, soit au nive au de l’angle ponto-cérébelleux et au niveau du sinus caverneux.
Tuberculome hémisphérique :
Il est longtemps bien toléré et peut se manifester par des crises convulsives ou un syndrome déficitaire, souvent par effet de masse (13).
Tuberculome du tronc cérébral :
Les tuberculomes du tronc cérébral sont rares et n’excèdent pas 2,5 à 8% de l’ensemble des tuberculomes (4, 13, 31).
La différence de taille et de localisation anatomique des tuberculomes du tronc explique l’extrême variété de leur expression sémiologique.
Les lésions siégeant dans la partie centrale du tronc cérébral peuvent être responsables de trouble de la conscience.
Les céphalées peuvent être en rapport avec un syndrome d’HTIC ou un syndrome méningé.
Cette symptomatologie peut s’installer progressivement et poser un problème de diagnostic différentiel avec un processus tumoral du tronc cérébral (4, 13,31).
Dans notre série, 8,8 % des tuberculomes étaient localisés au niveau du tronc cérébral .
Tuberculome cérébelleux :
La symptomatologie clinique est souvent marquée par un déficit neurologique focalisé, il se manifeste par des signes cérébelleux évoluant souvent dans un contexte d’hypertension intracrânienne. Il est décrit une altération de l’état de conscience, une fièvre modérée lorsqu’elle existe et un état général souvent conservé, sauf en cas d’infection disséminée ou associée. L’évolution des symptômes est assez rapide (31).
Tuberculome du chiasma optique :
Les tuberculomes du chiasma et du nerf optique sont, pour certains, développés au sein de l’arachnoïde basale, de siège
pré-chiasmatique, pour d’autre, dont se rapproche le tuberculome du nerf optique, à développement intra-chiasmatique.
Les signes d’appel sont habituellement une baisse de l’acuité visuelle ou la découverte d’une hémianopsie bitemporale orientant vers la région chiasmatique (13).
3. Tuberculome encéphalique associé au syndrome d’immunodéficience humaine (51,53, 54,70,74) :
Les patients infectés par le VIH sont particulièrement exposés au risque de tuberculose, et l’atteinte du SNC est alors 5 fois plus fréquente que chez les autres patients. Ni la présentation clinique, biologique ou radiologique ne sont différentes de celle des patients séronégatifs pour le VIH.
La fréquence des tuberculomes encéphaliques dans la population infectée par le BK et le VIH est imparfaitement connue. Des publications signalent des résultats contradictoires. Certains considèrent que cette manifestation est rare (incidence de 1% chez les sujets infectés par le VIH et de 2% chez les tuberculeux infectés par le VIH), d’autres au contraire concluent à une manifestation fréquente (incidence de 10% de tuberculome encéphalique chez les tuberculeux
infectés par le VIH), surtout s’il existe une méningite tuberculeuse associée.
En fait, les facteurs intervenant dans la genèse des tuberculomes encéphaliques ne sont sans doute pas univoques.
D’une part, si les tuberculomes encéphaliques sont une manifestation de la dissémination de l’agent mycobactérien, il semble logique que les sujets immunodéprimés en soient plus fréquemment porteurs que la population tuberculeuse non immunodéprimée. Cependant les tuberculomes sont avant tout des granulomes, témoins de la réaction de l’hôte à l’agent pathogène par le biais de l’immunité cellulaire, et il est possible que les sujets infectés par le VIH présentent moins fréquemment que d’autres cette manifestation du fait de la lymphopénie T4. Ce rôle de l’activation locale de l’immunité cellulaire a été évoqué devant la croissance paradoxale de certaines lésions sous traitement.
Devant ces deux arguments apparemment contradictoires, on pourrait penser qu’il existe une immunodépression médiane qui favorise la dissémination du BK, mais suffisamment modeste pour permettre les manifestations secondaires aux interactions hôtes-bactéries.
L’augmentation des cas de tuberculoses chez les sujets infectés par le VIH, dont les localisations extrapulmonaires sont fréquentes, fait
présager d’une augmentation des cas de tuberculomes cérébraux qu’elle qu’en soit l’incidence.
Notons que l’absence de l’imagerie cérébrale systématique chez les malades tuberculeux et infectés par le VIH est un facteur de sous-estimation de l’incidence, notamment dans les pays pauvres à forte prévalence tuberculeuse où l’accès à la neuroradiologie n’est pas toujours facile.
Aucun cas de sérologie HIV positive n’a été détecté dans notre série.
4. Formes multiples
Depuis la description principale de Bertrand et Medakowich en 1924 et le cas anatomopathologique de Garcin en 1952, les tuberculomes multiples restent rares (6, 57).
Les tuberculomes multiples correspondant à un stade anatomique évolué de la miliaire cérébrale.
Ils peuvent siéger dans une même région anatomique ou dans des sites différents.
Dans notre série, elle est notée dans 9,6 % des cas, dont 8 en sus-tentoriel et 4 en sus et sous-tentoriel.
5. Tuberculome encéphalique associée à une méningite tuberculeuse
L’association d’une méningite à une ou plusieurs lésions granulomateuses ou tuberculomes du parenchyme cérébral est mentionnée chez 4 à 28% des sujets (51)
Cette atteinte méningée au cours du tuberculome encéphalique peut être expliquée par la rupture du tuberculome encéphalique dans les espaces sous arachnoïdiens ou par extension du tuberculome encéphalique superficiel au niveau des méninges (40,43)
L’apparition des tuberculomes encéphaliques au cours du traitement d’une méningite tuberculeuse est rapportée par LOUVEL (51), ils peuvent être uniques ou multiples pour un patient donné et rester souvent asymptomatiques (51).
Dans notre série, un patient a présenté des tuberculomes encéphaliques durant un traitement antibacillaire pour méningite tuberculeuse (observation n°42).
6. Autres localisations tuberculeuses associées
La présence d’un foyer tuberculeux extracérébral est parfois décisive, et doit être recherchée attentivement et systématiquement (4,10).
Une localisation extracérébrale associée serait présentée dans 40 à 66% des cas, l’association à une atteinte pulmonaire ancienne ou active serait la plus fréquente : 50% (57).
L’atteinte pulmonaire évolutive est de 12% dans notre série, 25% pour PAGNOUX (59) et 46% pour KARAOUI (42).
L’atteinte ganglionnaire est de 1,6% (2cas) dans notre série, 10% pour BOUCETTA (25) et 6% pour ZAHAR (84).
Donc la pratique d’une radiographie pulmonaire doit être systématique de même que la biopsie d’une adénopathie serait d’un grand secours au diagnostic en cas de suspicion d’un tuberculome encéphalique. L’atteinte vertébrale ou spondylodiscite a été retrouvée dans 7 cas dans notre série soit 5,6%.
D’autres localisations associées peuvent être retrouvées : hépatique, splénique (25), ostéo-articulaire (7), digestive (31), cutanée, médullaire (55) et urogénital (22).
IV- PARACLINIQUE
A- TESTS CUTANES TUBERCULINIQUES
L’intradermoréaction à la tuberculine (IDRT) a une valeur limitée :
Négative, elle ne permet pas d’éliminer le diagnostic, compte tenu de la possibilité d’une anergie. A noter qu’elle doit être réitérée après 3 semaines dans le cas où elle est négative pour exclure les cas de virage tuberculinique.
Positive, elle n’est pas un élément de certitude. Enfin, elle est rarement phlycténulaire.
La positivité des tests tuberculiniques ne revêt une réelle valeur que si le sujet est un enfant ou un adulte jeune non vacciné (4).
L’interprétation doit tenir compte de nombreuses situations cliniques capables de perturber les réactions cutanées tuberculiniques (29,34).
Les principales causes de résultats faussement négatifs sont : Un test mal réalisé.
Une lecture trop précoce, tardive ou erronée.
Un problème technique lié à une conservation inappropriée de la tuberculine.
Présence d’une maladie anergisante concomitante.
Dans les pays où le vaccin BCG est pratiqué, un test cutané tuberculinique n’a pas d’intérêt quand on suspecte une tuberculose évolutive puisque le diagnostic demande une preuve microbiologique, un résultat positif peut n’être qu’une séquelle vaccinale, et un résultat négatif n’élimine pas le diagnostic. Les mêmes problèmes se posent quand on suspecte une tuberculose latente, ce qui ne fait de l’IDRT un examen fiable ni pour dépister une contamination récente, ni pour décider d’un traitement antibiotique susceptible de prévenir une évolution vers une maladie tuberculeuse (29,34).
Dans notre série, pour les 45 malades chez qui les résultats étaient trouvés, IDRT s’est avérée négative dans 7 cas ( 15,5%) et positive dans 38 cas (84,4%) dont 3 pour lesquels la réaction a été phlycténulaire.
PAGNOUX (59) a noté 64% de positivité contre 71% de négativité dans la série de AIJOU (4).
B- IMAGERIE
1. Tomodensitométrie cérébrale (TDM) a- Aspect des lésions
Comme dans d’autres domaines, la TDM a supplanté bien d’autres méthodes d’exploration dans le dépistage des tuberculomes encéphaliques, sa sensibilité est estimée à 100% et sa spécificité à 85,7% (4, 30, 73). C’est un examen de choix qui peut orienter le diagnostic. Elle constitue une investigation paraclinique importante vu son innocuité, sa précision, sa facilité d’exécution et la qualité de renseignements qu’elle fournit.
- Avant injection de produit de contraste :
Les tuberculomes encéphaliques peuvent revêtir plusieurs aspects en fonction de leur âge et de leur constituants tissulaires (13).A un stade tout initial, rarement observé, la lésion est bien circonscrite, légèrement hypodense.
Le tuberculome encéphalique apparaît classiquement comme une lésion hypodense ou légèrement hyperdense, entourée d’une zone d’œdème (4, 28, 52, 74).
- Après injection de produit de contraste :
Le rehaussement de la densité des lésions permet une analyse correcte des images et permet de mettre en évidence les deux aspects de rehaussement les plus souvent constatés (13, 32, 51,82, 83) :
Rehaussement en anneau ou en couronne (aspect le plus typique mais non spécifique).
Rehaussement nodulaire homogène.
L’intrication des deux modalités précédentes est possible.
Dans notre étude, nous avons noté 43,2% de cas d’aspects en couronne. Dans la série de AIJOU (4), ce même aspect a été noté dans 64% des cas, 42% pour KARAOUI (42) et 62% pour PAGNOUX (59).
Par ailleurs, nous avons enregistré dans notre série l’aspect hétérogène dans 29,6% des cas et le nodulaire homogène dans 17,6% des cas.
L’aspect multiple a été retrouvé dans 9,6 % des cas.
b- Calcifications centrales
Le tuberculome en couronne est associé parfois à des calcifications centrales, réalisant la classique image en « cible » (12). Cet aspect n’est ni constant, ni spécifique puisqu’il peut également évoquer de nombreuses autres pathologies inflammatoires telles que la
neurocysticercose et l’abcès à germes pyogènes, ou encore néoplasiques (métastases, gliomes ou lymphomes).
D’après certains cas rapportés dans la littérature, les calcifications centrales représentent une réactivation des lésions parenchymateuses chroniques (32).
Dans notre série, elles sont notées dans 7,2% des cas, 22% des cas dans la série de WALLACE (83), 5% dans celle de PAGNOUX alors que BOUCHAMA (26) et JINKINS (41) n’ont signalé aucun cas.
c- Œdème périlésionnel
L’œdème périlésionnel accompagne le tuberculome encéphalique à des degrés variables, en particulier à la période initiale de la maladie, plus important quand le tuberculome est de petites dimensions (7, 42,84).
Il se manifeste sous forme d’une plage mal limitée de la substance blanche (7,42).
C’est un élément générateur de la symptomatologie clinique, qui régresse en premier sous traitement médical.
Il a été noté chez 46,4% de nos malades, 100% dans la série de BOUCHAMA (26), 80% dans la série de JINKINS (41).