UNIVERSITE DE PICARDIE JULES VERNE FACULTE DE MEDECINE D’AMIENS
ANNEE 2019 N° 2019-19
ETAT DES LIEUX DE LA PRATIQUE DU DEPISTAGE DE LA
LUXATION CONGENITALE DE LA HANCHE EN MEDECINE
GENERALE DANS LA REGION PICARDE
THÈSE
POUR LE DOCTORAT EN MÉDECINE (DIPLOME D’ÉTAT)
Spécialité : MEDECINE GÉNÉRALE
PRÉSENTÉE ET SOUTENUE PUBLIQUEMENT LE 7 MARS 2019 Par
Olivier DO CASTRO
PRESIDENT DU JURY : Monsieur le Professeur Richard GOURON MEMBRE DU JURY : Monsieur le Professeur Thierry REIX
Monsieur le Professeur pierre TOURNEUX
Madame le Professeur Marie Antoinette SEVESTRE-PETRI Madame le Docteur Émilie BOUREL-PONCHEL
Madame le Docteur Raïssa BRULE-PEPIN
1
REMERCIEMENTS
A mon maître et Président de jury,
Monsieur le professeur Richard GOURON Professeur des universités - Praticien hospitalier
(Orthopédie et traumatologie pédiatrique)
Chef du service d’Orthopédie et Traumatologie Pédiatrique Pôle « Chirurgie de l’enfant »
Vous avez accepté de présider le jury de ma thèse et j’en suis très honoré. Soyez assuré de mon respect et de ma gratitude.
2 A ma directrice de thèse,
Madame le Docteur Céline KLEIN Praticien Hospitalier
(Orthopédie et traumatologie pédiatrique) Pôle « Chirurgie de l’enfant »
Je vous remercie d’avoir accepté de diriger ma thèse, de m’avoir conseillé tout au long de ce travail.
3 A mes juges,
Monsieur le Professeur Thierry REIX Professeur des Universités – Praticien Hospitalier
Chef du service de chirurgie vasculaire
Tu me fais le grand honneur de siéger parmi les membres du jury. Merci pour ta disponibilité.
4 Madame le professeur Marie Antoinette SEVESTRE-PIETRI
Professeur des Université – Praticien Hospitalier (Médecine vasculaire)
Responsable du service de Médecine Vasculaire
Vous me faites le grand honneur de juger cette thèse, Veuillez trouver ici L’expression de toute ma gratitude et de mon admiration.
5 Monsieur le professeur Pierre TOURNEUX
Professeur des Université – Praticien Hospitalier (Réanimation pédiatrique)
Responsable du service de Réanimation et Surveillance Continue de pédiatrie
Votre présence dans mon jury est un honneur.
6 Madame le docteur Émilie BOUREL-PONCHEL
Maître de Conférence Universitaire – Praticien Hospitalier (Exploration Fonctionnelle du Système nerveux Pédiatrique)
Pôle « Neurologie Pédiatrique »
Votre participation au jury de thèse est pour moi un très grand honneur. Veuillez croire en ma profonde et sincère reconnaissance.
7 Madame le docteur Raïssa BRULE-PEPIN
Docteur en Médecine (Pédiatre)
Vous m’avez fait l’honneur d’être juge de ma thèse sans aucune hésitation. Merci pour votre disponibilité.
8
A Fiorella,
Merci de m’avoir soutenue au cours de cette année difficile, de croire en moi. Merci d’être là, de me supporter, de me comprendre et de m’aimer tous les jours. Quel bonheur de t’avoir à mes côtés. Sans toi, tout ceci aurait été impossible. Je t’aime.
A mes parents,
Sans qui tout cela n’aurait été possible. Merci de m’avoir permis par vos sacrifices de faire ces longues études. Vous m’avez toujours mis dans les meilleures conditions. Tout ceci, c’est grâce à vous. Merci pour tout je vous aime.
A mon frère Yves,
Merci de t’être occupé de moi pendant mon enfance et d’avoir toujours cru en moi. Nos souvenirs de vacances au Portugal resteront gravés à jamais dans ma mémoire. Si je suis là aujourd’hui, c’est aussi grâce à toi. Toute ma considération et mon amour grand frère. Obrigado irmão.
A ma belle-famille,
Merci de m’avoir bien accueilli dans votre famille. Merci François de m’avoir aidé pour ce travail. Merci Domitille pour tout votre amour.
Louis et Arthur sont devenus comme des petits frères pour moi. Je vous aime et surtout ne changez rien.
A toute ma famille au Portugal,
Malgré la distance je vous remercie pour tous ces moments passés.
A mes chères Taupes et leurs Taupettes, (@TGS, Taup gainz, taup prono, taup rempla, etc
…)
Heureux d’avoir fait médecine pour vous avoir rencontrés. Sans cela, je me demande bien ou je serais à cette heure. Probablement en Chine.
A Roukasss,
Mon rom adoré, sans toi je ne serais définitivement pas là à terminer mes études de
médecine. Tellement d’années que tu m’accompagnes sans aucune prise de tête, et ça c’est beau. Dire que tu vas être père, je n’en reviens toujours pas, désolé Lauriane. Welcome back sur Amiens et si tu as besoin d’aide avec le gamin je ne suis pas bien loin ou plutôt Fio. Merci pour cette amitié.
9
A Ch’père, Ch’tronc, Washu …
Tu es là depuis bien longtemps, dans les bons comme dans les mauvais moments. Tu es comme un frère pour moi. Tu sais tout le bien que je pense de toi. Santé bonheur. Je regrette juste la merco et le tatouage ch’lion.
A polo,
Une rencontre inoubliable lors d’un WEI en P2 et depuis tu es toujours là. Que de bons moments passés avec toi, conneries, rigolades et tant d’autres. Même si tu fais partis maintenant du MURL, je t’aime comme un frère. Ton amitié m’est très précieuse.
A Boris, la pirogue,
Que dire… Toujours en retard sauf en amitié. Merci pour toutes ces organisations, ces soirées et vacances. « Super l’orgaaaaaaa ». Le seul qui comprend mon côté tuning. Merci pour ton amitié.
A max,
Co fondateur du TGS et membre de la team Kiki. Que de moments inoubliables passés avec toi pendant depuis l’externat, les journées BU et notre été parisien. On partage bon nombre de passions et ça c’est beau. Ton sarcasme je l’adore, ne change rien. Mon malade adoré, Merci Maxou.
A Vincent,
Ton coté victime m’a toujours bien fait rigoler. Heureusement cela est derrière toi maintenant.
Merci pour tes précieux conseils sur les pistes.
Merci pour ces soirées parisiennes inoubliables et tous les bons moments passés ensemble. Tu as le cœur sur la main. Un grand merci à toi pour tout.
A super Simon,
Que dire mon Simon. Merci pour tous ces bons moments passés avec toi. Ton humour que certains n’apprécient pas forcément, moi je l’adore. Une légende de la pièce et de la team kiki. Dieu bénisse.
10
A Alex,
Le plus doué d’entre nous. Merci pour toutes ces soirées lilloises et ces skis à Courchevel. C’est toujours un plaisir.
Je tiens particulièrement à tous vous remercier de votre aide et de votre soutien et surtout d’être toujours là, malgré mes bons mais surtout mauvais côtés. Sans vous je ne serais pas ici à enfin terminer ces études. Je vous aime les copains.
Je tiens également à féliciter toutes les taupettes qui nous supportent tous les jours et surtout lors des vacances. Bisous a vous toutes.
A Henry,
Mon belge préféré. Une rencontre inoubliable lors d’un ski et depuis une belle amitié. Tu serais capable de faire Bruxelles Amiens pour aider un ami et ça c’est beau. Tu es un mec génial hazééé. Ne change rien.
A Bubu,
Depuis la grande époque du lycée, à la P1 tu es là. A un moment nos routes se sont séparées, mais ça, c’était avant ton changement de voie. Merci pour ton amitié Fab.
A Yu,
Je tiens à te remercier pour toutes ces années même si tu veux encore que je débarque à Shangai pour tenter l’aventure avec toi. Un frère qui a toujours été là pour moi.
A Dos,
Un pote d’enfance. Je me rappelle encore nos parties de foot interminables, ainsi que ta grand-mère qui venait nous chercher le midi. Promis tant que tu ne reviens pas au NST, je mets ma carrière entre parenthèses. De toute façon, il n’y a plus de challenge sans toi.
A Adrien,
Même si tu ne peux pas être-là, je sais que tu penses fort à moi. Merci pour tout.
A Nathan,
Avec ton grand corps. Une belle rencontre grâce à ton frère. Membre important du taup gainz et prono. Merci
11
A Gauthier,
Même si nos chemins se sont séparés tu es un mec en or.
A Luc, Sylvie et Alex,
Merci de m’avoir aussi bien accueilli à Saint Quentin. Vous êtes géniaux.
Aux amiénois de l’internat, et a tous ceux que je n’ai pas cité.
12 LISTE DES ABREVIATIONS
LCH : Luxation congénitale de hanche
SOFOP : Société Française d’Orthopédie Pédiatrique HAS : Haute Autorité de Santé
ATCD : antécédents
GEOP : Groupe d’étude en orthopédie pédiatrique SFR : Société Française de Radiologie
DMG : Département de médecine Générale MSU : Maître de stage universitaire
13 I. INTRODUCTION ... 14 A. Étiologie ... 15 1. Facteurs de risque ... 16 B. Diagnostic et dépistage ... 16 1. Examen clinique ... 16
2. Manœuvre d’Ortolani ou signe du ressaut ... 17
3. Manœuvre de Barlow ... 18
4. Dépistage ... 19
C. Examens Complémentaires ... 20
D. Recommandations ... 21
II. MATERIEL ET METHODE ... 22
A. Population étudiée ... 22
B. Élaboration et envoi du questionnaire ... 22
C. Recueil des données et analyse statistique ... 23
III. RESULTATS ... 24
A. Caractéristiques de la population interrogée ... 24
B. Concernant l’activité pédiatrique ... 24
C. Concernant l’évaluation des pratiques et connaissances ... 25
IV. DISCUSSION ... 29
V. CONCLUSION ... 33
VI. BIBLIOGRAPHIE ... 34
VII. LISTE DES FIGURES ET TABLEAUX ... 36
VIII. ANNEXE ... 36
A. Questionnaire envoyé aux Médecins généralistes ... 36
14
I. INTRODUCTION
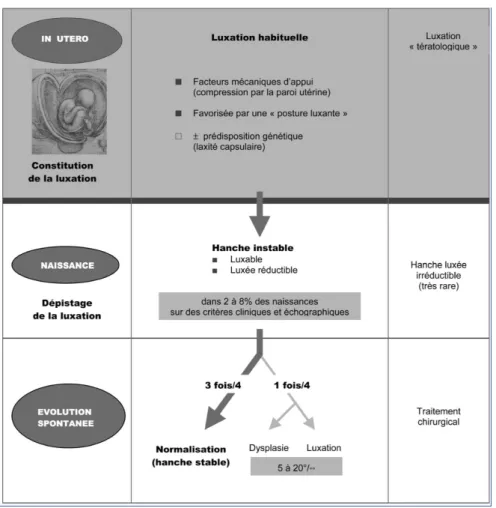
La luxation congénitale de hanche (LCH) est une pathologie fréquente et sa prise en charge est véritable enjeu de santé publique [1,2]. Son incidence est estimée à 6 pour 1000 naissances en France. Elle est caractérisée par une mobilité anormale entre l’acétabulum et la tête du fémur : la tête fémorale sort de la cavité acétabulaire. La LCH ou maladie luxante est un terme général regroupant plusieurs variantes : hanche luxable, luxée irréductible ou luxée réductible et le bassin asymétrique congénital [3,4]. L’affection se constitue tardivement in utero au 3eme trimestre de grossesse lorsque les contraintes mécaniques deviennent importantes.
En 2010 l’incidence de la LCH de dépistage tardif (après un an) était de 8,4 pour 100 000 naissances [5]. La prévention étant impossible pour cette pathologie, ceci impose donc un dépistage clinique dès la naissance. En effet, l’absence de prise en charge précoce de la LCH entraîne des complications sévères telles que des douleurs chroniques de hanche, des boiteries ou encore une arthrose précoce avec un pronostic fonctionnel défavorable [3,6]. Son dépistage est multidisciplinaire et de nombreux spécialistes sont concernés avec en première ligne les pédiatres et les médecins généralistes. Le dépistage doit être précoce et répété jusqu’à l’acquisition de la marche [3]. La prise en charge précoce d’une LCH permet d’optimiser un traitement ambulatoire, moins lourd et moins coûteux, avec d’excellents résultats.
Cependant, le dépistage requiert un examen spécifique du nourrisson dont les modalités ne sont pas toujours maîtrisées par les médecins. D’après des travaux menés par la Société Française d’Orthopédie Pédiatrique (SOFOP) [4], on observe une augmentation du nombre de LCH de découverte tardive après l’acquisition de la marche. Un certain nombre de dysfonctionnements des pratiques cliniques expliquent sans doute cette recrudescence de diagnostics tardifs [6], comme un examen clinique mal réalisé, insuffisant ou non répété. S’ajoute aussi une méconnaissance des facteurs de risque ou encore une prescription non optimale des examens complémentaires.
L’objectif de cette étude était d’établir un état des lieux des connaissances et pratiques des médecins généralistes de Picardie concernant le dépistage de la LCH chez les nourrissons. L’objectif secondaire était de mettre en exergue les points faibles et les points forts de ce dépistage en médecine générale. Pour cela, nous avons analysé et comparé les pratiques de dépistage et de l‘examen clinique des médecins généralistes en Picardie, aux recommandations établies par la Haute Autorité de Santé (HAS) en 2013.
15 A. Étiologie
La LCH est caractérisée par un déplacement postéro-supérieur de la tête fémorale par rapport à l’acétabulum et entraînant une distension capsulaire formant la chambre de luxation. La LCH se constitue à la fin de la grossesse sous l’influence de facteurs mécaniques associés à des facteurs constitutionnels favorisants. [8,9].
Les facteurs constitutionnels correspondent à un défaut primitif de la hanche pouvant concerner l’acétabulum, le fémur ou la capsule articulaire :
- Dysplasie acétabulaire
- Excès d’antétorsion fémorale [10] -Hyperlaxité articulaire
Les facteurs mécaniques sont déterminants et consistent en un appui sur le grand trochanter d’un fémur en posture luxante (figure 1), c’est la théorie uniciste décrite par Raphael Seringe [4]. Ces facteurs mécaniques intra-utérins correspondent à la position en siège avec trois postures luxantes chez le fœtus : la posture avec les genoux en extension et rotation externe (type I, figure 1), genoux semi-fléchis et rotation externe (type II, figure 1) et enfin celle avec les genoux hyper fléchis en rotation neutre (type III, figure 2).
Figure 1 : Pathogénie de la luxation de hanche. D'après Kohler et al. Archives de pédiatrie, 2003
16
Figure 2 : Schéma des postures luxantes d'après Schering chez le fœtus d’après Fenoll et al SOFOP, 2006
1. Facteurs de risque
On désigne sous ce terme les facteurs prédisposants l’apparition d’une LCH, même s’il existe des hanches pathologiques sans aucun facteur de risque retrouvé. La recherche de ces facteurs est nécessaire et implique la réalisation d’un interrogatoire et d’un examen clinique rigoureux.
La classification actuellement en vigueur est celle établie en 1985 [11] et identifie comme facteurs de risque classiques :
- Antécédent (ATCD) familial de LCH au premier degré - Présentation fœtale en siège
- Anomalies orthopédiques évoquant un syndrome postural (genu recurvatum, torticolis, déformation posturale des pieds)
Il existe également d’autres critères [12] considérés comme mineurs et qui doivent être également recherchés, à savoir :
- Gémellité, primiparité et macrosomie - Malposition des pieds
- Le lieu de naissance (exemple : originaire de Bretagne) - Sexe féminin [13] (discuté dans la littérature)
B. Diagnostic et dépistage
1. Examen clinique
L’examen clinique doit être minutieux et méthodique pour permettre un dépistage précoce. Examiner la hanche d’un nouveau-né est un exercice délicat, et reste une composante indispensable d’un examen général pédiatrique. Il débute par l’observation de l’enfant
17 recherchant des signes évoquant une LCH à savoir : un raccourcissement apparent d’un membre inférieur [10], une asymétrie des plis cutanés qui seront alors décalés vers le haut (plis fessiers ou poplités). Les éléments du syndrome postural seront également recherchés (torticolis ; genu recurvatum ; malpositions des pieds).
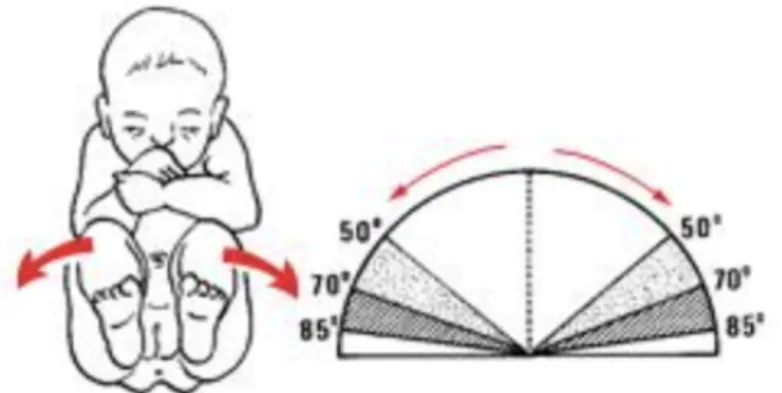
La deuxième étape consiste à rechercher une asymétrie de l’abduction des hanches. Ce signe d’alerte est capital et très simple à mettre en évidence. Même s’il n’est pas systématiquement associé à une LCH, sa présence doit fortement la faire suspecter. Il se recherche chez un nourrisson en décubitus dorsal, genoux et hanches fléchis à 90°. L’amplitude d’abduction normale est comprise entre 70° et jusqu’à 90° [3] (figure 3). La limitation unilatérale de l’abduction fera suspecter une luxation de ce même côté.
Figure 3 : Etude de l'abduction des hanches d’après Kohler et al Archives de pédiatrie 2003
Ce temps de recherche est essentiel du fait de sa forte valeur prédictive positive et de sa simplicité de réalisation [14,15].
L’examen clinique se poursuit par la recherche d’une instabilité de hanche, étape la plus délicate. Cette instabilité est recherchée par deux manœuvres : la manœuvre d’Ortolani et celle plus fine de Barlow.
2. Manœuvre d’Ortolani ou signe du ressaut
Le ressaut est une sensation tactile perçue par l’examinateur quand la tête fémorale franchit le rebord acétabulaire [16]. Il est recherché simultanément à l’étude du volant d’abduction et permet un examen des deux hanches simultanément. Le premier temps consiste à mettre les hanches en adduction on pourra alors percevoir un ressaut à la sortie de la tête fémorale correspondant au « ressaut de sortie ».
Le deuxième temps réalise le mouvement inverse avec mise en abduction, on pourra donc percevoir un ressaut correspondant à la réintégration de la tête fémorale dans l'acétabulum correspondant au « ressaut d’entrée ». Cette manœuvre méconnaît l’instabilité sans ressaut
18 franc. Elle dépiste les instabilités évidentes avec ressaut net, mais difficilement les ressauts légers. Elle méconnaît l’instabilité sans ressaut franc.
3. Manœuvre de Barlow
La manœuvre de Barlow décrite en 1962 [17] est la technique la plus fiable. Elle cherche à provoquer délicatement la luxation de chaque hanche séparément. Elle permet de dépister tous les types d’instabilités.
Les hanches sont examinées l’une après l’autre. Dans un premier temps, la hanche est placée en adduction, rotation externe, en exerçant une pression axiale sur le genou. Puis dans un deuxième temps, elle est placée en abduction et rotation interne (figure 4).
Figure 4 : Manœuvre de Barlow [17]
La perception de l’instabilité et son intensité dépendent du relâchement de l’enfant mais aussi de la forme de l’acétabulum. Le ressaut de sortie est franc si son bord postérieur est bien formé ; il sera plus léger si ce rebord est émoussé. Les hanches luxées non réductibles montreront seulement une limitation d’abduction, sans instabilité.
Les signes d’instabilité sont variables dans le temps. Ils sont plus ou moins fugaces, et disparaîtront progressivement dans les premières semaines de vie, alors que la limitation d’abduction deviendra le signe le plus fréquemment retrouvé.
19 4. Dépistage
Le dépistage ou prévention secondaire consiste à distinguer dans une population cible un groupe de personnes présentant l’affection d’un groupe de personnes indemnes vis-à-vis de celle-ci. Le dépistage doit répondre à des conditions précises de réalisation. Il doit correspondre à une affection fréquente, responsable d’une mortalité ou morbidité importante et ayant un impact financier important. C’est le cas de la LCH car :
- La prévalence de la maladie est suffisante - La pathologie concerne une population précise
- Le test de dépistage est peu coûteux et simple à mettre en place - Il existe un traitement et le rapport bénéfice/coût est avantageux [18] - Le pronostic est amélioré par un traitement précoce
Les principaux acteurs du diagnostic précoce sont les médecins généralistes et les pédiatres. Le dépistage existe sur deux niveaux :
- Un dépistage de premier niveau qui concerne tous les nouveau-nés et nourrissons avec un examen clinique répété.
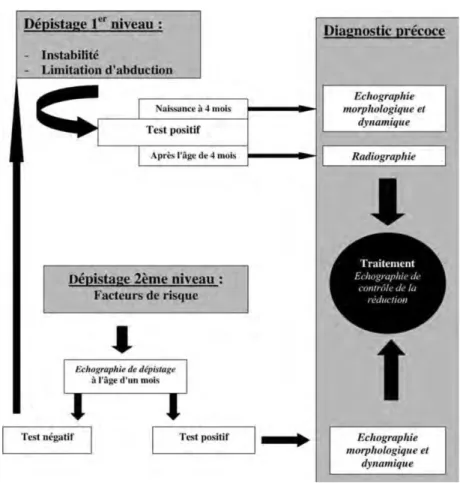
- Un dépistage de deuxième niveau par la réalisation d’une échographie chez les sujets identifiés comme à risque [4] (figure 5)
Figure 5 : Stratégie de dépistage de la luxation congénitale de hanche par Fenoll, archive de pédiatrie, 2006
20 Malgré ce dépistage, des LCH peuvent être diagnostiquées tardivement devant des boiteries à la marche. Tout retard d’acquisition de la marche associée ou non à une boiterie doit faire évoquer une LCH. Toute boiterie est considérée comme anormale et nécessite systématiquement un examen clinique rigoureux complété par un examen radiologique.
Le traitement de la LCH vise avant tout à réduire la luxation afin d’obtenir une hanche en place et qui le reste. Il repose sur une réduction progressive et douce puis sur le maintien prolongé de la position de réduction. Ce traitement peut être fait en ambulatoire utilisant diverses méthodes (lange Calin, culotte d’abduction, harnais de Pavlik, attelle d’abduction à hanches libres de Petit). Un traitement orthopédique en hospitalisation consiste en une réduction par traction lente et progressive. La traction sera au zénith avant l'âge de la marche et dans le plan du lit chez l'enfant marchant. La principale complication de ces traitements est l’ostéochondrite post-réductionnelle. Enfin en cas d’échec de ces méthodes, une réduction chirurgicale peut être proposée permettant de lever les obstacles à la réduction et de faire une capsulorraphie.
Le choix entre ces traitements se fait en fonction du type de LCH, de l’âge, du poids, du développement psychomoteur de l’enfant et des possibilités de la famille [9].
C. Examens Complémentaires
L’échographie a pris une part très importante dans le diagnostic et surtout dans le dépistage de la LCH. Elle a l’avantage d’être un examen peu invasif et non irradiant. Deux techniques sont principalement utilisées en France. La première dite morphologique (décrite par de Graf dès 1980), recherchant un défaut de modelage de l’acétabulum conséquence de la LCH [19]. L’autre méthode est celle de Couture/Trégurier [20] dont la coupe de référence est la
monocoupe dynamique. Cette technique est plus simple et plus facilement reproductible par les opérateurs, et pour cela privilégiée par l’HAS.
La radiographie de hanche n’est plus systématique et n’est pas indiquée dans le dépistage avant l’âge de 3 mois mais peut se justifier dans certains cas à partir du 4ème mois :
- Si aucune échographie n’a été réalisée jusque-là - En relais de l’échographie [21]
Au-delà du 4ème mois la radiographie devient plus performante que l’échographie, du fait de l’ossification du noyau épiphysaire fémoral.
21 D. Recommandations
En 1991, une conférence de consensus de la Société Française de Radiologie en association avec le GEOP confirme l’importance de l’examen clinique systématique de la hanche du nourrisson et a émis les conclusions suivantes [21] :
Il y a un bénéfice à faire le diagnostic de la LCH dans le premier mois de vie. Le traitement est alors plus simple, plus efficace, moins agressif, moins long et également moins coûteux. « L’examen clinique est le fondement initial, primordial et obligatoire » et doit être couplé à une échographie en cas d’existence de signes cliniques ou de facteurs de risque de LCH (présentation par le siège, ATCD familiaux direct confirmés, diverses anomalies orthopédiques).
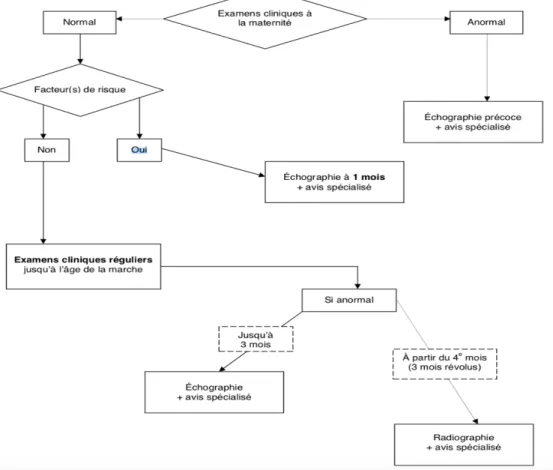
Un protocole HAS est publié en 2013 [22] (figure 6) suite à une étude montrant l’augmentation du nombre de LCH de diagnostic tardif. Ce protocole reprend les grandes lignes de la conférence de consensus de 1991 avec un dépistage à deux niveaux.
Elle rappelle l’importance de l’examen clinique des hanches des nourrissons de façon systématique à la naissance, à la sortie de la maternité ainsi que lors de chaque consultation jusqu’à l’acquisition de la marche. Il est nécessaire de ne pas négliger la recherche de la limitation de l’abduction du fait de sa simplicité et de sa forte valeur d’alerte.
Figure 6 : Stratégie de dépistage de la luxation congénitale de hanche. Extrait du rapport de la HAS 2013 [22]
22 II. MATERIEL ET METHODE
A. Population étudiée
Nous avons réalisé notre étude auprès des médecins généralistes travaillant dans l’ex région Picarde par envoi d’un questionnaire informatisé. Les médecins inclus dans cette étude étaient des médecins généralistes ayant soutenu leur thèse, installés et exerçant en cabinet libéral. Les médecins non thèsés, retraités, hospitaliers et remplaçants ont été exclus de l’étude.
L’étude était de type observationnel, descriptive, qualitative et s’attachait à l’étude des connaissances et pratiques des médecins généralistes concernant le dépistage de la luxation congénital de hanche.
B. Élaboration et envoi du questionnaire
Un lien, précédé d’une présentation succincte de l’étude, était envoyé à chaque adresse
emails recueillies et redirigé vers une page web Surveymonkey©. Le questionnaire était anonyme et relativement court (cinq minutes en moyenne).
Il comprenait dix-huit questions, à choix simples ou multiples et fermées, s'articulant autour de différents axes :
- Les premières questions s’intéressaient au profil du médecin ainsi qu’à son mode d’exercice : âge, sexe, lieu d’exercice, proportion de la patientèle pédiatrique.
- La réalisation ou non du dépistage de la LCH et si non pour quelles raisons ?
- L’étude des pratiques individuelles du dépistage : quels enfants étaient dépistés et quand, lors de quelles consultations, manœuvres cliniques réalisées, examens prescrits.
- Enfin l’axe final s’intéressait à la connaissance des recommandations HAS, aux formations médicales sur le sujet.
Quatre cent cinquante emails ont été envoyés le 10 mai 2018. La mailing liste était issue d’adresses récupérées auprès du conseil de l’ordre des médecins, auprès de la liste des praticiens maîtres de stage I et II, de la liste du DMG (département de médecine générale), de plusieurs mailing listes obtenues lors de groupes de travail ainsi que par contact direct entre médecins généralistes.
23 C. Recueil des données et analyse statistique
Le recueil des données s’est effectué sur une période de trois mois, de mai jusqu’à fin juillet 2018. Un total de cent cinq réponses a été obtenu soit 23 % de participation. Les réponses étaient validées et enregistrées par le logiciel Surveymonkey© permettant une récupération et une centralisation des réponses. A noter que tous les questionnaires étaient exploitables.
Les résultats ont été reportés dans un tableur Microsoft Excel© afin de faciliter les statistiques par le logiciel RSTAT®. La comparaison a été effectuée avec un seuil de décision de p<0,05. Nous avons utilisé le test exact de Fischer.
24 III. RESULTATS
A. Caractéristiques de la population interrogée
Parmi les cent cinq médecins ayant répondu à ce questionnaire, 42 (40 %) étaient de sexe féminin et 63 (60 %) de sexe masculin. 49 % des médecins avaient plus de 50 ans et 51 médecins avaient entre 30 et 49 ans. Seulement 3 médecins avaient moins de 30 ans.
Notre échantillon était composé de 76 médecins (72 %) exerçant en milieu urbain contre 29 en milieu rural (28 %). Parmi les médecins, 75 (71,4 %) travaillaient en cabinet de groupe et 30 (28,6 %) médecins exerçaient seuls.
B. Concernant l’activité pédiatrique
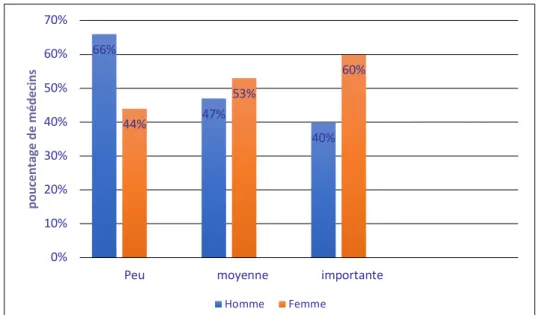
Dans notre échantillon, 53 médecins (50,4 %) avaient une activité pédiatrique moyenne c’est-à-dire représentant 20 à 50 % de leurs consultations totales, 5 d’entre eux (4,7 %) avaient une part importante d’activité pédiatrique (soit > 50 % de leur activité globale) et 47 médecins (44,8 %) avaient une activité faible (soit < 20 % de leur activité globale).
Cette activité variait selon le sexe. En effet, les femmes avaient une activité pédiatrique plus importante (figure 7).
Figure 7 : Activité pédiatrique selon le sexe
66% 47% 40% 44% 53% 60% 0% 10% 20% 30% 40% 50% 60% 70%
Peu moyenne importante
pouc ent ag e de m éde ci ns Homme Femme
25 Dans notre échantillon, 81 médecins interrogés (77,7 %) avaient déjà effectué un stage en pédiatrie au cours de leurs études. Parmi les 24 médecins n’ayant jamais pratiqué un stage en pédiatrie, 20 étaient des hommes (soit 31,7 % de leur effectif) et 4 des femmes (soit 9,8 % de leur effectif). Les femmes étaient significativement plus nombreuses à avoir réalisé un stage en pédiatrie (p=0,009).
C. Concernant l’évaluation des pratiques et connaissances
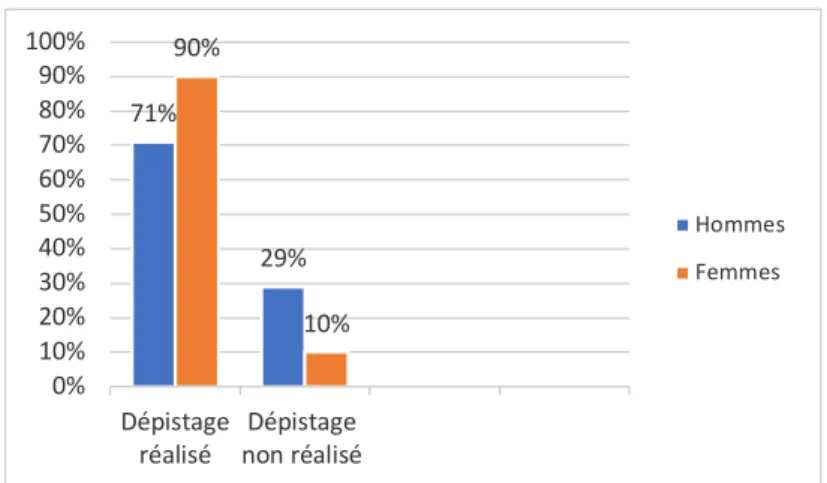
En ce qui concerne la pratique du dépistage, dans notre échantillon 82 médecins (79 %) effectuaient un dépistage de la LCH et 23 médecins (21 %) ne l’effectuaient pas. Il n’a pas été retrouvé de différence significative dans cette pratique selon l’âge des médecins (p=0,6). Parmi les médecins réalisant le dépistage, 38 étaient des femmes et 44 des hommes. Au final, 90 % des 42 femmes interrogées réalisaient le dépistage contre 71 % des 63 hommes (figure 8). Il y avait significativement plus de femmes qui dépistaient la LCH que d’hommes (p=0,001).
Figure 8 : Pratique du dépistage de la LCH selon le sexe
Parmi les raisons proposées par les médecins pour expliquer la non-réalisation de ce dépistage 11 médecins considéraient qu’il était réservé aux pédiatres, 10 médecins pensaient que ce dépistage était fait en maternité et ne nécessitait pas d’autre examen clinique ou de suivi et enfin seulement 2 médecins ne savaient pas le réaliser.
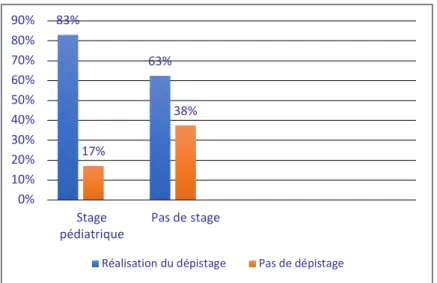
Parmi les 24 médecins n’ayant pas réalisé de stage en pédiatrie, on constate que seulement 13 médecins réalisaient le dépistage de la LCH (soit 62,50 %). Dans notre échantillon, 81 médecins étaient passés en stage de pédiatrie et 69 réalisaient le dépistage (soit 82,7 % de réalisation). (Figure 9). On retrouvait une différence significative entre le groupe ayant réalisé un stage en pédiatrie et celui n’ayant pas réalisé de stage, concernant la réalisation systématique du dépistage de la LCH (p=0,003). 71% 29% 90% 10% 0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100% Dépistage
réalisé non réaliséDépistage
Hommes Femmes
26
Figure 9 : Pratique du dépistage selon la réalisation d'un stage en pédiatrie
Concernant la réponse à la « cible du dépistage », plusieurs réponses étaient possibles. Soixante-dix médecins (85,4 %) dépistaient la LCH chez tous les enfants. Douze médecins (14,6 %) ne réalisaient pas le dépistage chez tous les enfants et un seul dépistait uniquement en cas d’antécédent de présentation par le siège lors de la grossesse. Aucune réponse ne comportait la réalisation du dépistage uniquement chez les filles (figure 10).
Figure 10 : Cible du dépistage
A la question « quand était effectué le dépistage », 44 médecins (53,7 %) avaient répondu l’effectuer à chaque consultation contre 38 (46,3 %) uniquement lors des visites obligatoires.
83% 63% 17% 38% 0% 10% 20% 30% 40% 50% 60% 70% 80% 90% Stage
pédiatrique Pas de stage
Réalisation du dépistage Pas de dépistage
70 4 2 1 2 2 1 0 10 20 30 40 50 60 70 80
Tous les enfants ATCD familial de boiterie + luxation + siège
ATCD familial de luxation + siége Présentation par le siège ATCD familial de boiterie ATCD familial de luxation ATCD luxation + siége
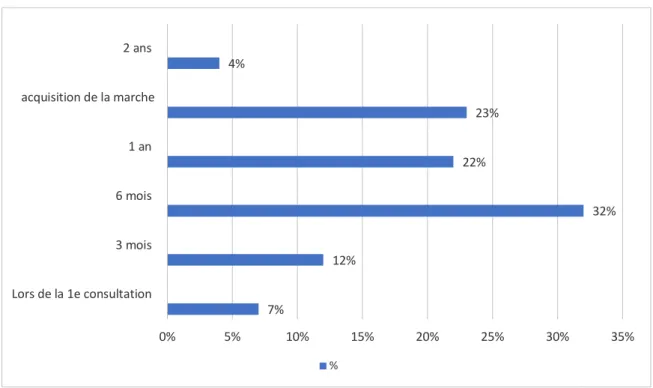
27 A la question « Jusqu’à quand est réalisé ce dépistage », 19 médecins (23 %) réalisaient ce dépistage jusqu’à l’acquisition de la marche et 26 (32 %) jusqu’à a six mois. Six médecins le réalisaient uniquement lors de la première consultation (7 %), dix jusqu’à trois mois (12 %) et 18 (22 %) jusqu’à un an. Au total, 60 médecins (73 %) le pratiquaient lors la première année de vie (figure 11). Trois médecins le réalisaient jusqu’à l’âge de 2 ans.
Figure 11 : Quand est réalisé le dépistage
Concernant la connaissance des signes évocateurs de LCH, les manœuvres de Barlow et d’Ortolani étaient les moins connues respectivement par 14 (17,3 %) et sept (8,8 %) médecins réalisant le dépistage. 67 (81,5 %) médecins prescrivaient des examens complémentaires en cas d’antécédent de position fœtale luxante, 65 (79 %) devant une limitation d’abduction et 55 (66,7 %) devant une asymétrie des plis (figure 12). Cinquante-huit (72 %) médecins réalisant le dépistage, recherchaient une instabilité. Deux médecins méconnaissaient la limitation de l’abduction et l'antécédent de position fœtale luxante.
7% 12% 32% 22% 23% 4% 0% 5% 10% 15% 20% 25% 30% 35% Lors de la 1e consultation 3 mois 6 mois 1 an acquisition de la marche 2 ans %
28
Figure 12 : Signes évocateurs de LCH
Concernant les examens prescrits en cas de suspicion de LCH, cinquante-trois médecins de notre population (50,5 %) prescrivaient une échographie de hanche, 36 d’entre eux (34,3 %) prescrivaient les deux examens (radiographie et échographie).
Seize médecins interrogés (16,2 %) prescrivaient une radiographie après l’âge de 4 mois.
Dans notre échantillon uniquement 33 médecins (31 %) adressaient une suspicion de LCH directement au chirurgien, 72 (69 %) aux pédiatres dont 45 aux libéraux.
Concernant la question sur la connaissance théorique des recommandations de l’HAS, vingt médecins (soit 19 %) avaient répondu connaître ces recommandations. Tous les médecins connaissant les recommandations effectuaient le dépistage de la LCH dont six en suivant les recommandations cliniques. Au total onze (13,4 %) médecins réalisaient un dépistage chez tous les enfants, à chaque consultation et jusqu’à l’acquisition de la marche. Parmi eux, quatre prescrivaient une radiographie après l’âge de 4 mois.
Enfin 78 médecins (81 %) se disaient intéressés par la réalisation d’une formation médicale continue sur ce thème, afin d’approfondir leur connaissance sur le sujet. Douze médecins (soit 11 %) avaient déjà reçu une formation médicale sur le sujet de notre étude. Onze médecins ayant reçu une FMC dépistaient la LCH. Dans notre population, 93 médecins n’avaient jamais participé à une FMC sur le sujet parmi lesquels 71 médecins réalisaient le dépistage de la LCH. On ne retrouvait pas de différence significative entre le groupe ayant participé à une FMC et le groupe n’ayant pas participé à une FMC, concernant la réalisation systématique du dépistage (p=0,45). 72% 78% 68% 79% 67% 82% 25% 13% 15% 18% 25% 16% 3% 9% 17% 3% 8% 2% 0% 10% 20% 30% 40% 50% 60% 70% 80% 90% Recherche instabilité Manoeuvre d ortolani Manoeuvre de Barlow Limitation de l'abduction Asymétrie des plis Position foetale luxante
29 IV. DISCUSSION
L’objectif principal de ce travail était donc d’étudier chez les médecins généralistes la réalisation du dépistage de la LCH chez les nourrissons, et ainsi mieux comprendre leurs pratiques quotidiennes et connaître leur niveau de connaissances des dernières recommandations de la HAS.
La population des médecins généralistes ayant répondu au questionnaire était globalement proche et représentative de la population des médecins généralistes libéraux de Picardie comme décrite dans l'atlas démographique de Picardie, édité par le Conseil National de l'Ordre des Médecins. [23].
La prédominance masculine de notre étude était également concordante avec la population décrite dans cet atlas même si notre taux de médecins de sexe masculin était légèrement plus bas (60 % versus 69 % dans la population cible de l’atlas).
L’âge médian dans notre population était également très proche de celle de la population cible (50 ans versus 51 ans).
Le mode d’exercice de notre échantillon était également représentatif et confirmait la tendance actuelle des jeunes médecins généralistes puisque seulement 29 % des médecins interrogés travaillaient seuls. En effet, la majorité des médecins de notre étude travaillait en association. Ce nombre tend à augmenter dans les années futures du fait de la modification des conditions de travail ainsi que la volonté des jeunes médecins et des pouvoirs publics de travailler dans des structures multidisciplinaires.
La plupart des médecins interrogés dans notre étude, soit 79 % pratiquaient le dépistage de la LCH chez les nourrissons. Un chiffre satisfaisant mais qui reste néanmoins insuffisant d’autant plus qu’à l’avenir les médecins généralistes seront de plus en plus concernés par cette pratique compte tenu de la baisse de démographique des pédiatres libéraux. Nous avons pu voir également que les femmes avaient une activité pédiatrique plus importante que les hommes et que la majorité des femmes médecins avaient effectué un stage en pédiatrie. Ce phénomène impactait directement sur le dépistage de la LCH. En effet les femmes dépistaient la LCH significativement plus que les hommes. Ce résultat pouvait donc s’expliquer par le fait qu’elles avaient une activité pédiatrique plus importante que les confrères masculins de notre étude, engendrant une volonté de se tenir régulièrement à jour des dernières recommandations pédiatriques. De plus, leur formation universitaire lors du passage
30 systématique en stage pédiatrique renforçait la connaissance et la réalisation du dépistage de la LCH dans leur pratique quotidienne.
Dans notre échantillon, le fait d’avoir eu une formation en pédiatrie augmentait la réalisation du dépistage de la LCH de manière significative. Il paraît donc indispensable d’améliorer la formation initiale. Une formation théorique doit être associée à une formation pratique. Les médecins ne réalisant pas le dépistage considéraient pour la plupart que celui-ci n’était pas de leur ressort mais plutôt du pédiatre à la maternité. Ceci confirmait les raisons des échecs du dépistage par un manque de connaissance, de « savoir-faire », comme précédemment mis en exergue dans d’autre étude [24].
La majorité des médecins de notre étude soit 85 % pratiquaient le dépistage de la LCH chez tous les enfants et non pas uniquement chez ceux présentant des facteurs de risques.
Parmi les médecins réalisant le dépistage, 54 % le pratiquaient à chaque consultation. Mais seulement 20 % d’entre eux le réalisaient jusqu’à l’acquisition de la marche. La plupart des médecins soit 73 % réalisaient ce dépistage uniquement lors de la première année de vie. Nous assistions donc à un arrêt trop précoce du suivi. L’âge de la fin du dépistage systématique était mal maîtrisé. Ce pourcentage pourrait être largement amélioré par une actualisation plus fréquente des connaissances grâce aux formations médicales continues. Ce résultat nous montrait bien que le dépistage de la LCH était réalisé mais de manière insuffisante dans le temps. Rappelons qu’un dépistage systématique et répété chez tous les enfants jusqu’à l’acquisition de la marche reste un point crucial et doit être mis en avant auprès des médecins généralistes.
Notre étude a mis en évidence que la connaissance des principaux facteurs de risque et signes cliniques évocateurs de LCH était globalement bonne.
Les manœuvres d’Ortolani et de Barlow étaient les moins connues par les médecins de notre échantillon. Il faut donc mettre l’accent auprès des médecins généralistes sur les facteurs de risque principaux ainsi que sur les signes cliniques simples facilement reproductibles à rechercher à chaque consultation telle que la limitation de l’abduction.
Un travail réalisé dans ce sens par une équipe du CHU d’Angers [25] proposait une nouvelle stratégie de dépistage basée sur un score de risque. Celle-ci était basée sur un système de points articulé autour des facteurs de risques. Les facteurs de risques classiques (accouchement par le siège, antécédent familial direct…) étaient cotés chacun trois points. Les facteurs de risques considérés comme mineur comptaient eux pour un point. L’étude a conclu que l’utilisation de ce système de point permettrait d’éviter les retards diagnostiques en élargissant la population éligible pour le dépistage échographique. Ce système de cotation,
31 rapide à calculer par les médecins généralistes car reposant sur l’identification des facteurs de risques à l’interrogatoire pourrait être un outil précieux dans la pratique journalière.
Dans notre échantillon, 89 médecins prescrivaient après 4 mois une échographie ou l’association échographie/radiographie. On retrouvait donc une prescription inadaptée des examens complémentaires. On peut s’étonner d’un si grand nombre d’échographies prescrites et réalisées alors que la radiographie reste l’examen de référence après 4 mois. Mais la méconnaissance des recommandations ainsi qu’un défaut de formation médicale sur le sujet peut l’expliquer. Le point primordial reste avant tout de dépister la LCH et de l’adresser au chirurgien orthopédiste au moindre doute clinique mais cela peut être entravé par une prescription d’imagerie inadaptée pouvant alors conduire à un retard ou à une erreur diagnostique.
Nous avons pu voir que seulement 33 médecins de notre étude adressaient leur suspicion de LCH directement au chirurgien orthopédiste pédiatrique. Ce taux élevé pouvait s’expliquer par un accès plus rapide aux pédiatres libéraux dans notre région. Cette mauvaise orientation peut engendrer un retard dans la mise en place d’un traitement qui doit être le plus précoce possible.
Notre étude montrait que les échecs de dépistage étaient essentiellement dus à une défaillance de l’examen clinique, à un examen clinique non répété et également à la prescription d’imagerie inadaptée. Ces causes étaient pourtant déjà citées dans une étude datant de 2003 [26].
Ce questionnaire a également permis de découvrir qu’uniquement 19 % des médecins avouaient connaître les recommandations de l’HAS. Les médecins reconnaissant être à jour des dernières recommandations pratiquaient tous le dépistage de la LCH, mais uniquement 30 % d’entre eux suivaient les recommandations dans leur intégralité. Seulement 12 médecins avaient reçu une formation médicale sur ce sujet ce qui représente un nombre extrêmement faible. Il n’y avait pas de différence significative entre les deux groupes concernant la réalisation ou non du dépistage selon la participation à une FMC. Ce résultat doit néanmoins être ajusté au très faible nombre de médecins interrogés ayant participé à une formation médicale continue sur le sujet, et peut donc s’avérer négatif du fait du manque de puissance de notre étude. Ces données corroborent le fait que la formation initiale universitaire et la connaissance des dernières recommandations restent le point essentiel pour permettre un dépistage précoce de la LCH. La question du dépistage de la LCH doit être remise au centre de la FMC afin de diffuser les dernières recommandations de l’HAS. Il faut encourager les
32 médecins à assister à des FMC, à travers le Développement Professionnel continu, et inscrire ce thème dans les programmes nationaux. Il parait également intéressant de rendre obligatoire un passage en service de pédiatrie au cours de l’internat de médecine générale ce qui a été fait il y a quelque temps dans notre région.
Enfin 74 % des médecins ayant répondu à notre étude seraient d’ailleurs intéressés par une FMC. Ce chiffre important montre une volonté de la part des médecins généralistes de rester informés des dernières recommandations et que le sujet les intéresse, puisqu’il est au cœur de leur quotidien avec des consultations pédiatriques toujours plus fréquentes. De plus, l’organisation d’une FMC sur cette thématique pourrait grandement améliorer les pratiques du dépistage au quotidien afin qu’il soit réalisé de manière systématique et répété dans le temps bien que ce sujet les intéresse et que l’organisation d’une FMC sur ce celui-ci pourrait améliorer les pratiques du dépistage. En effet dans l’ensemble le dépistage est réalisé mais de manière non systématique et insuffisamment dans le temps.
À l’issue de ce questionnaire une dizaine de médecins ont demandé à être contactés en cas de réalisation d’une FMC sur le sujet.
Notre étude comporte des points faibles. Le taux de réponses obtenu dans notre étude était de 23,3 % ce qui est un taux acceptable puisqu’en moyenne, le taux de réponses obtenu dans des études similaires avec une utilisation d’un questionnaire électronique est généralement de l’ordre de 10 à 20 %. La plupart des réponses ont été recueillies dès le premier mail envoyé. Trois relances ont été effectuées n’apportant que peu de réponses supplémentaires. Le choix du format informatique du questionnaire permettait d’obtenir des réponses claires et plus rapides mais supposait par ailleurs l’apparition d’un biais de sélection puisque ne s’adressant qu’aux médecins informatisés. De plus, en ayant inclus des médecins MSU, accueillant régulièrement des étudiants tout au long de l’année, on peut supposer que ceux-ci sont davantage informés sur les dernières recommandations créant également un biais de sélection. Notre étude était basée sur le volontariat de réponses conduisant à un biais d’auto-sélection. Nous nous sommes limités à un questionnaire avec des réponses fermées afin d’obtenir un plus grand nombre de réponses. En effet, des questions à réponses ouvertes pouvaient être un frein au remplissage du questionnaire. Mais ce choix a pu orienter les médecins vers certaines réponses créant ainsi un biais de classement.
De plus, nos échantillons étaient de faible taille, ce qui diminue le pouvoir statistique de nos résultats.
33
V. CONCLUSION
La LCH est un problème majeur de santé publique en raison de son accessibilité à un dépistage et des complications envisageables à moyen et long terme. Son diagnostic et son dépistage doivent être le plus précoce possible. En France, les dernières recommandations proviennent d’un rapport de l’HAS datant de 2013 et reprennent les grandes lignes de la conférence de consensus de 1993. Notre étude montre aussi que la diffusion et l’approbation par les médecins concernés de ces recommandations de bonnes pratiques cliniques sont loin d’être optimale. Ils reconnaissent eux-mêmes ne pas connaître les recommandations de l’HAS.
Le médecin généraliste se trouve au cœur du dépistage de la LCH. La plupart des médecins ont un défaut de formation et d’informations concernant ce dépistage malgré un certain intérêt pour ce sujet.
Ce qui se traduit dans les faits par un dépistage qui est dans l’ensemble réalisé mais insuffisamment répété dans le temps. Le dépistage doit être amélioré en insistant sur l’intérêt d’un examen clinique systématique à chaque consultation et jusqu’à l'acquisition de la marche. Cet examen s’attachera à la recherche de signes simples évocateurs de LCH tel que la limitation de l’abduction, le raccourcissement d’un membre inférieur voir plus tardivement de l’apparition d’une boiterie à la marche. Ceci est d’autant plus primordial qu’un diagnostic précoce de la LCH permet de mettre en place une prise en charge moins coûteuse, plus efficace et avec moins de complications à moyen et long terme pour l’enfant, ce qui fait tout l’intérêt d’un dépistage efficient.
Une large diffusion de ces recommandations doit être assurée et relayée par les Sociétés Savantes afin d’harmoniser les conduites de dépistage pour éviter la situation, encore fréquente, de retard diagnostique. Il est également important d’améliorer la Formation Médicale Continue afin d’aider les médecins généralistes à se former pour leur donner confiance en leur examen clinique et les aider à mieux suivre les recommandations actuelles en attendant l’actualisation de celles-ci en fonction de nouvelles données médico-économiques. Cette amélioration pourra passer par la mise à disposition de nouvelle stratégie de dépistage, ainsi qu’une optimisation du carnet de santé en insistant sur l’examen des hanches pendant la première année de vie. Il serait judicieux de proposer lors de l’examen du nourrisson l’étude de l’abduction complète et symétrique ou non, et de répéter cette question lors des examens ultérieurs, c’est-à-dire 2, 4 et 9 mois. Pour le moment le carnet de santé ne mentionne l’examen des hanches que lors de l’examen de sortie de maternité, avec une question basique hanche normale oui ou non. Ceci renforçant l’impression que ce dépistage ne concerne que la maternité. Ces améliorations aideraient les médecins généralistes à
34 s’approprier ce dépistage et aussi l’intérêt de sa réalisation systématique jusqu’à l’âge de la marche.
VI. BIBLIOGRAPHIE
1. Fron D. La luxation congénitale de hanche vue par l’orthopédiste pédiatre. Médecine
thérapeutique/Pédiatrie. 2007 ;10(2) :85–96. 2. Haute Autorité de Santé - Luxation congénitale de la hanche (Internet). Disponible sur:
https://www.has-sante.fr/portail/jcms/c_1768454/fr/luxation-congenitale-de-la-hanche
3. Kohler R, Dohin B, Canterino I, Pouillaude JM. Dépistage de la luxation congénitale de hanche chez le nourrisson. Archives de Pédiatrie. oct 2003 ;10(10) :913‑26.
4. Fenoll B, Senah C, Chapuis M, Guillard-Charles S, SOFOP. La luxation congénitale de la hanche. Montpellier : Sauramps médical; 2006 : 300
5. Morin C, Wicart P, SOFOP. Congenital dislocation of the hip, with late diagnosis after 1 year of age: Update and management. Orthopaedics & Traumatology: Surgery & Research. 1 oct 2012 ;98(6): S154‑S158.
6. Kohler R, Seringe R. (Congenital dislocation of the hip: current concepts as a preliminary for diagnosis and treatment). Rev Chir Orthop Reparatrice Appar Mot. mai 2008;94(3):217-27.
7. Kohler R, Les enjeux du dépistage de la luxation congénitale de hanche. Archives de pédiatrie 2011, 18 : 8-935
8. Seringe R, Bonnet JC, Katti E. pathogénie et histoire naturelle de la luxation congénitale de hanche. Rev Chir orthop 1990 ; 76 : 391-402
9. Kohler R, Morin C Luxation congénitale de la hanche Dépistage clinique et échographique. Montpellier : Sauramps médical ;2015 : 156-194
10. Diméglio A, Hérisson C, Simon L. La maladie luxante de la hanche de l’enfant et de l’adolescent. Paris: Masson ; 2000:353 (pathologie locomotrice et de médecine orthopédique).
11. Luxation congénitale de la hanche – brochure publiée par le Comité français d’éducation pour la santé (Direction Générale de la santé), Paris, 1985
12. Ortiz-neira CL,Paolucci EO, Donnon T.A meta-analysis of common risk factors associated with the diagnosis of developmental dysplasia of the hip in newborns. European journal of Radiology. Mars 2012;81(3):344-51.
13. de Hundt M, Vlemmix F, Bais JMJ, Hutton EK, de Groot CJ, Mol BWJ, et al. Risk factors for developmental dysplasia of the hip: a meta-analysis. Eur J Obstet Gynecol Reprod Biol. nov 2012;165(1):8‐17.
35 14. Jari S, Paton R, Srinivasan M. unilateral limitation of abduction of the hip. A valuable
clinical sign for DDH ? J bonz joint Surg 2002 ;84-B :104-7.
15. Choudry O, Goyal r Paton R. is limitation of hip abduction as useful sign in the diagnosis of DDH ? Arch dis child 2013,98 : 862-866.
16. Le Damany P. La luxation congénitale de la hanche. Etudes d’anatomie comparée, d’anthropologie normale et pathologique, déductions thérapeutiques. Paris, Alcan , 1912 17. Barlow TG. Early diagnosis and treatment of congenital dislocation of the hip. J Bone
Joint Surg, 1962;44-B:292-301
18. Dubrana F, Lefevre C, Fenoll B. Luxation congénitale de hanche. Aspect anthropologique historique et médical. Montpellier: Sauramps médical; 1998 :338
19. Graf R. The diagnosis of congenital hip-joint dislocation by the ultrasonic Combound treatment. Arch ortho trauma Surg 1980, 97 :117-33
20. Couture A. L’échographie de la hanche chez l’enfant. Ed Axone. 1998;
21. Conférence de consensus sur le dépistage de la luxation congénitale de hanche (nov 1991) Arch. Fr. pediatrie 1992,49: 145-147
22. Haute Autorité de Santé. Rapport d’élaboration. Luxation congénitale de la hanche : dépistage. Octobre 2013 ;
23. ORDRE NATIONAL DES MEDECINS Atlas 2015 de la région PICARDIE, La démographie médicale en région Picardie Situation en 2015. Disponible sur :
https://www.conseil-national.medecin.fr/sites/default/files/atlas_picardie_2015.pdf
24. Moulies D, Peyrou P. Les échecs du dépistage de la luxation congénitale de hanche. Archives de Pédiatrie. juin 2006;13(6):696-9.
25. Leiber M et coll : Score de risque : une nouvelle stratégie de dépistage pour éviter les diagnostics tardifs de la luxation congénitale de hanche cité 06/2018. Disponible sur :
www.jim.fr
26. Benez C, Lechevallier J, Abuamara S, Durand C, Cunin V, Lefort J, et al. Echecs de la prise en charge initiale de la maladie luxante de la hanche en Haute-Normandie : Analyse sur une période de 31 années consécutives (1968-1998). Revue de chirurgie orthopédique et réparatrice de l’appareil moteur. 2003;89(3):228-33
36 VII. LISTE DES FIGURES ET TABLEAUX
Figure 1 : Pathogénie de la luxation de hanche. D'après Kohler et al. Archives de pédiatrie,
2003 ... 15
Figure 2 : Schéma des postures luxantes d'après Schering chez le fœtus d’après Fenoll et al SOFOP, 2006 ... 16
Figure 3 : Etude de l'abduction des hanches d’après Kohler et al Archives de pédiatrie 2003 ... 17
Figure 4 : Manœuvre de Barlow [17] ... 18
Figure 5 : Stratégie de dépistage de la luxation congénitale de hanche par Fenoll, archive de pédiatrie, 2006 ... 19
Figure 6 : Stratégie de dépistage de la luxation congénitale de hanche. Extrait du rapport de la HAS 2013 [22] ... 21
Figure 7 : Activité pédiatrique selon le sexe ... 24
Figure 8 : Pratique du dépistage de la LCH selon le sexe ... 25
Figure 9 : Pratique du dépistage selon la réalisation d'un stage en pédiatrie ... 26
Figure 10 : Cible du dépistage ... 26
Figure 11 : Quand est réalisé le dépistage ... 27
Figure 12 : Signes évocateurs de LCH ... 28
VIII. ANNEXE
A. Questionnaire envoyé aux Médecins généralistes
Dépistage de la luxation de hanche 1. Êtes-vous... ?
Une femme Un homme 2. Quel âge avez-vous ?
< 30 ans 30 à 49 ans 50 ans ou plus
3. Êtes-vous médecin installé ou remplaçant ?
Installé Remplaçant
37 4. Si vous êtes installé quel est votre lieu d’exercice ?
Urbain >2000 habitants Rural
5. Quel est votre type d'activité ? Libéral
Libéral avec Activité de PMI Libéral avec Activité en crèche
6. Travaillez-vous ... ? Seul
En groupement médical
7. Part de votre activité pédiatrique ? <20 %
20-50% >50%
8. Avez-vous réalisé un stage en service de pédiatrie lors de votre cursus universitaire ? Oui
Non
* 9. Pratiquez-vous le dépistage de la luxation congénitale de hanche ? si réponse "non" passez à la question 14
Oui Non
10. Chez quels enfants recherchez-vous une luxation congénitale de hanche ?
ATCD familial de boiterie Uniquement chez les filles
ATCD familial de Luxation congénital de hanche Présentation par le siège lors de la grossesse
38 11. Sur quels éléments portez-vous l'indication d'examens complémentaires ?
oui non Je ne connais pas
Recherche d'instabilité Ressaut d'entrée : Manœuvre d Ortolani Ressaut de sortie : Manœuvre de Barlow Limitation de l'abduction Asymétrie des plis Position
foetale luxante (siege)
12. Quand effectuez-vous ce dépistage ? Lors des visites obligatoires ?
Lors de chaque consultation ?
13. Jusqu'à quel âge pratiquez-vous l’examen clinique des hanches ? Uniquement à la première consultation de l'enfant 1 an
3 mois jusqu'à la marche
6 mois 2 ans
14. Si non pour quelles raisons ne pratiquez-vous pas ce dépistage ? Inutile
Rôle du pédiatre Je ne sais pas faire Fait en maternité
15. Quels examens prescrivez-vous en cas de suspicion de luxation congénitale de hanche après l'âge de 4 mois ? Radiographie Échographie Les deux Aucun
16. A qui adressez-vous l'enfant en cas de suspicion de Luxation ? Pédiatre libéral
39 Pédiatre hospitalier
Chirurgien orthopédiatrique
17. Connaissez-vous les recommandations de l'HAS ? Oui
Non
18. Une formation sur ce thème vous intéresserait elle ? Oui
Non
19. Avez-vous déjà participé à une FMC sur la luxation congénitale de hanche ? Oui
40 ETAT DES LIEUX DE LA PRATIQUE DU DÉPISTAGE DE LA LUXATION CONGÉNITALE DE LA HANCHE EN MÉDECINE GÉNÉRALE DANS LA RÉGION
PICARDE
Introduction : La luxation congénitale de hanche (LCH) est une pathologie fréquente et sa prise en charge est un enjeu de santé publique [1,2]. Elle nécessite un dépistage clinique précoce dès la naissance. Cependant le nombre de LCH de découverte tardive continue d’augmenter depuis quelques années. L’objectif de notre étude était d’étudier les pratiques du dépistage de la LCH par des médecins généralistes en Picardie.
Matériel et méthode : Il s’agissait d’une étude observationnelle, descriptive et qualitative. Un courriel à était envoyé à 450 médecins généralistes de la région picarde de mai à fin juillet 2018.
Résultats : 105 médecins ont répondu au questionnaire. 79 % des médecins effectuaient le dépistage de la LCH. 85 % des médecins le réalisaient chez tous les enfants, 54 % lors de chaque consultation et 23 % jusqu’à l’acquisition de la marche. Le groupe ayant réalisé un stage en pédiatrie dépistait significativement plus la LCH que celui n’ayant pas réalisé de stage (p=0,003). La limitation de l’abduction était connue par 79 % des médecins. Vingt médecins reconnaissaient connaître les recommandations de l’HAS et onze avaient participé à une Formation médicale continue.
Discussion Conclusion : Ce travail montre que les médecins généralistes étaient sensibilisés à la pratique du dépistage de la LCH, mais méconnaissent l’importance de le répéter
systématiquement et ce jusqu’à l’acquisition de la marche. L’amélioration du dépistage pourrait être optimisée par une formation pratique insistant sur l’examen des hanches avec l’étude de l’abduction ainsi qu’une meilleure diffusion des recommandations lors de formation médicale continue.
Mots-clés : Luxation Congénitale de Hanche, Dépistage, Médecine Générale, Picardie, Recommandations cliniques, Formation Médicale Continue
___________________________________________________________________________ INVENTORY OF PRACTICE REGARDING THE SCREENING OF CONGENITAL
HIP DISLOCATION IN GENERAL MEDICINE IN PICARDIE REGION Objectives: Congenital hip dislocation (CHL) is a common pathology and its management is a public health issue [1,2]. It requires early clinical screening from birth. However, the number of late discovery CHL’s has continued to increase in recent years. The objective of our study was to analyse the practices of CHL screening by General Practitioners in Picardie. Study design and method: It was an observational, descriptive and qualitative study. An email was sent to 450 general practitioners in the Picardie region from May to the end of July 2018.
Results: 105 doctors answered the questionnaire. 79% of GP screened for CHL. 85% of practitioners performed it in all children, 54% at each consultation and 23% until the acquisition of walking. The group which achieved a pediatric internship was tracking significantly more CHL than the group which hadn’t followed a pediatric internship (p=0,003). The limitation of abduction was known by 79% of doctors. Twenty GP’s recognized known the recommendations of the HAS and eleven had participated in Continuing Medical Education.
Discussion Conclusion : This work shows that general practitioners were aware of the practice of screening for CHL, but do not know the importance of repeating it systematically until the acquisition of the walk. Improved screening could be optimized by hands-on training emphasizing hip examination with the study of abduction as well as better dissemination of recommendations in continuing medical education.
Keywords: Congenital Hip Dislocation, Screening, General Medicine, Picardie, Clinical Recommendations, Continuing Medical Education
![Figure 4 : Manœuvre de Barlow [17]](https://thumb-eu.123doks.com/thumbv2/123doknet/7590450.232268/19.892.224.673.369.800/figure-manœuvre-de-barlow.webp)